Escolar Documentos
Profissional Documentos
Cultura Documentos
AUTOIMUN
Enviado por
Arrum Chyntia YuliyantiDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
AUTOIMUN
Enviado por
Arrum Chyntia YuliyantiDireitos autorais:
Formatos disponíveis
1
BAB II PEMBAHASAN
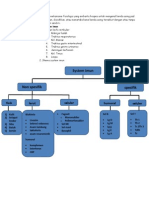
A. TOLERANSI Toleransi adalah tidak adanya imunologi spesifik, yakni reaksi kekebalan terhadap antigen tertentu (atau epitop) tidak terjadi, meskipun sistem kekebalan tubuh dinyatakan berfungsi normal. Secara umum, antigen yang hadir selama kehidupan embrio dianggap "self" dan tidak merangsang sebuah imunologi respon, yaitu, kita toleran terhadap antigen tersebut. Tidak adanya respon kekebalan janin disebabkan oleh penghapusan self-reactive Tcell precursors dalam thymus. Di sisi lain, antigen yang tidak hadir selama proses pematangan, yaitu, yang dihadapi pertama ketika tubuh imunologis matang, dianggap "nonself" dan biasanya menimbulkan respons kekebalan. Meskipun kedua sel B dan sel T berpartisipasi dalam toleransi, itu adalah T-sel toleransi yang memainkan peran utama.
Gambar penghapusan self-reactive T-cell precursors
Toleransi Sel T Proses utama di mana T limfosit memperoleh kemampuan untuk membedakan diri dari bukan dirinya terjadi di timus janin. Proses ini, disebut delesi klonal, melibatkan pembunuhan sel T ("seleksi negatif") yang bereaksi terhadap antigen (terutama protein self MHC) yang ada pada janin pada saat itu. Self-reactive sel mengalami kematian dalam peristiwa apoptosis. Sistem toleransi yang terjadi di dalam thymus disebut toleransi pusat/sentral, sedangkan sistem toleransi yang terjadi di luar thymus disebut sistem toleransi perifer
a. Toleransi Perifer Sel T self-reactive yang lolos dari seleksi negatif dalam timus dapat membahayakan karena berpotensi menjadi autoreaktif kecuali dimusnahkan secara efektif. Terdapat 3 mekanisme pemusnahan seleksi: 1. Anergi Anergi menunjukkan inaktivasi memanjang atau ireversibel (daripada apoptosis) limfosit yang diinduksi melalui pertemuannya dengan antigen pada keadaan tertentu. Sebagai perbandingan : aktivasi sel T memerlukan 2 sinyal, yaitu : pengenalan antigen peptida dengan molekul MHC-sendiri pada APC dan jumlah sinyal kostimulator kedua (misalnya, melalui molekul B7) yang dihasilkan oleh APC. Jika sinyal kostimulator kedua tidak dikirimkan, maka sel T menjadi anergik. Sel semacam ini tidak akan responsif. Bahkan jika antigen yang cocok diserahkan lagi oleh APC kompeten yang dapat mengirimkan kostimulasi. Karena molekul kostimulasi tidak cukup banyak dikeluarkan pada sebagian besar jaringan normal, maka pertemuan antara sel T autoreaktif dan antigen diri yang spesifik sering menimbulkan anergi. Sel B dapat pula menjadi anergik jika bertemu dengan antigen tanpa adanya sel T helper yang spesifik. 2. Kematian Sel yang Diinduksi Oleh Aktivasi Merupakan mekanisme lain untuk mencegah aktivasi sel T yang tidak terkendali selama respon imun normal. Dengan melibatkan apoptosis sel T aktif oleh sistem ligan Fas-Fas. Ligan Fas adalah suatu protein membran yang secara struktural homolog dengan TNF sitokin. Terutama dikeluarkan pada limfosit T aktif. Limfosit juga mengeluarkan Fas. Pengeluaran Fas meningkat pada sel T aktif. Akibatnya, pengikatan Fas oleh ligan Fas, yang turut dikeluarkan pada kelompok sel T aktif yang sama, dapat berfungsi menekan respons imun dengan menginduksi apoptosis sel ini. Secara teoritis, proses kematian sel semacam itu dapat menyebabkan pemusnahan sel T autoreaktif di perifer. Kematian sel yang diinduksi oleh aktivasi dan anergi merupakan mekanisme utama toleransi-diri perifer. 3. Penekanan Perifer Oleh Sel T Merupakan mekanisme fail-safe tambahan yakni sel T regulatoris yang dapat mengatur fungsi sel T lain. Sel ini menghasilkan sitokin tertentu (misalnya, IL-10) dan faktor pertumbuhan transformasi beta [ TGF-beta ] yang dapat melemahkan berbagai respon sel T. Selain itu sel T regulatoris juga mengubah aktivitas sel T melalui jalur yang melibatkan kontak sel-ke sel secara langsung.
Toleransi Sel B a. Toleransi Sentral Sel B imatur yang merupakan sel terdini dalam perkembangan sel, mengekspresikan BCR. Seleksi terhadap sel B autoreaktif mulai terjadi dalam sumsum tulang, BCR berfungsi mengikat molekul ekstraseluler dan mengawali sinyal sitoplasmik yang antigen spesifik. Bila BCR tidak berikatan dengan antigen, sinyal BCR tetap ada pada ambang basal dan sel memasuki fase transisi untuk dilepas ke sirkulasi perifer. Sel B imatur yang terpajan dengan antigen ekstraseluler, akan meningkatkan sinyal melalui BCR untuk berhenti berkembang. Sel B tersebut akan menginisiasi proses untuk mengedit reseptor/memproduksi BCR dengn spesifisitas untuk dapat mengikat antigen baru. Bila BCR tidak dapat diubah dengan efektif, sel B imatur akan disingkirkan melalui apoptosis untuk mencegah timbulnya sel B autoreaktif. Prinsip seleksi dan eliminasi sel yang selfreaktif pada toleransi sel T berlaku juga untuk sel B. Sel B yang self-reaktif dihancurkan dalam sumsum tulang. Toleransi sentral sel B terjadi bila sel B imatur terpajan dengan self antigen yang multivalent dalam sumsum tulang. Hal tersebut menbimbulkan apoptosis atau spesifisitas baru yang disebut receptor editing.
b. Toleransi Perifer Seperti dengan sel T, sel B terus berfungsi dalm pengawasan perifer untuk mempertahankan toleransi. Meskipun sel B terbanyak yang meninggalkan sumsum tulang adalah toleran terhadap self-antigen, namun beberapa sel terlepas dari proses seleksi negative. Untuk mencegah autoimunitas, ada proses pencegahan toleransi kedua di perifer. Setelah meninggalkan sumsum tulang sel B yang cukup imatur, berimigrasi ke zona sel T luar dalam limpa. Sel B dengan seleksi negative menempati limpa, diproses untuk induksi energi, dicegah bermigrasi sel ke folikel sel B dan apoptosis ditingkatkan. Siklus hidup sel B self-reaktif dalam limpa adalah 1-3 hari. Namun beberapa sel B energik selfreaktif masih dapat mengikat antigen dengan aviditas tinggi, berperan dalam respons terhadap antigen asing. Proses hipermutasi somatik gen imunogglobulin pada sel B matang di sentrum germinativum kelenjar limfoid juga mempunyai potensi untuk membentuk antibodi. Produksi antibodi self-reaktif adalah terbatas. Sel B yang mengenal antigen, tetapi tidak menerima bantuan dari sel T akan menjadi energik atau apoptosis dan tidak dapat berfungsi. Bila sel T dan sel B mengenal antigen asal patogen pada waktu dan lokasi yang sama, sel T akan
memberikan bantuan untuk sel B dan memacunya untuk memproduksi dan melepas antibodi. Seperti halnya dengan sel T, stimulasi kronis kadar rendah antigen lebih cenderung menimbulkan energi, sedang stimulasi yang meningkat dengan cepat, cenderung menimbulkan aktivasi.
Kegagalan Sistem Toleransi Dalam proses seleksi klon baik sel T maupun sel B, tidak sepenuhnya dapat diatasi atau diseleksi. Adanya beberapa sel yang lolos dari toleransi sentral maupun perifer, akan menimbulkan penyakit autoimmune, yakni terjadi akibat adanya kegagalan toleransi imun. Berikut ini faktor-faktor penyebab terjadinya kegagalan toleransi imun: a. Kegagalan Kematian Sel yang Diinduksi oleh Aktivasi Aktivasi sel T yang berpotensi autoreaktif secara persisten dapat menyebabkan
apoptosis sel tersebut melalui sistem ligan fas-fas. Hal ini berarti kelainan pada jalur ini memungkinkan terjadinya proliferasi dan persistensi sel T autoreaktif dalam jaringan perifer. Sebagai penunjang hipotesis ini, dilakukan percobaan, yaitu tikus dengan kelainan genetik dalam fas atau ligan fas menderita penyakit autoimun kronis menyerupai SLE. Sementara, sejauh ini tidak ada penderita SLE yang ditemukan mutasi dalm gen fas atau ligan fas, kelainan kecil lainnya pada kematian sel yang diinduksi oleh aktivasi dapat berperan pada penyakit autoimun manusia. b. Gangguan pada Anergi Sel T Perlu diingat bahwa sel T yang berpotensi autoreaktif yang lolos dari pembersihan sentral akan menjadi anergik pada saat sel tersebut bertemu dengan antigen sendiri tanpa adanya constimulasi. Hal ini terjadi setelah anergi semacam itu dapat rusak jika sel normal yang biasanya tidak mengeluarkan molekul constimulator dapat diinduksi untuk melakukan hal tersebut. Dalam kenyataannya, induksi semacam itu dapat terjadi setelah terdapat infeksi, atau dalam situasi lain yang terjadi nekrosis jaringan dan inflamasi local. Pada penderita dengan sklerosis multiple telah diperhatikan terjadi pengaturan ( upregulation ) Molekul Costimulator B7-1 pada sistem saraf pusatnya, yaitu suatu penyakit autoimun yang sel T nya beraksi terhadap Mielin. Induksi pengeluaran B7-1 yang serupa terjadi dalam sinovium para pasien arthritis rematoid dan kulit pasien psoriasis. Pengamatan telah membuka kemungkinan untuk terjadinya manipulasi imunologis pada penyakit autoimun yang dicapai pada jalur konstimulator penghambat.
c.
Pemintasan Kebutuhan Sel B untuk Bantuan Sel T Banyak self antigen mempunyai determinan yang beragam, beberapa diantaranya
dikenali oleh sel B, dan yang lain oleh sel T. Respon antibodi terhadap antigen tersebut hanya terjadi jika sel B yang berpotensi self reactive menerima bantuan dari sel T, dan toleransi terhadap antigen tersebut dapat disertai dengan pembersihan atau anergi sel T helper yang toleran tergantikan. Satu cara untuk melakukan hal ini adalah jika epitop sel T dari suatu selfantigen dimodifikasi, yang memungkinkan pengenalan oleh sel T yang tidak dimusnahkan. Sel ini kemudian dapat bekerja sama dengan sel B, yang membentuk auto antibodi. Modifikasi determinan sel T suatu antigen yang semacam itu dapat dihasilkan dari pembentukan kompleks dengan obat atau mikroorgansime. Sebagai contoh, anemia hemolitk autoimun, yang terjadi setelah pemberian obat tertentu, dapat disebabkan oleh perubahan yang diinduksi oleh obat pada permukaan sel darah merah yang menghasilkan antigen yang dapat dikenali oleh sel T helper. d. Kegagalan Supresi yang Diperantarai Sel T Kemungkinan berkurangnya fungsi sel T regulator yang dapat menyebabkan autoimunitas merupakan hal yang sangat menarik. Penelitian telah menunjukan adanya tipe khusus sel T CD 4+ antigen spesifik yang menyekresi IL 10 ; sel CD 4+ ini dapat menekan proliprasi sel T lain yang antigen spesifik dan, yang lebih penting adalah mencegah colitis autoimun pada tikus percobaan. Masih diselidiki apabila hilangnya sel T regulator tersebut berperan pada autoimuinitas pada manusia. e. Mimikri Molekular Beberapa agen infeksius memberikan epitop kepada antigen-diri, dan respon imun yang melawan mikroba tersebut akan menghasilkan respon yang serupa terhadap antigen diri yang bereaksi silang. Sebagai contoh, penyakit jantung rematik kadang-kadang muncul setelah infeksi streptokokus karena antibodi terhadap protein streptokokus bereaksi silang dengan glikoprotein jantung. Mimikri molekular dapat pula diterapkan pada epitop sel T. Bukti paling kuat mendukung hal ini diperoleh dari klon sel T yang reaktif terhadap protein dasar myelin yang berasal dari penderita skleriosis multiple; klon ini bereaksi pula dengan peptida yang berasal dari sejumlah protein nonsendiri, termasuk banyak yang berasal dari virus. f. Aktivasi Limfosit Poliklonal
Seperti yang telah disebutkan sebelumnya, dalam beberapa kasus, toleransi dipertahankan melalui anergi. Namun autoimunitas dapat terjadi jika klon yang self reactive, tetapi anergik tersebut dirangsang oleh mekanisme yang tidak bergantung antigen. g. Pelepasan Antigen Terasing Tanpa memperhatikan mekanisme pasti sehingga terjadi toleransi diri, jelaslah bahwa induksi toleransi membutuhkan interaksi antara antigen yang ada dan sitem imun. Jadi, setiap antigen sendiri yang benar-benar telah terasingkan selama perkembangannya mungkin dianggap asing jika selanjutnya bertemu dengan sistem imun. Yang termasuk dalam kategori ini adalah antigen spermatozoa dan antigen okular.
Tabel Self-Tolerance pada sel T dan B
B. PENYAKIT AUTOIMUN Autoimunitas hadir dalam setiap orang sampai batas tertentu. Namun, autoimun dapat menyebabkan spektrum yang luas dari penyakit manusia, yang dikenal sebagai penyakit autoimun. Penyakit autoimun didefinisikan sebagai penyakit di mana perkembangan dari autoimun jinak untuk otoimun patogen terjadi. Perkembangan ini ditentukan oleh pengaruh genetik dan lingkungan pemicu. Konsep autoimun sebagai penyebab sebenarnya penyakit manusia (bukan akibat atau iringan tidak berbahaya) dapat digunakan untuk menetapkan kriteria yang menentukan penyakit sebagai penyakit autoimun. Dengan pendekatan ini, Rose dan Bona (Imunologi Today, 14: 426-430, 1993) telah dibedakan bukti untuk etiologi autoimun pada tiga tingkatan yang berbeda: langsung, tidak langsung, dan mendalam.
Gangguan Autoimun Gangguan autoimun adalah suatu kondisi yang terjadi ketika sistem kekebalan tubuh secara keliru menyerang dan menghancurkan jaringan tubuh yang sehat. Ada lebih dari 80 jenis gangguan autoimun. Penyebab Biasanya sistem kekebalan tubuh dari sel-sel darah putih membantu melindungi tubuh dari zat berbahaya, disebut antigen. Contoh antigen termasuk bakteri, virus, racun, kanker sel, dan darah atau jaringan dari orang lain atau spesies. Sistem kekebalan tubuh menghasilkan antibodi yang menghancurkan zat berbahaya. Tapi pada pasien dengan gangguan autoimun, sistem kekebalan tubuh tidak bisa mengatakan perbedaan antara jaringan tubuh yang sehat dan antigen. Hasilnya adalah respon imun yang merusak jaringan tubuh normal. Respon ini adalah reaksi hipersensitivitas mirip dengan respon alergi. Pada alergi, sistem kekebalan tubuh bereaksi terhadap zat eksternal yang biasanya akan mengabaikan. Dengan gangguan autoimun, sistem kekebalan tubuh bereaksi terhadap jaringan tubuh normal. Gangguan autoimun dapat menyebabkan:
Kehancuran satu atau lebih jenis jaringan tubuh Pertumbuhan abnormal organ Perubahan fungsi organ
Gangguan autoimun dapat mempengaruhi satu atau lebih organ atau jenis jaringan. Organ dan jaringan umumnya dipengaruhi oleh gangguan autoimun termasuk:
Sel darah merah Pembuluh darah Jaringan ikat Endokrin seperti kelenjar tiroid atau pankreas Otot Sendi Kulit
Penyakit Autoimun Spesifik Organ 1. Penyakit Graves adalah suatu gangguan autoimun yang melibatkan overaktivitas
kelenjar
tiroid
(hipertiroidisme).
Ciri-ciri
kondisi
adalah
mata
melotot
(exophthalmos), intoleransi panas, meningkatkan energi, sulit tidur, diare, dan kecemasan.
2. Tiroiditis kronis (penyakit Hashimoto's) adalah peradangan persisten perlahan-lahan berkembang dari tiroid yang sering menyebabkan hipotiroidisme, penurunan fungsi kelenjar tiroid. Wanita paruh baya yang paling sering terkena.
3. Multiple sclerosis adalah gangguan sistem saraf pusat ditandai dengan penurunan fungsi saraf dengan peradangan awal meliputi pelindung mielin saraf dan jaringan parut akhirnya. Gejala dan tingkat keparahan gejala sangat bervariasi dan dapat berlanjut ke episode krisis bergantian dengan episode remisi.
Sumber gambar Diperbarui oleh: Ari S. Eckman, MD, Divisi Endokrinologi dan Metabolisme, Johns Hopkins School of Medicine, Baltimore, MD. Review provided by VeriMed Healthcare Network. Review disediakan oleh VeriMed Healthcare Network. Also reviewed by David Zieve, MD, MHA, Medical Director, ADAM, Inc. Juga ditinjau oleh David Zieve, MD, MHA, Direktur Medis, ADAM, Inc
Penyakit Autoimun Nonspesifik Organ : Penyakit Sistemik
Kompleks imun yang bersirkulasi di dalam darah atau yang terdeposit pada beberapa organ dapat menyebabkan penyakit sistemik autoimun. Hal ini terjadi jika kompleks imun melalui kapiler darah kemudian menyumbat pembuluh darah tersebut. Autoantibodi melekat pada self antigen kompleks dan beredar dalam darah mencapai lokasi yang tepat dan menimbulkan penyakit. Ada beberapa penyakit autoimun nonspesifik organ yaitu : 1. Sistemic Lupus Erythematosus (SLE) Sistemik lupus eritematosus (SLE) adalah gangguan autoimun peradangan kronis yang dapat mempengaruhi banyak sistem organ termasuk kulit, persendian dan organ internal. Penyakit ini mungkin ringan atau berat dan mengancam jiwa. Afrika-Amerika dan Asia yang tidak proporsional terpengaruh. Karena faktor etiologik belum diketahui pasti, maka diagnosis penyakit ditegakkan berdasarkan adanya sejumlah gejala klinik dan data laboratorium. Untuk membakukan cara diagnosis, ARA (American Rheumatism Association) mengemukakan kriteria diagnostik yang telah disepakati secara internasional, yaitu bahwa diagnosis SLE dipastikan apabila dijumpai sedikitnya empat kriteria dari daftar kriteria diagnostik pada tabel. Kriteria Ruam pada muka Manifestasi Eritema, rata atau sedikit timbul di atas permukaan, menyerupai bentuk kupu-kupu Ruam berbentuk benjolan yang timbul diatas permukaan, dengan lapisan keratin kulit terepas Ruam kulit sebagai akibat reaksi berlebihan terhadap sinar matahari
Ruam discoid
Fotosensitivitas
Luka-luka pada mulut Biasanya tidak terasa sakit atau nasofaring Arthritis Artritis mengenai 2 atau lebih sendi, bengkak dan terasa sakit Serositis Kelainan ginjal Kelainan neurologik Pleuritis atau perikarditis Proteinuria > 3+ atau ada torak bergranula Psikosis atau kejang-kejang
Kelainan hematologik Anemia hemolitik dengan retikulositosis, leukopenia, limfopenia, trombositopenia
10
Kelainan imunologik Sel LE positif, anti-DNA dengan titer tinggi anti-Sm positif Antibodi antinuclear Titer ANA meningkat Pada penderita yang secara genetik menunjukkan predisposisi untuk SLE dapat dijumpai gangguan sistem regulasi sel T dan fungsi sel B yang diinduksi oleh berbagai hal. Gejala awal yang menetap adalah adanya alergi terhadap antigen yang umum (recall antigen). Diduga hal ini timbul akibat adanya anti limfosit T yang menyebabkan limfopenia dan kepekaan terhadap infeksi oportunistik. Uji diagnostik terhadap penyakit ini biasanya dilakukan dengan uji Radio Immunoassay (RIA) untuk mendeteksi adanya imunoglobulin IgG dan IgM dalam serum. Salah satu hal yang dapat menyulut manifestasi penyakit adalah pemaparan terhadap sinar matahari, khusunya sinar UV. Hal ini terjad karena sel-sel langerhans pada kulit yang tergolong monosit dan makrofag, memproduksi interleukin-1 yang merangsang sel T CD4 sehingga terjadi respon imun seluler secara spontan pada daerah yang terkena sinar UV. Hal lain yang dapat menyulut manifestasi SLE adalah infeksi bakteial atau virus yang dapat merangsang aktifitas makrofag dan monosit, serta penggunaan obat yang dapat mengikat DNA misalnya isoniazid. Salah satu cara diagnosis laboratorium SLE adalah uji serologik, beberapa diantaranya: Penyakit SLE Autoantibodi Metode deteksi Antibodi antinuclear (ANA) Imunofluoresensi Anti ds-DNA, anti ss-DNA, anti z- Farr assay; ELISA, RIA DNA Hemaglutinasi, counterelektroforesis hemaglutinasi, elektroforesis gel Antibodi anti-Sm RIA Anti-SS-A, Anti-SS-B RIA, elektroforesis gel Antibodi antihistone RIA, imunofluoresens Antibodi anti-limfosit Imunofluoresens, uji sitotoksisitas Antibodi thd eritrosit Tes Coombs Ani-trombosit Imunofluoresens Antibodi thd sel neuron Imunofluoresens
Patofisiologi SLE
Berdasarkan profil sitokin sel T dibagi menjadi 2 yaitu Th1 dan Th2. sel Th1 berfungsi mendukung cell-mediated immunity, sedangkan Th2 menekan sel tersebut dan membantu sel B untuk memproduksi antibodi. Pada pasien SLE ditemukan adanya IL-10 yaitu sitokin yang diproduksi oleh sel Th2 yang berfungsi menekan sel Th1 sehingga mengganggu mediated immunity. cell-
11
Sel T pada SLE juga mengalami gangguan berupa berkurangnya produksi IL-2 dan hilangnya respon terhadap rangsangan pembentukan IL-2 yang dapat membantu meningkatkan ekspresi sel T (Mok dan Lau, 2003). Abnormalitas dan disregulasi sistem imun pada tingkat seluler dapat berupa gangguan fungsi limfosit T dan B, NKC, dan APCs. Hiperaktivitas sel B terjadi seiring dengan limfositopenia sel T karena antibodi antilimfosit T. Peningkatan sel B yang teraktivasi menyebabkan terjadinya hipergamaglobulinemia yang berhubungan dengan reaktivitas self-antigen. Pada sel B, reseptor sitokin, IL-2, mengalami peningkatan sedangkan CR1 menurun (Silvia and Isenberg, 2001). Hal ini juga meningkatkan heat shock protein 90 (hsp 90) pada sel B dan CD4+. Kelebihan hsp 90 akan terlokalisasi pada permukaan sel limfosit dan akan menyebabkan terjadinya respon imun. Sel T mempunyai 2 subset yaitu CD8+ (supresor/sitotoksik) dan CD4+ (inducer/helper). SLE ditandai dengan peningkatan sel B terutama berhubungan dengan subset CD4+ dan CD45R+. CD4+ membantu menginduksi terjadinya supresi dengan menyediakan signal bagi CD8+ (Isenberg and Horsfall, 1998). Berkurang jumlah total sel T juga menyebabkan berkurangnya subset tersebut sehingga signal yang sampai ke CD8+ juga berkurang dan menyebabkan kegagalan sel T dalam menekan sel B yang hiperaktif. Berkurangnya kedua subset sel T ini yang umum disebut double negative (CD4-CD8-) mengaktifkan sintesis dan sekresi autoantibodi (Mok and Lau, 2003). Ciri khas autoantibodi ini adalah bahwa mereka tidak spesifik pada satu jaringan tertentu dan merupakan komponen integral dari semua jenis sel sehingga menyebabkan inflamasi dan kerusakan organ secara luas (Albar, 2003) melalui 3 mekanisme yaitu pertama kompleks imun (misalnya DNA-anti DNA) terjebak dalam membran jaringan dan mengaktifkan komplemen yang menyebabkan kerusakan jaringan. Kedua, autoantibodi tersebut mengikat komponen jaringan atau antigen yang terjebak di dalam jaringan, komplemen akan teraktivasi dan terjadi kerusakan jaringan. Mekanisme yang terakhir adalah autoantibodi menempel pada membran dan menyebabkan aktivasi komplemen yang berperan dalan kematian sel atau autoantibodi masuk ke dalam sel dan berikatan dengan inti sel dan menyebabkan menurunnya fungsi sel tetapi belum diketahui mekanismenya terhadap kerusakan jaringan. Defisiensi sel T penekan merupakan gangguan imunitas seluler yang paling menonjol. Sebaliknya sel B menjadi hiperaktif karena tidak adanya pengendalian oleh sel T penekan, atau aktivasi berlebihan melalui pembentukan BCGF (B cell growth factor) dan BCDF (B cell differentiation factor). Hiperaktifitas sel B dapat menjelaskan hipergamaglobulinemia dan adanya sel B yang memproduksi imunoglobulin berlebihan di darah tepi. Hiperaktifitas
12
sel B tidak harus selalu menyulut pembentukan ANA atau Anti DNA secara tidak terkendalikan yang kemudian berikatan dengan antige yang relevan. Kompleks yang terbentuk selanjutnya dapat mengaktifasi komplemenmyang berakibat kerusakan jaringan, misalnya kerusakan pembuluh darah (vaskulitis), kerusakan glomerulus (glomerulonefritis) dan kerusakan jaringan lain.
2. Rhematoid Arthritis (RA) Rematoid Artritis adalah salah satu penyakit autoimun sistemik yang sering terjadi dengan manifestasi extra-articular, salah satunya pembentukan nodula fibrosa di daerah ekstensi ekstremitas (dalam beberapa kasus). RA biasanya timbul setelah umur 40 tahun dengan predominan menyerang wanita (rasio 3:1) dan berpengaruh terhadap inflamasi jaringan ikat terutama daerah sendi. Pola sendi yang terkena biasanya simetris, melibatkan tangan dan sendi lain dan lebih buruk di pagi hari. Rheumatoid arthritis adalah juga merupakan penyakit sistemik, melibatkan organ tubuh lainnya, sedangkan osteoarthritis adalah terbatas pada sendi. Sistem kekebalan tubuh menyerang
membran sinovial sendi, yang mengeluarkan cairan sendi. Sinovium ini cairan menjadi yang
meradang,
menghasilkan
berlebihan, dan tulang rawan menjadi kasar.
13
Rheumatoid arthritis adalah penyakit autoimun sistemik yang awalnya menyerang sinovium, membran jaringan ikat yang melapisi rongga antara sendi dan mengeluarkan cairan pelumas. Penyebab penyakit masih belum jelas, tetapi diduga karena infeksi virus Epstein-Barr (EBV) yang menyebabkan infeksi laten dan persisten sehingga dapat mengaktivasi dan proliferasi limfosit B sinovial untuk memproduksi antibodi IgG yang abnormal sehingga menyebabkan terbentuknya kompleks imun di daerah cairan sinovial sebagai akibat adanya respon imun pada daerah Fc dari IgG yang spesifik terhadap antibodi berupa IgM (disebut rheumatoid factor, RF), selain beberapa faktor penyebab diantaranya faktor genetis dan endokrin. RA dapat menyebabkan kematian terutama jika ada komplikasi dengan infeksi mikroba atau komplikasi karena terapi. Manifestasi klinik penyakit ini berpengaruh pada gangguan sistemik termasuk paru-paru, mata kulit, dan sistem saraf seperti yang ditunjukkan pada gambar di atas. Penyakit ini diawali dengan fase akut kemudian masa
pemulihan. Patogenesis penyakit ini diawali dari produksi IgG abnormal oleh limfosit B sinovial kemudian produksi RF dan
penimbunan kompleks RF dan IgG di dalam cairan sinovial sendi dan mengaktifkan komplemen C3a dan C5a dengan pelepasan mediator kimiawi yang mempunyai sifat anafilatoksik yang menyebabkan lokalisasi pembebasan histamin oleh sel mast dan monosit yang menyebabkan gejala pembengkakan pada sendi, meradang, dan rasa sakit bila eksudat bertambah banyak dan faktor kemotaktik yang menyebabkan infiltrasi sel fagosit pada lokasi tersebut yang akan memicu pembebasan enzim lisosoma ke dalam celah sinovia kemudian terjadi inflamasi dan proliferasi sinovium. Selama perode akut, proliferasi sel dari sinovium dapat tumbuh dalam ruangan sendi dan membentuk pannus (nodul yang terdiri dari jaringan parut fibrosa yang mengandung pembuluh darah yang dapat berkembang menjadi inflamasi pada persambungan tulang rawan). Pembebasan enzim hidrolitik dapat menyebabkan destruksi permukaan sendi dan erosi tulang rawan sehingga mengganggu fungsi normal sendi tersebut. Akibat inflamasi yang berulang dapat menimbulkan penimbunan fibrin dan penggantian tulang rawan oleh
14
jaringan ikat sehingga sendi menyatu (ankilosis) yang menjadi sulit untuk digerakkan. Beberapa substansi yang dapat mengaktifkan sinoviosit yaitu IL-1 dan monosit yang diproduksi oleh TNF. Kemudian sistem saraf terlibat pada pembebasan neuropeptida P yang dapat merangsang proliferasi sinoviosit.
3. Skleroderma Kondisi ini disebut juga sklerosis sistemik progresif, sindrom CREST, yang merupakan penyakit jaringan ikat yang karakteristik dengan fibrosis, degeneratif, kadang-kadang peradangan di kulit, pembuluh darah, kantong sendi, otot skletal, organ-organ dalam (terutama esofagus, saluran pencernaan, tiroid, jantung, paru-paru, dan ginjal). Biasanya menyerang wanita lebih banyak daripada pria antara usia 30 dan 50 tahun. Sekitar 30% penderita skleroderma meninggal dalam kurun waktu lima tahun setelah serangan. Penyebab penyakit multisistem ini masih belum diketahui. Muncul dalam berbagai bentuk: Jaringan yang diserang menunjukkan banyak aktivasi CD4+ sel T, yang mentrigger sintesis kolagen di fibroblas melalui IL-1 dan IL-2. Peningkatan deposit kolagen di ruang ekstraseluler menyebabkan sklerosis pada jaringan ikat. Pada pembuluh darah, deposit kolagen menyebabkan kerusakan endotel dan penghambatan karena proliferasi intimal. Pada
akhirnya menghasilkan penebalan dan indurasi pada kulit, disfungsi pada organ dalam yang terserang, dan infark oleh kerusakan pembuluh darah Gejala awal dari skleroderma adalah Sindrom
Raynaud, menurunnya aliran darah ke jari-jari tangan dan kaki yang menyebabkan kebas dan sakit. Penyakit ini dapat berkembang menjadi sklerodaktil. Karakteristik penderita skleroderma pada wajahnya nampak microstomia dan hidung datar. Fibrosis miokardial dan fibrosis bilateral basal pulmonari terjadi pada 40% penderita skleroderma yang mungkin disebabkan oleh oleh parameter inflamasi CRP dan ESR yang digunakan untuk mendeteksi autoantibodi tipikal pada serum pasien.
15
Sindrom CREST yang terdahulu digunakan dalam menentukan penyakit skleroderma, (C), Raynauds syndrome (R), esophagus dismotility (E), sclerodactily (S),
dimana akronim ini dibuat dari kata pertama pada karakteristik gejala penyakit ini yaitu calcinosis
telangiectasis (T). Pada keadaan tertentu digunakan terapi imunosupresif dengan steroid. Antagonis kalsium digunakan untuk mengobati kelainan sirkulasi yang berhubungan dengan Sindrom Raynaud. Prostaglandin digunakan untuk ulserasi kulit, prostasiklin terbukti efektif untuk angiopati.
4.
Dermatomiositis
Adalah salah satu gangguan radang menyebar yang tidak diketahui penyebabnya, menghasilkan kelemahan otot serat lintang disertai dengan keterlibatan kulit yang terpapar langsung dengan cahaya (manifestasi umumnya terdapat heliotrope rash), otot-otot utama dari bahu dan otot pinggang, leher, dan faring. Terdapat karakteristik berbentuk papuloid di daerah kulit yang disebut Gottrons sign di daerah ruas jari. Awalnya terdapat ruam berwarna merah biasanya muncul di wajah, leher, punggung sebelah atas, dada, lengan sekitar dasar kuku. Ruam keunguang yang khas muncul di pelupuk mata diikuti dengan pembengkakan sekitar mata. Lesi berujung pipih berwarna ungu muncul di daerah sendi-sendi jari tangan. Penyakit ini berkembang perlahan dan pada kasus tertentu, dermatositosis berbahaya lebih umum terjadi pada usia diatas 40 tahun.
16
Penyakit dermatomiositis dicurigai disebabkan oleh reaksi autoimun dimana sel T penderita tidak mengetahui dengan tepat antigen jaringan otot sebagai benda asing dan menyerang jaringan otot yang menyebabkan degenerasi jaringan otot secara lokal dan menyebar (regenerasi sel-sel otot baru kemudian mengikuti, menghasilkan remisi). Disisi lain, dermatomiositis dapat dicirikan oleh adanya vaskulitis bersamaan dengan inflamasi perivaskular di bawah pengaruh sel T CD4+. Pada kasus ini, kematian miosit terjadi sebagai efek sekunder dari lesi pembuluh darah. Penyakit dermatomiositis muncul di perimisial pembuluh darah. Oleh karena itu, kerusakan pembuluh darah adalah elemen utama pada patogenesis penyakit ini. Iskemia mengawali kematian sekunder dari sel otot, dapat dikatakan karena keterlibatan perivaskular. Berbeda dengan poliomiositis dimana mekanisme terjadinya penyakit ini dimediasi oleh MHC kelas I, ekspresi menyimpang oleh antigen HLA kelas I terjadi di permukaan sel otot, yang normalnya HLA negatif. Sel sitotoksik kemudian menganggap perubahan miosit adalah zat asing dan harus diserang. Terapi kortikosteroid dosis tinggi menyembuhkan radang dan menurunkan kadar enzim otot. Bila respon tidak baik terhadap kortikosteroid dapat diberikan obat imunosupresan secara IV dan dibutuhkan terapi pendukung meliputi istirahat total selama fase akut.
17
C. HIPERSENSITIVITAS Pada keadaan normal, kontak kedua atau selanjutnya dengan antigen yang sama akan menimbulkan respons imun sekundar yang lebih kuat. Pada hipersensitivitas, respons sekunder tersebut terjadi secara menyimpang atu berlebihan sehingga menyebabkan reaksi radang atau kerusakan jaringan. Coombs dan Gell mendefinisikan empat tipe reaksi hipersensitivitas. Realsi hipersensitivitas tipe I sampai III diperantarai antibodi, sedangkan reaksi hipersensitivitas tipe IV diperantarai sel T dan makrofag.
Hipersensitivitas Tipe I Reaksi hipersensitivitas (reaksi tipe segera) merupakan reaksi jaringan yang terjadi dalam waktu cepat (detik-menit) setelah pajanan antigen dengan IgE yang berikatan dengan sel mast pada permukaan sel mast host. Reaksi hipersensitivitas tipe I merupakan perubahan respons imun tubuh terhadap bahan yang ada dalam lingkungan hidup sehari-hari. Reaksi ini diawali oleh masuknya antigen yang disebut sebagai alergen karena memicu terjadinya reaksi alergi. Banyak alergen ditemukan pada lingkungan sehari-hari dan sifat alergen adalah individual karena hanya susceptible terhadap alergen tertentu saja. IgE merupakan faktor sentral penyebab degranulasi sel mast sehingga terjadi rilis histamin yang bertanggung jawab
18
terhadap manifestasi klinis pada reaksi hipersensitivitas tipe 1. Reaksi ini bersifat lokal misalnya pada seasonal rhinitis, asma, dan reaksi anafilaksis. Banyak reaksi tipe 1 yang terlokalisasi mempunyai dua tahap yang dapat ditentukan secara jelas: a. Respon awal, diatandai dengan vasodilatasi, kebocoran vaskular, dan spasme otot polos, yang biasanya muncul dalam rentang waktu 5-30 menit setelah terpajan oleh alergen dan menghilang setelah 60 menit. b. Reaksi fase lambat, yang muncul 2-8 jam kemudian dan berlangsung selama beberapa hari. Reaksi fase lambat ini ditandai dengan infiltrasi eosinofil serta sel radang akut dan kronis lainnya yang lebih hebat pada jaringan dan juga ditandai dengan penghancuran jaringan dalam bentuk kerusakan sel epitel mukosa.
Mediator-mediator yang dilepaskan oleh Sel Mast Aksi Vasodilatasi, peningkatan permeabilitas vaskuler. Mediator Histamin PAF (Platelet activating faktor) Leukotrin (C4,D4,E4) Protease neutral yang mengaktifkan komplenen dan kinin Prostaglandin D2 Leukotrienes C4, D4, E4 Histamin Prostaglandins PAF (Platelet activating faktor) Sitokines (misalnya, chemokines, TNF) Leukotrien B4 Faktor kemotaktik eusinofil dan netrofil
Spasme otot polos
Infiltrasi seluler
19
Manifestasi Klinis Reaksi tipe 1 dapat terjadi sebagai suatu gangguan sistemik atau reaksi lokal. Seringkali hal ini ditentukan oleh rute pajanan antigen. Pemberian antigen protein atau obat (misalnya bisa lebah atau penisilin) secara sistemik (parenteral) menimbulkan anafilaksis. Dalam beberapa menit setelah pajanan pada pejamu yang tersensitisasi akan muncul rasa gatal, urtikaria (bintik merah dan bengkak), dan eritema kulit, diikuti kesulitan bernapas berat yang disebabkan oleh bronkokonstriksi paru dan diperkuat dengan hipersekresi mucus. Edema laring dapat memperberat persoalan dengan menyebabkan obstruksi saluran pernapasan bagian atas. Otot semua saluran pencernaan dapat terserang, dan mengakibatkan vomitus, kaku perut dan diare. Tanpa intervensi segera, dapat terjadi vasodilatasi sistemik (syok anafilaksis), dan penderita dapat mengalami kegagalan sirkulasi dan kematian dalam beberapa menit. Reaksi lokal biasanya terjadi bila antigen hanya terbatas pada tempat tertentu sesuai dengan jalur pemajannya, seperti kulit (kontak, menyebabkan urtikaria), traktus
20
gastrointestinal
(ingesti,
menyebabkan
diare),
atau
paru
(inhalasi,
menyebabkan
bronkokonstriksi). Kerentanan terhadap reaksi tipe 1 yang terlokalisasi dikendalikan secara genetik, dan istilah atopi digunakan untuk menunjukkan kecenderungan familial terhadap reaksi terlokalisasi tersebut. Pasien yang menderita alergi nasobronkial (seperti asma) seringkali mempunyai riwayat keluarga yang menderita kondisi serupa. Dasar genetik atopi belum dimengerti secara jelas; namun studi menganggap adanya suatu hubungan dengan gen sitokin pada kromosom 5q yang mengatur pengeluaran IgE dalam sirkulasi.
Hipersensitivitas tipe II (sitotoksik dimediasi antibodi) Pada bentuk hipersensitivitas ini, antibodi terhadap antigen permukaan suatu sel melekat pada sel tersebut dan mengakibatkan kehancuran sel dengan cara mengaktifkan sel pembunuh (kiler) sitotosik, meningkatkan fagositosis atau menyebabkan lisis melalui aktivasi komplemen. Mekanisme penghancurannya merupakan refleksi proses fisiologi normal untuk membunuh mikroorganisme patogen. 1. Reaksi yang bergantung komplemen Komplemen dapat memerantarai hipersensitivitas tipe II melalui dua mekanisme : lisis langsung dan opsonisasi. Pada sitotoksitas yang diperantarai komplemen, antibodi yang terikat pada antigen permukaan sel menyebabkan fiksasi komplemen pada permukaan sel yang selanjutnya diikuti lisis melalui kompleks penyerang membran. Sel yang diselubungi oleh antibodi dan fragmen C3b (teropsonisasi) rentan pula terhadap fagositosis. Sel darah dalam sirkulasi adalah yang paling sering dirusak melalui mekanisme ini, meskipun antibodi yang terikat pada jaringan yang tidak dapat difagosit dapat menyebabkan fagositosis gagal dan jejas. Hal ini terjadi karena adanya pelepasan enzim lisosom eksogen dan/atau metabolit toksik (misalnya, sindrom Goodpasture). Secara klinis, reaksi yang diperantarai oleh antibodi terjadi pada keadaan sebagai berikut : Reaksi transfusi, sel darah merah dari seorang donor yang tidak sesuai dirusak setelah diikat oleh antibodi resipien yang diarahkan untuk melawan antigen golongan darah donor. Eritroblastosis fetalis karena inkompatibilitas antigen rhesus, antibodi maternal yang melawan Rh pada seorang ibu Rh-negatif yang telah tersensitisasi akan melewati plasenta dan menyebabkan kerusakan sel darah merah janin yang Rh-positif
21
Anemia hemolitik autoimun, agranulositosis, atau trombositopenia yang disebabkan oleh antibodi yang dihasilkan oleh seorang individu yang menghasilkan antibodi terhadap sel darah merahnya sendiri.
Reaksi obat, antibodi diarahkan untuk melawan obat tertentu (atau metabolitnya) yang secara nonspesifik diadsorpsi pada permukaan sel (contohnya adalah hemolisis yang dapat terjadi setelah pemberian penisilin).
Pemfigus vulgaris disebabkan oleh antibodi terhadap protein desmosom yang menyebabkan terlepasnya taut antarsel epidermis.
2. Sitotoksisitas selular bergantung antibodi Bentuk jejas yang diperantarai antibodi ini meliputi pembunuhan melalui jenis sel yang membawa reseptor untuk bagian Fc IgG; sasaran yang diselubungi oleh antibodi dilisiskan tanpa fagositosis ataupun fiksasi komplemen. ADCC dapat diperantarai oleh berbagai macam leukosit, termasuk neutrofil, eosinofil, makrofag, dan sel NK. Meskipun secara khusus ADCC diperantarai oleh antibodi IgG, dalam kasus tertentu (misalnya, pembunuhan parasit yang diperantarai oleh eosinofil) yang digunakan adalah antibody IgE. 3. Disfungsi sel yang diperantarai antibodi Pada beberapa kasus, antibodi yang diarahkan untuk melawan reseptor permukaan sel merusak atau mengacaukan fungsi tanpa menyebabkan jejas sel atau inflamasi. Oleh karena itu, pada miastenia gravis, antibodi terhadap reseptor asetilkolin dalam motor end-plate otototot rangka mengganggu transmisi neuromuskular disertai kelemahan otot. Sebaliknya, antibodi dapat merangsang fungsi otot. Pada penyakit Graves, antibodi terhadap reseptor hormon perangsang tiroid (TSH) merangsang sel epitel tiroid dan menyebabkan hipertiroidisme.
Hipersensitivitas tipe III (dimediasi kompleks imun) Terjadinya reaksi kompleks imun dirangsang oleh pengendapan kompleks antigenantibodi di dalam sirkulasi jaringan. Reaksi ini mengakibatkan aktivitas komplemen, renspons radang polimorfonuklear, dan kerusakkan jaringan. Tipe hipersensitivitas ini ditemukan pada infeksi mikroba persisten tertentu yang membentuk sejumlah besar kompleks dan tidak dapat dibersihkan secara sempurna oleh sistem retikuloendotelial. Kompleks ini mengendap pada jaringan seperti glomerulus, sinovium, dinding pembuluh darah, serta mengakibatkan kehancuran jaringan tersebut.
22
Dalam keadaan normal kompleks imun dalam sirkulasi diikat dan diangkut eritrosit ke hati, limpa dan dimusnahkan oleh sel fagosit mononuklear, terutama di hati, limpa, dan paru tanpa bantuan komplemen. Pada umunya kompleks yang besar dapat denang mudah dan cepat dimusnahkan oleh makrofag dalam hati. Kompleks kecil dan larut sulit untuk dimusnahkan,karena itu dapat lebih lama berada disirkulasi. Diduga bahwa gangguan fungsi fagosit merupakan salah satu penyebab mengapa kompleks tersebut sulit untuk dimusnahkan. Meskipun kompleks imun berada didalam sirkulasi untuk waktu yang lama, biasanya tidak berbahaya. Permasalahan akan timbul bila kompleks imun tersebut mengendap di jaringan. Ada dua bentuk hipersensitivitas tipe III : 1. Kompleks imun mengendap di dinding pembuluh darah. Antigen dapat berasal dari infeksi kuman patogen yang persisten, bahan yang terhirup, atau dari jaringan sendiri. Infeksi dapat disertai antigen dalam jumlah yang berlebihan, tetapi tannpa adanya respon antibodi yang efektif. Koompleks imun yang terdiri atas antigen dalam sirkulasi dan IgM atau IgG3 (bisa juga IgA) diendapkan dimembran basal vaskuler dan membran basal ginjal yang menimbulkan reaksi inflamasi lokan dan luas. Kompleks yang terjadimenimbulkan agrerasi trombosit, aktivasi makrofag, perubahan permeabilitas vaskuler, aktivasi sel mast, produksi dan pelepasan mediator inflamasi dan bahan kemotaktik disertai dengan influx neutrofil. Bahan toksik yang dilepas neutrofil dapat menimbulkan kerusakan jaringan setempat. pengendapan kompleks imun yang terjadi dalam reaksi
2. Kompleks imun mengendap di jaringan. Hal yang memungkinkan terjadinya oengendapan kompleks imun dijaringan ialah ukuran kompleks imun yang kecil, dan permeabilitas vaskuler yang meningkat, antara lain karena histamin yang dilepas sel mast.
Bentuk reaksi dari hipersensitivitas tipe III dibagi menjadi dua yakni reaksi lokal dan reaksi sistemik. 1. Reaksi lokal atau fenomena arthus . Arthus menyuntikkan serum kuda ke kelinci intradermal berulang kali ditempat yang sama dan menemukan reaksi yang makin menghebat ditempat suntikan. Mula-mula hanya terjadi eritme ringan dan edem dalam 2-4 jam sesudah suntikan. Reaksi tersebut menghilang ke esokan harinya. Suntikan kemudian menimbulkan edem yang lebbih
23
besar dan suntikan yang ke 5-6 menimbulkan perdarahan dan nekrosis yang sulit sembuh. Hal tersebut disebut fenomerna arthus yang merupakan reaksi dari kompleks imun antibodi yang ditemukan adalah jenis presipitin. Pada pemeriksaan mikroskopis, terlihat neutrofil menempel pada endotel vaskuler dan bermigrasi ke jaringan tempat kompleks imun diendapkan. Reaksi yang timbul berupa kerusakan jaringan local dan vaskuler akibat akumulasi cairan (edem) dan SDM (eritma) sampai nekrosis. C3a dan C5a (anafilatoksin) yang terbentuk pada aktivasi komplemen, nmeningkatkan permeabilitas vaskuler yang dapat menimbulkan edem, sebagai faktor kemotaktik. Sasaran anafilatoksin adalah pembuluh darah kecil, sel mast, otot polos, dan leukosit perifer yang menimbulkan kontraksi oto polos, degranulasi sel mast, peningkatan permebilitas vaskuler dan respon triple terhadap kulit. Neutrofil yang diaktifkan memakan kompleks imun dan bersama dengan trombosit yang digumpalkan melepaskan berbagai bahan seperti protease, kolagenase, dan bahan vasoaktif. Akhirnya terjadi perdarahan yang disertai nekrosis jaringan setempat. 2. Reaksi sistemik serum sickness. Antigen dalam jumlah besar yang masuk ke dalam sirkulasi darah dapat membentuk kompleks imun. bila antigen jauh berlebihan disbanding antibodi, komplelks yang dibantuk adalah lebih kecil yang tidak mudah untuk dibersihkan fagosit sehingga dapat menimbulkan kerusakan jaringan tipe III di berbagai tempat. Antibodi yang berperan biasanya jenis IgM atau IgG. Komplemen yang diaktifkan melepas anafilatoksin (C3a, C5a) yang memacu sel mast dan basofil melepas histamin. Mediator lainnya dan MCF (C3a, C5a, C5, C6, C7) mengerahkan polimorf yang melepas enzim proteolitik dan protein polikationik. Kompleks imun lebih mudah diendapkan di tempat-tempat dengan tekanan darah yang meninggi disertai putaran arus, misalnya dalam kapiler glomerulus, dll. Pada LES, ginjal merupakan tempat endapan kompleks imun. Pada arthritis rheumatoid, sel plasma dalam sinovium membentuk anti IgG (Fr berupa IgM) dan membentuk kompleks imun di sendi. Komplemen juga menimbulkan agrerasi trombosit yang membentuk mikrotrombi dan melepas amin vasoaktif. Bahan vasoaktif yang dilepas sel mast dan trombosit menimbulkan vasodilatasi, peningkatan permeabilitas vaskuler dan inflamasi. Faktor-Faktor Yang Berpengaruh yaitu: Ukuran kompleks imun
24
Untuk menimbulkan kerusakan atau penyakit, kompleks imun harus mempunyai ukuran yang sesuai. Kompleks imun berukuran besar dapat disingkirkan oleh hepar dalam waktu beberapa menit, tetapi kompleks imun berukuran kecil dapat beredar dalam sirkulasi untuk beberapa waktu. Kelas Imunoglobulin Kompleks IgG mudah melekat pada eritrosit dan dikeluarkan secara perlahan-lahan dari sirkulasi, tetapi IgA tidak melekat pada eritrosit dan tidak dapat disingkirkan cepat dari sirkulasi. Aktivasi komplemen Aktivasi komplemen melalui jalur klasik dapat mencegah pengendapan kompleks imun karena C3b yang terbentuk dapat menghambat pembentukan kompleks imun yang besar. Permeabilitas pembuluh darah Penyulut yang penting untuk pengendapan kompleks imun adalah peningkatan permeabilitas vaskular, yang dapat disebabkan oleh berbagai faktor, di antaranya peningkatan penglepasan vasoactive amine. Proses hemodinamik Pengendapan kompleks imun paling mudah terjadi di tempat-tempat dengan tekanan darah tinggi dan ada turbulensi. Banyak kompleks imun mengendap di glomerulus di mana tekanan darah meningkat hingga 4 kali dan dalam dinding percabangan arteri dan tempat-tempat terjadinya filtrasi, seperti pada pleksus choroid.
Hipersensitivitas tipe IV (seluler, tipe lambat) Reaksi tipe ini tidak seperti 3 tipe lainnya, dimana reaksi ini tidak dimediasi oleh antibodi, tetapi dimediasi oleh efektor sel T yang spesifik terhadap antigen. Memerlukan waktu sekitar 2-3 hari untuk berkembang. Berdasarkan keadaan kliniknya tipe IV dapat dibagi menjadi reaksi kontak, tuberkulin, dan granuloma yang perbedaannya dapat dilihat pada tabel berikut. Type Kontak Reaction time 48-72 jam Clinical appearance eczema Histology Limfosit makrofag; epidermis Antigen and site
diikuti epidermal (organic chemicals, edema poison ivy, heavy metals, etc.)
25
Tuberkulin Granuloma
48-72 jam 21-28 hari
Indurasi lokal Pengerasan (hardening)
Limfosit, monosit, intradermal makrofag lepromin, etc.)
(tuberkulin,
makrofag, antigen persisten atau keadaan epitheloid dan asing tubuh (tuberkulosis, giant cells, fibrosis leprosy, etc.)
Terjadinya reaksi ini disebabkan oleh infeksi mikroorganisme yang bersifat intraseluler atau suatu antigen tertentu, misalnya : bakteri : Mikobakterium tbc., Mikobakterium lepra, Isteria monocytogenes, Brucella abortus jamur : Pneumocytis carinii, Candida albicans, Histoplasma capsulatum, Cryptococcus neoformans parasit : Leishmania sp virus : herpes simplex, variola ( smallpox), measles kontak antigen : hair dyes, nikel salt, poison ivy, picrylchloride Hipersensitivitas ini tergantung pada limfosit T yang tersensitisasi saat kontak dengan antigen yang terikat makrofag. Limfosit T kemudian berproliferasi dan melepaskan berbagai sitokin. Reaksi ini mengakibatkan akumulasi sel-sel radang yang terlokalisasi dan kerusakan jaringan.
Tabel Perbandingan Antara Reaksi Tipe I, II, III, & IV Karakteristik Antibodi Antigen Waktu respon Ciri-ciri Histologi Diperantarai Contoh Tipe I (anafilaktik) IgE Eksogen 15-20 menit Weal and flare Basofil dan eosinofil Antibodi Alergi karena asma, rhinitis Tipe II (sitotoksik) IgG, IgM Permukaan sel Menit-jam Lisis dan nekrosis Antibodi dan komplemen Antibodi Eritroblastosis fetalis Tipe III (kompleks imun) IgG, IgM soluble 3-8 hr Eritema, edema, dan nekrosis Komplemen dan neutrofil Antibodi SLE Tipe IV (tipe lambat) Tidak ada Jaringan dan organ 48-72 hr Eritema dan indurasi Monosit dan limfosit Sel T Tes tuberkulin
26
D. OBAT TERAPI KELAINAN IMUNOLOGI
Terapi Antihistamin
a. Antagonis Reseptor H1 (AH1) A. Farmakodinamik 1. Bermanfaat dalam mengobati reaksi hipersensitivitas atau keadaan lain yang disertai pelepasan histamin endogen yang berlebihan. 2. AH1 efektif menghambat kerja histamin pada otot polos bronkus dan usus. 3. Efektif menghambat kerja histamin pada peningkatan permeabilitas kapiler dan edema. 4. Efektivitas AH1 melawan hipersensitivitas bergantung pada seberapa besar kerja histamin pada hipersensitivitas tersebut, karena hipersensitivitas dipengaruhi oleh banyak faktor. 5. AH1 tidak dapat menghambat efek kerja histamin pada sekresi asam lambung, tetapi dapat mengurangi hipersekresi kelenjar eksokrin lainnya akibat histamin. 6. AH1 dapat merangsang atau menghambat kerja SSP. Efek perangsangannya dapat berupa insomnia, gelisah, dan eksitasi. Dosis terapi AH1 biasanya menyebabkan penghambatan kerja SSP berupa kantuk, berkurangnya kewaspadaan, dan waktu reaksi yang lambat. 7. Golongan etanolamin (difenhidramin) yang paling jelas menyebabkan kantuk. 8. Antihistamin generasi II (terfenadin, astemizol, loratidin, akrivastin, dan setirizin) tidak atau sangat sedikit menembus sawar darah otak, sehingga tidak menimbulkan kantuk, gangguan atau efek lainnya pada SSP, dan disebut sebagai antihistamin nonsedatif B. Farmakokinetik 1. AH1 diabsorpsi dengan baik setelah pemberian oral atau parenteral. 2. Efeknya timbul 15 30 menit setelah pemberian oral atau maksimal 1 2 jam. 3. Kadar tertinggi terdapat di paru-paru. Di limpa, ginjal, otak, otot, dan kulit kadarnya lebih rendah. 4. Tempat utama biotransformasi AH1 adalah hati, tetapi juga ada di paru-paru dan ginjal. 5. AH1 diekskresikan melalui urin setelah 24 jam, terutama dalam bentuk metabolitnya.
27
Terapi Antialergi
a. Natrium Kromolin A. Farmakodinamik 1. Tidak merelaksasi bronkus atau otot polos lainnya, dan tidak menghambat respon otot tersebut terhadap berbagai obat yang bersifat spasmogenik. 2. Menghambat pelepasan histamin dan autakoid lainnya termasuk leukotrien dari paruparu pada proses alergi yang diperantarai IgE., dengan demikian mengurangi bronkospasme. 3. Terutama penting pada pasien asma bronkial, karena leukotrien adalah penyebab utama bronkokonstriksi. 4. Bekerja pada sel mast paru-paru. Tidak menghambat ikatan IgE dengan sel mast tersebut atau interaksi IgE dengan antigen spesifik, tetapi menekan respon sekresi akibat reaksi tersebut B. Farmakokinetik
1. Diabsorpsi amat buruk setelah pemberian oral, karena itu untuk pasien asma bronchial
diberikan dengan inhalasi.
2. 10% bubuk halus kromolin mencapai paru-paru bagian dalam, kemudian diabsorpsi ke
aliran darah.
3. Waktu paruhnya kira-kira 80 menit. 4. Tidak dibiotransformasi, 50% diekskresikan dalam bentuk asal bersama urin, dan 50%
bersama empedu. b. Nedokromil Mirip kromolin, hanya diberkan untuk pasien asma berusia 12 tahun ke atas. c. Ketotifen
1. Ketotifen fumaratdiabsorpsi dari saluran cerna 2. Bentuk utuh dan metabolitnya diekskresi bersama urin dan tinja.
d. Kortikosteroid Mempengaruhi sistem imun obat ini yang paling efektif untuk terapi karena tidak ada efek sampingnya. Mekanisme kerja : 1. Mengurangi sintesis asam arakidonat dan COX-2 2. Diperikrakan meningkatkan reseptor beta adrenoseptor padasaluran nafas 3. Menurunkan jumlah sel basophlis, eosinophilis, dan mast cell pada mukosa hidung
28
4. Mengurangi vasodilatasi, kongesti, dan edema 5. Menstabilisasi membran epitel hidung dan endotel kapiler 6. Mengutang sensitivitas reseptor terhadap irritant 7. Mengurangi efek stimulasi kolinergik (parasimpatis)
E. PRINSIP IMUNODIAGNOSTIK
29
Respon imun spesifik secara sederhana dibagi dalam 2 kategori yaitu: respon yang dimediasi oleh sel dan respon yang dimediasi oleh antibodi. Respon imun yang dimediasi oleh sel dibawakan oleh sel limfosit T. Limfosit T berproliferasi dan berdiferensiasi menjadi beragam sel efektor termasuk sel T helper dan sel T sitotoksik. Sel T sitotoksik secara spesifik menyerang dan membunuh mikroorganismee pada sel hospes yang rusak atau karena terinfeksi patogen. Sel T helper memproduksi sitokin sitokin merangsang pematangan sel B sehingga sel B memproduksi antibodi yang mampu membunuh organisme yang mengifeksi. Respon imun yang dimediasi oleh antibodi adalah merupakan protein spesifik yang dihasilkan oleh limfosit B. karena protein bersifat menimbulkan reaksi fungsi imunologis dan memiliki struktur globular pada keadaan aktif maka disebut juga immunoglobulin. Antibodi disekresikan ke dalam darah atau cairan limpa (kadangkala pada cairan tubuh lainnya) oleh sel B limfosit atau tetap melekat pada permukaan sel limfosit atau sel lain. Karena sel yang terlibat dalam kategori respon imun ini berada dalam sirkulasi darah tipe imunitas seperti ini disebut juga imunitas humoral. Untuk keperluan penentuan antibodi pada pasien yang telah diproduksi ketika proses melawan infeksi serum pasien (atau kadangkala plasma) diperiksa untuk mengetahui adanya antibodi. Mempelajari diagnosa suatu penyakit berdasarkan penentuan kadar antibodi dalam serum disebut serologi. Karakteristik Antibodi Secara genetik manusia memilki kemampuan untuk memproduksi secara langsung antibodi spesifik terhadap hampir semua jenis antigen baik melalui kontak selama hidup dan oleh pengenalan tubuh sebagai benda asing. Antigen dapat berupa bagian struktur fisik atau bahan kimia yang diproduksi dan dilepaskan oleh patogen misalnya eksotoksin. Satu patogen dapat mengandung atau memproduksi banyak antigen yang berbeda-beda yang dapat dikenali oleh hospes sebagai benda asing sehingga infeksi oleh satu agent penyakit dapat menimbulkan produksi antibodi yang berbeda-beda. Sebagai tambahan beberapa antigen memiliki sifat tidak dapat dikenali oleh sel hospes apabila antigen tersebut tidak melalui proses perubahan fisik sebagai contoh sebelum bakteri patogen dicerna oleh leukosit polimormonuklear beberapa antigen pada permukaan sel tidak dapat dikenali oleh sistem imun sekali bakteri tersebut pecah antigen inilah yang akan dikenali sehingga terbentuk antibodi untuk melawan antigen tersebut. Berdasarkan alasan tersebut pasien dapat memproduksi antibodi yang berbeda pada saat infeksi oleh satu jenis penyakit. Respon imun akan semakin matang dengan adanya paparan yang berulang dan antibodi yang terbentuk akan lebih spesifik dan lebih dapat terikat dengan kuat. Antibodi bekerja dengan jalan:
30
1. Melekat pada permukaan patogen dan membuat patogen lebih dapat diterima oleh sel fagosit (opsonisasi antibodi) 2. Berikatan dan menghalangi reseptor permukaan pada sel hospes (antibodi netralisasi) 3. Melekat pada permukaan sel patogen dan berperan dalam penghancuran dengan aktifitas lisis sistem komplemen (fiksasi komplemen antibodi). Meskipun metode diagnostik serologi rutin biasanya hanya mengukur dua kelas antibodi yaitu IgM dan IgG terdapat lima kelas antibodi yang berbeda yaitu : IgG IgM IgE IgA dan IgD. Pada struktur antibodi terdapat tempat melekatnya antigen (antigen binding site) yang bersifat spesifik pada setiap antibodi yang terbentuk. Berdasarkan spesifitas antibodi antigen dengan beberapa kesamaan tetapi tidak identik dapat berikatan pula dengan antibodi disebut dengan reaksi silang. Komplemen-binding site terletak ditengah-tengah struktur molekul dan semua sama pada setiap kelas antibodi. IgM merupakan respon pertama untuk beberapa antigen walaupun jumlahnya yang tinggi hanya bersifat sementara. Sehingga dengan adanya IgM menandakan bahwa baru terinfeksi atau permulaan infeksi aktif. Dilain pihak IgG merupakan antibodi yang dapat tetap bertahan lama sampai setelah infeksi hilang. Struktur molekul IgM terdiri dari lima monomer antigen dengan sepuluh antigen binding site.
Respon imun humoral yang bermanfaat dalam pengujian diagnostik Sistem imun manusia mampu memproduksi baik antibodi IgM atau IgG dalam hampir semua patogen. Pada kebanyakan kasus IgM diproduksi oleh pasien hanya setelah interaksi pertama dengan patogen dan tidak lagi terdeteksi setelahnya dalam waktu singkat. Untuk kepentingan diagnosa secara serologis perbedaan yang penting dari IgM dan IgG adalah IgM tidak dapat menembus plasenta dari ibu hamil sehingga apabila IgM terdeteksi pada serum bayi baru lahir pasti telah dibuat oleh bayi itu sendiri. Dengan molekul yang besar dan jumlah antigen-binding site IgM dapat membantu mempercepat melenyapkan patogen. IgG merupakan antibodi yang lebih spesifik terhadap antigen walaupun IgG hanya memiliki dua antigen binding site tapi dapat pula terikat pada komplemen. Ketika IgG terikat pada antigen dasar molekul akan melekat dan terikat pada membran sel fagosit meningkatkan kemampuan menelan dan penghancuran patogen oleh sel hospes. Pertemuan kedua dengan antigen yang sama biasanya hanya menimbulkan respon IgG. Karena sel B limfosit menyimpan sel memori dari patogen tersebut sehingga dapat lebih cepat merespon dan lebih banyak dihasilkan antibodi dibandingkan dengan interaksi pertama. Respon cepat tersebut dinamakan respon anamnestik. Karena sel B memori tidak sempurna kadangkala kelompok sel memori akan distimulasi oleh antigen yang mirip tapi tidak sama seperti antigen asal yang
31
menimbulkan respon anamnestik poliklonal dan tidak spesifik. Sebagai contoh infeksi ulang cytomegalovirus akan menstimulasi sel B memori untuk memproduksi antibodi terhadap virus Eipstein-Barr (family virus herpes lainnya).
Interpretasi pada Pemeriksaan Serologi Pemahaman umum dari konsep serologi adalah terjadinya peningkatan titer. Titer antibodi sebanding dengan pengenceran tertinggi serum pasien dimana antibodi masih dapat terdeteksi. Pasien dengan jumlah antibodi yang tinggi karena antibodi masih dapat terdeteksi pada pengenceran tertinggi serum yang digunakan untuk penentuan titer antibodi harus diambil selama fase akut dari penyakit (ketika pertama kali diketahui atau masih tersangka) dan diulangi selama masa penyembuhan (biasanya dua minggu kemudian). Specimennya disebut serum akut dan serum konvalesen. Untuk beberapa infeksi seperti penyakit legionnaires dan hepatitis titer dapat tidak meningkat sampai beberapa bulan setelah infeksi akut atau dapat tidak pernah meningkat sama sekali. Untuk kebanyakan patogen peningkatan titer dari pengenceran empat kalinya (yaitu dari positif pada titer 1/8 menjadi 1/32 pada serum berpasangan (akut dan konvalesen) dapat dipertimbangkan didiagnosa sebagai infeksi baru. Hasil yang akurat untuk diagnosa penyakit infeksi ini akan didapatkan hanya ketika serum akut dan konvalesen diperiksa bersama-sama dalam sistem pengujian yang sama.
Prinsip-Prinsip Pemeriksaan Metode Serologis Penentuan antibodi dapat dilakukan dengan berbagai cara. Dalam beberapa kasus antibodi terhadap satu jenis antigen dapat diperiksa dengan lebih dari satu cara tetapi metode penentuan antibodi yang berbeda terhadap satu antigen boleh jadi mengukur antibodi yang berbeda. Berdasarkan alasan tersebut adanya antibodi terhadap patogen tertentu yang dideteksi oleh satu metode mungkin saja tidak berhubungan dengan adanya antibodi terhadap antigen yang sama tapi dengan metode yang berbeda. Kemudian pula setiap metode pemeriksaan memiliki derajat sensitifitas yang bervariasi dalam mendeteksi adanya antibodi. Walaupun demikian karena IgM biasanya diproduksi hanya pada pasien dengan infeksi pertama kali terhadap agent infeksi penentuan IgM dapat membantu klinisi dalam penentuan diagnosa sehingga kebanyakan metode serologis didasarkan kepada analisa IgM.
Metode Pemeriksaan Antibodi A. Metode Aglutinasi
32
Reaksi aglutinasi (direk atau pasif) banyak digunakan sebagai contoh penentuan tipe eritrosit dalam penggolongan darah diagnosis imunologi pada penyakit hemolitik seperti anemia hemolitik yang diinduksi obat tes rheumatoid faktor (IgM dan IgG) tes untuk syphilis dan aglutinasi untuk tes kehamilan. Pada reaksi aglutinasi bakteriologis dasar pemeriksaan penentuan antibodi adalah pengukuran antibodi yang terbentuk yang merupakan respon terhadap antigen. Antibodi spesifik melekat pada permukaan bakteri dalam suspensi yang kental sehingga menyebabkan bakteri berkumpul membentuk agregat. Antibodi yang demikian disebut dengan aglutinin dan pemeriksaannya disebut aglutinasi bakteri. Reaksi aglutinasi biasa dilakukan untuk infeksi bakteri yang sulit dilakukan pembiakan secara in vitro. Bakteri yang menggunakan teknik ini diantaranya: tetanus yersiniosis leptospirosis brucellosis dan tularemia. Demam thypoid agglutinin test (Widal test) sudah jarang digunakan karena biasa bereaksi positif pada pasien dengan infeksi bakteri lain atau reaksi silang antibodi atau karena pernah imunisasi thypoid. Pemeriksaan yang paling sesuai untuk pasien tersangka demam thypoid adalah dengan pembiakan dan identifikasi adanya bakteri Salmonella. Sel parasit Plasmodium Leismania atau Toxoplasma gondii juga telah menggunakan metode aglutinasi langsung untuk deteksi antibodi. Banyak pasien yang terinfeksi ricketsia memproduksi antibodi yang dapat menyebabkan aglutinasi non spesifik terhadap bakteri proteus. Tes Weil-Felix dapat digunakan untuk mendeteksi reaksi silang tersebut tetapi telah tersedia metode pemeriksaan infeksi ricketsia yang baru yang lebih spesifik sehingga tes Weil-Felix tidak dipergunakan lagi.
B. Tes Aglutinasi Partikel Teknik pemeriksaan serologis yang mendeteksi antibodi melalui aglutinasi dari partikel pembawa (carrier) tiruan dimana antigen terikat pada partikel tersebut. Carrier yang biasa digunakan partikel lateks atau sel darah merah yang telah di olah atau biologic carrier seperti sel bakteri yang dapat membawa antigen pada permukaannya dan dapat berikatan dengan antibodi yang diproduksi sebagai respon dari sel hospes. Ukuran partikel pembawa memungkinkan reaksi aglutinasi dapat terlihat. Contohnya untuk antigen cryptococcal digunakan lateks bead yang dilekati antibodi spesifik pada metode lateks agglutination. Sel darah merah binatang biasa juga digunakan sebagai carrier antigen pada tes aglutinasi tes ini disebut dengan haemaglutinasi untuk mendeteksi adanya partikel virus berdasarkan sifat mengaglutinasikan eritrosit yang terlihat secara makroskopis dan indirect haemaglutinasi
33
atau haemaglutinasi pasif karena bukan merupakan antigen sel darah merah itu sendiri tetapi sebagai sel pembawa antigen secara pasif yang akan diikat oleh antibodi. Yang digunakan secara luas dari metode ini dan telah tersedia secara komersial adalah Mikrohaemaglutinasi untuk antibodi Treponema pallidum (MHA-TP) Haemaglutinasi treponemal untuk syphilis (HATTS) haemaglutinasi pasif untuk antibodi terhadap antigen ekstraseluler steptococcus dan tes indirek haemaglutinasi untuk antibodi virus Rubella eritrosit diolah dengan penambahan formaldehid-piruvat aldehid sehingga virus rubella dapat terabsorpsi pada membran permukaan eritrosit . Pedoman laboratorium terpercaya seperti Center for Disease Control and Prevention (CDC) juga menyelenggarakan pemeriksaan indirek haemaglutinasi untuk tes antibodi terhadap beberapa clostridia Burkholderia psudomallei Bacillus anthracis Corynebacterium diphtheria Leptospira dan beberapa agen virus dan parasit.
C. Tes Flokulasi Berbeda dengan pembentukkan agregat ketika partikel antigen berikatan dengan antibodi spesifik interaksi antara antigen terlarut dengan antibodi akan membentuk presipitat pemadatan partikel halus biasanya terlihat hanya jika presipitat tetap stabil berada pada matrik. Ada dua jenis tes berdasarkan flokulasi: 1. Tes Presipitin Metode klasik untuk mendeteksi antigen terlarut yaitu antigen dalam suatu larutan adalah Outcherlony double immunodiffusion. Pada metode ini sumur dibuat dalam suatu agar suatu matrik berbentuk gelatin yang memungkinkan partikel berdifusi dalam cawan petri. Metode ini biasanya digunakan untuk mendeteksi eksoantigen yang diproduksi oleh jamur sistemik untuk konfirmasi keberadaannya dalam pembiakan. Akan tetapi teknik ini terlalu lambat untuk penggunaan secara umum untuk deteksi antigen secara langsung dari specimen serum pasien. Imunodiffusi
Tes imunodifusi didasarkan pada pembentukkan imunokompleks yang berdasarkan berat molekul yang tinggi presipitat dan bentuk garis presipitasi dapat diamati secara makroskopik. Metode ini untuk mendapatkan hasil diperoleh kurang lebih satu minggu itupun hanya hasil kualitatif. Teknik imunodifusi dapat dilakukan pada cawan petri yang mengandung agar gelatin 1% dalam suasana buffer posfat atau tris buffer. Sumur-sumur dibuat menggunakan perforator untuk menempatkan antigen di sumur dan serum-serum diletakkan mengeliligi antigen. Antigen dan antibodi dalam serum akan berdifusi dalam agar dan ketika bertemu
34
akan membentuk garis agak kabur yang akan terlihat pada cahaya langsung dan dengan latar belakang gelap. Kontrol positif (standar serum) harus disertakan untuk panduan pembacaan hasil positif dan interpretasi. Teknik imunodifusi selain untuk serum juga dapat digunakan untuk LCS dan urine. Teknik imunodifusi biasa digunakan pula untuk deteksi antibodi terhadap jamur patogen : Histoplasma Blastomyces Coccidioides Paracoccidioides dan beberapa jamur opportunistic yang pemeriksaannya memerlukan waktu sekurang-kurangnya 48 jam bahkan lebih untuk mengembangkan pembentukan pita. VDRL (Veneral Disease Research Laboratory test)
Merupakan metode yang menggunakan prinsip presipitasi dengan bentuk produk akhir presipitin berkumpul terlihat secara makroskopis dan mikroskopis. Pasien yang terinfeksi treponema pada umumnya Treponema. pallidum penyebab shypilis membentuk antibodi seperti protein dinamakan reagin yang akan berikatan dengan antigen cardiolipin-lecithincoated cholesterol partikel menyebabkan partikel berflokulasi. Karena reagin bukan merupakan antibodi langsung yang spesifik terhadap antigen T. pallidum tes ini kurang spesifik tetapi baik digunakan untuk skrining tes. VDRL merupakan satu-satunya tes yang paling berguna untuk mendeteksi cairan LCS pasien tersangka Neuroshypilis meskipun kemungkinan terjadi positif palsu. Pelaksanaan tes VDRL memerlukan ketelitian alat gelas yang bersih dan harus memperhatikan rincian secara tepat termasuk kontrol kualitas rutin. Sebagai tambahan reagen yang akan digunakan harus disiapkan baru setiap pelaksanaan tes serum pasien harus diinaktivasi dengan pemanasan selama 30 menit pada 56pC sebelum tes dan hasilnya dibaca menggunakan mikroskop. Untuk semua alasan tersebut banyak laboratorium klinik menggunakan tes kualitatif tandingan Rapid Plasma Reagin (RPRtest) RPR (Rapid Plasma Reagin test)
RPR merupakan tes yang tersedia secara komersial lengkap dengan konrol positif dan negatif kartu tempat reaksi dan reagen untuk persiapan suspensi antigen. Antigen kardiolipinlecithin-coated cholesterol dengan cholin klorida dan juga mengandung partikel arang untuk memperlihatkan flokulasi makroskopis. Serum tanpa pemanasan dan reaksi terjadi pada permukaan kartu tes yang kemudian dibuang. RPR merupakan tes yang dianjurkan untuk specimen LCS. Seluruh prosedur distandarisasi dan dijelaskan terperinci dalam kit reagen dan harus diikuti dengan tepat. Secara keseluruhan RPR merupakan tes skrining yang lebih sensitif dibandingkan VDRL dan lebih mudah dalam pengerjaannya. Beberapa modifikasi telah dibuat misalnya penggunaan zat warna untuk mempermudah melihat hasil reaksi.
35
Kondisi dan infeksi lain selain shypilis yang dapat menyebabkan hasil positif pada pemeriksaan VDRL atau RPR disebut biologic false positive tes. Penyakit autoimun seperti lupus erythematosus dan demam reumatik mononucleosis infeksiosa hepatitis kehamilan dan usia tuadapat menyebabkan positif palsu sehingga untuk hasil positif dinyatakan sebagai dugaan dan harus dikonfirmasi dengan tes spesifik treponemal.
2. Counterimmuno electrophoresis Jenis tes lain yang menggunakan prinsip presipitasi dan penggunaannya secara luas digunakan untuk mendeteksi antibodi dalam jumlah sedikit. Kelebihan tes ini menggunakan muatan listrik yang dialirkan pada antigen-antibodi yang dites pada sistem buffer tertentu. Karena antigen dan antibodi dipertemukan satu sama lainnya dengan bantuan arus listrik pada suatu matriks semisolid untuk bermigrasi sehingga metode ini disebut
Counterimmunoelectrophoresis (CIE). CIE merupakan modifikasi metode Ouchterlony yang dipercepat migrasi antigen antibodinya oleh adanya aliran listrik. Dengan pengecualian bakteri Streptococcus pneumonia serotype 7 dan 14 antigen bakteri akan bermuatan negatif pada suasana sedikit basa sedangkan antibodi bersifat netral. Sifat antigen bakteri inilah yang digunakan pada prinsip metode CIE dimana larutan yang mengandung antibodi dan larutan sampel diletakkan pada lubang sumur agarosa yang diletakkan pada permukaan kaca. Kertas atau fiber bersumbu digunakan untuk menjembatani dua agarosa yang bersebrangan untuk dilalui buffer yang sedikit alkali. Ketika dialiri arus listrik maka akan terjadi migrasi dari Antigen yang bermuatan negatif akan bermigrasi ke elektoda positif. Antibodi yang bermuatan netral akan terbawa oleh elektroda negative. Perlu disertai control pada setiap pengerjaan CIE merupakan metode yang berdasarkan reaksi presipitasi yang cukup mahal sehingga tidak banyak digunakan lagi dalam imunodiagnostik.
D. Tes Netralisasi Tes netralisasi pada kultur sel dan pengujian laboratorik menggunakan hewan coba antibodi akan mencegah atau menurunkan virulensi virus. Teknik ini sulit dan membutuhkan waktu pengerjaan yang lama dan sulit untuk dikerjakan akan tetapi kadangkala diperlukan.
E. Tes Fiksasi komplemen Tes fiksasi komplemen merupakan teknik imunologi yang digunakan untuk menentukan antigen spesifik atau antibodi apabila ada dalam serum pasien. Metode ini sangat umum digunakan untuk membedakan dan menemukan penyebab infeksi. Pada umumnya digunakan
36
untuk pemeriksaan mikroorganisme yang sulit di identifikasi melalui metode pembiakan. Akan tetapi metode ini telah tergantikan oleh metode serological lainnya dalam dignosa klinik seperti ELISA dan metoda identifikasi patogen yang didasarkan pada DNA khususnya polymerase chain reaction (PCR) Pada teknik fiksasi komplemen komplemen digunakan ketika antigen bereaksi dengan antibodi. Komplemen dapat ditemukan pada serum babi Guinea. Ketika sel darah merah ditambahkan dengan anti-red-cell-antibodi sel darah merah akan lisis ketika ditambahkan komplemen (hasil tes negatif). Apabila dalam serum mengandung antibodi maka complemen akan menfiksasi ikatan antigen dan antibodi sehingga ketika ditambahkan anti-red-cell antibodi tidak menghasilkan hemolisis sehingga tes menunjukkan hasil positif. Contoh pemeriksaan dengan metode fiksasi komplemen AdenovirusJamur (Blastomyces Coccicioides & Histoplasma) Virus Influenza A & B Parainfluenza 1 2 & 3Poliovirus 1 2 & 3 Respiratory Syncitial Virus (RSV)
F. ELISA (Enzyme linked Immunoassays)/EIA (Enzym Immunoassays) ELISA digunakan untuk pengukuran konsentrasi antibodi terhadap suatu antigen biasanya digunakan antibodi monoclonal. Persiapan tes: 1. Antigen dilekatkan pada fase padat misalnya pada permukaan dasar mikroplate 2. Persiapan anti-human antibodi dilabel enzim (contohnya -galaktosida) yang berfungsi sebagai indicator warna dari substrat yang jernih. Prinsip ELISA Cara kerja : 1. Specimen yang akan diperiksa dimasukkan ke dalam sumur biasanya mikroplate molekul antibodi akan berikatan dengan antigen yang dilekatkan pada fase padat 2. Anti-human antibodi yang diberi label ditambahkan pada campuran. Antibodi berlabel akan terikat pada ikatan molekul antigen-antibodi yang pertama sehingga terjadi ikatan sandwich antibodi-antigen-antibodi berlabel 3. Setelah proses pencucian molekul yang tidak berikatan ditambahkan substrat 4. Setelah beberapa waktu sesuai dengan standar prosedur ditambahkan reagen untuk menghentikan reaksi (penambahan NaOH 1N). intensitas warna yang terbentuk proporsional/ sebanding dengan konsentrasi antigen yang terikat.
G. Indirect Flourescent Antibodi Test (IFA)
37
Pemeriksaan yang berdasarkan IFA ke dalam analisis serologi dan molekular : Teknik Fluorescent-antibodi (FA) masih digunakan untuk mendeteksi antigen dan antibodi walaupun tidak sebanyak EIA. Teknik fluorescent terdiri dari direct dan indirect metode indirek biasanya digunakan untuk mendeteksi antibodi (IFA) seperti pada EIA sedangkan untuk pemeriksaan antigen digunakan metode direk.
H. Immunoprecipitasi Imunopresipitasi merupakan metode dimana protein antigen dipresipitasikan dalam larutan menggunakan antibodi spesifik yang berikatan dengan protein antigen tersebut. Metode ini dapat digunakan ketika isolasi dan pemadatan protein spesifik pada bahan pemeriksaan terdiri dari berbagai macam protein dan tidak sejenis. Antibodi harus dilekatkan pada fase padat pada saat yang sama pada teknik pemeriksaan. J. Immunoblot Immunoblot disebut juga dengan Western Blot adalah suatu metoda analisa. Mendeteksi protein tertentu yang terdapat pada sampel ekstrak atau jaringan. Pada teknik imunoblot protein didenaturasi rantai panjang polipeptida atau struktrur tiga dimensi protein dengan elektroforesis. Setelah protein dipindahkan ke dalam membran nitroselulosa protein dideteksi dengan penambahan antibodi. Setiap protein akan berikatan dengan antibodi yang digunakan untuk mendeteksi adanya antigen. Sebuah indicator spesifik digunakan untuk melabel antibodi yang akan menimbulkan warna setelah bereaksi dengan streptavidin. K. Pemeriksaan Biologi Molecular Misalnya: PAGE atau SDS PAGE (sodium dodecyl sulfate poliacrylamide gel electrophoresis) adalah metode yang biasanya digunakan untuk biokimia forensik genetik dan biologi molekular. Metode ini menggunakan teknik pemisahan protein berdasarkan kemampuan pergerakan molekul dalam elektroforesis. L. Teknik Pemeriksaan Lainnya Protein sequencing dan X-ray crystallography digunakan untuk analisis protein virus. Sedangkan teknik Agarose Gels Restriction Analysis Sequencing Southern Blot Northern Blot PCR atau RT-PCR biasanya digunakan untuk analisa genom virus.
38
F. PEMERIKSAAN LABORATORIUM TERHADAP ALERGI
Pemeriksaan ini dilakukan untuk menunjang diagnosa penyakit agar lebih akurat. Caracara pemeriksaan tersebut antara lain
A. Hitung Jumlah dan Jenis Leukosit
Pada penyakit alergi jumlah leukosit normal, kecuali kalau disertai alergi infeksi. Pada penyakit alergi, eosinofilia berkisar antara 5-15% tetapi pada pasien dengan dengan pengobatan kortikosteroid bisa timbul eosinopenia.
B. Serum IgE total.
Meningkatnya serum IgE total menyokong adanya penyakit alergi., tetapi sayang hanya didapatkan pada sekitar 60-80% pasien. Sebalikanya peningkatan kadar IgE total ini juga dijumpai pada penyakit lain misalya; infeksi parasit, sirosis hati, monokleosis, dsb.
C. IgE spesifik
Maksudnya mengukur IgE terhadap alergen tertentu. Ini bisa diperiksa secara in vitro dengan cara RAST (Radio Allergo Sorbent Test) atau ELISA (Enzym Linked Immuno Sorbent Assay). Keuntungan IgE spesifik dibandingkan tes kulit adalah resiko pada pasien tidak ada, hasilnya kuantitatif, tidak dipengaruhi obat atau keadaan kulit, alergen lebih stabil. Sedangkan kerugiannya adalah mahal, hasil tidak segera dapat dibaca, dapat terjadi positif palsu atau negatif palsu.
D. Tes Kulit
Tes kulit sebagai sarana penunjang diagnosis penyakit alergi. Tujuannya adalah untuk menentukan antibodi IgE spesifik dalam kulit pasien, yang secara tidak langsung
39
menggambarkan adanya antibodi yang serupa pada organ yang sakit. Tes kulit hanya dilakukan terhadap alergen-alergen lain yang dicurigai merupakan penyebab keluhan pasien dan terhadap alergen-alergen yang ada pada lingkungan pasien. Cara-cara melakukan tes kulit, antara lain: a. Tes Tusuk (Prick Test) Mula-mula kulit dibersihkan deengan alkohol, ditunggu sampai kering. Alergen diteteskan 2 cm di atas kulit tersebut. Dengan jarum disposibel ukuran 26, dilakukan tusukan dangkal melalui masing-masing ekstrak yang telah diteteskan. Tusukan tersebut dijaga, jangan sampai menimbulkan perdarahan. Pembacaan dilakukan setelah 0 menit dan diukur diameter urtikaria yang timbul. Sebagai tes kontrol dipakai larutan cocca dan tes kontrol pembanding digunakan larutan histamin 0,1%. Sebelum melakukan tes kontrol, pasien dilarang makan obat antihistamin 48 jam sebelumnya. Cara penilaian yaitu hasil yang negatif, didapatkan bila hasil tes sama dengan kontrol. Hasil tes positif dinilai berdasarkan bentul atau eritema. Menurut Terr A, cara penilaian yang dipakai adalah: hasil tes negatif bila tidak ada bentul atau eritema, jadi hasil tes sama dengan kontrol. Positif satu, bila didapatkan tidak ada bentul dan diameter eritema < 20 mm. Positif dua, bila didapatkan tidak ada bentul dan diameter eritema > 20mm. Positif tiga, bila didapatkan bentul dan eritema. Dan positif empat, bila didapatkan bentul dengan pseudopodia dan eritema. b. Tes Tempel Dilakukan dengan cara menempelkan suatu bahan yang dicurigai sebagai penyebab dermatitis alergi kontak. Jika pada penempelan bahan kulit menunjukan reaksi, mungkin pasien alergi terhadap bahan tersebut, ataupun bahan atau benda lain yang mengandung bahan tersebut. Bahan dan kosentrasi yang sering digunakan antara lain, benzocain 5%, mercaptobenzothiazole 1%, colophony 20%. Cara melakukan tes tempel yaitu bahanbahan yang akan dites ditaruh pada kertas saring, yang diletakkan di atas lembaran impermeabel. Kemudian ditempel pada kulit dengan plester. Tempat pemasangan bisa di punggung. Pembacaan dilakukan setelah 48 jam. Sesudah plester dilepas kemudian pasien disuruh menunggu selama 1/2-1 jam, dengan maksud menghilangkan adanya faktor tekanan pada kulit. Sebaiknya pembacaan diulangi besoknya (72 jam sesudah
40
pemasangan tes), ini disebabkan reaksi alergi muncul lebih jelas sesudah 72 jam. Cara penilaiannya: negatif, bila tidak ada reaksi. Positif satu, bila jelas ada eritema. Positif dua, bila ada eritema dan papula. Positif tiga, bila ada eritema, papula, dan vesikula.
E. Tes Provokasi
Yaitu tes alergi dengan cara memberikan alergen secara langsung kepada pasien sehingga timbul gejala. a. Tes Hidung Pada tes ini alergen diberikan pada mukosa hidung baik dengan disemprotkan atau mengisap alergen yang kering melalui satu lubang hidung dan lubang hidung lainnya ditutup. Tes dianggap positif, bila dalam beberapa menit timbul bersinbersin, pilek, hidung tersumbat, dan kadang-kadang batuk.
b. Tes Provokasi Bronkial Banyak cara untuk menimbulkan serangan asma, antara lain: 1) Tes kegiatan jasmani. Tes kegiatan jasmani dapat menimbulkan serangan asma 2) Tes inhalasi antigen Pada tes ini diperlukan alat yang dapat menyemprotkan larutan yang mengandung antigen dalam jumlah yang tetap pada setiap semprotan dan besar partikelnya harus kecil antara 1-3 mikron. 3) Tes inhalasi histamin dan metakolin Tes inhalasi histamin dan metakolin banyak dipakai untuk menentukan reaktivitas saluran nafas, bahkan dianjurkan sebagai salah satu kriteria diagnosis asma.
41
G. RESPON IMUN TERHADAP TRANSPLANTASI ORGAN
Transplantasi adalah memindahkan alat atau jaringan tubuh dari satu orang ke orang lain. Hukum transplantasi adalah bahwa tandur akan diterima bila resipien dan donor memiliki gen histokompabilitas tertentu yang sama. Pada kasus Nefrosis SLE berat dipilih untuk mentransplantasikan ginjal ke penderita. Berbagai macam bentuk transplantasi yaitu: a. Autograft adalah memakai jaringan sendiri, misalnya kulit sehat untuk menggantikan kulit dengan luka bakar atau pembuluh darah sehat untuk menggantikan arteri koroner yang tersumbat. b. Isograft adalah transfer jaringan antara individu yang genetik identik, misalnya antara kembar yang monozigot. c. Allograft adalah donor dan resipien dari spesies yang sama tetapi genetik tidak identik d. Xenograft adalah donor dan resipien dari spesies berbeda, misalnya tikus dan manusia
Mekanisme penolakan Sistem imun yang berperan pada proses penolakan adalah sistem imun yang juga
berperan terhadap mikroba 1. Peran seluler Reaksi penolakan pada umumnya berlangsung sesuai respon CMI. Gejala timbul
sesudah terjadi vaskularisasi, mula- mula terjadi invasi tandur oleh sel limfosit dan monosit melaului pembuluh darah. Reaksi inflamasi ini segera menimbulkan kerusakan pembuluh darah yang diikuti nekrosis jaringan tandur. Reaksi penolakn ditimbulkan oleh sel Th resipien yang mengenal antigen MHC alogenik dan memacu imunitas humoral (antibodi). Sel CTL/Tc juga mengenal MHC alogenik dan membunuh sel sasaran melalui imunitas selular. Namun sejumlah studi pada mencit menunjukkan bahwa bila tidak ada sel CD4+ , allograft dapat diterima selamanya.
Memang penolakan dapat diperantarai sel CD4 tanpa adanya sel CD8, mungkin karena sel CD4 kadang potensial sitotoksik untuk sasaran MHC II. Namun pada hewan utuh, sekresi sitokin asal CD4 akan dikerahkan dan mengaktifkan CD8, sel B, sel NK dan
42
makrofag yang semuanya memiliki potensi dan berperan dalam proses penolakn. Makrofag yang dikerahkan ke tempat tandur atas pengaruh limfokin asal sel Th akan menimbulkan kerusakan, serupa dengan terjadi pada reaksi hipersensitivitas tipe IV dari Gell dan Combs. Selanjutnya IFN- yang dilepas makrofag meningkatkan ekspresi
antigen pada sel tandur sasaran sehingga me ningkatakn sitotoksisitas CD8. Jenis penolakan Jenis penolakan Hiperakut Waktu penolakan Beberapa jam Sebab/mekanisme Pencegahan
Akut
Minggu - bulan
Kronik
Bulan - tahun
Antibodi yang sudah ada Pemeriksaan cross(anti-HBO dan/anti- match sel donor dan HLA) serum resipien, kompatibilitas ABO CMI, CD8+, CD4Matching HLA dari donor dan resipien, terapi anti penolakan CMI Matching HLA
Contoh pola gambaran penolakan alograft ginjal a. Penolakan hiperakut berlangsung dalam beberapa menit setelah pencangkokan. Nampak penggumpalan sel- sel darah merah dan terbentuknya mikrotombi dalam gromeruli. Gambaran ini terdapat pada penderita yang sebelumnya telah memproduksi antibodi pada saat transfusi darah baik karena ketidakcocokan golongan darah maupun terhadap antigebn MHC kelas I. b. Penolakan dini akut berlangsung 10 hari setelah transplantasi. Gambaran khas nampak adanya infiltrasi selsel secara padat serta kerusakan kapiler peritubuler. Gambaran tersebut menyerupai hipersensitivitas tipe IV yang melibatkan limfosit T. c. Penolakan lambat akut berlangsung 11 hari atau lebih setelah transplantasi pada penderita yang diberikan obat-obtan imunosupresif seperti prednison dan azathioprine. Kerusakan jaringan cangkok diduga oleh adanya ikatan antibodi dengan arteriola dan kapiler glomerulus bersama komplemen. Pengendapan antibodi pada pembuluh darah ini menginduksi penggumpalan trombosit dalam kapiler gromelurus ginjal sehingga dapat menimbulkan gejala penyumbatan ginjal secara akut. Penolakan lambat dan tersembunyi yang melibatkan pengendapan Ig dan C3 di daerah subendotelial pada membran basalis glomerulus, kadang- kadang menyeruoai gambaran penyakit kompleks imun karena dapat melalui pengendapan kompleks imun yang terbentuk dari antigen alograf yang larut
43
BAB III PENUTUP
Kesimpulan Sistem imun memilki mekanisme canggih dalam melawan antigen yang masuk ke dalam tubuh kita. Dalam penyeleksian sel imun (B dan T) dapat juga terjadi kesalahan ataupun kegagalan sehingga tidak dapat menimbulkan toleransi imun. Kegagalan toleransi imun ini yang mencetuskan berbagai macam reaksi abnormal/kelainan respons tubuh terhadap antigen. Reaksi yang dimaksud adalah alergi, hipersensitivitas, dan penyakit autoimun. Alergen yang masuk ke dalam tubuh seorang atopi, dapat mencetuskan berbagai macam reaksi hipersentivitas, mulai dari tipe I, II, III, IV. Dalam penatalaksanaannya pemeriksaan laboratorium perlu dilakukan sebelum memberikan obat terapi yang tepat dan efisien.
Você também pode gostar
- Toleransi ImunologiDocumento27 páginasToleransi ImunologiHelmi PurbaAinda não há avaliações
- Toleransi ImunologiDocumento29 páginasToleransi ImunologiMuhammad Haqqul SyifaAinda não há avaliações
- Imunologi Toleransi Sistem ImunDocumento9 páginasImunologi Toleransi Sistem ImunAbieGokielAl-katirie100% (1)
- Tugas Imunologi Sel T Dan Sel BDocumento6 páginasTugas Imunologi Sel T Dan Sel BNur Khalif ranroeAinda não há avaliações
- AUTOIMUNDocumento16 páginasAUTOIMUNZah NugrahaeniAinda não há avaliações
- Limfosit B Dan Limfosit TDocumento21 páginasLimfosit B Dan Limfosit TIrmi Nur OctaviantiAinda não há avaliações
- Mekanisme Reaksi HipersensitivitasDocumento11 páginasMekanisme Reaksi HipersensitivitasdoktergigikoeAinda não há avaliações
- AutoimunDocumento13 páginasAutoimunMaharani VanpersieAinda não há avaliações
- Rangkuman AutoimunDocumento3 páginasRangkuman AutoimunHavina Nurul AizahAinda não há avaliações
- ImunoterapiDocumento18 páginasImunoterapiwibizzz86% (7)
- Imunogenisitas Dan AntigenisitasDocumento2 páginasImunogenisitas Dan AntigenisitasMaishaNaziraAinda não há avaliações
- AUTOIMUNDocumento16 páginasAUTOIMUNCipto FebriantoAinda não há avaliações
- AUTOIMUNITASDocumento5 páginasAUTOIMUNITASAra DirganAinda não há avaliações
- HipersensitivitasDocumento15 páginasHipersensitivitasdhilasafirina100% (1)
- Mekanisme AlergiDocumento6 páginasMekanisme AlergiBaim Black RushAinda não há avaliações
- AUTOIMUNITASDocumento16 páginasAUTOIMUNITASTheo FandaniAinda não há avaliações
- Tugas AutoimunitasDocumento6 páginasTugas AutoimunitasZhillu ArsyAinda não há avaliações
- Major Histocompatibility Complex: Tim Dosen ImunologiDocumento27 páginasMajor Histocompatibility Complex: Tim Dosen ImunologiGita WulAinda não há avaliações
- Antigen Dan ImunogenDocumento6 páginasAntigen Dan ImunogenOcha D'khansaAinda não há avaliações
- Mekanisme Terjadinya ResistensiDocumento3 páginasMekanisme Terjadinya ResistensiEka FirmanAinda não há avaliações
- Mekanisme Sistem Imun Dalam TubuhDocumento15 páginasMekanisme Sistem Imun Dalam TubuhTyka KaharuAinda não há avaliações
- Antigen Dan ImunogenDocumento18 páginasAntigen Dan ImunogenPrawedyarini WulandariAinda não há avaliações
- Penyakit AutoimunDocumento6 páginasPenyakit AutoimunBalqis Fildzah Badzlina100% (2)
- Makalah AutoimunDocumento17 páginasMakalah AutoimunJumiati YaroliahAinda não há avaliações
- Makalah AutoimunitasDocumento38 páginasMakalah AutoimunitasNurul Azmi100% (6)
- Pembahasan HIPERSENSITIVITASDocumento11 páginasPembahasan HIPERSENSITIVITASRachma AzeethaAinda não há avaliações
- Power Point ImunodefisiensiDocumento21 páginasPower Point ImunodefisiensiAgnes Felicia LubisAinda não há avaliações
- Imunologi KulitDocumento5 páginasImunologi KulitFebian SandraAinda não há avaliações
- HipersensitivitasDocumento23 páginasHipersensitivitasJenadi BinartoAinda não há avaliações
- Imunologi TumorDocumento19 páginasImunologi TumorPermana EkaAinda não há avaliações
- 149 PPT Inflamasi FixDocumento20 páginas149 PPT Inflamasi FixAryatiAinda não há avaliações
- Imunitas AdaptifDocumento11 páginasImunitas Adaptifindah cahyaniAinda não há avaliações
- Reaksi Hipersensitivitas Tipe 1 Dan Tipe 2Documento6 páginasReaksi Hipersensitivitas Tipe 1 Dan Tipe 2rahma novitasari83% (6)
- AntigenDocumento25 páginasAntigenKartika PurnamasariAinda não há avaliações
- ImunodefisiensiDocumento39 páginasImunodefisiensiSatrio Sigit Prasojo100% (1)
- AutoimunDocumento12 páginasAutoimunNiken dwi Ambarruri0% (1)
- Innate Immune SystemDocumento17 páginasInnate Immune SystemIchsanJuliansyahAinda não há avaliações
- IMUNODEFISIENSIDocumento21 páginasIMUNODEFISIENSIMa MedAinda não há avaliações
- AutoimunitasDocumento16 páginasAutoimunitasherzi rahmatul sAinda não há avaliações
- Modul 4 Ske 1 AutoimunDocumento42 páginasModul 4 Ske 1 AutoimunDias Rahmawati WijayaAinda não há avaliações
- Sistem Imun Spesifik Dan Non SpesifikDocumento10 páginasSistem Imun Spesifik Dan Non SpesifikAriahmadfu0% (1)
- Sistem Imun FullDocumento337 páginasSistem Imun FullYUNITA NUR ANGGRAENI50% (2)
- Innate Immunity - 2010Documento13 páginasInnate Immunity - 2010Fatwa Pranata100% (1)
- Antigen Dan ImunogenDocumento19 páginasAntigen Dan ImunogenDedi P. LumbanToruanAinda não há avaliações
- PilekDocumento21 páginasPilekDeril RidwanAinda não há avaliações
- AUTOIMUNDocumento25 páginasAUTOIMUNWanda EzharaAinda não há avaliações
- PPT Imun Hipersensitivitas (2) - 1Documento35 páginasPPT Imun Hipersensitivitas (2) - 1Firman Saputra100% (1)
- Klasifikasi Penyakit AutoimunDocumento6 páginasKlasifikasi Penyakit AutoimunKomang Shary71% (7)
- AntibodiDocumento20 páginasAntibodiJenadi Binarto100% (1)
- Penyakit Defisiensi Imun Primer Dan SekunderDocumento12 páginasPenyakit Defisiensi Imun Primer Dan SekunderFendi Wally100% (1)
- Imunologi KomplemenDocumento26 páginasImunologi KomplemenAyu RukminiAinda não há avaliações
- Clostridium TetaniDocumento13 páginasClostridium TetaniagusAinda não há avaliações
- Peranan Infeksi Pada Penyakit AutoimunDocumento24 páginasPeranan Infeksi Pada Penyakit AutoimunAgung Firmansyah100% (1)
- Sistem ImunDocumento4 páginasSistem ImunX-KaizenAinda não há avaliações
- INFLAMASIDocumento10 páginasINFLAMASIAsiah Abdillah100% (1)
- Adaptasi SelDocumento28 páginasAdaptasi SelAde TriandaAinda não há avaliações
- Respon Imun Terhadap Penyakit Infeksi Dan Non InfeksiDocumento30 páginasRespon Imun Terhadap Penyakit Infeksi Dan Non Infeksisuci ati100% (1)
- 22011245-Fitri Kesumawati-Toleransi ImunologiDocumento5 páginas22011245-Fitri Kesumawati-Toleransi ImunologiFauziah TrianandaAinda não há avaliações
- Makalah Toleransi ImunDocumento11 páginasMakalah Toleransi Imuniradatun hasanahAinda não há avaliações
- Referat AutoimunDocumento56 páginasReferat AutoimunMaya Jou-san Ismayanti100% (1)
- Peraturan Daerah Provinsi Kalimantan Tengah Nomor 8 Tahun 2008 Tentang Organisasi Dan Tata Kerja Rumah Sakit Umum Daerah DR 1Documento9 páginasPeraturan Daerah Provinsi Kalimantan Tengah Nomor 8 Tahun 2008 Tentang Organisasi Dan Tata Kerja Rumah Sakit Umum Daerah DR 1Arrum Chyntia YuliyantiAinda não há avaliações
- Konsensus IDAI Kejang Demam 2016Documento23 páginasKonsensus IDAI Kejang Demam 2016Valencia JaneAinda não há avaliações
- KBRIDocumento3 páginasKBRIArrum Chyntia YuliyantiAinda não há avaliações
- 05.policy Brief Mei 2018Documento4 páginas05.policy Brief Mei 2018Arrum Chyntia YuliyantiAinda não há avaliações
- Berani AntikorupsiDocumento16 páginasBerani AntikorupsiArrum Chyntia YuliyantiAinda não há avaliações
- Panduan Antibiotik ProfilaksisDocumento14 páginasPanduan Antibiotik ProfilaksisAthari AdityaAinda não há avaliações
- TTTS Twin To Twin Trasnfusion SyndromeDocumento9 páginasTTTS Twin To Twin Trasnfusion SyndromeArrum Chyntia YuliyantiAinda não há avaliações
- Infeksi Parasit Dan JamurDocumento72 páginasInfeksi Parasit Dan JamurArrum Chyntia YuliyantiAinda não há avaliações
- ThanatologiDocumento7 páginasThanatologiArrum Chyntia YuliyantiAinda não há avaliações
- Laporan Kasus NstemiDocumento28 páginasLaporan Kasus NstemiArrum Chyntia Yuliyanti0% (1)
- Anatomi KulitDocumento39 páginasAnatomi KulitArrum Chyntia YuliyantiAinda não há avaliações
- DERMATOTERAPIDocumento42 páginasDERMATOTERAPIArrum Chyntia YuliyantiAinda não há avaliações
- Penyebab KematianDocumento2 páginasPenyebab KematianArrum Chyntia YuliyantiAinda não há avaliações
- SJS Dan TenDocumento44 páginasSJS Dan TenArrum Chyntia YuliyantiAinda não há avaliações
- Tugas Home Visit YuliDocumento10 páginasTugas Home Visit YuliArrum Chyntia YuliyantiAinda não há avaliações
- Perdarahan Dot Blot RetinaDocumento6 páginasPerdarahan Dot Blot RetinaArrum Chyntia YuliyantiAinda não há avaliações
- Tantangan Dan Harapan KeanekaragamanDocumento25 páginasTantangan Dan Harapan KeanekaragamanArrum Chyntia YuliyantiAinda não há avaliações
- Pengelolaan Nyeri Secara RasionalDocumento24 páginasPengelolaan Nyeri Secara RasionalArrum Chyntia YuliyantiAinda não há avaliações
- Terapi Cairan Perioperatif Pada TraumaDocumento16 páginasTerapi Cairan Perioperatif Pada TraumaArrum Chyntia YuliyantiAinda não há avaliações
- Bentuk Sediaan ObatDocumento3 páginasBentuk Sediaan ObatArrum Chyntia YuliyantiAinda não há avaliações
- ONIKOMIKOSISDocumento29 páginasONIKOMIKOSISArrum Chyntia YuliyantiAinda não há avaliações
- Refer atDocumento34 páginasRefer atArrum Chyntia YuliyantiAinda não há avaliações
- Novel - BintangDocumento2 páginasNovel - BintangArrum Chyntia YuliyantiAinda não há avaliações
- Infiltrat Kornea NewDocumento3 páginasInfiltrat Kornea NewArrum Chyntia YuliyantiAinda não há avaliações
- Pemeriksaan Pada MataDocumento2 páginasPemeriksaan Pada MataArrum Chyntia YuliyantiAinda não há avaliações
- Tatalaksana OmsaDocumento8 páginasTatalaksana OmsaArrum Chyntia YuliyantiAinda não há avaliações
- Algoritma Akut AbdomenDocumento5 páginasAlgoritma Akut AbdomenArrum Chyntia YuliyantiAinda não há avaliações
- Tuli KonduksiDocumento5 páginasTuli KonduksiArrum Chyntia YuliyantiAinda não há avaliações
- CP 1 LalaDocumento15 páginasCP 1 LalaArrum Chyntia YuliyantiAinda não há avaliações
- Referat Histologi KulitDocumento23 páginasReferat Histologi KulitArrum Chyntia YuliyantiAinda não há avaliações