Escolar Documentos
Profissional Documentos
Cultura Documentos
Efusi Pleura
Enviado por
Ratna SawitriDescrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Efusi Pleura
Enviado por
Ratna SawitriDireitos autorais:
Formatos disponíveis
Program Studi Ilmu Keperawatan A Tahun 2015
LAPORAN PENDAHULUAN ASUHAN KEPERAWATAN
PADA PENDERITA EFUSI PLEURA
OLEH
I GUSTI AGUNG NOVI LINDASWARI
NIM.1002105038
PROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA
2015
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
A. KONSEP DASAR PENYAKIT
1. Definisi
Efusi pleura adalah suatu kondisi medis dimana terjadi penumpukan sejumlah cairan
abnormal di sekitar paru-paru. Pleura adalah selaput tipis yang melapisi permukaan
paru-paru pada dinding bagian dalam dan dinding bagian luar paru-paru. Pada efusi
pleura, cairan terakumulasi dalam ruang antara lapisan pleura (WebMD, 2011).
Efusi pleura adalah adanya kumpulan cairan dalam ruang antara dua lapisan (pleura)
paru-paru (Davis, 2012). Pleura adalah membran tipis yang melapisi permukaan paruparu yang terdiri dari pleura visceralis dan pleura parietalis (Sudoyo, 2006).
Pleura merupakan lapisan tipis yang mengandung kolagen dan jaringan elastis yang
melapisi rongga dada (pleura parietalis) dan menyelubungi paru (pleura visceralis). Di antara
pleura parietalis dan pleura visceralis terdapat suatu rongga yang berisi cairan pleura yang
berfungsi untuk memudahkan kedua permukaan bergerak selama pernafasan. Tekanan dalam
rongga pleura lebih rendah dari tekanan atmosfer, sehingga mencegah kolaps paru. Cairan
dalam keadaan normal dalam rongga pleura bergerak dari kapiler di dalam pleura parietalis
ke ruang pleura dan kemudian diserap kembali melalui pleura visceralis. Selisih perbedaan
absorpsi cairan pleura melalui pleura visceralis lebih besar daripada selisih perbedaan
pembentukan cairan oleh pleura parietalis dan permukaan pleura visceralis lebih besar
daripada pleura parietalis sehingga pada ruang pleura dalam keadaan normal hanya terdapat
beberapa mililiter cairan.
Bila terserang penyakit, pleura mungkin mengalami peradangan atau cairan dapat masuk
ke dalam rongga pleura menyebabkan paru tertekan atau kolaps. Efusi pleura dapat
disebabkan antara lain karena tuberkulosis, neoplasma atau karsinoma, gagal jantung,
pnemonia,dan infeksi virus maupun bakteri (Price dan Wilson, 2005). Jadi, dapat disimpulkan
efusi pleura adalah suatu kondisi medis dimana terjadi penumpukan sejumlah cairan
abnormal dalam ruang antara lapisan pleura.
Gambar 1. Efusi Pleura (Google Image, 2012 )
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
2. Epidemiologi / Insiden Kasus
Efusi pleura sering terjadi di negara-negara yang sedang berkembang, salah satunya di
Indonesia. Hal ini lebih banyak diakibatkan oleh infeksi tuberkolosis. Bila di negara-negara
barat, efusi pleura terutama disebabkan oleh gagal jantung kongestif, keganasan, dan
pneumonia bakteri. Di Amerika efusi pleura menyerang 1,3 juta org/th. Di Indonesia TB Paru
adalah peyebab utama efusi pleura, disusul oleh keganasan. 2/3 efusi pleura maligna
mengenai wanita. Efusi pleura yang disebabkan karena TB lebih banyak mengenai pria.
Mortalitas dan morbiditas efusi pleura ditentukan berdasarkan penyebab, tingkat keparahan
dan jenis biochemical dalam cairan pleura (Mulyono, 2009).
3. Penyebab / Faktor Predisposisi
Menurut Sudoyo (2006), penyebab dari efusi pleura berdasarkan pembentukan dan
penyerapan cairan rongga pleura antara lain :
a. Pembentukan Cairan Berlebih
Dapat terjadi karena radang (tuberculosis, pneumonia, virus), bronkiektasis, abses amuba
subfrenik yang menembus ke rongga pleura, karena tumor dimana masuk cairan
berdarah dan karena trauma. Kelebihan cairan rongga pleura dapat terkumpul pada
proses penyakit neoplastik, tromboembolik, kardiovaskuler, dan infeksi. Ini disebabkan
oleh sedikitnya satu dari empat mekanisme dasar :
-
Peningkatan tekanan dan permeabilitas kapiler subpleural atau limfatik (radang,
neoplasma)
Penurunan tekanan osmotic koloid darah (hypoalbuminemia)
Peningkatan tekanan negative intrapleural (atelektasis)
Peningkatan tekanan hidrostatik (gagal jantung)
Peningkatan pembentukan cairan pleura juga didasarkan pada lokasi terimbunnya cairan,
yaitu :
-
Peningkatan cairan interstisial di paru akibat gagal jantung kiri, pneumonia, dan
emboli paru
Peningkatan tekanan intravaskuler di pleura akibat gagal jantung kanan atau kiri,
dan syndrome vena cava superior
Peningkatan kadar protein cairan pleura akibat atelektasis paru atau peningkatan
elastic recoil paru
peningkatan cairan dalam rongga peritoneal akibat asites atau dialisis peritoneal
sumbatan duktus toraksikus
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
b. Penurunan Absorbsi Cairan Pleura
Penurunan absorbsi cairan pleura dapat terjadi akibat :
-
Obstruksi saluran limfe parietal
Peningkatan tekanan vaskuler sistemik akbat syndrome vena cava superior atau gagal
jantung kanan
Bendungan akibat penyakit ginjal, tumor mediastinum, sindroma meig (tumor
ovarium).
Banyak kondisi medis dapat menyebabkan efusi pleura. Beberapa penyebab yang lebih
umum adalah:
Gagal jantung kongestif
Pneumonia
Penyakit hati (sirosis)
Stadium akhir penyakit ginjal
Sindrom nefrotik
Kanker
Emboli paru
Lupus dan kondisi autoimun lainnya
Penumpukan cairan yang berlebihan dapat terjadi akibat tubuh tidak dapat mengatur
kelebihan cairan dengan baik (seperti pada gagal jantung kongestif, penyakit ginjal kronik
dan penyakit hati). Cairan efusi pleura mungkin juga terjadi akibat hasil dari peradangan,
seperti pada pneumonia, penyakit autoimun, dan kondisi lainnya (Davis, 2012).
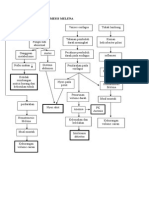
4. Patofisiologi
Patofisiologi terjadinya efusi pleura tergantung pada keseimbangan antara cairan dan
protein dalam rongga pleura. Dalam keadaan normal cairan pleura dibentuk secara lambat
sebagai filtrasi melalui pembuluh darah kapiler. Filtrasi yang terjadi karena perbedaan
tekanan osmotic plasma dan jaringan interstitial submesotelial kemudian melalui sel
mesotelial masuk ke dalam rongga pleura. Selain itu cairan pleura dapat melalui pembuluh
limfe sekitar pleura. Proses penumpukan cairan dalam rongga pleura dapat disebabkan oleh
peradangan. Bila proses radang disebabkan oleh kuman piogenik akan terbentuk pus/nanah,
sehingga terjadilah empiema/piotoraks. Bila proses ini mengenai pembuluh darah sekitar
pleura dapat menyebabkan hemotoraks. Proses terjadinya pneumotoraks karena pecahnya
alveoli dekat pleura parietalis sehingga udara akan masuk ke dalam rongga pleura. Proses ini
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
sering disebabkan oleh trauma dada atau alveoli yang kurang elastis lagi seperti pada pasien
emfisema paru.
Pada kondisi tertentu rongga pleura dapat terjadi penimbunan cairan berupa transudat
maupun eksudat. Transudat terjadi pada peningkatan tekanan vena pulmonalis, misalnya
pada gagal jantung kongestif. Pada kasus ini keseimbangan kekuatan menyebabkan
pengeluaran cairan dari pembuluh darah. Transudasi juga dapat terjadi pada hipoproteinemia
seperti pada penyakit hati dan ginjal. Penimbunan transudat dalam rongga pleura disebut
hidrotoraks. Cairan pleura cenderung tertimbun pada dasar paru akibat gaya gravitasi.
Penimbunan eksudat disebabkan oleh peradangan atau keganasan pleura, dan akibat
peningkatan permeabilitas kapiler atau gangguan absorpsi getah bening.Jika efusi pleura
mengandung nanah, keadaan ini disebut empiema. Empiema disebabkan oleh perluasan
infeksi dari struktur yang berdekatan dan dapat merupakan komplikasi dari pneumonia,
abses paru atau perforasi karsinoma ke dalam rongga pleura. Bila efusi pleura berupa cairan
hemoragis disebut hemotoraks dan biasanya disebabkan karena trauma maupun keganasan.
Efusi pleura akan menghambat fungsi paru dengan membatasi pengembangannya.
Derajat gangguan fungsi dan kelemahan bergantung pada ukuran dan cepatnya
perkembangan penyakit. Bila cairan tertimbun secara perlahan-lahan maka jumlah cairan
yang cukup besar mungkin akan terkumpul dengan sedikit gangguan fisik yang nyata.
Kondisi efusi pleura yang tidak ditangani, pada akhirnya akan menyebabkan gagal nafas.
Gagal nafas didefinisikan sebagai kegagalan pernafasan bila tekanan partial Oksigen (Pa
O2) 60 mmHg atau tekanan partial Karbondioksida arteri (Pa Co2) 50 mmHg melalui
pemeriksaan analisa gas darah. Pathway Terlampir
5. Klasifikasi
Klasifikasi efusi pleura berdasarkan cairan yang terbentuk (Suzanne C Smeltezer
dan Brenda G. Bare, 2002).
a. Transudat
Merupakan filtrat plasma yang mengalir menembus dinding kapiler yang utuh, terjadi jika
faktor-faktor yang mempengaruhi pembentukan dan reabsorbsi cairan pleura terganggu yaitu
karena ketidakseimbangan tekanan hidrostaltik atau ankotik. Transudasi menandakan kondisi
seperti asites, perikarditis. Penyakit gagal jantung kongestik atau gagal ginjal sehingga terjadi
penumpukan cairan. Transudat terjadi apabila hubungan normal antara tekanan kapiler
hidrostatik dan ostmotik koloid terganggu sehingga terbentuknya cairan akan melebihi
reabsorbsinya. Biasanya hal ini terdapat pada:
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Meningkatnya tekanan kapiler sistemik
Meningkatnya tekanan kapiler pulmoner
Menurunnya tekanan osmotic koloid dalam pleura
Menurunnya tekanan intra pleura.
b. Eksudat
Sedangkan pada efusi eksudat, terjadi bila ada proses peradangan yang menyebabkan
permabilitas kapiler pembuluh darah pleura meningkat sehingga sel mesotelial berubah
menjadi bulat atau kuboidal dan terjadi pengeluaran cairan ke dalam rongga pleura. Penyebab
pleuritis eksudativa yang paling sering adalah akibat M. tuberculosis dan dikenal sebagai
pleuritis eksudativa tuberkulosa. Sebab lain seperti parapneumonia, parasit (amuba,
paragonimiosis, ekinokokus), jamur, pneumonia atipik (virus, mikoplasma, legionella),
keganasan paru, proses imunologik seperti pleuritis lupus (karena Systemic Lupus
Eritematous), pleuritis rematoid, sarkoidosis, radang sebab lain seperti pancreatitis,
asbestosis, pleuritis uremia, dan akibat radiasi.
Eksudat merupakan cairan yang terbentuk melalui membrane kapiler yang permeablenya
abnormal karena peradangan (infeksi, infark paru, atau neoplasma) dan berisi protein
berkonsentrasi tinggi dibandingkan protein transudat. Protein yang terdapat dalam cairan
pleura kebanyakan berasal dari saluran limfe. Kegagalan aliran protein limfe ini (misal: pada
pleuritis tuberkulosa) akan menyebabkan peningkatan konsentrasi protein cairan pleura,
sehingga menimbulkan eksudat.
Efusi transudat atau eksudat dapat dibedakan menurut perbandingan jumlah laktat
dehidrogenase (LDH) dan protein yang terdapat di dalam cairan pleura dan serum. Efusi
pleura eksudatif memenuhi setidaknya salah satu dari ketiga kriteria berikut, sementara
transudatif tidak sama sekali memenuhi kriteria ini:
Perbandingan kadar protein cairan pleura/protein serum > 0,5
Perbandingan kadar LDH cairan pleura/LDH serum > 0.6
Kadar LDH cairan pleura > 2/3 kadar normal tertinggi serum (>200)
Tabel 1. Perbedaan transudat dan eksudat menurut penyebabnya
Transudat
Gagal jantung kanan
Hipoproteinemia
Pneumonial-bakteri
Perikarditis konstriktif
Sindrom Meig
Myxoedema
Eksudat
TB (tuberkolosis)
Infark paru
Keganasan
Infeksi sub diafragma
Infeksi jamur (jarang)
Syndrome post infark
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
pankreatitis
Tumor pleura primer
Tabel 2. Perbedaan transudat dan eksudat lewat perbandingan kandungan di dalamnya
No
1
2
3
4
5
6
7
8
9
10
11
Pembanding
Uji Rivalta
Protein
Nisbah protein cp/plasma
Berat jenis
LDH
Nisbah LDH cp/plasma
Leukosit
Hitung jenis
pH
Glukosa
Amilase
Alkali fosfatase
Transudat
-< 3,0 gr%
< 0,5
< 1,016
< 200/
< 0,6
<1000
< 50% limfosit
>7,3
plasma
= plasma
< 75
Eksudat
+
> 3,0 gr%
> 0,5
> 1,016
> 200/
> 0,6
>1000
> 50% limfosit
< 7,3
< plasma
> plasma
> 75
Klasifikasi efusi pleura berdasarkan paru yang terkena
a) Bilateral : pada Decom cordis, Nefrotik sindr, Ascites, SLE, Tumor, TBC, Infark paru
b) Unilateral : akibat Infeksi spes / non spes
Klasifikasi efusi pleura berdasarkan lokasi dan bentuknya
a. Phantom Tumor : menggantung / seperti Tumor yg letaknya di fisura paru
b. Subfrenik : menggantung pada basal paru
c. Pocketed : membentuk kantung yang terpisah-pisah
d. Organisasi : memadat / sudah tak cair lagi
Klasifikasi dari efusi pleura berdasarkan penyakit paru lain yang menyertai
a. Efusi Pleura akibat Pleuritis
Gejala spesifik efusi pleura akibat pleuritis adalah nyeri pada pleura (pleuritic pain),
dibagi atas :
1) Pleuritis eksudative (efusi pleura)
Umumnya didasari suatu proses peradangan yang dapat akut seperti pneumonia akut
akibat infeksi virus, maupun kronik seperti pleuritis eksudatif tuberkulosa. Kadar
proteinnya tinggi sehingga apabila diperiksa dengan reagens Rivalta akan menghasilkan
kekeruhan (uji Rivalta +). Dengan demikian eksudat ini cukup kental, warnanya
kekuning-kuningan, dan jernih serta cukup banyak mengandung sel-sel limfosit dan
mononuclear. Pada pemeriksaan radiologis >75 ml sinus kostofrenikus tumpul, dan >300
ml tampak gambaran efusi pleura, garis Ellis Domessau (pada pemeriksaan lateral
dekubitus). Pada pemeriksaan diagnostik dan fisik terdengar fremitus melemah, suara
napas melemah/mengilang, dan redup pada dada
2) Pleuritis fibrinosa (Sicca/kering)
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Disebabkan oleh trauma pada dinding dada, atau penyakit primer di paru seperti
pneumonia, infark paru, Ca.bronkus, dan abses paru. Ditandai dengan nyeri pada pleura,
friksi pleura (+), dan nyeri pada bahu/abdomen
b. Hidrotoraks
Pada keadaan hipoproteinemi/hipoalbuminemia berat bisa timbul transudat. Cairannya
encer dengan warna dan konsistensi seperti serum, dan tidak mengandung protein
sehingga uji Rivalta pun akan negative. Hidrotoraks biasa ditemukan bilateral. Sebab lain
yang mungkin adalah gagal jantung kanan, sirosis hati dengan asites, serta sebagai salah
satu trias dari sindroma Meig (fibroma ovarii, asites, dan hidrotoraks).
c. Hematotoraks/hemotoraks
Timbul perdarahan dalam rongga pleura akibat trauma dada/toraks.
d. Piotoraks/empiema
e. Akibat infeksi primer maupun sekunder bakteri piogenik yang menyebabkan cairan
pleura berubah menjadi pus/nanah.
f. Efusi Pleura Ganas/Masif
Efusi pleura masif sering disebabkan oleh keganasan. Jumlah cairan yang dihasilkan
banyak dan produksinya berlangsung cepat. Efusi pleura ganas merupakan penumpukan
cairan dalam rongga pleura pada penderita penyakit keganasan di dalam maupun di luar
rongga toraks, akibat metastasis maupun proses non metastasis. Efusi yang berkaitan
dengan keganasan pada rongga pleura dapat dibuktikan dengan pemeriksaan sitologi,
biopsi pleura, atau otopsi. EPG dapat terjadi melalui :
Implantasi sel-sel tumor pada permukaan pleura
Pleuritis yang disebabkan oleh peritonitis sekunder akibat tumor paru
Akibat obstruksi aliran limfe atau pembuluh darah
Erosi pembuluh darah atau limfe sehingga pembentukan cairan pleura meningkat
Invasi langsung tumor ke rongga pleura melalui dinding thoraks
g. Chylothorax
Dapat terjadi karena suatu proses keganasan dalam mediastinum sehingga terjadi erosi
dari duktus toraksikus serta fistulasi ke dalam rongga pleura, dimana cairannya adalah
cairan limfe (putih kekuningan seperti susu). Kelainan ini dapat pula ditemukan pada
kasus sirosis hati dengan chylous ascites, dimana cairan asites ini akan menembus
diafragma dan masuk ke rongga pleura.
h. Hidropneumotoraks dan piopneumotoraks
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Bila pada suatu piotoraks didapatkan juga udara di atas pus, maka disebut
piopneumotoraks. Namun bila cairan masih belum berupa pus maka disebut
hidropnemotoraks (air-fluid level).
i. Cairan pleura hemato-sanguinus
Bila cairan patologis dihasilkan oleh proses maligna pada pleura, baik primer maupun
sekunder, maka cairan akan berwarna kemerah-merahan sampai coklat (hematosanguinus). Suatu abses hati (karena amuba) yang menembus diafragma akan pula
menimbulkan efusi pleura kanan dengan cairan hemato-sanguinus bercampur pus.
j. Pleuritis tuberkulosa
Penyakit ini terjadi sebagai komplikasi tuberculosis paru melalui fokus subpleura yang
robek atau melalui aliran getah bening. Penyebab lain dapat pula berasal dari robeknya
perkejuan ke arah saluran getah bening yang menuju rongga pleura, iga, atau kolumna
vertebralis. Penyebaran dapat pula secara hematogen dan menimbulkan efusi pleura
bilateral. Cairan efusi yang keluar biasanya serosa, namun kadang-kadang bisa juga
hemoragik. Jumlah leukosit antara 500-2.000 per cc dengan dominasi awal sel
polimorfonuklear, tapi kemudian sel limfosit. Cairan efusi sangat sedikit mengandung
kuman tuberkulosis, tapi adalah karena reaksi hipersensitivitas terhadap tuberkuloprotein.
6. Manifestasi Klinis
Gejala yang paling sering ditemukan (tanpa menghiraukan jenis cairan yang terkumpul
ataupun penyebabnya) adalah sesak nafas dan nyeri dada (biasanya bersifat tajam dan
semakin memburuk jika penderita batuk atau bernafas dalam). Kadang beberapa penderita
tidak menunjukkan gejala sama sekali. Gejala lainnya yang mungkin ditemukan:
a. Timbunan cairan dalam rongga pleura akan memberikan kompresi patologis pada
paru, sehingga ekspansinya akan terganggu dengan akibat akhir timbul sesak napas
(tanpa bunyi tambahan, karena bronkus tetap normal). Makin banyak timbunan
cairan, sesak akan makin terasa. Pada beberapa penderita akan timbul batuk-batuk
kering, yang disebabkan oleh rangsangan pada pleura.
b. Adanya gejala-gejala penyakit penyebab seperti demam, menggigil, dan nyeri dada
pleuritis (pneumonia) yaitu perasaan tumpul di dalam dada, panas tinggi (kokus),
subfebril (tuberkulosisi), anxietas (sirosis hati), banyak keringat, batuk, banyak riak.
c. Batuk kadang berdarah pada perokok (Ca bronchus)
d. Bising jantung (murmur) pada payah jantung
e. Deviasi trachea menjauhi tempat yang sakit dapat terjadi jika terjadi penumpukan
cairan pleural yang signifikan.
f. Terdorongnya mediastinum pada sisi yang berlawanan dengan cairan
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
g.
h.
i.
j.
k.
Pada efusi yang berat terjadi penonjolan ruang interkosta
Pergerakan dada berkurang dan terhambat pada bagian yang mengalami efusi.
Egofoni diatas paru yang tertekan dekat efusi (pada auskultasi terdengar E sengau)
Suara nafas berkurang diatas efusi pleura
Pemeriksaan fisik dalam keadaan berbaring dan duduk akan berlainan, karena cairan
akan berpindah tempat. Bagian yang sakit akan kurang bergerak dalam pernapasan,
fremitus melemah (raba dan vocal), pada perkusi didapati daerah pekak, dalam
keadaan duduk permukaan cairan membentuk garis melengkung (garis Ellis
Damoiseu), pada sisi yang diauskultasi mengalami penurunan bunyi pernapasan.
l. Didapati segitiga Garland, yaitu daerah yang redup saat diperkusi dibagian atas garis
Ellis Domiseu. Segitiga Grocco-Rochfusz, yaitu daerah pekak karena cairan
mendorong mediastinum kesisi lain, pada auskultasi daerah ini didapati vesikuler
melemah dengan ronki.
m. Pada permulaan dan akhir penyakit terdengar krepitasi pleura
n. Jari tabuh merupakan tanda fisik yang nyata dari karsinoma bronkogenik,
bronkiektasis, abses dan TB paru.
7. Pemeriksaan Fisik
Pemeriksaan fisik yang ditemukan bervariasi tergantung dari volume efusi pleura. Secara
umum, tidak dapat ditemukan jika volumenya < 300 ml. Jika > 300 ml pemeriksaan fisik
yang dapat ditemukan diantaranya:
a. Inspeksi
1) klien nampak meringis nyeri,
2) pengembangan rongga torak yang asimetris sehingga sisi yang mengalami efusi
terjadi ketinggalan bernafas (Hoover sign),
3) Bila banyak sekali cairan dalam rongga pleura, maka akan tampak sela-sela iga
menonjol atau konveks
4) Jika cairan < 300cc secara fisik tidak ada perubahan
5) Terjadi pergeseran mediastinum hanya terlihat pada efusi yang masif (>1000 mL).
Pada gambaran radiologi dijumpai adanya pergesaran trakea dan mediastinum ke
arah kontra lateral lesi efusi.
6) Beberapa inspeksi penting yang menjadi petunjuk adanya efusi pleura :
perubahan pada kulit pada penyakit hati kronis
distensi vena jugularis
clubbing finger
massa intra abdomen atau nodul pada payudara
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
b. Palpasi
Terdapat gerakan dada sisi sakit tertinggal dan fremitus raba sisi sakit turun
c. Perkusi
Suara ketok sisi sakit redup/ resonansinya turun sampai pekak. Makin banyak cairan
bunyi perkusi makin pekak. Pada bagian atas garis Ellis Damoiseau didapatkan suara
redup (segitiga Garland)
d. Auskultasi
- Suara napas akan melemah sampai menghilang sama sekali (cairan banyak), yaitu
-
karena paru sama sekali tidak dapat ekspansi lagi
Suara gesekan pleura
Egofoni diatas paru yang tertekan dekat efusi (pasien menyebutkan I, pada
auskultasi terdengar E sengau)
Segitiga Grocco-Rochfusz, yaitu daerah pekak karena cairan mendorong
mediastinum kesisi lain, pada auskultasi daerah ini didapati vesikuler melemah
dengan ronki.
Pada efusi murni suara tambahan (ronki) tidak akan ada, sebab parenkim parunya
tetap normal. Adanya ronki hanya menunjukkan bahwa di samping adanya cairan,
paru itu sendiri juga mengalami perubahan patologis.
8. Pemeriksaan Diagnostik / Penunjang
Pemeriksaan Penunjang
a. Rontgen Toraks
Dalam foto thoraks terlihat hilangnya sudut kostofrenikus dan akan terlihat
permukaan yang melengkung jika jumlah cairan >300 cc. Pergeseran mediastinum
kadang ditemukan. Bentuk thoraks berdasarkan jumlah cairan dalam pleura antara
lain :
< 300 CC : Secara fisik tak ada perubahan. Foto PA: sinus masih nampak lancip.
Foto Lat: sinus nampak mulai tumpul
> 500 cc : Gerak dada/ fremitus suara/ fremitus raba menurun, suara ketok redup
> 1000 cc : Dada cembung, egofoni positip
> 2000 cc : Mediastinum terdorong
b. CT Scan Thoraks
CT scan dengan jelas menggambarkan paru-paru dan cairan dan bisa menunjukkan
adanya pneumonia, abses paru atau tumor. Berperan penting dalam mendeteksi
ketidaknormalan konfigurasi trakea serta cabang utama bronkus, menentukan lesi
pada pleura dan secara umum mengungkapkan sifat serta derajat kelainan bayangan
yang terdapat pada paru dan jaringan toraks lainnya.
c. USG dada
USG bisa membantu menentukan lokasi dari pengumpulan cairan yang jumlahnya
sedikit, sehingga bisa dilakukan pengeluaran cairan.
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
d. Ultrasound
Ultrasound dapat membantu mendeteksi cairan pleura yang timbul dan sering
digunakan dalam menuntun penusukan jarum untuk mengambil cairan pleura pada
torakosentesis.
e. Torakosentesis
Penyebab dan jenis dari efusi pleura biasanya dapat diketahui dengan melakukan
pemeriksaan terhadap contoh cairan yang diperoleh melalui torakosentesis
(pengambilan cairan melalui sebuah jarum yang dimasukkan diantara sela iga ke
dalam rongga dada dibawah pengaruh pembiusan lokal). Torakosentesis / pungsi
pleura untuk mengetahui kejernihan, warna, biakan tampilan, sitologi, berat jenis.
Pungsi pleura diantara linea aksilaris anterior dan posterior, pada sela iga ke-8.
Didapati cairan yang mungkin serosa (serotorak), berdarah (hemotoraks), pus
(piotoraks) atau kilus (kilotoraks). Bila cairan serosa mungkin berupa transudat (hasil
bendungan) atau eksudat (hasil radang).
Gambar 2. Torakosentesis pada efusi pleura (Google Image, 2012)
f. Analisis cairan pleura
Cairan pleural dianalisis dengan kultur bakteri, pewarnaan gram, basil tahan asam
(untuk TBC), hitung sel darah merah dan putih, pemeriksaan kimiawi (glukosa,
amylase, laktat dehidrogenase (LDH), protein), analisis sitologi untuk sel-sel
malignan, dan pH.
g. Biopsi Pleura
Jika dengan torakosentesis tidak dapat ditentukan penyebabnya, maka dilakukan
biopsi, dimana contoh lapisan pleura sebelah luar diambil untuk dianalisa. Pada
sekitar 20% penderita, meskipun telah dilakukan pemeriksaan menyeluruh, penyebab
dari efusi pleura tetap tidak dapat ditentukan.
h. Bronkoskopi
Bronkoskopi kadang dilakukan untuk membantu menemukan sumber cairan yang
terkumpul.
Pemeriksaan Laboratorium
a. Pemeriksaan Cairan Pleura secara Maksroskopi
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Transudat : cairan putih jernih sepert air. Decomp cordis, nefrotik sindr, ascites,
meigs sindr, VCSS
Eksudat : cairan jernih kekuningan. Tumor, infark paru, infeksi spes / non spes
Haemorhagic : cairan merah bata dan cair. Tumor, trauma, Infeksi spes / non spes
Cylotoraks : putih seperti susu. Trauma ductus toracicus, Limfangitis
Empyema : kental, keruh, bau (anaerob)
Malignat mesotelioma : kental, dan mudah berdarah
Amoebiasis : anchory color dan berbau
b. Sitologi Cairan Pleura
Leukosit > 25.000 / mm3 : Empyema
Netrophil > : Pneumonia, TBC, Pancreatitis
Limphosit > : TBC, limphoma, keganasan
Eosinophil > : Emboli , Parasit, Jamur
Eritrosit 5 10 ribu/mm3 : Pneumoni, Keganasan
Eritrosit 100 ribu / mm3 : Keganasan, Trauma, Infark Paru
Sel ganas ditemukan pada 50 60 % : Keganasan.
c. Hasil Pemeriksaan Kimia Klinik Cairan Pleura
Glukosa < 30 mg / 100 cc : Pleuritis Reumatik
Glukosa 30 60 mg / 10 cc : TBC, Keganasan, Empyema
Amilase pleura > amilase serum : Pancreatitis, Rupture Esophageus
PH darah turun disertai CO2 naik : TBC.
9. Therapy / Tindakan Penanganan
Tujuan pengobatan adalah untuk menemukan penyebab dasar, untuk mencegah
penumpukan kembali cairan, dan untuk menghilangkan ketidaknyamanan serta dispneu.
Pengobatan spesifik ditujukan pada penyebab dasar (co; gagal jantung kongestif, pneumonia,
sirosis).
a. Efusi akibat infeksi
Efusi yang terinfeksi perlu segera dikeluarkan dengan memakai pipa intubasi melalui sela
iga. Bila cairan pus kental hingga sulit keluar atau bila empiemanya multilokular, perlu
tindakan operatif atau sebelumnya dapat dibantu dengan irigasi cairan garam fisiologis
atau larutan antiseptik (betadine). Pengobatan sistemik hendaknya segera diberikan
dengan diiringi pengeluaran cairan yang adekuat.
b. Efusi akibat Keganasan
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Bila penyebab dasar malignansi, pengumpulan cairan sulit untuk diobati karena cairan
cenderung untuk terbentuk kembali dengan cepat. Efusi dapat terjadi kembali dalam
beberapa hari atau minggu. Torasentesis berulang mengakibatkan nyeri, penipisan protein
dan elektrolit, dan kadang pneumothoraks. Dalam keadaan ini kadang diatasi dengan
pemasangan selang dada dengan drainase yang dihubungkan ke system drainase waterseal atau pengisapan untuk mengevaluasiruang pleura dan pengembangan paru. Lalu
dimasukkan bahan iritan (misalnya larutan atau serbuk doxicycline) ke dalam rongga
pleura. Bahan iritan ini akan menyatukan kedua lapisan pleura sehingga tidak lagi
terdapat ruang tempat pengumpulan cairan tambahan. Untuk mencegah terjadinya lagi
efusi pleura setelah aspirasi (pada efusi pleura maligna), dapat dilakukan pleurodesis,
yaitu melengketnya pleura viseralis dan pleura parietalis. Zat-zat yang dipakai adalah
tertrasiklin (terbanyak dipakai), bleomisin, korinebakterium parvum, Tio-tepa, dan 5
Fluorourasil.
c. Efusi akibat TB
Pengobatan pada penyakit tuberkulosis (pleuritis tuberkulosis) dengan menggunakan
OAT dapat menyebabkan cairan efusi diserap kembali, tapi untuk menghilangkan eksudat
ini dengan cepat dapat dilakukan torakosintesis. Umumnya cairan diresolusi dengan
sempurna, tapi kadang-kadang dapat diberikan kortikosteroid secara sistemik (Prednison
1 mg/kg BB selama 2 minggu kemudian dosis diturunkan secara perlahan).
d. Efusi akibat Hemotoraks
Jika darah memasuki rongga pleura biasanya dikeluarkan melalui sebuah selang.
Melalui selang tersebut bisa juga dimasukkan obat untuk membantu memecahkan bekuan
darah (misalnya streptokinase dan streptodornase). Jika perdarahan terus berlanjut atau
jika darah tidak dapat dikeluarkan melalui selang, maka perlu dilakukan tindakan
pembedahan.
e. Efusi akibat Kilotoraks
Pengobatan untuk kilotoraks dilakukan untuk memperbaiki kerusakan saluran getah
bening. Bisa dilakukan pembedahan atau pemberian obat antikanker untuk tumor yang
menyumbat aliran getah bening.
f. Pungsi pleura
Jika jumlah cairannya sedikit, mungkin hanya perlu dilakukan pengobatan terhadap
penyebabnya. Jika jumlah cairannnya banyak, sehingga menyebabkan penekanan maupun
sesak nafas, maka perlu dilakukan tindakan drainase (pengeluaran cairan yang
terkumpul). Cairan bisa dialirkan melalui prosedur torakosentesis, dimana sebuah jarum
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
(atau selang) dimasukkan ke dalam rongga pleura. Aspirasi cairan pleura berguna sebagai
saran diagnostik dan terapeutik. Pelaksanaan sebaiknya dilakukan pada pasien dengan
posisi duduk. Torakosentesis biasanya dilakukan untuk menegakkan diagnosis, tetapi
pada prosedur ini juga bisa dikeluarkan cairan sebanyak 1,5 liter. Jika jumlah cairan yang
harus dikeluarkan lebih banyak, maka dimasukkan sebuah selang melalui dinding dada.
Aspirasi dilakukan pada bagian bawah paru sela iga garis aksila posterior dengan
memakai jarum abocath nomor 14 atau 16. Torakosentesis memiliki beberapa komplikasi,
antara lain pleura shock (hipotensi), edema paru akut, pnemuotoraks, hemotoraks, dan
emboli udara. Penegakkan diagnosis melalui cairan pleura antara lain dilakukan
pemeriksaan warna cairan, biokima cairan, sitologi, bakteriologi.
g. Pungsi percobaan/diagnostik
Yaitu dengan menusuk dari luar dengan suatu spuit kecil steril 10 atau 20 ml serta
mengambil sedikit cairan pleura (jika ada) untuk dilihat secara fisik (warna cairan) dan
untuk pemeriksaan biokimia (uji Rivalta, kadar kolesterol, LDH, pH, glukosa, dan
amilase), pemeriksaan mikrobiologi umum dan terhadap M. tuberculosis serta
pemeriksaan sitologi. Analisis cairan pleura yang dilakukan satu kali kadang-kadang
tidak dapat menegakkan diagnosis. Dianjurkan aspirasi dan analisisnya diulang kembali
sampai diagnosisnya menjadi jelas. Jika fasilitas memungkinkan dapat dilakukan
pemeriksaan tambahan seperti: 1) Bronkoskopi, pada kasus-kasus neoplasma, korpus
alienum dalam paru, abses paru dan dilakukan beberapa biopsy. 2) Scanning isotop, pada
kasus-kasus dengan emboli paru. 3) Torakoskopi (fiber-optic pleuroscpy), pada kasuskasus dengan neoplasma atau pleuritis tuberkulosa.
h. Pungsi terapeutik
Yaitu mengeluarkan sebanyak mungkin cairan patologis yang tertimbun dalam rongga
pleura, sehingga diharapkan paru pada sisi yang sakit dapat mengembang lagi dengan
baik, serta jantung dan mediastinum tidak lagi terdesak ke sisi yang sehat, dan penderita
dapat bernapas dengan lega kembali. Hal ini sangat penting pada keganasan pleura
dimana timbunan cairan akan dapat mencapai puncak paru serta mendorong jantung dan
mediastinum sedemikian rupa sehingga menimbulkan gangguan hemodinamik. Juga pada
pleuritis eksudatif serta pada hematotoraks untuk mencegah terjadinya infeksi sekunder
(piotoraks) serta Schwarte di kemudian hari, disamping mengurangi kompresi paru.
i. Water seal drainage (WSD)
1) Pengertian
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
WSD adalah suatu unit yang bekerja sebagai drain untuk mengeluarkan udara dan
cairan melalui selang dada.
2) Indikasi
-
Pneumothoraks karena rupture bleb, luka tusuk tembus
Hemothoraks karena robekan pleura, kelebihan anti koagulan, pasca bedah toraks
Torakotomi
Efusi pleura
Empiema karena penyakit paru serius dan kondisi inflamasi
3) Tujuan Pemasangan
-
Untuk mengeluarkan udara, cairan atau darah dari rongga pleura
Untuk mengembalikan tekanan negative pada rongga pleura
Untuk mengembangkan kembali paru yang kolap dan kolap sebagian
Untuk mencegah reflux drainase kembali ke dalam rongga dada.
4) Tempat pemasangan
a) Apikal
Letak selang pada interkosta III mid klavikula. Dimasukkan secara antero lateral.
Berfungsi untuk mengeluarkan udara dari rongga pleura
b) Basal
Letak selang pada interkostal V-VI atau interkostal VIII-IX mid aksiller.
Berfungsi untuk mengeluarkan cairan dari rongga pleura
5) Jenis WSD
a) Sistem satu botol
Sistem drainase ini paling sederhana dan sering digunakan pada pasien dengan
simple pneumotoraks
Gambar 3. Pemasangan WSD sistem 1 botol (Goole Image, 2012)
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
b) Sistem dua botol
Pada system ini, botol pertama mengumpulkan cairan/drainase dan botol kedua
adalah botol water seal.
c) System tiga botol
Sistem tiga botol, botol penghisap control ditambahkan ke system dua botol.
System tiga botol ini paling aman untuk mengatur jumlah penghisapan.
10. Komplikasi
Komplikasi dari Efusi Pleura antara lain :
a. Fibrotoraks
Efusi pleura yang berupa eksudat yang tidak ditangani dengan drainase yang baik
akan terjadi perlekatan fibrosa antara pleura parietalis dan pleura viseralis. Keadaan
ini disebut dengan fibrotoraks. Jika fibrotoraks meluas dapat menimbulkan hambatan
mekanis yang berat pada jaringan-jaringan yang berada dibawahnya. Pembedahan
pengupasan(dekortikasi) perlu dilakukan untuk memisahkan membrane-membran
pleura tersebut.
b. Atalektasis
Atalektasis adalah pengembangan paru yang tidak sempurna yang disebabkan oleh
penekanan akibat efusi pleura.
c. Fibrosis paru
Fibrosis paru merupakan keadaan patologis dimana terdapat jaringan ikat paru dalam
jumlah yang berlebihan. Fibrosis timbul akibat cara perbaikan jaringan sebagai
kelanjutan suatu proses penyakit paru yang menimbulkan peradangan. Pada efusi
pleura, atalektasis yang berkepanjangan dapat menyebabkan penggantian jaringan
paru yang terserang dengan jaringan fibrosis.
d. Kolaps Paru
Pada efusi pleura, atalektasis tekanan yang diakibatkan oleh tekanan ektrinsik pada
sebagian / semua bagian paru akan mendorong udara keluar dan mengakibatkan
kolaps paru.
e. Pneumotoraks (karena udara masuk melalui jarum)
f. Hemotoraks ( karena trauma pada pembuluh darah interkostalis)
g. Emboli udara (karena adanya laserasi yang cukup dalam, menyebabkan udara dari
alveoli masuk ke vena pulmonalis)
h. Laserasi pleura viseralis.
11. Prognosis
Prognosis efusi pleura tergantung pada penyakit dasarnya. Prognosis buruk pada efusi
pleura berat terutama pasien dengan nilai analisa gas darah yang buruk.
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
B. DASAR ASUHAN KEPERAWATAN
1. Pengkajian
a. Identitas Klien
Nama, umur, kuman TBC menyerang semua umur, jenis kelamin, tempat tinggal
(alamat), pekerjaan, pendidikan dan status ekonomi menengah kebawah dan satitasi
kesehatan yang kurang ditunjang dengan padatnya penduduk dan pernah punya
riwayat kontak dengan penderita TB patu yang lain. (dr. Hendrawan Nodesul, 1996).
b. Keluhan Utama
Keluhan utama merupakan faktor utama yang mendorong pasien mencari
pertolongan atau berobat ke rumah sakit. Biasanya pada pasien dengan effusi pleura
didapatkan keluhan berupa sesak nafas, rasa berat pada dada, nyeri pleuritik akibat
iritasi pleura yang bersifat tajam dan terlokasilir terutama pada saat batuk dan
bernafas serta batuk non produktif.
Data Subjektif:
-
Klien mengeluh sulit bernafas, terasa sesak
klien mengatakan merasa nyeri pada dada sebelah kanan, klien mengatakan
nyeri terasa tajam seperti menusuk-nusuk dada, klien mengatakan nyeri menetap
dan bertambah bila bernapas
klien mengeluh demam
klien mengatakan cemas dengan penyakitnya
Data Objektif:
-
Frekuensi nafas cepat
Adanya batuk kering
tampak deviasi trakea ke arah kiri
pengembangan rongga torak yang asimetris sehingga sisi yang mengalami efusi
terjadi ketinggalan bernafas (Hoover sign)
klien tampak dyspnea
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
-
klien tampak meringis nyeri dalam keadaan duduk permukaan cairan pada dada
kanan membentuk garis melengkung (garis Ellis Damoiseu)
pH 7,6, SaO2 75%
Palpasi : taktil premitus pada salah satu atau kedua dada kanan melemah
Perkusi : Tampak suara ketokan meredup pada salah satu atau kedua dada
Auskultasi: bunyi nafas menurun pada lobus yang dicurigai penumpukan cairan
klien tampak gelisah
klien tampak melindungi bagian tubuh yang nyeri
ujung jari tangan dan kaki dan bibir tampak kebiruan
klien tampak pucat
klien nampak lemah
ADL klien dibantu
Kulit klien teraba hangat
Kulit klien tampak kemeraha
Suhu tubuh aksila > 37,50 C
c. Riwayat Penyakit Sekarang
Meliputi keluhan atau gangguan yang sehubungan dengan penyakit yang di rasakan
saat ini. Dengan adanya sesak napas, batuk, nyeri dada, keringat malam, nafsu makan
menurun dan suhu badan meningkat mendorong penderita untuk mencari pengobatan.
Pasien dengan efusi pleura biasanya akan diawali dengan adanya tanda-tanda seperti
batuk, sesak nafas, nyeri pleuritik, rasa berat pada dada, berat badan menurun dan
sebagainya. Perlu juga ditanyakan mulai kapan keluhan itu muncul. Apa tindakan
yang telah dilakukan untuk menurunkan atau menghilangkan keluhan-keluhannya
tersebut.
d. Riwayat Penyakit Terdahulu
Keadaan atau penyakit - penyakit yang pernah diderita oleh penderita yang mungkin
sehubungan dengan tuberkulosis paru antara lain ISPA efusi pleura serta tuberkulosis
paru yang kembali aktif.
2. Pengkajian Gordon
1) Persepsi kesehatan
Pengetahuan klien tentang kesehatannya, termasuk riwayat keluarga dan riwayat
kesehatan, hal yang dilakukan saat pasien sakit, obat yang biasa digunakan.
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Kemungkinan adanya riwayat kebiasaan merokok, minum alkohol dan penggunaan
obat-obatan bisa menjadi faktor predisposisi timbulnya penyakit.
2) Pola nutrisi metabolik
Dalam pengkajian pola nutrisi dan metabolisme, kita perlu melakukan pengukuran
tinggi badan dan berat badan untuk mengetahui status nutrisi pasien, selain juga perlu
ditanyakan kebiasaan makan dan minum sebelum dan selama MRS pasien dengan
effusi pleura akan mengalami penurunan nafsu makan akibat dari sesak nafas dan
penekanan pada struktur abdomen. Peningkatan metabolisme akan terjadi akibat
proses penyakit. pasien dengan efusi pleura keadaan umumnya lemah
3) Pola eliminasi
Dalam pengkajian pola eliminasi perlu ditanyakan mengenai kebiasaan ilusi dan
defekasi sebelum dan sesudah MRS. Karena keadaan umum pasien yang lemah,
pasien akan lebih banyak bed rest sehingga akan menimbulkan konstipasi, selain
akibat pencernaan pada struktur abdomen menyebabkan penurunan peristaltik otototot tractus degestivus.
4) Pola aktivitas dan latihan
Akibat sesak nafas, kebutuhan O2 jaringan akan kurang terpenuhi dan pasien akan
cepat mengalami kelelahan pada aktivitas minimal. Disamping itu pasien juga akan
mengurangi aktivitasnya akibat adanya nyeri dada. Dan untuk memenuhi kebutuhan
ADL nya sebagian kebutuhan pasien dibantu oleh perawat dan keluarganya. Dengan
adanya batuk, sesak napas dan nyeri dada akan menganggu aktivitas.
5) Pola tidur dan istirahat
Adanya nyeri dada, sesak nafas dan peningkatan suhu tubuh akan berpengaruh
terhadap pemenuhan kebutuhan tidur dan istirahat, selain itu akibat perubahan kondisi
lingkungan dari lingkungan rumah yang tenang ke lingkungan rumah sakit, dimana
banyak orang yang mondar-mandir, berisik dan lain sebagainya.
6) Pola kognitif dan perceptual
Ada masalah dengan alat indera atau tidak, menggunakan alat bantu dengar dan
kacamata atau tidak, persepsi klien tentang nyerinya
7) Pola persepsi dan konsep diri
Persepsi pasien terhadap dirinya akan berubah. Pasien yang tadinya sehat, tiba-tiba
mengalami sakit, sesak nafas, nyeri dada. Sebagai seorang awam, pasien mungkin
akan beranggapan bahwa penyakitnya adalah penyakit berbahaya dan mematikan.
Dalam hal ini pasien mungkin akan kehilangan gambaran positif terhadap dirinya.
Karena nyeri dan sesak napas biasanya akan meningkatkan emosi dan rasa kawatir
klien tentang penyakitnya.
8) Pola seksualitas dan reproduksi
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
Kebutuhan seksual pasien dalam hal ini hubungan seks intercourse akan terganggu
untuk sementara waktu karena pasien berada di rumah sakit dan kondisi fisiknya
masih lemah.
9) Pola peran dan hubungan
Akibat dari sakitnya, secara langsung pasien akan mengalami perubahan peran,
misalkan pasien seorang ibu rumah tangga, pasien tidak dapat menjalankan fungsinya
sebagai seorang ibu yang harus mengasuh anaknya, mengurus suaminya. Disamping
itu, peran pasien di masyarakatpun juga mengalami perubahan dan semua itu
mempengaruhi hubungan interpersonal pasien.
10) Pola manajemen koping stress
Bagi pasien yang belum mengetahui proses penyakitnya akan mengalami stress dan
mungkin pasien akan banyak bertanya pada perawat dan dokter yang merawatnya
atau
orang
yang
mungkin
dianggap
lebih
tahu
mengenai
penyakitnya.
Dengan adanya proses pengobatan yang lama maka akan mengakibatkan stress pada
penderita yang bisa mengkibatkan penolakan terhadap pengobatan.
11) Pola Nilai dan kepercayaan
Sebagai seorang beragama pasien akan lebih mendekatkan dirinya kepada Tuhan dan
menganggap
bahwa
penyakitnya
ini
adalah
suatu
cobaan
dari
Tuhan.
Karena sesak napas, nyeri dada dan batuk menyebabkan terganggunya aktifitas ibadah
klien.
3. Diagnosa Keperawatan Yang Mungkin Muncul
1) Nyeri akut berhubungan dengan agen cedera biologis ditandai dengan perubahan
tekanan darah, perubahan frekuensi pernapasan, perilaku distraksi, mengekspresikan
perilaku (mis. Gelisah, menangis, waspada), melaporkan nyeri secara verbal.
2) Ketidakefektifan bersihan jalan napas berhubungan dengan mukus dalam jumlah
berlebihan, sekresi yang tertahan/sisa sekresi, infeksi ditandai dengan suara napas
tambahan, perubahan frekuensi napas, perubahan irama napas, dispnea, sputum dalam
jumlah berlebih, dan batuk yang tidak efektif.
3) Ketidakefektifan pola napas berhubungan dengan keletihan, hiperventilasi ditandai
dengan perubahan kedalaman pernapasan, dispnea, pernapasan cuping hidung,
pernapasan bibir, penggunaan otot aksesorius untuk bernapas.
4) Gangguan pertukaran gas berhubungan dengan perubahan membran alveolar-kapiler
ditandai dengan pH darah arteri abnormal, pernapasan abnormal (mis ; kecepatan,
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
irama, kedalaman), dispnea, napas cuping hidung, gelisah, somnolen, takikardia dan
warna kulit abnormal (mis; pucat, kehitaman).
5) Hipertermi berhubungan dengan penyakit, peningkatan laju metabolisme ditandai
dengan peningkatan suhu diatas kisaran normal, kulit teraba hangat, kulit kemerahan.
6) Intolerasi aktivitas berhubungan dengan kelemahan umum, ketidakseimbangan antara
suplai dan kebutuhan oksigen ditandai dengan respons tekanan darah abnormal,
ketidaknyamanan setelah beraktivitas, dispnea setelah beraktivitas, menyatakan
merasa letih, menyatakan merasa lelah.
7) Risiko infeksi berhubungan dengan ketidakadekuatan pertahanan sekunder
8) Kurang pengetahuan berhubungan dengan kurang pajanan informasi ditandai dengan
pengungkapan masalah
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
4. Rencana Asuhan Keperawatan
No.
1.
Diagnosa
Keperawatan
Nyeri akut berhubungan
dengan agen cedera biologis
ditandai dengan perubahan
tekanan darah, perubahan
frekuensi
pernapasan,
perilaku
distraksi,
mengekspresikan perilaku
(mis. Gelisah, menangis,
waspada), melaporkan nyeri
secara verbal.
Tujuan Dan Kriteria Hasil
Setelah
diberikan
asuhan
keperawatan selama 3 x24 jam
diharapkan level ketidaknyamanan
pasien berkurang dengan kriteria
hasil :
NOC Label : Discomfort Level
Pasien tidak meringis (skala 5)
Pasien tidak tampak ketakutan
(skala 5)
Pasien tidak tampak cemas
(skala 5)
Pasien
dapat
beristirahat
dengan cukup (skala 5)
NOC Label : Pain control
Pasien dapat menyebutkan
faktor yang menyebabkan
nyerinya timbul (skala 5)
Pasien
dapat
melaporkan
perubahan pada tanda-tanda
nyeri
kepada
petugas
kesehatan /perawat (skala 5)
Pasien
dapat
melaporkan
bagaimana cara mengontrol
nyerinya (skala 5)
Pasien menggunakan cara nonanalgesics untuk mengurangi
Rencana Keperawatan
Intervensi
NIC LABEL : Pain Management
1. Kaji dan catat kualitas, lokasi dan durasi nyeri.
Gunakan skala nyeri dengan pasien dari 0
(tidak ada nyeri) 10 (nyeri paling buruk).
2. Gunakan komunikasi terapeutik untuk
mengetahui nyeri dan respon pasien terhadap
nyerinya
3. Kaji dengan pasien faktor-faktor yang dapat
meningkatkan/mengurangi nyerinya
4. Kaji efek dari pengalaman nyeri terhadap
kualitas tidur, nafsu makan, aktivitas dan
suasana hati
5. Kontrol lingkungan sekitar pasien yang dapat
memberikan respon tidak nyaman, misalnya
temperature ruangan, pencahayaan dan
kebisingan
6. Ajarkan tekhnik nonfarmakologis, (misalnya
guided imageri, distraksi, relaksasi, terapi
musik, massage), sebelum, setelah, dan jika
mungkin selama nyeri berlangsung, sebelum
nyeri meningkat, dan selama nyeri berkurang
7. Ajarkan tentang penggunaan farmakologikal
dalam mengurangi nyeri
8. Kolaborasi dalam pemberian analgetik sesuai
indikasi
Praktik Profesi Keperawatan Medikal Bedah
Rasional
1.
2.
3.
4.
5.
6.
7.
8.
Berguna
dalam
pengawasan
keefektifan obat,dan membedakan
karakteristik nyeri. Perubahan pada
karakteristik nyeri menunjukan
terjadinya abses atau peritonitis
Berguna untuk mengetahui nyeri
dan respon nyeri pasien
Untuk mengetahui aktivitas apa
yang dapat meningkatkan dan
mengurangi nyeri pasien sehingga
perawat
dapat
menegakan
implementasi dengan benar
Untuk mengetahui masalah lain
yang ditimbulkan dari nyeri
Untuk
meminimalisir
respon
ketidaknyamanan pasien
Berguna untuk mengurangi nyeri
dan meminimalisir penggunaan
terapi farmakologik
Mencegah terjadinya dosis yang
berlebihan
Analgetik
dapat
membantu
mengurangi nyeri klien
Program Studi Ilmu Keperawatan A Tahun 2015
2.
Ketidakefektifan bersihan
jalan napas berhubungan
dengan
mukus
dalam
jumlah berlebihan, sekresi
dalam
bronki,
infeksi
ditandai dengan suara napas
tambahan,
perubahan
frekuensi napas, perubahan
irama
napas,
dispnea,
sputum
dalam
jumlah
berlebih, dan batuk yang
tidak efektif.
nyerinya (skala 5)
Pasein menggunakan obat
analgesics sesuai rekomendasi
(skala 5)
Setelah
diberikan
asuhan
keperawatan selama 3 x 24 jam
diharapkan bersihan jalan napas
klien efektif, dengan kriteria hasil :
NOC Label : Respiratory Status :
Airway Patency
Frekuensi pernapasan dalam
batas normal (16-20x/mnt)
(skala 5)
Irama pernapasn normal (skala
5)
Kedalaman pernapasan normal
(skala 5)
Klien mampu mengeluarkan
sputum secara efektif (skala 5)
Tidak ada akumulasi sputum
(skala 5)
NIC Label : Respiratory Monitoring
1. Pantau rate, irama, kedalaman, dan usaha
respirasi
2. Perhatikan gerakan dada, amati simetris,
penggunaan otot aksesori, retraksi otot
supraclavicular dan interkostal
3. Pantau suara napas tambahan
4. Monitor pola napas : bradypnea, tachypnea,
hyperventilasi,
NIC Label : Airway Management
5. Ajarkan pada klien batuk efektif
6. Berikan posisi nyaman untuk mengurangi
dipsnea
7. Anjurkan klien meningkatkan intake cairan
hangat
8. Kolaborasi obat mukolitik dan ekspektoran
1. Mengetahui tingkat gangguan yang
terjadi dan membantu dalam
menetukan intervensi yang akan
diberikan
2. Menunjukkan
keparahan
dari
gangguan respirasi yang terjadi dan
menetukan intervensi yang akan
diberikan.
3. Suara
napas tambahan dapat
menjadi
indikator
gangguan
kepatenan jalan napas yang
tentunya
akan
berpengaruh
terhadap kecukupan pertukaran
udara
4. Mengetahui permasalahan jalan
napas yang dialami dan keefektifan
pola napas klien untuk memenuhi
kebutuhan oksigen tubuh.
5. Batuk efektif dapat membantu
mengeluarkan sputum
6. Posisi nyaman semi fowler atau
setengah duduk membantu klien
mengurangi sesak nafas
7. Intake
cairan adekuat dapat
membantu mengencerkan sputum
8. Obat
Praktik Profesi Keperawatan Medikal Bedah
obatan
membantu
Program Studi Ilmu Keperawatan A Tahun 2015
mengencerkan sputum
3.
Ketidakefektifan pola napas
berhubungan
dengan
keletihan,
hiperventilasi
ditandai dengan perubahan
kedalaman
pernapasan,
dispnea, pernapasan cuping
hidung, pernapasan bibir,
penggunaan otot aksesorius
untuk bernapas.
Setelah
diberikan
asuhan
keperawatan selama 3 x 24 jam
diharapkan pola napas klien
efektif, dengan kriteria hasil :
NOC Label : Respiratory Status:
Ventilation
Kedalaman pernapasan klien
normal (skala 5)
Tidak tampak penggunaan otot
bantu pernapasan (skala 5)
Tidak tampak retraksi dinding
dada (skala 5)
NOC Label : Vital Sign
RR klien normal
/menit) (skala 5)
NIC Label : Respiratory Monitoring
1. Pantau rate, irama, kedalaman, dan usaha
respirasi
2. Perhatikan gerakan dada, amati simetris,
penggunaan otot aksesori, retraksi otot
supraclavicular dan interkostal
3. Monitor pola napas : bradypnea, tachypnea,
hyperventilasi.
NIC Label : Ventilation Facilitation
4. Berikan posisi nyaman semifowler untuk
mengurangi dipsnea
5. Berikan dan pertahankan masukan oksigen 23 liter per menit canule pada klien
6. Kolaborasi tindakan torakosintesis
7. Lakukan pemasangan dan perawatan WSD
1.
2.
3.
4.
(16-20x
5.
6.
7.
Praktik Profesi Keperawatan Medikal Bedah
Mengetahui tingkat gangguan yang
terjadi dan membantu dalam
menetukan intervensi yang akan
diberikan
Menunjukkan
keparahan
dari
gangguan respirasi yang terjadi dan
menetukan intervensi yang akan
diberikan.
Mengetahui permasalahan jalan
napas yang dialami dan keefektifan
pola napas klien untuk memenuhi
kebutuhan oksigen tubuh.
Posisi nyaman semi fowler atau
setengah duduk membantu klien
mengurangi sesak napas
Pemberian oksigen sesuai indikasi
diperlukan untuk mempertahankan
masukan o2 saat klien mengalami
perubahan status respirasi
Mengetahui kejernihan, warna,
biakan tampilan, sitologi, berat
jenis cairan pleura
Pemasangan WSD bertujuan untuk
mengeluarkan udara, cairan atau
darah
dari
rongga
pleura,
mengembalikan tekanan negative
pada
rongga
pleura,
mengembangkan kembali paru
yang kolap dan kolap sebagian dan
mencegah reflux drainase kembali
ke dalam rongga dada
Program Studi Ilmu Keperawatan A Tahun 2015
4.
Gangguan pertukaran gas
berhubungan
dengan
pembuahan
membran
alveolar-kapiler
ditandai
dengan pH darah arteri
abnormal, dispnea, napas
cuping hidung, gelisah,
somnolen, dan takikardia.
Setelah
diberikan
asuhan
keperawatan selama 3 x 24 jam,
klien tidak mengalami gangguan
pertukaran gas dengan kriteria hasil:
NOC Label : Respiratory Status:
Gas Exchange
PaO2 klien dalam rentang
normal (80-100 mmHg) (skala
5)
PaCO2 klien dalam rentang
normal (35-45) (skala 5)
pH arteri klien dalam rentang
normal (7.35-7.45) (skala 5)
Saturasi Oksigen klien dalam
rentang normal (95% ke atas)
(skala 5)
NOC Label : Respiratory Status:
Ventilation
RR klien dalam rentang
normal (skala 5)
Ritme pernapasan klien teratur
(skala 5)
Kedalaman inspirasi (skala 5)
NIC Label : Acid-Based Management:
Respiratory Acidosis
1. Monitor nilai ABG untuk mengetahui
penurunan pH
2. Monitor inidikasi dari asidosis respiratory
(seperti Barrel Chest dan penggunaan otor
bantu pernapasan)
3. Monitor nilai dari perfusi oksigen ke jaringan
(seperti PaO2, SaO2, Hb, dan cardiac output)
4. Monitor tanda dari gangguan pernapasan
(seperti penurunan PaO2 dan elevasi nilai
PaCO2)
5. Posisikan pasien untuk ventilasi-perfusi yang
optimal (posisikan paru dibawah, pronasi,
Semi-Fowler)
6. Pertahankan kebersihan jalan napas
7. Monitor respiratory ritme
8. Berikan diet rendah karbohidrat dan tinggi
lemak untuk menurunkan produksi CO2 jika
di indikasikan
9. Dorong pasien agar meningktkan periode
istirahatnya
10. Monitor stutus neurologi pasien
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
NIC Label : Airway Management
11. Monitor respirasi dan status oksigennasi klien
12. Atur posisi klien untuk mengurangi sesak napas
13. Berikan terapi oksigenasi berupa udara yang
telah dilembabkan atau oksigen
14. Berikan terapi oksigen menggunakan Ultra
sonic nebulizer
15. Auskultasi suara napas klien
NIC Label : Respiratory Monitoring
Praktik Profesi Keperawatan Medikal Bedah
12.
13.
14.
15.
Penurunan pH darah merupakan
tanda dari asidosis respiratory
Mengetahui lebih awal adanya
asidosis respiratory
Mencegah jaringan kekurangan O2
dengan waktu yang lama
Mengetahui adanya gangguan
pernapasan
Memperbaiki proses ventilasiperfusi klien yang terganggu untuk
mengurangi
adanya
asisdosis
respiratory
Meningkatkan proses ventilasi
Mengetahui adanya gangguan
pernapasan pada klien
Mengurangi kadar CO2 dalam
tubuh akibat dari metabolism
karbohidrat
Memperbaiki kondisi umum pasien
Asidosis
respiratory
akan
berpengaruh
terhadap
status
neurologi pasien
Untuk mengetahui sesak napas
klien (membaik atau memburuk)
Untuk mengurang frekuensi sesak
napas klien
Untuk
mencegah
terjadinya
hipoksia pada klien
Untuk menabah suplai oksigen
klien menjadi adekuat
Untuk
mengetahui
terjadinya
penyempitan bronkus pada klien
Program Studi Ilmu Keperawatan A Tahun 2015
16. Monitor frekuensi , ritme, kedalaman,dan
usaha dari pernapasan napas
17. Catat onset dan karakteristik dari batuk klien
18. Monitor sesak napas klien dan keadan
terburuk yang terjadi pada klien
5.
Hipertermi
berhubungan
dengan
penyakit,
peningkatan
laju
metabolisme
ditandai
dengan peningkatan suhu
diatas kisaran normal, kulit
teraba
hangat,
kulit
kemerahan.
Setelah
diberikan
asuhan
keperawatan selama 3 x 24 jam
diharapkan suhu tubuh klien turun
dengan kriteria hasil :
NOC Label : Thermoregulasi
Denyut nadi teraba kuat
(120x/menit) (skala 5)
Tidak
ada
peningkatan
temperature kulit (skala 5)
Tidak ada perubahan warna
kulit (kemerahan) (skala 5)
NOC Label : Vital Signs
Vital signs klien dalam rentang
normal : suhu klien 36,5-37,5o
C) (skala 5)
6.
Intolerasi
berhubungan
kelemahan
aktivitas
dengan
umum,
NOC Label : Hydrasi
Turgor kulit elastic (skala 5)
Membrane mukosa lembab
(skala 5)
Intake cairan adekuat (skala 5)
Perfusi jaringan >95% (skala
5)
Setelah
dilakukan
tindakan
keperawatan selama 3 x 24 jam,
diharapkan klien toleran terhadap
NIC Label : Temperature Regulation
1. Monitor suhu tubuh minimal setiap dua jam,
sesuai kebutuhan
2. Monitor terhadap kehilangan cairan yang tidak
disadari
3. Monitor warna kulit dan suhu
4. Monitor nadi dan respirasi, sesuai kebutuhan
5. Monitor tanda-tanda penurunan kesadaran
6. Berikan basuhan dengan spon menggunakan
air hangat, sesuai kebutuhan
7. Dukung peningkatan intake cairan peroral,
sesuai kebutuhan
8. Berikan kompres hangat
9. Monitor temperature dengan seksama untuk
mencegah efek terapi yang menyebabkan
hipotermia
NIC Label : Regulasi Suhu
10. Tingkatkan intake cairan dan nutrisi yang
adekuat
11. Ajarkan menggunakan kompres air hangat
untuk menurunkan suhu tubuh.
Kolaboratif
12. Berikan antipiretik, misalnya ASA (aspirin),
asetaminofen (Tylenol).
NIC Label : Activity Therapy
1. Bantu klien untuk memilih akvitas yang
sesuai dengan kemampuan klien
2. Anjurkan klien untuk berfokus pada aktivitas
Praktik Profesi Keperawatan Medikal Bedah
16. Mengetahui tanda dan gejala sesak
napas yang dialami klien
17. Untuk mengetahui jenis batuk yang
dialami klien
18. Untuk mengetahui terapi oksigen
yang tepat diberikan pada klien
1.
Mengetahui perkembangan suhu
tubuh klien
2. Mengethaui
apakah
klien
mengalami dehidrasi atau tidak
3. Melihat adanya kemerahan dan
suhunya
4. Mengetahui perkembangan TTV
klien
5. Melihat tingkat kesadaran klien
6. Membantu menurunkan suhu
tubuh
7. Agar intake cairan terpenuhi
8. Membantu menurunkan suhu
tubuh klien
9. Mengetahui perkembangan suhu
klien
10. Agar klien tidak dehidrasi
11. Membantu menurunkan
tubuh
12. Untuk menurunkan demam
1.
suhu
Menghindarkan klien dari aktivitas
yang dapat memperburuk keadaan
Program Studi Ilmu Keperawatan A Tahun 2015
ketidakseimbangan antara
suplai
dan
kebutuhan
oksigen ditandai dengan
respons
tekanan
darah
abnormal, ketidaknyamanan
setelah beraktivitas, dispnea
setelah
beraktivitas,
menyatakan merasa letih,
menyatakan merasa lelah.
aktivitas dengan kriteria hasil :
NOC Label : Activity Intolerance
TTV dalam rentang normal
(TD:
110-120/70-90
mmHgRR: 16-20x/ menit
HR: 60-100x/menit Suhu:
36,50-37,50 C) (skala 5)
Kebutuhan
ADL
klien
terpenuhi (skala 5)
NOC Label : Fatigue Level
Klien tidak mengalami
kelemahan (skala 5)
NOC Label : Self Care Status
Klien
mampu
makan,
toileting,
berpakaian,
menjaga kerbersihan diri
secara mandiri (skala 5)
3.
4.
yang mampu dilakukan daripada yang tidak
mampu dilakukan oleh klien
Fasilitasi aktivitas klien yang terbatas karena
waktu, energy atau pergerakan
Ciptakan lingkungan yang aman untuk
pergerakan klien berikutnya
2.
3.
4.
NIC Label : Energy Management
5. Kaji keterbatasan fisik klien
6. Kaji penyebab kelemahan (treatment, nyeri,
atau pengobatan)
7. Monitor intake nutrisi yang adekuat
8. Batasi stimulus lingkungan yang mengganggu
seperti keributan untuk memfasilitasi relaksasi
NIC Label : Self Care Assistance-ADL
9. Bantu kebutuhan klien dalam perawatan diri
10. Anjurkan pada keluarga untuk membantu
ADL klien
5.
6.
7.
8.
9.
10.
7.
Risiko infeksi berhubungan
dengan
ketidakadekuatan
pertahanan sekunder.
Setelah
dilakukan
asuhan
keperawatan selama 3 x 24 jam
diharapkan tidak terjadi infeksi,
dengan kriteria hasil :
NOC Label : Infection Severity
Tidak ada kemerahan (skala 5)
Tidak terjadi hipertermia (skala
5)
NIC Label : Infection Control
1. Bersihkan lingkungan setelah digunakan oleh
klien.
2. Jaga agar barier kulit yang terbuka tidak
terpapar lingkungan dengan cara menutup
dengan kasa streril.
3. Batasi jumlah pengunjung.
4. Pergunakan sabun anti microbial untuk
mencuci tangan.
5. Cuci tangan sebelum dan sesudah melakukan
Praktik Profesi Keperawatan Medikal Bedah
klien
Melakukan pemulihan aktivitas
klien sesuai dengan kemampuan
yang dimiliki
Mencegah klien dari cedera lebih
lanjut
Menghindari klien dari risiko
cedera
Mengkaji adanya keterbatasan fisik
pada klien
Mengurangi penyebab kelemahan
agar aktivitas klein dapat kembali
toleran
Nutrisi yang adekuat memberikan
energy
yang
cukup
untuk
melakukan pemulihan aktivitas
Periode relaksasi diperlukan klien
untuk
melakukan
pemulihan
tenaga setelah beraktivitas
Membantu memenuhi adl klien
Keluarga
merupakan
orang
terdekat
klien
yang
dapat
menjamin
keamanan
dan
keselamatan klien
1. Agar bakteri dan penyakit tidak
menyebar dari lingkungan dan orang
lain.
2. Mengurangi
paparan
dari
lingkungan.
3. Mengurangi organism pathogen
masuk ke tubuh klien
4. Mencuci
tangan
menggunakan
sabun lebih efektif untuk membunuh
bakteri.
Program Studi Ilmu Keperawatan A Tahun 2015
8.
Kurang
pengetahuan
berhubungan dengan kurang
pajanan informasi ditandai
dengan
masalah.
pengungkapan
Tidak ada nyeri (skala 5)
Tidak ada pembengkakan (skala
5)
NOC Label : Risk Control
Klien mampu menyebutkan
factor-faktor resiko penyebab
infeksi (skala 5)
Klien
mampu
memonitor
lingkungan penyebab infeksi
(skala 5)
Klien mampu memonitor tingkah
laku penyebab infeksi (skala 5)
Tidak terjadi paparan saat
tindakan keperawatan (skala 5)
Setelah
diberikan
asuhan
keperawatan selama 3 x 24 jam
diharapkan terjadi peningkatan
pengetahuan klien dan keluarga
terhadap penyakit, dengan kriteria
hasil:
NOC Label : Knowledge: Disease
Process
Klien/keluarga
mampu
menjelaskan kembali tentang
proses
penyakit,
penyebab
penyakit, gejala, cara penularan,
dan pengobatan
tindakan keperawatan.
Terapkan Universal precaution.
Pertahankan lingkungan aseptik selama
perawatan.
8. Anjurkan klien untuk memenuhan asupan
nutrisi dan cairan adekuat.
9. Ajarkan klien dan keluarga untuk menghindari
infeksi.
10. Ajarkan pada klien dan keluarga tanda-tanda
infeksi.
11. Kolaborasi pemberian antibiotik bila perlu.
5. Mencegah infeksi nosokomial
6. Mencegah infeksi nosokomial.
7. Untuk
meminimalkan
terkontaminasi mikroba atau bakteri
8. Menjaga ketahanan sistem imun
9. Infeksi
lebih
lanjut
dapat
memperburuk resiko infeksi pada
klien
10. Agar dapat melaporkan kepada
petugas lebih cepat, sehingga
penanganan lebih efisien
11. Untuk mempercepat
perbaikan
kondisi klien
NIC Label : Teaching : Disease Process
1. Kaji tingkat pengetahuan klien yang
berhubungan dengan proses penyakit.
2. Jelaskan patofisiologi perjalanan penyakit,
penyebab, gejala, cara penularan, pencegahan
cara penularan, dan pengobatan penyakit.
3. Informasikan klien tentang efek samping
pengobatan dan upaya yang dilakukan dalam
mengurangi/meminimalisir efek samping dari
pengobatan tersebut.
4. Jelaskan rasional dari setiap tindakan/terapi
yang diberikan.
1. Mengetahui tingkat pengetahuan
klien akan membantu dalam proses
pemberian informasi dan jenis
paparan yang harus diberikan.
2. Memberikan paparan pengetahuan,
sehingga klien memahami kondisi
penyakitnya dan membantu klien
dalam menentukan pengobatan yang
dilakukan.
3. Membantu klien mempersiapkan diri
terhadap
efek
samping
dari
pengobatan
4. Dapat mengurangi ansietas dan
pengetahuan orang tua klien tentang
treatmen dan terapi yang diberikan.
6.
7.
Praktik Profesi Keperawatan Medikal Bedah
Program Studi Ilmu Keperawatan A Tahun 2015
DAFTAR PUSTAKA
Astowo,
Pudji.
2009.
Efusi
Pleura,
Efusi
Pleura
Ganas,
Empiema,
(online)
(http://repository.ui.ac.id/contents/koleksi/11/5310363ba5fe9bb35164325d4ab25f1f82
659f2e.pdf, diakses : 4 Juni 2011).
Brunner dan Suddarth. 2002. Buku Ajar Keperawatan Medikal-Bedah. Jakarta: Penerbit Buku
Kedokteran EGC.
Davis.
2012.
Pleural
Effusion,
(online)
(http://www.medicinenet.com/pleural_effusion/article.htm, diakses 11 Agustus 2012)
Dochterman, Joanne McCloskey. 2004. Nursing Interventions Classification (NIC). St. Louis,
Missouri: Mosby Elsevier.
Eylin, MD. 2011. Efusi Pleura, (online) (http://www.exomedindonesia.com/referensikedokteran/artikel-ilmiah-kedokteran/pulmonologiilmupenyakitdalam/2010/10/29/efusi-pleura/, diakses : 4 Juni 2011).
Moorhead, Sue. 2008. Nursing Outcomes Classification (NOC). St. Louis, Missouri: Mosby
Elsevier.
Mulyono, Djoko. 2009. Rehabilitasi pada Penderita Penyakit Paru Obstruksi Menahun,
(online)
(http://www.kalbe.co.id/files/cdk/files/11
Rehabilitasi
pada
Penderita
PenyakitParuObstruksiMenahun114.pdf/11RehabilitasipadaPenderitaPenyakitParuOb
struksiMenahun1 14.\html, diakses : 10 Juni 2011)
NANDA. 2009. Panduan Diagnosa Keperawatan NANDA 2009-2011, Alih Bahasa : Budi
Santosa, Prima Medika, Jakarta
Price, A dan Wilson, M, 2005, Patofisiologi Konsep Klinis Proses-Proses Penyakit Edisi 6,
Terjemahan, Jakarta : EGC.
Smeltzer, S dan Bare, B. 2001. Buku Ajar Keperawatan Medikal Bedah. Jakarta : EGC.
WebMD.
2011.
Pleural
Effusion
Symptoms,
Causes
and
Treatments,
(online)
(http://www.webmd.com/lung/pleural-effusion-symptoms-causes-treatments, diakses
11 Agustus 2012)
Praktik Profesi Keperawatan Medikal Bedah
Você também pode gostar
- Gagal Jantung KongestifDocumento4 páginasGagal Jantung KongestifRatna Sawitri100% (2)
- Pemasangan EKGDocumento3 páginasPemasangan EKGRatna SawitriAinda não há avaliações
- Kolorektal Kanker Tanda dan GejalaDocumento2 páginasKolorektal Kanker Tanda dan GejalaTina Rahayu100% (3)
- Sap AsmaDocumento11 páginasSap AsmaRatna SawitriAinda não há avaliações
- Epilepsi Pathway dan PenyebabnyaDocumento1 páginaEpilepsi Pathway dan PenyebabnyaRatna Sawitri50% (2)
- PATHWAY SYOK HIPOVOLEMIKDocumento2 páginasPATHWAY SYOK HIPOVOLEMIKRatna Sawitri100% (7)
- Pathway FrakturDocumento2 páginasPathway FrakturRatna SawitriAinda não há avaliações
- LP PP NormalDocumento26 páginasLP PP NormalRatna SawitriAinda não há avaliações
- Program Studi Ilmu Keperawatan A Tahun 2013Documento3 páginasProgram Studi Ilmu Keperawatan A Tahun 2013Bayu Wirantika0% (1)
- Hematemesis Melena PathwayDocumento1 páginaHematemesis Melena PathwayRatna Sawitri100% (2)
- Sap DMDocumento19 páginasSap DMRatna SawitriAinda não há avaliações
- Sap DMDocumento16 páginasSap DMRatna SawitriAinda não há avaliações
- Leaflet PENKES PDFDocumento6 páginasLeaflet PENKES PDFRistia AnggariniAinda não há avaliações
- Pathway TB ParuDocumento3 páginasPathway TB ParuAyu Indah CarolinaAinda não há avaliações
- HIPERTENSIDocumento3 páginasHIPERTENSIRatna SawitriAinda não há avaliações
- Artikel Keshatan (Manfaat Wortel) 1Documento2 páginasArtikel Keshatan (Manfaat Wortel) 1Ratna SawitriAinda não há avaliações
- Woc OaDocumento2 páginasWoc OaRatna SawitriAinda não há avaliações
- Format Askep JiwaDocumento18 páginasFormat Askep JiwaRatna SawitriAinda não há avaliações
- Anatomi Dan Fisiologi Sistem EndokrinDocumento11 páginasAnatomi Dan Fisiologi Sistem EndokrinRatna SawitriAinda não há avaliações
- SPSKDocumento5 páginasSPSKRatna SawitriAinda não há avaliações
- 9 MineralDocumento13 páginas9 MineralRatna SawitriAinda não há avaliações
- Format Resume NewDocumento3 páginasFormat Resume NewRatna SawitriAinda não há avaliações
- RESUME HormonalDocumento8 páginasRESUME HormonalRatna SawitriAinda não há avaliações
- RESUME HormonalDocumento8 páginasRESUME HormonalRatna SawitriAinda não há avaliações
- RESUME HormonalDocumento8 páginasRESUME HormonalRatna SawitriAinda não há avaliações
- Artikel Keshatan (Manfaat Wortel) 1Documento2 páginasArtikel Keshatan (Manfaat Wortel) 1Ratna SawitriAinda não há avaliações
- Pathway Vulnus Ictum Trauma dan NyeriDocumento2 páginasPathway Vulnus Ictum Trauma dan NyeriRatna Sawitri100% (1)