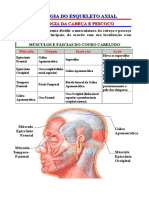
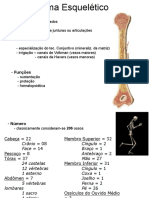
Escolar Documentos
Profissional Documentos
Cultura Documentos
Cardio
Enviado por
Gustavo AntonioDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Cardio
Enviado por
Gustavo AntonioDireitos autorais:
Formatos disponíveis
A ausculta cardíaca é importante para a identificação dos focos, bulhas, ritmo e
frequência; juntamente as possíveis alterações que ocasionam às patologias, como a
estenose e a insuficiência cardíaca. Dessa forma, o médico será capaz, se necessário,
pedir os exames adequados para confirmar ou descartar uma provável doença. Utiliza-se
a campânula para ausculta de sons agudos, enquanto o diafragma para sons graves.
Existem quatro áreas de ausculta: foco mitral – ápice do coração (íctus) – 5º espaço
intercostal; foco aórtico – à direita do esterno – 2º espaço intercostal; foco tricúspide – à
esquerda do esterno – 5º espaço intercostal; foco pulmonar – próximo à esquerda do
esterno – 2º espaço intercostal.
Durante o ciclo cardíaco são produzidos diferentes sons com frequências distintas, os
quais podem variar na ausculta de acordo com os tecidos presentes. Denominam-se
bulhas cardíacas os sons produzidos pelo coração, as quais não são fiéis na vibração das
válvulas ou às paredes desse órgão. Por meio da ausculta das bulhas é possível
diagnosticar diversas patologias, assim como bulhas anormais e a presença de
murmúrios.
A ausculta cardíaca dos sons produzidos a partir movimento sanguíneo pelo coração,
suas artérias e veias. O sangue chega ao átrio direito através das veias cavas.
Simultaneamente, ocorre o depósito sanguíneo nessa cavidade até que a pressão
aumente e abra a válvula tricúspide e o sangue concentre-se no ventrículo direito. Na
sequência, o sangue passa pela válvula pulmonar e chega até os pulmões através das
artérias pulmonares para realizarem hematose. Após a oxigenação, o sangue retorna ao
átrio esquerdo através das veias pulmonares. Em seguida passa para os ventrículos pela
válvula bicúspide (ou mitral), local aonde este concentra-se para ser ejetado para artéria
aorta através da válvula semilunar.
Os átrios possuem apenas a função de armazenar o sangue enquanto os ventrículos
bombeiam o sangue do ciclo anterior. As válvulas evitam o refluxo sanguíneo durante a
diástole (período de relaxamento), sendo o fluxo unidirecional. A movimentação do
sangue pelas câmaras cardíacas gera sons identificáveis, principalmente B1 e B2 –
primeira e segunda bulhas cardíacas, respectivamente.
A primeira bulha possui som grave e de duração prolongada, sendo quase simultânea ao
pulso carotídeo. Essa possui origem nas seguintes vibrações: fechamento das válvulas
mitral e tricúspide, contração dos átrios (baixa frequência e não audíveis), abertura sãs
válvulas aórtica e pulmonar juntamente ao aumento da pressão nas artérias aorta e
pulmonar.
Já a segunda bulha é normalmente mais aguda e tem duração mais curta que a primeira.
Deve-se ao fechamento das válvulas aórtica e pulmonar, ao relaxamento da parede
ventricular no início da diástole, à vibração das paredes vasculares e da coluna de sangue
e, da abertura das válvulas mitral e tricúspide.
Há, porém, a terceira e quarta bulhas. A terceira bulha é formada por um ruído grave e
fraco. Pode ser forçada a aparecer ou ser intensificada por procedimentos que aumentam
o fluxo venoso para o átrio, como por exemplo, após esforço físico ou posição reclinada,
entre outros casos. Seu som é percebido logo após a ausculta da segunda bulha. Pode
ser até normal em crianças e normalmente encontrada em adultos jovens. A origem da
mesma está ligada com a vibração das paredes ventriculares em razão do enchimento
inicial rápido dos ventrículos. Geralmente, é sintoma de alguma patologia.
A quarta bulha é quase sempre inaudível. Apresenta características bastante parecidas às
da terceira bulha, tanto em frequência como em duração. Seu som será auscultado antes
da primeira bulha e está relacionada com a vibração da parede ventricular. Terá aspecto
patológico assim como a terceira bulha. Há, todavia, outros sons cardíacos que significam
patologias, são os sopros e os cliques ou bulhas de ejeção. Os sopros são ruídos longos
e tem origem no surgimento de turbilhões na coluna sanguínea. Já os cliques são curtos e
agudos, gerados pelas vibrações decorrentes da tensão a que os folhetos semilunares
estariam submetidos durante sua abertura ou associados a uma distensão súbita das
artérias durante a ejeção ventricular.
Técnica de Aferição de pressão
Orientações quanto às Condições Ideais do Observador:
• O observador deve coordenar habilidades visuais, manuais e auditivas;
• Posicionar o manômetro de modo que o menisco da coluna de mercúrio ou a agulha do
manômetro não estejam inclinados em relação aos seus olhos;
• Anotar a posição do cliente, o tamanho do manguito, o membro utilizado e os valores
obtidos da medida da pressão arterial;
• Estar atento (a) para os sons de Korotkoff e saber diferenciá-los de ruídos externos.
Prepare o material, separando estetoscópio, esfigmomanômetro, caneta ou lápis, papel
para registro, fita métrica e algodão com antisséptico;
Certifique-se de que o estetoscópio e o esfigmomanômetro estejam íntegros e calibrados,
os quais devem ser calibrados, no mínimo, 1 (uma) vez ao ano;
Certifique se o manguito está desinsuflado antes de ajustá-lo ao membro do cliente;
Lave as mãos antes de iniciar qualquer procedimento junto ao cliente;
Posicione o cliente em local calmo e confortável, com o braço apoiado ao nível do
coração, permitindo cinco minutos de repouso;
Esclareça ao cliente os procedimentos, a fim de diminuir sua ansiedade;
Descubra o membro a ser aferido e meça sua circunferência para assegurar-se do
tamanho do manguito. Nunca afira a p.a em cima de roupas grossas, tenha sempre
preferência pelo local descoberto;
Meça a distância entre o acrômio e o olécrano colocando o manguito no ponto médio;
Envolva o manguito em torno do braço, mantendo-o a 2,0 cm de distância da sua margem
inferior e posicionando o centro da bolsa inflável sobre a artéria braquial, permitindo que o
manômetro esteja em posição visível;
Apalpe a artéria braquial e centralize a bolsa inflável, ajustando seu meio sobre a mesma.
Para identificar o meio da bolsa inflável basta dobrá-la ao meio e colocar essa marcação
sobre a artéria apalpada.
Com a mão "não dominante", apalpe a artéria radial e, simultaneamente, com a mão
“dominante”, feche a saída de ar (válvula da pera do esfigmomanômetro), inflando a bolsa
rapidamente até 70 mmHg. Gradualmente, aumente a pressão aplicada até que perceba
o desaparecimento do pulso, inflando 10 mmHg acima desse nível;
Desinfle o manguito lentamente, identificando pelo método palpatório a pressão arterial
sistólica;
1- Aguarde de 15 a 30 segundos para inflar novamente o manguito
2- Posicione o estetoscópio no canal auricular, certificando-se da ausculta adequada na
campânula;
3- Posicione a campânula do estetoscópio sobre a artéria braquial, apalpada abaixo do
manguito na fossa ante cubital. Simultaneamente, com a mão “dominante”, feche a saída
de ar (válvula da pera do esfigmomanômetro) e, com a mão "não dominante", apalpe a
artéria braquial.
Em seguida, novamente com a mão dominante, insufle o manguito, gradualmente, até o
valor da pressão arterial sistólica estimada pelo método palpatório e continue insuflando,
rapidamente, até 20 mmHg acima dessa pressão;
4- Desinfle o manguito de modo que a pressão caia de 2 a 4 mmHg por segundo,
identificando pelo método auscultatório a pressão sistólica (máxima) em mmHg.
Observe no manômetro o ponto correspondente ao primeiro ruído regular audível - 1ª fase
dos sons de Korotkoff - e a pressão diastólica (mínima) em mmHg, observando no
manômetro o ponto correspondente à cessação dos ruídos - 5ª fase dos sons de
Korotkoff, no adulto;
5- Desinfle totalmente o manguito com atenção voltada ao completo desaparecimento dos
sons;
6- Repita a ausculta após 30 segundos;
7- Retire o aparelho do membro do cliente deixando-o confortável;
8- Informe ao cliente o valor da pressão aferida;
9- Registre a posição em que o cliente se encontrava no momento da verificação da
pressão arterial, o tamanho do manguito utilizado, o membro utilizado e os valores da
pressão arterial (em mmHg);
10- Guarde os aparelhos em local adequado e lave as mãos após terminar quaisquer
procedimentos.
Você também pode gostar
- 15660-Texto Do Artigo-58910-1-10-20071019Documento7 páginas15660-Texto Do Artigo-58910-1-10-20071019Gustavo AntonioAinda não há avaliações
- ARQUIVO Renato-TrabalhoAnpuhRJ2014 1Documento9 páginasARQUIVO Renato-TrabalhoAnpuhRJ2014 1Gustavo AntonioAinda não há avaliações
- Jose Maria Bittencourt No Reino Dos Exus PDFDocumento132 páginasJose Maria Bittencourt No Reino Dos Exus PDFIVONE GARCIA100% (1)
- O Diabo Ou Asmodeu Na Microssérie Hoje É Dia de Maria: Primeira e Segunda JornadasDocumento14 páginasO Diabo Ou Asmodeu Na Microssérie Hoje É Dia de Maria: Primeira e Segunda JornadasGustavo AntonioAinda não há avaliações
- Aula 5 Separações Parte 1 2o Sem 2017Documento46 páginasAula 5 Separações Parte 1 2o Sem 2017Gustavo AntonioAinda não há avaliações
- Jose Maria Bittencourt No Reino Dos Exus PDFDocumento132 páginasJose Maria Bittencourt No Reino Dos Exus PDFIVONE GARCIA100% (1)
- Via DraconianaDocumento38 páginasVia DraconianaGnosticLucifer83% (6)
- Sitra Ahra N 1Documento67 páginasSitra Ahra N 1Ipsissimus50% (2)
- TCC Paulo A Cipriano (Versao Apos A Defesa) PDFDocumento35 páginasTCC Paulo A Cipriano (Versao Apos A Defesa) PDFGustavo AntonioAinda não há avaliações
- Sitra Ahra N 1Documento67 páginasSitra Ahra N 1Ipsissimus50% (2)
- Anfetaminas e drogas derivadas na USPDocumento29 páginasAnfetaminas e drogas derivadas na USPThales francaAinda não há avaliações
- Extração Com Solventes BAC 2007 PDFDocumento103 páginasExtração Com Solventes BAC 2007 PDFJoãoGabrielAinda não há avaliações
- Dissertacao Normando A S Costa PDFDocumento141 páginasDissertacao Normando A S Costa PDFGustavo AntonioAinda não há avaliações
- Síntese MDMADocumento5 páginasSíntese MDMAGustavo Antonio67% (3)
- HDH Kant Metafisica CostumesDocumento7 páginasHDH Kant Metafisica CostumesGustavo AntonioAinda não há avaliações
- Protocolo para utilização de Misoprostol em obstetríciaDocumento11 páginasProtocolo para utilização de Misoprostol em obstetríciaFernanda Borges Pereira GarciaAinda não há avaliações
- KANT Fundamentação Da Metafisica Dos CostumesDocumento50 páginasKANT Fundamentação Da Metafisica Dos CostumesFillipe Pereira100% (2)
- Produtos controlados PFDocumento4 páginasProdutos controlados PFGustavo AntonioAinda não há avaliações
- Apostila Farmacotecnica I - 2018 1Documento75 páginasApostila Farmacotecnica I - 2018 1Gustavo AntonioAinda não há avaliações
- Dissertacao Normando A S CostaDocumento18 páginasDissertacao Normando A S CostaGustavo AntonioAinda não há avaliações
- Codigo Genetico e Sintese ProteicaDocumento14 páginasCodigo Genetico e Sintese ProteicaGustavo AntonioAinda não há avaliações
- (Andrejus Korolkovas, Joseph H. Burckhalter) QuímDocumento5 páginas(Andrejus Korolkovas, Joseph H. Burckhalter) QuímGustavo AntonioAinda não há avaliações
- Saude Do IdosoDocumento2 páginasSaude Do IdosoGustavo AntonioAinda não há avaliações
- Curso DEA ensina sobre desfibrilador externoDocumento11 páginasCurso DEA ensina sobre desfibrilador externosharckAinda não há avaliações
- PILATES. Exercícios COM FOTOS. Passo A Passo. Por Vinicius G. MachadoDocumento55 páginasPILATES. Exercícios COM FOTOS. Passo A Passo. Por Vinicius G. MachadoJéssica Ramos100% (3)
- Bradesco Saúde tabelas resumidas PME 2022Documento34 páginasBradesco Saúde tabelas resumidas PME 2022Equipe MPRAinda não há avaliações
- Funções do aparelho reprodutivo masculinoDocumento5 páginasFunções do aparelho reprodutivo masculinoFabiane RibeiroAinda não há avaliações
- Treino ABCDDocumento1 páginaTreino ABCDVictor LauneAinda não há avaliações
- Manual Musc-Esqueletico Julho13 FINALDocumento224 páginasManual Musc-Esqueletico Julho13 FINALWellizzy Da Nigth VissionAinda não há avaliações
- Biomagnetismo DesintoxicaçãoDocumento3 páginasBiomagnetismo DesintoxicaçãoCarlos Oliveira100% (4)
- 8º AnoDocumento15 páginas8º AnoDaniela SilvaAinda não há avaliações
- Ultrassonografia do SNC fetal: orientações para exame básico e neurossonogramaDocumento17 páginasUltrassonografia do SNC fetal: orientações para exame básico e neurossonogramaEduardo Átila SoaresAinda não há avaliações
- Sistema digestivo e fisiologiaDocumento59 páginasSistema digestivo e fisiologiaCledivânia AraújoAinda não há avaliações
- Esqueleto Apendicular (Ossos Do Membros InferioresDocumento18 páginasEsqueleto Apendicular (Ossos Do Membros InferioresMarcelo MarcosAinda não há avaliações
- Monitoria de Neuro Prova I (1) OKDocumento19 páginasMonitoria de Neuro Prova I (1) OKThaísa Ribeiro VieiraAinda não há avaliações
- Apostila 1 Iniciação CientíficaDocumento5 páginasApostila 1 Iniciação CientíficaAnaluzia DamiaoAinda não há avaliações
- Semiologia neurológica: equilíbrio e coordenaçãoDocumento21 páginasSemiologia neurológica: equilíbrio e coordenaçãoclara benitahAinda não há avaliações
- Esqueleto Axial - MiologiaDocumento16 páginasEsqueleto Axial - MiologiaEvelson DuransAinda não há avaliações
- Semiologia pulmãoDocumento12 páginasSemiologia pulmãoFerreiraBetaAinda não há avaliações
- PASSO A PASSO - MANOBRAS DE MASSAGEM RELAXANTEDocumento7 páginasPASSO A PASSO - MANOBRAS DE MASSAGEM RELAXANTEAdriano Leao GomesAinda não há avaliações
- Sistema Endócrino AnatomiaDocumento3 páginasSistema Endócrino AnatomiaFrancisco Bernardo BernardoAinda não há avaliações
- Sistema Esquelético HumanoDocumento59 páginasSistema Esquelético HumanoLetícia DéboraAinda não há avaliações
- Ogbe Meji TraduzDocumento104 páginasOgbe Meji TraduzPaull GbarbosaAinda não há avaliações
- Atividade Anatomia - OssosDocumento4 páginasAtividade Anatomia - OssosLuciano SoaresAinda não há avaliações
- AnatomiaDocumento18 páginasAnatomiaMateus Said LinzmeyerAinda não há avaliações
- Aula CFO - Turma 64 - TRAUMA Raquimedular 4Documento11 páginasAula CFO - Turma 64 - TRAUMA Raquimedular 4thiago santosAinda não há avaliações
- Aula 3Documento13 páginasAula 3Vitor PinheiroAinda não há avaliações
- Tecidos AnimaisDocumento1 páginaTecidos AnimaisDwightcKAinda não há avaliações
- Introdução Ao AbdomeDocumento25 páginasIntrodução Ao AbdomesgtwelberAinda não há avaliações
- Sistema nervoso dos vertebradosDocumento4 páginasSistema nervoso dos vertebradosVarley Silva RibeiroAinda não há avaliações
- E-BOOK ÁSANAS Yoga em Movimento 3a Edição PDFDocumento664 páginasE-BOOK ÁSANAS Yoga em Movimento 3a Edição PDFEmerson Japa100% (1)
- Uretrocistografia Retrógrada: Diagnóstico de Obstruções na Uretra MasculinaDocumento28 páginasUretrocistografia Retrógrada: Diagnóstico de Obstruções na Uretra MasculinaotavioAinda não há avaliações
- Esqueleto HumanoDocumento25 páginasEsqueleto HumanoLuara Patrine SalesAinda não há avaliações