Escolar Documentos
Profissional Documentos
Cultura Documentos
Faringitis Pediatria
Enviado por
www.pacourgencias.blogspot.com/Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Faringitis Pediatria
Enviado por
www.pacourgencias.blogspot.com/Direitos autorais:
Formatos disponíveis
Faringitis aguda
Miguel Ángel Fernández-Cuesta Valcarce [miguelfcuesta@ya.com].
Pediatra. CS Juan de la Cierva [Servicio Madrileño de Salud, Área 10]. Getafe, Madrid.
Fecha de actualización: 24/11/2007
Guía_ABE_Faringitis aguda (v.2/2007)
Cita sugerida: Fernández-Cuesta Valcarce MA. Faringitis aguda (v.2/2007). Guía_ABE. Infecciones en Pediatría. Guía rápida
para la selección del tratamiento antimicrobiano empírico [en línea] [actualizado el 20/11/2007; consultado el dd/mm/aaaa].
Disponible en http://infodoctor.org/gipi/
Introducción / puntos clave
El 75-80 % de las faringoamigdalitis agudas1 (FAA) tienen una etiología viral, pese a lo cual constituyen uno de
los principales motivos de tratamiento antibiótico.
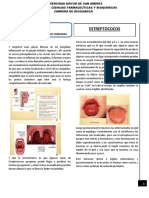
- El estreptococo beta-hemolítico del grupo A (Streptococcus pyogenes, EBHGA) es la única bacteria causal
relevante2. Se transmite habitualmente de persona a persona, con posibilidad de brotes3. Aunque puede darse
a cualquier edad, se produce fundamentalmente entre niños escolares y adolescentes. Es más frecuente de
otoño a primavera.
- Los objetivos del tratamiento son: prevención de la fiebre reumática (eficaz si el tratamiento se inicia en los 9
primeros días) y de las complicaciones supurativas, limitación de la contagiosidad (cesa a las 24 horas de
iniciado el tratamiento) y reducción de la intensidad y duración de la sintomatología (estadísticamente
significativa pero clínicamente discreta: aproximadamente 24 horas).
- La presencia de rinorrea, tos, ronquera, diarrea, conjuntivitis o la edad inferior a 3 años hace poco probable la
etiología bacteriana. Sugestivos de faringoamigdalitis estreptocócica son: inicio brusco, fiebre elevada,
adenopatías cervicales, exudados amigdalares, petequias palatinas, exantema escarlatiniforme o ambiente
epidemiológico positivo; a menudo también hay cefalea y dolor abdominal.
- No obstante, se recomienda, en caso de sospecha (no es necesario si el cuadro parece viral), recoger un
cultivo faríngeo o hacer un test rápido frente a estreptococo, teniendo en cuenta que si éste fuera negativo
habría que confirmarlo con cultivo, dada su elevada especificidad pero no tan buena sensibilidad.
- La penicilina es el tratamiento de elección por su eficacia (no se conocen resistencias “in vitro” del EBHGA),
espectro estrecho y bajo coste. La amoxicilina podría ser una alternativa aceptable por su mejor sabor. En
general, se recomienda una duración del tratamiento de 10 días con penicilina o amoxicilina, aunque se están
evaluando pautas más cortas con amoxicilina sin resultados concluyentes todavía. Las cefalosporinas tienen
tasas de erradicación bacteriológica ligeramente superiores a la penicilina y se ha demostrado la eficacia de
pautas cortas (5-7 días), si bien no son una alternativa aceptable como tratamiento incial por su amplio
espectro4. Si se utiliza azitromicina, se recomienda una duración de 5 días. La asociación de amoxiclina y
ácido clavulánico no ofrece ninguna ventaja sobre la amoxicilina sola y, por tanto, no debería emplearse en el
tratamiento de la faringoamigdalitis5.
- No se recomienda hacer cultivo faríngeo de control postratamiento, salvo en ciertas circunstancias como niños
que permanezcan sintomáticos tras el mismo o con riesgo elevado de fiebre reumática.
Cambios más importantes respecto a la versión anterior: en la presente versión se ofrecen
recomendaciones concretas en situaciones frecuentes en la clínica como las recaídas o reinfecciones,
fallos del tratamiento o persistencia de los síntomas y portadores asintomáticos. No se incluyen cambios
sustanciales en el tratamiento antibótico recomendado en la faringitis aguda causada por EBHGA.
Guía_ABE_Faringitis aguda (v.2/2007)
1/6
Guía_ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [2007]
Microorganismos causales
Situación clínica Frecuentes Menos frecuentes
Fiebre elevada de inicio brusco, EBHGA6 Virus de Epstein Barr (VEB)
adenopatías cervicales, exudados Citomegalovirus (CMV)
amigdalares, petequias palatinas, Adenovirus
cefalea, dolor abdominal, ausencia de Estreptococos C y G
síntomas catarrales
Síndrome mononucleósico7 VEB CMV
Toxoplasma
Exantema escarlatiniforme SBHGA8 Enterovirus9
Arcanobacterium haemolyticum10
Presencia de tos, rinorrea, conjuntivitis, Virus12 EBHGA (improbable)
estornudos, ronquera o edad menor de 3
años11
Vesículas faringoamigdalares Virus coxackie A Virus herpes simplex (VHS)
Estudios complementarios
Indicados en la evaluación inicial Indicados en situaciones especiales
Laboratorio13 Si sospecha de mononucleosis: hemograma,
transaminasas
Microbiología Cultivo faríngeo14 si se sospecha EBHGA (en Test rápido de detección de estreptococo si
teoría siempre antes de iniciar tratamiento hay disponibilidad y se sospecha etiología
antibiótico). No es necesario si los síntomas o bacteriana16
signos acompañantes orientan a una etiología
Cultivo faríngeo postratamiento17
viral15
Si sospecha de mononucleosis: serología VEB18,
CMV
Imagen13 Sospecha de complicaciones como absceso
periamigdalino o retrofaríngeo: ecografía o TC
Indicaciones de ingreso hospitalario
- Complicaciones supurativas: absceso periamigdalino o retrofaríngeo
- Sospecha de shock tóxico
Guía_ABE_Faringitis aguda (v.2/2007)
2/6
Guía_ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [2007]
Tratamiento
Situaciones Tratamiento de elección Alternativa
FAA por EBHGA (etiología probable Penicilina V, VO, durante 10 días: Amoxicilina, VO, 50 mg/kg/día, en 2-3
o segura) dosis, durante 10 días19,20
- 250 mg/12 h si peso menor de
27 kg
- 500 mg/12 h si peso igual o
mayor de 27 kg
Alergia a penicilina Eritromicina21, VO, 40 mg/kg/día, Azitromicina, VO, 10-12 mg/kg/día, 1
en 3-4 dosis, 10 días dosis diaria, 5 días23
Clindamicina22, VO, 15-25 Claritromicina, VO, 15 mg/kg/día, en
mg/kg/día, en 3 dosis, 10 días 2 dosis, 10 días
Intolerancia digestiva o problemas Penicilina benzatina, IM en dosis
para la cumplimentación única:
- 600.000 U, si peso menor de
27 kg
- 1.200.000 U, si peso igual o
mayor de 27 kg
Faringitis de repetición por EBHGA. Si se sospecha recaída o reinfección En caso de que varios miembros de la
Recaída (reaparición de los volver a tratar con un nuevo ciclo familia presenten faringitis por EBHGA
síntomas en los 2-7 días posteriores del mismo u otro antibiótico al mismo tiempo, valorar la
a la finalización del tratamiento)24 apropiado realización de cultivo faríngeo a todos
los miembros de la familia y tratar a
Amoxicilina/clavulánico, VO, 40
los que sean positivos
mg/kg/día, en 3 dosis, 10 días
Fallo del tratamiento (persistencia Dada la excelente sensibilidad del En casos con cultivo positivo en los
de síntomas a las 72 horas de EBHGA valorar de entrada que se han descartado de manera
iniciado el tratamiento antibiótico) posibilidades distintas a resistencia razonable las opciones anteriores:
bacteriana: viriasis, mala adhesión amoxicilina/clavulánico, VO, 40
al tratamiento o complicaciones mg/kg/día, en 3 dosis, 10 días
supurativas locales
Portador asintomático15,25 No indicado el tratamiento Amoxicilina/clavulánico, VO, 40
antibiótico en general mg/kg/día, en 3 dosis, 10 días
Otras opciones:
- Clindamicina, VO, 20 mg/kg/día,
en 3 dosis
- Penicilina V, VO, 40 mg/kg/día, en
2-3 dosis, durante 10 días +
rifampicina, VO, 10 mg/kg cada 12
horas (máx 300 mg/dosis), 4 días
Guía_ABE_Faringitis aguda (v.2/2007)
3/6
Guía_ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [2007]
Otras medidas terapéuticas
Analgésicos/antitérmicos:
- Ibuprofeno, VO, 10 mg/kg/dosis, cada 8 horas
- Paracetamol, VO, 15 mg/kg/dosis, cada 6-8 horas
Referencias bibliográficas
Alberta Medical Association. Guideline for the diagnosis and treatment of acute pharyngitis. [actualizado en 2006;
consultado el 24/11/2007]. Disponible en www.topalbertadoctors.org/NR/rdonlyres/94AF4A15-0364-4A44-9664-
1EC7B62FF3E7/0/pharyngitis_guideline.pdf
American Academy of Pediatrics. Group A Streptococcal Infections. In: Pickering LK, Baker CJ, Long SS, McMillan
JA, eds. Red Book: 2006 Report of the Committee on Infectious Diseases. 27th ed. Elk Grove Village, IL:
American Academy of Pediatrics; 2006: 610-20. [consultado 25/11/2007]. Disponible en
http://aapredbook.aappublications.org/current.shtml
Bisno AL, Herber MA, Gwaltney JM, et al. Practice guidelines for the diagnosis and management of group A
streptococcal pharyngitis. Clin Infect Dis. 2002; 35:113-25. [consultado 25/11/2007]. Disponible en
www.journals.uchicago.edu/CID/journal/contents/v35n2.html
Casey JR. Selecting the optimal antibiotic in the treatment of group A beta-hemolytic streptococci pharyngitis.
Clin Pediatr. 2007;46 (suppl):25-35.
Casey JR, Pichichero ME. Metaanalisis of short course antibiotic treatment for group A streptococcal
tonsillopharyngitis. Pediatr Infect Dis J. 2005;24:909-17.
Casey JR, Pichichero ME. Higher dosages of azithromycin are more effective in treatment of group A
streptococcal tonsillopharyngitis. Clin Infect Dis. 2005;40:1748-55. [consultado 25/11/2007]. Disponible en
www.journals.uchicago.edu/CID/journal/contents/v40n12.html (revisión por DARE en
www.crd.york.ac.uk/CRDWeb/ShowRecord.asp?View=Full&ID=12005000511)
Finnish Medical Society Duodecim. Tonsillitis and pharyngitis in children. In: EBM Guidelines. Evidence-Based
Medicine [CD-ROM]. Helsinki, Finland: Duodecim Medical Publications Ltd.; 2005 (revisión por NGC en
www.guideline.gov/summary/summary.aspx?doc_id=8815&nbr=4861&ss=6&xl=999 [consultado el
25/11/2007])
Long SS. Principles and Practice of Pediatric Infectious Disease. Second ed. Philadelphia: Churchill Livingstone;
2003.
Marcy SM. Treatment options for streptococcal pharyngitis. Clin Pediatr. 2007;46 (suppl):36-45.
MQIC Guidelines. Acute pharyngitis in children. Southfield (MI): Michigan Quality Improvement Consortium;
2007. [consultado 25/11/2007]. Disponible en www.mqic.org/guid.htm (revisión por NGC en
www.guideline.gov/summary/summary.aspx?doc_id=10884 [consultado el 25/11/2007]).
Abreviaturas: AAP: Academia Americana de Pediatría. CMV: citomegalovirus. EBHGA: estreptococo beta-
hemolítico del grupo A. FAA: faringoamigdalitis aguda / faringitis aguda. GNPA: glomerulonefritis
postestreptocócica aguda. IM: vía intramuscular. TC: tomografía computerizada. VEB: virus de Epstein-Barr.
VHS: virus herpes simple. VO: vía oral.
Guía_ABE_Faringitis aguda (v.2/2007)
4/6
Guía_ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [2007]
Notas26
1
A efectos prácticos, faringoamigdalitis, amigdalitis y faringitis se consideran términos sinónimos.
2
Arcanobacterium haemolyticum produce un 0,5-3% de las faringitis.
3
La proporción de niños sanos portadores de EBHGA durante estos brotes es de un 15-50% (incluso de un 15%
fuera de un brote). Este estado de portador puede durar meses, pero tanto la posibilidad de transmisión como el
riesgo de fiebre reumática o GNPE son muy bajas.
4
La FDA ha aprobado cefpodoxima y cefdinir durante 5 días, así como una dosis única diaria de cefadroxilo,
cefixima, cefdinir y ceftibuteno.
5
La AAP la ofrece como alternativa en caso de FAA de repetición.
6
La faringitis por EBHGA tiene un periodo de incubación de 2-5 días.
7
Síndrome mononucleósico: amigdalitis con exudados extensos, adenopatías cervicales, hepatoesplenomegalia y
no mejoría o aparición de exantema con amoxicilina.
8
Normalmente asociado a faringitis, pero en algunas ocasiones a impétigo o heridas infectadas.
9
Más frecuente en verano.
10
Más frecuente en adolescentes y adultos jóvenes.
11
A esta edad el desarrollo de fiebre reumática tras faringitis por EBHGA es también muy improbable.
12
Virus: rinovirus, adenovirus, parainfluenza, influenza, coronavirus, enterovirus.
13
No indicadas en la mayoría de los casos.
14
Realizar un frotis vigoroso en ambas amígdalas y parte posterior de la faringe. Una técnica adecuada es
fundamental para el diagnóstico correcto. El aislamiento de EBHGA no distingue entre pacientes con infección y
portadores (ni siquiera el número de colonias lo diferencia adecuadamente).
15
Igualmente estaría indicado realizar frotis faríngeo a familiares asintomáticos de niños con fiebre reumática o
GNPE aguda, o ante brotes intrafamiliares, y ser tratados en caso de que el resultado fuera positivo: clindamicina
a 20 mg/kg/día en 3 dosis durante 10 días o penicilina V/benzatina dosis única asociada a rifampicina durante 4
días parecen ser los mas eficaces en la erradicación del EBHGA.
16
Si fuera positivo, indicado el tratamiento antibiótico. En caso negativo, confirmar con cultivo.
17
No se recomienda de realización de cultivo postratamiento salvo persistencia de la sintomatología tras el
mismo, antecedente de fiebre reumática en el paciente o en algún conviviente o brote de fiebre reumática o
glomerulonefritis postestreptocócica, casos en los que estaría indicado un nuevo ciclo de tratamiento si persistiera
la positividad del cultivo.
18
Tener en cuenta que la sensibilidad del test de Paul Bunnell es baja en niños pequeños.
19
Datos preliminares apuntan a que la amoxicilina administrada una sola vez al día durante 10 días (dosis
máxima 750 mg/día), podría ser tan eficaz como la penicilina V administrada cada 8 horas.
20
Las cefalosporinas de 1ª generación podrían ser una alternativa en ciertas circunstancias (por ejemplo, alergia
a penicilina siempre que no se trate de hipersensibilidad inmediata).
21
Estolato de eritromicina 20-40 mg/kg/día; etilsuccinato de eritromicina 40 mg/kg/día; ambos en 2-4 dosis.
22
Las cápsulas pueden abrirse y diluir el contenido en agua u otro líquido.
23
Opción válida: azitromicina 20 mg/kg/día, 1 dosis, 3 días.
24
Puede ser un problema la interpretación. Normalmente son niños portadores con infecciones virales de
repetición (hasta en un 25% de los casos el tratamiento no erradica el EBHGA de la faringe), lo que hace
importante no realizar cultivo faríngeo ante síntomas virales claros. También podría ser falta de adherencia o
resistencia al tratamiento (por ejemplo con el uso de macrólidos y EBHGA resistente). Es importante valorar los
factores epidemiológicos y la respuesta al tratamiento de cada episodio. En ocasiones puede ser útil realizar
Guía_ABE_Faringitis aguda (v.2/2007)
5/6
Guía_ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [2007]
serología (ASLO o anti-DNAsa B separados unas semanas del episodio agudo) y ver si aumentan los títulos. No se
deben realizar cultivos faríngeos de control de forma rutinaria.
25
Hasta un 20% de la población general puede ser portadora asintomática, con riesgo muy bajo de desarrollar
fiebre reumática, y no necesitan ser identificados ni tratados salvo: historia familiar de fiebre reumática, brote de
fiebre reumática, brote de faringitis en una comunidad cerrada, transmisión intrafamiliar repetida o múltiples
episodios (>3/año) de faringitis sintomática confirmados con cultivo.
26
Notas: la Guía ABE se actualiza al menos 1 vez al año. Próxima revisión prevista en 2008. Los autores y editores recomiendan
aplicar estas recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada
paciente y del entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la
probabilidad de errores. Texto dirigido exclusivamente a profesionales.
[L] Más información en: http://infodoctor.org/gipi/
[ ] Comentarios y sugerencias en: laguiaabe@gmail.com
Con la colaboración de:
[©] Guía_ABE, 2007. ISBN: 978-84-95028-65-5
Guía_ABE_Faringitis aguda (v.2/2007)
6/6
Você também pode gostar
- Infarto CerebralDocumento12 páginasInfarto Cerebralwww.pacourgencias.blogspot.com/100% (1)
- Guia Iconografica DermatologiaDocumento50 páginasGuia Iconografica DermatologiaJoseph B. QuirozAinda não há avaliações
- Infecciones de Vias Respiratiras AltasDocumento94 páginasInfecciones de Vias Respiratiras Altaswww.pacourgencias.blogspot.com/Ainda não há avaliações
- Patología Cutánea y DeporteDocumento49 páginasPatología Cutánea y Deportewww.pacourgencias.blogspot.com/100% (1)
- Protocolo SCACESTDocumento8 páginasProtocolo SCACESTwww.pacourgencias.blogspot.com/100% (1)
- Hemorragia SubaracnoideaDocumento11 páginasHemorragia Subaracnoideawww.pacourgencias.blogspot.com/Ainda não há avaliações
- Cuidados PaliativosDocumento109 páginasCuidados Paliativoswww.pacourgencias.blogspot.com/100% (6)
- Técnicas y Procedimientos en UrgenciasDocumento153 páginasTécnicas y Procedimientos en Urgenciaswww.pacourgencias.blogspot.com/Ainda não há avaliações
- Sueroterapia en PediatríaDocumento45 páginasSueroterapia en Pediatríawww.pacourgencias.blogspot.com/Ainda não há avaliações
- Protocolo Hemorragia DigestivaDocumento6 páginasProtocolo Hemorragia Digestivawww.pacourgencias.blogspot.com/Ainda não há avaliações
- 2-RCP Basica y Avanzada PDFDocumento76 páginas2-RCP Basica y Avanzada PDFAngel Benavides LopezAinda não há avaliações
- Protocolo SCACESTDocumento8 páginasProtocolo SCACESTwww.pacourgencias.blogspot.com/100% (1)
- Soporte VitalDocumento20 páginasSoporte Vitalwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Laringitis AgudaDocumento39 páginasLaringitis Agudawww.pacourgencias.blogspot.com/Ainda não há avaliações
- Actualidades de RCP + DesfibriladorDocumento59 páginasActualidades de RCP + DesfibriladorcajonnavirgAinda não há avaliações
- Protocolo FA 2014Documento10 páginasProtocolo FA 2014www.pacourgencias.blogspot.com/Ainda não há avaliações
- Enfermedad TromboembólicaDocumento66 páginasEnfermedad Tromboembólicawww.pacourgencias.blogspot.com/Ainda não há avaliações
- Crisis Convulsiva en UrgenciasDocumento22 páginasCrisis Convulsiva en Urgenciaswww.pacourgencias.blogspot.com/100% (1)
- Derrame PleuralDocumento61 páginasDerrame Pleuralwww.pacourgencias.blogspot.com/100% (1)
- Fiebre en PediatriaDocumento51 páginasFiebre en Pediatriawww.pacourgencias.blogspot.com/Ainda não há avaliações
- Bronquiolitis en PediatríaDocumento61 páginasBronquiolitis en Pediatríawww.pacourgencias.blogspot.com/Ainda não há avaliações
- 2-RCP Basica y Avanzada PDFDocumento76 páginas2-RCP Basica y Avanzada PDFAngel Benavides LopezAinda não há avaliações
- Urgencias Respiratorias en PediatriaDocumento53 páginasUrgencias Respiratorias en Pediatriawww.pacourgencias.blogspot.com/50% (2)
- RCP 1 A 2º ULTIMO - 20130118 - 092544 - 9831 PDFDocumento156 páginasRCP 1 A 2º ULTIMO - 20130118 - 092544 - 9831 PDFhumboldtAinda não há avaliações
- Suicidio PDFDocumento63 páginasSuicidio PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Retención Aguda de Orina PDFDocumento2 páginasRetención Aguda de Orina PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Ventilacion Mecanica No Invasiva PDFDocumento53 páginasVentilacion Mecanica No Invasiva PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Vih PDFDocumento78 páginasVih PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Síncope, Confusion y Coma PDFDocumento78 páginasSíncope, Confusion y Coma PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Reacciones Alérgicas A Fármacos PDFDocumento49 páginasReacciones Alérgicas A Fármacos PDFwww.pacourgencias.blogspot.com/Ainda não há avaliações
- Micro Clase-2 Streptococ 2007-Ilovepdf-CompressedDocumento69 páginasMicro Clase-2 Streptococ 2007-Ilovepdf-CompressedStephanye VillarrealAinda não há avaliações
- Antecedentes Familiares Patologicos y No Patologicos 2Documento17 páginasAntecedentes Familiares Patologicos y No Patologicos 2Alejandro Zuñiga100% (1)
- 2 Parcial de Reumatologia yDocumento7 páginas2 Parcial de Reumatologia yYANZI DIANEY HUAMAN ZAMORAAinda não há avaliações
- Examen Enam 2010 BDocumento145 páginasExamen Enam 2010 BKarol M.100% (2)
- CardiacoDocumento16 páginasCardiacoPonceNova SWAinda não há avaliações
- Corea de SydenhamDocumento4 páginasCorea de Sydenhamapi-3697492100% (3)
- AntiestreptolisinasDocumento3 páginasAntiestreptolisinasRubén Méndez100% (1)
- Enferdades Del Estreptococos 2Documento17 páginasEnferdades Del Estreptococos 2Maria HuizarAinda não há avaliações
- IFU ASO Latex MonlabtestDocumento2 páginasIFU ASO Latex MonlabtestBady MagneAinda não há avaliações
- FaringoamigdalitisDocumento10 páginasFaringoamigdalitisMiguel Angel Ramirez ReyesAinda não há avaliações
- CASO CLINICO - Dra. DaysiDocumento19 páginasCASO CLINICO - Dra. DaysiRayele BenevidesAinda não há avaliações
- Fiebre ReumáticaDocumento115 páginasFiebre ReumáticaAna Karen PeraltaAinda não há avaliações
- Examen de Cardio 1º ParcialDocumento3 páginasExamen de Cardio 1º ParcialMilton CamaAinda não há avaliações
- Endocarditis InfecciosaDocumento25 páginasEndocarditis InfecciosaChristian RebollarAinda não há avaliações
- Patologia Médica 2 - Fiebre ReumáticaDocumento4 páginasPatologia Médica 2 - Fiebre ReumáticaMahzinha BuenoAinda não há avaliações
- Examen TodoDocumento209 páginasExamen TodoJosé Antonio López88% (33)
- At. Fiebre ReumaticaDocumento4 páginasAt. Fiebre ReumaticaRiler ChtoAinda não há avaliações
- Fiebre ReumaticaDocumento74 páginasFiebre ReumaticaJona ValVilAinda não há avaliações
- Fiebre Reumática. Presentación de Caso - Revista Electrónica de PortalesDocumento16 páginasFiebre Reumática. Presentación de Caso - Revista Electrónica de PortalesVianey ZarateAinda não há avaliações
- 19-04-21 MICROBIOLOGIA (Marial Belen y Amanda Cayo)Documento16 páginas19-04-21 MICROBIOLOGIA (Marial Belen y Amanda Cayo)Kath RodríguezAinda não há avaliações
- BacteriologiaDocumento28 páginasBacteriologiaAna Christian AmayaAinda não há avaliações
- Fiebre ReumáticaDocumento74 páginasFiebre ReumáticaLinaConstanzaAinda não há avaliações
- Monografía de Fiebre ReumáticaDocumento3 páginasMonografía de Fiebre ReumáticahannatakashiAinda não há avaliações
- Fiebre ReumaticaDocumento48 páginasFiebre ReumaticaCarlos GomezAinda não há avaliações
- Fiebre Reumatica PDFDocumento8 páginasFiebre Reumatica PDFangie carolina tovar romeroAinda não há avaliações
- Fiebre ReumáticaDocumento3 páginasFiebre ReumáticaAl chile krnalAinda não há avaliações
- Monografia Fiebre ReumaticaDocumento3 páginasMonografia Fiebre ReumaticaCarlos MedinaAinda não há avaliações
- Estreptococos - BACTERIOLOGÍA - CAPÍTULO DOCE PDFDocumento4 páginasEstreptococos - BACTERIOLOGÍA - CAPÍTULO DOCE PDFGissell Samara Ordoñez CortesAinda não há avaliações
- Fiebre Reumatica MetodologiaDocumento8 páginasFiebre Reumatica MetodologiaMAE20001Ainda não há avaliações
- Infecciones Por Streptococcus Grupo A y Grupo BDocumento32 páginasInfecciones Por Streptococcus Grupo A y Grupo BAndrea EstradaAinda não há avaliações