Escolar Documentos
Profissional Documentos
Cultura Documentos
Espermatogénesis: Proceso de formación de espermatozoides
Enviado por
Jassiel Sosa VargasTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Espermatogénesis: Proceso de formación de espermatozoides
Enviado por
Jassiel Sosa VargasDireitos autorais:
Formatos disponíveis
Márquez-Orozco MC 1
Biología del Desarrollo
_______________________________________________________________________________________________
__________________________________________
Aparato reproductor masculino
Espermatogénesis
___________________________________________________________________
__________________________________________
Dra. María Cristina Márquez Orozco
Profesor Titular de Carrera
Departamento de Embriología
Facultad de Medicina
UNAM
Fascículo 3
_______________________________________________________
Biología del Desarrollo Fascículo 3
2 Márquez-Orozco MC
RESPETE EL DERECHO DE AUTOR
APOYE LA CREATIVIDAD Y
LA PRODUCCIÓN DE MATERIAL DIDÁCTICO
Este fascículo o cualquiera de sus partes no deberá reproducirse, ni
archivarse en sistemas recuperables, ni transmitirse en ni nguna
forma, ni por ningún medio electrónico, de fotocopiado, grabado o
cualquier otro sin permiso escrito del autor.
BIOLOGÍA DEL DESARROLLO
Tercera edición 2005
Edición 2010
Derechos reservados
Edición: Amalia Márquez Orozco
Obra general:ISBN968-7785-00-4
ESPERMATOGÉNESIS
APARATO REPRODUCTOR MASCULINO: ISBN968-7785-03-9
Edición electrónica
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 3
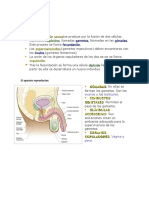
Aparato reproductor masculino
Espermatogénesis
El identificar las estructuras que integran el época de tratar a tus pacientes.
aparato reproductor masculino, y conocer su
Te sugiero que utilices un material moldeable
función específica te ayudará a comprender la
para reproducir la forma de las estructuras; que
importancia que tienen en la reproducción, en las
colorees las estructuras, que con un marcador
alteraciones que pueden afectarl o. Espero que
destaques los datos más relevantes. Todo esto te
los conocimientos adquiridos puedan serte útiles
ayudará a comprender mejor la información.
para aumentar tu cultura general y para tener
bases firmes que conserves hasta que llegue la
Aparato reproductor masculino
El aparato reproductor masculino está constituido La espermatogénesis, o proceso por el que se
por dos testículos, los conductos del epidídimo, forman los espermatozoides, se lleva a cabo en
los deferentes y los eyaculadores; las glándulas los túbulos seminíferos localizados en los
anexas que son la próstata, las vesículas testículos, que puedes identificar en las figuras
seminales, las bulbouretrales y un órgano 1 y 2.
copulador o pene (figura 1).
Testículos
Los testículos son glándulas ovaladas, formación de los espermatozoides, ya que la
comprimidas lateralmente, que miden de 4 a 5 espematogénesis sólo se efectúa si los testículos
cm de longitud, 2.5 cm de ancho y 3 cm de permanecen de 1.5º a 2.5ºC menos que la
diámetro anteroposterior. El peso de cada temperatura del cuerpo. Los dartos y cremáster,
testículo es de 10.5 a 14.0 g, que corresponde al son los músculos escrotales que alejan a los
0.08% del peso corporal, que es muy bajo si se testículos de la pared del cuerpo, cuando la
compara con la proporción que guarda en otros temperatura corporal y la ambiental aumentan y
mamíferos como la rata y los animales los acercan si disminuyen (figuras 1 y 2).
domésticos, en los que varía entre 0.5 y 1.5% del
Como puedes observar en las figuras 1 y 2, los
peso. En estas glándulas se forman los
túbulos seminíferos están, en el interior de los
espermatozoides y la mayoría de las hormonas
testículos lobulillos separados por septos
masculinas.
incompletos, de tejido conectivo que se
Los testículos, están cubiertos por la túnica proyectan de la túnica albugínea a la región
albugínea que es una capa gruesa de tejido medular o mediastino. Cada túbulo mide entre
conectivo fibroso y fibras de músculo liso. Su 50 y 80 cm, y tiene un diámetro de 150 a 250
capa interna recibe el nombre de túnica m.
vascular, porque el tejido conectivo laxo que l a
En un lobulillo hay de uno a cuatro túbulos, y
forma tiene abundantes vasos sanguíneos que
cada testículo tiene unos 250 lobulillos. ¿Te
penetran en los septos incompletos. Cómo los
testículos están fuera de cavidad abdominal la imaginas cuántos metros de túbulos seminíferos
túnica albugínea los protege y sus fibras existen en el hombre? Si tienes la curiosidad de
musculares mantienen una presión interna en el hacer un cálculo promedio, te explicarás cómo es
testículo, que favorece la espermatogénesis. posible que un hombre produzca, cada hora,
Hacia el exterior, la túnica vaginal, aproximadamente 100 millones de
continuación del epitelio celómico, cubre tanto espermatozoides.
la túnica albugínea como la superficie interna En la figura 2 observa cómo los túbulos
del escroto (figuras 1 y 2). seminíferos forman una especie de madeja,
El escroto es un saco muscular limitado por una que puedes representar tridimensionalmente con
capa de piel gruesa y rugosa, este saco protege un material de modelado, haciendo un cordón y
y “refrigera” a los testículos, lo que favorece la enredándolo en desorden.
Biología del Desarrollo Fascículo 3
4 Márquez-Orozco MC
El, o los túbulos seminíferos de cada lobulillo tridimensional (figura 2). La rete testis, a su vez,
desembocan en un túbulo recto, que se conecta desemboca en ocho a 12 conductos eferentes
con una red llamada rete testis, la cual también que terminan en el conducto del epidídimo.
puedes representar como una malla, desde luego
Epidídimo
Es un tubo con pared muscular y epitelio ciliado. para conservar sus enzimas acrosómicas,
Cada conducto forma asas apretadas que hasta que se ponen en contacto con el “óvulo”.
constituyen la cabeza, el cuerpo y la cola. En
Antes de llegar al epidídimo, los espermatozoides
las figuras 1 y 2 fue necesario simplificar la
no tienen movimiento propio, por lo que son
estructura del epidídimo, y así lo puedes
llevados pasivamente por las contracciones de
modelar, ya que en el hombre, cada conducto
las células mioepiteliales de las paredes de los
mide alrededor de siete metros, y aunque
túbulos seminíferos, los cilios de los túbulos
parecen muchos metros, son indispensables para
rectos, los de la rete testis y los de los
que los espermatozoides maduren
conductos eferentes.
fisiológicamente, ya que en el epidídimo, es en
donde se vuelven móviles, se almacenan y Los espermatozoides, permanecen en el
adquieren un factor descapacitante, necesario epidídimo alrededor de 12 días, aunque pueden
estar allí de uno a 21 días.
FIGURA 1. REPRESENTACIÓN ESQUEMÁTICA DEL APARATO REPRODUCTOR MASCULINO.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 5
FIGURA 2. REPRESENTACIÓN ESQUEMÁTICA DEL CORTE LONGITUDINAL DE UN TESTÍCULO.
Conductos deferentes
De la cola de cada epidídimo sale un conducto Después se encuentra la desembocadura de la
deferente que asciende a la cavidad abdominal, vesícula seminal, que puedes observar en la
gira en sentido dorsal, forma la región ampular, figura 1.
que es un ensanchamiento de su pared posterior.
Biología del Desarrollo Fascículo 3
6 Márquez-Orozco MC
Los conductos deferentes tienen una pared tres capas, la interna y la externa longitudinales y
gruesa constituida por tres capas bien definidas. la media circular. Una adventicia con tejido
Una mucosa con epitelio pseudoestratificado conectivo laxo. La parte ampular tiene una luz
columnar ciliado, que forma pliegues y descansa más amplia y paredes musculares adelgazadas.
sobre una lámina basal delgada y una lámina Estos conductos llevan a los espermatozoides
propia densa, con fibras elásticas. Una muscular de la cola del epidídimo, a los conductos
de 1 a 1.5 mm de espesor, formada a la vez por eyaculadores (figuras 1 y 2).
Vesículas seminales
Son glándulas con forma de saco, desarrolladas forma una gran cantidad de pliegues, que
por evaginaciones o salientes de los conductos aumentan de manera importante la superficie
deferentes, que se localizan antes de la de secreción, por esto son las responsables de
desembocadura de los conductos eyaculadores la producción de la mayor cantidad de líquido
en la próstata. Miden de 5 a 10 cm de longitud, seminal, (60%) que es el vehículo de los
en su interior, el epitelio pseudoestratificado espermatozoides (figura 1).
Conductos eyaculadores
En la figura 1, puedes observar, que a partir de la unos montículos llamados colículos seminales o
zona de unión de las vesículas seminales con los verumontanum. Los conductos miden
conductos deferentes, éstos reciben el nombre aproximadamente un centímetro de longitud.
de conductos eyaculadores, que penetran en la Su epitelio es pseudoestratificado o columnar
próstata y desembocan en uretra prostática, en simple que forma pliegues.
Próstata
Es una glándula impar, localizada alrededor de Tiene cinco grupos de ramificaciones
la parte de la uretra proximal a la vejiga organizadas en lóbulos embebidos en un estroma
urinaria, que por esta razón se llama uretra fibro-muscular. Su epitelio es columnar simple
prostática (figura 1). o pseudoestratificado, el cual secreta otra parte
del líquido seminal. La cápsula de la próstata
Es una estructura musculoglandular compacta.
esta formada por tejido fibroelástico y algunas
Tiene un peso aproximado de 20g. Consta de 30
fibras de músculo liso que contribuyen a
a 50 glándulas tubulares ramificadas que se
expulsar sus secreciones.
originan de la uretra, con las que se mantienen
en contacto y a la que desembocan sus
secreciones por medio de 15 a 30 conductos.
Uretra pélvica y glándulas de Cowper
La uretra prostática se continúa con la uretra revestido por un epitelio simple, las cuales
pélvica, que en su parte terminal forma dos puedes identificar en la figura 1. La uretra pélvica
glándulas más, productoras de líquido seminal; desemboca en la uretra peneana (figura 1),
éstas son las glándulas bulbouretrales o de llamada así por estar dentro del pene u órgano
Cowper, que tienen la forma de sacos copulador, responsable del depósito del semen
redondeados, de apariencia y tamaño variable, en el tracto genital femenino.
Uretra peneana y pene
La uretra peneana está rodeada por un cuerpo una abundante y complicada red de vasos
esponjoso, y sobre éste se encuentran dos sanguíneos, con un endotelio rodeado por tejido
cuerpos cavernosos. La uretra, peneana conectivo laxo y fibras de músculo liso. Estos
desemboca en una estructura en forma de vasos al llenarse de sangre provocan la erección
bellota, que es el glande. Los cuerpos peneana (figura 1).
cavernosos, el esponjoso y el glande contienen
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 7
Es importante recalcar que los espermatozoides seminales, la próstata y las glándulas
maduran morfológicamente en los testículos; en bulbouretrales. Los espermatozoides más el
el epidídimo lo hacen fisiológicamente, pues líquido seminal forman el semen.
tienen capacidad de fecundar sólo hasta que
Ahora, te sugiero que basándote en las figuras 1
llegan a la cola del epidídimo de donde son
y 2, reproduzcas tridimensionalmente las
expulsados durante la eyaculación, y se mezclan
estructuras que he descrito.
con el líquido seminal producido por las vesículas
Células de Leydig
Entre los túbulos seminíferos se encuentra el representadas en la figura 5, producen la
estroma testicular, constituido por tejido testosterona u hormona masculinizante.
conectivo laxo, en el que se pueden identificar
La testosterona es el principal andrógeno
las células de Leydig o intersticiales,
masculino. El 95% es producida por las células
abundantes vasos sanguíneos, fibroblastos y
de Leydig y un 5% por las glándulas
macrófagos. Los últimos corresponden al 25%
suprarrenales. Se forma a partir del colesterol,
del tejido localizado entre los túbulos seminíferos
que en su mayoría es sintetizado de novo por las
o intersticial y son responsables de eliminar los
células de Leydig, a partir de precursores que
desechos de las células muertas o dañadas.
se almacenan en su citoplasma como gotas de
En el tejido intersticial también existe una red
lípidos. Las mitocondrias transforman el
muy compleja de vasos linfáticos, que rodean
colesterol, en pregnenolona y de ésta los
a los túbulos.
sistemas microsomales biosintetizan la
Las células de Leydig o intersticiales que testosterona (figura 3).
puedes identificar en el estroma testicular,
FIGURA 3. BIOSÍNTESIS DE LA TESTOSTERONA.
Biología del Desarrollo Fascículo 3
8 Márquez-Orozco MC
La testosterona actúa principalmente sobre las la albúmina de éstos órganos. El adulto produce
células de Sertoli para regular la alrededor de 6 mg de testosterona por día.
espermatogénesis y en menor proporción sobre
En las figuras 3 y 4 se encuentran resumidos la
el resto del aparato reproductor masculino y
biosíntesis y el metabolismo de la testosterona,
otros órganos del cuerpo del varón, cuando
en las que puedes observar que algunos
pasa a la circulación general, en donde se une
metabolitos como la dihidrotestosterona se
a una glucoproteína llamada globulina fijadora
sintetizan en los órganos blanco, otros se eliminan
de hormonas sexuales, en inglés sex hormone
en la orina, y en particular, cerca del 17% se
binding globulin o SHBG, esta globulina influye
sobre los niveles circulantes de la testosterona y transforma en el 17 -estradiol, que es un
estrógeno.
su fijación en los órganos blanco, que son los
sitios sobre los que actúa. Entre 1 y 2% se une a
FIGURA 4. METABOLISMO DE LA TESTOSTERONA.
El 75% de los estrógenos masculinos son gonadotropinas y de testosterona, por lo que
sintetizados por las glándulas suprarrenales a se produce hipogonadismo y feminización.
partir de la testosterona que se metaboliza en las
células grasas y en el hígado. El 25% restante, Las células de Leydig también producen -
es secretado por los testículos. Los estrógenos endorfina, que inhibe las funciones de las
estimulan la síntesis de varias proteínas células de Sertoli, al antagonizar las acciones
hepáticas entre las que se encuentra la SHBG. de la HFE. Tanto las células de Leydig como las
Los estrógenos son importantes en el de Sertoli tienen receptores para -endorfina,
comportamiento sexual masculino. sustancia que también está presente en el
semen. La -endorfina se produce en mayor
Cuando existen tumores testiculares que cantidad cuando un varón está expuesto a
secretan de grandes cantidades de estrógenos tensión emocional severa, causada por
masculinos, éstos suprimen la liberación de diferentes factores como el someterse a
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 9
ejercicio exagerado, problemas psicológicos o células germinales, sin que se produzcan
nutricionales. En estos casos la movilidad de cambios en el eje hipotálamo-hipófisis-
los espermatozoides disminuye. De esta testículo.
manera se podría alterar la viabilidad de las
Túbulos seminíferos
En la figura 5 he representado el corte esférico de distinto tamaño y las más cercanas a
transv ersal de un túbulo seminífero, y en la 6, la luz ovalada o cómo punta de flecha. Las
un acercamiento de una parte de su pared. En primeras son las espermatogonias, hacia el
ambas figuras, te puedes dar cuenta de que está interior los espermatocitos primarios y los
limitado por una túnica propia, formada por una secundarios, las espermátidas recién formadas,
lámina basal, con células mioepiteliales, que se las que están en esperm iogénesis y los
contraen, y fibroblastos que son células de espermatozoides. Dentro de los túbulos también
tejido conectivo. En su interior se localizan las están las células de Sertoli, que tienen un núcleo
células germinales, que la mayoría tiene núcleo basal piramidal u ovalado y un nucléolo grande.
Características y funciones de las células de Sertoli
En este momento fija tu atención en el interior del La barrera aísla a las espermatogonias y a los
túbulo seminífero e identifica las células de espermatocitos primarios en la subfase
Sertoli, que con su citoplasma fibrilar se leptotena de la meiosis, de los espermatocitos
extienden desde la pared hasta la luz del túbulo primarios en cigotena y de todas las células que
como si fuera un árbol con tronco y ramas, que derivan de éstos (figuras 5 y 6).
en este caso particular cambian de posición a
Las espermatogonias y los espermatocitos
medida que las células germinales maduran
primarios en leptoteno forman el estrato basal,
(figuras 5 y 6). Las células de Sertoli son las
que corresponde al 30% de las células de los
únicas, dentro del túbulo, que corresponden a
túbulos seminíferos. La parte interna del estrato
una línea celular somática, distinta a la
es el estrato intermedio por el que cruzan los
germinal, corresponden aproximadamente al
espermatocitos primarios y hacia el interior se
30% del volumen del tejido epitelial de los
encuentra el estrato adluminal que corresponde
túbulos seminíferos y son muy importantes en el
al 70% de las células de los túbulos. La barrera
funcionamiento testicular.
está ausente al nacimiento y es funcional
Las células de Sertoli se multiplican por cuando los espermatocitos primarios inician la
mitosis hasta la pubertad, bajo el estímulo de meiosis. El estrato basal tiene prácticamente
la HFE. Su número permanece constante en la acceso libre a los nutrientes de la linfa que
etapa adulta y disminuye a medida que el hombre circula alrededor de los túbulos seminíferos; que
envejece. La multiplicación puede ser alterada en condiciones normales garantiza a las células
por factores nutricionales o de salud. germinales y las de Sertoli la alimentación
adecuada para llevar a cabo sus funciones.
Las células de Sertoli están unidas firmemente
unas a otras por finas prolongaciones El estrato intermedio está formado por los
citoplásmicas que se diferencian al finalizar la espermatocitos primarios en leptoteno , que
etapa de multiplicación. Las uniones son, unas rompen las uniones estrechas de las células de
estrechas, del tipo de los desmosomas y otras Sertoli para pasar del estrato basal al adluminal.
comunicantes o de hendidura, que constituyen Después las uniones se vuelven a formar y
la barrera hematotesticular, a la cual es más mantienen la integridad de la barrera. Durante
apropiado llamarla barrera de las células de el paso de los espermatocitos, la barrera se sella
Sertoli, ya que son las únicas que la integran y con la membrana de éstas células.
como están muy alejadas del endotelio de los
vasos localizados entre los túbulos (figuras 5 y
6).
Biología del Desarrollo Fascículo 3
10 Márquez-Orozco MC
FIGURA 5. CORTE TRANSVERSAL DE UN TÚBULO SEMINÍFERO.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 11
FIGURA 6. PARTE DE LA PARED DE UN TÚBULO SEMINÍFERO.
En el estrato adluminal se encuentran células que incluyen desde los espermatocitos primarios
germinales con mayor grado de diferenciación en cigotena, hasta los espermatozoides. A todas
Biología del Desarrollo Fascículo 3
12 Márquez-Orozco MC
las aísla en un compartimiento exclusivo para células de Sertoli forman una proteína fijadora
protegerlas. de andrógenos (en inglés ABP), la cual junto con
la testosterona estimula la espermatogénesis.
En general, la barrera hematotesticular impide
También sintetizan la inhibina, polipéptido
el paso de algunas sustancias tóxicas, de
responsable de mandar una señal negativa o
microorganismos y de células cancerosas que
inhibitoria al hipotálamo y a la hipófisis, para
se originan en otros órganos del cuerpo y
que dejen de producir la hormona liberadora de
protege a los espermatozoides de la acción de
hormona luteinizante (en inglés GnRH) y la
los sistemas inmunológicos del propio
HFE, respectivamente.
individuo, ya que los espermatozoides, por ser
células tan especializadas, tienen proteínas y Estas increíbles células, además, son las
otros compuestos citoplásmicos exclusivos; “nodrizas” de las espermátidas, a las que
distintos a los que existen en los demás tejidos incluyen en su citoplasma para nutrirlas,
del cuerpo humano, que si se ponen en contacto estimularlas y sostenerlas mientras se
con la sangre, funcionan como antígenos, al no transforman en espermatozoides y, cuando
reconocerlos como propios. están maduros, los liberan a la luz de los
túbulos seminíferos, por acción de la hormona
Si la función de la barrera falla o se lesiona, se
luteinizante (HL).
desarrollan anticuerpos antiespermatozoides
que provocan la autodestrucción de los Las células de Sertoli también degradan los
espermatozoides y la infertilidad del varón. Por cuerpos residuales, que corresponde al 75% del
lo tanto la barrera de las células de Sertoli les citoplasma de las espermátidas, que no forman
proporciona a las células germinales el parte de los espermatozoides y secretan de 10 a
microambiente que requiere para desarrollarse 20 l/g de testículo/hora, del líquido intersticial
y sobrevivir. de los túbulos seminíferos.
Las células de Sertoli tienen receptores para la Como si fueran pocas las funciones de las
testosterona y para la hormona folículo células de Sertoli adultas, en la etapa fetal,
estimulante, HFE o FSH. Estos receptores son cuando aun son células indiferenciadas,
entradas especiales para las hormonas que secretan la hormona inhibidora o factor
pasan a través de su membrana. inhibidor de los conductos de Müller (HIM o
FIM). Los conductos de Müller existen en los
Cuando ya actúo la HFE, las células de Sertoli
sintetizan estrógenos, a partir de la embriones indiferenciados morfológicamente, los
cuales en el hombre sólo forman el utrículo
testosterona, y forman el factor estimulante de
prostático o útero masculino (figura 1),
las células de Leydig (en inglés LCSF). Estas
pequeña estructura representante del útero de la
dos sustancias pasan a través de la pared de los
mujer, que en ella persiste por la ausencia de
túbulos seminíferos actúan en las células de
HIM.
Leydig, como factores paracrinos* que no se
distribuyen por vía sanguínea, sino de una célula Después de revisar la información sobre el
a otra. aparato reproductor masculino y las células de
*(de para, junto, y krinein, secretar). Sertoli, abordaremos el estudio de la
espermatogénesis.
Para mantener niveles altos de testosterona
dentro de los túbulos seminíferos, las mismas
Espermatogénesis
La espermatogénesis, al igual que la El proceso de formación de los espermatozoides
ovogénesis, consta de tres etapas, que son: a partir de las espermatogonias.
MULTIPLICACIÓN. Observa con atención todas las células de la
línea germinal, representadas en el corte
CRECIMIENTO.
transversal de un túbulo seminífero (figuras 5 y
MADURACIÓN. 6); fíjate en la posición que tienen y en que
siempre su nombre empieza con “esperma*”, lo
Se efectúa en el interior de los túbulos
que las define como germinales.
seminíferos y se puede definir como:
*(de sperma, semilla).
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 13
Después, en la figura 6, ve cómo estos nombres relativamente en reposo e irán “despertando”
se repiten en la representación esquemática de para multiplicarse y mantener el número de
la espermatogénesis de la figura 7, la que tiene espermatogonias necesarias para que el testículo
fines didácticos, pues, en realidad, las células en sea funcional durante la vida de un hombre sano,
los túbulos no tienen un orden tan preciso. a partir de la pubertad que se presenta alrededor
de los 12 años, aunque se puede inici ar entre los
Como te habrás dado cuenta, las
9.5 y los 13.5 años por acción de la HFE. En el
espermatogonias, localizadas cerca de la pared
adulto y hasta la senectud, se lleva a cabo por el
del túbulo son las células que inician la
estímulo de la testosterona y la ABP y no de la
espermatogénesis. Las hay de varios tipos, las
HFE (figura 6).
A1 o espermatogonias oscuras, que están
Multiplicación
Consiste en la división de las espermatogonias Todas las células que derivan de una
para originar más espermatogonias. La espermatogonia A1 tienen puentes de
multiplicación se inicia cuando cada citoplasma que las mantienen comunicadas
espermatogonia A 1 por mitosis forma primero entre sí, lo que les permite coordinar su
dos espermatogonias A2 o espermatogonias evolución simultánea hasta que se forman las
claras, que por el mismo tipo de división forman espermátidas y se transforman en espermatozoides
sucesivamente a las espermatogonias A 3 , las (figura 7). Si las espermatogonias dejan de
A4 y las In o intermedias, que son claras, reproducirse o mueren, la espermatogénesis
semejantes a las A 2 . Las In, al dividirse forman cesa.
las espermatogonias B, que son las últimas que
Todos los tipos de espermatogonias tienen 23
se multiplican por mitosis, y originan a las
pares de cromosomas; por lo tanto, son
precursoras de los espermatocitos primarios
diploides, es decir, tienen un número 2n de
(figuras 6 y 7). De esta manera, una
cromosomas, y su fórmula cromosómica es 46,XY
espermatogonia A 1 al dividirse forma 64 células
(figura 7).
que se transforman en espermatocitos primarios,
y cada uno de esto genera cuatro
espermatozoides, que por lo tanto son 256.
Crecimiento
Observa en la representación esquemática de la ARNm de muchos tipos y en especial de las
espermatogénesi s (figura 7) y en el corte de un protaminas, y se transforma en un
túbulo seminífero (figura 6), cómo las células que espermatocito primario, que por lo tanto tiene
se forman al dividirse las espermatogonias B una fórmula cromosómica 46,XY, y es diploide
inician la etapa de crecimiento, que consiste en (2n).
que cada célula aumenta de tamaño, al sintetizar
Maduración
La maduración, o meiosis, consta de dos porque sus brazos son dobles. Uno tiene
divisiones celulares especiales, exclusiva de fórmula cromosómica 23,X, y el otro, 23,Y
las células reproductoras, mediante las cuales (figuras 6 y 7). La primera división meiótica dura
reducen el número de cromosomas de diploides alrededor de 24 días.
(2n) a haploides (n).
Los espermatocitos secundarios, como los
Los espermatocitos primarios que puedes representados en las figuras 6 y 7, efectúan la
identificar en las figuras 6 y 7 por ser las células segunda división meiótica o meiosis II, casi tan
de mayor tamaño, realizan la primera división pronto como termina la primera; se completa tan
meiótica o meiosis I, y cada uno origina dos sólo en ocho horas. De cada espermatocito
espermatocitos secundarios que tienen un secundario se forman dos espermátidas, de menor
tamaño aproximado de la mitad de los tamaño, que son haploides (n) con cromosomas
espermatocitos primarios y son haploides (n), monovalentes. La fórmula cromosómica en dos es
con cromosomas bivalentes, llamados así 23,X, y en las otras dos 23,Y.
Biología del Desarrollo Fascículo 3
14 Márquez-Orozco MC
FIGURA 7. ESPERMATOGÉNESIS.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 15
Espermiogénesis
Las espermátidas son prácticamente fagocitadas facilitan el contacto de la membrana ovular,
por las células de Sertoli y, una vez incluidas en con la del espermatozoide para que penetre
su citoplasma, las nutren, las sostienen y en el ovocito secundario. Otras enzimas
permiten el paso de la HL, responsable de identificadas en el acrosoma son: proteínasa
estimularlas, para que experimenten la ácida, Arilaminidasa, arilsulfatasa, colagenasa,
espermiogénesis o espermioteliosis, llamada estearasa, -galactosidasa, -glucoronidasa,
también metamorfosis de las espermátidas, fosfolipasa C y proacrosina.
que es el proceso de transformación de las
espermátidas en espermatozoides (figuras 7 y El centriolo proximal permanece intacto en el
cuello, asociado al centriolo distal.
8).
Analiza con atención la figura 7, para que te des A partir del centriolo distal se forma el axonema
cuenta de que las espermátidas sólo modifican o filamento axial de la pieza intermedia, la
su estructura, por lo que los espermatozoides principal y la terminal del flagelo. La
siguen siendo haploides (n) con cromosomas estructura de este filamento tiene las
monovalentes; dos de ellos tienen fórmula características típicas de los cilios y flagelos de
cromosómica 23,X, y los otros dos, 23,Y. otros tejidos ya que tiene un par de
microtúbulos centrales y nueve pares
Con tu material moldeable, representa la periféricos, acoplados por brazos de dineina.
espermatogénesis, recordando que desde las Alrededor de los microtúbulos se forma una
espermatogonias hasta las espermátidas son vaina mitocondrial.
más o menos esféricas. Los espermatozoides en
Su función es la de proporcionar movilidad a
cambio tienen una cabeza, que vista de frente es
los espermatozoides, cuando se dirigen
ovalada y de lado se parece a la punta de una flecha
y una cola muy larga. De cada espermatogonia hacia el ovocito, durante su ascenso se
derivan cuatro espermatozoides. orientan en contra de la corriente generada por
los cilios de la tuba uterina que transportan al
Observa con detenimiento la figura 8 y el cuadro ovocito en sentido descendente.
1, para comprender cómo una espermátida,
origina un espermatozoide. Las mitocondrias se alargan, se ponen en
contacto unas con otras, como si fueran las
Los cambios que experimenta la espermátida cuentas de un collar y forman una espiral
durante la espermiogénesis son indispensables alrededor del filamento axial de la pieza
para que el espermatozoide pueda fecundar al intermedia. A este conjunto de mitocondrias se
ovocito secundario. le da el nombre de vaina mitocondrial o
filamento espiral de la pieza intermedia. La
Las principales modificaciones que presentan las
función de las mitocondrias es producir el
espermátidas al formar los espermatozoides son:
ATP, la energía necesaria para que el
La cromatina se compacta cuando las histonas, espermatozoide tenga movimiento propio.
un tipo de proteínas sobre las que se espiraliza
El citoplasma forma la vaina citoplásmica. El 75%
el ADN, para formar los nucleosomas, son
de éste se elimina, y conserva el 25%, que es la
sustituidas por otras llamadas protaminas. De
cantidad necesaria para que el espermatozoide
esta manera se reduce el tamaño del núcleo,
funcione, ya que una proporción mayor es un
que se transforma en la mayor parte de la
cabeza del espermatozoide, y, adquiere una lastre y el espermatozoide pierde la capacidad de
fecundar.
forma que facilita su movilidad y penetración al
ovocito. La membrana citoplásmica cubre al
Las histonas son proteínas ricas en lisina y las espermatozoide, y, en la que se encuentra sobre
el acrosoma se diferencian moléculas protéicas
protaminas son proteínas de moléculas
que le sirven para reconocer y unirse a la
pequeñas ricas en arginina y cisteína, lo que
zona pelúcida del ovocito secundario. Estas
favorece la compactación de la cromatina.
moléculas son: un receptor de galactosa, la
El complejo de Golgi sintetiza al menos 12 galactosiltransferasa y una proteína
enzimas, entre las que se encuentran la transmembranal unida a una tirosina cinasa
hialuronidasa, la acrosina y la neuroaminidasa, fosforilada.
que actúan a nivel de la zona pelúcida y
Biología del Desarrollo Fascículo 3
16 Márquez-Orozco MC
FIGURA 8. ESPERMIOGÉNESIS.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 17
CUADRO 1
ESPERMIOGÉNESIS.
Espermátida. Espermatozoide
Núcleo Mayor parte de la cabeza
(con cromatina condensada)
Gránulo acrosómico
+
Complejo de Golgi (adherido al núcleo) Complejo Vesícula acrosómica
acrosómico. hialuronidasa y otras enzimas
Centriolo proximal Cuello
Centrosoma. La pieza intermedia (filamento axial)
Centriolo distal forma axonema de Pieza principal del flagelo
Pieza terminal del flagelo
Mitocondrias (unidas como una cadena) Vaina mitocondrial o filamento espiral de
la pieza intermedia
Citoplasma Vaina citoplasmática. (25% del total75% se
desecha
Membrana citoplásmica Cubierta externa. A nivel del acrosoma
moléculas de reconocimiento de la zona
pelúcida del ovocito secundario
Cuando concluye la espermiogénesis, por desde la pubertad hasta la senectud, si la
acción de la HL, los espermatozoides son persona es sana. No existe una andropausia
liberados del citoplasma de las células de Sertoli real, en la que cese por completo la producción
a la luz del túbulo seminífero. Con tu material de espermatozoides, aunque disminuye
moldeable, reproduce tridimensionalmente las gradualmente hacia los 55 años, y se produce
estructuras de los espermatozoides que se un mayor número de gametas anormales desde
forman a partir de los organelos citoplásmicos y los 35 años; esto provoca que la fertilidad
el núcleo de las espermátidas, durante la decrezca, pero hay hombres de 80 a 90 años
espermiogénesis. que engendran hijos, aunque aumenta el riesgo
de que sean anormales, ya que los genes, como
Los espermatozoides miden de 56 a 60 m de la el de la acondroplasia, mutan con mayor
cabeza a la cola. Al ser liberados en la luz del frecuencia en hombres de edad avanzada.
túbulo seminífero, y desde aquí inician una
aventura que terminará con éxito si uno de ellos Los enanos acondroplásicos tienen la cabeza
se une a un “óvulo”. La mayoría mueren y son un poco más voluminosa, el tronco de tamaño
fagocitados por macrófagos en el epidídimo; o más o menos normal y los brazos y las piernas
son expulsados involuntariamente durante el muy cortos. Otros genes que mutan en hombres
sueño (polución nocturna) o perecer en el tracto de edad avanzada son los que determinan el
genital femenino, cuando intentan reunirse con el síndrome de Apert, el de Marfan. También
“óvulo”. aumenta la probabilidad de aparición del
síndrome de Klinefelter debido a no disyunción.
El proceso completo de la espermatogénesis en
el hombre dura entre 64 y 74 días. Es continuo
Transcripción génica durante la espermatogénesis
Es importante comentar que, durante la de detención meiótica, que dura aproximadamente
espermatogénesis, el espermatocito primario, 24 días, aprovecha el tiempo para transcribir
cuando está en la subfase diplotena, de la genes localizados en el brazo corto y un tercio
profase de la primera división meiótica, al del brazo largo del cromosoma Y. En el caso de
igual que lo hace el ovocito primario tiene un tipo la espermatogénesis, este fenómeno se conoce
Biología del Desarrollo Fascículo 3
18 Márquez-Orozco MC
como transcripción génica durante la parte cefálica del acrosoma, y están presentes en
espermatogénesis, y consiste en que el los espermatozoides recién formados en los
espermatocito primario, en especial, forma testículos.
ácido ribonucléico mensajero (ARNm), para
También durante la profase I, el espermatocito
elaborar protaminas, que, como sabes, son las
sintetiza deshidrogenasa láctica, que capacita
proteínas ricas en arginina que sustituyen a las
al espermatozoide para utilizar el ácido pirúvico
histonas de la cromatina del núcleo de la
como fuente de energía alterna; también forma
espermátida, para condensarla y formar la
una tubulina especial que utiliza para organizar
cabeza del espermatozoide.
los microtúbulos del huso acromático meiótico,
El ARNm sintetizado en esta primera división tubulina que también se asociada con la
meiótica se conservan en forma de elongación de las mitocondrias, que se produce
ribonucleoproteínas, aproximadamente desde durante la espermiogénesis.
un mes antes de utilizarlas.
En el espermatocito primario, aún diploide, el
En la misma subfase diplotena de la meiosis I, cromosoma Y expresa genes que interv ienen
el espermatocito primario forma las proteínas en la formación de la cola del espermatozoide
que controlan la espermiogénesis, y las que y, si hay un cromosoma Y con este tipo de
son necesarias para que el espermatozoide se genes están alterados, la cola de todos los
fusione a la matriz extracelular del ovocito espermatozoides es anormal.
secundario; estas proteínas se almacenan en la
Expresión génica haploide
Por otra parte, existen evidencias de que una cromosomas sexuales, su fórmula cromosómica
vez realizada la meiosis, el núcleo haploide de es 23,X, o 23,Y.
las espermátidas expresa genes que orientan el
La información sobre la transcripción génica
huso mitótico de las células del embrión que,
durante la espermatogénesis se basa en
por ser exclusivas del espermatozoide, no
estudios realizados principalmente en ratón y en
pueden ser compensadas por el ovocito; en
otros animales de experimentación, pero es
caso de que ocurrieran algunas mutaciones. La
probable que también en el humano se sinteticen
expresión génica haploide es distinta en las
más de 100 proteínas después de que termina la
dos poblaciones de espermatozoides, ya que
meiosis y otras durante ésta.
cada una tiene un representante del par de
Semen y número normal de espermatozoides o normospermia
Regresando a nuestros protagonistas principales, expulsan un promedio de 200 a 300 millones de
los espermatozoides, hay que recalcar que espermatozoides en aproximadamente 2 a 3 ml
cuando se mezclan con el líquido seminal de semen, aunque un varón puede expulsar
producido por las vesículas seminales, la hasta 6 ml. Como puedes apreciar, los hom bres
próstata y las glándulas bulbouretrales (figura al menos en espermatozoides, son
1) forman el semen que, por lo tanto, es el ¡multimillonarios!
líquido seminal más los espermatozoides.
A pesar de que un solo espermatozoide se une a
En un hombre sano, con fertilidad normal, un “óvulo”, todos estos millones son necesarios,
llamado por esto normospérmico, hay de 60 a pues son muchas las pruebas que tienen que
120 millones de espermatozoides aunque superar en el tracto genital femenino para llegar
pueden existir hasta 250 millones por ml , de al “óvulo”, que es rodeado sólo por algunos
los cuales 10 a 20% son espermatozoides cientos de espermatozoides.
anormales. En una eyaculación, normal se
Control hormonal de la espermatogénesis
La espermatogénesis, como se ha mencionado las células de Leydig, las de Sertoli y de sus
previamente, es controlada por hormonas, que funciones es controlado por el cromosoma Y,
se empiezan a producir desde la etapa que tiene genes determinantes testiculares o
prepuberal. El desarrollo de las espermatogonias, SRY y otros genes necesarios para que se inicie
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 19
y mantenga la espermatogénesis, y la sexuales secundarios y la conducta sexual
espermiogénesis, la secreción de testosterona masculina. La influencia de la testosterona
y el desarrollo de sus receptores. sobre el cuerpo del varón consiste en:
En la figura 9 se representa el control hormonal Estimular el aumento de la estatura y
de la espermatogénesis. Las líneas continuas corpulencia, por su efecto anabólico sobre las
dobles indican la acción estimulante de la HFE; proteínas del músculo.
las sencillas, la de la HL, y las discontinuas, el
Incremento del crecimiento del pelo, en
estímulo negativo o inhibitorio de la secreción
especial el de la barba, el bigote, el pubis, las
hormonal. Para facilitar el aprendizaje del ciclo
axilas, los brazos, las piernas y el pecho.
hormonal, te sugiero que remarques con distintos
colores las líneas que señalan la acción de cada Maduración de los órganos sexuales como los
una de estas hormonas. testículos, el escroto, el pene y las glándulas
anexas.
Como explicación complementari a al esquema
sobre el control hormonal de la espermatogénesis, Engrosamiento de las cuerdas vocales por lo
ten en cuenta que el hipotálamo forma parte de que la voz se hace más grave.
los núcleos basales del cerebro, y se localiza
Incremento de la libido o apetito sexual y de la
encima de la hipófisis, que está cerca del techo
agresividad por interacción vía SNC.
de la boca, incluida en la silla turca, y produce la
hormona liberadora de HL o GnRH (que son las Incremento de la secreción de grasa en las
siglas en inglés), responsable de controlar la glándulas sebáceas.
secreción hipofisiaria de la HFE y de la HL,
que, por actuar sobre las glándulas Producción de feromonas, que intervienen en la
reproductoras o gónadas y ser secretadas por atracción sexual.
la hipófisis, reciben el nombre de Componentes del líquido seminal en un
gonadotropinas hipofisiarias. hombre normospérmico
La hipófisis, que puedes localizar en la figura 8, En cuanto al líquido seminal normal, se sabe
tiene la forma de un saco, y en su lóbulo que:
anterior o adenohipófisis sintetiza la HFE (FSH)
y la HL (LH); la primera, o HFE, estimula las Las vesículas seminales secretan el 60% del
espermatogonias sólo en la pubertad, al iniciar volumen total del líquido seminal. Los principales
la espermatogénesis, y actúa sobre las células componentes de esta fracción son:
de Sertoli, primero para que se multipliquen y se La fructosa.
diferencien y de aquí en adelante produzcan la
inhibina, la proteína fijadora de andrógenos o Las prostaglandinas.
ABP, estrógenos y el factor estimulante de las La vesiculasa.
células de Leydig o LCSF.
La próstata secreta el 30% del líquido seminal.
Por otra parte, la HL estimula a las células de Entre los principales componentes de esta
Leydig para que produzcan testosterona, y el secreción, están:
complejo ABP-testosterona, responsable de El ácido cítrico.
mantener la espermatogénesis.
La fosfatasa.
Al actuar sobre las células de Sertoli, induce la
liberación de los espermatozoides maduros a La vesiculasa, en pequeña proporción.
la luz de los túbulos seminíferos, como si Las fibrinolisinas.
fueran semillas que salen de su cápsula.
La fibrinogenasa.
La inhibina produce un efecto inhibitorio sobre el
Los amortiguadores de pH.
lóbulo anterior de la hipófisis para que cese la
producción de la HFE y en menor proporción Iones de zinc (Zn 2+ ).
sobre el hipotálamo para inhibir la producción de Iones de calcio (Ca ).
2+
GnRH. La testosterona actúa como estímulo
negativo o inhibitorio sobre la secreción de la HL Iones de magnesio (Mg 2+ ).
y de la GnRH. Las glándulas bulbouretrales o de Cowper,
La testosterona; secretada a partir de la forman 10% del volumen total del líquido seminal.
pubertad, además, determina los caracteres La secreción es clara, viscosa y mucilaginosa. Se
Biología del Desarrollo Fascículo 3
20 Márquez-Orozco MC
expulsa hacia la uretra durante la estimulación La fructosa es una pentosa (azúcar de cinco
sexual. Entre sus componentes se encuentran: carbonos) secretada por las vesículas
seminales. El semen normal contiene de 1.5 a
La galactosa.
6.0 mg/ml. Su función principal es
La galactosamina. proporcionarle energía a los espermatozoides
El ácido galactosúrico. depositados en el tracto genital femenino . Si
su producción es muy baja, causa
El ácido siálico. astenospermia, alteración que se explicará más
La metilpentosa. adelante.
FIGURA 9. CONTROL HORMONAL DE LA ESPERMATOGÉNESIS.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 21
Las prostaglandinas, lípidos producidos por las anticoagulante sobre pequeñas cantidades de
vesículas seminales, son muy importantes, sangre que pudieran existir en la vagina, durante
porque después de absorberse en la vagina la cópula.
aumentan la receptividad del moco cervical y
El ácido cítrico se forma en la próstata y
aceleran el peristaltismo uterino y el de las
elimina algunos eritrocitos que pudieran
tubas uterinas. En el semen de un hombre sano
encontrarse en la luz de la vagina. Como dato
existe una concentración que varía entre 150 y
curioso, te diré que en el semen del perro es muy
300 mg/ml.
rico en ácido cítrico, que es necesario para
Las prostaglandinas también actúan sobre el destruir los abundantes glóbulos rojos de la
músculo liso del tracto genital masculino, e sangre vaginal, que se expulsan de los vasos
influyen tanto, en el transporte de los durante la ovulación. Desde luego este sangrado
espermatozoides en el tracto genital masculino, no corresponde a la menstruación, sino a un
como en su ascenso hasta el tercio externo de sangrado intermenstrual.
las tubas uterinas. Se sabe que cinco minutos
Los amortiguadores de pH están formados por
después de la inseminación ya se encuentran
distintas sustancias que en conjunto protegen a
algunos espermatozoides en el tercio externo
los espermatozoides del pH ácido vaginal que,
de la tuba.
aumenta a 7.2 cuando el semen es depositado en
El transporte espermático tiene dos etapas: una la vagina. El pH del semen en general es alcalino
rápida que se produce en la primera hora por acción de los mismos amortiguadores, pero
posterior a la eyaculación, y depende del varía entre 7.0 y 8.3.
peristaltismo* del tracto genital femenino, y
El zinc, el calcio, el magnesio, todos en forma
otra lenta, que se debe al movimiento de los
de iones (Zn 2+ , Ca 2+ y Mg 2+ ) y la fosfatasa ácida
propios espermatozoides, y dura de dos a tres
secretados por la próstata, son compuestos que
días, aunque puede conservarse hasta cinco
contribuyen a que los espermatozoides sean
días.
aptos para la fecundación. La fosfatasa ácida es
*(de perí, alrededor, y stalsis, contracción, movimiento un indicador del funcionamiento de la próstata.
en forma de ondas, similar al de un gusano).
La vesiculasa es una enzima secretada Las sustancias mucilaginosas son las que le
principalmente por las vesículas seminales y, en dan una viscosidad característica al líquido
menor proporción, por la próstata. Su acción es seminal. Estas sustancias son producidas por las
la de coagular el semen en cuanto es glándulas bulbouretrales o glándulas de
expulsado del tracto genital masculino. En Cowper, y probablemente tienen una función
algunos animales, como el ratón, el semen forma lubricante. Entre sus componentes se
un verdadero tapón que sella el orificio vaginal encuentran: la galactosa, la galactosamina, el
después de la cópula. ácido galacturónico, el ácido siálico y la
metilpentosa.
En el hombre, la vesiculasa sólo aumenta
mucho la viscosidad del semen, lo que Sustancias aromáticas como la espermina y la
favorece que éste no se expulse mientras se espermidina son aminas que intervienen en la
establecen las contracciones que ayudan al atracción sexual, en la vitalidad y en la movilidad
ascenso de los espermatozoides. de los espermatozoides.
Las fibrinolisinas y la fibrogenasa, secretadas Como te puedes dar cuenta, el líquido seminal
por la próstata, son enzimas que contrarrestan tiene una composición muy compleja, ya que las
el efecto de la vesiculasa y vuelven a licuar el sustancias mencionadas son tan sólo parte de
semen para que los espermatozoides avancen las que existen en esta secreción . Cada una
cuando ya se han establecido las contracciones tiene una función específica durante la
uterinas y de las tubas. In vitro se licua en 30 fecundación.
minutos. También producen un efecto
Alteraciones de la espermatogénesis
No todos los hombres son normospérmicos y la infertilidad en las parejas es de origen
fértiles. Es probable que alguna vez hayas oído masculino, 40% es femenino y 30% se debe a
hablar de la existencia de hombres infértiles, o la interacción de factores de la pareja. Se
que tienen alteraciones del semen. El 30% de calcula que entre el 10 y el 18% de las parejas
Biología del Desarrollo Fascículo 3
22 Márquez-Orozco MC
tienen problemas de fertilidad. Entre las causas frecuencia en el semen, de los hombres con
de la infertilidad masculina están las teratospermia, son las representadas en la
mencionadas a continuación. figura 10. Obsérvalos y verás que pueden tener
anomalías en distintas estructuras, por ejemplo:
Teratospermia* , de cuya raíz puedes deducir
que es la alteración que se produce cuando La pieza intermedia inmadura, con las
existen más de 20% de espermatozoides mitocondrias desorganizadas, sin formar el
anormales en el semen. En general, los filamento espiral o vaina mitocondrial, lo que
espermatozoides anormales no tienen impide que se muevan bien (figura 10).
capacidad para fecundar, y, por eso, aun con la Bicéfalos o con dos cabezas, que en caso de
producción de un número normal de penetrar a un ovocito, originarían embriones
espermatozoides, la persona es infértil o su con 69 cromosomas. Estos tipos de embriones
fertilidad es baja. no tienen posibilidad de sobrevivir y se abortan
*(de teratos, monstruo, y sperma, semilla). o forman niños con múltiples malformaciones o
una mola hidatiforme (figura 10).
Entre sus principales CAUSAS está:
Bicaudados o con dos flagelos, que por tener un
El que una persona permanezca por tiempos movimiento incoordinado difícilmente pueden
prolongados cerca de una fuente de calor, penetrar en un ovocito (figura 10).
como ocurre con los panaderos, fogoneros,
caldereros o personas que trabajan en Microcéfalos o con la cabeza anormalmente
tortillerías; incluso, se presenta en individuos pequeña, probablemente no tienen los
que acostumbran tomar baños frecuentes y componentes necesarios para penetrar al
prolongados con agua muy caliente, como los ovocito y su número de cromosomas es menor
sauna o los de vapor. al normal, y en caso de fecundar originarían
abortos, ya que la ausencia de sólo un
Usar ropa muy ajustada, que se ponen con autosoma en un embrión no le permite
“calzador”, por ser “más estrecha que su propia sobrevivir (figura 10).
piel”, lo que elimina el efecto refrigerante del
escroto. La alteración puede ser temporal o Macrocéfalos o con la cromatina sin condensar
permanente. probablemente esta alteración se deba a que
las histonas no son sustituidas por protaminas,
Si sólo uno de los testículos de una persona lo que determina que los espermatozoides al
permanece en la cavidad abdominal, es decir, ser muy pesados no logren llegar hasta el
padece criptorquidia* unilateral, se altera la ovocito en el tiempo requerido para que puedan
espermatogénesis tanto en el testículo que está fecundar (figura 10).
en el escroto, como en el criptorquídico.
Con la cola enredada, alteración que les impide
*(de kryptós, escondido, y orchis, testículo).
moverse en línea recta y por lo tanto no tienen
La teratospermia también es provocada por: ninguna oportunidad de fecundar (figura 10).
Plaguicidas, como los insecticidas, los Espermátidas inmaduras liberadas de las
herbicidas y los fungicidas. Entre estas células de Sertoli antes de que completen la
sustancias están los organofosforados, los espermiogénesis. No tienen ninguna posibilidad
órganoclorados y el dibromocloropropano o de penetrar en un ovocito (figura 10).
DBCP.
Cabeza de forma anormal, algunas veces se
Fármacos o drogas. parecen a la cabeza del espermatozoide de
ratón o su forma es indefinida, tampoco tienen
Radiaciones ionizantes, como los rayos X o las
posibilidad de fecundar (figura 10).
radiaciones gamma producidas por la bomba de
cobalto. Bicéfalos con doble pieza intermedia,
provocarían el mismo tipo de problemas que los
Quimioterapia usada contra el cáncer.
bicéfalos (figura 10).
Alteraciones hormonales que favorecen la Con acrosoma anormal, que le impediría
liberación de espermátidas inmaduras. penetrar a un ovocito (figura 10).
Algunas de las formas de espermatozoides
anormales que se encuentran con mayor
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 23
FIGURA 10. ESPERMATOZOIDES ANORMALES.
1. Con la pieza intermedia anormal 6. Con la cauda enredada
2. Bicéfalo 7. Espermátidas inmadura
3. Bicaudado 8. Con la cabeza parecida a la del espermatozoide de ratón
4. Microcéfalo 9. Bicéfalo con doble pieza intermedia
5. Macrocéfalo 10. Con acrosoma anormal
Azoospermia* . Ausencia de espermatozoides Entre las características de las personas con el
en el líquido seminal. En estas personas no existe síndrome de Klinefelter están:
semen, pues sólo producen líquido seminal sin Cariotipo: 47,XXY.
espermatozoides.
Fenotipo: masculino, con presencia de un
*(de a, sin, dsôon, animal y sperma, semilla). corpúsculo de Barr.
Puede ser CAUSADA por anorquidia* o ausencia Disgenesia gonadal primaria, testículos
de testículos, criptorquidia bilateral y en pequeños, menores de 2 cm de longitud,
ocasiones unilateral; por alteración cromosómica endurecidos, hialinizados*, con muy pocas o
como las que se presentan en el síndrome de sin espermatogonias, las células de Sertoli se
Klinefelter. Los individuos que la padecen son
encuentran en los túbulos no hialinizados y las
hombres con “disgenesia** gonadal primaria”
células de Leydig se agrupan densamente
que se debe a la degeneración de las células
como lo hacen las células de un adenoma**.
germinales.
*(de hýalos, vidrio, formación de un material
**(de an, sin, y orchis, testículos). homogéneo, cristalino dentro de una célula).
*(de dis, desorden, y genésis, generar). **(de adén, glándula, y oma, indicando tumoración).
En la disgenesia gonadal, la degeneración Escroto pequeño.
severa a la desaparición de las espermatogonias
también puede deberse a: Pene de tamaño normal.
Alteraciones genéticas o cromosómicas. Azoospermia u oligospermia.
Traumatismos. Niveles de testosterona normales o ligeramente
por debajo de los normales.
Radiaciones ionizantes.
Excreción urinaria de gonadotropinas
Infecciones virales, como la parotiditis o hipofisiarias (HFE y HL) aumentada y la de
paperas; que provoca inflamación testicular 17-cetosteroides (producto de la degradación
severa u orquitis. de los andógenos), normal o ligeramente
Fármacos. menor.
Drogas. Desarrollo deficiente de caracteres sexuales
secundarios.
Pesticidas.
Barbilampiños.
Quimioterapia.
Vello púbico con implantación feminoide.
Biología del Desarrollo Fascículo 3
24 Márquez-Orozco MC
Caderas y pelvis feminoides o eunucoides*. Azoospermia.
*(de euné, lecho, echein, tener guardar, y eûdos, Niveles de testosterona, muy bajos, casi
aspecto. ausentes.
Hombre con aspecto femenino).
Excreción urinaria de gonadotropinas
Longilíneos (altos y delgados). hipofisiarias elevadas y la de 17-
Brazada mayor que la estatura (brazos cetosteroides muy bajos, casi ausentes.
anormalmente largos). Ausencia de caracteres sexuales secundarios.
Ginecomastia o desarrollo de las glándulas Barbilampiños.
mamarias, en el 40% de los casos y presentan
cáncer mamario en la misma proporción que en Aspecto eunucoide.
las mujeres normales. Brazos y piernas muy largos en relación con el
El cociente intelectual es normal o está tamaño del tronco.
disminuido en 10 a 15%, el retraso mental Sin ginecomastia.
nunca es profundo.
Cociente intelectual normal.
Disostosis de las rodillas y osteoporosis.
La disgenesia gonadal puede ser secundaria o
En general se diagnostica en los adultos con hipogonadismo hipogonadotrópico, en estos
problemas de infertilidad, ya que es la causa pacientes la falla se encuentra en la falta de
más común de hipogonadismo. secreción de las gonadotropinas hipofisiarias
Frecuencia: 1:1,000 niños nacidos vivos, y de la hormona de crecimiento.
aumenta con la edad materna avanzada. Las principales características son:
Entre los varones infértiles la frecuencia es de Cariotipo: 46,XY.
1:10 y entre los retrasados mentales 1:100.
Fenotipo: masculino, sin corpúsculo de Barr.
En el 60% el cromosoma X extra es materno,
cuando es paterno el espermatozoide debió Testículos muy pequeños, con las
tener un cariotipo 24,XY. Aproximadamente 15% características de un prepúber, con cordones
son mosaicos 46,XY/47,XXY y en este caso espermáticos, en lugar de túbulos, en los que
algunos son fértiles. se encuentran las espermatogonias y las
células de Sertoli. Las células de Leydig no
En el Klinefelter con 48,XXXY ó el 49,XXXXY el están presentes o son muy escasas.
retardo mental es una característica constante,
se acentúa la feminización y aparecen otras Escroto y pene infantiles.
alteraciones de los genitales como criptorquidia Azoospermia.
y malformaciones del escroto y del pene.
Niveles de testosterona ausentes o muy bajos.
Si la degeneración de las espermatogonias se
produce durante la vida intrauterina, en la Excreción urinaria de gonadotropinas
infancia o en la etapa prepuberal, la hipofisiarias ausentes y la de 17-cetosteroides
disgenesia gonadal es primaria. También se muy baja, casi nula.
denomina hipogonadismo hipogonadotrópico o Caracteres secundarios prácticamente
falla prepuberal. Además de estar presente en ausentes, aunque pueden tener vello púbico
el síndrome de Klinefelter, puede deberse a escaso, fino y feminoide. Si tienen un poco de
traumatismos o alteraciones hormonales. Los
bigote, es muy fino y están por arriba de la
pacientes que no padecen el síndrome de
comisura de los labios. La aparición de este
Klinefelter, tienen las siguientes características:
tipo de vello puede deberse a la acción de los
Cariotipo: 46,XY. corticoides producidos en las glándulas
suprarrenales.
Fenotipo: masculino, sin corpúsculo de Barr.
No desarrollan ginecomastia.
Disgenesia gonadal, testículos pequeños,
atrofiados o hialinizados, sin células de Baja estatura, con aspecto eunucoide.
Sertoli y prácticamente sin células de Leydig. Algunos pueden ser obesos.
Escroto y pene muy pequeños de aspecto
infantil.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 25
Brazada mayor que la estatura, ya que los Excreción urinaria total de gonadotropinas
brazos son anormalmente largos. normal, pero al analizarlas por separado, la
HFE es muy alta por el inicio de la “esclerosis
La musculatura está poco desarrollada y se
de los túbulos seminíferos” y la HL no existe o
fatigan con facilidad.
es muy baja. La de 17-cetosteroides es nula
Voz muy aguda por falta de crecimiento del o muy baja.
cartílago tiroides de la laringe.
Caracteres sexuales secundarios ausentes en
Pueden tener panhipopituitarismo, ya que, pacientes mayores de 16 años.
ninguna de las hormonas hipofisiarias se
Infantilismo sexual o eunucoidismo.
secretan en cantidad normal, producen escasa
cantidad de hormona tirotrópica, de hormona Obesidad, sobre todo en el abdomen y en la
de crecimiento y de adenocorticotrópica. pelvis. Por lo general es necesario estirar el
abdomen y separar los muslos del paciente
Por la inmadurez sexual, pueden provocar
para observar los genitales externos. La
problemas emocionales y de comportamiento.
obesidad puede deberse a problemas de la
Entre las CAUSAS del hipogonadismo adenohipófisis, que los inducen a comer más
hipogonadotrópico están: de lo normal.
Los tumores de la hipófisis o adenomas. Desarrollo temporal de las mamas.
Las deficiencias de vitaminas. Al ser estimulados con gonadotropina coriónica
humana (hGC), que químicamente es similar a la
La desnutrición severa. HL y tiene acción fisiológica semejante, sobre las
La diabetes. células de Leydig, éstas producen testosterona,
crecen los testículos y la próstata, se alarga el
La pubertad tardía es otro tipo de pene y se excretan 17-cetosteroides en la orina.
hipogonadismo hipogonadotrópico en el que la Lo anterior comprueba que las células de Leydig
HL está ausente o se produce en cantidades son normales y el problema es la falta de
muy bajas, aunque también pueden ser secreción de la HL.
deficientes los niveles de la HFE.
La cantidad de hGC que utilizan es de 500 a 700
Entre las principales características de los UI (unidades internacionales), aplicadas tres
pacientes con este tipo de disgenesia gonadal veces por semana, durante varias semanas.
secundaria están:
La obesidad se controla con dieta y disminuye
Cariotipo: 46,XY. cuando se logra inducir la pubertad.
Fenotipo: masculino, sin corpúsculo de Barr. La estatura de los pacientes más obesos, es
Testículos pequeños y blandos, que presentan mayor que la talla promedio, para su edad.
cordones espermáticos en lugar de túbulos Otras causas de la azoospermia son: la
seminíferos. Contienen espermatogonias, anorquidia bilateral o ausencia de los
células de Sertoli, las células de Leydig testículos; puede deberse a eliminación
aunque existen no se logran distinguir entre los quirúrgica por el desarrollo de tumores malignos
fibroblastos. En algunos pacientes que o ser intencional como la castración que
producen un poco de gonadotropinas, llegan a practicaban los musulmanes a los eunucos que
diferenciarse escasos espermatocitos, uno que cuidaban los harénes de los sultanes.
otro espermatozoide y se puede observar un
número reducido de células de Leydig. La criptorquidia de uno o de los testículos. Al
nacimiento, un niño debe tener los testículos en
Escroto y pene pequeños en los pacientes en el escroto; cuando no han descendido, se podrá
los que el testículo es infantil, y de tamaño esperar, como máximo, un año de edad a que lo
normal, en los que están un poco más hagan espontáneamente; pero si esto no sucede,
desarrollados. es necesario promover su descenso por un
Azoospermia. tratamiento hormonal corto, aunque es preferible
emplear cirugía, ya que, además de la
Niveles de testosterona ausentes o muy bajos infertilidad que se presenta si persiste la
en el primer tipo de pacientes y mayor cantidad criptorquidia, hasta la edad adulta, los
en el segundo. testículos con frecuencia forman carcinomas o
tumores malignos llamados disgerminomas, o
Biología del Desarrollo Fascículo 3
26 Márquez-Orozco MC
seminomas. El riesgo de aparición de este Oligospermia* . Alteración que se presenta
problema es mayor cuando los testículos cuando en el semen hay menos de 20 millones
permanecen en la cavidad abdominal mayor de espermatozoides por ml. Existe un grado
tiempo. menos severo de oligospermia, que es la
Una causa más de la azoospermia, puede ser la hipospermia** en la que el individuo produce
falta de hormonas como la GnRH, la HFE, la HL entre 20 y 40 millones de espermatozoides por
o la ausencia de receptores de andrógenos, ml de semen.
que caracteriza al síndrome de “feminización *(de óligo, poco, y sperma, semilla).
testicular”, en el cual las personas presentan: **(de hipo, bajo, deficiente, y sperma, semilla).
Cariotipo: 46,XY. Entre las CAUSAS de la oligospermia se
encuentran:
Padecimiento recesivo ligado al cromosoma X.
La monorquidia que es la presencia de un solo
Fenotipo: aunque parezca raro, su apariencia es
testículo o anorquidia unilateral.
femenina y su cuerpo está bien conformado,
como el de una mujer normal. La atresia unilateral de conductos:
Criptorquidia bilateral. Los testículos deben ser Eferentes.
eliminados quirúrgicamente para evitar que
Del epidídimo.
se transformen en disgerminomas.
Deferentes.
Los testículos producen testosterona por
tener células de Leydig. Eyaculadores.
Carecen de receptores de andrógenos, que Pueden originarse por los mismos factores que
están formados por proteínas que unen los causan la azoospermia, sólo que cuando es
andrógenos al citosol. menos agresiva su acción, sólo alteran
parcialmente el epitelio germinal, por ejemplo:
Genitales externos con apariencia femenina.
La exposición de los testículos a una dosis baja,
Carecen de conductos deferentes, de útero y
pero frecuente, a radiaciones.
de tubas uterinas.
El empleo de sustancias de menor toxicidad o
Tienen una vagina permeable.
en dosis un poco más bajas.
Azoospermia.
Las infecciones virales de menor virulencia.
Feminización en la pubertad, incluso se
Klinefelter en el que los pacientes tienen un
desarrollan las glándulas mamarias y la
mosaicismo, con células 46,XY y 47,XXY.
cadera.
Hipoespermatogénesis debida a producción
Amenorrea primaria (no menstrúan nunca).
deficiente de HL, de HFE o de GnRH o a la
Se han encontrado familias con más de una hipoplasia del epitelio germinal, causadas por
persona afectada. fibrosis parcial.
La azoospermia también puede deberse a Astenospermia* . Vitalidad nula o deficiente
obstrucción o falta de luz (atresia): de los espermatozoides.
De los conductos: Eferentes. *(de a, sin, stenos, fuerza, y sperma, semilla).
Del epidídimo. Sus CAUSAS pueden ser:
De los deferentes. Que el líquido seminal tenga menor cantidad de
De los eyaculadores. fructosa de la normal, por lo que los
espermatozoides no pueden obtener la energía
En los casos de atresia de los conductos, los necesaria para sobrevivir.
espermatozoides sí se forman, pero al no poder
Deficiencias hormonales.
ser expulsados mueren y son destruidos por los
macrófagos en los testículos o en el epidídimo. Radiaciones ionizantes.
La vasectomía es un tipo de atresia de conductos Fármacos.
deferentes practicada intencionalmente, que
provoca azoospermia. Drogas.
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 27
Aumento de la secreción de -endorfina, espermatozoide, indispensable para que el
inducida por problemas psicológicos, flagelo sea móvil.
cansancio o ejercicio exagerado.
Anomalías de la pieza intermedia, como
Mal estado de salud o desnutrición severa. alteraciones mitocondriales. El flagelo
enredado sobre la cabeza (figura 8).
Autoinmunización , ésta se debe a que una
persona forma anticuerpos contra sus propios Un paciente puede padecer varias alteraciones
espermatozoides, y los inactiva al mismo tiempo; por ejemplo, oligospermia y
aglutinándolos; es decir, forman una masa teratospermia, y entonces tendría una
compacta de espermatozoides en el semen. oligoteratospermia.
Discinesis* . Se presenta cuando los Ahora te voy a revelar mi secreto, la mayoría de
los libros y los artículos que consulté para
espermatozoides no tienen posibilidad de
moverse, su movimiento es anormal o es más obtener la información que he resumido en el
tema de espermatogénesis y aparato
lento.
reproductor masculino, los puedes encontrar en
*(de dis, alterado, y kinesis, movimiento). la biblioteca o consultar en internet. Te
El movimiento normal de los espermatozoides recomiendo que dediques por lo menos un rato a
es helicoidal, como el de una broca y avanzan esta tarea, pues allí hay numerosos artículos que
en línea recta, a una velocidad de 2 a 4 mm por te harán adentrarte en el apasionante mundo de
minuto. De acuerdo con la Organización Mundial la ciencia. ¡Adelante!
de la Salud (OMS), deben desplazarse en línea Como la lista de los artículos consultados es muy
recta, de 4 a 5 mm por minuto. grande, sólo te daré los libros; confío en que tu
Entre sus principales CAUSAS están: curiosidad te llevará a revisarlos con avidez.
La falta de dineína, proteína que está en el
filamento axilar de la pieza intermedia del
Bibliografía
Carlson BM. Preparación para el embarazo. En Guyton AC Hall JE. Reproductive and hormonal
Embriología humana y biología del desarrollo. 3 ed. functions of the male (and the pineal gland). En
España: Elsevier, 2005:13-23. Textbook of medical physiology 9th ed. Philadelphia:
Saunders, 1996:1003-1015.
Clemente CD. The urogenital system. Male geni tal
organs. En Gray's Anatomy of the human body 30th Moore KL Persaud TVN. El comienzo del desarrollo
ed. Pennsylvania: Lea & Feiberg, 1985:1548 -1566. del ser humano. En Embriología clínica. 7 ed.
España: Elsevier, 2004:6-22.
Diccionario Mosby de medicina y ciencias de la
salud. 1 ed. Colombia: Mosby-Doyma Libros, Netter KL. Diseases of the scrotum and testis. En:
1995:1538 pp. Reproductive system. Rochester: The Ciba
collection of medical illustrations, 1977:73-79.
Diccionario terminológico de ciencias médica. 10
ed. Salvat Barcelona: Salvat, 1968:1188 pp. Rothwell NV. Chromosomes and gamete formation.
En Understanding genetics. 1th. New York: Wiley-
Dym M. The male reproductive system. En: W eiss L, Liss, 1996:14-20.
En: Cell and tissue biology 6th ed. München: Urban
& Schwarzeberg, 1983:931-972. Sadler TW. Gametogénesis: Conversión de las
Fawcett DW Bedford JM. The spermatozoon. células germinativas en gametas masculinas y
Baltimore: Urban & Schwarzenberg, 1979:441 pp. femeninas. En: Langman Embriología médica. 9
ed. Buenos Aires: Editorial médica
Geneser F. Órganos reproductores masculinos. panamericana, 2004:25-32.
Histologí. 3 ed. Argentina. Editorial Médica
Panamericana. 2000:638-663. Sobotta J. Urogenital system. En Atlas of human
Gilbert SF. The saga of the germinal line. anatomy 18th ed. Vol 2 München: Urban &
Spermatogenesis. En Developmental biology 7th ed. Schwarzenberg, 1983:186-200.
Suderland: Sinauer, 2003:628-631.
Estoy segura de que después de haber estudiado estructuras con tu material moldeable, coloreado
muy bien el tema, de haber reproducido las los esquemas y marcado en el texto los datos
Biología del Desarrollo Fascículo 3
28 Márquez-Orozco MC
importantes, posees un conocimiento que, según lo menos siete años. ¡É XITO!
los científicos, debes retenerlo en la memoria por
Ejercicios de autoevaluación
En los siguientes esquemas identifica las
estructuras señaladas.
CORTE LONGITUDINAL DE UN TESTÍCULO
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 29
CORTE TRANSVERSAL DE UN TÚBULO SEMINÍFERO.
Biología del Desarrollo Fascículo 3
30 Márquez-Orozco MC
ESPERMATOGÉNESIS
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 31
ESPERMIOGÉNESIS
Biología del Desarrollo Fascículo 3
32 Márquez-Orozco MC
CONTROL HORMONAL DE LA ESPERMATOGÉNESIS
Biología del Desarrollo Fascículo 3
Márquez-Orozco MC 33
ESPERMATOZOIDES ANORMALES.
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
Responde las siguientes preguntas.
¿Cuales son los dos principales componentes del
semen?
¿Qué características tiene el semen de un
hombre normospérmico en cuanto al número de
espermatozoides por mililitro, por eyaculación y
en cuanto al porcentaje de espermatozoides
anormales?
¿Qué células destruyen los cuerpos residuales?
¿Cuales son las funciones de la barrera
hematotesticular y qué células la forman?
¿Entre qué tipos de células se localiza la barrera
hematotesticular?
¿Cuál es la función del FIM?
¿Qué genes del núcleo haploide de una
espermátida se expresan durante la
espermatogénesis?
¿Qué sustancias son sintetizadas por los
espermatocitos primarios durante la subfase
diplotena, en la transcripción génica?
Menciona las diferencias que existen entre la
disgenesia gonadal primaria de los individuos
con el síndrome de Klinefelter, la no causada
por este síndrome y la secundaria.
Biología del Desarrollo Fascículo 3
Você também pode gostar
- Pensamiento educativo en la universidad: Vida y testimonio de maestros. Volumen IIINo EverandPensamiento educativo en la universidad: Vida y testimonio de maestros. Volumen IIIAinda não há avaliações
- Diálogo indisciplinado de maestros: Hacia una perspectiva de la complejidadNo EverandDiálogo indisciplinado de maestros: Hacia una perspectiva de la complejidadAinda não há avaliações
- Fasc 7 SegmentaciónDocumento31 páginasFasc 7 SegmentaciónJavier OsorioAinda não há avaliações
- Crónica Ajedrez Blitz LeñeroDocumento52 páginasCrónica Ajedrez Blitz LeñeroJavier100% (1)
- Manual Elemental Ajedrez Ensenanza EscuelaDocumento14 páginasManual Elemental Ajedrez Ensenanza EscuelaFrancisco Andrés BatresAinda não há avaliações
- Embriologia Marquez02Documento30 páginasEmbriologia Marquez02Cristian Sebastian100% (1)
- Instructivo de Matrícula Condicionada Por RepitenciaDocumento3 páginasInstructivo de Matrícula Condicionada Por RepitenciaJULIO GUILLERMO DE LA CRUZ FELIPEAinda não há avaliações
- El Ajedrez Como Herramienta Pedagógica en La Educación InicialDocumento6 páginasEl Ajedrez Como Herramienta Pedagógica en La Educación InicialLácides Miguel Ramírez D.75% (4)
- 30 223 A 234 MonopolyDocumento22 páginas30 223 A 234 MonopolyMichalet EnlapuertaAinda não há avaliações
- La Informática Aplicada Al Ajedrez Por Nicola LococoDocumento13 páginasLa Informática Aplicada Al Ajedrez Por Nicola Lococoperecastell100% (1)
- Taller Didáctico 2 de Heurística en La Resolución de ProblemasDocumento13 páginasTaller Didáctico 2 de Heurística en La Resolución de Problemasyulieth paola ramirez ospinoAinda não há avaliações
- 15 MicrorrelatosDocumento3 páginas15 MicrorrelatosGuillermo Castillo100% (1)
- El Plano Astral-ExperienciasDocumento8 páginasEl Plano Astral-ExperienciasVero MArAinda não há avaliações
- El Argumento de La Espada - Eusebio RuvalcabaDocumento72 páginasEl Argumento de La Espada - Eusebio Ruvalcabakentaroaiki0% (1)
- Ajedres PDFDocumento50 páginasAjedres PDFAnonymous xlctCFAinda não há avaliações
- 7 Consejos para Aprender Ajedrez PDFDocumento4 páginas7 Consejos para Aprender Ajedrez PDF0204297100% (1)
- Guia para Padres e Instructores de Ajedrecistas PDFDocumento113 páginasGuia para Padres e Instructores de Ajedrecistas PDFhecfran100% (1)
- Proyecto Ajedrez EducativoDocumento15 páginasProyecto Ajedrez EducativoAdda VargasAinda não há avaliações
- AcertijosDocumento31 páginasAcertijosabi_cjzAinda não há avaliações
- Plan de Entrenamiento Escrito 2019Documento12 páginasPlan de Entrenamiento Escrito 2019Ruben KellerAinda não há avaliações
- Emociones en La Enseñanza de Las CienciasDocumento26 páginasEmociones en La Enseñanza de Las CienciasSuFinozziGuarinoAinda não há avaliações
- Modulo 1. Historia Del AjedrezDocumento20 páginasModulo 1. Historia Del Ajedrezestebanb2010Ainda não há avaliações
- Borges La Muralla y Los LibrosDocumento3 páginasBorges La Muralla y Los LibrosPico Alanis JimenezAinda não há avaliações
- Didactica LudicaDocumento21 páginasDidactica LudicaAra GCAinda não há avaliações
- Revista Ajedrez Julio 1Documento22 páginasRevista Ajedrez Julio 1JoseAinda não há avaliações
- LAS 7 HABILIDADES CLAVE PARA SER UN EXCELENTE COMUNICADORDocumento18 páginasLAS 7 HABILIDADES CLAVE PARA SER UN EXCELENTE COMUNICADORjaneth100% (1)
- Ejercicios Mejoramiento Concentracion Atencion Beneficiarios Del Ambiente AjedrezDocumento22 páginasEjercicios Mejoramiento Concentracion Atencion Beneficiarios Del Ambiente AjedrezBeba AragónAinda não há avaliações
- Seminario de AjedrezDocumento88 páginasSeminario de AjedrezGustavo Jose Gonzalez Parody100% (1)
- Ajedrez, PentominosDocumento92 páginasAjedrez, PentominosMichael Perez100% (1)
- Las 50 Reglas de Oro Del Profesor de AjedrezDocumento9 páginasLas 50 Reglas de Oro Del Profesor de AjedrezluisAinda não há avaliações
- Larousse Del AjedrezDocumento225 páginasLarousse Del AjedrezFabiánAinda não há avaliações
- 2 - Consideraciones - Metodologicas AjedrezDocumento24 páginas2 - Consideraciones - Metodologicas Ajedrezinformaticacobach29Ainda não há avaliações
- Ensayo PSU 2015 - Ciencias Técnico ProfesionalDocumento47 páginasEnsayo PSU 2015 - Ciencias Técnico ProfesionalFrancisca Rivas E.Ainda não há avaliações
- Primer Bimestre Primer GradoDocumento13 páginasPrimer Bimestre Primer GradoOscar O. B. Teran75% (4)
- ACERTIJOSDocumento4 páginasACERTIJOSDamianLauAAinda não há avaliações
- Curso de AjedrezDocumento124 páginasCurso de Ajedrezruneman715100% (1)
- Apertura AlapínDocumento3 páginasApertura AlapínJohn DelgadoAinda não há avaliações
- ¿Por Qué A Los Patos No Se Les Enfrían Los Pies - CzerskiDocumento2 páginas¿Por Qué A Los Patos No Se Les Enfrían Los Pies - CzerskiKarenAinda não há avaliações
- DFPR U2 Planeación Didáctica 2022 1 B1Documento26 páginasDFPR U2 Planeación Didáctica 2022 1 B1Amrel LópezAinda não há avaliações
- Apertura SemicerradaDocumento3 páginasApertura SemicerradaJohn DelgadoAinda não há avaliações
- Desarrollo Del Aprendizaje Estratégico A Través Del Juego de AjedrezDocumento24 páginasDesarrollo Del Aprendizaje Estratégico A Través Del Juego de AjedrezFrancesco RossetiAinda não há avaliações
- Carpe DiemDocumento137 páginasCarpe Diemsteven alexanderAinda não há avaliações
- Checkmate MagazineDocumento35 páginasCheckmate MagazineMarcos MartinezAinda não há avaliações
- Los CambiosDocumento15 páginasLos CambiosJuan Carlos GonzalezAinda não há avaliações
- Manual de Apoyo para La Atención Del Rezago de Aprendizajes EMSDocumento303 páginasManual de Apoyo para La Atención Del Rezago de Aprendizajes EMSALE100% (1)
- Ruiz J., El Material Equivocado 2012Documento5 páginasRuiz J., El Material Equivocado 2012ch2nAinda não há avaliações
- Bato 2022Documento90 páginasBato 2022alberto heAinda não há avaliações
- (117150969) Manual de AjedrezDocumento72 páginas(117150969) Manual de AjedrezJeronimo VargasAinda não há avaliações
- El Caso Del AjedrezDocumento6 páginasEl Caso Del AjedrezAlma MendozaAinda não há avaliações
- 111 Las Lecciones de Estrategia en AjedrezDocumento10 páginas111 Las Lecciones de Estrategia en AjedrezCarlos Samuel Martinez TepepaAinda não há avaliações
- Eca Geometria y Trigonometria 2017Documento18 páginasEca Geometria y Trigonometria 2017Marco Antonio Diaz CoronadoAinda não há avaliações
- La Frontera Bekenstein y El Principio Holográfico Como Fundamento de Algunas Bases para La Geometría Hiper-Dimensional Del MultiversoDocumento212 páginasLa Frontera Bekenstein y El Principio Holográfico Como Fundamento de Algunas Bases para La Geometría Hiper-Dimensional Del MultiversoJuan SchreiberAinda não há avaliações
- A Tientas y A Ciegas - Marta Portal PDFDocumento877 páginasA Tientas y A Ciegas - Marta Portal PDFRafael MediavillaAinda não há avaliações
- En Qué Se Diferencian La Táctica La Estrategia y El Calculo en AjedrezDocumento4 páginasEn Qué Se Diferencian La Táctica La Estrategia y El Calculo en AjedrezEmmanuelAinda não há avaliações
- ElReyAjedrezDocumento16 páginasElReyAjedrezGIANFRANCO ALESSANDRO SaNCHEZ FUENTESAinda não há avaliações
- Códigos Secretos Por Andrea SgarroDocumento120 páginasCódigos Secretos Por Andrea Sgarroarchangelmichael2Ainda não há avaliações
- Cuaderno Trabajo Preescolar 1Documento40 páginasCuaderno Trabajo Preescolar 1Raul Ocampo Vargas100% (1)
- Educación STEM - El Desafío Del Futuro Que Enfrentamos Hoy (Educación e Innovación para El Futuro Nº 2) (Spanish Edition)Documento55 páginasEducación STEM - El Desafío Del Futuro Que Enfrentamos Hoy (Educación e Innovación para El Futuro Nº 2) (Spanish Edition)Antonio BaezaAinda não há avaliações
- Inteligencia ColectivaDocumento8 páginasInteligencia ColectivabetifcaAinda não há avaliações
- 3 Esp CDDocumento33 páginas3 Esp CDDiego Montero SorianoAinda não há avaliações
- MANGO3Documento6 páginasMANGO3Jassiel Sosa VargasAinda não há avaliações
- Tincion de GramDocumento15 páginasTincion de GramGaabyy Martinez MarquezAinda não há avaliações
- 2012 Examen Muestra FMIDocumento58 páginas2012 Examen Muestra FMIJassiel Sosa VargasAinda não há avaliações
- 2012 Examen Muestra FMIDocumento58 páginas2012 Examen Muestra FMIJassiel Sosa VargasAinda não há avaliações
- Ensayo LiterarioDocumento3 páginasEnsayo LiterarioJassiel Sosa VargasAinda não há avaliações
- Funcionesmentales PDFDocumento39 páginasFuncionesmentales PDFJassiel Sosa VargasAinda não há avaliações
- Quimica Exani IIDocumento7 páginasQuimica Exani IIOsvaldo Gonzalez Esquivel50% (2)
- MANGO3Documento118 páginasMANGO3Jassiel Sosa VargasAinda não há avaliações
- Calculadora de WindowsDocumento5 páginasCalculadora de Windowsedson_diruAinda não há avaliações
- Cuestionario Contestado Historia de MexicoDocumento41 páginasCuestionario Contestado Historia de MexicoRegina A Meza71% (14)
- 2012 Examen Muestra FMI PDFDocumento34 páginas2012 Examen Muestra FMI PDFJassiel Sosa VargasAinda não há avaliações
- Ciclo Celular UNAMDocumento9 páginasCiclo Celular UNAMAlberto Pedraza100% (1)
- PROTEINASDocumento9 páginasPROTEINASJassiel Sosa VargasAinda não há avaliações
- Guia A TiempoDocumento493 páginasGuia A TiempoPapuszaAinda não há avaliações
- 2-1 Medidas de TendDocumento10 páginas2-1 Medidas de TendAlberto OcazalAinda não há avaliações
- MANGO3Documento118 páginasMANGO3Jassiel Sosa VargasAinda não há avaliações
- Proceso Del MangoDocumento4 páginasProceso Del MangoJassiel Sosa VargasAinda não há avaliações
- MangoDocumento32 páginasMangoJassiel Sosa VargasAinda não há avaliações
- GuiaDocumento47 páginasGuiaJesus BernalAinda não há avaliações
- 2-1 Medidas de TendDocumento10 páginas2-1 Medidas de TendAlberto OcazalAinda não há avaliações
- Solicitud Propedeutico Licenciatura UncosDocumento1 páginaSolicitud Propedeutico Licenciatura UncosJassiel Sosa VargasAinda não há avaliações
- Proyecto 2017 PDFDocumento57 páginasProyecto 2017 PDFJassiel Sosa VargasAinda não há avaliações
- F Solicitud Beca Por Servicios EducativosDocumento2 páginasF Solicitud Beca Por Servicios EducativosJassiel Sosa VargasAinda não há avaliações
- 2-1 Medidas de TendDocumento10 páginas2-1 Medidas de TendAlberto OcazalAinda não há avaliações
- F Solicitud Beca Por Servicios EducativosDocumento2 páginasF Solicitud Beca Por Servicios EducativosJassiel Sosa VargasAinda não há avaliações
- Naturales Salud PijaDocumento13 páginasNaturales Salud PijaAbel DíazAinda não há avaliações
- Esperma ToDocumento66 páginasEsperma ToNicolas Angel Diaz Mendoza100% (1)
- Climate RioDocumento30 páginasClimate RioMitzy RodriguezAinda não há avaliações
- Modulo Materno ObstetriciaDocumento334 páginasModulo Materno Obstetriciabraypau M.AAinda não há avaliações
- 7 Sistema Genital MasculinoDocumento38 páginas7 Sistema Genital Masculinomiguel angel nuñez castillaAinda não há avaliações
- Aparato ReproductorDocumento16 páginasAparato ReproductorJuan FloresAinda não há avaliações
- Manejo Reproductivo Del EquinoDocumento74 páginasManejo Reproductivo Del Equinozulma velascoAinda não há avaliações
- Cuestionario Sistema Genital MasculinoDocumento4 páginasCuestionario Sistema Genital MasculinoAndy OgandoAinda não há avaliações
- EMBRIOLOGIADocumento13 páginasEMBRIOLOGIASilviaPalomaresAlvaAinda não há avaliações
- Sistema Reproductor BiologíaDocumento4 páginasSistema Reproductor BiologíaFernanda Giselle Alvaro MeridaAinda não há avaliações
- Aparato Genito UrinarioDocumento4 páginasAparato Genito UrinarioFlor AltamiranoAinda não há avaliações
- Orientadoras 11 y 12 Morfofisiologia Humana 3Documento25 páginasOrientadoras 11 y 12 Morfofisiologia Humana 3Dayerlin HernandezAinda não há avaliações
- Ficha CornellDocumento2 páginasFicha Cornelljhoan cortesAinda não há avaliações
- $RPB9W1EDocumento14 páginas$RPB9W1EFranklin VarelaAinda não há avaliações
- Sistema reproductor femeninoDocumento5 páginasSistema reproductor femeninoLuzCrisóstomoAinda não há avaliações
- Exposición de Morfofisiologia Aparato Reproductor FemeninoDocumento73 páginasExposición de Morfofisiologia Aparato Reproductor FemeninoAngie SantosAinda não há avaliações
- Funciones de Los EstrógenosDocumento5 páginasFunciones de Los EstrógenosRuby Rodriguez GonzalezAinda não há avaliações
- Regulación hormon sexualDocumento9 páginasRegulación hormon sexuallconstructordcAinda não há avaliações
- Aparato Reproductor Masculino y FemeninoDocumento14 páginasAparato Reproductor Masculino y FemeninoEduardo0% (1)
- Sistema ReproductorDocumento25 páginasSistema Reproductormale 21Ainda não há avaliações
- AR FemeninoDocumento2 páginasAR Femeninolleike jahhAinda não há avaliações
- Aparato Reproductor de PecesDocumento29 páginasAparato Reproductor de PecesJimena Pimentel Pérez50% (4)
- Prac - Calif.-Sistema-Reproductor DDSSGGDocumento2 páginasPrac - Calif.-Sistema-Reproductor DDSSGGDaniel SernaqueAinda não há avaliações
- Aparato UrogenitalDocumento38 páginasAparato UrogenitalKatherine Roncal MontalvoAinda não há avaliações
- Familia 3er Modulo EmilsenDocumento41 páginasFamilia 3er Modulo EmilsenDylan SuarezAinda não há avaliações
- Función de La Uretra MasculinaDocumento2 páginasFunción de La Uretra MasculinaAntonioJoseAinda não há avaliações
- Control Hormonal Del Ciclo MenstrualDocumento5 páginasControl Hormonal Del Ciclo MenstrualAriel JiménezAinda não há avaliações
- Cambios Biologicos y FisicosDocumento2 páginasCambios Biologicos y FisicosItzel ChavezAinda não há avaliações
- Examenes para Diagnosticar La Esterilidad en El Hombre 2618 Mtt3yiDocumento3 páginasExamenes para Diagnosticar La Esterilidad en El Hombre 2618 Mtt3yiFatima PujolsAinda não há avaliações
- Caracteristicas Del Semen HumanoDocumento8 páginasCaracteristicas Del Semen HumanoGrecia Gonzalez GuzmanAinda não há avaliações
- Ciclo reproductivo animalDocumento8 páginasCiclo reproductivo animalMalu PerezAinda não há avaliações