Escolar Documentos
Profissional Documentos
Cultura Documentos
Ginecologia II. Ovarios y Parametrios
Enviado por
nicolay orestesovich0 notas0% acharam este documento útil (0 voto)
50 visualizações16 páginasnst
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOC, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentonst
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOC, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
50 visualizações16 páginasGinecologia II. Ovarios y Parametrios
Enviado por
nicolay orestesovichnst
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOC, PDF, TXT ou leia online no Scribd
Você está na página 1de 16
GINECOLOGÍA II.
OVARIOS, TROMPAS Y EXCAVACIÓN PELVIANA.
ANATOMÍA Y ECOGRAFÍA NORMAL
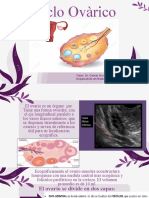
Las trompas normales no son visibles. Los ovarios se sitúan en relación con
los vasos hipogástricos y sus ramas, inmediatamente por debajo de la
bifurcación ilíaca. Son laterouterinos y pueden ser retro, supra o
anterouterinos. Su forma es ovalada con su eje mayor oblicuo hacia abajo y
afuera. En cuanto a su tamaño, la longitud es mas fácil de determinar y se
mide en un corte sagital oblicuo o sencillamente de acuerdo con su eje
mayor.
Las dimensiones postpuberal son:
Longitud 25-35mm
Anchura 12-20mm
Grosor 10-15mm
Volumen 1.8-5.7cm3
Fórmula: Volumen = (Longitud x Ancho x Grosor)/2
En las niñas, y antes de los dos años es difícil de visualizar los ovarios y se
debe emplear la fórmula de Volumen=1/2 x Longitud x Ancho x Grosor
El volumen del ovario prepuberal es igual o inferior a 1cm 3, después de los
6 años se hace superior a 1cm 3 y a partir de los 9 años es mayor de
2cm3.Cerca de la menopausia los ovarios se atrofian y se hacen mas
ecogénicos. En cuanto a la ecoestructura también varía con la edad y el
ciclo menstrual. Los ovarios aparecen sólidos y homogéneos, con una
porción periférica menos ecogénica a partir de la cual se desarrollan los
folículos; y una porción central o medular que es más ecogénica. Se ha
visto una gran actividad ovárica entre los 2 y 11 años, señalándose como
comienzo de la pubertad la asociación de:
Ovarios con un volumen mayor de 3cm con uno o varios folículos
(superiores a 3mm)
Desarrollo del útero.
El fondo de saco de Douglas es la zona de más declive de la cavidad
peritoneal y que puede visualizarse como una banda anecoica por detrás del
cuello uterino, bien visible en el momento de la ovulación o durante la
menstruación por reflujo a nivel de las trompas.
La musculatura de las pelvis está representada por los músculos piriformes
que forma la pared muscular posteroinferior y que no deben confundirse
con los ovarios y los músculos obturadores internos que forman la pared
muscular lateral baja de la pelvis. Los músculos soas ilíacos forman la
pared muscular lateral alta de la pelvis.
Ciclo normal y alteraciones en la ovulación.
El ovario está constituido por una zona cortical (folículos y el estroma) y
una zona medular. Los folículos se encuentran en diferentes fases:
primario, preantral, antral, preovulatorio o folículo de Graaf y cuerpo
amarillo. Durante el crecimiento folicular se diferencian dos tipos de
células: células tecales (androgénicas) y células de la granulosa, que rodean
al ovocito y dan origen a los estrógenos. El estroma está formado por tejido
conjuntivo y por fibras de células tecales procedentes de los folículos
atrésicos. El crecimiento folicular comienza en el útero y finaliza 5 años
después de la menopausia. El folículo madura después de la pubertad para
ovular y formar el cuerpo amarillo. De una manera esquemática la FSH
garantiza el crecimiento folicular y la LH es responsable de la ovulación y
de la formación del cuerpo amarillo. Al inicio de la fase folicular
numerosos folículos antrales comienzan a crecer por la acción de la FSH,
pero entre los 5-7 días uno será el elegido como folículo dominante y crece
hasta la fase preovulatoria y los demás folículos regresan, en parte, debido
a la secreción de estradiol por el folículo dominante que además provoca
engrosamiento del endometrio (fase proliferativa), y entre los días 11 y 14
las glándulas del endometrio se hacen mas sinuosas. La rotura folicular se
produce alrededor de las 32h después del comienzo del pico de LH, por
acción del estradiol sobre la hipófisis. El ovocito expulsado sale rodeado de
una corona de células de la granulosa y se expulsa con el líquido folicular.
Después de la ovulación la cavidad folicular se llena de sangre y linfa y
aparece el fenómeno de luteinización, a expensas de las células de la
granulosa y de las células tecales que se llenan de lípidos. El cuerpo
amarillo así formado produce progesterona y estradiol.
El endometrio entra en su fase secretora: el edema infiltra al corion que
alcanza su máximo al 21 día del ciclo: es la transformación predecidual.
Cuando no se produce el embarazo el cuerpo amarillo involuciona,
regresando el edema del endometrio con contracción de las arteriolas, lo
que lleva a isquemia y necrosis o sea a la menstruación. Se produce una
caída de la progesterona con nuevo predominio de la FSH y el inicio de un
nuevo ciclo.
ASPECTO ECOGRÁFICO DEL CICLO MENSTRUAL.
Modificaciones ováricas.
Fase folicular. Se inicia el primer día de la menstruación y se caracteriza
por la aparición y desarrollo del folículo dominante que al inicio se rodea
de otros folículos mas pequeños lo que da un aspecto multifolicular
fisiológico al comienzo del ciclo. Entre los días 8 y 12 el folículo
dominante se independiza (>14mm). Su crecimiento diario oscila entre 2 y
3mm y se acelera en la fase preovulatoria.
La ovulación ocurre cuando el folículo mide entre 20 y 24mm,
describiéndose unos signos preovulatorios:
Presencia de un halo hipoecogénico que rodea al folículo
Aspecto dentado de la pared folicular que aparece entre las 6 a 10 horas
antes de la ovulación
Visualización de una pequeña estructura cónica vecina a la pared del
folículo y que se presenta 36 h antes de la ovulación (cúmulus oophorus).
Fase ovulatoria. Se traduce por:
Disminución brusca del volumen y forma del folículo que se llena de ecos
y muestra una pared gruesa.
Presencia de líquido en la fosa ovárica y en el fondo de saco de Douglas.
Fase luteínica. Después de la ovulación la pared del folículo se engruesa y
la cavidad central se llena de coágulos y de linfa para formar el cuerpo
amarillo que tiene una vida corta, salvo cuando ocurre la fecundación en
que sigue creciendo (cuerpo amarillo gravídico) para desaparecer al tercer
mes, sustituido por la placenta.
Hay tres posibilidades evolutivas ecográficas del cuerpo amarillo cíclico:
Desaparece y no se ve
Hay una pequeña estructura en el centro del ovario con finos ecos
internos
Presencia de una colección líquida que aumenta hasta medir 4cm de
diámetro (cuerpo amarillo quístico) y que desaparece al siguiente
ciclo.
Alteraciones de la ovulación.
Anovulación. (Ocurre entre el 7 y el 10% de todos los ciclos) y en la
Ecografía hay:
Ausencia total de folículos.
Presencia de pequeños folículos centrales que van a la atresia.
Folículo dominante que crece poco y desaparece.
Folículo luteinizado no roto (LUF).
En estos caso no se produce la ruptura del folículo maduro y por tanto no
hay expulsión del ovocito ni posible fecundación. En la Ecografía se puede
sospechar el diagnóstico por:
Ausencia de líquido en el fondo del saco de Douglas.
Persistencia y crecimiento del folículo (4-5cm de diámetro)
Aparición de los signos de luteinización (pared gruesa y dentada,
ecos internos).
Asociación frecuente con la endometriosis.
Ovulación en los anticonceptivos orales.
El aspecto varía con el tipo de estroprogestágenos que se emplean.
Con las píldoras normodosificadas no se ve ningún folículo.
Con las píldoras minidosificadas se ve un aspecto multifolicular sin
folículo predominante.
Con los microprogestágenos lo que se altera es el moco cervical y a
veces hay ciclos ovulatorios.
PATOLOGÍA OVÁRICA.
Quistes.
Quistes funcionales. Se trata de la exageración de un fenómeno fisiológico
que es la cavitación excesiva de un folículo o de un cuerpo amarillo.
En la Ecografía se observa:
Quistes con un tamaño inferior a 6cm, aunque a veces puede llegar
hasta 10cm
Pared regularmente fina aunque a veces gruesa
Contenido anecogénico salvo cuando hay hemorragia intraquística
Forma redondeada
Desaparece espontáneamente o con tratamiento inhibidor (entre 1 y 3
meses). Se reconocen las siguientes variedades:
Quistes foliculares o foliculínicos. Presentan las características
ecográficas de un gran folículo.
Contenido líquido anecoico.
Forma redondeada.
Pared muy fina.
Ausencia de tabiques o vegetaciones.
Tamaño variable hasta 5 ó 10cm.
Se puede visualizar el ovario residual que a veces se invagina y
simula un coágulo.
Quistes luteínicos. Hay tres variantes:
En su forma habitual tiene un tamaño entre 3 y 6cm, de localización
centro ovárica, con la pared gruesa y ecos finos internos. Simula a un
quiste endometriósico.
En su forma gravídica se trata de un cuerpo amarillo gravídico con
un tamaño máximo de unos 3cm. Si es mayor de 6cm debe
evolucionarse al comienzo del 2do trimestre en que debe
desaparecer.
En su forma de quiste hemorrágico del cuerpo amarillo, la sangre se
explica por la gran vascularización de la pared.
Estos quistes luteínicos se plantean frente a 3 circunstancias:
Hay un quiste conocido que aumenta rápidamente de volumen, con
engrosamiento de la pared y aparición de ecos internos.
La hemorragia es reciente y el quiste lleno de sangre es
aparentemente sólido confundiéndose con un tumor ovárico. Las
modificaciones que sufre la sangre hacen sospechar el diagnóstico
Un retraso menstrual se asocia frecuentemente a un quiste
hemorrágico y de ahí que se confunda con un embarazo extrauterino
o un hematosalpinx.
Quistes foliculares luteinizados. Están relacionados con la transformación
(sin rotura) de quistes foliculares en quistes luteínicos. Se trata, mas bien,
de una hiperplasia tecal, mas que una verdadera luteinización. Estos quistes
pueden ser únicos (síndrome de LUF), o múltiples y secundarios a una
estimulación ovárica por exceso de HCG durante el embarazo (molar) o en
el curso de tratamiento por inductores. Casi siempre son bilaterales y de
gran tamaño.
Ovarios poliquísticos. Hay dos variedades: ovarios micropoliquísticos y
macropoliquísticos.
Los primeros predominan entre los 15 y 30 años, no se asocian con
afecciones ginecológicas ni quirúrgicas y se consideran de naturaleza
endocrina o iatrogénica. Son frecuentes el exceso de peso, las alteraciones
menstruales, los dolores pélvicos, el hirsutismo y la infertilidad. La
evolución es lenta y regular.
Los ovarios macropoliquísticos predominan entre los 25-40 años, hay
antecedentes de infecciones ginecológicas o cirugía, las alteraciones
menstruales son mas tardías, siendo raros los dolores pélvicos y el
hirsutismo. La infertilidad es frecuente y la evolución es brusca.
El aspecto Ecográfico varía en estas dos variedades:
En la forma micropoliquística el tamaño de los ovarios es mayor de
4cm, de forma globular, visualizándose los quistes redondos por lo
general mas de 8 por cada ovario y con un tamaño que oscila entre 2
y 6mm.
En la forma macropoliquística los ovarios son muy grandes y
asimétricos y hay múltiples quistes de diferente tamaño, por lo
general mayores de 15mm.
El diagnóstico diferencial hay que hacerlo con los quistes dermoides
bilaterales, endometriosis ovárica, ovarios normales al inicio de la fase
folicular y los ovarios en el curso de la ingestión de las minipíldoras.
Quistes orgánicos y tumores ováricos.
Quistes dermoides. Constituyen alrededor del 15% de los tumores
ováricos, predominando en mujeres jóvenes y frecuentemente bilaterales.
Se caracterizan por un contenido variable de tejidos ectodérmicos mas o
menos diferenciados constituidos por piel, pelo, dientes, cartílagos, etc.
asociados a un componente líquido, mas o menos aceitoso, lo que provoca
una ecoestructura ecogénica y homogénea. Puede persistir parte del
parénquima ovárico funcional capaz de producir folículos o quistes
funcionales. Se pueden individualizar las siguientes variedades
anatomoecográficas:
Inclusiones dermoides intraováricas. El ovario es de tamaño
normal con un nódulo sólido pequeño e hiperecogénico rodeado del ovario
normal. Se sospecha frente a un quiste dermoide unilateral y un pequeño
nódulo en el ovario contralateral.
Formas predominantemente líquidas. Se trata de un quiste
anecoico con formación polipoidea en la pared y que es hiperecogénico. El
aspecto interior del quiste varía con su contenido siendo algo mas
ecogénico cuando es de tipo aceitoso y muy ecogénico si el líquido es
sebáceo y espeso.
Formas mixtas. Hay una mezcla de componentes líquidos, sebáceos
y sólidos asociados a calcificaciones con formación de Sa.
Formas predominantemente sólidas. Hay predominio de los
componentes sólidos pero desorganizados. Se evidencia una zona
compacta, redondeada y bastante regular rodeada parcialmente por un
anillo periférico anecoico.
Formas sólidas puras. Son difíciles de diagnosticar con la Ecografía
y se pueden confundir con los gases intestinales aunque no gozan de la
movilidad de estas últimas.
Formas equívocas. Se tratan de casos raros de quistes dermoides
que por su aspecto sugieren un quiste seroso o seropapilar.
Formas malignas. Por lo general se tratan de tumores embrionarios
inmaduros o mixtos con un pobre pronóstico.
Quistes de retención y quistes funcionales. Dentro de este grupo
incluimos los quistes foliculares, luteínicos, del cuerpo luteo, los quistes
endometriales y la enfermedad poliquística ovárica.
Tumores serosos benignos y malignos.
Cistoadenomas serosos y seropapilares. Son tumores desarrollados a
expensas del epitelio germinal. Es la variedad anatómica mas frecuente y
representa aproximadamente el 20% de los tumores benignos del ovario y
el 80% de los malignos. La forma mas común de tumores del epitelio
germinal es el Cistoadenoma que puede transformarse en un
Cistoadenocarcinoma en el 20 al 30% de los casos. Dentro de este grupo de
tumores del epitelio germinal se incluyen también los tumores
endometrioides que predominan en las mujeres por encima de los 70 años y
por lo general con un mal pronóstico.
El aspecto Ecográfico de estos tumores se ha dividido en las siguientes
variedades:
Formas quísticas uniloculares. Se presentan como lesiones
quísticas redondeadas u ovales de contornos finos y regulares, Con un
contenido anecoico o finamente ecogénico difíciles de diferenciar de un
quiste funcional y que pueden llegar a medir hasta 10cm de diámetro.
Formas quísticas multiloculares. Son muy parecidos a los
anteriores y se ven tabiques finos y regulares que se engruesan en las zonas
de entrecruzamiento de los tabiques.
Formas mixtas. Son parecidos al anterior pero se visualizan
vegetaciones dentro de los quistes en forma de nódulos pequeños, difíciles
de observar o mas extensas de aspecto digitiforme.
Formas semisólidas o semilíquidas. No es mas que la evolución de
la forma anterior en que las vegetaciones empiezan a llenar al quiste
tomando un aspecto complejo.
Formas sólidas puras. Es el período final de la invasión de las
vegetaciones y en el cual aparece una masa ecogénica y heterogénea sin
características específicas.
Tumores mucinosos benignos y malignos.
Cistoadenomas mucinosos.
Son tumores que derivan también del revestimiento epitelial y por lo
común son benignos. Constituyen alrededor del 20% de los tumores
benignos del ovario y el 17% de los tumores malignos. Predominan en la
mujer entre 30-60 años, frecuentemente unilaterales y por lo general de
gran tamaño.
En la Ecografía se pueden identificar diferentes variedades.
Forma de quistes simple unilocular. Esta variedad es menos
frecuente que en los quistes serosos. Su contorno es muy regular, son
redondeados y su contenido es un líquido espeso finamente ecogénico muy
difíciles de diferenciar de un quiste endometrial simple.
Forma de quiste multiloculado. Es la variedad mas frecuente y los
tabiques son mas numerosos que en los quistes serosos. Son de gran
tamaño, bien delimitados con múltiples tabiques en su interior, que por lo
general son gruesos, tomando un aspecto en panal de abejas.
Forma anárquica. Se sustraen a los patrones clásicos, muchas veces
con un contenido mixto lo que depende del grosor de los tabiques, de las
vegetaciones endoquísticas, de las áreas gelatinosas y de los fenómenos
hemorrágicos.
Se ha tratado de evaluar las características de benignidad o malignidad de
estas lesiones existiendo 3 tipos de criterios.
Criterios intrínsecos. Estos criterios se aplican con justeza en las
lesiones serosas y seropapilares aunque son desconcertantes en las lesiones
seudomucinosas. Entre los criterios intrínsecos está: la mayor o menor
complejidad de la estructura interna del quiste como pueden ser las
vegetaciones, tabiques, etc.
Criterios locorregionales. Se aplican a ambas variedades y se
valorará la existencia o no de adherencias intestinales o peritoneales al
tumor que pueden provocar angulaciones o disposición cuadrangular de los
mismos. También hay que valorar el contorno de los tumores, su relación
con las vísceras vecinas y el grado de movilidad.
Criterios a distancia. Se debe valorar la presencia o no de ascitis
que no siempre es sinónimo de malignidad. Deben investigarse los riñones,
el hígado y el peritoneo, sobre todo en el estudio de la región
diafragmática.
La existencia de tumores limítrofes es bien conocida y en estos casos la
Ecografía es poco útil para un diagnóstico específico.
Se acepta que todo tumor sólido o mixto del ovario > 3cm debe
considerarse como maligno.
Tumores del estroma ovárico. La mayoría son productores de hormonas,
siendo los más frecuentes los tumores de las células granulosas y de las
células tecales (tecomas). Cerca del 25% de estos tumores sufren
transformación maligna, por lo general en la 7ma década de la vida.
En la Ecografía se comportan como tumores sólidos, usualmente
unilaterales con áreas quísticas por necrosis, llegando a adquirir gran
tamaño.
Hay otros tumores del estroma más raros, como el arrenoblastoma que
produce andrógenos y provocan virilización en la mujer entre los 20 y 30
años de edad. Se trata de una lesión unilateral, pequeña con componentes
quísticos.
Otra forma, aún más rara es el gonadoblastoma, que también provoca
masculinización. Esta última lesión se calcifica, lo que facilita el
diagnóstico, casi siempre son unilaterales y benignos. Hay otra variedad,
mucho más rara, que son los tumores hipernefroides masculinizantes, que
pueden provocar un cuadro de hipertiroidismo y sufrir transformaciones
malignas.
Tumores de las células germinales. En este grupo se incluyen a los
disgerminomas que predominan en la 2da y 3ra década y que provocan
grandes metástasis ganglionares y los teratomas malignos que muestran
tendencia a la infiltración y a la metástasis precoz.
Quiste endometriósico y cáncer endometrioide. La endometriosis se
define por la existencia de focos endometriales ectópicos que se conducen
como autoinjertos espontáneos o úteros en miniatura. A menudo se
presentan a nivel peritoneal en forma nodular o infiltrante que escapan a la
Ecografía. Los localizados al ovario pueden tener aspecto quístico y
detectarse con la Ecografía.
Los cánceres endometrioides reproducen histológicamente el aspecto de un
adenocarcinoma endometrial. Su localización ovárica puede ser resultado
de la propagación de un adenocarcinoma endometrial o más raramente de
la degeneración maligna de una endometriosis ovárica. Su frecuencia es
aproximadamente igual que el los cistoadenocarcinoma seudomucinoso.
Se han descrito dos variedades ecoanatómicas:
Forma de ecoestructura simple. Son los más frecuentes en forma
de quistes ováricos de tamaño variable, raramente muy grandes, bilaterales
o únicos, con una cápsula gruesa y una forma vagamente cuadrangular, y
un contenido ecogénico y homogéneo.
Forma de ecoestructura compleja. Es producto de las hemorragias
intraquísticas sucesivas, lo que da un patrón anárquico, difícil de
diferenciar de otros tumores.
Los criterios de malignidad, local o a distancia, son difíciles de evaluar,
sobre todo por el polimorfismo de algunas lesiones benignas, aunque la
presencia de una estructura anárquica siempre es inquietante.
Otros tumores ováricos sólidos. Fibromas. Los fibromas ováricos
representan el 3% de las masas ováricas. Por lo general se trata de una
masa grande, sólida, poco ecogénica asociada con ascitis a pesar de su
benignidad.
Adenocarcinomas indiferenciados. Tiene la misma frecuencia (17%) que
los carcinomas mucoides y los endometrioides. Se tratan de tumoraciones
sólidas homogéneas o heterogéneas y bastante ecogénicas, capaces de
producir metástasis peritoneales calcificadas.
Tumores de Krukenberg. Constituyen entre el 1% y el 2% de los tumores
del ovario y se tratan de metástasis ováricas de un tumor epitelial glandular,
por lo general digestivo.
Síndrome de Démons-Meigs. Asocia un tumor benigno del ovario con
ascitis y derrame pleural.
Procesos inflamatorios.
El aparato genital femenino se divide en dos partes; una porción baja,
normalmente séptica y otra alta (útero y trompa) normalmente aséptica.
Entre ambas partes el endocérvix forma una barrera bastante eficaz contra
los gérmenes. La infección genital alta es casi siempre de origen
ascendente y la secuencia infecciosa habitual es la siguiente; endocervicitis,
endometritis, salpingitis y pelviperitonitis.
La salpingitis, esquemáticamente, presenta tres fases diferentes; una fase
aguda, la formación de un piosálpinx con una trompa distendida por pus y
finalmente el hidrosálpinx que es una secuela del anterior, y que puede
variar desde una trompa discretamente dilatada y flexible hasta una trompa
quística con más de 15cm de diámetro. La infección del ovario, casi
siempre asociada a un piosálpinx, es el resultado de un absceso de un quiste
funcional o de una infección secuelar de los ovarios, rodeado de
adherencias.
Por su parte la pelviperitonitis acompaña frecuente a la infección tubárica y
se manifiesta por un derrame purulento en el fondo del saco de Douglas.
Salpingitis. Hay dos criterios Ecográficos que sugieren el origen tubárico
de una masa pélvica: la forma y la orientación. La trompa infestada se sitúa
por debajo y detrás del útero, tomando un aspecto de morcilla alargada que
se va dilatando de manera progresiva hacia la periferia, con presencia de
uno o varios pliegues. En la fase aguda, la Ecografía es poco útil y suele
manifestarse por una pequeña colección líquida poco específica. En la fase
de piosálpinx la trompa dilatada presenta el patrón descrito anteriormente
con un contenido líquido y ecogénico, a veces con sedimentación y mayor
cantidad de líquido pélvico. Este patrón no siempre es el habitual
presentándose frecuentemente como una masa anexial heterogénea y poco
específica. El hidrosálpinx puede escapar al diagnóstico Ecográfico,
aunque posteriormente y cuando adquiere cierto volumen produce
imágenes bilaterales cuya forma y orientación recuerdan al piosálpinx, pero
con un contenido anecoico y con las paredes y pliegues delgados.
Infección ovárica. El absceso ovárico acompaña frecuentemente a la
infección tubárica y se manifiesta en la Ecografía como una imagen
quística, con un contenido de variable ecogenicidad íntimamente unido al
piosálpinx cercano. En las infecciones subagudas o en las secuelas
inflamatorias es frecuente encontrar quistes ováricos funcionales o incluso
ovarios macropoliquísticos.
Infección peritoneal. Puede tratarse de una reacción inflamatoria con
acúmulo de exudado en el fondo del saco de Douglas, que no es específico
de infección, hasta un verdadero absceso en que el contenido es finamente
ecogénico, con sedimentos, difícil de diferenciar de una trompa infestada.
Otras patologías tubáricas
Tumores de la trompa. Son muy raros y casi siempre malignos. En la
Ecografía, y cuando es visible, se produce un hidro o hematosálpinx, a
veces con un contorno irregular. Se han descrito tumores benignos
excepcionales.
Quistes paratubáricos o paraováricos. Son quistes que se desarrollan a
expensas de residuos embrionarios del conducto de Wolff. Existen 2
formas:
Quiste del ligamento ancho, de contenido claro, pared fina que
levanta la trompa y desplaza al ovario del mismo lado y que se modifica
poco en su tamaño.
Hidátide de Morgagni. Es un pequeño quiste seroso muy móvil que
cuelga del pabellón tubárico por un pedículo muy fino. Casi nunca supera
los 10-15mm.
Endometriosis tubárica. Es un diagnóstico muy difícil con la Ecografía,
aunque a veces determinan nódulos en la porción ístmica de la trompa, de
muy pequeño tamaño, y con la misma ecogenicidad del útero.
Torsión del anejo. La torsión de un quiste del ovario se acompaña
frecuentemente de una torsión global de todo el anejo. Otras veces hay
torsiones aisladas de la trompa, casi siempre por patología previa. El
diagnóstico de torsión se puede sospechar con la Ecografía Doppler y se
acompaña de edema, líquido serohemorrágico, trombosis y luego necrosis.
La torsión de un ovario quístico se produce por modificaciones de un
tumor, aumento rápido del tamaño, contenido heterogéneo o hemorrágico,
posición alta y dolor a la palpación sonográfica. La torsión de un ovario
normal se manifiesta por el aumento de volumen, aparición de múltiples
folículos periféricos, unilateral y con un cuadro doloroso agudo. La torsión
de una trompa dilatada provoca edema de la pared, aparición de ecos
internos, en ausencia de un cuadro infeccioso.
Inflamaciones parametriales. La vía de entrada de estas infecciones son a
través de heridas del cuello o de la vagina en el parto o durante la cirugía y
solo de manera excepcional por infecciones intestinales y vesicales. El
exudado puede extenderse por diferentes vías: hacia los planos laterales del
parametrio, hacia el plano dorsal del parametrio, en la grasa que rodea al
cuello de la vejiga o en la grasa perirrectal. Se puede extender por los
músculos psoas o por el espacio retroperitoneal y cuando se absceda puede
drenar espontáneamente en un órgano hueco o en la pared abdominal. La
Ecografía puede ayudar en la localización anatómica de estos espacios,
aunque en el período inicial es difícil diferenciar entre inflamación y tumor.
Você também pode gostar
- (Fisiología) Sistema Reproductor FemeninoDocumento29 páginas(Fisiología) Sistema Reproductor FemeninoMaría Gabriela Pulido Labarca100% (1)
- Fisiología y Anatomia de Los Organos Sexuales Femeninos PDFDocumento59 páginasFisiología y Anatomia de Los Organos Sexuales Femeninos PDFGrecia100% (1)
- Materno InfantilDocumento177 páginasMaterno InfantilRoxana BiancaAinda não há avaliações
- Quistes Fisiológicos de OvarioDocumento14 páginasQuistes Fisiológicos de OvarioJhersonLozanoAinda não há avaliações
- Clase de Mamas y AxilasDocumento32 páginasClase de Mamas y AxilasCarlosEmilioFloresEzcurra100% (1)
- Ecografia TransrectalDocumento64 páginasEcografia Transrectalnicolay orestesovich100% (1)
- Triptico - Ethel AnticonceptivosDocumento2 páginasTriptico - Ethel AnticonceptivosEthel Veronica Gonzales JaraAinda não há avaliações
- 2 Teoria - Ecografia GinecologicaDocumento74 páginas2 Teoria - Ecografia GinecologicaGustavo Bustamante Tuero100% (1)
- 1 Evaluacion de Reproduccion HumanaDocumento3 páginas1 Evaluacion de Reproduccion Humanamonica rodriguez m75% (4)
- Anatomía y Fisiología de La CerdaDocumento6 páginasAnatomía y Fisiología de La CerdaHelen Reyes MiAinda não há avaliações
- 04 Ecografía Del EscrotoDocumento8 páginas04 Ecografía Del Escrotonicolay orestesovichAinda não há avaliações
- Aparato Reproductor Femenino ExpoDocumento16 páginasAparato Reproductor Femenino ExpoJhasmin Ingrid Pacha YujraAinda não há avaliações
- Útero y OvarioDocumento6 páginasÚtero y OvarioFabiola Andreina Lárez BlancoAinda não há avaliações
- Ciclo OvàricoDocumento30 páginasCiclo OvàricoBelkis Carolina Martinez AmadorAinda não há avaliações
- Patologias OvarioDocumento37 páginasPatologias OvarioJessica Maria VillafanaAinda não há avaliações
- GinecologíaDocumento90 páginasGinecologíaAntonio De LorenzoAinda não há avaliações
- PlacentaDocumento29 páginasPlacentainextremus_cayado7754100% (1)
- Ciclo Menstrual LSDDocumento10 páginasCiclo Menstrual LSDEdsonano RgzAinda não há avaliações
- Anatomía Ecográfica de Ovarios - 093556Documento7 páginasAnatomía Ecográfica de Ovarios - 093556Belkis Carolina Martinez AmadorAinda não há avaliações
- Diapo de Quiste OvaricoDocumento27 páginasDiapo de Quiste Ovaricomerly nevenkaAinda não há avaliações
- Ibc III-bloque VulvovaginitisDocumento87 páginasIbc III-bloque VulvovaginitisDaniel EscalanteAinda não há avaliações
- CICLO OVARICO JOSHANA (Autoguardado)Documento37 páginasCICLO OVARICO JOSHANA (Autoguardado)Genesis PerezAinda não há avaliações
- OVOGÉNESISDocumento6 páginasOVOGÉNESISJeph GavilanezAinda não há avaliações
- MAMOPLASTIADocumento39 páginasMAMOPLASTIAmariacalvernia99Ainda não há avaliações
- Introducción A La Anatomía Del Cuello UterinoDocumento18 páginasIntroducción A La Anatomía Del Cuello UterinoIvanncoo0% (1)
- 2.aparato Reproductor Femenino BovinoDocumento10 páginas2.aparato Reproductor Femenino Bovinodiamela nuñezAinda não há avaliações
- Patologías Benignas de OvarioDocumento15 páginasPatologías Benignas de OvarioGilimarAinda não há avaliações
- MamasDocumento19 páginasMamasvidalma RodriguezAinda não há avaliações
- Modificaciones Gravidicas LocalesDocumento28 páginasModificaciones Gravidicas LocalesMikaela ElmigerAinda não há avaliações
- Foliculares QuisteDocumento3 páginasFoliculares QuisteFabian Ramirez HincapiéAinda não há avaliações
- Aparato Genital FemeninoDocumento60 páginasAparato Genital FemeninoPierangelo Briceño ChavezAinda não há avaliações
- Clase Semana 14 - Aparato Reproductor FemeninoDocumento33 páginasClase Semana 14 - Aparato Reproductor FemeninoMarycielo LmAinda não há avaliações
- PlacentaDocumento19 páginasPlacentaRaymar MicrenAinda não há avaliações
- Quistes Ovarios FuncionalesDocumento4 páginasQuistes Ovarios FuncionalesAdrIs Bravo MonteroAinda não há avaliações
- Ciclo SexualDocumento11 páginasCiclo SexualSANCHEZ PADILLA NELLY SARAHIAinda não há avaliações
- Tp-Aparato FemeninoDocumento59 páginasTp-Aparato FemeninoMarcelli DornellesAinda não há avaliações
- Anatomia, Histologia y Semiologia Del Cuello UterinoDocumento14 páginasAnatomia, Histologia y Semiologia Del Cuello Uterinocindy.sandoval8804Ainda não há avaliações
- PLAN de CHARLA EDUCATIVA-Quistes Ováricos y Miomas Uterinos - BorradorDocumento7 páginasPLAN de CHARLA EDUCATIVA-Quistes Ováricos y Miomas Uterinos - BorradorJavier Antonio RuelasAinda não há avaliações
- Endometrio ProgestacionalDocumento10 páginasEndometrio ProgestacionalCarlos Armando Esqueche Angeles100% (1)
- Anatomía y Fisiología de La CerdaDocumento9 páginasAnatomía y Fisiología de La CerdaDeissy PulidoAinda não há avaliações
- Tumores de Ovario I PDFDocumento10 páginasTumores de Ovario I PDFJosema Moura PadillaAinda não há avaliações
- Arf TeoriaDocumento1 páginaArf TeoriaRiver MoralesAinda não há avaliações
- Generalidades Del Sistema Genital FemeninoDocumento13 páginasGeneralidades Del Sistema Genital FemeninoFede AranaAinda não há avaliações
- Femenino - HistologíaDocumento55 páginasFemenino - HistologíaRodrigo CañeteAinda não há avaliações
- Ud 1 Parte 2Documento44 páginasUd 1 Parte 2Ana LopezAinda não há avaliações
- Aparato Reproductor FemeninoDocumento10 páginasAparato Reproductor FemeninoSabrina Rivero FernándezAinda não há avaliações
- Generalidades Del Aparato Genital Femenino OvarioDocumento53 páginasGeneralidades Del Aparato Genital Femenino OvarioLuis Martinez100% (1)
- Quistes Neoplásicos OvariosDocumento10 páginasQuistes Neoplásicos OvariosErick Mares Palafox100% (1)
- Histologia Del Sistema Reproductor Femenino 1Documento13 páginasHistologia Del Sistema Reproductor Femenino 1Jesmi AlemparteAinda não há avaliações
- Clase 5 Guia Grupo 2 !Documento14 páginasClase 5 Guia Grupo 2 !María IsabelAinda não há avaliações
- Clase 5 Guia Grupo 2Documento15 páginasClase 5 Guia Grupo 2María IsabelAinda não há avaliações
- PATOLOGÍA DE CANAL INGUINAL - PediatríaDocumento5 páginasPATOLOGÍA DE CANAL INGUINAL - PediatríagabrielamogollongAinda não há avaliações
- Sistema Genital Femenino IDocumento63 páginasSistema Genital Femenino IValery ArdonAinda não há avaliações
- Resumenes Obstetricia 4to FCM UnlDocumento77 páginasResumenes Obstetricia 4to FCM UnlagostinaAinda não há avaliações
- Aparato Reproductor Femenino Daniel CaamañoDocumento15 páginasAparato Reproductor Femenino Daniel CaamañoDaniel CRAinda não há avaliações
- Cuestionario #19Documento12 páginasCuestionario #19Iean PO82% (17)
- Lesiones Benignas de OvarioDocumento50 páginasLesiones Benignas de OvarioClaudia Rincón StaritaAinda não há avaliações
- Resumen Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital FemeninoDocumento17 páginasResumen Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital Femeninovictoriaetchegoyen123Ainda não há avaliações
- EPITELIODocumento3 páginasEPITELIOJuliana EspinosaAinda não há avaliações
- Patologia de La GestacionDocumento59 páginasPatologia de La GestacionsebasgaravanoAinda não há avaliações
- Histologia Ovarios y TrompasDocumento13 páginasHistologia Ovarios y TrompasMorenaAinda não há avaliações
- Universidad Autónoma de Tlaxcala: Sistema Reproductor FemeninoDocumento40 páginasUniversidad Autónoma de Tlaxcala: Sistema Reproductor FemeninoDavid LopezAinda não há avaliações
- Aparato Reproductor FemeninoDocumento23 páginasAparato Reproductor FemeninoMaritza Lobos HernandezAinda não há avaliações
- Ganglios Abdominaes TextoDocumento6 páginasGanglios Abdominaes Textonicolay orestesovichAinda não há avaliações
- BazoDocumento5 páginasBazonicolay orestesovichAinda não há avaliações
- 01 Bazo Texto 1Documento10 páginas01 Bazo Texto 1nicolay orestesovichAinda não há avaliações
- 02 Texto VejigaDocumento2 páginas02 Texto Vejiganicolay orestesovichAinda não há avaliações
- Ganglios Abdominaes TextoDocumento6 páginasGanglios Abdominaes Textonicolay orestesovichAinda não há avaliações
- 03 Texto RetroperitoneoDocumento21 páginas03 Texto Retroperitoneonicolay orestesovichAinda não há avaliações
- Texto Consideraciones Ética en Diagnóstico PrenatalDocumento5 páginasTexto Consideraciones Ética en Diagnóstico Prenatalnicolay orestesovichAinda não há avaliações
- 03 Páncreas TextoDocumento12 páginas03 Páncreas Textonicolay orestesovichAinda não há avaliações
- Liquido AmnioticoDocumento7 páginasLiquido Amnioticonicolay orestesovichAinda não há avaliações
- Tablas Percentil de Peso Fetal Por Sem y CADocumento2 páginasTablas Percentil de Peso Fetal Por Sem y CAnicolay orestesovichAinda não há avaliações
- 02 Vías Biliares TextoDocumento7 páginas02 Vías Biliares Textonicolay orestesovichAinda não há avaliações
- Texto ObstetriciaDocumento35 páginasTexto Obstetricianicolay orestesovichAinda não há avaliações
- MEDICIONES EN US Y FISICA IngDocumento16 páginasMEDICIONES EN US Y FISICA Ingnicolay orestesovichAinda não há avaliações
- 03 Mamas 2Documento8 páginas03 Mamas 2nicolay orestesovichAinda não há avaliações
- 01 Texto Cavidad PeritonealDocumento21 páginas01 Texto Cavidad Peritonealnicolay orestesovichAinda não há avaliações
- 02 Texto GSRDocumento7 páginas02 Texto GSRnicolay orestesovichAinda não há avaliações
- 01 Eco de La Tiroides y ParatiroidesDocumento11 páginas01 Eco de La Tiroides y Paratiroidesnicolay orestesovichAinda não há avaliações
- 01 Texto RiñonDocumento26 páginas01 Texto Riñonnicolay orestesovichAinda não há avaliações
- 02 Texto VejigaDocumento2 páginas02 Texto Vejiganicolay orestesovichAinda não há avaliações
- 01 Texto Eco Ginec I UteroDocumento8 páginas01 Texto Eco Ginec I Uteronicolay orestesovichAinda não há avaliações
- Lesiones Del CuelloDocumento5 páginasLesiones Del Cuellonicolay orestesovichAinda não há avaliações
- 03 Páncreas TextoDocumento12 páginas03 Páncreas Textonicolay orestesovichAinda não há avaliações
- Textos TesticulosDocumento22 páginasTextos Testiculosnicolay orestesovichAinda não há avaliações
- VesiculaDocumento11 páginasVesiculanicolay orestesovichAinda não há avaliações
- MEDICIONES EN US Y FISICA IngDocumento16 páginasMEDICIONES EN US Y FISICA Ingnicolay orestesovichAinda não há avaliações
- Higado TextoDocumento24 páginasHigado Textonicolay orestesovichAinda não há avaliações
- Seminograma y Cultivo Semen PDFDocumento1 páginaSeminograma y Cultivo Semen PDFJL TPAinda não há avaliações
- Imagenes OrganologíaDocumento24 páginasImagenes OrganologíaRayen Ruiz-Tagle RodriguezAinda não há avaliações
- Varicocele y Atrofia TesticularDocumento7 páginasVaricocele y Atrofia TesticularCatalina RuizAinda não há avaliações
- Ciclo MenstrualDocumento3 páginasCiclo MenstrualCleverPerez100% (1)
- Morfofisiologia Del Utero/prolapso UterinoDocumento2 páginasMorfofisiologia Del Utero/prolapso UterinoAngelik Velez0% (1)
- Dolor PélvicoDocumento27 páginasDolor PélvicoJesusChumbipumaAinda não há avaliações
- Aparato Reproductor Femenino y MasculinoDocumento3 páginasAparato Reproductor Femenino y MasculinoSteven RivadeneiraAinda não há avaliações
- Hipospadid PDFDocumento17 páginasHipospadid PDFAbdi OlivaAinda não há avaliações
- Aparato Reproductor MasculinoDocumento2 páginasAparato Reproductor MasculinoSandra Perez100% (1)
- Aparato ReproductorDocumento3 páginasAparato ReproductorAylin CruzAinda não há avaliações
- Planificacion Familiar 2021Documento68 páginasPlanificacion Familiar 2021iran montanAinda não há avaliações
- Aparato Reproductor FemeninoDocumento13 páginasAparato Reproductor FemeninovepsaniaAinda não há avaliações
- Semiologia RenalDocumento56 páginasSemiologia RenalDanilo Serafico cervantesAinda não há avaliações
- Aparato Reproductor MasculinoDocumento17 páginasAparato Reproductor MasculinoGerson Sanchez chuvéAinda não há avaliações
- Cáncer deDocumento1 páginaCáncer deManuel HinostrozaAinda não há avaliações
- Papanicolaou y Toma de Muestra DIRIS LS - OdpDocumento54 páginasPapanicolaou y Toma de Muestra DIRIS LS - OdpJancarlos Cesar CondorAinda não há avaliações
- Características Del Aparato Reproductor Masculino y FemeninoDocumento2 páginasCaracterísticas Del Aparato Reproductor Masculino y FemeninoEsmeralda ParkerAinda não há avaliações
- Manual His Cancer 2020Documento4 páginasManual His Cancer 2020Fredy FernandezAinda não há avaliações
- Primera Semana de DesarrolloDocumento27 páginasPrimera Semana de DesarrolloJackeline ValdiviaAinda não há avaliações
- Calculadora de La Ovulación y Días Fértiles de La MujerDocumento1 páginaCalculadora de La Ovulación y Días Fértiles de La MujerStanley GallegosAinda não há avaliações
- Cirugia Pediatrica 2do SeminarioDocumento21 páginasCirugia Pediatrica 2do SeminarioKristel SarmientoAinda não há avaliações
- Ciclo OváricoDocumento16 páginasCiclo OváricobrunoadonAinda não há avaliações
- Clase 29. Fisiopatología Del Sistema Reproductor Femenino y MasculinoDocumento39 páginasClase 29. Fisiopatología Del Sistema Reproductor Femenino y MasculinoBELEN HERREROS RICHARDAinda não há avaliações
- Sistema Reproductor Masculino PDFDocumento45 páginasSistema Reproductor Masculino PDFKatherine Naysha Zorrilla GuzmanAinda não há avaliações
- Amor Curativo A Través Del TaoDocumento6 páginasAmor Curativo A Través Del TaoAnabel TelloAinda não há avaliações
- Ecografia Clinica en Patologia Escrotal y Testicular en Ninos y AdolescentesDocumento65 páginasEcografia Clinica en Patologia Escrotal y Testicular en Ninos y AdolescentesDick Jerzy Salazar FranciaAinda não há avaliações