Escolar Documentos
Profissional Documentos
Cultura Documentos
Apuntes-Sistema Respiratorio 2016-1
Enviado por
valeria hdezTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Apuntes-Sistema Respiratorio 2016-1
Enviado por
valeria hdezDireitos autorais:
Formatos disponíveis
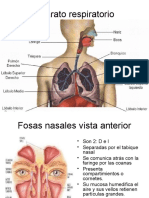
FISIOLOGÍA DEL APARATO RESPIRATORIO
1. FUNCIONES DEL APARATO RESPIRATORIO
Proporcionar oxígeno al organismo
Ser la vía de eliminación del CO2
Eliminar indirectamente hidrogeniones mediante la eliminación del CO2, contribuyendo así al mantenimiento del pH de los líquidos corporales
Producir el factor surfactante (tensioactivo) pulmonar
Funciones metabólicas: conversión de angiotensina I en angiotensina II, metabolismo de las prostaglandinas
2. MECÁNICA DE LA RESPIRACIÓN
INSPIRACIÓN:
• Fase del ciclo respiratorio durante la cual se desplaza aire desde el ambiente hasta los pulmones.
• El aire ingresa a los pulmones cuando la presión intra-alveolar (alveolar o pulmonar) tiene un valor inferior al de la presión
atmosférica (presión pulmonar negativa) y la glotis se encuentra abierta.
• La presión alveolar adquiere un valor inferior a la atmosférica al expandirse los pulmones.
• Fisiológicamente, los pulmones se expandan mediante la expansión de la caja torácica.
• La expansión de la caja torácica se logra mediante la contracción de los músculos inspiratorios (diafragma, intercostales
externos, esternocleidomastoideos, serratos anteriores y escalenos). La cantidad de músculos que se contraiga y la fuerza
desarrollada por ellos, determina el grado de expansión de la caja torácica y por lo tanto, de los pulmones. La duración de la
expansión depende de la duración de la estimulación ejercida por las neuronas motoras.
• Al contraerse, el diafragma se desplaza caudalmente, lo que provoca aumento de la longitud antero-posterior del tórax y
subsecuentemente de los pulmones.
• La contracción de los músculos intercostales externos provoca el desplazamiento de las costillas hacia afuera lo que aumenta el
diámetro ventro-dorsal del tórax y los pulmones
• La contracción de los músculos inspiratorios es desencadenada por la estimulación ejercida por las neuronas eferentes
somáticas o motoras que los inervan, mediante la liberación de acetilcolina y la unión de ésta a los receptores colinérgicos
nicotínicos presentes en las células musculares de dichos músculos esqueléticos.
• Las neuronas motoras que inervan a los músculos respiratorios forman parte de diversos nervios, por ejemplo, neuronas del
nervio frénico que inervan al diafragma y neuronas de nervios intercostales que inervan los músculos intercostales.
• La actividad (desarrollo de potenciales de acción) de las neuronas motoras es regulada por neuronas del centro respiratorio
ubicado a nivel del bulbo raquídeo (control automático o involuntario) y por neuronas de la corteza cerebral (control
voluntario).
• La actividad de las neuronas del centro respiratorio es influida por señales provenientes de los quimiorreceptores centrales y
periféricos, receptores de estiramiento de los pulmones, receptores de irritación de las vías respiratorias, mecanorreceptores
de articulaciones y músculos esqueléticos, diversos centros encefálicos, entre otros.
ESPIRACIÓN:
• Fase del ciclo respiratorio durante la cual se presenta el desplazamiento de aire desde los pulmones hasta el ambiente.
• La salida de aire se presenta cuando la presión alveolar o pulmonar es mayor que la presión atmosférica (presión pulmonar
positiva) y la glotis se encuentra abierta.
• La presión pulmonar aumenta mediante la retracción de los pulmones.
• La retracción de los pulmones se debe a su retracción elástica y a la retracción de la caja torácica. Los pulmones exhiben
retracción elástica debido a la presencia de tejido elástico (elastina y colágeno) en su parénquima.
• En reposo, en varias especies animales, la retracción de caja torácica generada por la relajación de los músculos inspiratorios es
suficiente para que se dé la espiración, por lo que NO es necesaria la contracción de los músculos espiratorios (espiración
pasiva). Sin embargo, en el caballo, aún en reposo, la espiración se presenta con contracción de los músculos espiratorios, por
lo que en esta especie la espiración es activa.
• La espiración profunda o enérgica, como la que se desarrolla durante el ejercicio, requiere de la contracción de los músculos
espiratorios (espiración activa).
• Son músculos espiratorios los intercostales internos y los abdominales: rectos, oblicuos internos y externos y transversos.
FACTOR SURFACTANTE (TENSIOACTIVO) PULMONAR
Las células alveolares tipo 2 o neumocitos 2 producen el surfactante pulmonar que es un compuesto tensioactivo que reduce la tensión superficial del
interior de los alvéolos. Uno de sus componentes principales es la dipalmitoil lecitina. La producción de cantidades adecuadas de este compuesto
permite a los pulmones mantener su capacidad de retracción elástica pero sin que se desarrolle colapso pulmonar, esto es, el surfactante pulmonar es
uno de los factores que EVITA el colapso pulmonar. En el feto, al final de la gestación, su producción es estimulada por los glucocorticoides y
generalmente los animales que nacen prematuramente no producen cantidades suficientes, lo que provoca insuficiencia respiratoria que puede derivar
en la muerte.
VOLUMENES DE VENTILACIÓN O RESPIRATORIOS
Volumen corriente (VC), circulante, de ventilación pulmonar o respiratorio
• Es el volumen de aire inspirado (que ingresa al aparato respiratorio) o espirado (que sale del aparato respiratorio) durante un ciclo
respiratorio normal.
Elaboró: Dra. María del Carmen Frías Domínguez 1
Frecuencia respiratoria (FR)
• Corresponde al número de ciclos respiratorios desarrollados durante un minuto.
Volumen de ventilación minuto (VVM)
• Es el volumen de aire inspirado o espirado durante un minuto. Es igual al VC multiplicado por la FR.
Volumen del espacio muerto (VEM)
• Es la parte del volumen corriente que se queda en las vías de conducción y por lo tanto, no llega a la zona de difusión de los
gases (nivel alveolar)
Volumen de ventilación alveolar (VA)
• Es la parte del volumen corriente que llega a la zona de difusión de los gases (nivel alveolar)
Volumen de ventilación alveolar minuto (VVAM, VAM)
• Es el volumen de aire inspirado durante un minuto que llega a la zona de difusión de los gases.
• Es igual al VC menos el VEM multiplicado por la FR.
3. DIFUSIÓN DE GASES A NIVEL ALVEOLAR
• La difusión de los gases a través de las distintas barreras que atraviesan, tanto a nivel alveolar como tisular, se lleva
a cabo mediante difusión simple; NO se requiere de transportadores y NO ES propiamente un intercambio ya que
cada gas difunde de manera independiente de la difusión del otro
• La difusión neta de cada gas es a favor de su gradiente de presión (a nivel alveolar, gradiente de presión entre el
alveolo y la sangre de los capilares alveolares)
• Adicionalmente la difusión del gas depende del grosor de la barrera (que de manera normal a nivel alveolar tiene un
grosor de alrededor de 1 micra), del área de difusión, de la solubilidad del gas y de su peso molecular
Imagen que muestra la Sentido de la difusión
barrera alvéolo-capilar, se neta del oxígeno y del
aprecia una pequeña bióxido de carbono a
porción de un alvéolo y nivel alveolar
de un vaso sanguíneo
Elaboró: Dra. María del Carmen Frías Domínguez 2
• Toda vez que la presión del O2 en la sangre que llega a los capilares alveolares (sangre venosa) es menor que la
presión del O2 en los alvéolos, se presenta una difusión neta de oxígeno de los alvéolos a la sangre. Por el contrario,
la sangre que llega a los capilares alveolares tiene una presión de CO2 mayor que la presión de este gas en los
alvéolos, por lo que la difusión neta de CO2 es de la sangre a los alvéolos.
La difusión del O2 y del CO2 a nivel alveolar y tisular determinan los siguientes parámetros sanguíneos:
Característica Sangre arterial Sangre venosa
Presión de O2 Mayor que la de la sangre venosa (100 mmHg) Menor que la de la sangre arterial (40 mmHg)
Saturación de la hemoglobina
(% de sitios de unión ocupados 97.5 % 75 %
por O2)
Mayor que el de la sangre venosa Menor que el de la sangre arterial
Contenido de O2
(aproximadamente 20 ml/100 ml de sangre) (aproximadamente 15 ml/100 ml de sangre)
Menor que la de la sangre venosa
Presión de CO2 Mayor que la de la sangre arterial (46 mmHg)
(40 mmHg)
Mayor que el de la sangre venosa Menor que el de la sangre arterial
pH
7.4-7.45 7.35-7.4
4. TRANSPORTE DE O2 Y CO2 EN LA SANGRE
Transporte de oxígeno
Disuelto. Por cada mmHg de presión de O2 en la sangre se disuelven 0.003 ml de éste en 100 ml (decilitro, dl), por lo tanto, a una
presión de 100 mmHg se encuentran 0.3 ml de O2 disueltos en cada 100 ml de sangre
Unido a la hemoglobina. Cuando todos los sitios de unión para el oxígeno en la hemoglobina (Hb) están ocupados por dicho gas,
se unen 1.34 ml de O2 a cada gramo de Hb, considerando una concentración de Hb de 15 gramos por decilitro de sangre,
tendríamos 20.1 ml de O2 unido a la Hb/dl.
Con base en lo anterior, en la sangre arterial aproximadamente un 1.5% del O2 se encuentra disuelto en el plasma, mientras que,
el 98.5% restante se encuentra dentro de los eritrocitos, unido a la Hb. En términos generales, a nivel de los capilares tisulares,
sale de la sangre aproximadamente un 25% del oxígeno presente en la misma, por lo que la mayor cantidad del oxígeno que sale
al espacio intersticial, es oxígeno que llega a los capilares unido a la Hb. En otras palabras, gran parte del oxígeno que utilizan las
células llega a ellas gracias a su unión a la Hb, de donde se desprende la importancia fisiológica de la misma y las graves
consecuencias que puede tener la alteración del transporte de oxígeno por este componente de los eritrocitos.
Transporte de dióxido de carbono
Disuelto en el plasma. El CO2 es aproximadamente 24 veces más soluble que el O2 en el plasma, lo que determina que, en
comparación con el oxígeno, una mayor cantidad de CO2 pueda ser trasportado disuelto en el plasma.
Unido a las proteínas plasmáticas
Unido a la hemoglobina
En forma de bicarbonato
El CO2 reacciona con el agua para formar ácido carbónico. Esta reacción de hidratación es catalizada por la enzima anhidrasa
carbónica, la cual se encuentra en los eritrocitos, el encéfalo, las células de los túbulos de las nefronas, etc. El ácido carbónico
también se forma en el plasma, pero en cantidades pequeñas debido a la ausencia de la anhidrasa carbónica. Determinadas
cantidades de ácido carbónico se disocian, dando lugar a la formación de hidrogeniones y bicarbonato.
H2O + CO2 H2CO3 H+ (hidrogeniones) + HCO3- (bicarbonato)
(Ácido carbónico)
Elaboró: Dra. María del Carmen Frías Domínguez 3
5. DIFUSIÓN DE O2 Y CO2 EN LOS CAPILARES TISULARES (TEJIDOS)
1. A nivel de los capilares titulares se presenta una difusión neta de O2 de los capilares al espacio intersticial y de éste, al interior
de las células
2. La difusión neta del CO2 se da del interior de las células al espacio intersticial y de ahí al interior de los capilares sanguíneos
6. DISMINUCIÓN DE LA DIFUSIÓN DE O2 y CO2 A NIVEL ALVEOLAR
La difusión de los gases a nivel alveolar puede disminuir por diversas alteraciones o enfermedades respiratorias, como la
obstrucción de los conductos respiratorios (por ejemplo en el asma, la bronquitis, la producción excesiva de moco), la obstrucción de
la circulación pulmonar (embolia pulmonar), edema pulmonar, inflamación del epitelio alveolar (neumonía), fibrosis pulmonar, etc.
Por otra parte, la difusión de oxígeno del alveolo a la sangre, disminuye cuando la presión de este gas en el aire inspirado disminuye,
como cuando el animal se ubica a grandes altitudes (a mayor altitud menor presión atmosférica, lo que determina una menor
presión del O2 en el aire y con ello, una menor presión del O2 a nivel alveolar, lo que disminuye el gradiente alvéolo-capilar de
oxígeno)
La disminución de la difusión de O2 de los alvéolos a los capilares provoca disminución de la presión arterial de O2
La disminución de la difusión CO2 de los capilares a los alvéolos, provoca aumento de la presión arterial de CO2 y el aumento de la
presión arterial de CO2 provoca disminución del pH arterial
7. EFECTO DEL CAMBIO DE LA VENTILACIÓN ALVEOLAR (PULMONAR) SOBRE LAS PRESIONES SANGUÍNEAS DE O2 Y CO2 Y
SOBRE EL pH
Si la ventilación pulmonar aumenta aumenta la presión arterial de O2
disminuye la presión arterial de CO2
aumenta el pH arterial
Si la ventilación pulmonar disminuye disminuye la presión arterial de O2
aumenta la presión arterial de CO2
disminuye el pH arterial
8. REGULACIÓN DE LA VENTILACIÓN PULMONAR
Los animales presentan en reposo y en distintas condiciones (como durante el ejercicio), una frecuencia respiratoria y un volumen de
ventilación pulmonar (volumen corriente) que permiten abastecer las necesidades de oxígeno y eliminar el dióxido de carbono
producido. Cuando por alguna razón los niveles de estos gases en la sangre o el pH, no son los normales, se estimula o reduce la
ventilación lo que tiende a corregir la alteración. Así,
Si la presión arterial de O2 DISMINUYE, se INCREMENTA LA VENTILACIÓN, lo que se logra mediante aumento de la frecuencia
respiratoria y la profundidad de la respiración (lo que aumenta el volumen corriente). Este aumento de la ventilación que implica
la entrada de una mayor cantidad de aire a los pulmones y por lo tanto de oxígeno, genera que una mayor cantidad de oxígeno
ingrese a la sangre. En medida de lo posible estas acciones corrigen la disminución de la presión arterial de O2
Por el contrario, si la presión arterial de O2 AUMENTA, se REDUCE LA VENTILACIÓN
Si la presión arterial de CO2 AUMENTA, se INCREMENTA LA VENTILACIÓN, lo que implica que una mayor cantidad de aire entra y
sale del aparato respiratorio en un determinado tiempo permitiendo que una mayor cantidad de CO2 sea eliminado de los
alveolos y con ello, de la sangre, lo que a su vez, disminuye la presión de este gas en la sangre. En medida de lo posible estas
acciones corrigen la alteración o la minimizan
Por el contrario, si la presión arterial de CO2 DISMINUYE, se REDUCE LA VENTILACIÓN
Si el pH arterial DISMINUYE (ACIDOSIS), se INCREMENTA LA VENTILACIÓN, lo que genera una mayor eliminación de CO2, lo que a
+
su vez disminuye la formación de H2CO3 y por lo tanto de H . De esta manera al aumentar la eliminación de CO2 se incrementa el
pH. En medida de lo posible estas acciones corrigen la disminución del pH
Por el contrario, si el pH arterial AUMENTA (ALCALOSIS), se REDUCE LA VENTILACIÓN
Elaboró: Dra. María del Carmen Frías Domínguez 4
CONTROL NERVIOSO Y LOCAL DE LA MUSCULATURA LISA BRONQUIOLAR
MEDIADORES
TIPO DE ESTIMULACIÓN RECEPTORES EFECTO ASPECTOS FARMACOLÓGICOS
QUÍMICOS
Los agonistas beta adrenérgicos
selectivos (agonistas beta2,
metaproterenol, albuterol,
Relajación del músculo
Noradrenalina y terbutalina, etc) y no selectivos
Nerviosa Simpática Beta2 adrenérgicos liso Dilatación
adrenalina (adrenalina, isoproterenol, efedrina)
bronquiolar
son útiles en el tratamiento de las
reacciones alérgicas por su efecto
broncodilatador
Los agentes antimuscarínicos
Contracción del (antagonistas de los receptores
músculo liso muscarínicos), como la atropina,
Nerviosa Parasimpática 1 Acetilcolina Muscarínicos
Constricción leve o son eficaces broncodilatadores al
moderada bloquear el efecto
broncoconstrictor de la acetilcolina
Péptido
Nerviosa No colinérgica-no
intestinal Dilatación
adrenérgica
vasoactivo (VIP)
Sustancias producidas por los Histamina y
mastocitos en los tejidos Sustancia de
Constricción
pulmonares durante las reacción lenta de
reacciones alérgicas la anafilaxia
Acción directa de
Sustancias irritantes como
las sustancias
humo, polvo, dióxido de
irritantes sobre Constricción
azufre y algunos elementos
los tejidos
ácidos contaminantes del aire
pulmonares
1
Diversas situaciones como la irritación de la membrana epitelial de las vías respiratorias iniciada por gases nocivos, polvo, humo de
cigarro o una infección bronquial, activan de manera refleja la estimulación parasimpática provocando broncoconstricción.
CONTROL NERVIOSO DE LAS GLÁNDULAS BRONQUIALES
TIPO DE ESTIMULACIÓN MEDIADORES QUÍMICOS RECEPTORES EFECTO
Nerviosa Simpática Noradrenalina y adrenalina Alfa 1 adrenérgicos Inhibición
Beta2 adrenérgicos Estimulación
Nerviosa Parasimpática Acetilcolina Muscarínicos Estimulación
RECEPTORES DE LAS VÍAS RESPIRATORIAS Y DE LOS PULMONES
Tipo Localización Estímulo Respuesta
De adaptación lenta Entre las células del músculo Distensión pulmonar Acortamiento del tiempo de
liso de la vía respiratoria inspiración
Reflejo de Hering-Breuer
Broncodilatación
Taquicardia
De adaptación rápida Entre las células epiteliales de Sobredistensión del pulmón Hiperpnea
la vía respiratoria Sustancias exógenas y Tos
endógenas (por ej. Histamina, Broncoconstricción
prostaglandinas, etc.) Secreción de moco
Referencias:
Hall JE y Guyton AC: Tratado de Fisiología Médica. 12ª ed. Elsevier, España, 2011.
Barrett KE, Barman SM, Boitano S y Brooks HL: Ganong. Fisiología Médica. 24ª ed. McGraw-Hill Interamericana, México, 2013.
Elaboró: Dra. María del Carmen Frías Domínguez 5
Você também pode gostar
- A. Respiratorio - Fisiologia RespiratorioDocumento18 páginasA. Respiratorio - Fisiologia RespiratorioTimo LinaresAinda não há avaliações
- Sistema respiratorioDocumento32 páginasSistema respiratorioDaniel Montiel.Ainda não há avaliações
- Fisio Respiratorio SESION 3 MARTESDocumento45 páginasFisio Respiratorio SESION 3 MARTESanapoma12341Ainda não há avaliações
- Respiración: músculos, mecanismos y difusión de gasesDocumento81 páginasRespiración: músculos, mecanismos y difusión de gasesCruz Flores Melgarejo100% (1)
- Oxigenoterapia FiiDocumento59 páginasOxigenoterapia FiiKarlos CórdovaAinda não há avaliações
- Tema 3 Aparato Respiratorio DR Montoya Fisiologia HumanaDocumento9 páginasTema 3 Aparato Respiratorio DR Montoya Fisiologia HumanaAmairani IbáñezAinda não há avaliações
- Sistema RespiratorioDocumento27 páginasSistema RespiratorioRommel Rodriguez100% (6)
- Fisiologia RespiratoriaDocumento36 páginasFisiologia RespiratoriaMayra Adis Aragon QuispeAinda não há avaliações
- Fisiología respiratoria UNMSMDocumento43 páginasFisiología respiratoria UNMSMYeny BeraunAinda não há avaliações
- Sesión 11 Necesidad de RespiraciónDocumento45 páginasSesión 11 Necesidad de RespiraciónJACQUELINE ISABEL CARRANZA GARCIAAinda não há avaliações
- Mecánica RespiratoriaDocumento27 páginasMecánica RespiratoriaMaria Paz Oxolon Salvador100% (1)
- Insuf RespiratoriaDocumento78 páginasInsuf RespiratoriamugartenAinda não há avaliações
- RespiratorioDocumento68 páginasRespiratorioHilla HurtadoAinda não há avaliações
- Mecánica respiratoria: control, fases e intercambioDocumento5 páginasMecánica respiratoria: control, fases e intercambioFuentes SoniaAinda não há avaliações
- Fisiologia RespiratorioDocumento6 páginasFisiologia RespiratorioAGUSTÍN LEANDRO DÍAZAinda não há avaliações
- Fisiologia de La RespiraciónDocumento55 páginasFisiologia de La RespiraciónBeberlin Noemi Casta�eda ArguetaAinda não há avaliações
- 2016-1 PRACTICA 7 Manual FisiologíaDocumento11 páginas2016-1 PRACTICA 7 Manual FisiologíaRoller Vizcarra100% (1)
- S10.s2 - Material de AprendizajeDocumento23 páginasS10.s2 - Material de AprendizajeEva NapolitanoAinda não há avaliações
- Fisiologia RespiratoriaDocumento39 páginasFisiologia RespiratoriaFernanda AgudeloAinda não há avaliações
- Apuntes Fisiopatología RespiratoriaDocumento23 páginasApuntes Fisiopatología Respiratoriadominik ahumadaAinda não há avaliações
- Mecanica Respiratoria PDFDocumento23 páginasMecanica Respiratoria PDFJonatan Isai Correa Rivas100% (6)
- Interacción de gases en el intercambio respiratorioDocumento22 páginasInteracción de gases en el intercambio respiratorioMacarena AciarAinda não há avaliações
- Fisiología Del Sistema RespiratorioDocumento5 páginasFisiología Del Sistema RespiratorioWilson ChoqueAinda não há avaliações
- AlveoloDocumento8 páginasAlveoloalbaAinda não há avaliações
- Fisiología respiratoria_73ead9380e02a455413c82f1441300d2Documento41 páginasFisiología respiratoria_73ead9380e02a455413c82f1441300d2Roxana MolinaAinda não há avaliações
- Aparato Respiratorio: IntroduccionDocumento27 páginasAparato Respiratorio: Introducciondoly adelidAinda não há avaliações
- Fisiología RespiratoriaDocumento33 páginasFisiología RespiratoriaJeanJunjoOdayaka100% (2)
- Fisiología respiratoria: regulación, transporte de gases y mecánica ventilatoriaDocumento60 páginasFisiología respiratoria: regulación, transporte de gases y mecánica ventilatoriaNelly OrozcoAinda não há avaliações
- Fisio 1Documento26 páginasFisio 1Liz MantuanoAinda não há avaliações
- Fisiología Respiratoria ResumenDocumento5 páginasFisiología Respiratoria Resumenarmando guitierrezAinda não há avaliações
- 1er Parcial ARTI2Documento25 páginas1er Parcial ARTI2Sabrina ..Ainda não há avaliações
- 1ra Repaso Fisio Respiratoria 2024Documento138 páginas1ra Repaso Fisio Respiratoria 2024Javier Manrique SotoAinda não há avaliações
- RespiratorioDocumento26 páginasRespiratorioADRIANA ZUBIA FLORESAinda não há avaliações
- Fisiologia RespiratoriaDocumento60 páginasFisiologia RespiratoriaLesli CortesAinda não há avaliações
- Fisiologia Respiratoria 1 Copia Con VozDocumento33 páginasFisiologia Respiratoria 1 Copia Con VozMarisella Chumán SánchezAinda não há avaliações
- Cap 6 Signos Vitales Respiración TECNICAS Y PROCEDIMIENTOS DE ENFERMERIA UNAHUR 2019Documento13 páginasCap 6 Signos Vitales Respiración TECNICAS Y PROCEDIMIENTOS DE ENFERMERIA UNAHUR 2019Nacho YannottoAinda não há avaliações
- Funcio Segundo Parcial RespiDocumento9 páginasFuncio Segundo Parcial Respiarianna alvarezAinda não há avaliações
- Obste 3 Respiratorio y RenalDocumento24 páginasObste 3 Respiratorio y RenalPia lopezAinda não há avaliações
- Aparato respiratorio: funciones, partes y procesosDocumento15 páginasAparato respiratorio: funciones, partes y procesosDolly GarceteAinda não há avaliações
- Fisilogia de La RespiracionDocumento5 páginasFisilogia de La RespiracionAlejandro CardozaAinda não há avaliações
- Signos Vitales 2021Documento74 páginasSignos Vitales 2021Brayan Castilla CárcamoAinda não há avaliações
- Fisiología Del Aparato RespiratorioDocumento66 páginasFisiología Del Aparato RespiratorioHéctor MenaAinda não há avaliações
- Fisiologia Respiratoria PDFDocumento29 páginasFisiologia Respiratoria PDFElin Ramos GutierrezAinda não há avaliações
- Principios de FuncionamientoDocumento8 páginasPrincipios de FuncionamientoJosé Andrés Affont GAinda não há avaliações
- Fisiologia - ISDEDocumento20 páginasFisiologia - ISDEAlan CisnerosAinda não há avaliações
- Seminario BiofisicaDocumento9 páginasSeminario BiofisicaClaudia Ovasco RiveraAinda não há avaliações
- Resumen Sistema RespiratorioDocumento2 páginasResumen Sistema RespiratorioYesenia CoronadoAinda não há avaliações
- Respiración: ventilación pulmonar, intercambio gaseoso y regulaciónDocumento110 páginasRespiración: ventilación pulmonar, intercambio gaseoso y regulaciónMore ParedesAinda não há avaliações
- Sistema Respiratorio y EntrenamientoDocumento17 páginasSistema Respiratorio y EntrenamientoChely GonzalezAinda não há avaliações
- Clase 9 - Sistema RespiratorioDocumento54 páginasClase 9 - Sistema RespiratorioPilar Fuente-AlbaAinda não há avaliações
- Simulación Del Mecanismo Del Sistema RespiratorioDocumento6 páginasSimulación Del Mecanismo Del Sistema RespiratorioKeren RuizAinda não há avaliações
- Sistema respiratorio: anatomía, fisiología e intercambio de gasesDocumento31 páginasSistema respiratorio: anatomía, fisiología e intercambio de gasesDaniela Fermín De los santosAinda não há avaliações
- Capitulo 1 La Respiración Conceptos y Alteraciones 1Documento9 páginasCapitulo 1 La Respiración Conceptos y Alteraciones 1Abigail CruzAinda não há avaliações
- Sistema Respiratorio FisioDocumento84 páginasSistema Respiratorio FisioMaria José Narro GarciaAinda não há avaliações
- Fisiología Respiratoria 1-24Documento31 páginasFisiología Respiratoria 1-24losgladiadores2005Ainda não há avaliações
- Anatomía Aparato RespiratorioDocumento46 páginasAnatomía Aparato RespiratorioGabriela Morales100% (2)
- Cardio Primer AporteDocumento148 páginasCardio Primer AporteFuad manuel Paliza vizarretaAinda não há avaliações
- Anatomia y Fisiologia Del Sistema RespiratorioDocumento45 páginasAnatomia y Fisiologia Del Sistema RespiratorioMerlyRuiz100% (2)
- Fisiologia RespiratoriaDocumento9 páginasFisiologia RespiratoriaAlelyAinda não há avaliações
- Evaluacion Seres VivosDocumento27 páginasEvaluacion Seres Vivosmmerchan74Ainda não há avaliações
- Fisiopatología del choqueDocumento70 páginasFisiopatología del choquePiequitoAinda não há avaliações
- Libro 8º CienciasDocumento226 páginasLibro 8º CienciasAlexis RennerAinda não há avaliações
- Gasometria ArterialDocumento7 páginasGasometria ArterialFernando Araujo100% (1)
- Manual Energía Cuántica Mod IIDocumento32 páginasManual Energía Cuántica Mod IIFranklin HerreraAinda não há avaliações
- Guia #7 Sistema Circulatorio Humano Septimo 2020Documento6 páginasGuia #7 Sistema Circulatorio Humano Septimo 2020MARIA EUGENIA TORRES ANTOLINEZAinda não há avaliações
- Anatomia Interna y Externa de Un Pez Oseo YadiraDocumento18 páginasAnatomia Interna y Externa de Un Pez Oseo YadirayadaAinda não há avaliações
- Estructura histológica de los vasos sanguíneosDocumento41 páginasEstructura histológica de los vasos sanguíneosPaola AndreaAinda não há avaliações
- Taller CardiovascularDocumento7 páginasTaller CardiovascularJosé Alfonso Medines payaresAinda não há avaliações
- Sistema Cardiovascular Tecnicas Basicas de EnfermeriaDocumento74 páginasSistema Cardiovascular Tecnicas Basicas de EnfermeriaElizabeth Hilda Casimiro RiverosAinda não há avaliações
- Vasos Sanguineos y CirculacionDocumento8 páginasVasos Sanguineos y CirculacionMaria RadcliffeAinda não há avaliações
- EM 20 - Tomografía de Tórax - OnlineDocumento24 páginasEM 20 - Tomografía de Tórax - OnlineElizabeth Gallegos YanaricoAinda não há avaliações
- Diapositiva Curso de EnfermeriaDocumento21 páginasDiapositiva Curso de Enfermeriajk9jyy8rbzAinda não há avaliações
- Primeros Auxilios Basicos 1Documento64 páginasPrimeros Auxilios Basicos 1HephzibethAinda não há avaliações
- Practica 1 y 2 Puncion y Frotis SanguineoDocumento9 páginasPractica 1 y 2 Puncion y Frotis SanguineorosaAinda não há avaliações
- Monitoreo hemodinámico en pacientes anestesiadosDocumento16 páginasMonitoreo hemodinámico en pacientes anestesiadosGleismar Alexa Puertas EscalanteAinda não há avaliações
- Aparato DigestivoDocumento18 páginasAparato DigestivoChris ValenzuelaAinda não há avaliações
- Funcionamiento corazónDocumento2 páginasFuncionamiento corazónewjorodi100% (1)
- Obtención de muestras de laboratorio: procedimientos y recomendacionesDocumento25 páginasObtención de muestras de laboratorio: procedimientos y recomendacionesEduardo Garcia Alcantara100% (2)
- Arterias TiposDocumento19 páginasArterias TiposLuis TaboadaAinda não há avaliações
- FactoresGCDocumento4 páginasFactoresGCJhonAlexanderAinda não há avaliações
- Unidad 1 Fisiología Del EjercicioDocumento14 páginasUnidad 1 Fisiología Del Ejerciciolinda iracema vasquez barriosAinda não há avaliações
- 0 PMecanicaDocumento10 páginas0 PMecanicaJunior Huaranga JacintoAinda não há avaliações
- Cap 3 ATLSDocumento15 páginasCap 3 ATLSDulce HernándezAinda não há avaliações
- Venas VaricosasDocumento20 páginasVenas VaricosasserivangbalAinda não há avaliações
- Evaluación Diagnóstica 2Documento2 páginasEvaluación Diagnóstica 2Edson Noel Flórez AlvaradoAinda não há avaliações
- 2do Simulacro Ciclo Intensivo-Área Letras-2022Documento44 páginas2do Simulacro Ciclo Intensivo-Área Letras-2022Miguel Angel StAinda não há avaliações
- Práctica n3. Hematologia. Extracción SangreDocumento14 páginasPráctica n3. Hematologia. Extracción SangreLuis Angel Gomez GarciaAinda não há avaliações
- Hiperemia y CongestionDocumento12 páginasHiperemia y CongestionIliana VvAinda não há avaliações
- Clase No. 05 y 06 Presiones y HematosisDocumento52 páginasClase No. 05 y 06 Presiones y HematosisIrlieana Sanchez SolisAinda não há avaliações