Escolar Documentos
Profissional Documentos
Cultura Documentos
01 - Exames Complementares
Enviado por
Eduardo Brandão0 notas0% acharam este documento útil (0 voto)
32 visualizações4 páginas1) Os rins desempenham funções como filtração, equilíbrio hidro-eletrolítico e avaliação da função renal através de exames como dosagem de ureia, creatinina e potássio no sangue e análise do sedimento urinário.
2) Os néfrons, localizados nos rins, são responsáveis pela filtração do sangue através dos glomérulos, com a membrana basal glomerular funcionando como um filtro.
3) A proteinúria e hematúria detectadas no sumário de urina
Descrição original:
Título original
01 - EXAMES COMPLEMENTARES
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documento1) Os rins desempenham funções como filtração, equilíbrio hidro-eletrolítico e avaliação da função renal através de exames como dosagem de ureia, creatinina e potássio no sangue e análise do sedimento urinário.
2) Os néfrons, localizados nos rins, são responsáveis pela filtração do sangue através dos glomérulos, com a membrana basal glomerular funcionando como um filtro.
3) A proteinúria e hematúria detectadas no sumário de urina
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
32 visualizações4 páginas01 - Exames Complementares
Enviado por
Eduardo Brandão1) Os rins desempenham funções como filtração, equilíbrio hidro-eletrolítico e avaliação da função renal através de exames como dosagem de ureia, creatinina e potássio no sangue e análise do sedimento urinário.
2) Os néfrons, localizados nos rins, são responsáveis pela filtração do sangue através dos glomérulos, com a membrana basal glomerular funcionando como um filtro.
3) A proteinúria e hematúria detectadas no sumário de urina
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 4
TRANSCRIÇÃO NEFRO – AULA 1
Os rins desempenham 5 funções: eliminação de escórias do metabolismo nitrogenado, equilíbrio hidro-
eletrolítico e ácido-básico e função hormonal. Dessas, a filtração é a principal função, que é a capacidade de
processar substâncias que o organismo não deseja mais, então eles são filtrados e excretados.
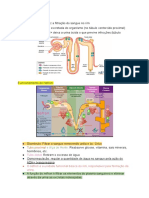
O rim possui cerca de 18 massas cônicas e dentro delas nós temos os néfrons, que desembocam nos seus
cálices, através do túbulo coletor, que vai desembocar no cálice renal, que vai ser eliminado através do ureter,
formando a urina. Nós temos em torno de 1 milhão de néfrons em cada rim e a função deles somados é que vai
processar a função global renal.
Nessa estrutura, os glomérulos tem papel fundamental, que são a formação de um tufo de vasos capilares
provenientes da irrigação renal, que começa com a artéria renal e vai se afunilando, diminuindo o seu calibre, até
chegar nos néfrons, onde ela forma, a partir da arteríola aferente, uma formação de um tufo de alças capilares e
depois ele retorna através da arteríola eferente. É por meio da passagem do sangue nessa estrutura que ocorre o
processo de filtração. A partir daí, uma vez que é filtrado, começam a atuar outros segmentos renais.
Os túbulos renais promovem a absorção. Aproximadamente 70% do que é filtrado é reabsorvido nesse
segmento do túbulo renal proximal. Além disso, um componente de substâncias pode ainda ser secretado, alguns
medicamentos que circulam no sangue, quando passam pela circulação que passa em paralelo aos túbulos, “pegam
um atalho” e caem diretamente no túbulo renal.
Para avaliação da filtração glomerular, é importante a dosagem da ureia (Ur) e da creatinina (Cr). Elas se
acumulam a medida que o metabolismo é processado, todas as células produzem essas substâncias, sobretudo os
músculos, e o rim é responsável pela eliminação. Elas são escórias resultantes do metabolismo nitrogenado, do
metabolismo proteico. Praticamente todo o metabolismo dessas substâncias é feito pelos rins. Portanto , quando
ocorre falência renal, essas toxinas se acumulam no sangue e o nível dessas substâncias se eleva . Logo a dosagem da
Ur e Cr, reflete a função renal, a capacidade de filtração glomerular.
Além da função glomerular, existe também a função tubular, que é aquela que promove a captação, a
absorção e a secreção de algumas substâncias, que também é importante no que diz respeito ao controle
eletrolítico. Dentre todos os eletrólitos (todos eles podem ser dosados), o mais importante é o potássio. Então,
numa avaliação de triagem, quando eu quero saber como se encontra a capacidade de funcionamento renal, são
importantíssimas as dosagens de Ur, Cr e também de potássio. Além disso, o rim também é responsável por manter
o equilíbrio ácido-básico, por isso também lançamos mão de exames pra avaliar isso, que é a gasometria venosa.
A avaliação do sedimento urinário não é especificamente a avaliação de uma função renal, mas é um meio
que você detecta anormalidades na urina, anormalidades do sedimento urinário. E quais são essas anormalidades?
Principalmente a hematúria e a proteinúria. Ainda temos os exames de imagem, que o principal é o ultrassom (US).
Baixo custo e traz informações riquíssimas.
Chegou um paciente no consultório, é hipertenso e diabético, quer saber como o rim dele funciona?
Solicitar Cr, Ur e K; avaliação dos sedimentos urinários e US
A creatinina é produto do metabolismo da creatina e da fosfocreatinina, sobretudo muscular, e a liberação
muscular é constante. Os níveis séricos variam entre 0,8-1,3 para os homens e de 0,6-1,0 para as mulheres. Varia do
homem pra mulher principalmente pela massa muscular, só que esse valor não é preciso, por exemplo, um jovem
homem halterofilista de grande massa muscular provavelmente vai ter uma Cr no limite superior ou até mesmo
ultrapassando o limite superior, mas isso só quer dizer que ele processa muita creatina, não que ele tá com
comprometimento da função renal, é normal porque ele tem muita massa muscular. O oposto disso é uma mulher
muito magra, de 80 anos de idade, que pesa 40 Kg, ela quase não tem músculo, então ela provavelmente tem um
valor de Cr muito baixo, às vezes menor até que o valor de referência. Uma forma de corrigir isso é, sempre que for
avaliar uma função renal, calcular a estimativa da filtração glomerular, através de uma equação, que a gente vai falar
na aula de doença renal crônica.
A elevação da Cr é observada sobretudo nas situações de disfunção renal, mas ela também pode aparecer na
grande ingesta de carne (paciente que vai dosar a Cr e comeu churrasco na noite anterior), na destruição muscular
intensa, como na rabdomiólise, necrose muscular, isquemia do membro inferior (que libera tanto Cr quanto
mioglobina), vítimas de soterramento, esmagamento. A Ur também é produto final do metabolismo nitrogenado e
também tá relacionado a disfunção renal. Os 2 exames, Ur e Cr, andam juntos, é como se fosse prova e contra-prova,
são sempre 2 pontos de vista.
O detalhe é que a Ur tende a flutuar mais do que a Cr, que tende a ter uma elevação mais linear. A Ur pode
elevar junto com a Cr ou pode divergir, pode se elevar mais do que a Cr. Por que isso ocorre? Porque a Cr é apenas
filtrada e também é um pouco secretada dentro da luz dos túbulos renais, enquanto a Ur é filtrada mas também é
reabsorvida, a gente vai falar disso lá na aula de injúria renal aguda (IRA). Por essa capacidade de reabsorção, que a
Cr não tem, você pode ter situações como a IRA pré-renal, com o achado de uma desproporção Ur/Cr (Ur mais alta
que a Cr).
O clearence de Cr (ClCr), que na verdade significa a depuração da Cr, mensura a capacidade que o rim tem de
tirar a quantidade de Cr que está na circulação e jogar fora por meio da urina, então ele vai calcular, de acordo com
o volume urinário, o quanto de Cr que o rim tá tirando do sangue e jogando fora pela urina. E como que isso é feito?
ClCr (mL/min) = (Cr urinária x vol. da diurese) ÷ Cr sérica.
Então, ele compara quanto de Cr que está na urina com o quanto de Cr que está na circulação. Anos atrás
falava-se em 90 mL/min como um valor normal, mas desde 2013 que se sabe que é suficiente 60 mL/min. Então, o
rim depura 60 mL de sangue a cada minuto, ou seja, ele tira a Cr de 60 mL de sangue a cada minuto, é isso o que
significa o ClCr.
O capilar é abraçado por uma barreira, que funciona como um
filtro, que é a membrana basal glomerular (MBG). Quando ocorre uma
falha nessa barreira, começa a haver passagem de substâncias que não
deveriam passar, como, a proteína. Então você vai ter proteína
ultrapassando a barreira da MBG e caindo na cápsula de Bowman. Da
cápsula de Bowman, essa urina cheia de proteína vai ser transferida ao
longo dos túbulos renais, até chegar na bexiga e depois ser eliminada.
Nessa condição, você vai ter proteinúria. Além de haver a possibilidade
de perda de proteína, também há a possibilidade de perder outras
substâncias, à exemplo das hemácias, então o paciente vai ter
hematúria, e isso é detectado pelo sumário de urina.
Além daqueles exames básicos da função renal, existem exames mais sofisticados, como o exame de
dosagem da proteína, que é obtida pela quantificação dessa proteína na urina de 24h. Além desses exames, existem
outros, como a urinocultura, a dosagem de eletrólitos e a biópsia renal.
Como é que eu vou detectar hematúria e proteinúria? É pelo sumário de urina. Ele só serve pra isso? Não. O
sumário de urina é dividido em 2 etapas. Na 1ª, você vai introduzir uma fita reagente na urina coletada, uma fita que
é dividida em vários espaços, e cada espaço dá uma informação: pH, proteína, leucócitos, bilirrubina (Bb), cetona e
glicose. Quando a fita reagir, você vai comparar ela com o controle e isso vai te dar uma informação
semiquantitativa, ou seja, esse exame vai te dizer mais ou menos quanto tem de cada um dos itens avaliados, e essa
informação é dada de 1 a 4 cruzes.
pH: A nossa urina é ácida, o nosso rim tem a capacidade de excretar o excesso de hidrogênio que o nosso
metabolismo promove. Se o rim não joga esse hidrogênio fora, você tem um quadro de disfunção renal. Então, um
dos sinais que a gente pesquisa na insuf. renal é a gasometria. Então, o valor normal do pH urinário é de 5 a 6, mas
pode ter uma variação mais ampla, pode variar de 4,5 a 8,0. Em que situações a urina pode estar mais alcalina (pH >
7,0)? Situações como ITU e, às vezes, a urina coletada demora muito na bancada do laboratório e isso naturalmente
eleva o seu pH, causando um falso-positivo para pH alcalino. Então, quando eu quero uma avaliação mais precisa do
pH urinário, eu peço pra urina ser avaliada imediatamente ou eu peço pra ela ser avaliada num instrumento próprio
pra isso, que não é a fita, é um método direto. Em que situações a urina pode estar mais ácida? Dieta rica em carne,
acidose metabólica e tuberculose renal.
Bb: A Bb direta (BbD), que é a que aumenta sobretudo em situações como hepatites, você vai ter a urina
com aspecto colúrico, porque a BbD é hidrossolúvel, por isso que quando está elevada ela aparece na urina,
diferentemente da Bb indireta (BbI), que acontece em situações como a hemólise, onde por mais que haja
hiperbilirrubinemia, não dá colúria, porque a BbI não é hidrossolúvel, ela não é filtrada e não vai pra urina.
Esterase leucocitária e nitrito: são informações muitíssimo úteis quando se investiga ITU. A esterase
leucocitária é liberada pelos leucócitos na fagocitose. O nitrito é resultante da produção da enzima nitrato-redutase ,
que é liberada pelas bactérias do grupo das enterobacteriáceas (E. coli). Essa enzima quebra o nitrato em nitrito.
Ambos são indícios de ITU. O mais utilizado mesmo é a contagem dos leucócitos. Então, o paciente pode ter 50
piócitos/campo e não ter nitrito, aí eu vou dizer que ele não tem infecção? Não, porque a contagem de leucócitos é
muito mais sensível e específica.
Glicose: O limiar renal de glicose é 160-180. Isso significa que se a glicemia estiver entre 160 e 180, a glicose
que está circulando também é filtrada, só que nesse montante, ela é totalmente reabsorvida. Se a glicemia
ultrapassar 180, sobretudo 210, o rim não consegue captar tudo, boa parte disso é eliminada pela urina, ou seja, o
paciente vai ter glicosúria (sugestivo de diabetes descompensado). No passado, era importantíssimo pro ajuste
terapêutico dos pacientes diabéticos, hoje ainda é de grande utilidade, mas só nos centros mais afastados. Existem
situações que o paciente tem glicosúria mesmo com a glicemia normal. Isso ocorre quando há uma tubulopatia, o
que impede a reabsorção da glicose. Existe uma gama enorme de tubulopatias, algumas que o paciente perde
exclusivamente a glicose, mas que pode impedir a absorção de diversas outras substâncias. Dentre elas, a mais
conhecida é a síndrome de Fanconi, uma tubulopatia hereditária que é relacionada à incapacidade de absorção
tanto de glicose quanto de fosfato, aminoácidos e algumas outras substâncias. Relacionado à Sd. de Fanconi, está o
raquitismo e o retardo de crescimento, que ocorre principalmente na faixa etária pediátrica.
Corpos cetônicos (acetona): Também são uma informação adicional na investigação de quadros de diabetes
descompensado. Se o paciente tem cetoacidose diabética, você vai encontrar cetonas na urina, mas também pode
ocorrer no jejum prolongado.
Hemoglobina (Hb): A Hb pode estar dentro da hemácia ou fora dela, como nos quadros de hemólise. Como é
muito mais comum o quadro de hematúria ou hemoglobinúria do que de mioglobinúria, em casos excepcionais, ela
pode fazer um falso-positivo para mioglobina, porque a mioglobina também vai positivar essa mesma reação. Então,
esse exame vai indicar se tem hemácias, se tem hemoglobina e se tem mioglobina. Felizmente a questão da
mioglobina é uma exceção, na prática, indica mesmo que tem sangue. OBS.: Vale a pena ressaltar que nem toda
urina avermelhada é sangue, pode ser outros pigmentos, medicamentos como a fenazopiridina (utilizado nas ITUs),
alimentos como beterraba e até mesmo uma patologia, a porfiria.
Densidade urinária: É importante se você suspeita que o paciente está desidratado, hipovolêmico, onde a
densidade vai estar alta. O oposto é verdadeiro: se o paciente tem uma IRA, e não é uma IRA pré-renal, não é porque
ele tá desidratado, e você acha que o paciente está bem hidratado e pede a função renal, essa densidade deve estar
normal. O paciente que tem diabetes insipidus, que é um quadro de poliúria, você vai ter uma densidade muito
baixa, abaixo até dos valores de referência, porque ele não consegue concentrar a urina, então tudo que chega vai
embora, uma urina muito diluída.
Proteína: O normal é não ter proteinúria. Se você tem proteinúria, isso pode ser patológico ou não. Existem
situações que você pode ter proteinúria transitória: febre e ITU são situações que, transitoriamente, podem fazer
um falso-positivo e aparecer uma proteinúria positiva. Se o paciente passou a noite em pé, ele pode ter proteinúria,
que é o que a gente chama de proteinúria ortostática. Se ele fizer esse mesmo exame em repouso, não vai ter mais
proteinúria. Quando é proteinúria persistente, aí sim isso é patológico. Na prática, se você fez um exame que indicou
proteinúria, a gente então vai fazer um exame de proteinúria de 24h pra ver direitinho como que é esse quadro.
A 2ª etapa do sumário de urina eu preciso centrifugar a urina e leva-la ao microscópio, pra procurar os
elementos anormais do sedimento (EAS), onde a gente vai procurar células, cilindros e cristais.
Células: Pode ser resultante de degeneração, normalmente, mesmo que não seja nefropatia, a degeneração
é encontrada, agora se você tem uma contagem alta, aí pode indicar uma nefropatia. Leucócitos e hemácias são
elementos frequentemente encontrados, os leucócitos nas ITUs e as hemácias em patologias diversas, das quais se
englobam as glomerulopatias, que é o foco da nossa próxima aula. Até 3 hemácias/campo é normal, na prática a
gente considera a investigação quando tem > 5 hemácias/campo.
Cilindros: São vários tipos, são massas longas, restos/descamação de células, matriz proteica que se
acumulam no túbulo coletor e, quando elas caem na urina, caem inteiras, no formato do túbulo coletor, que é
cilíndrico. Cilindros hialinos são basicamente proteína de Tamm-Horsfall; cilindros epiteliais, encontrados
principalmente na necrose tubular aguda (NTA); cilindro leucocitário, na ITU e pielonefrite e o cilindro gorduroso,
também encontrado na NTA. Existem ainda os granulosos finos, granulosos grossos e hemáticos.
Cristais: A cristalização é um processo natural, pode ser acelerada inclusive na urina que fica repousando na
bancada do laboratório, em que os cristais precipitam e se sedimentam. O achado de cristal isoladamente, sem ter
uma clínica sugestiva, é desprezível. Mas os cristais de estruvita (fosfato de amônio magnesiano) e de cistina,
quando encontrados, já denotam patologia. Cristais de gluconato de cálcio e ác. úrico, esses não necessariamente
são patológicos.
Então, sempre que houver sangue ou proteína na urina, você deve pensar num grupo de patologias, que são
as doenças glomerulares. A hematúria pode ser tanto microscópica (> 3 ou 5 hemácias/campo) quanto macroscópica
(sangue vivo ou colúria). Pode ser também glomerular (quando vem associada à proteinúria) ou extra-glomerular
(pode vir de qualquer segmento do trato urinário: cisto renal, cálculo renal, tumor de próstata, tumor de bexiga,
ureter, trauma, coagulopatia, trombose da veia renal, etc.). OBS.: Hematúria + proteinúria, até que se prove o
contrário é uma glomerulopatia, mas pode haver glomerulopatia sem proteinúria, mas isso requer uma maior
investigação.
Proteinúria também pode ser tubular, que geralmente é menor e que está associada a um grupo de doenças
que a gente não vai abordar nesse curso. Se deu proteinúria no sumário de urina, o próximo passo é fazer a
proteinúria de 24h. Pode dosar só a albumina: se for < 30, tá normal, se for de 30 a 300, indica que o paciente tem
microalbuminúria. Dosando todas as proteínas, o normal é até 150 mg, mas até 300 ainda é aceitável. Acima de 300
requer investigação um pouco mais ampla.
As doenças glomerulares podem englobar um conjunto de quadros clínicos, os mais comuns são a síndrome
nefrótica e a nefrítica, mas também pode estar ligado à anormalidade urinária assintomática, que é o paciente que
não tem clínica nenhuma, mas tem proteinúria e hematúria, ou até mesmo só a hematúria, e requer investigação.
Existe também a glomerulonefrite rapidamente progressiva e a crônica. Essas 4 podem ser provenientes de doenças
primárias (restritas ao aparelho urinário) ou secundárias (que, por exemplo, tem o diabetes como causa, ou o lupus).
Você também pode gostar
- Função renal: marcadoresDocumento6 páginasFunção renal: marcadoresIohanna De Sousa SoaresAinda não há avaliações
- Sebenta Prática Dra MarinaDocumento26 páginasSebenta Prática Dra MarinaHelena Oliveira SilvaAinda não há avaliações
- Glomerulonefrites e ITUDocumento133 páginasGlomerulonefrites e ITUamandamedAinda não há avaliações
- Fisiologia Renal - Estudo sobre os processos de filtração, reabsorção e secreção renalDocumento16 páginasFisiologia Renal - Estudo sobre os processos de filtração, reabsorção e secreção renalIgor KrajewskiAinda não há avaliações
- 2 Biofísica Do Sistema UrinárioDocumento11 páginas2 Biofísica Do Sistema UrinárioRozivaldo Arrelias50% (2)
- Resumo Bioquímica Básica e ClínicaDocumento15 páginasResumo Bioquímica Básica e ClínicaMIRELLA DE MELO MORETOAinda não há avaliações
- UrináliseDocumento43 páginasUrináliseEmanuelleAinda não há avaliações
- Urinálise Ou Uroanálise - Laboratório VeterinárioDocumento4 páginasUrinálise Ou Uroanálise - Laboratório VeterinárioAmanda Maria Ribeiro GomesAinda não há avaliações
- Fisiologia RenalDocumento7 páginasFisiologia RenalGeórgia SouzaAinda não há avaliações
- Função renal e os principais examesDocumento36 páginasFunção renal e os principais examesLuíze FoizerAinda não há avaliações
- Gabarito Fisiopatologia Nas Doenças RenaisDocumento11 páginasGabarito Fisiopatologia Nas Doenças RenaisUlisses DavidAinda não há avaliações
- (5) SO1 - Transporte tubular de soluto e água - 23.03Documento15 páginas(5) SO1 - Transporte tubular de soluto e água - 23.03jessalves060Ainda não há avaliações
- Análise da urina e funções renais emDocumento7 páginasAnálise da urina e funções renais emStellaPachecoAinda não há avaliações
- Laboratório ClínicoDocumento10 páginasLaboratório ClínicoDaphini Rodrigues (Phinisb)Ainda não há avaliações
- Avaliação I - Urinalise 1Documento9 páginasAvaliação I - Urinalise 1Andieli OliveiraAinda não há avaliações
- Fisiologia renal: filtração glomerular e reabsorção de glicoseDocumento8 páginasFisiologia renal: filtração glomerular e reabsorção de glicoseVinicius Costa Cruz100% (1)
- (PDF) Aula 2 - Exames de Fezes e UrinaDocumento77 páginas(PDF) Aula 2 - Exames de Fezes e UrinaLuíze FoizerAinda não há avaliações
- Interpretaçao de Exames LaboratoriaisDocumento6 páginasInterpretaçao de Exames LaboratoriaisCleiton LiobAinda não há avaliações
- Sistema Renal e Produção de UrinaDocumento17 páginasSistema Renal e Produção de UrinaDébora CarvalhoAinda não há avaliações
- Injúria Renal AgudaDocumento22 páginasInjúria Renal AgudaDanusia KonrahtAinda não há avaliações
- Conferência Wilson FISIOLOGIADocumento19 páginasConferência Wilson FISIOLOGIAana alvesAinda não há avaliações
- Biologia - Lista Global - Semana 1Documento3 páginasBiologia - Lista Global - Semana 1skymary0309Ainda não há avaliações
- 4265-Urinálise e Espermograma - ApostilaDocumento50 páginas4265-Urinálise e Espermograma - ApostilaMayara NascimentoAinda não há avaliações
- Sistema Excretor: Módulo 7 - FisiologiaDocumento4 páginasSistema Excretor: Módulo 7 - FisiologiaIsaac Fernando MatinhanheAinda não há avaliações
- Atividade 2Documento16 páginasAtividade 2stellarionmedAinda não há avaliações
- Sumário UC5 P3 LescanoDocumento47 páginasSumário UC5 P3 LescanoLucas KallielAinda não há avaliações
- Fisiologia RenalDocumento7 páginasFisiologia RenalNatália OiringAinda não há avaliações
- Cópia de Exame Químico Da UrinaDocumento8 páginasCópia de Exame Químico Da UrinaLarissa NevesAinda não há avaliações
- Funções Renais: Equilíbrio Hídrico e ExcreçãoDocumento26 páginasFunções Renais: Equilíbrio Hídrico e ExcreçãoCarlos Eduardo Avila0% (1)
- Sistema excretor e formação da urinaDocumento9 páginasSistema excretor e formação da urinacatarisabel100% (1)
- Perfil e Função RenalDocumento4 páginasPerfil e Função RenalleticiabertolanaAinda não há avaliações
- Practica NefrologiaDocumento16 páginasPractica NefrologiaRamirez YatselisAinda não há avaliações
- Urina de 24 HorasDocumento27 páginasUrina de 24 Horasandersonmesquita100% (2)
- Avaliação da Função RenalDocumento68 páginasAvaliação da Função RenalGuilherme CarvalhoAinda não há avaliações
- Morfologia Do Sistema RenalDocumento9 páginasMorfologia Do Sistema RenalJoão Victor MascarinAinda não há avaliações
- Resumo de Patologia de PequenosDocumento39 páginasResumo de Patologia de PequenosRoberto RibeiroAinda não há avaliações
- Doença Renal CrônicaDocumento16 páginasDoença Renal CrônicaYasmim GarciaAinda não há avaliações
- Autoavaliação Sistema RenalDocumento3 páginasAutoavaliação Sistema Renalmaya lagoAinda não há avaliações
- Seminario Gnosi Sistema UrinarioDocumento5 páginasSeminario Gnosi Sistema Urinariowagner gotardiAinda não há avaliações
- Fisiologia renal - Filtração glomerular e formação da urinaDocumento4 páginasFisiologia renal - Filtração glomerular e formação da urinaLuiza B FelicianoAinda não há avaliações
- Seminario ChesterDocumento7 páginasSeminario ChesterSuzelly AmbrosioAinda não há avaliações
- BF 081 Fisiologia RenalDocumento41 páginasBF 081 Fisiologia RenalTheCadu100% (1)
- ResumãoDocumento29 páginasResumãoRebeca MendesAinda não há avaliações
- 5 Função Renal, Distúrbios Hidroeletrolíticos e AcidobásicoDocumento52 páginas5 Função Renal, Distúrbios Hidroeletrolíticos e AcidobásicomazoccogustavoAinda não há avaliações
- Aula 07 - SISTEMA EXCRETORDocumento6 páginasAula 07 - SISTEMA EXCRETORprote.lauraAinda não há avaliações
- 10 - Fisiologia RenalDocumento20 páginas10 - Fisiologia RenalSauloMachadoAinda não há avaliações
- Estudo Dirigido de UroanaliseDocumento5 páginasEstudo Dirigido de UroanaliseCláudia Dos Santos SilvaAinda não há avaliações
- Introdução A Fisiologia RenalDocumento4 páginasIntrodução A Fisiologia RenalrodrigocamargovetAinda não há avaliações
- Sistema Excretor - 9ºanoDocumento20 páginasSistema Excretor - 9ºanoAna Sofia SantosAinda não há avaliações
- Bioquímica Renal - Filtração, Reabsorção e ExcreçãoDocumento9 páginasBioquímica Renal - Filtração, Reabsorção e ExcreçãopraiacarolAinda não há avaliações
- Questões de RenalDocumento32 páginasQuestões de RenalRosiane Gomes Silva OliveiraAinda não há avaliações
- EXAMES BIOQUÍMICOS RELACIONADOS À FUNÇÃO RENALDocumento19 páginasEXAMES BIOQUÍMICOS RELACIONADOS À FUNÇÃO RENALKawanny KalynyAinda não há avaliações
- Sistema UrinárioDocumento16 páginasSistema UrinárioMauro SansanaAinda não há avaliações
- Relatório Uroanálise - FINALDocumento13 páginasRelatório Uroanálise - FINALKaren VenturaAinda não há avaliações
- Funções dos rins e processo de filtração renalDocumento13 páginasFunções dos rins e processo de filtração renalvivianeAinda não há avaliações
- UranáliseDocumento31 páginasUranáliseFrancisco A. Milanez Milanez100% (4)
- Análise física, química e microscópica da urinaDocumento14 páginasAnálise física, química e microscópica da urinaLoana SimionatoAinda não há avaliações
- Seu metabolismo é incrível: E é fácil compreender como funcionaNo EverandSeu metabolismo é incrível: E é fácil compreender como funcionaAinda não há avaliações
- Diário Oficial: Publicações MunicipaisDocumento14 páginasDiário Oficial: Publicações MunicipaisEduardo BrandãoAinda não há avaliações
- Reanimação neonatal: protocolo de assistência ao recém-nascido na sala de partoDocumento9 páginasReanimação neonatal: protocolo de assistência ao recém-nascido na sala de partoEduardo BrandãoAinda não há avaliações
- 02 - Doenças Císticas RenaisDocumento5 páginas02 - Doenças Císticas RenaisEduardo BrandãoAinda não há avaliações
- Distúrbio Do EABDocumento8 páginasDistúrbio Do EABjnfjjuniorAinda não há avaliações
- Cep RegimentointernoDocumento13 páginasCep RegimentointernoEduardo BrandãoAinda não há avaliações
- Cep Projeto Carta de Encaminhamento Ao CepDocumento2 páginasCep Projeto Carta de Encaminhamento Ao CepEduardo BrandãoAinda não há avaliações
- Cep Projeto Carta de Encaminhamento Ao CepDocumento2 páginasCep Projeto Carta de Encaminhamento Ao CepEduardo BrandãoAinda não há avaliações
- Cep Projeto Termo de Confidencialidade 2020Documento1 páginaCep Projeto Termo de Confidencialidade 2020Eduardo BrandãoAinda não há avaliações
- Cep Projeto Carta de Encaminhamento Ao CepDocumento2 páginasCep Projeto Carta de Encaminhamento Ao CepEduardo BrandãoAinda não há avaliações
- Estágio extracurricular em neonatologiaDocumento2 páginasEstágio extracurricular em neonatologiaEduardo BrandãoAinda não há avaliações
- Protocolo Saude Mulher PDFDocumento232 páginasProtocolo Saude Mulher PDFSávio SilvaAinda não há avaliações
- Síndrome Nefrítica e NefróticaDocumento16 páginasSíndrome Nefrítica e NefróticajulivaldoAinda não há avaliações
- Femina 2066-63 PDFDocumento7 páginasFemina 2066-63 PDFEron CarvalhoAinda não há avaliações
- Femina 2066-63 PDFDocumento7 páginasFemina 2066-63 PDFEron CarvalhoAinda não há avaliações
- Salas Professores MedicinaDocumento295 páginasSalas Professores MedicinaEduardo BrandãoAinda não há avaliações
- Síndrome Nefrítica e NefróticaDocumento16 páginasSíndrome Nefrítica e NefróticajulivaldoAinda não há avaliações
- Bula Itraconazol - FrenteDocumento2 páginasBula Itraconazol - FrenteFabiano NevesAinda não há avaliações
- Intensivo Psicofarmacologia ComparativaDocumento98 páginasIntensivo Psicofarmacologia ComparativaZeno SenaAinda não há avaliações
- Cirurgia conceitos e classificaçõesDocumento4 páginasCirurgia conceitos e classificaçõesEduardo GaldinoAinda não há avaliações
- Crioterapia e termoterapia para tratamento de gordura localizadaDocumento23 páginasCrioterapia e termoterapia para tratamento de gordura localizadaMarcia SotelinoAinda não há avaliações
- AnamneseDocumento1 páginaAnamneseEmilia Corazza HomerichAinda não há avaliações
- Aula 01 Mod Vi Anatomia Seccional ToraxDocumento19 páginasAula 01 Mod Vi Anatomia Seccional ToraxDanielaAinda não há avaliações
- Manual Dor Cabeca EbookDocumento29 páginasManual Dor Cabeca EbookJanete GuimarãesAinda não há avaliações
- Cirurgia AVANÇADADocumento168 páginasCirurgia AVANÇADARudinei JuniorAinda não há avaliações
- ENFERMAGEM - EXAME FÍSICODocumento3 páginasENFERMAGEM - EXAME FÍSICOIsac AquinoAinda não há avaliações
- FRM Visualizar BulaDocumento6 páginasFRM Visualizar BulaSamir HaddadAinda não há avaliações
- HEMODINAMICADocumento21 páginasHEMODINAMICAPriscilla MartinsAinda não há avaliações
- Dissertação Final Thais Regina Gomes Da SilvaDocumento167 páginasDissertação Final Thais Regina Gomes Da Silvasuelen.farmaceuticaAinda não há avaliações
- Guia de Assessment FocalizadoDocumento48 páginasGuia de Assessment FocalizadoCelso FernandesAinda não há avaliações
- Apresentação 3Documento21 páginasApresentação 3GABRIELA CHERTACH SILVAAinda não há avaliações
- Vírus: Características e ReproduçãoDocumento115 páginasVírus: Características e ReproduçãomaxAinda não há avaliações
- HPV: Infecções sexualmente transmissíveisDocumento10 páginasHPV: Infecções sexualmente transmissíveisvictoria reisAinda não há avaliações
- Cópia de Exame Químico Da UrinaDocumento8 páginasCópia de Exame Químico Da UrinaLarissa NevesAinda não há avaliações
- Apostila Do Curso Enfermagem Do TrabalhoDocumento44 páginasApostila Do Curso Enfermagem Do TrabalhoDouglas LemosAinda não há avaliações
- Sedativos e tranquilizantes na medicina veterináriaDocumento34 páginasSedativos e tranquilizantes na medicina veterináriaTassiara BarretoAinda não há avaliações
- Mechanisms of Action and Efficacy of Hyaluronic Acid, 2021.en - PT PDFDocumento18 páginasMechanisms of Action and Efficacy of Hyaluronic Acid, 2021.en - PT PDFPauloAinda não há avaliações
- Doenças, Agentes e Modos de TransmissãoDocumento2 páginasDoenças, Agentes e Modos de Transmissãoguisousa2014Ainda não há avaliações
- 243874let's Keto Brasil e Saúde Mental: A Conexão Entre Dieta e Bem-Estar EmocionalDocumento6 páginas243874let's Keto Brasil e Saúde Mental: A Conexão Entre Dieta e Bem-Estar Emocionalg2hbwtn504Ainda não há avaliações
- Importância das Precauções Básicas e TransmissãoDocumento32 páginasImportância das Precauções Básicas e TransmissãoDércio CarrilhoAinda não há avaliações
- Disciplina 22Documento2 páginasDisciplina 22Celson oliveira de souza ribeiroAinda não há avaliações
- Guia de Prescrição de Probióticos Ana Paula PujolDocumento44 páginasGuia de Prescrição de Probióticos Ana Paula PujolEmily Barreto50% (2)
- OUTUBRO ROSA Devemos Falar Sobre IssoDocumento20 páginasOUTUBRO ROSA Devemos Falar Sobre IssoCPSSTAinda não há avaliações
- EAD-Enfermagem A Distância-Material Do Curso (Farmacologia Geral)Documento17 páginasEAD-Enfermagem A Distância-Material Do Curso (Farmacologia Geral)Adriana BarbosaAinda não há avaliações
- Anemia Falciforme: Sintomas, Causas e TratamentoDocumento41 páginasAnemia Falciforme: Sintomas, Causas e TratamentoLais MarquesAinda não há avaliações
- Seleção Residência Médica Cirurgia Geral 2021Documento9 páginasSeleção Residência Médica Cirurgia Geral 2021Ruylson SantosAinda não há avaliações
- De1c63ea 1614118737767Documento4 páginasDe1c63ea 1614118737767simone OtavianoAinda não há avaliações