Escolar Documentos
Profissional Documentos
Cultura Documentos
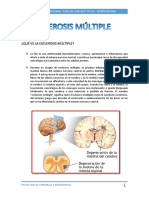
Mielitis Transversa Aguda
Enviado por
rwilliansTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Mielitis Transversa Aguda
Enviado por
rwilliansDireitos autorais:
Formatos disponíveis
Documento descargado de http://www.elsevier.es el 14/03/2011.
Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato.
NOTAS CLÍNICAS
Mielitis transversa en inmunocompetentes
E. Oñate Vergaraa, I. Sota Busseloa, J. García-Santiagob, R. Gaztañaga Expósitob,
A. Nogués Pérezc y M.A. Ruiz Benitoa
aUnidad de Lactantes. Sección de bNeurología Infantil. Sección de cRadiología Infantil. Servicio de Pediatría.
Hospital Donostia. San Sebastián. España.
La mielitis transversa aguda es una enfermedad medular bitantes/año, con un ratio de incidencia anual por
inflamatoria aguda caracterizada por disfunción aguda o 100.000 habitantes de 0,2 ± 0,4 en el grupo de edad de 0 a
subaguda motora, sensitiva y autonómica. La incidencia 9 años y 0,43 ± 1,93 en el grupo de edad de 10 a 19 años.
es baja, estimándose en 1-4 casos por 106 habitantes/año En nuestro medio se han comunicado pocos casos y la
y en nuestro medio esta patología es excepcional, habién-
mayoría se refieren a niños inmunodeprimidos6. Durante
dose comunicado la mayoría en pacientes inmunodepri-
los últimos años, se ha tenido la oportunidad de asistir
midos. Se describen dos nuevos casos en niños inmuno-
competentes y se revisa la etiopatogenia, el diagnóstico y
2 casos en niños inmunocompetentes, motivo de la pre-
la evolución de esta entidad. sente comunicación.
Palabras clave: OBSERVACIÓN CLÍNICA
Mielitis transversa. Niños.
Caso 1
Lactante varón de 15 meses con claudicación brusca de
TRANSVERSE MYELITIS IN IMMUNOCOMPETENT
ambas extremidades inferiores que imposibilita la bipe-
CHILDREN
destación. Ausencia de antecedentes infecciosos o trau-
Acute transverse myelitis is an acute inflammatory me-
máticos. Antecedentes familiares y personales sin interés.
dullar disease characterized by acute or subacute motor,
En la exploración física destacan los siguientes datos: sen-
sensory and autonomic dysfunction. The incidence is low
and is estimated at 1-4 cases/106 inhabitants per year. In sorio normal, pares craneales normales y pupilas isocóri-
Spain, the disorder is exceptional and most reported cases cas y normorreactivas. Sin signos meníngeos. Inestabilidad
have occurred in immunodepressed patients. We describe en sedestación. Bipedestación y deambulación imposibles.
two new cases of transverse myelitis in immunocompe- Hipotonía en extremidades inferiores. Tono, fuerza y sensi-
tent children and review the etiopathogenesis, diagnosis bilidad de extremidades superiores, normal. Ausencia de
and outcome of this disorder. reflejos rotulianos y aquíleos en ambas extremidades infe-
Key words: riores. Reflejo cutaneoplantar inexistente bilateral. Ausen-
Transverse myelitis. Children. cia de reflejos abdominales, cremastéricos y anales. Dolor
a la movilización de las extremidades inferiores con afecta-
ción simétrica. Ausencia de dismetría, temblor o nistagmo.
INTRODUCCIÓN Fondo de ojo normal. Resto de la exploración, normal.
La mielitis transversa aguda es una enfermedad inflama- La bioquímica sanguínea y el hemograma realizados al
toria medular caracterizada por edema y necrosis de uno ingreso fueron normales. Líquido cefalorraquídeo (LCR):
o varios segmentos. Se manifiesta por disfunción aguda o citología y bioquímica normales; reacción en cadena de
subaguda motora, sensitiva y autonómica. La incidencia la polimerasa (PCR) de herpes virus y enterovirus, negati-
en la población general se estima en 1-4 casos por 106 vo; cultivo viral, negativo; estudio de bandas oligoclona-
habitantes/año. Puede afectar a cualquier edad, descri- les e inmunoglobulinas normal.
biéndose mayor incidencia en dos grupos de edad, Serología en sangre de citomegalovirus, virus del her-
10-19 y 30-39 años1,2. Berman, en 19813-5, sobre una serie pes simple (VHS), virus de la varicela-zóster (VVZ), virus
de 62 pacientes, estima la incidencia en 1,34/10 6 ha- de Epstein-Barr (VEB), virus de la hepatitis A (VHA), virus
Correspondencia: Dra. E. Oñate Vergara.
Servicio de Pediatría.
Avda. Dr. Begiristain, s/n. 20014 Donostia. España.
Correo electrónico: eonate@chdo.osakidetza.net
Recibido en marzo de 2004.
Aceptado para su publicación en mayo de 2004.
00 An Pediatr (Barc) 2004;61(2):177-80 177
Documento descargado de http://www.elsevier.es el 14/03/2011. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato.
Oñate Vergara E, et al. Mielitis transversa
A B
Figura 1. A) RM (proyección axial, secuencia T2W). El diámetro medular está aumentado. Se evidencia un incremento de
señal irregular, preferentemente localizado en la sustancia gris. B) RM (proyección axial, secuencia 2 turbo). El
tamaño medular es normal. Se evidencia todavía al mes de evolución un discreto aumento de la señal en la sus-
tancia gris.
de la hepatitis C (VHC), parotiditis, sarampión, rubéola, des inferiores aunque con tendencia de los pies al equino.
Coxsackie, Echo y Parvovirus B19, negativas. Serología Reflejos rotulianos vivos con aumento del área reflexóge-
para Coxiella, Legionella, Mycoplasma pneumoniae y na. Reflejos abdominales presentes con ausencia de los
Chlamydia, negativas. Serología repetida a las 3 semanas, cremastéricos y plantares. Se mantiene pocos segundos en
negativa. Urocultivo, coprocultivo y antígeno de rotavirus bipedestación, con debilidad e hipotrofia muscular de ex-
en heces, negativos; radiografías de tórax, abdomen y tremidades. Continúa con sondaje vesical intermitente.
cadera: normales.
Ante los déficit sensoriales y motores hallados en la Caso 2
exploración física se realizó resonancia magnética (RM), Varón de 5 años y medio que consultó por cojera de-
que muestra a nivel del segmento medular D11/D12 una recha de 3 días de evolución con empeoramiento progre-
alteración de la señal con hiperintensidad en T2, sugesti- sivo, imposibilidad de la marcha y de la bipedestación.
vo de mielitis transversa (fig. 1A). Se completa el estudio No refería antecedentes traumáticos ni otra sintomatolo-
con un electroencefalograma (EEG) que no muestra alte- gía acompañante. Un día antes del comienzo del cuadro,
ración y 6 semanas después se estudian los potenciales había recibido una dosis de vacuna meningocócica de
evocados somatosensoriales que ponen de manifiesto un polisacárido capsular A y C. Antecedentes familiares y
moderado retraso en la latencia de la onda tálamo-corti- personales sin interés.
cal, pero con conservación del potencial. En la exploración destacaban los siguientes datos: sen-
En cuanto a las vías urinarias, la ecografía y la función sorio despejado, pupilas isocóricas y normorreactivas. Pa-
renal basal fueron normales. El estudio urodinámico mos- res craneales normales. Tono muscular, fuerza y sensibi-
tró una vejiga hipertónica con residuo posmicción, por lidad normales en extremidades superiores. Imposible la
lo que se inició tratamiento con anticolinérgicos y sonda- bipedestación y la deambulación, incluso con ayuda. Li-
je intermitente. gera inestabilidad en la sedestación. ROT vivos y simétri-
El tratamiento se realizó con dexametasona por vía in- cos en extremidades inferiores, con signo de Babinski
travenosa (1 mg/kg/día, 10 días; 0,6 mg/kg/día, 7 días; y bilateral y clono aquíleo inconstante. Fondo de ojo nor-
retirada progresiva en 15 días). El paciente, tras la finali- mal. Buen control de esfínteres. Signos meníngeos nega-
zación del tratamiento, continuó con incapacidad para la tivos. Resto de la exploración, normal.
deambulación y con una sedestación aún inestable. Hemograma, bioquímica sanguínea y creatinfosfocina-
Experimentó una recuperación progresiva de los reflejos sa, normales. Serología para citomegalovirus, VHS, VVZ,
osteotendinosos (ROT), bilaterales y simétricos, persis- sarampión y parotiditis, negativas; LCR, normal; EEG, nor-
tiendo alteración de la sensibilidad profunda y ausencia mal. Al día siguiente de su ingreso, los signos clínicos son
de reflejos plantares y cremastéricos. más acusados, con paraparesia flácida de predominio en
A los 2 meses, en la RM se observa una importante me- extremidad inferior izquierda (signo de Babinski positivo
joría con un cono medular de tamaño normal, persistiendo y clono aquíleo). Se realizó RM, que fue normal a nivel
imágenes hiperintensas en T2 bilaterales y simétricas re- cerebral, pero a nivel medular se observa ensanchamien-
lacionadas con cambios residuales por mielitis previa to medular (fig. 2A) que se extiende desde D1 a D4 con
(fig. 1B). A los 3 meses mejora en motilidad de extremida- señal hiperintensa en T2 y en la proyección axial hiper-
178 An Pediatr (Barc) 2004;61(2):177-80 00
Documento descargado de http://www.elsevier.es el 14/03/2011. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato.
Oñate Vergara E, et al. Mielitis transversa
intesidad en parte lateral izquierda de éste segmento me-
B
dular (fig. 2B). Tratamiento inicial con prednisona oral
(2 mg/kg/día; 1.ª semana; 1 mg/kg/día, 2.ª-4.ª semanas,
con retirada progresiva en las 2 semanas siguientes). La
evolución es rápidamente satisfactoria; tras 48-72 h del
comienzo del tratamiento, puede colocarse de pie, pre-
senta marcha inestable con asistencia.
Los potenciales evocados somatosensoriales a la sema-
na del comienzo del tratamiento, son compatibles con
una afectación cordonal posterior derecha.
A las 2 semanas, el niño camina aceptablemente, aun-
que inestable. La RM al mes del ingreso muestra una nor-
malización en el segmento afectado y mínimos cambios
de señal en T2, lo que clínicamente se corresponde con
una mejoría clara, aunque con cierta torpeza a la deam-
bulación. En el control realizado a los 8 meses, los
hallazgos exploratorios son normales, y lo potenciales
evocados prácticamente se encuentran en los límites nor-
males.
DISCUSIÓN
La etiología de la mielitis transversa aguda (MTA) se
relaciona con dos tipos de procesos7,8: a) autoinmunes,
unos localizados en los tractos centrales de las vainas de
mielina y otros en el contexto de enfermedades sistémi-
cas, especialmente enfermedades del colágeno, y b) con
procesos infecciosos con agresión directa en la médula
espinal.
En la mielitis transversa de instauración brusca, como
en nuestros casos, es difícil establecer la patogenia, en el
sentido de infección o de cuadro autoinmune, que dé lu- B
gar a necrosis de la sustancia gris9 o a lesión en la sus-
tancia blanca, desmielinización perivenosa, e infiltrados
linfocitarios, respectivamente
La patogenia más común de la MTA es la autoinmune no
sistémica3,7. Con frecuencia se recoge antecedente infec-
cioso previo a la aparición de los síntomas. Se han visto
implicados numerosos virus (parotiditis, sarampión, rubéo-
la, virus Echo, VHA, citomegalovirus, VEB, VVZ, Coxsac-
kie, influenza y VHS) y, en ocasiones, otros microorganis-
mos (bacterianos)2-3,10-13. También se ha asociado con
vacunas1-3,11,12,14,15 (difteria, tétanos, rubéola, hepatitis B,
rabia, Bordetella pertussis, cólera, tifus, poliomielitis).
En nuestros casos no se pudo encontrar ningún agente Figura 2. A) RM (proyección sagital, T2). Ensanchamien-
to fusiforme de la médula dorsal entre los seg-
infeccioso causal. En el caso 2 existió un antecedente va-
mentos D1-D4. B) RM (proyección axial, T2).
cunal de meningococo polisacárido capsular A y C, aso- Se aprecia una hiperseñal en T2 que es más evi-
ciación que no se ha descrito hasta la actualidad. dente en la mitad izquierda de la médula.
Los hallazgos clínicos observados en los 2 casos y la
evolución de éstos, son compatibles con MTA. Existía un
déficit motor y sensorial por debajo del nivel lesional y citario y elevación de proteínas8; estos hallazgos son de
la disfunción vesical (caso 1) también es un hallazgo fre- poca ayuda, si bien facilitan el descartar enfermedades
cuente en esta patología2,11,16,17. del tipo Guillain-Barré.
Los hallazgos en el LCR varían en función del momen- Las pruebas de neuroimagen ayudan a establecer el
to en que se realice la punción lumbar, encontrándose en diagnóstico, después de descartar otras enfermedades
ocasiones una moderada pleocitosis de predominio linfo- medulares. La RM delimita la extensión de la lesión por la
00 An Pediatr (Barc) 2004;61(2):177-80 179
Documento descargado de http://www.elsevier.es el 14/03/2011. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato.
Oñate Vergara E, et al. Mielitis transversa
constatación de una región hiperintensa en T2 acompa- 6. Bringue X, Vallmanya P, Prado S, Mallafré M, Solé E, Goma AR.
Transverse HIV myelitis in a child with AIDS. An Esp Pediatr
ñado por un aumento del tamaño medular2,12,18,19. La le- 1999;51:728-30.
sión se localiza a nivel torácico en un 80 % de los casos17,
7. Jeffery DR, Mandler RN, Dacis LE. Transverse myelitis: Retros-
como se observó en nuestros pacientes. pective analysis of 33 cases, with differentiation of cases asso-
La evolución interindividual es variable, desde la recu- ciated with multiple sclerosis and parainfectious events. Archi-
peración total en el primer mes, hasta déficit permanen- ves of Neurology 1993;50:532-5.
tes; según algunos autores, el niño presenta una mejor 8. Knebusch M, Strassburg HM, Reiners K. Developmental Medi-
evolución que el adulto17. Algunos autores consideran cine & Child Neurology 1998;40:631-9.
improbable que la evolución sea favorable si ésta no se 9. Byrne TN. Nonocompressive myelopathies simulating spinal
cord compression. Contemporary Neurology Series 1986;33:
produce en los primeros 3 meses5. Cuando el dolor inicial
229-64.
es intenso y la progresión de la parálisis y la disfunción
10. Galanakis E, Bikouvarakis S, Mamoulakis D, Karampekios S,
esfinteriana es rápida, predicen una peor recupera- Sbyrakis S. Transverse myelitis associated with herpes simplex
ción8,17. Asimismo, la ausencia de conducción central en virus infection. J Child Neurol 2001;16:886-7.
potenciales evocados y para algunos autores20,21 la pre- 11. Douglas A. Inmunopathogenesis of acute transverse myelitis.
sencia de la proteína 14-3-3 en el LCR, que es un marca- Curr Opin Neurol 2002;15:339-47.
dor de lesión neuronal en la fase aguda. 12. Iñigo A, García-Zozaya MD. Case report and review of the lite-
Las secuelas no se pueden considerar definitivas hasta rature acute transverse myelitis in a 7-month-old boy. J Spinal
transcurridos 6 meses22. En nuestros casos, la evolución Cord Med 2001;24:114-8.
ha sido similar a las referidas en otras comunicacio- 13. Andersen O. Myelitis. Curr Opinion Neurol 2000;13:311-6.
nes1,4,5,12,19. Ambos presentaron sintomatología aguda, 14. D’Costa DF, Cooper A, Pye IF. Transverse myelitis following
pero la de peor pronóstico coincidió con el paciente de cholera, Typhoid and polio vaccination. J Royal Society of
Medicine 1990;83:653.
forma de inicio más brusco y que fue el que experimen-
tó un mayor dolor. 15. Tezzon F, Tomelleri P, Ferrari G, Sergi A. Acute radiculomyelitis
after antitetanus vaccination. Italian Journal of Neurological
La respuesta al tratamiento con glucocorticoides ha Sciences 1994;15:191-3.
sido variable. El tratamiento rehabilitador es considerado
16. Kalita J, Shah S, Kapoor R, Misra UK. Bladder dysfunction in
por la mayoría de autores, como imprescindible para una acute transverse myelitis: Magnetic resonance imaging and
mejor recuperación20,22. neurophysiological and urodynamic correlations. J Neurol
Neurosurg Psychiatr 2002;73:154-9.
17. Dunne K, Hopkins IJ, Shield LK. Acute transverse myelopathy
BIBLIOGRAFÍA in childhood. Developmental Medicine and Child Neurology
1986;28:198-204.
1. Transverse myelitis consortium working group. Proposed diag-
nostic criteria and nosology of acute transverse myelitis. Neu- 18. Andronikou S, Albuquerque-Jonathan G, Wilmshurst J, Heweltt
rology 2002;59:499-505. R. MRI findings in acute idiopathic transverse myelopathy in
children. Pediatr Radiol 2003;33:624-9.
2. Scotti G, Gerevini S. Diagnosis and differential diagnosis of
acute transverse myelopathy. The role of neuroradiological 19. Scott T, Weikers N, Hospodar M, Wapenski J. Acute transverse
investigations and review of the literature. Neurol Sci 2001;22: myelitis: A retrospective study using magnetic resonance ima-
S69-S73. ging. Can J Neurol Sci 1994;21:133-6.
3. Berman M, Feldman S, Alter M, Zilber N, Kahana E. Acute 20. Irani DN, Kerr DA. 14-3-3 protein in the cerebrospinal fluid of
transverse myelitis: Incidence and etiologic considerations. patients with acute transverse myelitis. Lancet 2000;355:901.
Neurology 1981;31:966-71.
21. De Seze J, Peoc’h K, Ferriby D, Stojkovic T, Laplanche JL, Ver-
4. Defresne P, Hollenberg H, Husson B, Tabarki B, Landrieu P, mersch P. 14-3-3 protein in the cerebrospinal fluid of patients
Gilbert H, et al. Acute transverse myelitis in children: Clinical with acute transverse myelitis. Neurol 2002;249:626-7.
course and prognostic factors. J Child Neurol 2003;18:401-6.
22. Sureda B, Mayordomo F, Barrera JM, Domínguez JM, Casaus F,
5. Shian W, Chi C. Acute transverse myelitis in children: Clinical Gomero A. Mielitis transversa aguda grave. Factores pronósti-
analisys of seven cases. Chin Med J 1994;54:57-61. cos. Arch Neurobiol 1998;51:13-6.
180 An Pediatr (Barc) 2004;61(2):177-80 00
Você também pode gostar
- En defensa propia: Aventuras y desventuras del sistema inmunológicoNo EverandEn defensa propia: Aventuras y desventuras del sistema inmunológicoNota: 5 de 5 estrelas5/5 (1)
- Las aventuras de Lili contra Blast el FlojoNo EverandLas aventuras de Lili contra Blast el FlojoAinda não há avaliações
- Mielitis Transversa en Inmunocompetentes - Anal Pediat (Barc), 2004Documento4 páginasMielitis Transversa en Inmunocompetentes - Anal Pediat (Barc), 2004Ricardo ForlanoAinda não há avaliações
- Informe de Caso Clinico 2 TRONCO ENCEFALICO - Mielitis TransversaDocumento17 páginasInforme de Caso Clinico 2 TRONCO ENCEFALICO - Mielitis TransversaAnel TerranovaAinda não há avaliações
- Purpur AsDocumento31 páginasPurpur AsIribrenAinda não há avaliações
- 11 Patologias-ReDominguezML PDFDocumento6 páginas11 Patologias-ReDominguezML PDFthedAinda não há avaliações
- Síndromes HemorragíparosDocumento19 páginasSíndromes HemorragíparosIx CiprianoAinda não há avaliações
- MeningiomaDocumento5 páginasMeningiomaNatali R BerriosAinda não há avaliações
- 4 NeurocisticercosisDocumento6 páginas4 NeurocisticercosisSherly ValenciaAinda não há avaliações
- Ictiosis ArlequinDocumento4 páginasIctiosis ArlequinLaura Fandiño CeballosAinda não há avaliações
- Infecciones Snc-AvlDocumento35 páginasInfecciones Snc-AvlZoriam GonzálezAinda não há avaliações
- Infecciones Del Sistema Musculo EsqueleticoDocumento6 páginasInfecciones Del Sistema Musculo EsqueleticoJuan Cruz SaldunaAinda não há avaliações
- Caso Clinico LupusDocumento8 páginasCaso Clinico LupusMerilanea HernandezAinda não há avaliações
- RMC 163 BDDocumento8 páginasRMC 163 BDTany MuenalaAinda não há avaliações
- Necrosi Escafoides TarsianoDocumento8 páginasNecrosi Escafoides TarsianoMaría José Roca AvilesAinda não há avaliações
- MIELITISDocumento2 páginasMIELITISanon-742064100% (1)
- NeutropeniaDocumento30 páginasNeutropeniaIsabel LlanosAinda não há avaliações
- SIFILISDocumento7 páginasSIFILISROBERTOAinda não há avaliações
- El Niño Epiléptico en Atención PrimariaDocumento10 páginasEl Niño Epiléptico en Atención PrimariaCarmen HueteAinda não há avaliações
- Caso de KikuchiDocumento3 páginasCaso de KikuchiJuan Carlos Gallegos EscobarAinda não há avaliações
- Mielitis Transversa - En.esDocumento9 páginasMielitis Transversa - En.esmonsecatalinaAinda não há avaliações
- Nota Clinica HerpesDocumento5 páginasNota Clinica HerpesJuan Pablo VillaAinda não há avaliações
- 261 90 93 Historia ClinicaDocumento4 páginas261 90 93 Historia ClinicaAn GabrieliAinda não há avaliações
- 36572-Texto Del Artículo-249502-2-10-20230821Documento6 páginas36572-Texto Del Artículo-249502-2-10-20230821hcabrerarAinda não há avaliações
- EXANTEMATICASDocumento54 páginasEXANTEMATICASKyo YasakaniAinda não há avaliações
- EsporotricosisDocumento5 páginasEsporotricosisALEXANDRA YANERI PEREZ GAMONALAinda não há avaliações
- Lupus Eritematoso Sistemico PediatricoDocumento6 páginasLupus Eritematoso Sistemico PediatricoD Ivette Santiago FloresAinda não há avaliações
- Liquen Escleroso Vulvar InvestigacionDocumento9 páginasLiquen Escleroso Vulvar InvestigacionMonica MerwicerAinda não há avaliações
- Miastenia Gravis CorregidaDocumento27 páginasMiastenia Gravis CorregidaArmando Francisco Lupercio VazquezAinda não há avaliações
- Hemihipertrofia CongenitaDocumento5 páginasHemihipertrofia CongenitaKristell Kristell DGAinda não há avaliações
- Cutis Marmorea Teleangiectasica CongenitaDocumento4 páginasCutis Marmorea Teleangiectasica CongenitaVictor BazanAinda não há avaliações
- HNE MeningitisDocumento3 páginasHNE MeningitisPamenlaAinda não há avaliações
- ApendicitisDocumento18 páginasApendicitisAriadna MAinda não há avaliações
- 33-Sindrome MononucleosicoDocumento6 páginas33-Sindrome MononucleosicoBladimir ViloriaAinda não há avaliações
- Úlcera Genital Aguda: Reporte de Un Caso Clínico Pediátrico en Corrientes - Argentina, en El Año 2021Documento6 páginasÚlcera Genital Aguda: Reporte de Un Caso Clínico Pediátrico en Corrientes - Argentina, en El Año 2021bryan gaytanAinda não há avaliações
- Medicamentos HuerfanosDocumento40 páginasMedicamentos HuerfanosAngela Daniela100% (1)
- Varicela 210222+1Documento12 páginasVaricela 210222+1karenAinda não há avaliações
- Herpes Simple Pediatria - Fmh-Unprg - TucienciamedicDocumento34 páginasHerpes Simple Pediatria - Fmh-Unprg - TucienciamedictucienciamedicAinda não há avaliações
- Esclerosis Multiple TerminadoDocumento16 páginasEsclerosis Multiple TerminadoRomina Callapani Montoya100% (1)
- Manifestaciones Oftalmológicas de La Infección Por Toxoplasma en Paciente Portador Del Virus de La Inmunodeficiencia Humana. Descripción de Un CasoDocumento5 páginasManifestaciones Oftalmológicas de La Infección Por Toxoplasma en Paciente Portador Del Virus de La Inmunodeficiencia Humana. Descripción de Un CasoCRISHNAISHA BRYAN LOPERAAinda não há avaliações
- Equipo1. Artritis Reumatoide, Inmunología.Documento29 páginasEquipo1. Artritis Reumatoide, Inmunología.Evelin CruzAinda não há avaliações
- Chantal,+journal+manager,+009 Articulo7 Vol6 No1Documento10 páginasChantal,+journal+manager,+009 Articulo7 Vol6 No1JoyceAinda não há avaliações
- AEP2019Documento1 páginaAEP2019AnnaAinda não há avaliações
- Sind. SjogrenDocumento50 páginasSind. SjogrenAnonymous rXcJp2Ainda não há avaliações
- Neuro Infección Pediátrica )Documento34 páginasNeuro Infección Pediátrica )Gina Melisa UrquizaAinda não há avaliações
- Bo 010007Documento7 páginasBo 010007CarlosAinda não há avaliações
- Seminario Esclerosis SistemicaDocumento21 páginasSeminario Esclerosis SistemicakarlyAinda não há avaliações
- Caso Clinico de VaricelaDocumento26 páginasCaso Clinico de VaricelaANGEL BAQUEAinda não há avaliações
- Meningitis BacterianaDocumento10 páginasMeningitis BacterianaJulio TorresAinda não há avaliações
- Artritis Septica Pedaitrica - En.esDocumento10 páginasArtritis Septica Pedaitrica - En.esNicolle GaravitoAinda não há avaliações
- ZASKUDocumento4 páginasZASKUPaul GarciaAinda não há avaliações
- Síndrome de Gradenigo: Una Complicación Poco Frecuente de La Otitis Media AgudaDocumento5 páginasSíndrome de Gradenigo: Una Complicación Poco Frecuente de La Otitis Media AgudaJoao SilvaAinda não há avaliações
- MeningitisDocumento3 páginasMeningitisAndrea QuinteroAinda não há avaliações
- CEREBELITISDocumento27 páginasCEREBELITISKassandraAltamirano100% (1)
- Purpura Henoch SchönleinDocumento24 páginasPurpura Henoch SchönleinEstebanMoralesAinda não há avaliações
- Sindrome de Morris 2020Documento6 páginasSindrome de Morris 2020leslyAinda não há avaliações
- Dialnet UnHipertiroidismoRebelde 7104568Documento7 páginasDialnet UnHipertiroidismoRebelde 7104568KIMBERLY JULIETTE DEL POZO APAZAAinda não há avaliações
- 5 CraneofaringiomaDocumento4 páginas5 CraneofaringiomaJOEL CHRISTIAN MORA OMONTEAinda não há avaliações
- Histiocitosis de Celulas de Langerhans Informe de Un Caso: Velásquez Zapata, Gloria Elena Correa, Luis AlfonsoDocumento3 páginasHistiocitosis de Celulas de Langerhans Informe de Un Caso: Velásquez Zapata, Gloria Elena Correa, Luis AlfonsoCRISTIAN GUZMANAinda não há avaliações
- Histiocitosis de Células de Langerhans: ¿Una Entidad Rara de Síntomas Comunes?Documento5 páginasHistiocitosis de Células de Langerhans: ¿Una Entidad Rara de Síntomas Comunes?CRISTIAN GUZMANAinda não há avaliações
- Folleto de AnatomiaDocumento20 páginasFolleto de AnatomiaAris Hugo Gamarra Torres0% (1)
- MÓDULO 7. Fármacos Antiarritmicos - UAMDocumento37 páginasMÓDULO 7. Fármacos Antiarritmicos - UAMSugeily CastilloAinda não há avaliações
- Proyecto Uis OrellanaDocumento65 páginasProyecto Uis OrellanaEfrain Castillo0% (1)
- Psicopatologia de La PsicomotricidadpdfDocumento12 páginasPsicopatologia de La PsicomotricidadpdfDanny LopezAinda não há avaliações
- Andres Bello Lopez "Itabel": Instituto TecnicoDocumento9 páginasAndres Bello Lopez "Itabel": Instituto Tecnicomusica cuatroAinda não há avaliações
- RESIDENTESSSSSSSSSSDocumento38 páginasRESIDENTESSSSSSSSSSDenise RomeroAinda não há avaliações
- BROMATOLOGIADocumento32 páginasBROMATOLOGIAFabio Fernando VenegasAinda não há avaliações
- Cap 38 - Ventilacion PulmonarDocumento11 páginasCap 38 - Ventilacion PulmonarJennifer RiveraAinda não há avaliações
- Protocolo de Seguridad y Bioseguridad. Ingenieria Elite 2021Documento60 páginasProtocolo de Seguridad y Bioseguridad. Ingenieria Elite 2021ANDRIU LOZANOAinda não há avaliações
- Informe de Practica Acerca de InyectologiaDocumento12 páginasInforme de Practica Acerca de InyectologiaSebastian Hernandez ChaconAinda não há avaliações
- Tarea #1 Elaboracion Del Mapa Clinico de PatogenesisDocumento5 páginasTarea #1 Elaboracion Del Mapa Clinico de PatogenesisCristian Arevalo HidalgoAinda não há avaliações
- El Siguiente Plan de Ventas Se Realiza en LABORATORIOS CEGUEL Su Principal Objetivo Radica en Conocer La Situación de Ventas de Esta CompañíaDocumento12 páginasEl Siguiente Plan de Ventas Se Realiza en LABORATORIOS CEGUEL Su Principal Objetivo Radica en Conocer La Situación de Ventas de Esta CompañíaGuisselle Rodriguez100% (1)
- Resumen Ley de Salud MentalDocumento6 páginasResumen Ley de Salud MentalJuan Manuel RodriguezAinda não há avaliações
- 04 Trastornos de Los Sistemas OrgánicosDocumento2 páginas04 Trastornos de Los Sistemas OrgánicosWilo Ruiz RuizAinda não há avaliações
- Las Soluciones - Guía de ProfesoresDocumento2 páginasLas Soluciones - Guía de ProfesoresProdavinciAinda não há avaliações
- Curso de Cosmetica BasicaDocumento43 páginasCurso de Cosmetica Basicaceleam.1999Ainda não há avaliações
- Comportamiento Del Caballo PDFDocumento22 páginasComportamiento Del Caballo PDFJuan VelascoAinda não há avaliações
- Amputación TraumáticaDocumento3 páginasAmputación TraumáticaRandy DomingoAinda não há avaliações
- Hipotiroidismo CongenitoDocumento23 páginasHipotiroidismo CongenitoHumberto GüendoAinda não há avaliações
- Celadores Online de Instituciones Sanitarias - Anexo Viii. Temario Celador Servicio Madrileño de SaludDocumento8 páginasCeladores Online de Instituciones Sanitarias - Anexo Viii. Temario Celador Servicio Madrileño de SaludJuan Andres Martin PolloAinda não há avaliações
- Mindfulness en El Tratamiento PDFDocumento25 páginasMindfulness en El Tratamiento PDFNoel Feliciano FebusAinda não há avaliações
- Consentimiento Informado ArtocentesisDocumento2 páginasConsentimiento Informado ArtocentesisGloria PasMarAinda não há avaliações
- Bacterias Gram (+) Guías.Documento24 páginasBacterias Gram (+) Guías.Woodward CarolinaAinda não há avaliações
- TBC y MDR (Seminario)Documento38 páginasTBC y MDR (Seminario)Milagros Guzmán GarcíaAinda não há avaliações
- 3676 ConpesDocumento84 páginas3676 ConpesJuan Pablo Cardenas JAinda não há avaliações
- Muerte CelularDocumento22 páginasMuerte CelularKarmencita RthAinda não há avaliações
- Estudio de Factibilidad para La Elaboración de Cápsulas Vitamínicas en Base A Cereales AndinosDocumento110 páginasEstudio de Factibilidad para La Elaboración de Cápsulas Vitamínicas en Base A Cereales AndinosFranco Chanel Chanel Schneider VillalobosAinda não há avaliações
- Manual de Primeros Auxilios - Primer Respondiente.Documento103 páginasManual de Primeros Auxilios - Primer Respondiente.Gabriel Ardaya SemoAinda não há avaliações
- Aprovechamiento y Usos Del LactosueroDocumento30 páginasAprovechamiento y Usos Del LactosueroLuis Piscal100% (2)
- 6.1 Semiologia Cardio VascularDocumento46 páginas6.1 Semiologia Cardio VascularCdcgs PWinAinda não há avaliações