Escolar Documentos
Profissional Documentos
Cultura Documentos
Anatomia do sistema respiratório
Enviado por
Lah FazoloTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Anatomia do sistema respiratório
Enviado por
Lah FazoloDireitos autorais:
Formatos disponíveis
Pneumologia - Medicina Unigranrio
PNEUMOLOGIA - 6º período
Prof. Raquel
ANATOMIA DO TRATO RESPIRATÓRIO
A função do sistema respiratório é facultar ao organismo uma
troca de gases com o ar atmosférico, assegurando permanente
concentração de oxigênio no sangue, necessária para as reações
metabólicas, e em contrapartida servindo como via de eliminação de
gases residuais, que resultam dessas reações e que são representadas
pelo gás carbônico.
- Vias aéreas: é um sistema de tubos em série e paralelo que vão se
ramificando, conforme se tornam menos calibrosos, vão aumentando a
resistência ao fluxo do ar, assim, esse ar precisa exercer maior
pressão para passar.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Território alveolar: Está acoplado as vias aéreas, onde se
processam as trocas gasosas. O território alveolar localiza-se bem
nas extremidades.
* Vias aéreas → Condução e condicionamento do ar.
* Compartimento alveolar → Troca gasosa, pressão elástica.
Obs1:
- Bronquiectasia: é a dilatação dos brônquios, com essa dilatação a
entrada de ar se torna mais difícil, o aparelho mucociliar passa a
não funcionar de maneira adequada então aumenta-se o muco, portanto,
o principal sintoma do paciente com bronquiectasia é a tosse com
expectoração.
- DPOC (Doença Pulmonar Obstrutiva Crônica): antigamente era
dividida em duas doenças a bronquite crônica e enfisema pulmonar. O
enfisema pulmonar consiste em uma dilatação da parede dos alvéolos e
bronquíolos terminais, onde ocorrem as trocas gasosas; ocorre perda
da elasticidade, pode ser observado na tomografia. O principal
sintoma apresentado pelo paciente é dispnéia.
- Síndrome do Overlap: paciente apresenta DPOC (enfisema) e asma.
Normalmente, trata-se de um paciente asmático que desenvolveu o
enfisema por causa do fumo.
- tosse seca: BK, asma.
Obs2: Resistência X Complacência:
Essa relação está associada ao calibre das vias aéreas e ao
comportamento elástico alveolar. O gás carbônico sai dos vasos
sanguíneos naturalmente, por difusão, enquanto o oxigênio precisa de
uma pressão para entrar na corrente sanguínea, portanto, essa
anatomia ramificada do trato respiratório, faz com que o oxigênio
chegue ao território alveolar com pressão grande o suficiente para
que ocorram as trocas gasosas.
1 - ÁRVORE RESPIRATÓRIA:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Traqueia → brônquios → bronquíolos → bronquíolos respiratórios →
ductos alveolares → átrio alveolar
- Conforme vai ocorrendo a ramificação da árvore respiratória, a
parede vai perdendo camadas até ficar bem fina e permitir as trocas
gasosas.
- Brônquios: epitélio pseudo-estratificado colunar ciliado, com
células produtoras de muco, que são células cuboides (vias < 2mm). O
grande objetivo dos brônquios é, através do aparelho mucociliar,
produzir uma secreção. Então, toda bactéria ou qualquer agente ou
objeto que tente entrar no sistema respiratório, vai encontrar essa
barreira, ficando aderido a essa secreção. Ocorre, assim, o reflexo
da tosse, a qual irá eliminar essa secreção contaminada.
- Bronquíolos: células secretoras (clara) - Produção de surfactante
(sem cartilagem).
Bronquíolos respiratórios também realizam a troca gasosa, mas a
principal área é dentro dos alvéolos.
- Alvéolos: revestidos por pneumócitos tipo I (97% do território
alveolar/ epitélio de revestimento e favorece troca gasosa, então,
através deles ocorre troca de oxigênio e gás carbônico com os
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
capilares pulmonares) e pneumócitos tipo II (diferenciam-se em I, e
produz surfactante que ajuda a diminuir a tensão dentro desse
espaço, para evitar o colabamento dos bronquíolos e dos alvéolos
durante a expiração, importantes para regeneração pulmonar).
- Surfactante:
● Mantém os alvéolos abertos (ou impedem seu colabamento).
● Diminui a força de coesão entre moléculas de água localizada na
membrana alveolar.
● Mantém o interior dos alvéolos secos.
● Auxilia a difusão dos gases pela membrana alveolar, e facilita a
distensão alveolar.
Obs1: Nos brônquios e bronquíolos existem as células de defesa,
entre elas uma extremamente importante os macrófagos alveolares, os
quais fagocitam os patógenos e sofrem apoptose.
Normalmente, nosso pulmão não utiliza toda sua capacidade funcional,
nem toda sua reserva respiratória. Quando um paciente apresenta
enfisema e já possui algumas áreas onde não ocorre troca gasosa,
outras áreas irão assumir essa função e, portanto, o paciente não
morre por insuficiência respiratória, embora ele apresente alguma
dificuldade para respirar, ele ainda consegue fazê-lo (pulmão
vicariante).
Obs2: Pulmão não dói, o que de fato dói é a pleura; A ausculta
pulmonar deve ser feita em ápice, parte posterior, lateral e
anterior. Na parte posterior é basicamente de lobos inferiores e a
ausculta da parte anterior é basicamente de lobos superiores.
- Troca gasosa: Ocorre nos segmentos terminais.
Bronquíolo respiratório > ducto alveolar > alvéolo
Obs3: Curva de dissociação de oxihemoglobina
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Transporte de O2: Mínima quantidade dissolvido no sangue, maior
parte combinado a Hb, que se fixa a ele de forma reversível. Não é
preciso haver uma pressão tão alta de oxigênio para que ocorra a
saturação da hemoglobina, com uma pressão de oxigênio de 80 mmHg já
se atinge o platô da saturação de hemoglobina.
- Em um paciente com anemia, a dinâmica é diferente, assim, mesmo
que se administre muito oxigênio a ele, não resolverá, visto que ele
apresenta poucas células. Desse modo, o tratamento visa atuar na
quantidade de células e não no oxigênio.
- A curva verde é a condição normal, em que a hemoglobina libera
oxigênio nos tecidos, geralmente, a hemoglobina libera o oxigênio em
ambiente com pH baixo, que é onde estaria acontecendo quebra de
energia e, portanto, há maior necessidade de oxigênio, bem como
maior liberação de gás carbônico e ácido lático. Nas extremidades,
por exemplo, o pH é mais baixo e, assim, a curva é desviada para a
direita, uma pessoa praticando atividade física terá sua curva
desviada para a direita e quando a temperatura está alta também. Nos
pulmões a curva está desviada para a esquerda, porque a hemoglobina
irá fixar o oxigênio e não o liberar, pH também é mais alto.
- Desvio para a direita: pH mais baixo, temperatura mais alta,
produção de ácido lático, maior gasto de energia.
Sangue arterial, fornece O2 às células, passando aos tecidos. O CO2
passa dos tecidos para os capilares, volta aos pulmões sangue venoso
com PO2 e SO2 baixos e CO2 elevados.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Aparelho mucociliar:
● Muco: Possui 2 porções a gelatinosa que está em contato com a luz
das vias aéreas (facilita a adesão de partículas) e aquosa (água e
eletrólitos) que é um fluido periciliar que está em contato com as
células.
*Existem tipos de profissões que favorecem a adesão de partículas:
mineiro, serralheiro, profissionais que trabalham com cimento ou
silicose, etc.
*Bronquite crônica: hipersecreção de muco.
*Fibrose cística causa diminuição da fase solúvel (aquosa) do muco,
é uma doença genética onde as secreções do paciente tornam-se
espessas. A doença completa atinge crianças, na doença parcial, o
paciente pode apresentar o problema já na fase adulta. Como a fase
aquosa está bem diminuída, a secreção torna-se espessa e, portanto,
o aparelho mucociliar funciona mal. Isso favorece infecções de
repetição nesse paciente.
● Cílios: Através de seu constante batimento que transportam muco
para orofaringe, eles recobrem toda superfície das vias aéreas
superiores. Se o paciente apresentar a síndrome dos cílios
imóveis, ele irá ter bastante secreção, a qual não conseguirá
expelir, esse paciente pode vir a ter pneumonias de repetição.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
*Exceto: vestíbulo nasal, pequenas áreas de nado/orofaringe, laringe
e região olfatória do nariz.
*Árvore traqueobrônquica: cílios contínuos até bronquíolos
respiratórios.
- Ventilação:
Ventilação pulmonar: volume de ar atmosférico que entra ou sai dos
pulmões por unidade de tempo.
Ventilação alveolar: volume de ar atmosférico que entra nos pulmões
por unidade de tempo, efetivo para as trocas gasosas.
Espaço morto fisiológico: todo ar que não participa das trocas
gasosas (anatômico/alveolar). Esse espaço é importante como reserva,
se o paciente tiver alguma doença pulmonar, a partir de um
determinado momento ele começa a utilizar o ar que se encontra nesse
espaço morto.
- Difusão:
Equilíbrio entre sangue e gás alveolar: ocorrem em 1/3 do tempo de
contato ar/sangue nos alvéolos. Alterações difusionais só ocorrem em
graves espessamentos da membrana alvéolo-capilar. Isso pode
acontecer em casos de fibrose e de acúmulo de líquido como por
exemplo na insuficiência cardíaca congestiva descompensada, que leva
ao edema de pulmão. O gás carbônico se difunde melhor que o
oxigênio, para que ocorra a difusão do oxigênio será necessário um
certo gradiente de pressão.
- Relação entre ventilação e perfusão:
Alterações na relação são a causa mais comum das alterações de
trocas gasosas.
● Área de Shunt são as áreas perfundidas e não ventiladas (shunt
fisiológico), pode ocorrer na bronquiectasia ou em um tumor
(obstrução).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
● Espaço morto são as áreas pulmonares ventiladas e não perfundidas
(espaço morto fisiológico), pode ocorrer na embolia.
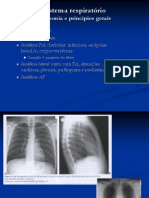
RADIOGRAFIA PULMONAR BÁSICA
O raio x: uma forma de radiação eletromagnética ionizante. Os
raios atravessam com maior facilidade as partes aeradas e os tecidos
moles do corpo (menor densidade), chegam ao filme com maior
intensidade e o impressionam mais fortemente na projeção desses
órgãos, gerando registros mais escuros.
Os tecidos mais densos, como os ossos, por exemplo, retém mais os
raios e eles chegam ao filme com menor intensidade e geram registros
mais claros.
● Hipotransparência
- (Estrutura densa. Ex: osso).
- Homogênea (Massa, pneumonia, derrame pleural, atelectasia).
- Heterogênea (Pneumonia, edema/infiltrado).
● Hipertransparência
- DPOC.
- Avascular (Pneumotórax).
- Cavitária ou cavidade com nível hidroaéreo (Abscesso).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
1 - INCIDÊNCIA:
- PA: póstero-anterior
Coração próximo ao filme e escápula fora do campo pulmonar.
Localiza a imagem de estudo em direita e esquerda.
- AP: antero-posterior
Crianças e acamados.
Magnifica o coração, diafragma elevado.
- Perfil:
Rotineiramente utiliza-se o lado esquerdo,para não magnificar o
coração.
Localiza a imagem quanto aos lobos pulmonares.
Região hilar deve estar no centro da imagem.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Diafragma: - direito: pode ser visto passando por todo o tórax e
cruzando através da borda do coração.
- esquerdo: parece desaparecer quando ele alcança a borda
posterior do coração. E está logo acima da bolha de ar do estômago.
- Ápico-lordótica:
Ápice pulmonar, lobo médio e língula.
“Paciente em pé e mão na cintura”.
Pode ser substituído por tomografia.
- Decúbito lateral com raios horizontais - Laurell
Diferenciação entre derrame e espessamento pleural.
- Oblíquas de tórax:
Lesões da parede torácica, hilos e bifurcação brônquica.
Suprimir estruturas superpostas.
2 - PARÂMETROS TÉCNICOS:
- Dose de radiação adequada - Deve-se observar somente as 4/6
primeiras vértebras torácicas, demais encobertas pelas partes moles
do mediastino.
- Expansão pulmonar - Bem inspirado. Deve-se contar 10 arcos costais
posteriores descobertos pelo diafragma.
- Adequadamente centrado - clavículas equidistantes e escápula fora
de campo.
- Posição ortostática - bolsa de ar do estômago.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: Sinal da silhueta: Este sinal é de grande utilidade na
localização de lesões torácicas na radiografia simples. Ele baseia-
se nos seguintes princípios:
• imagens compostas por densidades diferentes (ex: partes moles e
ar), localizadas lado a lado, têm seus contornos facilmente
diferenciados. Por exemplo, o coração está ao lado do lobo médio e
da língula, mas é fácil diferenciar os contornos cardíacos.
• Imagens com densidades iguais, lado a lado, perdem os seus
contornos. Por exemplo, a pneumonia do lobo médio tem densidade de
partes moles e borra os contornos cardíacos direitos, pois o coração
também tem densidade de partes moles.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Imagens com densidades iguais, em níveis diferentes (ex: anterior
e posterior), têm os contornos mantidos. Por exemplo, a pneumonia do
lobo inferior direito tem densidade de partes moles, mas não borra
os contornos cardíacos direitos, pois o coração, apesar de também
ter densidade de partes moles, é anterior, e o lobo inferior direito
é posterior.
3 - PARÊNQUIMA PULMONAR:
- Divisão em lobos:
Direito: superior, médio e inferior
Eles são separados por duas fissuras: horizontal (pequena) e oblíqua
(grande). A horizontal divide o lobo superior dos lobos médio e
inferior. A oblíqua divide o lobo inferior dos demais lobos.
Esquerdo: superior e inferior
Estes são separados pela fissura oblíqua (grande).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Hilos pulmonares:
Nos hilos pulmonares encontram-se brônquios, artérias, veias e
linfáticos. O que visualizamos na radiografia é uma somatória destas
estruturas.
Perfil: localizado no centro da imagem.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Cúpulas diafragmáticas e seios costofrênicos:
De um modo geral, a cúpula diafragmática esquerda é mais baixa
que a direita, devido à posição esquerda do coração no tórax.
Seios costofrênicos são ângulos formados pelo encontro das
cúpulas diafragmáticas com a parede torácica. Perfil: devem estar
alinhados e sobrepostos.
Obs1: Diafragma:
Direito: pode ser visto passando por todo o tórax e
cruzando através da borda do coração.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Esquerdo: parece desaparecer quando ele alcança a borda
posterior do coração. e está logo acima da bolha de ar do estômago.
- Mediastino:
O mediastino é o espaço entre os pulmões, que pode ser
dividido em:
• superior: localizado acima do nível da vértebra T5 (mais ou menos
no nível da carina);
• inferior: situado abaixo do nível de T5.
Outra divisão do mediastino, até mais comumente empregada, é a
seguinte:
• anterior: borda posterior do esterno até a borda posterior do
coração;
• médio: borda posterior do coração até a borda anterior da coluna
vertebral;
• posterior: a partir da borda anterior da coluna vertebral.
Obs1: Linhas cardíacas: do lado direito o contorno cardíaco normal é
dado pelo átrio direito. À esquerda o contorno decorre de três
estruturas: tronco arterial pulmonar, átrio esquerdo e ventrículo
esquerdo.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs2: Radiografia:
PNEUMONIA
A pneumonia, uma infecção do parênquima pulmonar, é
classificada como adquirida na comunidade (PAC) ou associada aos
cuidados de saúde (PACS). A categoria PACS é subdividida em
pneumonia adquirida no hospital (PAH) e pneumonia associada ao
ventilador(PAV). (Harrison)
- Fisiopatologia:
Os microrganismos conseguem acesso ao trato respiratório
inferior pela microaspiração a partir da orofaringe (a via mais
comum), por inalação de gotículas contaminadas, por disseminação
hematogênica ou por extensão contígua de espaço pleural ou
mediastinal infectado.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Antes da manifestação da doença, o tamanho da carga de
microrganismos deve superar a capacidade de eliminação das bactérias
pelos macrófagos e outros componentes da imunidade inata (p. ex.,
proteínas surfactantes A e D).
1 - PAC (Pneumonia adquirida na comunidade)
Toda infecção do trato respiratório inferior que acomete o
paciente fora do ambiente hospitalar ou surge nas primeiras 48 horas
após a sua internação (alguns autores consideram 72 horas).
1.1 - Causas:
• aspiração de secreções da orofaringe (sinusite crônica).
• inalação de aerossóis (micoplasma, através da tosse, H.
influenzae).
• disseminação hematogênica (paciente com infecção na perna, a
bactéria pode ganhar a circulação sanguínea e ir para o pulmão que é
extremamente vascularizado), a partir de um foco contigno.(S.
aureus)
• reativação local (CMV, P. carinii, Bk).
- Etiologia só é descoberta em 50% dos casos.
- S. pneumoniae é o mais comum 30-70% - ele continua sendo o
principal na PAC de adultos. Por conta do abuso de ATB ele começa a
ficar resistente a betalactâmicos.
- Atípicos (8-48%): Legionela sp, Mycoplasma pneumoniae, Clamydia
pneumoniae.
- Pneumonia típica x atípica (paciente com sinais mais leves, que
você não consegue saber se é virose ou uma bactéria atípica)
- Mista: 7-40%. Paciente pode ter uma clamydia associada a um
Streptococcus, ou até mesmo a um vírus.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: Patógenos não usuais: tuberculose, nocardiose (comum em HIV+),
leptospirose, fungos, Pneumocystis, uso de drogas
(infiltrado+febre).
Complicações: Meningite, artrite, endocardite, pericardite, empiema,
sepse, PH associada, abscesso pulmonar, tromboembolismo.
Obs: em menores de três meses é mais comum ser causada por S.
aureus, enterobactérias, Streptococos A/B, Chlamydia, Mycoplasma
hominis e Ureoplasma; entre 3 e 24 meses predominam S. pneumoniae,
H. influenzae e vírus respiratórios.
Obs: desconfiar de S. aureus quando iniciar com “gripe-resfriado”
cujo quadro se agrava subitamente.
1.2 - Quadro clínico:
- Início súbito de febre (> 37,8°) + calafrios + dor ventilatório-
dependente + tosse com expectoração purulenta ou piosanguinolenta
(“cor de tijolo”) + dispneia.
- Mialgia + artralgia + cefaleia + astenia + anorexia + adinamia +
distúrbios gastrointestinais (comum em crianças e idosos) + confusão
+ sudorese.
- O exame físico costuma revelar taquipneia; maior ou menor frêmito
tátil; percussão maciça ou imprecisa que reflete consolidação ou
líquido pleural, respectivamente; estertores; ruídos respiratórios
brônquicos; ou atrito pleural;o uso de musculatura acessória,
cianose, confusão e hipotensão revelam disfunção respiratória.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: Idoso: pode começar o quadro infeccioso, na maioria das vezes
a própria pneumonia, apenas mudando seu estado basal, está mais
cansado, com sono. A febre é ausente em 20% dos casos, até em 40%.
Febre + dispneia/taquipnéia + alterações do sensório +
descompensação da doença de base.
Pneumonia aspirativa: Comum em pacientes acamados, atinge
principalmente o pulmão direito segmento posterior e apical dos LSS
ou LII.
Obs2: A pneumonia clássica - lombar (exemplificada por aquela devida
ao Streptococcus pneumoniae) manifesta-se como um padrão lombar e
evolui em quatro fases, caracterizadas por alterações nos alvéolos:
• Edema: exsudatos proteináceos presentes nos alvéolos, intensa
congestão dos capilares septais.
• Hepatização vermelha: eritrócitos e neutrófilos presentes no
exsudato intra-alveolar, alvéolos ficam cheios de fluido, fibrina e
bactérias. O lobo adquire consistência firme semelhantes a do
fígado.
• Hepatização cinzenta: abundantes depósitos de neutrófilos e
fibrina. Aumento das células inflamatórias e fibrina nos alvéolos,
ocorre diminuição da congestão e do número de bactérias. A liberação
de grande quantidade de enzimas pelas células inflamatórias leva a
degradação de fibras elásticas da matriz extracelular tornando o
parênquima bastante friável.
• Resolução: os macrófagos são o tipo de célula predominante. Ocorre
lise da fibrina e redução progressiva do exsudato, permitindo a
penetração de ar nos alvéolos.
De forma característica na pneumonia lobar não há destruição das
paredes alveolares.
Obs3: Pneumonia lobular ou broncopneumonia: apresenta focos
inflamatórios múltiplos pelos lóbulos pulmonares, caracterizando
disseminação dos agentes pelas vias inflamatórias. Acomete
principalmente crianças e idosos debilitados.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs4: Pneumonia intersticial: reação inflamatória que afeta
principalmente o interstício pulmonar. Os principais agentes são os
vírus.
1.3 - Diagnóstico:
- Exame físico: Consolidação pulmonar (estertores: pois vai depender
da extensão da pneumonia e do local) e/ou derrame pleural.
Comum: FTV aumentado, percussão maciça ou submaciça e MV diminuído,
sobro tubário, estertores crepitantes.
- Exames complementares: Radiografia de tórax (PA e PERFIL, AP se o paciente estiver acamado e
espera-se encontrar uma opacificação confluente e homogênea de padrão alveolar), hemograma
completo (espera-se encontrar uma leucocitose com desvio a esquerda, ou seja, há um aumento dos
bastões, porém uma leucopenia em geral indica mau prognóstico, independente do agente), provas
bioquímicas (creatinina, ureia > 65mg/dl indica gravidade), glicose, eletrólitos (Sódio/Potássio),
gasometria (Sp02 ≤ 90% em ar ambiente ou pneumonia grave deve ser realizado).
*analisar função renal, saber se precisa de reposição de
eletrólitos.
*Glicose: saber se há descompensação.
*Leucopenia < 4000 céls/mm3 indica mau prognóstico.
*IRC: paciente pode abrir quadro de pneumonia por uma IRC
desconhecida.
Obs1: A radiografia de tórax costuma ser necessária para diferenciar
a PAC de outras condições, em particular porque a sensibilidade e a
especificidade dos achados de exame físico para PAC são de apenas
58% e 67%, respectivamente, além disso serve para acompanhar o
seguimento do caso quanto a evolução.
A TC de tórax pode ser útil para pacientes com suspeita de
pneumonia pós-obstrutiva.
Alguns padrões radiológicos sugerem uma etiologia; p. ex.,
pneumatoceles sugerem S. aureus.
Obs: os achados são inespecíficos, mas a probabilidade de pneumonia
aumenta na presença de temperatura >37,8 °C, frequência respiratória
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
>25 irpm, expectoração purulenta, frequência cardíaca >100 bpm,
crepitações, diminuição dos sons respiratórios, mialgia e sudorese
noturna.
- Exames complementares em pacientes internados:
• Exame microbiológico do escarro (BK, Nocardia, Pneumocystis), ele
vai ser válido quando < 10 céls epiteliais e > 25 céls PMN
(polimorfonucleares).
• Cultura de escarro.
• Detecção de ATgs (Legionella - na urina e S. pneumoniae).
• Testes sorológicos (Clamydia ou Chlamydophilia, Mycoplasma,
Legionella - pode ser encontrado antígenos na urina, fungos, vírus):
IgM, IgG.
- Outros:
• Hemocultura.
• Aspirado endo ou transtraqueal.
• Aspirado trancutâneo com agulha.
• Toracocentese (para derrame pleural >1 cm em decúbito lateral).
• Biópsia pulmonar.
• Broncoscopia + LBA (lavado broncoalveolar).
- Biomarcadores (prognóstico)
• Proteína C reativa (não é muito específica, pois pode estar
aumentada em qualquer processo inflamatório. Pode auxiliar no valor
prognóstico do tratamento).
<100 mg/dl – fator protetor;
>250 mg/dl – fator de risco;
Nas 72h se < 30mg/dl – fator preditivo positivo.
• Procalcitonina (mais especifico, melhor): É um marcador de
atividade inflamatória, níveis mais elevados em pacientes com
etiologia bacteriana.
Nas 72h se < 0,3 mg/dl – fator preditivo positivo.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• TREM-1, IL-1 beta, TNF-alfa.
1.4 - Critério de gravidade e Decisão sobre hospitalização dos
pacientes:
Dois conjuntos de critérios identificam os pacientes que serão
beneficiados pela assistência hospitalar. Ainda não ficou claro qual
é o superior, devendo a aplicação de cada instrumento ser mediada
por uma análise dos fatores relevantes para cada paciente.
• Índice de gravidade da pneumonia (IGP):
São atribuídos pontos para 20 variáveis, como idade,
enfermidade coexistente, além de achados físicos e laboratoriais
anormais. Com base nisso, os pacientes são incluídos em uma de cinco
classes quanto ao risco de mortalidade.
Precisa de um sistema informatizado.
- Classe I: < 50 anos, ausência das 5 comorbidades, sinais vitais
normais, sem distúrbios sensoriais. Ambulatório
- Classe II: < 70 pontos. Ambulatório
- Classe III: 71-90 pontos. Breve internação
- Classe IV: 91-130 pontos. Internar
- Classe V: > 130 pontos. Internar
• CURB-65: consiste em cinco variáveis:
- C (confusão mental).
- U (ureia > 50mg/dl).
- R (frequência respiratória ≥ 30 irpm).
- B (PAS < 90 ou PAD < 60 mmHg).
- 65 (Idade > 65 anos).
- Os pacientes com um escore de O podem ser tratados em casa,
aqueles com um escore de 2 devem ser hospitalizados, e os que tenham
um escore de 3 podem necessitar de tratamento em UTI.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- O CURB-65 pode não ser preenchido: Usar o fluxograma da SBPT para
internar PAC (2004):
- Critérios para internar em UTI:
• Necessidade de ventilação mecânica.
• Choque séptico com necessidade de drogas vasopressoras.
• Critérios menores:
Frequência respiratória ≥ 30 irpm,
PaO2/FIO2 ≤ 250 mmHg,
Opacidades multilobares,
Confusão mental,
Ureia > 50 mg/dl,
Leucopenia < 4 mil céls/mm3,
Plaquetopenia < 100 mil céls/mm3,
Hipotermia (< 36°C de temperatura central),
Hipotensão (necessitando de ressuscitação).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
*Na prática você usa mais os critérios maiores para internação.
*1 critério MAIOR OU 2 critérios MENORES
Obs: pneumonia grave e aquela que tem apresentação clínica incluindo
falência respiratória, sepse grave ou choque séptico.
1.5 - Tratamento:
- AMBULATORIAL:
• Anteriormente saudáveis e sem história de tratamento antibiótico
nos últimos 3 meses:
Macrolídeo: 1ª opção
[claritromicina (500mg VO 2x/dia, 7 dias) ou azitromicina (500mg V0
em dose única, 5 dias)].
Amoxacilina: 2ª opção
[amoxacilina (500mg VO 8/8h) ou (875mg VO 12/12h)].
• Comorbidades ou antibióticos nos últimos 3 meses:
Quinolona: 1ª opção
[levofloxacina (750mg VO 1x/dia 7-10 dias, 500mg 12/12hrs 5 dias),
moxifloxacina (400mg 1x/dia), gemiflaxicino (320mg 1x/dia)].
Betalactâmico + Macrolídeos: 2ª opção
• Broncoaspiração:
Betalactâmico + Betalactamase/ertapenem
[amoxacilina-clavulanato (875mg VO 12/12h)]
- INTERNADOS:
• Internados não graves:
Quinolona: 1ª opção
Betalactâmico + Macrolídeo: 2ª opção
[ceftriaxona/cefotaxima + azitromicina]
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Admitidos CTI:
- Sem Pseudomonas:
Betalactâmico + Quinolona
- Com Pseudomonas:
Piperacilina/tazobactan, cefepime (4ª geração), imipenem
(carbapenêmicos) ou meropenem/levofloxacina (750mg), ciprofloxacina
(500mg 2x/dia).
1.6 - Duração do tratamento:
- 7/14 dias (10 dias): Esperar o paciente ficar afebril por 72
horas. Pneumonias com necrose (S. aureus e Klebsiella), podem
necessitar de 3 ou mais semanas.
*diretriz de pneumonia diz que se o ATB for correto, são necessários
apenas cinco dias.
- Melhora do quadro clínico: Em até 72 horas, se não ocorrer melhora
em até 5 dias você deve reavaliar. A febre pode ceder em 3-7 dias.
- Radiologia: Reavaliar após 2/3 semanas. Em outros casos,
acompanhar até 12 semanas após.
1.7 - Diagnóstico diferencial:
Doenças não infecciosas que podem simular uma pneumonia:
Embolia pulmonar, ICC (insuficiência cardíaca congestiva), carcinoma
bronquíolo alveolar, linfoma, hemorragia intrapulmonar,
granulomatose de Wegener, sarcoidose, pneumonite de
hipersensibilidade, vasculites, doença pulmonar induzida por
fármacos.
2 - PAH (Pneumonia adquirida no hospital ou nosocomial)
Toda infecção do parênquima pulmonar que ocorre após 48-72
horas de internação, desde que não esteja presente no momento da
admissão, não se relacionando a intubação ou ventilação mecânica.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Menos bem estudada que a PAV, a pneumonia adquirida no
hospital (PAH) envolve mais comumente patógenos não MDR. Os
anaeróbios também podem estar mais envolvidos nos pacientes sem PAV
por causa do maior risco de macroaspiração nos pacientes que não
estão intubados.
- Pneumonia associada à ventilação mecânica:
É quando surge 48/72 horas após entubação endotraqueal e
instituição de ventilação mecânica invasiva, podendo ser
subclassificado em precoce, quando ocorre até quarto dia de
internação, ou tardia, que inicia após quinto dia.
- Pneumonia relacionada aos cuidados de saúde:
Ocorre com pacientes com as seguintes características:
residente em asilos ou tratados em sistema de internação domiciliar,
quem recebeu antibióticos intravenoso ou quimioterapia nos 30 dias
precedentes, pacientes em terapia renal ou que foram internados
urgentemente por dias ou mais.
1 - Causas:
Os agente mais frequentes são os báculos gram-negativos, como
Pseudomonas, enterobactérias e Acinetobacter, esses correspondem a
55-85%; entre os gram-positivos destacam-se S. aureus.
As pneumonias precoces muitas vezes tem como agente etiológico
os mesmos da comunitária.
Obs1: condições que favorecem determinados patógenos
● S. pneumoniae resistente a penicilina:
- < 4 anos ou >65 anos
- Alcoolismo
- Tratamento com betalactâmico nos últimos três meses
- Imunossupressão
- Comorbidades múltiplas
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Crianças em creches
● Enterobactérias:
- Moradia em asilo
- Internação no últimos 90 dias
- Doenças cardiopulmonares subjacente
- Comorbidades múltiplas
- Uso de antibiótico indiscriminado
- Provável aspiração
- Estado de higiene
● Pseudomonas:
- Bronquiectasia, fibrose cística, DPOC grave.
- Tratamento crônico com corticoides.
- Uso de antibiótico de amplo espectro por mais de sete dias.
- Desnutrição.
- Internação hospitalar.
2 - Fisiopatologia:
É a mesma da PAC, no entanto existem fatores que favorecem a
colonização da orofaringe, sendo eles: coma, hipotensão, acidose,
uremia, alcoolismo, doença pulmonar, uso de antibióticos, tubo
nasogástrica ou endotraqueal.
3 - Fatores de risco:
Os mais importantes são a necessidade de ventilação mecânica
por mais de 48 horas, o uso previo de antibiótico de amplo
espectro, o tempo de permanência no hospital ou UTI e gravidade da
doença de base, além de idade, uso de antibióticos nos últimos 3
meses, comorbidades, alteração do nível de consciência, dieta
enteral, cirurgia abdominal alta ou torácica, já que o paciente não
respirar adequadamente pela dor pós operatória acumulando então
secreção.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
4 - Diagnóstico:
Quando o paciente não se encontra em ventilação mecânica o
diagnóstico é baseado na presença de uma síndrome infecciosa e da
observação de uma infiltração radiológica nova ou em progressão
desde admissão. No entanto se for PAVM, os critérios clínicos
usualmente utilizados são: febre ou hipotermia, leucocitose ou
leucopenia, presença de secreção purulenta nas vias aéreas e piora
ou surgimento de novo infiltrado pulmonar.
Existem escores para auxiliar no diagnóstico de PAH,
associando achados clínicos com exames de hemocultura, gram, cultura
do aspirado endotraqueal, e de acordo com o resultados são
relacionados pontos, porém uma escola americana define PAH como
infecção hospitalar após 72 horas de internação, na presença de
estertores, maciços à percussão, surgimento de infiltrado novo, mais
a associação de um dos seguintes:
a)escarro purulento;
b)agente infeccioso isolado no sangue, aspirado traqueal,
biópsia pulmonar;
c)isolamento de vírus nas secreções respiratórias;
d) títulos de anticorpos pR antígeno;
e) evidência histológica de pneumonia.
Um aspecto importante a ser considerado é que a cultura
qualitativa negativa do aspirado endotraqueal apresenta alto valor
preditivo negativo para diagnóstico de PAVM.
O uso do lavado broncoalveolar é uma boa opção para
diagnóstico de PAH, mas tem um empecilho que é a necessidade de
especialista para fazê-lo.
5 - Tratamento:
O tratamento inicial e empírico levando em consideração:
padrão de sensibilidade da flora local, condições subjacentes do
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
paciente, estado de imunidade, tipo de antimicrobiano usado
anteriormente.
6 - Prevenção:
- Estratégias físicas: preferir entubação orotraqueal, com
circuitos novos para cada paciente, sendo trocado de tempo em tempo,
mais ou menos 5 a 7 dias, e tubo de drenagem subglótica para
pacientes que estejam com ventilação mecânica.
- Estratégias posturais: elevação da cabeceira a 45 graus.
- Estratégias farmacológicas: uso de clorexidina para higiene
oral, ou iodopovidona em pacientes com lesão cerebral grave.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
BRONQUIECTASIA
Dilatação e distorção permanente e irreversível de um ou mais
brônquios (proximais e de médio calibre, onde há sustentação) por
destruição dos tecidos musculares e elásticos de sustentação da
parede, com alteração da mucosa.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: Bronquiectasia seca: é aquela que se manifesta através de
episódios de hemoptise e com quase nenhuma produção de escarro.
Geralmente, surge em decorrência de lesões de tuberculose, curadas e
cicatrizadas, no ápice pulmonar. Não há acúmulo de secreções em
função da drenagem contínua das secreções brônquicas promovida pela
ação da gravidade.
Obs2: Pseudobronquiectasia: é a dilatação brônquica que surge em
decorrência de processos inflamatórios agudos, mas, no entanto, é
reversível, durante o processo de infecção também há destruição da
parede dos brônquios só que quando o processo é neutralizado ele
volta ao calibre normal. É geralmente cilíndrica e tem sua resolução
após um período que varia de três meses a um ano. O conhecimento
dessa situação é importante, pois evita a realização de
procedimentos cirúrgicos desnecessários ou investigações
diagnósticas precoces.
Área normal e área com bronquiectasia.
Se há dilatação da parede do brônquio, essa parede está
alargada e o mecanismo mucociliar não estará funcionando
adequadamente então o paciente terá um aumento da produção de muco
permanente que acaba evoluindo para a secreção. Assim o paciente vai
apresentar tosse produtiva.
1 - Fisiopatologia:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Na patogenia da bronquiectasia há necessidade da presença de
dois elementos: agressão infecciosa e deficiência na depuração das
secreções brônquicas. Assim, quanto maior a virulência do agente
agressor e quanto pior as condições de defesa locais e sistêmicas,
maior a possibilidade de desenvolvimento de bronquiectasias. Isso,
associado à resposta imune do próprio hospedeiro, promove a
perpetuação do processo inflamatório local, com posterior destruição
da parede brônquica.
- Círculo ou ciclo vicioso:
A teoria do círculo vicioso, proposta por Cole e Wilson, pressupõe
que um evento inicial (infecção ou condição genética primária)
comprometeria o mecanismo mucociliar de depuração. Isso faria com
que o muco e as bactérias permanecessem por um maior tempo na árvore
brônquica, levando a seleção natural das bactérias mais virulentas
que lesariam o epitélio ciliar. Posteriormente, surgiria um processo
inflamatório crônico que reduziria ainda mais a depuração brônquica,
facilitando as infecções recorrentes e o aparecimento das
bronquiectasias, que, por sua vez, predisporiam a novas infecções,
fechando o círculo vicioso.
2 - Classificação morfológica:
Feita a partir de imagens:
- cilíndricas: brônquios uniformemente dilatados, terminando junto à
superfície pleural.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- císticas/saculares: brônquios dilatados somente em determinado
ponto de seu diâmetro.
- varicosas: dilatações que se alternam com segmentos normais,
dilatações irregulares com terminações bulbosa e retorcidas (mais
difícil de tratar, as vezes é melhor indicar a cirurgia para retirar
esse segmento do parênquima).
Obs2: Tem algo que impeça que o paciente tenha tanto bronquiectasia
quanto enfisema (dilatação dos alvéolos)? Não, pois os mecanismos
para desenvolver essas doenças são diferentes.
3 - Localização:
As bronquiectasias ocorrem, preferencialmente, nos lobos
pulmonares com maior dificuldade de drenagem das secreções
brônquicas. Assim, o lobo inferior esquerdo é o mais acometido, pois
o brônquio esquerdo forma um ângulo mais agudo com a traqueia e seu
diâmetro é mais estreito, em razão do cavalgamento que sofre da
artéria pulmonar e da aorta. Todavia, a localização também depende
da sua etiologia; desta forma, as bronquiectasias restritas à
determinado segmento pulmonar geralmente estão relacionadas à
aspiração de corpo estranho, à obstrução por tumores ou adenopatias
ou à tuberculose, entre outras. Aquelas com envolvimento difuso do
parênquima pulmonar tendem a estar relacionadas às causas
sistêmicas, como imunodeficiência, fibrose cística, discinesia
ciliar, entre outras.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Lobo inferior esquerdo: pior drenagem.
- Lobo médio e inferior direito: secreções aspiradas com maior
facilidade.
- Difuso: causas sistêmicas e/ou genética, ou por infecção
subjacente.
4 - Quadro clínico:
O típico paciente portador de bronquiectasia é aquele
indivíduo que apresenta, persistentemente, tosse produtiva, com
expectoração mucopurulenta, em grande quantidade, principalmente
pela manhã.
Dispneia (não é específica, pode ter) e hemoptise (pela tosse e
própria bronquiectasia pode lesar alguns vasos).
- Exame físico: FTV diminuído, submacicez, expansibilidade
diminuída, elasticidade diminuída, estertores úmidos e sibilos, MV
diminuído, hipocratismo digital podem ser apresentado também.
A evolução da doença é crônica, meses a anos, e é intercalada
por períodos de acentuação dos sintomas, com necessidade de uso
frequente de antibióticos.
Obs1: Dispneia: O paciente pode ter algum grau de dispneia, pois há
uma maior dificuldade de passagem do ar, é como se fosse um nariz
entupido, o ar não chega com a mesma intensidade e se tem
dificuldade de levar o ar até os alvéolos. A dificuldade vai ser
tanto na entrada quanto na saída, mas isso vai depender da
localização, se eu tiver uma bronquiectasia no lobo superior direito
a dispneia não é presente, o resto do pulmão resolve, agora se for
uma bronquiectasia extensa esse paciente também terá a dispneia
associada, o paciente não tem um fluxo de ar bom.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Síndromes genéticas:
• Mounier Kuhn: excesso de cartilagem, então aquela parede que
deveria ser mais coesa estará mais frouxa.
• Williams Campbell: deficiência de cartilagem, sem parede de
sustentação. Bronquiectasia congênita.
• Kartagener: doença do situs inversus, paciente já nasce com
bronquiectasia e sinusite. Paciente consegue chegar aos 18-20 anos
com um bom acompanhamento, se não tiver acompanhamento deste
paciente morre por pneumonia de repetição.
• Fibrose cística: deficiência em glândulas exócrinas que torna a
secreção mais espessa, favorecendo as infecções de repetição. É
comum quando uma criança evolui com bronquiectasia fazer o
diagnóstico de fibrose cística, nos adultos seria a tuberculose.
- Discinesia ciliar: sem boa movimentação dos cílios.
- ABPA: A aspergilose broncopulmonar alérgica é uma entidade clínica
resultante de um estado de hiperimunidade, desencadeado pela
presença do Aspergillus fumigatus nas vias aéreas inferiores.
Deve ser suspeitada em pacientes asmáticos refratários à terapêutica
e que apresentem tosse com expectoração de coloração marrom,
eliminada sob a forma de moldes brônquicos.
Na propedêutica encontra-se eosinofilia no sangue periférico, níveis
elevados de IgE sérica e presença de anticorpos específicos contra o
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
fungo. A ABPA leva ao desenvolvimento de bronquiectasias
caracterizadas por sua localização central.
Principais etiologias:
Etiologia Exemplos
Congênita Deficiência de elementos da
parede brônquica, sequestro
pulmonar.
Obstrução brônquica Corpo estranho, neoplasia,
adenopatia hilar, impactação
mucóide, DPOC ou asma.
Pneumonite inflamatória Aspiração de conteúdo gástrico
ou substâncias cáusticas,
inalação de gases tóxicos.
Resposta imunológica exacerbada Aspergilose broncopulmonar
alérgica, bronquiectasia pós
transplante pulmonar, artrite
reumatóide.
Deficiência imunológica Hipogamaglobulinemia,
deficiência de IGA, SIDA,
neoplasia.
Deficiência da depuração Discinesia ciliar primária,
mucociliar fibrose cística, Síndrome de
Young, discinesia ciliar
secundária (asma, tóxica,
bactérias)
Pós infecciosa Bactérias, vírus, fungos e
protozoários.
Outras Síndrome sinusobronquial,
idiopática.
5 - Diagnóstico:
O diagnóstico é confirmado através do estudo, por microscopia,
do epitélio ciliar obtido por biópsia ou escovado do tecido
brônquico ou nasal. Através de método especial de microscopia
óptica, é analisada a frequência dos batimentos ciliares (reduzida
ou ausente), e, através da microscopia eletrônica, é avaliada a
estrutura dos cílios, que é anormal. O exame não deve ser feito na
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
vigência de infecção respiratória, bacteriana ou viral, pois pode
resultar em falso positivo.
- Broncografia: A broncografia é um exame radiológico da árvore
brônquica, que utiliza a aplicação de contraste iodado nos brônquios
através de um cateter ou por broncoscopia, permitindo a
identificação adequada das bronquiectasias. Atualmente, no entanto,
está em desuso, por ser um exame invasivo, não isento de
complicações, apresentar dificuldades técnicas na sua realização e,
principalmente, pelo surgimento da tomografia computadorizada de
alta resolução.
- Radiografia de tórax A radiografia simples de tórax pode ser
normal nos indivíduos com doença na fase inicial. As seguintes
alterações são sugestivas de bronquiectasias:
• imagens paralelas em linhas ("trilhos de trem"), que ocorrem
devido ao espessamento da parede brônquica;
• imagens anelares;
• atelectasias laminares;
• hiperinsuflação dos segmentos pulmonares subjacentes.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
A radiografia de tórax é um método de baixa sensibilidade e
especificidade no diagnóstico de bronquiectasias.
- Tomografia computadorizada: A tomografia computadorizada de alta
resolução (TCAR) tornou-se o método diagnóstico de escolha nas
suspeitas de bronquiectasias, alcançando uma sensibilidade de 97%,
podendo substituir a broncografia.
Permite também identificar ou afastar outras patologias, bem como
orientar a terapêutica cirúrgica. É importante destacar que a TCAR
caracteriza-se pela reconstrução espacial da imagem e realização de
cortes finos (1 a 3 mm), visualizando, assim, as vias aéreas
distais.
As alterações na tomografia de tórax sugestivas de bronquiectasias
consistem em:
• Dilatação da via aérea, que é identificada pela presença do sinal
de anel de sinete (diâmetro do brônquio maior que 1,5 vezes em
relação ao vaso adjacente ), imagens em "linha de trem" (imagens
lineares paralelas) ou imagens anelares;
• Espessamento da parede brônquica, que é um dado mais subjetivo no
seu reconhecimento;
• Ausência de redução do calibre do brônquio, à medida que se dirige
para a periferia;
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Imagem localizada de hipertransparência pela presença de tampão
mucoso obstruindo a via aérea com aprisionamento de ar ("air
trapping") pós obstrução.
- Espirometria (padrão obstrutivo).
- Gasometria (paciente com dispneia apenas), nas fases mais
avançadas da doença, pode mostrar hipoxemia e, mais rara e
tardiamente, hipercapnia.
- Outros: de acordo com a apresentação clínica.
Obs1: Na impossibilidade de serem feitos tais estudos microscópicos,
frente à suspeita clínica, em homens na idade reprodutiva, pode ser
feita a análise da motilidade dos espermatozóides, sendo que a
evidência de disfunção da mesma contribuiu para a confirmação
diagnóstica da discinesia ciliar.
Obs2: A broncoscopia não tem valor como exame diagnóstico de
bronquiectasia, porém, permite o reconhecimento de uma possível
obstrução brônquica (corpo estranho, neoplasia), geradora do
processo patogênico. Além disso, contribui na localização de
segmento broncopulmonar responsável por hemoptise, sintoma que com
frequência associa-se à bronquiectasia. Deve ser indicada sempre que
estivermos investigando um caso com bronquiectasia localizada.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
6 - Tratamento:
A terapêutica dos pacientes portadores de bronquiectasias deve
ter como objetivos a melhora dos sintomas e evitar ou reduzir a
progressão da doença. Para isso é fundamental, sempre que possível,
identificar e remover o fator causal, tratar adequadamente os
processos infecciosos intercorrentes e potencializar a higienização
da árvore brônquica. É interessante ressaltar que a literatura é
extremamente pobre em estudos sobre bronquiectasias, o que torna
grande parte das condutas utilizadas sem, ainda, evidência
científica suficiente para recomendá-las.
- Antibióticos para evitar infecção: inicia-se quando paciente
relata mudança na característica da secreção ou em casos mais
graves, julgados por pneumologistas, usado de forma contínua. O mais
usado é a azitromicina pois também é imunorreguladora.
- Fisioterapia respiratória para fazer a higiene brônquica. É parte
fundamental no tratamento dos pacientes com bronquiectasias. Através
de manobras, em especial de drenagem postural (técnica que se
utiliza da gravidade para acentuar a drenagem das secreções de
determinado segmento pulmonar), promove-se um aumento na depuração
das secreções brônquicas, com redução do número de agudizações e da
velocidade de progressão da doença.
- Hidratação para fluidificar a secreção.
- Broncodilatadores em caso da dispneia ser muito intensa, tentar
dilatar o brônquio que está dilatado, mas ocupado por secreção e
impede a passagem do ar.
A hiperreatividade das vias aéreas, provavelmente por inflamação da
parede brônquica, está geralmente presente nos indivíduos com
bronquiectasia. Desta forma, o uso dos broncodilatadores promove
alívio dos sintomas e, talvez, melhor drenagem dos brônquios.
- Corticoides: O processo inflamatório brônquico é peça chave na
patogenia das bronquiectasias, assim, o uso de agentes
antiinflamatórios poderia, teoricamente, ser benéfico no seu
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
tratamento. Por outro lado, os corticoides sistêmicos poderiam
reduzir a imunidade e, consequentemente, aumentar a colonização
bacteriana da árvore brônquica
- Mucolíticos: principal usado é acetilcisteína pois também é
antioxidante. Não há evidências para sua recomendação rotineira,
embora estudos com altas doses de bromexina associada a antibiótico
promoveu uma maior depuração das secreções brônquicas, mas em
pacientes com fibrose cística o uso é relevante.
Obs1: Os pacientes com bronquiectasia devem receber as vacinas
contra influenza e pneumococo, como parte da profilaxia das
agudizações infecciosas.
Obs2: O tratamento cirúrgico da bronquiectasia é bem indicado nos
pacientes com boa reserva funcional pulmonar, em que a doença é
localizada e não há melhora dos sintomas com as medidas clínicas e,
também, nos pacientes com hemoptises. Naqueles casos em que a doença
é difusa, o tratamento é, tradicionalmente, conservador.
Obs3: Os pacientes com bronquiectasia difusa, em que há grande
comprometimento funcional pulmonar e da qualidade de vida, são
potenciais candidatos para realização de transplante pulmonar. A
sobrevida dos pacientes com fibrose cística transplantados é de 70%
no primeiro ano e 49% após quatro anos. Não há dados disponíveis
para os outros tipos de bronquiectasia.
ABSCESSO PULMONAR
É o resultado de um processo infeccioso localizado e
circunscrito ao parênquima pulmonar (como se fosse uma espinha) com
necrose de tecido, supuração e cavitação (>2cm), causado por germes
piogênicos. Se desenvolve 7-14 dias após a infecção.
Pode ser agudo (< 1 mês) ou crônico (4-6 semanas fazem a divisão),
primário (decorrente de uma pneumonia bacteriana, sem lesões
subjacentes ou doença sabida de imunossupressão) ou secundário
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
(pneumonia obstrutiva, contiguidade com abscessos extrapulmonares,
com lesões subjacentes).
Obs1: Pneumonia necrotizante ou gangrena pulmonar: É diferente da
pneumonia necrotizante, pois ela tem cavidade menor que 2 cm, com
evolução rápida e fulminante.
Obs2: O abscesso apresentam cheiro bem característico no hálito (por
maioria dos germes serem anaeróbios), tosse, expectoração purulenta.
1 - Causas:
• Aspirativas: Supressão do reflexo da tosse ou comprometimento do
nível de consciência; Grande quantidade de microorganismos de
diversas espécies, com predomínios de anaeróbios; Chamado de
abscesso primário de pulmão; Lesão geralmente única nos segmentos
posteriores dos LS ou segmentos superiores dos LI.
Broncoaspiração, por isso pacientes mais idosos são mais
suscetíveis, acamados, etilista crônico.
• Pós-Pneumônicas: Pneumonia necrosante -> abscesso. (Klebsiella, S.
aureus).
• Obstrutivas: Conhecido como abscesso secundário. Associa-se a
obstrução brônquica.
- Intraluminar: neoplasias ou corpo estranho.
- Extraluminar: linfonodomegalia.
Nessa região de obstrução leva a um acúmulo de secreção que pode
virar uma pneumonia e isso não impede que a bactéria faça um
abscesso pulmonar.
• Hemática: quando já há uma infecção no organismo e chega até o
pulmão.
• Contiguidade: feridas, peritonite.
• Outras (traumas).
São causas que também podem levar a pneumonia.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: O que leva a bactéria a desenvolver um abscesso ou uma
pneumonia? Vai depender da imunidade do paciente e da virulência da
bactéria.
Obs2: A localização mais comum é na região posterior e ápice por ser
menos vascularizado, dificultando o processo inflamatório.
2 - Incidência:
• H3:M1
• 30 a 50 anos
• 60% anaeróbios (Bacterioides fragilis)
• 30% flora mista
• 10% aeróbios (G-)
• Pacientes com maiores chances são os etilistas crônicos.
• Anaeróbios gengivais:
- Preptoestreptococos
- Prevotella
- Bacterioides (não fragilis)
- Fuso bacterium sp
• S. Pyogenes ou pneumoniae sorotipo 3 (tabagismo, asma, infecções
recentes por influenza, comorbidades - DM II, IC, pneumopatia
previa).
• Klebsiella pneumoniae - DMII (LLSS)
• Nocardia sp, Aspergillus e Cryptococcus - imunodeprimidos
• Legionella pneumophila - idade avançada, homens, tabagismo,
cirurgia recente e pneumopatia prévia, imunossupressão
(corticoterapia).
• Pseudomonas aeruginosa - meio hospitalar.
3 - Patogenia:
- O abscesso se origina a partir de um foco infeccioso no parênquima
pulmonar.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- A maioria é complicação da pneumonia por aspiração (germes
aeróbios presentes nas fendas gengivais na doença periodontal).
- A evolução para abscesso ocorre entre uma ou duas semanas,
- Há liberação de substâncias tóxicas que levam à isquemia local e
necrose.
- Abscessos múltiplos ou bilaterais raramente ocorrem por aspiração.
- São geralmente decorrentes de disseminação hematogênica a partir
de foco extrapulmonar.
Resumindo: Foco supurativo --> necrose/liquefação --> drenagem
brônquica --> cavitação com nível hidroaéreo.
Obs1: tuberculose, pneumotórax e hematoma também causam imagem de
cavitação com nível hidroaéreo.
4 - Clínica:
Fase aguda é semelhante a uma pneumonia: tosse produtiva,
febre geralmente alta, dispneia, expectoração abundante, distúrbios
gastrointestinais, dor ventilatória-respiratória, hemoptise.
Já a fase crônica: perda de peso, anemia, que pode ser por
resolução incompleta da pneumonia, é o que levou a seleção de
algumas bactérias e resultou no abscesso.
Obs1: Uma coisa importante é que na história do abscesso pulmonar
geralmente tem péssimo estado de conservação da cavidade oral,
várias cáries por exemplo. Períodos de inconsciência, convulsões,
broncoaspiração, alcoolismo, anestesia geral, pneumonia arrastada e
são outras características que favorecem o abscesso.
5 - Diagnóstico:
É fácil de diagnosticar, mas a pergunta deve ser porque o
abscesso foi desenvolvido.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Radiografia de tórax: Uma ou mais lesões cavitárias de paredes
espessas, lisa, com nível hidroaéreo em seu interior.
O pulmão direito é atingido duas vezes mais que o esquerdo –
brônquio principal direito é mais vertical.
Quando há múltiplos abscessos as imagens radiológica pode lembrar
metástases pulmonares.
• Hemograma e bioquímica: avaliar o estado clínico do paciente,
alguns pacientes possuem evidência de doenças crônicas como anemia -
normocitose, normocromia e ferro sérico baixo com ferritina normal
alta. VHS costuma ser elevado.
• Tomografia e ultrassonografia de tórax: auxiliam em diagnósticos
diferenciais, principalmente se for em lobo superior ou inferior.
Permite melhor definição anatômica, principalmente quando a cavidade
não está bem delimitada ou quando há suspeita de neoplasia ou
obstrução brônquica. É útil para estudo de doenças subjacentes como
bronquiectasias, tumor ou corpo estranho.
Obs1: Para diferenciar do derrame pleural: o DP vai se acumular na
parte posterior e não vai apresentar nível hidroaéreo
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Broncoscopia com lavado bronco-alveolar: serve tanto para
diagnóstico como para desobstruir o brônquio.
Útil para coleta de material para cultura e no diagnóstico de lesões
endobrônquicas ou corpo estranho. Coadjuvante no tratamento.
• Outros exames complementares:
- Escarro (gram): pode ocorrer do paciente não colaborar e o
brônquio pode não estar pérvio. Cultura para detectar aeróbios,
anaeróbios não podem ser detectados.
- Hemocultura (valor preditivo negativo), toracocentese (se
acompanhado de derrame pleural).
- Punção transtraqueal/ aspiração traqueal (A bactéria pode ser
diferente da que está fazendo o abscesso no pulmão).
- Aspiração transtorácica com agulha fina (seria o exame ideal, mas
pode acabar realizando uma infecção por contiguidade. Não é uma
primeira opção).
- Broncoscopia com LBA e/ou coleta de material com cateter protegido
(melhor opção).
- Cultura quantitativa para bactérias aeróbias.
- Pesquisa de micobactérias, células neoplásicas, fungos.
Pacientes que não preencham os critérios de suspeita, uma causa
secundária tanto para pneumonia e para abscesso pulmonar é a
neoplasia.
Obs2: quanto as apresentações dos diagnóstico diferencial:
- BK e carcinoma podem estar associados.
- BK normalmente é sem nível hidroaéreo.
- Câncer tem paredes espessas e contorno interno irregular ou
anfractuoso e parede externa regular.
Obs3: Abscesso pode romper para pleura causando empiema.
6 - Complicações:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Êmbolos sépticos para cérebro, fístula broncopneumonia evoluindo
para empiema, hemoptise volumosa por erosão de grandes vasos
causando asfixia.
7 - Diagnóstico diferencial:
Sempre vai depender da localização da imagem.
Tuberculose cavitária, carcinoma brônquico escavado, hérnia de
hiato, abscesso subfrênico, empiema pleural com fístula
broncopleural, enfisema bolhoso (ou cistos) infectado, pneumatoceles
das estafilococcias, hematoma pulmonar.
8 - Tratamento:
90% dos casos são tratados clinicamente (antibiótico), onde o grande
objetivo é evitar a disseminação.
- Fisioterapia respiratória: é comum elevar a parte inferior da
cama, deixando a cabeça mais baixa que o corpo para facilitar a
drenagem.
- Hidratação
- Correção de distúrbios eletrolíticas quando necessário.
Duração: 4-6 semanas, pois resposta é gradual com resolução da
cavidade em até 2 meses.
Obs1: Por que não se usa o dreno? Dependendo da localização do
abscesso, se ele estiver mais profundo ao parênquima pulmonar eu
posso levar a uma disseminação por contiguidade. Na pleura eu não
tenho para onde drenar, então você faz um caminho para que ocorra a
drenagem.
- Drogas de escolha:
• Penicilina G (EV) [200.000 UI/kg/dia, 4/4 horas] quase não é
utilizado.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Clindamicina [600 mg (EV), 8/8 horas ou 300 mg 6/6 horas, (VO)] -
Anaeróbio + cefalosporina de ⅔ geração.
• Metronidazol [EV ou VO] - Anaeróbios + amoxacilina com
clavulanato, esse é o mais usado.
• Para MRSA: Vancomicina [(IV) 15 mg/Kg, 12/12h] ou Linezolida
[600mg IV 12/12h].
• Moxifloxacino (G+, G-, atípicos, anaeróbios): 4-8 semanas
(avalox).
Obs2: Não é muito bom usar o metronidazol isolado, bom sempre
associar.
Clindamicina pode levar a colite pseudomembranosa, ter resistência a
alguns anaeróbios e não serve para gram negativos.
9 - Drenagem externa:
Indicações para drenagem externa:
• Abscesso gigante (≥ 6cm).
• Imunossuprimido.
• Risco iminente de sepse.
• Não suportar ressecções.
• Obstrução brônquica.
- Riscos: empiema, pneumotórax e hemorragia podem surgir pelo
procedimento.
10 - Ressecção pulmonar:
Indicação para ressecção pulmonar:
• Necrose maciça.
• Hemoptise com risco de vida.
• Afastar neoplasia.
• Reinfecção.
DERRAME PLEURAL
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Os derrames pleurais são caracterizados pelo acúmulo anormal
de líquido na cavidade pleural, que é o espaço virtual entre as
pleuras visceral e parietal, resultante de um desequilíbrio
fisiológico das forças que regulam a formação e a reabsorção do
líquido pleural ou de eventos fisiopatológicos decorrentes de
processos inflamatórios ou infiltrativos dos folhetos parietais.
1 - Anatomia - As pleuras:
As pleuras são membranas porosas aderentes que deslizam uma
sobre a outra com atrito mínimo, facilitado pela presença de uma
fina película de líquido de volume variável entre 1 a 20 mL.
- Pleura visceral: recobre o pulmão e se insinua através das
fissuras.
- Pleura parietal: reveste a face interna da parede torácica.
- Espaço/cavidade pleural: é o espaço virtual de pressão negativa
entre as pleuras visceral e parietal, quando ocorre o desequilíbrio
de forças, irá acumular líquido.
Pleura parietal é suprida pela circulação sistêmica, a visceral pela
circulação pulmonar e o espaço pleural é um espaço virtual
preenchido por líquido (10-30ml).
2 - Fisiopatogenia:
Na sua base fisiopatológica está um desequilíbrio entre o
processo de formação e de depuração/filtração do líquido na cavidade
pleural.
Recorda-se que o movimento de líquido através dos capilares pleurais
segue a lei de Starling variando com as pressões hidrostática e
coloidosmótica.
Aumento de líquido no espaço pleural:
• Aumento da pressão hidrostática (Na microcirculação ou na
sistêmica). Ex.: ICC.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Diminuição da pressão oncótica plasmática. Ex.: síndrome
nefrótica.
• Aumento da permeabilidade capilar pleural. Ex.: pneumonia.
• Diminuição da pressão no espaço pleural. Ex.: Colapso pulmonar.
• Acúmulo de líquido na cavidade peritoneal, extravasando para o
espaço pleural através de ‘aberturas’ na hemicúpula diafragmática
direita. Ex.: cirrose hepática com ascite.
• Redução da drenagem linfática pleural ou mediastinal.
Obs1: Muito desse líquido pode ser reabsorvido pelos capilares
tubulares levando a um tipo específico de derrame pleural – piotórax
(altera o ducto torácico).
São considerados dois tipos de derrame pleural de acordo com o
respectivo mecanismo de formação: Transudatos e Exsudatos.
• Transudato:
Em que não se verifica compromisso inflamatório da pleura,
sendo o acúmulo de líquido resultante do:
- Aumento da pressão hidrostática sistêmica ou pulmonar ou
- Da diminuição da pressão coloidosmótica do plasma.
No transudato terá que tratar a doença de base, como por exemplo,
ICC. Não é raro o paciente com ICC ter derrame pleural. Nesse caso,
não vai fazer a drenagem.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Exsudatos:
Resultam de inflamação da pleura, com consequente aumento da
permeabilidade capilar com extravasamento de proteínas para o espaço
pleural.
Paciente com exsudato, já pensa em Pneumonia. O tratamento é tratar
a pneumonia e drenar o derrame, principalmente quando ele complica e
se torna empiema.
Aumento da proteína -> é um dado importante para análise do líquido.
- Características bioquímicas:
Obs2: Doenças como Tuberculose a proteína elevada é um dado
característico. Nos derrames pleurais bacterianos a glicose estará
muito baixo. O LDH estará muito diminuído nas Neoplasias.
3 - Quadro clínico:
O derrame pleural evolui com sintomas diretamente relacionados
ao envolvimento da pleura associados àqueles decorrentes da doença
de base que o determinou, os quais muitas vezes predominam no quadro
clínico. Os principais sintomas decorrentes diretamente do
envolvimento pleural são dor torácica, tosse e dispneia.
A dor torácica pleurítica é o sintoma mais comum no derrame
pleural. Ela indica acometimento da pleura parietal, visto que a
visceral não é inervada, e geralmente ocorre nos exsudatos. Não
necessariamente indica a presença de líquido, pelo contrário, tende
a ser mais intensa nas fases iniciais da pleurite, melhorando com o
aumento do derrame pleural. Seu caráter é geralmente descrito como
"em pontada", lancinante, nitidamente piorando com a inspiração
profunda e com a tosse, melhorando com o repouso do lado afetado,
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
como durante a pausa na respiração ou durante o decúbito lateral
sobre o lado acometido. A dor torácica localiza-se na área pleural
afetada, mas pode ser referida no andar superior do abdome ou na
região lombar, quando porções inferiores da pleura são acometidas,
ou no ombro, quando a porção central da pleura diafragmática é
acometida.
A tosse é um sintoma respiratório inespecífico, podendo estar
associada a doenças dos tratos respiratórios superior e inferior. A
presença de derrame pleural, sobretudo com grandes volumes,
isoladamente pode associar-se a tosse seca.
A dispneia estará presente nos derrames mais volumosos e nos
de rápida formação. Há uma tendência de melhora quando o paciente
assume o decúbito lateral do mesmo lado do derrame. A presença de
dor pleurítica importante, limitando a incursão respiratória, ou a
presença de doença parenquimatosa concomitante também contribuem
para o surgimento de dispneia.
4 - Exame físico:
• Inspeção:
- Esforço respiratório.
- Assimetria torácica: nos de derrames de maior volume, pode ser
notado abaulamento do hemitórax acometido e de seus espaços
intercostais, que inicialmente perdem suas concavidades habituais,
podendo passar a apresentar convexidade;
- outros achados: desvio do ictus cardíaco e da traqueia.
• Palpação:
- Expansibilidade diminuída.
- Redução ou ausência do frêmito tóraco-vocal.
• Percussão:
- Maciça ou submaciça sobre a região com líquido.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Ausculta:
- Redução ou abolição do murmúrio vesicular sobre a região com
líquido.
- Transmissão da voz – egofonia (broncofonia), outros ruídos
adventícios.
5 - Diagnóstico:
5.1 - Aspectos clínicos:
Anamnese e exame físico.
5.2 - Radiografia de tórax:
- PA, perfil e/ou Laurell.
- Na radiografia de tórax em PA, realizada com o paciente em posição
ortostática, a apresentação do derrame varia com seu volume, tendo a
seguinte evolução:
• elevação e alteração da conformação do diafragma, com retificação
de sua porção medial;
• obliteração do seio costofrênico (sinal patognomônico) - surge a
partir de volumes que variam de 175 a 500 ml em adultos;
• opacificação progressiva das porções inferiores dos campos pleuro
pulmonares com a forma de uma parábola com a concavidade voltada
para cima.
• Desvio contralateral se o derrame for volumoso.
- O derrame pleural pode ser identificado mais precocemente na
radiografia em perfil, com a obliteração do seio costofrênico
posterior e desaparecimento da cúpula diafragmática correspondente
ao hemitórax em que há o derrame.
Obs1: A radiografia de tórax em decúbito lateral com raios
horizontais é mais sensível para a detecção do derrame pleural do
que as incidências em PA e perfil. Está indicada quando há dúvida
sobre a presença ou não de derrame pleural ou na presença de imagem
que pode corresponder a derrame ou espessamento pleural.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs2: linha de Damoiseau: linha curva parabólica de convexidade
superior, delineada por percussão torácica, que determina o limite
superior de macicez devida à existência de derrame pleural
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
5.3 - USG de tórax:
A ultrassonografia tem alta sensibilidade na detecção de
derrames pleurais, mesmo os pequenos, e pode quantificar seu volume.
Ele permite ainda identificar septações, espessamentos da pleura e a
presença de grumos de fibrina no líquido pleural, todas
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
características que sugerem tratar-se de exsudato. A
ultrassonografia tem excelente capacidade de distinguir lesões
líquidas de sólidas, às vezes melhor do que a tomografia
computadorizada. Assim, em imagens radiográficas compatíveis com
derrame pleural, mas que não se modificam com mudanças na posição do
paciente, o ultra-som permite a diferenciação entre derrame
loculado, espessamento pleural ou lesões sólidas, que podem estar
localizadas no pulmão, na pleura ou mesmo externamente a ela.
O ultra-som é muito útil na localização do derrame pleural no
momento da toracocentese, permitindo maior sucesso e maior segurança
no procedimento, sobretudo em derrames pequenos, loculados, quando
há suspeita de elevação diafragmática, quando há consolidação ou
atelectasia associada e em pacientes em ventilação mecânica.
5.4 - Hemograma, Hemocultura, TC, biópsia pleural:
• TC de tórax, útil para:
- Diferenciar os derrames livres, loculados e avaliar possíveis
causas intratorácicas, como a neoplasia de pulmão.
• Biópsia pleural: Normalmente se faz quando suspeita de neoplasia.
5.5 - Análise do líquido pleural:
- Punção: borda superior da costela inferior para fugir dos feixes
nervosos. Só é feita pelo cirurgião no centro cirúrgico.
- Transudato: fatores sistêmicos que influenciam a produção e a
absorção do líquido pleural estão alterados. Nos Transudatos não há
agressão pleural (desequilíbrio nas pressões hidrostática e/ou
oncótica pleurais).
- Exsudato: fatores locais que regulam a formação e absorção estão
alterados. Nos Exsudatos há um processo inflamatório pleural, com
aumento da permeabilidade capilar e liberação de mediadores, assim
como recrutamento celular.
(LDH > 200 UI no LP, PTN > 3g/ 100 ml no LP).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1:
- derrames bilaterais é mais comumente relacionado a transudato,
tuberculose de disseminação hemática, neoplasia metastático e
colagenose.
- Derrames volumosos ocupando quase todo hemitórax, geralmente é
neoplásico.
- Derrame septado consuma ser infeccioso.
- Massa intrapulmonar, adenomegalia mediastinal e lesões
osteolíticas favorecem neoplasia.
- Lesões pulmonares em lobos superiores favorecem tuberculose.
- Critérios de Light:
Os critérios de Light são, sem dúvida, a melhor maneira de
diferenciação entre transudato e exsudato.
A presença de qualquer um dos três critérios de exsudato é
suficiente para sua caracterização e a presença dos três critérios
de transudato é necessária para sua caracterização.
- Causas mais comuns de transudatos e exsudatos:
- Exame do LP:
Análise do líquido pleural:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Citometria global e específica
- Citologia oncótica
- Gram e culturas
- pH, glicose, proteína, LDH
- adenosina de amilase (ADA) usada para fazer diagnóstico precoce de
TB através do líquido pleural.
Exames solicitados do LP:
- Bacterioscopia e BAAR.
- Cultura para germes piogênicos e BK.
- Outros: métodos para diagnóstico rápido (ex. PCR. Não é feito de
rotina, só em casos mais delicados de diagnóstico difícil), etc.
Aspectos visuais do líquido pleural podem ser muito úteis,
podendo, em alguns casos, em conjunto com a clínica, já fornecer o
diagnóstico. Em outros casos, eles podem orientar a solicitação de
exames complementares. Assim, por exemplo, a presença de pus pode
ser facilmente identificada e um líquido com aspecto leitoso sugere
quilotórax, embora eventualmente o empiema possa apresentar este
aspecto.
O derrame pleural hemático deve ser diferenciado entre
hemotórax ou líquido apenas hemorrágico. Para isso, deve-se dosar o
hematócrito, que, se for superior a 50% do hematócrito do sangue,
sugere hemotórax. As principais etiologias no hemotórax são
traumáticas ou dissecção de aneurisma da aorta, enquanto os líquidos
hemorrágicos que não são hemotórax são descritos nas neoplasias, na
tuberculose e na embolia pulmonar.
- Citometria global e específica:
A contagem total de células no líquido pleural não traz
grandes respostas em relação à sua etiologia. Embora na maioria das
vezes os transudatos apresentem celularidade inferior a 1000/mm3 e
os exsudatos níveis superiores, esses valores não melhoram o
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
rendimento dos parâmetros clássicos de distinção entre os dois tipos
de derrame pleural.
Já a contagem diferencial dos leucócitos pode dar pistas
diagnósticas importantes:
O predomínio de neutrófilos é habitual no derrame parapneumônico, no
empiema, nas fases iniciais da tuberculose pleural e das
colagenoses, na pancreatite e pode ocorrer na embolia pulmonar.
O predomínio de mononucleares ocorre na tuberculose, nas neoplasias,
nas colagenoses, na embolia pulmonar e em acometimentos crônicos da
pleura. A tuberculose pleural caracteristicamente cursa com poucas
células mesoteliais.
O predomínio de eosinófilos, com valores acima de 10%, ocorre, entre
outras causas, nas neoplasias, do derrame induzido por drogas, nas
parasitoses, na exposição ao asbesto, quando há sangue ou ar no
espaço pleural, na pneumonia eosinofílica. Não é raro não se
encontrar a causa do derrame eosinofílico, mas tradicionalmente a
condição é benigna.
- Citologia oncótica:
Sua sensibilidade diagnóstica é variável, dependendo muito da
experiência do citopatologista, enquanto a especificidade é alta,
acima de 97%. A sensibilidade descrita em diferentes estudos varia
de 40% a 90% e pode ser aumentada com repetidas punções e com a
centrifugação do material e confecção de bloco em parafina ("cell
block").
- Glicose:
Níveis baixos de glicose (<60 mg/dl) estão associados, entre
as causas mais comuns de derrame pleural, à derrame parapneumônico,
tuberculose pleural, neoplasia e artrite reumatóide. Nos derrames
parapneumônicos, quanto menor o nível da glicose, maior a
possibilidade de tratar-se de empiema. Da mesma forma, níveis mais
baixos de glicose nos derrames neoplásicos habitualmente indicam
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
doença mais avançada, relação esta que não existe na tuberculose
pleural.
- O pH:
A mensuração do pH no líquido pleural tem sua grande indicação
na suspeita de derrame parapneumônico. Outras condições que também
podem cursar com níveis baixos de pH são: ruptura de esôfago,
artrite reumatóide, tuberculose, neoplasia, hemotórax, lupus e
urinotórax.
- Amilase:
A amilase está aumentada nos derrames pleurais por
pancreatite, por ruptura de esôfago e nos neoplásicos. Sua dosagem
deve ser solicitada quando há suspeita dessas doenças e nos casos
sem diagnóstico após avaliação inicial.
6 - Tratamento:
Tratamento hospitalar + antibiótico no mínimo por 14 dias.
- Indicações para drenagem:
* Líquido pleural loculado
* pH do líquido menor que 7,2
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
* glicose do líquido pleural menor que 60 mg/dl
* gram ou cultura positiva do líquido pleural
* presença de pus macroscópico no espaço pleural.
- Drenagem torácica: tem como objetivo a manutenção ou
restabelecimento da pressão negativa do espaço pleural. Ela é
responsável pela remoção de ar, líquidos e sólidos (fibrina) do
espaço pleural ou mediastino. O procedimento é feito por meio da
inserção de um dreno na cavidade pleural, após anestesia local,
vedado na extremidade oposta, abaixo do nível do tórax. Desta forma,
ar, fluído ou sólidos presentes no espaço pleural conseguem escapar
deste, sem retornar. A extremidade oposta do tubo pode também ser
conectada a uma válvula de vibração. Retirar no máximo 1-1,5 litro,
a retirada de quantidades maiores, principalmente se for rápida,
pode levar a edema pulmonar.
- Drenagem torácica fechada: quando através de um dreno longo ou uma
conexão com um sistema coletor, isolamos o material drenado do meio
ambiente. "Drenagem em selo d’água" o dreno é mergulhado em soro
fisiológico ou água, que impede qualquer contato do trajeto interno
do dreno com o exterior. Pode ser guiado por um ultrassom.
- Pleurostomia: último dos casos, é uma drenagem direta (raro).
Favorece a drenagem natural.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
PNEUMOTÓRAX
Presença de ar no espaço pleural, afastando a pleura visceral
da parietal, levando ao aumento da pressão intratorácica, com
colapso do tecido pulmonar ipsilateral, resultando em grave
anormalidade da relação ventilação perfusão, redução da capacidade
vital, do volume-minuto e do retorno venoso, levando à hipóxia por
aumento do shunt pulmonar. Há uma “compressão” de ar sob o pulmão,
causando dispneia abrupta e progressiva.
É uma patologia que devemos diagnosticar, pois quem trata é o
cirurgião.
1 - Quadro Clínico:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Tosse: seca e irritativa, podendo piorar a falta de ar.
- Dispneia progressiva
- Dor súbita e pleurítica irradiando para escápula e ombro. A dor é
aguda, tipo pontada, persistente, no lado afetado do tórax.
A dispneia e a dor torácica são os principais sintomas e pode,
algumas vezes, a dispnéia ser o único.
- A cianose e hipotensão estão mais relacionados ao pneumotórax
secundário.
2 - Exame físico:
- Inspeção: dispneia, cianose, tiragem intercostal, desvio da
traqueia para o lado contrário da lesão.
- Palpação: diminuição ou ausência da expansibilidade, FTV diminuído
ou ausente.
- Percussão: timpanismo, hiperressonância.
- Ausculta: MV diminuído ou ausente; ausência ou diminuição da voz
sussurrada.
Obs1: Associação com derrame pleural:
Não é comum essa concomitância, quando ocorrer suspeitar de
que esse líquido seja sangue, que pode ter ocorrido devido à ruptura
da aderência pleural no momento em que o pulmão se afasta da parede
pela presença de pneumotórax.
3 - Exames diagnósticos:
- Radiografia de tórax em PA e perfil.
A característica radiológica do pneumotórax é o distanciamento
da pleura visceral da pleura parietal pela presença de ar no espaço
pleural. O ar na cavidade pleural aparece como área hiperlúcida, e a
pleura visceral é geralmente visualizada como uma linha fina que se
destaca pelo ar no espaço pleural de um lado e ar dentro do
parênquima pulmonar do outro. Quando as manifestações clínicas
sugerem fortemente um pneumotórax e não existem anormalidades ao
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
exame radiológico feito da forma convencional, deve-se repetir o
exame em expiração.
Podem ainda demonstrar áreas de colapso pulmonar, desvio
contralateral do mediastino, abaixamento da hemicúpula
diafragmática.
Na radiografia durante a expiração o tamanho do pneumotórax
parece aumentar porque o volume pulmonar fica diminuído durante a
expiração máxima forçada. A expiração também diminui a densidade
radiológica do pulmão, aumentando, portanto,o contraste entre o
pulmão e o ar no espaço pleural.
Hipertransparência avascular.
- TC só em alguns casos para determinar a causa.
Utilizada para estudo do parênquima; para identificação de
blebs (pequenas bolhinhas abaixo da pleura que podem se romper
espontaneamente ou bolhas pulmonares).
A tomografia computadorizada permite melhor avaliar o tamanho do
pneumotórax e, mais importante, determinar eventuais causas para
ele.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
4 - Classificação:
• Traumático:
Pode não ocorrer na hora, pode demorar alguns dias. Pode ser por um
traumatismo torácico fechado ou perfurante (aberto).
Ex.: perfurante pode ser ferimento por arma branca, por arma de fogo
ou ferimentos complexos do tórax e o fechado na maioria das vezes
ocorre devido a uma fratura de costela com contusão pulmonar e
ruptura alveolar.
É válido lembrar que a perfuração deve ser maior que o diâmetro da
traqueia, pois assim na inspiração a entrada de ar e mais fácil por
ela do que pela traqueia,provocando desequilíbrio ventiladores.
Tratamento: toracotomia e inserção de tubo, a menos que sejam muito
pequenos.
• Iatrogênico:
É um tipo de pneumotórax traumático e vem ocorrendo em uma
frequência maior, por punção errada de veia profunda, ou se tiver
enfisema subcutâneo pode causar pneumotórax.
Principais causas: aspirações transtorácicas por agulha,
toracocentese e inserção de cateteres IV centrais, ventilação
mecânica, broncoscopia.
• Espontâneo:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Alguma coisa que ocorre dentro do brônquio, geralmente uma fístula
que favorece esse pneumotórax, pode acontecer no paciente que tem
bolhas do enfisema que rompem, ou um tumor na traqueia.
- Primário:
Quando não sabe a causa. Não estão associados a doença pulmonar
coexistente. Ocorre geralmente devido a ruptura de bolhas pleurais
apicais, ocorre na maioria dos casos em fumantes e 50% das pessoas
que tiveram seu primeiro pneumotórax tem recidivas.
O tratamento inicial é a aspiração simples, se não houver melhora ou
muitas recidivas se indica a toracotomia com abrasão pleural.
- Secundário:
Associado a doenças pulmonares, na maioria dos casos DPOC. São
patologias que ocorrem no pulmão e que podem favorecer a formação de
uma fístula broncopleural (onde o ar sai do brônquio e vai para a
pleura) e evoluírem com pneumotórax.
- Causas de pneumotórax espontâneo secundário:
doenças de vias DPOC, bronquiectasia, fibrose cística e mal
aéreas asmático
doenças infecciosas tuberculose, pneumonia por Pneumocystis
pulmonares carinii, pneumonia por estafilococo,
pneumonia necrotizante e abscesso pulmonar
doença pulmonar sarcoidose, fibrose pulmonar idiopática,
intersticial histiocitose X, linfangioleimiomatose e
esclerose tuberosa
doenças do tecido artrite reumatoide, espondilite anquilosante,
conjuntivo poliomiosite, dermatomiosite, esclerodermia e
síndrome de Marfan
neoplasias CA de pulmão, sarcoma, metástases pulmonares
pneumotórax endometriose torácica (raro)
catamenial
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: em algumas mulheres ocorre repetição de pneumotórax
relacionados com o período menstrual, e é chamado de pneumotórax
catamenial.
Obs2: a ocorrência de pneumotórax pode significar descompensação
aguda de uma pneumonia crônica.
• Pneumotórax hipertensivo:
Quando a pressão pleural ultrapassa a atmosférica, causando
diminuição do retorno venoso, débito cardíaco, sinais de hipoxemia
além de comprometimento hemodinâmico.
Na maioria dos casos o pneumotórax hipertensivo é de origem
traumática, e seu significado patogênico e mais danoso se for no
hemitórax direito, pois tem mais estrutura venosas, portanto é mais
fácil de colabar.
O quadro assemelha-se ao de tamponamento cardíaco.
- Motivo: aprisionamento progressivo de ar no espaço pleural, por um
mecanismo valvular que favorece a entrada de ar na inspiração, mas
dificulta sua saída na expiração.
- Clínica: turgência jugular, sudorese, taquicardia, cianose,
agitação e síndrome paradoxal com hipotensão arterial e hipertensão
venosa.
- Exame físico: ampliação do hemitórax sem MV, hipertimpanismo,
desvio do mediastino para o lado oposto.
- Tratamento: para resolver devemos fazer uma válvula de escape,
transformando em pneumotórax aberto, com uma agulha calibrosa deve
ser introduzida, no 2 EIC, na linha hemiclavicular do lado que tem o
pneumotórax.
Obs: diferenciação clínica de tamponamento e pneumotórax
● Tamponamento: hipotensão arterial, congestão venosa, abafamento
de bulhas, pulso paradoxal, ausculta pulmonar simétrica.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
● Pneumotórax: hipotensão arterial, congestão venosa, assimetria
torácica, abaulamento estático de um hemitórax, ausculta
assimétrica, com abolição do lado distendido.
5 - Tratamento:
• Clínico: observação e oxigenoterapia.
Vai depender do tamanho, geralmente quando o pneumotórax é pequeno
(<2cm) e o paciente não apresenta sinais clínicos como a dispneia.
• Toracocentese com aspiração do ar (mais utilizado para líquidos).
• Tratamento cirúrgico (toracoscopia ou toracotomia): vai ser feito
em casos mais graves.
• Drenagem fechada (a forma mais comum é em selo d’agua, podendo-se
também utilizar a válvula unidirecional de Heimlich).
Obs1: Deve ser levado em consideração para o tratamento: Tamanho do
pneumotórax; intensidade dos sintomas e repercussão clínica;
primeiro episódio ou recorrência; pneumotórax simples ou complicado
(hemotórax ou infecção); doenças pulmonares associadas; outras
doenças ou traumas associados; ventilação mecânica; ocupação do
paciente.
TROMBOEMBOLISMO PULMONAR (TEP)
É a obstrução da artéria pulmonar ou um dos ramos por trombo
originado em território venoso, principalmente veias ilíacas,
femorais e poplíteas.
O mais importante não é fazer o diagnóstico de TEP, e sim
preveni-lo. É um subdiagnóstico, pouco valorizado pelos médicos,
talvez porque a maioria seja de grau leve, então mesmo que não seja
tratada, não tem maiores complicações.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
O TEP tem quadro clínico bastante variável, que vai desde
quadros completamente assintomáticos, nos quais o diagnóstico é
feito incidentalmente, até situações em que êmbolos maciços levam o
paciente rapidamente à morte. Seu diagnóstico é difícil e depende da
análise da probabilidade pré-teste para otimização da acurácia dos
métodos diagnósticos complementares.
Não se trata de doença que aparece apenas no consultório do
cardiologista ou nas salas de emergência, mas, sim, de uma
enfermidade que surge como condição primária ou como complicação, em
qualquer área da medicina.
Estima-se que 65% a 90% dos episódios de TEP originam-se do
sistema venoso profundo dos membros inferiores, incluindo ilíacas,
femorais e poplíteas. Entretanto, eles podem decorrer de trombos
provenientes das veias pélvicas, renais, de membros superiores ou do
átrio direito. A maior parte das TEP clinicamente manifestas
decorrem de trombos originados das ilíacas ou femorais.
1 - Incidência:
• 71 eventos em 100.000 hab/ano
- 48 eventos de TVP por 100.000 hab/ano
- 23 eventos de TEP por 100.000 hab/ano
- 50% dos pacientes com TVP vão desenvolver TEP, por isso o
objetivo maior é evitar a TVP.
A apresentação clínica varia do assintomático ao óbito, por isso o
diagnóstico definitivo é difícil.
2 - Fisiopatologia:
• Alteração da troca gasosa: inicialmente o trombo causa uma
obstrução local, impedindo o funcionamento adequado da pequena
circulação, com o tempo, substância são liberadas pelo êmbolo e
causam uma broncoconstrição e disfunção do surfactante local,
favorecendo a ocorrência de atelectasias causando deficiência na
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
relação ventilação-perfusão (V/Q) e hipoxemia. Quando a obstrução da
circulação pulmonar é extensa, há aumento do espaço morto, com
intensificação da hipoxemia e retenção de gás carbônico.
• Alterações hemodinâmicas: O choque circulatório ocorre quando a
obstrução do leito vascular pulmonar aproxima-se de 75%, o que pode
ocorrer em eventos maciços (quando o trombo era grande e parou em
ramos mais próximas) ou em pacientes já com algum comprometimento
prévio, como DPOC, insuficiência ventricular esquerda crônica ou
embolias anteriores.
TEP extensas determinam hipertensão pulmonar aguda, não só por
obstrução mecânica da circulação, mas também por vasoconstrição,
resultado da ação de mediadores inflamatórios e da hipóxia. A
hipertensão pulmonar determina redução do débito cardíaco e
hipotensão.
Hipertensão pulmonar aguda
+
Vasoconstrição
=
Diminuição do débito cardíaco e Hipotensão.
As repercussões do TEP são primariamente hemodinâmicas e
surgem quando mais que 30 a 50 % do leito arterial pulmonar está
ocluído. Êmbolos grandes ou múltiplos podem aumentar abruptamente a
pressão na artéria pulmonar até níveis não tolerados pelo ventrículo
direito (VD), levando rapidamente à morte por dissociação eletro-
mecânica. Mesmo que a obstrução não seja maciça, o paciente pode
apresentar síncope e/ou hipotensão devido ao baixo débito,
secundário à falência do VD ou à insuficiência diastólica do
ventrículo esquerdo causada pelo movimento discinético do septo
interventricular, consequente à sobrecarga pressórica do VD.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Nos pacientes que sobrevivem a estes eventos iniciais,
mecanismos de compensação são ativados. Há estimulação simpática,
que leva entre outras coisas ao aumento do inotropismo e
cronotropismo cardíacos, que associados ao mecanismo de Frank-
Starling e à vasoconstrição periférica podem melhorar o fluxo na
circulação pulmonar e consequentemente melhorar a pressão arterial
sistêmica. Nova deterioração hemodinâmica pode ocorrer precocemente
como resultado de nova embolização ou insuficiência do VD,
principalmente quando o quadro não é diagnosticado ou adequadamente
tratado.
A insuficiência respiratória acontece essencialmente em
consequência do quadro circulatório. O baixo débito do VD e a
presença de áreas mal perfundidas e normalmente ventiladas (efeito
espaço morto) são os principais mecanismos que levam a hipoxemia.
Hemorragia e edema alveolar, shunt intracardíaco, redução na
produção do surfactante pulmonar, atelectasia e broncoconstrição
podem estar associados e também comprometem a oxigenação. O infarto
pulmonar é menos frequente, dada a irrigação dupla (artéria pulmonar
e artérias brônquicas) do tecido pulmonar. Acontece geralmente
quando há pequenos êmbolos distais ou baixo fluxo nas artérias
brônquicas (ex. aterosclerose grave).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
3 - Trombose intravascular:
As situações em que prevaleçam um ou mais componentes da
tríade de Virchow são as propícias ao desenvolvimento da trombose:
- Estase venosa
- Dano endotelial vascular
- Estado de hipercoagulabilidade
Outras causas: embolia tumoral, embolia por cateter, corpo estranho,
embolia gordurosa.
Obs1: paciente de fratura de cólon de fêmur tem que fazer
anticoagulante com cautela, principalmente se for operar.
4 - Fatores de risco:
A presença de fatores de risco para o tromboembolismo venoso é
a condição inicial para o estabelecimento de elevada suspeita
clínica e, também, para realização de adequada profilaxia.
• Congênitos:
Os fatores de risco congênitos são responsáveis por
aproximadamente um quinto dos casos de TEP.
- Aumento da proteína protrombóticas ou diminuição das
antitrombóticas:
❏ Fator V de Leiden: é o mais prevalente e determina uma
resistência à proteína C ativada, inativa fatores de
coagulação V e VIII. Sua presença aumenta o risco de trombose
venosa em 2 a 2,7 vezes.
❏ Mutação no gene da protrombina, que aumenta a concentração
plasmática de protrombina sendo esta a segunda trombóticos
hereditária mais comum.
- Diminuição das proteínas antitrombóticas (raro)
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
❏ Deficiência de anti-trombina III
❏ Deficiência de proteína C e S
• Adquiridos:
Redução da mobilidade (internado por muito tempo), neoplasia
maligna, cirurgia de grande porte, lesão medular, obesidade, AVE,
ICC, terapia de reposição hormonal e anticoncepcional oral, má
administração da heparina, trauma, quimioterapia, cateter, gestação
e puerpério, idade, tabagismo.
Obs1: A história de trombose venosa profunda (TVP) é considerada
fator de risco importante para recidivas. A alteração endotelial
provocada pelo episódio inicial predispõe à formação de novos
trombos, principalmente na presença de outros fatores de risco
persistentes.
Obs2: Diversas situações clínicas ou cirúrgicas restringem a
movimentação, com perda da bomba muscular, produzindo estase venosa
nos membros inferiores.
Obs3: ICC e DPOC são situações clínicas predisponentes ao
tromboembolismo venoso. A estase venosa proporcionada pela
hipertensão pulmonar e a liberação de substâncias trombóticas,
presentes nessas situações, aumentam o risco de TEP.
Obs4: AVE = a perda do tônus muscular reduz o retorno venoso,
gerando estase no segmento acometido
Obs5: A gravidez e o puerpério expõem a mulher a situações de risco
para o tromboembolismo venoso causadas por estase venosa e por
alterações hematológicas, como o aumento do nível de fatores de
coagulação e do fibrinopeptídeo A, além da redução de proteína C
ativada. A TVP, durante a gravidez, afeta mais frequentemente o
membro inferior esquerdo, por compressão da veia ilíaca esquerda
pela artéria femoral esquerda e se distribui uniformemente durante
os três trimestres
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
5 - Investigação de trombofilias:
Os principais tipos de trombofilia são a deficiência da
proteína C e S, a resistência a proteína C (fator V Leiden), a
deficiência de antitrombina III, a mutação da protrombina, o
anticorpo antifosfolipídio/antiocardiolipina, as desfibrinogenemias
e as desordens do plasminogênio.
A investigação de trombofilia deve ser realizada nas seguintes
situações:
- idade inferior à 50 anos no primeiro episódio.
- Caráter espontâneo/recidivante ou local não usual.
- História familiar, ocorrência de TEP em diversos membros da
família, em mais de uma geração.
- Associação de trombose com perda fetal.
Pacientes que não apresentam fatores de risco que justifiquem a TEP
sempre pesquisar primeiro por síndromes genéticas.
6 - Sinais e Sintomas:
O espectro da apresentação clínica é bastante amplo. Da mesma
forma, os sinais e sintomas são inespecíficos. No entanto eles são
importantes não só para sugerir o diagnóstico como também para
ajudar na estratificação de risco. Os sinais e sintomas dependem,
fundamentalmente, da localização e tamanho do trombo e do estado
cardiorrespiratório prévio do paciente
Em 90% dos casos a hipótese de TEP é sugerida pela presença de
dispneia, síncope, dor torácica e taquipneia, sozinhos ou em
associação. Além de tosse, edema e dor nas pernas, hemoptise,
palpitações, estertores, taquicardia, diminuição do MV, atrito
pleural, hipotensão, febre, cianose, B3 e B4.
A dispneia e a dor torácica podem ser súbitas ou ter evolução
ao longo de dias ou semanas. A dor torácica do tipo pleurítica
correlaciona-se com os êmbolos que alcançam a periferia dos pulmões,
levando ao infarto ou à hemorragia pulmonar. A dor torácica com
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
característica de angina de peito pode ser observada nos casos
graves, em que a sobrecarga aguda do VD pode provocar isquemia
miocárdica secundária.
Síncope é vista como forma de apresentação secundária à
instabilidade hemodinâmica. A súbita redução do débito cardíaco
causa hipofluxo cerebral, levando, em muitos casos, à perda do tonus
postural. É rara, no entanto sua presença está relacionada a quadros
mais graves que podem se apresentar também com hipotensão e/ou
parada cardíaca.
Dor pleurítica e hemoptise estão relacionadas com o infarto
pulmonar, que ocorre quando as artérias brônquicas não são capazes
de promover circulação colateral para o segmento pulmonar não
perfundido.
Dor precordial anginosa pode estar presente e pode indicar
isquemia do ventrículo direito.
Tosse, palpitações e tontura também podem estar presentes, mas
são muito inespecíficos e eventualmente são secundários às doenças
associadas.
Taquipneia e taquicardia são os achados de exame físico mais
prevalentes. A taquicardia pode se associar à presença de 3º bulha,
produzindo o ritmo de galope.
Já os sinais de hipertensão pulmonar (veias do pescoço
túrgidas, P2 hiperfonética e impulso do VD palpável) são mais raros,
porém mais específicos. Vale lembrar que dada a forte associação
entre as condições, sinais e sintomas de TVP (dor, edema,
empastamento muscular, etc) também devem ser pesquisados.
A hipotensão arterial sistêmica caracteriza os pacientes com
TEP maciço. Nesse subgrupo, podem ser observadas manifestações
clínicas da insuficiência ventricular direita, como o aumento da
pressão venosa jugular e o aumento do componente pulmonar da 2º
bulha cardíaca. Um sopro de insuficiência tricúspide pode ser
auscultado em alguns pacientes, sendo um sinal da dilatação do VD.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Sinal de Homans: dor na panturrilha a dorsiflexão do pé.
- Sinal da bandeira: menor mobilidade a palpação da panturrilha
acometida (“empastamento”).
- Sinal de Bancroft: dor a palpação da musculatura da
panturrilha contra a estrutura óssea.
Obs1: sintoma mais comum: dispneia e o sinal mais comum: taquipnéia.
7 - Síndromes associadas ao TEP:
• Dispneia e taquipneia aguda: principalmente associada a TVP,
clinicamente manifesta ou com fatores de risco.
• Sinais de infarto pulmonar: dispneia, taquipneia, dor torácica ou
pleurítica, tosse com hemoptise. O exame físico do tórax pode
revelar discretos estertores, sibilos ou sinais de pequeno derrame
pleural.
• Cor pulmonale agudo (TEP macico): É a apresentação mais grave da
TEP, manifestando-se sob a forma de choque cardiogênico. Ocorre
quando há obstrução de 65-75% da circulação pulmonar, ou mesmo em
níveis menores em pacientes com doença cárdio-pulmonar prévia. O
paciente apresenta-se com taquicardia, hipotensão, palidez e
sudorese fria, turgência jugular, terceira bulha, hiperfonese de B2.
Pode haver síncope ou mesmo morte súbita.
• Morte súbita
8 - Diagnóstico:
É basicamente clínico.
O diagnóstico de TVP apenas com bases em dados de história e exame
físico não é fidedigno, pois os sintomas e sinais não apresentam
sensibilidade e especificidade adequadas, ou seja, podem estar
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
ausentes na presença de TVP ou presentes em função de outro
diagnóstico. Os principais dados clínicos da TVP são:
- Sinal de Homans positivo,
- Edema de membros inferiores (uni ou bilateral),
- Assimetria entre circunferência das panturrilhas,
- Assimetria dos tornozelos,
- Eritema e/ou doloroso,
- Cordão varicoso palpável.
Critério de Wicki revisado:
Diagnósticos diferenciais:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
9 - Exames complementares:
A avaliação de um paciente em que a TEP é uma das hipóteses
diagnósticas inclui os seguintes exames complementares iniciais:
• D-dímero,
• gasometria arterial,
• radiografia de tórax.
Conforme a importância dos diagnósticos diferenciais outros
exames podem ser solicitados, como o hemograma na suspeita de
infecção, o eletrocardiograma, quando as doenças cardiovasculares
precisam ser descartadas ou confirmadas. Todos estes exames podem
ser úteis, aumentando ou reduzindo a possibilidade de TEP, mas
raramente serão definitivos, exceto quando, eventualmente, definem
um diagnóstico diferencial.
9.1 - D-dímero:
Produto da fibrinólise endógena, encontra se elevado nas
condições tromboembólicas. Este exame apresenta sensibilidade muito
maior do que especificidade, pois falsos-negativos podem ocorrer em
diferentes situações, como pacientes hospitalizados, pacientes
obstétricos, doença vascular periférica, câncer, várias doenças
inflamatórias e idade avançada, maior de 85 anos.
O D-dímero é muito mais útil para a exclusão do diagnóstico de
TEP do que para sua confirmação. Assim, não há sentido em se pedir a
dosagem de D-dímero em paciente com alta probabilidade clínica de
TEP, pois um resultado positivo não seria suficiente para confirmar
o diagnóstico e um negativo não seria suficiente para afastá-lo.
Em pacientes com baixa probabilidade, se der negativo, exclui TEP.
D-dímero normal = menor que 500 ng/ml.
9.2 - Gasometria:
Alterações:
hipoxemia (PaO2 <80 mmHg)
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
hipocapnia( PaCO2 <33 mmmHg)
alcalose respiratória (pH >7,45)
O principal mecanismo de hipoxemia na TEP é a baixa V/Q.
A hipocapnia deve-se à hiperventilação secundária à hipoxemia.
A gasometria arterial normal não pode excluir TEP.
Como não faz o diagnóstico, pode ser pedido em um segundo momento.
Obs1: após um tempo o CO2 se acumula e causa hipercapnia.
9.3 - Radiografia de tórax:
As principais alterações descritas são:
• alargamento da artéria pulmonar descendente direita, que pode
passar despercebida quando a hipótese de TEP não foi previamente
aventada. Guarda uma relação direta com o número de segmentos
pulmonares embolizados (quanto maior esse número, maior o
alargamento vascular);
• elevação do diafragma, cujo reconhecimento pode ser prejudicado
quando a elevação é bilateral;
• alargamento da borda cardíaca direita, que também pode ter seu
reconhecimento prejudicado quando há elevação diafragmática
concomitante, em radiografias realizadas com o paciente na posição
supina, no leito, e em pacientes com alterações prévias da área
cardíaca;
• atelectasias laminares, mais frequentemente localizadas nas bases,
sobre os diafragmas;
• consolidações pulmonares, que correspondem ao infarto pulmonar e
ocorrem em torno de 14% dos pacientes com TEP. Podem apresentar-se
sob a forma de cone, localizando-se junto ao diafragma, quando são
classicamente denominadas de sinal de Humpton (não são frequentes);
• áreas de oligoemia, ou seja, áreas radioluscentes, por diminuição
da circulação pulmonar de determinada região. É o sinal mais
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
característico de TEP, embora pouco comum (encontrado em 16% dos
pacientes), sendo denominado sinal de Westermark;
• derrame pleural, mais frequentemente unilateral e de pequeno
volume;
• outras alterações: alargamento da veia ázigos, edema intersticial
ou alveolar.
1 - Observa-se importante aumento do calibre da artéria pulmonar
direita e discreto abaulamento do arco médio da borda cardíaca
esquerda.
2 - opacidade linear, compatível com atelectasia laminar, além
de elevação da hemicúpula diafragmática direita.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
3 - opacidades alveolares no terço inferior do campo pleuropulmonar
esquerdo, uma delas mais periférica e de forma triangular (sinal de
Humpton). Observam-se, ainda, velamento do seio costofrênico
esquerdo (sinal de derrame pleural) e elevação da hemicúpula
diafragmática esquerda.
9.4 - Eletrocardiograma:
Padrão S1Q3T3 - presença de onda S em DI, presença de onda Q e
inversão da onda T em DIII.
Importância em diagnóstico diferenciais da área cardiaca, como IAM
ou pericardite.
9.5 - Cintilografia V/Q:
Exame caro e é difícil de conseguir.
Mostra área que é ventilada, mas não é perfundida.
Em linhas gerais, após o estudo cintilográfico, tem-se as seguintes
situações possíveis:
• Alta probabilidade de TEP: mesmo sabendo-se que uma minoria de
pacientes nesta situação pode não ter TEP, habitualmente, opta-se
pelo tratamento.
• Cintilografia normal: exclui TEP.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
• Os demais resultados devem ser considerados como indeterminados e,
idealmente, a investigação diagnóstica deve prosseguir.
9.6 - Angiotomografia:
Quando da ocorrência de TEP, o êmbolo no interior da artéria
pulmonar pode ser visto como um defeito de enchimento no vaso
(imagem de hipoatenuação), circundado completa ou parcialmente por
sangue contrastado, ou como um defeito completo de enchimento, com o
vaso totalmente não opacificado.
Tem nas emergências, por isso é uma boa escolha.
Se der negativo exclui TEP, exceto quando probabilidade clínica pré-
teste é alta.
Se der positivo com trombo segmentar ou mais proximal é TEP.
Desvantagem: não é bom para lesões periféricas, serve mais para
grandes eventos.
Pode auxiliar no diagnóstico diferencial quando a TEP foi
descartada.
Pode-se avaliar a fase venosa do contraste, estendendo o exame para
o estudo das veias pélvicas e de membros inferiores.
9.7 - USG Doppler:
Melhor custo benefício.
Sintomáticos: o USG é a investigação inicial, pois a identificação
de TVP já justifica o tratamento para TEP.
Se negativo, não exclui TEP, pois sabemos que existem outras causas.
9.8 - Arteriografia:
Padrão ouro, mas envolve muitos riscos.
Contraindicações: gestação, insuficiência renal, PSPA> 40mmHg
Efeito em casos graves com baixa indicação tromboembólicas.
Fazer junto com trombectomia.
9.9 - Ecocardiograma:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Não é exame rotineiro para TEP, mas é importante se pensar em
insuficiência de VD.
Os achados que podem auxiliar no diagnóstico de TEP são a presença
de trombos no átrio ou no ventrículo direito, aumento do ventrículo
direito, hipocinesia global ou regional do ventrículo direito,
insuficiência tricúspide, hipertensão pulmonar.
O ecocardiograma pode, ainda, afastar outros diagnósticos, como
dissecção de aorta, derrame pericárdico ou IAM. O exame também é
útil para caracterizar a gravidade da embolia pulmonar, através da
quantificação da disfunção do ventrículo direito e da estimativa da
pressão na artéria pulmonar.
Algoritmo para o diagnóstico de TEP:
10 - Tratamento:
Deve fazer tromboembólise ou manter anticoagulação.
A anticoagulação plena é a pedra angular do tratamento do TEP
e deve ser iniciada tão logo seja sugerido o diagnóstico e a
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
probabilidade clínica seja intermediária ou alta, dada a alta
mortalidade relacionada a pacientes não tratados adequadamente
A rápida obtenção de anticoagulação plena depende do uso de
medicações parenterais, principalmente a heparina não fracionada e
as de baixo peso molecular.
Pacientes hemodinamicamente instáveis devem receber
preferencialmente heparina não fracionada, devem receber tratamento
com trombolíticos o mais precocemente possível, preferencialmente
nas primeiras 48 horas. Além de fazer hidratação venosa e
vasopressores.
Se estiver estável hemodinamicamente e sem obstrução de VD
usar anticoagulantes. Com obstrução de VD: trombolíticos
- Heparinização do paciente:
A heparinização deve ser feita por via endovenosa, com uma
dose de ataque seguida da manutenção por infusão contínua. Embora a
administração intermitente da heparina, endovenosa ou subcutânea,
também seja possível, sua monitorização é mais difícil e os riscos
de sangramento ou de anticoagulação insuficiente são maiores.
A heparina deve ser mantida por um mínimo de 5 dias e não deve
ser suspensa até que se atinjam níveis adequados de anticoagulação
oral.
A principal complicação do tratamento com heparina é o
sangramento. Estando na dependência do nível do TTPA (Tempo de
Tromboplastina Parcial Ativada), da duração da heparinização e da
presença de co-morbidades. Quando se faz a heparinização
adequadamente, a frequência de sangramento grave é pequena, sendo um
risco amplamente suplantado pelos benefícios de se anticoagular um
paciente com TEP.
Outra complicação relativamente frequente é a trombocitopenia.
Geralmente ocorre entre o sétimo e o décimo quarto dia de uso da
heparina, sendo reversível com a suspensão do tratamento, que deve
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
ser feita quando os níveis de plaquetas caírem para menos de
100.000/mm3.
Nos sangramentos mais graves, a reversão da heparinização é
feita com sulfato de protamina. Cada 1mg de protamina reverte 100 u
de heparina. A dose usual é de 50 mg de protamina em infusão venosa
de 10 minutos.
- Heparina de baixo peso molecular:
Já existem estudos suficientes comprovando a eficácia e a
segurança de se tratar tanto a TVP quanto a TEP com heparina de
baixo peso molecular (HBPM). No entanto, algumas ressalvas são
importantes:
· todos os estudos que avaliaram essa opção terapêutica excluíram os
pacientes com indicação para terapia trombolítica, ou seja, aqueles
com repercussão hemodinâmica. Sendo assim, ainda é prudente a
utilização da heparina não-fracionada, de administração endovenosa,
nesses pacientes.
· Quando se opta pelo tratamento com HBPM, ela deve ser precedida de
uma dose de ataque endovenosa de heparina não-fracionada.
· Em pacientes em que pode ser necessária a reversão rápida da
anticoagulação, prefere-se a heparina não-fracionada.
· Em pacientes com insuficiência renal crônica, prefere-se a
heparina não-fracionada.
· Alguns autores questionam a forma de se calcular a dose da
heparina de baixo peso molecular em pacientes obesos, sobretudo
acima de 100 kg. Assim, nestes casos também ainda é prudente
utilizar a heparina não-fracionada.
Não há necessidade de se monitorar a anticoagulação dos
pacientes, pois as características farmacocinéticas e
farmacodinâmicas das heparinas de baixo peso molecular garantem que,
com as doses preconizadas, a anticoagulação será obtida. Devem ser
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
administradas pelo mesmo tempo que se administra a heparina não-
fracionada.
- Anticoagulante oral:
O anticoagulante oral mais utilizado no tratamento da TEP é a
warfarina, na dose diária inicial de 5 mg. Deve ser começado já no
primeiro dia, o que permitirá uma obtenção mais rápida dos níveis de
anticoagulação, reduzindo assim o tratamento com heparina e
possibilitando alta hospitalar mais precoce.
Em pacientes instáveis, com possibilidade de serem submetidos
a procedimentos invasivos (ex: traqueostomias, punções venosas
profundas, inserções de cateteres, biópsias ou cirurgias), o início
do anticoagulante oral é protelado, pois a reversão de seu efeito é
mais difícil do que a da heparina.
A warfarina age inibindo a síntese dos fatores da coagulação
dependentes da vitamina K (fatores II, VII, IX e X). Portanto, seu
efeito surge apenas após o desaparecimento da circulação dos fatores
já previamente sintetizados, o que ocorre em até 72 horas. Em uma
fase inicial, por inibir também a síntese das proteínas C e S, que
têm uma vida mais curta que os fatores da coagulação, a warfarina
tem um paradoxal efeito pró-trombótico. Por isso, a anticoagulação
deve ter obrigatoriamente um período de superposição de heparina e
anticoagulante oral de no mínimo 4 dias. A dose da warfarina é
ajustada pelo tempo de protrombina.
O sangramento é a principal complicação do uso da warfarina,
estando associado com o nível obtido de RNI, com a idade do paciente
e com a presença de doenças que já predispõem a ele (ex: úlceras
pépticas, doença diverticular do cólon).
A warfarina não pode ser usada durante a gravidez, pois
malformações fetais podem ocorrer com o seu uso em qualquer período
da gestação (hipoplasia nasal, anormalidades em sistema nervoso
central). Além disso, hemorragias fetais ou neonatais e óbito intra-
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
uterino podem ocorrer mesmo com níveis maternos de anticoagulação
normais.
- Trombolíticos:
A indicação absoluta de trombolíticos na TEP é a presença de
instabilidade hemodinâmica.
Algumas outras indicações têm sido propostas por alguns autores, mas
ainda não há consenso sobre elas:
· hipoxemia grave,
· envolvimento extenso (múltiplos segmentos ou um lobo inteiro),
· disfunção ventricular direita evidente ao ecocardiograma,
· trombose venosa profunda extensa.
Outras vantagens atribuídas a essa terapêutica são: redução da
hipertensão pulmonar e reversão da disfunção ventricular direita;
dissolução de trombos na fonte emboligênica, reduzindo o risco de
recorrência, mesmo a longo prazo; redução da frequência da
hipertensão pulmonar crônica e da síndrome pós-trombótica.
Idealmente, a terapêutica com trombolíticos na TEP deve ser
precedida da confirmação diagnóstica com angiotomografia, estudo
cintilográfico de alta probabilidade ou arteriografia. Entretanto,
em pacientes muito instáveis para serem transportados ou quando
esses exames não são disponíveis, dados clínicos e ecocardiográficos
compatíveis podem ser suficientes para se instituir o tratamento,
visto que essa é uma condição de emergência.
Os trombolíticos, diferente do que ocorre no IAM, podem ser
administrados até 14 dias após o início dos sintomas de embolia
pulmonar. Entretanto, seus efeitos serão tanto maiores quanto mais
precocemente forem utilizados. Os trombolíticos mais frequentemente
utilizados para o tratamento da TEP são:
- Estreptoquinase: 1,5 milhões de U em 12 horas, ou 250 mil UI
em infusão venosa em 30 minutos (ataque), seguida de 100 mil UI/hora
durante 24 horas.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Alteplase (rt-PA): 50-100 mg em infusão venosa contínua por
2 horas em veia periférica, ou 0,6 mg/kg (máximo 50 mg), IV em 15
minutos.
A principal complicação decorrente do uso de trombolíticos é o
sangramento, o qual ocorre em uma frequência aproximadamente três
vezes maior do que no tratamento apenas com heparina.
- Medidas profiláticas:
As medidas profiláticas da TVP e da TEP são de extrema
importância, visto que sabidamente reduz a ocorrência dessas
condições. Algumas estratégias não farmacológicas são importantes e
devem ser usadas na medida do possível. Entre elas, a deambulação
precoce deve ser sempre recomendada. Outras medidas não
farmacológicas incluem as meias com compressão graduadas e
equipamentos de compressão pneumática intermitente. Em pacientes com
alto risco de sangramento, os dispositivos mecânicos podem ser a
única opção para a profilaxia de TVP e TEP, embora não haja
evidências de que esses métodos sejam capazes de reduzir o risco de
morte ou de TEP.
A profilaxia medicamentosa é a mais importante. Entre os
pacientes internados, a não utilização de profilaxia medicamentosa
praticamente constitui-se em uma situação de exceção.
Entre os pacientes clínicos internados, apenas aqueles com menos de
40 anos e que não apresentam nenhum fator de risco conhecido não
devem recebê-la. Entre os pacientes cirúrgicos, apenas aqueles com
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
baixo risco de TVP e TEP não devem receber a profilaxia
medicamentosa.
A maior parte dos pacientes cirúrgicos ou clínicos apresenta
risco moderado. Os que apresentam grande risco são:
· cirurgias ortopédicas;
· cirurgias neoplásicas;
· grandes cirurgias em pacientes com antecedentes de TVP ou TEP;
· lesão medular;
· infarto do miocárdio ou AVC recentes.
Obs1: A implantação de filtros de veia cava é terapia alternativa,
que só deve ser indicada em casos de contra-indicação absoluta de
anticoagulação plena ou naqueles com eventos tromboembólicos de
repetição na vigência de anticoagulação efetiva. Seu uso previne
somente a ocorrência de TEP e, no entanto, está relacionada com
complicações a longo prazo como síndrome pós trombótica e
recorrência de TVP.
Obs2: A heparina pode ser usada na gravidez? Sim, a heparina não
ultrapassa a barreira placentária, não sendo associada a
malformações ou sangramento no feto. Como os anticoagulantes orais
não podem ser usados na gravidez, a heparina será a opção
terapêutica durante toda a gestação.
Obs3: Tanto a heparina quanto a warfarina são seguros na lactação. A
warfarina é secretada na forma de metabólitos inativos no leite
materno.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs4: Por que usar varfarina + heparina? Nos três-cinco dias
iniciais a varfarina tem um efeito pró-coagulação, usa-se a heparina
para proteger o paciente.
Obs5: vigência de sangramento importante, deve-se administrar 10
unidades de crioprecipitado e unidades de plasma fresco congelado.
Se a heparinização já foi iniciada, ela deve ser interrompida e
deve-se administrar sulfato de protamina.
Estratificação de risco tromboembólico e profilaxia recomendada:
TUBERCULOSE
A tuberculose (TB) é uma doença infecto-contagiosa bacteriana
grave, transmitida pelo ar e causada pela bactéria Mycobacterium
tuberculosis.
A OMS estima que exista 9 milhões de casos de tuberculose em todo o
mundo. Três milhões desses casos ainda não foram detectados e,
portanto, estão sem tratamento, disseminando a doença. Quanto mais
precoce o diagnóstico e o início do tratamento mais rápido
interrompe a cadeia de transmissão.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
É a quarta causa de morte entre as doenças infecciosas. É a
primeira causa de morte entre as doenças infecciosas em pessoas
vivendo com HIV/AIDS.
Tuberculose no Brasil:
- 71.123 mil casos novos de TB em 2013.
- Taxa de incidência: 35.4 novos casos por 100 mil habitantes.
- Queda da taxa de incidência de 20,3% (em 2003 era de 44,4%).
- Taxa de mortalidade: 2,3 óbitos por 100 mil habitantes.
- 22,4% dos pacientes são hospitalizados.
- 89% casos novos (paciente nunca teve TB).
- 84,4% acometimento pulmonar.
- 63,6% baciloscopia positiva.
- População indígena: incidência 3 vezes maior.
- Presidiários: incidência 28 vezes maior.
- Moradores de rua: incidência 44 vezes maior.
- Pessoas com HIV|aids: incidência 35 vezes maior.
Objetivos do controle da tuberculose:
- Reduzir as fontes de infecção (sintomáticos respiratórios são
aqueles que tossem a pelo menos 3 semanas, são orientados a fazer
baciloscopia - bacilíferos).
- Reduzir o número de casos (declínio da prevalência).
- Reduzir a morbimortalidade.
1 - Definição, investigação do caso e notificação:
SUSPEITO:
- Todo indivíduo com sintomatologia clínica sugestiva de tuberculose
pulmonar: tosse por três ou mais semanas (SR), febre, perda de peso
e apetite, ou suspeito ao exame radiológico.
- Paciente com imagem compatível com tuberculose.
CONFIRMADO:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Critério clínico laboratorial:
Tuberculose Pulmonar Bacilífera -
Duas baciloscopias diretas positivas
ou
Uma baciloscopia direta positiva e cultura positiva
ou
Uma baciloscopia direta positiva e imagem radiológica sugestiva de
tuberculose.
Tuberculose pulmonar escarro negativo -
Duas baciloscopias negativas, com imagem radiológica sugestiva, e
achados clínicos
ou
outros exames complementares, que permitam ao médico efetuar um
diagnóstico de tuberculose.
Tuberculose Extrapulmonar -
Paciente com evidências clínicas, achados laboratoriais, inclusive
histopatológicos compatíveis com tuberculose extrapulmonar ativa, em
que o médico toma a decisão de tratar com esquema específico;
ou
Paciente com, pelo menos, uma cultura positiva para M. tuberculosis,
de material proveniente de uma localização extrapulmonar.
Critério clínico-epidemiológico:
- História e exame físico compatível.
- Dados epidemiológicos, principalmente, história de contato com
portadores de tuberculose (primordial para a suspeita diagnóstica).
Lembrar que…
- A TB pode acometer uma série de órgãos e/ou sistemas.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- A forma pulmonar é a mais frequente e a mais relevante para a
saúde pública. (Pois são os pacientes que estão eliminando bacilos,
que podem contaminar).
- TB é agravo de notificação compulsória.
- Todo suspeito de TB deve ser examinado para confirmar o
diagnóstico e iniciar o tratamento mais precoce possível, a fim de
minimizar a transmissão da doença.
2 - Patogenia:
TRANSMISSÃO:
- A TB é transmitida principalmente por via aérea, de uma pessoa a
outra. A infecção ocorre, primeiramente, pela inalação de gotículas
que contenham os BKs expelidas pela tosse, fala ou espirro de uma
pessoa com a doença ativa nas vias respiratórias (pulmão ou
garganta).
- A TB não é transmitida através de apertos de mão, compartilhamento
de comida, bebida ou escovas de dente, contato com roupas de cama,
assentos sanitários ou beijo.
- A pessoa exposta respira a bactéria e se torna infectada. Bacilo
se deposita e não fica em suspensão.
RISCO DE TRANSMISSÃO E INFLUÊNCIA:
- Infecciosidade do paciente (depende do número de bacilos que ele
está eliminando (BAAR +, ++, +++, ++++). Paciente que é BAAR –
também é fonte de contaminação, porém contamina bem menos que um
BAAR +.
- Duração da exposição (ex: moro com alguém que tem TB, significa
maior exposição que um encontro casual com alguém que tenha TB).
- Número e susceptibilidade dos contatos – aglomerados, se possui
comorbidades como HIV.
- Risco de Infecção entre os Contatos em função da duração da
exposição: depende do tempo de contato.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- FISIOPATOGENIA -
Quando as bactérias causadoras da TB entram em contato com o
hospedeiro, três situações podem ocorrer: (1) a resposta imune do
hospedeiro elimina completamente o agente; (2) o sistema imune não
consegue controlar a replicação dos bacilos, causando a tuberculose
primária; ou (3) o sistema imune consegue conter as bactérias em
granuloma, de forma latente, podendo provocar a tuberculose pós-
primária ao escapar do sistema imune. A infecção começa, quando os
bacilos atingem os alvéolos pela via respiratória. Os BKs são
rapidamente fagocitados por macrófagos alveolares que frequentemente
podem matar a bactéria, devido à resposta imune inata do hospedeiro.
Se conseguirem passar por essa primeira linha de defesa, as
micobactérias começam a se multiplicar dentro dos macrófagos e se
difundem para as células vizinhas, como células endoteliais e
epiteliais. Podem também migrar para outros órgãos, através do
sistema linfático e circulatório. Assim, atingem uma alta carga
bacteriana em poucas semanas. Após essa primeira reação inflamatória
do sistema imune inato, o sistema imune adaptativo leva à migração
de neutrófilos, linfócitos e outras células imunes ao primeiro sítio
de infecção (pulmonar), formando um infiltrado celular que, depois,
assume a estrutura de um granuloma, com componentes fibróticos,
envolvendo-o e tornando-o calcificado. Os bacilos ficam protegidos e
latentes dentro do granuloma, mantidos pela resposta imune. Por
motivos não bem definidos, o sistema imune falha e os bacilos
começam a se replicar descontroladamente, tornando a doença ativa,
com a manifestação subsequente de sinais e sintomas.
IMUNIDADE:
1 - Imunidade natural: barreiras físicas, sistema mucociliar,
velocidade de desenvolver imunidade adquirida.
2 - Imunidade adquirida:
- A humoral é inexpressiva.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Mediada por células: macrófagos/linfócitos T (CD4, CD8, gama-
delta, NK).
- Interleucinas, citocinas ou linfocinas: IL2, IL4, IL5, IL6, IL8,
IL10, IL12, TNF-alfa e FNIy.
3 - Primo-infecção tuberculose:
Na primo-infecção tuberculosa o bacilo ultrapassa os
mecanismos de defesa e alcança os alvéolos pulmonares, o que vai
gerar uma resposta inflamatória, que pode ser resolutiva, causando a
depuração dos bacilos ou pode ocorrer uma falha no mecanismo, que
vai levar a progressão da inflamação ou a uma broncopneumonia
(inespecífica), ocorre um encapsulamento do bacilo, gerando um foco
pulmonar (granuloma).
Nesse foco de inoculação o bacilo começa a se dividir (organismo sem
resposta imunológica específica) gerando então um foco de Ghon (foco
de inoculação com 105 bacilos), pode ocorrer então uma disseminação
por via linfática até o linfonodo satélite (foco linfonodal ou
ganglionar) ou uma disseminação por via hematogênica (para todo o
organismo).
*Importante lembrar que:
- Período pré-alérgico: é aquele que vai desde a entrada do bacilo
no organismo até o aparecimento da reação da prova tuberculínica.
- Encerra-se o período pré alérgico quando: o foco pulmonar
inespecífico evolui para lesão histológica, caracterizada como
granuloma – imunidade mediada por células.
- No momento em que ocorre a disseminação hematogênica, o organismo
impede a evolução dos focos lançados a distância para a doença
tuberculosa em 90-95% dos casos,
ENCERRANDO A PRIMOINFECÇÃO.
4 - Tuberculose primária:
● Forma pulmonar:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Em 90-95% dos casos, o foco pulmonar evolui para fibrose ou
calcificação do cáseo.
- Em 5-10% a primo-infecção não é contida e o complexo pulmonar
primário progride = TB primária (até 5 anos após a primo-infecção).
- Clinicamente pode se apresentar de 2 formas:
- Forma aguda e grave (menos comum).
- Forma insidiosa e lenta (mais comum) geralmente na criança.
● Forma extrapulmonares:
- A maior parte dos casos ocorre a partir de disseminação
hematogênica do complexo pulmonar primário.
- Podem ser divididos em 2 grupos:
- As que ocorrem precocemente: até um ano após a primo-
infecção. As mais comuns são a TB pleural, pericárdica, peritônio e
meninges.
- As que ocorrem tardiamente: entre 1 e até 5 anos. As mais
frequentes são a TB ganglionar e do sistema geniturinário.
4 - Tuberculose secundária:
- Ocorre depois de 5 anos.
- Ocorre o implante do bacilo e forma um foco latente onde ocorre
uma reação granulomatosa, se ocorre nesse indivíduo qualquer tipo de
imunodeficiência vai levar a uma reativação endógena ocorrendo uma
ativação da doença.
- Mais comum entre adultos, na maioria das ocasiões apresenta lesões
cavitárias e fibrose.
- Pode ter origem endógena (reativação de um foco quiescente).
- Pode ser uma reinfecção/exógena: comprovado por técnica de
biologia molecular.
- Geralmente evolui para caverna pulmonar que pode evoluir para cura
ou complicação.
As Complicações da Cavitação:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Dilatação aneurismática da artéria brônquica (aneurisma de
Rasmussen): rompimento ocasiona hemoptise.
- Fístula broncopleural – por isso que muitas vezes ocorre empiema
pleural.
- Empiema tuberculoso - drenagem do cáseo para o espaço pleural.
As principais formas diagnosticadas em nosso meio são:
- Pleural - mais frequentemente nos HIV negativo.
- Ganglionar - mais frequente nos HIV positivo.
- Meningoencefálica.
- Óssea.
- Pericárdica.
5 - Diagnóstico:
O diagnóstico definitivo de TB se dá pela identificação dos
BKs de uma amostra biológica através da baciloscopia, da cultura ou
de método moleculares. As amostras geralmente encaminhadas para a
pesquisa de BK são escarro, lavado brônquico, lavado broncoalveolar
e outras relacionadas com o trato respiratório. Exames como
hemograma, bioquímicos e radiológicos podem auxiliar no diagnóstico,
direcionando o médico para os testes mais específicos.
- Baciloscopia direta:
É um exame barato, rápido (30 mim) e dá o diagnóstico.
- A pesquisa do bacilo álcool-ácido resistente (BAAR) pelo método de
Ziehl-Nielsen é a técnica mais utilizada em nosso meio.
- A baciloscopia do escarro permite detectar de 60% a 80% dos casos
de tuberculose pulmonar.
Deve ser solicitada aos pacientes que apresentem:
- Critério de definição de sintomático respiratório.
- Suspeita clínica e/ou radiológica de tuberculose pulmonar.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Suspeita clínica de tuberculose extrapulmonar (exame em materiais
biológicos diversos).
NEOPLASIA PULMONAR
De doença rara no passado, o câncer do pulmão transformou-se
em doença neoplásica comum e na mais mortal em todo o mundo. É o
mais frequente tipo de câncer em todo o mundo e sua incidência
continua aumentando (em torno de 0,5% ao ano), principalmente entre
as mulheres.
Atualmente, é a principal causa de morte, por neoplasia, entre
os homens e as mulheres, em todo o mundo. Desde os meados do século
passado é considerado, pela OMS, como uma epidemia mundial.
1 - Fatores de risco:
- Tabagismo:
A mortalidade pelo câncer do pulmão exibe uma relação inversa
com a idade do início do tabagismo. Aqueles que começaram a fumar na
adolescência têm maior risco de desenvolver a neoplasia do que
aqueles que iniciaram com mais de 25 anos.
Cerca de 90% dos tumores do pulmão poderiam ser evitados
simplesmente abandonando-se o fumo.
Mais de 90% dos pacientes com câncer do pulmão são fumantes,
incluindo aí aqueles não fumantes, mas expostos continuadamente à
fumaça do tabaco – os fumantes passivos.
- Outros fatores:
< 10%: fatores genéticos, poluição atmosférica e a exposição à
radiações ionizantes, asbesto e outras fibras minerais, sílica,
cromo, níquel, arsênico, aos hidrocarbonetos policíclicos, doenças
ocupacionais (Como a pneumoconiose, que é causada por inalação de
partículas de poeiras, sendo marcada pela perda de expansibilidade,
fibrose e pigmentação).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
2 - Tipos histológicos:
Noventa a 95% dos tumores pulmonares são representados pelos
carcinomas broncogênicos: adenocarcinoma, carcinoma de células
escamosas, carcinoma de pequenas células e carcinoma de grandes
células.
● Adenocarcinoma:
Constitui o câncer do pulmão mais comum em mulheres e homens.
Com frequência manifesta-se na forma de massa periférica.
Seus aspectos microscópicos característicos incluem formação
glandular, geralmente com produção de mucina.
(PROVA: caracterizar o adenocarcinoma patologicamente: presença de
glândulas, estrutura papilar, padrão broncoalveolar, mucina celular
ou padrão sólido se mal diferenciadas).
● Carcinoma de células escamosas:
Exibe a maior correlação observada com o tabagismo.
Esses tumores surgem, em sua maioria, no hilo ou próximo a ele.
Geralmente origina-se em um brônquio central, tem crescimento
endobrônquico e, por isso, pode apresentar sintomas clínicos locais,
tais como tosse e hemoptise, e tem maior probabilidade de ser
diagnosticado nas suas formas iniciais, pela citologia do escarro.
Geralmente dissemina-se para os linfonodos regionais e, em torno de
dez por cento dos casos, apresenta-se com cavitação.
Microscopicamente variam desde neoplasias ceratinizantes bem
diferenciadas a tumores anaplásicos com diferenciação ceratinizante
apenas focal.
(PROVA: qual o tipo histológico de CA de pulmão mais associado ao
tabagismo: se tiver nas opções Out cells marca ela, pois é o tipo
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
mais fortemente associado, se não, marcar o tipo carcinoma de
células escamosas).
● Carcinoma de pequenas células:
- Oat Cell
É o mais maligno dos cânceres pulmonares e, em geral, manifesta-se
na forma de tumor central e hilar e tende a estenosar os brônquios
por compressão extrínseca.
Está fortemente associado ao hábito de fumar.
Os aspectos microscópicos incluem a presença de pequenas células
semelhantes aos grãos de aveia, com pequena quantidade de
citoplasma, sem diferenciação escamosa ou glandular e com grânulos
neurossecretores.
O carcinoma escamoso e o de pequenas células, por serem centrais,
são geralmente acessíveis à broncoscopia.
Costumam ser incuráveis.
● Carcinoma de grandes células:
Provavelmente representa carcinomas de células escamosas ou
adenocarcinomas pouco diferenciados, em certas ocasiões com
elementos histológicos peculiares: células gigantes, células claras,
células fusiformes.
● Carcinoma broncogênico:
Carcinoma bronquioloalveolar.
Subtipo de adenocarcinoma que cresce ao longo dos alvéolos, sem
invasão, pode ser mostrar como uma massa única, lesão multinodular
difusa, uma infiltração difusa no raio-x e na TC como uma opacidade
em ‘vidro fosco’.
Com crescimento insidioso, surge nas paredes das vias aéreas
distais.
Disseminação através do septo alveolar, com preservação da
arquitetura alveolar (radiografia parecida com uma pneumonia).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Diagnóstico é feita através da sintomatologia do paciente.
Paciente com febre, tosse, expectoração, raio-x característico de
pneumonia, leucocitose.
Obs1: Pneumonia: faz o tratamento e após 2-3 semanas ao repetir o
exame a imagem radiológica não sumiu, mas houve melhora clínica,
suspeitar de CA. E atenção pois é comum um paciente com CA ter uma
infecção secundária, por isso é importante fazer o acompanhamento
adequado da pneumonia.
● Tumor carcinóide:
São carcinomas neuroendócrinos. Esses tumores apresentam, em comum,
a capacidade de captação, metabolismo e produção de aminas e
polipeptídeos biologicamente ativos. Serotonina, histamina,
prostaglandina, bradicinina e calicreína são exemplos dessas
substâncias.
Os tumores carcinóides podem ser originados a partir de uma célula
tronco do tipo epitelial, o que explicaria sua ocorrência em outros
locais do organismo como pulmões, trato biliar e ovários.
Desenvolve-se preferencialmente nas regiões centrais do pulmão
(85%).
Diagnóstico diferencial com CA epidermóide e out cells (tumores
centrais).
Sintomas são inespecíficos, pode estar relacionado a qualquer uma
das substâncias liberadas por ele como calores, rubor facial.
3 - Manifestações clínicas:
Vai depender do crescimento local do tumor, se há metástases
intratorácicas ou à distância, pode ser ter uma síndrome
paraneoplásica.
- Crescimento local do tumor:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
As manifestações clínicas do câncer do pulmão estão
relacionadas com o crescimento do tumor primário e com a
disseminação loco-regional do tumor.
As lesões endobrônquicas podem determinar tosse, hemoptise,
dispnéia e sibilo.
A tosse, seca ou produtiva, é o sintoma mais comum associado
ao câncer do pulmão, presente em até 75% dos casos. Ela pode ser
causada por um pequeno tumor agindo como um corpo estranho dentro do
brônquio ou pode ser secundária à ulceração da mucosa. É um sintoma
comum em todo paciente com câncer do pulmão de qualquer localização;
entretanto é mais comumente observada nos portadores de tumores
centrais.
A hemoptise está presente em um terço dos casos das neoplasias
pulmonares. Por isso, toda hemoptise em indivíduo com mais de 40
anos deve ser investigada com radiografia de tórax e
broncofibroscopia. Aproximadamente 20% de todos os casos de
hemoptise nesta faixa etária resultam do câncer do pulmão.
A dispnéia usualmente é causada pela obstrução de um brônquio
principal ou da traquéia pelo tumor. Os tumores periféricos somente
causam dispnéia quando são suficientemente grandes para interferir
na função pulmonar, quando associados aos derrames pleurais
volumosos ou como consequência de extensa linfangite carcinomatosa.
O sibilo é causado pelo estreitamento de um grande brônquio,
pela obstrução tumoral ou pela compressão extrínseca, e tem
significado quando é unilateral, localizado e de origem recente.
O estridor é produzido pela obstrução quase total do brônquio
principal ou da traquéia, em sua porção inferior e, geralmente, é
pouco valorizado.
Febre e os calafrios podem estar presentes nos pacientes com
neoplasia pulmonar com manifestações secundárias à pneumonia
obstrutiva ou à atelectasia. O abscesso do pulmão resultante da
necrose tumoral também pode ser responsável pela febre.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Disseminação loco-regional do tumor - Metástase:
A disseminação intratorácica do câncer do pulmão, tanto por
extensão direta quanto pela linfangite carcinomatosa, pode produzir
uma variedade de sinais e sintomas.
Eles são secundários ao envolvimento do nervo frênico
(paralisia diafragmática) ou do nervo laríngeo recorrente
(rouquidão); do plexo braquial (dor no ombro); dos grandes vasos
(veia cava superior – síndrome da veia cava superior); de outras
estruturas tais como esôfago (disfagia); pericárdio (derrame
pericárdico); coração (arritmias), ducto torácico (quilotórax);
gânglio estrelado (síndrome de Horner).
Sintomas decorrentes de linfoadenomegalia mediastinal, como
opressão retroesternal e dor torácica, não são frequentes, a menos
que seja volumosa e comprima o esôfago, a veia cava superior.
Os locais mais comuns onde encontramos linfonodos visíveis ou
palpáveis são as fossas supra-claviculares. Elas estão envolvidas
em, aproximadamente, 15% a 20% dos pacientes com câncer do pulmão,
desde o início ou durante o curso da doença. Os linfonodos escalenos
estão envolvidos menos comumente, mas com freqüência estão
comprometidos nos tumores dos lobos superiores.
Na maioria dos casos, esses achados contra-indicam o tratamento
cirúrgico do paciente.
Os tumores periféricos podem invadir a pleura, o que ocorre em
cerca de 8% a 15% dos casos, podendo causar tosse seca e dispnéia,
ou a parede torácica, causando dor.
● Tumor de Pancoast e a Síndrome de Horner:
Os tumores de Pancoast localizam-se posteriormente no ápice
dos lobos superiores, junto ao plexo braquial. Comumente causam
sintomas e sinais relacionados à infiltração neoplásica das raízes
do oitavo nervo cervical e do primeiro e segundo nervos torácicos.
São frequentes: dor, alteração na temperatura cutânea e atrofia
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
muscular do ombro e das porções do membro superior secundária ao
comprometimento nervoso. No câncer do pulmão, a incidência da
síndrome e de seus sintomas é de, aproximadamente, 4% e é comum o
atraso no diagnóstico em até um ano, desde o início das queixas dos
pacientes.
A maioria dos tumores de Pancoast é do tipo escamoso, de
crescimento lento e raramente produz metástases a distância. O tumor
pode invadir a pleura e a parede torácica, destruindo a primeira e a
segunda costelas, causando intensa dor. Pode também invadir e
destruir o corpo vertebral. Nesses casos, devido ao acometimento da
cadeia simpática e do gânglio estrelado, é comum o aparecimento da
síndrome de Horner, que se caracteriza por: enoftalmia unilateral,
ptose palpebral, miose e anidrose da face e do membro superior.
● Síndrome da veia cava superior (SVCS):
A obstrução da veia cava superior é um processo subagudo ou
agudo, na maioria das vezes causada por uma neoplasia maligna
intratorácica. Essas podem ser, em até 90% dos casos, o câncer do
pulmão, os linfomas ou os tumores mediastinais primários ou
metastáticos. O câncer do pulmão é o responsável por 46% a 75% de
todos os casos da SVCS. Ela é secundária à compressão, à invasão da
veia cava superior e, ocasionalmente, à formação de um trombo
endoluminal.
Os pacientes com SVCS apresentam edema e pletora facial, do
pescoço e das pálpebras, além da dilatação das veias do pescoço, do
ombro, da parede anterior do tórax e dos membros superiores. A
cianose dos membros superiores e da face é comum. Outros sintomas
associados a ela são cefaléia, tonteira, vertigem, visão borrada,
tosse, síncope, dispnéia, dor torácica, e disfagia. A associação da
SVCS com a obstrução das vias aéreas superiores e com sinais de
edema cerebral é sinal de mau prognóstico. Entre as neoplasias
pulmonares, a que mais comumente causa a SVCS é o carcinoma
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
indiferenciado de pequenas células, em 40% das vezes, seguido pelo
carcinoma escamoso.
● Derrame pleural:
O derrame pleural no paciente com câncer do pulmão ocorre em
aproximadamente 8-15% dos casos e é assintomático em 25% das vezes.
Está associado a mau prognóstico. Geralmente é consequência da
invasão neoplásica da pleura visceral e tem por característica ser
hemorrágico. Pode, porém, estar associado a obstrução linfática. As
principais queixas a ele relacionadas são: dispnéia, dor torácica e
tosse.
Como interfere diretamente com o estadiamento, a definição de
malignidade no líquido é obrigatória. A toracocentese com biópsia
pleural deve ser o método de escolha para a definição da natureza do
derrame pleural. Este procedimento define a etiologia do derrame
pleural em aproximadamente 80% dos casos.
● Derrame pericárdico:
As metástases para o coração e para o pericárdio ocorrem por
migração linfática retrógrada das células tumorais. Outras vias para
o implante das células neoplásicas nesses locais incluem a
disseminação hematogênica e a invasão tumoral direta.
O derrame pericárdico está presente em 15% dos casos e duas
das suas mais graves complicações são a arritmia – taquicardia
sinusal ou fibrilação atrial – e o tamponamento cardíaco. O derrame
pericárdio, que causa o tamponamento, é resultante de pericardite
carcinomatosa e coloca em risco a vida do paciente.
A frequência das metástases extratorácicas varia de acordo com
o tipo celular e a diferenciação histológica do tumor: é maior no
carcinoma indiferenciado de pequenas células e no adenocarcinoma e
nos tumores pouco diferenciados.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
A disseminação hematogênica do câncer do pulmão se faz mais
frequentemente para o sistema nervoso central (SNC), para os ossos,
para o fígado e para as adrenais, nesta ordem (SOFA).
- Sistema nervoso central (SNC):
Os compartimentos anatômicos do cérebro mais comumente
envolvidos pelas metástases são a calota craniana, as leptomeninges
e o parênquima cerebral. O câncer do pulmão é a neoplasia que mais
produz metástases para o SNC (40-60%). Dez por cento dos pacientes
já as possuem no momento do diagnóstico e outros 15% a 20% as
desenvolvem durante o curso da sua doença. Aproximadamente 80% a 85%
das metástases para o parênquima cerebral comprometem os lobos
frontais e 10% a 15% delas acometem o cerebelo. Mais comumente são
secundárias ao carcinoma indiferenciado de pequenas células, ao
indiferenciado de grandes células, ao carcinoma escamoso e ao
adenocarcinoma, nessa ordem sequencial.
Os sinais e sintomas mais comuns são: cefaléia, náusea,
vômito, alteração do nível de consciência, crise convulsiva,
fraqueza e depressão. A cefaléia é o sintoma mais comum, está
presente em 50% dos casos e, em geral, está associada a sinais e
sintomas de hipertensão intracraniana: letargia, confusão mental e
papiledema.
Outra complicação das metástases para o SNC diz respeito ao
acometimento da medula ao longo de seu eixo. A compressão medular
ocorre em 3% dos pacientes com câncer do pulmão, sendo mais comum
nos portadores do carcinoma indiferenciado de pequenas células.
- Osso:
Metástases ósseas ocorrem em até 25% dos casos de câncer de
pulmão e 80% delas se localizam no esqueleto axial. A coluna, a
bacia, as costelas e os fêmures são os locais mais frequentemente
afetados.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Os sinais e sintomas próprios do envolvimento ósseo são dor,
fratura patológica, hipercalcemia, déficit neurológico e
imobilidade. À radiografia as metástases para os ossos apresentam-se
como lesões líticas.
- Fígado:
As metástases para o fígado aparecem nos estágios mais
avançados da doença, em 1% a 35% dos casos. O quadro clínico mais
característico é de anorexia, dor epigástrica e hepatomegalia
multinodular. A icterícia e a ascite são comuns. As enzimas
hepáticas geralmente estão elevadas.
- Adrenais:
O comprometimento das adrenais varia de 2% a 21% e, na maioria
das vezes, é assintomático. A tomografia computadorizada do abdome
superior tem um bom rendimento na sua identificação e deve ser
realizada de rotina em todo paciente com câncer do pulmão.
- Síndromes paraneoplásicas:
As síndromes paraneoplásicas são manifestações patológicas,
clínicas ou biológicas associadas a qualquer neoplasia de uma
maneira geral, mas que não se relacionam diretamente com o tumor
principal. Estão ligadas a mecanismos hormonais, humorais, tóxico
degenerativos e dismetabólicos. São incomuns e estão presentes em
menor de 5% dos pacientes com neoplasia pulmonar.
Muitas são as síndromes paraneoplásicas associadas ao câncer
do pulmão, sendo a mais comum delas a síndrome de Cushing. Outras
menos frequentes são a hipercalcemia não metastática e a síndrome da
secreção inadequada do hormônio antidiurético.
A osteoartropatia hipertrófica é caracterizada por
baqueteamento digital, proliferação periostal dos ossos longos e
artrite. É uma das síndromes paraneoplásicas mais comuns associadas
ao câncer do pulmão. Embora sua presença esteja associada à
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
neoplasia pulmonar em mais de 80% dos casos, principalmente ao
carcinoma escamoso e ao adenocarcinoma, ela pode ser encontrada
também associada a doenças não-neoplásicas, como processos
pulmonares supurativos, fibrose pulmonar idiopática, tuberculose,
proteinose alveolar, pneumoconioses e fibrose cística.
4 - Exames:
- Radiografia de tórax.
- TC.
- Citologia do escarro: Seu rendimento depende da existência de
expectoração, do tamanho e localização do tumor e da experiência do
citopatologista. Sua sensibilidade para os tumores proximais está em
torno de 80%. Para os tumores periféricos e menores do que 3 cm, seu
rendimento é menor que 20%.
- Broncofibroscopia: é comumente utilizada para o diagnóstico e
estadiamento do câncer do pulmão. As alterações endoscopicamente
visíveis devem ser lavadas, escovadas e biopsiadas. Para afastar TU
oculto ou NPS > 2 cm.
- Punção aspirativa percutânea (melhor para tumor periférico).
- Ressonância (avaliar a parte vascular).
- USG (para verificar se algum tipo de invasão e realizar o
estadiamento e em casos em que é necessária uma TC, mas não se tem
acesso).
- Solicitar hemograma, eletrólitos, cálcio, fosfatase alcalina, GGT,
TGO, TGP.
- PET-scan, cintilografia.
- Mediastinoscopia (para biopsiar a cadeia de linfonodos do
mediastino): é indicada para pacientes portadores de carcinoma de
pulmão não pequenas células, candidatos a cirurgia, nos quais a TC
do tórax identificou, no mediastino, linfonodos > 1 cm no seu menor
diâmetro.
- Radiografia de tórax:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
A radiografia do tórax geralmente é o exame que nos leva a
suspeitar da neoplasia pulmonar, devendo ser o primeiro exame a ser
realizado em um paciente com esta hipótese diagnóstica.
Apesar de sua importância, a radiografia de tórax realizada
rotineiramente para o rastreamento do câncer do pulmão não tem
valor. Para este fim, trabalhos recentes têm demonstrado que a
tomografia computadorizada helicoidal com baixa dose é de utilidade.
5 - Investigação de metástase:
A conduta estabelecida atualmente para a investigação de
metástases à distância em pacientes com câncer do pulmão é a
seguinte:
· A investigação de rotina dos doentes assintomáticos limita-se à
solicitação de hemograma, eletrólitos, cálcio, fosfatase alcalina e
gama GT.
· A cintilografia óssea e/ou radiografia estão indicadas nos
pacientes que tenham dor óssea e/ou fosfatase alcalina elevada.
· A ultra-sonografia hepática está indicada nos pacientes com gama
GT elevada.
· A tomografia de crânio e/ou ressonância magnética do crânio estão
indicadas para aqueles pacientes com sintomas ou sinais sugestivos
de metástase cerebral.
· Tomografia do andar superior do abdome – é uma conduta simples
para se avaliar o fígado e as adrenais. As adrenais com mais de 3 cm
devem ser exploradas com punção aspirativa com agulha fina.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- ESTADIAMENTO:
Estadiamento é a avaliação da extensão da doença neoplásica de
um paciente, permitindo seu agrupamento com outros pacientes com
extensão de doença semelhante e objetivando uniformizar os
tratamentos e facilitar a análise de dados epidemiológicos.
Baseia-se na avaliação do tamanho, da localização e do grau de
invasão do tumor primário, bem como na identificação da possível
presença de doença loco-regional ou metastática. O atual sistema de
estadiamento do câncer do pulmão se baseia naquele proposto por
Denoix, em 1946, em que se avalia o tumor (T), os linfonodos (N) e a
presença ou não de metástases a distância (M).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
O carcinoma de pequenas células não é classificado pelo sistema TNM.
Quando ele não está limitado a um hemitórax,com linfonodo
supraclavicular, mediastinal e hilar considera-se metástases .
NÓDULO PULMONAR
Nódulo pulmonar é definido como uma opacidade pulmonar com
diâmetro menor ou igual a 3 cm (acima de 3 cm a imagem é considerada
massa) e completamente circundada por tecido pulmonar.
É importante comparar com exames anteriores, se tiver, e mesmo que
seja “antigo” deve ser acompanhado.
Na maioria dos casos é assintomático, mas caso seja bem
próximo da pleura pode gerar dor. A maioria dos nódulos são com
origem na tuberculose e histoplasmose, são benignos, mas devem ser
acompanhados, pelo menos anualmente. Todos tipos histológicos podem
se apresentar com nódulo primário, inclusive oat cell.
Na radiografia existem fatores que podem levar a confusão,
como um falso nódulo, como a sombra de mamilos, atelectasia
redondas, eletrodos cardíacos. A tomografia sempre deverá ser
solicitada, no entanto em hospital público o acompanhamento se faz
com o raio-x mesmo. Esse acompanhamento deve avaliar características
como tamanho, borda, calcificação, densidade, crescimento.
1 - Tamanho:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Maior que 20 mm ou 2 cm tem origem maligna em 50%.
2 - Bordas:
- Bordas regulares ou lobuladas são mais comuns em lesões benignas.
- Bordas irregulares e espiculadas sugerem lesões malignas.
- Padrão denominado “coroa radiada”, em que múltiplas e finas
estriações partem perpendicularmente da superfície do nódulo – se
associa em alta probabilidade de malignidade (88-94% em diferentes
estudos).
3 - Calcificação:
- Central: padrão encontrado nas lesões granulomatosas.
- Difusa e homogênea: padrão das lesões benignas.
- Lâminas concêntricas: padrão também encontrado nas lesões
granulomatosas.
- Se for excêntrica, reticular ou puntiforme, com aspecto em
“pipoca”, levantam suspeita de malignidade.
4 - Densidade:
- Não existe uma definição, mas acha-se que os benignos são mais
densos - com maiores coeficientes de atenuação.
- A avaliação que é feita efetivamente, é a comparação da densidade
antes e após a injeção do contraste, pois como os malignos são mais
vascularizados, tendem a mudar de densidade.
5 - Crescimento:
- Lesões malignas apresentam um tempo de dobra de seu volume entre
20-400 dias (aumento de 26-30% no diâmetro da lesão).
- Lesões que dobram de volume em menos de 20 dias ou em mais de 400
dias geralmente são benignas.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- O ideal é que a estabilidade do NPS seja confirmada com TC tórax,
realizadas as cada 3 meses no primeiro ano e a cada 6 meses no
segundo.
- Maioria dos NPS são benignos, 80% por tuberculose, histoplasmose e
10% por hamartoma que é uma má formação (tumor benigno).
- Todos os tipos histológicos podem se apresentar sob a forma de
NPS.
- Entre as metástases, que representam 10-30% de todos os NPS
ressecados, são mais comuns as de tumores de cabeça e pescoço, de
câncer de mama, de rim, de cólon e de sarcomas de partes moles.
6 - Outros exames:
- PET (Tomografia com emissão de pósitrons): faz medida do
metabolismo da glicose por marcador, lesão maligna capta mais; só
para NPS > 1cm; para pacientes como baixo risco de neoplasia – se a
PET for negativa eu devo confiar.
Falsos negativos podem ocorrer em tumores com baixa atividade
metabólica, como carcinoma bronquioloalveolar, carcinóides e alguns
adenocarcinomas bem diferenciados. Por outro lado falsos-positivos,
são descritos em condições inflamatórias e granulomatosas.
- PAP por agulha fina (punção aspirativa percutânea).
- Cirurgia.
- Broncoscopia.
DOENÇA PULMONAR OBSTRUTIVA CRÔNICA
É uma doença evitável e tratável, com alguns efeitos
extrapulmonares importantes que podem contribuir para um agravamento
em alguns pacientes. Seu componente pulmonar é caracterizado pela
limitação do fluxo aéreo que não é totalmente reversível. A
limitação do fluxo aéreo geralmente é progressiva e associada a uma
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
resposta inflamatória anormal do pulmão a partículas ou gases
nocivos.
Essa definição, como pode ser visto, não faz referência aos
termos bronquite crônica e enfisema que eram frequentemente
colocados em outras definições de DPOC. O termo bronquite crônica
descreve as características clínicas da doença, enquanto que
enfisema descreve as características estruturais da doença, que se
apresentam em graus variados em diferentes pacientes, não definindo
a doença com relação ao seu aspecto mais importante, e que traz o
maior impacto na morbidade e na mortalidade, que é a obstrução do
fluxo aéreo. Daí a exclusão destes termos nessa nova definição.
1 - Prevalência:
- Relato do próprio paciente: 6%
- Resultado de estudos padronizados com espirometria = 25% dos
adultos com >40 anos têm algum grau de limitação ao fluxo aéreo.
- No Brasil >150 mil hospitalizações/ano.
- Segundo a OMS é a 6ª causa de morte no mundo em 1990.
- A 3ª causa em 2020(estimativa).
- A 4ª causa em 2030.
- Brasil 30.000 óbitos/ano.
- DataSUS: 5ª a 7ª causa de morte no Brasil.
2 - Etiologia:
A DPOC é resultado da interação entre exposição a partículas
e/ou gases nocivos e fatores genéticos e ambientais.
Dentre os fatores ambientais envolvidos na gênese da DPOC o
tabagismo é o principal. Mais de 95% dos casos de DPOC ocorrem em
fumantes, que geralmente fumaram mais de 20 maço/anos. Em nosso
meio, uma etiologia que não pode ser desprezada é a inalação da
fumaça originada da combustão da lenha, utilizada principalmente em
fogões domésticos.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
A predisposição genética é percebida pelo fato de que "apenas"
10 a 20% dos tabagistas desenvolvem a DPOC. Outro dado que salienta
o componente genético é que "apenas" 5% dos fumantes de etnia
oriental desenvolvem a doença. No entanto, ainda não estão bem
estabelecido quais cromossomos seriam os responsáveis por tal
predisposição. Uma causa, embora rara, de origem genética bem
documentada para o surgimento da DPOC é a deficiência de alfa-1
antitripsina.
Deficiência de alfa-1 antitripsina (tratável):
- Causa genética para DPOC, sendo capaz de inibir várias proteases,
além da tripsina. Tem causa rara (1-2% do DPOC). Maior causa de
enfisema em jovens, predomínio bases, panacinar.
- A principal função da A1AT é inibir a elastase neutrofílica, uma
protease de serina que tem a capacidade de hidrolisar as fibras de
elastina no pulmão.
- Quando os pulmões não têm alfa-1 antitripsina suficiente, a
elastase neutrofílica ataca o tecido pulmonar destruindo-o
(destruição do parênquima pulmonar), e os pulmões perdem a
capacidade de se expandir e contrair. Paciente começa com um cansaço
excessivo e inexplicável.
- Existe tratamento com a administração de alfa-1 antitripsina.
Pacientes jovens com grave deficiência hereditária de alfa-1
antitripsina e enfisema estabelecido podem ser candidatos à
reposição de alfa-1 antitripsina. Entretanto, esta terapia é muito
cara e não é recomendada a pacientes com DPOC não relacionado à
deficiência de alfa-1 antitripsina. A dose de reposição é de 60mg/kg
por semana, via intravenosa.
Obs1: O risco de DPOC aumenta entre fumantes da mesma família e
gêmeos.
3 - Causas:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Tabagismo (95%).
- Charuto/cachimbo/tabagismo passivo
- Ocupacionais/pneumoconioses (poeira orgânicas e inorgânicas,
fumaça, agentes químicos).
- Fumaça da queima de lenha e carvão.
4 - Definições antigas:
- ENFISEMA PULMONAR:
O enfisema é considerado hoje como uma das anormalidades
anátomo-patológicas associadas à DPOC. O enfisema é definido
anatomicamente como um alargamento anormal, permanente, dos espaços
aéreos distais ao bronquíolo terminal, acompanhado de destruição de
suas paredes, sem fibrose óbvia.
Em termos fisiopatológicos, a inflamação existente na DPOC,
juntamente com participação do estresse oxidativo e do desequilíbrio
entre proteases e antiproteases levam à destruição da parede
alveolar e consequente perda dos pontos de fixação das vias aéreas
terminais aos alvéolos, com colapso expiratório dos mesmos,
limitação do fluxo aéreo e hiperinsuflação pulmonar.
Do ponto de vista clínico é comum associar-se o enfisema à
dispnéia da DPOC, embora essa seja resultado da combinação de
enfisema e bronquiolite obstrutiva.
Enfisema – região perfundida porém não ventilada.
- BRONQUITE CRÔNICA:
Enquanto o enfisema é definido primariamente em termos
anatômicos, a bronquite crônica é definida clinicamente, estando
associada à presença de expectoração. Classicamente a bronquite
crônica é definida pela presença de expectoração por tempo
prolongado, citado como pelo menos três meses ao ano, em dois anos
sucessivos, estando afastadas outras causas capazes de produzir
expectoração crônica.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Do ponto de vista anatomopatológico a bronquite crônica está
associada a uma hipertrofia das glândulas mucosas e das células
caliciformes, em vias aéreas centrais.
Obs1: Paciente com DPOC tem maior chances de desenvolver pneumonia e
ser exacerbada na emergência.
Obs2: Paciente pode ter bronquiectasia + DPOC + asma.
5 - Quadro clínico:
Caracterizado pela presença de tosse produtiva e ou dispnéia
aos esforços, geralmente progressiva, determinada na maioria das
vezes pela exposição à fumaça do cigarro ou, eventualmente, a outras
substâncias inaladas.
No início da doença, os sintomas não são constantes e são
geralmente de baixa intensidade, mas intensificação dos mesmos pode
ocorrer em intervalos variáveis, principalmente nos meses frios,
caracterizando as exacerbações. Com o progredir da doença os
sintomas ficam mais intensos e frequentes e as exacerbações mais
comuns.
- Tosse e produção de escarro:
Inicialmente o paciente apresenta tosse pela manhã, que pode
ser produtiva ou não. Com a passagem dos anos, ela passa a ser
produtiva e constante, sendo que na maior parte do tempo o aspecto
da secreção é mucóide. Eventualmente a secreção pode ser purulenta,
de pequena a moderada quantidade, com duração de vários dias,
caracterizando a exacerbação. Nesta fase inicial da doença, em que a
tosse é predominantemente pela manhã após o despertar, o paciente a
rotula como um "pigarro" e não lhe dá muita importância.
- Dispnéia:
Apresenta-se inicialmente aos grandes esforços, como subir
escada ou ladeira ou andar depressa. Nesta fase, em função do
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
sedentarismo, é comum o paciente atribuir a sua falta a de ar “à
idade”. A dispnéia costuma ser progressiva e com o passar do ano ela
pode estar presente aos esforços das atividades da vida diária, como
trocar de roupa ou carregar uma sacola. Somente nesta fase é que ele
valoriza a falta de ar e vai ao médico, fato que contribui para o
atraso do diagnóstico da enfermidade.
A dispnéia deveria ser sempre graduada, de acordo com a sua
intensidade, utilizando-se a Escala do Medical Research Council.
- Sibilância:
É relatada em intensidade variável, podendo estar ausente em
alguns pacientes.
Em resumo, deve-se destacar que no início da doença, todos os
sintomas são leves e não constantes, nas exacerbações, com a
intensificação dos mesmos, podem ocorrer em intervalos variáveis.
Com o progredir da doença os sintomas ficam mais intensos e
frequentes e as exacerbações ocorrem mais amiúde.
6 - Exame físico:
O exame físico do paciente com DPOC pode variar de normal, ou
quase normal, a acentuadamente alterado, dependendo da fase em que
se encontra a doença. No paciente com DPOC em estágio inicial da
doença são poucas as alterações observadas no seu exame.
A inspeção, a palpação e a percussão são normais na grande
maioria dos casos. Podem ser observados sibilos, principalmente à
expiração forçada (é importante não se esquecer deste recurso
propedêutico no exame de pacientes com doenças obstrutivas). A
ausculta sem expiração forçada pode ser completamente normal. Roncos
também podem estar presentes.
Aquele exame classicamente descrito de tórax em tonel, com
redução do espaço da fúrcula à cartilagem cricóide, com
hipersonoridade à percussão e murmúrio respiratório diminuído à
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
ausculta, só vai estar presente nos pacientes em fase avançada da
doença. Nas fases avançadas da DPOC podemos observar ainda sinais de
cor pulmonale, ou seja, sinais de insuficiência cardíaca direita:
turgência jugular, hepatomegalia e edema de membros inferiores.
No paciente com sintomas respiratórios crônicos e com
estertores crepitantes bilaterais com predomínio em bases, pense
sempre na hipótese de insuficiência cardíaca congestiva ou doença
intersticial pulmonar.
7 - Diagnóstico:
- História/ exame físico.
- Radiografia de tórax (1ª exame a se pedir).
- Tomografia de tórax.
- Prova de função pulmonar (espirometria).
- Gasometria arterial (se paciente estiver internado).
● Radiografia de Tórax:
A radiografia torácica é importante no sentido de excluir
outras condições que possam levar à confusão diagnóstica com a DPOC,
ou estarem associadas à mesma, principalmente câncer, tuberculose e
bolhas pulmonares. Outra condição em que a radiografia é útil é no
sentido de fazer o diagnóstico diferencial com insuficiência
cardíaca e doença intersticial pulmonar, principalmente naqueles
pacientes com crepitações basais. Nas agudizações graves que não
esteja respondendo ao tratamento habitual, é importante para
verificar a presença de pneumotórax ou consolidação pulmonar.
ENFISEMA:
- Sistema vascular: atenuação da periferia e coração em “gota” (com
a retificação das hemicúpulas, coração perde seu ponto de apoio e
ganha o aspecto de coração em gota).
- No parênquima: tórax em “tonel”, aumento do espaço intercostal,
horizontalização das costelas, hipertransparência retroesternal,
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
aumento diâmetro A-P, retificação do diafragma, aumento do ângulo
costofrênico.
BRONQUITE:
- Sistema vascular: aumento da vascularização pulmonar.
- Parênquima: espessamento peribrônquico.
● Espirometria:
O primeiro passo na interpretação da espirometria é observar a
relação do volume expiratório forçado no 1º segundo (VEF1) e a
capacidade vital forçada (CVF) = (VEF1/CVF). Ela expressa a
porcentagem de ar que o paciente consegue expirar no primeiro
segundo, em relação ao total de volume de ar expirado. Uma pessoa
normal expira no 1º segundo, aproximadamente, 80% do volume total
expirado. No entanto, o valor exato é função da idade, altura e sexo
e pode ser encontrado em tabelas. Para simplificar a interpretação
da relação VEF1/CVF, os epidemiologistas concordaram fixar este
valor em 0,70.
Assim, quando a relação for menor que 0,70, a pessoa está
expirando menos do que deveria, caracterizando uma situação de
limitação ao fluxo aéreo, também conhecida como obstrução das vias
aéreas.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Nesses casos, o passo seguinte consiste em avaliar o VEF1
isoladamente, para caracterizar o grau ou intensidade da limitação
ou obstrução. O fluxo aéreo pode estar diminuído por diminuição da
pressão elástica do pulmão (enfisema) ou por obstrução do brônquio
(bronquite crônica, bronquiolite ou asma) ou por associação das duas
situações (DPOC).
Se o diagnóstico for de distúrbio ventilatório do tipo
obstrutivo, o terceiro passo é avaliar a CVF. Nas fases iniciais da
DPOC ela é normal. No entanto, à medida que a DPOC progride e o
paciente torna-se hiperinsuflado, o volume residual aumenta e
comprime a CVF, diminuindo-a. Assim, quanto menor a CVF nos
pacientes com DPOC, mais hiperinsuflado e mais grave ele deve estar.
Se a relação VEF1/CVF estiver acima de 0,70, ela pode ser
normal ou o paciente ser portador de doença restritiva. O habitual
nas doenças restritivas é que a relação esteja com valor alto,
frequentemente acima de 0,90.
● Prova broncodilatadora:
É a determinação dos valores espirométricos após uso de
broncodilatador inalado, geralmente um beta-dois adrenérgico, embora
o teste possa também ser feito com um anticolinérgico. Um aumento do
VEF1 e/ou da CVF pós-broncodilatador em relação ao pré-
broncodilatador igual ou superior a 12% e com valor absoluto desta
variação igual ou superior a 200 ml caracteriza um teste positivo.
Isto indica que existe um grau de reversibilidade importante do
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
distúrbio funcional, sendo esta variação mais típica da asma, mas
podendo ser também observada em pacientes com DPOC que apresentem
broncoespasmo reversível associado. Caso o valor percentual pós-
broncodilatador chegue a níveis de normalidade, a espirometria é
fortemente sugestiva do diagnóstico de asma. A ausência de resposta
broncodilatadora é típica da DPOC, mas não significa que o
broncodilatador não será benéfico para o paciente.
*Linha amarela – (paciente normal) observa-se que ele quase todo o
ar no primeiro segundo. Pois ele tem força para fazer isso.
*Linha azul – (paciente com enfisema) ele já não assopra tudo que
tem pra assoprar, pois ele não tem força, mesmo tendo ar dentro dos
pulmões. Com isso a linha vai se prolongando, pois ele se mantém
expirando por um tempo maior, mas sem força. Esse paciente não
atinge o pico igual ao do amarelo que seria o normal. Ele tem muito
ar, mas não consegue liberar tudo no primeiro segundo.
Obs1: A tomografia computadorizada de tórax só deve ser solicitada
quando se suspeita que possa haver a associação de bronquiectasia,
tumor ou quando se planeja a realização de cirurgia redutora de
volume pulmonar.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs2: Na DPOC avançada, é importante a avaliação da gasometria
arterial com o paciente respirando ar ambiente. Esse teste deve ser
realizado em pacientes estáveis que possuam VEF1 < 50% do previsto
ou com sinais clínicos sugestivos de insuficiência respiratória ou
falência ventricular direita.
8 - Classificação de gravidade:
- Leve (GOLD1) = VEF1 ≥ 80%
- Moderada (GOLD2) = 50% ≤ VEF1 < 80%
- Grave (GOLD3) = 30% ≤ VEF1 < 50%
- Muito grave (GOLD4) = VEF1 < 30%
9 - Estadiamento da DPOC:
O estadiamento em níveis de gravidade tem por finalidade dar
uma idéia do prognóstico da doença e de propor condutas terapêuticas
de acordo com a gravidade da mesma. O estadiamento da DPOC leva em
consideração fatores clínicos, funcionais (espirométricos) e
gasométricos.
- Escala de dispneia do Medical research council modificada.
- Questionário para avaliação do DPOC (CAT- COPD assessment test).
- Espirometria: correlaciona-se com o risco de exacerbações.
- Número de exacerbações por ano.
10 - Tratamento:
Os objetivos do tratamento da DPOC são:
· Prevenir a progressão da doença;
· Aliviar sintomas;
· Melhorar a tolerância aos exercícios;
· Melhorar a qualidade de vida;
· Prevenir e tratar as complicações;
· Prevenir e tratar as agudizações;
· Reduzir a mortalidade;
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
· Prevenir ou reduzir os efeitos colaterais provocados pelo próprio
tratamento.
- TABAGISMO:
A cessação do tabagismo, junto com a oxigenoterapia, por muito
tempo, foram as únicas intervenções capazes de modificar a
progressão da DPOC. Assim, independente do estádio da DPOC o médico
deve insistir no combate ao tabagismo.
- MEDICAMENTOS:
A terapêutica farmacológica é usada para prevenir e controlar
os sintomas, reduzir a frequência e gravidade de exacerbações,
melhorar o nível de saúde e melhorar a tolerância ao exercício.
· Beta 2 agonistas:
- Curta ação (4-6 horas): Salbutamol, fenoterol, terbutalino.
- Longa ação:
12 Horas: formoterol, salmeterol (mais usado é o formoterol).
24 Horas: indacaterol, olodaterol, vilanterol (disponível
apenas em associação com fluticasona).
· Anticolinérgicos:
- Curta ação (6 horas): ipratrópio (Atrovent).
- Longa ação (24 horas): tiotrópio (espiriva).
· Xantinas:
- Aminofilina.
- Teofilina.
- Bamifilina.
· Corticoides (dose pequena):
- Inalatórios: beclometasona, budesonida, fluticasona, mometasona.
- Orais: prednisona, prednisolona, deflazacort.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
· Inibidores da fosfodiesterase 4:
- Roflumilast –dachas
Controla o processo inflamatório, porém causa diarréia!
· Mucolíticos e antioxidantes:
- N-Acetilcisteína (fluimucil).
- Carbocisteína.
· Alfa-1 antitripsina.
· Vacinas
- gripe, pneumo23, prevenar 13
· Reabilitação pulmonar:
- Fisioterapia respiratória.
- Oxigênio – saturação em repouso a menos de 90-88%, PaO2 < 55.
· Cirurgia.
11 - Exacerbação da DPOC:
Exacerbação da doença pulmonar obstrutiva crônica (DPOC) é
definida como um evento no curso natural da doença caracterizado por
uma mudança na dispnéia basal do paciente, tosse e/ou expectoração
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
que está além das variações normais do dia-a-dia, de início agudo, e
que pode justificar uma mudança na medicação habitual de um paciente
com DPOC .
● CONDUTA:
- Identificação:
Fatores pulmonares: infecção respiratória; tromboembolismo
pulmonar; pneumotórax; deterioração da própria doença de base.
Fatores extrapulmonares: alterações cardíacas (arritmias,
infartos, descompensação cardíaca); uso de sedativos e outras
drogas.
Os agentes etiológicos mais comuns são: Haemophilus
influenzae, Streptococcus pneumoniae, Moraxella catarrhalis e os
vírus respiratórios, havendo correlação entre o estádio da doença e
o agente etiológico envolvido na exacerbação
- Radiografia.
- Gasometria/Saturação.
● TRATAMENTO:
- Objetivos do tratamento da exacerbação da DPOC:
- Conduta na exacerbação:
- Sem necessidade de internação:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Com necessidade de internação:
ASMA
Doença inflamatória crônica das vias aéreas em que várias
células e elementos celulares participam (principalmente os
eosinófilos o que diferencia da DPOC que é mediada por neutrófilos).
A inflamação crônica associa-se com hiperreatividade das vias
aéreas, que determina episódios recorrentes de sibilos, dispnéia,
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
aperto no peito e tosse, especialmente à noite e cedo pela manhã.
Estes episódios associam-se com obstrução ao fluxo aéreo difusamente
nos pulmões, mas variável, reversível espontaneamente ou com
medicações.
Não existe uma causa única para a ocorrência da asma. Sua
ocorrência é resultado da interação entre fatores genéticos,
ambientais e outros fatores específicos, que provocam e mantêm a
inflamação brônquica e, por consequência, os sintomas da doença. Não
faz parte das DPOC, mas é uma doença DPOC inflamatória das vias
aéreas.
1 - Epidemiologia:
A asma é uma doença comum e com distribuição universal entre
as diferentes regiões do mundo. Estimam-se 300 milhões de pessoas
acometidas pela doença. Apesar de universal, a ocorrência de asma
não é uniforme, com prevalências que variam de 1% a 18% da
população.
No Brasil, estima-se cerca de 20 milhões indivíduos são
acometidos pela asma. As taxas de hospitalização por asma em maiores
de 20 anos diminuíram em 49% entre 2000 e 2010. Em 2011 foi a quarta
causa de internações.
O número de óbitos anuais relacionados a asma foi estimado em
cerca de 250.000. Da mesma forma que ocorre com a prevalência, as
taxas de mortalidade por asma variam entre as diferentes regiões. De
forma interessante, não há, necessariamente, uma correlação direta
entre as áreas de maior prevalência com as de maior mortalidade por
asma. Apesar de trazer grande impacto sobre a qualidade de vida das
pessoas, a asma tem letalidade relativamente baixa,
2 - Fisiopatologia:
A inflamação é o principal fator envolvido na asma. Ela está
presente em toda via aérea, incluindo, na maioria dos pacientes, o
trato respiratório superior e a mucosa nasal, mas seus efeitos são
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
mais pronunciados nos brônquios de médio calibre. A inflamação está
sempre presente, mesmo nos casos clinicamente intermitentes.
A inflamação relaciona-se com alterações nas vias aéreas, as
quais serão responsáveis pelas manifestações clínicas:
• Redução do calibre das vias aéreas.
• Hiperreatividade brônquica.
• Alterações estruturais nas vias aéreas.
- Destacam-se as células inflamatórias: mastócitos, eosinófilos,
linfócitos T, células dendríticas, macrófagos e neutrófilos.
- Células brônquicas estruturais: células epiteliais, musculares
lisas, endoteliais, fibroblastos, miofibroblastos e os nervos.
- Mediadores inflamatórios: citocinas, quimiocinas, eicosanoides,
histamina e o óxido nítrico.
- O estreitamento brônquico intermitente e reversível é causado pelo
edema da mucosa e hipersecreção mucosa. E a hiperresponsividade é a
resposta broncoconstritora exagerada ao estímulo. Existe um ciclo
contínuo de agressão e reparo que pode levar a alterações
estruturais irreversíveis (remodelamento brônquico).
3 - História natural:
- Não são bem compreendidos e uma definição clara de prognóstico.
- Lactentes e pré-escolares: evoluem de formas diferentes e ainda
não é possível predizer o curso clínico da sibilância nessas faixas
etárias.
- Risco aumentado para persistência da sibilância na vida adulta:
gravidade da doença, presença de atopia, tabagismo e gênero
feminino.
- As principais características que têm sido utilizados para prever
se a sibilância recorrente na criança irá persistir na vida adulta
são as seguintes:
▪ Diagnóstico de eczema nos 3 primeiros anos de vida.
▪ Pai e mãe com asma.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
▪ Diagnóstico de rinite nos 3 primeiros anos de vida.
▪ Sibilância sem resfriado (virose).
▪ Eosinofilía sanguínea > 3 % (na ausência da parasitose).
Obs1: O tabagismo é um fator agravante da inflamação e da
hiperreatividade brônquica, com consequente piora dos sintomas da
asma. Além disso, asmáticos que fumam têm menor resposta ao
tratamento da asma quando comparado com aqueles não tabagistas.
4 - Diagnóstico:
- Clínico:
Dispnéia, tosse e sibilância torácica constituem a tríade
clássica de sintomas associados à asma. No entanto, não é incomum um
ou mais desses sintomas estarem ausentes ou o paciente apresentar
outras queixas, como, por exemplo, opressão ou desconforto torácico.
Caracteristicamente, os sintomas ocorrem de forma episódica
("crises"), recorrente e são mais intensos durante a noite ou nas
primeiras horas do dia. É comum a detecção de fatores precipitantes
ou agravantes: infecção respiratória viral, exposição a alérgenos
ambientais ou ocupacionais (polens, fungos, ácaros, pêlos de
animais, fibras de tecidos etc.), exposição a irritantes (fumo,
poluição do ar, aerossóis etc.), drogas (aspirina, antiinflamatórios
não hormonais, beta-bloqueadores), alterações climáticas, ar frio,
alterações emocionais (riso, ansiedade), exercícios.
Os sintomas costumam melhorar espontaneamente ou pelo uso de
medicações específicas como broncodilatadores e antiinflamatórios
hormonais (corticóide tópico ou sistêmico). Durante o período
intercrise, o paciente geralmente permanece assintomático ou
oligossintomático, embora nas formas graves da doença os sintomas
possam ser contínuos.
Os pacientes asmáticos freqUentemente têm manifestações de
outras atopias, sobretudo rinite alérgica, e, geralmente, têm
história familiar de asma ou de outra doença atópica.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Exame físico:
As alterações de exame físico na asma estão diretamente
relacionadas com a obstrução ao fluxo aéreo. Assim, com a obstrução
sob controle, o exame físico pode ser absolutamente normal.
O principal achado de exame físico na obstrução ao fluxo aéreo
são os sibilos. Conforme a gravidade da obstrução eles podem ser
audíveis somente à expiração forçada, ou apenas na expiração, ou na
inspiração e na expiração (níveis crescentes de gravidade). Em
obstruções extremas, os sibilos podem desaparecer, em conjunto com a
redução do som vesicular (constituindo o “silêncio respiratório”) e
com outros sinais de gravidade. Outros achados observados na
ocorrência de obstrução ao fluxo aéreo são taquipnéia, prolongamento
do tempo expiratório e tiragens, estas presentes em formas mais
graves e em pacientes com parede torácica mais complacente (ex.
crianças).
Pacientes com asma grave ou durante crises graves podem
apresentar hiperinsuflação pulmonar, cujo exame físico pode
evidenciar: redução da altura laríngea (distância entre a
proeminência larínga e a fúrcula esternal), redução da
expansibilidade, hipersonoridade à percussão e redução do murmúrio
vesicular. Por fim, em razão da associação frequente com as doenças
atópicas, pode-se encontrar estigmas dessas patologias: rinorréia,
polipose nasal, eczema flexural, entre outros.
- Testes diagnósticos:
Nos casos em que há dúvida diagnóstica, a avaliação da função
pulmonar, com identificação do distúrbio obstrutivo e sua
reversibilidade, pode ser necessária.
A confirmação da suspeita clínica deve ser feita através dos
testes diagnósticos que são: espirometria (antes e pós uso do
broncodilatador), teste de broncoprovocação e medidas seriadas de
PFE.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
▪ Espirometria:
A espirometria é o método recomendado para se caracterizar a
obstrução ao fluxo aéreo e sua resposta ao broncodilatador,
avaliação da gravidade da limitação ao fluxo aéreo, sua
reversibilidade e variabilidade, além de confirmar o diagnóstico de
asma.
A obstrução ao fluxo aéreo é caracterizada, na espirometria,
pela relação VEF1/CVF e a intensidade dessa limitação é determinada
pela redução percentual do VEF1 em relação ao seu previsto.
Além da detecção da limitação ao fluxo de ar, o diagnóstico é
dado pela demonstração de significativa reversibilidade (parcial ou
completa) após a inalação de um broncodilatador de curta ação.
A resposta ao broncodilatador é considerada significativa e
indicativa de asma quando o VEF1 aumenta, pelo menos:
- 200mL e 12% de seu valor pré-broncodilatador.
- Ou 200mL de seu valor pré-broncodilatador e 7% do valor
previsto.
Vale a pena lembrar que a espirometria pode ser normal em
períodos de estabilidade da doença, com ou sem medicação, ao mesmo
tempo que a resposta ao broncodilatador pode ser negativa em
pacientes já em uso desta classe de medicamento.
Além de auxiliar no diagnóstico, a espirometria permite
avaliar a gravidade da obstrução brônquica, auxiliando no
acompanhamento do paciente e de sua resposta ao tratamento, em
conjunto com os dados clínicos. Assim, idealmente, a espirometria
deve ser realizada na avaliação inicial do paciente (objetivo
diagnóstico), após a estabilização dos sintomas com o tratamento e a
cada um ou dois anos.
Obs1: Uma espirometria normal não exclui o diagnóstico de asma, pois
pacientes com sintomas intermitentes ou asma controlada podem ter
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
uma espirometria inteiramente normal antes do uso do
broncodilatador.
Obs2: Quando a história clínica é característica, mas a espirometria
é normal, o paciente deve ser considerado como tendo asma e, quando
necessário, deve ser tratado.
Obs3: Dúvidas em relação ao diagnóstico: a observação da
variabilidade do PFE, a repetição da espirometria durante um período
sintomático e a realização de um teste de broncoprovocação pode
confirmar ou afastar a suspeita de asma.
▪ Verificação da hiperresponsividade das vias aéreas:
Como a asma se caracteriza por apresentar hiperresponsividade
brônquica, a detecção desta resposta exagerada das vias aéreas pode
sugerir o diagnóstico da doença. Assim, em indivíduos com função
pulmonar normal e suspeita clínica de asma ou sem resposta
broncodilatadora significativa a detecção da hiperresponsividade
brônquica através de testes de broncoprovocação pode ser muito útil.
Tais testes consistem em submeter o paciente a estímulos externos e
verificar o grau de broncoconstrição desencadeada. Os exames mais
realizados são:
1. teste de broncoprovocação com agentes broncoconstritores
(metacolina, histamina, carbacol), com queda do VEF1 acima de 10% a
15%, com alta sensibilidade e alto valor preditivo negativo;
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
2. teste de broncoprovocação por exercício demonstrando queda do
VEF1 acima de 10% a 15%.
Importante destacar que a presença de hiperresponsividade
brônquica não é exclusiva do asmático, pacientes atópicos não
asmáticos, fumantes ou idosos podem ter teste de broncoprovocação
positivo sem que sejam necessariamente asmáticos, ou seja, os testes
de broncoprovocação têm alta sensibilidade para o diagnóstico de
asma, porém limitada especificidade. Isso significa que, se em um
indivíduo com suspeita de asma o teste para a pesquisa da
hiperresponsividade brônquica for negativo, o diagnóstico de asma
pode ser praticamente excluído. Por outro lado, a identificação de
hiperresponsividade não permite afirmar com toda certeza que o
paciente tem asma.
Obs1: O teste é feito inalando algumas substâncias. Essas
substâncias vão provocar broncoespasmo, por isso o teste não pode
ser feito no consultório.
▪ Medidas seriadas do PFE:
O pico de fluxo expiratório (PFE) é o fluxo máximo de ar
obtido durante uma manobra de expiração forçada. Pode ser medido
durante a espirometria ou por meio de pequenos aparelhos portáteis
elaborados especificamente para isso, os chamados "mini peak-flow
meter".
A medida do PFE pode ser útil no diagnóstico da doença, pois
asmáticos apresentam uma variação diurna exagerada do PFE. Assim, a
monitoração do PFE no período de 2 a 3 semanas pode identificar uma
diferença percentual média entre o PFE matinal e o noturno superior
a 20%, fato bastante sugestivo de asma. Outro dado extraído da
medida do PFE que é indicativo de asma é o aumento do PFE 15 minutos
após o uso do beta-2 agonista de curta duração (>20% nos adultos e
>30% nas crianças). No entanto, convém salientar que a medida do
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
VEF1, obtida na espirometria, e sua resposta ao broncodilatador é um
parâmetro diagnóstico de melhor acurácia do que o PFE.
O PFE também é importante na monitoração dos pacientes,
especialmente naqueles com maior gravidade. Em pacientes com má
percepção dos sintomas, pode-se usar a redução do PFE como sinal de
alerta para a busca do recurso médico ou a implementação de um plano
terapêutico.
Nas crises de asma, o PFE também pode trazer dados objetivos
sobre a gravidade, podendo auxiliar em algumas tomadas de decisão,
como, por exemplo, internar ou não o paciente. Ele é mais amplamente
disponível e fácil de ser obtido do que o VEF1; por isso, mesmo que
com menor acurácia, tem substituído este parâmetro espirométrico na
avaliação da crise de asma. Permite a detecção precoce das
exacerbações e a instituição imediata do tratamento.
▪ Medidas do estado alérgico:
Testes cutâneos para pesquisa da sensibilização aos alérgenos
e pesquisas da IgE alérgeno-específica também podem ser realizados
na avaliação do asmático. O objetivo seria identificar os alérgenos
de risco para a ocorrência de sintomas de asma.
Existe uma forte associação entre asma, rinite e outras
doenças alérgicas. Estas informações contribuem muito mais para o
planejamento terapêutico do que para o diagnóstico da asma.
A avaliação da atopia requer:
▪ Anamnese cuidadosa.
▪ Confirmação da sensibilização alérgica por meio de teste cutâneo
ou através da determinação das concentrações séricas de IgE
específica.
Em nosso meio os aeroalérgenos mais frequentes são ácaros,
fungos e pólens, assim como antígenos de cães, gatos e baratas.
- Diagnóstico em crianças < 5 anos:
Deve ser baseado principalmente em aspectos clínicos, devido à
dificuldade de se obter medidas objetivas que confirmem. A
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
investigação do tratamento da sibilância e tosse recorrente exigem
uma avaliação cuidadosa dos sintomas, evolução, antecedentes
pessoais, história familiar e achados físicos.
As manifestações clínicas mais sugestivas de asma são:
▪ Episódios frequentes de sibilância (mais de uma vez por mês).
▪ Tosse ou sibilos que ocorrem à noite ou cedo pela manhã,
provocados por riso ou choro intenso ou exercício físico.
▪ Tosse sem relação evidente com viroses respiratórias.
▪ Presença de atopia, especialmente rinite alérgica ou dermatite
atópica.
▪ História familiar de asma e atopia.
▪ Boa resposta clínica a β2 agonistas inalatórios, associados ou não
a corticoides orais ou inalatórios.
- Diagnóstico diferencial:
6 - Asma x DPOC:
Por serem duas doenças que se caracterizam por obstrução ao
fluxo aéreo, asma e DPOC têm várias características clínicas e
funcionais em comum, fazendo com que nem sempre seja fácil, ou mesmo
possível, a distinção entre as duas.
A despeito disso, calcula-se que aproximadamente 20% dos
pacientes com DPOC apresentem características asmáticas. Nessa
situação o tratamento da DPOC será praticamente igual ao tratamento
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
da asma. Por outro lado, algumas formas de asma comportam-se como
DPOC, ou seja, mantêm quadro obstrutivo persistente a despeito do
tratamento adequado. Tais quadros, principalmente quando se
desenvolvem em indivíduos fumantes, não têm como ser diferenciados
da DPOC. Esta é a uma situação em que a asma pode ser considerada
como DPOC. O dado aqui indicativo de asma, na maioria das vezes, é a
história de asma na infância.
- Na asma teremos um agente sensibilizador que leva a inflamação
asmática das vias aéreas sendo mediado por linfócito T CD4+ e
eosinófilos que leva a uma limitação do fluxo aéreo de forma
reversível que pode ocorrer de forma espontânea ou através de
medicações.
- Na DPOC temos um agente nocivo que leva a uma inflamação das vias
aéreas através dos linfócitos T CD8+, macrófagos e neutrófilos o que
acarreta uma limitação ao fluxo aéreo irreversível ou reversível
parcialmente.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
7 - Classificação:
- Segundo sua gravidade:
O GINA (Global Initiative for Asthma) classifica a asma,
conforme a gravidade, em quatro níveis: intermitente, persistente
leve, persistente moderada e persistente grave. Esta classificação
tem seu maior valor na avaliação inicial do paciente, pois ela não
leva em conta a possível resposta ao tratamento, que, sendo boa,
pode levar ao paciente para um nível menor de gravidade.
Asma leve: é aquela que, para ser bem controlada, necessita de baixa
intensidade de tratamento (etapa 2).
Asma moderada: é aquela que necessita de intensidade intermediária
(etapa 3).
Asma grave: é aquela que necessita de alta intensidade de tratamento
(etapa 4 e 5).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- Em relação ao seu controle:
Como a classificação da gravidade da asma não contempla sua
evolução com o tratamento, o próprio GINA optou por estratificar a
doença em três níveis de controle: controlada, parcialmente
controlada e descontrolada. Esses níveis determinarão a necessidade
de aumento da medicação ou a possibilidade de sua redução.
Características que estão associadas com aumento dos riscos de
eventos adversos no futuro: mau controle clínico, exacerbações
frequentes no último ano, admissão prévia em UTI, baixo VEF,
exposição à fumaça do tabaco e necessidade de usar medicação em
altas dosagens.
Por definição, uma exacerbação em qualquer semana é indicativa
de asma não controlada. Qualquer exacerbação é indicativa da
necessidade de revisão do tratamento de manutenção. Valores pré-
broncodilatador sob o uso da medicação controladora atual não
aplicável na avaliação do controle da asma em crianças menores de
cinco anos.
8 - Exacerbação:
Por definição: síndrome clínica caracterizada por aumento nos
sintomas respiratórios que usualmente determina atendimento médico.
As exacerbações da asma se associam com: dispnéia, tosse, sibilância
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
e constrição torácica, onde ocorre redução do fluxo aéreo
expiratório: diminuição do VEF1 e do PFE.
Uma exacerbação em qualquer semana é indicativo de asma não
controlada e qualquer exacerbação é indicativa da necessidade de
revisão do tratamento de manutenção.
Pode ser:
- Leve: episódios fora da variação normal do asmático, sendo difícil
distingui-las da perda transitória do controle da asma.
- Moderada: evento que interrompe à atividade normal do paciente e
exige uma intervenção medicamentosa para resolução não sendo
obrigatoriamente grave.
- Grave: evento que exige uma ação urgente por parte do doente e do
médico para prevenir a ocorrência de um evento sério tal como
internação ou morte por asma.
Fatores etiológicos relacionados a exacerbação: infecção viral
(60 – 80%), exposição a alérgenos (40-80%), poluição (5-20%),
alergia alimentar (2-9%), aspirina (4-28%), estresse (4-12%),
exercício (7-18%), mudança no clima (1-4%), sobreposição de fatores.
10 - Componentes do cuidado da asma:
- Os objetivos do tratamento são:
▪ Atingir e manter o controle dos sintomas.
▪ Manter a atividade da vida diária normais, incluindo exercícios.
▪ Manter a função pulmonar normal ou o mais próximo possível do
normal.
▪ Prevenir as exacerbações.
▪ Minimizar os efeitos colaterais das medicações.
▪ Prevenir a mortalidade.
- São 5 componentes que estão inter-relacionados:
1. Parceria médico – paciente.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
2. Identificação e controle dos fatores de risco.
3. Avaliação, monitoramento e manutenção do controle da asma.
4. Prevenção e controle de riscos futuros.
5. Consideração de situações especiais no manejo da asma.
1 - Parceria médico-paciente:
▪ Conteúdo educacional programático (ABCD da asma):
- Abordar os fatores desencadeantes e agravantes e orientar como
evitá-los.
- Buscar medicamentos apropriados e com técnica adequada (ensinar ao
paciente o modo correto de usar a bombinha).
- Colocar em prática a execução de um plano de ação, aprendendo a
monitorar o controle da asma.
- Descrever a diferença entre medicação controlada e de resgate,
conhecer os efeitos colaterais dos medicamentos usados e saber como
minimiza-los.
▪ Plano de ação para controle da asma:
- Escrito.
- Individualizado.
- Automanejo.
O plano de ação escrito e individualizado deve ser elaborado
em parceria com o paciente (automanejo), devendo incluir a
especificação do tratamento, monitorização do controle, orientação
de como alterar o esquema terapêutico, reconhecimento dos sinais e
sintomas precoces de exacerbação, tratamento domiciliar das crises
leves, indicações claras de quando procurar a emergência.
- Alguns fatores podem levar a dificuldades de adesão ao tratamento
como:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
2 - Identificação e controle dos fatores de risco:
- Para melhorar o controle é importante identificar e reduzir a
exposição a alérgenos e irritantes, bem como controlar os fatores
capazes de intensificar os sintomas ou precipitar exacerbações de
asma (etapa 1 de tratamento).
- A não valorização das medidas que reduzem a exposição e os fatores
agravantes resulta em maior sintomatologia e necessidade de
medicação controladora.
Obs1: Exercício físico é uma causa comum de sintomas de asma, sendo
necessário diferenciar a broncoconstrição induzida por exercício do
descontrole da doença a fim de medicar corretamente.
Obs2: Uso de β2 agonista de curta duração antes do início das atividades e aumento da dose da
medicação usual nos casos de descontrole da doença.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
3 - Avaliação, monitoramento e manutenção do controle da asma:
Tem como principal objetivo alcançar o controle clínico. O
tratamento tem sido dividido em cinco etapas e cada paciente deve
ser alocado para cada uma dessas etapas de acordo com o tratamento
atual e seu nível de controle, devendo ser ajustados conforme as
mudanças que vão ocorrendo.
- ETAPAS DO TRATAMENTO:
Em todas as etapas: educação e controle ambiental + broncodilatador
de ação curta por demanda (resgate).
Etapa 3: corticóide inalatório em dose baixa + broncodilatador de
longa.
Etapa 4: corticóide inalatório em dose moderada ou alta + BD de
longa.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Etapa 5: etapa 4 + corticóide oral na dose mais baixa + tto anti-
IgE.
Obs1:
- Iniciar o tratamento pela etapa 2 ou se o paciente estiver muito
sintomático, iniciar pela etapa 3.
- Independentemente da etapa de tratamento medicações de resgate
deve ser prescrita para o alívio dos sintomas conforme a
necessidade.
- Em crianças menores de cinco anos de idade, não é recomendado o
uso de Beta2 Agonista de ação prolongada, pois os efeitos colaterais
não são completamente conhecidos nessa faixa etária.
- Monitoramento do controle:
- O tratamento deve ser ajustado de acordo com o estado de controle.
Se a asma não estiver controlada com o tratamento atual, deve-se
subir uma etapa sucessivamente até que o controle seja alcançado.
- Asma controlada por pelo menos 3 meses → medicamentos podem ser
reduzidos.
- Ajustar tratamento periodicamente quando houver perda de controle
(piora dos sintomas ou exacerbação).
- O controle mantido por mais de um ano sob doses baixas de
corticoide inalatório: pode-se tentar suspender, mas o paciente deve
ser reavaliado periodicamente para verificar a manutenção ou a perda
de controle.
4 - Prevenção e controle dos riscos futuros:
- Quatro parâmetros devem ser usados:
1. Prevenir a instabilidade clínico-funcional: manter a asma
controlada por longos períodos de tempo.
2. Prevenir exacerbações da asma.
3. Evitar perda acelerada da função pulmonar ao longo dos anos.
4. Minimizar os efeitos colaterais dos tratamentos utilizados.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
5 – Situações especiais no controle da asma:
- Rinite, rinossinusite e pólipos nasais:
O tratamento da rinite melhora com os sintomas da asma e tanto
a sinusite aguda quanto a cônica podem piorar a asma e devem ser
tratadas. Os pólipos nasais são associados a asma, rinite e
sensibilidade à aspirina, melhorando com o uso de corticoides
tópicos.
- RGE:
Em pacientes com asma não controlada a incidência de RGE é
maior.
- Exposição ocupacional:
Todo caso de asma iniciada ou agravado na idade adulta, deve-
se levantar a suspeita de asma ocupacional. A conduta é o
afastamento precoce da exposição e o tratamento é o mesmo.
No idoso é importante o diagnóstico diferencial de DPOC.
- Gestação e lactação:
A asma é a doença pulmonar mais comum na gestante. Durante a
gestação: 1/3 piora, 1/3 se mantém inalterada e 1/3 melhora. Os
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
sintomas geralmente melhoram durante as últimas 4 semanas de
gravidez.
As drogas de escolha são: Salbutamol (beta2 agonista) e
budesonida (corticoide inalatório de primeira escolha),
beclometasona.
Aspirina e outros AINEs, betabloqueadores podem causar
exacerbações.
11 - Manejo das exacerbações:
- Avaliação deve ser rápida e objetiva.
- Para adultos sempre que possível, medidas objetivas como
espirometria ou medidas seriadas de PFE devem ser tomadas. Mas nas
exacerbações para crianças e adolescentes esses valores são pouco
confiáveis.
- Oximetria de pulso deve ser feita para todas as idades, mas nunca
avaliar de maneira exclusiva e isolada do contexto clínico.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
ACOS (Síndrome Asma/DPOC):
- Distinguir asma de DPOC pode ser difícil principalmente nos
tabagistas e nos idosos e alguns pacientes tem clínica de ambas
patologias sendo uma síndrome chamada de ACOS (inclui pacientes com
diferentes fenótipos).
- Asma: Doença heterogênea, caracterizada por uma inflamação crônica
das vias aéreas. A história característica é de sintomas
respiratórios como sibilância, dispnéia, aperto no peito e tosse que
varia de intensidade ao longo do tempo e a presença de limitação
variável o fluxo aéreo expiratório.
- DPOC: É uma doença comum, prevenível e tratável, caracterizada por
persistente limitação do fluxo aéreo que é geralmente progressiva e
associada a respostas inflamatórias crônicas nas vias aéreas e nos
pulmões a partículas nocivas ou gases.
Diagnóstico alternativo: bronquiectasia, sequelas pós TB,
bronquiolite, fibrose pulmonar, hipertensão pulmonar, doença
cardiovasculares e outras causas precisam ser excluídas.
Tratamento: Corticóide inalatório em baixa ou moderada dose
(dependendo dos sintomas) e LABA (beta-2 agonistas) e/ou LAMA
(antagonista muscarínico de longa ação).
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
PNEUMONIA ADQUIRIDA NA COMUNIDADE EM PEDIATRIA
A pneumonia é um quadro sindrômico resultante da inflamação e
infecção do tecido pulmonar. A pneumonia adquirida na comunidade
(PAC) se refere à pneumonia que ocorre em crianças não
hospitalizadas no último mês, provenientes do meio domiciliar,
escolar e comunitário. A etiologia das PAC é muito variada e a idade
é um excelente marcador de possíveis patógenos causais.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
História e quadro clínico semelhante às demais infecções
respiratórias, independente do agente agressor (bronquiolite, asma
aguda).
1 - Epidemiologia:
- É causa de morbidade e mortalidade infantil em todo o mundo, com
maior incidência nas crianças menores do que 5 anos e idosos maiores
que 65 anos, sendo mais comum em homens.
- Com mortalidade aproximada 1-3% quando tratadas em ambiente
domiciliar, e cerca de 22%-51% dos pacientes com PAC precisam ser
internados - desses 5%-10% CTI (mais comum em países desenvolvidos).
- A mortalidade representa cerca de 5% a 12% dos pacientes que
precisam internar (50% ÚTI).
- Principal causa de óbito entre as doenças infecciosas e o Brasil
ocupa a 2ª causa de óbito em < 5 anos.
- Nas crianças: 4 a 6 IRA/ano (maioria viral e nas vias aéreas
superiores), cerca de 2 a 3% vão ter evolução para pneumonia (80%
das mortes por ira).
- Incidência mundial em < 5 anos: 0,29 episodios/ano (150,7 milhões
de casos novos/ano - 7 a 13% necessitam de internação).
- OMS: IRA (Infecções respiratórias agudas) são responsáveis por 1/3
da mortalidade em crianças na última década;
- Unicef: mais de 3 milhões de crianças morrem de pneumonia a cada
ano, sobretudo nos países em desenvolvimento;
2 - Etiologia:
- Pode ser não infecciosa por conta de: aspiração, corpo estranho,
substâncias lipóides, reações de hipersensibilidade, pneumonite
induzida por droga ou radiação.
- Ou pode ser infecciosa por conta de vírus (mais difícil de se
tratar), bactéria, mycoplasma, fungos, protozoários, etc.
- A etiologia das PAC é muito variada e o agente não é identificado
em até 60% dos casos, o que torna o conhecimento do perfil
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
etiológico das pneumonias indispensável para a orientação
terapêutica.
- A idade é um excelente marcador de possíveis patógenos causais.
- Principais fatores determinantes da etiologia: idade (o agente
etiológico varia de acordo com a idade), origem da infecção
(comunitária ou nosocomial), existência ou não de doença de
base/alterações imunológicas/ status vacinal.
Agentes etiológicos em situações especiais:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Fatores de risco para infecção nosocomial: Internação
prolongada, internação em UTI, próteses respiratórias, queimaduras,
pós-operatório, doença crônica.
3 - Fisiopatologia:
- Mecanismo de infecção: Aspiração de secreções das vias aéreas
superiores (micro e grosseira), é a causa mais comum de infecção,
via hematogênica, contiguidade, aerossolização/ inalação
- Mecanismo de defesa: sistema mucociliar, secreção de IgA
secretório, higiene das vias aéreas por mecanismo de tosse, presença
de macrófagos e imunoglobulinas nos alvéolos e bronquiolos.
As infecções de vias aéreas superiores (IVAS) causam um
desequilíbrio nos mecanismos de defesa e levam a um aumento da
produção de secreção (criança secretiva) o que possibilita a
multiplicação de bactérias, diminui a atividade mucociliar, altera a
produção de anticorpos locais, altera a atividade bactericida dos
macrófagos alveolares. Uma criança com virose então pode evoluir
para uma pneumonia, é importante pedir que a mãe volte com a criança
caso ela piore.
4 - Fatores de risco:
Além de IVAS temos os defeitos congênitos, alterações
anatômicas (ex: paciente que tem bronquiectasia, má formação da
farínge – aspirador crônico), imunodeficiências, doenças genéticas
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
(fibrose cística, anemia falciforme), refluxo gastroesofágico (mais
difícil controlar em crianças com encefalopatia), prematuridade
(ainda não amadureceu bem o pulmão), baixo peso ao nascer,
ventilação mecânica, hospitalização prolongada, creche, vacinação
incompleta, distúrbios neurológicos, sexo masculino, lactentes
jovens, condições sociais/econômicas (baixa renda), baixa
escolaridade dos pais, aglomeração, poluição intra e
extradomiciliar, tabagismo, fatores nutricionais como o desmame
precoce (deficiência das imunoglobulinas, IgA secretoras),
desnutrição, deficiência de vitamina A, variáveis individuais.
5 - Fatores de gravidade:
Nas pneumonias bacterianas há variações quanto a gravidade da
doença e quanto aos seus aspectos macroscópicos.
Estas variações são determinadas por: tipo do agente
etiológico causador da infecção (padrão comportamental e grau de
virulência); padrão de resposta imunitária (capacidade de defesa) do
hospedeiro; extensão e distribuição das lesões nos pulmões.
6 - Fases do processo pneumônico:
Pneumonia lombar: o processo inflamatório tem disseminação
relativamente uniforme nos lobos pulmonares, dando ao parênquima
padrão homogêneo de distribuição. O microrganismo mais associado a
esta distribuição é o pneumococo (Streptococcus pneumoniae), agente
comum nas PAC. Com 4 fases:
● Fase 1 (inicial ou de congestão):
- Intensa congestão dos capilares septais, edema, ocorre
extravasamento de plasma e hemácias na luz alveolar.
- há hiperemia ativa em resposta à infecção bacteriana e os alvéolos
ficam preenchidos por exsudato que nesta fase é seroso ou sero-
fibrinoso.
- Nesta situação ocorrem poucos NE e muitas bactérias.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
● Fase 2 (hepatização vermelha):
- O lobo adquire consistência firme semelhantes à do fígado.
- Isto ocorre porque os alvéolos estão preenchidos por exsudato (que
não raro contém também hemácias), fibrina e bactérias e perdem o ar
que dá ao pulmão o aspecto e consistência de esponja.
- A hiperemia ativa do processo inflamatório agudo também contribui
para a cor vermelha.
- Predomínio do extravasamento de hemácias, fibrina e neutrófilos na
luz alveolar.
● Fase 3 (hepatização cinzenta):
- Aumento das células inflamatórias e fibrina nos alvéolos
(persistência do exsudato fribrino-supurativo), ocorre diminuição da
congestão e do número de bactérias.
- A liberação de grande quantidade de enzimas pelas células
inflamatórias leva a degradação de fibras elásticas da matriz
extracelular tornando o parênquima bastante friável.
- Ocorre a desintegração das hemácias. Ação dos macrófagos.
- O exsudato nos alvéolos passa a purulento, dando ao pulmão a cor
acinzentada. Pode também ser amarelada (o pus tende a ser amarelo),
daí fala-se em hepatização flava.
● Fase 4 (resolução):
- O aparecimento de anticorpos contra as bactérias (principalmente o
pneumococo) leva à resolução da infecção e eliminação do exsudato,
via fagocitose por macrófagos e eliminação pela tosse.
- Ocorre lise da fibrina e redução progressiva do exsudato,
permitindo a penetração de ar nos alvéolos.
- Pode ocorrer a resolução com uma cura progressiva ou uma
organização onde o exsudato se organiza com proliferação de
fibroblastos e substituição do tecido pulmonar destruído por
fibrose.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Obs1: De forma característica na pneumonia lobar não há destruição
das paredes alveolares.
Pneumonia lobular ou broncopneumonia: apresenta focos
inflamatórios múltiplos pelos lóbulos pulmonares, caracterizando
disseminação dos agentes pelas vias inflamatórias. Acomete
principalmente crianças e idosos debilitados.
Pneumonia intersticial: reação inflamatória que afeta
principalmente o interstício pulmonar. Os principais agentes são os
vírus.
7 - Manifestações clínicas:
A suspeita clínica de pneumonia na criança deve ser feita com
a queixa de tosse e/ou dificuldade para respirar e a partir daí,
baseia-se na presença de taquipneia que é o sinal clínico com melhor
sensibilidade e especificidade para detectar pneumonia.
As síndromes respiratórias agudas apresentam sintomas muito
parecidos, e as pneumonias não se apresentam de maneira uniforme nem
quanto aos dados da história, sintomas e exame físico. Geralmente
essa pneumonia é precedida por um quadro de infecção viral alta
(50%), e a mudança dos sinais e sintomas pode não ser tão evidente.
Na PAC teremos um quadro clínico mais grave (febre mais alta,
prostração mais evidente, tosse mais produtiva)
Pode haver: Cefaléia, mal-estar, calafrios, sobretudo a dor
abdominal, que na primeira infância é bem característica, tosse,
taquipnéia, dispneia, prostração, toxemia, palidez, cianose,
irritabilidade, letargia, recusa alimentar, vômitos e diarreia
(lactente jovem).
Obs1: Quadro viral X Bacteriano: O vírus leva a um infiltrado
intersticial, a bactéria leva a uma consolidação muitas vezes lobar.
Na viral podemos ter uma febre superior a 39° C mas após o uso de
antitérmicos temos uma melhora do estado geral o que não ocorre na
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
infecção bacteriana. Geralmente vamos ter uma febre mais alta no
quadro bacteriano (toxinas) do que no viral.
As toxinas bacterianas liberadas levam a alteração da
permeabilidade capilar, pode levar a uma alteração hemodinâmica
(hipotensão). Pode ocorrer em uma pneumonia por Estafilococos por
exemplo. O quadro viral geralmente é mais leve.
Obs2: Recém nato: pode estar hipotônico, hipotérmico, com resposta
diminuída, pouca atividade e reatividade, sudorese.
Histórico de episódios de desconforto respiratório chama a
atenção para doença com hiperreatividade brônquica. Quanto menor a
criança mais fácil de se ter uma pneumonia com sintomas atípicos.
- Exame físico:
- Avaliar a modificação do humor, a falta de atenção ao ambiente, a
habilidade de mamar e tomar líquidos, movimentação, sorriso e
vocalização.
- Paciente geralmente vai estar febril, hipoglicêmico, dispneia
variável.
- FR: A FR tem relação direta com a hipoxemia e a gravidade da PAC.
- Dispnéia acentuada é sinal de gravidade.
- Tiragem subcostal define gravidade. Tiragem intercostal, o
batimento de asa do nariz pode ser observado assim como estridor
expiratório continuo.
- Retração de fúrcula, gemência.
- A ausculta pulmonar vai variar de acordo com o padrão anatômico e
a extensão da pneumonia. É comum se ter estertores finos médios e
grossos em crianças.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
- MV diminuído o que também pode ocorrer nas grandes atelectasias e
nos derrames pleurais, FTV aumentado nos locais de condensação e
diminuídos no derrame pleural, crepitações finas e sopro tubário, na
percussão teremos uma macicez ou submacicez.
- Distensão abdominal e fígado palpável se houver rebaixamento.
Suspeita de PAC: tosse + taquipnéia sem sibilância + febre.
Em seguida devemos classificar a pneumonia de acordo com sua
gravidade, para que possamos indicar a internação daqueles pacientes
com maior chance de óbito ou com menor capacidade em responder ao
tratamento ambulatorial.
Lactentes < 3 meses: INTERNAR SEMPRE
Sinais de gravidade:
• SO2 < 92%.
• Cianose.
• FR ≥ 70rpm.
• Dificuldade respiratória.
• Apneia intermitente.
• Gemência.
• Impossibilidade de se alimentar.
Crianças de 2 meses a 5 anos:
De acordo com o Quadro 1, a presença de apenas UM sinal ou
sintoma é suficiente para se definir a classificação, predominando
aquele de maior gravidade.
Considerar também como critérios de internação nessa faixa
etária:
• Falha da terapêutica ambulatorial.
• Doença grave concomitante.
• Sinais radiológicos de gravidade.
• SO2 < 92% em ar ambiente.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
INDICAÇÕES DE TRANSFERÊNCIA PARA A UNIDADE DE TERAPIA INTENSIVA:
• SO2 < 92% com FiO2 > 0,6.
• Hipotensão arterial.
• Falência respiratória e exaustão.
• Apneia recorrente ou respiração irregular.
• Insuficiência renal aguda.
8 - Diagnóstico:
- Radiológico:
O diagnóstico das pneumonias é feito basicamente através dos
achados radiológicos. A radiografia de tórax vai confirmar o
diagnóstico de pneumonia, avalia a extensão do processo e identifica
complicações (indicada na falha terapêutica e piora clínica).
Auxilia no seguimento de casos graves e complicados.
Radiografia de tórax (AP ou PA (depende da idade do pcte) e perfil).
Ultrassonografia do tórax (derrame pleural)
*Viral: espessamentos brônquicos e peribrônquicos, infiltrados
intersticiais, adenopatia hilar e parahilar, hiperinsuflação e
atelectasia.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
*Bacteriana: Padrão alveolar segmentar ou lobar, Broncograma aéreo,
abscessos, pneumatoceles, espessamento ou derrame pleural, imagens
arredondadas.
*Mycoplasma pneumoniae: Alterações radiológicas mistas, ora com
padrão viral ora com padrão bacteriano ou ambos.
- Laboratorial:
Não recomendado para casos não graves, sendo mais recomendado
para pacientes internados. Dificuldade em realizar esses exames está
na falta de material. E pouco auxilia na distinção entre processos
virais e bacterianos.
- Inespecíficos:
>Leucograma: solicitar para os internados
(eosinófilos/linfócitos/neutrófilos).
O desvio a esquerda fala mais a favor de uma infecção bacteriana, um
predomínio de linfócitos pode me dizer que é vírus, fungos e
Chlamydia trachomatis vão levar mais a uma eosinofilia.
> PCR: inespecífico.
> Gasometria: nos casos de dificuldade respiratória grave.
- Específicos:
> Hemocultura: deve ser feita apenas nas crianças internadas, pois a
positividade é baixa.
> Pesquisa de vírus respiratórios: previne o uso de ATB e auxilia no
controle da infecção hospitalar. (Ensaios enzimáticos, detecção de
AC por fluorescência indireta, cultura do vírus)
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
> Técnicas invasivas: Punção aspirativa, lavado broncoalveolar.
Devem ser feitos apenas em pacientes que não estão respondendo ao
tratamento.
> ANF (imunofluorescência).
> Análise do líquido pleural: é o padrão ouro do diagnóstico
etiológico; deve ser feito na presença de derrame pleural, sendo
fundamental a realização da bacterioscopia, cultura, celularidade e
bioquímica.
> Hemocultura: deve ser feita apenas nas crianças internadas, pois a
positividade é baixa.
> ANF: bom para vírus/pacientes internados.
> imunológicos (sorológicos, ELISA e fixação de complemento
(Mycoplasma e Clamydia), detecção de antígeno.
> Genética (apenas curiosidade): Detecção de genoma: alto custo.
Tipos: Hibridização por sonda, ampliação de DNA, PCR (rinovírus e
coronavírus).
- Exames complementares especializados: TC (casos específicos),
broncoscopia com lavado brônquico (LB) ou broncoalveolar (LBA),
punções Aspirativas (raro, exceção), biópsia pulmonar, teste de
aglutinação de partículas de látex
9 - Tratamento:
Ambulatorial ou hospitalar? Vai ser feito de acordo com a gravidade!
- Tratamento domiciliar: Manter o estado nutricional e o de
hidratação, antibiótico, antitérmico, manter a permeabilidade das
vias aéreas, fisioterapia respiratória (em alguns casos),
- Tratamento hospitalar: Cuidado com alimentação, manter o estado de
hidratação, antibiótico, desobstrução das vias aéreas,
oxigenoterapia, antitérmico, fisioterapia respiratória, etc.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
1. Oxigenioterapia: indicada para todas as crianças avaliadas como
pneumonia grave, devendo ser administrado oxigênio da forma mais
confortável para manter SO2 entre 92% e 94%.
2. Administração de líquidos: deve ser preferencialmente via oral,
sendo a via intravenosa recomendada apenas para os casos de
desidratação grave, choque e situações que impossibilitem a via
oral.
3. Antibioticoterapia:
• A escolha do antibiótico deve levar em consideração a apresentação
clínica, o agente etiológico mais provável por faixa etária e a
resistência atual em relação aos principais patógenos.
• Nos quadros acompanhados de insuficiência respiratória e sibilos
acrescentar broncodilatadores e corticosteróides.
• Antibioticoterapia oral é segura e eficaz no tratamento de
crianças com PAC sem complicações.
• Nos estudos realizados até agora parece não haver diferença de
eficácia entre os macrolídeos aprovados para crianças.
• O uso de Ceftriaxona não está indicado nas duas primeiras semanas
de vida.
• Nas crianças internadas a duração da antibióticoterapia venosa se
baseia na resposta clínica (ausência de febre há pelo menos 24h, bom
estado geral, recuperação da capacidade respiratória com FR e SO 2
normais) e na possibilidade da criança ingerir medicação oral.
- Tratamento ambulatorial:
- Tratamento hospitalar:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Em crianças menores de 5 anos, com pneumonia extensa, de
evolução rápida e com comprometimento importante do estado geral,
deve-se optar pela introdução de Oxacilina +
Cloranfenicol/cefalosporina de 3ª geração (pode ser S. aureus ou
Haemophilus influenzae).
Passar de via parenteral para oral após 2º dia de
estabilização clínica.
ATB pode ser suspenso entre 3-5 dias após o desaparecimento
dos sintomas clínicos.
10 - Complicações:
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
Se a criança permanece com febre ou clinicamente instável após
48-72h da admissão por pneumonia, deve-se pesquisar complicações e
fazer alguns questionamentos:
• O diagnóstico de pneumonia está correto?
• O curso clínico é mais prolongado que o habitual?
• O tratamento instituído está adequado?
• A etiologia é um patógeno atípico ou resistente
ao tratamento?
A principal complicação é o derrame pleural, podemos ter
também pneumatocele (cavidade pulmonar cística de paredes finas,
raio X suficiente para o diagnóstico com involução espontânea, pode
variar de semanas até mais de um ano), pneumotórax/piopneumotórax,
abscesso pulmonar (área de cavitação do parênquima pulmonar
resultante de necrose e supuração), sepse, insuficiência
respiratória aguda, atelectasias, fistula broncopleural, hemoptise.
Profilaxia: Vacinação é o método mais eficaz: Pneumo 10
valente, 7 valente e 23 valente, H. Influenzae.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
TABAGISMO
Tratamento medicamentoso:
O uso de medicamentos é um recurso adicional no tratamento do
tabagismo quando a abordagem comportamental é insuficiente. Os
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
fármacos com evidências de eficácia são classificados em nicotínicos
e não-nicotínicos.
A terapia de reposição de nicotina (TRN), a bupropiona e a
vareniclina são consideradas de 1ª linha, enquanto que a
nortriptilina e a clonidina são os fármacos de 2ª linha no
tratamento.
A TRN tem como objetivo a substituição da nicotina do cigarro
por meio de doses menores e seguras, reduzindo a fissura e outros
sintomas de abstinência. Todas as formas de TRN são eficazes na
cessação do tabagismo, podendo praticamente dobrar a taxa de
cessação no longo prazo.
Existem duas formas de apresentação da TRN: liberação lenta
(adesivos transdérmicos) e liberação rápida (goma, inalador, spray
nasal e pastilhas). A eficácia das diferentes apresentações é
equivalente, mas a adesão ao tratamento é maior com o adesivo. Todas
as formas de TRN liberam nicotina para o cérebro em quantidade e
velocidade menores que o cigarro.
As apresentações de liberação rápida de nicotina são mais
efetivas no controle da fissura, porém, apresentam maior risco de
dependência. A goma de mascar — com pH alcalino — possibilita a
absorção da nicotina pela mucosa oral. A concentração plasmática
alcança em torno da metade da dose existente na apresentação. Deve-
se dar preferência às gomas de 4 mg nos pacientes com alto grau de
dependência química.
A pastilha de nicotina é mais rapidamente absorvida que a goma
de mascar, e sua forma de utilização é mais simples. As dificuldades
encontradas no manejo das gomas (doenças gengivais e periodontais e
articulação temporomandibular) não costumam ocorrer quando as
pastilhas são utilizadas. Atualmente, estão disponíveis no Brasil
apenas os adesivos e as gomas.
Há alguma evidência de benefício no uso de adesivo combinado
com outras formas de liberação de nicotina quando comparado ao uso
isolado. Essas combinações devem ser consideradas para pacientes que
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
não atingiram a abstinência utilizando uma única forma de reposição,
pois essas aumentam o tempo de abstinência.
A facilidade de modificar as dosagens permite ao médico
individualizar as prescrições de acordo com as necessidades dos
pacientes. Isso torna a TRN uma boa e segura opção terapêutica. O
uso da TRN em cardiopatas crônicos não eleva o risco de eventos
agudos. Caso surjam sinais de efeitos tóxicos (náusea, salivação,
palidez, dor abdominal, sudorese, cefaléia, tontura, tremores), a
dose deve ser reduzida ou suspensa.
A intoxicação nicotínica, embora rara em adultos, pode ocorrer
quando os indivíduos que usam o adesivo continuam fumando.
Quando há persistência de sintomas graves de abstinência, é
recomendável aumentar a reposição de nicotina. O número de cigarros
fumados por dia pode orientar a dose inicial da TRN.
Cloridrato de bupropiona:
Seu mecanismo de ação poderia ser explicado pela redução do
transporte neuronal dos neurotransmissores — dopamina e
noradrenalina — ou do antagonismo aos receptores nicotínicos,
levando à redução da compulsão pelo uso de cigarros.
A bupropiona tem concentração plasmática máxima em 3 h, sua
meia-vida é de 19 h, sendo que sua metabolização é hepática e a
excreção renal, e atinge o estado de equilíbrio em cinco dias. O
tratamento com a bupropiona deve se iniciar uma semana antes de o
paciente parar de fumar. A dose máxima recomendada na cessação do
tabagismo é de 300 mg/dia. Em pacientes idosos com insuficiência
renal ou hepática a dosagem deve ser reduzida.
Tartarato de vareniclina:
A vareniclina foi desenvolvida para produzir efeitos
semelhantes à nicotina sobre os receptores colinérgicos nicotínicos.
A vareniclina tem sido considerada uma droga eficaz, segura e
bem tolerada nas doses recomendadas para os pacientes em processo de
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
cessação do tabagismo. Seu uso regular tem sido associado a taxas de
abstinência significativamente maiores do que a bupropiona e a TRN,
além do alívio dos sintomas da abstinência e da fissura. Por outro
lado, ao bloquear a ligação da nicotina ao receptor, reduzem a
satisfação ao fumar e o reforço positivo naqueles que continuam
fumando quando em uso da droga, configurando suas propriedades
antagonistas.
Terapia combinada:
Certas combinações de fármacos de primeira linha, como a
bupropiona e a TRN, têm demonstrado efetividade na cessação do
tabagismo. Os resultados sugerem que, embora a terapia combinada
seja melhor do que a TRN sozinha, ela foi equivalente apenas à
monoterapia com bupropiona.
As combinações com comprovação de eficácia são:
• Uso prolongado de adesivos de nicotina (>14 semanas) + outra
terapia de substituição de nicotina (goma ou spray);
• Adesivos de nicotina + inaladores de nicotina;
• Adesivos de nicotina + bupropiona (aprovada pelo FDA).
Terapia farmacológica de 2ªlinha:
Nortriptilina:
A nortriptilina é um antidepressivo tricíclico que bloqueia a
recaptação de noradrenalina na pré-sinapse aumentando sua
concentração na fenda sináptica. É considerada como droga de 2ª
linha no tratamento do tabagismo, pois ainda não foi aprovado seu
uso para o tratamento.
O modo de ação da nortriptilina na cessação do tabagismo é
independente de seu efeito antidepressivo e sua eficácia é similar à
obtida com a TRN ou com a bupropiona, além de promover redução dos
sintomas de abstinência, ação ansiolítica e efeitos colaterais
anticolinérgicos, como boca seca, tremores, visão turva e sedação.
Camila Salgado e Láiza Fazolo
Pneumologia - Medicina Unigranrio
O uso não é recomendado em pacientes com infarto agudo do
miocárdio (IAM) e arritmias devido ao potencial de induzir
distúrbios de condução. É contra-indicado em pacientes com
insuficiência hepática, epilepsia, psicose e mulheres em
amamentação.
Apesar dos efeitos colaterais descritos, a nortriptilina pode
ser vantajosa como alternativa no tratamento do tabagismo, pois tem
menor efeito anticolinérgico se comparada a outros tricíclicos e
menor risco de provocar convulsões, além de ter custo menor.
Clonidina:
A clonidina é um agonista adrenoreceptor alfa-2 de ação
central usado primariamente como anti-hipertensivo e também no
controle dos sintomas de abstinência da dependência nicotínica.
Comparativamente, apresenta a mesma eficácia que a TRN e a
bupropiona. No entanto, seu uso é limitado pela elevada incidência
de efeitos colaterais, tais como boca seca, sedação, sonolência,
hipotensão ortostática, depressão, constipação e distúrbios do sono,
por isso é considerado de 2ª linha.
O paciente deve ser orientado a parar de fumar de dois a três
dias após o início da medicação, que deve ser mantida durante três a
quatro semanas ou até que alcance o controle dos sintomas de
abstinência. A retirada deve ser gradual para evitar hipertensão
rebote e hipoglicemia.
Imunoterapia:
As vacinas contra a nicotina agem estimulando o sistema
imunológico a produzir anticorpos específicos que se ligam com
grande afinidade à nicotina no plasma e em líquidos extracelulares.
A nicotina, ao ligar-se aos anticorpos, não consegue
atravessar a barreira hematoencefálica devido ao seu tamanho e assim
se rompe o círculo vicioso da gratificação produzida no nível
cerebral. Esse método ainda está em pesquisa.
Camila Salgado e Láiza Fazolo
Você também pode gostar
- A cannabis nas patologias do sistema nervoso centralNo EverandA cannabis nas patologias do sistema nervoso centralAinda não há avaliações
- Fisiologia Cardiorrespiratória Ensino SuperiorNo EverandFisiologia Cardiorrespiratória Ensino SuperiorAinda não há avaliações
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- PNEUMONIA: CONCEITO, CAUSAS E TRATAMENTODocumento31 páginasPNEUMONIA: CONCEITO, CAUSAS E TRATAMENTOLucia Satiko YamashitaAinda não há avaliações
- 1 - LIVRO - Ultrassonografia Doppler em AndrologiaDocumento106 páginas1 - LIVRO - Ultrassonografia Doppler em AndrologiaMarcelo Fonseca100% (2)
- Diagnósticos torácicosDocumento23 páginasDiagnósticos torácicosSilva100% (1)
- Síndromes respiratóriasDocumento43 páginasSíndromes respiratóriasVanessa MoraisAinda não há avaliações
- Ausculta cardíaca e respiratória: principais achados e abordagemDocumento21 páginasAusculta cardíaca e respiratória: principais achados e abordagemAnne Almeida100% (1)
- Condições para ExtubaçãoDocumento22 páginasCondições para Extubaçãoapi-3820606Ainda não há avaliações
- Doença Pulmonar Obstrutiva CrônicaDocumento9 páginasDoença Pulmonar Obstrutiva CrônicaMatheusAinda não há avaliações
- DerrameDocumento52 páginasDerrameFabio Sales VieiraAinda não há avaliações
- Exame Físico Do CoraçãoDocumento7 páginasExame Físico Do CoraçãoLuan GomesAinda não há avaliações
- RADIOLOGIA 01 - Introdução - MED RESUMOS (JAN-2012)Documento0 páginaRADIOLOGIA 01 - Introdução - MED RESUMOS (JAN-2012)Priscila FerroAinda não há avaliações
- Atlas Radio 2 EdDocumento73 páginasAtlas Radio 2 EdEduardo Bernardino67% (3)
- Casos Clínicos GASOMETRIADocumento5 páginasCasos Clínicos GASOMETRIAEdgar Matias Bach Hi67% (3)
- SCA - Síndrome Coronariana AgudaDocumento71 páginasSCA - Síndrome Coronariana AgudaIzabella S LíberoAinda não há avaliações
- Tromboembolismo pulmonar e trombose venosa profunda: diagnóstico e tratamentoDocumento37 páginasTromboembolismo pulmonar e trombose venosa profunda: diagnóstico e tratamentoCristian Ccm Moraes100% (1)
- DOEN+çA P RESTRITIVADocumento21 páginasDOEN+çA P RESTRITIVAbandit24Ainda não há avaliações
- Ausculta CardíacaDocumento2 páginasAusculta CardíacaAnna Paula Barbarans100% (1)
- Resumo sobre Eletrocardiograma e Sistema de Condução CardíacaDocumento35 páginasResumo sobre Eletrocardiograma e Sistema de Condução CardíacaHerbert FerreiraAinda não há avaliações
- SAVC - PCR e ArritmiasDocumento6 páginasSAVC - PCR e ArritmiasVinicius MacielAinda não há avaliações
- Aula 11 - Diarréia CrônicaDocumento38 páginasAula 11 - Diarréia Crônicasanthiagoschneider86% (7)
- Fisiologia Renal - GuytonDocumento4 páginasFisiologia Renal - GuytonCristine Gondim Maia100% (4)
- Questões de Residência sobre Sarampo e RubéolaDocumento11 páginasQuestões de Residência sobre Sarampo e Rubéoladanielseanminney100% (1)
- Tromboembolismo pulmonar: Fatores de risco, sintomas e diagnósticoDocumento8 páginasTromboembolismo pulmonar: Fatores de risco, sintomas e diagnósticoIsaqueAinda não há avaliações
- Clister Opaco.Documento10 páginasClister Opaco.joabpessoa100% (2)
- Padronização Do Uso Da OxigenoterapiaDocumento50 páginasPadronização Do Uso Da OxigenoterapiaBárbara Katherine AtaideAinda não há avaliações
- Cardiopatia CongênitaDocumento29 páginasCardiopatia CongênitaLucasEmilioAinda não há avaliações
- Tabela de DosesDocumento12 páginasTabela de Dosesapi-3852668100% (1)
- TCE Anatomia e FisiopatologiaDocumento148 páginasTCE Anatomia e FisiopatologiasaiaziekAinda não há avaliações
- Intoxicações Agudas EmergênciasDocumento48 páginasIntoxicações Agudas Emergênciasandrelessa_01100% (1)
- Hipertensão na EmergênciaDocumento13 páginasHipertensão na Emergênciaanon_547702209Ainda não há avaliações
- AtelectasiaDocumento11 páginasAtelectasialuciana100% (1)
- E Book Medicina Procedimentos Clinico Cirurgicos Que Todo Medico Deve Saber 1393d659d5Documento31 páginasE Book Medicina Procedimentos Clinico Cirurgicos Que Todo Medico Deve Saber 1393d659d5Dra Julia VelhoAinda não há avaliações
- Medresumos PDFDocumento21 páginasMedresumos PDFkarizfaAinda não há avaliações
- 20 - Semiologia PulmonarDocumento6 páginas20 - Semiologia Pulmonarsartsicled100% (1)
- Exame físico respiratórioDocumento5 páginasExame físico respiratórioThaiane Fernanda Marques Barros BezerraAinda não há avaliações
- Distúrbios Hemodinâmicos Patologia Geral AtlasDocumento46 páginasDistúrbios Hemodinâmicos Patologia Geral AtlasAnanias Rafael Muteto MutetoAinda não há avaliações
- AULA 3 - Glomerulopatias PrimáriasDocumento78 páginasAULA 3 - Glomerulopatias PrimáriasAvhaPaixão100% (6)
- Aula 10 - Aparelho RespiratórioDocumento12 páginasAula 10 - Aparelho RespiratórioGabriela SarinhoAinda não há avaliações
- Causas e tipos de choqueDocumento5 páginasCausas e tipos de choqueAnna Carolina Macedo100% (1)
- Desmame Da Ventilação MecânicaDocumento23 páginasDesmame Da Ventilação Mecânicaapi-3820606100% (2)
- ASMADocumento43 páginasASMAKeila AvelarAinda não há avaliações
- OXIGENOTERAPl ADocumento12 páginasOXIGENOTERAPl APriscila ZonziniAinda não há avaliações
- Gasometria+Arterial+ +aulaDocumento34 páginasGasometria+Arterial+ +aulaKraycheteAinda não há avaliações
- Anatomia Radiológica. Professor - Marcelo BatistaDocumento25 páginasAnatomia Radiológica. Professor - Marcelo BatistawagnerrtAinda não há avaliações
- Exames Complementares em CardiologiaDocumento34 páginasExames Complementares em CardiologiaJhu Santana100% (1)
- Lesões Fundamentais PulmonaresDocumento98 páginasLesões Fundamentais PulmonaresMaria Lucia Lima soares100% (5)
- Tuberculose: Fatos e PrevençãoDocumento30 páginasTuberculose: Fatos e PrevençãoSamanta ViterbinoAinda não há avaliações
- Condutas em IRpADocumento32 páginasCondutas em IRpANonato Oliveira Carvalho JuniorAinda não há avaliações
- Imagem Toraxicw - Pulmão e CoraçãoDocumento92 páginasImagem Toraxicw - Pulmão e Coraçãojr7367% (6)
- (Aula 3) Av Do Neonato PDFDocumento81 páginas(Aula 3) Av Do Neonato PDFAnonymous AO6qEw100% (1)
- Principais músculos e ossos do corpo humanoDocumento163 páginasPrincipais músculos e ossos do corpo humanojglfm6296100% (2)
- ANAMNESE Cadernão de SemiologiaDocumento240 páginasANAMNESE Cadernão de SemiologiaVanessa KarlaAinda não há avaliações
- Rápida intubaçãoDocumento3 páginasRápida intubaçãoLuiz CarlosAinda não há avaliações
- Sintomas e tratamento da sinusiteDocumento104 páginasSintomas e tratamento da sinusiteNerfanda MaiaAinda não há avaliações
- SCA - Síndrome Coronariana Aguda: Fatores de Risco, Sinais e Sintomas, Diagnóstico e Abordagem InicialDocumento16 páginasSCA - Síndrome Coronariana Aguda: Fatores de Risco, Sinais e Sintomas, Diagnóstico e Abordagem InicialLuiz Belatto100% (2)
- Síndrome CompartimentalDocumento4 páginasSíndrome Compartimentalluis100% (1)
- Reumato - ResumoDocumento255 páginasReumato - ResumoLah FazoloAinda não há avaliações
- Gastroenterologia - ResumoDocumento162 páginasGastroenterologia - ResumoLah FazoloAinda não há avaliações
- Anatomia renal e nefrónioDocumento283 páginasAnatomia renal e nefrónioLah FazoloAinda não há avaliações
- CARDIOLOGIA - Nosso ResumoDocumento181 páginasCARDIOLOGIA - Nosso ResumoLah FazoloAinda não há avaliações
- PDF Tste de GravidezDocumento2 páginasPDF Tste de GravidezGiulia AnacletoAinda não há avaliações
- Agentes Etiológicos Das Micoses SubcutâneasDocumento4 páginasAgentes Etiológicos Das Micoses SubcutâneasSilvestreDetoneAinda não há avaliações
- Caderno C - Orientaçõs para A Prática Profissional SupervisionadaDocumento86 páginasCaderno C - Orientaçõs para A Prática Profissional SupervisionadaEdislei2009Ainda não há avaliações
- TCC PDFDocumento10 páginasTCC PDFElza ChiapettaAinda não há avaliações
- A Historicidade Das Teorias Interpretativas Do Processo Saúde-DoençaDocumento7 páginasA Historicidade Das Teorias Interpretativas Do Processo Saúde-DoençaCleber Rangel ZanettiAinda não há avaliações
- Lista de AntibióticosDocumento12 páginasLista de AntibióticosKassiany FelicidadeAinda não há avaliações
- Preventiva Sortidas Estrategiamed 2000questõesDocumento867 páginasPreventiva Sortidas Estrategiamed 2000questõesedinhoqAinda não há avaliações
- Simposio 2012Documento259 páginasSimposio 2012Christian AlvesAinda não há avaliações
- Fisioterapia invasiva PGMDocumento18 páginasFisioterapia invasiva PGMLuis Miguel Martins100% (1)
- SEMIOLOGIA - Mastologia - LHDFDocumento17 páginasSEMIOLOGIA - Mastologia - LHDFadrienneAinda não há avaliações
- Alterações na Rede de Atenção Psicossocial e criação do CAPS AD IVDocumento1 páginaAlterações na Rede de Atenção Psicossocial e criação do CAPS AD IVAna CarolinaAinda não há avaliações
- Frequência ESPEDocumento19 páginasFrequência ESPEApenas um desabafo OficialAinda não há avaliações
- Depressão No IdosoDocumento33 páginasDepressão No IdosoROVARON1956Ainda não há avaliações
- Aula VentosaterapiaDocumento25 páginasAula VentosaterapiaGlauciene Santos100% (1)
- Guia de Aprendizagem - 2º Semestre 2021-1 Versão 27.1 (Aluno)Documento168 páginasGuia de Aprendizagem - 2º Semestre 2021-1 Versão 27.1 (Aluno)LIVIA HELENA ZUGLIANI DE MOURA CAMPOSAinda não há avaliações
- Conselho Regional de Medicina Do DF - Kenicassio Jesus BatistaDocumento5 páginasConselho Regional de Medicina Do DF - Kenicassio Jesus BatistaJedson GuedesAinda não há avaliações
- Abdome Agudo InflamatórioDocumento53 páginasAbdome Agudo InflamatóriomyrnamedAinda não há avaliações
- O Que É Biorressonância?Documento3 páginasO Que É Biorressonância?vanessamgeierAinda não há avaliações
- Tox40Documento5 páginasTox40Giliane GóesAinda não há avaliações
- A diferença entre soro e vacinaDocumento4 páginasA diferença entre soro e vacinaBrenda SilvaAinda não há avaliações
- As funções efetoras dos anticorpos são de neutralização e eliminação dos microrganismos infecciosos e das toxinas microbianas essa eliminação requer a participação de outros microrganismos tais como fagócitos e proteínas doDocumento3 páginasAs funções efetoras dos anticorpos são de neutralização e eliminação dos microrganismos infecciosos e das toxinas microbianas essa eliminação requer a participação de outros microrganismos tais como fagócitos e proteínas doNayane CovasAinda não há avaliações
- ARTROSE GLENOUMERAL ResumoDocumento7 páginasARTROSE GLENOUMERAL ResumoelianekopAinda não há avaliações
- Detecção e Prevenção do Câncer da PróstataDocumento51 páginasDetecção e Prevenção do Câncer da PróstataDébora MartinsAinda não há avaliações
- Mulher de 76 anos com inchaço nas pernasDocumento2 páginasMulher de 76 anos com inchaço nas pernasClaudia Cabral100% (1)
- Taxas Mortalidade Doenças Pulmonares MineradoresDocumento2 páginasTaxas Mortalidade Doenças Pulmonares MineradoresMaira Barroso LeoAinda não há avaliações
- Exames laboratoriais cão Shih-TzuDocumento3 páginasExames laboratoriais cão Shih-TzuOliver IsaAinda não há avaliações
- AnestesiaDocumento25 páginasAnestesiaAlfa2030Ainda não há avaliações
- Pancreatite CrônicaDocumento2 páginasPancreatite CrônicaSolanoAinda não há avaliações
- A hora de ouro no traumaDocumento84 páginasA hora de ouro no traumaBianca SantosAinda não há avaliações
- Tratamento Cólica EquinoDocumento4 páginasTratamento Cólica EquinoJoao Vitor OliveiraAinda não há avaliações