Escolar Documentos
Profissional Documentos
Cultura Documentos
Sebenta AMV II (2 Frequencia)
Enviado por
Beatriz SantosTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Sebenta AMV II (2 Frequencia)
Enviado por
Beatriz SantosDireitos autorais:
Formatos disponíveis
CLE 2012/2016
Andreia Rodrigues nº 5258
Daniela Pereira nº 5185
Patrícia Gonçalves nº 5006
Índice
3.3. Ajudar a Manter o Corpo Limpo, com Boa Aparência e Proteger os Tegumentos ............. 3
3.5. Ajudar a Comunicar com os Outros ........................................................................... 23
3.6. Ajudar a Eliminar ..................................................................................................... 34
3.7. Ajudar a Mover-se e a Manter uma Postura Adequada ................................................ 44
3.8. Ajudar a Manter a Temperatura do Corpo .................................................................. 66
3.9. Ajudar a Selecionar as Roupas Adequadas, a Vestir-se e Despir-se ............................. 72
3.10. Ajudar a Agir/Praticar de acordo com as Suas Crenças.............................................. 77
Ajuda na Manutenção da Vida Página 2
Resultados de Aprendizagem:
Descreve factores de risco da integridade cutânea;
Descreve intervenções de enfermagem promotoras da integridade cutânea;
Descreve a importância da intervenção de enfermagem na pessoa com ferida;
Descreve os aspetos gerais da abordagem à pessoa com ferida, incluindo avaliação inicial, objetivos da
intervenção e intervenções de enfermagem;
Define úlcera por pressão;
Descreve os elementos fundamentais para o desenvolvimento de uma úlcera por pressão;
Descreve os mecanismos fisiopatológicos que conduzem ao desenvolvimento de úlceras por pressão;
Avalia a pessoa com úlcera por pressão;
Identifica os apósitos adequados de acordo com as características da úlcera por pressão e a pessoa;
Realiza o cuidado à ferida à úlcera por pressão – realiza a troca de penso –, seguindo os princípios;
Explica os princípios a respeitar na colocação e manutenção de ligaduras de contensão;
Aplica ligaduras seguindo os princípios.
Fatores individuais que podem influenciar a satisfação da NHF
Fatores biológicos:
Capacidade física para atender aos próprios cuidados (mobilidade, força física, integridade dos
tegumentos, maturidade psicomotora)
Idade
Diaforese
Incontinências
Défice nutricional
Doenças crónicas
Perceção sensorial
Infeções
Fatores psicológicos:
Alterações do estado de consciência
Força de vontade
Hábitos pessoais, de limpeza do corpo e da roupa
Fatores sociológicos:
Materiais auxiliares de prevenção de UP
Condição económica
Educação
Estruturas de apoio social
Fatores culturais e espirituais:
Significado e crenças da higiene na família e na cultura
Crenças relativamente à alimentação
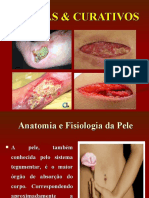
PROTEGER OS TEGUMENTO IMPLICA:
1. Medidas de prevenção primária:
a. Higiene adequada
b. Hidratação
c. Evitar os acidentes
d. Prevenção da lesão cutânea (reforço da protecção, uso de medidas de distribuição da
pressão, posicionamento adequado)
2. Medidas de prevenção secundária:
a. Intervenção precoce na ferida: avaliar e intervir de acordo com o conceito TIME
b. Proteção através de penso e/ou ligadura
3. Medidas de prevenção terciária:
a. Promover o conforto e alívio da dor quando a cicatrização não é um objectivo realista
É o resultado visível de uma lesão ou morte das células dos tecidos.
É uma solução de continuidade dos tecidos moles ocorrendo quando é exercida sobre
estes uma força externa superior àquela que pode suportar.
Solução de continuidade da pele por ação de agentes externos e/ou internos (aguda ou
crónica)
Classificação das feridas:
1. Exposição
a. Abertas (a continuidade da pele é interrompida e há perda de líquido corporal, entrada de
partículas estranhas e de organismos potencialmente patogénicos)
b. Fechadas (a continuidade da pele não é violada. A quantidade de tecidos danificados não é
visível a olho nu)
2. Intencionalidade
a. Feridas intencionais (cirúrgicas, auto-inflingidas)
b. Feridas acidentais (traumáticas)
3. Etiologia
a. Cirúrgicas
b. Mecânicas
c. Térmicas (quentes, frias)
d. Químicas
e. Lesões por radiação
f. Lesões por compromisso vascular
g. Agressões, picadas e mordeduras
4. Forma
a. Incisão (ex. ferida cirúrgica)
b. Escoriação (ex. joelho esfolado)
c. Laceração (ex. queda sobre vidros partidos)
Ajuda na Manutenção da Vida Página 4
d. Esfacelo (ex. rasgão por tração)
e. Pinctiformes (ex. picada de insecto)
f. Perfurantes (ex. bala)
g. Penetrantes (ex. facada)
h. Contusões (ex. pancada)
5. Tempo de cicatrização
a. Agudas (ferida que responde de forma rápida ao tratamento cicatrizado sem complicações)
b. Crónicas (feridas que não cicatrizam no tempo esperado e apresentam complicações –
estagna na fase inflamatória ou proliferativa [ex. úlceras de pressão, úlcera de perna, pé
diabético, feridas malignas])
Úlceras por pressão
Lesão localizada na pele e/ou tecido subjacente, normalmente sobre uma proeminência
óssea, em resultado da pressão ou de uma combinação entre esta e forças de torção.
Etiologia: a etiologia advém da pressão exercida por uma força perpendicular à pele,
resultante da força da gravidade, o que ocasiona a oclusão do fluxo sanguíneo do
paciente que permanece na mesma posição no leito. À medida que a pressão se mantém
e/ou aumenta, maior será o risco de instalação e desenvolvimento das úlceras de
pressão.
Locais de risco de formação de UP
o Dependem de:
Intensidade da pressão
Duração da pressão
Tolerância dos tecidos
FATORES DE RISCO:
Extrínsecos à pessoa
Pressão prolongada, torção, deslizamento
Posicionamentos incorrectos
Higiene deficiente, incontinência, humidade
Temperatura ambiente superior a 30ºC
Fatores químicos
Intrínsecos à pessoa
Idade, estado de hidratação e nutrição, peso corporal
Presença de doenças, alterações da irrigação sanguínea
Alterações da temperatura, da capacidade de mobilizar-se, do sono e do estado
psicológico e nível de consciência.
Ajuda na Manutenção da Vida Página 5
Elementos fundamentais para o aparecimento de UP
Pressão (intensidade e duração)
Tolerância dos tecidos
Fricção – duas superfícies deslizam em direcção oposta
Forças de deslizamento/cisalhamento - força interna que ocorre quando os casos são esticados,
torcidos, rasgam-se e ocluem-se
Causas iatrogénicas (tampas, tubuladuras, O2, por óculos e máscara, adesivo asa nariz)
Combinação das anteriores
ESQUEMA CONCETUAL PARA O ESTUDO DA ETIOLOGIA DAS UP
COMO SURGE UMA UP
Fisiopatologia do aparecimento de UP
Hiperémia1 reativa ou hiperémia branqueável
Vasodilatação para compensar os períodos de anóxia
Hiperémia, a pele fica ruborizada (avermelhada). A zona apresenta-se quente e com dor.
Situação reversível com alívio da pressão
Hiperémia não reativa ou não branqueável
A vasodilatação persiste como resposta à anóxia
A zona lesada da pele surge com um tom vermelho vivo ou escuro e quando comprimida não
empalidece. Ao toque a área não empalidece
1 Aumento da quantidade de sangue circulante num determinado local ou tecido
Ajuda na Manutenção da Vida Página 6
CLASSIFICAÇÃO DAS UP 2
CATEGORIA I
Eritema não branqueável em pele intacta
Pele intacta com eritema não branqueável de uma área localizada, normalmente sobre uma
proeminência óssea, descoloração da pele, calor, edema, tumefacção, ou dor podem estar
presentes. Em pele escura pigmentada pode não ser visível o branqueamento.
A área pode ser dolorosa, firme, suave, mais quente ou fria comparativamente com o tecido adjacente.
Esta categoria pode ser difícil de identificar em indivíduos com tons de pele escuros.
Pode ser indicativo de pessoas “em risco”
CATEGORIA II
Perda parcial da espessura da pele ou flictena
Perda parcial da espessura da derma que se apresenta como uma ferida superficial (rasa) com leito
vermelho rosa sem crosta. Pode também apresentar-se como flictena fechada ou aberta preenchido
por líquido seroso ou sero-hemático.
Apresenta-se como uma úlcera brilhante ou seca, sem crosta ou contusões.
Esta categoria não deve ser utilizada para descrever fissuras da pele, queimaduras por fita adesiva,
dermatite associada a incontinência, maceração ou escoriação.
CATEGORIA III
Perda total da espessura da pele (tecido subcutâneo visível)
Perda total da espessura tecidular. Pode ser visível o tecido adiposo subcutâneo, mas não estão
expostos os ossos, tendões ou músculos. Pode estar presente algum tecido desvitalizado (fibrina
húmida). Pode incluir lesão cavitária (mais profunda) e encapsulamento.
A profundidade de uma úlcera de categoria III varia com a localização anatómica: a asa do
nariz, por exemplo, não tem tecido subcutâneo (adiposo), logo vai ser mais “rasa”. Em
contrapartida, em zonas com adiposidade significativa podem desenvolver úlceras de
pressão desta categoria extremamente profundas.
CATEGORIA IV
Perda total da espessura dos tecidos (músculos e ossos visíveis).
Perda total dos tecidos com exposição dos tendões e músculos. Pode estar presente tecido
desvitalizado (fibrina húmida) e ou tecido necrótico. Frequentemente são cavitárias e fistuladas.
Tal como na categoria III, nesta categoria locais como a asa do nariz ou orelhas não têm
tecido adiposo, sendo úlceras superficiais.
Uma úlcera de categoria IV pode atingir estruturas de suporte (ex. fáscia, tendão ou cápsula
articular) tornando a osteomielite e a osteíte prováveis de acontecer.
Existem categorias nos EUA, como as Não-graduáveis (a profundidade é indeterminada, devido ao
bloqueio por parte da presença de tecido necrótico e/ou escara no leito da ferida – necessário remover
tecido necrótico para expor a base da ferida e determinar profundidade)
2 O que vai afetar a classificação das UP são as camadas afetadas
Ajuda na Manutenção da Vida Página 7
Há suspeita de lesão quando existe uma área vermelho escuro ou púrpura localizada em pele
intacta e descolorada ou flictena preenchida com sangue, devido a danos no tecido mole
subjacente pela pressão e/ou forças de torção. Esta área pode estar rodeada por tecido mais
doloroso, firma, mole, húmido, quente ou frio comparativamente ao adjacente. A evolução pode
incluir uma pequena flictena sobre o leito de uma ferida escura ou ficar coberta por uma camada
de tecido necrótico.
Intervenções de Enfermagem
Satisfação das necessidades, proteger e educar
Identificar factores de risco de perda da integridade cutânea intervenção do enfermeiro
à pessoa na prevenção de úlcera por pressão
Identificar perda da integridade cutânea e avaliar a ferida intervenção do enfermeiro à
pessoa com úlcera de pressão
Avaliar a pessoa
o Estado de consciência
o Nutrição
o Mobilidade
o História da saúde
o Risco de desenvolvimento de UP
Satisfação das necessidades
o Mobilidade e actividade: levante, andar, sentar, mudanças de posição, higiene, nutrição e
hidratação)
Proteger
o Lubrificar apele
o Proteção das proeminências ósseas
o Aplicação de medidas de suporte adicional
Educar
o Observar a pele
o Aliviar a pressão
o Orientação cuidador/família
o Educação/formação
Avaliação do Risco de UP
- Escala de Norton
- Escala de Braden
(avaliar nas primeiras 6h de internamento ou na 1ª visita domiciliária)
A intervenção deve ser de acordo com os factores de risco identificados imobilidade, humidade, tração, consciência, nutrição
Zonas de maior risco nos vários posicionamentos
Decúbito dorsal: occipital, omoplata, cotovelo, sacrococcígea, calcâneo
Decúbito lateral: pavilhões auriculares, ombro, região ilíaca, trocânter, côndilos, maléolos
Posição sentado: calcâneos, região isquiática, região sagrada, omoplata, região occipital
Ajuda na Manutenção da Vida Página 8
Objetivos das intervenções de enfermagem:
Melhorar os resultados das pessoas com risco de UP através de programas de prevenção
Identificar as pessoas de risco
Proteger contra os efeitos adversos das forças mecânicas externas
Aplicar procedimentos de prevenção
Reduzir a incidência das UP através de programas educacionais
Intervenção para prevenção
Higiene
Observação atenta da pele
A pele deve estar sempre limpa e seca
Lave a pele com água morna e limpe meticulosamente e sem fricção
Aplique creme hidratante e elimine os excessos de humidade
Nutrição e hidratação
Posicionamento, mobilidade e actividade
Alternância de decúbitos
Alinhamento corporal
Mobilizações passivas ou ativas
Educação para a saúde
Partilhar os conhecimentos com os restantes elementos da equipa de saúde
Educar a pessoa e a família a diminuir os factores de risco e a colaborar nos cuidados
Aplicação de medidas de suporte adicional
MATERIAIS AUXILIARES DE PREVENÇÃO
Diminuem o risco de formação de úlceras por pressão
Colchões anti-escara; almofadas anti-escara; outros dispositivos de redução de pressão.
Não eliminam por completo a pressão sobre a superfície corporal
Não substituem, não minimizam os cuidados de enfermagem na prevenção de úlceras por pressão
Ex. colchões de silicone, colchões de espuma, colchões de pressão alterna, almofadas de gel
Orientação para a prevenção de UP
Elaborar um plano de cuidados individualizado
Estimular a participação da pessoa
Observação periódica do estado da pele
Mudanças de decúbito de acordo com as necessidades da pessoa
Manter a roupa da cama seca e esticada
Proporcionar a actividade da pessoa
Proporcionar dieta apropriada e pedir a colaboração do dietista se necessário
Planear a alta precocemente incluindo a família/prestador de cuidados
Ajuda na Manutenção da Vida Página 9
TRATAMENTO
Etapas de tratamento:
1. AVALIAR A PESSOA COM UP
a. Grau de dependência/independência da pessoa
b. Cuidador?
c. O que significa a ferida para a pessoa e família?
d. Recursos sociais e económicos » custo do tratamento (relação custo-eficácia –
durabilidade e capacidade de atuar face à exsudação da ferida)
e. Questões psicológicas, ambientais
f. Avaliação nutricional da pessoa e introduzir suplementos alimentares, se necessário
g. Eliminar os factores de risco modificáveis (uso de equipamento especializado)
h. Tratar sem dor e no mínimo tempo possível, tendo em conta as condições da pessoa
i. No doente em fim de vida deve-se avaliar se existe benefício para a pessoa na
aplicação de tratamentos agressivos
j. História clínica: idade, doenças crónicas, diabetes, doença oncológica, DHC, IC,
doenças imunológica, medicação habitual
k. Exame objectivo: má perfusão periférica, edemas, hipoxia, imobilidade, incontinência,
avaliação da pele
l. Avaliação da ferida
m. Avaliação da dor (analgesia pré e pós tratamentos)
n. Avaliação laboratorial
o. Impato da ferida na qualidade de vida (instrumentos de avaliação – esquema Cardiff)
2. PREPARAÇÃO DA PESSOA
a. Explicar à pessoa o que lhe vai fazer, pedir a sua autorização e dizer-lhe como
pode colaborar
b. Administrar analgésicos em SOS
c. Proporcionar privacidade
i. Puxar as cortinas
ii. Descobrir apenas a área para ter acesso ao local do penso
iii. Instalar a pessoa confortavelmente
iv. Se possível, fazer o penso após os cuidados de higiene
3. AVALIAR A UP (influencia a selecção do tratamento)
a. Deve ser feita uma avaliação inicial que serve de ponto de partida
b. A partir daí devem fazer-se avaliações regulares
i. Cada vez que se muda o penso
ii. Avaliação completa semanalmente ou de 2 em 2 semanas – mas a redução de
medidas começa-se a perceber ao fim de 4 semanas
c. Devem ser usados instrumentos de avaliação do estado de cicatrização da ferida
Ajuda na Manutenção da Vida Página 10
i. Instrumento de avaliação do estado da úlcera de pressão (PSST PT)
1. Permite a leitura rápida da regeneração ou degradação da ferida
2. Avaliação de 13 dimensões (tamanho, profundidade, contornos, loca, tipo de
tecido necrótico, quantidade de tecido necrótico, tipo de exsudado,
quantidade de exsudado, cor da pele circundante da ferida, edema do tecido
periférico, enduração tecidular periférica, tecido de granulação, epitelização)
3. Score » 13-65 (quanto mais elevado o score, pior o estado de UP)
ii. Escala de cicatrização da úlcera de pressão (PUSH TOOL PT)
1. Avaliação de 3 dimensões: comprimento x largura, quantidade de exsudado
e tipo de tecido
2. Score » 0-17 (quanto mais elevado pior o estado da ferida)
3. Pode-se usar para outras feridas além das úlceras por pressão
d. Deve-se reavaliar o plano de tratamento da ferida assim que se observem sinais de
deterioração na ferida e/ou na pessoa
e. Avaliar quanto a:
i. Localização
ii. Forma
iii. Dimensão (profundidade, largura e comprimento – área; perímetro)
iv. Ausência/presença de exsudado – seroso, fibrinoso, hemático, purulento.
v. Tipo de tecido da ferida – epitelização, granulação, fibrinoso, desvitalizado e
necrosado
vi. Tecido circundante à ferida
vii. Ausência/presença de dor
viii. Ausência/presença de microorganismo patogénicas
ix. Odor (fétido,, não fétido)
x. Presença de complicações (hemorragia)
4. PREPARAR O LEITO DA FERIDA
A estrutura TIME é uma estratégia de tratamento das feridas de forma holística que engloba 4
componentes – gestão do tecido, controlo da inflamação e infecção, gestão do exsudado, avanço
das margens (epitélio). Este modelo está dependente da análise e avaliação minuciosa do cliente e
da ferida. A estrutura TIME não é linear – feridas diferentes requerem atenção para diferentes elementos,
dependendo do local que afectam.
O TIME pretende optimizar o leito da ferida reduzindo o edema e exsudado, a sobrecarga
bacteriana e corrigindo as anormalidades que contribuem para o atraso da cicatrização.
Acrónimo TIME Explicação dos termos
T = Tecido não viável ou deficiente Gestão do tecido não viável ou deficiente (1)
I = Infecção ou inflamação Controlo da inflamação ou infecção (2)
M = Exsudado em desequilíbrio Controlo do exsudado (3)
E = Bordos da ferida que não avançam Estimulação do epitélio - margens (4)
(1) Ferida aberta, crónica, de cicatrização lenta, coberta com tecido necrótico que requer desbridamento.
(2) A ferida tem colonização crítica, com cicatrização lenta. Agentes antimicrobianos e desbridamento são necessários.
Ajuda na Manutenção da Vida Página 11
(3) Como resultado da infecção e/ou inflamação a ferida produz mais exsudado e a atenção deve ser colocada no
controlo da humidade.
(4) À medida que a infecção/colonização é resolvida e o controlo do exsudado e atingido, a atenção deve voltar-se para
o avanço do epitélio das margens.
T – Gestão do tecido não viável
A remoção do tecido não viável acarreta inúmeros benefícios, uma vez que é eliminado o tecido não
vascularizado, as bactérias e as células que impedem o processo de cicatrização, criando um ambiente que
estimula a formação de tecido saudável.
I – Controlo da infecção e inflamação
As feridas abertas são muito facilmente colonizadas por bactérias e fungos. A fraca perfusão sanguínea,
hipoxia e patologias subjacentes também são factores contributivos para esta colonização. Assim, a infecção
que resulta num atraso da cicatrização deve ser tratada de forma agressiva e imediata.
M – Controlo do exsudado
Manter a ferida húmida não aumenta a taxa de infecção. Evidências comprovam que manter a ferida húmida
acelera a re-epitelização, o que levou ao desenvolvimento de uma vasta gama de pensos absorventes do
exsudado, de forma a promover um “ambiente húmido de cicatrização”.
Por outro lado, o fluido excessivo da ferida pode ser prejudicial, uma vez que a presença de certas
macromoléculas e de factores de crescimento podem ficar “aprisionados” nos tecidos, o eu pode resultar
numa falta de disponibilidade ou má distribuição. Este aprisionamento pode causar uma cascata de
anormalidades patogénicas e os pensos podem desempenhar um papel importante na modelação destes
factores.
E – Estimulação dos bordos epiteliais
A cicatrização eficaz requer o restabelecimento de um epitélio intacto e das funções da pele. Mas, estando a
epitelização comprometida a nível celular por alterações fenotípicas que diminuem a capacidade de
proliferação e mobilidade, pelo que é necessário alterar-se o fluxo sanguíneo e hipoxia, de forma a promover
a capacidade de cicatrização da pele. Manter uma baixa tensão de oxigénio é um potente estímulo inicial
após a lesão, ao passo que a hipoxia prolongada pode levar a um número anormal de cicatrizes e fibrose,
assim como um atraso na migração das margens e uma recuperação pobre da função do epitélio.
Assim, é necessário manter uma baixa tensão de oxigénio e evitar a hipoxia.
5. LAVAGEM/LIMPEZA DA UP
a. Soro fisiológico é o soluto de limpeza ideal pelas suas propriedades isotónicas e
por não interferir no processo de cicatrização
b. Há autores que recomendam a água potável, mas desde que corra durante 15
segundos antes de ser utilizada, e deve ter em conta a natureza das UP e o estado
geral da pessoa
c. Há autores que não recomendam a água potável no contexto hospitalar pelo risco
de infecção
d. As soluções de limpeza devem estar mornas pois a actividade mitótica abranda com
a baixa de temperatura (40 minutos para retomar a temperatura original e 3 horas
para a actividade mitótica retomar na sua plenitude)
e. A limpeza das UP deve ser feita por irrigação. Esfregar não é indicado
Ajuda na Manutenção da Vida Página 12
f. A pressão de irrigação deverá ser idêntica à pressão de uma seringa de 20 ml
adaptada a um cateter de 18g
g. Não usar antisséticos em UP abertas. Só usar, com precaução, em caso de infecção
e que não mostre sinais positivos de cicatrização
h. No vaso da UP ter biofimes usar solução de polihaxametileno biguanida (PHMB) com
betaína, promove também a gestão dos odores, redução do nível de exsudado …
6. ESCOLHA DO TRATAMENTO
a. Análise da UP e causa
b. Avaliação da pessoa na globalidade da sua saúde física e psicossocial
c. Custo do tratamento
d. Grau requerido de intervenção em enfermagem
e. Disponibilidade dos pensos
f. Questões sociais, psicológicos, ambientais
g. Razões para aplicar um apósito:
i. O processo de cicatrização é mais rápido
ii. Capacidade de eliminação do odor, diminuição da dor e absorção de
exsudado
iii. Protege e esconde a ferida
iv. Não causa trauma à pessoa
TERAPIA POR PRESSÃO NEGATIVA ( V . A . C .)
A pressão negativa atua no leito da UP por uma esponja hidrofóbica de poliuterano conectada por
um tubo de plástico à bomba de vácuo. [A pressão pode ser de 50 – 125 mmHg e usada de forma
contínua ou intermitente.]
A esponja é colocada na UP de forma a cobrir toda a sua extensão e veda-se com película
transparente, ficando hermeticamente fechada.
A bomba quando ligada, produz uma pressão negativa que promove a drenagem do excesso de
fluidos do leito da UP e do espaço intersticial, reduzindo as bactérias e o edema, aumentando o
fluxo sanguíneo local e a formação de tecido de granulação por restauro do fluxo vascular e
linfático conduzindo a uma melhor cicatrização.
Mudada a cada 48 – 72 horas (reduz o tempo de recuperação e melhora as condições locais da ferida)
Usada em várias feridas, com perda de partes moles, exposições ósseas, grande exsudado ou para
fixação de enxertos e retalhos.
Não deve ser aplicada sobre tecido necrótico, osteomielite sem tratamento com AB, cavidades
abdominais ou fístulas, neoplasias ou directamente sobre veias ou artérias.
Usar cautelosamente quando há sangramento ativo da ferida, em casos de coagulopatia ou em
hemóstase difícil.
Complicações: síndrome de choque tóxico devido à presença de um corpo estranho; perdas das esponjas
nas cavidades causando granulomas ao seu redor; sangramento em pessoas com coagulopatia ou devido
ao rompimento de grandes vasos ou enxertos.
Ajuda na Manutenção da Vida Página 13
Preparação da pessoa (CRIANÇA) para o tratamento - o brinquedo terapêutico
O brinquedo terapêutico deve ser usado sempre que a criança tenha dificuldade para compreender
ou lidar com experiências que possam conduzir a ansiedade
Há diferentes tipos de brinquedos terapêuticos, dependendo da finalidade com que é utilizado:
Brinquedo terapêutico dramático (possibilitar à criança dramatizar situações vividas, manusear os
instrumentos utilizados, tornando-a emocionalmente segura)
Brinquedo terapêutico facilitador de funções (criança participa nas actividades com o intuito de
melhorar o seu estado físico, por intermédios de brincadeiras engraçadas que reforçam e envolvem o
seu próprio …)
Brinquedo terapêutico institucional (possibilita compreender a finalidade do procedimento, o que
esperar, como participar, …)
Etapas na selecção de brinquedo e na realização do tratamento:
O enfermeiro apresenta-se aos cuidados da criança explicando a finalidade da utilização do
brinquedo terapêutico
Escolha de um local tranquilo, de forma a não serem interrompidos
Conta-se a história à criança sobre outra criança que precisava do tratamento. Uso de linguagem
simples e clara, onde o enfermeiro vai descrevendo os passos do tratamento à medida que os
demonstra no boneco
No final da história oferece-se o boneco à criança, e ela é convidada a repetir a brincadeira e
esclarece-se dúvidas
Realiza-se o tratamento, e no final o enfermeiro elogia o comportamento da criança
Measure - Medida
1. Localização anatómica
2. Distribuição
o Oval, angular, circular, em arco, em serpente, circulo concêntrico, difusa/generalizada
3. Dimensões da ferida
Tridimensional – comprimento x largura x profundidade
Exsudate – Exsudado
Tipo Seroso, fibrinoso, serossanguínolento, sanguinolento, hemopurulento,
seropurulento, purulento, francamente purulento
Cor Claro/transparente, opaco, claro rosado, vermelho, escuro/sangue
manchado, amarelo/cremoso tipo café, castanho amarelado/opaco,
castanho opaco a verde
Consistência Líquido aquoso, líquido, viscoso pegajoso, espesso cremoso, pouco espesso
ou espesso
Significado Normal/resultado de colonização
Volume / Quantidade
Nenhum Pequeno Muito
Escasso Moderado
Ajuda na Manutenção da Vida Página 14
Appearence – Aspeto: tipo de tecido
Fibrinoso
o Tecido solto, amarelo, acinzentado/esverdeado – pode significar necrose – tecido
desvitalizado
o Desvitalizado: tecido amarelo húmido e viscoso
o Necrótico: tecido morto, de cor preta ou castanha
o Ambos funcionam como barreira mecânica, impedindo a epitelização
Granulação
o Apresenta cor vermelha e aspeto granulado devido à presença de nós capilares, formados na
angiogénese
Epitelização
o Tecido composto de células epiteliais e apresenta cor “rosa pérola” ou vermelho vivo
Suffering – Sofrimento: Dor
Escala visual analógica (leve, modera ou intensa)
Undermining – Locas/sinus tratos/fístulas (descolamento)
Re-evaluate – Registo
Carta da escala de cicatrização da úlcera por pressão (para monitorizar tendências das pontuações
PUSH ao longo do tempo)
Registo: planimetria digital portátil
Edge – Bordos
Devem ter coloração pérola.
Sinais de alerta:
o Bordos enrolados
o Bordos soltos
o Bordos arredondados
o Bordos com hiperqueratose (fase inflamatória prolongada, colonização crítica/infecção. Pressão em
excesso.)
Superfície da perilesão = ( - )
o < ou = 3 : afecção leve
o > 3 : afecção moderada
o > 5 : afecção severa
Fatores de risco da perilesão:
o Íntrisecos: humidade, temperatura, exsudado, urina, fezes, sudorese, dermatites alérgicas de contacto.
o Extrínsecos: adesivos – incorreta aplicação de hidrogel/colagenase p.e., pensos saturados, cremes e/ou
pomadas, profissional.
Maceração (na pele perilesão):
o Branca – mais frequente, controlo do exsudado ineficaz.
o Vermelha – problema irritativo (adesivos, exsudados).
o Azulada – problema isquémico e hemático sinal de gravidade.
Pele perilesional:
o Integral/intacta - ex: nas vesículas.
o Descamação
Pode existir na zona perilesional:
o Edema, endurecimento, descorada, seca, temperatura.
Ajuda na Manutenção da Vida Página 15
Material de penso para o tratamento de UP
Tipos de apósitos:
Apósito Em spray
Em bisnaga Para feridas cavitárias
Em pó
CONSIDERAÇÕES:
<
Apósito para ferida superficial (ex: hidrocolóide, poliuretano…):
A região central do penso deve ficar no leito da ferida.
Deve ficar uma margem do apósito de cerca de 2-3 cm para fora do leito da ferida para
proteger a pele circundante.
Não cortar o rebordo dos apósitos que os têm – sai exsudado.
Não cortar os pensos sem rebordo porque alguns não podem ser cortados (ler indicações
do fabricante).
Apósito para feridas cavitárias (ex: alginatos, carboximetilcelulose):
Estes pensos podem ser cortados.
Deve-se preencher apenas ¾ da ferida com estes apósitos – risco de remoção de tecidos
viáveis.
Apósito em bisnaga (ex: hidrogel):
Pode-se aplicar em feridas cavitadas e/ou na superfície.
Deve-se usar 1 bisnaga por aplicação.
Apósito em pó (ex: colagénio,maltodextrina,…):
Pode-se aplicar em feridas cavitadas e/ou superficiais.
É aplicado localmente e deve ser coberto por penso.
É absorvido pelo organismo.
Apósito em spray (ex: cavilon,…)
No caso do cavilon não se deve aplicar em feridas abertas. Protege a pele.
Alguns destes apósitos são para lavagem da ferida.
1. Desbridantes: para feridas com necrose e/ou tecido desvitalizado)
Enzimas (degradam a matriz extracelular):
Colagenase (bons resultados no tecido desvitalizado mas não no necrosado seco.
Tem de levar penso secundário. O penso deve ser diário).
Estreptodornase e estreptoquinase.
Poliacrilato (actua melhor na necrose seca – é autolítico):
Soluto de Ringer – promove o desbridamento autolítico.
Hidrogel (atua melhor na necrose seca – é autolítico):
Hidrogel (H2O+SF) – hidratação da necrose com passagem de fatores de
crescimento e afluência de enzimas proteolíticas ao leito da ferida.
Hidrogel com carboximetilcelulose (H2O+SF+absorvente).
Hidrogel com alginato (H2O+SF+absorvente).
Ajuda na Manutenção da Vida Página 16
Mel (comercializado em apósito e em gel) – devido à grande concentração de açúcar
ocorre um processo osmótico com saída de linfa para a ferida, permitindo a chegada de
maior quantidade de plasminogénio ao leito da ferida. Também inativa o inibidor do
ativador do plasminogénio (PAI), permitindo que exista mais plaminogénio a ser
convertido em plasmina, a qual digere a fibrina. O resultado final é a promoção do
desbridamento autolítico.
2. Absorventes: para feridas com exsudado
Fibras (puras; com prata; com espuma e prata; com carvão ativado; com ácido
hialurónico) – o exsudado fica retido no apósito e libertam-se enzimas para leito da
ferida:
Podem ser cortados.
Apenas se preenche ¾ da ferida com estes apósitos.
É necessário um penso secundário.
Podemos colocar um penso destes com uma espuma.
Exemplos:
Carboximetilcelulose (ex: aquacell);
Alginatos (de sódio; de cálcio; de sódio e cálcio) – Pode deixar resíduos na ferida
Hidropolímeros
Hidrocolóides:
Têm camada externa que não deixa passar fluídos orgânicos para o exterior, mas
permite a passagem do vapor de água.
Não têm uma capacidade de absorção tão grande como as fibras e as espumas.
Exemplos:
Hidrocolóide apósito – feridas mais superficiais. Pode servir para fixaroutro
apósito.
Hidrocolóide de gel.
Hidrocolóide de prata.
Hidrocolóide com espuma.
Espumas (grandes absorventes):
Se tiver rebordo adesivo não se deve cortar.
Se não tiver rebordo adesivo precisa de penso secundário.
Não se deve aplicar com hidrogel.
Existe em 2 apresentações: cavitária (sem película exterior) e não cavitária.
Ex: Espumas. Espumas com alginato e prata (antimicrobiano e grande capacidade
de absorção). Espumas com hidrocolóide.
3. Inibidores do odor: para feridas com odor acentuado
Carvão activado com prata:
Demonstrou ser eficaz no tratamento de feridas contaminadas com batérias,
embora a liberação da prata no leito da ferida seja mínima.
Ajuda na Manutenção da Vida Página 17
A prata elementar tem mostrado ser eficaz contra agentes patogénicos em
estudos laboratoriais, sem impedir a proliferação celular.
Não se deve cortar.
Exemplos:
Carvão activado. - Fica inativo ao fim de 12h quando colocado em feridas muito exsudativas.
Carvão activado com prata. 48 a 72 h mudar. É indicado para: carcinomas fúngicos, feridas
traumáticas e cirúrgicas, quando existe contaminação bacteriana, infeção e ocorrência de odor.
Carvão activado com fibras. (De alginato de cálcio-sódio e hidrofibras) – + exsudativas a 7 dias
máximo
4. Acção antimicrobiana: para feridas infetadas
Iodo (impossibilita a oxidação dos microrganismos):
Não usar em pessoas alérgicas ao iodo, grávidas, mulheres a amamentar,
crianças, doentes da tiróide, feridas muito extensas (ex: grandes queimados).
É necessário penso secundário. Libertação contínua.
Ex: Iodo; iodopovidona, Compressa com iodo.
Prata:
Existem mais estudos com a prata do que com o iodo.
É necessário penso secundário. Libertação contínua.
Pode ocorrer precipitação da prata no leito da ferida – cor escura dos tecidos.
Ex: Prata; prata com fibras; prata com carvão ativado; prata e hidrocolóide.
Mel (comercializado em apósito e em gel) – A actividade antibacteriana do mel deve-se ao
seu alto teor de açúcar, baixo pH e produção enzimática de peróxido de hidrogénio.
NOTA - Não usar antibióticos tópicos (favorece as resistências e as reações alérgicas, não há evidência de eficácia).
5. Promotores directos da cicatrização: feridas com tecido de epitelização e de
granulação
Ácido Hialurónico:
Medeia a quantidade de colagénio no leito da ferida.
Pode ser usado em feridas com tecido de granulação e em feridas com alguma
(pouca) necrose. Não usar em feridas infetadas.
Contribui para a afluência de água ao leito da ferida.
Contribui para a organização das células no leito da ferida e construção da matriz.
Ex: Ácido hialurónico; ácido hialurónico com fibras.
Hidrogel apósito:
Usado em feridas com tecido de granulação e com pouco exsudado.
Maltodextrina:
Promove a cicatrização mais rápida.
Ex: Maltodextrina com ácido ascórbico
Ajuda na Manutenção da Vida Página 18
Colagénio:
Usar em feridas com alguma humidade. Quando as feridas não estão húmidas
pode-se humidificar o penso com SF.
O colagénio ativa a ação dos fibroblastos.
Tem de se utilizar penso secundário.
Usar em feridas com tecido de granulação.
Não usar em feridas com necrose e/ou infetadas.
Ex: colagéneo; colagéneo com proteínas e polissacáridos (nutritivo); colagéneo com
celulose regenerada.
Hidrocolóidesextra-finos:
Sem capacidade de absorção. Usa-se em tecidos de epitelização.
Mantém o leito da ferida húmido e salvaguarda esta fase da cicatrização.
Ex: Carboximetilcelulose+pectina+gelatina.
5. Outras aplicações
Películas (ex: cavilon):
Usado para proteger a pele (forma película protetora).
Não usar em feridas abertas.
Apósitos não aderentes:
Formam redes fibrosas que deixam passar exsudado – usado em feridas muito
friáveis.
Ex: Gazes gordas (parafina, vaselina,…); apósitos de gel (silicone,
polissacáridos,…)
Sucralfate – usado em feridas com pouco exsudado e com tecido de granulação e de
epitelização.
Açúcar (desbridante e usado para reduzir edema).
Papaia (desbridante).
Larvas Lucília sericata (desbridante)
Nota: CARATERÍSTICAS ESSENCIAIS DO PENSO:
Manter ambiente húmido na interface ferida/penso;
Remover o excesso de exsudado e componentes tóxicos;
Permitir trocas gasosas;
Manter a temperatura a 37ºC, permitindo a actividade dos macrófagos e a mitose durante
a granulação e epitilização;
Permitir remoção sem causar traumatismos
Ser isento de partículas tóxicas;
Ser impermeável às batérias.
Ajuda na Manutenção da Vida Página 19
ASSISTIR A PESSOA COM LIGADURAS
Ligadura é uma tira de material que se usa para envolver determinados segmentos do corpo.
A intervenção de enfermagem consiste em segurar ou em proteger, através de ligaduras
determinados segmentos do corpo.
Finalidades:
Fixar pensos ou talas no segmento/local desejado
Fazer pressão/compressão
Facilitar a circulação de retorno nos membros inferiores
Dar suporte a membros e articulações
Imobilizar um ou mais segmentos do corpo
Tipos de ligaduras
Contensão – manter um penso, fixar uma aplicação terapêutica, fixar uma
imobilização
Compressão – promover a hemóstase, favorecer a reabsorção, suster penso
compressivo
Proteção e oclusão – protecção de uma ferida
Imobilização – fraturas, entorses, luxação, correcção de deformidades
Extensão – promover extensão ou suspensão
Material:
1. Ligaduras de gaze
São absorventes e porosas, permitindo a circulação. Dão pouco suporte, utilizados
principalmente para segurar pensos volumosos. Utilizados uma vez, pois desfiam-se com
facilidade
2. Ligaduras elásticas
Feitas com algodão e látex, permitem manter uma pressão firme, moldando-se bem às
superfícies a ligar. Previne o edema das extremidades, facilitando o retorno venoso
3. Ligaduras elásticas com adesivo
São adaptáveis e aderentes, tendo adesivo num dos lados. São utilizados para aplicar uma
pressão firme e uniforme, nomeadamente quando há hemorragia e é necessário fazer
compressão para promover hemóstase. (quando aplicadas de forma muito apertada podem
causar compromissos circulatórios e/ou neurológicos – necessário avaliação frequente)
4. Ligaduras tubulares
Em forma de tubo.
a. Ligadura tubular: de rede elástica
o É adaptável, sendo por isso utilizada para manter pensos em áreas difíceis como axilas
e em torno das articulações. A rede elástica facilita a mudança frequente dos pensos e
aplica-se muitas vezes em pessoas que perderam pele por frequentes remoções de
Ajuda na Manutenção da Vida Página 20
adesivo ou devido a queimaduras. (pode também ser utilizada ara manter cateteres
venosos)
b. Ligadura tubular: de malha de algodão canelada
o Tem a forma tubular sendo extensível e destinada a cobrir partes do corpo cilíndricas.
É muitas vezes usada sob gessos para proteger a pele dos membros, segurar pensos
ou usada como capacete.
PRINCÍPIOS GERAIS: RELATIVAMENTE AO CLIENTE
Manter o cliente em posição confortável;
Manter a área a ligar extremamente na posição que se pretende » quando não é
necessário imobilizar uma articulação, esta deve ser mantida na posição funcional;
Ter a área a ligar limpa e seca;
Proteger com algodão as proeminências ósseas, ângulos e concavidades;
Não iniciar ou terminar uma ligadura directamente sobre uma ferida, ou uma área onde o
doente provavelmente exercerá pressão;
Nunca ligar duas superfícies de pele em contato uma com a outra, sem as isolar
previamente com algodão;
Nas ligaduras dos membros deixar descoberta uma parte das extremidades;
Enquanto se faz a ligadura e após terminar observar e perguntar sempre ao cliente como
se sente No caso deste não poder colaborar (ex. crianças) » observação constante das
extremidades para despiste de compromisso circulatório;
Observar as áreas circunvizinhas da área ligada para despiste de sinais e sintomas de:
compromisso circulatória (edema, palidez, cianose), compromisso neurológico (dor,
parestesias, diminuição da sensibilidade) que podem indicar que a ligadura está
demasiado apertada;
Remover a ligadura pelo menos 1 vez por dia » lavar e secar as superfícies de pele
subjacentes e verificar se existem áreas de pressão ou lesões.
PRINCÍPIOS GERAIS: RELATIVAMENTE À LIGADURA
A largura da ligadura deve ser adequada à região a ligar;
Começar a aplicar a ligadura, segurando o rolo com uma das mãos e a extremidade inicial
com a outra. Aplicar a ligadura com o rolo para fora (em relação ao cliente);
Ao iniciar uma ligadura fazer 2 voltas circulares sobre a ponta inicial, para assegurar a
sua fixação, bem como se deve também terminar com 2 voltas circulares;
Aplicar a ligadura, exercendo uma pressão uniforme e moderada;
Não se deve desenrolar mais ligadura do que a necessária, e ir desenrolando
gradualmente;
A direcção da ligadura deve seguir a da circulação venosa e deve-se aplicar a partir da
parte mais distal em relação ao tronco;
Evitar o excesso de ligadura a fim de prevenir calor excessivo nas partes cobertas;
Ajuda na Manutenção da Vida Página 21
Manter as ligaduras esticadas, limpas, firmes e funcionais por razões estéticas e
assépticas » remover e aplicar de novo as ligaduras que não satisfação esses critérios;
CUIDADOS APÓS APLICAÇÃO DE LIGADURAS
VIGIAR: alterações circulatória
Coloração das extremidades, especialmente palidez ou cianose
Presença de edema
Temperatura das extremidades (pele fria revela diminuição da circulação)
Caraterísticas dos pulsos periféricos
Capacidades de movimento do membro ou dedos
VIGIAR: alterações neurológicas
Parestesias (alterações da sensibilidade, queixa de formigueiro, sensação de “latejar”,
adormecimento)
Dor
As ligaduras demasiado apertadas são desconfortáveis, perigosas e podem causar dano permanente
sempre que o doente refira algum sinal/sintoma de compromisso circulatório e/ou neurológico
deverá ser substituída a ligadura de modo a evitar a morte dos tecidos.
Tipos de volta
O tipo de volta utilizada na ligadura depende essencialmente do segmento do corpo a
envolver e do material que a ligadura é feita.
Circular
Volta mais simples e usada
Utiliza-se sempre para iniciar e terminar a ligadura » fixar o início de uma
ligadura ou o seu termo
Usa-se numa porção pequena
Utiliza-se para ligar porções do corpo circulares como um braço
Utiliza-se quando se deseja cobrir completamente voltas anteriores
Espiga
Este tipo de volta é uma variante da volta em oito. Todas as voltas se sobrepõem
num ângulo agudo e sobem e descem alternadamente.
Ex: espiga do antebraço
Leque
Este tipo de volta sobrepõe-se de uma forma oblíqua alternadamente ascendente
e descendente
Cada volta cruza a anterior, formando um oito
Fica com um aspeto de um osso de arenque e usa-se para articulações, mantendo
assim a sua flexibilidade
Ajuda na Manutenção da Vida Página 22
Ex: Cotovelo, tibio-társica
Espiral
Tipo de volta que apenas se sobrepõe parcialmente à anterior. Usa-se mais
frequentemente em porções cilíndricas.
Volta recorrente
Este tipo de volta utiliza-se em áreas arredondadas, como um coto após a
amputação, a cabeça ou, por vezes, os dedos
Ajuda na Manutenção da Vida Página 23
Resultados de Aprendizagem:
Descrever a expressão de emoções enquanto NHF e a sua inter-relação com as outras NHF;
Reconhecer as emoções e as experiências emocionais na comunicação com os clientes nos processos de saúde-
doença;
Compreender a expressão das emoções dos clientes nas diferentes etapas do ciclo vital;
Analisar estratégias de gestão das emoções no processo de cuidados – Trabalho Emocional em Enfermagem.
O ser humano enquanto ser de relação
Ser humano enquanto ser social e a necessidade de comunicar
É impossível não comunicar
É na relação que o ser humano se constrói, se conhece, se desenvolve…
A relação de cuidados e a comunicação em enfermagem
O exercício profissional de enfermagem centra-se na relação interpessoal
Competências relacionadas: técnicas de comunicação; desenvolvimento pessoal;
habilidades emocionais
A expressão de emoções inscreve-se na relação de cuidados: confiança, disponibilidade,
envolvimento emocional, empatia.
EVOLUÇÃO C O NC EP T U A L
Virgínia Henderson (1961): expressar emoções enquanto necessidade para reduzir a tensão, o
medo, a ansiedade …
Jean Watson (2002): a ciência do cuidar não pode permanecer desligada ou indiferente à
experiência das emoções nos processos de saúde-doença – dor, alegria, sofrimento, medo,
raiva…
PERSPETIVA M UL T I D I M E N S I O N A L
A dimensão emocional afeta a estabilidade e o equilíbrio do todo complexo da pessoa,
numa perspetiva holística e sistémica
As emoções estão na base das nossas significações, crenças, opiniões, comportamentos
…
A expressão de emoções é uma necessidade e também um veículo de comunicação de
outras necessidades (dados subjetivos e objetivos)
Ajuda na Manutenção da Vida Página 24
A expressão de emoções é transversal a todas as dimensões da pessoa e está
omnipresente em toda e qualquer relação de cuidados
Dimensão relacional/social (Damásio, 2001)
Dimensão de desenvolvimento (Brazelton, 2010)
Dimensão fisiológica (Descartes, 1649)
Dimensão cognitiva (Fridja & Mesquita, 1992)
Dimensão espiritual (Pacheco, 2002)
Dimensão cultural (Paul Ekman, 1993)
PADRÕES DE R E S PO S T A S H U M A N A S
As emoções são padrões de resposta inatas que caracterizam a condição humana.
As emoções são padrões de resposta humana, pois todos nós respondemos de forma
emocional a qualquer situação da vida. Não somos capazes de não expressar emoções
porque não há ser humano que não experiencie emoções.
É o modo como regulamos e/ou reprimimos as emoções que conduz a um padrão de
expressão emocional e a respostas/comportamentos com variações ao longo do ciclo
vital.
o Os enfermeiros necessitam de ter algum domínio (controlo) sobre as suas
emoções para também poderem perceber as emoções dos seus clientes.
Aos processos de saúde-doença estão associados significações emocionais negativas,
com expressão de emoções perturbadoras, independentemente da fase do ciclo vital.
o Quando as pessoas adoecem/enfrentam problemas de saúde experimentam
emoções de tonalidade negativa (apreensão, medo, preocupação, etc.): sofrem
emocionalmente dependendo da variedade pessoal e consoante o ciclo de vida
(uma criança não enfrenta a doença da mesma maneira que um idoso)
o Podem existir clientes que estão muito felizes, mas com emoções de tonalidade
também negativa, como por exemplo quando um casal tem um bebé, está feliz
com o nascimento, contudo apresentam-se ansiosos, preocupados…
ÁREA D E ES T U D O T R A N S D I S C I P LI N A R
Obras de Filósofos
Aristóteles (384 a 322 a.c.) – “Retórica”
o As emoções está ligadas à ação e derivam daquilo em que acreditamos.
Descartes (1649) – “As Paixões da Alma”
o Explicação de emoções fundamentais (espanto, desejo, alegria, amor, ódio e
tristeza) em relação às suas bases neurofisiológicas.
Espinosa (1675) - "Ética"
o Aceitar e compreender as nossas emoções é fundamental para ser libertado dos
seus efeitos compulsivos: moderação e controlo emocional
Filósofo Aristóteles
As emoções estão ligadas à acção.
As emoções estão associadas a coisas.
Ajuda na Manutenção da Vida Página 25
As emoções podem ser reguladas pelos pensamentos.
Classificação das emoções em famílias – 6 emoções fundamentais.
As bases neurofisiológicas do mecanismo das emoções
Abordagem da psicologia cognitiva; As emoções modificam-nos
corporalmente
O P R O C ES S O E M OC I O N A L
Cognição
Ação
Emoção
O processo emocional inicia-se com a apreciação cognitiva de um evento e culmina na
alteração psicológica, expressão corporal ou na própria acção.
Uma emoção como um conjunto de estados
Apreciação: o sujeito avalia o evento como perigoso, mau, bom, desagradável…
Contexto de avaliação: o sujeito pensa em como lidar com o acontecimento, pensa em planos…
Prontidão da ação: O sujeito prepara-se para pôr os seus planos em ação
Alteração psicológica, expressão, ação: Efeitos corporais e expressivos da emoção.
O que são as emoções?
Processo de sentir das pessoas, é o próprio centro da vida mental humana
Processos que estabelecem, mantêm, alteram ou terminam a relação entre as pessoas e o
meio
Dão cor e melodia às evidências … sem elas tudo seria baço … seriamos autómatos…
Emoções/Sentimentos
Os sentimentos são necessariamente invisíveis para o público, tal como outras imagens
mentais, escondidas de quem quer que seja exceto do seu devido proprietário, a
propriedade mais privada do organismo em cujo cérebro ocorrem
As emoções desenvolvem-se no teatro do corpo e os sentimentos no teatro da mente
Ajuda na Manutenção da Vida Página 26
As emoções são conjuntos complicados de respostas químicas e neuronais, e estão as emoções
alinhadas com o corpo, enquanto os sentimentos estão alinhados com a mente. Os pensamentos
desencadeiam as emoções e as modificações do corpo, enquanto as emoções se transformam
nos fenómenos mentais a que chamamos sentimentos.
Os sentimentos são gerados pelas emoções e permitem que as emoções se tornem conscientes
para a pessoa.
Quando começamos a ter emoções?
A partir das 23 semanas de gestação o feto já manifesta respostas fisiológicas a
estímulos dolorosos ou stressantes
E M O Ç Õ ES EM E N F ER M A G E M
Cuidar em Enfermagem envolve a compreensão da experiência humana associada aos
processos saúde-doença
E o desenvolvimento da relação enfermeiro-cliente que é facilitadora da recuperação do
bem-estar e da saúde global.
O processo relacional é um meio de comunicação e libertação de sentimentos humanos.
A dimensão emocional revela-se multifacetada e importante em questões como a
retenção de profissionais, a satisfação no trabalho, a satisfação do cliente, o
desenvolvimento profissional e a prática de cuidados.
Estudo das emoções: justificação
A situação problemática vivida pelos clientes, associada aos processos de saúde-doença, expressa-se
através de emoções com as quais os enfermeiros têm que lidar na relação de cuidados e em cada
interacção.
Eu presto cuidados COM o outro (cliente/família) – interacção de cuidados. Ao estarmos em interacção com
o outro, estamos obrigatoriamente a comunicar, e se estamos a comunicar estamos também a expressar
emoções »» o enfermeiro também está a comunicar, também está a expressar emoções, pois também é
humano.
Nesta interacção de cuidados o enfermeiro precisa de cuidar do paciente, estar ali para o apoiar nas suas
emoções, controlando as suas próprias emoções.
Para o enfermeiro promover o conforto/bem-estar da pessoa e para que esta atinja um estado de equilíbrio
necessita de ter as suas NHF satisfeitas. Assim, o enfermeiro tem de estar atento a isso e ter em conta a sua
expressão, o seu comportamento, o seu modo de comunicar terapêutico, etc. »» É necessário termos
consciência de nós próprios porque, se expressarmos emoções de forma não controlada, as acções que
realizamos poderão não ser as mais adequadas.
O fugir torna-se por isso uma resposta muito emocional »» O problema é o não-verbal dos profissionais (se
eu achar que certa pessoa tem uma aparência desagradável, posso até não dizer que não gosto da pessoa
mas a minha linguagem não-verbal poderá “dizer” isso ao cliente).
Ajuda na Manutenção da Vida Página 27
AS EMOÇÕES MOLDAM O NOSSO PENSAMENTO, A NOSSA AÇÃO.
De alguma forma, a experiencia emocional pode ser considerada holística (passa-se algo na
minha mente que acaba por ter expressão no meu corpo).
As emoções são aquilo que nos predispõe para as acções »» Sendo um motor para a ação, ela
não é isenta de uma componente cognitiva »» Perante um evento pensamos e apreciamos (este
apreciar é feito de significativa para nós, nascendo uma emoção).
Ao mesmo tempo a apreciação que fazemos do evento também nos proporciona disposição para
agir.
CUIDAR E O F E N ÓM E N O D A E M O C I ON A L I D A D E E M E N F ER M A G E M
Cuidado como afeto (Morse et al., 1990)
Tornar-se emocionalmente aberto para o outro (Swanson, 1993)
Cuidar é um meio de comunicação e libertação de sentimentos humanos (Watson, 2002)
Ausência de afeto (frieza da técnica); ligação da emoção aos cuidados “físicos” (Collière,
2003)
Atmosfera afetuosa e proximidade carinhosa (Mercadier, 2004)
(1675) “Ética”
o Aceitar e compreender as nossas emoções é fundamental para ser libertado dos
seus efeitos compulsivos – moderação e controlo emocional
A emocionalidade associada às experiências de saúde-doença que acrescenta sofrimento
à vivência dos clientes (experiência emocional da pessoa com doença crónica, ansiedade da cirurgia,
angústia de separação).
A experiência emocional intensa de cuidar vivida pelos enfermeiros manifesta-se muitas
vezes através do stress, exaustão e burnout. (experiência emocional de cuidar, stress, em confronto
com o sofrimento, a perda e a morte)
EXPRESSÃO E G E S TÃ O E M O C I O N A L
Facilitar a gestão de emoções dos clientes
Observação das respostas emocionais
Interpretação através da empatia emocional
(os enfermeiros procuram reconhecer as suas próprias emoções e sentimentos, identificar as
situações emotivas nos cuidados e desenvolver estratégias de gestão do seu mundo interno –
desenvolvido através da experiência e partilha)
O enfermeiro necessita de 4 etapas:
1. Observação (leitura não-verbal atentamente, as expressões, posturas, e o verbal: o
discurso, congruência do discurso verbal e não verbal, e tudo o que é transmitido pelo
cliente, como também a linguagem para-verbal »» técnica da escuta ativa.)
2. Interpretação (empatia: capacidade de nos “pormos na pele do outro” mas sem nos
despersonalizarmos »» aproximarmo-nos da experiência emocional do outro – com a
Ajuda na Manutenção da Vida Página 28
compreensão empática é necessário também devolver, ou seja, fazê-lo perceber o meu
esforço empático e o que eu estou a “ver/tirar” dele) –
3. Validação (Quando devolvo a minha leitura emocional do outro é necessário dar espaço
para que ele possa corrigir/explicar o seu próprio sentimento)
4. Conhecimento e compreensão da causa das emoções (clientes e enfermeiros) »»
Compreender as causas, condições que levaram a tal aparecimento emocional. Quando eu
percebo ou conheço as causas de uma expressão emocional posso não conseguir fazer
nada, mas noutros casos posso fazer muito, pelo que se torna absolutamente necessário
para conseguir ajudar a resolver/gerir as emoções
Se eu observei, interpretei e validei as emoções e procurei compreender as causas e
condições. Assim torno-me apto para ajudar a pessoa/cliente e gerir as suas emoções.
Ajudar a pessoa a gerir as suas emoções
o Relação de cuidados (alguns ingredientes básicos dos cuidados que servem como
pilares na relação »» manifestação de respeito, responsabilidade, demonstração
de disponibilidade e de empatia)
o Estratégias específicas e direccionadas (para cada emoção concreta) »» Variam
com os estados emocionais dos clientes » ajudar os clientes a verbalizar, criar
uma oportunidade para tal; ao falar das emoções, o cliente consciencializa-se das
mesmas.
Gestão emocional dos clientes
Cuidar na sua dimensão emocional – gestão de antecipação (ambiente; afeto;
relacionamento de confiança e de suporte) e gestão reativa
A capacidade para lidar com as emoções é influenciada pela de desenvolvimento
Quando os enfermeiros fornecem informação aos clientes estão a fornecer-lhes recursos
para que estes consigam fazer uma avaliação mais adaptada atenuando a sua
emocionalidade
Quando os clientes têm significações emocionais predominantemente negativas são
ajudados a gerir tais emoções com a intencionalidade de diminuir o seu sofrimento
Implica uma sensibilidade para a experiencia humana das emoções
Gestão emocional dos enfermeiros
Há um envolvimento do enfermeiro na relação de cuidados face à sua resposta emocional
no confronto com o sofrimento do cliente
Ajuda na Manutenção da Vida Página 29
Torna-se importante perceber como os enfermeiros vivem a sua
emocionalidade na relação de cuidados
Como fazem a gestão das emoções mantendo a qualidade do cuidado e
tendo em conta o seu bem estra e equilíbrio
Os enfermeiros devem usar estratégias que garantam a proximidade e
empatia emocional, mas que evitem ficar emocionalmente exaustos
Regular a disposição emocional para cuidar: os enfermeiros mobilizam estratégias
transformadoras das experiencias emocionais procurando gerir positivamente as suas próprias
emoções e manter o envolvimento emocional com os clientes
Não se deixar
afetar
Atenuar
positivamente as
suas experiencias
Compreender as respostas
dos clientes
Partilha das emoções vividas
Consicência de si - analisar as suas
emoções
O T R A B A L H O E M O C I O N A L E M E N FE RM A G E M
Smith (1992) James (1993) McQueen(2000)
Significa mobilizar competências que Implica a gestão de Contribuiu para
muitas vezes são invisíveis, tais como sentimentos negativos de estabelecer as relações
dar suporte e tranquilidade, delicadeza modo a que estes se e é uma simbólica
e amabilidade., simpatia, animar, usar transformem numa expressão da
amor, ter paciência, aliviar o experiencia não perturbadora preocupação com os
sofrimento, conhecer o cliente e ajudar (que minimiza o sofrimento) aspetos emocionais
a resolver os seus problemas ou consultar dispositivos com o cuidado
para os sujeitos
Smith expandiu o conceito de trabalho emocional à luz dos referenciais de enfermagem e
defende que é de natureza especializado e deve ser aprendido. Carateriza o trabalho emocional
como o contato face a face ou de voz, produzindo um estado emocional na outra pessoa e exige
um grau de controlo sobre o desempenho do trabalho emocional através da formação e
supervisão clínica.
Ajuda na Manutenção da Vida Página 30
C O M P E T Ê NC I A E MO C I O N A L
Habilidade para:
Conhecer as nossas emoções em tempo real
Gerir as emoções
Motivarmo-nos a nos próprios
Reconhecer as emoções dos outros
Gerir relacionamentos
Aptidão para:
Conhecer e tratar com o ambiente de forma afetiva e adaptativa
ESTRATÉGIAS F O R M A T I V A S P A R A O D E S E M PE N H O D O T RA B A L H O
EMOCIONAL
Mann (2005): análise das práticas no local de trabalho com enfermeiros experientes;
treino de competências emocionais “centradas no cliente”; treino centrado no
autoconhecimento; aprendizagem reflexiva (supervisão clinica).
Smith & Hunter (2009): técnicas de dinâmica de grupo; reflexão sobre a prática;
autoconhecimento das emoções.
Huynh, Alderson & Thomson (2008): treino de autoconhecimento; sessões de guipo
para análise de situações (supervisão clinica); prática reflexiva.
A S PE T O S E M O C I O NA I S N O C U I D A R DE E N F E R M A G E M
Transmitir “bons” sentimentos a quem é cuidado e promover espaços para a expressão e
gestão emocional ena relação de cuidados
A E X P R E S S Ã O D E EM O Ç Õ E S N A C RI A NÇ A
O RN expressa emoções através do choro, agitação motora, coloração da pele ou
sudorese … “sinais de desorganização”
O lactente e toddler respondem com choro/medo à ausência da mãe ou a qualquer
procedimento (avaliação temperatura); as birras revelam a sua imaturidade na gestão
emocional
O pré-escolar já expressa verbalmente as suas emoções mas é mais fácil através do
desenho; se não gosta de uma pessoa diz “és feia!”; a brincadeira com pares é já um
espaço de expressão de emoções.
O escolar domina a linguagem e já conhece algumas emoções de modo a identifica-las;
mobiliza estratégias de gestão emocional como respiração profunda ou imaginação
guiada.
Ajuda na Manutenção da Vida Página 31
ESTRATÉGIAS QUE FACILITAM A GESTÃO EMOCIONAL NA RELAÇÃO COM A CRIANÇA
RN- medidas de contenção e redução da estimulação; conforto e relação precoce (pais,
cuidadores)
Lactente e toddler – brincar e jogos; presença de pessoas significativas
Pré-escolar e escolar – brincar, pintura, leitura; manusear material hospitalar; esclarecer
dúvidas; falar sobre os medos
Programas de preparação para procedimentos (adaptado ao grupo etário/desenvolvimento)
A E X P R E S S Ã O D E EM O Ç Õ E S N O J O V E M
Expressão/respostas emocionais variadas e extremadas: choroso, falador, nervoso,
silencioso, escarnecedor, provocador, hostil, agressivo ou calmo e confiante
Quando pouco confiante, hostil e agressivo expressa-se por monossílabos, olhar
distante, virar a cara
Disrupções emocionais/labilidade emocional (hormonal)
Estados de ansiedade podem conduzir a episódios de lipotimia e mesmo alterações
cardíacas
Expressão verbal mais fácil com pessoas “estranhas”
Os problemas de saúde são vividos com intensidade emocional devido ao medo das
alterações da imagem, perda de controlo e possibilidade de morte
ESTRATÉGIAS QUE FACILITAM A GESTÃO EMOCIONAL NA RELAÇÃO COM O JOVEM
Não interromper quando está a falar; evitar comentários ou indicações de reprovação ou
surpresa, reforço positivo; disponibilidade.
Falar na sua linguagem, música, modas: não interpretar “à letra”
Jornal jovem, leitura, jogos de computadores, acesso telemóvel e internet, música; espaço
jovem
Programas de preparação para procedimentos (filmes, fotos, partilha de experiências)
A E X P R E S S Ã O D E EM O Ç Õ E S N O A D U LT O
Expressa emoções de acordo com os seus diferentes papéis (parental, profissional, lazer,
amizade
As mulheres expressam mais facilmente emoções; os homens são mais contidos
(reprimem o que sentem)
As dificuldades de expressão e gestão emocional podem gerar alterações
psicossomáticas/perturbação mental
Face à situação de doença, a expressão emocional revela a preocupação com o cuidado
dos filhos; crise familiar
A puérpera pode manifestar sinais de medo, angústia, preocupação com os cuidados ao
bebé; competências parentais
Os pais da criança/jovem doente vivem uma situação de crise emocional
Ajuda na Manutenção da Vida Página 32
A perda de um filho é manifestada por um sofrimento intenso.
ESTRATÉGIAS QUE FACILITAM A GESTÃO EMOCIONAL NA RELAÇÃO COM O ADULTO
Escuta ativa; disponibilidade; encontrar sentido; estar com
Empowerment; equilíbrio de poderes
Atividades recreativas e expressivas (leitura, escrita, pintura, exercício físico)
Grupos de Ajuda Mútua (promoção da esperança, coping)
A E X P R E S S Ã O D E EM O Ç Õ E S N O I D O S O
Expressa medo de solidão e de morrer
o Percebe que o fim do ciclo de vida está a chegar, o que lhe traz algum peso,
acabando por fazerem balanços de vida
Revela regressão na regulação e consequentemente expressão das suas emoções,
passando a ter pouco filtro nessa expressão emocional (perda cognitiva, demências)
Apresenta labilidade emocional acentuada quando a perceção da sua vida passada não é
positiva, o presente perde sentido e é difícil perspectivar o futuro
Estados depressivos acompanhados de expressões “já nada vale a pena!”
Expressão emocional de desesperança, angústia, tristeza acompanha a vivência de
doença
Envelhecimento saudável »» projecto de vida revelado pela manutenção de uma actividade diária
e alegria de viver
ESTRATÉGIAS QUE FACILITAM A GESTÃO EMOCIONAL NA RELAÇÃO COM O IDOSO
Escuta ativa; disponibilidade; encontrar sentido; estar com
Empowerment; equilíbrio de poderes
Atividades recreativas e expressivas (leitura, escrita, pintura, exercício físico)
Técnica de validação; explorar fragmentos do discurso; facilitar a expressão de
emoções; reconhecer os sentimentos;
o Escuta; empatia; aceitação e não julgamento
(mobiliza na relação de cuidados a pessoas com demência, perda cognitiva e confusão)
Ajuda na Manutenção da Vida Página 33
Resultados de Aprendizagem:
Define os conceitos de defecação e de micção;
Caracteriza as dimensões e os fatores que afetam a NHF Eliminar;
Caracteriza o padrão de eliminação intestinal e urinário ao longo do ciclo vital;
Caracteriza as fatores que condicionam a eliminação intestinal e urinária;
Descreve as intervenções de enfermagem susceptíveis de ajudar a satisfazer a NHF Eliminar ao longo do ciclo de
vida;
Fundamenta as intervenções de enfermagem susceptíveis de ajudar a satisfazer a NHF Eliminar;
Executa intervenções de enfermagem relacionadas com a NHF Eliminar: Cateterização vesical, Enema de
limpeza, Colocação de arrastadeira, Colocação de Dispositivo Urinário.
3.6.1. CONCEITOS DE DEFECAÇÃO E MICÇÃO
Micção: eliminação da urina da bexiga através do meato urinário com
contracção da bexiga e relaxamento dos esfíncteres.
O primeiro desejo de urinar é percebido pelos sensores da base da bexiga aos 150 ml e a
sensação de plenitude ocorre aos 400 ml. Estes níveis podem ser alterados pelos hábitos.
Quando os impulsos nervosos são enviados à região sagrada da espinal medula inicia-se a
micção, com contracção do detrusor e abertura dos esfíncteres uretrais. A contracção do
detrusor aumenta a pressão intravesilical e força a urina a passar pela uretra que se contrai
e encurta, ao mesmo tempo que os músculos perineais se relaxam. Os impulsos nervosos
também são enviados ao córtex cerebral que controla o esfíncter externo. Se a pessoa acha
que o ambiente não é adequado à micção o esfíncter externo permanece contraído
interrompido o fluxo da urina.
Assim, no momento que a bexiga tem determinado volume (aproximadamente 150ml), os
receptores – presentes na base da bexiga - dão a informação ao cérebro quando estivermos no
lugar apropriado desencadeia a contracção da bexiga e o relaxamento do esfíncter
resultando no ato de urinar.
Problema mais comum: não ser competente ao nível dos esfíncteres.
Ajuda na Manutenção da Vida Página 34
As pessoas com maior dificuldade nesta tarefa são: grávidas, puérpera, incontinentes.
<
Defecação: eliminação de fezes e gases do intestino pelo ânus através do relaxamento
dos esfíncteres anais e da contracção do reto.
As fezes distendem o reto e estimulam sensores locais. Os receptores enviam sinais ao
longo das fibras aferentes para os neurónios da espinal medula. Produz-se um reflexo
espinal que através do parassimpático que estimula a contracção do reto e da sigmóide e o
relaxamento do esfíncter anal interno. Se o momento for conveniente para defecar, os
nervos voluntários são inibidos e permitem que o esfíncter anal externo relaxe para a saída
das fezes.
Existem vários reflexos fisiológicos que estimulam a defecação por meio do aumento do
peristaltismo intestinal, entre eles:
Reflexo gastrocólico – quando ingerimos algum alimento, vemos ou cheiramos, ou ainda aquando o início da digestão.
Reflexo ortocólico – mudança de posição, por exemplo, quando uma pessoa acorda e levanta-se
3.6.2. DIMENSÕES QUE AFETAM A NHF ELIMINAR
• Alterações congénitas • Autoimagem
• Controlo dos esfíncteres • Ansiedade
• Ingestão de alimentos e líquidos • Depressão
• Peristaltismo • Privacidade
• Tolerância a alimentos
• Medicação
• Patologias e cirurgias
• Equlíbrio hormonal
• Dor
• Abuso de laxantes
• Ciclo vital
Fisiológica Psicológica
Cultural /
Social
Espiritual
• Horário
• Educação
• Custos de dispositivos • Hábitos e tradições
• Condições sanitárias • Hábitos de higiene
• Condição económica
• Grupos sociais vulneráveis
Ajuda na Manutenção da Vida Página 35
3.6.3. FATORES QUE INFLUENCIAM A ELIMINAÇÃO INTESTINAL E URINÁRIA
3.6.4. PADRÃO DE ELIMINAÇÃO INTESTINAL E URINÁRIA
PADRÃO DE ELIMINAÇÃO INTESTINAL
Frequência das Menos de 3 dejeções por semana pode significar obstipação.
dejecções Elevada frequência pode significar diarreia;
Recém-nascidos podem apresentar até 8 dejeções diárias;
Os lactentes têm 3 a 5 dejeções por dia;
É comum a grávida apresentar obstipação.
Quantidade de fezes Geralmente de 150 a 200 g/dia no adulto.
Depende da dieta e da frequência das dejecções;
Na oclusão completa do intestino não há emissão de gases e
fezes.
Na obstipação pode haver emissão de gases (flatulência)
Consistência Depende do teor de água.
A consistência pode indicar obstipação ou diarreia.
Podem ser: líquidas, moles, pastosas, moldadas, secas ou duras.
Esteatorreia significa presença de gorduras ou muco nas fezes e
deve-se a má absorção de gorduras no tubo digestivo.
Cor A cor normal é castanha devido aos pigmentos biliares. Fezes
acólicas devem-se à falta de bílis. As primeiras fezes do recém-
nascido são escuras e esverdeadas (mecónio); durante o
aleitamento artificial as fezes são amarelo-pálido ou castanho
Ajuda na Manutenção da Vida Página 36
claro; no aleitamento materno as fezes são de cor ocre ou
mostarda; a hemorragia digestiva alta causa melenas (fezes
escuras tipo borra de café); as hemorragias baixas causam
retorragia (hematopédias). Os medicamentos também alteram a
cor das fezes.
Forma A forma ideal é a da estrutura do reto. Fezes em fila ou muito finas
sugerem obstrução distal do intestino ou estenose do esfíncter
anal.
Odor O odor característico é acre, devido à ação das bactérias sobre os
alimentos e medicamentos ingeridos.
(mais intenso na presença de sangue ou infções)
A presença de sangue acentua o odor fétido.
PADRÃO DE ELIMINAÇAO URINÁRIA
Frequência das Recém-nascidos vão aumentando a frequência, até chegar a 6 a 8
micções micções diárias na primeira semana.
A enurese (episódios psicológicos) é comum na infância.
E comum urinar ao levantar e uma ou mais vezes durante o dia,
dependendo da quantidade de líquidos ingeridos.
Nos homens, a noctúria pode significar dificuldade no esvaziamento
da bexiga.
A polaquiúria pode dever-se a estenose, a infecção ou à ação dos
diuréticos.
Quantidade da A diurese varia com a idade, volume de líquidos inferidos e perdas
urina insensíveis.
Primeira semana de vida (200-300ml); Latentes (± 60 ml/Kg/dia);
Pré-escolares (± 48 ml/kg/dia); Escolares (±35 ml/Kg/dia);
Adolescentes (± 18 ml/Kg/dia); Adultos (1000 – 1500 ml).
No adulto, a oligúria (<400 – 500 ml) reflecte défice de líquidos,
doença renal ou obstrução urinária.
Anúria indica insuficiência renal, enquanto poliúria pode dever-se a
doença renal ou a diabetes.
Ajuda na Manutenção da Vida Página 37
Cor Reflete a concentração da urina. É normal variar de amarelo pálido a
âmbar. A urina exposta ao ar tende a escurecer. Urina rosada ou
vermelha sugere hematúria. A beterraba e os corantes também
podem tingir a urina de vermelho. O caroteno torna urina alaranjada.
Medicamentos também podem alterar a cor da urina.
Aspeto A urina normal é transparente. Quando é turva sugere infecção
urinária, presença de tecidos em suspensão ou proteinúria.
Cheiro A urina recente tem um odor amoniacal. O odor mais intenso sugere
estase e infecção urinária. Um odor adocicado sugere cetonúria.
Escala de cor da urina: indica o estado da hidratação
3.6.5. PRINCIPAIS TIPOS DE SONDA VESICAL
Cateter/Sonda vesical: é um tubo que se insere na bexiga através da uretra, para drenar
ou recolher urina ali armazenada.
Material
Tempo de
Calibre
permanência
O que as
distingue?
Número de
Extremidade
vias
Fixação
Ajuda na Manutenção da Vida Página 38
MATERIAL E TEMPO DE PERMANÊNCIA
PVC / Nelaton Utilização única
Plástico Rígido Para lavagem vesical e
aspiração de coágulos
Latex Drenagem permanente, até
7-10 dias
Silicone Drenagem permanente até
3 meses
Siliconadas Drenagem permanente até
1 mês
NÚMERO DE VIAS
2 vias Drenar a urina;
Fixar a sonda.
3 vias Drenar a urina;
Fixar a sonda;
Lavar a bexiga.
TIPOS DE SONDAS VESICAIS
Sondas simples De uso único;
Sondas Foley Drenagem permanente;
2 ou 3 vias
Bequille Lavagem vesical;
Hematúria.
Sondas Pezzer Um lúmen de grande
diâmetro;
Sondas Malecot Mecanismo de retenção
intravesical
Ajuda na Manutenção da Vida Página 39
3.6.6. INTERVENÇÕES DE ENFERMAGEM RELATIVAS A ELIMINAÇÃO INTESTINAL
Intervenções relativas à Eliminação Intestinal
Educação para a Para adotar comportamentos saudáveis, que favoreçam o
saúde funcionamento do intestino.
Necessidade de estabelecer uma rotina diária na eliminação; uma
dieta rica em fibras e uma boa hidratação; adequada utilização de
laxantes.
Dieta Fibra e cereais facilitam o trânsito intestinal por aumentarem a
massa fecal. A água amolece as fezes e facilita as dejecções.
Recomenda-se ingerir 1000 – 1500 ml de água por dia. Os
picantes podem irritar a mucosa intestinal.
Exercício Fortalece a musculatura abdominal e pélvica e promove o trânsito
intestinal. Recomendar caminhadas diárias de 30 minutos.
Relaxamento A ansiedade perturba a defecação. A privacidade impede que os
sons e odores incomodem outras pessoas, favorecendo o
relaxamento. Ao usar a arrastadeira no quarto, pode correr
cortinas, pedir às pessoas que saiam do quarto, abrir janelas,
aumentar ligeiramente o som do rádio ou da TV e usar
desodorizantes.
Medicação Os laxantes com celulose absorvem água e aumentam o conteúdo
intestinal, estimulando o peristaltismo. Laxantes com sias ou
açúcares pouco absorvíveis como a lactulose ®, chamam água para
o intestino, aumentando o conteúdo intestinal e amolecendo as
fezes. Em excesso podem desencadear cólicas, timpanismo e
flatulência. Os laxantes de contato aumentam o peristaltismo
intestinal ao irritarem a mucosa gastrointestinal. Os emolientes
lubrificam a massa fecal e limitam a absorção de líquidos das
fezes.
Enema de limpeza Enema de limpeza: Intervenção que consiste na irrigação do cólon
Pesquisa / remoção através da instilação de líquido morno pelo ânus, até ao cólon
de fecalomas descendente, acompanhado ou não de outras soluções ou
Utilização de fralda e fármacos.
arrastadeira Remoção de fecalomas: Intervenção que consiste em remover
fezes duras impactadas no reto. A remoção pode ser feita através
de laxantes, enemas ou manualmente.
Colocação de arrastadeira: Consiste em colocar um dispositivo que
permita à pessoa acamada urinar, defecar ou efectuar a higiene
íntima no leito.
Ajuda na Manutenção da Vida Página 40
3.6.7. INTERVENÇÕES DE ENFERMAGEM RELATIVAS A ELIMINAÇÃO URINÁRIA
Intervenções relativas à Eliminação Urinária
Educação para Manter uma boa hidratação e uma adequada higiene perineal – na
a saúde mulher limpar o períneo frente para trás, para evitar a infecção urinária.
O duche é preferível ao banho de imersão.
A realização de exames laboratoriais de controlo (uroculturas) e a
medicação devem ser cumpridas como prescrito
Dieta Ingerir cerca de 1500 ml de líquidos por dia. O reforço hídrico dilui a
urina e ajuda a eliminar as bactérias da urina ao aumentar a frequência
das micções. Alimentos com vitaminas C ou citrinos acidificam a urina,
criando um ambiente que inibe o crescimento bacteriano
Roupa Evitar calças ou collants apertados e usar roupa íntima de algodão.
adequada
Cateterização É um procedimento invasivo indicado para avaliar a função renal em
vesical pessoas em situação crítica, para resolver uma retenção urinária, após
uma cirurgia à bexiga ou à uretra, para exames de diagnóstico,
tratamento e lavagem vesical, colheita de amostra de urina, necessidade
de imobilização da coluna e região pélvica, incontinência urinária ou
conforto em fim de vida.
EXERCÍCIOS DE KEGEL:
- visam tornar mais fortes os músculos pélvicos -
Identificar os músculos a contrair suspendendo a micção
Descontrair os músculos abdominais
Contrair os músculos do períneo durante 3 a 4 segundos
Relaxar o períneo durante 3 a 4 segundos
Efetuar várias séries de 10 a 15 exercícios por dia
Efetuar séries de exercícios de 5 minutos de duas a 3 vezes por dia.
Controlo de esfíncteres (criança)
A criança pode começar o controlo de esfíncteres entre os 22 e os 30 meses
O treino do controlo do esfíncter anal é anterior ao vesical
Recomendações:
Usar bacio para criança ou tampo adaptado á sanita de adulto
Evitar treino de controlo de esfíncteres em fases de stress (perdas, internamento)
Ajudar a reconhecer sinais de necessidade de evacuar
Treinos de 10 minutos na companhia de um adulto que assegura a higiene
Elogiar as tentativas bem sucedidas de evacuar e urinar
Mostrar à criança o resultado da eliminação para relacionar esforço com o efeito
Lembrar à criança o horário de tentar evacuar e urinar
Ajuda na Manutenção da Vida Página 41
GUIA DE AVALIAÇÃO DA CRIANÇA PARA INICIAR CONTROLO DE ESFÍNCTERES
Física
o Idade entre 22 e 30 meses
o Permanece seca por 2 horas (mínimo)
o Movimentos intestinais regulares e previsíveis
o Conseguir andar, sentar-se e ajudar a despir-se (controlo motor fino)
Mental
o Revelar vontade de eliminar através da expressão facial, postura e palavras
o Manifestar desejo de ir ao WC
o Ser capaz de seguir instruções simples
o Pedir roupa interior
Psicológica
o Desejar agradar aos pais
o Conseguir permanecer sentada por 5-8 minutos sem protestar
o Revelar curiosidade pelos hábitos de eliminação dos adultos
o Desconforto/desejo de mudar fraldas sujas
Pais
o Reconhecem as capacidades da criança
o Investem o tempo necessário no treino
o Ausência de conflito ou mudança familiar
3.6.8. PROBLEMAS MAIS FREQUENTES
Eliminação intestinal » obstipação
Intervenções de enfermagem
Avaliar o padrão de eliminação
Dieta (consumo de fibras)
Reforço hídrico
Treino intestinal
Exercício físico
Terapia de relaxamento
Controlo da dor
Medicação
Ajuda na Manutenção da Vida Página 42
Eliminação urinária » incontinência
Intervenções de enfermagem
Avaliar o padrão de eliminação
Reforço hídrico*
Controlo do peso
Exercícios de Kegel
Higiene perineal
Medicação
Cateterização vesical*
* se não estiver contraindicado
Ajuda na Manutenção da Vida Página 43
Resultados de Aprendizagem:
Compreender a importância do movimento/actividade para a pessoa, na satisfação de outras NHF, contribuindo
para o seu equilíbrio e bem-estar;
Identificar alterações nesta NHF e suas implicações nas diferentes dimensões do indivíduo /família;
Desenvolver competências científicas e técnicas inerentes às responsabilidades do enfermeiro na satisfação
desta NHF;
Compreender a importância dos princípios e métodos facilitadores de uma correta mecânica corporal, como
prevenção de lesões músculo-esqueléticas.
Caracteriza o padrão da NHF Mover-se e manter uma postura adequada;
Caracteriza as dimensões que influenciam a NHF;
Caracteriza a avaliação inicial à pessoa com alteração do padrão da NHF Mover-se e manter uma postura
adequada;
Identifica medidas de promoção da satisfação da NHF Mover-se e manter uma postura adequada;
Descreve o impacto da alteração desta NHF nas diferentes dimensões da pessoa.
Desenvolve estratégias para prevenir as complicações da inatividade na pessoa.
Descreve os princípios de uma correta mecânica corporal
Explicita as consequências de uma postura incorreta e quais as suas consequências a nível musculo esquelético.
Quais as consequências que a imobilidade no organismo?
A imobilidade não é só física, pode ser também psicológica, social, …
Situação de imobilidade – tem de estar presente: incapacidade de se movimentar. É alguém que
perde (temporária ou permanentemente) a capacidade de se mobilizar (p.e. um acidente de
viação)
Conceito de imobilidade: situação em que o indivíduo se encontra por ausência total ou parcial
do movimento, voluntária, involuntária e/ou prescrita.
Para que haja movimento é necessário músculos, estimulação nervosa, estrutura óssea,
integridade das estruturas articulares –sem atrito-, vontade, “estar vivo” – ter uma boa condição
cardíaca e respiratória – qualquer alteração numa destas estruturas vai alterar a mobilidade do
indivíduo.
Quando alguém é submetido a repouso/imobilidade, a sua capacidade funcional vai diminuir
drasticamente, tornando o seu nível de reserva funcional muito superior à capacidade funcional –
Ajuda na Manutenção da Vida Página 44
isto não é desejável, uma vez que a capacidade funcional deve ser sempre superior à reserva
funcional.
Causas de imobilidade involuntária:
Dor intensa que limita a mobilização (ex. atrite reumatóide) – alguém que tenha dor ao
movimentar-se, vai limitar essas mesmas situações que lhe causam dor
Diminuição da função nervosa (ex. doenças degenerativas progressivas)
Alterações estruturais (ex. escoliose, osteoporose)
Debilidade generalizada (ex. doença crónica)
Alterações psíquicas (ex. depressão grave, confusão mental)
Causas de imobilidade prescrita:
Em agumas situações clínicas a mobilidade pode prejudicar a recuperação de certas
estruturas »» o período do pós-operatório é um exemplo dessa situação, sendo sempre
prescrita a imobilidade como forma de prevenir complicações pós-operatórias.
Pós-operatório
Doenças/trauma músculo-esqueléticos
Doenças neurológicas
Doenças cardio-circulatórias
Doenças pulmonares (limitam a capacidade do trabalho voluntário, que tem o objectivo de
mobilizar ar, rico em oxigénio, permitir a remoção de CO2, e se houver um distúrbio ventilatório há
um défice de oxigénio …)
Efeitos do exercício e repouso
- Capacidade funcional: taxa metabólica máxima alcançada por um indivíduo durante o
exercício. [Todos nós temos uma capacidade funcional básica]
- Potencial fisiológico máximo: taxa metabólica máxima possível de alcançar pelo mesmo
indivíduo após um treino físico sistemático.
- Reserva funcional: diferença entre a capacidade funcional e o potencial fisiológico máximo.
Temos a capacidade física que pode ser potenciada se subtermos o organismo a um estímulo básico de
actividade física
Ajuda na Manutenção da Vida Página 45
FATORES DE RISCO PARA O DESENVOLVIMENTO DE COMPLICAÇÕES ASSOCIADAS
À IMOBILIDADE
Idade superior a 65 anos
Obesidade ou emagrecimento excessivo
Hábitos tabágicos e/ou alcoólicos
Doenças neurológicas
Gravidade da situação que condiciona a imobilidade
Cultural
Físico /
Psicológica
biológico
Imobilidade
Espiritual Social
IMOBILIDADE PSICOSSOCIAL
1. Alterações da auto-imagem
2. Alterações intelectuais, cognitivas e sensoriais
3. Problemas interpessoais e sociais
Ajuda na Manutenção da Vida Página 46
Situação externa »» situação de imobilidade sem estimulação sensorial (é preciso estimulação
para que haja um desenvolvimento normal, com relacionamento a nível social e com manutenção
das capacidades cognitivas), que leva ao extremo isolamento, levando à perda de capacidade de
relação com os outros, com consequentes alterações cognitivas…
Ajuda na Manutenção da Vida Página 47
IMOBILIDADE F I S I OL Ó G I C A
Algumas implicações físicas da imobilidade:
Úlceras de pressão
Atrofia muscular
Obstipação, fecalomas, peristaltismo diminuído, distensão abdominal
Complicações respiratórias e cardíacas associadas à atrofia muscular.
A diminuição da amplitude respiratória só é grave em duas situações:
1. Quando há um aumento da concentração de CO2
2. Quando há a necessidade de respirar de forma mais ampla/profunda
Ajuda na Manutenção da Vida Página 48
Se houver equilíbrio metabólico, os riscos não são muito elevados porque, devido à imobilização,
o consumo de O2 diminui, o metabolismo diminui, bem como a amplitude.
Um doente imóvel tem também dificuldade em manter as vias aéreas permeáveis: se este cliente
for também fumador, o risco da via aérea ficar comprometida aumenta exponencialmente, tudo
devido à extensa diminuição da permeabilidade das vias respiratórias.
o Alteração O2/CO2; diminuição da amplitude dos movimentos respiratórios.
o Respiração superficial – menor volume corrente.
o Ventilação ineficaz (menor expensão muscular).
o Mobilização ineficaz das secreções (acumulação de muco e estase pulmonar »»
ventilação ineficaz »» pneumonias de estase/atelectasias).
o Pneumonias e atelectasias (alvéolos entupidos colapsam) .
Sistema Gastrointestinal:
Sistema
Gastrointestinal
Ingestão Digestão Absorção Eliminação
Há uma alteração do fluxo devido à actividade muscular redução do progresso dos alimentos;
menor capacidade de absorção; pouco esvaziamento gástrico; alteração do apetite.
Ajuda na Manutenção da Vida Página 49
Alteração do apetite por:
Diminuição da motilidade por atrofia respiratória
Alteração/diminuição das necessidades metabólicas
A diminuição do peristaltismo leva a um atraso no trânsito intestinal, com consequente
formação de fecalomas e gases e com diminuição do apetite.
A diminuição do apetite leva a uma diminuição da ingestão de proteínas, levando a um
quadro de hipoproteinúria.
Risco de desidratação e desnutrição por diminuição da ingestão de água e alimentos »»
pode alterar a fluidez sanguínea, tornando o sangue mais viscoso e aumentando o risco
de formação de trombos e êmbolos.
Sistema Cardiovascular:
Ajuda na Manutenção da Vida Página 50
Em situação de imobilidade, deixa de haver reserva de sangue nos membros inferiores, havendo
um maior retorno venoso, chegando também ao coração mais sangue por minuto (reserva deve-
se à acção da gravidade)
As principais alterações decorrentes da imobilidade são:
Perda da função contráctil do coração
Aumento da frequência cardíaca – deve-se ao aumento do retorno venoso por diminuição
da força de gravidade sobre os membros inferiores; o retorno venoso passa a fazer-se
mais facilmente, levando a um aumento da quantidade de sangue que chega ao coração,
por minuto
Sobrecarga cardíaca
Hipotensão ortostática
Formação de trombos
A imobilização dos músculos dos MI leva a uma diminuição do retorno venoso ao coração,
levando a uma estase venosa com consequente aumento da pressão hidrostática sanguínea
dos capilares venosos. Isto leva a alterações do fluxo intersticial, com formação de edema.
Ajuda na Manutenção da Vida Página 51
SISTEMA MUSCULOESQUELETICO
Osso – há uma descalcificação óssea com consequente osteoporose, o que leva a fracturas,
deformações ósseas e dor
Músculo – diminuição da massa muscular, resultante em contracturas musculares
Articulação – limitação da amplitude articular e alteração das estruturas da cápsula articular
(as articulações necessitam de um estímulo de pressão para a produção do líquido sinovial)
Há um aumento da quantidade de cálcio no sangue, com aumento de risco de formação de cálculos
renais.
Ajuda na Manutenção da Vida Página 52
Intervenções de enfermagem:
Desenvolver acções para manutenção de uma mobilidade articular e função.
Sistema Urinário
Há retenção urinária porque os neurossensores não vão ser tão estimulados. Consequentemente
há uma maior acumulação de volume sendo maior o risco de infecção, de precipitação e de
refluxo. Se há refluxo a urina vai até aos rins havendo uma maior probabilidade de uma infecção
urinária alta.
Bexiga
Retenção urinária/globo vesical
Infeção urinária
Formação de cálculos
Rim
Hidronefrose
Cálculos renais
Infeção renal
Sistema Tegumentar
Úlceras de pressão
I N T E R V EN Ç Õ ES D O E N F E R M EI R O D E NA T U R E Z A A U T Ó N OM A
Avaliar sinais e sintomas de intolerância à actividade
a. Relato de fadiga ou fraqueza
b. Dispneia de esforço, dor torácica, diaforese, tonturas, resposta cardíaca à actividade
inadequada (aumento de 20 ppm, diminuição da frequência, ausência de retorno à
frequência em repouso 3 minutos após a suspensão da actividade, modificação do
ritmo).
c. Diminuição da pressão arterial sistólica ou aumento significativo (>20 mmHg)
Implementar medidas para favprecer o sono:
Ações dirigidas a promover o repouso e/ou conservar energia
a. Minimizar a actividade e ruído ambiental
b. Organizar os cuidados de enfermagem de forma a permitir períodos de descanso
ininterruptos
c. Limitar o nº de visitas e a duração da sua permanência
d. Auxiliar o cliente nas actividades de autocuidado
e. Deixar os objectos de uso pessoal ao seu alcance
1. Desenvolver acções para manutenção de uma mobilidade articular e função muscular
durante o período de imobilidade
Ajuda na Manutenção da Vida Página 53
a. Instruir e assistir o cliente na realização dos exercício de amplitude articular pelo
menos 3 vezes/dia (mobilizações)
b. Encorajar a participação nas suas actividades diárias para promover…
2. Avaliar queixas de limitações na amplitude de movimento.
3. Implementar medidas gerais para prevenir as contracturas:
a. Manter o alinhamento corporal adequado
b. Desenvolver acções para manter uma mobilidade articular e função muscular
4. Implementar medidas para prevenir a osteoporose
a. Mobilizações de todos os segmentos articulares
b. Levante, transferências e marcha.
Ergonomia
Ciência do trabalho: das pessoas que o realizam e da forma como o fazem das ferramentas
e equipamentos que utilizam dos locais em que trabalham; da forma como se sentem acerca
da sua vida de trabalho. A ergonomia diz mais respeito ao ajustamento do trabalho às
pessoas do que as pessoas ao trabalho.
Aplicação de informação científica associada ao ser humano na concepção de
objectos, sistemas e ambientes para a utilização humana.
Corresponde à ciência do trabalho:
Das pessoas que o realizam e da forma como é feito
Das ferramentas e equipamentos que utilizam
Dos locais em que trabalham
Da forma como se sentem acerca da sua vida de trabalho
A ergonomia diz mais respeito ao ajustamento do trabalho às pessoas do que as pessoas ao
trabalho. Centrada na concepção de sistemas de trabalhos seguros
Objetivos da Ergonomia
Utilização mais produtiva
Saúde de quem lá trabalha
Componentes da ergonomia
Anatomia básica
Antropometria
Biomecânica
Fisiológica
Psicológica
Riscos associados ao transporte e levantamento
As tarefas de manusear e erguer ocasionam 3 tipos de risco:
Lesão acidental
Ajuda na Manutenção da Vida Página 54
Excesso de esforço
Sobre utilização por acumulação
Epidemiologia dos problemas dorso lombares
A incidência e prevalência de dor dorso lombar nos enfermeiros é geralmente
maior do que no resto da população. Para além disso, estes dados subiram
drasticamente durante as última décadas
Biomecânica do movimento humano:
Biomecânica é o estudo da estrutura e função dos sistemas biológicos.
Utiliza princípios de mecânica e recorre à análise dos movimentos.
Tem a finalidade de determinar a segurança do movimento
Através do estudo da estrutura e função dos sistemas biológicos, tais como os
seres humanos, animais, plantas, órgãos e células, utilizando princípios baseados
na mecânica: centro de gravidade, linha de gravidade, alavancas,…
Adquirir um movimento eficiente do corpo humano, mais que a aprendizagem de
técnicas.
Aspetos a ter em consideração:
1. Centro da gravidade
Definido como o centro do espaço que um corpo ocupa, tal apenas será linear
com corpos que sejam uniformes. Ponto dentro de um corpo a partir do qual
existe uma força gravitacional que arrasta o corpo para o centro da Terra.
O corpo humano não tem uma forma regular nem uniforme e modifica as suas
dimensões livremente
Move-se à medida que o corpo muda de posição e pode mover-se de forma
continua
O centro de gravidade encontra-se no interior da pélvis, de modo que estar de
pé exige pouco esforço muscular. Porem, as pessoas que não conseguem
controlar a sua pélvis não conseguem permanecer de pé sem ajuda
Ausência de controlo estático da pélvis: não consegue estar de pé
Ausência de controlo dinâmico da pélvis: não consegue andar
Para nadar, o corpo deve ser capaz de deslocar a pélvis para um lado,
alterando o centro de gravidade e permitir que o membro que não suporta
Alguns movimentos e mudanças de posição e forma irão colocar o centro de
gravidade fora do corpo físico, o que pode parecer estranho mas explica (….)
Para passar da posição de sentado para pé, mover-se para o bordo do assento
coloca a pessoa
Ajuda na Manutenção da Vida Página 55
Centro de gravidade: centro do espaço que um corpo ocupa (válido para objectos uniformes).
Ponto dentro de um corpo a partir do qual existe uma força gravitacional que arrasta um corpo
para o centro da Terra.
Nas pessoas encontra-se entre as cristas ilíacas, dentro da cintura pélvica. Se um doente não
consegue controlar o centro de gravidade, não vai conseguir andar nem estar de pé.
Este centro move-se com o movimento do próprio corpo, nunca se mantém estável.Para que um
corpo se mantenha em equilíbrio durante a locomoção, o centro de gravidade alinha-se com a
base de sustentação.
Se o centro de gravidade sair da zona da cintura pélvica, mover o cliente é muito difícil, é
necessário inclina-lo para a frente para o seu centro de gravidade estar em conformidade com a
base de sustentação,facilitando o movimento.
Alavancas: quanto maior for a alavanca externa a puxar o corpo para a frente, maior será a força
que os músculos e ligamentos necessitam de produzir para manter o corpo estável nessa
posição.
Forças
Fricção
2. Estabilidade – base de sustentação
Pode ser ampliada, como mudar de posição (exemplo agachamento, ou em pé de
pernas afastadas)
Ou por meios artificias (ex. andarilho)
Quanto mais estável é a posição mais difícil é sair dessa posição
Instabilidade sem que nenhum movimento ocorra: Estar inclinado para a frente é
uma das posturas mais comuns adotadas pelas pessoas, quer de pé quer
sentadas. O centro de gravidade move-se para a frente e a linha de gravidade
passa a incidir fora da base de sustenção
Quanto maior for a alavanca externa a puxar o corpo para a frente, maior será a
força que os músculos e ligamentos necessitam de produzir para manter o corpo
estável nessa posição
Base de sustentação: A base de sustentação é fundamental para manter o equilíbrio. O centro
de gravidade e a base de sustentação têm de estar em conformidade para haver o equilíbrio do
corpo.
Pode ser ampliada:
Pelo movimento natural do corpo
Aumento da área para manutenção da estabilidade. Quanto mais estável for uma posição,
melhor é o movimento ou elevação de algo.
Ajuda na Manutenção da Vida Página 56
É necessário ampliar a base de sustentação quando a estabilidade foi perdida. Para tal objectivo
utiliza-se canadianas, andarilho, bengala, etc.
3. Instabilidade sem movimento (inclinação)
Postura muito comum, o centro de gravidade projecta-se para a frente e a linha
da gravidade passa a incidir fora da base de sustentação. O corpo não cai porque
o balanceamento é contrariado pela acção muscular do dorso. Os músculos da
coluna fazem bastante força, suportando o peso do corpo.
M E I OS A U X I L I A R ES D E M A R C H A / DI S PO S I T I V OS A U X I LI A R E S D E M A RC H A
São dispositivos que têm como finalidade auxiliar pessoas com alterações na locomoção. Essas
alterações que causam deficiência/incapacidade podem ser: temporárias, prolongadas ou
permanentes.
Habitualmente, os meios auxiliares de marcha são prescritos, os familiares compram as
canadianas mas as pessoas podem não se habituar/adaptar às canadianas.
Responsabilidades do enfermeiro: adaptação, marcha, medição, evitar complicações.
É extremamente importante a ação do enfermeiro nomeadamente na prevenção de complicações
e no ajuste dos diversos meios auxiliares de marcha à pessoa.
É importante saber se a pessoa quer utilizar o meio auxiliar de marcha, e esse uso faz sentido
para ela. A nossa opinião é importante mas a última palavra é da pessoa em questão.
Dispositivos:
Canadianas
1.1 Canadianas de antebraço (lofstrand)
Têm bandas metálicas que envolvem o antebraço e peso do corpo é
suportado no apoio de mãos.
Ajuste:
Avaliar a altura do doente menos 40,5cm;
Com a pessoa de pé as canadianas devem afastar-se lateralmente dos pés
15 a 20 cm; (dá uma maior estabilidade)
Os apoios das mãos devem ajustar-se de tal modo que os cotovelos façam
uma flexão de 15º a 30º
1.2 Canadianas axilares
Têm uma barra que fica colocada sob a axila do utente mas o seu peso é
sustentado pelas mãos nos respectivos apoios
Ajuste:
Deve haver um espaço de 6 cm entre a axila e o topo da canadiana (ter em
atenção a distância da canadiana à axilar, devido à presença de estruturas que podem ficar
danificadas/lesadas com o uso incorrecto)
Ajuda na Manutenção da Vida Página 57
1.3 Canadianas com apoio de antebraço
1.3.1 São usadas quando o peso não pode ser suportado pelas
mãos ou pulsos
Complicações de uma ajuste não adequado: alterações posturais, dor, compressão
nervosa, complicações cardiovasculares, quedas
Medidas de segurança:
Apertar todos os pinos
Aplicar novas borrachas encaixando-as fazendo pressão
Aplicar novas borrachas quando estiverem gastas
Almofadar as barras
Canadianas axilares: evitar apoio por lesão do plexo braquial
Tipos de marcha com canadianas:
Marcha a quatro pontos: todos os apoios contribuem para a marcha, um
alternadamente com o outro e não simultaneamente. Esta marcha necessita de ser
“consciencializada”, o que se torna difícil, dado que o hábito é a marcha ser um
processo automático
Marcha a três pontos: é “a mais fácil”. Um membro apoiado, e as canadianas. Vão
avançando “ao pé cochinho”
Marcha a dois pontos: avança em simultâneo um membro e uma canadiana opostas.
2 Bengalas
As bengalas são utilizadas quando não é possível fazer carga total.
São unilaterais
Constituídas por: cabo, haste e base
Podem ser:
o A um pé;
o Três pés – tripé;
o Quatro pés
A bengala deve ser ajustada ao cliente de modo que o cabo fique ao nível do
trocânter. Esta posição vai colocar o cotovelo com um ângulo de flexão adequado
(15 a 30º) quando usa a bengala. A bengala deve ser usada do lado oposto ao
membro lesado.
3 Andarilho
São usados por pessoas que não podem fazer carga total num ou nos dois
membros inferiores ou que têm pouco equilíbrio (permite dar estabilidade) –
utilizado em casos em que houve um comprometimento do estado neurológico, em AVC’s p.e.
Fornecem uma base de apoio mais ampla do que outros auxiliares de marcha,
rodeando o utilizador por 3 lados e apoiando-se no chão por quatro pontos.
Ajuda na Manutenção da Vida Página 58
4 Cadeira de rodas
É utilizada como substituto da locomoção para que as pessoas possam realizar
algumas das suas actividades de vida.
Podem ser manuais ou eléctricas
Utilizada em diversas situações (paraplégicos, tetraplégicos, entre outros)
Princípios a ter para uma correta postura na cadeira de rodas:
o A pessoa deve estar o mais possível apoiada
o O tronco deve estar o mais possível encostado ao
encosto
o O encosto, em relação ao assento deve fazer um
ângulo de mais ou menos de 90º
o Os joelhos devem estar flectidos, fazendo com a coxa
um ângulo de 90º.
Alguns princípios de segurança:
o Quando parada, a cadeira deve de estar sempre
travada.
o Quando a cadeira está parada, os pés devem ficar no
chão e não nos pedais, devido ao risco da cadeira se
“virar”
A ULA TP M O B I LIZ AÇÕ ES - E X ERCÍ CI O S DE AMPLI T U DE AR TI CULA R
Avaliação da Mobilidade
Amplitude do movimento
Força muscular
Tolerância à actividade
Marcha
Postura
Finalidade do movimento: Manter ou restaurar a função articular e muscular
Princípios Gerais das mobilizações
Conhecer a situação de saúde da pessoa
Procurar que a pessoa compreenda a necessidade e o tipo do exercício,
mantendo-se atenta e relaxada
Posicionar correctamente a pessoa para garantir uma execução correcta dos
movimentos – posição anatómica
Respeitar o grau de tolerância da pessoa ao movimento para evitar a fadiga
Executar os movimentos em cada articulação separada e bilateralmente:
Ajuda na Manutenção da Vida Página 59
Com suavidade e firmeza,
Respeitando a amplitude articular,
Respeitando o limite da dor.
Os movimentos realizam-se no plano normal dos movimentos:
Plano sagital
Plano frontal
Plano transversal
Passivo assistido
Tipo de
movimentos
Activo resistido
livre
Movimento passivo :São produzidos por uma força externa sem a ajuda da pessoa. (são
feitos por outra pessoa)
Movimento activo: São produzidos por uma força interna sem ajuda externa. (são feitos pelo
próprio)
Movimento assistido
Realizam-se com a acção da força da gravidade anulada, ou diminuída, quer por
meios mecânicos quer por quem os ajuda a executar ou os executa.
Permitem à pessoa realizar movimentos que não poderia realizar quando há um
défice de força muscular.
A assistência pode realizar-se em toda a amplitude do movimento ou só em
parte.
Movimentos resistidos:
São movimentos que se realizam contra uma resistência
Movimentos Livres
• São movimentos que se realizam sem ajuda nem resistência.
FINALIDADES DAS IMOBILIZAÇÕES:
Ensinar à pessoa o movimento a realizar
Manter a integridade articular
Manter a amplitude articular
Ajuda na Manutenção da Vida Página 60
Aumentar / Recuperar a mobilidade
Conservar a flexibilidade
Manter /aumentar o tónus muscular
Evitar aderências e contracturas
Melhorar a circulação de retorno
Contracções isométricas
• Os músculos mantêm o mesmo comprimento (exercícios musculares estáticos).
Contracções isotónicas
• Os músculos contraem-se e encurtam-se, produzindo o movimento.
Articulação Pescoço
Articulação Escapulo-umeral
Antebraço
Articulação do punho
Articulação dedos
Articulação coxo femoral e joelhos
Articulação tibio társica
A U L A TP - A L T E RN Â N C I A DE D EC Ú BI T O / P O S I C I O N A ME N T O
Consiste em colocar, ou ajudar a pessoa doente (ou não) a adotar uma posição na cama,
respeitando os princípios e proporcionando conforto.
Posicionamentos, quando?
o Sempre que a pessoa, por si só, não o consiga fazer devido: a: perturbações da
consciência (coma), mobilidade (traumatismos vertebro-medulares) ou
sensibilidade.
NOTA:
Não mudar de posição durante 8h pode ser suficiente para adquirir úlceras de pressão.
Objetivos:
o Proporcionar conforto.
o Prevenir alterações músculo-esqueléticas.
o Manter a integridade do tecido cutâneo e tecidos subjacentes.
o Alternar o campo visual de modo a permitir uma estimulação sensorial.
Princípios:
o Manter o alinhamento do tronco e subjacentes corporais.
o Distribuir o peso equitativamente pela superfície de apoio.
o Manter as estruturas articulares sem tensão.
o Assegurar a alternância de posições dos segmentos corporais.
o Permitir uma adequada estimulação motora e sensorial
Ajuda na Manutenção da Vida Página 61
Aspetos a ter em conta:
o Informar a pessoa do procedimento que vai ser realizado
o Solicitar a sua colaboração, tendo em conta a sua capacidade
o Usar movimentos suaves e firmes
o Não usar objetos suscetíveis de provocar traumatismos, dor ou desconforto
o Usar o material auxiliar do posicionamento na medida exata da sua necessidade
o O material auxiliar deve estar em perfeitas condições
o Assegurar que o material não provoque vincos ou pressões indevidas no corpo da
pessoa
o Assegurar que a pessoa mantenha o posicionamento em função do seu grau de
tolerância (bem-estar e condição da pele)
Diferentes Decúbitos
o Decúbito Dorsal
o Decúbito Semi-Dorsal (Esquerdo/Direito)
o Decúbito Lateral (Esquerdo/Direito)
o Decúbito Semi-Ventral
o Decúbito Ventral
Material Necessário Para Posicionamento
o Almofadas
o Rolos
o Suporte de pés
A U L A TP – L E V A NT E E T R A N S F E R ÊNC I A
GRAU DE DEPENDÊNCIA
Independente: Cliente realiza tarefas de forma segura, sem assistência de pessoal, sem
dispositivos auxiliares de transferência
Assistência Parcial: Cliente não necessita de mais ajuda do que estar presente, fornecer
orientação ou incentivar. O enfermeiro / cuidador pode ser necessário para suportar até 16
Kg de peso (cliente)
Dependente: Cliente requer que o enfermeiro suporte mais de 16 Kg de peso (cliente), ou
não é previsível a quantidade de assistência necessária. Neste caso, devem ser utilizados
dispositivos auxiliares de transferência.
Deve ser realizada uma avaliação antes de cada actividade se o cliente tiver um nível de capacidade de ajuda
variável devido a razões clínicas, fadiga, medicamentos, etc. Quando houver dúvida, assumir que o cliente
não pode ajudar na transferência / reposicionamento.
Fundamental para tomar decisões:
capacidade de suportar o peso (sustentar cabeça, corpo, membros inferiores),
força bilateral nos membros superiores
nível de compreensão e colaboração.
Ajuda na Manutenção da Vida Página 62
Condições susceptíveis de afectar as técnicas de transferência / reposicionamento:
História de queda – pouca confiança em mobilizar-se, menor probabilidade de participação na
mobilização.
Hipotensão postural – ao mudar de posição, o coração tem que bombear o sangue com mais força,
ao estar deitado o esforço cardíaco não é tanto enquanto que na posição vertical o coração tem que
vencer a força da gravidade, e quem passa muito tempo deitado faz com que o coração esteja
habituado a “produzir” uma força insuficiente. O sangue pode ficar acumulado nos membros
inferiores, e ao fazer levante pode ser o suficiente que não chegue sangue suficiente para ser
bombeada para o cérebro.
Tração – colocação de peso no tecido mole para “endireitar” os tecidos ósseos.
Amputação – altera a maneira de suportar o peso, equilíbrio.
Edema grave – limitar a amplitude articular, aumentar o peso das extremidades comprometendo a
capacidade de a pessoa se mobilizar.
Espasmos – alteram a configuração dos segmentos, que não ajuda/permite uma colaboração para
fazer o levante/transferência.
Instabilidade vertebral – pode impedir a mobilização normal.
Alteração das bombas cardíaca/respiratória não permite que os indivíduos tenham tolerância
(iniciar, manter ou concluir) para mobilizar.
Condições necessárias para realizar o 1º levante:
Avaliação da pessoa:
Estabilidade dos Sinais Vitais (hipotensão ortostática)
Estabilidade de valores laboratoriais (Hemoglobina, Hematócrito)
Capacidade sensorial e sensitiva (Visão, audição, sensibilidade táctil e postural)
Capacidade motora (força muscular, mobilidade / amplitude articular, equilíbrio,
coordenação motora)
Capacidade cognitiva (em termos de compreensão e de colaboração)
Motivação
Risco de Quedas (Escala de Morse)
Preparação do ambiente:
Espaço suficiente para realizar a transferência (onde circule, por exemplo, a CR)
Chão limpo e seco
Boa iluminação
Roupa e calçado adequados
Colocação de meias de contensão elástica
Esfigmomanómetro
Meios auxiliares de marcha acessíveis (bengala, pirâmide, canadianas, andarilho)
Necessidade de colaboração de outro Profissional
Ajuda na Manutenção da Vida Página 63
ALGORITMO 1:
Transferir de / para: cama / cadeira, cadeira / WC, cadeira / cadeira, carro / cadeira
Levante da cama sem ajuda
Levante da cama com ajuda de 1 profissional
Levante da cama com ajuda de 2 profissionais
Levante da cama com ajuda de dispositivo
Levante da cama, com ajuda disco giratório
Deitar-se, sem ajuda
Levante do cadeirão, com ajuda
Levante do cadeirão para caminhar com andarilho, com ajuda
Levante da cama para cadeirão, com ajuda e cinto
Para ajuda na transferência sentado, deve ter uma cadeira com os braços retrácteis ou
amovíveis. Se o cliente tiver capacidade de suportar o seu peso parcialmente, transferir na
direcção do lado com maior força.
ALGORITMO 2:
Transferência lateral de / para: cama/maca
Transferência da cama para a maca
Material auxiliar de transferência: Patslide e lençol slide
As superfícies devem estar ao mesmo nível em todas as transferências laterais do cliente.
Para cliente com úlceras de pressão em estágio 3 ou 4, devem ser tomadas medidas para
evitar forças de cisalhamento.
ALGORITMO 3:
Transferência de / para: cadeira / Maca ou Cadeira / Mesa de exame
Levante do cliente da cama, com elevador
Isto não é uma tarefa para apenas uma pessoa, não puxar o cliente para cima a partir da
cabeceira da cama. Ao puxar um cliente na cama deve estar horizontal ou em posição de
Tredelenburg (quando tolerado) tendo o auxílio da força da gravidade, com a protecção
lateral da cama para baixo. Para clientes com UP em estádio 3 ou 4, devem ser tomadas
mediadas para evitar forças de cisalhamento. A altura da cama deve ser ajustada para
segurança pessoal (altura dos cotovelos). Se o cliente pode ajudar a reposicionar-se na
cama, pedir-lhe para flectir os joelhos e fazer força empurrando com os pés apoiados da
cama ao contar até 3.
Ajuda na Manutenção da Vida Página 64
ALGORITMO 4:
Reposicionar na cama: de um lado para outro, para cima na cama
Puxar o cliente para cima, na cama
Macas e mesas de exame com altura desejável
ALGORITMO 5:
Reposicionamento na cadeira: Cadeira de rodas e Cadeirão
Reposicionamento do cliente na cadeira
Tirar o máximo partido das funções da cadeira, por exemplo, reclinar a cadeira ou utilizar o
apoio de braços para facilitar o reposicionamento.
Ajuda na Manutenção da Vida Página 65
Resultados de Aprendizagem:
Definir conceitos estruturantes;
Descrever em que consiste a capacidade para satisfazer a NHF na perspectiva do percurso dependência /
independência;
Exemplificar situações de alteração da NHF manter a temperatura face à 1) capacidade, 2) conhecimento, 3)
vontade, 4) ambiente, 5) recursos;
Enumerar condições da dimensão biofisiológica, psicológica e sociocultural da NHF manter a temperatura que
condicionem a satisfação da necessidade;
Explicar o mecanismo de regulação da Temperatura no corpo humano;
Descrever os factores que afectam a temperatura corporal;
Descrever as informações a recolher na utilização do instrumento básico de entrevista, com vista ao
planeamento de intervenções de enfermagem para satisfazer a NHF;
Caracterizar as informações obtidas através da observação que permitem caracterizar o padrão da NHF e/ou
identificar alterações com vista ao planeamento de intervenções de enfermagem para satisfazer a NHF;
Conhecer as escalas de avaliação da temperatura corporal bem como os termómetros disponíveis no mercado;
Explicar os factores que influenciam a escolha da via para a avaliação da temperatura corporal;
Conhecer os princípios a manter na avaliação da temperatura corporal;
Explicar a etiologia e manifestações da febre, hipotermia e hipertermia;
Descrever as intervenções de enfermagem específicas à pessoa com alterações / potencial alteração da
temperatura corporal;
Caracterizar a influência da não satisfação desta NHF na satisfação das outras necessidades humanas
fundamentais.
“Manter a temperatura do corpo num nível normal”
É uma necessidade humana fundamental VITAL!
Para além de ser fundamental para o conforto da pessoa
Raramente se sobrevive a uma temperatura central:
Superiora 42,2ºC ou inferior a 34ºC (Rosdahl e Kowalski, 2003:564) ou
Superior a 43º C ou inferior a 34ºC (DuBois citado por Childs, 2006:816)
A termorregulação é inata
Aumentando a produção de calor no corpo quando a temperatura cai, ou aumentando a
perda quando as condições se tornam desconfortavelmente quentes”
E geralmente eficiente… fazendo ajustamentos fisiológicos e comportamentais para
manter a temperatura central do corpo em torno dos 37ºC
Ajustamentos fisiológicos e comportamentais, mas vai depender de factores que
condicionam esses ajustamentos
Ajuda na Manutenção da Vida Página 66
Vasoconstrição, o sangue afasta-se da zona periferia tentando manter-se quente no interior.
Vasodilatação, quando se precisa de libertar calor, tentando manter maior contacto com
ambiente externo para perder calor
Mecanismos de conservação do calor
Regulação comportamental da temperatura
As pessoas influenciam a conservação ou a perda de calor através de
comportamentos que são o “fundamental das actividades protectoras da
termorregulação e são a primeira linha de defesa contra calor e frio extremo”
Vasoconstrição perférica
Mecanismos de produção do calor
Quimicamente por “termogénese sem tremores”
Fisicamente por “termogénese com tremores” – contracção rítmica dos músculos
esqueléticos
O calor é um produto do metabolismo
1. Qualquer actividade que
2. Aumente a velocidade das reacções químicas
3. Incrementa a velocidade metabólica
4. Aumenta o calor metabólico produzido
Controlo da temperatura: respostas ao frio/temperatura central diminuída ou ao
calor/temperatura central aumentada
Ajuda na Manutenção da Vida Página 67
Temperatura corporal central
É a medida do calor interior do corpo de uma pessoa representa o balanço entre o calor
produzido e o perdido.
Não existem valores consensuais entre os vários autores
Locais de medição de temperatura
Axilar – 36,4 º C a 36,7ºC*
Oral – cerca de 37ºC*
Rectal – 37,5ºC*
Timpânica – 37,7ºC*
* não existem valores consensuais entre os vários autores.
Não existe uma medida de referência para a temperatura timpânica, mas os autores dizem que
se encontra entre a temperatura oral e a rectal.
Distúrbios da regulação da temperatura
Com diminuição da temperatura corporal:
Hipotermia por exposição a elementos frios (ambiente)
o Determinada pelo ponto regulador da temperatura de cada pessoa, quando abaixo
deste ponto entra-se no estado de hipotermia
Hipotermia é uma temperatura abaixo do ponto regulador de um indivíduo, diferente
para cada um.
A hipotermia é utilizada como forma de tratamento em algumas patologias - pode
aumentar o tempo de sobrevida. Há drogas que também diminuem a temperatura.
Com aumento da temperatura corporal:
Febre - a subida da temperatura acima de 37,8ºC/38ºC quando esta elevação se deve a
alterações do ponto de regulação hipotalâmico, secundárias ao efeito de agentes
pirogénicos
Hipertermia – quando a temperatura está aumentada por dificuldades de perda de calor
(doenças provocadas pelo calor).
Febre vs. Hipertermia
Febre surge habitualmente a uma resposta a uma agressão, a um pirogénico, qualquer
coisa que faça aumentar a produção de diversas substâncias (citoquinas) que vão fazer
com que o ponto regulador de uma pessoa aumente.
Hipertermia: subida da temperatura para além do normal mas no qual não existe
mudança do ponto regulador do indivíduo. Vagas de calor, fazer exercício físico durante
o verão.
Ajuda na Manutenção da Vida Página 68
Dimensões da NHF Manter a temperatura do corpo
Biofisiológica Psicológica Sociológica Cultural-espiritual
Mecanismos fisiológicos Estado Ambiente: clima Vestuário
de produção e perda de emocional: (externo) – (conformidade
calor: controlo ansiedade temperatura, com crenças)
hipotalâmico, etc. humidade
Condição de saúde: Local (interno):
inflamação, infecção, casa, local de
outras trabalho, hospital
Idade
Actividade física Meios económicos
Nível de nutrição e para modificar
hidratação condições térmicas
Ritmos ciscadianos
(ritmos biológicos
orgânicos) (diário,
mensal)
Criança e termorregulação
A produção de calor diminui continuamente à medida que o lactente cresce
“As crianças são altamente susceptíveis à flutuação na temperatura. A temperatura
corporal (…) e aumenta em caso de exercício activo, choro ou stress emocional.
Infecções podem elevar rapidamente a temperatura em latentes e crianças mais novas
O latente e a criança pequena, durante brincadeiras mais activas ou se estiver
pesadamente vestida, provavelmente estará superaquecida.
Pessoa idosa e termorregulação
A exposição a temperaturas extremas coloca os idosos em risco de dano ou morte
“70% das vitimas do calor são pessoas acima de 60 anos de idade”
Mais sujeita a acidentes do que os adultos mais jovens
Por factores internos:
o Processo fisiológico de envelhecimento – vasoconstrição ineficaz, débito
cardíaco diminuído, redução do tecido subcutâneo e sudorese diminuída,
menos sede
o Aumento de doenças crónicas
o Maior uso de medicações
o E alterações cognitivas e emocionais
Por factores externos:
o Condições de temperatura e humidade
Percepção mais difusa do frio e o calor – pode não encontrar estimulo para iniciar
medidas protectoras ou ter dificuldades em detectar mudanças da temperatura
O mecanismo de sede torna-se menos eficaz; rim com menor capacidade para concentrar
urina (maior risco de desidratação relacionada com o calor)
Ajuda na Manutenção da Vida Página 69
A inactividade e imobilidade aumenta, a susceptibilidade para hipotermia, suprimindo aos
tremores e reduzindo a actividade muscular geradora de calor ; a imobilidade e
desnutrição implicam menor temperatura corporal
A intervenção do enfermeiro
As actividades do paciente que visam manter a sua temperatura corporal são susceptíveis
de serem modificadas por uma intervenção do enfermeiro
o Acções de complementaridade e/ou
o Acções de orientação/educação do cliente/família
A INTENÇÃO da intervenção do enfermeiro é:
o Ajudar a manter a temperatura corporal dentro dos limites considerados normais
(cliente apirético) – identificar factores de risco
o E manter as condições do ambiente no nível de conforto para o cliente
As acções do enfermeiro podem ser acções em complementaridade e/ou
acções de orientação/educação do cliente/família
Quando o cliente é uma CRIANÇA
Identificar conhecimentos e factores de risco
Orientações dos pais para prevenir:
o Criança não antecipa riscos de exposição a temperatura externa
o Adequar a roupa de acordo com o ambiente
o Calor: inclui chapéu quando sol, roupa fresca, larga e ajustável
o Frio: camadas de roupa, usar protecções adicionais para a cabeça (gorro,
luvas), remover roupa molhada
o Evitar exposição temperaturas extremas
o Capacitar os pais para avaliar a temperatura da criança
Quando acontece sobreaquecimento na criança
Não administrar antipiréticos
Oferecer líquidos para beber
Usar medidas de arrefecimento:
o Remover fonte de calor
o Local fresco e arejado mas sem corrente de ar
o Aliviar a roupa (facilitar a perdas por irradiação e convecção)
o Aplicar toalha molhada – água tépida (40ºC)
o Expor pele ao ar (facilita a perdas por evaporação)
o Não usar gelo nem agua muito fria
o Dar banho tépido
o Secar bem a pele
o Vestir roupa ligeira
Ajuda na Manutenção da Vida Página 70
Quando o cliente é uma PESSOA IDOSA
Identificar factores de risco
Identificar conhecimentos da pessoa idosa
Orientação da pessoa idosa/família – prevenir sobreaquecimento ou perdas de calor
excessiva
o Sinais precoces de hipotermia e de sobreaquecimento
o As dificuldades da pessoa idosa para detectar mudanças de temperatura
o Estar atento à temperatura externa e evitar exposição a ambiente com
temperaturas extremas
o Manter a temperatura ambiente entre 20º a 25ºC
o Verificar e alertar para perdas de sensibilidade (extremidades)
o Aquecer/arrefecer o ambiente doméstico em função do ambiente externo
o Adequar o vestuário de acordo com o ambiente (dentro de casa, fora de casa):
chapéu/ gorro (mesmo em casa), roupa fresca, larga, clara e ajustável/ usar
mais roupa, quente em camadas e roupa interior justa
o Face ao frio, remover roupa molhada
o Alimentar-se regularmente, fazer refeições pequenas, frequentes e quentes
com líquidos quentes
o Manter-se hidratado e no calor, se fizer exercício físico, precisa beber mais
líquidos (8 a 10 copos por dia)
o Face ao calor excessivo, tomar duche com água fresca
Quando dependente de cuidados de terceiros, importa:
Manter ambiente em temperatura confortável e sem correntes de ar
Adequar a quantidade de vestuário e roupa de cama – atenção a quantidade de roupa
no leito
Atenção às perdas hídricas por ambiente sobreaquecido - reforçar a hidratação
particularmente - orientar/supervisionar ou fornecer líquidos;
Destapar o mínimo durante o banho no leito e secar rapidamente e tapar para evitar
exposição (irradiação);
Atenção às perdas de calor corporal associadas a: administração de fluidos frios
(soros), às perdas de sangue, sudação intensa, taquipneia, imobilidade.
Avaliação do impacto da intervenção
A temperatura corporal e a sua variação
Ausência de sinais de hipotermia ou hipertermia
Sensação de conforto por parte do cliente
A demonstração de conhecimento sobre as medidas a adoptar para (se) proteger do frio/
calor
Ajuda na Manutenção da Vida Página 71
Resultados de Aprendizagem:
Caracteriza as situações de alteração da NHF face à 1) capacidade, 2) conhecimento, 3) vontade, 4) aos hábitos
pessoais e sociais, 5) preferências e gostos pessoais, 6) recursos, 7) influências socioculturais, ao longo do ciclo
vital;
Enumera as condições da dimensão biopsicológica da NHF Vestir/Despir que: 1) aumentam a frequência da
satisfação da necessidade; 2) comprometem a capacidade de satisfazer a necessidade; 3) restringem a
capacidade de satisfazer a necessidade;
Relaciona a influência da cultura, da moda e dos meios de comunicação social na selecção de roupas ao longo
do ciclo vital;
Relaciona a selecção de roupa com os impactos na saúde, daí decorrentes;
Descreve os critérios na escolha da roupa do recém-nascido quanto às características dos tecidos;
Enumera as características do vestuário, do RN, em relação aos critérios de segurança;
Descreve as características da roupa da grávida (nomeadamente “roupa interior”, cinta, sutiã de amamentação);
Descreve as características do vestuário de pessoas com alterações da capacidade para se vestir/despir;
Caracteriza a influência do vestuário e do calçado na saúde;
Descreve as Intervenções de Enfermagem que permitem ajudar a satisfazer a NHF, ao longo do ciclo vital;
Relaciona a influência da não satisfação desta NHF com a satisfação das outras necessidades humanas
fundamentais.
CONCEITOS:
Autocuidado vestir-se ou despir-se: Atividade executada pelo próprio com características
específicas: tratar do que é necessário para se manter (…) e lidar com as necessidades
individuais básicas e íntimas e as actividades de vida diária. (CIPE, versão 1.0)
Vestir: ação de trocar de roupa com as características específicas: escolher e ir buscar a roupa,
vestir, abotoar e apertar (…) tanto na parte superior como inferior do corpo (…), usar sapatos.
Despir: ação de trocar de roupa com as características específicas: retirar as roupas (…) tanto na
parte superior como inferior do corpo (…); dobrar, pendurar e arrumar as roupas na gaveta ou
armário.
Ajuda na Manutenção da Vida Página 72
A ROUPA DA GRÁVIDA - CRITÉRIOS NA ESCOLHA:
No início da gravidez pode continuar a usar a roupa habitual (até aos 3 meses pode
continuar a utilizar a própria roupa, a partir dessa altura sentem-se “apertadas” sendo
necessária roupa adaptada);
Escolher roupa confortável e solta;
Optar por peças de transição – que se vão ajustando ao longo da gravidez;
O uso de meias de contensão (próprias para grávidas) promove o retorno venoso (as
meias de contensão devem ser colocadas, pela manhã, antes de se levantar da cama);
O uso de soutiens, cintos apertados, calças elásticas, meias até ao joelho e todo o tipo de
roupa apertada deve ser evitado;
A utilização de roupa muito apertada na região perineal, favorece o aparecimento de
vaginite e eritema devido ao calor e à circulação venosa deficiente dos membros
inferiores, predispõe ao aparecimento de varizes.
O CALÇADO DA GRÁVIDA - CRITÉRIOS NA ESCOLHA:
Sapatos confortáveis, com boa base para proporcionar estabilidade
Os saltos alteram o centro de gravidade e aumenta o risco de desconforto/dor
dorsolombar
Se existir edema dos membros inferiores o sapato não deve estar apertado porque
prejudica a circulação de retorno.
SOUTIENS DE AMAMENTAÇÃO - CRITÉRIOS NA ESCOLHA:
Devem ter apoio até à axila para apoiar a mama
De algodão
Com abertura sobre os mamilos para facilitar a amamentação
A “alça” deve ser larga para aumentar a superfície de contacto e (re)distribuir o peso da
mama por uma maior área.
A ROUPA DO BEBÉ- CRITÉRIOS NA ESCOLHA:
Fibras naturais, sem pêlos
Ajustada ao comprimento e peso do RN
Permita a liberdade de movimentos
Roupa com bons acabamentos, com molas de pressão almofadadas ou velcro
Camisolas interiores e casacos que cruzem à frente
Roupa que garanta segurança
o Sem acessórios ou adornos que possam “soltar-se” (laços, cordões, botões, bonecos, …)
o Sem elásticos que apertem (p.e. meias, botas,…)
“Babygrows” com abertura à frente e/ou entre os membros inferiores para facilitar a troca
de fralda
As etiquetas podem incomodar e até macerar a pele (por fricção) devem ser cortadas;
As luvas podem ser apropriadas no inverso por causa da temperatura ambiente e para
proteger a cara do bebé das suas próprias unhas.
Ajuda na Manutenção da Vida Página 73
Adequada à temperatura ambiente e às características do sistema termorregulador do RN
(os bebés são muito sensíveis às variações de temperatura, especialmente ao excesso de
calor, por isso não devem ser agasalhados em demasia)
Nas saúdas do exterior utilizar gorro/chapéu para proteger a cabeça e minimizar a perda
de calor, devido ao tiver ou caso esteja sol e calor para proteger de queimaduras solares
e resguardar os olhos.
A ROUPA DO BEBÉ- CUIDADOS NA HIGIENE E MANUTENÇÃO:
As roupas novas devem ser lavadas antes de usar (sensibilidade da pele);
Lavar a roupa separadamente
Utilizar água quente e detergente suave
Um segundo enxaguamento (só com água) remove vestígios dos agentes de limpeza
potencialmente irritantes;
Secar a roupa ao sol (de preferência)
Guardar a roupa em armários fechados;
Não colocar em locais com elevada humidade.
A ROUPA DAS CRIANÇAS- CRITÉRIOS NA ESCOLHA:
Optar por fibras naturais, sobretudo na roupa interior;
Ajustada á etapa de desenvolvimento
Optar por peças que sejam fáceis de colocar e retirar para aumentar a autonomia da
criança
Nas crianças que começam o “controlo dos esfíncteres” optar por calças com cintura de
elástico ajustável ou calças de fato de treino, para que a acriança não demore muito
tempo e haja “perda acidental” de urina.
A ROUPA DA CRIANÇA- CRITÉRIOS DE SEGURANÇA:
Evitar ténis com atacadores – prevenir as quedas;
Evitar acessórios ou peças de roupa que tenham objectos pequenos – prevenir asfixia
Evitar o uso de cachecol em crianças mais pequenas;
As camisolas com capuz com fio para ajustar podem ser perigosas, sobretudo se o fio for
comprido e a criança conseguir apertá-lo em redor do pescoço.
A ROUPA DOS ADOLESCENTES- CRITÉRIOS NA ESCOLHA:
A roupa é vista como uma forma de afirmar pessoal, de afirmar a identidade, estilo de
moda, e um modo de integração;
É importante que se proporcione alguma liberdade de escolha, sempre com supervisão
A roupa tem um papel importante na afirmação social do adolescente
Promove a identidade e pertença a determinada cultura juvenil
Evitar o uso de saltos altos pela interferência na biomecânica e aumento da probabilidade
de lesões musculoesqueléticas precoces
Ajuda na Manutenção da Vida Página 74
A ROUPA DO ADULTO- CRITÉRIOS NA ESCOLHA:
A roupa mantem um papel importante na afirmação social do adulto
Há alterações da satisfação associada às transições de saúde/doença.
Alterações na satisfação da NHF
Função da mão prejudicada
- Botões grandes
- Velcro ou fechos nos locais dos botões e/ou atilhos
Alterações na articulação do ombro
- Roupa aberta à frente
- Tecidos com elasticidade (lã ou malha)
Dificuldade em flectir o tronco / atingir os pés
- Vestir-se sentado
- Ajuda técnica (calha) para calçar meias
- Atacadores de elástico
- Calçadeira de cabo longo
Compromisso na mobilidade do membro superior
- Vestir lado afectado em primeiro lugar
- Usar roupas soltas
-Tamanhos maiores
Diminuição da acuidade visual
- Manter etiquetas no interior para identificar o avesso
- Guarda-roupa organizado por código de cores
- Iluminação suficiente
Diminuição da sensibilidade
- Meias brancas, de algodão, sem costuras e sem elásticos fortes
Fadiga ou intolerância ao esforço
- Vestir peças por partes, em vez de uma peça única e pesada
- Fazer pausas entre peças
Dificuldade na marcha
- Solas antiderrapantes
- Sapatos fechados / calçado terapêutico
Alterações cognitivas
- Roupas folgadas
- Peças únicas
- Fecho ou velcro atrás ou entre os membros inferiores
Ajuda na Manutenção da Vida Página 75
Interações com as outras NHF
Respirar normalmente Alterações respiratórias associadas ao vestuário apertado
Beber e comer adequadamente Défice nutricional por medo de aumentar de peso e a
roupa ficar apertada
Eliminar Incontinência funcional – por dificuldades em manipular as
diferentes peças de roupa
Mover-se e a manter uma postura Alterações posturais e de marcha associada a vestuário
adequada apertado e calçado inadequado
Dormir e descansar Alteração associada a roupa desconfortável
Dificuldades em dormir por inadequação da roupa à
temperatura ambiente
Manter a temperatura do corpo, Hipotermia – pouco vestuário, em ambientes frios;
ajustando a roupa e modificando Sobreaquecimento por excesso de roupa vestida
o ambiente
Manter o corpo limpo, com boa Compromisso da integridade cutânea associado a
aparência, vestuário alergénico, vestuário apertado, largo
Evitar os Perigos no Ambiente e Risco de queda, lesão, traumatismos associados a roupa
Evitar Magoar muito comprida, roupa que não permite mobilidade em
segurança
Comunicar com os outros Alteração da comunicação associado ao uso de pijama
expressando emoções, 24h/24h
necessidades (…)
Agir/praticar de acordo com as Desrespeito pelo vestuário associado a crenças/religião
suas crenças
Sentido de realização e divertir-se Ausência de ocupação/recreação associada à inexistência
ou participar em várias formas de de vestuário adequado
recreação
Aprender, descobrir ou satisfazer Défice de conhecimentos associado ao uso de vestuário
a curiosidade que poderá provocar alterações no estado de saúde (p.e.
meias apertadas, calçado desadequado)
Ajuda na Manutenção da Vida Página 76
Entre os clientes e os profissionais existe uma grande diversidade de crenças. Há clientes que
podem recusar uma actividade terapêutica devido a uma crença religiosa (como a transfusão de
sangue por parte de testemunhas de Jeová)
Ajudar a pessoa, no sentido, e vendo o exemplo de os hindus se sentirem mais “protegidos”
quando “perto” dos deuses em que acreditam, e algo que se pode fazer que em nada pode ser
“perigoso” poderia-se colar uma imagem de um desses deuses aos pés da cama.
O enfermeiro, contudo, pode se sentir desconfortável com alguns pedidos por parte dos clientes,
por não partilharem a mesma religião ou não ser crente.
Ou agimos de acordo com as nossas crenças ou não vivemos bem, ficamos “doentes, ansiosos,
desesperados.
Praticar a sua religião e agir segunda as suas crenças é uma necessidade para todo o indivíduo
(…) fazer gestos, atos conformes à sua noção pessoal de bem-estar, de mal e de justiça, e a
persecução de uma ideologia(…)
Esta NHF é tão fundamental quanto as outras:
“A enfermeira deve ter presente o inelutável desejo humano por comida, abrigo, roupa; por amor
e aprovação; por um sentido de utilidade e dependência mútua nas relações sociais.”
[há algumas culturas em que há uma grande fusão entre religião e espiritualidade, sendo quase que “obrigatório” ter uma
religião. É necessário reconhecer uma dimensão espiritual em mim e no outro]
<
A pessoa
O homem é um ser capaz de interpretar o mundo que o rodeia, interagindo com o meio
ambiente, influenciando e sendo influenciado, com o desejo e direito a desenvolver o seu
potencial humano (atributo de um ser espiritual – queremos ser sempre melhores) de modo a
poder progredir e contribuir para o progresso da sociedade.
CRENÇAS
Convições pessoais do indivíduo segundo a sua visão da verdade
» Traduzem-se em atitude com as características específicas de:
Convicções
Opiniões
Fé
Ajuda na Manutenção da Vida Página 77
Estas convicções pessoais vão determinar o comportamento. (nós tendemos a ser congruentes, e de
acordo com aquilo que acreditamos e defendemos, vamos ter comportamentos coincidentes e que
respeitem tais crenças)
Cultural – convicção e disposição pessoal para reter e abandonar acções tendo em conta
os valores da sua própria cultura.
Religiosa – convicção e disposição pessoal para reter e abandonar acções tendo em conta
a opinião e princípios religiosos, fé religiosa, que impregna, integra e transcende a
natureza biológica e psicossocial de cada um.
Espiritual - convicção e disposição pessoa para reter e abandonar acções tendo em conta
os princípios de vida que, impregnam, integram e transcendem a natureza social e
psicossocial para cada um.
ESPIRITUALIDADE
… a busca humana por auto-realização (transcendência)
“como essência do ser, a espiritualidade manifesta-se na relação consigo próprio, com os
outros, com a natureza e ser divino ou força de vida”
“a essência do ser e o que nos motiva e guia para viver uma existência com sentido”
“ a tendência ou propensão para atribui significado através do sentido de relação com
dimensões que transcendem o self …”
É a essência da nossa humanidade. É a parte da pessoa que procura a cura, o sentido e
groundedness no meio do sofrimento e da doença.
A interacção da pessoa consigo, os outros, o ambiente e o ser supremo
Atributos da espiritualidade
Fé (crença em algo superior ao próprio)
Relação (consigo, os outros, a natureza ou Deus)
o Dimensão vertical (relação com deus ou entidade superior)
o Dimensão horizontal (relação consigo, com os outros ou com a natureza)
Integração – unificação de mente, corpo e espírito
Processo único e dinâmico influenciado por factores culturais e de desenvolvimento
Ajuda na Manutenção da Vida Página 78
- Necessidades espirituais
Significado (propósito)
Amor
Esperança
Perdão
Confiança
Fatores influenciam a expressão da NHF:
A idade e estádio de desenvolvimento
Situações de transição (para além da transições de desenvolvimento, tais como as de
saúde/doença, situacionais
Dimensões da NHF PRASC
Biofisiológica Psicológica Sociológica Cultural/espiritual
Fadiga Autoconceito Liberdade Crenças
Imobilidade Ansiedade Contexto social
Estilo de coping
Ligação entre a NHF PRASC e outras:
Vestir-se e despir-se: interdições ou obrigações de expor/cobrir o corpo
Comer e beber: restrições religiosas/outras
Estar limpo: práticas interditas ou valorizadas
Aprender: valores culturais que restringem acesso
Comunicar: condicionamento de contactos (p.e. homens e mulheres que não se misturam)
Evitar perigos: comportamentos dirigidos à saúde
Desenvolvimento da NHF ao longo da vida
A expressão a NHF PRASC é individual
O idoso: vive habitualmente períodos de transição associados a perda (…) do papel profissional,
de pares por doença ou morte, perdas associadas ao envelhecimento e portanto confronta-se
com o questionamento de sentido para a sua vida e o confronto com a própria mortalidade.
[todos sabemos que somos ser finitos, e os idosos tem muito essa consciência das perdas e de que há um
fim, e que ele está “próximo”. Esta aproximação da morte leva a que façam muito frequentemente um
balanço de vida. Contam muito as histórias de modo a relembrar o passado, pois sabem que só resta
relembrar porque não vão ter outra vida como esta. Apesar de fazer planos tem noção que o tempo não é
uma coisa que pode ser tida em vista como muito longínqua.]
As crianças: não têm recursos para falar sobre esta necessidade, mas desde novos que procuram
sentido (quando perguntam o porquê?).Vão tomando consciência das suas crenças com o seu
desenvolvimento.
Ajuda na Manutenção da Vida Página 79
O que se conhece sobre a pessoa?
Observar, escutar, perguntar
Crenças e implicações nos cuidados
Que crenças? Onde encontra habitualmente forças para enfrentar?
Que importância ou prioridade dá às suas crenças?
Que práticas e hábitos de vida decorrem das suas crenças?
Que implicações para os cuidados de saúde decorrem das suas crenças?
Há limitações? Há exigências?
* situação de saúde e implicações nas crenças e práticas”
Em que medida a situação de … (doença/acidente/crise … transição) veio afetar os seus
hábitos/práticas e crenças?
*vontade/necessidade de ajuda”
O que deseja fazer?
- Como é que a pessoa vê a doença de acordo com as suas crenças
- Como é que a situação actual vai interferir com a prática das suas crenças
Que atitudes para intervir? (as atitudes moldam comportamentos)
Respeito (≠ concordância) [Dificilmente conseguimos assumir um comportamento de ajuda se não
demonstrarmos uma atitude de respeito]
Conexão com a pessoa: estar presente, mostrar interesse pela pessoa, revelar empatia
Que intervenções e como?
Facilitar a expressão pessoal e a busca de sentido: (intervenções mais subtis e mais difíceis
de implementar – intervenções em que o enfermeiro se dispõe a ajudar a encontrar sentido
ao que está a acontecer (p.e. como quando a pessoa pergunta à enfermeira “porque a mim?”)
o Escutar – as pessoas por vezes só querem que um outro (linha horizontal) o escute,
e sentir-se respeitada
o Falar só o “necessário”
o Manter ligação “ao possível” (esperança)
Disponibilizar e mobilizar recursos (mobilizar um dietista para um cliente que tem uma dieta
vegetaria; contactar com um sacerdote a pedido de um cliente)
Reduzir obstáculos à manifestação de crenças e práticas pessoais (p.e. tem a visita de um
sacerdote, mas num meio de uma enfermaria com diversos doentes a pessoa fica “desconfortável” e
como tal podemos avaliar a possibilidade de transferir para uma cadeira de rodas, com um fim de dar
a privacidade à pessoa)
o Manter supridas outras necessidades
o Ajudar a realizar/adaptar uma prática desejada
Ajuda na Manutenção da Vida Página 80
Você também pode gostar
- Saúde à flor da pele: Cuidados, segredos e conselhos de uma das mais conhecidas dermatologistas do paísNo EverandSaúde à flor da pele: Cuidados, segredos e conselhos de uma das mais conhecidas dermatologistas do paísAinda não há avaliações
- Aula Ferida - Curativos PDFDocumento52 páginasAula Ferida - Curativos PDFjdeny100% (6)
- (Português) Dark Ages Vampire Storytellers Companion PDFDocumento90 páginas(Português) Dark Ages Vampire Storytellers Companion PDFFernando Luiz100% (3)
- Técnicas de CurativoDocumento7 páginasTécnicas de Curativogleici2011100% (4)
- Apontamentos de Anatomia e Fisiologia Humana 2020 - COMPLETADocumento575 páginasApontamentos de Anatomia e Fisiologia Humana 2020 - COMPLETABeatriz SantosAinda não há avaliações
- Toque Terapêutico: massagem terapêutica facial rejuvenescedoraNo EverandToque Terapêutico: massagem terapêutica facial rejuvenescedoraAinda não há avaliações
- Feridas - Curativos e Lpp-1-1Documento62 páginasFeridas - Curativos e Lpp-1-1Joyce BaptistaAinda não há avaliações
- 6 Aula Feridas e CurativosDocumento41 páginas6 Aula Feridas e CurativosLeoTron25Ainda não há avaliações
- Técnicas para projeção astral conscienteDocumento36 páginasTécnicas para projeção astral conscienteAntonio SergioAinda não há avaliações
- Feridas e coberturas: anatomia, cicatrização e tratamentoDocumento95 páginasFeridas e coberturas: anatomia, cicatrização e tratamentoStefanny PollyaniAinda não há avaliações
- Exame neurológico: escala de Glasgow e reflexos do tronco encefálicoDocumento15 páginasExame neurológico: escala de Glasgow e reflexos do tronco encefálicoHugoAinda não há avaliações
- Ossos do crânio e da faceDocumento112 páginasOssos do crânio e da faceBeatriz SantosAinda não há avaliações
- Feridas, Cicatrização e CurativosDocumento5 páginasFeridas, Cicatrização e CurativosRafael CarvalhoAinda não há avaliações
- A beleza que te consome: o que você precisa saber sobre as doenças relacionadas ao implante mamário de siliconeNo EverandA beleza que te consome: o que você precisa saber sobre as doenças relacionadas ao implante mamário de siliconeAinda não há avaliações
- Lesões Por Pressão e Cuidados de Enfermagem paraDocumento58 páginasLesões Por Pressão e Cuidados de Enfermagem paraMaria MarieAinda não há avaliações
- Estágio Básico - Práticas em Análise Do ComportamentoDocumento9 páginasEstágio Básico - Práticas em Análise Do ComportamentoGiulliana Fernandes0% (1)
- AULA - Curativos e FeridasDocumento38 páginasAULA - Curativos e FeridasEvelyn Alves100% (3)
- Tratamento de FeridasDocumento22 páginasTratamento de FeridasJosé Bruno João PomboAinda não há avaliações
- Apostila de Feridas e CurativosDocumento30 páginasApostila de Feridas e CurativosMadalena Pereira Cazuza100% (5)
- Primeiros socorros crianças acidentesDocumento30 páginasPrimeiros socorros crianças acidentesHenrique Paulo P Ferreira100% (3)
- Aula de FeridasDocumento91 páginasAula de FeridasleolinafranklinAinda não há avaliações
- Feridas e CurativosDocumento53 páginasFeridas e CurativosShirley Educação ContinuadaAinda não há avaliações
- Assistência de Enfermagem Ao Grande QueimadoDocumento38 páginasAssistência de Enfermagem Ao Grande QueimadodeboracrpAinda não há avaliações
- Aula - Feridas e Curativos SEMIOLOGIA II 23 PDFDocumento80 páginasAula - Feridas e Curativos SEMIOLOGIA II 23 PDFGabriel NogueiraAinda não há avaliações
- Prevenção de LPP: Identificação e Implementação de EstratégiasDocumento73 páginasPrevenção de LPP: Identificação e Implementação de EstratégiasValéria FerrariAinda não há avaliações
- CURATIVOSDocumento135 páginasCURATIVOSRobert CollinsAinda não há avaliações
- Dermatologia Na Atenção BásicaDocumento65 páginasDermatologia Na Atenção BásicaJeovanna Framento100% (1)
- FeridasDocumento51 páginasFeridasAna100% (12)
- UP e fatores de riscoDocumento39 páginasUP e fatores de riscoRúbia FernandesAinda não há avaliações
- Ulceras de PressaoDocumento87 páginasUlceras de PressaoJoao PedroAinda não há avaliações
- Úlcera por pressão: causas, sinais e tratamentoDocumento3 páginasÚlcera por pressão: causas, sinais e tratamentoKelson PontesAinda não há avaliações
- 1234 Perebas 2 EsbolçoDocumento15 páginas1234 Perebas 2 EsbolçoEmmanuel Hoffman MacielAinda não há avaliações
- Úlceras de pressão - Definição, causas, prevenção e classificaçãoDocumento10 páginasÚlceras de pressão - Definição, causas, prevenção e classificaçãoHugo Vieira da SilvaAinda não há avaliações
- 8 Boas Práticas Com A Pele No Ambiente HospitalarDocumento37 páginas8 Boas Práticas Com A Pele No Ambiente HospitalartatianagomespereiraAinda não há avaliações
- Úlceras de PressãoDocumento23 páginasÚlceras de Pressãovalcleia alvesAinda não há avaliações
- Atualização Curativos e Úlcera de DecúbitoDocumento73 páginasAtualização Curativos e Úlcera de DecúbitoDr. Brunno RosiqueAinda não há avaliações
- Prevenção e Tratamento de FeridasDocumento80 páginasPrevenção e Tratamento de FeridasGiulian Fagundes PaixãoAinda não há avaliações
- UlcerasDocumento7 páginasUlcerasMamudo SadamoAinda não há avaliações
- Resumo de CurativosDocumento13 páginasResumo de CurativosYayá CarvalhoAinda não há avaliações
- Iepam Clinica Medica Sistema TegumentarDocumento31 páginasIepam Clinica Medica Sistema TegumentarTiago DiasAinda não há avaliações
- Resumo FeridasDocumento9 páginasResumo FeridasemilianaalvitesAinda não há avaliações
- Prevenção e cuidados com feridas em serviços de saúdeDocumento33 páginasPrevenção e cuidados com feridas em serviços de saúdeIsaacBiologoAinda não há avaliações
- Emanuelle LandiDocumento33 páginasEmanuelle LandiIsaacBiologoAinda não há avaliações
- Trabalho Centro Cirurgico - ProntoDocumento17 páginasTrabalho Centro Cirurgico - ProntoVera MariaAinda não há avaliações
- Cuidados com feridas crônicasDocumento23 páginasCuidados com feridas crônicasJacinta MotaAinda não há avaliações
- Tratamento de feridas e interdisciplinaridadeDocumento163 páginasTratamento de feridas e interdisciplinaridadeYul Brynner Gonçalves LimaAinda não há avaliações
- Ferida Trabalho ZenaDocumento17 páginasFerida Trabalho ZenaFrancisco Rosario JaimeAinda não há avaliações
- FERIDASDocumento11 páginasFERIDASElynere Augusto da SilvaAinda não há avaliações
- UPP Aula 5.pptx FundamentosDocumento15 páginasUPP Aula 5.pptx FundamentosbrunaAinda não há avaliações
- TC LesaopressaoDocumento21 páginasTC LesaopressaoSara KreboldAinda não há avaliações
- Aula 3 - Cuidados Com A PeleDocumento106 páginasAula 3 - Cuidados Com A PeleSophia PreviliatoAinda não há avaliações
- Feridas: classificação, tratamento e avaliaçãoDocumento90 páginasFeridas: classificação, tratamento e avaliaçãoLilian Gomes santosAinda não há avaliações
- Abordagens terapêuticas nas cicatrizes hipertróficasDocumento13 páginasAbordagens terapêuticas nas cicatrizes hipertróficasrveigasAinda não há avaliações
- Trabalho de SemiologiaDocumento21 páginasTrabalho de Semiologiamonica_enfermagem1Ainda não há avaliações
- Aula Termoterapia e CurativoDocumento39 páginasAula Termoterapia e CurativoJoão Vitor SantosAinda não há avaliações
- Curso de Feridas Enf - CamilaDocumento223 páginasCurso de Feridas Enf - CamilaDersk ShulzAinda não há avaliações
- PressaoDocumento20 páginasPressaoLaura LoboAinda não há avaliações
- Classificação Das FeridasDocumento3 páginasClassificação Das FeridasEdwardAinda não há avaliações
- Apresentação - CicatrizaçãoDocumento31 páginasApresentação - CicatrizaçãoArlindo AlmadaAinda não há avaliações
- FeridasDocumento82 páginasFeridasJoana SantosAinda não há avaliações
- Aulalcera 20231023095201 231108 073250Documento62 páginasAulalcera 20231023095201 231108 073250leticialimadesouza99Ainda não há avaliações
- Aula Feridasecurativos 230216231115 3d36b908Documento89 páginasAula Feridasecurativos 230216231115 3d36b908Juliana CarolinyAinda não há avaliações
- Feridas X CurativosDocumento2 páginasFeridas X CurativosMichele Carolyne FotógrafasAinda não há avaliações
- Feridas: avaliação e tratamentoDocumento107 páginasFeridas: avaliação e tratamentoAdriana ScherAinda não há avaliações
- Anotacoes 2017.pdf-PeqDocumento36 páginasAnotacoes 2017.pdf-PeqBeatriz SantosAinda não há avaliações
- AMV - Apontamentos Ana Guerreiro de AlmeidaDocumento336 páginasAMV - Apontamentos Ana Guerreiro de AlmeidaBeatriz SantosAinda não há avaliações
- Apontamentos HEE - EpistDocumento42 páginasApontamentos HEE - EpistBeatriz SantosAinda não há avaliações
- InvestigaçãoDocumento137 páginasInvestigaçãoBeatriz SantosAinda não há avaliações
- Farm Acolo GiaDocumento66 páginasFarm Acolo GiaBeatriz SantosAinda não há avaliações
- Ética e Deontologia CLE 16 20Documento118 páginasÉtica e Deontologia CLE 16 20Beatriz SantosAinda não há avaliações
- Essencial de Patologia - NovoDocumento68 páginasEssencial de Patologia - NovoBeatriz SantosAinda não há avaliações
- Notas de Estágio - NovoDocumento76 páginasNotas de Estágio - NovoBeatriz SantosAinda não há avaliações
- Semiologia e PatologiaDocumento415 páginasSemiologia e PatologiaBeatriz SantosAinda não há avaliações
- Percurso costeiro de 3km entre Adraga e MaçãsDocumento2 páginasPercurso costeiro de 3km entre Adraga e MaçãsCerâmica Oficinas MonteDaLuaAinda não há avaliações
- Queijo Minas Artesanal Do Serro - Ana Carolina Chaves (Embrapa)Documento17 páginasQueijo Minas Artesanal Do Serro - Ana Carolina Chaves (Embrapa)Fórum Permanente de Desenvolvimento Estratégico do Estado do RJAinda não há avaliações
- Embriologia Aula 05 OdontogeneseDocumento44 páginasEmbriologia Aula 05 OdontogeneseMarta Maria Vieira de AraujoAinda não há avaliações
- Retenção placentária em vacasDocumento7 páginasRetenção placentária em vacasPRISCILLA DAYANNE CHAGAS SOUZAAinda não há avaliações
- Modelo - Protocolo.tecnico - HM LEVnewDocumento30 páginasModelo - Protocolo.tecnico - HM LEVnewIsabel BerardinelliAinda não há avaliações
- Produção e uso da amilase na indústria alimentíciaDocumento24 páginasProdução e uso da amilase na indústria alimentíciaLarissa SousaAinda não há avaliações
- Drogas adrenérgicas e antiadrenérgicasDocumento32 páginasDrogas adrenérgicas e antiadrenérgicasNícolas NunesAinda não há avaliações
- Atividade de Língua PortuguesaaaaDocumento5 páginasAtividade de Língua PortuguesaaaapaulinhaAinda não há avaliações
- Composição e parâmetros de farinhas de subprodutosDocumento8 páginasComposição e parâmetros de farinhas de subprodutosAgnelli Holanda OliveiraAinda não há avaliações
- Preenchimento Com Ácido Hialurônico Na Face, Possíveis Complicações e ManejosDocumento21 páginasPreenchimento Com Ácido Hialurônico Na Face, Possíveis Complicações e ManejosRonaldo BastosAinda não há avaliações
- Aula Prática Especial Renal EDocumento96 páginasAula Prática Especial Renal EMarkinhos PerónAinda não há avaliações
- 100 Questoes FCC Carlos ZambeliDocumento46 páginas100 Questoes FCC Carlos ZambeliPlano ObraAinda não há avaliações
- Árvores de CalçadasDocumento9 páginasÁrvores de CalçadasGuilherme Luís EstanislauAinda não há avaliações
- Interpretacao de Texto Peixe para o Bem Do Cerebro 3º Ano Do Ensino Medio WordDocumento2 páginasInterpretacao de Texto Peixe para o Bem Do Cerebro 3º Ano Do Ensino Medio WordVera OliveiraAinda não há avaliações
- Diatermia por Ondas CurtasDocumento55 páginasDiatermia por Ondas CurtasANA VICTORIA MAIAAinda não há avaliações
- Sd. de OllierDocumento2 páginasSd. de OllierRenatha FonsecaAinda não há avaliações
- Protese Total ArtigoDocumento5 páginasProtese Total ArtigoOdaleia RochaAinda não há avaliações
- Resumo Guyton (Cap. 54)Documento4 páginasResumo Guyton (Cap. 54)Vinicius VieiraAinda não há avaliações
- Projeto de viabilidade econômica em bovinocultura leiteira com vacas F1Documento23 páginasProjeto de viabilidade econômica em bovinocultura leiteira com vacas F1Isabela AvilaAinda não há avaliações
- Hemostasiaecoagulao 20220930085950Documento92 páginasHemostasiaecoagulao 20220930085950Vitoria CristinaAinda não há avaliações
- Madeiramento para coberturasDocumento13 páginasMadeiramento para coberturasWagner FariasAinda não há avaliações
- Classificação de GraosDocumento4 páginasClassificação de GraosMaxuel FerreiraAinda não há avaliações
- Lista de Exercicios Linkage e CrossingDocumento6 páginasLista de Exercicios Linkage e CrossingThiago Massao Oda100% (1)
- Aula Genética Mendeliana (Monoibridismo, Diibridismo e Poliibridismo) 1Documento13 páginasAula Genética Mendeliana (Monoibridismo, Diibridismo e Poliibridismo) 1gilbert vieira71% (7)
- Problematizando a categoria da transexualidadeDocumento24 páginasProblematizando a categoria da transexualidadeGabriela GomesAinda não há avaliações
- Disturbios de AprendizagemDocumento31 páginasDisturbios de AprendizagemkarinamayrinkAinda não há avaliações