Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiopatología Respiratoria
Enviado por
Jennyfer Lizeth Condor Gutierrez0 notas0% acharam este documento útil (0 voto)
67 visualizações33 páginasEste documento describe la anatomía y fisiología del sistema respiratorio. Explica la división de las vías respiratorias, la estructura de la pared pulmonar, los vasos pulmonares y las malformaciones pulmonares. También describe los parámetros que evalúan la función ventilatoria como los volúmenes pulmonares, la resistencia aérea y la elastancia pulmonar.
Descrição original:
Título original
FISIOPATOLOGÍA RESPIRATORIA
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PPTX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoEste documento describe la anatomía y fisiología del sistema respiratorio. Explica la división de las vías respiratorias, la estructura de la pared pulmonar, los vasos pulmonares y las malformaciones pulmonares. También describe los parámetros que evalúan la función ventilatoria como los volúmenes pulmonares, la resistencia aérea y la elastancia pulmonar.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
67 visualizações33 páginasFisiopatología Respiratoria
Enviado por
Jennyfer Lizeth Condor GutierrezEste documento describe la anatomía y fisiología del sistema respiratorio. Explica la división de las vías respiratorias, la estructura de la pared pulmonar, los vasos pulmonares y las malformaciones pulmonares. También describe los parámetros que evalúan la función ventilatoria como los volúmenes pulmonares, la resistencia aérea y la elastancia pulmonar.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
Você está na página 1de 33
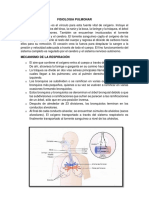
FISIOPATOLOGA RESPIRATORIA
DR. ALFONSO MATOS MADUEO
RECUERDO ANATMICO
DIVISIN DE LA VA AEREA:
- Tracto respiratorio superior.
- Tracto respiratorio inferior:
Zona de Conduccin (espacio muerto):
Trquea, bronquios, bronquios lobares,
bronquios segmentarios, bronquiolos,
bronquiolos lobulillares, bronquiolos
terminales.
Zona de Transicin: La constituyen los
bronquiolos respiratorios en cuyas paredes
aparecen algunos alveolos.
Zona Respiratoria propiamente dicha:
Conductos y sacos alveolares y alveolos.
ESTRUCTURA NTIMA DE LAS VAS
RESPIRATORIAS INFERIORES:
Trquea y bronquios: Tienen estructuras
histolgicas anlogas, pero su disposicin vara
desde la trquea hasta los bronquios ms perifricos.
La pared consta de tres componentes principales:
mucosa, submucosa y fibrocartlago.
Bronquiolos: A partir de los bronquiolos
respiratorios, el epitelio es cuboideo, y estos
bronquiolos no poseen clulas caliciformes. Los
bronquiolos no tienen cartlago ni glndulas mucosas
y poseen unas clulas denominadas de Clara, de
forma columnar baja y que hacen prominencia en la
luz bronquiolar.
Estas clulas producen el componente fluido del
moco bronquial y el llamado surfactante bronquiolar
(puede encontrarse una pequea cantidad en los
grandes bronquios).
Alveolos: La pared alveolar se compone de: lquido
de revestimiento epitelial, epitelio alveolar,
membrana basal alveolar, intersticio, membrana
basal capilar y endotelio capilar.
El epitelio alveolar es escamoso, y est formado por
varios tipos de clulas. La mayora son los
neumocitos tipo I ( 9 5 % ) , y entre stos se
encuentran los neumocitos tipo II o granulosos, que
son clulas cuboideas.
Se cree que los neumocitos tipo I no son capaces de
reproducirse. Los de tipo II son clulas secretoras,
cuya misin principal es la produccin de surfactante
(que impide el colapso alveolar en la espiracin).
Estas capas (epitelio alveolar, endotelio vascular, las
membranas bsales, intersticio y el lquido de
revestimiento) constituyen la membrana de
intercambio, de una delgadez extraordinaria.
VASOS PULMONARES:
El pulmn recibe sangre no oxigenada de las arterias
pulmonares y oxigenada de la circulacin bronquial. Las arterias
bronquiales proceden de la aorta y de las intercostales e irrigan
la trquea inferior y los bronquios hasta los bronquiolos
respiratorios.
La arteria pulmonar se divide debajo del cayado artico en dos
ramas, derecha e izquierda, que acompaan a los bronquios y
se ramifican de
modo similar hasta los bronquiolos terminales, y a partir de
aqu las arterias se distribuyen para irrigar el lecho capilar
alveolar.
El dimetro de las arterias pulmonares es similar al de los
bronquios acompaantes.
La sangre oxigenada de los capilares se recoge por las vnulas
pulmonares, que confluyen entre s, transcurriendo entre los
lobulillos y lbulos pulmonares, formando las cuatro venas
pulmonares (dos derechas y dos izquierdas) que desembocan
en la aurcula izquierda.
Las venas bronquiales drenan directamente en las pulmonares
(es unacausa normal de cortocircuito arteriovenoso).
Las arterias pulmonares y sus ramas son mucho ms
Agenesia. Es la ausencia completa de un
pulmn o de ambos (no existe parnquima,
bronquios ni vasos).
Aplasia. Consiste en la existencia de un
bronquio rudimentario que termina en fondo
de saco (no hay vasos ni parnquima).
Hipoplasia. Existe un bronquio
completamente formado, aunque de tamao
reducido, que termina en una estructura
parenquimatosa no funcionante. Vasos
hipoplsicos.
Quistes broncgenos. Resultan de la
ramificacin anormal del rbol
traqueobronquial durante su desarrollo.
Secuestro broncopulmonar. Consiste en la
presencia de una masa de tejido pulmonar
separada del parnquima sano, sin
comunicacin con la va area.
MALFORMACIONES PULMONARES:
MALFORMACIONES
PULMONARES:
Agenesia. Es la ausencia completa de un
pulmn o de ambos (no existe parnquima,
bronquios ni vasos).
Aplasia. Consiste en la existencia de un
bronquio rudimentario que termina en fondo
de saco (no hay vasos ni parnquima).
Hipoplasia. Existe un bronquio
completamente formado, aunque de tamao
reducido, que termina en una estructura
parenquimatosa no funcionante. Vasos
hipoplsicos.
Quistes broncgenos. Resultan de la
ramificacin anormal del rbol
traqueobronquial durante su desarrollo.
Secuestro broncopulmonar. Consiste en la
presencia de una masa de tejido pulmonar
separada del parnquima sano, sin
comunicacin con la va area.
MALFORMACIONES PULMONARES:
Fstulas traqueoesofgicas: Se exponen en
la Seccin de Pediatra. En la mayora, el segmento
proximal del esfago termina en saco ciego y el
distal se comunica con la trquea
MALFORMACIONES DE LA PARED
TORCICA:
Costilla cervical. Es la causa ms frecuente de compresin
del estrecho torcico superior (Este espacio est situado
entre la primera costilla y
los escalenos anterior y medio.
Pectus excavatum (trax en embudo). Depresin de la
porcin inferior del esternn y cartlagos adyacentes.
Pectus carinatum (trax en quilla). Su incidencia es diez
veces menor que el anterior.
Esternn bfido. Se produce por un fallo en la fusin de las
bandas esternales.
Sndrome de Poland. Ausencia congnita del
msculo pectoral mayor asociada a sindactilia
homolateral.
VENTILACIN PULMONAR:
Fisiologa
Los pulmones son unas estructuras elsticas, puesto que
contienen componentes fibrilares que le confieren
resistencia a la expansin de volumen. Por ello, en
condiciones normales, el pulmn contiene aire (en su
interior) gracias a la existencia de una presin positiva en
su interior, en el espacio areo, y una presin negativa
externa, en el espacio pleural.
Se denomina presin transpulmonar (PTP) a la diferencia
resultante de la presin interna menos la presin externa
mencionadas. La relacin entre la presin de distensin y
el volumen de aire contenido en los pulmones se suele
representar mediante una curva de presin-volumen
(Figura 7.I). Como ms adelante se comenta, se denomina
compliance o distensibilidad al cambio de volumen en
relacin con el cambio de presin.
FISIOLOGA Y FISIOPATOLOGA:
La pared torcica es tambin una estructura elstica, que
una presin de distensin positiva expande la pared, y que
una presin de distensin negativa la comprime, pudiendo
representarse este hecho en una curva similar (Figura 7.II).
En circunstancias normales, los pulmones se ajustan a la
pared torcica, de modo que las fuerzas y presiones que
actan sobre estas estructuras estn interrelacionadas.
Existe un nivel de volumen pulmonar en el que la
tendencia de los pulmones a contraerse y la tendencia
opuesta de la pared torcica a expandirse son iguales,
denominndose capacidad funcional residual (CFR), que
es, por as decirlo, la posicin de reposo del aparato
respiratorio (Figura 7.III).
Simplificando, durante la inspiracin, la fuerza muscular vence la tendencia a la retraccin del pulmn y la caja torcica,
pero a medida que los pulmones se llenan de aire, como si de un resorte se tratara, esta fuerza elstica es mayor, por lo
que llega un punto en que se guala a la fuerza muscular, no pudiendo incorporar ms volumen al espacio areo. Esa es la
capacidad pulmonar total (CPT).
La espiracin desde la CPT hasta la CFR es, pues, un proceso pasivo inducido por esa fuerza elstica que hace volver al
pulmn a su posicin de reposo. Para seguir expulsando aire hasta un volumen inferior a la CFR, es necesaria la contraccin
de los msculos espiratorios, pero tambin aparece una fuerza elstica que tiende a expandir los pulmones (y, por tanto, a
evitar su colapso) y la caja torcica, fuerza que es mayor a medida que se aleja de la CFR (como un resorte), hasta que llega
un punto en que guala la fuerza muscular, no pudiendo vaciar ms contenido areo (volumen residual, VR).
Resistencia area (raw, del ingls airway resistance), se rige por las leyes de la fluidodinmica. Segn la ecuacin de
Poiseuille, el principal determinante es el radio de la seccin transversal del conducto. El 50 % de esta resistencia
corresponde a las vas areas superiores. El resto se divide entre el 8 0 % que generan la trquea y las ocho primeras
generaciones bronquiales, y el 20 % que origina la va area distal. Estas resistencias se determinan mediante oscilometra.
Resistencia elstica, de la que ya se ha hablado, por la oposicin a la deformidad inspiratoria que ofrecen las estructuras
elsticas del pulmn y la pared torcica. Se expresa como el incremento de volumen en relacin al incremento de presin.
Ese cociente volumen/presin se denomina distensibilidad, o compliance, es decir, que a menor distensibilidad mayor
resistencia a la entrada de aire. Caractersticamente, la distensibilidad disminuye en los procesos intersticiales con
formacin de tejido fibroso y aumenta en los que se produce destruccin del tejido elstico, como es el enfisema. La
elastancia representa la fuerza de retroceso elstico del pulmn.
PARMETROS QUE EVALUAN LA FUNCIN
VENTILATORIA:
Volmenes Pulmonares estticos
Miden el volumen de gas que contiene el pulmn en
distintas posiciones de la caja torcica (Figura 8).
Se habla de cuatro volmenes: volumen residual (VR),
volumen corriente (VC), volumen de reserva espiratorio
(VRE), volumen de reserva inspiratorio (VRI), y cuatro
capacidades, que son suma de los anteriores: capacidad
pulmonar total (CPT), capacidad vital (CV), capacidad
inspiratoria (Cl) y capacidad funcional residual (CFR)
La CPT es el volumen de gas que contienen los pulmones
en la posicin de mxima inspiracin (aproximadamente
5.800 ml). La CV es el volumen de gas espirado mximo
tras una inspiracin mxima (aproximadamente 4.600 ml).
El VR es el volumen que contienen los pulmones despus
de una espiracin mxima (aproximadamente 1.200 ml).
El VC es el volumen que moviliza un individuo respirando
en reposo (aproximadamente 500 ml). El VRE es el
volumen que se puede espirar despus de una espiracin
normal (aproximadamente 1.100 ml). El VRI es el volumen
que se puede inspirar despus de una inspiracin normal
(aproximadamente 3.000 mi). La Cl es el volumen mximo
inspirado (aproximadamente 3.500 mi). Como ya se
coment, la CFR es el volumen de gas que contienen los
pulmones despus de una espiracin normal
(aproximadamente 2.300 mi). Algunos volmenes
pulmonares estticos se pueden calcular mediante
espirometra, pero para medir el VR, y por tanto, la CFR, y
la CPT se hace necesario emplear la pletismografa
corporal (ms precisa) o la tcnica de dilucin de helio.
Adems de los mencionados volmenes pulmonares
estticos, en un ciclo respiratorio normal conviene
recordar estos cuatro conceptos:
Espacio muerto anatmico: consta de unos 150 ml de
aire contenidos en la parte de la va area que no
participa en el intercambio gaseoso, es decir, de la
nariz a los bronquiolos terminales.
Espacio muerto alveolar: es el aire contenido en
alveolos no perfundidos, que no intervienen por tanto
en el intercambio de gases. En personas sanas es
despreciable, pues todos los alveolos son funcionales,
pero aumenta en ciertas enfermedades como el TEP,
enfermedades intersticiales, etctera.
Espacio muerto fisiolgico: es la suma de los dos
anteriores.
Ventilacin alveolar: es el volumen que participa en el
intercambio gaseoso por unidad de tiempo.
PARMETROS QUE EVALUAN LA FUNCIN VENTILATORIA:
Volmenes Pulmonares dinmicos
Introducen en su definicin el factor tiempo, por lo que se estudian adems flujos (volumen/tiempo). Para su medida, se
utiliza el espirmetro.
El individuo llena de aire sus pulmones hasta la CPT y luego realiza una espiracin forzada durante un mnimo de 6
segundos. Los volmenes pulmonares dinmicos principales son:
La capacidad vital forzada (CVF), que representa el volumen total que el paciente espira mediante una espiracin forzada
mxima.
El volumen de gas espirado en el primer segundo de la espiracin forzada (VEF, , FEV,).
El flujo de aire en la parte media de la espiracin, es decir, entre el 25 % y el 75 % de la CVF (FEF2 5 % 7 5 % o MMEF,
velocidad mxima del flujo mesoespiratorio), se mide en litros/s.
El FEF2 5 % es la medida ms sensible de la obstruccin precoz de las vas respiratorias, sobre todo, de las de pequeo
calibre, por lo que suele ser la primera alteracin detectada en fumadores. Otra prueba para detectar obstruccin
precozmente es la determinacin del volumen de cierre pulmonar mediante el lavado de N2.
La relacin VEF/CVF, que se conoce como ndice de Tiffeneau (valor patolgico menor de 0,7).
Los valores de volmenes estticos y dinmicos que
se han mencionado son los normales para un
individuo sano y joven, pero deben ajustarse segn
edad, sexo y talla de la persona. Se considera
normal si el valor encontrado de cualquiera de los
parmetros se encuentra entre el 80 y el 120 % del
esperado para el paciente, segn sus datos
antropomtricos.
Este flujo espiratorio mximo es mayor cuando los pulmones estn llenos de aire que cuando estn vacos, pues si el
volumen pulmonar es menor, la retraccin elstica, que tiende a mantener abierta la va area, se hace menor, siendo ms
fcil que se colapse. Esto explica por qu los pacientes afectados de un trastorno obstructivo tienen una CVF menor que la
CV, debido al colapso precoz de la va area en la espiracin forzada en el punto de igual presin que impide al aire salir y
provoca atrapamiento areo. El flujo de aire espirado se puede representar en relacin al volumen pulmonar, obteniendo
as la denominada curva flujo-volumen (Figura 10 y Figura 11).
PATRONES DE FUNCIN ANORMAL:
Alteraciones Obstructivas
Se caracterizan por una dificultad para el vaciamiento pulmonar, aunque la entrada del aire sea normal o casi normal, que
se traduce en una disminucin en la velocidad del flujo espiratorio para cualquier volumen pulmonar y un aumento del
volumen residual. Inicialmente disminuye el FEF % y se altera la fase final de la curva flujo-volumen espiratoria, que tiende
a hacerse cncava por la reduccin en el flujo de salida de aire. A medida que avanza la enfermedad, se observan
disminucin progresiva del FEF 2 5 % 7 5 % , del ndice de Tiffeneau, aumento del VR con CPT normal o aumentada, as
como aumento de la relacin VR/CPT y descenso de la CV por aumentar el VR. Se acepta que, en adultos, un descenso del
ndice de Tiffeneau por debajo de 0,7 define el trastorno obstructivo.
Obstruccin de la va area superior.
La forma de la curva flujo-volumen es el mtodo ms sensible para detectar una obstruccin de la va area superior
(Figura 13). Se describen tres patrones: la obstruccin fija, que afecta por igual a la rama inspiratoria y a la espiratoria, la
obstruccin variable intratorcica, que afecta fundamentalmente a la rama espiratoria, y la obstruccin variable
extratorcica, que reduce los flujos inspratenos.
Alteraciones Restrictivas
Se caracterizan por dificultad para el llenado de aire pulmonar, que origina una disminucin en los volmenes pulmonares,
especialmente la CPT y la CV. El diagnstico de alteracin restrictiva se establece en presencia de una CPT < 80 %
del valor terico. Segn dnde se localice la restriccin al llenado, se clasifican en parenquimatosas (en los pulmones) y
extraparenquimatosas (en la pared torcica o el sistema neuromuscular). Estas ltimas, a su vez, se dividen en dos grupos:
unas en las que predomina la restriccin durante la inspiracin, y otras en las que se afectan tanto la inspiracin como la
espiracin (Figura 14).
REGULACIN NERVIOSA DE LA RESPIRACIN:
Existen dos sistemas de control, uno voluntario y otro involuntario.
El sistema voluntario se localiza en las neuronas de la corteza cerebral y es responsable de la capacidad de estimular o
inhibir el impulso respiratorio de forma consciente.
El control automtico o involuntario se ubica principalmente en un centro bulbar, que es el ms importante por ser origen
de los estmulos inspiratorios regulares, que se ve influenciado por diversos factores que estimulan dicho impulso.
As, el incremento de la PaC02 , el descenso de la Pa02 , el descenso del pH y el aumento de temperatura del lquido
cefalorraqudeo son estimulantes de la ventilacin, siendo la hipercapnia el ms importante de todos ellos en condiciones
normales. Esto se debe a que el principal estimulante directo del centro bulbar es el ion H + , que se forma in situ en el LCR
por formarse cido carbnico ( H 2C03 ) de la unin C0 2 + H20 , que se disocia en anin bicarbonato ( HC0 3 ) y H+ . Este
ltimo atraviesa mal la barrera hematoenceflica, por lo que los cambios en el pH sanguneo no afectan tanto al impulso
ventilatorio como a los cambios bruscos en la PaC02 , que s difunde fcilmente.
Pero en pacientes con retencin crnica de C02 ,
como en la EPOC, el principal estmulo pasa a ser la
hipoxemia, pues el centro bulbar en uno o dos das
se "acostumbra" a trabajar con elevadas
concentraciones de C02 y se hace "insensible" a su
incremento, dado que el ajuste renal en respuesta al
aumento de PaC02 tiende a la retencin de HCO3,
que pasa al LCR, se une al H+ y baja su
concentracin. Por ello, no se deben emplear altas
fracciones inspiratorias de 02 ( Fi 02 ) en estos
pacientes, para no inhibir el estmulo derivado de la
hipoxemia, que pasa a ser el ms importante.
CIRCULACIN PULMONAR:
El sistema vascular pulmonar est formado por una red de vasos diferentes de los de la circulacin sistmica. Las paredes
arteriales y arteriolares son mucho ms finas, y en consecuencia, la resistencia que oponen al flujo sanguneo es mucho
menor, por lo que las presiones medidas en territorio pulmonar son mucho ms bajas que sus equivalentes en la
circulacin sistmica. As, la presin media de la arteria pulmonar ronda los 15 mmHg, frente a los 90-100 mmHg que
existen en la aorta. Por ello, en condiciones de normalidad, la masa muscular del ventrculo derecho es mucho menor que
la del ventrculo izquierdo, pues debe vencer una menor resistencia al flujo.
Otra diferencia capital es la respuesta a la hipoxemia. En las arterias sistmicas, si la sangre lleva un contenido bajo de
oxgeno, se produce vasodilatacin para aumentar en lo posible el aporte de oxgeno a los tejidos.
Por el contrario, las arterias pulmonares responden a la hipoxia alveolar con una vasoconstriccin, que impide perfundir
unidades alveolares mal ventiladas. Con esto se logra mantener el equilibrio ventilacin/perfusin.
Este reflejo de vasoconstriccin hipxica pulmonar es un eficaz mecanismo para compensar la alteracin sobre la Pa02 que
producen las enfermedades pulmonares, pero si se mantiene, provoca cambios proliferativos en la pared arterial que
causan hipertensin pulmonar irreversible.
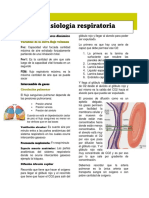
INTERCAMBIO GASEOSO:
Recuerdo Fisiolgico
Para que el aparato respiratorio realice de forma adecuada su funcin (el intercambio de gases en el alveolo), es necesaria
la integridad de los tres mecanismos que intervienen en dicho proceso, es decir, la ventilacin adecuada de los espacios
areos, la difusin de los gases a travs de la membrana alveolocapilar, y la adecuada perfusin de las unidades alveolares
de intercambio.
Ventilacin: Del volumen de aire que se moviliza en la respiracin normal, no todo interviene en el intercambio de
gases (bsicamente, captacin de 0 2 y eliminacin de CO2 ) . Se denomina ventilacin total o volumen minuto al
volumen total de aire movilizado en un minuto, es decir, el volumen corriente (500 ml) por el nmero de respiraciones
en un minuto (frecuencia respiratoria en reposo: 12-16 por minuto). Como ya se ha comentado, hay una parte de aire
(150 ml) que slo alcanza la va area (espacio muerto anatmico) y, por tanto, no llega al lugar de intercambio
gaseoso (alveolos). As, la ventilacin alveolar resulta de multiplicar (volumen corriente - volumen del espacio muerto):
350 ml por la frecuencia respiratoria. Ese es el volumen real de aire que interviene en el intercambio gaseoso en un
minuto.
El parmetro fundamental para determinar el estado de la ventilacin en un individuo es la presin parcial de C02 en
sangre arterial (PaC02 ). Adems, ya se coment que la PaC02 es el principal mecanismo de regulacin a nivel bulbar
de la ventilacin. La PaC02 se puede estimar con la siguiente frmula:
PaCO, = 0,8 x VCO2 / VA
Donde VC02 representa la cantidad total de C 0 2 que se produce por minuto, resultado del metabolismo celular, y VA
es la ventilacin alveolar por minuto, siendo 0,863 la constante de proporcionalidad. Fcilmente se deduce de esta
frmula que si disminuye la ventilacin alveolar, aumenta la PaC02.
Difusin: La membrana alveolocapilar debe permitir el intercambio
de los gases C02 y 0 2 , que d i funden por gradiente de presiones
parciales desde la sangre al alveolo (oxgeno) y viceversa (dixido
de carbono). Conviene recordar que la capacidad de difusin del C
0 2 es unas 20 veces mayor que la del O , por lo que, en general, en
la insuficiencia respiratoria, la disminucin de la Pa02 suele
preceder al aumento de PaCO2 .
Adecuacin ventilacin/perfusin: La adecuada relacin entre la ventilacin y la perfusin de las unidades alveolares de
intercambio es necesaria para asegurar un correcto intercambio de gases. Es decir, que los alveolos bien ventilados deben
estar, adems, bien perfundidos para que dicha ventilacin sea til.
Esta concordancia entre ventilacin/perfusin (V/Q) determina la presin parcial de 0 2 y C 0 2 en la sangre que abandona
cada unidad alveolocapilar, y puede verse alterada, de modo que los dos extremos se comportan de la siguiente manera
(Figura 1 7):
Você também pode gostar
- Ventilacion PulmonarDocumento46 páginasVentilacion PulmonarEdwin HernándezAinda não há avaliações
- Ilovepdf MergedDocumento232 páginasIlovepdf MergedDaniela PerdomoAinda não há avaliações
- Bases Morfológicas de La Función RespiratoriaDocumento3 páginasBases Morfológicas de La Función RespiratoriaFiorella GAinda não há avaliações
- Introduccion Pato RespiratoriaDocumento76 páginasIntroduccion Pato RespiratoriakarenAinda não há avaliações
- Presentacion Cisuras y LobulosDocumento135 páginasPresentacion Cisuras y LobulosDarío ParraAinda não há avaliações
- Resumen de Clinica Respiratorio PatologiasDocumento169 páginasResumen de Clinica Respiratorio Patologiasadryp14Ainda não há avaliações
- Glosario RespiratorioDocumento5 páginasGlosario RespiratorioCamilo André Pérez RiquelmeAinda não há avaliações
- Sistema Respiratorio Dinamica y MecanicaDocumento17 páginasSistema Respiratorio Dinamica y MecanicaDaniela Prieto CifuentesAinda não há avaliações
- Fisiología RespiratorioDocumento16 páginasFisiología RespiratorioRosario gerstnerAinda não há avaliações
- Fisiologia RespiratoriaDocumento27 páginasFisiologia RespiratoriaLaura MoralesAinda não há avaliações
- Parcial Respi - FisioDocumento13 páginasParcial Respi - FisioGriAinda não há avaliações
- Volumenes Respiratorios PDFDocumento11 páginasVolumenes Respiratorios PDFAbrahan HaufAinda não há avaliações
- 023respiratorio (2020)Documento20 páginas023respiratorio (2020)Bonitas de MariaAinda não há avaliações
- Ventilacion PulmonarDocumento46 páginasVentilacion PulmonarMaria Isabel CalleAinda não há avaliações
- Anatomía y Fisiología RespiDocumento6 páginasAnatomía y Fisiología RespiJuan ContrerasAinda não há avaliações
- Anatomía RespiratoriaDocumento3 páginasAnatomía RespiratoriaErika RodriguezRodriguezAinda não há avaliações
- Unidad 6 Sistema RespiratorioDocumento24 páginasUnidad 6 Sistema RespiratorioMicaela ArnaoAinda não há avaliações
- Resumen Introducción A La Estructura y Mecánica PulmonarDocumento10 páginasResumen Introducción A La Estructura y Mecánica PulmonarAlessandro VilchezAinda não há avaliações
- Documento 1.3 - Anatomía Del Aparato Respiratorio 2Documento8 páginasDocumento 1.3 - Anatomía Del Aparato Respiratorio 2Mark EcheverríaAinda não há avaliações
- 1 DiapositivaDocumento9 páginas1 DiapositivaJaqueline SuarezAinda não há avaliações
- 14. TEMA 31. FISIOPATOLOGжA DE LA VENTILACIрNDocumento6 páginas14. TEMA 31. FISIOPATOLOGжA DE LA VENTILACIрNPablo GarciaAinda não há avaliações
- Examen OralDocumento10 páginasExamen OralFlor Guadalupe Acosta SuarezAinda não há avaliações
- Pleura, Mediastinos y Espacios Del PulmónDocumento14 páginasPleura, Mediastinos y Espacios Del PulmónJorge Luis EscalanteAinda não há avaliações
- 1 - Sistema RespiratorioDocumento40 páginas1 - Sistema RespiratorioBárbara ValdésAinda não há avaliações
- Sindrome de Insuficiencia Respiratoria Aguda.Documento10 páginasSindrome de Insuficiencia Respiratoria Aguda.Samanta MozAinda não há avaliações
- Trabajos de AnatomiaDocumento15 páginasTrabajos de AnatomiaDavid PercaAinda não há avaliações
- Fisiologia PulmonarDocumento5 páginasFisiologia PulmonarSAHARA JEAN100% (1)
- Membrana Alveolo CapilarDocumento11 páginasMembrana Alveolo CapilarRenzo Ramos ChoqueAinda não há avaliações
- Cancer de PulmonDocumento14 páginasCancer de PulmonJAIDIS BOLIVARAinda não há avaliações
- Fisiología PulmonarDocumento54 páginasFisiología PulmonarestsalmarcoAinda não há avaliações
- Trabajo de Ciencias Carajo-1Documento12 páginasTrabajo de Ciencias Carajo-1Gon FreecssAinda não há avaliações
- Modulo V Neumotorax A Tension DIPLOMADODocumento83 páginasModulo V Neumotorax A Tension DIPLOMADOadel tito alonso espinozaAinda não há avaliações
- Respiratorio IntroduccionDocumento59 páginasRespiratorio IntroduccionKaty Rojas HerreraAinda não há avaliações
- Trabajo de Ciencias CarajoDocumento12 páginasTrabajo de Ciencias CarajoGon FreecssAinda não há avaliações
- Fisiopatologia Respi 263296 Downloadable 2703605Documento23 páginasFisiopatologia Respi 263296 Downloadable 2703605anaAinda não há avaliações
- Sistema RespiratorioDocumento7 páginasSistema RespiratorioMaria Danitza Salguero FigueroaAinda não há avaliações
- Ventilacion PulmonarDocumento46 páginasVentilacion PulmonarNaxog4merAinda não há avaliações
- Fisiología RespiratoriaDocumento20 páginasFisiología RespiratoriaAvril VillalbaAinda não há avaliações
- Insuficiencia Respiratoria AgudaDocumento14 páginasInsuficiencia Respiratoria AgudaAlexander RodriguezAinda não há avaliações
- Anatomía y Fisiologia PulmonarDocumento6 páginasAnatomía y Fisiologia PulmonarErika RodriguezRodriguezAinda não há avaliações
- Repaso. Fisiologia RespiratoriaDocumento36 páginasRepaso. Fisiologia Respiratoriamarisel ruizAinda não há avaliações
- Fisiologia Respiratoria IDocumento143 páginasFisiologia Respiratoria ILaura ZabiskyFloresta0% (1)
- MODELO - DE - PRESENTACION - DE - UN - TRABAJO - PRACTICO UntrefDocumento6 páginasMODELO - DE - PRESENTACION - DE - UN - TRABAJO - PRACTICO Untrefjessica veronAinda não há avaliações
- Sistema RespiratorioDocumento19 páginasSistema RespiratorioJose Silvestre Serna MedinaAinda não há avaliações
- Pulmones 6Documento4 páginasPulmones 6alex cAinda não há avaliações
- Respiracion en La AlturaDocumento43 páginasRespiracion en La AlturaRobert Berrocal QuispeAinda não há avaliações
- Anatomia PulmonarDocumento19 páginasAnatomia PulmonarIron ManAinda não há avaliações
- Ventilación Pulmonar-4Documento5 páginasVentilación Pulmonar-4Mireya Martinez GriegoAinda não há avaliações
- RESPIRATORIO I y CARDIACO FISIOLOGIADocumento31 páginasRESPIRATORIO I y CARDIACO FISIOLOGIAJuu MoranAinda não há avaliações
- Anatomia RadiologicaDocumento97 páginasAnatomia RadiologicaRonny Americo Requejo Cayetano100% (1)
- Respiratorio CompletoDocumento55 páginasRespiratorio CompletoMaria Paz CUELLOAinda não há avaliações
- Sistema RespiratorioDocumento36 páginasSistema RespiratoriogusenriqueizaguirreAinda não há avaliações
- Generalidades Del Sistema RespiratorioDocumento10 páginasGeneralidades Del Sistema RespiratorioMartina BergerAinda não há avaliações
- Fisiología RespiratoriaDocumento27 páginasFisiología Respiratoriamariana100% (1)
- Estructura y Funcion Del Sistema RespiratorioDocumento13 páginasEstructura y Funcion Del Sistema RespiratorioMadeline R. GomezAinda não há avaliações
- Gases SanguineosDocumento96 páginasGases SanguineosAngel PuentesAinda não há avaliações
- Los músculos: Anatomía clínica de las extremidades (Bicolor)No EverandLos músculos: Anatomía clínica de las extremidades (Bicolor)Nota: 2 de 5 estrelas2/5 (1)
- HematosisDocumento13 páginasHematosisElizabeth Colque ZabalaAinda não há avaliações
- La Respiración en Los Animales PDFDocumento7 páginasLa Respiración en Los Animales PDFMonhika Kar R100% (1)
- Cartilla #3 C. Naturales 7o, Trabajo en Casa. WordDocumento16 páginasCartilla #3 C. Naturales 7o, Trabajo en Casa. WordVanesa ParadaAinda não há avaliações
- Armonización CorporalDocumento5 páginasArmonización CorporalKrmen MolinaAinda não há avaliações
- Investigacion Ciencias NaturalesDocumento12 páginasInvestigacion Ciencias NaturalesAhaAinda não há avaliações
- Aque Tipo de Organismo Pertenece La RanaDocumento2 páginasAque Tipo de Organismo Pertenece La RanaZapata Alvarez ToñitoAinda não há avaliações
- Libro Aspectos Clínico Fisiológicos Del Aparato Respiratorio BovinoDocumento130 páginasLibro Aspectos Clínico Fisiológicos Del Aparato Respiratorio BovinoMelAinda não há avaliações
- Principios Físicos Del Intercambio GaseosoDocumento14 páginasPrincipios Físicos Del Intercambio GaseosoMarconi VieiraAinda não há avaliações
- Neumologia TestDocumento26 páginasNeumologia TestLuis Jhonatan Moreyra MalpicaAinda não há avaliações
- Capitulo-Respiración Parte 1Documento29 páginasCapitulo-Respiración Parte 1Katherine Natalia Buitrago VelandiaAinda não há avaliações
- V2 - Cartilla Grado Sexto Con Aof - Segunda EntregaDocumento100 páginasV2 - Cartilla Grado Sexto Con Aof - Segunda EntregaAndrés Rodríguez BarreraAinda não há avaliações
- C-4º Act 3-Cyt-Und 3 - Sem 3Documento5 páginasC-4º Act 3-Cyt-Und 3 - Sem 3The ScorpioAinda não há avaliações
- Fisiologia Intercambio Gaseoso y Funciones RenalesDocumento12 páginasFisiologia Intercambio Gaseoso y Funciones RenalesAlex Rojas PatiñoAinda não há avaliações
- Anatomia y Fisiologia Del Sistema RespiratorioDocumento28 páginasAnatomia y Fisiologia Del Sistema Respiratoriosakuraprinc3sAinda não há avaliações
- Taller 2 Ciencias Naturales Septimo May28 - Junio 112020Documento3 páginasTaller 2 Ciencias Naturales Septimo May28 - Junio 112020Andres Rayo Rayo CaballoAinda não há avaliações
- Sistema Respiratorio 3 y 4Documento5 páginasSistema Respiratorio 3 y 4cristina de sedasAinda não há avaliações
- Respiración de Los AnimalesDocumento8 páginasRespiración de Los AnimalesLEYDI JHOANA ROJAS COBAAinda não há avaliações
- InmunolgiaDocumento73 páginasInmunolgialesterAinda não há avaliações
- Respiración en AnimalesDocumento6 páginasRespiración en AnimalesNataliaHernándezAinda não há avaliações
- Uso y Manejo Autorescatador CI30 KS LARGADocumento67 páginasUso y Manejo Autorescatador CI30 KS LARGAerika mayerlyAinda não há avaliações
- Universidad Central de VenezuelaDocumento9 páginasUniversidad Central de VenezuelaTeo ChacónAinda não há avaliações
- Fisiologia RespiratoriaDocumento45 páginasFisiologia RespiratoriaraphaelAinda não há avaliações
- Presentacion Sistema Respiratorio (1)Documento32 páginasPresentacion Sistema Respiratorio (1)Jennifer LambAinda não há avaliações
- UntitledDocumento53 páginasUntitledClara Muñoz PartidaAinda não há avaliações
- Guia NaturalesDocumento11 páginasGuia NaturalesIvan Dario Diaz Castillo50% (2)
- Respiración - Wikipedia, La Enciclopedia LibreDocumento28 páginasRespiración - Wikipedia, La Enciclopedia LibreEyilda QuinteroAinda não há avaliações
- Ficha de Trabajo IndagaDocumento4 páginasFicha de Trabajo IndagaGiovanna Angela Tovar BarrientosAinda não há avaliações
- Aparato Respiratorio COMPLETODocumento40 páginasAparato Respiratorio COMPLETOLucila LeivaAinda não há avaliações
- Plan de Clase. Sist. RespiratorioDocumento7 páginasPlan de Clase. Sist. RespiratorioLau Córdoba100% (2)
- Aparato Respiratorio Humano y AnimalDocumento5 páginasAparato Respiratorio Humano y AnimalBenjamin AvalosAinda não há avaliações