Escolar Documentos
Profissional Documentos
Cultura Documentos
Conexão Ciência - Microbiota e Imunidade
Enviado por
Cleidiane Mistura0 notas0% acharam este documento útil (0 voto)
13 visualizações5 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
13 visualizações5 páginasConexão Ciência - Microbiota e Imunidade
Enviado por
Cleidiane MisturaDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 5
CONEXÃO CIÊNCIA
Informações e evidências científicas ao seu alcance
Microbiota intestinal, imunidade
e prebióticos
Dan L. Waitzberg
A microbiota intestinal (MI) humana é adquirida
pelo bebê ao entrar em contato com secreções
vaginais e anais maternas e é reforçada pelo
aleitamento. A introdução de dieta sólida adequada
e balanceada molda a MI que se estabelece de
forma resiliente entre 18 e 36 meses de idade1.
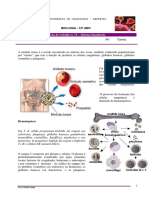
A interação entre a MI e o trato digestivo é
fundamental para o desenvolvimento do sistema
imunológico, já comprovado experimentalmente.
O trato gastrintestinal é um importante órgão com
função imunológica que nos separa e protege do
ambiente externo (luz intestinal) e dos trilhões de
bactérias que nele habitam. O tecido linfoide
associado ao intestino (GALT) é composto por
células do sistema imune inato (neutrófilos,
células linfoides inatas) e adaptativo (macrófagos,
células dendríticas, linfócitos intraepiteliais e
subgrupos de células T).
As células dendríticas dispõem de sensores
(receptores do tipo Toll) capazes de identificar
características intrínsecas e específicas de
microrganismos na luz intestinal2. Existe uma
conversação cruzada permanente entre intestino,
imunidade e microbiota. Uma vez ativadas, as
células dendríticas, entre outras, transmitem
informações para as células apresentadoras de
antígenos e macrófagos. Essas, por sua vez,
estimulam os linfócitos T a desenvolver resposta
imunológica e inflamatória em maior ou menor
grau, que variam de acordo com o tipo de
microbiota e/ou microrganismos prevalentes.
Perante uma microbiota adequada, se estabelece,
com o equilíbrio de respostas imunes inatas e
adaptativas, um estado de tolerância, resposta do
tipo Th13. Mas ele pode rapidamente se modificar
na presença de microbiota alterada (disbiose) e
passar para estado inflamatório com liberação de
interleucinas e outras moléculas inflamatórias
comandadas por subtipos linfocitários específicos,
resposta Th2 e Th174.
Torna-se, portanto, de interesse manter a MI a
mais adequada possível. No entanto, ela pode ser
alterada, em nosso dia a dia, em função de
diferentes condições climáticas, hábitos e estilo de
vida, uso de medicamentos, enfermidades e
hábitos dietéticos. A dieta, por si só, é responsável
por 20 a 30% das modificações da microbiota. Uma
dieta rica em fibras dietéticas se associa a MI
saudável e produtora de ácidos graxos de cadeia
curta (AGCC), enquanto o consumo exagerado de
gordura e carnes vermelhas pode conduzir ao
desbalanceamento da MI. O butirato, um dos AGCC,
é fonte energética para colonócitos em adição a
sua função moduladora imunológica e anti-
inflamatória ao modificar a expressão gênica e
epigenética.
Entre as fibras disponíveis, está a goma guar
parcialmente hidrolisada (GGPH), com boas
propriedades físicas e químicas, como possuir alta
solubilidade em água e ser insípida. A GGPH, na
condição de prebiótico, aumenta a concentração de
espécies de bifidobactérias, de lactobacilos e de
AGCC na luz do cólon.
Neste sentido, o consumo de GGPH pode
indiretamente contribuir para a manutenção
da imunidade.
Microrganismos como lactobacilos e
bifidobactérias podem contribuir para reequilibrar
a microbiota intestinal e recuperar as funções de
atividade imunomoduladora e antibacteriana, como
competição por substratos, produção de moléculas
benéficas, entre as quais ácidos graxos de cadeia
curta, e produção de bacteriocinas5-7. A adição de
prebióticos com probióticos em uma mesma
formulação configura os simbióticos.
Em resumo, uma microbiota intestinal
alterada pode estar associada a alterações
do sistema imunológico e influenciar a
ocorrência de eventuais enfermidades.
Torna-se de interesse dispender esforços
para a manutenção de uma MI adequada, em
que se salientam dieta e hábitos de vida
saudáveis e, quando pertinente, a adição de
prebióticos, probióticos ou simbióticos.
Referências: 1. Macpherson AJ, de Agüero MG, Ganal-Vonarburg SC. How nutrition
and the maternal microbiota shape the neonatal immune system. Nat Reb
Immunol. 2017;17(8): 508-517. 2. Stagg AJ. Intestinal Dendritic Cells in Health and
Gut Inflammation. Front Immunol. 2018; 9: 2883. 3. Hooper LV, Littman DR,
Macpherson AJ. Interactions between the microbiota and the immune system.
Science. 2012;336: 1268-73. 4. Cianci R, Pagliari D, Piccirillo CA, Fritz JH, Gambassi
G. The Microbiota and Immune System Crosstalk in Health and Disease. Mediators
Inflamm. 2018;2018:2912539. 5. O’Flaherty SB, Pot DMS, Versalovic J. How can
probiotics and prebiotics impact mucosal immunity? Gut Microbes. 2010;1(5):1-8.
6. Osborn DA, Sinn JK. Prebiotics in infants for prevention of allergy. Cochrane
Database Syst Rev. 2013;3:CD006474. 7. Cuello-Garcia CA, et al. Prebiotics for the
prevention of allergies: A systematic review and meta-analysis of randomized
controlled trials. Clin Exp Allergy. 2017;47:1468-77.
A linha de fibras Nestlé que auxilia
o funcionamento do intestino.
Saiba mais sobre a linha
FiberMais® da Nestlé
4410SHN
Você também pode gostar
- Respostas Mediadas Por Linfócito TDocumento6 páginasRespostas Mediadas Por Linfócito TEduardo Bordonal TressoldiAinda não há avaliações
- Resumo 1 ImunoDocumento17 páginasResumo 1 Imunoapi-19916023Ainda não há avaliações
- Febre Reumática - ManejoDocumento11 páginasFebre Reumática - Manejora46924Ainda não há avaliações
- Introdução Ao Sistema ImuneDocumento7 páginasIntrodução Ao Sistema ImuneElton LimaAinda não há avaliações
- Deficiência de Fator IDocumento16 páginasDeficiência de Fator IadriAinda não há avaliações
- Dende Elaeis GuineensisDocumento5 páginasDende Elaeis Guineensissergio bassanelliAinda não há avaliações
- Imunidade de Mucosa Bmi0277 PDFDocumento89 páginasImunidade de Mucosa Bmi0277 PDFJorge AfiuneAinda não há avaliações
- Tese Doutorado Ufmg Irismara Sousa Silva - 2021Documento104 páginasTese Doutorado Ufmg Irismara Sousa Silva - 2021iris sousaAinda não há avaliações
- Manual Do Estudante - Módulo 2.2Documento27 páginasManual Do Estudante - Módulo 2.2Kathia Marcela DonansanAinda não há avaliações
- A Verdade Cosmica (Psicografia Luiz Guilherme Marques - Espirito Albert Einstein) PDFDocumento38 páginasA Verdade Cosmica (Psicografia Luiz Guilherme Marques - Espirito Albert Einstein) PDFGodofredo de BouillonAinda não há avaliações
- Biohacking Metabólico - Pós-Covid - DR Sérgio YamaguchiDocumento34 páginasBiohacking Metabólico - Pós-Covid - DR Sérgio YamaguchipauloestevaoclaverydemouraAinda não há avaliações
- Prova de Biologia M23 2011 PDFDocumento14 páginasProva de Biologia M23 2011 PDFlol lol100% (2)
- TEMA 4 - Introdução À Imunologia ClínicaDocumento50 páginasTEMA 4 - Introdução À Imunologia ClínicaMaryB.HbrandtAinda não há avaliações
- Apostila de Oncologia - 2014Documento58 páginasApostila de Oncologia - 2014Marcus SantosAinda não há avaliações
- Unidade VDocumento42 páginasUnidade VKarine AmaralAinda não há avaliações
- Imunidade Inata e Adquirida.Documento5 páginasImunidade Inata e Adquirida.a aAinda não há avaliações
- Universidade Vale Do Rio Doce - Univale: Leptospirose: Aspectos Epidemiológicos, Clínicos E LaboratoriaisDocumento33 páginasUniversidade Vale Do Rio Doce - Univale: Leptospirose: Aspectos Epidemiológicos, Clínicos E LaboratoriaispauloAinda não há avaliações
- Universidade Federal Do Rio Grande Do Sul Faculdade de Veterinária Comissão de EstágioDocumento46 páginasUniversidade Federal Do Rio Grande Do Sul Faculdade de Veterinária Comissão de EstágioIzabella CristinaAinda não há avaliações
- Artigo QuilotóraxDocumento3 páginasArtigo QuilotóraxGleice ReinertAinda não há avaliações
- FT Nc2ba 8 - Sistema Imunitario PDFDocumento5 páginasFT Nc2ba 8 - Sistema Imunitario PDFMaria Maia100% (1)
- Glossário Termos OncologiaDocumento43 páginasGlossário Termos OncologiaAlberto AlyssonAinda não há avaliações
- ED8 Padrão de RespostasDocumento2 páginasED8 Padrão de RespostasJúlia MunizAinda não há avaliações
- Tutorial 8 - Imunizacao Ativa e PassivaDocumento7 páginasTutorial 8 - Imunizacao Ativa e PassivaDiogo Souza100% (1)
- Aula 04 Sistema ComplementoDocumento57 páginasAula 04 Sistema ComplementoTulio QuetoAinda não há avaliações
- Ebook OnFarm Conhecendo Os Agentes Causadores de Mastite V2Documento72 páginasEbook OnFarm Conhecendo Os Agentes Causadores de Mastite V2DaianeAinda não há avaliações
- Tolerancia ImunologicaDocumento15 páginasTolerancia Imunologicasantosmanue40Ainda não há avaliações
- Vacinas + Injectaveis PDFDocumento166 páginasVacinas + Injectaveis PDFIolanda VieiraAinda não há avaliações
- Noções de ImunohematologiaDocumento76 páginasNoções de ImunohematologiaJu1986Ainda não há avaliações
- Exercício ReceptoresDocumento2 páginasExercício ReceptoresHygor Ferreira Fernandes100% (1)
- Sistema ImunológicoDocumento3 páginasSistema ImunológicoMarina NogueiraAinda não há avaliações