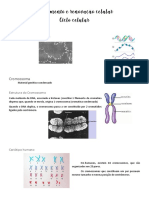
Escolar Documentos
Profissional Documentos
Cultura Documentos
Reprodução Humana-Feminino
Enviado por
Diana0 notas0% acharam este documento útil (0 voto)
38 visualizações6 páginasTítulo original
Reprodução Humana-Feminino (1)
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
38 visualizações6 páginasReprodução Humana-Feminino
Enviado por
DianaDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 6
O sistema feminino é composto pelas
Os órgãos internos são as gónadas
gónadas e pelas vias genitais,
(ovários) e as vias genitais (trompas de
encontrando-se anatomicamente
Falópio, útero e vagina).
separado do sistema urinário.
Ovários – órgãos responsáveis pela
produção e amadurecimento dos
oócitos e pela secreção das hormonas
femininas (estrogénio e progesterona).
Trompas de Falópio – recebem o oócito
e é o local de fecundação. As fímbrias
são estruturas na extremidades das
trompas que sugam o oócito (não
tocam nos ovários).
Os órgãos externos (vulva) são: Útero – aloja e permite o
desenvolvimento do feto durante a
Grandes e pequenos lábios – pregas de
gestação.
pele com a função de proteção dos
restantes órgãos externos. Vagina – órgão que recebe o pénis, que
deposita os espermatozoides.
Clitóris – órgão excitável que intervém
no ato sexual.
Orifício urinário – abertura da uretra
para a expulsão da urina (pertence ao
sistema urinário).
É o processo de formação de oócitos, segunda divisão da meiose formando
ocorre nos ovários. duas células haploides: o óvulo e o
segundo glóbulo polar. Este último, de
As oogónias são as células germinativas
dimensões muito reduzidas, degenera.
primitivas da mulher.
O óvulo é uma célula rica em
Fase de multiplicação – durante os 2º substâncias nutritivas que asseguram a
e 3º meses de desenvolvimento alimentação do embrião nos primeiros
embrionário, as oogónias (46 dias de gestação.
cromossomas), migram para os ovários
e aumentam significativamente o seu
número, por mitose.
Fase de crescimento – as oogónias
aumentam de tamanho devido à
síntese e acumulação de substâncias Nos ovários, os oócitos são rodeados
de reserva, transformando-se em por um invólucro de células somáticas
oócitos I (46 cromossomas). Ainda (que os alimentam e protegem),
durante o desenvolvimento intrauterino, constituindo uma estrutura funcional
os oócitos I iniciam o seu processo de denominada folículo ovárico. Em cada
divisão meiótica, ficando esta ovário é possível observar folículos em
bloqueada na fase profase I até à vários graus de desenvolvimento. Cada
puberdade. Muitos oócitos I folículo demora cerca de quatro meses
degeneram. a ficar maduro, sendo classificado de
acordo com o seu grau de
Fase de maturação – a partir da
desenvolvimento. Durante o
puberdade, e até à menopausa,
desenvolvimento folicular, muitos
desencadeia-se o ciclo ovárico sempre
folículos degeneram – atresia folicular.
que, ciclicamente, 6 a 12 oócitos I
prosseguem a maturação. Contudo, no
geral, apenas um deles conclui a
maturação, pois os restantes
degeneram. Origina-se um oócito II e
um glóbulo polar, acabando este por
degenerar. De seguida, o oócito II
entra na segunda divisão meiótica, que
é interrompida na metafase II. O Folículos primordiais – os oócitos I são
oócito II é então libertado para as rodeados por células foliculares
Trompas de Falópio, durante a ovulação. achatadas. Estes folículos formam-se
No caso de ser fecundado por um durante o desenvolvimento embrionário.
espermatozoide, o oócito II termina a
Folículos primários – a partir da ovário para as Trompas de Falópio.
puberdade, e até à menopause, os
oócitos I aumentam de volume e as
células foliculares proliferam, formando
uma camada contínua de células
cuboides à volta do oócito I.
Folículos secundários – os oócitos I
continuam a aumentar de volume e a
camada de células foliculares fica mais
espessa, denominando-se por granulosa.
Forma-se uma zona pelúcida que A oógenese encontra-se intimamente
contém enzimas que permitem a ligada ao desenvolvimento dos folículos
prenetração dos espermatozoides, ováricos. Cada ovário funciona
constituída por substâncias orgânicas, ciclicamente – ciclo ovárico. Cada ciclo
localizada entre o oócito I e a dura, em média, 28 dias, e divide-se
granulosa. A zona pelúcida previne a em fase folicular, ovulação e fase
entrada de substâncias como iões e luteínica (ou fase do corpo amarelo).
drogas que poderiam destruir o folículo.
Posteriormente, surgem duas camadas,
a teca interna e a teca externa, com
espaço entre as duas altamente
vascularizado, em redor do folículo. A
granulosa continua a proliferar e
Fase folicular – 6 a 12 folículos
apresenta várias cavidades preenchidas
primordiais iniciam um processo de
por líquido.
crescimento e desenvolvimento.
Folículos maduros ou de Graaf – as Contudo, salvas raras exceções, apenas
cavidades existentes na camada um folículo completa o seu
granulosa aumentam de tamanho, desenvolvimento, pois os restantas
originando a cavidade folicular (uma degeneram. Durante o desenvolvimento,
única cavidade cheia de líquido as células foliculares e da teca
folicular). A zona granulosa fica produzem estrogénios (hormona
reduzida a uma fina camada celular a sexual).
rodear o oócito e a cavidade folicular.
Ovulação – o folículo de Graaf segrega
Os oócitos II iniciam a divisão II da
enzimas proteolíticas que rompem a
meiose (bloqueando na metafase II) e
parede do ovário, permitindo que o
ficam aptos a serem libertados do
oócito II se liberte para a Trompa de
Falópio – ovulação. Caso não haja
fecundação, o oócito II é expulso do
organismo.
Fase luteínica – depois da ovulação, as
células foliculares, que permacem no
folículo, continuam a proliferar,
formando uma massa de tecido
endócrino, o corpo lúteo (ou corpo Fase proliferativa – coincide com a
amarelo), que permanece no ovário fase folicular do ciclo ovárico; dá-se a
produzindo hormonas (progesterona e proliferação das células do endométrio,
estrogénio). No caso de o oócito II não a vascularização e a formação de
ter sido fecundado, o corpo lúteo glândulas, em resposta aos estrogénios
regride. sintetizados nos ovários.
Fase secretora – coincide com a fase
luteínica do ciclo ovárico; o endométrio
atinge a vascularização e a espessura
máximas, em resultado da estimulação
conjunta de estrogénios e progesterona
produzidos pelo corpo lúteo. As
Paralelamente ao ciclo ovárico, ocorre o glândulas produzem um muco rico em
ciclo uterino (ou ciclo menstrual), que glicogénio. Com estas modificações, o
consiste no desenvolvimento e endométrio preparado para receber o
renovação parcial do endométrio. Estas embrião (caso tenha ocorrido
modificações cíclicas do revestimento fecundação) e suportar uma gravidez.
uterino acompanham as modificações
Fase menstrual – se não ocorrer
do ciclo ovárico por intermédio de uma
fecundação o corpo lúteo regride,
regulação hormonal que é mais
deixando de produzir estrogénio e
complexa do que a do sistema
progesterona. O endométrio deixa de
reprodutor masculino. Tem uma
ser estimulado, desagregando-se.
duração média de 28 dias, e é
Ocorrem hemorragias, devido à
constituído pelas fases proliferativa,
contração e rompimento dos vasos
secretora e menstrual. O ciclo ovárico
sanguíneos. O fluxo constituído por
controla diretamente o ciclo uterino
sangue e restos da mucosa uterina
através das hormonas produzidas:
(menstruação) é expulso durante cerca
estrogénio e progesterona. A
de 5 dias.
diminuição brusca do estrogénio e da
progesterona induz a fase menstrual.
Se ocorrer a fecundação., o útero
mantém-se na fase secretora.
Os ciclos ovárico e uterino são
Uns dias antes do início da
controlados pelas gonadoestimulinas
menstruação, que marca o início do
secretadas pela hipófise (a FSH e a
ciclo uterino, a hipófise aumenta a
LH). A produção destas hormonas na
secreção de FSH e LH. Em
hipófise é estimulada pela produção da
consequência, alguns folículos
gonadotrofina, a GnRh, ao nível do
começam a sofrer maturação nos
hipotálamo.
ovários, ocorrendo o aumento da
Até à puberdade, a secreção de produção de estrogénio. O estrogénio,
gonadoestimulinas é reduzida, através de um processo de
mantendo-se os ovários inativos. Na retroalimentação negativa, controla a
puberdade, o hipotálamo aumenta a libertação de gonadoestimulinas pela
secreção de hormonas gonadotrofinas hipófise durante os primeiros 12 dias
(GnRH), o que estimula a hipófise a do ciclo ovárico, em que o aumento
secretar FSH e LH, o que tem como moderado de estrogénio diminui a
consequência a produção de produção de FSH. Entre o 12º e o 14º
estrogénios e progesterona pelos do ciclo ovárico, o contínuo aumento da
ovários. O aumento dos níveis de concentração de estrogénios passa a
estrogénio promove o desenvolvimento exercer um controlo por
das características sexuais secundárias retroalimentação positiva sobre a
da mulher, nomeadamente o hipófise, resultando num aumento
crescimento do útero. vertiginoso de LH e num ligeiro
aumento de FSH. A elevada
concentração de LH estimula a rutura
do folículo maduro e a libertação do enquanto as concentrações de GnRH,
oócito II (ovulação). O LH também FSH e LH aumentam. A menopausa
estimula, posteriormente, a envolve numerosas alterações físicas e
transformação das células foliculares emocionais, devidas principalmente à
em corpo lúteo; este passa a secretar diminuição da taxa de estrogénio no
progesterona e estrogénios entre o 15º sangue.
e o 26º dias, sendo estas hormonas
fundamentais para o crescimento e
manutenção do endométrio. O
estrogénio e a progesterona, por
retroalimentação negativa, inibem a
produção de gonadotrofinas e
impedem o início de um novo ciclo
ovárico. No caso de o oócito II não ser
fecundado, o corpo lúteo degenera por
volta do 26º dia do ciclo, reduzindo
significativamente a concentração de
progesterona e de estrogénios. Esta
redução provoca a desintegração do
endométrio (menstruação) e a
estimulação da hipófise e do
hipotálamo, resultando num aumento
da produção de GnRH, FSH e LH. Estas
hormonas induzem a maturação
folicular, iniciando um novo ciclo
ovárico.
Por volta dos 50 anos, a mulher atinge
o fim da sua fertilidade, entrando
gradualmente na menopausa. Os
últimos oócitos degeneram, não
havendo a produção de novos oócitos
II.. Os índices de progesterona e
estrogénio diminuem drasticamente,
Você também pode gostar
- Critica HistóricaDocumento1 páginaCritica HistóricaDiana100% (1)
- Tema 4 - Biologia 10ºano NovoDocumento16 páginasTema 4 - Biologia 10ºano NovoDianaAinda não há avaliações
- HISTÓRIADocumento15 páginasHISTÓRIADianaAinda não há avaliações
- ColectneadeExercciosResolvidosdeEstatstica PDFDocumento177 páginasColectneadeExercciosResolvidosdeEstatstica PDFanabela ferreira estevesAinda não há avaliações
- II-Obtenção de MatériaDocumento10 páginasII-Obtenção de MatériaDianaAinda não há avaliações
- 2 Ciclo CelularDocumento10 páginas2 Ciclo CelularDianaAinda não há avaliações
- RES EX MatA635 F2 2021Documento7 páginasRES EX MatA635 F2 2021DianaAinda não há avaliações
- Praticas Cap1Documento39 páginasPraticas Cap1DianaAinda não há avaliações
- Ficha Trabalho 8 - Genetica2Documento4 páginasFicha Trabalho 8 - Genetica2Gogo1111Ainda não há avaliações
- Tema 3 - Biologia PDFDocumento14 páginasTema 3 - Biologia PDFDianaAinda não há avaliações
- Tema 4 - Biologia 10ºano NovoDocumento16 páginasTema 4 - Biologia 10ºano NovoDianaAinda não há avaliações
- 3 ReproduçãoDocumento19 páginas3 ReproduçãoDianaAinda não há avaliações
- Recursos Expressivos 7º AnoDocumento1 páginaRecursos Expressivos 7º AnoMartaAndreiaSousaAinda não há avaliações
- Alcoviteira 2.3Documento1 páginaAlcoviteira 2.3DianaAinda não há avaliações
- Bio12 TesteReprodução2014Documento5 páginasBio12 TesteReprodução2014Na Filipe100% (1)
- Bio12 Teste Reprod Manip Fertelidade2018 CORRECDocumento1 páginaBio12 Teste Reprod Manip Fertelidade2018 CORRECDianaAinda não há avaliações
- Teste12ano Maximo Out2019Documento9 páginasTeste12ano Maximo Out2019Pedro M4sterAinda não há avaliações
- Teste1 1P 2018 2019Documento4 páginasTeste1 1P 2018 2019José M. Almeida100% (1)
- Teste 7 Jan 2018 FinalDocumento4 páginasTeste 7 Jan 2018 FinalPaula Pontes100% (1)
- Novo Espaço 12 - Proposta de Teste GlobalDocumento6 páginasNovo Espaço 12 - Proposta de Teste GlobalcarolinaAinda não há avaliações
- UL8-Osagentes Economicos e o Circuito EconómicoDocumento2 páginasUL8-Osagentes Economicos e o Circuito EconómicoDianaAinda não há avaliações
- Ficha Trabalho 8 - Genetica2Documento4 páginasFicha Trabalho 8 - Genetica2Gogo1111Ainda não há avaliações
- Num Instante (Por Que Migram As Populações)Documento1 páginaNum Instante (Por Que Migram As Populações)DianaAinda não há avaliações
- Formulario de Física e Quimica EspecialDocumento13 páginasFormulario de Física e Quimica EspecialAlex CarvalhoAinda não há avaliações
- MagmatismoDocumento21 páginasMagmatismoDianaAinda não há avaliações
- O Quinto Império, Nevoeiro e Amor A PortugalDocumento4 páginasO Quinto Império, Nevoeiro e Amor A PortugalDianaAinda não há avaliações
- Crítica de Costumes - CorreçãoDocumento14 páginasCrítica de Costumes - CorreçãoPaula CunhaAinda não há avaliações
- EC.A-10ºAno-Unidade-6-Rendimentos e Repartição Dos RendimentosDocumento4 páginasEC.A-10ºAno-Unidade-6-Rendimentos e Repartição Dos RendimentosDianaAinda não há avaliações
- Cesario Verde Sintese UnidadeDocumento19 páginasCesario Verde Sintese Unidademjoao387113100% (1)
- ReproduçãoDocumento13 páginasReproduçãocarolinaAinda não há avaliações
- Estudo Dirigido Gen. Aplicada (Cromossomos, Mutação e Divisão Celular)Documento7 páginasEstudo Dirigido Gen. Aplicada (Cromossomos, Mutação e Divisão Celular)Layane SenaAinda não há avaliações
- Meiose - Pesquisa GoogleDocumento1 páginaMeiose - Pesquisa Googlemalu28ramalhoAinda não há avaliações
- Os 8 Resumos de Genética para Ler em Um Doc SóDocumento90 páginasOs 8 Resumos de Genética para Ler em Um Doc SóVictor da Silva CordeiroAinda não há avaliações
- Síntese ProteicaDocumento32 páginasSíntese ProteicaCunha PrOMasterAinda não há avaliações
- 1° Ano - 2° BimestreDocumento7 páginas1° Ano - 2° BimestreQuimica Mais FrancisAinda não há avaliações
- Genética e EmbriologiaDocumento47 páginasGenética e EmbriologiaJeniffer LeiteAinda não há avaliações
- Estudo Dirigido - GeneticaDocumento5 páginasEstudo Dirigido - GeneticagabimedmAinda não há avaliações
- Glicólise e Ciclo de KrebsDocumento2 páginasGlicólise e Ciclo de Krebspequenalary19Ainda não há avaliações
- BIOLOGIA 11aDocumento4 páginasBIOLOGIA 11aDakzn SheakyAinda não há avaliações
- 9º CIE Atividade 1 - Hereditariedade - ProfessorDocumento4 páginas9º CIE Atividade 1 - Hereditariedade - ProfessorJeane SilvaAinda não há avaliações
- 2 - Reprodução Nos Seres VivosDocumento4 páginas2 - Reprodução Nos Seres VivosFranciscoPaixão100% (2)
- Trabalho de Citologia - MEIOSEDocumento9 páginasTrabalho de Citologia - MEIOSEVinicius PinheiroAinda não há avaliações
- Ficha de Trabalho Global BioDocumento6 páginasFicha de Trabalho Global BioSuzana LeaoAinda não há avaliações
- Teste Bio12 Reprodução2 2023Documento6 páginasTeste Bio12 Reprodução2 2023didier coelhoAinda não há avaliações
- Assunto - ApoptoseDocumento60 páginasAssunto - Apoptoseshaolinstar123Ainda não há avaliações
- GenéticaDocumento41 páginasGenéticaCélia FigueiredoAinda não há avaliações
- FT4 - Sintese Proteíca:ciclo CelularDocumento18 páginasFT4 - Sintese Proteíca:ciclo Celularjose eiraAinda não há avaliações
- Ligação FatorialDocumento22 páginasLigação FatorialLuis Carlos Luna FilhoAinda não há avaliações
- Teorias Do Envelhecimento FinalDocumento9 páginasTeorias Do Envelhecimento FinalRoger SanglardAinda não há avaliações
- AassaaDocumento14 páginasAassaaKauan CamposAinda não há avaliações
- Sistema ReprodutorDocumento5 páginasSistema ReprodutorRita RibeiroAinda não há avaliações
- Núcleo, Divisão, Diferenciação e Morte CelularDocumento48 páginasNúcleo, Divisão, Diferenciação e Morte Celularkamilla GarciaAinda não há avaliações
- Biologia Embriologia Tipos de Ovos Segmentacao PDFDocumento11 páginasBiologia Embriologia Tipos de Ovos Segmentacao PDFjugaspareAinda não há avaliações
- AV1 de HISTOLOGIA E EMBRIOLOGIADocumento5 páginasAV1 de HISTOLOGIA E EMBRIOLOGIABruna CasaliniAinda não há avaliações
- Bioquímica Área IVDocumento9 páginasBioquímica Área IVNilza UFRGSAinda não há avaliações
- 8o CIE 1a Quin 3o Corte 1 1Documento4 páginas8o CIE 1a Quin 3o Corte 1 1ivete camposAinda não há avaliações
- Ligação FatorialDocumento22 páginasLigação FatorialLuis Carlos Luna FilhoAinda não há avaliações
- Atividade 4 - Nut - Genética e Embriologia - 51-2023Documento4 páginasAtividade 4 - Nut - Genética e Embriologia - 51-2023Cavalini Assessoria AcadêmicaAinda não há avaliações
- Capitulo05 PDFDocumento40 páginasCapitulo05 PDFAndersonAinda não há avaliações
- Aula Divisão Celular - Mitose e MeioseDocumento22 páginasAula Divisão Celular - Mitose e MeioseEwerthon GomesAinda não há avaliações