Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumo 1
Enviado por
Ana FerreiraDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Resumo 1
Enviado por
Ana FerreiraDireitos autorais:
Formatos disponíveis
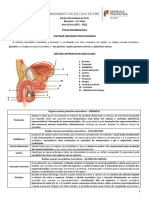
º
Órgãos onde se Responsáveis pela
Canais responsáveis
produzem as células produção de
pelo armazenamento
sexuais ou gâmetas secreções
e condução dos
(espermatozoides) e indispensáveis à
espermatozoides até
as hormonas sexuais sobrevivência dos
ao exterior.
(testosterona). espermatozoides.
Epidídimos Vesículas Seminais
Pénis
Testículos Uretra Próstata
Escroto
Canais Deferentes Glândulas de Cowper
produzem o líquido seminal, que constitui 60% do volume do esperma. Possui
frutose necessária à mobilização de energia para os espermatozoides.
produz o líquido prostático, que constitui 30% do volume do esperma.
o líquido seminal e o líquido prostático são alcalinos e contém substâncias nutritivas
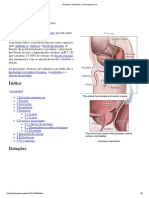
órgão de copulação contendo tecido erétil. Aquando do estímulo sexual, a pressão de sangue
no tecido erétil aumenta e o pénis torna-se rígido e ereto, permitindo a emissão do esperma.
permite que os testículos se encontrem fora da cavidade abdominal, a uma temperatura mais
baixa (≈2ºC), ideal à formação de gâmetas, os espermatozoides.
RESUMOS BIO - 1º TESTE PÁGINA | 1
Gónadas Vias Genitais Órgãos Genitais Externos
Órgãos onde se produzem as
células sexuais ou gâmetas
Canais responsáveis pela
(oócitos II) e as hormonas
condução dos oócitos II.
sexuais (estrogénio e
progesterona).
Pequenos e Grandes Lábios
Trompas de Falópio
Clitóris
Ovários Útero
Orifício Urinário
Vagina
Orifício Genital
local onde ocorre a fecundação.
local onde ocorre a nidação.
canal de comunicação com o exterior, local onde ocorre a cópula e de receção do esperma
aquando de uma relação sexual.
1. 1 – Canal Deferente; 2 – Vesícula Seminal; 3 – Próstata; 4 – Uretra; 5 – Epidídimos: 6 – Pénis; 7 – Testículos;
8 – Trompas de Falópio; 9 – Ovário; 10 – Útero; 11 – Vagina.
2. A – Produção de espermatozoides e de testosterona; B – Epidídimos; C – Canais Deferentes; D – Transporte
de espermatozoides até ao exterior; E – Glândulas produtores de secreções, que constituem o esperma;
F – Próstata; G – Órgão de copulação, contendo tecido erétil; H – Produção de oócitos e de estrogénio e
progesterona; I – Permite o transporte de gâmetas e é o local de possível fecundação; J – Útero; K – Canal
de comunicação com o exterior e local onde ocorre a cópula; L – Proteção da Vagina.
RESUMOS BIO - 1º TESTE PÁGINA | 2
É nos testículos e nos ovários que ocorre a gametogénese, isto é, um conjunto de fenómenos que se
verifica em células da linha germinativa e que leva à formação de gâmetas. Nos testículos ocorre a
espermatogénese, e nos ovários ocorre a oogénese.
Observando um corte de um testículo, nota-se a
existência de septos testiculares, separando os
lóbulos testiculares, existindo, em cada lóbulo, os
túbulos seminíferos.
Na parede dos túbulos seminíferos existem
células volumosas, as células de Sertoli, que se
estendem desde a periferia até ao lúmen do
túbulo. No tecido que se localiza entre os túbulos
seminíferos, existem células de Leydig, ou
Intersticiais.
Células de Sertoli: encontram-se no interior dos túbulos seminíferos e rodeiam as células da linha
germinativa. Possuem recetores para a testosterona, controlando a espermatogénese. Apresentam
ainda funções de nutrição e de sustentação das células da linha germinativa.
Células da Linha Germinativa: encontram-se no interior dos túbulos seminíferos, e, através de uma
sequência de etapas, originam os espermatozoides.
Células de Leydig ou Intersticiais: encontram-se no tecido que se localiza entre os túbulos seminíferos,
e são responsáveis pela produção de testosterona.
Testículos (Túbulos
Seminíferos)
Os espermatozoides terminam a maturação, tornam-se móveis e
Epidídimos
são armazenados.
Os espermatozoides misturam-se com as secreções das
Canais Deferentes
vesículas e da próstata, formando o esperma.
Uretra
» É um processo que tem início na puberdade e, a partir daí, ocorre de forma contínua – ao longo
de toda a vida do homem;
» Ocorre no interior dos túbulos seminíferos, desde a periferia do túbulo seminífero até ao seu lúmen
– Diferenciação Centrípeta;
» Engloba as seguintes fases: a multiplicação, o crescimento, a maturação e a diferenciação.
RESUMOS BIO - 1º TESTE PÁGINA | 3
as
espermatogónias (2n=46)
dividem-se por mitose. De cada
duas espermatogónias
formadas, uma volta a dividir-se
por mitose e a outra prossegue
a espermatogénese. Desse
modo, existe uma provisão
celular constante das células.
ocorre
um aumento quase impercetível
de volume, designando-se as
células resultantes por
espermatócitos I.
cada
espermatócito I (2n=46)
experimenta uma divisão
nuclear meiótica. No final da
primeira divisão estão formadas
duas células haploides (n=23), os espermatócitos II, nas quais cada cromossoma tem dois
cromatídios. No final da segunda divisão da meiose formam-se quatro células haploides (n=23), os
espermatídios, em que cada cromossoma possui um só cromatídio.
ocorre a transformação dos
espermatídios em células altamente especializadas, os espermatozoides
(n=23), verificando-se:
» Eliminação de grande parte do citoplasma, que é fagocitado pelas
células de Sertoli;
» Reorganização de organelos: o Complexo de Golgi forma uma grande
vesícula, o acrossoma, que armazena enzimas hidrolíticas e se adapta
ao núcleo, os Centríolos dispõem-se no polo oposto ao acrossoma e
um deles origina microtúbulos do flagelo, as Mitocôndrias dispõem-se
na base do flagelo e fornecem energia, que permite o movimento deste
prolongamento.
1. Espermatogónias.
2. Mitose, umas das células filhas irá sofrer o processo de espermatogénese, e a outra irá permanecer como
cópia da célula-mãe, garantido que o homem continua com uma provisão celular – não ocorre
esgotamento das células germinativas.
3. Meiose.
4. Células haploides, mas com número diferente de cromatídios.
5. Mesmo número de cromossomas e de cromatídios.
RESUMOS BIO - 1º TESTE PÁGINA | 4
Os ovários apresentam duas zonas
de difícil limitação:
Zona Folículo Primordial
» A zona medular, a mais interna,
Medular
constituída por um tecido com
numerosos vasos sanguíneos e
nervos; Folículo Primário
Corpo Amarelo
» A zona cortical, a mais superficial,
ou Lúteo
com estruturas mais ao menos
esféricas, os folículos ováricos em Folículo em
diferentes estádios de Zona Desenvolvimento
desenvolvimento, sendo cada Cortical
folículo ovárico constituído por
uma célula da linha germinativa, Oócito II Folículo Maduro
rodeada por uma ou mais ou de Graaf
camadas de células foliculares,
que intervêm na nutrição e
proteção da célula germinativa.
» A gametogénese feminina inicia-se no desenvolvimento embrionário, passa por uma fase de
repouso, e reinicia-se na puberdade, de modo cíclico, até que a mulher atinga a menopausa
(esgotamento dos folículos ováricos e das células germinativas);
» A formação de um gâmeta feminino completo (óvulo) só acontece caso ocorra fecundação
(presença de um espermatozoide), Caso este fenómeno não ocorra, a maturação do oócito II
nunca chega a ocorrer, já que a meiose não termina (permanece em metáfase II).
RESUMOS BIO - 1º TESTE PÁGINA | 5
as células germinativas dividem-se por mitoses sucessivas, produzindo
oogónias (2n=46).
Esta fase ocorre durante alguns meses do desenvolvimento embrionário da mulher, formando-se
alguns milhões de oogónias. Grande parte dessas oogónias degeneram, não se verificando nova
produção.
as oogónias que não degeneram aumentam de volume, com o
armazenamento de substâncias de reserva. Constituem-se assim os oócitos I (2n=46), células de
maiores dimensões.
Muitos oócitos I degeneram também durante a vida intrauterina.
nos ovários de uma recém-nascida, os oócitos I existentes iniciam a fase de
maturação com a primeira divisão da meiose, que fica bloqueada em prófase I.
Até à puberdade, muitos oócitos I continuam a degenerar.
A meiose continua apenas a partir da puberdade, com o começo dos ciclos ováricos. Em cada ciclo
ovárico, durante a vida fértil da mulher, um oócito completa a primeira divisão da meiose, formando-
se duas células haploides com dimensões diferentes, o oócito II (n=23), de maiores dimensões, e o 1º
glóbulo polar (n=23), de dimensões reduzidas.
A segunda divisão da meiose começa de imediato, mas fica bloqueada em metáfase II. É neste
momento que ocorre a ovulação. Após a ovulação, a parede do ovário cicatriza, e forma-se o corpo
amarelo, que no fim do ciclo degenera.
Se houver fecundação, a meiose contínua, formando-se assim o 2º glóbulo polar, e não degenera o
corpo amarelo.
Em cada ciclo ovárico, enquanto as células da linga germinativa evoluem, também as restantes
formações dos folículos ováricos experimentam transformações, tais como:
» Multiplicação das células foliculares;
» Formação de uma zona não celular, a zona
pelúcida, em torno do oócito, constituída por
glicoproteínas;
» Aparecimento de cavidades foliculares,
cheias de líquido, que se fundem numa só;
» Diferenciação do tecido ovárico que rodeia o
folículo em camadas, a teca interna e a teca
externa.
Cada oogónia ou oócito I está envolvido por
células foliculares, constituindo os folículos
primordiais. Ao aproximar-se o final da evolução
do folículo, durante a qual ouve um aumento
progressivo do seu tamanho, a cavidade folicular
aumenta também, passando o folículo a
designar-se por folículo maduro ou de Graaf.
Quando o folículo atinge este estádio, o oócito II
rodeado por células foliculares, é libertado para a cavidade folicular. O folículo rompe, bem como a
parede do ovário, e o oócito II, rodeado pela zona pelúcida e pelas células foliculares, é libertado. Após
a ovulação, a parede o ovário cicatriza, e o folículo transformar-se no corpo amarelo ou lúteo.
RESUMOS BIO - 1º TESTE PÁGINA | 6
1. Multiplicação e Crescimento.
2. A rodear o oócito I ocorre uma proliferação de células foliculares e formam-se cavidades foliculares, que se
vão unir no folículo maduro, originando uma única cavidade folicular. Este processo leva ao aumento gradual
do folículo.
3. Após a ovulação o que resta do folículo permanece no ovário e origina o corpo amarelo (ou lúteo).
4. Relativamente ao crescimento, este é quase impercetível no homem e evidente na mulher. No que se refere
à maturação, enquanto na espermatogénese se formam células com iguais dimensões, na oogénese
formam-se células com grau de desenvolvimento diferente.
A regulação dos sistemas reprodutores masculino e feminino ocorre devido à interação do complexo
hipotálamo-hipófise e das gónadas, através de hormonas.
Os testículos asseguram a produção de espermatozoides na parede dos túbulos seminíferos e a
secreção da hormona sexual masculina, a testosterona, nas células de Leydig.
A testosterona é responsável pelo:
» Desenvolvimento dos órgãos genitais e pela manutenção das suas capacidades funcionais;
» Desenvolvimento dos caracteres sexuais secundários;
» Controlo do processo de espermatogénese;
» Maior probabilidade de ocorrência de certos comportamentos.
O funcionamento dos testículos resulta da existência de um mecanismo de regulação em que intervém
o complexo hipotálamo-hipófise.
O hipotálamo produz a GnRH (gonadotropic releasing hormone). A GnRH, transportada pelo sangue,
estimula a produção e a libertação de gonadoestimulinas, FSH e LH, pela hipófise anterior.
A LH atua sobre as células de Leydig, estimulando a produção de testosterona. A FSH ativa
indiretamente a espermatogénese, fazendo com que as células de Sertoli sintetizem uma proteína com
afinidade para a testosterona.
A secreção de GnRH e de gonadoestimulinas é controlada pela taxa sanguínea de testosterona, por
retroação negativa ou feedback negativo.
No caso de ocorrerem desvios em relação aos valores de referência de testosterona no sangue:
Aumento do Produção
Complexo Produçã
teor de de
Hipotálamo o de LH
Testosteron Testosteron Valor
-Hipófise e FSH
a a normal de
Testosteron
Diminui o Produção a
Complexo Produçã
teor de de
Hipotálamo o de LH
Testosteron Testosteron
-Hipófise e FSH
a a
RESUMOS BIO - 1º TESTE PÁGINA | 7
» A ablação dos testículos num homem adulto provoca esterilidade e regressão dos caracteres
sexuais secundários. A ereção e a ejaculação tornam-se impossíveis.
» Se a taxa de testosterona no sangue se tornar nula ou muito baixa, apesar da presença de
testículos, ocorre a regressão dos caracteres sexuais secundários e não se realiza a
espermatogénese.
» Nas duas situações anteriores, injeções de testosterona podem corrigir as perturbações
assinaladas, com a exceção da esterilidade mencionada no primeiro caso.
» O funcionamento insuficiente de hipófise conduz a uma paragem na espermatogénese e na
secreção de testosterona. Tratamentos com hormonas hipofisárias permitem o retorno da função
testicular.
» A ablação dos testículos no homem adulto é seguida por uma elevação da taxa de
gonadoestimulinas, FSH e LH, no sangue.
1. Células de Leydig.
2. O controlo da espermatogénese e o desenvolvimento dos caracteres sexuais secundários.
3. Quarto ponto.
4. Retroação negativa.
O sistema genital da mulher é caracterizado por um funcionamento cíclico, onde ocorre uma série de
transformações nos ovários e no útero, perfeitamente sincronizados. O sincronismo entre as fases do
ciclo ovárico e as fases do ciclo uterino é consequência da ação das hormonas ováricas, estrogénio
e progesterona, sobre o endométrio uterino.
são produzidos pelas células
foliculares e pela teca interna. A
concentração destas hormonas vai
aumentando, progressivamente, à medida
que os folículos ováricos crescem, e atinge
o valor máximo um pouco antes da
ovulação. A concentração baixa quando
ocorre a ovulação, devido à perda de
células foliculares. Volta a aumentar durante
a fase luteínica, devido à atividade do corpo
amarelo.
é produzida pelo corpo
amarelo, atingindo o valor máximo na fase
de desenvolvimento dessa estrutura.
Quando o corpo amarelo entra em
degeneração, a concentração de
progesterona diminui.
RESUMOS BIO - 1º TESTE PÁGINA | 8
A evolução das concentrações das hormonas ováricas induz o funcionamento cíclico do endométrio
uterino, considerando-se três fases:
ocorre a destruição parcial do endométrio uma vez que, a contração dos vasos
sanguíneos, faz com que as células deixem de receber os nutrientes necessários e morrem. Essa
destruição é consequência da baixa concentração de hormonas ováricas. Sangue e fragmentos de
tecidos são expulsos, constituindo a menstruação.
verifica-se o crescimento, em espessura, do endométrio, com o desenvolvimento de
glândulas e de vasos sanguíneos, devido ao aumento da concentração de estrogénios.
prossegue o aumento de espessura do endométrio e a atividade secretora das
glândulas, devido à ação dos estrogénios e da progesterona.
O funcionamento dos ovários resulta da existência de um mecanismo de regulação em que intervém
o complexo hipotálamo-hipófise.
O hipotálamo produz GnRH (gonadotropic releasing hormone). A GnRH, transportada pelo sangue,
estimula a produção e libertação de gonadoestimulinas, FSH e LH, na hipófise anterior,
A FSH induz o crescimento e a maturação de folículos e a produção de estrogénios. A LH atua no
folículo maduro, estimulando a ovulação e a transformação do folículo em corpo amarelo, o que leva
à produção de progesterona.
A produção de GnRH e de gonadoestimulinas é controlada pela taxa sanguínea de hormonas ováricas.
A concentração das gonadoestimulinas no sangue varia ao longo do ciclo sexual, estando essa
variação relacionada com os processos de retroação entre os ovários e o complexo hipotálamo-
hipófise.
Teor relativamente elevado de Teor relativamente baixo de
Estrogénios Estrogénios
Complexo Hipotálamo-Hipófise Complexo Hipotálamo-Hipófise
Produção de FSH Produção de FSH
Desenvolvimento Folicular Desenvolvimento Folicular
Produção de Estrogénios Teor de Estrogénios Produção de Estrogénios
restabelecido
As hormonas ováricas atuam sobre o sistema de comando, ocorrendo uma autorregulação por
retroação negativa. Esta retroação tende a compensar eventuais variações das concentrações dessas
hormonas.
Uns dias antes da ovulação, existem picos nas concentrações de FSH e de LH. Com o aumento do
número de células foliculares, os estrogénios são produzidos em maior quantidade, ultrapassando o
valor limite, ocorre assim um mecanismo de retroação positiva.
RESUMOS BIO - 1º TESTE PÁGINA | 9
Teor
Complexo
relativamente Produção de LH
Hipotálamo-
elevado de e de FSH
Hipófise
Estrogénios
Por ação de uma concentração de estrogénios mais elevada, a produção de gonadoestimulinas é
estimulada, em vez de ser inibida. Daí o aumento da concentração de FSH e, principalmente, de LH,
que desencadeia a rutura do folículo maduro, e a ovulação.
Após a ovulação, os estrogénios e a progesterona, exercem uma retroação negativa sobre o complexo
hipotálamo-hipófise, o que explica a queda da taxa de FSH e de LH. Esta diminuição desencadeia a
regressão do corpo amarelo, a diminuição das hormonas ováricas, e o aparecimento da
menstruação.
» A ablação dos ovários por razões médicas conduz ao desaparecimento da ovulação e da
menstruação.
» Com a paragem da atividade dos ovários na menopausa ou devido à sua ablação por razões
médicas ocorre uma queda na produção de estrogénios e progesterona e uma elevação do teor
de FSH e LH no sangue.
» Mulheres com tumores na hipófise apresentam anomalias na função genital, não ocorrendo, por
vezes, ovulação nem menstruação. Injetando extratos hipofisários nessas mulheres, a função
genital restabelece-se.
ATIVIDADE 6 (página 23)
1. Ciclo ovárico: fase folicular, ovulação e fase do corpo amarelo. Ciclo uterino: menstruação, fase proliferativa
e fase secretora.
2. A concentração de estrogénios vai aumentando à medida que ocorre o desenvolvimento folicular, a
concentração diminui ligeiramente com a perda de células foliculares durante a ovulação, sendo a sua
produção, de seguida, assegurada pelo corpo amarelo. Durante o início do ciclo ovárico a concentração de
progesterona permanece baixa e a sua concentração vai aumentando durante a fase luteínica, uma vez
que a sua produção é assegurada pelo corpo amarelo. Quando o corpo amarelo começa a regredir a
concentração de progesterona diminui.
3. Quando a concentração de hormonas ováricas é baixa, a mucosa uterina (ou endométrio) deixa de ser
estimulada e ocorre a fase menstrual.
4. Com a paragem da atividade dos ovários, ocorre uma diminuição da produção de hormonas ováricas,
estrogénios e progesterona. Este teor relativamente baixo de hormonas ováricas estimula o complexo
hipotálamo-hipófise que, por sua vez, produz GnRH, transportada pelo sangue, que estimula o aumento da
produção de gonadoestimulinas, LH e FSH, o que prova o mecanismo de retroação negativo entre as
hormonas ováricas e o complexo hipotálamo-hipófise.
5. Para a ocorrência da ovulação é necessária a existência de uma elevação da concentração das hormonas
hipofisárias, LH e FSH.
RESUMOS BIO - 1º TESTE PÁGINA | 10
Você também pode gostar
- Livro Prep Filosofia PDFDocumento320 páginasLivro Prep Filosofia PDFTiago Sousa91% (11)
- Livro FQ Leya 2020 PDFDocumento385 páginasLivro FQ Leya 2020 PDFsonia silva100% (5)
- CTIC N1 - Estrutura e Função Dos Orgãos ReprodutoresDocumento10 páginasCTIC N1 - Estrutura e Função Dos Orgãos ReprodutoresFernando CorreiaAinda não há avaliações
- Ae Plv5 Teste Avancado5Documento7 páginasAe Plv5 Teste Avancado5faustino_cristinaAinda não há avaliações
- Exercicios Por TemasDocumento59 páginasExercicios Por TemasCristina Casquilho M. CastroAinda não há avaliações
- Teste 5anoDocumento6 páginasTeste 5anoAlice CarvalhoAinda não há avaliações
- Ae Plv5 Teste Intermedio1Documento5 páginasAe Plv5 Teste Intermedio1Alexandra EnesAinda não há avaliações
- Ae plv5 Teste Intermedio3Documento5 páginasAe plv5 Teste Intermedio3Alice CarvalhoAinda não há avaliações
- Ae Plv5 Solucoes TestesDocumento20 páginasAe Plv5 Solucoes TestesAna FerreiraAinda não há avaliações
- Portugues 5 AnoDocumento1 páginaPortugues 5 AnoSónia RibeiroAinda não há avaliações
- Ae Plv5 Teste Avancado3Documento6 páginasAe Plv5 Teste Avancado3faustino_cristina0% (1)
- Ae Plv5 Teste Avancado4Documento7 páginasAe Plv5 Teste Avancado4faustino_cristina50% (2)
- Ae Plv5 Teste Intermedio2Documento6 páginasAe Plv5 Teste Intermedio2Ana FerreiraAinda não há avaliações
- 1º Teste 6º AvaçadpDocumento6 páginas1º Teste 6º AvaçadpsaradaveAinda não há avaliações
- Teste Unidade 2Documento7 páginasTeste Unidade 2Anonymous 3ilQ2PotQVAinda não há avaliações
- Aeal516 T Ava 1Documento6 páginasAeal516 T Ava 1Pedro PiresAinda não há avaliações
- Eug5 Sol Testes Aval U4Documento1 páginaEug5 Sol Testes Aval U4Prof. Carla Sofia de Lacerda Crespo Neto EstevesAinda não há avaliações
- Ae plv5 Teste Intermedio6Documento5 páginasAe plv5 Teste Intermedio6Ana CruzAinda não há avaliações
- Eug5 Sol Testes Aval U3Documento1 páginaEug5 Sol Testes Aval U3Ana FerreiraAinda não há avaliações
- Eug5 Teste Aval U1Documento4 páginasEug5 Teste Aval U1singerladyAinda não há avaliações
- Aeal516 Teste Compreensao Global 1Documento1 páginaAeal516 Teste Compreensao Global 1Paula OliveiraAinda não há avaliações
- Eug5 Sol Testes Aval U1Documento1 páginaEug5 Sol Testes Aval U1Carla LopesAinda não há avaliações
- Aeal516 T Ava 10Documento6 páginasAeal516 T Ava 10962860156Ainda não há avaliações
- Aeal516 T Ava 12Documento6 páginasAeal516 T Ava 12Ana FerreiraAinda não há avaliações
- Aeal516 T Ava 5Documento6 páginasAeal516 T Ava 5SusanaAinda não há avaliações
- Aeal516 T Ava 6Documento6 páginasAeal516 T Ava 6SusanaAinda não há avaliações
- Eug5 Sol Testes Aval U5Documento1 páginaEug5 Sol Testes Aval U5Ana FerreiraAinda não há avaliações
- Ae Plv5 Teste Avancado1Documento5 páginasAe Plv5 Teste Avancado1faustino_cristinaAinda não há avaliações
- Aeal516 Teste Compreensao Global 2Documento1 páginaAeal516 Teste Compreensao Global 2Ana FerreiraAinda não há avaliações
- Aeal516 T Ava 4Documento6 páginasAeal516 T Ava 4SusanaAinda não há avaliações
- Aeal516 T Ava 8Documento5 páginasAeal516 T Ava 8SusanaAinda não há avaliações
- Questões de GinecologiaDocumento288 páginasQuestões de GinecologiaGermanoAguiar100% (1)
- Cap.27-Reprodução e Desenvolvimento Dos AnimaisDocumento40 páginasCap.27-Reprodução e Desenvolvimento Dos AnimaisChalu TamuraAinda não há avaliações
- Sistema Reprodutor Feminino - ANATOMIADocumento6 páginasSistema Reprodutor Feminino - ANATOMIANinaAinda não há avaliações
- Sistema Reprodutor FemininoDocumento6 páginasSistema Reprodutor FemininoBeatriz De OliveiraAinda não há avaliações
- FI - Sistema Reprodutor Masculino e FemininoDocumento2 páginasFI - Sistema Reprodutor Masculino e FemininoTIHAinda não há avaliações
- Aula 3. Sistema GenitalDocumento54 páginasAula 3. Sistema GenitalNicolas MilanAinda não há avaliações
- Portfólio 2Documento8 páginasPortfólio 2Ana Karolina SoaresAinda não há avaliações
- Aula 1 Introdução À EmbriologiaDocumento19 páginasAula 1 Introdução À EmbriologiaBárbara OliveiraAinda não há avaliações
- Próstata - Wikipédia, A Enciclopédia LivreDocumento8 páginasPróstata - Wikipédia, A Enciclopédia LivrePeterson TelesAinda não há avaliações
- Plano de Aula - Sistema ReprodutorDocumento5 páginasPlano de Aula - Sistema ReprodutorMaysaDQAinda não há avaliações
- Pdfs - Mind - Maps - MMCDFD - Sangramento Uterino Anormal - ImpressoDocumento6 páginasPdfs - Mind - Maps - MMCDFD - Sangramento Uterino Anormal - ImpressoGustavo DantasAinda não há avaliações
- Aula de Biologia - EJA 10 FASE - Aparelho Reprodutor Masculino e Feminino, DSTs e ISTsDocumento86 páginasAula de Biologia - EJA 10 FASE - Aparelho Reprodutor Masculino e Feminino, DSTs e ISTsKeiny WallaceAinda não há avaliações
- Funcionamento Dos Sistemas Reprodutores: Cientic 6Documento6 páginasFuncionamento Dos Sistemas Reprodutores: Cientic 6Lina Melim100% (1)
- Anatomo-Fisiologia Do Sistema Reprodutor FemininoDocumento9 páginasAnatomo-Fisiologia Do Sistema Reprodutor FemininoVictoria SantiniAinda não há avaliações
- Anatomia Do Perineo e Genitália Externa FemininaDocumento3 páginasAnatomia Do Perineo e Genitália Externa FemininaAline Castiel BarbosaAinda não há avaliações
- Resumo Anatomia Do Aparelho Reprodutor Feminino e MasculinoDocumento6 páginasResumo Anatomia Do Aparelho Reprodutor Feminino e MasculinoEllen AraujoAinda não há avaliações
- ExercicioDocumento11 páginasExercicioneila oliveira100% (1)
- RufioesDocumento8 páginasRufioesLetícia VieiraAinda não há avaliações
- 1Documento14 páginas1Domingos maneca franciscoAinda não há avaliações
- Aparelho Genital FemininoDocumento8 páginasAparelho Genital FemininoAnna Maria SouzaAinda não há avaliações
- Ciencias 1Documento2 páginasCiencias 1michellemosqueiraAinda não há avaliações
- Sistema Reprodutor Masculino PDFDocumento12 páginasSistema Reprodutor Masculino PDFSamuel CostaAinda não há avaliações
- Genitalia FemininaDocumento36 páginasGenitalia FemininakellycenturiAinda não há avaliações
- 14 Guia Clinica Sobre Urologia PediatricaDocumento5 páginas14 Guia Clinica Sobre Urologia PediatricaAlvaro MartínezAinda não há avaliações
- CN 9 Aula Morfologia Do Sistema ReprodutorDocumento24 páginasCN 9 Aula Morfologia Do Sistema ReprodutoroaroclaAinda não há avaliações
- Ciclo Reprodutivo Da MulherDocumento2 páginasCiclo Reprodutivo Da MulherLiliane CostaAinda não há avaliações
- Estudo Dirigido - Ciclo Menstrual e Hormonios Sexuais e Femininos MiqueiasDocumento6 páginasEstudo Dirigido - Ciclo Menstrual e Hormonios Sexuais e Femininos MiqueiasMiqueias C. SilvaAinda não há avaliações
- Amenorreia e Hemorragia Uterina AnómalaDocumento5 páginasAmenorreia e Hemorragia Uterina AnómalaAdriana MonteiroAinda não há avaliações
- BINGO Reprodução e SexualidadeDocumento12 páginasBINGO Reprodução e SexualidadeDani PaivaAinda não há avaliações