Escolar Documentos
Profissional Documentos
Cultura Documentos
Sistema Reprodutor Feminino
Enviado por
Melkkas SilvaDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Sistema Reprodutor Feminino
Enviado por
Melkkas SilvaDireitos autorais:
Formatos disponíveis
Sistema Reprodutor Feminino – Definição
A maioria das espécies tem dois sexos: macho e fêmea.
Cada sexo tem seu próprio sistema reprodutivo único. Eles são diferentes em
forma e estrutura, mas ambos são projetados especificamente para produzir,
nutrir e transportar o óvulo ou esperma.
Ao contrário do homem, a mulher humana tem um sistema reprodutor
localizado inteiramente na pelve (que é a parte mais baixa do abdômen). A
parte externa dos órgãos reprodutivos femininos é chamada de vulva, o que
significa cobertura. Localizada entre as pernas, a vulva cobre a abertura para o
canal do órgão sexual feminino e outros órgãos reprodutivos localizados dentro
do corpo.
O sistema reprodutor feminino é composto de órgãos internos e estruturas
externas. Sua função é possibilitar a reprodução da espécie.
A maturação sexual é o processo pelo qual esse sistema passa para cumprir seu
papel no processo de gravidez e nascimento.
Sistema Reprodutor Feminino – O que é
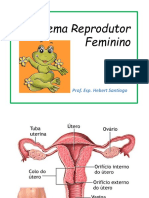
O Sistema reprodutor feminino consiste nos ovários e tubas uterinas
( ovidutos ) bilateriais, um útero normalmente bicórneo, cérvix, órgão genital
feminino, vestíbulo, vulva e glândulas associadas.
.Ele está vinculado à produção e transporte de óvulos, ao transporte dos
espermatozóides à fertilização e à acomodação do concepto até o nascimento.
O sistema reprodutivo feminino é imaturo no nascimento e se desenvolve até
a maturidade na puberdade para poder produzir gametas.
Os órgãos sexuais internos são o útero e as trompas de Falópio e os ovários. O
útero acomoda o embrião que se desenvolve no feto.
O útero também produz secreções uterinas que ajudam o trânsito de esperma
para as trompas de Falópio. Os ovários produzem os óvulos.
Os órgãos sexuais externos também são conhecidos como órgãos genitais e
estes são os órgãos da vulva, incluindo os lábios, o clitóris e a abertura canal do
órgão sexual feminino.
O orgã reprodutor feminino está ligada ao útero no colo do útero.
Em certos intervalos, os ovários liberam um óvulo, que passa pela trompa de
Falópio para o útero. Se, neste trânsito, encontrar-se com esperma, um único
esperma pode entrar e mesclar com o ovo, fertilizando -o.
O equivalente correspondente entre os homens é o sistema reprodutor
masculino.
A fertilização geralmente ocorre nas trompas de Falópio e marca o início da
embriogênese. O zigoto, então, dividi ao longo de gerações de células
suficientes para formar um blastócito, que implanta -se na parede do útero.
Isso começa o período de gestação e o embrião continuará a se desenvolver.
Quando o feto desenvolveu o suficiente para sobreviver fora do útero, o colo do
útero se dilata e as contrações do útero propulsam o recém nascido através do
canal de parto.
Quais são as diferentes partes do sistema reprodutor feminino?
O sistema reprodutivo feminino inclui várias partes que permitem à mulher
conceber, carregar e dar à luz filhos. A vulva, os grandes lábios e os pequenos
lábios e o canal do órgão sexual feminino são as partes mais externas do
sistema, enquanto o colo do útero, o útero e as trompas de falópio constituem
a maior parte do sistema reprodutor feminino.
Os ovários também desempenham um papel importante, embora também
sejam considerados parte do sistema endócrino.
Por ser a parte mais externa do sistema reprodutor feminino, a vulva costuma
ser erroneamente chamada de canal do órgão sexual feminino. A vulva serve de
cobertura para o resto do sistema e para o clitóris, uma terminação nervosa
sensível.
Os pequenos lábios, pequenas dobras de pele em cada lado da vulva, e os
grandes lábios, dobras maiores de pele que circundam toda a área externa,
ajudam a proteger a entrada do canal do órgão sexual feminino.
Localizada dentro do corpo de uma mulher, o canal do órgão sexual feminino é
frequentemente chamada de canal de parto.
Tem a forma de um cilindro e é capaz de se expandir o suficiente para
acomodar a cabeça de um recém-nascido.
O canal do órgão sexual feminino também atua como passagem para o
esperma. Ele se estende entre a abertura da vulva e vai até o colo do útero.
A próxima parte do sistema reprodutor feminino é o colo do útero. Ele conecta
o canal do órgão sexual feminino e o útero e tem uma abertura extremamente
pequena no ponto em que se conecta com o útero.
Esta abertura permite que os espermatozoides entrem enquanto mantém um
feto em crescimento dentro. Uma vez que o colo do útero começa a se abrir,
geralmente conhecido como dilatação, ele pode se tornar largo o suficiente
para permitir que a criança passe para o canal do órgão sexual feminino.
O útero é um dos músculos lisos mais fortes do corpo feminino. Quando uma
mulher não está grávida, é do tamanho de uma pêra. Mesmo assim, essa parte
do sistema reprodutor feminino é capaz de se expandir o suficiente para
acomodar um bebê a termo. O revestimento interno do útero permite que um
óvulo se implante após a fertilização. Se fertilizado, o óvulo normalmente
começa a se formar em um feto; se não for fertilizado, o útero desprende o
revestimento que envolve o óvulo e o próprio óvulo, resultando na
menstruação.
Nos dois cantos superiores do útero estão as trompas de Falópio. Eles atuam
em conjunto com os ovários para permitir a passagem dos óvulos para o útero
para implantação.
As trompas são muito finas e contêm milhões de minúsculos pêlos que ajudam
a empurrar um óvulo dos ovários para o útero.
A parte final do sistema reprodutor feminino são os ovários. Um é conectado a
cada trompa de Falópio e é usado para produzir, segurar e liberar óvulos para
fertilização. Os ovários, embora sejam parte do sistema reprodutor feminino,
também fazem parte do sistema endócrino, pois criam estrogênio e
progesterona.
Como funciona o sistema reprodutor feminino?
O sistema reprodutor feminino oferece várias funções.
Os ovários produzem os óvulos, chamados óvulos ou ovócitos. Os oócitos são
então transportados para a trompa de Falópio, onde a fertilização por um
espermatozóide pode ocorrer.
O óvulo fertilizado então se move para o útero, onde o revestimento uterino
engrossou em resposta aos hormônios normais do ciclo reprodutivo.
Uma vez no útero, o óvulo fertilizado pode se implantar no revestimento
uterino espessado e continuar a se desenvolver. Se a implantação não ocorrer,
o revestimento uterino é eliminado como fluxo menstrual.
Além disso, o sistema reprodutivo feminino produz hormônios sexuais
femininos que mantêm o ciclo reprodutivo.
Durante a menopausa, o sistema reprodutor feminino gradualmente para de
produzir os hormônios femininos necessários para o funcionamento do ciclo
reprodutivo. Nesse ponto, os ciclos menstruais podem se tornar irregulares e,
eventualmente, parar. Um ano após o término dos ciclos menstruais, a mulher
é considerada menopausa.
Fisiologia do Sistema Reprodutor
Formado pelas seguintes estruturas: Cretal genital, útero, 2 tubas uterinas e
2 ovários, ligados ao útero, de cada lado, através de ligamentos ovarianos.
Externamente, ao redor da abertura da genitália, temos 2 lábios de cada lado e,
anteriormente, um pequeno tecido erétil chamado órgão genital feminino. Esta
região externa é conhecida como vulva.
Sistema Reprodutor Feminino
A função do aparelho reprodutor feminino é receber os gametas masculinos
durante o ato sexual, propiciar as condições favoráveis à fecundação, isto é, a
união de um espermatozóide com um óvulo (gameta feminino) formando um
zigoto e, ocorrendo de fato uma fecundação, possibilitar, durante vários meses,
o desenvolvimento do embrião e do feto até que este novo ser esteja em
condições de viver fora do corpo de sua mãe. Ainda assim, mesmo após o
nascimento, durante vários meses, a alimentação básica da criança depende de
nutrientes produzidos por sua própria mãe (leite materno). O desenvolvimento
das mamas, para que a produção de leite seja possível, também depende de
hormônios produzidos pelas gônadas femininas.
OVÁRIOS
Os dois ovários apresentam em seu estroma desde o nascimento,
aproximadamente, 300.000 folículos imaturos denominados folículos primários.
Cada folículo primário apresenta, em seu interior, um óvulo ainda imaturo
denominado oócito primário.
A partir da puberdade, sob influência de hormônios hipofisários (FSH), a
cada mês, aproximadamente, alguns (apenas alguns) dos centenas de
milhares de folículos passam por modificações suscessivas a cada dia,
passando por diversas fases: folículos primários – folículos em crescimento –
folículos veliculares – folículos maturos.
Os folículos, durante o crescimento, produzem uma considerável quantidade do
hormônio estrogênio.
Após alguns dias de constante crescimento os diversos folículos atingem um
grau máximo de desenvolvimento e passam a ser denominados folículos
maturos.
Supostamente devido a uma alta quantidade de estrogênio produzido pelos
diversos folículos maturos, a adenohipófise passa a secretar, subitamente, uma
grande quantidade do hormônio LH (Hormônio Luteinizante).
Este fenômeno, de aumento súbito na secreção do LH é conhecido como “pulso
do LH”.
O pulso do LH é um dos mais importantes fatores responsáveis pela
ovulação: Um dos diversos folículos maturos encontrados nos ovários, de
repente, sob influência da alta concentração de LH, rompe-se e libera o óvulo
para fora do ovário. A partir deste momento, todos os demais folículos maturos
passam, imediatamente, a entrar num processo de degeneração, deixando de
produzir estrogênio. Os folículos, degenerando-se, transformam-se em tecido
fibroso e gorduroso denominado corpo albicans. Já o folículo que ovulou, sob
influência do LH, não se degenera imediatamente. Durante aproximadamente 2
semanas sobrevive na forma de um corpo amarelado conhecido como corpo
lúteo. Durante estas 2 semanas, na forma de corpo lúteo, produz grande
quantidade de estrogênio e progesterona.
Passado este período, com a queda constante do LH, também se degenera
transformando-se em corpo albicans.
Com a degeneração do corpo lúteo caem significativamente os níveis dos
hormônio estrogênio e progesterona, que estavam sendo produzidos pelo
mesmo. A queda dos níveis destes 2 hormônios faz com que a hipófise
novamente passe a secretar quantidades crescentes de FSH. O FSH promove,
então, nos ovários o desenvolvimento de novos folículos até então primários.
Estes novos folículos passam a crescer a cada dia, produzindo novamente
estrogênio e, tudo o que foi descrito nos parágrafos anteriores, passa a
acontecer novamente.
Estes eventos repetem-se aproximadamente a cada 28 dias durante toda a vida
fértil da mulher. A cada ciclo temos uma fase onde diversos folículos se
desenvolvem, produzindo estrogênio.
Ao final desta fase ocorre uma ovulação. A partir da ovulação entramos numa
outra fase onde predomina a existência de um corpo lúteo, que produz
estrogênio + progesterona.
A cada ovulação, um óvulo (ainda na fase de oócito secundário) ao ser expulso
do ovário, com muita probabilidade, acaba se aderindo a uma das fímbrias que
se encontram na extremidade de cada uma das tubas uterinas. Aos poucos o
óvulo vai se deslocando para o interior da tuba e, desta, em direção à cavidade
uterina.
Não ocorrendo a fecundação (o que geralmente ocorre), o óvulo morre antes de
atingir a cavidade uterina e o que resta do mesmo é expelido durante o fluxo
menstrual seguinte.
CICLO ENDOMETRIAL
As alterações cíclicas hormonais descritas acima produzem alterações
bastante significativas no tecido que reveste internamente a cavidade
uterina (endométrio):
Durante a fase de desenvolvimento e crescimento dos diversos folículos
ovarianos, a cada ciclo, o estrogênio secretado por tais folículos em crescimento
estimula a ocorrência de uma proliferação celular por todo o endométrio. As
células endometriais se proliferam, o endométrio torna-se mais expesso, os
vasos sanguíneos dilatam-se proporcionando um maior fluxo sanguíneo, as
glândulas endometriais desenvolvem-se tornando-se mais longas e tortuosas.
Esta fase dura aproximadamente 11 dias e é conhecida como fase proliferativa.
Passada a ovulação, entramos numa outra fase, caracterizada pela intensa
atividade secretória das glândulas endometriais. A secreção é estimulada pelos
altos níveis de progesterona, além de estrogênio, ambos sendo secretados pelo
corpo lúteo. Esta fase dura aproximadamente 12 dias e é conhecida como fase
secretória.
Como o corpo lúteo também se degenera, os níveis dos hormônios
estrogênio e progesterona caem provocando uma degeneração no
endométrio: os vasos sanguíneos se tornam espásticos, o fluxo sanguíneo se
reduz acentuadamente, as células endometriais descamam-se, as glândulas
endometriais deixam de secretar e um sangramento constante ocorre fazendo-
se fluir através do cretal genital. Tal fase, que dura aproximadamente 5 dias, é
conhecida como fase menstrual.
ESTROGÊNIO E PROGESTERONA
A partir da puberdade e durante toda a vida fértil da mulher, enquanto folículos
se desenvolvem, a cada ciclo, em seus ovários verificamos uma significativa
produção de estrogênio.
Cada vez que se forma um corpo lúteo, também a cada ciclo, além de
estrogênio ocorre também produção de progesterona.
Estes dois hormônios são muito importantes no desenvolvimento e no
adequado funcionamento do Sistema Reprodutor Feminino.
O estrogênio, a partir da puberdade, é o grande responsável pelo
desenvolvimento dos caracteres sexuais secundários femininos: Os ossos
longos crescem rapidamente até aos 16 anos, quando perdem a capacidade de
crescimento pela calcificação dos discos epifisários; os ossos da pelve também
crescem, alargando o cretal pélvico; pêlos pubianos aparecem; a vulva se
desenvolve e passa a apresentar os grandes e pequenos lábios genitais; a
parede genital se torna mais resistente; o pH do aparelho genital se torna mais
ácido devido ao desenvolvimento de bactérias saprófitas que passarão a
habitar esta cavidade; aumenta o volume da genitália, do útero e das tubas
uterinas; as mamas se desenvolvem e, em seu interior, acumulam-se tecido
gorduroso e fibroso, além de se desenvolverem células produtoras de leite
agrupadas em alvéolos, com ductos dirigidos em direção ao mamilo.
A cada ciclo, durante a vida reprodutiva da mulher, as oscilações de estrogênio
também causam modificações significativas no endométrio, como as descritas
acima.
A progesterona, cada vez que é secretada, promove uma intensa atividade
secretória no endométrio, preparando-o a receber um óvulo fecundado para se
implantar no mesmo.
A secreção endometrial é rica em carboidratos, aminoácidos, gordura e diversos
minerais, importantes para a nutrição embrionária durante a fase inicial da
gravidez.
TUBA UTERINA ( OVIDUTO )
As tubas uterinas são estruturas tortuosas bilaterais que se estendem da região
do ovário para os cornos uterinos e transportam ovos e espermatozóides.
Três segmentos da tuba uterina podem ser distinguidas:
1 ) o infundíbulo, um grande orifício no formato de um funil;
2 ) ampola, um segmento de parede delgada que se estende caudalmente do
infundíbulo;
3 ) o istmo, um segmento muscular unido ao útero.
ÚTERO
O Útero é o local de implantação do concepto. Ele sofre uma seqüência
definida de alterações durante o ciclo estral e reprodutivo. Na maioria das
espécies consiste em cornos bilaterais ligados às tubas uterinas, e um corpo e
um colo ou cérvix, que unem à órgão genital feminino.
Você também pode gostar
- Simulações Realísticas No Processo De Ensino-aprendizagem Em Enfermagem: Segurança Do PacienteNo EverandSimulações Realísticas No Processo De Ensino-aprendizagem Em Enfermagem: Segurança Do PacienteAinda não há avaliações
- Aula 2 - Endocrinologia Do Ciclo Menstrual e EsteroidogêneseDocumento50 páginasAula 2 - Endocrinologia Do Ciclo Menstrual e Esteroidogênesethiago melo dos anjosAinda não há avaliações
- Genitalia FemininaDocumento36 páginasGenitalia FemininakellycenturiAinda não há avaliações
- Ciclo MenstrualDocumento7 páginasCiclo MenstrualFilipe BorgesAinda não há avaliações
- Anatomia Do Sistema Reprodutor Feminino - 01Documento8 páginasAnatomia Do Sistema Reprodutor Feminino - 01KAMILA DE SA FAGUNDES BRANDÃOAinda não há avaliações
- Sistema Reprodutor MasculinoDocumento10 páginasSistema Reprodutor MasculinoMaitê Luisa Hostert PereiraAinda não há avaliações
- Aula 01 - Anatomia Do Sistema UrinárioDocumento29 páginasAula 01 - Anatomia Do Sistema UrinárioÂngela Lessa de AndradeAinda não há avaliações
- APRESENTAÇÃO Ciclo MenstrualDocumento46 páginasAPRESENTAÇÃO Ciclo Menstrualdaniela freitas100% (1)
- Métodos ContracetivosDocumento13 páginasMétodos ContracetivosJoao MAchadoAinda não há avaliações
- PeríneoDocumento53 páginasPeríneoCatarina Santos RibeiroAinda não há avaliações
- Fisiologia Do Ciclo MenstrualDocumento29 páginasFisiologia Do Ciclo MenstrualThiago Ribeiro da Silva100% (1)
- Concepcao Ao NascimentoDocumento27 páginasConcepcao Ao Nascimentogeronim AlbertAinda não há avaliações
- Fisiologia Do Sistema Reprodutor FemininoDocumento22 páginasFisiologia Do Sistema Reprodutor FemininoAline MilanAinda não há avaliações
- Anatomia e Fisiologia Da Mulher 2Documento51 páginasAnatomia e Fisiologia Da Mulher 2Alimentação Escolar CumaruAinda não há avaliações
- Fisiologia Da Gravidez, Parto e LactaçãoDocumento18 páginasFisiologia Da Gravidez, Parto e LactaçãoRafael Marciniak FerreiraAinda não há avaliações
- 1 Aula - Sistema Reprodutor Feminino e MasculinoDocumento62 páginas1 Aula - Sistema Reprodutor Feminino e MasculinoTania Estrela100% (1)
- Biologia PPT - Sistema Reprodutor Humano (Anatomia Feminina)Documento18 páginasBiologia PPT - Sistema Reprodutor Humano (Anatomia Feminina)Biologia ppt100% (3)
- Terapia Nutricional Nas HepatopatiasDocumento46 páginasTerapia Nutricional Nas HepatopatiasJoyce GabrielleAinda não há avaliações
- V Consulta À Mulher No ClimatérioDocumento16 páginasV Consulta À Mulher No ClimatérioRicky FalcãoAinda não há avaliações
- Ciclo Sexual FemininoDocumento44 páginasCiclo Sexual Femininoscms c,.Ainda não há avaliações
- Aula Introdução A CitologiaDocumento20 páginasAula Introdução A CitologiaGILMARA PRADO DE SOUSA100% (2)
- Sistema Reprodutor Feminino - 2009Documento35 páginasSistema Reprodutor Feminino - 2009LdFlor100% (1)
- GlicerinaDocumento11 páginasGlicerinaRodrigo GomesAinda não há avaliações
- Aula 5 - Lipidograma e DiabetesDocumento79 páginasAula 5 - Lipidograma e DiabetesLuíze FoizerAinda não há avaliações
- Plano Ensino Saude Coletiva Fisioterapia 2019Documento6 páginasPlano Ensino Saude Coletiva Fisioterapia 2019leonardoAinda não há avaliações
- Anatomia Do Sistema Reprodutor FemininoDocumento14 páginasAnatomia Do Sistema Reprodutor FemininoBruna Larissa Carvalho100% (1)
- HerpesDocumento66 páginasHerpesFilipe MoreiraAinda não há avaliações
- Sist Reprod FDocumento50 páginasSist Reprod FvanessacrisjAinda não há avaliações
- Climatério Sob A Visão Da Medicina Tradicional ChinesaDocumento18 páginasClimatério Sob A Visão Da Medicina Tradicional ChinesaCarlos AugustoAinda não há avaliações
- Folheto PuerperioDocumento5 páginasFolheto PuerperioPatrícia Silva100% (1)
- Placenta MedicinaDocumento49 páginasPlacenta MedicinaBruno Avelar100% (1)
- Fisiologia Ciclo MenstrualDocumento25 páginasFisiologia Ciclo MenstrualEdgar LoezaAinda não há avaliações
- Aula 1 Introducao A SemiologiaDocumento7 páginasAula 1 Introducao A SemiologiaCristiane MedeirosAinda não há avaliações
- Saúde e Cura No YogaDocumento232 páginasSaúde e Cura No YogaivanvasquesAinda não há avaliações
- Dças Orificiais ResumoDocumento3 páginasDças Orificiais ResumoIbrahim MassuquetoAinda não há avaliações
- Ficha Clínica Da Mulher Ginecologia - Modelo de AnamneseDocumento4 páginasFicha Clínica Da Mulher Ginecologia - Modelo de AnamneseFrancisco JuniorAinda não há avaliações
- Lista NP2 Fisiologia Do Sistema Regulado1Documento16 páginasLista NP2 Fisiologia Do Sistema Regulado1Alexandra MagalhãesAinda não há avaliações
- Apostila EsplancnologiaDocumento89 páginasApostila EsplancnologiaveterinariapatiAinda não há avaliações
- Fisiologia GastrointestinalDocumento14 páginasFisiologia GastrointestinalPaulo Henrique Enzele100% (1)
- Preceitos Fundamentais para Plano AlimentarDocumento11 páginasPreceitos Fundamentais para Plano AlimentarLuciane Daniele Ribeiro100% (1)
- Trabalho Sobre TuberculoseDocumento10 páginasTrabalho Sobre TuberculoseMariana Ferreira SouzaAinda não há avaliações
- Sistema UrinárioDocumento14 páginasSistema UrinárioArthur Sacramento100% (2)
- Apostila de Anatomia e Fisiologia HumanaDocumento46 páginasApostila de Anatomia e Fisiologia HumanaAndreia MonteiroAinda não há avaliações
- Sistema EndocrinoDocumento52 páginasSistema EndocrinoNelson Arryn LothloriénAinda não há avaliações
- Apostila GinecologiaDocumento330 páginasApostila GinecologiaAldemir100% (1)
- Aula 2 EndocrinoDocumento59 páginasAula 2 EndocrinojapafonesAinda não há avaliações
- Livro Inf. Respiratorias PDFDocumento224 páginasLivro Inf. Respiratorias PDFAline Palmeira100% (1)
- Sistema Imunitário DefesasDocumento25 páginasSistema Imunitário DefesasHenrique OliveiraAinda não há avaliações
- GinecologiaDocumento168 páginasGinecologiaLuiz Otavio Souza AmadorAinda não há avaliações
- Sistema GastrointestinalDocumento12 páginasSistema GastrointestinalCarlaAinda não há avaliações
- Semiologia 13 - Ginecologia e Obstetrícia - Semiologia Da Mulher PDFDocumento13 páginasSemiologia 13 - Ginecologia e Obstetrícia - Semiologia Da Mulher PDFSamuel MarianiAinda não há avaliações
- Aula 1 Módulo C - Fecundação e 1 Semana Do DesenvolvimentoDocumento39 páginasAula 1 Módulo C - Fecundação e 1 Semana Do DesenvolvimentoLarissa FardinAinda não há avaliações
- 1 Anatomia e Fisiologia Do Aparelho Reprodutor Feminino e MasculinoDocumento49 páginas1 Anatomia e Fisiologia Do Aparelho Reprodutor Feminino e MasculinoIngrid GleiciaraAinda não há avaliações
- 11 Slides - Sistema DigestórioDocumento10 páginas11 Slides - Sistema DigestórioGeová MoonAinda não há avaliações
- Apostila de AnatomiaDocumento150 páginasApostila de AnatomiafantaimegamesAinda não há avaliações
- Tensão Pre MenstrualDocumento13 páginasTensão Pre MenstrualwesleycaAinda não há avaliações
- Anatomia Coração PDFDocumento59 páginasAnatomia Coração PDFAlcione Ferreira100% (1)
- A Formula IdealDocumento30 páginasA Formula IdealJuliana Vieira100% (1)
- Formas de Energia: Presente Nos Alimentos Que Ingeriu, para Transformar em Mecânica, PossibilitandoDocumento2 páginasFormas de Energia: Presente Nos Alimentos Que Ingeriu, para Transformar em Mecânica, PossibilitandoMelkkas SilvaAinda não há avaliações
- Sistema Reprodutor MasculinoDocumento11 páginasSistema Reprodutor MasculinoMelkkas SilvaAinda não há avaliações
- Circuito ElétricoDocumento2 páginasCircuito ElétricoMelkkas SilvaAinda não há avaliações
- ReproduçãoDocumento3 páginasReproduçãoMelkkas SilvaAinda não há avaliações
- Sistema Reprodutor Feminino e Masculino - ImagensDocumento2 páginasSistema Reprodutor Feminino e Masculino - ImagensMelkkas SilvaAinda não há avaliações
- Doenças Sexualmente TransmissíveisDocumento4 páginasDoenças Sexualmente TransmissíveisMelkkas SilvaAinda não há avaliações
- O Que É Reprodução Assexuada e SexuadaDocumento3 páginasO Que É Reprodução Assexuada e SexuadaMelkkas SilvaAinda não há avaliações
- Atividades Com FraçõesDocumento1 páginaAtividades Com FraçõesMelkkas SilvaAinda não há avaliações
- UntitledDocumento2 páginasUntitledMelkkas SilvaAinda não há avaliações
- Exercicios de PorcentagemDocumento1 páginaExercicios de PorcentagemMelkkas SilvaAinda não há avaliações
- Problemas de DivisaoDocumento1 páginaProblemas de DivisaoMelkkas SilvaAinda não há avaliações
- Situacoes Problema Com FracoesDocumento1 páginaSituacoes Problema Com FracoesMelkkas SilvaAinda não há avaliações
- 1 Lista de Exercicios Complementar de Matematica PDFDocumento9 páginas1 Lista de Exercicios Complementar de Matematica PDFMelkkas SilvaAinda não há avaliações
- 5 Quinzena - 3º Ciclo: VP 0,15 100 15 Litros.Documento4 páginas5 Quinzena - 3º Ciclo: VP 0,15 100 15 Litros.Melkkas SilvaAinda não há avaliações
- Problemas Com Divisão: Prof - Ativ.Documento2 páginasProblemas Com Divisão: Prof - Ativ.Melkkas SilvaAinda não há avaliações
- Atividade Com PORCENTAGEMDocumento1 páginaAtividade Com PORCENTAGEMMelkkas SilvaAinda não há avaliações
- LISTA ÚNICA DOS MEMBROS DA CCM 2019.worddoc PDFDocumento95 páginasLISTA ÚNICA DOS MEMBROS DA CCM 2019.worddoc PDFToma Lá Dá CáAinda não há avaliações
- 1 Cristaos Sociedade de ConsumoDocumento3 páginas1 Cristaos Sociedade de ConsumoMisael Antônio Firmino NetoAinda não há avaliações
- Luz Sobre Hildegarda PDFDocumento26 páginasLuz Sobre Hildegarda PDFRafael FrotaAinda não há avaliações
- A Europa e o Mundo No Limiar Do Séc XXDocumento20 páginasA Europa e o Mundo No Limiar Do Séc XXflipeAinda não há avaliações
- Módulo I - Introdução À Educação EspecialDocumento10 páginasMódulo I - Introdução À Educação EspecialProfDiogoSouzaAinda não há avaliações
- Inglês TécnicoDocumento14 páginasInglês TécnicoFabricio FélixAinda não há avaliações
- Filosofia Moral - 2019-2Documento46 páginasFilosofia Moral - 2019-2Joao25% (4)
- Teologia e Pratica Da Igreja Catolica TrechoDocumento19 páginasTeologia e Pratica Da Igreja Catolica TrechoJuliara BragéAinda não há avaliações
- Tratar Bem Detento - Entender o Papel Estado - 09-01-17Documento3 páginasTratar Bem Detento - Entender o Papel Estado - 09-01-17Laerte Moreira Dos SantosAinda não há avaliações
- 012 Eventos Finais - A SacudiduraDocumento17 páginas012 Eventos Finais - A SacudiduraMarcelo Pereira100% (1)
- Desafio 3 - Plano - Do - Projeto - ArgonauticaDocumento19 páginasDesafio 3 - Plano - Do - Projeto - ArgonauticaCristiana Drumond100% (5)
- Carta Pedido Créditos LaboraisDocumento3 páginasCarta Pedido Créditos LaboraisFernanda CostaAinda não há avaliações
- Airbnb RFI 21 2020Documento6 páginasAirbnb RFI 21 2020Gonçalo HenriquesAinda não há avaliações
- Os Nomes de DeusDocumento5 páginasOs Nomes de DeusprwilsonrafaelAinda não há avaliações
- Audiência Preliminar No JecrimDocumento4 páginasAudiência Preliminar No JecrimCibelle Barroso CalazansAinda não há avaliações
- Planilha Diagnostico VendasDocumento20 páginasPlanilha Diagnostico VendasBianca NunesAinda não há avaliações
- Fatura: Signature Not VerifiedDocumento1 páginaFatura: Signature Not VerifiedpaubernardoAinda não há avaliações
- Edital UnibraDocumento7 páginasEdital UnibraLucas LkAinda não há avaliações
- Fase Investigatoria e Processo Penal em 1a InstanciaDocumento34 páginasFase Investigatoria e Processo Penal em 1a InstanciaYanka CarvalhoAinda não há avaliações
- Redes de Portos Marítimos: I. CaracterizaçãoDocumento3 páginasRedes de Portos Marítimos: I. CaracterizaçãoVitória OliveiraAinda não há avaliações
- Tipos de AconselhamentoDocumento6 páginasTipos de Aconselhamentobenedito costa juniorAinda não há avaliações
- Un CentenarioDocumento6 páginasUn Centenariomatias.alvaradoleytonAinda não há avaliações
- Entendendo o Southern RockDocumento29 páginasEntendendo o Southern RockwesleyAinda não há avaliações
- APOSTILADocumento30 páginasAPOSTILAAna Paula DaniloAinda não há avaliações
- Quesitos em Medicina LegalDocumento18 páginasQuesitos em Medicina LegalTen_SevalhoAinda não há avaliações
- Decolonizando Sexualidades EnquadramentoDocumento383 páginasDecolonizando Sexualidades EnquadramentoClara CuevasAinda não há avaliações
- EDITAL 004 21 PPGCAF Mestrado 2022 Com ERRATADocumento29 páginasEDITAL 004 21 PPGCAF Mestrado 2022 Com ERRATAcarolcruzrjAinda não há avaliações
- Sotaques Da Região Sudeste Do BrasilDocumento3 páginasSotaques Da Região Sudeste Do BrasilLeide Dos Santos RosarioAinda não há avaliações
- 3 Guia Re Ciclo 15 PDFDocumento24 páginas3 Guia Re Ciclo 15 PDFJayne de MeloAinda não há avaliações
- 5 - Planejamento Regional e Urbano - Pós-GraduaçãoDocumento43 páginas5 - Planejamento Regional e Urbano - Pós-GraduaçãoProf. Eduardo AlmeidaAinda não há avaliações
- RISCOS, VULNERABILIDADES E CONDICIONANTES URBANOSNo EverandRISCOS, VULNERABILIDADES E CONDICIONANTES URBANOSAinda não há avaliações
- Treinamento cerebral: Compreendendo inteligência emocional, atenção e muito maisNo EverandTreinamento cerebral: Compreendendo inteligência emocional, atenção e muito maisNota: 4.5 de 5 estrelas4.5/5 (169)
- Bioquímica do corpo humano: As bases moleculares do metabolismoNo EverandBioquímica do corpo humano: As bases moleculares do metabolismoAinda não há avaliações
- Psicoterapia: Teorias e técnicas psicoterápicasNo EverandPsicoterapia: Teorias e técnicas psicoterápicasNota: 5 de 5 estrelas5/5 (4)
- O Guia Da Apicultura Para Iniciantes: O Guia Completo Para Criar Abelhas, Aumentar Suas Colônias E Fazer Sua Colmeia ProsperarNo EverandO Guia Da Apicultura Para Iniciantes: O Guia Completo Para Criar Abelhas, Aumentar Suas Colônias E Fazer Sua Colmeia ProsperarAinda não há avaliações
- O Cérebro de alta performance: Como orientar seu cérebro para resultados e aproveitar todo o seu potencial de realizaçãoNo EverandO Cérebro de alta performance: Como orientar seu cérebro para resultados e aproveitar todo o seu potencial de realizaçãoNota: 5 de 5 estrelas5/5 (1)
- Uma viagem pelo cérebro: A via rápida para entender neurociência: 1ª edição revisada e atualizadaNo EverandUma viagem pelo cérebro: A via rápida para entender neurociência: 1ª edição revisada e atualizadaNota: 4 de 5 estrelas4/5 (13)
- Biomecânica Básica dos Exercícios: Membros InferioresNo EverandBiomecânica Básica dos Exercícios: Membros InferioresNota: 3.5 de 5 estrelas3.5/5 (8)
- Uma voz sem palavras: Como o corpo libera o trauma e restaura o bem-estarNo EverandUma voz sem palavras: Como o corpo libera o trauma e restaura o bem-estarNota: 4.5 de 5 estrelas4.5/5 (9)
- Fundamentos Em Cirurgia OralNo EverandFundamentos Em Cirurgia OralNota: 5 de 5 estrelas5/5 (1)
- Transtornos Alimentares: Entenda os aspectos que envolvem essas patologias e suas implicaçõesNo EverandTranstornos Alimentares: Entenda os aspectos que envolvem essas patologias e suas implicaçõesNota: 5 de 5 estrelas5/5 (2)
- Análise do Comportamento e suas Aplicações: Desafios e Possibilidades Volume 1No EverandAnálise do Comportamento e suas Aplicações: Desafios e Possibilidades Volume 1Nota: 5 de 5 estrelas5/5 (4)