0% acharam este documento útil (0 voto)
23 visualizações15 páginasDinâmica da Ventilação Pulmonar
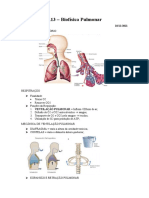
O documento aborda a ventilação pulmonar, detalhando a dinâmica macro e micro, incluindo os processos de difusão de gases, perfusão e controle neural. Discute também a importância da pressão pleural, volumes e capacidades pulmonares, além da ventilação alveolar e fatores que influenciam a troca gasosa. Por fim, menciona a função do surfactante na redução da tensão superficial alveolar e os mecanismos de colapso pulmonar, como o pneumotórax.
Enviado por
brendahlimaaxDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd
0% acharam este documento útil (0 voto)
23 visualizações15 páginasDinâmica da Ventilação Pulmonar
O documento aborda a ventilação pulmonar, detalhando a dinâmica macro e micro, incluindo os processos de difusão de gases, perfusão e controle neural. Discute também a importância da pressão pleural, volumes e capacidades pulmonares, além da ventilação alveolar e fatores que influenciam a troca gasosa. Por fim, menciona a função do surfactante na redução da tensão superficial alveolar e os mecanismos de colapso pulmonar, como o pneumotórax.
Enviado por
brendahlimaaxDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd