Escolar Documentos
Profissional Documentos
Cultura Documentos
Taquiarritmias
Enviado por
Lohana Vidaurre0 notas0% acharam este documento útil (0 voto)
5 visualizações5 páginasO documento descreve as principais taquiarritmias, começando por perguntas diagnósticas sobre a presença de ondas P, F ou QRS alargado. Isso ajuda a distinguir entre taquicardia sinusal, atrial, ventricular ou fibrilação atrial, listando suas causas e tratamentos.
Descrição original:
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento descreve as principais taquiarritmias, começando por perguntas diagnósticas sobre a presença de ondas P, F ou QRS alargado. Isso ajuda a distinguir entre taquicardia sinusal, atrial, ventricular ou fibrilação atrial, listando suas causas e tratamentos.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
5 visualizações5 páginasTaquiarritmias
Enviado por
Lohana VidaurreO documento descreve as principais taquiarritmias, começando por perguntas diagnósticas sobre a presença de ondas P, F ou QRS alargado. Isso ajuda a distinguir entre taquicardia sinusal, atrial, ventricular ou fibrilação atrial, listando suas causas e tratamentos.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 5
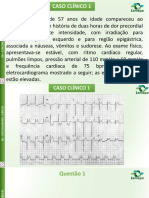
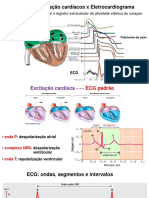
Taquiarritmias
1- Existe taquicardia?
Os intervalos R-R devem ter uma distancia entre sí inferior a 1,5 cm (3 quadradões).
2- Existe onda P?
Se deve buscar a onda P em D2.
Caso ela exista, devemos pensar em 3 hipóteses diagnósticas:
● Taquicardia sinusal (onda P em D1 e D2)
○ Condições relacionadas: Exercício, estresse emocional, tireotoxicose,
hipovolemia, febre, anemia, IC.
○ Tratamento: Tratar a causa. Nos casos de taquicardia sinusal imprópria,
podemos utilizar betabloqueadores ou antagonistas de cálcio.
● Taquicardia Atrial Unifocal (Onda P de morfologia diferente da morfologia sinusoidal,
geralmente negativa em D2).
○ Condições associadas: IAM, hipocalemia, intoxicação digitálica, hipoxemia,
libação alcoólica. Em adultos jovens ela pode ocorrer de forma paroxística.
○ Tratamento: Tratar causa. Drogas que podem reverter: lidocaína, propafenona,
sotalol.
Caso não haja onda P, devemos passar para a terceira pergunta
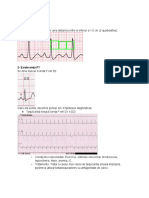
3- Existe onda F de flutter atrial?
Devemos olhar as derivações inferiores (DII, DIII e aVF) + V1. A onda F é uma onda atrial com
frequência em torno de 300 bpm. Geralmente tem um aspecto em dente de serra.
Caso exista, se trata de um flutter atrial
● Flutter Atrial
○ Condições: Cardiopatia hipertensiva, doença orovalvar mitral, IAM na fase
aguda, cardiopatia dilatada, cardiopatia hipertrófica, hipertireoidismo, miocardite,
pericardite, TEP, DPOC descompensado, libação alcoólica, pós operatório de
cirurgia cardíaca.
○ Tratamento: Igual ao do FA (explicado abaixo)
Se não houver onda F de flutter, realizar a quarta pergunta
4- QRS estreito ou alargado?
O QRS estreito possui menos de 120 ms (3 mm), o QRS alargado possui valores acima disso.
Se o QRS for alargado, estamos de frente a uma taquicardia ventricular, se os complexos QRS
forem idênticos, é uma TV monomórfica. Se forem diferentes é uma TV polimórfica. Se durar
mais de 30s ou causar instabilidade hemodinâmica ela é sustentada.
● Taquicardia Ventricular Não Sustentada
○ Causas: Coronariopatias, cardiomiopatias, valvulopatias
○ Tratamento: Tratar a causa. Em paciente sem cardiopatia só se realiza
tratamento sintomático (betabloqueador)
● Taquicardia Ventricular Monomórfica Sustentada:
○ Causas: Doença coronariana, intoxicação por cocaína, displasia arritmogênica
de VD.
○ Tratamento Agudo: Se instável = cardioversão elétrica com 100J; Se estável =
amiodarona, sotalol, procaínamida ou lidocaína. Em caso de intoxicação por
cocaína, usar Bicarbonato de sódio (betabloqueador é contraindicado)
○ Tratamento Crônico: Historia de sincope, instabilidade hemodinâmica ou FE <
35-40% = cardiodesfibrilador implantavel. Se nenhum dos fatores estiver
presente = antiarrítmicos cronicamente.
● Taquicardia Ventricular Polimórfica (Torsades des Pointes)
○ Causas: Síndrome do QT longo congênita ou adquirida (haloperidol, tricíclicos,
cocaína, sotalol, quinidina, hipocalemia, hipomagnesemia, bradiarritmias
malignas)
○ Tratamento: Tratar a causa, Sulfato de magnésio, betabloqueador (na síndrome
do QT longo congênito).
Se o complexo QRS for estreito, passamos para a quinta pergunta
5- Os intervalos R-R são regulares ou irregulares?
Caso seja regular, o diagnóstico é taquicardia supraventricular
● Taquicardia Supraventricular:
○ Causas: Reentrada nodal, reentrada em via acessória.
○ Tratamento: Se o paciente estiver Instável = Cardioversão elétrica. Se estiver
estável = Manobra vagal (massagem de seio carotídeo); Adenosina 6 mg em
bolus; verapamil; betabloqueadores.
Se o intervalo R-R for irregular, o diagnóstico é fibrilação atrial
● Fibrilação Atrial:
○ Causas: Cardiopatia hipertensiva, doença orovalvar mitral, IAM na fase aguda,
cardiopatia dilatada, cardiopatia hipertrófica, hipertireoidismo, miocardite,
pericardite, TEP, DPOC descompensado, libação alcoólica, pós operatório de
cirurgia cardíaca.
○ Tratamento:
Tratamento para FA e Flutter Atrial
Paciente Instável Paciente estável, < 48h, Paciente estável, >48h, tempo
sem alto risco indeterminado ou alto risco
Heparina em bolus + ● Heparina 6-12 h Controle da Frequência:
Cardioversão elétrica ● Cardioversão ● Betabloqueador
química ou elétrica ● Anticoagulação crônica
● Anticoagulação por Controle de Ritmo:
4 semanas. ● Controle da FC
(betabloqueador)
● Anticoagulação pré-reversão:
Sem ECO TE ou com trombo
(warfarin 3-4 semanas); Com
ECO TE sem trombo (heparina
12h)
● Cardioversão química ou
elétrica
● Anticoagulação por 4 semanas
● Manutenção do ritmo
(amiodarona)
● Anticoagulação crônica.
Você também pode gostar
- QUADRIX Prova Pratica 006 Prog Especialidades Clinicas IAMSPE RM 2023Documento60 páginasQUADRIX Prova Pratica 006 Prog Especialidades Clinicas IAMSPE RM 2023Lohana VidaurreAinda não há avaliações
- QUADRIX - 002 - IAMSPE-RM-2022 - Prova - Pratica - ESPECIALIDADES CIRURGICASDocumento54 páginasQUADRIX - 002 - IAMSPE-RM-2022 - Prova - Pratica - ESPECIALIDADES CIRURGICASLohana VidaurreAinda não há avaliações
- QUADRIX Cad Prova 003 Programa Especialidades Clinicas ISCMSP RM-2021Documento15 páginasQUADRIX Cad Prova 003 Programa Especialidades Clinicas ISCMSP RM-2021Lohana VidaurreAinda não há avaliações
- QUADRIX Prova Pratica 011 Prog Medicina Paliativa IAMSPE RM 2023Documento24 páginasQUADRIX Prova Pratica 011 Prog Medicina Paliativa IAMSPE RM 2023Lohana VidaurreAinda não há avaliações
- QUADRIX - Prova - Pratica - 004 - Prog - Angiorradiologia Cirurgia Endovascular - IAMSPE - RM - 2023Documento15 páginasQUADRIX - Prova - Pratica - 004 - Prog - Angiorradiologia Cirurgia Endovascular - IAMSPE - RM - 2023Lohana VidaurreAinda não há avaliações
- QUADRIX Prova Pratica 002 Prog Especialidades Cirurgicas IAMSPE RM 2023Documento57 páginasQUADRIX Prova Pratica 002 Prog Especialidades Cirurgicas IAMSPE RM 2023Lohana VidaurreAinda não há avaliações
- QUADRIX Cad Prova 008 Programa Angiorradiologia Cirurg Endovascular ISCMSP RM-2021Documento8 páginasQUADRIX Cad Prova 008 Programa Angiorradiologia Cirurg Endovascular ISCMSP RM-2021Lohana VidaurreAinda não há avaliações
- Estacao 10 - Checklist Do (A) Examinador (A)Documento2 páginasEstacao 10 - Checklist Do (A) Examinador (A)Lohana VidaurreAinda não há avaliações
- Eletivo DiverticuloseDocumento10 páginasEletivo DiverticuloseLohana VidaurreAinda não há avaliações
- Gaba SCMSP 2019Documento3 páginasGaba SCMSP 2019Lohana VidaurreAinda não há avaliações
- Caderno de Questes - Reas de Acesso Direto Vagas RemanescentesDocumento22 páginasCaderno de Questes - Reas de Acesso Direto Vagas RemanescentesLohana VidaurreAinda não há avaliações
- Pediatria Neonatologia - ProvaDocumento11 páginasPediatria Neonatologia - ProvaLohana VidaurreAinda não há avaliações
- Quadrix 009 Iamspe-Rm-2022 Prova Objetiva Infectologia HospitalarDocumento12 páginasQuadrix 009 Iamspe-Rm-2022 Prova Objetiva Infectologia HospitalarLohana VidaurreAinda não há avaliações
- QUADRIX Cad Prova 200-206 Prog Especialidades Cirurgicas ISCMSP RM 2023Documento13 páginasQUADRIX Cad Prova 200-206 Prog Especialidades Cirurgicas ISCMSP RM 2023Lohana VidaurreAinda não há avaliações
- Caderno de Provas - Reas Bsicas - 2017Documento28 páginasCaderno de Provas - Reas Bsicas - 2017Paulo Henrique Haß FilhoAinda não há avaliações
- Pancreatit e LohanaDocumento15 páginasPancreatit e LohanaLohana VidaurreAinda não há avaliações
- Gabaritada Ses-Pe Acessodireto1 2017Documento20 páginasGabaritada Ses-Pe Acessodireto1 2017mack medAinda não há avaliações
- Ufrj 2019Documento12 páginasUfrj 2019Lohana VidaurreAinda não há avaliações
- TaquiarritmiasDocumento5 páginasTaquiarritmiasLohana VidaurreAinda não há avaliações
- Recurso Prova AzulDocumento7 páginasRecurso Prova AzulLohana VidaurreAinda não há avaliações
- Ufrj 2018Documento9 páginasUfrj 2018Lohana VidaurreAinda não há avaliações
- Ufrj 2017Documento8 páginasUfrj 2017Lohana VidaurreAinda não há avaliações
- Especial RevalidaDocumento70 páginasEspecial RevalidaLohana VidaurreAinda não há avaliações
- Especialidades Cirurgicas 2015Documento11 páginasEspecialidades Cirurgicas 2015Lohana VidaurreAinda não há avaliações
- Unirio 2016 ProvaDocumento21 páginasUnirio 2016 ProvaKaren Arévalo LazoAinda não há avaliações
- Doenã - A Diverticular Dos Cã - LonsDocumento53 páginasDoenã - A Diverticular Dos Cã - LonsLohana VidaurreAinda não há avaliações
- Recurso Prova AzulDocumento7 páginasRecurso Prova AzulLohana VidaurreAinda não há avaliações
- RM2016EPM0006GDocumento3 páginasRM2016EPM0006GLohana VidaurreAinda não há avaliações
- Caderno de Questes - Reas de Acesso Direto Vagas RemanescentesDocumento22 páginasCaderno de Questes - Reas de Acesso Direto Vagas RemanescentesLohana VidaurreAinda não há avaliações
- Anotações - Aulas de ECGDocumento12 páginasAnotações - Aulas de ECGPaulo AndradeAinda não há avaliações
- Arritmias: BradarritmiasDocumento7 páginasArritmias: BradarritmiasLuiz NetoAinda não há avaliações
- 6fec7293-Apostila Atlas EcgDocumento94 páginas6fec7293-Apostila Atlas EcgPaulo SilvaAinda não há avaliações
- Avaliação Da Função Renal Na População Adulta Brasileira, Segundo Critérios Laboratoriais Da Pesquisa Nacional de SaúdeDocumento13 páginasAvaliação Da Função Renal Na População Adulta Brasileira, Segundo Critérios Laboratoriais Da Pesquisa Nacional de Saúde986yq7fgvcAinda não há avaliações
- Curso de Atualização em Cardiologia 2009Documento3 páginasCurso de Atualização em Cardiologia 2009CardiologiaAinda não há avaliações
- SD CoronarianasDocumento11 páginasSD CoronarianasNilza MarquesAinda não há avaliações
- Sopro InocenteDocumento10 páginasSopro Inocenteapi-3797274Ainda não há avaliações
- Arritimias Artigo PDFDocumento12 páginasArritimias Artigo PDFJéssica TavaresAinda não há avaliações
- Eletrocardiograma Normal PDFDocumento68 páginasEletrocardiograma Normal PDFStéphany BastosAinda não há avaliações
- Resumos Comentados de EcgDocumento17 páginasResumos Comentados de Ecgpaulo vitor silvaAinda não há avaliações
- Teste Ergometrico - Indicacoes e ContraindicacoesDocumento4 páginasTeste Ergometrico - Indicacoes e ContraindicacoesPedro MaiaAinda não há avaliações
- Tarefa 2Documento3 páginasTarefa 2Juliano PaivaAinda não há avaliações
- Mapa de Reperfusao Coronariana PDFDocumento37 páginasMapa de Reperfusao Coronariana PDFexuperiofariasAinda não há avaliações
- Iamst Checklist TrombóliseDocumento2 páginasIamst Checklist TrombóliseRenata PaschoalAinda não há avaliações
- ECG - Revisão GeralDocumento58 páginasECG - Revisão GeralDiego SávioAinda não há avaliações
- Hipertensão Arterial e Insuficiência Renal CrônicaDocumento4 páginasHipertensão Arterial e Insuficiência Renal CrônicaSandra FreitasAinda não há avaliações
- Revisão 3Documento4 páginasRevisão 3LuziaAinda não há avaliações
- Ecg - Aula 03Documento4 páginasEcg - Aula 03Gabriel YgorAinda não há avaliações
- Insuficiência Renal CronicaDocumento15 páginasInsuficiência Renal CronicaDedilson_gracianoAinda não há avaliações
- Clínica Médica MPDocumento38 páginasClínica Médica MPapi-3730073100% (1)
- Texto - Realização e Interpretação Do ECG No Pré-HospitalarDocumento8 páginasTexto - Realização e Interpretação Do ECG No Pré-HospitalarNosde BispoAinda não há avaliações
- AULA 3 - Glomerulopatias PrimáriasDocumento78 páginasAULA 3 - Glomerulopatias PrimáriasAvhaPaixão100% (6)
- AntiarritmicosDocumento39 páginasAntiarritmicosRebeca Valentim Cäsar100% (1)
- Síndromes Coronarianas AgudasDocumento10 páginasSíndromes Coronarianas AgudaslaviniaamaralalvesAinda não há avaliações
- Fisiologia PciDocumento21 páginasFisiologia PciDeborah ReisAinda não há avaliações
- Monitorização CardíacaDocumento10 páginasMonitorização Cardíacamst_tae100% (1)
- Tabela Dos Convênios CooperativaDocumento16 páginasTabela Dos Convênios CooperativaWASHINGTONCALIXTOAinda não há avaliações