Escolar Documentos
Profissional Documentos
Cultura Documentos
Nota Te - Cnica Conjunta #022.ses-Am - FVS-RCP - Semsa-M - Anaus - Monkeypox - 13.07.22
Enviado por
jeisseTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Nota Te - Cnica Conjunta #022.ses-Am - FVS-RCP - Semsa-M - Anaus - Monkeypox - 13.07.22
Enviado por
jeisseDireitos autorais:
Formatos disponíveis
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
1. Considerando o Informe Diário da Sala de Situação Nacional de Monkeypox nº 45, SE 26,
do Ministério da Saúde, publicado em 06/07/2022, que informa a notificação de 344 casos
notificados de Monkeypox no Brasil, com 142 casos confirmados, sendo 98 procedentes do
estado de São Paulo, 28 do Rio de Janeiro, 8 de Minas Gerais, 2 do Ceará, 2 do Paraná, 2 do
Rio Grande do Sul, 1 do Distrito Federal e 1 do Rio Grande do Norte;
2. Considerando a NOTA TÉCNICA GVIMS/GGTES/DIRE3/ANVISA nº 03/2022, que versa
quanto as orientações para prevenção e controle da Monkeypox nos serviços de saúde –
atualizada em 02/06/2022;
3. Considerando o Comunicado de Risco Conjunto nº 06.SES-AM – FVS-RCP, de 26/05/2022,
que trata sobre o aumento da ocorrência de casos de Monkeypox (varíola dos macacos), no
mundo;
4. Considerando que a Monkeypox, também conhecida como varíola dos macacos, é uma
zoonose viral (vírus transmitido aos seres humanos a partir de animais) com sintomas
semelhantes aos observados no passado em pacientes com varíola, porém com uma
apresentação clínica de menor gravidade; e,
5. Considerando que o Amazonas ainda não possui casos confirmados de Monkeypox, a
Secretaria de Estado de Saúde do Amazonas, a Fundação de Vigilância em Saúde do
Amazonas “Dra. Rosemary Costa Pinto” e a Secretaria Municipal de Saúde de Manaus,
orientam quanto as medidas de vigilância epidemiológica, prevenção e controle da
disseminação da Monkeypox nos serviços de saúde do Amazonas.
6. INTRODUÇÃO 1
6.1 - A varíola dos macacos, também conhecida como varíola símia, é uma doença causada
pelo Monkeypox Virus (MPV), do gênero Orthopoxvirus e família Poxviridae. Trata-se de uma
doença zoonótica viral, em que sua transmissão para humanos pode ocorrer por meio do
contato com animal ou humano infectado;
6.2 - A infecção por MPV não é uma infecção sistêmica. A clínica é bem similar à varíola
humana, porém com baixas taxas de transmissão secundária e de letalidade (normalmente em
torno de 1%, mas podendo chegar até 8%, dependendo do subgrupo do MPV);
6.3 - O período de incubação é de 6 a 16 dias, podendo se estender até 21 dias, quando se
segue o período prodrômico, caracterizado com febre, dor de cabeça, dores musculares, dores
nas costas, adenomegalia, calafrios e exaustão. Dentro de poucos dias após o início da febre,
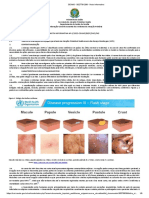
ocorre o aparecimento de rash cutâneo com lesões nas seguintes fases: máculas, pápulas,
vesículas, pústulas e crostas, que progridem pelas fases de forma simultânea (diferentemente
de catapora, por exemplo). Essas lesões são mais evidentes nas extremidades, incluindo as
plantas dos pés e palmas das mãos e mais escassas no tronco, ou seja, distribuição
preferencialmente centrífuga. As lesões pustulares são tipicamente umbilicadas com
reentrância (depressão) central, muito típicas de poxviroses; e,
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
6.4 - A transmissão entre humanos ocorre principalmente por meio de contato pessoal com
secreções respiratórias, lesões de pele de pessoas infectadas ou objetos recentemente
contaminados. A transmissão via gotículas respiratórias usualmente requer contato mais
próximo entre o paciente infectado e outras pessoas, o que torna trabalhadores da saúde,
membros da família e outros contactantes, as pessoas com maior risco de contaminação. O
vírus também pode infectar as pessoas por meio de fluidos corporais. Após 2 a 3 semanas, as
pústulas secam e as crostas caem, deixando a região de pele despigmentada. A partir desse
momento, não há mais risco de transmissão.
7. DEFINIÇÃO DE CASO.
7.1 - As seguintes definições de casos foram estabelecidas pelo Ministério da Saúde:
Caso suspeito: Indivíduo de qualquer idade que, a partir de 15 de março de 2022, apresente
início súbito de erupção cutânea aguda sugestiva* de Monkeypox, única ou múltipla, em
qualquer parte do corpo (incluindo região genital), associada ou não a adenomegalia ou
relato de febre.
E UM DOS SEGUINTES VÍNCULOS:
Histórico de contato íntimo com desconhecido/a(s) e/ou parceiro/a(s) casual(is), nos últimos
21 dias que antecederam o início dos sinais e sintomas OU
Ter vínculo epidemiológico** com casos confirmados de Monkeypox, desde 15 de março
de 2022, nos 21 dias anteriores ao início dos sinais e sintomas OU 2
Histórico de viagem a País endêmico ou com casos confirmados de Monkeypox nos 21 dias
anteriores ao início dos sintomas OU
Ter vínculo epidemiológico** com pessoas com histórico de viagem a País endêmico ou
País com casos confirmados de Monkeypox, desde 15 de março de 2022, nos 21 dias
anteriores ao início dos sinais e sintomas.
ATENÇÃO: É fundamental uma investigação clínica e/ou laboratorial no intuito de
descartar as doenças que se enquadram como diagnóstico diferencial*.
Caso provável: Caso suspeito, submetido a investigação clínica e epidemiológica, E que
cursou com quadro clínico compatível com Monkeypox, porém sem possibilidade de
confirmação laboratorial por qPCR e/ou sequenciamento.
Contato confirmado: Indivíduo que atende à definição de caso suspeito com
resultado/laudo de exame laboratorial "Positivo/Detectável" para Monkeypox virus (MPXV)
por diagnóstico molecular (PCR em Tempo Real e/ou Sequenciamento).
Caso descartado: Indivíduo que atende à definição de caso suspeito com resultado/laudo
de exame laboratorial "Negativo/Não Detectável" para Monkeypox virus (MPXV) por
diagnóstico molecular (PCR em Tempo Real e/ou Sequenciamento), OU
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
Caso suspeito que durante a investigação clínica, epidemiológica e laboratorial foi
diagnosticada outra doença compatível com o quadro apresentado pelo paciente, exceto
IST’s
* A erupção característica associada às lesões da MPX envolve o seguinte: lesões
profundas e bem circunscritas, muitas vezes com umbilicação central; e progressão da
lesão através de estágios sequenciais específicos – máculas, pápulas, vesículas,
pústulas e crostas; isso às vezes pode ser confundido com outras doenças que são
mais comumente encontradas na prática clínica (por exemplo, sífilis secundária, herpes
e varicela zoster). Historicamente, relatos esporádicos de pacientes coinfectados com o
vírus Monkeypox e outros agentes infecciosos (por exemplo, varicela zoster, sífilis)
foram relatados, portanto, pacientes com erupção cutânea característica devem ser
considerados para testes, mesmo que outros testes sejam positivos.
**Exposição próxima e prolongada sem proteção respiratória; contato físico direto,
incluindo contato sexual, mesmo com uso de preservativo; ou contato com materiais
contaminados, como roupas ou roupas de cama.
8. RECOMENDAÇÕES GERAIS
8.1 – Em caso suspeito da doença, realizar o isolamento imediato do indivíduo. Em casos
sem complicações, que não requerem hospitalização, o paciente poderá ficar em isolamento
domiciliar, com uso de máscara, precaução de contato com as lesões e com gotículas (não
compartilhar objetos, evitar contato com as lesões do paciente);
8.2 - O isolamento do indivíduo só deverá ser encerrado ao desaparecimento completo das 3
lesões (das crostas); e,
8.3 - Os casos suspeitos de Monkeypox deverão ser informados ao CIEVS Amazonas e
vigilâncias municipais, e notificados de forma imediata pelos serviços de saúde públicos e
privados, por meio do link no RedCap:
http://www.fvs.am.gov.br:8083/redcap/surveys/?s=9LDFF8EK9Y9L98MP
e comunicação direta imediata para os CIEVS Amazonas (cievsam@gmail.com) e
telefone (92-98619-6978) / CIEVS Manaus: (92) 3214-7711, (92)98818-4361, e-mail:
manauscievs@gmail.com;
9. FLUXO DE AMOSTRAS LABORATORIAIS
9.1 - As orientações para coleta, transporte e armazenamento de amostras clínicas estão
apresentadas em forma de tabela nos ANEXOS I e II;
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
9.2 - As amostras devem ser cadastradas no Sistema Gerenciador de Ambiente Laboratorial
(GAL), conforme as pesquisas abaixo configuradas. Encaminhar junto com a amostra, cópia
da ficha de notificação, requisição e relatório de encaminhados do sistema GAL, impressos;
9.3 - Dados da requisição GAL
Finalidade: Investigação;
Descrição: Monkeypox vírus; e,
Agravo/Doença:Varíola.
9.4 – Material vesicular (Secreção de Vesícula): Coletar 03 amostras de secreção das lesões
com swab de dácron, poliéster ou nylon secos, na fase aguda da doença (maior viremia).
Sugere-se coletar secreção de mais de uma lesão. Armazenar, preferencialmente em tubo
de transporte seco sem adição de meios de transporte. Também pode-se puncionar com
seringa o conteúdo da lesão, mas prefere-se o swab para evitar a manipulação de
perfurocortantes. Havendo lesões na cavidade bucal, pode-se recolher material das lesões
com swab.
1. Pesquisa Exame Metodologia Material
Monkeypox vírus Varíola PCR em tempo real Secreção de vesícula
Secreção de vesícula (swab) Varicela Zoster, /Biologia Secreção de vesícula
PCR em tempo real
Molecular
9.5 - Crosta (Crosta de Lesão): Coletar 03 amostras fragmentos ou crosta ressecada da
lesão em fase mais tardia da doença. Sugere-se coletar crosta de lesão de mais de uma lesão.
Armazenar em tubo de transporte seco, sem adição de meios de transporte. Quando o paciente
é encaminhado para coleta em fase mais tardia na qual as lesões já estão secas, 4
preferencialmente optar pelas crostas menos secas, ou seja, coletar aquelas em fase mais
inicial de cicatrização, pois a chance de detecção de genoma viral ou da partícula viral é maior;
2. Pesquisa Exame Metodologia Material
Monkeypox vírus Varíola PCR em tempo real Fragmento de pele
Crosta de lesão (fragmento de pele) Varicela Zoster, PCR em tempo real Fragmento de pele
Biologia Molecular
9.6 – Soro (para diagnóstico diferencial): Coletar cerca de 5 ml (criança) e 10ml (adulto) de
sangue total, sem anticoagulante, para obtenção do soro ou com EDTA para obtenção do
plasma, sendo a coleta realizada até o 5º dia a partir do início dos sintomas;
3. Pesquisa Exame Metodologia Material
Monkeypox vírus *Sífilis Imunocromatografia Soro
Soro Herpes simplex Biologia Molecular PCR duplex em tempo real Soro
* Recomendamos que seja realizado teste rápido para sífilis na unidade de atendimento da capital e interior.
10. ORIENTAÇÕES DE PREVENÇÃO E CONTROLE PARA OS SERVIÇOS DE SAÚDE.
10.1 - O atendimento inicial deve ser realizado, preferencialmente, nas Unidades Básicas de
Saúde (UBS) da Atenção Primária, indicando-se internação hospitalar para os casos que
apresentem sinais de gravidade (ANEXO III);
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
10.2 - No momento do acolhimento, o paciente deverá receber uma máscara cirúrgica, com
orientação quanto ao correto uso, e conduzido para uma área separada dos outros usuários.
Sendo classificado como caso suspeito de Monkeypox, o paciente deve ser mantido isolado
(precauções para contato e gotículas). As lesões de pele em áreas expostas devem ser
protegidas por lençol, vestimentas ou avental com mangas longas;
10.3 - Notificar imediatamente à vigilância epidemiológica;
10.4 – Identificação de Casos e Rastreio de Contatos;
10.4.1 - Caso seja identificado um caso suspeito no serviço de saúde, deve-se iniciar
imediatamente o rastreamento e a identificação de contatos (ANEXO V) no ambiente
hospitalar, a fim de se estabelecer medidas necessárias para a prevenção da disseminação
desse vírus para outras pessoas;
10.4.2 – O monitoramento de contatos (seja pacientes ou profissionais de saúde) a cada 24
horas para observar o aparecimento de sinais e sintomas por um período de 21 dias desde o
último contato com um paciente durante o período infeccioso;
10.4.3 - Os sinais e sintomas incluem dor de cabeça, febre, calafrios, dor de garganta, mal-
estar, fadiga, lesões maculopapulares na pele e linfadenopatia. Os contatos devem ter sua
temperatura verificada pelo menos duas vezes por dia;
10.4.4 - Os contatos assintomáticos (incluindo os profissionais de saúde) não devem doar
sangue, células, tecidos, órgãos, leite materno ou sêmen durante o monitoramento;
5
10.4.5 - Contatos domiciliares de pessoas com Monkeypox suspeita ou confirmada não devem
ir ao serviço na função de visitantes ou acompanhantes; e,
10.4.6 - Se um contato desenvolver erupção cutânea, deve ser isolado e avaliado como caso
suspeito e uma amostra deve ser coletada para análise laboratorial com vistas a detecção da
Monkeypox;
10.5 – Medidas de Precaução no Ambiente Hospitalar:
10.5.1 - Deve-se implementar as precauções padrão, juntamente com as precauções para
contato e para gotículas na assistência ao paciente suspeito ou confirmado de Monkeypox:
uso correto dos EPIs: óculos de proteção ou protetor facial, avental, máscara cirúrgica, luvas
de procedimentos e isolamento do paciente (preferencialmente, em um quarto privativo);
10.5.2 – Em caso de procedimentos geradores de aerossol, implementar precaução para
aerossol, com uso de máscara PFF2 ou equivalente;
10.5.3 - O paciente deve ser orientado a usar uma máscara cirúrgica bem ajustada à face,
cobrindo nariz e boca, seguir a higiene respiratória e a etiqueta da tosse e cobrir as lesões
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
expostas quando outras pessoas estiverem no quarto/área e quando o transporte for
necessário;
10.5.4 - O quarto de isolamento ou área de coorte deve permanecer com a porta fechada, ter
a entrada sinalizada com alerta referindo as precauções para gotículas/aerossóis e contato;
10.5.5 – Recomenda-se coorte de profissionais e materiais de uso exclusivo para o paciente;
10.5.6 - As precauções específicas (contato, gotículas ou aerossóis) e o isolamento de
pacientes com Monkeypox deve ser implementados até o completo desaparecimento das
crostas das lesões e uma nova camada de pele tenha se formado;
10.5.7 - Recomenda-se a suspensão de visitas ao paciente infectado. As liberações de visitas
devem ser muito bem avaliadas pela equipe assistencial e SCIH/CCIH do serviço de saúde; e,
10.5.8 - Todos os resíduos provenientes da assistência a pacientes suspeitos ou confirmados
de Monkeypox devem ser enquadrados no Grupo A - Subgrupo A1, conforme Resolução
RDC/Anvisa nº 222, de 28 de março de 2018. Devem ser acondicionados, em sacos
vermelhos, que devem ser substituídos quando atingirem 2/3 de sua capacidade ou pelo
menos 1 vez a cada 48 horas.
10.6 – Rede de Referência Assistencial
10.6.1 – Todas as Unidades de Saúde devem estar sensíveis para a identificação de casos
suspeitos e para realização de diagnóstico clínico diferencial, conforme anexo III. Na rede
básica de saúde de Manaus, após avaliação e identificação de caso suspeito sem gravidade,
os exames laboratoriais serão coletados em domicílio. 6
10.6.2 – Casos que se enquadrem na definição de caso suspeito, apresentem sinais de
gravidade (sinais e sintomas de sepse, insuficiência respiratória aguda, encefalite, etc) e
necessitar de hospitalização, devem ser encaminhados para as seguintes Unidades de
Referência:
10.6.2.1 – Internações Adulto e Pediátrica: Fundação de Medicina Tropical “Dr. Heitor Vieira
Dourado”.
11. ISOLAMENTO DOMICILIAR
11.1 – Casos suspeitos ou confirmados devem manter isolamento domiciliar até o
desaparecimento total das lesões;
11.2 – Isolar o paciente em um quarto ou área separada de outros membros da família quando
possível;
11.3 - Limitar a movimentação do paciente pela casa (como cozinha, banheiro etc);
11.4 - Utilizar máscaras no contato com o paciente;
11.5 - Evitar visitas e contato com animais;
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
11.6 - O paciente só poderá sair de casa em casos de emergência. Caso necessário, sair com
máscara cirúrgica, roupas compridas e evitar locais com aglomerações, preferindo transporte
individuais ou a pé, sempre que possível;
11.7 - Familiares ou indivíduos que habitarem na mesma residência devem evitar o contato
com as secreções do paciente. Quando for descartar o lixo do paciente, utilizar sempre que
possível luvas descartáveis;
11.8 - Higienizar as mãos com água e sabão, dando preferência ao papel toalha para secá-las.
Caso não seja possível, utilizar a toalha de tecido e trocar toda vez que tiver úmida;
11.9 - Limpar frequentemente as superfícies que são mais tocadas com solução contendo água
sanitária;
11.10 - Lavar roupas pessoais, roupa de cama e banho do paciente separadamente com água
e sabão;
11.11 - Evitar compartilhamento de talheres, os quais devem ser lavados com água entre 60 a
90ºC e sabão;
12. REFERÊNCIAS
12.1 - BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Informes da Sala de
Situação da Varíola do Macacos. Disponível em: https://www.gov.br/saude/pt-
br/composicao/svs/resposta-a-emergencias/sala-de-situacao-de-saude/sala-de-situacao-de-
monkeypox/publicacoes
12.2 - WHO. Multi-country monkeypox outbreak in non-endemic countries: Update. Publicado 7
em 29 de maio de 2022. Disponível em: https://www.who.int/emergencies/disease-outbreak-
news/item/2022-DON388
12.3 - Nota Técnica GVIMS/GGTES/DIRE3/ANVISA Nº 03/2022: Orientações para prevenção
e controle da Monkeypox nos Serviços de Saúde – Atualizada em 02/06/2022.
13. Fica revogada a NOTA TÉCNICA Nº 017/SES-AM - FVS-RCP - SEMSA Manaus, de 10
de junho de 2022. Assinado de forma digital por
TATYANA COSTA AMORIM TATYANA COSTA AMORIM
RAMOS:60053771249 RAMOS:60053771249
Dados: 2022.07.14 14:06:26 -04'00'
TATYANA COSTA AMORIM RAMOS,
Diretora Presidente, Interina, da FVS-RCP.
LUCILENE VASCONCELOS BEZERRA DE SOUZA,
Secretária Municipal de Saúde de Manaus, em Exercício.
ANOAR ABDUL SAMAD,
Secretário de Estado da Saúde do Estado do Amazonas.
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
ANEXO I - FLUXOGRAMA PARA INVESTIGAÇÃO LABORATORIAL DE CASOS
SUSPEITOS.
* Erupçoes características associadas a MPX envolve o seguinte: lesões profundas, bem circunscritas, muitas
vezes com umbilicação central; e progressão da lesão através de estágios sequenciais – máculas, pápulas,
vesículas, pústulas e crostas; isso as vezes pode ser confundido com outras doenças que são mais comumente
encontradas na prática clínica (por exemplo sífilis secundaria, herpes e varicela zoster). Historicamente, relatos
esporádicos de pacientes coinfectados com o vírus Monkeypox e outros agentes infeciosos foram relatados,
portanto, pacientes com erupções cutâneas características devem ser considerados para testes, mesmo que
outros testes sejam positivos.
** Exposição próxima e prolongada sem proteção E/OU contato físico direto, incluindo contato sexual, mesmo
com uso de preservativo E/OU contato com materiais contaminados, como vestuário ou roupas de cama.
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
ANEXO II - ORIENTAÇÕES DE COLETA, ARMAZENAMENTO E TRANSPORTE DAS
AMOSTRAS CLÍNICAS.
TIPO DE
AMOSTRA
DIAGNÓSTIC COLETA ARMAZENAMENTO
CLÍNICA
O
Coleta amostra de - Armazenar,
secreção das lesões preferencialmente em tubo de
Biologia
com swab de dácron, transporte seco, sem adição
Molecular
Secreção poliéster ou nylon de meios de transporte. -
(qPCR e
de Lesão secos, em fase aguda Resfriar (2-8°C) ou congelar (-
Sequenciamen
da doença. Sugere-se 20° ou menos) dentro de uma
to)
coletar secreção de hora após a coleta; -20°C ou
mais de uma lesão. menos após 7 dias.
Coletar fragmentos ou - Armazenar em tubo de
crosta ressecada da transporte seco, sem adição
Biologia lesão em fase mais de meios transporte.
Molecular tardia da doença. - Resfriar (2-8°C) ou congelar
Crosta de (qPCR e Sugere-se coletar (-20° ou menos) dentro de
Lesão Sequenciamen crosta de lesão de uma hora após a coleta; -20°C
to) mais de uma lesão ou menos após 7 dias.
Coletar cerca de 5 ml
(criança) e 10ml
(adulto) de sangue
total, sem 9
anticoagulante, para
obtenção do soro ou - Utilizar tubo plástico estéril,
com EDTA para com tampa de rosca e anel de
obtenção do plasma, vedação.
Sangue Biologia sendo a coleta - Resfriar (2-8°C) ou congelar
Total Molecular realizada até o 5º dia a (-20°C ou menos após 7 dias).
partir do início dos
sintomas. Aliquotar 2-3
ml do soro/plasma
para realizar testes
moleculares.
Acondicionamento das amostras: Acondicionar em caixas de transporte de amostra
biológica (Categoria b um/3373) com gelo reciclável
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
ANEXO III – DEFINIÇÃO DE CONTATO
Um contato é definido como uma pessoa que foi exposta em diferentes
contextos a um caso suspeito ou confirmado de Monkeypox durante o período
infeccioso, desde o início dos sintomas do caso até que todas as crostas das lesões
cutâneas tenham caído. Em relação ao contato, se deve considerar as seguintes
situações:
- Contato direto com pessoa com Monkeypox suspeita ou confirmada (ex: diálogo
a menos de 1m de distância sem uso de máscara, contato direto com secreções,
feridas/erupções cutâneas, contato físico sem a posterior higiene das mãos, contato
sexual, etc.);
- Contato com materiais e superfícies contaminados, como roupas,
termômetros ou roupas de cama de pessoa suspeita ou confirmada;
- Profissional de saúde durante a assistência à saúde: sem uso ou uso incorreto
de máscara cirúrgica durante o atendimento ao paciente suspeito ou confirmado
OU sem uso ou uso incorreto de máscara de proteção respiratória (N95/PFF2 ou
equivalente) durante a realização de procedimentos geradores de aerossóis a
pacientes suspeitos ou confirmados OU sem luvas e avental e sem a posterior
higienização das mãos, após contato com as secreções, feridas/erupções cutâneas
de pessoa suspeita ou confirmada e materiais e superfícies contaminados.
Observação 1: Profissionais de saúde que tenham exposições desprotegidas (ou
seja, não usem EPIs adequados) a pacientes com Monkeypox ou tenham contato
com materiais possivelmente contaminados não precisam ser excluídos do trabalho
se não apresentarem sintomas durante o período de monitoramento, mas devem 10
ser monitorados quanto a sintomas, o que inclui a medição da temperatura pelo
menos duas vezes ao dia, durante 21 dias após a exposição. Antes de se
apresentar para o trabalho todos os dias, o profissional de saúde deve ser
entrevistado quanto à evidência de quaisquer sinais/sintomas relevantes (mal-
estar, dor de cabeça, febre, calafrios, dor na boca ou garganta, mal-estar, fadiga,
erupção cutânea e linfadenopatia /linfonodos inchados ou inflamados).
Observação 2: Um contato que desenvolva sinais/sintomas iniciais diferentes de
erupção cutânea deve ser isolado e observado de perto quanto a sinais de erupção
cutânea nos próximos 7 (sete) dias. Se nenhuma erupção se desenvolver, o contato
pode retornar ao monitoramento da temperatura pelo restante dos 21 dias. Se o
contato desenvolver uma erupção cutânea, eles devem ser isolados ou auto
isolados, conforme apropriado, devem ser totalmente avaliados como um caso
suspeito e uma amostra deve ser coletada para análise laboratorial para testar a
Monkeypox.
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
ASSUNTO: Orientações para vigilâncias epidemiológica e
NOTA TÉCNICA Nº 022/SES-AM
laboratorial, prevenção e controle da Monkeypox (varíola
- FVS-RCP - SEMSA Manaus
do macaco) no Amazonas.
Data: 13/07/2022 OBJETIVO: Definir orientações para vigilância epidemiológica, vigilância
laboratorial, prevenção e controle da disseminação da Monkeypox nos
Local: Amazonas serviços de saúde do Amazonas.
ANEXO IV – FLUXO ASSISTENCIAL DE CASOS SUSPEITOS DE MONKEYPOX
11
TATYANA COSTA AMORIM Assinado de forma digital por TATYANA
COSTA AMORIM RAMOS:60053771249
RAMOS:60053771249 Dados: 2022.07.14 14:06:57 -04'00'
TATYANA COSTA AMORIM RAMOS,
Diretora Presidente, Interina, da FVS-RCP.
LUCILENE VASCONCELOS BEZERRA DE SOUZA,
Secretária Municipal de Saúde de Manaus, em Exercício.
ANOAR ABDUL SAMAD,
Secretário de Estado da Saúde do Estado do Amazonas.
Av. Torquato Tapajós, 4010 - Colônia Santo Antônio
Fone: (92) 3182 - 8550 / 3182 - 8551 Fundação de
Manaus-AM - CEP 69.093-018/CNPJ: 07.141.411/0001-46
Site: www.fvs.am.gov.br
Vigilância em Saúde do Amazonas
E-mail: dipre@fvs.am.gov.br “Dra. Rosemary Costa Pinto”
Você também pode gostar
- Fornecedores Dropshipping Nacional Cassio CanaliDocumento45 páginasFornecedores Dropshipping Nacional Cassio CanaliTheSouzaCwb100% (8)
- PILATESNASPATOLOGIASDOJOELHOLivro 4Documento165 páginasPILATESNASPATOLOGIASDOJOELHOLivro 4Jessica Souza100% (3)
- Criaçao de BettaDocumento7 páginasCriaçao de BettaDanilo MarroneAinda não há avaliações
- Nota Técnica #002/2022 Sesa/Ssvs/Gevs: MonkeypoxDocumento25 páginasNota Técnica #002/2022 Sesa/Ssvs/Gevs: MonkeypoxGeovane WalkerAinda não há avaliações
- Nota Técnica Com Orientações Sobre Varíola Dos MacacosDocumento9 páginasNota Técnica Com Orientações Sobre Varíola Dos MacacosKleber KarpovAinda não há avaliações
- Nota Técnica N 10 - VIGILÂNCIA DE CASO SUSPEITO EOU CONFIRMADO DE MONKEYPOXDocumento12 páginasNota Técnica N 10 - VIGILÂNCIA DE CASO SUSPEITO EOU CONFIRMADO DE MONKEYPOXViviane SantosAinda não há avaliações
- NT Anvisa MonkeypoxDocumento26 páginasNT Anvisa MonkeypoxThamara Nágime MendesAinda não há avaliações
- Nota Técnica Monkeypox 5Documento14 páginasNota Técnica Monkeypox 5Nayane MarinhoAinda não há avaliações
- Diagramado Módulo 2Documento7 páginasDiagramado Módulo 2alinecasaAinda não há avaliações
- Nota Técnica Monkeypox 15-07-2022Documento12 páginasNota Técnica Monkeypox 15-07-2022Rhina SouzaAinda não há avaliações
- Print Variola SimeaDocumento5 páginasPrint Variola SimeaGeorge PedrosoAinda não há avaliações
- Monkeypox - Varíola Dos MacacosDocumento7 páginasMonkeypox - Varíola Dos MacacosDANONINHO TeyAinda não há avaliações
- Nota Técnica #005.FVS-RCP - Oropouche e Mayaro 05.01.2024Documento7 páginasNota Técnica #005.FVS-RCP - Oropouche e Mayaro 05.01.2024mn.med18Ainda não há avaliações
- Alerta Epidemiológico n.8 MonkeypoxESP - 22 - JULHODocumento18 páginasAlerta Epidemiológico n.8 MonkeypoxESP - 22 - JULHOmirella nhoque barquilhaAinda não há avaliações
- Trabalho MonkeypoxDocumento8 páginasTrabalho Monkeypoxjessica silvaAinda não há avaliações
- Monkeypox Variola Dos Macacos AnvisaDocumento29 páginasMonkeypox Variola Dos Macacos AnvisaMarcos Felipe100% (1)
- Aula de Monkeypox 29-07-22Documento37 páginasAula de Monkeypox 29-07-22FLOR DE LISAinda não há avaliações
- Alerta Cievs - N28 - 2022 - Atualizacao - Monkeypox - Osasco - 27-07-22Documento4 páginasAlerta Cievs - N28 - 2022 - Atualizacao - Monkeypox - Osasco - 27-07-22TATIANE MARCHIAinda não há avaliações
- Monkeypox SRS VARGINHA PDFDocumento29 páginasMonkeypox SRS VARGINHA PDFGéssica MagalhãesAinda não há avaliações
- Nota Técnica APS - MonkeyPox N 03.22 - 03.08.22Documento26 páginasNota Técnica APS - MonkeyPox N 03.22 - 03.08.22Paulo CastroAinda não há avaliações
- Alerta Monkeypox - 26.05.22Documento5 páginasAlerta Monkeypox - 26.05.22Victor EmanoelAinda não há avaliações
- Varíola Dos Macacos - SlidesDocumento15 páginasVaríola Dos Macacos - SlidesNicolly DiasAinda não há avaliações
- Treinamento Monkeypox CIEVS 11.08Documento25 páginasTreinamento Monkeypox CIEVS 11.08Maria Emília Ribeiro MonteiroAinda não há avaliações
- Apresentação MonkeypoxDocumento17 páginasApresentação MonkeypoxRudlania Torres BarbosaAinda não há avaliações
- Alerta - Candida Auris - Janeiro de 2022 - 1Documento5 páginasAlerta - Candida Auris - Janeiro de 2022 - 1Mariah AquinoAinda não há avaliações
- Nota Tecnica 001 MonkeypoxDocumento8 páginasNota Tecnica 001 MonkeypoxGabriela PAinda não há avaliações
- MonkeypoxDocumento1 páginaMonkeypoxIsadora MoraesAinda não há avaliações
- Monkeypox Ago-22Documento13 páginasMonkeypox Ago-22Balino CabreraAinda não há avaliações
- DownloadDocumento17 páginasDownloadRebeca BorgesAinda não há avaliações
- Monkeypox 2022Documento48 páginasMonkeypox 2022KL CarvalhoAinda não há avaliações
- Alerta Epidemiológico - Casos Variola Nos MacacosDocumento11 páginasAlerta Epidemiológico - Casos Variola Nos MacacosRaylane CastroAinda não há avaliações
- Nota Técnica Monkeypox Reproducao Humana AssistidaDocumento3 páginasNota Técnica Monkeypox Reproducao Humana AssistidaMariah AquinoAinda não há avaliações
- A Varíola Dos Macacos É Uma Zoonose Causada PeloDocumento5 páginasA Varíola Dos Macacos É Uma Zoonose Causada Peloregina manaAinda não há avaliações
- Material Hepatite e Variola Dos MacacosDocumento14 páginasMaterial Hepatite e Variola Dos Macacoscristian williansAinda não há avaliações
- Confirmação de Caso de Candida Auris em Hospital de PernambucoDocumento5 páginasConfirmação de Caso de Candida Auris em Hospital de PernambucoGabriel MaiaAinda não há avaliações
- Varíola Dos macacos-EJADocumento1 páginaVaríola Dos macacos-EJACoordenação de Estágio PRG0% (1)
- GUIA HC Variola de Macacos - V2Documento12 páginasGUIA HC Variola de Macacos - V2Rafaela Rios FreireAinda não há avaliações
- Areas Silenciosas No Basil - FMDocumento8 páginasAreas Silenciosas No Basil - FMRúskynne PaivaAinda não há avaliações
- Apresentação MonkeypoxDocumento48 páginasApresentação MonkeypoxJéssica MendesAinda não há avaliações
- Exantematicas - Rubeola e SarampoDocumento5 páginasExantematicas - Rubeola e SarampoKarla JhennyAinda não há avaliações
- Ministério Da Saúde Exclarece Dúvidas Sobre A Varíola DosDocumento3 páginasMinistério Da Saúde Exclarece Dúvidas Sobre A Varíola DosMaria AugustaAinda não há avaliações
- Cartilha SBU SBIDocumento16 páginasCartilha SBU SBIAntonioAinda não há avaliações
- WHO MPX Laboratory 2022.1 PorDocumento7 páginasWHO MPX Laboratory 2022.1 PorMarceloAinda não há avaliações
- Alerta Epidemiológico ArbovirosesDocumento2 páginasAlerta Epidemiológico ArbovirosesJosé Luís HugoAinda não há avaliações
- CaxumbaDocumento1 páginaCaxumbaExpedito MelloAinda não há avaliações
- NT1 Sarampo Rubéola Atualizada 2022Documento10 páginasNT1 Sarampo Rubéola Atualizada 2022Érika De JesusAinda não há avaliações
- Atividade Avaliativa - Estágio BásicoDocumento2 páginasAtividade Avaliativa - Estágio BásicoSimone GarcezAinda não há avaliações
- Aula 31 - MonkeypoxDocumento8 páginasAula 31 - Monkeypoxcleberson alvesAinda não há avaliações
- Nota Técnica #021.2023.ceciss - Dipre.fvs-Rcp - Investigação Hospitalar Das DNCDocumento5 páginasNota Técnica #021.2023.ceciss - Dipre.fvs-Rcp - Investigação Hospitalar Das DNCfvs.lacen.produtosAinda não há avaliações
- MonkeypoxDocumento51 páginasMonkeypoxSaude Castro AlvesAinda não há avaliações
- Protocolo Res Sarampo 2021Documento11 páginasProtocolo Res Sarampo 2021Jeany FreireAinda não há avaliações
- ANVISA NOTA TÉCNICA 01-2013 - Medidas de Prevenção e Controle de Infecções Por Enterobactérias MultiresistentesDocumento22 páginasANVISA NOTA TÉCNICA 01-2013 - Medidas de Prevenção e Controle de Infecções Por Enterobactérias MultiresistentesElaine RaiaNeAinda não há avaliações
- Amélia João - 071050Documento12 páginasAmélia João - 071050Doglase de fanthasma GregorioAinda não há avaliações
- Pro Scih 03 Plano de Contigência para Casos de Infecção Pelo Vírus Varicela ZosteDocumento17 páginasPro Scih 03 Plano de Contigência para Casos de Infecção Pelo Vírus Varicela ZosteDeogracio Possiano JaimeAinda não há avaliações
- BiossegurançaDocumento3 páginasBiossegurançadiana lizAinda não há avaliações
- Mapa MentalDocumento3 páginasMapa MentalCarjan OliveiraAinda não há avaliações
- Nota Técnica Grupo de Trabalho Das Arboviroses 012023 - GevssesaesDocumento6 páginasNota Técnica Grupo de Trabalho Das Arboviroses 012023 - Gevssesaesbmwki MenezesAinda não há avaliações
- Tercidio MD Meningite ProfilaxiaDocumento32 páginasTercidio MD Meningite ProfilaxiaTercidio Eugenio MacuveleAinda não há avaliações
- Diagnostico Tratamento e Prevencao Das PDocumento30 páginasDiagnostico Tratamento e Prevencao Das PGlauci soaresAinda não há avaliações
- MALÁRIADocumento2 páginasMALÁRIAAndréia OliveiraAinda não há avaliações
- Alerta Epidemiológico - Monkeypox (Varíola Dos Macacos) - Maio 2022Documento1 páginaAlerta Epidemiológico - Monkeypox (Varíola Dos Macacos) - Maio 2022Jônatas FredmanAinda não há avaliações
- Anvisa Confirma Novo Caso de 'Superfungo' e Faz AlertaDocumento3 páginasAnvisa Confirma Novo Caso de 'Superfungo' e Faz AlertaTHERMOHP ENGENHARIAAinda não há avaliações
- NOTA TÉCNICA #009 - Disponibilidade Do Medicamento RifampicinaDocumento3 páginasNOTA TÉCNICA #009 - Disponibilidade Do Medicamento RifampicinajeisseAinda não há avaliações
- Protocolo Notificacao Investigacao Doenca Creutzfeldt JakobDocumento48 páginasProtocolo Notificacao Investigacao Doenca Creutzfeldt JakobjeisseAinda não há avaliações
- Doenças PriônicasDocumento2 páginasDoenças PriônicaspsinfcacoalAinda não há avaliações
- Apostila GeralDocumento57 páginasApostila GeraljeisseAinda não há avaliações
- U2-02 - Bocetos de Keeki - ES-EN-PTDocumento7 páginasU2-02 - Bocetos de Keeki - ES-EN-PTjeisseAinda não há avaliações
- MODELO AVALIAÇÃO MEDICA AnamneseDocumento4 páginasMODELO AVALIAÇÃO MEDICA AnamneseHábitos & PrincípiosAinda não há avaliações
- Imp. Hábitos Saudáveis - Sâmella Vitória Da Silva SantosDocumento8 páginasImp. Hábitos Saudáveis - Sâmella Vitória Da Silva SantosVictorAinda não há avaliações
- Lia Rafaella Ballard Kuhnert 2013.2 TCCDocumento62 páginasLia Rafaella Ballard Kuhnert 2013.2 TCCValéria Cristina Souza FreitasAinda não há avaliações
- Kefir Sabor ChocolateDocumento84 páginasKefir Sabor ChocolategilAinda não há avaliações
- Formulas Infantis e Sua Aplicação - Pós Conquista IIDocumento71 páginasFormulas Infantis e Sua Aplicação - Pós Conquista IISandriluana SantosAinda não há avaliações
- Ficha Internação 2021Documento2 páginasFicha Internação 2021vagner espindolaAinda não há avaliações
- Simulado 1º EXTENSIVO - 3 SÉRIE - 1º DIADocumento54 páginasSimulado 1º EXTENSIVO - 3 SÉRIE - 1º DIADaniel LinoAinda não há avaliações
- Alberto Manguel - Stevenson Sob As PalmeirasDocumento49 páginasAlberto Manguel - Stevenson Sob As PalmeirasMariana MariahAinda não há avaliações
- Atlas de Parasitologia - Muito BomDocumento20 páginasAtlas de Parasitologia - Muito BomAdailton CarvalhoAinda não há avaliações
- Ansiedade InfantilDocumento3 páginasAnsiedade InfantilRafael MagalhãesAinda não há avaliações
- Plano Do Professor Da Semana 25 A 29 de Abril de 2022Documento22 páginasPlano Do Professor Da Semana 25 A 29 de Abril de 2022Maria RibeiroAinda não há avaliações
- Aula 03 - Antígenos e AnticorposDocumento13 páginasAula 03 - Antígenos e Anticorpospamelacunhaenf1Ainda não há avaliações
- Artigo Anemia FerroprivaDocumento10 páginasArtigo Anemia FerroprivaMaria ConceiçãoAinda não há avaliações
- Sepse NeonatalDocumento1 páginaSepse NeonatalAnderson ZanellaAinda não há avaliações
- Obara'irete 2016-2017Documento21 páginasObara'irete 2016-2017Marcio de Almeida100% (1)
- Exercícios Sobre EvoluçãoDocumento5 páginasExercícios Sobre EvoluçãoJames Nascimento FerreiraAinda não há avaliações
- Estudo Caso Insuficiencia Renal CronicaDocumento22 páginasEstudo Caso Insuficiencia Renal CronicaLais vilarAinda não há avaliações
- FARINHA SEM GLÚTEN+receitas VariadasDocumento10 páginasFARINHA SEM GLÚTEN+receitas VariadasAna Lucia Consolim AzevedoAinda não há avaliações
- Anatomia IntestinoDocumento22 páginasAnatomia IntestinoKatielli HerzoguesAinda não há avaliações
- Genilton - Incidências Do CrânioDocumento28 páginasGenilton - Incidências Do CrânioHeli LimaAinda não há avaliações
- Fisiologia GastrointestinalDocumento14 páginasFisiologia GastrointestinalPaulo Henrique Enzele100% (1)
- Prova Tecnico em Enfermagem - Com GabaritoDocumento5 páginasProva Tecnico em Enfermagem - Com Gabaritopucho corto raspoAinda não há avaliações
- Hymenolepis NanaDocumento69 páginasHymenolepis NanathebestmagAinda não há avaliações
- Equipamentos EletronicosDocumento9 páginasEquipamentos EletronicosSousa MaraAinda não há avaliações
- Nota Técnica Nº 9 SES SUBPAS-SAPS-DPAPS-CEAPS 2020Documento9 páginasNota Técnica Nº 9 SES SUBPAS-SAPS-DPAPS-CEAPS 2020Crystal VinsonAinda não há avaliações
- Cge 2180 PDFDocumento21 páginasCge 2180 PDFMatheus Araujo CastroAinda não há avaliações
- DSTDocumento30 páginasDSTcarlinhaduarte50% (2)
- Medicina Com Frutas & ErvasDocumento36 páginasMedicina Com Frutas & ErvasMoises horebeAinda não há avaliações