0% acharam este documento útil (0 voto)
106 visualizações3 páginasAbordagem da Síndrome Dispéptica
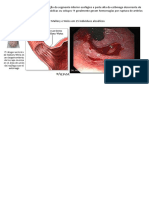
O documento discute a síndrome dispéptica, DRGE e úlcera péptica. Na síndrome dispéptica, pacientes >40 anos ou com sinais de alarme devem fazer endoscopia. Pacientes <40 anos sem sinais de alarme devem ser testados e tratados para H. pylori. A DRGE causa sintomas esofágicos e extra-esofágicos e seu diagnóstico é clínico, indicando endoscopia em alguns casos. O esôfago de Barrett é lesão pré-adenocarcinomatosa
Enviado por
Vini RosaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia on-line no Scribd
0% acharam este documento útil (0 voto)
106 visualizações3 páginasAbordagem da Síndrome Dispéptica
O documento discute a síndrome dispéptica, DRGE e úlcera péptica. Na síndrome dispéptica, pacientes >40 anos ou com sinais de alarme devem fazer endoscopia. Pacientes <40 anos sem sinais de alarme devem ser testados e tratados para H. pylori. A DRGE causa sintomas esofágicos e extra-esofágicos e seu diagnóstico é clínico, indicando endoscopia em alguns casos. O esôfago de Barrett é lesão pré-adenocarcinomatosa
Enviado por
Vini RosaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia on-line no Scribd