Escolar Documentos
Profissional Documentos
Cultura Documentos
Icterícia
Enviado por
Mariane KolandjianDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Icterícia
Enviado por
Mariane KolandjianDireitos autorais:
Formatos disponíveis
Tutoria 17 - Icterícia
❁Objetivo 1: Entender a regulação, secreção, função, armazenamento, excreção e
composição da secreção biliar
A bile é sintetizada continuamente nos hepatócitos, a partir do colesterol da dieta, e do conduzido pelos
quilomícrons remanescentes que chegam ao fígado pela circulação. Além disso, os hepatócitos extraem os sais
biliares e o colesterol que chegam ao fígado pela circulação enteroepática, durante o período digestivo.
A bile é armazenada, nos períodos interdigestivos, na vesícula biliar e é lançada no duodeno,
predominantemente, nos períodos digestivos, através do ducto biliar comum, e principalmente em resposta à
presença dos produtos da hidrólise lipídica no duodeno.
➳ Função da Bile
A bile tem papel importante na digestão e na absorção de gorduras, não porque exista nela alguma enzima
que provoque a digestão de gorduras, mas porque os ácidos biliares realizam duas funções:
▸ajudam a emulsificar as grandes partículas de gordura, nos alimentos, a muitas partículas diminutas, cujas
superfícies são atacadas pelas lipases secretadas no suco pancreático;
▸ajudam a absorção dos produtos finais da digestão das gordura através da membrana mucosa intestinal.
Além disso, bile serve como meio de excreção de diversos produtos do sangue. Esses produtos de resíduos
incluem especialmente a bilirrubina, produto final da destruição da hemoglobina e o colesterol em excesso.
➳ Composição da bile
As substâncias mais abundantes, secretadas na bile, são os sais biliares, responsáveis por cerca da metade dos
solutos na bile. Também secretados ou excretados em grandes concentrações são a bilirrubina, o colesterol, a
lecitina e os eletrólitos usuais do plasma.
No processo de concentração na vesícula biliar, a água e grandes frações dos eletrólitos (exceto íons cálcio)
são reabsorvidas pela mucosa da vesícula biliar; essencialmente, todos os outros constituintes, em especial os
sais biliares e as substâncias lipídicas colesterol e lecitina, não são reabsorvidos e, portanto, ficam
concentrados na bile da vesícula biliar.
➳ Secreção da bile
A solução inicial é secretada pelas células principais
do fígado, os hepatócitos; essa secreção inicial contém
grande quantidade de ácidos biliares (cólico e
quenodesoxicólico), colesterol e outros constituintes
orgânicos. É secretada para os canalículos biliares, que
se originam por entre as células hepáticas.
Em seguida, a bile flui pelos canalículos em direção aos
septos interlobulares para desembocar nos ductos
biliares terminais, fluindo, então, para ductos
progressivamente maiores e chegando finalmente ao
ducto hepático e ao ducto biliar comum. Desde esses
ductos, a bile flui diretamente para o duodeno ou é
armazenada por minutos ou horas na vesícula biliar,
onde chega pelo ducto cístico.
Nesse percurso pelos ductos biliares, a segunda porção da secreção hepática é acrescentada à bile inicial.
Essa secreção adicional é solução aquosa de íons sódio e bicarbonato, secretada pelas células epiteliais que
revestem os canalículos e ductos. Essa segunda secreção, às vezes, aumenta a quantidade total de bile por
100% ou mais. A segunda secreção é estimulada especialmente pela secretina, que leva à secreção de íons
bicarbonato para suplementar a secreção pancreática (para neutralizar o ácido que chega ao duodeno,
vindo do estômago).
➳ Armazenamento da bile na vesícula biliar
A bile é secretada continuamente pelas células hepáticas, mas sua maior parte é, nas condições normais,
armazenada na vesícula biliar, até ser secretada para o duodeno. O volume máximo que a vesícula biliar
consegue armazenar é de apenas 30 a 60 mililitros. Contudo, até 12 horas de secreção de bile (em geral,
cerca de 450 mililitros) podem ser armazenadas na vesícula biliar, porque água, sódio, cloreto e grande
parte de outros eletrólitos menores é continuamente absorvida pela mucosa da vesícula biliar, concentrando
os constituintes restantes da bile que são sais biliares, colesterol, lecitina e bilirrubina.
Grande parte da absorção na vesícula biliar é causada pelo transporte ativo de sódio através do epitélio da
vesícula biliar, seguido pela absorção secundária de íons cloreto, água e muitos outros constituintes difusíveis.
A bile é comumente concentrada por cerca de cinco vezes, mas pode atingir o máximo de 20 vezes.
➳ Regulação da secreção biliar
Quando o alimento começa a ser digerido no trato gastrointestinal superior, a vesícula biliar começa a se
esvaziar, especialmente quando alimentos gordurosos chegam ao duodeno, cerca de 30 minutos depois da
ingestão da refeição. O esvaziamento da vesícula biliar se dá por contrações rítmicas da parede da vesícula
biliar, com o relaxamento simultâneo do esfíncter de Oddi, que controla a entrada do ducto biliar comum no
duodeno.
Sem dúvida, o estímulo mais potente para as contrações da vesícula biliar é o hormônio CCK. O estímulo
principal para a liberação de CCK no sangue pela mucosa duodenal é a presença de alimentos gordurosos no
duodeno.A vesícula biliar também é estimulada, com menor intensidade por fibras nervosas secretoras de
acetilcolina, tanto no nervo vago como no sistema nervoso entérico. São os mesmos nervos que promovem a
motilidade e a secreção em outras partes do trato gastrointestinal superior.
Em suma, a vesícula biliar esvazia sua reserva de bile concentrada no duodeno, basicamente, em resposta ao
estímulo da CCK que, por sua vez, é liberada, em especial em resposta aos alimentos gordurosos. Quando o
alimento não contém gorduras, a vesícula biliar se esvazia lentamente, mas, quando quantidades
significativas de gordura estão presentes, a vesícula biliar costuma se esvaziar de forma completa em cerca de
1 hora.
❁Objetivo 2: Caracterizar a divisão do abdome
➳ Modelo de 4 quadrantes
Para o modelo topográfico de quatro quadrantes simples, um plano horizontal
transumbilical passa pelo umbigo e pelo disco intervertebral entre as vértebras L3
e L4 e intersecta-se com o plano mediano vertical para formar quatro quadrantes
- quadrantes superior direito, superior esquerdo, inferior direito e inferior
esquerdo.
➳ Modelo de 9 regiões
A descrição de nove regiões organizacionais é baseada em dois planos horizontais e dois planos verticais :
O plano horizontal superior (o plano subcostal) é imediatamente
inferior às margens costais, as quais o colocam na margem inferior
da cartilagem costal da X costela e passa posteriormente pelo corpo
da vértebra LIII (nota-se, entretanto, que algumas vezes o plano
transpilórico na metade da distância entre a incisura jugular e a
sínfise púbica ou na metade da distância entre o umbigo e a
extremidade inferior do corpo do esterno, passando posteriormente
através da margem inferior da vértebra L1 e intersectando com a
margem costal nos finais das nonas cartilagens costais, é usado em
seu lugar):
O plano horizontal inferior (o plano intertubercular) conecta os
tubérculos das cristas ilíacas, que são estruturas palpáveis 5 cm
posteriores às espinhas ilíacas superiores e passam através da parte
superior do corpo da vértebra L5.
Os planos verticais passam do ponto médio das clavículas
inferiormente ao ponto médio entre as espinhas ilíacas superiores e
a sínfise púbica.
Estes quatro planos estabelecem as divisões topográficas na organização das nove regiões. As seguintes
designações são usadas para cada região: superiormente o hipocôndrio direito, a região epigástrica e o
hipocôndrio esquerdo; inferiormente, a virilha esquerda (região inguinal), região púbica e virilha esquerda
(região inguinal); e na porção média, o flanco direito (região lateral), região umbilical e o flanco esquerdo
(região lateral).
❁Objetivo 3: Compreender a fisiopatologia da icterícia
A icterícia é definida como coloração amarelada da pele, escleróticas e membranas mucosas
consequentemente a deposição, nesses locais, de pigmento biliar (bilirrubina), o qual se encontra em níveis
elevados no plasma (hiperbilirrubinemia). Ela é clinicamente detectada quando a concentração sérica de
bilirrubina ultrapassa 2-3mg/100ml (valor normal: 0,3-1,0mg/100ml).
Os locais onde a icterícia é mais freq¸entemente percebida são a conjuntiva ocular (em casos mais discretos
particularmente na periferia) e pele. Essa distribuição faz-se como consequência da afinidade da bilirrubina
por tecido elástico. Essa afinidade pode explicar ainda a discrepância entre a intensidade da icterícia e os
níveis séricos de bilirrubina em fases de recuperação de doenças que se acompanham de icterícia.
➳ Metabolismo da bilirrubina
A principal fonte de bilirrubina é a hemoglobina proveniente da quebra de eritrócitos maduros, a qual
contribui com cerca de 80-85% da produção total. Dos restantes 15-20%, uma pequena parte é
proveniente da destruição prematura, na medula Ûssea ou no baço, de eritrócitos recém-formados e o maior
componente é formado no fígado, derivado do heme não eritróide e de hemoproteínas hepáticas tais como
mioglobina, citocromo e catalases. Em adultos, são quebrados diariamente cerca de 35g de hemoglobina,
resultando na produção de 300 mg de bilirrubina.
Em condições fisiológicas, a maioria dos eritrócitos normais é sequestrada da circulação após 120 dias de
vida pelas células reticuloendoteliais do baço, do fígado e da medula óssea. Dentro das células fagociticas
ocorre a lise dos eritrócitos e a degradação da hemoglobina. A molécula globina é degradada, o anel de
ferroprotoporfirina é quebrado e o ferro parcialmente reutilizado para a síntese do heme. O produto
tetrapirrólico resultante é a biliverdina, que é convertida em bilirrubina pela enzima biliverdina redutase.
Essa forma de bilirrubina é denominada não conjugada ou indireta e é lipossolúvel. Ela liga-se
reversivelmente à albumina, forma pela qual é transportada no plasma.
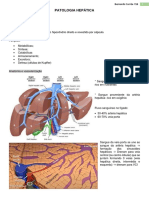
O fígado ocupa papel central no metabolismo da
bilirrubina, sendo responsável por sua captação,
conjugação e excreção. Estudos sugerem que a
bilirrubina se dissocia da albumina nos sinusóides e é
transportada através da membrana plasmática dos
hepatócitos envolvendo a participação de proteÌnas
transportadoras. Uma vez transferida para dentro do
hepatócito, a bilirrubina provavelmente se liga, pelo
menos em parte, a uma proteína citoplasmática
denominada ligandina. Essa ligação pode impedir o
efluxo dessa substância do hepatócito para o plasma.
Acredita-se que existam proteínas transportadoras
responsáveis pelo transporte da bilirrubina da
membrana plasmática até o retículo endoplasmático. No
retículo, a bilirrubina não conjugada, que é lipossol˙vel,
é convertida pela ação da enzima UDP-glicuronosil transferase em bilirrubina conjugada.
Esses compostos são passíveis de rápido transporte através da membrana canalicular para a bile. Uma vez
excretada do hepatócito, a bile é transportada dos canalículos biliares para os dúctulos , destes para os
ductos interlobulares e destes para os ductos septais, e, assim, sucessivamente, até atingir os dois principais
ductos hepáticos que emergem dos lobos direito e esquerdo do fígado. Os dois ductos formam o ducto hepático
comum, o qual, após unir-se com o ducto cístico e formar o ducto biliar comum, desemboca no duodeno.
A bilirrubina conjugada ou direta é polar e não absorvida pelo intestino delgado. Uma vez no Ìleo terminal e
cólon, a bilirrubina é hidrolisada por enzimas bacterianas (betaglicuronidases) formando-se o
urobilinogênio. Este apolar e somente uma mínima parcela é absorvida no cólon. Em condições normais essa
parcela é excretada pelo fígado na bile (90% do total) e pelos rins (10% do total).
➳ Hiperbilirrubinemia
A concentração plasmática de bilirrubina reflete o
balanço entre a taxa de produção e o clareamento
hepático. Assim, se sua produção estiver aumentada, se
houver prejuízo em um ou mais passos do processo de
metabolização ou excreção hepática, como
anormalidades na captação e transporte da bilirrubina
do plasma para o hepatócito, déficit na sua conjugação
com o ácido glicurônico, ou na sua excreção para o
canalículo biliar ou ainda se houver obstáculo ao fluxo
de bile na árvore biliar no seu trajeto até o duodeno,
poderá haver elevação dos níveis séricos de bilirrubina.
Dependendo da causa de hiperbilirrubinemia podemos
observar predomÌnio de uma das duas frações da bilirrubina, da não conjugada ou da conjugada.
Você também pode gostar
- Tutoria 4 SM - ClimatérioDocumento8 páginasTutoria 4 SM - ClimatérioMariane KolandjianAinda não há avaliações
- Fisiologia ÓsseaDocumento11 páginasFisiologia ÓsseaMariane Kolandjian100% (1)
- Anamnese e Exame Físico GinecológicoDocumento24 páginasAnamnese e Exame Físico GinecológicoMariane Kolandjian100% (1)
- Anatomia Do CrânioDocumento6 páginasAnatomia Do CrânioMariane KolandjianAinda não há avaliações
- Contração Muscular e Relaxamento MuscularDocumento9 páginasContração Muscular e Relaxamento MuscularMariane KolandjianAinda não há avaliações
- Resumo Bioquímica Mecanismos de Ação HormonalDocumento7 páginasResumo Bioquímica Mecanismos de Ação HormonalMariane KolandjianAinda não há avaliações
- EnzimasDocumento24 páginasEnzimasDra Alessandra Carneiro Nutricionista Master CoachAinda não há avaliações
- Orientação Nutricional Litíase Biliar e ColecistiteDocumento4 páginasOrientação Nutricional Litíase Biliar e Colecistitecamila100% (1)
- Unidade 1-Nutrição Nas Vesiculopatias:HepatopatiasDocumento40 páginasUnidade 1-Nutrição Nas Vesiculopatias:HepatopatiasÁbner PazAinda não há avaliações
- Digestivo, Sangue e LinfaDocumento9 páginasDigestivo, Sangue e LinfaCecília GuiseAinda não há avaliações
- Dicas de Dieta para Desintoxicar o FígadoDocumento3 páginasDicas de Dieta para Desintoxicar o FígadomarbrimoAinda não há avaliações
- Heme LucieleDocumento11 páginasHeme LucieleCristianeGorgatiGuidoreniAinda não há avaliações
- Dash Fitoterapia para Doencas Do FigadoDocumento128 páginasDash Fitoterapia para Doencas Do Figadofdc100% (1)
- 8 - Ictericia NeonatalDocumento6 páginas8 - Ictericia NeonatalClara Liz Pinto PedrosaAinda não há avaliações
- A Origem Oculta Das Doencas 1 20Documento20 páginasA Origem Oculta Das Doencas 1 20Sonival TeixeiraAinda não há avaliações
- Relatório de Aula Prática - TatianeDocumento38 páginasRelatório de Aula Prática - TatianeLucas RitieleAinda não há avaliações
- Bioquímica Clínica - Módulo 2Documento42 páginasBioquímica Clínica - Módulo 2Bolivar Ralisson Amaro100% (1)
- 31.C Ncer Das Vias BiliaresDocumento10 páginas31.C Ncer Das Vias BiliaresPriscila Rodrigues100% (1)
- Diretriz Pancreatite 2017Documento68 páginasDiretriz Pancreatite 2017Giovanna Saadeh NevesAinda não há avaliações
- Patologia Vias BiliaresDocumento54 páginasPatologia Vias BiliaresLaura CardosoAinda não há avaliações
- QuestõesDocumento42 páginasQuestõesMateusAinda não há avaliações
- TCE - CLINICO Ana Beatriz 1Documento40 páginasTCE - CLINICO Ana Beatriz 1Nutricionista MárioAinda não há avaliações
- Patologia HepáticaDocumento43 páginasPatologia HepáticaBernardo Correa100% (1)
- Apostila Não Lesões e Lesões de Pouco Significado Clínico UNBDocumento12 páginasApostila Não Lesões e Lesões de Pouco Significado Clínico UNBAnselmo RodriguezAinda não há avaliações
- Resumo Soi IVDocumento335 páginasResumo Soi IVEdson Meneses100% (1)
- A DigestãoDocumento61 páginasA DigestãoRomário WelterAinda não há avaliações
- Massagem Tibetana PDFDocumento24 páginasMassagem Tibetana PDFinbeduAinda não há avaliações
- Resumo p1 ToxicosDocumento11 páginasResumo p1 ToxicosGuilherme JorgeAinda não há avaliações
- ApostilaDocumento27 páginasApostilaEduardo ViolaAinda não há avaliações
- Clínica Médica - CâncerDocumento46 páginasClínica Médica - CâncerAdjuntoFaigoWelvysAndreataAinda não há avaliações
- Apostila Módulo VI - SubdoshasDocumento44 páginasApostila Módulo VI - SubdoshasEvelyn SeabraAinda não há avaliações
- 51 Exerc - Cios Sistema Digest - RioDocumento9 páginas51 Exerc - Cios Sistema Digest - RioAndryo CardosoAinda não há avaliações
- EBOOK Aspectos Fisiológicos Os Cinco Órgãos.3pdfDocumento38 páginasEBOOK Aspectos Fisiológicos Os Cinco Órgãos.3pdfZenon L RodriguesAinda não há avaliações
- Clinica Medica Resumo-2021Documento151 páginasClinica Medica Resumo-2021stephanie.metsuAinda não há avaliações
- Cirrose - Lista de Exercã - CiosDocumento3 páginasCirrose - Lista de Exercã - Cioshelderneiva2002Ainda não há avaliações
- Seminario BiologiaDocumento27 páginasSeminario BiologiaCarlos Henrique Guimarães -2BMAinda não há avaliações