Escolar Documentos
Profissional Documentos
Cultura Documentos
Unidade V
Enviado por
carolin0 notas0% acharam este documento útil (0 voto)
5 visualizações5 páginasTranstornos Psicológicos
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoTranstornos Psicológicos
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
5 visualizações5 páginasUnidade V
Enviado por
carolinTranstornos Psicológicos
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 5
ELABORAÇÃO DO DSM I
Desde o princípio as classificações psiquiátricas foram criadas com a finalidade
de obter dados estatísticos sobre a população, bem como buscar uma linguagem
universal sobre as patologias mentais de modo que suprisse as necessidades
das organizações hospitalares, planos de saúde, atendimentos médicos e os
indicadores para formulação de medicamentos. Já para a prática clínica há
muitas controvérsias em relação as classificações psiquiátricas, pois a
psiquiatria rompe com as teorias de cunho crítico filosófico que constituíam as
características das patologias mentais. Tais influências filosóficas podem ser
observadas em Pinel que se baseia no pensamento Hegel, e em Kraepelin
(psiquiatria clássica alemã) pela teoria de Kant, em Esquirol e Morel (psiquiatria
clássica francesa) se fundamenta no positivismo contemporâneo e na psiquiatria
de Karl Jaspers influenciada por Husserl.
A partir do DSM III, a psiquiatria dá uma grande virada e passa a se considerar
como ateórica, organizando-se exclusivamente a partir de sintomas que devem
ser quantificados num período determinado de tempo, desestimando qualquer
referência à psicanalise, modelo que persistirá nas posteriores edições do
Manual até o DSM-5 (CAPONI, 2012; MARTINHAGO, 2017). O período de
tempo em que aparecem os sinais e sintomas, considerado para realizar os
diagnósticos dos diferentes transtornos, também varia de acordo às diferentes
edições do DSM. Assim, quando pensamos no luto, podemos observar que no
DSM-IV eram considerados como caracterizando um episódio depressivo, os
sintomas estão presentes por um período de dois meses, enquanto que no DSM-
5 o período de presença dos sintomas indesejados se reduz a duas semanas.
Evidencia-se assim, a incapacidade de este Manual para entender que os
sofrimentos perante uma perda ou fracasso, são próprios da condição humana
e não podem ser simplesmente reduzidos a um diagnóstico que se limite a
observar a presença de sintomas em um período de tempo pré-determinado.
Pouco antes da publicação do DSM-III, ao longo dos anos 1970, assistimos à
Reforma Psiquiátrica italiana, modelo para a Reforma Psiquiátrica brasileira, e
as críticas de um conjunto de intelectuais como Foucault, Goffmann, Thomas
Szasz, Basaglia, Laing, dentre outros. Críticas embasadas no direito ao
tratamento em liberdade, apostando na reinserção social, no resgate à cidadania
dos sujeitos, implementação de políticas públicas sob a forma de lei, portarias e
outras regulações para que fossem criados serviços de atenção à saúde mental
(CAMPOS; ONOCKO-CAMPOS; DEL BARRIO, 2013). Ambas tiveram como
objetivo desenvolver práticas desinstitucionalizantes e desmedicalizantes, em
que a atenção se voltasse para o sujeito e não para a doença. A
desinstitucionalização reside na desconstrução do paradigma problema-solução
que significa, no âmbito da psiquiatria, o diagnóstico como definidor do sujeito
(MARTINHAGO; OLIVEIRA, 2015). Basaglia (1985), precursor da Reforma
Psiquiátrica italiana, propôs colocar a doença entre parênteses e olhar para o
sujeito. Estas Reformas promoveram uma transformação no que diz respeito a
atenção à saúde mental, surgindo assim, 86 diversas propostas de inovação na
prática clínica para esse público, como a clínica peripatética e a clínica ampliada.
A clínica peripatética proposta por Lancetti (2008), se caracteriza como uma
ferramenta para entender as experiências clínicas que ocorrem em movimento,
fora dos consultórios, nos espaços que transbordam a psiquiatria, a psicanálise
e as instituições de saúde mental, que emergem conforme a complexidade do
tratamento. O autor utiliza o termo peripatético no sentido de passear, ir e vir
conversando. A clínica ampliada proposta por Campos e Amaral (2007) amplia o
objeto de trabalho da clínica, de modo que não fique restrito à doença, mas
englobe também situações que aumentam a vulnerabilidade das pessoas, ou
seja, uma “clínica do sujeito”. Nesta perspectiva, a finalidade do trabalho clínico
ultrapassa a busca pela saúde por meios curativos, preventivos, de reabilitação,
propondo ampliar a autonomia dos sujeitos, fortalecendo sua capacidade de lidar
com sua rede ou sistema de dependências, formada pelo contexto social e
cultural, sua própria subjetividade e das relações de afetos que estão
entrelaçados. Podemos afirmar que, em resposta a essas demandas e
reivindicações a psiquiatria optou por reforçar ainda mais sua posição
reducionista clássica, aquela que predominou ao longo do século XIX e inícios
do século XX na psiquiatria biológica. As críticas levantadas pelos teóricos e
psiquiatras de fins dos anos 1970, caminhavam em sentidos opostos ao proposto
pelo DSM-III, cujo enfoque está centrado nos sintomas. Esses intelectuais,
Somados às críticas dos movimentos pelos direitos, reclamavam uma resposta
do campo da psiquiatria. Porém, essa resposta chegou do modo mais
inesperado. Longe de uma reflexão crítica dos postulados questionados pelos
defensores de direitos, ocorreu uma radicalização e um retorno às velhas teses
da psicologia biológica do século XIX. Nesse momento e após longos debates
será publicado o DSM-III, inaugurando um novo modo de se entender a
psiquiatria (CAPONI, 2012, p. 163/164). Mediante o contexto histórico
apresentado podemos observar que as alternativas mais democráticas, como a
clínica peripatética (LANCETTI, 2008) e a clínica ampliada (CAMPOS; AMARAL,
2007), escapam as classificações psiquiátricas atuais. A história das
classificações em psiquiatria, nos mostra que, nesta perspectiva, houve uma
fissura no modo de entender o sofrimento psíquico, e ali esvaíram-se a
subjetividade e a história de vida dos sujeitos. Nesta direção, passou-se a
considerar o ser humano como corpos que manifestam comportamentos ditos
desviantes e precisam de intervenções medicamentosas.
Você também pode gostar
- 2020 Vozes Do Supereu Na Clínica Gerez-AmbertínDocumento7 páginas2020 Vozes Do Supereu Na Clínica Gerez-AmbertínBornay Bornay100% (1)
- Resumo Psicologia No SUS - Cap 4 - Impasses e PossibilidadesDocumento8 páginasResumo Psicologia No SUS - Cap 4 - Impasses e Possibilidadessalexfer100% (1)
- Psicologia ClinicaDocumento12 páginasPsicologia ClinicaJuliana RodriguesAinda não há avaliações
- Psicologia Aplicada Ao Cuidado: Fernanda Egger BarbosaDocumento23 páginasPsicologia Aplicada Ao Cuidado: Fernanda Egger BarbosaFelipe Salles XavierAinda não há avaliações
- 7 A Costa Rosa A Luzio C A Yasui S Atencao Psicossocial PDFDocumento32 páginas7 A Costa Rosa A Luzio C A Yasui S Atencao Psicossocial PDFisabella_pessan2823Ainda não há avaliações
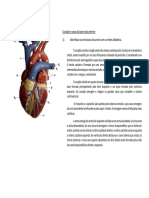
- Atividade 01-CardioDocumento7 páginasAtividade 01-CardiocarolinAinda não há avaliações
- Ppra Creche Escola Casa Da Tia Léa-2019-2020Documento35 páginasPpra Creche Escola Casa Da Tia Léa-2019-2020joao renan mota ferreira100% (1)
- Biopsiquiatria e BioidentidadeDocumento9 páginasBiopsiquiatria e BioidentidadeMairla GonçalvesAinda não há avaliações
- Paidéia - Repensando A Psicologia ClínicaDocumento10 páginasPaidéia - Repensando A Psicologia ClínicaMillena ArantesAinda não há avaliações
- Questões Entre A Psicanalise e o DSM-VDocumento29 páginasQuestões Entre A Psicanalise e o DSM-VZaqueu RodriguesAinda não há avaliações
- Diagnóstico PsiquiatricoDocumento9 páginasDiagnóstico PsiquiatricoRoselle MatosAinda não há avaliações
- As Dores Sentidas e As Metaforas CorporeasDocumento118 páginasAs Dores Sentidas e As Metaforas CorporeasVanessa FariaAinda não há avaliações
- Contribuições de Sartre para Psicologia ClínicaDocumento12 páginasContribuições de Sartre para Psicologia ClínicaEugenio PereiraAinda não há avaliações
- Arteterapia No CapsDocumento9 páginasArteterapia No CapsBianca AcamporaAinda não há avaliações
- Saúde Mental e Vulnerabilidade Social A Direção Do TratamentoDocumento11 páginasSaúde Mental e Vulnerabilidade Social A Direção Do Tratamentomaria luizaAinda não há avaliações
- Novas Perspectivas para A Psicologia Clínica - Daniela Schneider PDFDocumento13 páginasNovas Perspectivas para A Psicologia Clínica - Daniela Schneider PDFEdi A. RossiAinda não há avaliações
- Texto 1 - Psicologia Da SaúdeDocumento10 páginasTexto 1 - Psicologia Da Saúdeboscops1Ainda não há avaliações
- Antecedentes Da RP Contradiçoes Anos 70Documento18 páginasAntecedentes Da RP Contradiçoes Anos 70Livia Prado MunizAinda não há avaliações
- PASSARINHO, J. G. N. A Pertinência Da Categoria de Ideologia Na Perspectiva Da Luta Paradigmática em Saúde MentalDocumento20 páginasPASSARINHO, J. G. N. A Pertinência Da Categoria de Ideologia Na Perspectiva Da Luta Paradigmática em Saúde MentalWaldir PéricoAinda não há avaliações
- V11n1a06 PDFDocumento10 páginasV11n1a06 PDFMaria Eduarda FonsecaAinda não há avaliações
- Patologias Mentais Uma Breve História Das Classificações PsiquiátricasDocumento13 páginasPatologias Mentais Uma Breve História Das Classificações PsiquiátricasPolo RibeiroAinda não há avaliações
- Aula 16.08Documento49 páginasAula 16.08Thais EmunahAinda não há avaliações
- 8 - Goulart 0 González Rey - Subjetividade LJ Sujeito e Saúde MentalDocumento30 páginas8 - Goulart 0 González Rey - Subjetividade LJ Sujeito e Saúde MentalIEP Instituto de Educação em PsicologiaAinda não há avaliações
- Apostila Clinica Atenção PsicossocialDocumento26 páginasApostila Clinica Atenção PsicossocialJuliana JunqueiraAinda não há avaliações
- Psicoterapia de Grupo Como Surgiu e EvoluiuDocumento8 páginasPsicoterapia de Grupo Como Surgiu e EvoluiuAna Claudia PoiteAinda não há avaliações
- DSM e Psicanálise Uma Discussão DiagnósticaDocumento12 páginasDSM e Psicanálise Uma Discussão DiagnósticaFabricio Santos SilvaAinda não há avaliações
- Novas Perspectivas para A Psicologia Clinica A Partir Das Contribuicoes de Jean-Paul Sartre - DANIELA SCHNEIDERDocumento12 páginasNovas Perspectivas para A Psicologia Clinica A Partir Das Contribuicoes de Jean-Paul Sartre - DANIELA SCHNEIDERTais de Lacerda Gonçalves MassiereAinda não há avaliações
- A Presença Da Psicanálise Como Um Dispositivo Analítico Nos Ambulatórios Médicos Da Saúde PúblicaDocumento23 páginasA Presença Da Psicanálise Como Um Dispositivo Analítico Nos Ambulatórios Médicos Da Saúde PúblicaCarlos LimaAinda não há avaliações
- Construção Do Caso ClínicoDocumento12 páginasConstrução Do Caso ClínicoAline Von Der Goltz ViannaAinda não há avaliações
- A Questão Da Saúde Mental - Paulo AmaranteDocumento5 páginasA Questão Da Saúde Mental - Paulo AmaranteMarlosAinda não há avaliações
- O Diagnóstico Da Psiquiatria A PsicanáliseDocumento8 páginasO Diagnóstico Da Psiquiatria A PsicanáliseMartiniano WanderleyAinda não há avaliações
- 07-Psicologia Da Saúde No BrasilDocumento5 páginas07-Psicologia Da Saúde No BrasilNAASSOM AZEVEDOAinda não há avaliações
- Estudo Dirigido PsicopatologiaDocumento6 páginasEstudo Dirigido PsicopatologiaLILIAM ALMEIDA DOS SANTOSAinda não há avaliações
- Tornar-Se Terapeuta CorporalDocumento14 páginasTornar-Se Terapeuta CorporalValéria FerrazAinda não há avaliações
- A Criação Do Centro de Atenção Psicossocial Espaço VivoDocumento8 páginasA Criação Do Centro de Atenção Psicossocial Espaço VivoJosé WalterAinda não há avaliações
- 69771-Texto Do Artigo-324900-1-10-20220422Documento29 páginas69771-Texto Do Artigo-324900-1-10-20220422Viviana Graziela de Almeida Vasconcelos BarboniAinda não há avaliações
- A Paixão Nos Tempos Do DSM Professora Joyce FRDocumento29 páginasA Paixão Nos Tempos Do DSM Professora Joyce FRNeyla Camilla Ramos100% (1)
- Loucos Pela VidaDocumento4 páginasLoucos Pela VidaHonielAinda não há avaliações
- Tradição Clínica Da Psiquiatria, Psicanálise e Práticas Atuais em Saúde MentalDocumento8 páginasTradição Clínica Da Psiquiatria, Psicanálise e Práticas Atuais em Saúde MentalarciliutoAinda não há avaliações
- Desinstitucionalização Visão Dos ProfissionaisDocumento14 páginasDesinstitucionalização Visão Dos ProfissionaisJeaneAinda não há avaliações
- Aula 8 - Saúde Mental e Institucionalização PDFDocumento23 páginasAula 8 - Saúde Mental e Institucionalização PDFSusana CastroAinda não há avaliações
- Texto Crítica Da Concepção Normativa Do Fim Da Análise Joel BirmanDocumento5 páginasTexto Crítica Da Concepção Normativa Do Fim Da Análise Joel BirmanRaquel MendesAinda não há avaliações
- 7.a. Costa-Rosa, A. Luzio, C. A. Yasui, S. Atenção PsicossocialDocumento32 páginas7.a. Costa-Rosa, A. Luzio, C. A. Yasui, S. Atenção PsicossocialWal Dir80% (5)
- Texto 6 - A Reforma PsiquiátricaDocumento13 páginasTexto 6 - A Reforma Psiquiátricaboscops1Ainda não há avaliações
- Importância Da Psicologia Clínica Na MedicinaDocumento10 páginasImportância Da Psicologia Clínica Na MedicinaEdson dos SantosAinda não há avaliações
- A Saúde Integral e A Inclusão Da Saúde Mental No SUS - Pequena Cronologia e Análise Do PDFDocumento20 páginasA Saúde Integral e A Inclusão Da Saúde Mental No SUS - Pequena Cronologia e Análise Do PDFJuliana AssumpcaoAinda não há avaliações
- 2671-Texto Do Artigo-13653-15511-10-20200831Documento30 páginas2671-Texto Do Artigo-13653-15511-10-20200831Clara ChamuscaAinda não há avaliações
- O Papel Do Psicólogo e A Dimensão Ético-Política Do Sofrimento e Do Cuidado em SaúdeDocumento19 páginasO Papel Do Psicólogo e A Dimensão Ético-Política Do Sofrimento e Do Cuidado em SaúdeJaqueline LeandroAinda não há avaliações
- A PSICANALISE APLICADA A SAUDE MENTAL Franciso Barreto PDFDocumento28 páginasA PSICANALISE APLICADA A SAUDE MENTAL Franciso Barreto PDFcoimbravalerio100% (1)
- O Autodiagnóstico Dos Transtornos Psiquiátricos Nas Redes Sociais PDFDocumento18 páginasO Autodiagnóstico Dos Transtornos Psiquiátricos Nas Redes Sociais PDFRayane KevellemAinda não há avaliações
- O Modo Asilar Como Paradigma Autoritario Das Praticas e Saberes Dominantes em Saude Mental ColetivaDocumento10 páginasO Modo Asilar Como Paradigma Autoritario Das Praticas e Saberes Dominantes em Saude Mental ColetivaLilca Moraira ChavesAinda não há avaliações
- Constituição Da Psicologia No Brasil e Sua Inserção Nas Políticas PúblicasDocumento7 páginasConstituição Da Psicologia No Brasil e Sua Inserção Nas Políticas PúblicasÂngela AlvesAinda não há avaliações
- Uma Reflexão Crítica Sobre As Edições Do Manual de Diagnóstico e Estatística Das Perturbações Mentais - DSMDocumento108 páginasUma Reflexão Crítica Sobre As Edições Do Manual de Diagnóstico e Estatística Das Perturbações Mentais - DSMFabricio Santos SilvaAinda não há avaliações
- 392 806 1 SMDocumento17 páginas392 806 1 SMclaudinei_assisAinda não há avaliações
- Psicopatologia e PsicanáliseDocumento11 páginasPsicopatologia e PsicanáliseDeniseBarrosAinda não há avaliações
- 1127 4662 1 PBDocumento15 páginas1127 4662 1 PBmi_giglioAinda não há avaliações
- Crepop CAPS WebDocumento43 páginasCrepop CAPS WebfilipidsmaltaAinda não há avaliações
- Aula 3 - Breve História Das Classificações em Psiquiatria - 21.08Documento22 páginasAula 3 - Breve História Das Classificações em Psiquiatria - 21.08Rodrigo RochaAinda não há avaliações
- Sist. Psic. II - Grupo 4 - Existencial Humanista - PsiconóisDocumento15 páginasSist. Psic. II - Grupo 4 - Existencial Humanista - PsiconóisMaria Eduarda Costa de SouzaAinda não há avaliações
- Saúde mental na atenção básica: possibilidades para uma prática educativa fundamentada em terapias grupaisNo EverandSaúde mental na atenção básica: possibilidades para uma prática educativa fundamentada em terapias grupaisAinda não há avaliações
- Habilidades Cisco para TodosDocumento31 páginasHabilidades Cisco para TodoscarolinAinda não há avaliações
- AV2 - TranstornosDocumento6 páginasAV2 - TranstornoscarolinAinda não há avaliações
- Introdução Anatomia Aula 01Documento75 páginasIntrodução Anatomia Aula 01carolinAinda não há avaliações
- 333 890 1 PBDocumento357 páginas333 890 1 PBCíntia Faria100% (1)
- Crianças e Adolescentes Também Podem Apresentar Transtornos MentaisDocumento56 páginasCrianças e Adolescentes Também Podem Apresentar Transtornos Mentaisboneca de voodooAinda não há avaliações
- ResumoDocumento3 páginasResumoDulce GuambeAinda não há avaliações
- Transtorno de Personalidade Limítrofe Ou BoderlaineDocumento3 páginasTranstorno de Personalidade Limítrofe Ou BoderlaineJosé Hiroshi TanigutiAinda não há avaliações
- ERNANE FILHO, O Tempo em Bachelard PDFDocumento14 páginasERNANE FILHO, O Tempo em Bachelard PDFrodrigomichellAinda não há avaliações
- Livro - Emoção Aprendizagem e Performance - Cap - 6Documento24 páginasLivro - Emoção Aprendizagem e Performance - Cap - 6Célio SouzaAinda não há avaliações
- Neuropsicopatologia - EmentaDocumento5 páginasNeuropsicopatologia - EmentaVinícius Adriano de FreitasAinda não há avaliações
- Situação de Aprendizagem 02Documento10 páginasSituação de Aprendizagem 02Raphaela JacobsenAinda não há avaliações
- Guia Das Pedras e Cristais - Mini Enciclopedia.Documento47 páginasGuia Das Pedras e Cristais - Mini Enciclopedia.Thi ThiAinda não há avaliações
- 3 Semana - Trabalho, Saúde e SubjetividadeDocumento333 páginas3 Semana - Trabalho, Saúde e SubjetividadeMarcelo CarvalhoAinda não há avaliações
- Liderança Cristã - Curso de Teologia 100% Online - Instituto de Teologia LogosDocumento16 páginasLiderança Cristã - Curso de Teologia 100% Online - Instituto de Teologia LogosInstituto de Teologia LogosAinda não há avaliações
- Revista Educação Pública - O Adoecimento Do Professor Da Educação Básica No Brasil - Apontamentos Da Última Década de PesquisasDocumento14 páginasRevista Educação Pública - O Adoecimento Do Professor Da Educação Básica No Brasil - Apontamentos Da Última Década de PesquisasMarina SilvaAinda não há avaliações
- Ensinar e Aprender Ciências No Ensino Fundamental Com Atividades Investigativas Através Da Resolução de ProblemasDocumento44 páginasEnsinar e Aprender Ciências No Ensino Fundamental Com Atividades Investigativas Através Da Resolução de ProblemasMarcos Vinicius de SousaAinda não há avaliações
- A Imagem de Deus. Texto para SimpósioDocumento5 páginasA Imagem de Deus. Texto para SimpósioZenon Lotufo JuniorAinda não há avaliações
- Formação de Professores para Uso Das Novas Tecnologias de Comunicação e InformaçãoDocumento17 páginasFormação de Professores para Uso Das Novas Tecnologias de Comunicação e InformaçãoÚnica Ipatinga Polo SalgueiroAinda não há avaliações
- Revista Braz-Tesol Looking Back Looking ForwardDocumento32 páginasRevista Braz-Tesol Looking Back Looking ForwardLeonardo Borges MendonçaAinda não há avaliações
- Daniel L. Everett - Linguagem - A História Da Maior Invenção Da Humanidade (2019, Editora Contexto) - Libgen - LiDocumento98 páginasDaniel L. Everett - Linguagem - A História Da Maior Invenção Da Humanidade (2019, Editora Contexto) - Libgen - LiStephany Reino100% (1)
- Atividades Teórico-Práticas de Aprofundamento em Educação IDocumento19 páginasAtividades Teórico-Práticas de Aprofundamento em Educação IINSTITUTO COMENIVSAinda não há avaliações
- Os Seis Desafios Do FormadDocumento6 páginasOs Seis Desafios Do FormadMara SousaAinda não há avaliações
- Psicologia e Politicas PublicasDocumento6 páginasPsicologia e Politicas PublicasAnonymous QOAATBVAinda não há avaliações
- Questões IdosoDocumento7 páginasQuestões IdosoOlivia ValenteAinda não há avaliações
- 2231 9140 1 PBDocumento8 páginas2231 9140 1 PBJuliana RodriguesAinda não há avaliações
- Capítulo 1 Do Livro Prevenção e Promoção Em. Saúde Mental. Fundamentos, Planejamento e Estratégias de IntervençãoDocumento53 páginasCapítulo 1 Do Livro Prevenção e Promoção Em. Saúde Mental. Fundamentos, Planejamento e Estratégias de IntervençãoasdfAinda não há avaliações
- Dossier de ID UFCD9438 - Alexandre GomesDocumento11 páginasDossier de ID UFCD9438 - Alexandre GomesXanooGamer 13Ainda não há avaliações
- Saúde Sexual e ReprodutivaDocumento40 páginasSaúde Sexual e ReprodutivaAlberto F. Traquinho SauéAinda não há avaliações
- E-Book Microlins - Inteligência EmocionalDocumento9 páginasE-Book Microlins - Inteligência Emocionallephenho007Ainda não há avaliações
- A História Do Movimento Psicanalítico - ResumoDocumento2 páginasA História Do Movimento Psicanalítico - ResumoAdriana GalvãoAinda não há avaliações
- PLAISANCE para Uma Sociologia Da Pequena InfanciaDocumento22 páginasPLAISANCE para Uma Sociologia Da Pequena InfanciaEspiral Ciclos EducativosAinda não há avaliações