Escolar Documentos
Profissional Documentos
Cultura Documentos
Histologia III 2
Enviado por
Thomaz VidalDescrição original:
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Histologia III 2
Enviado por
Thomaz VidalDireitos autorais:
Formatos disponíveis
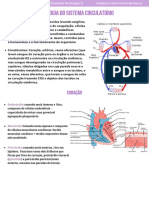
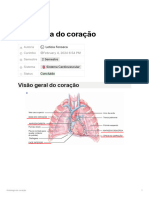
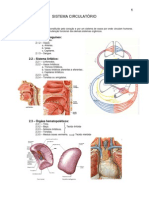
SISTEMA CIRCULATÓRIO
Compreende o estudo do coração e dos vasos.
CORAÇÃO
Possui três camadas de constituições distintas, sendo elas (da mais interna para a mais
externa): endocárdio, miocárdio e pericárdio.
-Endocárdio: é a camada mais interna do coração, composta por uma fina camada de tecido
epitelial de revestimento pavimentoso simples, o endotélio. Além disso, há a camada
subendocárdica, local em que há tecido conjuntivo frouxo, vasos sanguíneos e nervos,
sendo possível ver em alguns
cortes.
*Na imagem ao lado pode ser
observada a camada endocárdica,
representada por um epitélio fino
que reveste internamente o
coração. Além disso, logo abaixo
dele há a camada
subendocárdica, contendo vasos,
nervos e fibras cardíacas
modificadas para a transmissão de
impulsos nervosos.
-Miocárdio: é a camada que melhor
define o coração, sendo único no
corpo humano, constituído pelo
tecido muscular estriado
cardíaco, também chamados de
miocardiócitos. Compõe a maior
parte do órgão, suas células
possuem algumas características
que as distinguem de todos os
outros tipos celulares musculares.
Ainda nas duas imagens, pode-se
observar a camada endocárdica, a
subendocárdica e a miocárdica.
Jackson Sarmento 119
*As células musculares cardíacas possuem muitas ramificações, formando sincícios que
conectam todas as células de um mesmo compartimento, uma vez que os septos fibrosos
impedem a conexão entre os átrios e os ventrículos.
Portanto, o miocardiócito tem intensa ramificação, o núcleo é centralizado, com acúmulo
de glicogênio ao redor, possui sarcômeros definindo o sentido de contração das
fibras e, como característica mais marcante é a presença de disco intercalares, que
são junções do tipo gap que favorecem a rápida passagem do impulso elétrico para a
célula seguinte.
**O coração ainda possui algumas fibras musculares modificadas para a transmissão do
impulso nervoso. Os cortes podem conter o nó sinoatrial, nó atrioventricular, feixe
atrioventricular, feixe de Hiss ou as fibras de Purkinje.
-Na imagem ao lado pode-se
perceber que as fibras responsáveis
pela condução do impulso
despolarizante são fibras
musculares modificadas com grande
concentração de glicogênio e
poucas fibras musculares de fato.
Além disso, as fibras musculares
modificadas para a condução do
estímulo contrátil estão localizadas
na camada subendocárdica.
Jackson Sarmento 119
-Pericárdio
É a camada mais externa do coração, contendo algumas divisões que podem causar
confusão, portanto é bom conceituar o que cada camada é e o que contém antes de
analisar as características morfológicas.
*Epicárdio é a camada visceral do pericárdio, constituído por tecido epitelial de
revestimento pavimentoso simples, o mesotélio.
**Pericárdio é a junção das camadas visceral e parietal.
***Pericárdio visceral é mais interno
****Cavidade pericárdica: é um espaço quase que virtual entre as camadas visceral e
parietal, contendo uma pequena quantidade líquido pericárdico para que haja o
deslizamento entre as camadas.
*****Pericárdio parietal é a
camada que está externamente à
cavidade pericárdica e se
conecta com um tecido bastante
fibroso, um saco que envolve e
limita o coração, conhecido como
saco fibroso ou pericárdio
fibroso. Possui grande
quantidade de tecido adiposo
para a proteção do miocárdio e
também possui grande
quantidade de vasos sanguíneos
ramos coronarianos e nervos.
Na imagem pode-se ver, da esquerda para a direita, o mesotélio, revestindo o pericárdio
visceral, que, por sua vez, possui grande quantidade de tecido adiposo e vasos sanguíneos,
com destaque para artéria que pode ser bem visualizada.
Resumindo: de dentro para fora, o epicárdio (pericárdio visceral) se conecta ao miocárdio
por meio do seu tecido conjuntivo, como na foto acima. O pericárdio visceral ainda possui
um tecido epitelial típico das pleuras (peritônio, pleura e pericárdio) que é conhecido como
mesotélio, um tecido epitelial de revestimento pavimentoso/cúbico simples voltado à
cavidade pericárdica. Do outro lado da cavidade pericárdica há o pericárdio parietal,
composto da mesma forma, só que ligado a um tecido conjuntivo muito fibroso. Ainda há a
denominação de camada fibrosserosa para denominar a camada parietal do pericárdio
juntamente com a camada conjuntiva fibrosa.
Endotélio - Camada Subendocárdica - Miocárdio - Tecido Conjuntivo Frouxo -
Mesotélio - Cavidade Pericárdica - Mesotélio - Tecido Conjuntivo Frouxo - Tecido
Conjuntivo Fibroso
*As valvas cardíacas são compostas por uma lâmina de tecido conjuntivo denso revestida
por tecido epitelial pavimentoso simples (endotélio) em suas duas faces.
**O mesotélio é o tecido epitelial de revestimento do pericárdio, da pleura e do peritônio. É
de composição igual ao endotélio, que reveste os vasos sanguíneos e o endocárdio.
Jackson Sarmento 119
***Na camada subendocárdica e na transição entre o epicárdio e miocárdio é possível
encontrar feixes vasculares e nervosos.
VASOS
-Artérias
São compostas, em geral, por três túnicas:
> Túnica Íntima: é a camada mais interna das artérias, que está em contato direito com o
sangue circulante. Possui uma camada de tecido epitelial de revestimento pavimentoso
simples mais internamente, responsável por inúmeras funções, como coagulação,
inflamação, angiogênese, entre outras. Além disso, possui uma lâmina basal para nutrir o
tecido epitelial, composto por tecido conjuntivo frouxo. Por fim, possui uma membrana
elástica limitante interna, composta por fibras elásticas, sobretudo a elastina, que delimita
a transição da túnica íntima para a túnica média.
> Túnica Média: é a camada intermediária das artérias. Sua composição varia de acordo
com a classificação arterial, no caso de uma artéria muscular ou distribuidora, sua
composição é predominante de fibras musculares lisas, enquanto que no caso das artérias
elásticas ou condutoras a composição é de sobretudo fibras elásticas, que são bastante
visíveis, uma vez que se encontram onduladas. No final da túnica média há a membrana
elástica limitante externa, composta principalmente de fibras reticulares, próxima à divisa
com a última camada.
> Túnica Adventícia: é a última camada dos vasos, composta por tecido conjuntivo que está
em continuidade com o tecido anexo, realizando sua integração e sustentação no meio. Na
túnica adventícia podem ser encontrados nervos para a inervação da musculatura lisa e
pequenas arteríolas e capilares (além de vênulas) para a irrigação do próprio vaso, sendo
conhecidas como vasa vasorum (os vasos dos vasos).
*As artérias possuem uma divisão muito clara entre as camadas e se deformam menos.
**No caso das artérias musculares ou distribuidoras há o predomínio de fibras musculares
na camada média, enquanto que nas artérias condutoras ou elásticas há o predomínio de
fibras elásticas bastante visíveis, com as membranas elásticas limitantes interna (na túnica
íntima) e limitante externa (na túnica média).
Neste corte, é possível visualizar uma
artéria de maior calibre, no caso é uma
artéria carótida, em que as camadas
estão bem delimitadas, as quais são
facilmente distintas umas das outras.
Pode ser vista a camada da túnica
íntima, com o tecido epitelial até se
desprendendo do restante. A túnica
média bastante corada em rosa por
conta das fibras elásticas e os pontos
em roxo são células musculares lisas.
Por fim, a túnica adventícia também é
bastante distinta, em continuidade com o
tecido conjuntivo anexo ao vaso.
Jackson Sarmento 119
Já neste corte, é mais difícil perceber
claramente as camadas, embora
existam, são mais difusas, se tratando
de uma veia. É possível encontrar
bastante tecido conjuntivo e tecido
muscular, mas poucas fibras elásticas. O
tecido mais interno do vaso é pouco
visível, sobretudo o tecido epitelial.
Já nesta imagem, à direita, vê-se uma
veia cava com as camadas pouco
distintas também, mas o detalhe vai
para a região da túnica adventícia, que
têm uma arteríola da vasa vasorum à
esquerda e um feixe nervoso mais à
direita na imagem.
Neste corte, a artéria mesentérica é
considerada uma artéria muscular ou
distribuidora, por conta da grande
quantidade de tecido muscular liso na
túnica média. É bastante visível ainda as
membranas elásticas limitantes interna e
externa.
Jackson Sarmento 119
No que diz respeito às vênulas e às
arteríolas, são vasos bastante
pequenos, entretanto, é possível
diferenciá-los por conta da organização
das camadas, assim como nas grandes
veias e artérias. Na imagem, a
arteríola é bem organizada enquanto
a vênula não tem uma organização
bem definida. A arteríola possui uma
pequena camada muscular, que varia
de 1 a 3 camadas de células
musculares. Já as vênulas não
possuem uma camada muscular bem
definida, elas possuem mais de 3
células epiteliais. Para diferenciar
vênula, arteríola e capilar: o capilar
possuirá 3 células epiteliais, sem
camadas ao redor, já a vênula precisa ter mais de 3 células epiteliais e um tecido em
volta, ainda que não seja possível diferenciá-lo com grande precisão. Por fim, a
arteríola terá suas camadas bem definidas, com 1 a 3 camadas de células
musculares, que poderão ser reconhecidas através de seus núcleos.
*No caso da aterosclerose, há uma inflamação na camada subendotelial, causando uma
proliferação de células do sistema imune, reduzindo o diâmetro vascular. Na imagem abaixo
percebe-se claramente a obstrução do vaso.
Jackson Sarmento 119
**No corte de baço, é possível visualizar na polpa branca uma arteríola central, que fica
marginalmente à parte mais corada em violeta.
É bom lembrar como é a fisiologia do baço, pois na polpa branca há uma bainha
periarteriolar com linfócitos T e linfócitos B mais externamente, realizando o reconhecimento
de antígenos. Na polpa vermelha há os cordões esplênicos ou de Billroth, os quais são
vasos sanguíneos tortuosos e túrgidos que se ramificam até os seios esplênicos, onde se
forma um sistema aberto para o reconhecimento por células do sistema imune, portanto, é
possível ver capilares, vênulas e arteríolas no corte de baço.
***No corte de
fígado, é possível
visualizar a veia
centrolobular,
que é facilmente
vista em cortes.
Perceba que não
há uma clara
distinção das
camadas
celulares, como
vê-se em artérias
e em arteríolas.
Ainda é possível
visualizar os
capilares
sinusóides.
Jackson Sarmento 119
-Vasos linfáticos: São parecidos com as veias, entretanto, os cortes são mais irregulares e
possuem mais válvulas que as respectivas veias de mesmo tamanho.
*Vênulas são mais delgadas e tem grande continuidade com o tecido adjacente.
**Arteríolas são mais bem definidas, sendo possível perceber suas camadas.
***Capilares Linfáticos são mais irregulares.
*Nesta ilustração pode-se observar uma artéria muscular em que a membrana elástica
muscular interna é fenestrada, ou seja, possui poros para permitir a passagem de várias
substâncias.
Jackson Sarmento 119
*Nessa ilustração pode-se observar as diferenças entre os tipos de artérias,
muscular/distribuidora à esquerda, e a elástica/condutora à direita. Repare a diferença da
quantidade de fibras elásticas e a presença da vasa vasorum.
>Pressão: É maior nas artérias e tende a cair gradativamente até as arteríolas. Nos
capilares cai ainda mais por conta da mudança da estrutura dos vasos e para poder realizar
a troca de substâncias.
>Permeabilidade: Somente os capilares realizam a troca de nutrientes de maneira efetiva.
>Material Elástico: Os capilares não possuem tecido elástico, apenas um tecido epitelial de
revestimento pavimentoso simples para que seja mais fácil a troca de nutrientes e de
substâncias. O resto dos vasos possui um maior diâmetro para facilitar o fluxo sanguíneo.
>Músculo: A concentração de células musculares tende a ser maior nas artérias de menor
calibre, uma vez que as grandes artérias são ricas em fibras elásticas para suportarem a
grande pressão, já as arteríolas têm uma maior quantidade de musculatura, pois sua
atividade contrátil é essencial para a manutenção da pressão arterial.
Jackson Sarmento 119
>Área Total: Embora os grandes vasos sejam calibrosos, os capilares sanguíneos são muito
numerosos e, portanto, têm maior área no corpo.
A: Microcirculação comum, com arteríola, meta-arteríola, capilar S, vênula, veia.
B: Anastomose arteriovenosa
C: Sistema porta arterial no rim, com arteríola aferente, glomérulo e arteríola eferente. Vaso
arterial maior, capilares arteriais, vaso arterial maior.
D: Sistema porta no fígado e na hipófise/hipotálamo (veia porta-hepática, veia porta
hipotálamo-hipofisária)
Jackson Sarmento 119
-Capilares Sanguíneos
>Capilar Contínuo/Somático: Não possui fenestrações, é um tubo sem perfurações e é o
mais comum entre os tipos de capilares.
>Capilar Fenestrado/Visceral: Possui fenestrações na sua parede, a lâmina basal é
contínua, há um diafragma na sua estrutura, que é uma membrana mais fina que a
membrana característica das células. É importante onde é necessário um intercâmbio
rápido entre o sangue e o tecido, como no rim, glândulas endócrinas e o intestino.
>Capilar Fenestrado Sem Diafragma: É comum nos rins, onde há a separação entre o
sangue e o tecido somente por uma camada de lâmina basal.
>Capilar sinusóide: São vasos tortuosos, que reduzem a velocidade do sangue. A lâmina
basal é descontínua, para que haja atividade fagocítica. É comum no fígado e órgãos
hematopoiéticos. Além disso, facilita a troca de substâncias, favorece a circulação capilar e
controla a quantidade de sangue no órgão.
*Comparação entre uma artéria (à esquerda) e uma veia (à direita). A artéria é mais
musculosa, possui fibras elásticas e tem uma túnica íntima mais pronunciada. Já a veia é
bem vista por conta da grossa camada fibrosa da túnica adventícia.
OBSERVAÇÕES
*No caso de infartos do coração, inicialmente as células musculares perdem seus núcleos,
logo após aumenta o número de células do sistema imune, visando a reparar o tecido
lesado, então forma-se um tecido fibrótico.
**Em casos de mau retorno venoso, há o acúmulo de sangue nos membros inferiores,
levando, às vezes, ao extravasamento de sangue para o interstício. Assim, as hemácias são
fagocitadas por macrófagos, levando à coloração escurecida, próxima ao marrom por conta
da formação de compostos ferrosos, como a hemossiderina.
***Pericitos: São células que envolvem os capilares, promovendo uma certa contração do
vaso e substituindo células lesadas.
Jackson Sarmento 119
****Lembrar das formas de diferenciar vasos sanguíneos.
*****Capilares sinusóides são comuns no baço, na medula e no fígado.
******Lembrar que os vasos linfáticos são muito parecidos com as veias, só que nos cortes
ele fica mais irregular e têm mais válvulas para impedir o retorno.
*******Ainda na lâmina de fígado, é possível visualizar em alguns momentos núcleos
achatados de células endoteliais.
********Na lâmina de fígado ainda é possível observar uma região mais clara com três luzes:
arteríola, vênula e ducto biliar (revestido por tecido epitelial de revestimento cúbico simples).
PROVA 1
-Na prova prática o campo a ser perguntado sobre já está mais ou menos pronto, o
professor não fica procurando muito o que perguntar, as lâminas são bem boas, dá pra
diferenciar bem o que cada estrutura é. As respostas foram: Arteríola e suas características,
veia e vasa vasorum, artéria muscular/distribuidora, artéria elástica/condutora e, por fim,
capilar sinusóide e locais onde são encontrados.
-Na prova teórica ela se baseia bastante no junqueira, com muitas imagens dele, algumas
estão acima. As perguntas não são difíceis em geral, mas ela pergunta sobre aterosclerose,
trombose, filariose, hemangiomas, erisipela, úlceras venosas/arterial e outros casos
clínicos relacionados aos vasos sanguíneos. Então é bom saber um pouco qual camada é
afetada na aterosclerose ou como se dá um aneurisma. Além disso, ela deixa uma questão
extra no final. No geral, a prova não é difícil, mas é bom ter todo o conteúdo mais ou menos
na cabeça, para fazer a prova com mais tranquilidade.
Jackson Sarmento 119
SISTEMA GENITAL MASCULINO
Compreende o estudo das estruturas genitais masculinas, como o testículo, o epidídimo, o
canal deferente, as glândulas seminais, a próstata, as glândulas bulbouretrais, a uretra e o
pênis.
TESTÍCULO
Glândula mista responsável por produzir os gametas e um hormônio, a testosterona.
Sua principal estrutura funcional são os túbulos seminíferos, local onde são produzidos os
espermatozoides, a partir da linhagem germinativa composta por espermatogônia,
espermatócitos l, espermatócitos ll e espermátides.
Localiza-se no escroto, que, histologicamente é composto por uma túnica vaginal, mais
fina e externa.
Há uma membrana pouco vascularizada, muito fibrosa e esbranquiçada, que é a túnica
albugínea. É responsável pela proteção dos testículos e suas estruturas funcionais.
Na região posterior do testículo há o espessamento das paredes da túnica albugínea,
formando o mediastino testicular, que emite septos fibrosos para dividir os testículos em
diversos lóbulos (difícil vê-los nos cortes), os quais têm entre 1 e 4 túbulos seminíferos no
interior.
Já na região intersticial, ou seja, externamente aos túbulos seminíferos, há tecido
conjuntivo frouxo, com vasos sanguíneos, vasos linfáticos e nervos. Além disso, há uma
célula muito importante, a célula intersticial (células de Leydig), cuja função é produzir a
testosterona.
Embriologicamente, o testículo se desenvolve no retroperitônio e migra para a região da
bolsa escrotal, trazendo consigo uma parte do peritônio, que recebe o nome de túnica
vaginal, composta por uma lâmina parietal e uma lâmina visceral.
Na imagem pode se observar que o escroto possui mais externamente a pele, com suas
características habituais, a túnica vaginal na região anterolateral testicular (advinda do
peritônio ainda no período fetal), a túnica albugínea, responsável pela proteção testicular.
Na região posterior se torna espessa e recebe o nome de mediastino do testículo e emite
septos fibrosos para dividir os lóbulos testiculares. Dentro dos lóbulos há os túbulos
seminíferos. Ainda mais posteriormente, há o epidídimo, estrutura que ainda será abordada.
Jackson Sarmento 119
Na imagem ao lado, da
esquerda para a direita, é
possível observar a túnica
albugínea, rica em fibras
colágenas e pouco
vascularizada, protegendo o
tecido mais interno, os
túbulos seminíferos e a
região intersticial produtora
de testosterona.
Note ainda que os túbulos
seminíferos estão em várias
disposições, uma vez que
se enovelam dentro dos
lóbulos testiculares.
Portanto, é possível vê-los
em várias disposições,
transversais, longitudinais
ou oblíquos.
Já neste corte
transversal é
possível visualizar
inúmeras
estruturas
importantes no
estudo do sistema
genital masculino.
(L) representa o lúmen tubular, local onde é possível ver os espermatozóides com a cabeça
voltada para as células de Sertoli e o seu flagelo para o lúmen.
(EG) mostra o epitélio germinativo, partindo das células mais imaturas na periferia para as
células mais maduras próximo ao lúmen, até chegar ao espermatozóide.
Por fim, as setas indicam o interstício testicular, local onde há vasos, nervos, tecido
conjuntivo de preenchimento e a célula intersticial, produtora de testosterona.
Jackson Sarmento 119
Do neonato até próximo à puberdade, os túbulos seminíferos são mais delgados, não
havendo uma estratificação do epitélio germinativo. A partir da puberdade, o indivíduo
passa a produzir uma quantidade maior de testosterona, a qual é essencial para que a
primeira linha de células germinativas, as espermatogônias, prossigam até chegar aos
espermatozóides. Portanto, a produção de espermatozóides é hormônio-dependente.
A imagem mostra o
túbulo seminífero de um
indivíduo
pós-puberdade, uma
vez que já é possível
visualizar uma
estratificação da
camada epitelial
germinativa.
Já neste corte do testículo de um
neonato, é possível perceber
algumas diferenças, sobretudo
quanto à ausência de estratificação
bem definida, com luz tubular
reduzida. Além disso, é possível
visualizar um septo, responsável
por separar os lóbulos testiculares.
Jackson Sarmento 119
*células mióides: são células presentes ao redor dos túbulos seminíferos cuja função é
realizar o movimento dos espermatozóides dentro dos túbulos, uma vez que não estão
totalmente funcionais. É possível visualizá-los no entorno do epitélio germinativo.
Na imagem há uma camada de células mais achatadas externamente à linha germinativa
dos túbulos seminíferos, responsáveis pela contração tubular para a movimentação dos
espermatozóides até o epidídimo. Essas células recebem o nome de células mióides.
**Aproveitando a mesma imagem, é possível ver com bastante nitidez o interstício testicular,
que possui as células intersticiais, responsáveis pela produção de testosterona.
Morfologicamente, elas são globosas, espumosas e com muitos vacúolos, uma vez que
produzem secreção hormonal. Essa secreção hormonal é transportada para várias partes
do corpo a partir de uma rede de capilares intersticiais, os quais são capilares fenestrados
com diafragma, para facilitar a entrada hormonal no sangue. Além disso, a testosterona
influencia diretamente na linhagem germinativa tubular, uma vez que alcança a parede
tubular e estimula a produção de espermatozóides.
***Entre os túbulos seminíferos e o epidídimo há algumas estruturas que merecem ser
destacadas: os túbulos retos são a parte final dos túbulos seminíferos, ligando este à rede
testicular, a qual, por sua vez, é um emaranhado de tubos no mediastino testicular. Por fim,
essa rede se conecta com os túbulos eferentes que liga a rede à cabeça do epidídimo. Na
imagem no início do roteiro pode-se visualizar melhor a sequência de estruturas.
Lembrando que: túbulo reto > epitélio cúbico simples (células de Sertoli)
rede testicular > epitélio pavimentoso simples/cúbico/cilíndrico simples
ducto eferente > epitélio prismático/cúbico simples ou pseudoestratificado
*As células dos ductos eferentes são cúbicas e ciliadas.
**Há grande variação dessas células, depende do corte e do momento do corte.
Jackson Sarmento 119
Nesta imagem, vê-se uma rede testicular,
localizada no mediastino testicular, em
direção ao epidídimo. A seta azul representa
o tecido epitelial de revestimento
cúbico/prismático. Sua luz é mais irregular,
com muitas contorções.
Neste corte, embora seja de um
neonato, é bastante nítida a
morfologia das células
intersticiais ou células de
Leydig. Isto é, um aspecto
globoso, esponjoso e com grande
presença de vacúolos.
Jackson Sarmento 119
***No epitélio germinativo, há uma célula que não possui essa função, a célula de Sertoli.
Essa célula possui uma linhagem distinta das demais ao redor e sua morfologia difere
bastante também.
No esquema acima, observa-se a célula de Sertoli, com morfologia bastante diferentes das
demais, ela possui formato alongado, núcleo alongado e pouco condensado. Além
disso, possui sulcos para os espermatozóides.
Na imagem, vê-se a
camada de células
mióides, células
germinativas (que ainda
serão discutidas) e as
células de Sertoli. Sobre
essas últimas, é
importante lembrar que
possuem projeções
citoplasmáticas que têm a
função de filtrar o que
passa por ela, sobretudo
substâncias e
micro-organismos
potencialmente
prejudiciais à produção de
testosterona e de
espermatozóides.
As células de Sertoli possuem outras funções bastante importantes para o metabolismo
testicular, uma vez que é responsável por produzir uma secreção na qual os
espermatozóides ficarão imersos (já que não têm capacidade natatória totalmente madura),
realizam o suporte metabólico das células ao redor e regula os hormônios locais,
através da Inibina e da Proteína Ligante de Andrógeno (PLA), que, farão com que haja
um aumento da ação da testosterona ou uma diminuição.
Assim, realiza a separação entre o ambiente adluminal do ambiente basal. Por fim, a
barreira hematotesticular tem grande papel em evitar a ação de autoanticorpos. uma vez
que se houvesse contato com substâncias sanguíneas, poderia ocorrer reconhecimento
linfocitário, além de outras substâncias potencialmente prejudiciais à formação correta dos
gametas, o que acarretaria prejuízos graves.
Jackson Sarmento 119
No esquema, observa-se como a célula de Sertoli é capaz de regular o que transita entre o
lúmen tubular e o interstício testicular.
Nos cortes, a célula de Sertoli tem o núcleo mais claro e alongado, sendo possível
visualizar, às vezes, o nucléolo.
Além disso, a célula de Sertoli tem papel fundamental na fagocitose dos corpos residuais
dos espermatozóides.
Produção do hormônio antimulleriano, responsável por, ainda no período embrionário,
inibir a regressão dos ductos paramesonéfricos e a estimular os ductos mesonéfricos.
ESPERMATOGÊNESE
É o processo em que há a produção dos gametas masculinos.
Inicialmente, o neonato tem apenas as espermatogônias travadas no ciclo celular.
As espermatogônias são células globosas, pequenas e que se situam na região mais
externa do epitélio germinativo dos túbulos seminíferos.
Após a puberdade, o indivíduo, através de estímulos hormonais, passa a ter o
prosseguimento no ciclo celular das espermatogônias e a partir disso pode dar origem a
dois tipos de células com funções distintas.
Jackson Sarmento 119
O primeiro tipo é a espermatogônia tipo l, cuja função é manter o extrato germinativo, ou
seja, é uma reserva celular (célula-tronco) para a continuidade da produção gamética por
toda a vida.
O segundo tipo, por sua vez, a espermatogônia tipo ll, tem a função de prosseguir na
divisão celular, com o intuito de formar, no final, a célula gamética funcional.
Neste corte é possível visualizar
a predominância de
espermatogônias, as quais
ainda não foram estimuladas a
prosseguirem no ciclo celular
para se tornarem
espermatogônia do tipo l ou do
tipo ll. É um corte de túbulo
seminífero de neonato.
A partir das espermatogônias ll, ocorrem mitoses sucessivas para originar os
espermatócitos l, um grupo celular bastante distinto por ser muito grande e localizada na
base do epitélio germinativo.
Nesta lâmina é possível observar a
presença de células grandes, com
núcleos com aspecto de espaçado. Isso
se deve ao fato de que na maior parte do
tempo, os espermatócitos l estão
travados em prófase l, o que possibilita
sua distinção perante os outros tipos
celulares presentes no túbulo seminífero.
A partir do espermatócito l, ocorre a
meiose, responsável por formar, em sua
fase l, os espermatócitos ll e, na fase ll,
as espermátides. Os espermatócitos ll
são células menores quando
comparadas aos espermatócitos ll.
A partir da meiose ll, as espermátides
são geradas, que, no processo
denominado espermiogênese, vão levar à formação dos espermatozoides.
As espermátides localizam-se próximas ao lúmen tubular e possuem formas variadas,
globosas inicialmente e alongas em estágios próximos à finalização da espermiogênese.
Jackson Sarmento 119
Neste esquema está visível todas as etapas da espermatogênese e da espermiogênese.
Esta última é imprescindível para a formação correta da morfologia do gameta masculino
ativo, uma vez que cada anexo que possui o auxilia a ter êxito na fertilização do gameta
feminino.
A espermiogênese possui três etapas: do complexo golgiense, do acrossoma e de
maturação.
Jackson Sarmento 119
Inicialmente há uma concentração granular na região do complexo golgiense, com muitas
enzimas responsáveis pela penetração do ovócito durante a fertilização.
Após a formação da vesícula acrossômica, passa a se localizar próxima ao núcleo
formando um capuz. Por fim, no espermatozóide maduro, forma-se o acrossoma, uma bolsa
enzimática localizada na cabeça do espermatozóide.
Além disso, há uma grande concentração de mitocôndrias, responsáveis pela energia
necessária à movimentação do flagelo. A bainha mitocondrial está localizada na peça
intermediária do espermatozóide, justamente com o intuito de estar próxima à região de
maior gasto energético.
Já no que se refere ao flagelo, é produzido pelos centríolos e doenças genéticas como a
síndrome dos cílios imóveis, que representa um conjunto de sintomas relacionados a má
formação de dineína, uma proteína imprescindível à formação de cílios e de flagelos.
Portadores desta síndrome, além de infertilidade, possuem problemas respiratórios
constantes, por conta da ausência de cílios no epitélio cilíndrico pseudoestratificado da
traqueia.
Por fim, há uma clara redução do tamanho celular. Os corpos residuais são fagocitados
pelas células de Sertoli.
Diversos fatores influenciam na espermatogênese, sendo os principais:
l) Hormônios: O FSH atua nas células de Sertoli, promovendo um aumento da produção
da proteína ligante de andrógeno. Já o LH atua diretamente nas células intersticiais para
aumentar a produção de testosterona. Dessa forma, a testosterona presente no túbulo
seminífero, se mantém em altas concentrações, por conta da PLA.
ll) Temperatura: A temperatura intratesticular é de cerca de 35ºC, ou seja, menor que a
temperatura abdominal. Tendo isso em vista, é essencial que haja mecanismos para a
regulação térmica. A existência do plexo pampiniforme (venoso) cria um ambiente para a
dissipação de calor, uma vez que se localiza ao redor das artérias e dissipa o calor. Há
também a presença de glândulas sudoríparas para reduzir a temperatura escrotal quando
necessário. Além disso, existem músculos, chamados músculos cremastéricos, que
realizam a aproximação escrotal em direção aos canais inguinais, favorecendo o aumento
da temperatura testicular.
*Criptorquidismo: Ocorre quando os testículos não descem para a região escrotal, levando
à infertilidade, uma vez que a alta temperatura inibe a proliferação gamética. Entretanto, a
produção de testosterona continua normalmente, possibilitando que o indivíduo tenha
características masculinas secundárias e ereção, mesmo sendo infértil.
Jackson Sarmento 119
-Região Intersticial
É o local onde há nervos, vasos, as células intersticiais, fibroblastos, macrófagos, entre
outros.
Durante a puberdade aumenta-se a quantidade de células de Leydig, as quais são
esponjosas, multivacuoladas e espumosas.
O estímulo das células intersticiais é feito direto pelo hormônio luteinizante (LH).
Durante a gestação de um menino, o hormônio gonadotrópico placentário estimula
muitas células intersticiais a diferenciar a genitália masculina.
*Os níveis de testosterona regridem a partir do quarto mês, voltando a aumentar somente
no período da puberdade. Consequentemente as células de Leydig também ficam inativas.
EPIDÍDIMO
É o local onde os espermatozóides ficam armazenados antes da ejaculação.
É composto por um único tubo enovelado, localizado posteriormente aos canais seminíferos
e ao mediastino testicular.
Sua composição morfológica é de tecido epitelial pseudoestratificado
colunar/prismático com estereocílios.
Jackson Sarmento 119
Os estereocílios são maiores que os cílios, mas não têm função de movimentação. A
função é reabsorver as espermátides mal formadas ou o esperma armazenado por
muito tempo.
Este corte transversal o epidídimo mostra
que o tecido de revestimento é epitelial
pseudoestratificado, sobretudo nas camadas
mais próximas ao lúmen do epidídimo. Ainda
é possível visualizar os estereocílios. Além
disso, é possível ver uma região mais rosa
ao redor do tubo do epidídimo. Se trata de
uma camada de musculatura lisa,
responsável pela contração e subsequente
expulsão dos espermatozoides para os
ductos seguintes.
Neste corte é possível ver diversas estruturas
e ter uma melhor noção das suas posições
anatômicas. O corte transversal mostra, de
cima para baixo: o epidídimo, o mediastino
testicular e o testículo.
O testículo, mais anteriormente, é revestido
anterolateralmente pela túnica albugínea,
que pode ser vista na lateral direita do corte,
bastante eosinofílica. Entre o testículo e o
epidídimo observa-se um espessamento da
túnica albugínea, formando o mediastino
testicular. Por fim, o epidídimo é mais
posterior, um pouco mais acidófilo que o
testículo.
*As células basais do epidídimo são mais imaturas e geram as células principais,
responsáveis, sobretudo, pela reabsorção de fluidos, vindos das células de Sertoli.
Além disso, as células principais têm a função de produzir uma substância, a
Jackson Sarmento 119
glicerofosfocolina, a qual limita a capacitação do espermatozoide. A capacitação do
espermatozóide só será recuperada no momento da ejaculação, o qual, dentro do sistema
reprodutor feminino, haverá estímulos para que se torne mais capaz de fertilizar o ovócito.
**Os espermatozoides vão para o epidídimo através da contração muscular das células
mióides, os cílios dos túbulos eferentes e o fluido das células de Sertoli.
***Lâminas do histológico
Na seta tem-se uma célula de
Sertoli, com citoplasma
alongado, passando por várias
camadas de células
germinativas.
Na imagem ao lado, é possível ver
os túbulos seminíferos (à
esquerda), um vaso sanguíneo no
interstício testicular e o
mediastino testicular mais à direita,
fazendo a transição entre os túbulos
seminíferos e o epidídimo.
Jackson Sarmento 119
Nesta imagem é possível
visualizar a sequência de
estruturas da esquerda para a
direita: os túbulos seminíferos, o
mediastino testicular e o
epidídimo. Em volta do epidídimo
é possível visualizar uma camada
muscular lisa responsável pela
movimentação dos
espermatozoides durante a
ejaculação.
Nesta imagem, com a visão do
lúmen do epidídimo, é possível ver
os espermatozóides no seu
interior. Além disso, vê-se a camada
de tecido epitelial de revestimento
pseudoestratificado cilíndrico com
estereocílios e os núcleos
dispersos em camadas diferentes.
Por fim, a região em um tom mais de
rosa para vermelho em volta do tubo
é tecido muscular liso. Por fim, o
tecido conjuntivo frouxo no
interstício.
Jackson Sarmento 119
Já neste corte de túbulo
seminífero, é possível ver, na
seta vermelha, as células
intersticiais (Leydig),
responsáveis pela produção
de testosterona. Além disso,
há vasos sanguíneos
próximos. Por fim, na seta
verde, vê-se a linhagem do
epitélio germinativo, com
espermatogônias e
espermatócitos.
CANAL DEFERENTE
Se origina no final do epidídimo, mais precisamente na cauda.
Até o epidídimo, o movimento dos espermatozóides é constante, a partir do canal deferente
ocorre o movimento espermático durante o momento ejaculatório.
Seu lúmen, comparado com sua parede, representa uma pequena parte do órgão. A
espessura da parede se deve à presença de grande quantidade de musculatura lisa.
Lembrando que o canal deferente possui três camadas musculares: longitudinal interna,
circular interna e a longitudinal externa.
Na imagem vê-se a diferença entre a luz e a
quantidade de músculo presente no canal
deferente.
Jackson Sarmento 119
Neste corte, é possível observar o
tecido epitelial cilíndrico
pseudoestratificado com
estereocílios na seta azul. O
tecido muscular muito presente é
destacado na seta amarela.
*O canal deferente faz parte do cordão espermático, uma estrutura que além do ducto
deferente, tem vasos sanguíneos e nervos, lembrando do plexo pampiniforme e da artéria
testicular.
**No final do ducto deferente há a ampola, estrutura responsável por ser a chegada da
secreção das vesículas seminais. Na região ampolar há um epitélio mais espesso e
pregueado.
Ainda com grande
espessura do tecido
muscular, a luz se torna
mais irregular, com
pregas.
Jackson Sarmento 119
Já neste corte vê-se com maior precisão a luz
ampolar, com maior estratificação do tecido
epitelial.
O canal deferente possui três camadas: mucosa, muscular e adventícia. A camada
mucosa, como qualquer mucosa do organismo, corresponde a um tecido epitelial de
revestimento associado a uma camada de tecido conjuntivo. No caso do ducto deferente
não é diferente, sua camada mucosa é composta por epitélio pseudoestratificado com
estereocílios associado a uma camada de tecido conjuntivo frouxo, o qual recebe o
nome, no canal deferente, de córion. A camada muscular, por sua vez, é composta por
tecido muscular liso. É uma camada muito espessa, como vista nos cortes, e tem a
função de realizar a movimentação dos espermatozóides vindos do epidídimo no momento
ejaculatório.
Nesta imagem, vê-se que o canal deferente, em sua porção terminal, tem a ampola, local
onde desemboca a vesícula seminal. Próxima a este sistema, há a próstata, outra
Jackson Sarmento 119
glândula com papel fundamental. Após perfurar a próstata, o canal deferente recebe o nome
de ducto ejaculatório o qual se une à uretra no interior da próstata.
URETRA
A uretra, por sua vez, possui três porções (na imagem vê-se duas apenas): a uretra
prostática, que possui um revestimento de urotélio ou tecido epitelial de transição; a
uretra membranosa, que é revestida por tecido epitelial pseudoestratificado cilíndrico,
e possui um esfíncter, o esfíncter externo da uretra, composto de músculo estriado
(transverso profundo do períneo); por fim, tem a uretra peniana, revestida, assim como a
uretra membranosa, por tecido epitelial pseudoestratificado colunar, mas que, em sua
porção distal, há tecido epitelial pavimentoso estratificado não queratinizado
(escamoso/de mucosa). Além disso, possui grande quantidade de glândulas de Littré, as
quais são responsáveis pela produção de muco lubrificante durante a cópula.
Na imagem, há um corte de
uretra, na região peniana,
sendo visível, na seta preta,
o tecido epitelial de
revestimento
pseudoestratificado colunar.
-Glândulas Acessórias
Já foram citadas
anteriormente, mas serão,
agora, melhor explicadas,
sendo elas: vesículas
seminais, próstata e
glândula bulbouretral.
VESÍCULA SEMINAL
-Está localizada no final do ducto deferente, em íntima relação com as ampolas. É um tubo
enrolado várias vezes, caracterizando seu corte, assim como no caso dos túbulos
seminíferos e do epidídimo. Seu epitélio de revestimento interno é composto por tecido
epitelial cúbico/cilíndrico simples ou pseudoestratificado cilíndrico. Sua secreção
amarelada é essencial para os espermatozóides, pois fornece diversos nutrientes,
sobretudo a frutose. A altura e a quantidade de secreção das vesículas seminais estão
relacionadas com a quantidade de testosterona circulante.
Jackson Sarmento 119
Neste corte, observa-se a vesícula seminal com suas unidades funcionais, produzindo a
secreção para o lúmen tubular. A seta azul mostra o epitélio que varia de simples cúbico
até pseudoestratificado cilíndrico. Lembrando que há, no interstício tubular, fibras
colágenas, elásticas e fibras musculares lisas que forçam a saída do líquido para o ducto
ejaculatório, junto com os espermatozóides vindos do epidídimo. A camada muscular tem
duas camadas, uma circular e outra longitudinal. Há ainda a secreção de substâncias como
prostaglandinas e fibrinogênio, que irão reagir no útero para facilitar a movimentação
espermática.
PRÓSTATA
-É composta por glândulas tubuloalveolares ramificadas que desembocam na uretra
prostática. Seu epitélio varia de cúbico simples a pseudoestratificado cilíndrico. Além
disso, é revestida por
uma cápsula
fibromuscular, que
emite septos dificilmente
visualizados em adultos.
A próstata é dividida em
três zonas:
central (glândulas
mucosas) (25%),
transição (glândulas
submucosas) (+/- 5%) e
periférica (glândulas
periféricas) (70%).
Jackson Sarmento 119
Neste corte de próstata, é possível
visualizar: em azul, o tecido epitelial, no
caso, pseudoestratificado colunar; em
amarelo, as glândulas tubuloalveolares
ramificadas dispostas de várias maneiras
em corte.
Neste outro corte, as setas pretas
mostram o tecido epitelial de
revestimento colunar
pseudoestratificado.
Por fim, este corte mostra a disposição
das glândulas da zona central, próximas
à uretra prostática.
*Hipertrofia benigna de próstata: é
bastante comum em homens acima dos
50 anos de idade, normalmente ocorre
hipertrofia na região da camada de
transição. Normalmente não causa
problemas à saúde, mas em alguns
casos pode interferir no diâmetro uretral.
Já as hipertrofias malignas são mais
comuns de ocorrerem na região
periférica do órgão, as quais podem ser
Jackson Sarmento 119
palpadas no exame de toque retal, sobretudo na região posteroinferior prostática.
**É comum a ocorrência de corpora amylacea, que são grânulos escurecidos,
frequentemente calcificados, que permanecem no lúmen glandular. Sua ocorrência tende a
aumentar com o passar da idade.
Neste corte de próstata,
observa-se que há a formação
do corpo amiloide/amylacea.
A composição da secreção prostática é, sobretudo, de substâncias que buscam alcalinizar
o pH vaginal, criando um microambiente favorável aos espermatozóides, uma vez que
o ambiente vaginal é muito ácido e nocivo aos gametas masculinos.
***O estroma fibromuscular cria septos, a partir de tecido muscular liso e tecido conjuntivo,
para realizar a contração durante o momento da ejaculação.
GLÂNDULA BULBOURETRAL
-Está localizada na uretra membranosa, produz um muco claro responsável por lubrificar o
pênis durante a cópula. Possuem um estroma fibromuscular para lançar a secreção para a
luz uretral. Podem ser chamadas de glândula de Cowper.
PÊNIS
É formado pela uretra e por três corpos de tecido erétil. Os corpos cavernosos estão
localizados na região dorsal do pênis e são dois. O corpo esponjoso, por sua vez, é
ventral e envolve a uretra.
Na parte distal do pênis, o corpo esponjoso se expande, formando a glande.
Jackson Sarmento 119
No esquema acima há importantes estruturas a serem destacadas. Inicialmente, os corpos
cavernosos são revestidos pela túnica albugínea, conferindo proteção e resistência. Além
disso, há um outro envelope fibroso para manter a rigidez e a proteção dos corpos
cavernosos e esponjoso. Há quatro artérias importantes, duas superficiais, que passam na
região dorsal, e duas profundas, responsáveis por encher de sangue os corpos cavernosos
durante o período da ereção. Por fim, o corpo cavernoso da uretra ou simplesmente corpo
esponjoso tem, em seu interior, a uretra.
Para que ocorra o enchimento dos corpos cavernosos e, consequentemente, a ereção, é
necessário que a musculatura da artéria dorsal profunda do pênis relaxe e, assim, permita o
enchimento. Algumas drogas atuam nesse mecanismo, sobretudo inibindo a
fosfodiesterase, a qual é substância-chave no processo de relaxamento e de contração da
musculatura dos vasos sanguíneos.
Jackson Sarmento 119
Em laranja: vasos sanguíneos e nervos na região mais superficial dorsal do pênis.
Em verde: túnica albugínea no perímetro dos corpos cavernosos.
Em azul: corpos cavernosos.
Em rosa: corpo esponjoso.
Em amarelo: uretra peniana.
Mesmo corte da imagem
anterior, com zoom na região
do corpo cavernoso que está à
esquerda no corte. No centro
localiza-se a artéria dorsal
profunda do pênis,
responsável por encher o
corpo cavernoso durante a
ereção.
Jackson Sarmento 119
LÂMINAS DO HISTOLÓGICO
Neste corte tem-se a região da
uretra peniana, que pode variar a
sua constituição tecidual no decorrer
do pênis. Na imagem é um tecido
epitelial pseudoestratificado
cilíndrico.
Neste corte pode ser observada a
uretra peniana, com sua luz
irregular no interior do corpo
esponjoso/corpo cavernoso da
uretra. Quanto mais distal o corte, o
epitélio se torna escamoso
(pavimentoso estratificado de
mucosa). O tecido epitelial
escamoso tende a ser mais claro
que o pseudoestratificado, o que
pode auxiliar na diferenciação do
nível do corte.
Jackson Sarmento 119
Já neste corte é possível visualizar a
luz das glândulas prostáticas,
compostas por epitélio
pseudoestratificado.
Neste corte é possível ver algumas estruturas importantes. A seta rosa mostra o corpo
cavernoso. Já a seta amarela mostra a luz da uretra peniana. O círculo azul mostra a
delimitação do corpo cavernoso, que é feita a partir da túnica albugínea. Por fim, o círculo
vermelho mostra a delimitação do corpo esponjoso/corpo cavernoso da uretra.
Jackson Sarmento 119
Neste corte é possível visualizar
o septo fibromuscular da
próstata, composto por tecido
conjuntivo e tecido muscular liso.
Este último é responsável pela
contração das glândulas durante
o processo ejaculatório.
Já neste corte é possível ver o
corpo cavernoso com maiores
detalhes. Observe que as hemácias
presentes em grande quantidade
indicam a intensa vascularização
dessa região, uma vez que sua
função está intimamente ligada à
ereção peniana. A partir de
estímulos, a musculatura lisa dos
vasos relaxa, o que faz com que
haja um grande aumento do fluxo
sanguíneo nessa região, ocupando
espaços que não ocupavam durante
a vasoconstrição. O revestimento
endotelial é semelhante ao das
vênulas.
Jackson Sarmento 119
Neste corte acima, do canal deferente, a diferença entre a luz do canal e a espessura da
camada muscular é clara. Tal camada pode ser subdividida em 3 partes, a ver:
representada pelo círculo rosa, mais próxima ao canal, é a camada longitudinal interna.
Já o círculo azul mostra a camada circular intermediária. Por fim, o círculo amarelo
mostra a camada longitudinal externa. Lembrando que toda a musculatura lisa presente
no sistema reprodutor masculino tem por objetivo a movimentação dos compostos
presentes no semem (espermatozóides, líquido seminal, líquido prostático, lubrificantes de
outras glândulas).
Essa imagem mostra o ducto deferente
com mais detalhes, com grande foco no
tecido epitelial pseudoestratificado
colunar com estereocílios. Repare na
seta azul que mostra os núcleos das
células em alturas diferentes.
Jackson Sarmento 119
OBSERVAÇÕES
Torção do cordão espermático: necrose e varicocele.
A torção pode ocorrer em virtude de uma torção por acidente ou por tumor.
Nas vesículas seminais é comum haver células pleomórficas ou monstros. Não indicando
haver processo neoplásico.
Os homens idosos podem ter variações na mucosa dos ductos ejaculadores e da vesícula
seminal, não indicando necessariamente um processo neoplásico.
Transecção transuretral da próstata (RTU): retira-se pequenos fragmentos prostáticos para
análise.
A dihidrotestosterona atua aumentando a proliferação do tecido glandular prostático. A
testosterona atua na libido e na potência sexual.
A próstata tem pregueamentos voltados para a luz glandular. Quando há formação de
corpos amiláceos, ocorre a extinção das pregas.
A doença mais comum é o aparecimento de tumores benignos na zona intermediária e
central (hiperplasia prostática), ocorre cedo a dificuldade para urinar (disúria)
O tumor maligno ocorre na região externa, ocorre tardiamente a dificuldade para urinar.
Criptorquidia é uma má formação do saco escrotal que não completa sua movimentação,
ficando escondido.
Epididimite: inflamação do epidídimo, causada por traumas, bactérias, fungos.
O epitélio que envolve as células de Leydig são fenestradas com diafragma, o que favorece
a saída da testosterona para os estimular os espermatozóides e para a corrente sanguínea.
Jackson Sarmento 119
SISTEMA GENITAL FEMININO
O estudo do sistema genital feminino compreende o ovário, a tuba uterina, o útero, o colo
uterino, a vagina e a vulva. Além disso, estuda-se também as glândulas mamárias.
É necessário atentar-se para as mudanças que ocorrem nesses tecidos devido à ação
hormonal.
OVÁRIO
-O revestimento externo é composto pelo epitélio germinativo, que se apresenta como um
epitélio cúbico simples. Sua função é gerar a célula gamética feminina.
-Logo abaixo há uma camada de tecido conjuntivo denso fibroso, a túnica albugínea.
Neste corte ovariano,
pode-se ver, marcado pela
seta azul, o epitélio
germinativo cúbico
simples. Além disso, é
possível ver, na seta rosa, a
camada imediatamente
abaixo composta por fibras
colágenas, configurando a
túnica albugínea.
-O ovário ainda pode ser dividido em duas partes: o córtex, composto por grande número
de células, sendo a maioria de fibroblastos, e os folículos, que são a principal estrutura
funcional ovariana. A outra é a medula, que é marcada pela presença de muitos vasos
sanguíneos.
Nessa visão longitudinal do ovário é possível separar as
regiões: O córtex ovariano é mostrado pela seta amarela,
enquanto que a região da medula está representada pela
seta branca mais inferiormente. É possível ainda visualizar
o epitélio germinativo, mostrado pela seta azul. Repare
ainda na quantidade de vasos sanguíneos na região
medular e os folículos na região cortical.
Jackson Sarmento 119
-A principal estrutura funcional ovariana é o folículo, que corresponde ao ovócito
circundado pelas células foliculares. São três estágios importantes dos folículos: folículo
primordial, folículo primário unilaminar, folículo primário multilaminar e folículo secundário.
-O folículo primordial é marcado pelo ovócito pouco crescido mas maior que as células ao
redor, pelas células foliculares serem compostas por tecido epitelial de revestimento
pavimentoso simples. Por fim, os folículos primordiais são localizados mais próximos à
albugínea.
Na imagem acima é possível visualizar que os folículos primordiais são localizados muito
próximos da superfície externa ovariana.
Em um aumento maior, é possível
visualizar as células epiteliais
pavimentosas simples em amarelo.
Em azul, vê-se o núcleo grande com
o nucléolo bem demarcado em roxo.
Por fim, o citoplasma é amplo, como
visto na seta vermelha.
Jackson Sarmento 119
-O folículo primário unilaminar, por sua vez, é resultado do desenvolvimento do folículo
primordial, se diferindo no formato das células foliculares, que agora são cúbicas, pelo
aumento do folículo
No folículo primário ao lado é possível
visualizar a mudança das células foliculares em
volta do ovócito. Agora, elas se tornam
cúbicas simples. Já o ovócito propriamente
dito cresce de tamanho e se destaca na
lâmina.
Além das áreas já marcadas,
observe também que o tecido
externo às células foliculares está se
dispondo de maneira circular para
formar futuramente a teca interna.
Jackson Sarmento 119
-O folículo primário multilaminar é marcado pela estratificação das células foliculares,
pela organização do tecido em volta do folículo e pelo início da formação da zona
pelúcida.
*As células foliculares que estão se estratificando receberão o nome de camada
granulosa.
**O tecido que se organizará em volta do folículo receberá o nome de teca interna.
Em amarelo vê-se a secreção hormonal
folicular.. Em azul, são representadas as
células foliculares que se tornarão a
camada granulosa. Por fim, a seta rosa
mostra a organização tecidual em volta do
folículo para formar futuramente a teca
interna.
Note que o folículo primário multilaminar
continua se desenvolvendo, até o ponto
em que a camada granulosa se torna
estratificada cúbica. Além disso, há uma
crescente organização das camadas
celulares externas às células foliculares.
Jackson Sarmento 119
*Quando a zona pelúcida estiver irregular, significa que o folículo está em involução.
-O folículo secundário é marcado pela grande estratificação de suas camadas, pela
formação de espaços dentro do folículo - o antro - e o início da secreção de um líquido - o
líquido folicular. Além disso, o folículo secundário é marcado também pela organização
das camadas externas ao folículo. É possível visualizar duas camadas: a teca interna e a
teca externa.
Com a formação do antro, as células foliculares passam a se localizar marginalmente ao
ovócito, mas uma parte dessas células se mantêm presa ao gameta, recebendo o nome de
coroa radiada. Dessa forma o ovócito possuirá duas camadas extras importantes: a zona
pelúcida e a coroa radiada, sendo que esta é extramembranar e aquela é intramembranar.
Na imagem acima observa-se um folículo secundário ou antral, o qual possui algumas
características a serem analisadas.
A seta preta indica a teca externa.
A seta amarela indica a teca interna.
A seta azul indica a camada de células foliculares que permaneceram marginais, separadas
pelo antro do ovócito, recebendo o nome de camada granulosa.
A seta rosa indica o antro com o líquido folicular.
A seta verde indica a coroa radiada.
A seta vermelha indica a produção hormonal.
A seta laranja representa a cumulus oophorus.
*A cumulus oophorus é formada por células da camada granulosa que não se desprendeu
do ovócito.
**A teca interna tem a função de produzir hormônios esteroidais.
Jackson Sarmento 119
-Por último, há o folículo de Graaf ou folículo terciário, que é o folículo secundário
momentos antes de ser liberado, ou seja, quando está muito próximo à superfície ovariana,
já ocorrendo o estigma da túnica albugínea, isto é, o rompimento das camadas mais
superficiais para que haja a liberação do ovócito junto com o líquido folicular. Vale ressaltar
que a quantidade de líquido folicular liberado durante a ovulação é variável, em alguns
casos pode causar dores por conta da inflamação no peritônio.
Neste corte é possível visualizar o folículo
promovendo o estigma da região
superficial ovariana para liberar o folículo.
*O processo de atresia consiste na involução folicular, podendo ser de qualquer estágio de
desenvolvimento, do primordial ao maduro pré-ovulatório (de Graaf)
**O processo de atresia resulta na substituição do tecido germinativo por fibroblastos, o
que levará à formação de uma cicatriz no local.
***O pico de LH promovido pela produção folicular de estrogênio leva à ovulação, que é
causada pela ação de enzimas que destroem a camada de tecido conjuntivo denso.
****Até o final da maturação folicular a célula gamética é o ovócito primário, somente no
final ocorre a divisão celular da meiose l para formar o ovócito secundário e o primeiro
núcleo polar. A célula fica estabilizada em metáfase ll até o momento da fertilização,
quando termina-se a divisão meiótica liberando o segundo núcleo polar e o óvulo.
Jackson Sarmento 119
A imagem à esquerda acima mostra os diversos estágios foliculares, inclusive um folículo
atrésico. A imagem da direita já mostra na letra A, dois folículos atrésicos com bastante
fibroblasto e tecido conjuntivo.
Nessa figura é possível
ver os diversos
estágios foliculares no
ovário. Além disso,
após a ovulação
forma-se o corpo lúteo,
que ainda será
explicado, e há o
caminho pelo qual o
ovócito secundário
passa até o momento
da fertilização e a
fixação uterina.
Já nesta imagem são vistas as
principais estruturas ovarianas, seu
revestimento, sua nutrição, sua
drenagem, seus folículos e regiões.
Jackson Sarmento 119
-Após a ovulação, o folículo se transforma em
corpo lúteo, que é marcado por algumas
características, como: pregueação das células da
granulosa, aumento das células da granulosa,
presença de sangue dentro do antro folicular
(corpo hemorrágico). Além disso, há uma
importante transformação: as células da teca
interna recebem o nome de camada
teca-luteínica, enquanto que as células da
granulosa recebem o nome de camada
granulosa-luteínica. A invasão de células
sanguíneas após a ovulação é comum, mas há a
ação de fagócitos que degradam e substituem
por células conjuntivas, como na imagem ao
lado.
-As células grânulo-luteínicas são as células
mais internas do corpo lúteo e tem como
característica a cor clara quando corada com HE,
por conta da grande quantidade de esteróides no
citoplasma.
-O corpo lúteo recebe este nome por causa de sua coloração, a olho nu, ser amarelada,
pois a maior parte dessa estrutura é justamente a camada grânulo-luteínica, que possui alta
concentração de hormônios esteroidais.
-Assim que ocorre a ovulação, a presença de sangue define o nome corpo hemorrágico.
Após a deposição de fibrina e fagocitose do tecido sanguíneo aprisionado o nome é, de
fato, corpo lúteo.
-O corpo lúteo produz, sobretudo, progesterona por 10 a 12 dias, após esse período se não
houver a fecundação, haverá a descamação endometrial e o corpo lúteo será fagocitado
lentamente, de modo a aumentar muito a sua concentração de fibras colágenas,
recebendo o nome de corpo albicans, ou seja, corpo branco.
*Lembre-se que a túnica albugínea recebe este nome justamente por conta da alta
concentração de tecido conjuntivo denso, o que dá a coloração branca. No caso do corpo
albicans é a mesma coisa.
Jackson Sarmento 119
-Nos cortes acima de corpo lúteo, é possível visualizar algumas estruturas: a seta amarela
mostra a presença de sangue na cavidade interna, no local onde era o antro folicular. Já a
seta rosa indica a camada grânulo-luteínica, marcada por sua coloração bastante clara,
fracamente acidófila e com dobras ou pregas. Por fim, na seta azul, é mais difícil de
visualizar neste corte, mas alguns pontos externamente à camada grânulo-luteínica
possuem células mais coradas, representando a camada teca-luteínica, que produz um
pouco de hormônios esteroidais.
-Nas duas imagens acima, vê-se que o controle das etapas do ciclo menstrual se dá pela
ação do LH, do FSH, da progesterona e do estrogênio, cada um atuando em um momento.
Na fase folicular, ou seja, durante a formação e a maturação do folículo, há o predomínio do
FSH e do estrogênio, este último produzido pelas células da granulosa (vindas das células
foliculares). Já a fase luteínica é marcada pelo início com um pico de LH e rápida queda
logo após, o que estimula as células grânulos-luteínicas a produzir a progesterona.
Jackson Sarmento 119
Nesta imagem, vê-se o
reflexo dos hormônios
supracitados na
morfologia do
endométrio, lembrando
que o primeiro dia do
ciclo é quando começa
a menorreia
(menstruação).
Neste corte acima, é possível visualizar o corpo hemorrágico, com a camada de células
grânulo-luteínicas e teca-luteínicas.
Lembrando que após o tempo em que o corpo lúteo
permanece secretando progesterona, ocorre a involução
glandular, com o tecido sendo substituído por tecido
conjuntivo, o qual permanece como uma cicatriz por um
tempo até ser ativa novamente.
Jackson Sarmento 119
Neste corte aproximado, pode-se ver a diferença entre as células grânulo-luteínicas na
periferia da imagem enquanto que as células teca-luteínicas estão na região central. Note
que as células grânulo-luteínicas são maiores e pouco coradas, já as células
teca-luteínicas são menores e mais coradas.
*Se houver gravidez, as células do trofoblasto embrionário secretam o beta-HCG, que
atuará de modo semelhante ao LH, estimulando o corpo lúteo, evitando que haja a sua
atrofia, para que continue a secretar a progesterona, essencial à manutenção endometrial.
Esse corpo lúteo na gravidez permanece ativo por 5 meses, após isso ocorre a formação de
um corpo albicans muito maior que o normal.
Jackson Sarmento 119
TUBA UTERINA
-Seguindo o estudo do sistema genital feminino, a tuba é a ligação entre o ovário e o útero,
sendo essencial para o encontro dos gametas e para a fecundação.
-As tubas podem ser divididas em algumas camadas: mucosa, composta por tecido
epitelial cilíndrico simples com cílios + lâmina própria; camada muscular, sendo que
mais internamente tem-se a circular interna e mais externamente tem-se a longitudinal
externa; camada adventícia, composta por tecido conjuntivo frouxo, o qual termina na parte
mais externa da tuba com um tecido epitelial que varia de cúbico a pavimentoso.
*É importante lembrar que a tuba não toca no ovário, mas chega muito perto, por meio das
fímbrias, que são projeções do infundíbulo tubário que são responsáveis pela captação do
ovócito liberado.
**Quanto mais próximo o corte for dos ovários, maior o número de projeções, sobretudo na
região da ampola, enquanto que na região intramural são praticamente inexistentes as
projeções.
-Além disso, há a secreção de um muco capacitante para os espermatozoides, além de
substâncias que favorecem a sobrevivência do ovócito.
Neste corte ao lado é
possível observar um
corte transversal de tuba
uterina, com algumas
características a serem
observadas:
seta preta: tecido
epitelial de revestimento
cilíndrico simples com
cílios;
seta azul: tecido
conjuntivo anexo (lâmina
própria);
seta amarela: camada
muscular circular
interna;
seta verde: camada
muscular longitudinal
externa.
*É possível distinguir
qual a camada muscular
em alguns cortes
transversais pois a
camada circular interna
aparece a disposição
das fibras musculares
circundando a luz
tubária. Enquanto que na
camada longitudinal
externa há apenas
alguns pontos que
Jackson Sarmento 119
dependendo da altura do corte mostram os núcleos melhor corados.
**Por fim, observe as projeções de tecido conjuntivo revestido com o tecido epitelial
(mucosa).
Já neste corte é possível visualizar a
estrutura com menor aumento, a
principal característica é a luz
irregular por conta das numerosas
projeções da mucosa em direção à
luz tubária. Lembre-se que não é
homogêneo em toda a tuba, quanto
mais próximo o corte for do ovário,
maior o número de projeções.
Há uma última camada mais externa,
composta por tecido conjuntivo
frouxo, a adventícia, que possui
grande quantidade de vasos
sanguíneos, como pode ser visto na
região inferior esquerda da imagem
ao lado.
Por fim, em uma visão externa da
tuba, há uma serosa que reveste a
tuba uterina, composta pela continuidade do tecido conjuntivo frouxo da adventícia com um
tecido epitelial de revestimento cúbico/pavimentoso.
**Gravidez tubária ectópica: Quando ocorre a fixação do embrião na tuba uterina e há o seu
desenvolvimento, configura um caso de intervenção imediata, pois caso haja rompimento da
tuba, há um intenso sangramento peritoneal, representando um risco para a mulher, por
conta da hemorragia e possível choque hipovolêmico.
Na imagem ao lado vê-se as células
ciliadas da tuba uterina.
Jackson Sarmento 119
-Neste corte ao lado é possível visualizar
a luz da tuba uterina, com seus
prolongamentos e seu revestimento com
um epitélio cilíndrico simples ciliado.
ÚTERO
-Continuando, após a fertilização do ovócito, ocorre a fixação no útero, local onde deve
ocorrer o desenvolvimento embrionário e fetal.
-Além disso, o útero possui grande diversidade morfológica, uma vez que dependendo de
qual hormônio estiver atuando, há importantes mudanças que são percebidas nos cortes.
-Externamente, o útero possui uma serosa que o reveste, com tecido conjuntivo e um tecido
epitelial do tipo mesotélio, essa região recebe o nome de perimétrio. Mais internamente,
uma camada muscular, o miométrio, dividida em quatro subcamadas bem definidas, são
responsáveis pelas contrações uterinas características das cólicas e do processo de parto.
Por fim, uma parte interna, o endométrio, que varia sua morfologia de acordo com a etapa
do ciclo menstrual.
*O miométrio possui 4 camadas, sendo que a mais interna e a mais externa (submucosa e
subserosa, respectivamente) são compostas de fibras longitudinais, enquanto que as
internas abrigam os vasos sanguíneos uterinos.
**Durante a gravidez ocorre uma hiperplasia e uma hipertrofia das células musculares,
levando ao aumento de tamanho uterino.
-O útero internamente é revestido por um tecido epitelial de revestimento cilíndrico
ciliado.
-Logo abaixo do epitélio, há o tecido conjuntivo frouxo que contém as glândulas tubulares
simples, responsáveis pela secreção de muco e que possuem um revestimento cilíndrico
simples a pseudoestratificado.
-O terço mais basal do endométrio não se desprende durante a menstruação e sofre poucas
modificações, servindo como início de uma nova proliferação celular após o término da
menstruação.
-As artérias arqueadas, que se orientam circunferencialmente nas camadas médias do
miométrio, partem dois grupos de artérias que provém sangue para o endométrio: as
artérias retas, que irrigam a camada basal, e as artérias espirais, que irrigam a
camada funcional.
Jackson Sarmento 119
-Fase proliferativa, folicular ou estrogênica: essa é a fase em que há maior atuação do
hormônio estrogênio, liberado pelo folículo ovariano. o endométrio é bastante reduzido,
medindo poucos milímetros. Sua glândulas estão afastadas e com formato de tubo de
ensaio e com superfície regular.
Na imagem ao lado, observa-se
um útero em fase proliferativa,
pois as glândulas estão
espaçadas e pouco
desenvolvidas. Na seta azul,
observa-se que o formato é de
tubo de ensaio, com um epitélio
cilíndrico simples. A seta rosa
mostra o tecido conjuntivo
presente no endométrio. Por fim, o
epitélio superficial é cilíndrico
simples com cílios.
Neste corte já observa-se três porções
importantes do útero em fase proliferativa.
Na seta verde, a porção mais próxima à
luz uterina é marcada pela presença
glandular espaçada, além do próprio
epitélio cilíndrico simples com cílios. Já a
seta amarela mostra a região basal do
endométrio, o qual tem a função de gerar
novas células e glândulas toda vez após a
menstruação, sendo que esta região
endometrial não sofre grandes
desprendimentos durante a menorreia. Por
fim, a seta azul representa o miométrio,
responsável pela contratilidade uterina.
Jackson Sarmento 119
Neste corte, vê-se que a glândula
tubulosa simples está em formato
de “tubo de ensaio”, bastante
retilíneo e sem outras glândulas
próximas, caracterizando o útero
em fase proliferativa.
Já neste corte mais amplo, pode
se ver que as glândulas estão
bastante espaçadas e pouco
desenvolvidas.
Jackson Sarmento 119
Nessa imagem, mais uma vez, as glândulas se
apresentam bastante retilíneas, em meio a um curto
endométrio ainda.
-Fase secretora ou lútea: Após a ovulação, o folículo se transforma em corpo lúteo, que
passa a ter estímulos agora para secretar a progesterona, a qual vai ter uma atuação mais
com o intuito de manter o endométrio íntegro e secretando. Nessa fase, alcança-se a
espessura máxima de 5mm e as glândulas se tornam muito tortuosas e inchadas, reflexo do
aumento da secreção.
Nestes dois cortes observa-se um estágio mais inicial da fase lútea, com o início do
“pregueamento” da parede glandular. Já na segunda imagem, à direita, vê-se uma maior
turgescência glandular.
Jackson Sarmento 119
Já na parte final da fase lútea, as
glândulas se apresentam de maneira
bastante túrgida e tortuosa, agora
lembrando um saca rolha. A espessura é
máxima e as partes são bastante
distinguíveis.
Neste corte com menor ampliação, é
possível ver a distinção entre as camadas
do útero secretor. em azul está o
endométrio com suas glândulas em
formato de saca rolha. Em amarelo está o
miométrio, bastante espesso e com vasos
sanguíneos na porção média. E, por fim,
em vermelho está a camada adventícia,
mais externamente, composta por tecido
conjuntivo frouxo.
Jackson Sarmento 119
*As quatro imagens acima mostram, respectivamente, da esquerda para a direita e de cima
para baixo: útero proliferativo, útero secretor inicial, útero secretor médio e útero secretor no
final do ciclo.
Jackson Sarmento 119
COLO UTERINO
-Localiza-se inferiormente ao corpo do útero, sendo comparado a um cilindro com um
orifício no meio.
-Sua constituição é fibromuscular, ou seja, com tecido conjuntivo denso (85%) associado a
fibras musculares lisas (15%)e sofre poucas interferências dos hormônios do ciclo
menstrual.
-Possui duas porções: a endocérvice, que possui um revestimento por tecido epitelial
colunar simples glândulas tubulares ramificadas; e a ectocérvice, que, por sua vez, tem
um epitélio pavimentoso estratificado do tipo escamoso, o qual também continua no canal
vaginal. Lembrando que o canal central recebe o nome de canal endocervical.
Nesta imagem, é possível ver um importante campo do colo uterino, a JEC, junção
escamocolunar, a qual marca a transição entre o epitélio colunar simples endocervical e p
epitélio estratificado da mucosa ectocervical/vaginal. A seta rosa mostra o epitélio
ectocervical. Já a seta azul mostra o epitélio endocervical. Por fim, a seta laranja é
justamente a JEC.
-As células da endocérvice são secretoras de muco, o muco cervical, responsável pela
lubrificação vaginal, as glândulas tubulares ramificadas também recebem o nome de
glândulas endocervicais.
Neste corte, observa-se as mesmas
estruturas já vistas anteriormente.
Jackson Sarmento 119
Neste corte, observa-se as
glândulas endocervicais,
presentes na mucosa
endocervical, produtoras de muco
e classificadas como tubulares
ramificadas.
-É comum a existência de glândulas endocervicais que tenham seus dutos obstruídos,
levando à formação de cistos, que recebem o nome de cistos de Naboth.
No corte acima, as setas vermelhas indicam os cistos de Naboth, que podem ser visíveis a
olho nu, como na peça abaixo:
Jackson Sarmento 119
Os cistos de Naboth possuem o epitélio mais achatado por conta da alta quantidade de
conteúdo aprisionado.
*É comum a ocorrência de cistos em locais próximos à JEC, uma vez que no período fértil,
ocorre a inversão da JEC, expondo a endocérvice no canal vaginal, levando a uma
metaplasia escamosa, isto é, uma adaptação do epitélio endocervical no ambiente
ectocervical. Dessa maneira, as células mudam de função, e ao voltarem à posição inicial
ocorre a obstrução dos ductos secretores de muco, propiciando os cistos de Naboth.
Nestes dois cortes pode-se ver o cisto de Naboth formado e o epitélio glandular normal, o
qual, por conta do inchaço provocado pela secreção contínua mesmo com o ducto
obstruído, leva ao achatamento das células glandulares.
GLÂNDULAS MAMÁRIAS
-São compostas por glândulas tubuloalveolares
compostas, as quais podem variar sua morfologia de acordo
com alguns fatores. Em geral, são três estágios possíveis,
como no esquema ao lado:
Jackson Sarmento 119
Já neste outro esquema observa-se algumas das
estruturas morfologicamente funcionais, sendo elas:
seios galactóforos: dilatações dos canais próximos
à porção terminal da glândula, na abertura do
mamilo.
ductos galactóforos: drenam as secreções
glandulares em direção aos seios galactóforos.
*Externamente, o mamilo e a aréola são revestidos
por tecido epitelial pavimentoso estratificado com
diferentes graus de queratinização, mas que, durante
a gravidez, ocorre maior produção de melanina no
local, já esperando o momento da amamentação, em
que o bebê atrita o local. Após o parto, é comum a
redução da quantidade de melanina no local, mas
dificilmente volta à tonalidade anterior ao parto.
-As células secretoras são cubóides, junto com células mioepiteliais
*A mama inativa é pequena, com pequena luz e com um aspecto bastante atrofiado.
**O revestimento dos ductos galactóforos tendem mais para cilíndricos e quanto mais
próximo da papila mamária, aumenta-se a estratificação e o formato tende a ser
pavimentoso.
***As glândulas ativas, são apócrinas, ou seja, perdem parte do citoplasma durante a
liberação glandular. Há também células mióides, que expulsam o conteúdo. A glândula é
maior, mais volumosa e a secreção é visível.
****Os septos interlobulares são melhor vistos nas glândulas inativas, pois há maior espaço
entre os alvéolos.
No corte ao lado é possível observar
que as células glandulares são
cubóides (seta verde). Além disso,
quando a glândula está ativa, a
secreção fica bastante evidente,
“inchando a glândula”.
Jackson Sarmento 119
Já neste corte em menor aumento,
vê-se que feixes de tecido
conjuntivo delimitam os lobos e os
lóbulos glandulares.
Em uma glândula inativa, percebe-se
que as glândulas são bastante atrofiadas
e com poucas ramificações.
Jackson Sarmento 119
LÂMINAS DO HISTOLÓGICO
A lâmina acima é um corte de corpo albicans, que pode ser identificado pela coloração
branca juntamente com pequenas entranhas com algumas células que lembram a
estratificação do corpo lúteo (teca luteínicas e grânulo luteínicas)
Jackson Sarmento 119
Nesta lâmina, um corte de ovário, algumas coisas podem ser observadas: a seta azul
representa o epitélio de revestimento cúbico simples (o epitélio germinativo ovariano).
A seta rosa representa um corpo albicans. Já a seta verde representa vários folículos em
diferentes estágios de desenvolvimento sofrendo o processo de atresia. A seta amarela
mostra alguns folículos primordiais na região próxima a superfície ovariana. Por fim, a
seta vermelha mostra um folículo secundário, com antro e cumulus oophorus.
Jackson Sarmento 119
Neste corte ovariano as setas azuis indicam folículos em diferentes estágios de
desenvolvimento. Já a seta rosa indica o corpo lúteo, observe que a coloração mais clara
ajuda, pois há grande produção de hormônios lipídicos.
Jackson Sarmento 119
Este corte mostra um corpo lúteo. A seta azul mostra o interior do antigo folículo que é
preenchido com tecido conjuntivo após a entrada de hemácias no interior (corpo
hemorrágico). A seta amarela indica a camada grânulo-luteínica, que é mais clara que a
camada teca-luteínica, representada por sua vez pela seta rosa, está marginal à camada
grânulo-luteínica, e tem uma importante característica: é mais escura.
Jackson Sarmento 119
Corte de tuba uterina, no qual é possível observar o revestimento externo com a camada
adventícia, dupla camada muscular (seta azul) e, mais internamente, um tecido epitelial
cilíndrico simples com cílios associado a uma lâmina de tecido conjuntivo que emite
projeções para o interior da luz tubária.(seta rosa).
Jackson Sarmento 119
Neste corte pode-se ver o revestimento de tecido epitelial de revestimento cilíndrico
simples ciliado, responsável por dar a motilidade ao ovócito, sobretudo nas partes mais
distais da tuba uterina.
Jackson Sarmento 119
Neste corte de útero proliferativo, as glândulas uterinas tubulosas simples, que estão no
formato de “tubo de ensaio”.
Jackson Sarmento 119
Nessa ampliação, as glândulas uterinas na fase proliferativa se apresentam com formato de
“tubo de ensaio” e possuem um epitélio cilíndrico simples.
Jackson Sarmento 119
Neste corte, as glândulas uterinas estão na fase secretora, uma vez que mudam o formato,
passam a ter a forma de saca rolha e se tornam muito numerosas. O epitélio pode variar de
cilíndrico simples a pseudoestratificado.
Jackson Sarmento 119
Em um menor aumento, observe como estão próximas, com maior dilatação do lúmen e
com formatos mais irregulares.
Jackson Sarmento 119
Esse corte representa a ectocérvice do colo uterino, que, diferentemente da endocérvice,
possui um epitélio de revestimento pavimentoso estratificado não queratinizado, ou
escamoso.
Jackson Sarmento 119
Em uma visão mais ampliada da ectocérvice, com seu epitélio estratificado.
Jackson Sarmento 119
Já neste corte há a endocérvice, com revestimento diferente, um epitélio de revestimento
cilíndrico simples.
Jackson Sarmento 119
A seta amarela mostra as glândulas endocervicais, o que pode ser uma forma de saber em
qual sentido o corte está, pois não há glândulas na ectocérvice. Já a seta rosa mostra o
tecido epitelial de revestimento colunar simples.
Jackson Sarmento 119
Nesses dois cortes observa-se a glândula mamária em lactação, com vacúolos secretores,
os quais são drenados pelos ductos galactóforos até os seios galactóforos e, por fim,
chegam ao meio externo na papila mamária
Jackson Sarmento 119
PROVAS 2 E 3
A prova prática é bem tranquila, as lâminas são boas, ela especifica bem o que quer que
você fale. A prova teórica é muito baseada no que ela fala nas aulas, na junqueira e nos
seminários dos monitores.
*No colo uterino: células superficiais > período proliferativo
células intermediárias > período secretor
Jackson Sarmento 119
Você também pode gostar
- Técnicas cirúrgicas minimamente invasivas para artrodese interfalangeana proximal em equinos, uma comparação das propriedades biomecânicas entre dois procedimentosNo EverandTécnicas cirúrgicas minimamente invasivas para artrodese interfalangeana proximal em equinos, uma comparação das propriedades biomecânicas entre dois procedimentosAinda não há avaliações
- Histologia Sistema CardiovascularDocumento10 páginasHistologia Sistema CardiovascularMaria Eduarda FernandesAinda não há avaliações
- Sistema cardiovascularDocumento10 páginasSistema cardiovascularFlávia SilvaAinda não há avaliações
- Resumo - Histologia VascularDocumento9 páginasResumo - Histologia VascularJociane da Silva BezerraAinda não há avaliações
- 1 - Histologia Do Sistema CirculatórioDocumento2 páginas1 - Histologia Do Sistema CirculatórioAlana VitoriaAinda não há avaliações
- Atividade DirigidaDocumento2 páginasAtividade DirigidaMirelle Santos silvaAinda não há avaliações
- Anatomia do Coração e Sistema CardiovascularDocumento13 páginasAnatomia do Coração e Sistema Cardiovascularkarol SantosAinda não há avaliações
- HistóriaDocumento8 páginasHistóriaLuana AraujoAinda não há avaliações
- At 2 CoraçaoDocumento38 páginasAt 2 CoraçaoalexandrelubongolubongoAinda não há avaliações
- Resumo Sistema CirculatórioDocumento7 páginasResumo Sistema CirculatórioJúlia peixotoAinda não há avaliações
- Sistema Circulatório: FunçãoDocumento5 páginasSistema Circulatório: FunçãoManuela Peixoto CamposAinda não há avaliações
- Sistema Circulatório LâminasDocumento7 páginasSistema Circulatório LâminasJohanaAinda não há avaliações
- Sistema CardiovascularDocumento5 páginasSistema CardiovascularSannalyAinda não há avaliações
- Sistema CirculatórioDocumento5 páginasSistema Circulatóriolau24bronzattoAinda não há avaliações
- Estrutura e função do coraçãoDocumento3 páginasEstrutura e função do coraçãoPaula FernandaAinda não há avaliações
- CIRCULATÓRIODocumento5 páginasCIRCULATÓRIOMaria Fernanda SoaresAinda não há avaliações
- GD - HAM - 20241Documento62 páginasGD - HAM - 20241julia23201.00142Ainda não há avaliações
- Histologia do SNC, SNP e autônomoDocumento4 páginasHistologia do SNC, SNP e autônomoGlória MamédioAinda não há avaliações
- Osso esponjoso e suas célulasDocumento7 páginasOsso esponjoso e suas célulasEmilly EduardaAinda não há avaliações
- Sistema Circulatório - HistologiaDocumento5 páginasSistema Circulatório - HistologiaCassia LopesAinda não há avaliações
- Atlas de Histologia - Tecido Adiposo, TCPD, Vasos Sanguíneos, Tecido EpitelialDocumento5 páginasAtlas de Histologia - Tecido Adiposo, TCPD, Vasos Sanguíneos, Tecido EpitelialZaiany AlvesAinda não há avaliações
- Captura de Tela 2023-05-29 À(s) 08.53.19Documento60 páginasCaptura de Tela 2023-05-29 À(s) 08.53.19rubia carneiroAinda não há avaliações
- Sistema CirculatórioDocumento3 páginasSistema CirculatórioFernanda DamasioAinda não há avaliações
- Vasos Sanguíneos - ORGANOLOGIADocumento3 páginasVasos Sanguíneos - ORGANOLOGIALucasBruxelAinda não há avaliações
- Estruturas histológicas dos sistemas respiratório, digestivo, urinário e tegumentarDocumento11 páginasEstruturas histológicas dos sistemas respiratório, digestivo, urinário e tegumentarbia siqueira do amaralAinda não há avaliações
- AULA 03 Sistema CirculatórioDocumento3 páginasAULA 03 Sistema CirculatóriobarbaramocellinAinda não há avaliações
- Histologia HumanaDocumento1 páginaHistologia HumanaPabliny BorgesAinda não há avaliações
- Sistema Circulatório ResumoDocumento3 páginasSistema Circulatório ResumoGabriel Gressler Frantz100% (1)
- Sistema Cardiovascular: Componentes e CirculaçãoDocumento11 páginasSistema Cardiovascular: Componentes e CirculaçãoJaqueline VieiraAinda não há avaliações
- Aula HV CardiovascularDocumento24 páginasAula HV CardiovascularAna Luiza FreitasAinda não há avaliações
- Estrutura Básica de Um Vaso Sanguíneo:: Conjuntivo Que Apresenta A Maior Variação Entre OsDocumento7 páginasEstrutura Básica de Um Vaso Sanguíneo:: Conjuntivo Que Apresenta A Maior Variação Entre OsWax WingsAinda não há avaliações
- MENINGES e LÍQUORDocumento2 páginasMENINGES e LÍQUORKarina VilaçaAinda não há avaliações
- Histologia Do CoraçãoDocumento16 páginasHistologia Do Coraçãoleticia.fonsecaAinda não há avaliações
- Histologia Do Sistema Cardiovascular 2018Documento41 páginasHistologia Do Sistema Cardiovascular 2018Nathalie FoersterAinda não há avaliações
- Portifolio - HistologiaDocumento22 páginasPortifolio - HistologiaAlex TauberAinda não há avaliações
- Como Estudar Histologia - SlidesDocumento24 páginasComo Estudar Histologia - Slides9ds72wvrqcAinda não há avaliações
- Tecido MuscularDocumento8 páginasTecido MuscularLAUANE VITORIA CORDEIRO DA FONSECAAinda não há avaliações
- Músculo e DigestãoDocumento19 páginasMúsculo e DigestãomoematimoAinda não há avaliações
- Roteiro de Sistema CirculatórioDocumento5 páginasRoteiro de Sistema CirculatórioMilene DalcinAinda não há avaliações
- Sistema Nervoso Central e Periférico GlossárioDocumento2 páginasSistema Nervoso Central e Periférico GlossárioLAUANE VITORIA CORDEIRO DA FONSECAAinda não há avaliações
- Histologia - Vasos SanguíneosDocumento6 páginasHistologia - Vasos SanguíneosStephanie FernandesAinda não há avaliações
- Histologia Do Sistema CirculatórioDocumento38 páginasHistologia Do Sistema CirculatórioMonique CamposAinda não há avaliações
- O Sistema VascularDocumento3 páginasO Sistema VascularÉrica LaryssaAinda não há avaliações
- TECIDO CONJUNTIVODocumento50 páginasTECIDO CONJUNTIVOAna Ligia ReisAinda não há avaliações
- Estrutura Das Artérias e VeiasDocumento3 páginasEstrutura Das Artérias e VeiasJoão TimoteoAinda não há avaliações
- Sistema CardiovascularDocumento37 páginasSistema CardiovascularLUÍS HENRIQUE CHAÚQUEAinda não há avaliações
- Histologia Semana 2Documento15 páginasHistologia Semana 2Thiago OliveiraAinda não há avaliações
- Aula 1Documento10 páginasAula 1Luis Mateus Camelo França MartinsAinda não há avaliações
- Aulas de Dermaplaning em Harmonização Facial.Documento58 páginasAulas de Dermaplaning em Harmonização Facial.Luis Gonzaga Araujo LuisAinda não há avaliações
- Anatomia ClinicaDocumento64 páginasAnatomia ClinicaEllen RuthAinda não há avaliações
- Histologia ResumoDocumento7 páginasHistologia ResumoBianca SartiAinda não há avaliações
- Sistema CardiovascularDocumento4 páginasSistema CardiovascularBeatriz EstudosAinda não há avaliações
- PericárdioDocumento1 páginaPericárdioJunior LuizAinda não há avaliações
- Sist CardiovascularDocumento17 páginasSist Cardiovasculartaciana annaAinda não há avaliações
- Miologia Geral VeterináriaDocumento4 páginasMiologia Geral VeterináriaKamila GomesAinda não há avaliações
- Histologia dos tecidosDocumento38 páginasHistologia dos tecidosPriscila Gorete100% (1)
- HistologiaDocumento48 páginasHistologiavictor silvaAinda não há avaliações
- Resumo de HistologiaDocumento3 páginasResumo de Histologiapapelaria.mariale100% (1)
- Apontamentos De Cirurgia Plástica Peri OrbitalNo EverandApontamentos De Cirurgia Plástica Peri OrbitalAinda não há avaliações
- Anatomia Humana Prova RevisaoDocumento7 páginasAnatomia Humana Prova RevisaoMarianne MeloAinda não há avaliações
- Anatomia do Sistema CardiovascularDocumento44 páginasAnatomia do Sistema CardiovascularLarissa100% (2)
- Fisiologia CoraçãoDocumento12 páginasFisiologia CoraçãoMayara SantosAinda não há avaliações
- Anatomia do sistema locomotorDocumento136 páginasAnatomia do sistema locomotorMatilde DuarteAinda não há avaliações
- Sistemas Cardio e RespDocumento56 páginasSistemas Cardio e RespAnnalethycia PereiraAinda não há avaliações
- Anatomia e Relacoes Do CoracaoDocumento19 páginasAnatomia e Relacoes Do CoracaoIsis FreitasAinda não há avaliações
- Sistemas Cardiorrespiratório e CirculatórioDocumento104 páginasSistemas Cardiorrespiratório e CirculatórioCamila Miranda100% (2)
- Anatomia e Fisiologia do Curso Técnico em EnfermagemDocumento417 páginasAnatomia e Fisiologia do Curso Técnico em EnfermagemDébora CintiaAinda não há avaliações
- Resumão de AnatomiaDocumento18 páginasResumão de AnatomiaLeonardoAinda não há avaliações
- Aula 01 - INTRODUÇÃO ANATOMIA DOS SISTEMAS VITAIS DO ANIMALDocumento43 páginasAula 01 - INTRODUÇÃO ANATOMIA DOS SISTEMAS VITAIS DO ANIMALMilaRodriAinda não há avaliações
- Citologia ClínicaDocumento44 páginasCitologia ClínicaRafael Henrique Rodrigues AlvesAinda não há avaliações
- Tumores metastáticos nos líquidos cavitários: características citológicas e principais neoplasias encontradasDocumento92 páginasTumores metastáticos nos líquidos cavitários: características citológicas e principais neoplasias encontradasAlessandra Bonacini Cheraim SilvaAinda não há avaliações
- RESUMOS APGs - SOI III AFYA - PARTE 1Documento183 páginasRESUMOS APGs - SOI III AFYA - PARTE 1estumd2kAinda não há avaliações
- Anatomia do mediastino e morfologia do coraçãoDocumento6 páginasAnatomia do mediastino e morfologia do coraçãoGabriela FerrazAinda não há avaliações
- Apostila Anatomia - Sistema CirculatórioDocumento28 páginasApostila Anatomia - Sistema CirculatórioArnaldo97% (103)
- 04 Sistema CirculatórioDocumento59 páginas04 Sistema CirculatórioAmanda LarieAinda não há avaliações
- RESUMO Sistema CardiovascularDocumento10 páginasRESUMO Sistema Cardiovascularrussie_d5Ainda não há avaliações
- Anatomofisiologia Do Sistema CardiovascularDocumento37 páginasAnatomofisiologia Do Sistema CardiovascularEvilin OliveiraAinda não há avaliações
- Aula 5 - Sistema Cardiovascular (G)Documento85 páginasAula 5 - Sistema Cardiovascular (G)Janaina FernandesAinda não há avaliações
- Harrison - Manual de Medicina - 18edDocumento30 páginasHarrison - Manual de Medicina - 18edRodrigo AlmeidaAinda não há avaliações
- 7.sistema CirculatorioDocumento30 páginas7.sistema Circulatoriomikal3100% (3)
- Radiologia Torax PDFDocumento50 páginasRadiologia Torax PDFclebersontavares20079671100% (1)
- Aula 1 - Anatomia Do Tórax e Mediastino - CorrigidaDocumento43 páginasAula 1 - Anatomia Do Tórax e Mediastino - CorrigidaIzis AvilaAinda não há avaliações
- 06-Sistema Circulatorio.Documento37 páginas06-Sistema Circulatorio.Mariana PortoAinda não há avaliações
- Semiólogia do aparelho cardiovascularDocumento29 páginasSemiólogia do aparelho cardiovascularHisteffany MendonçaAinda não há avaliações
- 07-01 Anatomia, Fisiologia Do Sistema CardiovascularDocumento186 páginas07-01 Anatomia, Fisiologia Do Sistema CardiovascularCarla CrivellaroAinda não há avaliações
- Fisiopatologia Da PericarditeDocumento4 páginasFisiopatologia Da PericarditeBianca AmaralAinda não há avaliações
- Aula 8 Sistema CardiovascularDocumento56 páginasAula 8 Sistema CardiovascularDeborah MachadoAinda não há avaliações
- Ciclo cardíaco: contração e relaxamentoDocumento16 páginasCiclo cardíaco: contração e relaxamentomaria claraAinda não há avaliações
- Pericárdio e líquido pericárdicoDocumento13 páginasPericárdio e líquido pericárdicoWellina BastosAinda não há avaliações