0% acharam este documento útil (0 voto)
236 visualizações5 páginasMicrolitiase
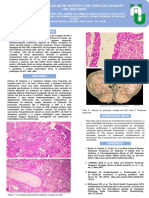
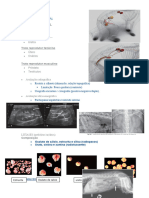
1) A microlitíase testicular é uma patologia benigna caracterizada por pequenas calcificações nos túbulos seminíferos, geralmente assintomática e detectada incidentalmente por ultrassonografia.
2) Estudos mostram uma associação entre microlitíase testicular e carcinoma testicular, com taxas de detecção de carcinoma in situ entre 30-46% em pacientes com microlitíase.
3) Recomenda-se realizar exames periódicos em pacientes com microlitíase testicular devido ao risco aument
Enviado por
Joel SilvaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd
0% acharam este documento útil (0 voto)
236 visualizações5 páginasMicrolitiase
1) A microlitíase testicular é uma patologia benigna caracterizada por pequenas calcificações nos túbulos seminíferos, geralmente assintomática e detectada incidentalmente por ultrassonografia.
2) Estudos mostram uma associação entre microlitíase testicular e carcinoma testicular, com taxas de detecção de carcinoma in situ entre 30-46% em pacientes com microlitíase.
3) Recomenda-se realizar exames periódicos em pacientes com microlitíase testicular devido ao risco aument
Enviado por
Joel SilvaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd