Escolar Documentos
Profissional Documentos
Cultura Documentos
TRM - Exame Neurológico No Trauma
Enviado por
deborah.puleTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
TRM - Exame Neurológico No Trauma
Enviado por
deborah.puleDireitos autorais:
Formatos disponíveis
TRM/Exame neurológico no trauma
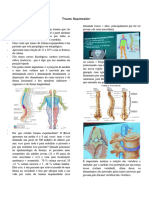
TRM: Traumatismo Raquimedular
A medula espinhal está situada dentro do canal vertebral, entre o bulbo (ao nível do forame magno do
osso occipital) e a segunda vértebra lombar (L2), geralmente. No homem, mede cerca de 45cm e é um
pouco menor na mulher.
Sua função, de maneira geral, é a condução de impulsos nervosos das regiões do corpo até o encéfalo
(coordenando as atividades musculares e os reflexos).
Pacientes politraumatizados devem sempre ser considerados portadores de trauma raquimedular,
mesmo se não apresentarem déficit neurológico. Para tanto, a imobilização adequada deve ser
realizada para todos os pacientes, bem como o rolamento em bloco.
A excessiva manipulação e a imobilização inadequada podem gerar lesões neurológicas adicionais e
piorar o prognóstico do paciente.
Epidemiologia
Em relação aos níveis medulares mais acometidos, o principal é o cervical, ocorrendo em cerca de
50% dos casos, devido a sua maior exposição e mobilidade, geralmente relacionado a mergulhos em
superfícies rasas. O Traumatismo Raquimedular na região cervical pode culminar em morte pela
apneia provocada pela lesão dos nervos frênicos. Em seguida, verifica-se o nível torácico,
contabilizando cerca de 29% dos casos, seguido pelo nível lombar (15%) e sacral (4%).
- Coluna cervical: 55% das lesões medulares.
- Coluna torácica: 15% das lesões medulares.
- Coluna toracolombar: 4% das lesões medulares.
Causas e perfis
Acidentes automobilísticos despontando como a principal causa de Traumatismo Raquimedular,
acumulando cerca de 30% dos casos. Nesse âmbito, devemos sinalizar a importância da ejeção,
muitas vezes pela não utilização do cinto de segurança, como um mecanismo de trauma frequente.
Acidente por mergulho em água rasa: 21% dos casos de TRM.
Queda da própria altura: 20% dos casos, comum principalmente na faixa etária senil.
Ferimentos por arma de fogo: cerca de 12% dos casos.
Acidentes esportivos ocorrem em cerca de 2% dos casos.
Cabe ressaltar que o TRM usualmente acomete a população jovem, de 15 a 40 anos, em plena idade
produtiva. Sendo assim, gera dependência e diminuição expressiva da qualidade de vida, com um
estigma associado muito importante, além do impacto para previdência, sendo portanto uma
importante questão de saúde pública.
Sabe-se que o homem é epidemiologicamente mais acometido que a mulher nos mecanismos de
trauma, em geral. O TRM não varia dessa observação, acometendo mais homens, em uma proporção
de 4 homens a cada 1 mulher.
TRM Primário e Secundário
Cabe aqui a diferenciação entre TRM primário ou secundário. A TRM primária trata-se do insulto
inicial, onde a fratura ocorreu. A TRM secundária envolve as lesões secundárias medulares, como o
edema medular, a ocorrência de disautonomia, espasticidade, entre outros.
Suspeita de TRM no trauma
- Politraumatismo severo: todos os casos severos de politrauma são, inicialmente, consideramos
TRM
- Pequenos traumas dolorosos no trajeto da coluna vertebral
- Alterações sensitivas (hipoestesia, anestesia) ou motoras (paresia, plegia)
- Rebaixamento do nível de consciência (mais comum no TCE)
- Consequências do TRM: hipotensão e agitação (RNC é pouco comum)
Avaliação do paciente
Já, no local do incidente, se houver hipótese de lesão medular, o enfermo deve ser transportado ao
hospital com métodos de imobilização (por exemplo, o colar cervical rígido, com blocos laterais de
suporte, além do uso da prancha rígida).
Caso o paciente possua nível de consciência rebaixado, ou seja, muito novo para auxiliar no exame
clínico, é fundamental a radiografia da coluna. Contudo, quando há consciência, uma boa história
clínica pode indicar a presença do trauma raquimedular: presença de dor em algum local da coluna,
fraqueza e alteração na sensibilidade.
Além disso, deve-se lembrar do período de choque medular (fase em que há interrupção fisiológica
da condução pela medula e que termina, de modo geral, 24h após o acidente), já que nesse tempo há
uma incapacidade de testar os reflexos do paciente.
Para confirmar o término desse choque, deve-se realizar o reflexo bulbocavernoso: pressiona-se a
glande do paciente, observando a contração reflexa do esfíncter anal ou efetua-se uma leve tração da
sonda vesical; quando presente, o exame neurológico poderá seu executado.
Imobilização
- Critérios de imobilização: dor ou rigidez na coluna vertebral, déficit neurológico (paresia,
plegia, hipoestesia, anestesia), alteração do nível de consciência, evidência de uso de
drogas ou IE, Qualquer suspeita de TCE = imobilização
Imobilização pré-hospitalar
- Colar cervical rígido + suporte lateral (head block) em prancha rígida em posição neutra
(coluna estabilizada na prancha)
*Colar cervical: tamanho ideal (paciente): linha imaginária do ombro até a base do queixo (ângulo
inferior da mandíbula)
Mecanismos das lesões
- Mecanismo de lesão que a vértebra causa na medula: compressão, rotação, distração e
cisalhamento
- Listese: escorregamento da vértebra com comprometimento da medula
Mecanismos das lesões neurais:
- Compressão mecânica
- Lesão vascular
- Lesão por PAF ou FAB
Os tipos de Fratura
Existem 3 tipos de fratura: A (Lesões compressivas), B ou C.
● Tipo A – Lesões Compressivas
As lesões compressivas nada mais são que o achatamento de vértebras. As lesões do tipo A podem ser
classificadas de I a IV.
- A 1: Fratura em “tear drop”.
- A 2: Fratura em “Split”, acomete os dois platôs, como uma rachadura. Trata-se de um caso
cirúrgico limítrofe, em que se pode adotar medidas conservadoras em alguns casos.
- A 3: O acometimento do platô superior.
- A 4: O acometimento de ambos platôs.
Devemos ter em mente a classificação das fraturas para possível indicação cirúrgica. Fraturas A 3 e A
4, com achatamento maior que 50%, são indicativos cirúrgicos.
● Tipo B - Lesões por ruptura
- B 1: Lesão por ruptura anteroposterior.
- B 2: Lesão por ruptura do platô superior, associada a ruptura ligamentar.
- B 3: Lesão por ruptura do disco vertebral, associada a ruptura ligamentar total.
Usualmente, as fraturas do Tipo B são abordadas cirurgicamente, justamente pela comum afecção das
estruturas ligamentares.
● Tipo C: desvio rotacional e desalinhamento dos processos espinhosos, assimetria do disco
intervertebral ao raio X
Exame neurológico da motricidade
Primeiramente, observa-se a motricidade ativa dos segmentos, a fim de verificar a presença de alguma
paresia (diminuição dos movimentos) ou plegia (ausência dos movimentos).
- Mono: apenas um membro;
- Para: membros inferiores;
- Di: membros superiores;
- Hemi: membro superior e inferior de um lado;
- Quadri ou tetra: todos os quatro membros.
Em um segundo momento, a força é testada por meio de provas contra a resistência (por exemplo,
abdução do braço com a resistência do examinador) e contra a força da gravidade (um dos
mecanismos é estender os membros superiores para frente, com as mãos supinadas e os dedos
abduzidos e estendidos, permanecendo nessa posição por mais de dois minutos).
Assim, ela vai ser graduada em uma escala de 0 a 5 por grupo muscular, de acordo com a Tabela 1.
Ademais, testa-se os reflexos superficiais e profundos, essenciais para auxiliar no estabelecimento
do nível do trauma medular (Tabela 2).
Exame neurológico da sensibilidade
Divide-se esse exame em dois tipos: sensibilidade superficial (dor, térmica e tátil) e profunda
(vibratória e cinético-postural). Ele é feito de acordo com os dermátomos (área da pele inervada por
fibras nervosas que se originam de um único gânglio nervoso dorsal) e é classificado em (0) ausente;
(1) presente, porém com sensação de formigamento; (2) normal ou completa.
Classificação das lesões provocadas por traumatismo raquimedular
- Completas ou incompletas
A primeira caracteriza-se pela perda completa, a partir de determinado nível, da capacidade motora e
sensitiva. Já a segunda, incompleta, possui uma perda parcial desses dois elementos. Essa
diferenciação é de extrema importância, já que o prognóstico das vítimas do TRM é melhor para os
pacientes com lesões incompletas.
Você também pode gostar
- ITLSDocumento8 páginasITLSdrfabriciofigueiredo100% (2)
- Trauma RaquimedularDocumento43 páginasTrauma RaquimedularErica CristinaAinda não há avaliações
- Step: história, benefícios e como fazer a atividadeDocumento19 páginasStep: história, benefícios e como fazer a atividadeMarcio Leite100% (1)
- TRM Sintomas CausasDocumento19 páginasTRM Sintomas CausasMaria JacoudAinda não há avaliações
- Trauma RaquimedularDocumento6 páginasTrauma RaquimedularRoniclei VieiraAinda não há avaliações
- Fraturas Da Extremidade Proximal Da Tíbia e Da FíbulaDocumento56 páginasFraturas Da Extremidade Proximal Da Tíbia e Da FíbulaDennis SansanoviczAinda não há avaliações
- Fraturas e Luxações Da Coluna ToracolombarDocumento70 páginasFraturas e Luxações Da Coluna ToracolombarDennis SansanoviczAinda não há avaliações
- Lesões Traumáticas Da Coluna Cervical AltaDocumento89 páginasLesões Traumáticas Da Coluna Cervical AltaMárcio SilveiraAinda não há avaliações
- TRAUMATODocumento37 páginasTRAUMATOKelly Cristina Nunes da Silva CassimiroAinda não há avaliações
- Emergências Neurológicas: Dr. GarciaDocumento31 páginasEmergências Neurológicas: Dr. GarciaVicente de Garcia MarioAinda não há avaliações
- Trauma ToracolombarDocumento15 páginasTrauma ToracolombarFernanda MagalhãesAinda não há avaliações
- Lesão Do Manguito RotadorDocumento3 páginasLesão Do Manguito Rotadortaiane ferreiraAinda não há avaliações
- Lesoes MeniscaisDocumento15 páginasLesoes MeniscaisMatheus LaurianoAinda não há avaliações
- Traumatismo Vértebro-Medular: Avaliação, Manejo e PrognósticoDocumento33 páginasTraumatismo Vértebro-Medular: Avaliação, Manejo e PrognósticoVíctor JuliãoAinda não há avaliações
- TRMLi ATDocumento37 páginasTRMLi ATPaul EspinAinda não há avaliações
- Trauma RaquimedularDocumento5 páginasTrauma Raquimedulargaz.med20Ainda não há avaliações
- 3 - Ortopedia e Traumatologia Na UrgênciaDocumento5 páginas3 - Ortopedia e Traumatologia Na UrgênciaAntero VieiraAinda não há avaliações
- TRM: Traumatismo RaquimedularDocumento39 páginasTRM: Traumatismo RaquimedularTomás Joaquim CharlesAinda não há avaliações
- Trauma Raquimedular CompletoDocumento7 páginasTrauma Raquimedular CompletoRai BowAinda não há avaliações
- Fraturas Espcficasde Membro SUPEINFDocumento118 páginasFraturas Espcficasde Membro SUPEINFEtiana WiedemannAinda não há avaliações
- Lesão Medular: Sintomas, Causas e TratamentosDocumento6 páginasLesão Medular: Sintomas, Causas e TratamentosRafael Abate FilhoAinda não há avaliações
- Aula 9 TRMDocumento50 páginasAula 9 TRMVictor Marchezi Cobe100% (1)
- Traumatologia Do CotoveloDocumento57 páginasTraumatologia Do CotoveloBIG JHOO • FFAinda não há avaliações
- Síndrome Do ImpactoDocumento34 páginasSíndrome Do ImpactoLindemberg TrindadeAinda não há avaliações
- APOSTILA TRAUMA MMSS e MMII COM RADIOGRAFIADocumento37 páginasAPOSTILA TRAUMA MMSS e MMII COM RADIOGRAFIAHuélene CostaAinda não há avaliações
- Lesões do manguito rotador: sinais e sintomasDocumento11 páginasLesões do manguito rotador: sinais e sintomasEduarda Beatriz LambAinda não há avaliações
- Disciplina Do OmbroDocumento12 páginasDisciplina Do OmbroJoice CristinaAinda não há avaliações
- Coluna Vertebral: Conceitos EssenciaisDocumento37 páginasColuna Vertebral: Conceitos EssenciaisHelena Oliveira SilvaAinda não há avaliações
- Gil SOMA PDFDocumento19 páginasGil SOMA PDFgilalbertocolete6Ainda não há avaliações
- Sistema Nervoso AneurismaDocumento18 páginasSistema Nervoso AneurismaCarolAinda não há avaliações
- Slide TRMDocumento37 páginasSlide TRMjtiberiomouraAinda não há avaliações
- Trauma de Extremidades Avaliacao e Manejo Inicial Das Lesoes GR 2cq8kjeDocumento5 páginasTrauma de Extremidades Avaliacao e Manejo Inicial Das Lesoes GR 2cq8kjeEmelyn ChristieAinda não há avaliações
- SDT: revisão da síndromeDocumento7 páginasSDT: revisão da síndromeKaroline SantosAinda não há avaliações
- Trauma Cervical - Saiba Mais Sobre As Zonas e Condutas - MedwayDocumento7 páginasTrauma Cervical - Saiba Mais Sobre As Zonas e Condutas - MedwayLis RibeiroAinda não há avaliações
- IntroduçãoDocumento12 páginasIntroduçãojuniorRXAinda não há avaliações
- Trauma Raquimedular E Diagnostico Por ImagemDocumento16 páginasTrauma Raquimedular E Diagnostico Por ImagemSirleide CoelhoAinda não há avaliações
- IMOBILIZAÇÕESDocumento40 páginasIMOBILIZAÇÕESDanitza HamelAinda não há avaliações
- Artro-ressonância do Ombro para Avaliar Instabilidade AnteriorDocumento5 páginasArtro-ressonância do Ombro para Avaliar Instabilidade AnteriorclaudeoneAinda não há avaliações
- Tratamento da fratura do colo do fêmur em criançasDocumento14 páginasTratamento da fratura do colo do fêmur em criançaslukscicatrizAinda não há avaliações
- MMSS fraturas luxaçõesDocumento6 páginasMMSS fraturas luxaçõesCleber PimentaAinda não há avaliações
- Sindrome Do Impacto e Lesao Do Manguito RotadorDocumento49 páginasSindrome Do Impacto e Lesao Do Manguito RotadorvaldomiroAinda não há avaliações
- Trauma RaquimedularDocumento27 páginasTrauma RaquimedularCleber MaiaAinda não há avaliações
- Manguito Rotador - Centro de Preservação Articular Dr. Marcio RubinDocumento1 páginaManguito Rotador - Centro de Preservação Articular Dr. Marcio RubinBárbara OngarattoAinda não há avaliações
- Traumatismo RaquimedularDocumento18 páginasTraumatismo RaquimedularSarah FonsecaAinda não há avaliações
- Vias Aéreas e Proteção Da Coluna Cervical - Ins. OtacilioDocumento62 páginasVias Aéreas e Proteção Da Coluna Cervical - Ins. OtacilioEliana LopesAinda não há avaliações
- Fraturas do Terço Proximal do ÚmeroDocumento7 páginasFraturas do Terço Proximal do Úmeroflavio favaAinda não há avaliações
- ART. 03 Trauma RaquimedularDocumento11 páginasART. 03 Trauma RaquimedularLucélia BragançaAinda não há avaliações
- Universidade Salgado de OliveiraDocumento18 páginasUniversidade Salgado de OliveiraFernanda MagalhãesAinda não há avaliações
- Trauma RaquimedularDocumento37 páginasTrauma RaquimedularPaul EspinAinda não há avaliações
- Fraturas de Tíbia e Fíbula ProximaisDocumento42 páginasFraturas de Tíbia e Fíbula ProximaisMárcio SilveiraAinda não há avaliações
- Fraturas coluna cervical baixaDocumento16 páginasFraturas coluna cervical baixaBruno OliveiraAinda não há avaliações
- Aula 1 - TCE - Thaisa FasolloDocumento8 páginasAula 1 - TCE - Thaisa FasollowasshingtoncarlessoAinda não há avaliações
- Aula Traumatoortopedia - QuadrilDocumento64 páginasAula Traumatoortopedia - QuadrilLeandro LimaAinda não há avaliações
- Lesões da coluna vertebral e medula espinhalDocumento4 páginasLesões da coluna vertebral e medula espinhalbrandaoalAinda não há avaliações
- 8-Trauma RaquemedularDocumento54 páginas8-Trauma RaquemedularAnael Viera DiasAinda não há avaliações
- 01 e 02 - Atendimento Inicial Ao Politraumatizado de FaceDocumento11 páginas01 e 02 - Atendimento Inicial Ao Politraumatizado de FaceRick caju ImoveisAinda não há avaliações
- Fracturas Do Colo Do FémurDocumento10 páginasFracturas Do Colo Do FémurJoão GomesAinda não há avaliações
- Fraturas da Patela e Lesão do Mecanismo ExtensorDocumento8 páginasFraturas da Patela e Lesão do Mecanismo ExtensorArthur RodriguesAinda não há avaliações
- Lesoes Do Plexo BraquialDocumento5 páginasLesoes Do Plexo BraquialJanayna AndradeAinda não há avaliações
- Ortopedia ResumoDocumento23 páginasOrtopedia ResumoCarolina Reis Penedo100% (1)
- Trabalho AnatomiaDocumento8 páginasTrabalho AnatomiaFlávia BelmonteAinda não há avaliações
- Órteses mãos guias terapiaDocumento5 páginasÓrteses mãos guias terapiaInes ResendeAinda não há avaliações
- Fixação Externa AndressaDocumento8 páginasFixação Externa AndressaWagner LimaAinda não há avaliações
- Amputação Órteses e Próteses - MaterialDocumento24 páginasAmputação Órteses e Próteses - MaterialIvone PessoaAinda não há avaliações
- Miologia dos membros inferioresDocumento22 páginasMiologia dos membros inferioresClaudio Sergio da CostaAinda não há avaliações
- Neurologic and Functional Recovery After Spinal Cord InjuryDocumento6 páginasNeurologic and Functional Recovery After Spinal Cord Injuryfabio_nascimento_8Ainda não há avaliações
- Trauma na GestanteDocumento20 páginasTrauma na GestanteAllana MagalhãesAinda não há avaliações
- Alongamento e Anatomia 2Documento34 páginasAlongamento e Anatomia 2luhmaraAinda não há avaliações
- Saudade de CasaDocumento1 páginaSaudade de CasaJeanGorges63Ainda não há avaliações
- 6CCSDFTMT12 OrganizedDocumento2 páginas6CCSDFTMT12 OrganizedDéborah VitoryaAinda não há avaliações
- EpicondiliteDocumento16 páginasEpicondiliteLuciano PereiraAinda não há avaliações
- Monitorização Hemodinâmica InvasivaDocumento16 páginasMonitorização Hemodinâmica InvasivaharleyassisAinda não há avaliações
- Trauma TorácicoDocumento57 páginasTrauma Torácicoale_lele20054383Ainda não há avaliações
- Origem e Inserção de MúsculosDocumento5 páginasOrigem e Inserção de MúsculosBárbara Lorena Camargo Leite SanchesAinda não há avaliações
- Anatomia Dos M. SuperioresDocumento33 páginasAnatomia Dos M. SuperioresSteven RaulAinda não há avaliações
- Transporte de Doentes e FeridosDocumento46 páginasTransporte de Doentes e FeridosVine MotaAinda não há avaliações
- Roteiro Prática Anatomia - AlunoDocumento21 páginasRoteiro Prática Anatomia - AlunoElenice Nogueira SantosAinda não há avaliações
- Manual Fixadores de FacturasDocumento26 páginasManual Fixadores de FacturasFlavio NicoluzziAinda não há avaliações
- 2013-05!18!181739 - Anatomia Funcional Do Plexo Braquial J MauricioDocumento16 páginas2013-05!18!181739 - Anatomia Funcional Do Plexo Braquial J MauricioLidiane Azevedo SilvaAinda não há avaliações
- Stop The Bleed TraduzidoDocumento38 páginasStop The Bleed TraduzidoFabio Monteiro CardozoAinda não há avaliações
- PRO - DISTRIBU-ENGE-0019 - Manual de Procedimentos Operacionais Padrão - Rede de Distribuição Até 34,5 KV - Utilizando Linha Viva PDFDocumento65 páginasPRO - DISTRIBU-ENGE-0019 - Manual de Procedimentos Operacionais Padrão - Rede de Distribuição Até 34,5 KV - Utilizando Linha Viva PDFAlex MeirelesAinda não há avaliações
- Entenda a GCS-P, a nova Escala de Coma de GlasgowDocumento4 páginasEntenda a GCS-P, a nova Escala de Coma de Glasgowrobertokocenko2009Ainda não há avaliações
- Escala Glasgow Enfermagem TCEDocumento2 páginasEscala Glasgow Enfermagem TCEJoão BatistaAinda não há avaliações
- APR Substituição de Tubulação de IncendioDocumento8 páginasAPR Substituição de Tubulação de IncendiolaislaneAinda não há avaliações
- Aula de HidroginasticaDocumento3 páginasAula de Hidroginasticajosé diones da silva limaAinda não há avaliações
- Apostila Patologias CotoveloDocumento58 páginasApostila Patologias CotovelohermisdorfAinda não há avaliações
- Padronização Radiológica para Fraturas da Omoplata e ClavículaDocumento63 páginasPadronização Radiológica para Fraturas da Omoplata e ClavículafmfefiAinda não há avaliações
- Anatomia de Superfície e Palpatória Da Coxa e JoelhoDocumento9 páginasAnatomia de Superfície e Palpatória Da Coxa e JoelhoLaís Medeiros100% (1)