Escolar Documentos
Profissional Documentos
Cultura Documentos
Ciclo Menstrual PDF
Enviado por
Regis Oliveira Peixoto0 notas0% acharam este documento útil (0 voto)
222 visualizações7 páginasO documento descreve os processos do ciclo menstrual feminino, incluindo:
1) O ciclo menstrual é composto por eventos endócrinos que preparam o corpo para a ovulação e possível gravidez.
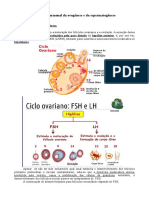
2) O ciclo ovariano passa por fases folicular, ovulatória e lútea, com desenvolvimento e maturação de folículos até a ovulação.
3) A fase folicular dura em média 14 dias e é determinada pela variação dos níveis de hormônios como FSH e estradiol.
Descrição original:
Título original
CICLO MENSTRUAL.pdf
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento descreve os processos do ciclo menstrual feminino, incluindo:
1) O ciclo menstrual é composto por eventos endócrinos que preparam o corpo para a ovulação e possível gravidez.
2) O ciclo ovariano passa por fases folicular, ovulatória e lútea, com desenvolvimento e maturação de folículos até a ovulação.
3) A fase folicular dura em média 14 dias e é determinada pela variação dos níveis de hormônios como FSH e estradiol.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
222 visualizações7 páginasCiclo Menstrual PDF
Enviado por
Regis Oliveira PeixotoO documento descreve os processos do ciclo menstrual feminino, incluindo:
1) O ciclo menstrual é composto por eventos endócrinos que preparam o corpo para a ovulação e possível gravidez.
2) O ciclo ovariano passa por fases folicular, ovulatória e lútea, com desenvolvimento e maturação de folículos até a ovulação.
3) A fase folicular dura em média 14 dias e é determinada pela variação dos níveis de hormônios como FSH e estradiol.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 7
CICLO MENSTRUAL CICLO UTERINO
Conjunto de eventos endócrinos interdependentes
do eixo hipotálamo-hipófise-ovário e as Três fases:
consequentes modificações fisiológicas no
organismo, visando à preparação para a ovulação v Proliferativa
e para uma futura gravidez. v Menstrual
v Secretora
Durante cada ciclo menstrual, dois processos
reprodutivos principais ocorrem: CICLO OVARIANO
1) Maturação folicular por estímulo hormonal e O desenvolvimento folicular é um processo
liberação de um óvulo a partir de um dos contínuo e dinâmico que só se interrompe quando
ovários. a reserva ovariana chega ao fim.
2) Preparação do útero para receber o
embrião, caso ocorra fertilização. Fase Folicular do ciclo ovariano
Ø Seleção do folículo dominante.
Ø Por convenção, o 1o dia da menstruação é Ø Nela, o folículo destinado à ovulação passa
considerado o 1o dia do ciclo. pelos estágios de folículo primordial, folículo
Ø A duração do ciclo normal varia de 21 a 35 dias primário, folículo pré-antral, antral e pré-
(média de 28 dias). ovulatório.
Ø O fluxo menstrual dura aproximadamente dois Ø Este processo dura cerca de 10 a 14 dias.
a seis dias, com uma perda sanguínea de 20 a Ø A duração do ciclo menstrual é determinada
60 ml pela variação na duração da fase folicular.
Ø O sinal para o recrutamento folicular inicia-se
CICLO OVARIANO: na fase lútea do ciclo precedente, com a
Três fases: diminuição da progesterona, do estradiol e
da inibina A.
v Folicular - 1o dia da menstruação até o dia Ø Como consequência, o retrocontrole negativo
do pico de LH sobre o FSH é liberado, e se observa um
v Ovulatória - inclui três fenômenos aumento do FSH nos primeiros dias da fase
principais: recomeço da meiose I após o folicular. Seu aumento é o sinal para o
pico de LH; pequeno aumento na produção recrutamento folicular. Aproximadamente 15
de progesterona 12 a 24 horas antes da ou mais folículos são recrutados a cada ciclo.
ovulação; e rotura folicular
v Lútea - compreende o período da ovulação Folículo Primordial
até o aparecimento da menstruação
Ø É o primeiro estágio do desenvolvimento
folicular.
Ø Ele consiste em um oócito, paralisado no
estágio diplóteno da prófase I meiótica, envolto
por uma única camada fusiformes de células
da granulosa.
Ø A fase inicial do crescimento folicular envolve
respostas que não dependem da regulação
hormonal.
Ø O mecanismo regulador do crescimento parece
se encontrar Zona Pelúcida. Células do estroma
ovariano incorporam-se ao folículo formando
nova camada, Teca. Esta subdivide-se em
interna e externa.
Ø As células da granulosa deste folículo são
capazes de sintetizar todas as três classes de
esteroides (estrogênios, androgênios e
progestagênios). Entretanto, são produzidos
mais estrogênios, em relação a androgênios e
progestagênios.
Ø Nesta etapa, a ação da enzima aromatase, que -Os androgênios em baixa concentração
age convertendo androgênios em servem de substrato para a produção de
estrogênios nas células da granulosa estrogênios por aromatização.
(aromatização), é induzida pela ação do FSH. - Os androgênios em níveis muito elevados,
pela limitada capacidade de aromatização dos
Folículo antral folículos, tornam o microambiente folicular muito
androgênico e causam atresia.
Ø A influência do estrogênio e do FSH promove
um aumento na produção de líquido folicular, Folículo Antral
que se acumula nos espaços intercelulares da
granulosa e forma uma cavidade líquida, o Ø A influência do estrogênio e do FSH promove
antro folicular. um aumento na produção de líquido folicular,
Ø Essa sucessão de eventos origina folículo e forma uma cavidade líquida, o antro folicular,
antral. As células da granulosa que circundam rico em estrogênios produzidos pelas células da
os oócitos passam a ser chamadas de cumulus granulosa.
ooforus. Ø Essa sucessão de eventos origina folículo
Ø Na presença de FSH, o estrogênio passa a ser antral.
o elemento dominante no líquido folicular. Ø As células da granulosa que circundam os
Ø Na ausência de FSH, o androgênio predomina oócitos passam a ser chamadas de cumulus
e acarreta degeneração do oócito. ooforus.
Ø As primeiras modificações ocorrem no oócito
com síntese de RNA e proteínas; mudança no Na presença de FSH, o estrogênio passa a ser o
formato das células da granulosa que elemento dominante no líquido folicular.
adquirem aspecto cuboide. Nesse momento,
surgem junções entre as células da granulosa Na ausência de FSH, o androgênio predomina, o
e o oócito que permitem trocas de nutrientes. que acarreta degeneração do oócito.
Folículo Primário Folículo Pré-ovulatório
Ø O folículo primordial torna-se um folículo Ø Neste estágio, as células da granulosa tornam-
primário com a multiplicação das células da se maiores e as da teca ricamente
granulosa. Neste estágio, a unidade folicular vascularizadas.
consiste em oócito, duas ou mais camadas de Ø O oócito prossegue com a meiose e quase
células da granulosa (camadas de células completa a sua divisão reducional.
cuboides) e membrana basal. Ø Próximo da maturação, o folículo pré-ovulatório,
Ø Ocorre a diferenciação das células do estroma que corresponde ao folículo maduro (folículo
em teca interna e teca externa, que independe de Graaf), produz quantidades cada vez
da estimulação pelas gonadotrofinas. maiores de estrogênio.
Ø Há um padrão de crescimento limitado que só é Ø Durante a fase folicular tardia, os níveis de
interrompido se, a partir deste estágio, o grupo estrogênio aumentam rapidamente, e atingem
de folículos responde a uma elevação do FSH seu pico cerca de três dias antes da
(o que ocorre na fase lútea do ciclo precedente), ovulação.
e é incentivado ao crescimento. Ø A concentração e o tempo de duração da
elevação do estradiol são determinantes para a
Folículo Pré-antral liberação do LH. Para tanto, a concentração de
estradiol deve ser maior do que 200 pg/ml, que
Ø A partir do momento que o crescimento folicular deve persistir por aproximadamente 50
passa a ser acelerado pelo FSH, o folículo horas.
progride ao estágio pré-antral. Ø A interação do LH com seus receptores
Ø Células da granulosa tornam-se cuboidais e promove luteinização das células da granulosa
apresentam-se em várias camadas. no folículo dominante, que resultam na
Ø Secretam uma matriz glicoproteica, chamada produção de progesterona. Ocorre, então, um
de zona pelúcida. pequeno aumento na produção de
progesterona que começa a ser detectado 12-
24 horas antes da ovulação.
Ø A progesterona facilita a retroação positiva do A concentração e o tempo de duração da elevação
estradiol, age diretamente na hipófise e do estradiol são determinantes para a liberação do
contribui para a elevação do FSH e do LH, LH. Para tanto, a concentração de estradiol deve
observada no meio do ciclo menstrual. ser maior do que 200 pg/ml, que deve persistir por
aproximadamente 50 horas.
AUMENTO DE LIBIDO NO PERIODO PRÉ
MENSTRUAL? A ovulação ocorre aproximadamente 32 a 36
horas após o início da elevação dos níveis de
As células da teca dos folículos em atresia, sob LH e cerca de 10 a 12 horas após seu pico
ação do LH, aumentam a produção de máximo.
androgênios, elevando os níveis destes no
plasma. Este fato pode estimular a libido da O pico de LH tem a duração aproximada de 48
mulher, e aumentar a frequência de relações a 50 horas.
sexuais no período pré-ovulatório.
No momento da ovulação ocorrem três fenômenos
O que é a fase folicular? principais:
RECOMEÇO DA MEIOSE
Ø A fase folicular consiste no período em que o O oócito permanece no estágio diplóteno da
folículo dominante é selecionado e meiose I até a onda de LH, quando ocorre a
desenvolvido até se tornar um folículo maduro. retomada da meiose e o oócito torna-se apto para
Ø O aumento do FSH é o sinal para o fertilização. O oócito reassume a maturação
recrutamento folicular. nuclear, acontece a transição da prófase I para a
Ø O FSH aumenta a produção estrogênica, metáfase I e a extrusão do primeiro corpúsculo
promove o crescimento da granulosa e polar na metáfase II. Estes fatos ocorrem em
estimula a atividade da aromatase. sincronia com a maturação citoplasmática e da
Ø O FSH promove uma multiplicação das células zona pelúcida no preparo para a fecundação. A
cuboides da granulosa e uma diferenciação das meiose só se completa após a penetração do
células estromais em camadas - teca interna e espermatozoide e a liberação do segundo
teca externa. corpúsculo polar.
Ø As células da teca produzem
androstenediona e testosterona sob efeito LUTEINIZAÇÃO
do LH. Um pequeno aumento da progesterona ocorre
Ø As células da granulosa produzem estradiol 12 a 24 horas antes da ovulação. Este aumento
a partir dos androgênios, sob estímulo da tem importância na indução da onda de FSH e LH,
aromatase (dependente de FSH). pelo aumento do feedback positivo do estradiol na
ação desses hormônios.
Ø O folículo dominante caracteriza-se por uma
maior atividade da enzima aromatase (que lhe O pico do FSH e LH não ocorre sem um aumento
permite uma maior produção de estradiol), um nos níveis da progesterona.
maior número de receptores de FSH e por uma
expressão de receptores de LH também nas Por outro lado, a elevação progressiva na
células da granulosa. progesterona pode atuar de modo a terminar o
Ø Além de seus efeitos centrais, a progesterona pico de LH, pois, sob concentrações mais
aumenta a distensibilidade da parede folicular. elevadas, é exercido um efeito de feedback
A parede torna-se delgada e estirada, e a negativo.
expulsão do oócito ocorre após a ação de
enzimas proteolíticas que digerem o Sob ação sinérgica das prostaglandinas E e F e
colágeno. A produção dessas enzimas é do LH, acontece contração das células
induzida pela ação das gonadotrofinas (LH e musculares da parede folicular, já enfraquecida,
FSH) e da progesterona. com extrusão do oócito, ocorrendo dessa forma
a ovulação.
Fase ovulatória do ciclo ovariano O pico de LH faz o oócito reassumir a meiose,
estimula a síntese de prostaglandinas e
O pico de estradiol estimula o pico de LH e, luteiniza as células da granulosa que, por sua
consequentemente, a ovulação. vez, sintetizam a progesterona.
granulosa, atingem a cavidade central e,
OVULAÇÃO usualmente, preenchem-na com sangue.
O processo de ovulação é comparado a uma O funcionamento lúteo normal requer um
reação inflamatória, na medida em que ambos desenvolvimento folicular pré-ovulatório
envolvem componentes como neutrófilos, adequado, sobretudo um estímulo apropriado de
histamina, bradicinina, enzimas e citocinas. FSH e LH, o que resulta em síntese e secreção
adequada de estradiol e progesterona.
Desde a fase folicular, sob ação das
gonadotrofinas no folículo, há acúmulo de Sabe-se da necessidade de estrogênio para a
prostaglandinas E e F e produção de grande síntese de receptores de progesterona no
quantidade de fator ativador de plasminogênio, endométrio.
consequentemente plasmina e outras proteases,
as quais ativam a colagenase que irá digerir o COMO SURGE A COLICA?
colágeno presente na parede do folículo, o que
facilita a liberação do oócito. Ø Vários mediadores produzidos pelo ovário após
o pico pré-ovulatório de LH, como as
O FSH e LH estimulam também a produção e o prostaglandinas, a histamina, os neuropeptídios
depósito de ácido hialurônico em volta do oócito e e o óxido nítrico exercem um efeito sobre o
dentro da coroa radiada, e separam o complexo sistema vascular do folículo.
cúmulo-oóforo da membrana da granulosa. Ø Observa-se, então, um aumento do fluxo
sanguíneo intrafolicular, além de um aumento
Resuminho da fase ovulatória.... na permeabilidade capilar.
Ø A rotura folicular se acompanha de
Caracteriza-se pela retomada da meiose do oócito eliminação do óvulo e do líquido folicular
que estava paralisado na fase diplóteno da prófase para a cavidade peritoneal.
I, que se inicia pelo pico de LH. Ø Pode haver uma irritação local e,
consequentemente, a dor abdominal (dor do
Ocorre aproximadamente 32 a 36 horas após o meio ou Mittelschmerz) referida por algumas
início da elevação dos níveis de LH e cerca de 10 mulheres.
a 12 horas após seu pico máximo. Ø Tão logo isso ocorra, o óvulo é apreendido pelas
fímbrias tubárias, e fica à mercê dos
movimentos das tubas e do epitélio ciliar.
Fase lútea do ciclo ovariano
Ø A cada pulso de LH existe um aumento na
Sua duração é de 14 dias. concentração de progesterona. A progesterona
O aumento dos níveis de progesterona de atua tanto centralmente quanto no interior do
forma aguda caracteriza esta fase. ovário, na supressão de novos crescimentos
O pico máximo ocorre em torno do oitavo dia foliculares.
após a ovulação, coincidentemente com os
maiores níveis estrogênicos e com a maior Ø Estes pulsos de LH são maiores no início da
vascularização do endométrio. fase lútea e diminuem gradativamente até
Uma vez liberado o oócito, a estrutura dominante valores baixos na fase lútea tardia, que favorece
passa a ser chamada de corpo lúteo ou corpo a atuação de fatores que levam à luteólise.
amarelo. Como consequência, o corpo lúteo entra em
Antes da ruptura do folículo e liberação do óvulo, processo de degeneração.
as células da granulosa começam a aumentar de Ø Caso ocorra gravidez, o hCG mantém o
tamanho e assumem um aspecto funcionamento lúteo até que a esteroidogênese
caracteristicamente vacuolado, associado ao placentária se estabeleça plenamente.
acúmulo de pigmento amarelo, a luteína.
Ø A regressão do corpo lúteo, que ocorre ao final
O aumento na vascularização local favorece o da fase lútea, em período que varia de 12 a 16
aporte do LDL-colesterol, substrato da dias após a ovulação, leva a uma queda dos
progesterona. Sob influência de fatores que níveis circulantes de estradiol, progesterona
induzem a angiogênese, os capilares penetram na e inibina A.
Ø O decréscimo da inibina A remove a influência Ø Sob efeito do LH, a teca interna produz
supressora sobre a secreção de FSH pela colesterol que vai ser transformado em
hipófise e este volta a se elevar alguns dias androgênio.
antes da menstruação. Ø O androgênio chega por difusão, através dos
vasos, na granulosa.
Ø Além disso, o decréscimo do estradiol e da Ø A granulosa tem receptor de FSH e estimula a
progesterona permite um aumento nos aromatase a aromatizar o androgênio em
pulsos de GnRH pelo hipotálamo, o que estrogênio.
corresponde a mais um estímulo para a Ø O estrogênio vai para o liquido folicular e para a
produção de FSH. circulação.
Ø O estrogênio vira estrona e depois vira estriol.
Ø O aumento do FSH protege um grupo de Ø A granulosa também tem receptor de LH depois
folículos da atresia. Esse fato permite a seleção do pico de LH (depois da ovulação) porque o
de um folículo dominante, e o processo se folículo vai ser luteinizado, por ação do LH.
reinicia. Ø Por ação do LH, a célula da granulosa começa
a produzir progesterona, APENAS quando há
Esteroidogense pico de LH.
Começa com o colesterol LDL circulante na Ø A teca NÃO produz progesterona pois não tem
mulher. Ele entra na mitocôndria e para isso, ele enzima para isso.
precisa de uma enzima reguladora de esteroides Ø O FSH aumenta no final do ciclo, recua dentro
(StAR). Se houver mutação disso = morte. do folículo e vai desenvolver e começar o novo
Quando o colesterol atravessa a mitocôndria, ele ciclo. Ele vai selecionar os folículos e criar mais
perde a P-450scc, formando a pregnenolona. receptores para ele mesmo.
Colesterol à pregnenolona.
Pregnenolona pode: § No inicio do ciclo, o uso de GnRH é de 1
1) Sofrer acao da enzima 17-hidroxilase e pulso por 100 minutos.
formar o 17-alfa OH (via delta 5) § Na fase folicular, pré-ovulatória, AUMENTA
2) Sofrer acao da 3 beta HSD e formar A FREQUENCIA e DIMINUI A
PROGESTERONA. (via delta 4). Essa é AMPLITUDE. 1 pulso/hora.
importante pois vai acabar formando o § Depois que ovula, 1 pulso 4/8 horas:
DHEAS e o sulfato vai ser convertido em AUMENTA PULSO e DIMINUI A
ANDROGENIO. O principal androgênio que FREQUENCIA.
temos é a ANDROSTENEDIONA. Esta e a § Como regula a liberação de GnRH? É a
testosterona sofrerão ação da retroalimentação negativa. O FSH faz
aromatase e formam o ESTROGENIO. retroalimentação por alça curta (ovário à
hipófise).
Qual o primeiro estrogênio formado? Estrona. Obs.: alça longa – ovário à hipotálamo
Estrona é convertida em estradiol.
Na placental, as enzimas vao metabolizar os Ø Estrogênios vão fazer a retroalimentação
androgênios e formar o estriol. positiva: desencadear pico de LH e ovular. O
pico de LH vai terminar o retrocesso da meiose,
A testosterona tem 2 caminhos: formar ovócito secundário e iniciar meiose II
1) É aromatizada e forma o ESTROGENIO. que vai parar na metáfase II e ai o folículo libera
2) É degradada pela alfa hidroxilse-21 e forma o ovócito secundário na metáfase II.
a TESTOSTERONA ATIVA.
Ø Estrogênio: faca de dois gumes? Primeio ele faz
retroalimentação negativa, ou seja, inibe a
Teoria das duas células, duas produção de GnRH e gonadotrofina. No
gonadotrofinas. segundo momento, ele faz a retroalimentação
Os androgênios são produzidos pela célula da positiva, chega no hipotálamo e pede para
teca. mandar mais gonadotrofina e aí, libera mais
Na célula da granulosa são convertidos em estrogênio e faz o pico de LH.
estrogênios.
Ø Então, pico do LH, tem que falar que a
Ø Na teca interna tem receptor de LH. retroalimentação negativa do estrogênio
quando chega em um nível alto ela deixa de ser
negativa e passa a ser positiva e acaba possibilitando, assim, a elevação dos níveis de
estimulando mais ainda a produção a nível de FSH.
hipófise, aumentando mais ainda o nível e isso 4. Em resposta ao estímulo de FSH, o folículo
vai desencadear um pico de LH. cresce, diferencia-se e secreta quantidades
Ø O GnRH, ele estimula o gonadotrófico que vai aumentadas de estrogênio e inibina-B.
produzir as gonadotrofinas que vai gerar um fólico 5. O estrogênio estimula o crescimento e a
do ovário e vai produzir o estrogênio e a diferenciação da camada funcional do
progesterona. O estrogênio e a progesterona vão endométrio, que se prepara para a implantação.
inibir o gonadotrofo e de alguma forma o GnRH. O estrogênio trabalha concomitante com o FSH
Ø Como é que funciona essa relação do hormônio com
ao estimular o desenvolvimento folicular.
o receptor? O hormônio vai la e tem receptor para
6. A teoria das duas células-duas gonadotrofinas,
ele, então ele encaixa e desencadeia uma reação
toda, e ai como a metabolização dos hormônios é determina que, com a estimulação do LH, as
muito rápida, para a gente melhorar, potencializar o células ovarianas da camada da Teca
efeito dos hormônios a indústria mudou a sequência produzam androgênios que serão convertidos
de aminoácidos fazendo com que o hormônio em estrogênios pelas células da camada
modificado encaixe no receptor que é do hormônio granulosa sob o estímulo de FSH.
normal. 7. A elevação dos níveis de estrogênio e inibina
Ø Agonista modificado - prolongar a reação dele retroalimenta negativamente a hipófise e o
Ø Antagonista - reage com o receptor mas não libera. hipotálamo, além de reduzir a secreção de FSH.
Ø Os agonistas tem modificação no aminoácido 6 e 8. O único folículo destinado a ovular a cada ciclo
10. E quando nós usamos ele? Para tratar a
é chamado de folículo dominante. Possui
puberdade precoce, o mioma, nos protocolos de
relativamente mais receptores de FSH e produz
fertilização in vitro para modular o ciclo ovariano
para ovular na hora que precisa, quem usa muito no uma concentração maior de estrogênio que os
Lupron é o endócrino pediatra nos casos de folículos que sofrerão atresia. É capaz de
puberdade precoce. O ginecologista usa mais o continuar a crescer apesar dos níveis
Zoladex. diminuídos de FSH.
Ø O efeito do antagonista é de um bloqueio 9. Altos e sustentados níveis de estrogênio
competitivo e não tem resposta biológica, ele para causam o aumento repentino da secreção de
de funcionar na hora, diferente do agonista que LH hipofisário, que desencadeia a ovulação, a
primeiro ocorre uma descarga, libera os hormônios produção de progesterona e a evolução para
que foram produzidos de uma vez só, a paciente fase secretora ou lútea.
acha até que piorou, mas como o receptor vai ta
10. O pico de LH determina a retomada da
ocupado com o antagonista a reação para, depois
melhora. meiose suspensa no dictióteno (diplóteno da
Ø Então o antagonista chamamos de você fritou o prófase da meiose I).
ovário, bloqueou o eixo, vai produzir nada. 11. A função lútea depende da presença de
LH. O corpo lúteo secreta estrogênio,
• Questão de prova: Paciente progesterona e inibina-A, que servem para
(blablablabla) relata amenorreia. Faz manter a supressão das gonadotrofinas. Sem a
uso de risperidona. Qual a causa da secreção continuada de LH, o corpo lúteo
amenorreia? Resposta: O uso de regredirá em 12 a 16 dias. A diminuição
risperidona pode causar resultante da secreção de progesterona resulta
hiperprolactinemia, o que na menstruação.
desencadeia a amenorreia. 12. Se a gravidez ocorre, o embrião secreta
hCG, que mimetiza a ação do LH ao sustentar
PONTOS CHAVES o corpo lúteo. Este, por sua vez continua a
1. O GnRH é produzido no núcleo arqueado do secretar progesterona e sustenta o endométrio
hipotálamo e é secretado de modo pulsátil na secretor, possibilitando que a gravidez continue
circulação porta hipofisária e age na hipófise a se desenvolver.
anterior.
2. O desenvolvimento folicular ovariano passa de
um período de independência para uma fase de
dependência de FSH.
3. Enquanto o corpo lúteo do ciclo anterior
definha, diminui a produção lútea de
progesterona, estrogênio e inibina-A,
CICLO UTERINO A PGF2alfa é um potente vasoconstrictor que
intensifica os espasmos arteriolares, causa
O estroma endometrial é constituído de uma isquemia adicional do endométrio e leva à
matriz de tecido conectivo dispersa entre fibras ocorrência de contrações miometriais. Estas
colágenas e elásticas. contrações podem servir para expelir
Histologicamente, há três camadas no fisicamente o tecido endometrial que descama
endométrio: do útero.
1) Profunda ou basal
Não responde aos hormônios ovarianos. O fluxo menstrual para como resultado dos efeitos
2) Média ou esponjosa combinados da vasoconstricção prolongada,
Ocupa a maior parte da espessura do endométrio colapso tecidual, estase vascular e reparação
e reage aos estímulos hormonais. induzida pela ação estrogênica.
3) Superficial ou compacta
Inclui a região do colo das glândulas bem como o A camada basal do endométrio permanece
epitélio superficial. intacta, e pode assim iniciar a reparação da
camada funcional.
Do ponto de vista morfofuncional, o endométrio
pode ser dividido: Endométrio Proliferativo
1) Camada Funcional Corresponde à fase folicular no ovário. Após três
Compreende os dois terços superiores do a quatro dias de menstruação, o endométrio inicia
endométrio. A finalidade da camada funcional é sua regeneração, e cresce em resposta ao
preparar-se para a implantação do embrião em estímulo estrogênico.
fase de blastocisto.
Ela é composta por duas camadas: uma localizada O endométrio no início da fase folicular possui
mais profundamente, camada esponjosa, e outra aproximadamente 2 mm de espessura, e atinge
camada mais superficial, camada compacta. cerca de 10 mm no período pré-ovulatório. Há
aumento de células ciliares também.
2) Camada basal
É responsável pela regeneração do endométrio Endométrio secretor
após a menstruação.
Corresponde à fase lútea no ovário.
FASES DO CICLO UTERINO Caracteriza-se pela atuação da progesterona
produzida pelo corpo lúteo em contraposição à
1) Endométrio menstrual ação estrogênica.
2) Endométrio proliferativo
3) Endométrio secretor As células das glândulas endometriais formam
vacúolos. O estroma permanece inalterado até o
Endométrio menstrual sétimo dia após a ovulação, quando se inicia
edema progressivo do tecido. Nesse mesmo
Caracteriza-se por uma ruptura irregular do período, a atividade secretora das glândulas
endométrio devido parada da secreção das costuma ser máxima e o endométrio já se encontra
glândulas endometriais na ausência de preparado para a implantação do blastocisto.
implantação do embrião.
A concentração de Receptores de Estrogênio é
Esta sequência de eventos ocorre devido ao alta na fase proliferativa e diminui após a
término da vida funcional do corpo lúteo, o que ovulação, o que reflete a ação supressiva da
ocasiona a redução da produção de estrogênio progesterona sobre receptores de estrogênio.
e progesterona.
A concentração de Receptores de Progesterona
A diminuição dos níveis desses hormônios é máxima durante a fase ovulatória, o que
leva a reações vasomotoras, perda decidual e reflete a indução desses receptores pelo estradiol.
à menstruação.
Os espasmos vasculares levam à isquemia e à
perda de tecido.
Você também pode gostar
- Ciclo Menstrual e Amenorreia PDFDocumento8 páginasCiclo Menstrual e Amenorreia PDFBianca Seixas CampeloAinda não há avaliações
- (EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseDocumento6 páginas(EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseCaroline Milheiro da SilvaAinda não há avaliações
- Convulsão, Epilepsia, Vertigem e DesmaioDocumento24 páginasConvulsão, Epilepsia, Vertigem e DesmaioMatthews Macedo0% (1)
- Sinalização CelularDocumento6 páginasSinalização CelularMax NunesAinda não há avaliações
- Citologia 190228164627Documento11 páginasCitologia 190228164627Ana Paula SandimAinda não há avaliações
- Resumo de Embrio NormalDocumento4 páginasResumo de Embrio NormalThay SouzaAinda não há avaliações
- Exercicios FisiologiaDocumento4 páginasExercicios FisiologiaIgor AlcantaraAinda não há avaliações
- PROVA 1 - EmbriologiaDocumento4 páginasPROVA 1 - EmbriologiaLara Oliveira MozerAinda não há avaliações
- ManualdeTermosTecnicos ResumyndomedDocumento11 páginasManualdeTermosTecnicos ResumyndomedEmilly F MarquesAinda não há avaliações
- Potencial de Acao TBLDocumento3 páginasPotencial de Acao TBLMérlenAinda não há avaliações
- RESUMO Metabolismo Das LipoproteínasDocumento7 páginasRESUMO Metabolismo Das LipoproteínasSalomão SandesAinda não há avaliações
- Apostila Biologia CelularDocumento37 páginasApostila Biologia CelularLidiane PenaAinda não há avaliações
- Ciclo Reprodutivo FemininoDocumento11 páginasCiclo Reprodutivo FemininoAnselmoMoura0% (1)
- Sistema Endocrino ResumoDocumento5 páginasSistema Endocrino ResumoFernanda Sampaio100% (4)
- Biologia - Pré-Vestibular Vetor - Bio1 Fisiologia - Sistema EndócrinoDocumento3 páginasBiologia - Pré-Vestibular Vetor - Bio1 Fisiologia - Sistema EndócrinoBiologia Concurso Vestibular100% (5)
- Exercícios FisiologiaDocumento13 páginasExercícios FisiologiabpulgaAinda não há avaliações
- 8 Histologia e FisiologiaDocumento36 páginas8 Histologia e FisiologiaDAMIÃO WELLINGTONAinda não há avaliações
- Resumão - Embriologia HumanaDocumento5 páginasResumão - Embriologia HumanaVitóriaCarreiro100% (1)
- Aula 1 PRÁTICO TEÓRICA - CITOLOGIA E EMBRIOLOGIADocumento69 páginasAula 1 PRÁTICO TEÓRICA - CITOLOGIA E EMBRIOLOGIAgunarmota100% (1)
- Aula de Visão Geral Das Respostas Celulares Ao Estresse e Estímulos NocivosDocumento56 páginasAula de Visão Geral Das Respostas Celulares Ao Estresse e Estímulos NocivosSamuel MorenoAinda não há avaliações
- Sistema Endócrino I1Documento41 páginasSistema Endócrino I1Weza RicardoAinda não há avaliações
- Exercicios LinfaticoDocumento8 páginasExercicios LinfaticoEllison Silva Araújo100% (1)
- Respostas Patologia PortuguesDocumento11 páginasRespostas Patologia PortuguesExclusivy Fotografias67% (3)
- Capítulo 75 - Hormônios Hipofisários e Seu Controle Pelo Hipotálamo - 4 PáginasDocumento4 páginasCapítulo 75 - Hormônios Hipofisários e Seu Controle Pelo Hipotálamo - 4 PáginasandreamokadaAinda não há avaliações
- Citologia Resumo PDFDocumento1 páginaCitologia Resumo PDFIsadora LimaAinda não há avaliações
- Roteiro de Estudo EmbriologiaDocumento8 páginasRoteiro de Estudo EmbriologiaMarcos Marzano100% (1)
- Sistema Urinário e ReprodutorDocumento58 páginasSistema Urinário e ReprodutorLéia Alves100% (1)
- Resumo Cap. 9 Fisiologia GuytonDocumento10 páginasResumo Cap. 9 Fisiologia Guytont2ufpr100% (3)
- Método Clínico Centrado Na Pessoa - MCCPDocumento3 páginasMétodo Clínico Centrado Na Pessoa - MCCPMaginu MaginuAinda não há avaliações
- Relatorio Da Aula Pratica1 de Corpo HumanoDocumento3 páginasRelatorio Da Aula Pratica1 de Corpo HumanoRodrigo CunhaAinda não há avaliações
- Questionário Anatomia AV2 (90 Questões) .OdtDocumento19 páginasQuestionário Anatomia AV2 (90 Questões) .OdtCharlene BenficaAinda não há avaliações
- Fisiologia GastrointestinalDocumento12 páginasFisiologia GastrointestinalDaniele Rodrigues100% (1)
- Banco de Questoes de BiofisicaDocumento40 páginasBanco de Questoes de BiofisicaMario Renno Rocha Ferro100% (2)
- Atividade Bioquímica Clínica - Proteínas e EnzimasDocumento5 páginasAtividade Bioquímica Clínica - Proteínas e EnzimasJoyceAinda não há avaliações
- Sistema EndócrinoDocumento2 páginasSistema EndócrinoGABRIELLA BEATRIZ DA SILVA SIMAO100% (1)
- Cirrose Hepática - Seminário ADocumento52 páginasCirrose Hepática - Seminário AYuri SoaresAinda não há avaliações
- Provas de Função Hepática - ResumoDocumento9 páginasProvas de Função Hepática - ResumoGerson O Pensador50% (2)
- Resumo BioquímicaDocumento10 páginasResumo BioquímicaMaria Eduarda CintraAinda não há avaliações
- AV1 de HISTOLOGIA E EMBRIOLOGIADocumento5 páginasAV1 de HISTOLOGIA E EMBRIOLOGIABruna CasaliniAinda não há avaliações
- EmbriologiaDocumento57 páginasEmbriologiaBruno RaffaelAinda não há avaliações
- Fisiologia Humana - Sistema EndocrinoDocumento8 páginasFisiologia Humana - Sistema EndocrinoLorenna GomesAinda não há avaliações
- Aula EnzimasDocumento18 páginasAula EnzimasRudney NunesAinda não há avaliações
- Aula 2 - Imunidade Inata e Adaptativa PDFDocumento11 páginasAula 2 - Imunidade Inata e Adaptativa PDFanacamps100% (1)
- Gametogenese PDFDocumento3 páginasGametogenese PDFMatune Wa NhendzaAinda não há avaliações
- Receptores de Membrana e Acoplados À Proteina GDocumento8 páginasReceptores de Membrana e Acoplados À Proteina GMax Nunes100% (2)
- Sistema ReprodutorDocumento49 páginasSistema ReprodutorCristina MouraAinda não há avaliações
- MedResumo 15 - Amebíase (Parasitologia)Documento6 páginasMedResumo 15 - Amebíase (Parasitologia)LeticiaAinda não há avaliações
- Sistema Reprodutor MasculinoDocumento17 páginasSistema Reprodutor MasculinoNilton António FerreiraAinda não há avaliações
- Sistema Reprodutor FemininoDocumento29 páginasSistema Reprodutor FemininoSonimar Faula100% (3)
- Aula 3 EM 3° Ano - EmbriogeneseDocumento17 páginasAula 3 EM 3° Ano - EmbriogeneseVictor IngenitoAinda não há avaliações
- Introduçao A Fisiologia e Homeostasia 1Documento44 páginasIntroduçao A Fisiologia e Homeostasia 1Cristiano LimaAinda não há avaliações
- Exercícios Gerais Sobre Sistema UrinárioDocumento2 páginasExercícios Gerais Sobre Sistema UrinárioRichard Hammer StevensonAinda não há avaliações
- Aminas e AmidasDocumento63 páginasAminas e AmidasMargarida MirandaAinda não há avaliações
- Exercicios - Biologia CelularDocumento12 páginasExercicios - Biologia CelularFelipe Santiago100% (1)
- Ovogênese PDFDocumento32 páginasOvogênese PDFAdelânia FerreiraAinda não há avaliações
- P2M1 - Ciclo Menstrual e Metodos ContraceptivosDocumento19 páginasP2M1 - Ciclo Menstrual e Metodos ContraceptivosHemily RodriguesAinda não há avaliações
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualJúlia Abreu DornelesAinda não há avaliações
- Bioquímica - Ciclo MenstrualDocumento28 páginasBioquímica - Ciclo MenstrualjackspolAinda não há avaliações
- 17 - TeoriaDocumento9 páginas17 - TeoriaAnaAinda não há avaliações
- Aula 1 - Ciclo MenstrualDocumento5 páginasAula 1 - Ciclo MenstrualPatrícia CôrtesAinda não há avaliações
- ATENÇÃO AO PRÉ NATAL DE BAIXO RISCO - AulaDocumento37 páginasATENÇÃO AO PRÉ NATAL DE BAIXO RISCO - AulaRegis Oliveira PeixotoAinda não há avaliações
- 2020 Assistencia Pre-Natal UFAM E N LINS .PPTX E DIAGNOSTICO DE GRAVIDEZ PDFDocumento73 páginas2020 Assistencia Pre-Natal UFAM E N LINS .PPTX E DIAGNOSTICO DE GRAVIDEZ PDFRegis Oliveira PeixotoAinda não há avaliações
- Cancer Do Colo Do Utero. SM2Documento49 páginasCancer Do Colo Do Utero. SM2Regis Oliveira PeixotoAinda não há avaliações
- 2008 Mapamental Corrimento Vagina LDocumento1 página2008 Mapamental Corrimento Vagina LRegis Oliveira PeixotoAinda não há avaliações
- Cirurgia Oncologica..Documento24 páginasCirurgia Oncologica..Regis Oliveira PeixotoAinda não há avaliações
- Ca de Ovário PDFDocumento5 páginasCa de Ovário PDFRegis Oliveira PeixotoAinda não há avaliações
- Cirurgia OncolgicaDocumento3 páginasCirurgia OncolgicaRegis Oliveira PeixotoAinda não há avaliações
- Aula 9 - Puberdade Normal e PatologicaDocumento42 páginasAula 9 - Puberdade Normal e PatologicaRegis Oliveira PeixotoAinda não há avaliações
- Ca de Mama PDFDocumento12 páginasCa de Mama PDFRegis Oliveira PeixotoAinda não há avaliações
- DESIDRATAÇÃODocumento34 páginasDESIDRATAÇÃORegis Oliveira PeixotoAinda não há avaliações
- Dist Respiratórios Do RN - PED 2 - RESUMO VANESSADocumento14 páginasDist Respiratórios Do RN - PED 2 - RESUMO VANESSARegis Oliveira PeixotoAinda não há avaliações
- ANTIMICROBIANOS I - ResumoDocumento4 páginasANTIMICROBIANOS I - ResumoRegis Oliveira PeixotoAinda não há avaliações
- Sangramento Uterino AnormalDocumento19 páginasSangramento Uterino AnormalRegis Oliveira PeixotoAinda não há avaliações
- Divertículo de EsôfagoDocumento25 páginasDivertículo de EsôfagoRegis Oliveira PeixotoAinda não há avaliações
- Câncer de Esôfago - SanarflixDocumento7 páginasCâncer de Esôfago - SanarflixRegis Oliveira PeixotoAinda não há avaliações
- O Que É SangueDocumento3 páginasO Que É SangueRegis Oliveira PeixotoAinda não há avaliações
- Eponimos AbdomeDocumento2 páginasEponimos AbdomeRegis Oliveira PeixotoAinda não há avaliações
- Atenção Ao Pré-Natal de Baixo Risco2012Documento6 páginasAtenção Ao Pré-Natal de Baixo Risco2012Pedro Celio De Sousa JuniorAinda não há avaliações
- Doenà A Trofoblã¡stica Gestacional - 5 Periodo 2021 1Documento36 páginasDoenà A Trofoblã¡stica Gestacional - 5 Periodo 2021 1Raphael Sá de OliveiraAinda não há avaliações
- n62 - O - Ultrassonografia Morfológica Do 2º TrimestreDocumento24 páginasn62 - O - Ultrassonografia Morfológica Do 2º Trimestrealan magno lopes silvaAinda não há avaliações
- Plano Nascer BemDocumento14 páginasPlano Nascer BemArtur SicilianoAinda não há avaliações
- Trabalho de AntroplogiaDocumento20 páginasTrabalho de AntroplogiaMandesoftAinda não há avaliações
- Misleydys Velazquez TorresDocumento32 páginasMisleydys Velazquez TorresRoberta GondimAinda não há avaliações
- DPZV HP BOEgDocumento103 páginasDPZV HP BOEgesfingedegiAinda não há avaliações
- Perigos de Nao Tomar Agua Filtrada Na GravidezDocumento1 páginaPerigos de Nao Tomar Agua Filtrada Na GravidezNathalia Carraro SalvadorAinda não há avaliações
- 1 Anatomia e Fisiologia Do Aparelho Reprodutor Feminino e MasculinoDocumento49 páginas1 Anatomia e Fisiologia Do Aparelho Reprodutor Feminino e MasculinoIngrid GleiciaraAinda não há avaliações
- Nutrição Na GestaçãoDocumento37 páginasNutrição Na GestaçãoThaís G. Contessoto100% (1)
- Hipertensão Crônica Na Gestação 2019Documento21 páginasHipertensão Crônica Na Gestação 2019Julianna Vasconcelos GomesAinda não há avaliações
- Gráfico Novo (Modelos) - CópiaDocumento1 páginaGráfico Novo (Modelos) - CópiaLuan BatistaAinda não há avaliações
- Pré NatalDocumento164 páginasPré NatalPedro Henrique SoaresAinda não há avaliações
- Mecanismo de Acção Dos Métodos ContraceptivosDocumento62 páginasMecanismo de Acção Dos Métodos ContraceptivosCarlos Paulino António PotchãoAinda não há avaliações
- Sop - Acn PDFDocumento109 páginasSop - Acn PDFrlibia14Ainda não há avaliações
- Anamnese NeuroppDocumento2 páginasAnamnese NeuroppGabriela SilvaAinda não há avaliações
- HIPEREMESEDocumento12 páginasHIPEREMESEyone maraAinda não há avaliações
- Aleitamento MaternoDocumento6 páginasAleitamento Maternoregina oliveiraAinda não há avaliações
- Interações Não Medicamentosas (Sinalizado)Documento1 páginaInterações Não Medicamentosas (Sinalizado)Cirúrgica UnivesalAinda não há avaliações
- Anatomia e Fisiologia Do STFDocumento17 páginasAnatomia e Fisiologia Do STFMoisano CorreiaAinda não há avaliações
- 5 Plano Analitico de 6 Classe III TrimestreDocumento23 páginas5 Plano Analitico de 6 Classe III TrimestreIdiamine Da Alzira SKAinda não há avaliações
- 19 - AbortoDocumento7 páginas19 - AbortoLarissa PiresAinda não há avaliações
- 2023 Apostila GestanteDocumento14 páginas2023 Apostila GestanteRirla BezerraAinda não há avaliações
- Formulário Nascimento - Menor 12 Anos (2) 2Documento1 páginaFormulário Nascimento - Menor 12 Anos (2) 2Rafhaela NogueiraAinda não há avaliações
- Guia Rapido JM105 1.2Documento14 páginasGuia Rapido JM105 1.2sec.ivbAinda não há avaliações
- Resumo Prontuario 91440 83953 20190917 103737Documento2 páginasResumo Prontuario 91440 83953 20190917 103737yoAinda não há avaliações
- Laudo AnalisesClinicas PDFDocumento1 páginaLaudo AnalisesClinicas PDFTassio ZaramelloAinda não há avaliações
- Anatomia E Embriologia Do Sistema Reprodutor Feminino: Dr. MSC Joel Alsina Vázquez Profesor AsistenteDocumento37 páginasAnatomia E Embriologia Do Sistema Reprodutor Feminino: Dr. MSC Joel Alsina Vázquez Profesor AsistenteRichard AdrianoAinda não há avaliações
- Saude Materno InfantilDocumento26 páginasSaude Materno InfantilVasti Marques de MeloAinda não há avaliações
- SSRII PA3 ConsultaPreNatal Mar2011 FINALDocumento11 páginasSSRII PA3 ConsultaPreNatal Mar2011 FINALDercio PereiraAinda não há avaliações