Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiologia - P2
Enviado por
Elisa0 notas0% acharam este documento útil (0 voto)
4 visualizações6 páginasTítulo original
fisiologia - P2
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
4 visualizações6 páginasFisiologia - P2
Enviado por
ElisaDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 6
SISTEMA RESPIRATÓRIO
● As vias aéreas condutoras fazem o condicionamento do ar → filtração,
aquecimento, umidificação.
● Quanto maior a área de secção transversal, menor a velocidade de fluxo.
● Para ter fluxo é preciso de gradiente de pressão → o fluxo ocorre de local de
maior pressão para os de menores pressão.
● Lei de Boyle → maior volume, menor pressão; menor volume, maior pressão.
● Ventilação → troca da massa de ar entre a atmosfera e os alvéolos.
● 4 volumes pulmonares:
○ Volume corrente: volume de ar que se move durante uma única
inspiração ou expiração;
○ Volume de reserva inspiratório: volume adicional inspirado, acima do
volume corrente;
○ Volume de reserva expiratório: quantidade de ar expirado
vigorosamente após o final de uma expiração espontânea;
○ Volume residual: volume de ar presente no sistema respiratório após a
expiração máxima.
● Capacidade: somatório de volumes:
○ Capacidade vital: volume corrente + volume de reserva inspiratório +
volume de reserva expiratório;
○ Capacidade pulmonar total: capacidade vital + volume residual;
○ Capacidade inspiratória: volume corrente + volume de reserva
inspiratório;
○ Capacidade residual: volume de reserva expiratório + volume residual.
● Pressão intrapleural: pressão no fluido entre as membranas pleurais →
pressão subatmosférica (negativa).
● Pressão transmural = pressão alveolar - pressão intrapleural.
● Surfactante → reduz a tensão superficial. Mais concentrado em alvéolos
menores. Assim, alvéolos de diferentes tamanhos possuem a mesma
pressão.
● Quanto maior a resistência, menor o fluxo de ar.
● Ventilação pulmonar total: volume de ar movido para dentro e para fora dos
pulmões a cada minuto. Calculada pela multiplicação da frequência
ventilatória pelo volume corrente.
● Espaço morto anatômico: traqueia e os brônquios. São as vias aéreas
condutoras, que não trocam gases com o sangue.
● Ventilação alveolar: quantidade de ar novo que alcança os alvéolos a cada
minuto. Calculada multiplicando-se a frequência ventilatória pelo volume de
ar novo que alcança os alvéolos.
● Hiperventilação: maior pressão parcial de oxigênio e menor pressão de gás
carbônico. Hipoventilação: maior pressão parcial de gás carbônico e menor
pressão de oxigênio.
● Ápice: maior relação ventilação/perfusão → menor conteúdo efetivo de O2 e
CO2 trocados. Base: menor relação ventilação/perfusão → maior conteúdo
efetivo de O2 e CO2 trocados.
● A taxa de difusão é diretamente proporcional à área de superfície, ao
gradiente de concentração do gás e à permeabilidade da barreira. A difusão é
inversamente proporcional ao quadrado da distância.
● Equação de Fick: calcula o consumo de oxigênio pelos tecidos. QO2 = DC X
(CAO2 - CVO2).
● Transporte de oxigênio no sangue: hemoglobina e plasma.
● A quantidade de O2 ligado à hemoglobina depende da PO2 no plasma que
circunda os eritrócitos e do número de locais disponíveis para a ligação à Hb.
● Porcentagem de saturação da hemoglobina: porcentagem dos sítios de
ligação da hemoglobina que estão ocupadas pelo oxigênio.
● A diminuição do pH, o aumento da temperatura, o aumento da PCO2 e o
aumento da concentração de 2,3-BPG diminuem a afinidade da hemoglobina
pelo oxigênio e deslocam a curva de saturação da oxi-hemoglobina para a
direita.
● Transporte de CO2: principalmente sob a forma de bicarbonato → produção
depende da anidrase carbônica.
● A hemoglobina se liga ao H+, liberado na reação de produção do
bicarbonato, e serve como um tampão.
● Efeito Haldane: a uma dada PCO2, o conteúdo de CO2 no sangue diminui
quando a PO2 aumenta.
● Efeito Bohr: efeito do pH sobre a afinidade da hemoglobina por O2.
● Efeito Carbamino: efeito da PCO2 sobre a afinidade da hemoglobina por O2.
● Grupo respiratório dorsal do bulbo: localizados no núcleo do trato solitário.
Neurônios inspiratórios.
● Grupo respiratório ventral do bulbo: neurônios inspiratórios e expiratórios.
Neurônios inspiratórios → ativam nervos frênico e intercostal
(diafragma/intercostais externos). Neurônios expiratórios → ativam nervos
intercostal e toraco-abdominais (músculos intercostais internos e abdominais
durante expiração ativa). Fibras nervosas originadas no GRV inervam
músculos da laringe, faringe e da língua para manter as vias aéreas
superiores abertas durante a respiração.
● Atividade neuronal inspiratória: gráfico em rampa → alguns neurônios
inspiratórios disparam para iniciar a rampa. O disparo desses neurônios
recruta outros neurônios inspiratórios em uma nítida alça de retroalimentação
positiva.
● Quimiorreceptores periféricos: sensíveis a baixa PO2 ou a alta PCO2 e baixo
pH.
● Quimiorreceptores centrais: localizados em regiões específicas do bulbo, em
contato íntimo com o líquido cerebroespinhal, líquor (céfalo-raquidiano). Os
vasos sanguíneos do SNC tem células com junções mais oclusivas. O
endotélio desses vasos tem membrana pouco permeável. Então, precisa
aumentar a PCO2, esse CO2 faz a difusão e aí, esse CO2 se transforma e
vai gerar H+ pela combinação com H2O. Sensíveis primariamente a alta
PCO2 e baixo pH. Não sensíveis a alterações de O2.
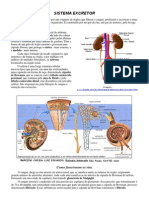
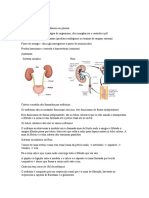
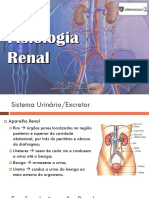
SISTEMA RENAL
➔ O rim é dividido em córtex e medula.
◆ Essas duas camadas são formadas pela organização do néfron, que é
a unidade funcional do rim.
➔ Existe um sistema porta no rim: artérias renais → arteríolas aferentes → rede
de capilares do glomérulo → arteríola eferente → capilares peritubulares →
vênulas → veia renal.
➔ Nefrón: corpúsculo renal (glomérulo e cápsula de Bowman) → túbulo
proximal → alça de henle (ramos descendente fino e ascendentes fino e
grosso) → túbulo distal → ducto coletor → ureter.
➔ Nos néfrons ocorrem três processos básicos para a formação da urina:
filtração, reabsorção e secreção.
➔ A filtração ocorre no corpúsculo renal. Processo inespecífico → filtrado é
muito semelhante ao plasma. NÃO passa para o filtrado: proteínas e células.
◆ Existem três barreiras de filtração: endotélio do capilar glomerular
(capilares fenestrados e proteínas negativas que repelem proteínas de
mesma carga), lâmina basal (cargas negativas que repelem proteínas
de mesma carga) e epitélio da cápsula de Bowman (células
especializadas = podócitos).
◆ A filtração é determinada pela pressão hidrostática do sangue, pressão
coloidosmótica do capilar e pressão do fluido capsular.
◆ Taxa de filtração glomerular: volume de fluido filtrado para dentro da
cápsula de Bowman por unidade de tempo. É influenciada pela
pressão de filtração resultante e o coeficiente de de filtração.
● O rim mantém uma TFG relativamente constante → resposta
miogênica (vasodilatação ou vasoconstrição das arteríolas) e
retroalimentação tubuloglomerular (aumento do NaCl na mácula
densa - placa de células na porção ascendente espessa da alça
de henle - leva ao envio de sinais para arteríola aferente
vizinha, que tem as células granulares especializadas que
secretam renina → aumenta a resistência e diminui a TFG).
● OBS: aparelho justaglomerular = mácula densa e células
granulares.
● A TFG pode ser alterada por hormônios e pelo sistema nervoso
autônomo.
➔ A reabsorção precisa de transporte ativo → transporta-se solutos e a água
vai por osmose.
◆ Transporte de Na+ → cria gradiente elétrico → ânions vão juntos →
água vai por osmose.
◆ Reduz volume do filtrado → aumenta a concentração de solutos no
filtrado → solutos vão por difusão para o LEC.
◆ Existe uma pressão resultante que favorece a reabsorção.
➔ A secreção é a transferência de moléculas do LEC para o filtrado. Precisa de
sistemas de transporte de membrana.
➔ Excesso de água: urina diluída (diurese). Conservar água: urina concentrada.
◆ A concentração da urina é controlada pela variação de água e Na+
reabsorvidos no túbulo distal e ducto coletor.
➔ Ramo descendente da alça de henle: perda de água. Ramo ascendente da
alça de henle: perda de soluto sem água → filtrado hiposmótico.
➔ Néfron distal: permeabilidade à água variável → inserção ou remoção de
aquaporinas na membrana apical da célula → estímulo do ADH.
◆ Osmorreceptores percebem o aumento da osmolalidade plasmática e
estimulam a liberação de ADH.
➔ Sistema multiplicador em contracorrente:
➔ Hormônio aldosterona: aumenta a reabsorção de Na+. Alvo do hormônio são
as células principais do néfron distal.
◆ Estímulos para a liberação de aldosterona pela suprarrenais: aumento
da concentração extracelular de K+ e queda da pressão sanguínea
(liberação de angiotensina II que estimula a secreção de aldosterona).
● Células justaglomerulares secretam renina → renina converte
angiotensinogênio em angiotensina I → ECA no sangue
converte angiotensina I em angiotensina II → angiotensina II
estimula liberação de aldosterona.
➔ Peptídeo natriurético atrial: hormônio produzido por células especializadas no
miocárdio → produzido quando aumenta o estiramento dos átrios por
aumento do volume sanguíneo → aumentam a excreção de Na+ e água.
➔ Os rins alteram o pH pela excreção ou reabsorção de H+ e pela reabsorção
ou excreção de HCO3-
◆ Na acidose os rins secretam o H+ pelo trocador apical NA+-H+,
simporte basolateral NA+-HCO3-, H+-ATPase, H+-K+-ATPase e
trocador Na+-NH4+
◆ Na alcalose excretam HCO3- e reabsorvem H+.
Você também pode gostar
- Estudo RenalDocumento3 páginasEstudo RenalBruna Navarro0% (1)
- Caso 03Documento8 páginasCaso 03Michelle AraújoAinda não há avaliações
- Relatório de FechamentoDocumento5 páginasRelatório de FechamentoGeisa Maritsa WippelAinda não há avaliações
- Sistema ExcretorDocumento25 páginasSistema ExcretorMichelle Stefani Guimarães100% (1)
- Sistema UrinárioDocumento58 páginasSistema UrinárioBernardo RosaAinda não há avaliações
- Documento Sem TítuloDocumento4 páginasDocumento Sem TítulorafhsmedAinda não há avaliações
- Fisiologia CardiovascularDocumento5 páginasFisiologia CardiovascularLuis BiachiAinda não há avaliações
- Fisiologia Do Sistema ReguladorDocumento60 páginasFisiologia Do Sistema ReguladorMárcia NP100% (1)
- P2 Fisiologia IiDocumento6 páginasP2 Fisiologia IiMaria Vitória SilveiraAinda não há avaliações
- Estudo Dirigido RenalDocumento3 páginasEstudo Dirigido RenalVinícius AlmeidaAinda não há avaliações
- Fisiologia Respiratoria ResumoDocumento40 páginasFisiologia Respiratoria Resumosoareslouise_4031717Ainda não há avaliações
- Resumo FisiologiaDocumento2 páginasResumo FisiologiaAylin ArcegaAinda não há avaliações
- Rim - Sistema ExcretorDocumento5 páginasRim - Sistema ExcretorMarquinhos TavaresAinda não há avaliações
- Sistema Urinário - SRDocumento17 páginasSistema Urinário - SRAna Carolina EstevesAinda não há avaliações
- Fisiologia Do Sistema ReguladorDocumento56 páginasFisiologia Do Sistema ReguladorCristiane Santos100% (1)
- Biofísica Da Função RenalDocumento5 páginasBiofísica Da Função RenalLucysbritto SilvaAinda não há avaliações
- Sistema Respiratório PDFDocumento53 páginasSistema Respiratório PDFAdarly KrothAinda não há avaliações
- Introdução Ao Sistema Renal e Filtração GlomerularDocumento8 páginasIntrodução Ao Sistema Renal e Filtração GlomerularJefferson Alex Santos PichulaAinda não há avaliações
- URINÁRIODocumento22 páginasURINÁRIOfelipeogodoyAinda não há avaliações
- Fisiologia RenalDocumento14 páginasFisiologia RenalCristiana PachecoAinda não há avaliações
- Fechamento 04Documento10 páginasFechamento 04Rayane rodrigues dos santosAinda não há avaliações
- QPs - Renal - 240222 - 154457Documento5 páginasQPs - Renal - 240222 - 154457Juliann GrignetAinda não há avaliações
- FisiologiaDocumento48 páginasFisiologiaIsaAinda não há avaliações
- Fisiologia Renal II - FMUPDocumento48 páginasFisiologia Renal II - FMUPJessica FernandesAinda não há avaliações
- Aparelho UrinárioDocumento11 páginasAparelho UrinárioJoana Carolina Teixeira RibeiroAinda não há avaliações
- Indicadores Bioquímicos Da Função Renal PDFDocumento17 páginasIndicadores Bioquímicos Da Função Renal PDFalexalmeida19Ainda não há avaliações
- Fisio+Humana Aula+7 Fisiologia+RespiratóriaDocumento51 páginasFisio+Humana Aula+7 Fisiologia+RespiratóriaJuliana SantosAinda não há avaliações
- PL - Fisiologia RenalDocumento20 páginasPL - Fisiologia RenalsuseAinda não há avaliações
- Detonando A Fisiologia IIDocumento14 páginasDetonando A Fisiologia IILara Melanie ManuelAinda não há avaliações
- Fisiologia - RinsDocumento19 páginasFisiologia - RinsEva DiasAinda não há avaliações
- Sistema Respiratório - Parte 1 e 2Documento11 páginasSistema Respiratório - Parte 1 e 2Ana AliceAinda não há avaliações
- ResumoDocumento5 páginasResumoCláudia SilvaAinda não há avaliações
- Cepeti Fisiologia Renal 955a3a0dDocumento31 páginasCepeti Fisiologia Renal 955a3a0dLivia Maria de Albuquerque PereiraAinda não há avaliações
- Sistema RespiratorioDocumento32 páginasSistema RespiratorioMayla MoriokaAinda não há avaliações
- Aula 2 Manejo de Vias AéreasDocumento87 páginasAula 2 Manejo de Vias AéreasSuzana CurcinoAinda não há avaliações
- Sistema RespiratórioDocumento4 páginasSistema RespiratóriogympassgeoAinda não há avaliações
- 3726490 (1)Documento63 páginas3726490 (1)Vilson StollmeierAinda não há avaliações
- Sistema Respiratório 221030 203200Documento4 páginasSistema Respiratório 221030 203200Liriel RambaltAinda não há avaliações
- Questionariosistemarenal P3Documento4 páginasQuestionariosistemarenal P3181178Ainda não há avaliações
- AULA 1 - Sistema RespiratórioDocumento26 páginasAULA 1 - Sistema RespiratórioPatrick JeffersonAinda não há avaliações
- Aula 2 - Fisiologia Renal IDocumento50 páginasAula 2 - Fisiologia Renal IAdrianaHeloisa100% (1)
- Fisiologia Dos Rins PDFDocumento8 páginasFisiologia Dos Rins PDFYuri YamasakiAinda não há avaliações
- Aula 01 - Função Dos Rins e Formação Da UrinaDocumento46 páginasAula 01 - Função Dos Rins e Formação Da UrinaPatrícia AlmeidaAinda não há avaliações
- Problema 4Documento22 páginasProblema 4Gabriel Varjal Correa de OliveiraAinda não há avaliações
- Fisiologia Renal e Formação Da UrinaDocumento13 páginasFisiologia Renal e Formação Da UrinaPery BaccinAinda não há avaliações
- Resumos FCR CompletoDocumento90 páginasResumos FCR CompletoDeo FreitasAinda não há avaliações
- LinfaDocumento6 páginasLinfaeliano albertoAinda não há avaliações
- Aula 9 - Fisiologia RenalDocumento32 páginasAula 9 - Fisiologia RenalKarolainy KetlynAinda não há avaliações
- Aula Renal - 2022-2Documento40 páginasAula Renal - 2022-2Junior GardiniAinda não há avaliações
- Resumo - Sistema PulmonarDocumento12 páginasResumo - Sistema PulmonarNaimi SouzaAinda não há avaliações
- HistologiaDocumento2 páginasHistologiaFabio DonatoAinda não há avaliações
- OxigenoterapiaDocumento2 páginasOxigenoterapiaVitoria CarolineAinda não há avaliações
- Sistema Urinário - Resumo - AtualizadoDocumento7 páginasSistema Urinário - Resumo - AtualizadoGabryel MarinhoAinda não há avaliações
- RespiratóriaDocumento6 páginasRespiratóriaCamila VitoriaAinda não há avaliações
- NEFROLOGIADocumento73 páginasNEFROLOGIAJoao victor CoutinhoAinda não há avaliações
- Drenagem ToracicaDocumento8 páginasDrenagem Toracicajoana estebainhaAinda não há avaliações
- Trocas GasosasDocumento5 páginasTrocas Gasosas15liviavitoriaAinda não há avaliações
- Resumo Secreção SalivarDocumento6 páginasResumo Secreção SalivarVictorGaigherAinda não há avaliações
- Fisiologia Sensorial Felipe Viegas RodriguesDocumento9 páginasFisiologia Sensorial Felipe Viegas Rodriguesgpretto93Ainda não há avaliações
- Histologia - Av1Documento18 páginasHistologia - Av1Yasmim BorgesAinda não há avaliações
- 9º Aula - Sistema Reprodutor MasculinaDocumento13 páginas9º Aula - Sistema Reprodutor MasculinaElayne CristinaAinda não há avaliações
- Ficha 6 Ano RespiraçãoDocumento7 páginasFicha 6 Ano RespiraçãoIdáliaePaulo LisboaAinda não há avaliações
- KyushoDocumento4 páginasKyushoValter Roberto Garcia JuniorAinda não há avaliações
- Anatomia Seccional (Abdome) .Documento33 páginasAnatomia Seccional (Abdome) .JackBarros67% (3)
- Digestao de Carboidrato .Documento14 páginasDigestao de Carboidrato .Ariane SantosAinda não há avaliações
- Câncer de Mama Câncer de MamaDocumento2 páginasCâncer de Mama Câncer de MamaMurillo Pyaia Alves PaixãoAinda não há avaliações
- At 2 CoraçaoDocumento38 páginasAt 2 CoraçaoalexandrelubongolubongoAinda não há avaliações
- Farm Acolo Gia ADocumento12 páginasFarm Acolo Gia AcarlagabriAinda não há avaliações
- 02 Prova de AnatomiaDocumento5 páginas02 Prova de AnatomiaInstituto ETBAinda não há avaliações
- Células Nervosas Material para ProvaDocumento18 páginasCélulas Nervosas Material para ProvaAna Paula CunhaAinda não há avaliações
- PRESSOTERAPIADocumento10 páginasPRESSOTERAPIAJannyAinda não há avaliações
- Biofísica Da Contração Muscular 2013Documento30 páginasBiofísica Da Contração Muscular 2013Jô Joserlane Xavier100% (3)
- Sistemar Cardiovascula - CoraçãoDocumento13 páginasSistemar Cardiovascula - CoraçãoSIMONE MAIAAinda não há avaliações
- PROVA 8 ANO AboDocumento2 páginasPROVA 8 ANO AboNathaniel RossiAinda não há avaliações
- Dietoterapia Chinesa-TABELASDocumento23 páginasDietoterapia Chinesa-TABELASLM_S_S0% (1)
- Sistema Geniturinário MasculinoDocumento28 páginasSistema Geniturinário MasculinoSumaia MagalhãesAinda não há avaliações
- Drenagem LinfaticaDocumento17 páginasDrenagem LinfaticaSuzane Pinheiro100% (1)
- 2020 - Tireoide e ParatireoideDocumento42 páginas2020 - Tireoide e ParatireoideJoao Paulo Pires de MoraisAinda não há avaliações
- Fisiologia E Anatomia: S.E.S.C. CursosDocumento58 páginasFisiologia E Anatomia: S.E.S.C. CursosBruno RafaelAinda não há avaliações
- PropriocepçãoDocumento19 páginasPropriocepçãoJannes3100% (1)
- Atividade Sistema CardiovascularDocumento2 páginasAtividade Sistema CardiovascularLeticia GabrielaAinda não há avaliações
- Teste 6 - Nervoso PDFDocumento4 páginasTeste 6 - Nervoso PDFJorge Silva100% (1)
- Fisiologia Humana 5Documento5 páginasFisiologia Humana 5Alessandro PedrettiAinda não há avaliações
- Teste de Raciocínio Lógico RMDocumento3 páginasTeste de Raciocínio Lógico RMNicolas VieiraAinda não há avaliações
- Aula PolialeliaDocumento14 páginasAula PolialeliaSavio Sa100% (1)
- 16 Trombo Embolo InfartoDocumento34 páginas16 Trombo Embolo InfartocarvalhosouzanathaliaAinda não há avaliações
- MiologiaDocumento51 páginasMiologiaMisss_kikillaAinda não há avaliações