Escolar Documentos
Profissional Documentos
Cultura Documentos
O Tratamento Fisioterapêutico Na Cura Da Hanseníase
Enviado por
João BarpDescrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
O Tratamento Fisioterapêutico Na Cura Da Hanseníase
Enviado por
João BarpDireitos autorais:
Formatos disponíveis
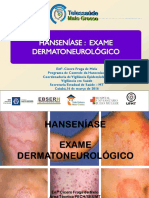
O TRATAMENTO FISIOTERAPÊUTICO NA CURA DA HANSENÍASE
A Hanseníase, antigamente conhecida como Lepra, é uma das doenças mais
antigas com registros de casos há mais de 4000 anos. É uma patologia
infecciosa identificada em 1873 pelo cientista Armauer Hansen causada pela
bactéria Mycobacterium leprae ou bacilo de Hansen.
O Ministério de Saúde do Brasil registrou, em 2016, mais de 28.000 casos da
patologia, sendo o tratamento oferecido gratuitamente para não se tornar um
problema de saúde pública. É válido ressaltar que a doença tem cura mas pode
deixar sequelas se houver falta de tratamento.
A atuação fisioterapêutica no tratamento das sequelas e sintomas da
hanseníase é de fundamental importância desde a prevenção até a reabilitação
do paciente. Afinal o fisioterapeuta possui os recursos que podem auxiliar no
processo de reparo de úlceras, atuar na prevenção e tratamento de
deformidades, promover o fortalecimento, diminuição de quadros álgicos,
dentre outros, sendo capaz de adaptar este indivíduo às novas condições
físicas.r
Hanseníase
É uma doença infecciosa crônica, que possui uma evolução lenta, causada pela
bactéria Mycobacterium leprae. O bacilo tem tropismo pela pele e nervos
periféricos apresentando como principal alvo de acometimento os nervos e as
células de Schwann.
Observa-se que o potencial incapacitante gerado pela patologia relaciona-se
com o comprometimento neural pelo bacilo de Hansen e este depende da
capacidade imunológica do hospedeiro, sendo as incapacidades atenuadas
através do tratamento adequado e o diagnóstico precoce da doença.
Epidemiologia
A bactéria Mycobacterium leprae ou bacilo de Hansen foi descrita pelo
norueguês Amauer Hansen, em 1873.
O homem é considerado como o único reservatório natural do bacilo. Sabe-se
que a principal porta de entrada e via de eliminação da bactéria são as vias
aéreas superiores, e a pele erodida pode ser, eventualmente, porta de entrada
da infecção. Já secreções como suor, esperma, leite, e secreção vaginal, podem
eliminar os bacilos, mas não têm importância na disseminação da infecção.
A prevalência da patologia tem declinado no mundo e a meta de eliminação
vem sendo alcançada em vários países. Quinze países com mais de um milhão
de habitantes foram considerados endêmicos pela Organização Mundial de
Saúde, enquanto a doença se torna cada vez mais rara em alguns países ou
regiões. O Brasil detém o segundo lugar no mundo em número absoluto de
casos com o índice de detecção considerado muito alto. O Ministério de Saúde
do Brasil registrou, em 2016, mais de 28.000 casos da patologia.
Causas
A patologia é causada pelo bacilo Mycobacterium leprae. Os indivíduos
infectados eliminam o bacilo através das secreções nasais, da tosse, do espirro,
e das gotículas da fala. Aqueles que já foram tratados e receberam alta não
transmitem mais o bacilo, assim como os pacientes em tratamento regular
desde as primeiras doses da medicação.
Sintomas
Os sintomas dependem da resposta do sistema imunológico do organismo
afetado, podendo se manifestar mesmo após um longo período de incubação.
O paciente pode apresentar sintomas:
Dermatológicos – manchas, placas, pápulas, nódulos, entre outros;
Neurológicos – diminuição ou perda de sensibilidade, dor ou espessamento dos
nervos, diminuição ou perda da força muscular dos olhos, mãos e pés;
Sistêmicos – febre, dor, mal-estar, acometimento de órgãos como o fígado,
baço, globo ocular, testículos e linfonodos.
Como diagnosticar
O diagnóstico da doença é essencialmente clínico e epidemiológico. O
Ministério da Saúde do Brasil define como caso de Hanseníase para tratamento,
quando um ou mais dos seguintes achados se encontram presentes:
espessamento do tronco nervoso, baciloscopia positiva na pele e lesão de pele
com alteração de sensibilidade.
No caso de dúvida em relação ao teste de sensibilidade deve-se utilizar provas
complementares como o teste da histamina e da pilocarpina.
A pesquisa de possíveis alterações neurológicas ocorre através da palpação de
nervos e sua avaliação funcional. Deve-se realizar a palpação dos troncos
nervosos acessíveis e a avaliação funcional (sensitiva, motora e autonômica)
daqueles mais freqüentemente comprometidos pela doença. Sendo avaliado na
palpação o calibre do nervo em comparação com o contra-lateral, a presença de
dor, fibrose ou nodulações. Geralmente os nervos avaliados são: nos membros
superiores, o nervo ulnar, o mediano, radial e radial cutâneo; nos membros
inferiores, o tibial posterior e o fibular comum; no segmento cefálico, o grande
auricular e o nervo facial que é motor e não é palpável.
Para detectar precocemente as incapacidades, a avaliação da função motora de
grupos musculares específicos deve ser realizada nos pacientes em tratamento.
A baciloscopia é o exame complementar mais útil no diagnóstico, sendo de fácil
execução e baixo custo.
Outros exames podem ser necessários, como o exame histopatológico da pele
nos casos em que há dúvidas diagnósticas ou na classificação, e pode ocorrer
indicação da biópsia do nervo em casos especiais, quando há dúvida no
diagnóstico diferencial com outras neuropatias.
Fatores de risco
Sabe-se que a hanseníase pode acometer ambos os sexos, com predominância
do sexo masculino. O domicílio continua sendo um dos mais importantes
espaços para a propagação da infecção, entre contatos intradomiciliares, com
indivíduos que residem ou tenham residido com o doente nos últimos cinco
anos. Ainda mais que o período de incubação da doença pode variar de 7 meses
a 10 anos.
Estudos sugerem que os defeitos genéticos do sistema imunológico possam
causar maior probabilidade de algumas pessoas serem afetadas.
Em regiões endêmicas os riscos de contrair a doença são maiores, como em
algumas partes da Índia, China, Japão, Nepal, Egito e outras áreas,
principalmente naquelas pessoas que estão em constante contato físico com
pessoas infectadas.
Indivíduos que lidam com animais conhecidos como transportadores da
bactéria, por exemplo, chimpanzé africano, tatu, dentre outros, também estão
em risco, principalmente se não usarem luvas protetoras ao manusear os
animais.
Tratamento fisioterapêutico – Facilitação Neuromuscular Proprioceptiva (FNP)
É uma técnica que combina mecanismos fisiológicos do controle neuromuscular
com ativação dos impulsos dos Órgãos Tendinosos de Golgi. Um dos padrões da
FNP é a contração-relaxamento, utilizado para o aumento de flexibilidade,
caracterizado pelo uso da contração muscular ativa ocasionando uma inibição
autogênica do músculo alongado.
Dessa forma ocorre o relaxamento muscular reflexo do músculo alvo que,
associado ao alongamento passivo, promove o ganho de amplitude de
movimento, importante para que o paciente com Hanseníase consiga executar
os seus movimentos de maneira adequada.
Alongamento estático passivo
No alongamento estático passivo a posição extrema de amplitude de
movimento é mantida por um intervalo de tempo, sem ativar o reflexo do
alongamento, portanto, não tem ênfase na velocidade, mas na manutenção da
posição.
O aumento de flexibilidade articular no paciente com hanseníase é importante
pois a falta de flexibilidade acaba comprometendo a execução adequada dos
movimentos.
Objetivos
Os objetivos da fisioterapia na Hanseníase são:
Monitoramento da função neural, através de avaliação neurológica;
Classificação do grau de incapacidades;
Aplicação de técnicas preventivas;
Confecção e adaptação de órteses, talas e palmilhas;
Trabalho de força muscular;
Evitar ou diminuir retrações dos tecidos moles;
Manter ou recuperar a mobilidade articular;
Evitar deformidades;
Manter o tônus muscular;
Diminuição do quadro de dor e edema;
Orientação de repouso, quando necessário;
Orientação das atividades de vida diária;
Orientação sobre a utilização de calçados especiais, uso adequado de órteses de
posicionamento, e sobre a marcha e deambulação de formas adequadas;
Estimular a movimentação ativa e a realização de alongamentos;
Promover o bem-estar do paciente;
Melhorar a qualidade de vida do paciente.
Teste de sensibilidade
O fisioterapeuta possui vários recursos para testar a sensibilidade do paciente,
segue uma dentre elas: na realização do teste de sensibilidade pelo menos
quatro locais de cada palma da mão e de cada planta de pé devem ser testados.
Primeiro deve-se mostrar ao paciente, com os olhos abertos, o que o
examinador irá fazer e só então solicitar que feche seus olhos. Tocar em cada
um dos quatro lugares da palma da mão e da planta do pé com a ponta de uma
caneta esferográfica.
Após pressionar delicadamente fazendo somente uma depressão pequena na
pele, pedindo para o paciente apontar o lugar que foi tocado. Caso o paciente
não sinta a pressão da primeira vez, deve-se testar o mesmo lugar uma
segunda vez.
Outra forma de avaliação de sensibilidade são os monofilamentos de
Semmes-Weinsten, que são utilizados para testar toque leve, pressão e
sensação, sendo recomendados para monitorar a função e detectar o prejuízo
sensorial desde um nível moderado até um estágio mais avançado.
Teste de força muscular das mãos e pés
Assim como o teste de sensibilidade, o fisioterapeuta possui vários
instrumentos para testar a força muscular, dentre eles: na realização do teste
de força muscular se avaliam quatro músculos em cada lado do corpo do
paciente, sendo um músculo que afeta a pálpebra, dois músculos da mão e um
músculo que controla o pé.
Fazer o registro como:
(F) forte – quando a força parecer normal;
(D) diminuída – quando a força estiver diminuída;
(P) paralisado – quando não houver força para produzir o movimento que está
sendo testado.
Para avaliar o músculo que afeta a pálpebra, pedir para o paciente fechar os
olhos delicadamente. Assim se houver paralisia, haverá uma abertura
remanescente entre as pálpebras superior e inferior.
Na avaliação dos músculos da mão, o nervo ulnar é avaliado segurando do
segundo ao quarto dedos, então o paciente abre o quinto dedo enquanto é
aplicada uma força contrária na face lateral da segunda falange. Já o nervo
mediano, se avalia pedindo para o paciente elevar o polegar
perpendicularmente ao plano da palma da mão, enquanto uma força contrária é
aplicada na face lateral da falange proximal do polegar.
No músculo do pé, o nervo fibular é avaliado pedindo para o paciente levantar
seu pé em dorsiflexão, então é aplicada uma força contrária no dorso do pé
apoiando a mão sobre a região média do pé.
Teste de palpação de nervos periféricos
A palpação nervosa das áreas de acometimento mais comuns pode acabar
detectando nervos periféricos espessados ou dolorosos estando
correlacionados com a presença de incapacidades físicas ao exame inicial,
podendo estarem associados com o estabelecimento de seqüelas neurológicas.
Geralmente os seguintes nervos são palpados na avaliação:
Nos membros superiores: nervo radial, nervo ulnar, nervo mediano, e nervo
radial cutâneo;
Nos membros inferiores: nervo fibular, e nervo tibial posterior.
Os melhores exercícios no tratamento fisioterapêutico
Os exercícios também devem ser realizados em membros inferiores pela
compressão do nervo fibular comum, no joelho, e no nervo tibial posterior, no
tornozelo, ainda mais que essa enervação afetada pode inclusive,
posteriormente, gerar ulcerações.
A mobilização neural, também chamada de neurodinâmica, parte do princípio
que comprometimentos da fisiologia e da mecânica do sistema nervoso podem
gerar disfunções próprias do sistema neural ou em estruturas
musculoesqueléticas por ele inervadas, portanto o restabelecimento da sua
biomecânica e fisiologia adequada, através do movimento e/ou tensão,
permitem recuperar a extensibilidade e a função equilibrada desse sistema,
bem como das estruturas comprometidas, sendo uma ótima opção para aliviar a
dor neuropática nos pacientes com Hanseníase, inclusive Veras, Vale, Mello,
Castro e Dantas (2011).
Neste estudo concluíram que houve uma redução dos níveis de dor, avaliados
através da escala EVA, nos indivíduos portadores de Hanseníase com lesão do
nervo fibular comum foram submetidos ao tratamento de mobilização neural
comparado ao grupo submetido ao tratamento convencional após o período de
intervenção.
Em relação às alterações de sensibilidade pode ser realizada a dessensibilização
com massagem de deslizamento e dígito-percussão.
Os exercícios de fortalecimento muscular podem ser realizados através do uso
de caneleiras e halteres, com exercícios isométricos em cadeia fechada, e
exercícios calistênicos com a bola suíça para favorecer o retorno venoso.
Para o relaxamento, utilizam-se massoterapia, trações e pompage na região
lombar e cervical, lembrando dos exercícios de mobilização articular para evitar
contraturas e deformidades, e trabalho de propriocepção de membros
superiores e inferiores com a bola suíça, cama elástica, prancha proprioceptiva,
circuito de obstáculos, dentre outros.
Para a correção postural, pode-se promover a conscientização postural através
do tapping manual.
O papel do fisioterapeuta no tratamento
A Hanseníase, através de uma evolução lenta, comumente se manifesta
principalmente através de sinais e sintomas dermatoneurológicos, como lesões
nos nervos periféricos (olhos, mãos e pés) e na pele.
Nota-se que o comprometimento dos nervos periféricos é a característica
principal dessa patologia, assim podendo provocar incapacidades físicas que
podem, inclusive, evoluir para algumas deformidades.
Nesse cenário, em decorrência das manifestações clínicas apresentadas pela
doença, a fisioterapia tem um papel de grande relevância no tratamento desses
pacientes atuando desde a avaliação assim como também na prevenção de
possíveis consequências adquiridas após o contágio.
O fisioterapeuta é capaz de atuar na prevenção de contraturas e deformidades,
além de atuar no tratamento das úlceras, analgesia, propriocepção, melhora de
sensibilidade, dar orientações para o paciente e a sua família, proporcionando
uma melhor qualidade de vida e consequentemente menores taxas de
incidência e prevalência de agravos crônicos.
Cuidados e restrições
Para atuar na prevenção das incapacidades é importante a modificação do
comportamento do paciente. É fundamental, então, uma cuidadosa e correta
abordagem para as ações de prevenção de forma que o indivíduo as considere
como atividades normais de seu cotidiano, portanto, estabelecer uma relação
de confiança é fundamental neste processo. Adaptar as atividades de prevenção
às disponibilidades materiais e à cultura do paciente também é determinante
no sucesso do tratamento.
A escolha da técnica de alongamento utilizada na abordagem é importante para
uma melhor resposta no tratamento, em uma pesquisa realizada por Diaz,
Moro, Binotto e Fréz (2008) onde foi realizado um estudo comparativo entre os
alongamento passivo estático e alongamento proprioceptivo foi concluído que o
alongamento através da técnica FNP produziu um acréscimo significativo na
amplitude de movimento do tornozelo e extensão do punho, ao contrário do
alongamento estático passivo, que não produziu resultados significativo em
ganho de movimento articular.
A orientação na realização de exercícios, marcha adequada e posicionamento
realizados no domicílio e nas atividades de vida diária são fundamentais para a
melhora do paciente, sempre reforçando para o mesmo que, no caso de dor
forte nos membros superiores ou inferiores, apresentação de edema nos
membros superiores e inferiores, e apresentação de reação hansênica ou
neurite, procurar ajuda profissional.
É imprescindível a prevenção de úlceras, portanto, o profissional deve estar
atento em relação ao nervo tibial posterior que é o principal nervo acometido
pelo bacilo de Hansen nos membros inferiores, gerando déficits sensitivos,
autonômicos e motores, e posteriormente úlceras plantares como lesões
secundárias por causa da predisposição da região plantar a pressões externas e
tensões durante a marcha. Essas úlceras se não forem tratadas podem infectar
e evoluir para quadros de osteomielites, reabsorções ósseas e
progressivamente amputações.
Conclusão
Infelizmente quando se fala em Hanseníase o medo e o estigma construídos no
decorrer dos anos desde os tempos bíblicos acabam impedindo a procura pelo
diagnóstico e tratamento da patologia, sendo que as ações mais eficientes para
que não ocorra a transmissão são o diagnóstico precoce e o tratamento. A
partir do momento que o paciente inicia o tratamento não ocorre mais a
transmissão.
As incapacidades e deformidades decorrentes da doença podem acarretar
muitos problemas, como diminuição da capacidade de trabalho, limitação da
vida social e problemas psicológicos que são responsáveis, também, pelo
estigma e preconceito contra os portadores.
Nota-se que a Hanseníase pode deixar profundas cicatrizes no ser humano, o
estigma permanece em seu corpo, em sua mente e em sua alma. Sendo assim, é
muito importante as ações multidisciplinares na promoção da saúde e
qualidade de vida desses pacientes, e o empenho do profissional de saúde na
orientação e informação em relação à doença junto ao paciente, seus familiares
e aqueles que fazem parte do seu convívio social.
Você também pode gostar
- Aula 02 - HanseníaseDocumento36 páginasAula 02 - HanseníaseGabriel A. GiarolaAinda não há avaliações
- Estudo de Caso-HanseníaseDocumento16 páginasEstudo de Caso-HanseníaseLucas MagalhãesAinda não há avaliações
- Hanseníase ApresentaçaoDocumento9 páginasHanseníase Apresentaçaosaravimarques81Ainda não há avaliações
- Aula 4 - HANSEN E TBDocumento47 páginasAula 4 - HANSEN E TBHellen OliveiraAinda não há avaliações
- Conceitos básicos da hanseníaseDocumento20 páginasConceitos básicos da hanseníaseTania FernandesAinda não há avaliações
- Dimensionamento Leniusa Colégio Eritlândia MagnaDocumento16 páginasDimensionamento Leniusa Colégio Eritlândia MagnaFernando GermanoAinda não há avaliações
- Esclerose SistêmicaDocumento25 páginasEsclerose SistêmicavandocirAinda não há avaliações
- Cartilha NovoDocumento11 páginasCartilha NovobrendaAinda não há avaliações
- Hanseníase: sinais, sintomas e tratamentoDocumento6 páginasHanseníase: sinais, sintomas e tratamentoNayelle Paula0% (1)
- Tratamento da hanseníase e investigação de contatosDocumento9 páginasTratamento da hanseníase e investigação de contatosGardenia FolhaAinda não há avaliações
- Guia completo sobre HanseníaseDocumento38 páginasGuia completo sobre HanseníaseJéssica da SilvaAinda não há avaliações
- Avaliação da sensibilidade na hanseníase com monofilamentos de Semmes WeinsteinDocumento11 páginasAvaliação da sensibilidade na hanseníase com monofilamentos de Semmes WeinsteinAngélica GarcíaAinda não há avaliações
- Estudo de Caso - HanseníaseDocumento4 páginasEstudo de Caso - HanseníaseRafael da RochaAinda não há avaliações
- Janeiro Roxo - 002Documento3 páginasJaneiro Roxo - 002CPSSTAinda não há avaliações
- Trabalho LepraDocumento10 páginasTrabalho Lepramaykondouglas395Ainda não há avaliações
- Tópicos de enfermagem revisãoDocumento9 páginasTópicos de enfermagem revisãoDominik SilvaAinda não há avaliações
- Resumo Sobre Hanseníase Ou Lepra (Completo) - Sanarflix - Sanar MedicinaDocumento14 páginasResumo Sobre Hanseníase Ou Lepra (Completo) - Sanarflix - Sanar MedicinaIsabela AmorimAinda não há avaliações
- DC 1Documento56 páginasDC 1clenia domingosAinda não há avaliações
- Doenças Correntes: Elaborado Pelo:medico e Professor "Anastácio W. Caveta"Documento35 páginasDoenças Correntes: Elaborado Pelo:medico e Professor "Anastácio W. Caveta"clenia domingosAinda não há avaliações
- Conduta Na Dor e Prurido VulvarDocumento5 páginasConduta Na Dor e Prurido VulvarMani Manis ManiAinda não há avaliações
- Blog Consulta de Enfermagem - Exame Físico CompletoDocumento24 páginasBlog Consulta de Enfermagem - Exame Físico CompletoRenneNicolau50% (2)
- Reflexologia podal e auriculoterapia: técnicas milenares para o equilíbrio corporalDocumento18 páginasReflexologia podal e auriculoterapia: técnicas milenares para o equilíbrio corporalricafel89% (9)
- Estágio de Neurologia aborda avaliação sensorialDocumento34 páginasEstágio de Neurologia aborda avaliação sensorialGuylherme de AraujoAinda não há avaliações
- Cartilha Todos Contra A HanseíaneDocumento4 páginasCartilha Todos Contra A HanseíaneBruna Roberta Melges ZanutoAinda não há avaliações
- Dor Pelvica Cronica e EndometrioseDocumento33 páginasDor Pelvica Cronica e EndometrioseAugustoAinda não há avaliações
- Fisioterapia Na Dor LombarDocumento72 páginasFisioterapia Na Dor LombarThales Wallison Ferreira88% (8)
- Roteiro SemiologiaDocumento16 páginasRoteiro SemiologiaMaria Julia Romão da SilvaAinda não há avaliações
- Cuidados de enfermagem na mobilidade e locomoçãoDocumento41 páginasCuidados de enfermagem na mobilidade e locomoçãoFernando MachadoAinda não há avaliações
- HanseníaseDocumento2 páginasHanseníaseLisandra Vasconcelos MacedoAinda não há avaliações
- Acupuntura e Herpes ZosterDocumento19 páginasAcupuntura e Herpes ZosterglinfordeAinda não há avaliações
- WEBAULA03162016EXAMEDERMATONEUROLGICODocumento40 páginasWEBAULA03162016EXAMEDERMATONEUROLGICORafael HonorioAinda não há avaliações
- 28 Tuberculose e Hanseniase Slide-3Documento32 páginas28 Tuberculose e Hanseniase Slide-3MARCELOAinda não há avaliações
- Relato de Caso - LupusDocumento4 páginasRelato de Caso - Lupusgabrieli antoniettiAinda não há avaliações
- Estudo de Caso - Clinica Medica e CirurgicaDocumento12 páginasEstudo de Caso - Clinica Medica e CirurgicaRMPires100% (1)
- DIRETRIZES Brasileish 2Documento16 páginasDIRETRIZES Brasileish 2Letícia ADRAinda não há avaliações
- HanseníaseDocumento13 páginasHanseníaseAdeilson ReisAinda não há avaliações
- HanseníaseDocumento84 páginasHanseníaseFabio LopesAinda não há avaliações
- Dermatologia - 4A MIII A1 - HanseníaseDocumento12 páginasDermatologia - 4A MIII A1 - HanseníaseFELIPE EMANUEL BASNIAK DA SILVA (A)Ainda não há avaliações
- Urologia - MedResumoDocumento154 páginasUrologia - MedResumoGiovanna SaraivaAinda não há avaliações
- Massoterapia Com Introdução A AromaterapiaDocumento56 páginasMassoterapia Com Introdução A AromaterapianverissimosilvaAinda não há avaliações
- Álbum Seriado Pacientes-TécnicosDocumento29 páginasÁlbum Seriado Pacientes-TécnicosAdriana FacinAinda não há avaliações
- Espondilite AnquilosanteDocumento19 páginasEspondilite AnquilosanteIslla MarreirosAinda não há avaliações
- Projeto Hanseníase ACSDocumento10 páginasProjeto Hanseníase ACSCartegiane Nascimento SilvaAinda não há avaliações
- Anestesiologia VeterinariaDocumento29 páginasAnestesiologia VeterinariaMaria MendesAinda não há avaliações
- Resumo 6.1 HanseniaseDocumento14 páginasResumo 6.1 HanseniaseWanderson SouzaAinda não há avaliações
- HanseníaseDocumento7 páginasHanseníaseAllison SantosAinda não há avaliações
- Cadeia epidemiológica de doenças infecciosasDocumento10 páginasCadeia epidemiológica de doenças infecciosasdayanealopesAinda não há avaliações
- Hérnias abdominais em paciente com obesidade e tabagismoDocumento4 páginasHérnias abdominais em paciente com obesidade e tabagismoKayo MachadoAinda não há avaliações
- DDDocumento19 páginasDDrubsonjoseAinda não há avaliações
- GINECOLOGIADocumento4 páginasGINECOLOGIABeatriz MussiAinda não há avaliações
- Erisipela: sintomas, causas e tratamentoDocumento8 páginasErisipela: sintomas, causas e tratamentopaulocesar1991Ainda não há avaliações
- Hanseníase ResumoDocumento4 páginasHanseníase ResumoLuana VieiraAinda não há avaliações
- Fisioterapia em Pacientes Com HanseniaseDocumento7 páginasFisioterapia em Pacientes Com HanseniaseAline CristinaAinda não há avaliações
- Semiologia veterináriaDocumento23 páginasSemiologia veterináriarodsAinda não há avaliações
- O ACS e a HanseníaseDocumento53 páginasO ACS e a HanseníaseSMS Icapui ArquivosAinda não há avaliações
- Tratamento Cirúrgico de Hérnias Discais Tipo I de Hansen - Estudo Retrospetivo Sobre Os Fatores Que Poderão Influenciar o Tempo Até À RecuperaçãoDocumento102 páginasTratamento Cirúrgico de Hérnias Discais Tipo I de Hansen - Estudo Retrospetivo Sobre Os Fatores Que Poderão Influenciar o Tempo Até À RecuperaçãoDemétrio ArraesAinda não há avaliações
- Semiologia: A ciência dos sinais e sintomasDocumento30 páginasSemiologia: A ciência dos sinais e sintomasAnivalcínia Armindo MucaveleAinda não há avaliações
- HanseniaseDocumento19 páginasHanseniaseCRECHE ESCOLA VIVER BEM DE PIRAJÁAinda não há avaliações
- Rifampicina para o que serve e suas interaçõesDocumento3 páginasRifampicina para o que serve e suas interaçõesJoão BarpAinda não há avaliações
- Lepra - Hanseniase - TratamentoDocumento2 páginasLepra - Hanseniase - TratamentoJoão BarpAinda não há avaliações
- Bula - DapsonaDocumento2 páginasBula - DapsonaJoão BarpAinda não há avaliações
- Hanseniase - Como Aliviar Seus Sintomas NaturalmenteDocumento2 páginasHanseniase - Como Aliviar Seus Sintomas NaturalmenteJoão BarpAinda não há avaliações
- O Tratamento Fisioterapêutico Na Cura Da HanseníaseDocumento6 páginasO Tratamento Fisioterapêutico Na Cura Da HanseníaseJoão BarpAinda não há avaliações
- Clofazimina antibacteriano contra hanseníaseDocumento1 páginaClofazimina antibacteriano contra hanseníaseJoão BarpAinda não há avaliações
- Walter Benjamin Experiencia e Pobreza PDFDocumento3 páginasWalter Benjamin Experiencia e Pobreza PDFGabriel MartinhoAinda não há avaliações
- Memória E Esquecimento Das Ditaduras de Segurança Nacional: Os Desaparecidos PolíticosDocumento16 páginasMemória E Esquecimento Das Ditaduras de Segurança Nacional: Os Desaparecidos PolíticosJoão BarpAinda não há avaliações
- A Filosofia Da Adúltera - Luiz Felipe PondéDocumento94 páginasA Filosofia Da Adúltera - Luiz Felipe PondéJoão BarpAinda não há avaliações
- ST Com Redução Da MvaDocumento24 páginasST Com Redução Da MvaJoão BarpAinda não há avaliações
- 4131 188887892 1 PBDocumento9 páginas4131 188887892 1 PBJoão BarpAinda não há avaliações
- Memória E Esquecimento Das Ditaduras de Segurança Nacional: Os Desaparecidos PolíticosDocumento16 páginasMemória E Esquecimento Das Ditaduras de Segurança Nacional: Os Desaparecidos PolíticosJoão BarpAinda não há avaliações
- PDFDocumento225 páginasPDFJoão BarpAinda não há avaliações
- Caderno de Resumos PDFDocumento24 páginasCaderno de Resumos PDFJoão BarpAinda não há avaliações
- Programa HA 2018.2 PDFDocumento6 páginasPrograma HA 2018.2 PDFJoão BarpAinda não há avaliações
- Dou TrinaDocumento95 páginasDou TrinadadaidaisonAinda não há avaliações
- Programa HA 2018.2 PDFDocumento6 páginasPrograma HA 2018.2 PDFJoão BarpAinda não há avaliações
- Uma morfologia das formas da História AntigaDocumento0 páginaUma morfologia das formas da História AntigaNatália MeiraAinda não há avaliações