Escolar Documentos
Profissional Documentos
Cultura Documentos
Roteiro Punção Venosa
Enviado por
heitordeoliveira-Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Roteiro Punção Venosa
Enviado por
heitordeoliveira-Direitos autorais:
Formatos disponíveis
CENTRO UNIVERSITÁRIO DE PATOS DE MINAS
DISCIPLINA: PRÁTICA FUNCIONAIS – MÓDULO I
Profa.: Paula Marynella Lima
Natália Tafuri
Rosiane Gomes
Punção Venosa
Uma das principais finalidades dos resultados dos exames laboratoriais é reduzir as dúvidas que
a história clínica e o exame físico fazem surgir no raciocínio médico. Para que o laboratório clínico possa
atender, adequadamente, a este propósito, é indispensável que todas as fases do atendimento ao
paciente sejam desenvolvidas seguindo os mais elevados princípios de correção técnica, considerando a
existência e a importância de diversas variáveis biológicas que influenciam, significativamente, a
qualidade final do trabalho.
Atualmente, tem se tornado comum a declaração de que a fase pré-analítica é responsável por
cerca de 70% do total de erros ocorridos nos laboratórios clínicos. A fase pré-analítica inclui a indicação
do exame, redação da solicitação, transmissão de eventuais instruções de preparo do paciente, avaliação
do atendimento às condições prévias, procedimentos de coleta, acondicionamento, preservação e
transporte da amostra biológica até o momento em que o exame seja, efetivamente, realizado. Para a
coleta de sangue para a realização de exames laboratoriais, é importante que se conheça, controle e, se
possível, evite algumas variáveis que possam interferir na exatidão dos resultados.
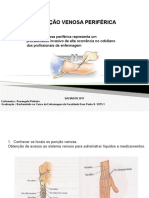
A escolha do local de punção representa uma parte vital do diagnóstico. O local de preferência
para as venopunções é a fossa antecubital, na área anterior do braço em frente e abaixo do cotovelo,
onde está localizado um grande número de veias, relativamente próximas à superfície da pele. As veias
desta localização variam de pessoa para pessoa, entretanto, há dois tipos comuns de regimes de
distribuição venosa: um com formato de H e outro se assemelhando a um M. O padrão H foi assim
denominado devido às veias que o compõem (cefálica, cubital mediana e basílica) distribuírem-se como
se fosse um H, ele representa cerca de 70% dos casos. No padrão M, a distribuição das veias mais
proeminentes (cefálica, cefálica mediana, basílica mediana e basílica) assemelha-se à letra M.
Embora qualquer veia do membro superior que apresente condições para coleta possa ser
puncionada, as veias cubital mediana e cefálica são as mais frequentemente utilizadas. Dentre elas, a
veia cefálica é a mais propensa à formação de hematomas e pode ser dolorosa ao ser puncionada.
Quando as veias desta região não estão disponíveis ou são inacessíveis, a veias do dorso da mão
também podem ser utilizadas para a venopunção. Veias na parte inferior do punho não devem ser
utilizadas porque, assim como elas, os nervos e tendões estão próximos à superfície da pele nessa área.
Locais alternativos, tais como tornozelos ou extremidades inferiores, não devem ser utilizados sem a
permissão do médico, devido ao potencial significativo de complicações médicas, por exemplo: flebites,
tromboses ou necrose tissular. Já no dorso da mão, o arco venoso dorsal é o mais recomendado por ser
mais calibroso, porém a veia dorsal do metacarpo também poderá ser puncionada.
Sociedade Brasileira de Patologia Clínica - Medicina Laboratorial para coleta de sangue venoso.
PROTOCOLO:
Seguir com rigor a metodologia proposta para que não ocorram erros na execução e acidentes com
perfurocortantes.
• Verificar a solicitação do médico e o cadastro do pedido;
• Apresentar-se ao paciente, estabelecendo comunicação e ganhando sua confiança;
• Explicar ao paciente ou ao seu responsável o procedimento ao qual o paciente será submetido;
• Realizar a identificação dos pacientes: Conscientes: confirmar os dados pessoais, comparando-
os com aqueles do pedido. Se o paciente estiver internado, fazer a comparação com o seu
bracelete de internação; inconscientes, muito jovens ou que não falam a língua do flebotomista:
confirmar os dados cadastrais com o acompanhante ou equipe da enfermagem assistencial,
anotando o nome da pessoa que forneceu as informações; semiconscientes, comatosos ou
dormindo: o paciente deve ser despertado antes da coleta de sangue. Em situação de paciente
internado, se não for possível identificá-lo, entrar em contato com o enfermeiro ou médico-
assistente. Em pacientes comatosos, cuidado adicional deve ser tomado para prevenirem
movimentos bruscos ou vibrações, enquanto a agulha estiver sendo introduzida ou quando já
estiver inserida na veia;
• Verificar se as condições de preparo e o jejum do paciente estão adequados;
• Conferir e ordenar todo o material a ser usado no paciente, de acordo com o pedido médico (tubo,
gaze, torniquete etc.). Essa identificação dos tubos deve ser feita na frente do paciente;
• Abrir o lacre da agulha de coleta e da seringa em frente ao paciente;
• Rosquear a agulha no adaptador da seringa;
• Fazer a assepsia das mãos, conforme recomendação do Centers for Disease Control and
Prevention (CDC) no documento sobre “Diretriz para Higiene de Mãos”;
• O flebotomista deve calçar as luvas com cuidado, para que não rasguem. Devem ficar bem
aderidas à pele, para que não perca a sensibilidade no momento da punção;
• Posicionar o braço do paciente, inclinando-o para baixo, a partir da altura do ombro;
• Se o torniquete for usado para seleção preliminar da veia, fazê-lo apenas por um breve momento,
pedindo ao paciente para fechar a mão. Localizar a veia e, em seguida, afrouxar o torniquete.
Esperar 2 minutos para usá-lo novamente;
• Não aplicar, no momento de seleção venosa, o procedimento de “bater na veia com dois dedos”.
Esse tipo de procedimento provoca hemólise capilar e, portanto, altera o resultado de certos
analitos;
• Para antissepsia recomenda-se usar um algodão umedecido com etanol 70%, comercialmente
preparado;
• Limpar o local com um movimento circular do centro para fora;
• Permitir a secagem da área por 30 segundos para prevenir hemólise da amostra e reduzir a
sensação de ardência na venopunção. Não assoprar, não abanar e não colocar nada no local.
Não tocar novamente na região após a antissepsia. Se a venopunção for difícil de ser obtida e a
veia precisar ser palpada novamente para efetuar a coleta, o local escolhido deve ser limpo
novamente;
• Ao garrotear, pedir ao paciente que feche a mão para evidenciar a veia. Posicionar o torniquete
com o laço para cima, a fim de evitar a contaminação da área de punção;
• Não apertar intensamente o torniquete, pois o fluxo arterial não deve ser interrompido. O pulso
deve permanecer palpável;
• Retirar a proteção que recobre a agulha hipodérmica;
• Fazer a punção numa angulação oblíqua de 30°, com o bisel da agulha voltado para cima. Se
necessário, para melhor visualizar a veia, esticar a pele com a outra mão (longe do local onde foi
feita a antissepsia).
• Quando o sangue começar a fluir dentro da seringa, tirar o torniquete o braço do paciente;
• Aspirar devagar o volume necessário, de acordo com a quantidade de sangue requerida na
etiqueta dos tubos a serem utilizados (respeitar, ao máximo, a exigência da proporção
sangue/aditivo). Aspirar o sangue, evitando bolhas e espuma, com agilidade, pois o processo de
coagulação do organismo do paciente já foi ativado no momento da punção;
• Após a coleta do sangue, remover a agulha e fazer a compressão no local da punção, com algodão
ou gaze secos;
• Exercer pressão no local, em geral, de 1 a 2 minutos, evitando-se, assim, a formação de
hematomas e sangramentos. Se o paciente estiver em condições de fazê-lo, orientá-lo
adequadamente para que faça a pressão até que o orifício da punção pare de sangrar;
• Descartar a seringa com agulha imediatamente após sua remoção do braço do paciente, em
recipiente para materiais perfurocortantes;
• Tenha cuidado com a agulha para evitar acidentes perfurocortantes;
• Descartar a agulha imediatamente após sua remoção do braço do paciente, em recipiente
adequado, sem a utilização das mãos (de acordo com a normatização nacional – não desconectar
a agulha – não reencapar);
• Fazer curativo oclusivo no local da punção;
• Orientar o paciente a não dobrar o braço, não carregar peso ou bolsa a tiracolo no mesmo lado
da punção por, no mínimo, 1 hora, e não manter a manga dobrada, pois pode funcionar como
torniquete;
• Certificar-se das condições gerais do paciente perguntando se está em condições de se locomover
sozinho. Em caso afirmativo, entregar o comprovante de retirada do resultado ao paciente para,
em seguida, liberá-lo.
Exercícios
1- Qual o grau ideal de angulação para coleta venosa?
2- Quais os locais de preferência para a venopunção?
3- Quais áreas devem ser evitadas na venopunção?
Você também pode gostar
- Assitência De Enfermagem:No EverandAssitência De Enfermagem:Ainda não há avaliações
- Roteiro EndovenosaDocumento2 páginasRoteiro EndovenosaAna SchmitzAinda não há avaliações
- 07 Coleta e Manipulação de Amostras Biológicas para Exames LaboratoriaisDocumento10 páginas07 Coleta e Manipulação de Amostras Biológicas para Exames LaboratoriaisAsael SilvaAinda não há avaliações
- Modelo de Relatorio Do Estagio Supervisionado para o Setor de Coleta de SangueDocumento6 páginasModelo de Relatorio Do Estagio Supervisionado para o Setor de Coleta de SangueAndressa Gatti0% (1)
- POP - Procedimento de ColetaDocumento7 páginasPOP - Procedimento de Coletajoao renan mota ferreiraAinda não há avaliações
- Curso de ColetaDocumento31 páginasCurso de ColetaAlexandra ChamounAinda não há avaliações
- Coleta de SangueDocumento5 páginasColeta de SangueRafael TorreAinda não há avaliações
- Manual de Colheitas - ANÁLISESDocumento56 páginasManual de Colheitas - ANÁLISESMargarida ReisAinda não há avaliações
- Apresentação Sem Título-1Documento36 páginasApresentação Sem Título-1Lara GuntherAinda não há avaliações
- Hematologia Básica - PráticaDocumento95 páginasHematologia Básica - PráticaViviane Mejias FrançaAinda não há avaliações
- Generalidades Sobre A VenopunçãoDocumento8 páginasGeneralidades Sobre A VenopunçãoThays LopesAinda não há avaliações
- Coleta para Exames LaboratoriaisDocumento42 páginasColeta para Exames LaboratoriaisMaria MarieAinda não há avaliações
- Coleta Sangue VenosoDocumento30 páginasColeta Sangue Venosojadsonaguiar100% (1)
- Roteiro Medicação EV AgulhadoDocumento2 páginasRoteiro Medicação EV AgulhadoAlice FrançaAinda não há avaliações
- POP Ana ClaraDocumento7 páginasPOP Ana ClaraAna clara ArrudaAinda não há avaliações
- Enfermagem 1Documento21 páginasEnfermagem 1nainyjustinomugauaAinda não há avaliações
- Trabalho de Coleta de Amostras - Sangue Venoso Earterial. Exames Pré-NatalDocumento7 páginasTrabalho de Coleta de Amostras - Sangue Venoso Earterial. Exames Pré-NatalKarla Fernanda MattosAinda não há avaliações
- Coleta de Sangue em IdosoDocumento2 páginasColeta de Sangue em IdosoRayanne EvellynAinda não há avaliações
- Tema 1 Boas Practicas de ColheitaDocumento36 páginasTema 1 Boas Practicas de ColheitaViks LtdcompanyAinda não há avaliações
- Aula COLETA SANGUINEADocumento48 páginasAula COLETA SANGUINEASavelli SavelliAinda não há avaliações
- Roteiro COLETA DE SANGUE PDFDocumento2 páginasRoteiro COLETA DE SANGUE PDFPauloCostaAinda não há avaliações
- Apostila BioquímicaDocumento21 páginasApostila BioquímicaAlexsandro JúniorAinda não há avaliações
- Manual Dreno NovoDocumento20 páginasManual Dreno NovoMirianBrancoAinda não há avaliações
- Roteiro AvpDocumento4 páginasRoteiro AvpCamila HarmuchAinda não há avaliações
- Pop Coren 2020Documento68 páginasPop Coren 2020PATRICIA GARCIAAinda não há avaliações
- Exames LaboratoriaisDocumento86 páginasExames LaboratoriaisGustavo DinizAinda não há avaliações
- PIESC 4 ApresentaçãoDocumento26 páginasPIESC 4 Apresentaçãorafal mezzaliraAinda não há avaliações
- Aula 21.1 - PVP - IMDocumento26 páginasAula 21.1 - PVP - IMSavio DiasAinda não há avaliações
- Aula 19 Cateteres VenososDocumento46 páginasAula 19 Cateteres VenososDaniele SilvaAinda não há avaliações
- Coleta de Sangue VenosoDocumento3 páginasColeta de Sangue VenosovivianferreirapAinda não há avaliações
- Treinamento LABDocumento55 páginasTreinamento LABRenata GonçalvesAinda não há avaliações
- Manualsesdf PDFDocumento218 páginasManualsesdf PDFVinicius PadillaAinda não há avaliações
- Curso Básico Coleta UFJFDocumento39 páginasCurso Básico Coleta UFJFRobert LopesAinda não há avaliações
- InjetáveisDocumento16 páginasInjetáveisobjetivoibi carvalho100% (1)
- Roteiro Medicação IMDocumento2 páginasRoteiro Medicação IMAlice FrançaAinda não há avaliações
- Pop 18 Manual de ColetaDocumento3 páginasPop 18 Manual de ColetaMarla SantinAinda não há avaliações
- 4º Aula Introdução de EnfermagemDocumento18 páginas4º Aula Introdução de EnfermagemSarah Bianca FernandesAinda não há avaliações
- Puncion LumbarDocumento4 páginasPuncion LumbarSAYURI ANDREA BATUN �ALCOCERAinda não há avaliações
- Pop 2 - Coleta de Amostras de Sangue para HematologiaDocumento6 páginasPop 2 - Coleta de Amostras de Sangue para HematologiaJardel Rodrigues100% (2)
- Atividade Escrita MagnaDocumento9 páginasAtividade Escrita MagnaAnderson Lopes MaidanaAinda não há avaliações
- Normas e Rotinas Operacionais Dolaboratorio de Ánalises ClínicasDocumento10 páginasNormas e Rotinas Operacionais Dolaboratorio de Ánalises ClínicaslaboratotioAinda não há avaliações
- Pop 1.38 - Punção Venosa PeriféricaDocumento3 páginasPop 1.38 - Punção Venosa PeriféricaPatita Santos100% (2)
- Meios - Diag PA5 Procedimentos Jan12 FINALDocumento8 páginasMeios - Diag PA5 Procedimentos Jan12 FINALEndro Inácio JoaquimAinda não há avaliações
- Trabalho BioquímicaDocumento2 páginasTrabalho Bioquímicagiovana PereiraAinda não há avaliações
- 3 - Protocolo Téc - Operac - para EnfermagemDocumento116 páginas3 - Protocolo Téc - Operac - para Enfermagemjufilho_jufilhoAinda não há avaliações
- Coleta SanguíneaDocumento43 páginasColeta SanguíneaElzane RodriguesAinda não há avaliações
- POP Administração de Med. INTRAMUSCULAR PDFDocumento3 páginasPOP Administração de Med. INTRAMUSCULAR PDFenfermagem chuviscaAinda não há avaliações
- POP Higiene Das MãosDocumento7 páginasPOP Higiene Das MãosRosana RodriguesAinda não há avaliações
- Treinamento Coleta EnfermagemDocumento11 páginasTreinamento Coleta EnfermagemAlison MoraisAinda não há avaliações
- Roteiro - de - Aulas - Pratica - 01 - Coleta - de - Sangue - Venoso - para - Exames - Hematologicos 3Documento3 páginasRoteiro - de - Aulas - Pratica - 01 - Coleta - de - Sangue - Venoso - para - Exames - Hematologicos 3Evellyn RayanneAinda não há avaliações
- Organização Sete de Setembro de Cultura e Ensino - LTDA Centro Universitário Do Rio São Francisco Curso de Bacharelado em EnfermagemDocumento2 páginasOrganização Sete de Setembro de Cultura e Ensino - LTDA Centro Universitário Do Rio São Francisco Curso de Bacharelado em EnfermagemTatiana FerrazAinda não há avaliações
- Questionário de Coleta - EnfermagemDocumento9 páginasQuestionário de Coleta - EnfermagembtrizsgAinda não há avaliações
- Relatorio Aula Laboratorio Punção VenosaDocumento4 páginasRelatorio Aula Laboratorio Punção VenosaAdriano BertozziAinda não há avaliações
- COLETADocumento3 páginasCOLETALucas PinattiAinda não há avaliações
- Pratica 1 - Coleta de Sangue Esfregaco e ColoracaoDocumento3 páginasPratica 1 - Coleta de Sangue Esfregaco e ColoracaoRoberval NascimentoAinda não há avaliações
- 28 Cuidados Com Aspiracao de Secrecoes de Vias AereasDocumento5 páginas28 Cuidados Com Aspiracao de Secrecoes de Vias AereasJean Carlos SalgadoAinda não há avaliações
- Pop 1Documento1 páginaPop 1Li BecaroAinda não há avaliações
- Punção VenosaDocumento4 páginasPunção VenosaAdriana Valadares TalonAinda não há avaliações
- Efeito da lavagem folicular em pacientes com resposta ovariana pobre, submetidas às técnicas de reprodução assistidaNo EverandEfeito da lavagem folicular em pacientes com resposta ovariana pobre, submetidas às técnicas de reprodução assistidaAinda não há avaliações
- Radiologia Do CoraçãoDocumento12 páginasRadiologia Do CoraçãoChiqui ValdezAinda não há avaliações
- Pré Laudos Radiologia TemplateDocumento37 páginasPré Laudos Radiologia TemplatePedro Alexandre Camilo de Oliveira100% (3)
- Sistemar Cardiovascula - CoraçãoDocumento13 páginasSistemar Cardiovascula - CoraçãoSIMONE MAIAAinda não há avaliações
- RESUMO AULA 1 - Scalp Ou JelcoDocumento3 páginasRESUMO AULA 1 - Scalp Ou JelcoNielma Marcelino da SilvaAinda não há avaliações
- Vias de Administração de Fármacos - 3° AulaDocumento16 páginasVias de Administração de Fármacos - 3° Aulabrendha.favrettoAinda não há avaliações
- Resumo de Anatomia - Cauany VeigaDocumento45 páginasResumo de Anatomia - Cauany VeigaLeilane Teixeira PintoAinda não há avaliações
- Suporte Básico de Vida - Estudo DirigidoDocumento5 páginasSuporte Básico de Vida - Estudo DirigidoCamila SKAinda não há avaliações
- Apostila Anatomia CardiovascularDocumento53 páginasApostila Anatomia CardiovascularMaria Luísa SantanaAinda não há avaliações
- Curso Intradermoterapia 2021Documento92 páginasCurso Intradermoterapia 2021Jaqueline100% (8)
- 098 Enfermeiro Materno InfantilDocumento11 páginas098 Enfermeiro Materno InfantilGabriela LimaAinda não há avaliações
- Sistema Cardiovascular e Sistema UrinarioDocumento21 páginasSistema Cardiovascular e Sistema UrinarioZiNAinda não há avaliações
- Concurso de Admissão Ao 6o Ano EF Do CMRJ 2012 / 2013Documento27 páginasConcurso de Admissão Ao 6o Ano EF Do CMRJ 2012 / 2013Osmayr SousaAinda não há avaliações
- CN9 Teste Sistemas Cardiovascular Respiratório 2020Documento7 páginasCN9 Teste Sistemas Cardiovascular Respiratório 2020Merabi Daganidze100% (1)
- Bioquímica Clínica - Aula 1 - Apresentação Da Disciplina e ColetaDocumento22 páginasBioquímica Clínica - Aula 1 - Apresentação Da Disciplina e ColetaValeskaSenaAinda não há avaliações
- 92 Bom Trabalho PDFDocumento7 páginas92 Bom Trabalho PDFAnonymous RDT72epyeAinda não há avaliações
- Não Sou Um Serial KillerDocumento69 páginasNão Sou Um Serial KillerMaria Amelia BAinda não há avaliações
- Contencao Pequenos AnimaisDocumento23 páginasContencao Pequenos AnimaisMariaAinda não há avaliações
- Sistema Circulatório e Exercício FísicoDocumento9 páginasSistema Circulatório e Exercício Físicovivi.giuAinda não há avaliações
- Aula de Anatomia - Sistema CardiovascularDocumento49 páginasAula de Anatomia - Sistema CardiovascularGabriele Miranda100% (2)
- Sistema CardiovascularDocumento4 páginasSistema CardiovascularhericaAinda não há avaliações
- Coração IIDocumento33 páginasCoração IIAthenianaAinda não há avaliações
- CN9 Respostas Fichas ReforcoDocumento12 páginasCN9 Respostas Fichas ReforcotajomilpAinda não há avaliações
- Ferimentos e HemorragiasDocumento22 páginasFerimentos e HemorragiasjtonetiAinda não há avaliações
- Aspectos Fisiológicos Da Atividade Do Comissário de VooDocumento12 páginasAspectos Fisiológicos Da Atividade Do Comissário de Voosamara ximenesAinda não há avaliações
- Administração e Vias de Medicamentos Na Medicina VeterináriaDocumento7 páginasAdministração e Vias de Medicamentos Na Medicina VeterináriaSheila OliveiraAinda não há avaliações
- Fisiologia Da AuscultaDocumento14 páginasFisiologia Da Auscultalucasdovale89Ainda não há avaliações
- Apostila Curso InjetáveisDocumento33 páginasApostila Curso Injetáveisdeca_m50% (4)
- Relatrio de Estgio em Cirurgia Vascular ServioDocumento62 páginasRelatrio de Estgio em Cirurgia Vascular Serviobrumi2010Ainda não há avaliações
- Sistema CardiorrespiratórioDocumento4 páginasSistema CardiorrespiratórioluesmunesaAinda não há avaliações
- Cardiopatias Congênitas Acianóticas (Capítulo de Livro)Documento46 páginasCardiopatias Congênitas Acianóticas (Capítulo de Livro)PauloAinda não há avaliações