Escolar Documentos
Profissional Documentos
Cultura Documentos
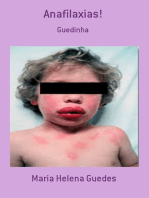
Intervenção de Enfermagem (NIC) - Choque Anafilatico - Luciana
Enviado por
lucianabatista1981360 notas0% acharam este documento útil (0 voto)
10 visualizações4 páginasTítulo original
Intervenção de enfermagem (NIC)- choque anafilatico - Luciana -
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
10 visualizações4 páginasIntervenção de Enfermagem (NIC) - Choque Anafilatico - Luciana
Enviado por
lucianabatista198136Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 4
INTERVENÇÕES DE ENFERMAGEM NO CHOQUE ANAFILÁTICO
Intervenção a precauções no uso de artigos de LÁTEX
Reduzir o risco de uma reação sistêmica ao látex.
Registrar a alergia ou o risco de alergia no prontuário médico do
paciente.
Colocar pulseira de identificação de alergia no paciente.
Colocar avisos indicando alergia ao látex.
Examinar o ambiente e retirar produtos com látex.
Monitorar o ambiente quanto à ausência de látex.
Monitorar o paciente quanto a sinais e sintomas de uma reação
sistêmica.
Relatar as informações ao médico, ao farmacêutico e outros
profissionais de saúde, quando indicado.
Orientar o paciente a usar pulseira de alerta médico.
Orientar o paciente e a família sobre tratamento de emergência
epinefrina, conforme apropriado.
Orientar as visitas sobre o ambiente sem látex balões de borracha.
Intervenções no Controle da anafilaxia
Promover ventilação e perfusão tissular adequadas a indivíduo com reação
alérgica grave.
Identificar e remover a fonte do alérgeno.
Administrar epinefrina subcutânea em dose adequada à idade.
Colocar o indivíduo em posição confortável.
Aplicar torniquete conforme protocolo, imediatamente proximal ao ponto
de entrada do alérgeno local de injeção, local IV, picada de inseto etc
quando possível e conforme apropriado.
Estabelecer e manter uma via aérea desobstruída.
Administrar oxigênio em alto fluxo (10-15 L/min).
Monitorar sinais vitais.
Iniciar infusão IV de solução salina normal, Ringer lactato ou expansor
plasmático, conforme apropriado.
Tranquilizar o indivíduo e os familiares.
Intervenção ao controle de alergias
Identificar, tratar e prevenir reações alérgicas a alimentos, medicamentos,
picadas de insetos, material de contraste, sangue e outras substâncias.
Documentar todas as alergias no prontuário clínico, conforme o
protocolo.
Colocar pulseira identificadora de alergia no paciente, conforme
apropriado.
Monitorar o paciente quanto a reações alérgicas a novos medicamentos,
fórmulas, alimentos, látex e/ou tintura de testes.
Monitorar o paciente após exposições a agentes reconhecidamente
causadores de reações alérgicas, na busca de sinais de rubor
generalizado, angiodema, urticária, tosse paroxísmica, ansiedade grave,
dispneia, espirros, ortopneia, vômito, cianose ou choque.
Manter o paciente sob observação por 30 minutos após administração
de um agente reconhecidamente capaz de induzir uma reação alérgica.
Encorajar o paciente a usar uma etiqueta de alerta para alergias,
conforme apropriado.
Monitorar recorrência de anafilaxia em 24 horas.
Oferecer medidas de suporte de vida durante choque anafilático ou
reações graves.
Oferecer medicação para reduzir ou minimizar uma reação alérgica.
Auxiliar com teste para alergia, conforme apropriado.
Administrar injeções para alergia, conforme a necessidade.
Intervenção de controle do choque.
Facilitar a oferta de oxigênio e nutrientes a tecidos sistêmicos, com excreção
de produtos de degradação celulares, em paciente com perfusão tissular
alterada com gravidade.
Monitorar os sinais vitais, a pressão sanguínea ortostática, o estado
mental e a eliminação urinária.
Posicionar o paciente para uma perfusão excelente.
Instituir e manter a desobstrução de vias aéreas conforme apropriado.
Monitorar a oximetria de pulsos conforme apropriado.
Administrar oxigênio e/ou ventilação mecânica conforme apropriado.
Monitorar ECG conforme apropriado.
Usar monitoramento por linha arterial para melhorar a precisão dos
dados da pressão sanguínea, conforme apropriado.
Retirar gases do sangue arterial e monitorar a oxigenação tissular.
Intervenção de prevenção do choque.
Detectar e tratar o paciente com risco de choque iminente.
Monitorar respostas iniciais de compensação a choque pressão
sanguínea normal, pressão de pulsos estreitada, hipotensão ortostática
leve (15 a 20 mmHg), refil capilar levemente atrasado, pele pálida/fria,
ou pele avermelhada, leve taquipneia, náusea e vômito, sede
aumentada ou fraqueza.
Monitorar o aparecimento de sinais iniciais de síndrome da resposta
inflamatória sistêmica aumento da temperatura, taquicardia, taquipneia,
hipocarbia, leucocitose ou leucopenia.
Monitorar o aparecimento dos primeiros sinais de reações alérgicas
rinite, espirros, estridor, dispneia, comichão, urticária e vergões,
angioedema cutâneo, distúrbios GI, dor abdominal, diarreia, ansiedade e
inquietação.
Monitorar o aparecimento dos primeiros sinais de comprometimento
cardíaco declínio do DC e da eliminação urinária, RVS e PACP
aumentadas, crepitações pulmonares, sons cardíacos B3 e B4 e
taquicardia.
Monitorar o estado circulatório pressão sanguínea, cor da pele,
temperatura da pele, sons cardíacos, frequência e ritmo cardíacos,
presença e qualidade de pulsos periféricos e refil capilar.
Monitorar o aparecimento de sinais de oxigenação tissular inadequada,
ansiedade, mudanças no estado mental, agitação, oligúria e periferias
frias e manchadas.
Monitorar a oximetria das pulsações.
Monitorar temperatura e estado respiratório.
Monitorar o ECG.
Instituir e manter via aérea desobstruída, conforme prescrição médica.
Administrar oxigênio e/ou ventilação mecânica conforme prescrição
médica.
Administrar agentes e/ou broncodilatadores conforme prescrição
médica.
Administrar epinefrina IV, intraóssea ou endotraqueal, conforme
apropriado conforme prescrição médica.
Ensinar o paciente a evitar alergênicos conhecidos e a usar um kit de
anafilaxia, conforme prescrição médica.
REFERÊNCIAS
file:///C:/Users/lucia/Downloads/NIC%20-%20INTERVEN%C3%87%C3%95ES
%20DE%20ENFERMAGEM.pdf
Você também pode gostar
- Assistencia Da Enfermagem Na Hipertensao Gestacional e Pre EclampsiaDocumento2 páginasAssistencia Da Enfermagem Na Hipertensao Gestacional e Pre EclampsiaRafaela BritoAinda não há avaliações
- AtividadeDocumento8 páginasAtividadeMarlon AraujoAinda não há avaliações
- UntitledDocumento16 páginasUntitledIghorAinda não há avaliações
- Seminário Doenças ExógenasDocumento23 páginasSeminário Doenças ExógenasLala LpmAinda não há avaliações
- Choque AnafiláticoDocumento4 páginasChoque AnafiláticoClaudinei de CamargoAinda não há avaliações
- Choque Séptico 1Documento44 páginasChoque Séptico 1Thayanne SobralAinda não há avaliações
- EvoluçõesDocumento4 páginasEvoluçõesRodrigo Luciano De Almeida AssisAinda não há avaliações
- Assistência de Enfermagem Ao Cliente Com Problemas RespiratóriosDocumento69 páginasAssistência de Enfermagem Ao Cliente Com Problemas RespiratóriosLeila VeigaAinda não há avaliações
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- AnafilaxiaDocumento8 páginasAnafilaxiaLygia DrumondAinda não há avaliações
- Choque Anafilático (Final)Documento17 páginasChoque Anafilático (Final)Joicy CorreaAinda não há avaliações
- Poi CardiopatiaDocumento7 páginasPoi CardiopatiaMonica RodriguesAinda não há avaliações
- POP - Reações TransfusionaisDocumento25 páginasPOP - Reações TransfusionaisEvanilson de Lima100% (1)
- Abordagem Ao Doente em AnafilaxiaDocumento46 páginasAbordagem Ao Doente em AnafilaxiaRui Fonte100% (1)
- ANAFILAXIADocumento7 páginasANAFILAXIAMarcosmarf27Ainda não há avaliações
- Questões Terapia MedicamentosaDocumento5 páginasQuestões Terapia Medicamentosalukasalpha2020100% (1)
- Aula de Cuidado de Enfermagem No Pos Opera To RioDocumento32 páginasAula de Cuidado de Enfermagem No Pos Opera To RioRodrigo VargasAinda não há avaliações
- 5 Aspiracao de Vias AereasDocumento37 páginas5 Aspiracao de Vias AereasDeysiane Macêdo100% (1)
- Anafilaxia Pediatrica Bb0a769c0fDocumento2 páginasAnafilaxia Pediatrica Bb0a769c0fmarcosAinda não há avaliações
- VM - Aula 09.05Documento47 páginasVM - Aula 09.05Ana KarenAinda não há avaliações
- Emergências Médicas em Odontologia E Suporte Básico de Vida: Itabuna, 2021Documento53 páginasEmergências Médicas em Odontologia E Suporte Básico de Vida: Itabuna, 2021Hanna Marinho100% (1)
- AlergiaDocumento6 páginasAlergiasorayacv aveiroAinda não há avaliações
- Choque Anafilático Doença Do SoroDocumento3 páginasChoque Anafilático Doença Do SorothiagosartoriAinda não há avaliações
- Prova Residencia UTIDocumento3 páginasProva Residencia UTIIgor RibeiroAinda não há avaliações
- Urgências e Emergencias Clínicas 2007.2Documento41 páginasUrgências e Emergencias Clínicas 2007.2gpayaAinda não há avaliações
- Tipos de Anestesias PDFDocumento16 páginasTipos de Anestesias PDFlucianoborba350% (2)
- Suporte Ventilatório e Gasometria ArterialDocumento5 páginasSuporte Ventilatório e Gasometria ArterialAna KarenAinda não há avaliações
- Choque Séptico, Neurogênico e HemorrágicoDocumento26 páginasChoque Séptico, Neurogênico e Hemorrágicopurple_icy_rose82% (22)
- Aula Assistencia de Enfermagem em HemotransfusaoDocumento26 páginasAula Assistencia de Enfermagem em HemotransfusaoMaic AssisAinda não há avaliações
- Caso Clinico EnfermagemDocumento3 páginasCaso Clinico EnfermagemSonietzsche SilvaAinda não há avaliações
- Estudo de Caso Hipertensão ArterialDocumento11 páginasEstudo de Caso Hipertensão Arterialsolange holanda HolandaAinda não há avaliações
- Anafilaxia Peri-OperatóriaDocumento6 páginasAnafilaxia Peri-OperatóriaLuis FernandoAinda não há avaliações
- (Hantavirose) Protocolo de Procedimentos Médicos - Secretaria Da SaúdeDocumento3 páginas(Hantavirose) Protocolo de Procedimentos Médicos - Secretaria Da SaúdeCamila LuizAinda não há avaliações
- Fluxograma de Diagnóstico e Tratamento Da HantaviroseDocumento3 páginasFluxograma de Diagnóstico e Tratamento Da Hantavirosedr-manuelAinda não há avaliações
- Caso Clínico Pacto Pela Vida - IntubaçãoDocumento5 páginasCaso Clínico Pacto Pela Vida - IntubaçãoLuana NascimentoAinda não há avaliações
- QUESTÕES RESPONDIDAS FinalizadasDocumento15 páginasQUESTÕES RESPONDIDAS Finalizadasjonas douradoAinda não há avaliações
- Aula 2 - Equipamentos Uti-Convertido 22Documento41 páginasAula 2 - Equipamentos Uti-Convertido 22Rubia MaçalaiAinda não há avaliações
- Cuidados de Enfermagem Nas Alterações Cardiorespiratórias 333Documento15 páginasCuidados de Enfermagem Nas Alterações Cardiorespiratórias 333Juma MomadeAinda não há avaliações
- SEPSEDocumento6 páginasSEPSEKetoly Pascoal ColatiAinda não há avaliações
- Aula 2Documento46 páginasAula 2Grazy Valim100% (1)
- Enfermagem em Clínica MédicaDocumento23 páginasEnfermagem em Clínica Médicamaira100% (3)
- Anafilaxia Tratamento PDFDocumento17 páginasAnafilaxia Tratamento PDFClóvis Luís KonopkaAinda não há avaliações
- Anafilaxia - Tratamento de Emergência - UpToDateDocumento63 páginasAnafilaxia - Tratamento de Emergência - UpToDateFelipe DiasAinda não há avaliações
- Alergia GuiaPratico Anafilaxia FinalDocumento8 páginasAlergia GuiaPratico Anafilaxia FinalCarla MesquitaAinda não há avaliações
- Choque AnafilácticoDocumento3 páginasChoque AnafilácticoJoana1987Ainda não há avaliações
- AnafilaxiaDocumento8 páginasAnafilaxiagisele riosAinda não há avaliações
- Anafilaxia - ResumoDocumento9 páginasAnafilaxia - ResumonassinkehdiAinda não há avaliações
- Abordagem Inicial Do Paciente GraveDocumento8 páginasAbordagem Inicial Do Paciente GraveMarcella CarvalhoAinda não há avaliações
- Reações TransfusionaisDocumento2 páginasReações TransfusionaisHeraldo MaiaAinda não há avaliações
- Choques Anafilaticos Com ImagenmDocumento12 páginasChoques Anafilaticos Com ImagenmmultimidiaartesvisuaisAinda não há avaliações
- Cuidados de Enfermagem MeningiteDocumento4 páginasCuidados de Enfermagem MeningiteCharles Soares100% (2)
- Bula Medicamento FentanilDocumento4 páginasBula Medicamento FentanilJoselito SilvaAinda não há avaliações
- Bula PacienteDocumento11 páginasBula PacienteRalph Abou HalaAinda não há avaliações
- Abordagem Inicial Do Paciente Grave No PSMDocumento9 páginasAbordagem Inicial Do Paciente Grave No PSMcason100% (1)
- Atividade DE FixaçãoDocumento14 páginasAtividade DE FixaçãoEUDILANAY FERREIRAAinda não há avaliações
- Problema Viii - Módulo IIIDocumento6 páginasProblema Viii - Módulo IIIHASFTAGAinda não há avaliações
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- Johrei Pontos VitaisDocumento41 páginasJohrei Pontos VitaisHenri Daniel Lalli100% (10)
- Diagnose de Antracnose em Feijoeiro: Thiago Cesar KuhnDocumento13 páginasDiagnose de Antracnose em Feijoeiro: Thiago Cesar KuhnTHIAGO CESAR KUHNAinda não há avaliações
- 3o Teste Intermedio ASADocumento10 páginas3o Teste Intermedio ASAlol lolAinda não há avaliações
- Aumente A Sua Massa Muscular e o Seu TamanhoDocumento12 páginasAumente A Sua Massa Muscular e o Seu TamanhoMarcus NeivaAinda não há avaliações
- Anexo 4 - Atendimento PediátricoDocumento2 páginasAnexo 4 - Atendimento PediátricoJohnny meloAinda não há avaliações
- O Estudo Da Anatomia Humana e Suas Ligações Com Os ChakrasDocumento32 páginasO Estudo Da Anatomia Humana e Suas Ligações Com Os ChakrasrenatosousAinda não há avaliações
- Ficha de Protozoários 1111Documento7 páginasFicha de Protozoários 1111Efraim Nobre SoaresAinda não há avaliações
- Contenção Periodontal - AulaDocumento20 páginasContenção Periodontal - AulaAndreD-linkAinda não há avaliações
- Tecnologia Do Leite 2Documento58 páginasTecnologia Do Leite 2Cid BiavattiAinda não há avaliações
- Chas para Queimar GorduraDocumento17 páginasChas para Queimar GorduraAntonio Roque Cardoso100% (1)
- Dependência de Alcool e Outras DrogasDocumento10 páginasDependência de Alcool e Outras DrogasCamiloAinda não há avaliações
- Primeiros Socorros em Idosos PDFDocumento22 páginasPrimeiros Socorros em Idosos PDFMónica AlmeidaAinda não há avaliações
- Saúde e Segurança No Trabalho - Unidades de Alimentação e NutriçãoDocumento23 páginasSaúde e Segurança No Trabalho - Unidades de Alimentação e NutriçãoGelci Ribeiro75% (4)
- Chamado de Cthulhu - Rigor Mortis - Biblioteca Élfica PDFDocumento30 páginasChamado de Cthulhu - Rigor Mortis - Biblioteca Élfica PDFYago Oliveira100% (3)
- Alterações Fúngicas - @sinteseodontoDocumento3 páginasAlterações Fúngicas - @sinteseodontoLetícia Vilhena100% (1)
- Alinhamento Dos ChakrasDocumento7 páginasAlinhamento Dos ChakrasAdemir Lima Junior100% (1)
- Unidade 10 Fundamentação Teórica - Dor ArticularDocumento3 páginasUnidade 10 Fundamentação Teórica - Dor ArticularFidel Alcolea BittencourtAinda não há avaliações
- Procedimentos Estéticos Toxina Botulínica Preenchimento Laserterapia AblativaDocumento59 páginasProcedimentos Estéticos Toxina Botulínica Preenchimento Laserterapia AblativaJéssica CerqueiraAinda não há avaliações
- 1 - Anatomia e Fisiologia Dos SistemasDocumento77 páginas1 - Anatomia e Fisiologia Dos SistemasRailson Almerino Dos SantosAinda não há avaliações
- Manual Diu 08 2018 PDFDocumento72 páginasManual Diu 08 2018 PDFIvana FreitasAinda não há avaliações
- ACLF - Protocolo UnicampDocumento1 páginaACLF - Protocolo UnicampRubia Moresi Vianna De OliveiraAinda não há avaliações
- 132-Texto Do Artigo-253-1-10-20210310Documento8 páginas132-Texto Do Artigo-253-1-10-20210310Vanessa PortoAinda não há avaliações
- Coleção SENAR 236 Bovino Primeiros SocorrosDocumento74 páginasColeção SENAR 236 Bovino Primeiros SocorrosAdimar Cardoso JúniorAinda não há avaliações
- ORADsDocumento24 páginasORADsbrumi2010Ainda não há avaliações
- LESÕES BENIGNAS DA MAMA InternatoDocumento31 páginasLESÕES BENIGNAS DA MAMA InternatoFábio Brito BragaAinda não há avaliações
- POP Teste Do PezinhoDocumento9 páginasPOP Teste Do PezinhoNatalie AD TurbosAinda não há avaliações
- Dicionário Etimológico BiologiaDocumento2 páginasDicionário Etimológico BiologiaLucas VerasAinda não há avaliações
- Prótese Parcial FixaDocumento19 páginasPrótese Parcial FixaLanerBotrelAinda não há avaliações
- Dieta de South BeachDocumento2 páginasDieta de South BeachAlexsandro AndradeAinda não há avaliações
- 200 Questões Fisiologia HumanaDocumento37 páginas200 Questões Fisiologia HumanaTeólogo RodrigoAinda não há avaliações