Escolar Documentos
Profissional Documentos
Cultura Documentos
Anamnese Cardiológica
Enviado por
Isabelle Lopes GontijoDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Anamnese Cardiológica
Enviado por
Isabelle Lopes GontijoDireitos autorais:
Formatos disponíveis
http://members.tripod.
com/medlife_ua
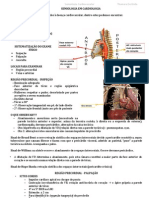
ANAMNESE CARDIOLÓGICA
Em cardiologia, podemos nos equivocarmos em relação à gravidade do quadro clínico
apresentado pelo paciente num Pronto Socorro. Assim, o cardiopata grave, geralmente se comporta
sem alardear seu sofrimento ao contrário do histérico ou do hipocondríaco que pode criar um quadro
alarmista para chamar a atenção.
Os pacientes cardíacos podem ser pobres de sintomas. Por outro lado, os mesmos
sintomas resultantes das enfermidades cardíacas, podem também, originar-se a partir de outros
órgãos ou sistemas enfermos do organismo. Os sintomas a seguir, devem fazer sempre suspeitar
ao clínico, a possibilidade de que seja de origem cardíaca:
Dispnéia
A dispnéia é um sintoma em que se integram conjuntamente uma sensação de
dificuldade em respirar e uma sensação de falta de ar. Dado que a dispnéia é uma manifestação
subjetiva, sua intensidade é muito variável segundo a sensibilidade individual de cada paciente; daí
que, em circunstâncias semelhantes, um paciente se mostrará completamente incapacitado,
enquanto que outro atenderá às suas ocupações habituais com relativa normalidade.
A dispnéia de origem cardíaca pode apresentar-se sobre diversas formas, as quais
ainda que obedeçam a condições fisiopatológicas algo diferentes, dependem quase todas de uma
estase sangüínea ao nível do pulmão e podem ser um sintoma chave de Insuficiência Cardíaca
Esquerda. Parece que a sensação dispnéica dos pacientes cardíacos se deve fundamentalmente ao
aumento do trabalho da musculatura respiratória, necessário para vencer a rigidez do parênquima
pulmonar congesto de sangue.
Os livros costumam fazer a comparação entre amassar uma esponja seca (que
seria o pulmão normal) e uma esponja molhada (pulmão congesto). Encontraremos pela lógica,
maior dificuldade em comprimir a esponja molhada.
• TIPOS DE DISPNÉIA
I. DISPNÉIA DE ESFORÇO - Costuma ser a manifestação mais precoce e freqüente
de Insuficiência Cardíaca Esquerda. É necessário averiguar em cada enfermo o
grau de atividade física necessária para aparecer a dispnéia, isto é, se produz, por
exemplo, ao subir uns poucos degraus ou ao caminhar alguns metros subindo
ladeiras, teremos a chamada dispnéia aos grandes esforços. Se a falta de ar surgir
ao caminhar por uma rua plana, será a dispnéia aos médios esforços. Finalmente,
se ao vestir-se, ou ao tomar banho ela surgir, teremos a dispnéia aos pequenos
esforços. A cardiopatia será tanto mais grave, quanto mais fácil for a apresentação
da dispnéia, ou seja, a cardiopatia que ocasiona dispnéia aos pequenos esforços é
mais grave que a que ocasiona dispnéia aos grandes esforços.
II. DISPNÉIA DE DECÚBITO - É um tipo de dispnéia que denota um grau avançado
de Insuficiência Cardíaca Esquerda. Leva o paciente a adotar a atitude Ortopneica.
Se caracteriza por aparecer nos decúbitos, fazendo com que o paciente permaneça
sentado à beira do leito, com as pernas dependuradas (a posição clássica),
abraçado ao travesseiro e encurvado sobre o mesmo. A razão do paciente adotar
esta atitude, é devida à diminuição do retorno venoso de sangue ao coração, em
decorrência da ação da força da gravidade sobre as pernas dependuradas (sangria
branca).
III. DISPNÉIAS AGUDAS DE ORIGEM CARDÍACA - Surgem desencadeadas por uma
insuficiência aguda do coração esquerdo. Temos 3 (três) variedades:
1. Dispnéia paroxística noturna - Apresenta-se em casos de insuficiência
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
1
http://members.tripod.com/medlife_ua
cardíaca esquerda, geralmente crônica, e acontece como o seu nome indica,
geralmente durante a noite. Uma ou duas horas após deitar-se, o paciente
desperta subitamente com uma sensação de afogamento que o obriga a
sentar-se ou a ir para uma janela em busca de ar; em algumas ocasiões o
acesso se acompanha de tosse e respiração sibilante, devido à congestão
sangüínea que provoca um edema da mucosa brônquica e por conseguinte
uma diminuição da luz do brônquio.
2. Asma Cardíaca - Nas patologias cardíacas em que há aumento gradativo da
pressão capilar pulmonar, ocorre espessamento da parede capilar com
congestionamento sangüíneo pulmonar, sem que haja extravasamento de
plasma para a luz alveolar. Temos então dispnéia acompanhada de sibilos
(pelo edema da mucosa brônquica), com tosse produtiva eliminando escarros
hemópticos. Por lembrar a asma brônquica, recebeu o nome de asma
cardíaca.
3. Edema Agudo de Pulmão - Nas cardiopatias com aumento súbito da
pressão capilar pulmonar, não há tempo para o espessamento da parede
capilar. Sendo assim, a pressão hidrostática local, ultrapassa a oncótica,
fazendo com que o plasma inunde a luz alveolar, desencadeando um quadro
grave que se denomina Edema Agudo de Pulmão. O paciente tem a
sensação de afogamento, apresentando dispnéia intensa, sudorese
abundante e tosse produtiva com eliminação de uma espuma que pode variar
do róseo ao vermelho vivo.
➤ RESPIRAÇÃO PERIÓDICA - Foi descrita pela primeira vez por Cheyne em 1818.
Posteriormente, Stokes, em 1854 relacionou o fenômeno com uma grave
enfermidade cardíaca. Tal respiração, denota sofrimento do centro respiratório
localizado no cérebro. É chamada de respiração de Cheyne-Stokes e caracteriza-se
por períodos de apnéia, intercalados por movimentos respiratórios crescentes. Na
apnéia o paciente está inconsciente, entrando em agitação nas fases respiratórias.
Para concluir, existem casos de dispnéia que não dependem da Insuficiência Cardíaca
Esquerda, e sim, da pletora pulmonar e da isquemia dos músculos respiratórios. É o que ocorre em
algumas cardiopatias congênitas, como nos curtos-circuitos (Comunicação Inter-auricular ou
Interventricular e Persistência do Canal Arterial) e nos casos de Insuficiência Cardíaca Direita, em
que há grande ascite e hidrotórax.
Dor Precordial
Entende-se por dor precordial, a dor localizada na parede torácica anterior ao coração.
Temos de avaliar as seguintes características: a) sua localização e irradiação; b) sua
qualidade; c) a duração e d) fatores ou circunstâncias que a provocam ou a agravam e
aqueles que a aliviam. As doenças cardiovasculares que podem manifestar-se por dores
torácicas são principalmente quatro:
1. Cardiopatias Isquêmicas - Nas cardiopatias isquêmicas a localização, irradiação e a
qualidade são iguais, já que o processo desencadeante é o mesmo. O que varia é a duração
e as circunstâncias que a agravam. Assim, a dor é do tipo constritivo, localizada na região
precordial e irradiando-se para os membros superiores ou preferencialmente o esquerdo, pela
face cubital, ou então, para a região cervical até o ângulo da mandíbula. Há variantes que se
localizam na região epigástrica ou na região dorsal, para os casos de isquemia
respectivamente, da parede diafragmática e da parede dorsal do coração.
As cardiopatias isquêmicas subdividem-se:
I. Angina Pectoris - É o termo clínico usado para descrever a dor torácica resultante de uma
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
2
http://members.tripod.com/medlife_ua
deficiência relativa de Oxigênio no músculo cardíaco. A angina ocorre quando a demanda de
Oxigênio excede o suprimento de Oxigênio. A maioria dos indivíduos com angina pectoris
apresentam doença aterosclerótica subjacente da artéria coronária, mas a angina também
pode se desenvolver em alguns pacientes com hipertrofia ventricular, obstrução do trato de
saída do ventrículo esquerdo, regurgitação ou estenose grave da válvula aórtica,
cardiomiopatia ou ventrículos dilatados nos quais não há estenose da artéria coronária. A
explicação para o desenvolvimento da angina nestas circunstâncias é que, em certas
condições, apesar das coronárias estarem normais, não conseguem suprir adequadamente
de Oxigênio o músculo cardíaco hipertrofiado, dilatado ou insuficiente. Em algumas
circunstâncias, uma reserva vasodilatadora coronariana limitada também explicaria a angina
pectoris, principalmente em alguns pacientes com obstrução do trato de saída ventricular
esquerdo (estenose aórtica e estenose subaórtica hipertrófica idiopática) e/ou hipertrofia
ventricular. Os indivíduos normais não desenvolvem angina, provavelmente porque o coração
é protegido de um desequilíbrio importante no fornecimento de Oxigênio por outros fatores
que limitam a atividade física, como a dispnéia e a fadiga.
A alteração histopatológica predisponente nas artérias coronárias responsável
habitualmente pela angina é a aterosclerose. O estreitamento significativo da luz das artérias
coronárias resulta em uma diminuição da capacidade de fornecer Oxigênio a áreas supridas
pelos vasos envolvidos. Conseqüentemente, em condições de exercício, exposição ao frio ou
estresse emocional, ou após uma refeição, pode surgir angina. Isto é compreendido mais
facilmente lembrando-se que os determinantes primários da demanda de Oxigênio no coração
são a freqüência cardíaca, o estado contrátil e a tensão da parede. A ênfase sobre a
demanda relativa de Oxigênio torna mais fácil compreender por que alguns indivíduos com
cardiopatia valvular e hipertrofia ventricular associada desenvolvem angina mesmo na
ausência de doença da artéria coronária. O desenvolvimento da pressão sistólica é
relativamente "dispendioso" em termos de utilização do Oxigênio, e, juntamente com
hipertrofia ventricular e o aumento da tensão da parede, é um fator importante no
desenvolvimento da angina em pacientes com estenose aórtica e sem estenoses da artéria
coronária. Porém, uma reserva vasodilatadora coronariana limitada também é um fator. O
desenvolvimento da angina em indivíduos com hipertensão pulmonar significativa seria a
conseqüência do aumento da pressão ventricular direita e da hipertrofia do ventrículo direito.
A angina pectoris também pode desenvolver-se em indivíduos com grave sobrecarga de
volume do ventrículo, incluindo aqueles com regurgitação aórtica ou mitral. O "trabalho de
volume" resulta em um menor aumento na demanda de Oxigênio que o "trabalho de pressão"
até que ocorra dilatação cardíaca importante. Neste ponto, o aumento da demanda de
Oxigênio, pode não ser atingido devido à redução da pressão de perfusão coronária
diastólica. A angina pectoris em pacientes com regurgitação aórtica freqüentemente é um
sinal prognóstico sombrio.
A angina também pode ocorrer devido a influências extracardíacas. Em particular, a
anemia grave ou a exposição ao monóxido de carbono limita a capacidade do sangue de
carrear ou liberar Oxigênio e pode resultar em angina em condições que o indivíduo de outra
forma toleraria bem. Os aumentos da pressão arterial sistêmica e conseqüente dilatação do
coração podem resultar em angina pectoris. Os aumentos da freqüência cardíaca ou do
estado contrátil, como ocorre no hipertireoidismo, no feocromocitoma ou na administração
exógena ou liberação endógena de catecolaminas, também podem resultar em angina
pectoris.
As diminuições primárias no fluxo sangüíneo coronariano e no aporte de Oxigênio ao
miocárdio, como as que ocorrem na aterosclerose progressiva, na trombose parcial da artéria
coronária ou na agregação plaquetária transitória, também podem levar à angina pectoris. De
forma semelhante, os aumentos do tônus da artéria coronária associados à agregação
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
3
http://members.tripod.com/medlife_ua
plaquetária e à liberação de mediadores humorais, como o tromboxano ou a serotonina ou
ambos, podem interagir com o estreitamento intrínseco do diâmetro da luz coronariana para
diminuir o fluxo coronário e o fornecimento de Oxigênio e resultar em angina. Nas diminuições
primárias do fluxo sangüíneo coronariano, não há necessariamente associação entre os
sintomas e o exercício físico, e a maioria dos episódios de angina ocorrem em repouso.
Esses pacientes geralmente apresentam pequena alteração na freqüência cardíaca ou da
pressão arterial antes do aparecimento da dor, ou a dor ocorre primeiro e somente depois é
seguida por um aumento da pressão arterial ou da freqüência cardíaca. A monitorização
eletrocardiográfica contínua pode registrar alteração transitória do segmento ST quando da
instalação da dor, seja elevação do segmento ST indicando isquemia transmural ou
depressão de ST quando ocorre isquemia subendocárdica. Alternativamente, pode haver
alterações do segmento ST na ausência de dor torácica, enfatizando a presença da isquemia
silenciosa em alguns pacientes com diminuições primárias no fornecimento de Oxigênio ao
miocárdio e angina em repouso.
DIAGNÓSTICO CLÍNICO - A angina é tipicamente descrita como um desconforto
precordial esquerdo ou subesternal que é percebido como um "aperto" ou "peso" ("como um
peso sobre o meu peito") ou como "uma pressão". Às vezes a dor irradia-se para o pescoço;
mas, com freqüência, irradia-se para o braço esquerdo "descendo" pela face cubital. É
tipicamente produzida pelo esforço, exercício, emoção ou exposição ao frio, ou ocorre após
uma grande refeição; é aliviada pelo repouso ou pela nitroglicerina. Alguns pacientes referem
mais "uma ferida", "um pequeno desconforto" ou uma "dor aguda". Outros queixam-se de dor
incluindo a mandíbula, os dentes, o antebraço ou o dorso. Alguns descrevem como iniciando-
se na região epigástrica e irradiando-se para o tórax. Finalmente, alguns pacientes
apresentam angina silenciosa. Dez a 20% dos pacientes com Diabetes Mellitus associado à
doença da artéria coronária apresentam angina silenciosa, e 10 a 20% dos infartos agudos do
miocárdio são silenciosos (indolores).
CLASSIFICAÇÃO CLÍNICA DAS SÍNDROMES ANGINOSAS
♦ ANGINA PECTORIS ESTÁVEL - Os portadores de angina estável sabem em que condição a
sua angina pode ser desencadeada. Dependendo de cada caso, se fizerem esforço físico, se
tiverem um aborrecimento, uma grande mudança na temperatura ambiente ou se fizerem
uma refeição copiosa, saberão que podem ter angina. Esta seria a forma mais "benigna" da
angina. Com freqüência ela é aliviada com a eliminação da causa ou com vasodilatador
coronariano.
♦ ANGINA PECTORIS INSTÁVEL - Nesta fase, a angina surge de uma maneira imprevisível
pelo paciente. Amiúde apresentam dor em repouso, e a dor pode durar períodos maiores de
tempo e ser de alívio mais difícil. Muitas vezes temos que entrar com Meperidina e derivados,
pois o vasodilatador coronariano já não é suficiente. Ela é conhecida também por Síndrome
Intermediária, em que o nome indicaria uma fase intermediária entre a angina e o infarto.
Deve ser considerada uma emergência clínica, já que é grande o índice de morte súbita.
♦ ANGINA PECTORIS VARIANTE (ANGINA DE PRINZMETAL) - É definida como dor torácica
em repouso associada a desvio do segmento ST (comumente elevação do segmento ST,
mas também pode ocorrer depressão do segmento ST dependendo do tamanho do vaso
coronariano no qual ocorre o espasmo) sem aumento anterior da freqüência cardíaca ou da
pressão arterial. O mecanismo da angina variante é o espasmo da artéria coronária, que à
arteriografia coronária freqüentemente envolve vasos grandes e médios com distribuição
transmural do fluxo sangüíneo miocárdico.
Dez a 20% dos pacientes com angina de Prinzmetal apresentam as artérias coronárias
angiograficamente normais; isto enfatiza ainda mais o papel do espasmo na fisiopatologia da
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
4
http://members.tripod.com/medlife_ua
angina variante.
EXAMES DIAGNÓSTICOS - O primeiro exame a ser realizado é o ECG de repouso. Ele
dá cerca de 70% do acerto diagnóstico. Se nele já encontrarmos alterações no segmento ST
ou onda T, o paciente será encaminhado diretamente para a cineangiocoronariografia; caso
contrário, se o ECG for normal, submeteremos o paciente à prova de esforço ou teste
ergométrico. Este exame é feito com o paciente colocado monitorizado em uma esteira
rolante ou numa bicicleta ergométrica, em que iremos submetê-lo a esforços físicos
gradativos até atingir o nível submáximo (195 - a idade), quando o consumo de Oxigênio
coronariano chega a quase 100%. Se houver queixa de dor ou alterações
eletrocardiográficas, o teste será dado como positivo e o paciente será encaminhado então
para a cineangiocoronariografia. Há também o teste de esforço com Tálio 201, em que, além
do teste ergométrico há uma cintilografia do miocárdio com Tálio 201 em imagem
tomográfica.
Finalmente, temos a arteriografia coronariana que é o exame diagnóstico mais confiável
existente atualmente para detectar aterosclerose coronária anatomicamente importante e para
estimar a extensão desta doença, fornecendo subsídios ao clínico, a fim de definir a conduta
terapêutica: se clínica ou cirúrgica. Por ser um método invasivo, só é realizado quando o ECG de
repouso ou os testes de esforço, são positivos para isquemia do miocárdio.
II. Infarto Agudo do Miocárdio - É o termo usado para descrever a lesão e a necrose
celulares irreversíveis que ocorrem em conseqüência da isquemia prolongada. O infarto
seria secundário à oclusão coronariana, grande redução no fluxo sangüíneo para certas
regiões do músculo cardíaco ou a um aumento insuficiente do fluxo sangüíneo coronário
em relação à demanda de Oxigênio regional durante período de intenso estresse.
RECONHECIMENTO DOS INFARTOS AGUDOS DO MIOCÁRDIO - A dor torácica é
idêntica à da angina. É forte, podendo durar até 72 horas, só cedendo com o uso de Morfina ou
Meperidina. Vem acompanhada de náuseas e/ou vômitos, sudorese abundante e sensação de
morte iminente. O diagnóstico é feito principalmente em bases de alterações eletrocardiográficas e
das enzimas séricas. O ECG fornece uma excelente forma para o reconhecimento do Infarto Agudo
do Miocárdio com onda Q. A seqüência característica é a seguinte. (1) O desenvolvimento inicial de
ondas T apiculadas proeminentes e simétricas nas derivações do ECG, representando locais de
lesão isquêmica; (2) O desenvolvimento de elevação hiperaguda do segmento ST e (3) O
desenvolvimento de ondas Q importantes, i.e., com duração 0,04 s e/ou perda de mais de 30% da
amplitude da onda R.
Em contraste, o ECG não permite que se reconheça o Infarto do Miocárdio sem onda Q
com certeza. O ECG demonstra depressão de ST e inversão da onda T com Infarto Agudo do
Miocárdio sem onda Q; a única evolução é um retorno à linha de base.
Nas alterações enzimáticas temos a dosagem de TGO, TGP, DHL e CPK, que se mostram
elevadas no Infarto do Miocárdio. Atualmente a técnica enzimática preferida para detecção do
Infarto do Miocárdio é a dosagem da creatinoquinase (CPK) e em particular da iso-enzima CPK-MB
ou CK-MB "miocárdio-específica". Ela aumenta no soro do paciente aproximadamente 2 a 4 horas
após o Infarto Agudo do Miocárdio, atinge seu máximo em 12 horas com infartos pequenos ou
reperfundidos e, freqüentemente, retorna ao normal 24 a 36 horas após o evento.
2. Pericardite aguda - A dor da pericardite aguda nasce no pericárdio parietal, ainda que às
vezes se produza por participação da pleura vizinha. Se localiza na região esternal ou para-
esternal, irradiando para o pescoço, espádua ou epigástrio, e só muito raramente, em
contraste com a angina e com o infarto, se irradia para os braços; pode ser penetrante, porém
sua intensidade é muito variável; é uma dor persistente que pode exacerbar-se pela
inspiração, deglutição, mudanças de postura, etc. Na história do paciente, iremos encontrar
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
5
http://members.tripod.com/medlife_ua
sinais e sintomas de processo infeccioso. Os pacientes costumam adotar, para alívio da dor
uma posição (atitude no leito), chamada genupeitoral ou em prece maometana (lembra a
posição adotada pelo povo muçulmano em oração).
CLASSIFICAÇÃO ETIOPATOGÊNICA DAS PERICARDITES
• Infecciosas
1. Virais : Geralmente são causadas pelos enterovírus (echovirus, coxsachie A ou B), vírus
da hepatite B, mononucleose, varicela, etc.
2. Bacterianas :
A. Inespecíficas. São as pericardites purulentas, que ocorrem geralmente em
crianças como complicação de pneumonias estafilocócicas ou de outra causa.
Aparecem também como complicação da endocardite infecciosa de etiologia
bacteriana e durante quadros sépticos em imunodeprimidos.
B. Específicas. A pericardite tuberculosa compromete o adulto jovem, podendo ser
expressão da tuberculose primária e freqüentemente passa desapercebida,
vindo a se expressar na fase crônica, sob forma de pericardite constritiva,
calcificada ou não. Ocorre em imunodeprimidos e em países onde a
tuberculose ainda é um problema de saúde pública.
• Fúngicas - São raras. Geralmente ocorrem em imunodeprimidos, por contigüidade,
secundárias ao comprometimento pulmonar ou por disseminação hematogênica. Também
podem ocorrer na histoplasmose, paracoccidiodomicose e candidíase.
• Parasitária - Habitualmente surge em casos de toxoplasmose ou, mais raramente,
amebíase, esquistossomose e filariose.
• Inflamatórias - Lupus eritematoso sistêmico.
• Artrite reumatóide - Esta doença multissistêmica caracteriza-se por inflamação articular
crônica com uma variedade de manifestações extra-articulares, dentre as quais incluem-se
sinais e sintomas constitucionais, inflamação de membranas serosas e vasculite. O
acometimento cardíaco pode surgir em qualquer estrutura do coração porém, o pericárdio
é a mais comumente acometida.
• Esclerose sistêmica progressiva (esclerodermia) - Pericardite clínica é descrita em
10 a 20% dos pacientes.
• Vasculites necrosantes - Caracteriza-se por inflamação e necrose dos vasos
sangüíneos.
• Metabólicas- Uremia. É a causa mais freqüente dentro deste grupo, ocorrendo tanto na
insuficiência renal crônica como na aguda, em pacientes dialisados ou não.
• Hipotireoidismo - No mixedema, pode acontecer um derrame lipêmico.
• Gota - Raramente observa-se acometimento do pericárdio.
• Traumática - Trauma fechado. Ocorre geralmente em acidentes automobilísticos
acompanhando o trauma fechado do tórax.
• Trauma aberto - Pode instalar-se nos casos de sangrar e tamponamento cardíaco, de
maneira precoce, ou tardiamente como pericardite purulenta.
• Pós-infarto do miocárdio - Pode manifestar-se precocemente, nas 1as. 72 horas após
infarto do miocárdio, como extensão do processo inflamatório secundário à necrose
muscular.
• Síndrome pós-pericardiectomia - Dentre as manifestações das síndromes pós-lesão
cardíaca, podemos citar a síndrome pós-trauma do coração e a síndrome pós-cirurgia
cardíaca.
• Neoplasias - Em tumores primários do pericárdio são extremamente raras, e são devidas
aos mesoteliomas, geralmente. Em relação às neoplasias metastáticas, as fontes mais
comuns são o câncer de pulmão, as leucemias e os linfomas, nos adultos; em crianças,
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
6
http://members.tripod.com/medlife_ua
linfoma não-Hodgkin, sarcomas e tumores de Wilmes. O comprometimento se faz por
contigüidade ou por disseminação hematogênica.
• Induzida por medicamentos- Ocorre na síndrome lúpica, induzida por procainamida ou
hidralazina, na fibrose, pelo uso impróprio da methisergida ou durante o uso de
hidantoinatos, isoniazida e penicilina.
• Pós-radioterapia - Ocorre anos ou meses depois da aplicação radioterápica, em
pacientes portadores de câncer de mama, linfomas do mediastino ou tumores de pulmão.
Sua ocorrência está relacionada com a dose de radiação empregada, tempo de exposição
e presença ou não do coração no campo de radiação.
3. Aneurisma dissecante da aorta
A dor pode ser de apresentação aguda e de extrema intensidade; sua topografia
depende da localização da dissecção, caracterizando-se além disso, por mover-se no sentido em
que a dissecção progride. Assim, na dissecção próxima ao cajado da aorta, que é a mais freqüente,
a dor se localiza na porção anterior do peito, tendendo a irradiar para a espádua, aonde em muitas
ocasiões predomina, e às vezes, para o pescoço, nuca e braços; nas horas ou dias seguintes, se a
dissecção avança, se afetam progressivamente o abdome, a região lombar e membros inferiores.
Ocasionalmente, a dor é ligeira e a dispnéia ou síncope podem ser os sintomas de apresentação.
A mais grave afecção que atinge a aorta é a dissecção, a qual se caracteriza por seu inicio
súbito e alta mortalidade, chegando a 70% durante a 1a. semana. A dissecção aórtica caracteriza-
se por uma súbita separação da camada média do vaso, em curso paralelo ao fluxo sangüíneo,
sendo uma das mais graves formas de doença vascular, que acomete um indivíduo até então
aparentemente saudável. O início da dissecção é transversal e envolve quase a metade da
circunferência do vaso, localizando-se em 70% dos casos na aorta ascendente, logo acima do plano
valvar aórtico. Em 10% seu início é na aorta transversa e em 20% na descendente, após o istmo
aórtico. Excepcionalmente (2% ou menos) pode ter começo na aorta abdominal.
Uma vez iniciada a dissecção, sua progressão pode ser distal, retrógrada ou ambas, e
avançar por extensão variável, de maneira intermitente ou rápida.
O canal de dissecção, ou falsa luz, ou hematoma dissecante, acomete a média em sua parte
mais externa, ficando separada do exterior apenas por fina camada da média e pela adventícia, o
que explica porque a dissecção rompe mais facilmente para fora do vaso.
A causa da dissecção chamada espontânea não é bem conhecida; porém, 75% destes
pacientes são hipertensos e, em necropsias, verificou-se que 90% apresentam hipertrofia ventricular
esquerda.
Outra causa é a doença preexistente da parede aórtica como a médio-necrose cística
encontrada na Síndrome de Marfan, na qual tecidos elástico e muscular são substituídos por
processo degenerativo, representado por cistos com substância mucóide. Pacientes com valva
aórtica bicúspide também são propensos a dissecções, pois pode existir associadamente processo
degenerativo da média. Com freqüência, esta anomalia valvar está associada à coartação aórtica
que, se não tratada cirurgicamente, pode predispor à dissecção, em decorrência da hipertensão do
segmento pré-coartação e das anormalidades da camada média.
Admite-se ser a gestação período durante o qual a dissecção aórtica ocorre com maior
facilidade, possivelmente pela freqüente associação da hipertensão e alterações hormonais.
A aterosclerose, ao contrário de muitas afirmações, não seria causa de dissecção aórtica, já
que seu início é na íntima e, após formar placas de ateroma, estas invadem e atrofiam a média, o
que dificultaria o início ou interromperia o processo de dissecção; isto é o que ocorre na aorta
ascendente, freqüentemente aterosclerótica, onde a dissecção iniciada logo acima da valva aórtica
se interrompe. Da mesma maneira a aorta abdominal, menos freqüentemente dissecada, é sede de
intensa aterosclerose.
Finalmente, entre as causas da dissecção, estão os traumatismos, como os provocados na
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
7
http://members.tripod.com/medlife_ua
aorta por cateteres, "clamps" ou locais de instalação da circulação extra-corpórea. Outro tipo de
trauma sobre a aorta, especialmente ao nível do ligamento arterioso, onde ela é mais fixa, é
proveniente de desacelerações bruscas, como em casos de acidentes frontais em veículos, em
quedas livres em elevadores ou acidentes com pequenos aviões, quando a aorta pode ser lacerada
transversalmente provocando a formação de grandes hematomas ou francas hemorragias.
A designação de "aneurisma dissecante" utilizada como sinônimo de "dissecção aórtica" em
geral é incorreta já que o "aneurisma" é uma complicação da dissecção, com distensão da parede
enfraquecida no local. Isto ocorre, em geral, na fase crônica da moléstia, freqüentemente, após o
primeiro ano, e é uma das indicações de intervenção, já que pode, por sua ruptura, levar ao óbito.
Além da formação de aneurismas, outra indicação de intervenção na chamada fase crônica é a
progressão da chamada insuficiência aórtica.
4. Embolia Pulmonar
A embolia pulmonar maciça pode manifestar-se por uma dor que é de característica diferente
da pleural que, às vezes, acompanha o infarto pulmonar; na embolia a dor mostra as características
da oclusão ou insuficiência coronárias, ainda que na embolia, o choque e a dispnéia dominem o
quadro. Na realidade, a grande maioria dos autores considera que esta dor se deve a uma
insuficiência coronária pelo choque ou pela hipotensão e que seria além de tudo, favorecida pela
hipertensão na cavidade ventricular direita (a qual reduz o fluxo sistólico coronário ao mesmo tempo
em que aumenta a demanda de Oxigênio para o ventrículo direito). Tudo isto explicaria, em parte, a
dor que se produz ocasionalmente em pacientes com hipertensão pulmonar (Cor pulmonale,
hipertensão pulmonar primária, estenose mitral e Síndrome de Eisenmenger) e na estenose
pulmonar severa.
PATOGENIA - A embolia pulmonar é uma complicação da trombose venosa, o que significa
que os êmbolos originam-se de trombos nas veias periféricas, principalmente nas veias
profundas dos membros inferiores e pelve, e "viajam" através da circulação para a artéria
pulmonar. Na verdade, em 70% dos pacientes com trombo-embolismo pulmonar, podem ser
encontrados trombos coexistentes em veias profundas das coxas ou da pelve. Nos casos
restantes, presume-se que os êmbolos vêm de outros locais que escapam à detecção ou
representam todo o trombo originado nos membros inferiores. A trombose das veias
superficiais dos membros inferiores não leva ao trombo-embolismo pulmonar, e trombose
restrita às veias profundas da perna distais à veia poplítea raramente leva a trombo-
embolismo pulmonar. As veias renais podem ser uma fonte de trombo-êmbolos sobretudo
em pacientes com síndrome nefrótica, mas os trombo-êmbolos em indivíduos nefróticos não
se originam necessariamente apenas das veias renais.
A embolia pulmonar ocorre em 1 a 2% dos pacientes com mais de 40 anos após cirurgia
geral. A incidência é maior (5 a 10%) na cirurgia ortopédica do quadril ou do joelho. O risco
associado à cirurgia aumenta com a idade avançada, a obesidade, o período operatório grande,
malignidade subjacente, doença venosa preexistente, repouso no leito prolongado após cirurgia e
infecção pós-operatória. A estase venosa devida à imobilização talvez seja uma importante causa
de trombose venosa associada à cirurgia, mas outros fatores entram em jogo: aumento da
coagulabilidade sangüínea, diminuição pós-operatória da atividade fibrinolítica sangüínea e lesão do
vaso, principalmente na cirurgia dos membros inferiores ou pelve.
Os carcinomas do pulmão, da mama e das vísceras abdominais estão associados ao
trombo-embolismo venoso, e o trombo-embolismo pode anteceder o reconhecimento clínico da
malignidade. O repouso prolongado no leito por qualquer causa e a paralisia resultante do AVC
também estão associados a uma alta incidência de trombose venosa. A embolia pulmonar é
comumente encontrada na necropsia de pacientes que morrem por Insuficiência Cardíaca
Congestiva. Na gravidez também vários fatores podem predispor à trombose venosa.
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
8
http://members.tripod.com/medlife_ua
MANIFESTAÇÕES CLÍNICAS - As características clínicas da embolia pulmonar podem ser
diversas e confusas, e variar da ausência de sintomas à morte súbita. Ocasionalmente as
principais manifestações são febre, arritmias ou Insuficiência Cardíaca Congestiva
refratária. Porém, por via de regra as apresentações não são obscuras. Há predomínio de 3
padrões clínicos: (1) Dispnéia súbita sem achados físicos além da taquipnéia; (2) Dor
torácica do tipo descrita no início desta seção, súbita, e dispnéia acompanhada de achados
compatíveis com derrame pleural e consolidação pulmonar e (3) Súbita apreensão,
desconforto torácico e dispnéia, com achados de cor pulmonale agudo (ruído acentuado de
fechamento da pulmonar no segundo espaço intercostal esquerdo, ictus de ventrículo
direito, distensão da veia jugular) e hipotensão sistêmica. Este último padrão pode culminar
em morte em alguns minutos.
Palpitação
É uma sensação incômoda do batimento cardíaco, que se manifesta por diferentes formas:
sacudidas ou golpes no peito, batidas no pescoço, sensação de um vácuo no coração, ausência de
um batimento cardíaco, etc. Se devem a alterações da contratilidade ou do volume de expulsão
cardíaco durante a sístole. Podemos subdividí-las em:
1. Palpitações sem enfermidade cardíaca - São as mais freqüentes. Costumam ser a
manifestação de extrassístoles ocasionais, que são muito comuns, ou então são apenas a
sensação do batimento cardíaco normal, principalmente em sujeitos nervosos, que notam
o batimento cardíaco ao deitar-se do lado esquerdo; também, os batimentos da taquicardia
emocional e os que acompanham as flatulências digestivas.
2. Arritmias - As mais comuns e que em geral se manifestam em forma de palpitações são:
as extrassístoles, a taquicardia paroxística supra-ventricular e a fibrilação auricular.
3. Palpitações com alterações hemodinâmicas - As palpitações podem nos advertir
para a presença de uma arritmia em que há a expulsão ventricular de um volume
considerável de sangue. Assim, ocorre nas insuficiências aórtica ou mitral, nos curto-
circuitos intra ou extra-cardíacos e nos estados circulatórios hipercinéticos (gravidez,
hipertireoidismo, anemia).
Hemoptise
A tosse com escarro sanguinolento não é um sintoma incomum nos pacientes com
cardiopatia. Ocorre em diversas circunstâncias, podendo o exame do escarro ajudar a determinar
qual delas é a responsável, de modo que não tem o mesmo significado clínico-patológico uma
hemoptise franca, isto é, com eliminação abundante de sangue líquido, em geral por necrose ou
ruptura arterial, do caso de uma de pequena quantidade de sangue escuro ou coagulado, em geral
por ruptura dos vasos venosos ou capilares, ou ainda, de uma expectoração hemóptica, ou o
escarro rosado e abundante do edema agudo de pulmão.
A hemoptise por enfermidade cardiovascular aparece nas seguintes circunstâncias:
a. Na estenose mitral. Embora seja comum a sua reincidência, tendem a desaparecer
espontaneamente no curso de 2 ou 3 anos. Se atribui à ruptura de pequenos vasos
venosos bronco-pulmonares como resultado do súbito aumento da pressão na aurícula
esquerda - sob um esforço físico, ou durante a gravidez, etc.;
b. A expectoração hemóptica ou escarro com raios de sangue, pode ser uma das
manifestações da bronquite aguda, dispnéia paroxística ou edema agudo de pulmão
(escarro abundante e rosado), desencadeados por uma estenose mitral ou uma
insuficiência ventricular esquerda;
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
9
http://members.tripod.com/medlife_ua
c. A hemoptise que aparece nos casos muito avançados de insuficiência cardíaca congestiva
se deve comumente a um infarto pulmonar, produzido por embolia a partir de
flebotromboses dos membros inferiores;
d. A rotura de um aneurisma arterial ou artério-venoso, sifilítico ou micótico dentro de um
brônquio, como também, lesões necróticas arteriais por bronquiectasias, tuberculose ou
neoplasia brônquica, podem ser causas de hemoptise que em geral são muito severas.
Edema
Quando o cardíaco acumula mais de 5 litros de líquido no espaço intersticial, surge um
edema mole (com fóvea ou cacifo), vespertino, obedecendo à ação da força da gravidade. Vem
precedido de oligúria e aumento de peso, sinais estes que na maioria das vezes já são percebidos
pelo paciente. É vespertino porque se intensifica ao longo do dia, diminuindo ou desaparecendo com
o descanso noturno. Como sua localização depende da lei da gravidade, nos pacientes que
deambulam, ocorre nos membros inferiores (pés e tornozelos), enquanto que nos acamados, se
localiza primordialmente na área sacra.
Com o agravamento do edema, pode tornar-se generalizado (anasarca), afetando a
totalidade das extremidades inferiores, genitais, abdome, braços, parede torácica, inclusive a face
(particularmente as pálpebras), ainda que a localização facial do edema possa sugerir a
possibilidade de uma etiologia renal ou de uma obstrução da veia cava superior.
Existem 3 causas estudadas como principais formadores de edema cardíaco:
a. diminuição do volume sistólico cardíaco,
b. aumento da pressão venosa à nível do rim, e
c. aumento da reabsorção tubular por hiperaldosteronismo secundário.
Cianose
Nos cardiopatas podemos ter 3 tipos de cianose:
I. Cianose Central - que se produz nas cardiopatias congênitas com curto-circuito direita-
esquerda, sendo as duas principais: Tetralogia de Fallot e Síndrome de Eisenmenger
(hipertensão pulmonar + comunicação intra-auricular, interventricular, ou persistência do
canal arterial, todas elas com curto-circuito invertido), situações em que parte do sangue
ao não circular através dos pulmões, não se oxigena. Também aparece naquelas
enfermidades pulmonares que dão lugar a uma oxigenação insuficiente de sangue nos
pulmões (enfisema, etc.)
II. Cianose Periférica - que ocorre no choque cardiogênico e na insuficiência cardíaca
congestiva causadas por cardiopatias que não sejam as citadas no item "a".
III. Cianose mista - que ocorre no Cor Pulmonale em que além da causa central provocada
pelo enfisema há a periférica por diminuição do débito cardíaco. Temos também nas
insuficiências cardíacas ou choques cardiogênicos provocados pelas cardiopatias citadas
no item "a".
Embolias Sistêmicas (Arteriais)
Em determinadas circunstâncias podem formar-se trombos nas cavidades esquerdas
do coração, capazes de desprender-se e emigrar para o território cerebral, visceral ou periférico,
ocasionando embolias arteriais. As causas principais são:
a. Fibrilação auricular - dependente da enfermidade mitral, em cujo caso o trombo se localiza
na aurícula esquerda;
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
10
http://members.tripod.com/medlife_ua
b. Infarto do Miocárdio e miocardiopatia primária - com trombose do ventrículo
esquerdo;
c. Endocardite Bacteriana - com trombose da válvula mitral ou aórtica.
A embolia cerebral é mais freqüente que a visceral e periférica, e em muitas ocasiões,
o embolismo é múltiplo.
Síncope
É a perda brusca e transitória da consciência. Podem vir associadas outras
manifestações mais marcantes, tais como as crises convulsivas. A perda brusca da consciência se
deve à diminuição do fluxo sangüíneo cerebral, provocando isquemia (anoxia cerebral aguda).
Quando em lugar da perda da consciência só existe obnubilação, temos a lipotimia ou
desmaio, que quase sempre é ortostático.
ETIOPATOGENIA
• CIRCULATÓRIAS PERIFÉRICAS
✓ Ataques vagais ou vasopressores - emoções, cólicas renais, subidas de
temperatura corporal, anestesias, punções;
✓ Ataques de tosse ou broncoespasmos prolongados - crises de tosse como na
coqueluche;
✓ Hipersensibilidade do seio carotídeo - gravatas apertadas, pressões no
pescoço, etc.;
✓ Ortostatismo - pacientes durante a convalescença, pessoas com extensas varizes
venosas acumuladoras de sangue, neuropatia diabetes e depois da simpatectomia;
✓ Aterosclerose ou oclusão - trombose das carótidas, das artérias vertebrais,
oclusão das artérias cervicais por espondilite cervical, etc.
• POR PERTURBAÇÕES CARDÍACAS
✓ Bloqueio transitório do coração - por estimulação intensa do seio carotídeo ou
por diversos bloqueios da condução;
✓ Arritmias cardíacas - que levam à taquicardia reduzindo o enchimento cardíaco,
ou que promovem a bradicardia reduzindo o débito;
✓ Cardiopatias com volume sistólico diminuído - estenoses aórticas, trombos e
mixomas auriculares, derrames pericárdicos, infartos do miocárdio, hipertensão
pulmonar primária, e nas crianças com estenose pulmonar severa ou Tetralogia de
Fallot), especialmente ao requerer um maior volume minuto, isto é, ao realizar
exercícios;
✓ Embolia Pulmonar.
• POR PERTURBAÇÕES CEREBRAIS E METABÓLICAS
✓ Na hemorragia maciça ou na anemia intensa;
✓ Na hiperventilação respiratória forçada e alcalose;
✓ Na acidose respiratória com hipoxemia e hipercapnia (Encefalopatia com
hipercapnia) dos enfisematosos descompensados;
✓ Na hipoglicemia cerebral - nos mixedematosos, addisonianos, diabéticos
tratados com insulinas e nos insulinomas, em sujeitos com problemas emocionais
(causa mais freqüente), apresentando-se 2 a 4 horas depois de comidas com
excesso de hidratos de carbono.
• SÍNDROME DE MORGAGNI-ADAMS-STOKES
Esta síndrome caracteriza-se pela reunião de:
a. Síndrome ventricular lento (bloqueio auriculoventricular completo e outras vezes
por bloqueio auriculoventricular incompleto);
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
11
http://members.tripod.com/medlife_ua
b. Acidentes sincopais ou convulsivos - crises de Stokes-Adams - devidos a uma
anoxia cerebral em virtude da queda do fluxo sangüíneo arterial cerebral.
_____________________________________________________________________________
INICIAÇÃO AO EXAME CLÍNICO - ANAMNESE CARDIOLÓGICA
Prof. Dr. JOSÉ AUGUSTO DE CASTRO CARVALHO
12
Você também pode gostar
- EsofagoDocumento4 páginasEsofagocatia cristina100% (1)
- Exame Físico Do CoraçãoDocumento7 páginasExame Físico Do CoraçãoLuan GomesAinda não há avaliações
- Modelo História Clínica MGFDocumento13 páginasModelo História Clínica MGFJosé MendesAinda não há avaliações
- Síndrome Compartimental - OrtopediaDocumento4 páginasSíndrome Compartimental - Ortopedialuis100% (1)
- ANAMNESE Cadernão de SemiologiaDocumento240 páginasANAMNESE Cadernão de SemiologiaVanessa KarlaAinda não há avaliações
- Aula Sopros CardiacosDocumento31 páginasAula Sopros CardiacosPriscilaThyerêAinda não há avaliações
- Microsoft Word - Semiologia - CardiológicaDocumento9 páginasMicrosoft Word - Semiologia - CardiológicaArthur Rodrigo Ronconi HolandAinda não há avaliações
- Semiologia Do Aparelho Osteomuscular - 2014Documento22 páginasSemiologia Do Aparelho Osteomuscular - 2014Luiz Geraldo100% (1)
- Apostila Exame Fisico UFPRDocumento101 páginasApostila Exame Fisico UFPRJaneteEleniceAinda não há avaliações
- Roteiro Osce HM IiiDocumento3 páginasRoteiro Osce HM IiiGiulia AndreottiAinda não há avaliações
- Roteiro - Resumo de Cardio - Semiologia MédicaDocumento3 páginasRoteiro - Resumo de Cardio - Semiologia MédicaGabriel MilagreAinda não há avaliações
- 8 - Sistema RenalDocumento4 páginas8 - Sistema RenalLarissa MunizAinda não há avaliações
- Síndromes NeurológicasDocumento7 páginasSíndromes NeurológicasLucas BuffonAinda não há avaliações
- Aula 02 - TceDocumento86 páginasAula 02 - TceAna AnaEspiritoSantoAinda não há avaliações
- Semiologia Cardiovascular (Sopros)Documento10 páginasSemiologia Cardiovascular (Sopros)sophdiverlegasAinda não há avaliações
- Aula Prática Aparelho CardiovascularDocumento7 páginasAula Prática Aparelho CardiovascularRaquel0% (1)
- Exame Torácico e Dos PulmõesDocumento11 páginasExame Torácico e Dos PulmõesSilvaleideAtaidesAinda não há avaliações
- Roteiro para Anamnese e Exame FísicoDocumento5 páginasRoteiro para Anamnese e Exame FísicoLucas SousaAinda não há avaliações
- Slides de Crise HipertensivaDocumento31 páginasSlides de Crise HipertensivaJéssica Tavares100% (1)
- Trauma Torax - PDFDocumento81 páginasTrauma Torax - PDFRangel RibeiroAinda não há avaliações
- FACIESDocumento1 páginaFACIESAlessandra Paz SilverioAinda não há avaliações
- Medula EspinhalDocumento33 páginasMedula EspinhalIngrid BarbozaAinda não há avaliações
- Manobras e Termos NEUROLOGIADocumento3 páginasManobras e Termos NEUROLOGIAVanessa de PaulaAinda não há avaliações
- AveDocumento6 páginasAveIgor FigueiredoAinda não há avaliações
- Osce - HM VDocumento15 páginasOsce - HM VRodrigo AugustoAinda não há avaliações
- Disturbios HematologicosDocumento50 páginasDisturbios HematologicosPolliany Vergilio Nolli100% (1)
- Ausculta CardíacaDocumento19 páginasAusculta CardíacaJuliana AkitaAinda não há avaliações
- Roteiro Completo SemioDocumento80 páginasRoteiro Completo Semiolarah fAinda não há avaliações
- 20 - Semiologia PulmonarDocumento6 páginas20 - Semiologia Pulmonarsartsicled100% (1)
- 1 Pancreatite AgudaDocumento89 páginas1 Pancreatite AgudaDean JamesAinda não há avaliações
- Casos Clínicos Curso Cardiologia 2021 - 2 Referente Ao Primeiro Semeste 2021Documento9 páginasCasos Clínicos Curso Cardiologia 2021 - 2 Referente Ao Primeiro Semeste 2021Felipe RomãoAinda não há avaliações
- Capitulo 2 Lesões Elementares Da PeleDocumento0 páginaCapitulo 2 Lesões Elementares Da PeleVinicius MacielAinda não há avaliações
- Lesao de Antebraço Punho e Mao NOVO 2Documento69 páginasLesao de Antebraço Punho e Mao NOVO 2elianeAinda não há avaliações
- Devolutiva AnamneseDocumento5 páginasDevolutiva AnamneseAlisson DouradoAinda não há avaliações
- Síndrome CompartimentalDocumento6 páginasSíndrome CompartimentalArlyson SoutoAinda não há avaliações
- Semiologia em CardiologiaDocumento14 páginasSemiologia em CardiologiaSuellen Beraldo100% (1)
- Recepcao Do Recem NascidoDocumento45 páginasRecepcao Do Recem NascidoExuperio Farias SantosAinda não há avaliações
- Template História ClínicaDocumento56 páginasTemplate História ClínicaFrancisco Pacheco Vaz100% (1)
- 10 - Semiologia UrológicaDocumento9 páginas10 - Semiologia UrológicarodrigordsaAinda não há avaliações
- Anamnese, Ectoscopia e Exame Físico Do Aparelho RespiratórioDocumento25 páginasAnamnese, Ectoscopia e Exame Físico Do Aparelho RespiratórioEliane KopchinskiAinda não há avaliações
- RADIOLOGIA 01 - Introdução - MED RESUMOS (JAN-2012)Documento0 páginaRADIOLOGIA 01 - Introdução - MED RESUMOS (JAN-2012)Priscila FerroAinda não há avaliações
- Semiologia Cardiovascular UFPRDocumento79 páginasSemiologia Cardiovascular UFPRkelibramosAinda não há avaliações
- Aula 4 - EXAME FÍSICO DO TORAX - APARELHO RESPIRATÓRIODocumento54 páginasAula 4 - EXAME FÍSICO DO TORAX - APARELHO RESPIRATÓRIOLidiiana Correia80% (5)
- Aula 13 - TRM (Slides) - 20131020234210Documento68 páginasAula 13 - TRM (Slides) - 20131020234210taianacarolinaAinda não há avaliações
- Linfoma de Hodgkin-SLIDES APRESENTAÇÃODocumento15 páginasLinfoma de Hodgkin-SLIDES APRESENTAÇÃOThais Cristine Palmeira100% (1)
- AnamneseDocumento1 páginaAnamneseSarah Lima CamposAinda não há avaliações
- RADIOLOGIA 03 - Estudo Radiológico Do Abdome - MED RESUMOS (JAN-2012)Documento0 páginaRADIOLOGIA 03 - Estudo Radiológico Do Abdome - MED RESUMOS (JAN-2012)Priscila Ferro50% (2)
- Fisiologia Renal - GuytonDocumento4 páginasFisiologia Renal - GuytonCristine Gondim Maia100% (4)
- Artrite ReumatoideDocumento3 páginasArtrite ReumatoideKetleen KaluaneAinda não há avaliações
- Cirrose HepáticaDocumento22 páginasCirrose HepáticalacmftcAinda não há avaliações
- Acidente Vascular Cerebral IsquêmicoDocumento46 páginasAcidente Vascular Cerebral IsquêmicoIsadora SornasAinda não há avaliações
- Roteiro Exame FísicoDocumento7 páginasRoteiro Exame FísicoAlexandre SenterAinda não há avaliações
- Historia ClinicaDocumento6 páginasHistoria ClinicaJoana Ferreira100% (1)
- Aula Distúrbios HidroeletrolíticosDocumento57 páginasAula Distúrbios HidroeletrolíticosGian MariaAinda não há avaliações
- Sinais Sintomas em CardiologiaDocumento46 páginasSinais Sintomas em CardiologiaFlávia BuenoAinda não há avaliações
- Apostila Emergencias Clinicas - APH CanoasDocumento15 páginasApostila Emergencias Clinicas - APH CanoasLeandro GomesAinda não há avaliações
- Semiologia CardíacaDocumento12 páginasSemiologia CardíacaGabriel CagninAinda não há avaliações
- 11 - Emergências ClínicasDocumento76 páginas11 - Emergências Clínicasrafael silva silva0% (1)
- Aula 1 SLGDocumento48 páginasAula 1 SLGClaudio Maia de paulaAinda não há avaliações
- Novo Calendário Vacinal 2012Documento1 páginaNovo Calendário Vacinal 2012Pérola CostaAinda não há avaliações
- Novo Calendário Vacinal 2012Documento1 páginaNovo Calendário Vacinal 2012Pérola CostaAinda não há avaliações
- Lumax HF-T - O Novo CDI Ressincronizador para Terapia de Insuficiência CardíacaDocumento5 páginasLumax HF-T - O Novo CDI Ressincronizador para Terapia de Insuficiência CardíacaIsabelle Lopes GontijoAinda não há avaliações
- Digitalizar 0001Documento11 páginasDigitalizar 0001Isabelle Lopes GontijoAinda não há avaliações
- Anatomia Do Sistema Respiratorio IDocumento45 páginasAnatomia Do Sistema Respiratorio IIsabelle Lopes Gontijo100% (1)
- Fisiologia Do CoraçãoDocumento12 páginasFisiologia Do CoraçãoPaulo TeixeiraAinda não há avaliações
- Portaria VacinaDocumento2 páginasPortaria VacinaIsabelle Lopes GontijoAinda não há avaliações
- Tendilhões-Biologia 11Documento4 páginasTendilhões-Biologia 11Paula Correia100% (1)
- Panfleto Saude Bucal - EditDocumento6 páginasPanfleto Saude Bucal - Editlpedrol5Ainda não há avaliações
- Mcb#4Documento36 páginasMcb#4Ines Fernandes PineloAinda não há avaliações
- Cartilha Nosso Amigo CaoDocumento48 páginasCartilha Nosso Amigo CaoIfo FariasAinda não há avaliações
- 1 - Seminário de Anatomia e Fisiologia AnimalDocumento4 páginas1 - Seminário de Anatomia e Fisiologia AnimalGabriel Toshiaki ShimadaAinda não há avaliações
- 1º Aula - Sistema EsqueléticoDocumento19 páginas1º Aula - Sistema EsqueléticoHerika OliAinda não há avaliações
- Aula 4 Rede de FriosDocumento24 páginasAula 4 Rede de FriosJune Lima75% (4)
- Anatomia II FMUP (Lista de Estruturas Bernardo PintoDocumento23 páginasAnatomia II FMUP (Lista de Estruturas Bernardo Pintoalrsdias6108Ainda não há avaliações
- Apresentação 1Documento16 páginasApresentação 1leticiasaadAinda não há avaliações
- Tipos de Transmissão de DoençasDocumento25 páginasTipos de Transmissão de DoençasVanessaPaulyaneAinda não há avaliações
- A Moléstia Causada Por Esse Parasita É ADocumento27 páginasA Moléstia Causada Por Esse Parasita É ATheresa BrownAinda não há avaliações
- Villalba Wander de OliveiraDocumento194 páginasVillalba Wander de OliveiraRenato Oliveira VillarAinda não há avaliações
- A Urinálise No Diagnóstico de DoençasDocumento14 páginasA Urinálise No Diagnóstico de DoençasNathanaKyollaAinda não há avaliações
- Trabalho de BiologiaDocumento8 páginasTrabalho de Biologiadebora_wakesAinda não há avaliações
- Poesia SDocumento8 páginasPoesia SKikakardosoAinda não há avaliações
- Ficha Notificação SifilisDocumento2 páginasFicha Notificação SifilisPatrícia Cardoso100% (1)
- Roberto Lent - Seu o Sua Personalidade - Neurociência - Cérebro - MenteDocumento13 páginasRoberto Lent - Seu o Sua Personalidade - Neurociência - Cérebro - Mentehortacasa100% (2)
- Banco de Questões SARESP - 3Documento18 páginasBanco de Questões SARESP - 3Prof. Ricardo StrabelliAinda não há avaliações
- NecroseDocumento3 páginasNecroseNatalia Soares VeigaAinda não há avaliações
- Exercicios de Fundamentos em EnfermagemDocumento4 páginasExercicios de Fundamentos em EnfermagemSefora Marques93% (15)
- Manobras Do Exame Físico de JoelhoDocumento4 páginasManobras Do Exame Físico de JoelhosamuabnerAinda não há avaliações
- Dramaturgia - David Harrower - FACAS NAS GALINHASDocumento23 páginasDramaturgia - David Harrower - FACAS NAS GALINHASDaniel RodriguezAinda não há avaliações
- Exercícios de Pilates em Dores Na ColunaDocumento18 páginasExercícios de Pilates em Dores Na ColunaJannes3Ainda não há avaliações
- Sistema Urinário COANATODocumento40 páginasSistema Urinário COANATOSarah MendesAinda não há avaliações
- Cinomose Canina: Revisão de Literatura: ResumoDocumento4 páginasCinomose Canina: Revisão de Literatura: ResumoRaquel Domingues RolloAinda não há avaliações
- Biosegurança em Imobilização OrtopédicaDocumento5 páginasBiosegurança em Imobilização Ortopédicalore2805Ainda não há avaliações
- Aula 1Documento3 páginasAula 1Luis Mateus Camelo França MartinsAinda não há avaliações
- Amputaçao Abdomino Perineal Do RetoDocumento12 páginasAmputaçao Abdomino Perineal Do RetoJuliana Mamede MirandaAinda não há avaliações
- Sistematização Da Assistencia de Enfermagem Ao Paciente Com IamDocumento3 páginasSistematização Da Assistencia de Enfermagem Ao Paciente Com IamNatália Menezes100% (1)
- Artigo FisioterapiaDocumento17 páginasArtigo FisioterapiaschubertleonAinda não há avaliações