Escolar Documentos
Profissional Documentos
Cultura Documentos
Artigo 29 2021
Enviado por
Andressa FigueiraTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Artigo 29 2021
Enviado por
Andressa FigueiraDireitos autorais:
Formatos disponíveis
ISSN 2763-5902
ESTUDO COMPARATIVO ENTRE O USO DE LENTES PROGRESSIVAS
“ANTI-FADIGA” E TRATAMENTO ORTÓPTICO EM PACIENTES NÃO
PRÉSBITAS
Vágner Ferrari
Valter Roberto Garcia Junior
RESUMO
A astenopia hoje é a queixa de maior freqüência dada pelos pacientes, sendo um dos
principais motivos que os levam a procura de um profissional da área de saúde visual, sendo assim
o presente trabalho refere-se ao um estudo realizado sobre o uso de lentes progressivas em
pacientes não présbitas com esta sintomatologia. Avaliando se há modificações ou não causadas
por este auxílio óptico ao sistema vergencial e acomodativo visual, e seus prós e contras em
comparação a terapia ortóptica convencional, estudando se há a possibilidade do uso destas lentes
como alternativa aos métodos tradicionais de tratamento à sintomatologia referida.
Palavras-Chave: astenopia, lentes progressivas, acomodação.
ABSTRACT
Asthenopia is today the most frequent complaint given by patients, being one of the main causes
which take them to look for an eyecare professional, this work is referred to an undertaken about
the use of progressive lenses in non-presbyopic patients with this symptomatology. It was
evaluated if there are modifications caused by this optical aid for the vergential and visual-
accommodative system, and its pros and cons compared with conventional orthoptical terapy,
studying if there is the possibility of using these lenses as an alternative to the traditional methods
of treatment for the referred symptomatology.
Keywords: asthenopia, progressive lenses, accommodation.
COMO REFERÊNCIAR ESTE ARTIGO:
FERRARI, V.; GARCIA JUNIOR, V. R. Estudo comparativo entre o uso de lentes
progressivas “anti-fadiga” e tratamento ortóptico em pacientes não présbitas.
Ciênc. saúde foco, São Paulo, v. 2, 2021. Disponível em: [endereço de acesso]. Acesso
em: [dia mês abreviado e ano].
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
1 INTRODUÇÃO
Há algum tempo os conceitos de conforto e ergonomia estão sendo levados ao
máximo, provavelmente pelo fato de que as pessoas estão cuidando mais de sua saúde e
também se prevenindo contra problemas que possam sofrer futuramente e, quando se trata
da área óptica e visual, esse comportamento não é diferente.
A fadiga visual é um problema que atinge pessoas que passam muito tempo
utilizando seu sistema acomodativo, seja estudando, lendo livros, utilizando computadores,
enfim todo o trabalho excessivo em visão de perto.
Recentemente foram lançadas no mercado lentes progressivas, com uma pequena
adição, geralmente com 0,6 dioptrias, indicadas a indivíduos não présbitas, que prometem
auxiliar a acomodação para assim prevenirem esses sintomas.
O presente trabalho tem como tema o estudo comparativo entre o uso de lentes
progressivas “anti-fadiga” e tratamento ortóptico em pacientes não présbitas.
O uso das lentes progressivas “anti-fadiga” em pacientes não présbitas altera o
estado acomodativo ou vergencial?
Devido ao seu recente lançamento, ainda não há pesquisas voltadas à área da saúde
visual que comprovem sua total veracidade neste propósito, fazendo com que apenas a
informação fornecida pelo fabricante seja válida como argumento de uso das lentes anti-
fadiga.
Essas lentes oferecem uma correção fundamentada no conforto subjetivo do
paciente, ou seja, pela sua resposta, o que não significa necessariamente uma reabilitação
das condições de acomodação e convergência.
Suspeita-se de essas lentes utilizadas por pacientes não présbitas possam exercer
alterações sobre as funções acomodativas e vergenciais, acelerando assim o processo da
presbiopia ou alterando a visão binocular.
Como objetivo geral, pretende-se com esse estudo verificar as alterações
fisiológicas da acomodação e da convergência desses pacientes não présbitas ao utilizar
essas lentes em comparação com pacientes não présbitas em terapia visual.
Mais especificamente, avaliar a possibilidade do uso das lentes “anti-fadiga” como
uma alternativa ao tratamento ortóptico convencional, avaliar a eficácia do uso do uso
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
dessas lentes progressivas no alívio da sintomatologia de astenopia para perto, comparar o
alívio dos sintomas proporcionado pelas lentes “anti-fadiga” com os proporcionados pela
terapia ortóptica, avaliar a satisfação visual dos pacientes usuários das lentes progressivas e
do pacientes que fazem o tratamento com terapia ortóptica.
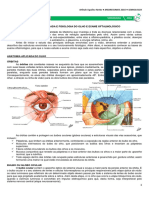
2 ANATOMIA
2.1 CRISTALINO
O cristalino consiste em uma lente intra-ocular, com origem no ectoderma
superficial, avascular, que durante o período gestacional é nutrida através da artéria
hialóide, que penetra no globo ocular posteriormente através da fissura fetal, projetando-se
anteriormente, a fim de formar a túnica vascular da lente, dividindo-se em uma porção
anterior e outra posterior, onde, após o terceiro mês gestacional, a artéria hialóide começa
involucionar-se gradativamente até não mais existir no feto. (DANTAS, 2001).
A lente forma-se a partir da porção do ectoderma que se encontra em contato com a
extremidade anterior da vesícula óptica. Essa porção diferencia-se formando a placa da
lente, composta por células dispostas em colunas, então, a vesícula encontra-se unida ao
ectoderma por um pedículo que desaparece.
De acordo com Bicas e Jorge (2007, p.32) “o cristalino é uma estrutura
transparente, biconvexa, elíptica, semi-sólida, com aparência cristalina, localizada na
câmara posterior.”
Possui um raio de curvatura da face anterior maior que o da face posterior, com um
pode refrativo de aproximadamente +13.00D para ponto remoto e +22.00D para ponto
próximo. (DOME, 2001).
Esta lente está situada a 3,6mm atrás da córnea (no olho esquemático) e encontra-se
submergido no humor aquoso na parte anterior, e posteriormente, no humor vítreo e
considera-se que seu índice de refração seja de 1,416. (GROSVENOR, 2004). “O cristalino
encontra-se suspenso na câmera anterior e posterior através das fibras zônulares, que se
originam no corpo ciliar e se inserem na cápsula lenticular.” (EDWARDS; LLEWELLYN,
1995, p. 300).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
O cristalino em uma estrutura avascular e sem inervação, cujas fibras são solúveis
na fase jovem, e à medida que envelhecem, se tornam insolúveis. Nos seres humanos,
novas fibras são formadas durante toda a vida, sendo que as mais novas formam-se na
parte mais externa da lente, à medida que as mais antigas vão se condensando no núcleo,
formando uma estrutura cada vez mais rígida e opaca. (PÉREZ; FERNÁNDES; LOPÉS,
2001).
De acordo com Kaufman e Alm (2004, p.117) “o cristalino está constituído por
populações de células epiteliais especializadas.”
São estruturas constituem três partes distintas: a cápsula, o epitélio e as células ou
fibras da lente (JORGE, BICAS, 2007).
O Epitélio situa-se sob a cápsula anterior do cristalino, onde na sua região central
encontram-se células poliédricas, com núcleos ovais ou redondos. À medida que as células
afastam-se do núcleo em direção a região periférica, essas se tornam menores e mais
cilíndricas, com um núcleo esférico, caracterizando-se como células intermediárias, as
quais os núcleos apresentam atividades coriocinéticas, denominando-se também zona
germinativa. (ARIETA, 2002).
Para Kaufman e Alm (2004), a zona germinativa atua com uma proliferação lenta
onde as células originadas por mitose migram para formar a parte posterior do cristalino e
diferenciam-se nas fibras equatoriais, estas fibras migram para lados opostos do cristalino,
rumo aos extremos apicais e basais, denominado-se suturas, uma vez que as fibras
alcançam as suturas é interrompido o processo de alargamento e seus extremos basais se
separam da cápsula.
A cápsula é formada por uma membrana fina, elástica, transparente e refringente
constituída principalmente por proteínas e polissacarídeos. Sua porção posterior é mais fina
e ruma à periferia há um espessamento das superfícies próximas do equador (a cerca de 3
mm anteriormente e 1 mm posteriormente), para a fixação das fibras zônulares. (ARIETA,
2002).
A substância própria desta lente é dada por fibras que se dispõem em lamelas,
sendo que as mais antigas se dispõem ao centro de forma irregular, apresentando borda
serrilhada e sem o núcleo. (ARIETA, 2002).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Estas fibras são derivadas da proliferação de células epiteliais, classificadas como
fibras nucleares e do córtex da lente, sendo que as células corticais são hexagonais e
apresentam numerosas interdigitações dos processos da célula apical (sutura anterior) e dos
processos das células basais (sutura posterior). (JORGE, BICAS, 2007).
De acordo com Arieta (2002, p.12). “A região central (núcleo) é menos translúcida
e mais dura que a superficial (córtex), onde as fibras são mais jovens. As fibras
provenientes de direções opostas se encontram na superfície anterior e posterior do
cristalino, formando as suturas.”
Nesta região, os núcleos do cristalino apresentam-se sobrepostos, respectivamente,
embrionário, fetal, infantil e adulto. (DOME, 2001).
2.2 CORPO CILIAR
Para Arieta (2002) o corpo ciliar é um segmento intermediário da úvea. Ele está
localizado entre o segmento anterior e o posterior do globo ocular (JORGE; BICAS, 2007).
A zona periférica da íris se inserta no corpo ciliar anterior, e por detrás da íris se
encontram os processos ciliares na zona mais interna e anterior do corpo ciliar, formando a
pars plicata.
Para Jorge e Bicas (2007, p.35) “A pars plicata é ricamente vascularizada e consiste
de aproximadamente setenta dobras radiais ou processos ciliares. A zônula fibrilar liga-se
primeiramente na região dos processos ciliares, mas também longitudinalmente à pars
plana.”
Segundo Jorge e Bicas (2007), o corpo ciliar ainda apresenta uma camada
denominada camada supraciliar, semelhante à supra coróide, formada por colágenos e
derivados em parte da supra coróide e também da continuação da camada longitudinal do
músculo ciliar, estando presentes também melanócitos e fibroblastos.
De acordo com Arieta (2002, p.9) “(...) sendo formada por lamelas que limitam
espaços atravessados por fibras conjuntivais e elásticas, que se confundem com tecido
conjuntivo intermuscular.”
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Essas camadas formam um espaço em potencial, criando uma via não-convencional
para que o humor aquoso escoe. Assim, o espaço pode ser expandido patologicamente por
transudato ou exsudato associado ao deslocamento do corpo ciliar. (ORÉFICE, 2005).
2.3 MÚSCULO CILIAR
Young realizou um experimento antes ainda que se aplicassem o uso do
microscópio ao estudo das estruturas do olho, com este estudo foi concluído erroneamente
que as fibras do cristalino eram fibras musculares que se responsabilizavam pela
acomodação. Contudo, em 1847, Bowman e Bruke, que trabalharam separadamente,
descobriram o músculo ciliar e definiriam corretamente este como responsável pela
variação da potencia do cristalino durante a acomodação. (GROVESNOR, 2004)
Segundo Kaufman e Alm (2004, p.202) “O músculo ciliar ocupa uma região de
formato triangular localizada no interior do corpo ciliar, por debaixo da parte anterior da
esclerótica.”.
“O músculo ciliar consiste de um conjunto de fibras não estriadas, com uma grande
quantidade de mitocôndrias, retículos endoplasmáticos e complexos de Golgi bem
desenvolvidos localizados próximo ao núcleo.” (JORGE; BICAS, 2007, p. 35).
É ligado anteriormente por tendões de colágeno a camada estriada da esclera e à
parede da íris. Posteriormente ganha fixação pelo tendão elástico a pars plana. (ORÉFICE,
2005).
O músculo ciliar é um músculo diferenciado como músculo liso, pela velocidade da
contração, pelo grande tamanho dos seus neurônios motores e pelo fato de atuar como seu
próprio antagonista, ao contrário do sistema muscular esquelético. (KAUFMAN; ALM;
2004).
2.4 ZÔNULAS
As zônulas são estruturas originadas na lâmina basal do epitélio não pigmento da
pars plana do corpo ciliar e está ligada anteriormente à cápsula da lente e posteriormente
ao equador da mesma. (BICAS; JORGE, 2007).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Também chamadas de fibras zônulares ou aparato zônular, as fibras zônulares
constituem uma trama completa de fibras, cada uma das quais medem cerca de 70 a 80nm
de diâmetro, agrupadas em feixes com um diâmetro de 4 a 50 micras. (KAUFMAN, ALM,
2004).
Cada uma dessas fibras é composta por filamentos de colágeno que se fundem a
cápsula da lente. (BICAS; JORGE, 2007).
As fibras das zônulas são fibras elásticas com maior elasticidade que a cápsula do
cristalino, cuja a principal função é estabilizar a lente e facilitar a acomodação, por se
tratarem de um tecido não contínuo, e sim por fibras, que permitem a passagem do líquido
desde a câmara posterior por atrás da íris até a câmara vítrea. (KAUFMAN; ALM, 2004).
2.5 ACOMODAÇÃO
De uma maneira mais simplificada, o olho humano pode ser estudado como um
sistema óptico constituído por duas lentes espessas, a córnea, a qual é responsável por 70%
do poder dióptrico do olho, e o cristalino, com a possibilidade de dioptria variável.
(BRUNO; CARVALHO, 2007).
Por definição, acomodação trata-se da capacidade do olho em aumentar seu poder
dióptrico (ALVES, 2008).
“Acomodação é a mudança óptica dinâmica da potência dióptrica do olho,
capacidade esta que permite focalizar tanto objetos que se situam longe quanto objetos
próximos” (KAUFMAN; ALM, 2004, p.199, tradução nossa).
A acomodação é uma função que independente da distância que o objeto está do
olho, designa a capacidade de focalização precisa de um objeto, podendo estar entre 6
metros de distância e o infinito. (FEDOSSEEFF, 1995)
A acomodação é a capacidade do cristalino de alterar suas curvaturas, a fim de
mudar seu poder dióptrico, alterando assim o valor de distância focal do olho, através de
sistemas musculares fisiológicos, fazendo assim, com que seja possível enxergar objetos
nas mais variadas distâncias e tamanho de maneira nítida (SMITH; WEST; KINCAID,
2003).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Segundo Grosvenor (2004) acomodação é o processo pelo qual o cristalino muda
sua distância focal, independente da distância, em resposta a mudança da vergência da luz
incidente.
Segundo Smith, West e Kincaid (2003) muitos problemas relacionados com a
acomodação levam a procura por um especialista. A presbiopia que ocorre durante a quarta
e quinta década de vida é a principal causa de perda da acomodação do cristalino, que
geralmente manifesta-se próximo aos quarenta e cinco anos de idade. Ainda que a
presbiopia possa ocorrer por múltiplos fatores, mas a principal causa é a perda da
elasticidade do cristalino.
Presbiopia é a diminuição da capacidade do cristalino de realizar a acomodação, em
geral, associada ao envelhecimento. (KAUFMAN; ALM, 2004).
Existe um mecanismo ativo da acomodação que depende da atividade do músculo
ciliar, e um mecanismo passivo, relacionado com as alterações do cristalino. (SMITH;
WEST; KINCAID, 2003)
2.5.1 Teorias da Acomodação
O padre jesuíta Cristoph Scheiner foi o primeiro que comprovou a existência de um
mecanismo de acomodação para que o olho realizasse a focalização de imagem para as
diferentes distancias, quando, em 1619 através de um experimento utilizando-se de duas
cartas com pequenos orifícios, com separação menor que o diâmetro da pupila colocada
diante de um olho constatou que enquanto o indivíduo observara o objeto distante, ao se
colocar entre o olho e a carta uma cabeça de alfinete, esta se via dupla, entretanto, ao fixar
a cabeça do alfinete o objeto distante que anteriormente aparecia nítido agora era visto de
maneira turva e em diplopia, comprovando assim a existência de um sistema de
focalização (ALVES, 2008).
Young foi o primeiro pesquisador que provou que o sistema de acomodação era
realizado pelo cristalino, até então havia a discussão de que o sistema de enfoque do olho
poderia ser realizado também pro uma deformação da córnea ou por alteração do
comprimento axial do olho. (FURLAN, MONREAL, ESCRIVÁ, 2000).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Furlan, Monreal e Escrivã (2000) diferem desta explicação apresentada por Alves
(2007) dizendo que Young constatou que a córnea não era responsável pela acomodação
ao submergir-la em um meio com um índice de refração semelhante ao dela, no caso, a
água, e constar que mesmos nestas condições havia acomodação.
Após isto, Crampton foi o primeiro a demonstrar a presença do músculo ciliar com
base em estudos realizados em olhos de aves, e Muller o primeiro que propôs uma
descrição mecânica para a maneira com que o músculo ciliar poderia altera a forma e
curvatura do cristalino (KAUFMAN, ALM, 2004).
A primeira descrição completa para a acomodação surgiu em 1867, quando
Helmholtz observou que o cristalino estaria suspenso por uma estrutura de ligamentos
inelásticos que formavam a zônula de Zinn, que por sua vez estaria ligada ao corpo ciliar.
(FURLAN, MONREAL, ESCRIVÁ, 2000).
Mesmo sendo a teoria mais antiga que explica o processo acomodativo, ainda hoje
é a que mais é difundida e aceita mundialmente (DAVSON, 1990).
Segundo Bruno e Carvalho (2007) Schachar dividiu as fibras das zônulas em três
categorias, de acordo com a localização de cada uma, são elas: fibras anteriores,
posteriores e equatoriais, sendo que as equatoriais tem função mais ativa no processo da
acomodação que as demais fibras, que tem função de dar estabilidade a lente quando os
olhos não estão acomodados.
2.5.2 Mecanismos da Acomodação
De acordo com Kaufman e Alm (2004) quando o olho está focado em um objeto
que se situa longe, a tensão das fibras da zônula, exerce uma força que tem como direção
externa o equador do cristalino através de sua cápsula. Essa tensão mantém o cristalino
relativamente aplanado e sem acomodação. Quando o músculo ciliar se contrai, faz com
que o vértice interno do corpo ciliar se desprenda.
Do infinito até 6 metros, o deslocamento de imagem é de 6/10 mm, enquanto de 6
metros a 12 cm o deslocamento é de 3,58mm, O mecanismo de acomodação, para longe,
depende da atividade do músculo de Brucke, que são fibras meridionais e radiais do
músculo ciliar, inervadas pelo simpático; enquanto a acomodação para perto depende do
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
músculo de Roger Muller, constituído por fibras circulares do músculo ciliar, inervadas
pelo parassimpático. Este mecanismo ativo da acomodação explica a labilidade da refração
ocular. (Kaufman, Alm, 2004)
Quando o músculo ciliar se contrai, o vértice interno do corpo ciliar ira se
desprender para frente e sobe no eixo do olho. Este desprendimento fará com que ocorra
um estreitamento da união posterior do músculo ciliar a coróides e das fibras zônulares
posteriores.
Quando o cristalino está acomodado ocorrem algumas alterações oculares durante a
acomodação. A córnea não sofre nenhuma alteração, mas na câmara anterior ocorre a
diminuição da mesma, pelo fato de ocorrer um aumento de curvatura da face anterior do
cristalino. A pupila fica em miose. Na zônula ocorre um relaxamento pela ação do músculo
ciliar. A contração do músculo ciliar traciona a coróide e o corpo ciliar para frente, o que
causa um relaxamento da zônula. Os processos ciliares movem-se ligeiramente para frente.
E o vítreo é pressionado para frente. (ALVES, 2008).
2.5.3 Estímulo da Acomodação
De acordo com Dantas et al (1999) O desencadeamento para que se realize um
estímulo neurológico à acomodação se dá devido a uma imagem turva, onde há
necessidade de deslocá-la até a retina para obter nitidez, e segundo Alves (2008) a
velocidade com que a imagem se torna borrada ao aproximar o objeto do observador
determina com que força será dada a reposta ao estímulo de acomodação.
Segundo Kaufman e Alm (2004, p.202), “o músculo ciliar é um músculo liso com
inervação parassimpática que induz a contração mediada por receptores muscarínicos M3.”.
Para Davson (1990) As fibras do músculo ciliar se contraem através de uma
estimulação gerada pelas fibras parassimpáticas do III par craniano, com origem no núcleo
de Edinger-Westphal que se interligam com o gânglio ciliar, o estimulo sensorial percorre
este caminho realizando a função de agonista ao movimento de acomodação, ou seja,
realizando a contração do músculo ciliar.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.5.4 Profundidade de Foco
Em teoria, o olho esta nitidamente focado para o infinito, contudo, na prática,
percebemos que em distancias entre 6 metros e o infinito somos capazes de enxergar com
perfeição sem a necessidade de focalizar, contudo, em distancias menores que 6 metros, as
imagens somente são percebidas nitidamente graças à acomodação. (PARADA, 1997).
2.5.5 Amplitude de Acomodação
Para Mejía et al (2005) a amplitude de acomodação é o grau em que o olho
consegue alterar sua refração. Quanto mais jovem é o individuo maior é sua A.A, e
conforme a pessoa vai envelhecendo essa amplitude de acomodação vai diminuindo.
Segundo Alves (2008) a amplitude de acomodação é a maior mudança possível de
acomodação, expressa em dioptrias.
De acordo com Mejía (2005) essa classe de acomodação é a distância entre um
ponto remoto (ponto mais distante que o olho pode ver nitidamente) e o ponto próximo
(menor distância que o olho é capaz de ver nitidamente).
2.5.6 Flexibilidade de Acomodação
A facilidade acomodativa segundo Alemany (2005) é a aceitação de lentes positivas
e negativas a serem antepostas aos olhos do paciente. Utilizando uma dessas lentes por vez,
a uma distância de 50 cm da tabela de visão de perto, o examinador indica uma linha para
o paciente ler.
Para Scheiman e Wick (1996) quatro resultados são possíveis de acontecer. A
primeira delas é a aceitação das lentes tanto positivas como negativas. A segunda é uma
realização inadequada tanto nas lentes positivas quanto negativas, o que indica uma
inflexibilidade de acomodação, além de uma acomodação relativa positiva e negativa
baixas. Uma terceira possibilidade é a aceitação da lente negativa e a realização
inadequada para a lente positiva, o que indica um excesso de acomodação ou ainda um
espasmo acomodativo. A quarta e ultima possibilidade é a realização inadequada para as
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
lentes negativas e aceitação das lentes positivas, o que indica uma dificuldade para
estimular a acomodação.
2.5.7 Facilidade de Acomodação
De acordo com Scheiman e Wick (1996) é a resistência e o dinamismo da resposta
acomodativa. Tem a finalidade de fazer com que o paciente realize mudanças rápidas e
amplas na resposta acomodativa.
Segundo Alemany (2005) um sintoma típico desse problema é a queixa freqüente
de não conseguir trabalhar em visão de perto, geralmente as crianças relatam não conseguir
ler quando estão escrevendo.
2.6 TESTES PARA AVALIAR A ACOMODAÇÃO
2.6.1 Retinoscopia
De acordo com Mejía et al (2005) é um método pelo qual se pode medir o estado
refrativo de cada olho de forma objetiva, ou seja, que não depende da resposta do paciente,
identificar alterações da acomodação, definir o grau da ametropia em pacientes não
colaboradores e até mesmo desmascarar pacientes simuladores.
Para Rodrigues e Dantas (2001) é o exame visual que passa inúmeras informações
ao especialista durante sua realização, e não apenas por definir o grau da ametropia, mas
também na avaliação da transparência dos meios refringentes do olho.
Segundo Grosvenor (2004) as duas técnicas de retinoscopia são mais utilizadas na
prática clínica são a retinoscopia estática e a retinoscopia dinâmica.
2.6.1.1 Retinoscopia estática
retinoscopia estática é o método no qual se realiza com a acomodação em repouso,
isso se dá pelo fato de sobrepor-se lentes positivas geralmente de 2 dioptrias a uma
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
distancia de 50cm entre o examinador e o examinado. Essa lente vai compensar a distância.
(MEJÍA et al, 2005)
Para Grosvenor (2004) a retinoscopia estática é a prova utilizada para medir um
defeito refrativo em visão de longe, através do movimento do reflexo do retinoscópio. Tem
por finalidade medir e determinar a potencia de cada meridiano principal a fim de
neutralizar o movimento do reflexo.
Para Mejía et al (2005) é indispensável para a realização deste teste que o paciente
tenha visão binocular, ou que o paciente não apresente tropia em visão de longe.
2.6.1.2 Retinoscopia dinâmica
Segundo Grosvenor (2004) é a técnica utilizada para obter-se a presença ou não de
um defeito refrativo no ponto próximo. Tem o objetivo de comparar com relação à
retinoscopia estática qual a potencia esférica positiva ou, menos negativa, são necessárias
para conseguir o ponto neutro.
De acordo com Mejía et al (2005) esta técnica é realizada a uma distância de 40cm
com o paciente fixando na luz do retinoscópio, a fim de ativar a acomodação.
É utilizada em pacientes que não colaboram, em pacientes pediátricos, pacientes
monoculares, com algum tipo de estrabismo ou ainda em pacientes que apresentem alguma
patologia ou defeito visual, pelo qual não é possível a realização da retinoscopia estática.
É necessário compensar em dioptria a acomodação exercida pelo paciente no
exame. Para isso existe uma tabela com dados fixos, pela qual se compensa os valores
dióptricos de acordo com a idade de cada paciente. (MEJÍA et al, 2005)
Tabela 1 – Compensação retinoscópica segundo a idade
IDADE DADO A COMPENSAR
0 – 40 1.25 D
40 – 44 1.50 D
44 – 48 1.75 D
48 – 52 2.00 D
52 – 56 2.25 D
56 – 60 2.50 D
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
60 – 64 2.75 D
64 ou mais 3.00 D
Fonte: Mejía et al (2005, p.108)
De acordo com Alemany (2005) com a retinoscopia dinâmica pode-se medir o
retraso acomodativo, ou seja, o lag acomodativo ou ainda postura acomodativa.
2.6.2 Testes para Avaliar a amplitude de Acomodação (AA).
Para Mejía et al (2005) são necessários alguns requisitos para a elaboração destes
testes, tanto por parte do paciente, como por parte do examinador. São eles:
Integridade da plasticidade do cristalino.
Com correção para o máximo controle acomodativo.
Instruir bem o paciente.
Ter presente a idade do paciente, devido ao processo de envelhecimento.
Realizar os testes monocularmente.
2.6.2.1 Método de Sheard.
Para Alves (2008) chamada de Método indireto. O paciente fixando a uma distância
de 40cm. São acrescentadas lentes negativas gradualmente a sua correção de longe, até o
paciente reportar que está vendo turvo. Alente mais negativa que permitir a visão das letras
da carta será o valor da amplitude de acomodação. Em cima disso acrescenta-se 2,50 D,
que corresponde ao valor dióptrico da distancia escolhida no exame.
2.6.2.2 Método de Donders.
O examinador apresenta a tabela, ou a mira escolhida para o paciente, ligeiramente
mais abaixo de seu plano horizontal. Pede-se ao paciente que leia em voz alta, enquanto o
examinador aproxima a tabela lentamente até que o paciente veja as letras pouco nítidas e
difíceis de ler. A distância encontrada em centímetros é convertida em dioptrias de
acomodação.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Exemplo: Pouca nitidez 10cm
Dioptrias de acomodação 1 / 0.10m= 10.00D
Pouca nitidez 25cm
Dioptrias de acomodação 1 / 0.25= 4.00D
2.6.3 Teste para a Facilidade da Acomodação
De acordo com Mejía et al (2005) é uma técnica clínica utilizada para medir a
facilidade de acomodação e relaxamento de um paciente com respeito ao tempo. Para a
realização deste teste são necessários alguns requisitos por parte do examinador, do
paciente e também do consultório, tais como:
Presença e integridade do cristalino.
Uso da correção para o máximo controle acomodativo.
Colaboração e entendimento por parte do paciente.
Iluminação adequada.
Conhecer a capacidade acomodativa segundo a idade do paciente e seu estado
refrativo.
Para Scheiman e Wick (1996) quatro resultados são possíveis de acontecer. A primeira
delas é a aceitação das lentes tanto positivas como negativas. A segunda é uma realização
inadequada tanto nas lentes positivas quanto negativas, o que indica uma inflexibilidade de
acomodação, além de uma acomodação relativa positiva e negativa baixas. Uma terceira
possibilidade é a aceitação da lente negativa e a realização inadequada para a lente
positiva, o que indica um excesso de acomodação ou ainda um espasmo acomodativo. A
quarta e última possibilidade é a realização inadequada para as lentes negativas e aceitação
das lentes positivas, o que indica uma dificuldade para estimular a acomodação.
2.6.4 Teste para Avaliar a Flexibilidade Acomodativa
Este teste tem como objetivos principais determinar a facilidade da mudança
acomodativa do paciente, levando em consideração o tempo. Serve também para analisar
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
com a demanda visual e os demais testes realizados a fim de dar a conduta mais acertada
ao paciente. (MEJÍA, 2005)
De acordo com Alemany (2005) para medir a flexibilidade acomodativa utiliza-se
flippers de +2.00 dioptrias e – 2 dioptrias utilizados no teste de facilidade. O teste é
realizado de perto a uma distância de 50cm, e realiza-se em cada olho por separado.
Para Mejía (2005) o teste pode ser realizado com uma lente positiva de 2.00
dioptrias e outra negativa também de 2.00 dioptrias, realizando mudanças rápidas sem a
interrupção do teste. O paciente lendo a linha indicada pelo examinador, uma linha acima
de sua acuidade visual em visão de perto.
2.7 ALTERAÇÕES ACOMODATIVAS
2.7.1 Fadiga de Acomodação
A fadiga visual, conhecida também como astenopia ou fadiga de acomodação,
compreende uma série de fatores que resultam em um desconforto visual ao paciente ao
realizar atividades de perto por longos períodos, sendo eles, dor ocular, cansaço visual, dor
localizada ao redor dos olhos e dor de cabeça. (GROSVENOR, 2004)
Trata-se de uma alteração de alta importância optométrica, uma vez que os
sintomas de fadiga visual compreendem a maioria das queixas de uma consulta de rotina.
(EDWARDS, LLEWELLYN, 1993).
Ainda que a astenopia seja um sintoma típico de defeitos refrativos não corrigidos,
fica claro que não há a possibilidade de um míope sofrer destes incômodos, uma vez que,
diferente dos pacientes hipermétropes ou astigmatas hipermetrópicos, o míope não é capaz
de utilizar sua acomodação para melhorar a visão de longe, pelo contrário, se habitua a ter
seus olhos relaxados, uma vez que mesmo que se esforce para enxergar, a imagem
continuará borrada, o míope abandona a idéia de realizar esforços para ver melhor de longe
(GROSVENOR, 2004).
Donders foi o primeiro a citar a astenopia como sinônimo de fadiga visual e outras
alterações que ocorriam devido à hipermetropia sem correção, em sua época, a
hipermetropia ainda não era profundamente conhecida, e muitos ópticos acreditavam que
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
as lentes convergentes só tinham a função de correção para os présbitas, não podendo ser
indicadas a pessoas jovens com dificuldade de visão para longe. Donders já acreditava que
a astenopia era dada devido ao uso excessivo da acomodação, e afirmava que para se
desenvolver os sintomas era necessário uma predisposição, depois de contestá-la, chegou à
conclusão de que esta predisposição se tratava de o paciente ser hipermétrope.
(GROSVENOR, 2004)
Ainda que a compensação da hipermetropia seja algo compreensível, para Alves
(2008), o astigmatismo resulta na causa mais freqüente de astenopia, isso se dá ao fato do
esforço realizado pelo cristalino para manter apenas um círculo com a menor confusão de
imagem sobre a retina. Esse esforço resulta num esforço relativamente maior para o
sistema acomodativo e visual do que a simples compensação da hipermetropia.
Ainda que a fadiga visual seja uma queixa comum nos defeitos refrativos, ela
também pode ser encontrada em casos onde o paciente apresente alterações da visão
binocular, alterações como insuficiência de convergência, excesso de convergência,
insuficiência de divergência, excessos de divergência, exoforias básicas, endoforias básicas
e forias verticais estão também relacionadas a estes sintomas (GROSVENOR, 2004).
Além disto, Scheiman e Wick (2002) ainda incluem nas causas para a fadiga as
alterações acomodativas, mesmo que um paciente apresente a amplitude de acomodação
normal, porém esteja com a facilidade ou flexibilidade alterados, o paciente poderá ter os
sintomas da fadiga.
2.7.2 Insuficiência de Acomodação
Segundo ALEMANY (2005) é a condição em que o individuo apresenta
dificuldade para estimular a acomodação, tendo como característica principal a redução da
Amplitude de acomodação (A.A) menor de 2 dioptrias de acordo com a norma para sua
idade.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.7.2.1 Etiologia
De origem lenticular, pode ser por uma esclerosis do cristalino. Podendo ser
também por uma debilidade do músculo ciliar. (ALEMANY, 2005).
2.7.2.2 Sinais e sintomas
A insuficiência de acomodação pode ser diagnosticada e identificada quando se
encontra a redução prematura da amplitude de acomodação. Alguns sintomas estão
associados a essa alteração, entre eles sintomas monoculares que estão relacionados a
inflamações ou traumas do corpo ciliar, e sintomas binoculares que podem ser resultados
de medicações anticolinérgica, ametropias, trauma na cabeça ou no pescoço. (ALVES,
2008).
De acordo com ALEMANY (2005) a amplitude de acomodação (A.A) apresenta-se
baixa com relação com a esperada para sua idade, acomodação relativa positiva (ARP)
também se encontra baixa.
2.7.3 Espasmo de Acomodação
Para Alves (2008) é causado por um aumento da acomodação. Mesmo que
necessária para uma visão nítida, o uso excessivo da visão de perto, faz com que o
individuo seja incapaz de relaxar completamente sua acomodação. Os espasmos de
acomodação ocorrem com maior freqüência em hipermétropes, mas também se encontram
em míopes, todos com ametropias pequenas ou astigmatismos não corrigidos e geralmente
em indivíduos com menos de trinta anos.
2.7.3.1 Etiologia
Para Alemany (2005) pode ocorrer devido a um grande desequilíbrio muscular, por
uma neuralgia no trigêmeo, intoxicação geral, ou ainda por estado nervoso ou problemas
psicológicos fortes.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.7.3.2 Sinais e sintomas
De acordo com Rhee e Pyfer (2002) o espasmo da acomodação está associado a
situações de estresse ou neuroses. É uma situação involuntária, que pode causar cefaléia,
visão para longe bilateral borrada, alem de o olho mover-se involuntariamente enquanto o
paciente lê. Geralmente os sintomas ocorrem após períodos intensos e prolongados de
trabalho.
Segundo Alemany (2005) a acuidade visual (AV) de longe no espasmo
acomodativo encontra-se diminuída e amplitude de acomodação baixa.
2.7.4 Paralisia da Acomodação
Para Alemany (2005) é a total incapacidade de produzir a acomodação.
2.7.4.1 Etiologia
Alves (2008) acredita que a causa ainda pode ser congênita, por glaucoma agudo,
neuropatias ópticas, lesões nucleares e supra nucleares.
De acordo com Alemany (2005) a paralisia da acomodação pode ser causada por
anomalias congênitas, trauma, agentes cicloplégicos, infecções, toxicidade, diabetes, por
complicações neurológicas ou musculares.
2.7.4.2 Sinais e sintomas
Dificilmente ocorre em visão de longe, geralmente em visão de perto, quando há
destruição da cadeia simpática cervical. Seus principais sintomas são: o aumento da
amplitude de acomodação, o ponto próximo está afastado e a pupila encontra-se em
midríase. O individuo que apresenta paralisia da acomodação e é emétrope queixam-se de
baixa visual apenas para perto, enquanto os hipermétropes tanto para perto como para
longe. O paciente vai reportar micropsia, ao contrario dos espasmos da acomodação que
apresentam macropsia. (ALVES, 2008).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.7.5 Aparente excesso de acomodação
Segundo Alemany (2005) é a incapacidade de relaxar a acomodação. Em casos
leves, dependendo da quantidade, se manifesta um aumento do tono do músculo ciliar, até
alcançar um espasmo acomodativo nos casos mais graves.
Conhecida assim pelo fato de indivíduos présbitas com aparente amplitude de
acomodação altamente exagerada pela sua idade e capacidade visão de perto ser
incompatível com entropia nessa faixa etária. Geralmente esse aparente excesso da
acomodação esta relacionado com o efeito miópico que a catarata cortical proporciona, na
qual permite uma boa visão de perto, ou em casos de portadores de miose senil, que
também permite boa visão de perto sem que seja necessário o uso de lentes corretoras.
(ALVES, 2008).
2.7.5.1 Etiologia
A causa mais provável para essa anomalia acomodativa é um excesso da adaptação
da acomodação tônica. Conforme essa aumenta, pelo fato de manter a visão de perto,
dando lugar a um possível excesso acomodativo, assim a acomodação reflexa vai
diminuindo, minimizando a relação A/CA
muito abaixo de sua norma. (ALEMANY, 2005).
2.7.5.2 Sinais e sintomas
Para Alemany (2005) o individuo com excesso de acomodação, apresenta astenopia
em visão de perto, embaçamento periódico em visão de longe, cefaléia após trabalho visual
de perto, diplopia ocasional em visão de longe, dificuldade de passar de visão de longe
para visão de perto, alem de uma amplitude de acomodação baixa, ponto próximo de
convergência (PPC) muito perto e acuidade visual de longe reduzida ou variável.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.7.6 Inflexibilidade da Acomodação
Segundo Alemany (2005) é a dificuldade para realizar mudanças na acomodação.
Ocorre quando existe um atraso entre o estimulo acomodativo e a resposta acomodativa, ou
seja, o tempo que demora em transcorrer essa mudança, sendo que o tempo normal é de 0 a
7 segundos. Tem como principal característica a redução da latência e velocidade da
resposta acomodativa. É o candidato ideal para a terapia visual.
2.7.6.1 Sinais e sintomas
Dificuldade para mudanças de visão de perto para visão de longe e de viso de longe
para visão de perto, astenopia associada a tarefas em visão de perto, cefaléia após trabalhos
em visão de perto, alem de apresentar acomodação relativa positiva (ARP) e acomodação
relativa negativa (ARN) baixas. Não aceita lentes positivas até terminar a terapia. A
amplitude de acomodação (A.A) encontra-se normal. (ALEMANY, 2005).
2.7.7 Presbiopia
“Fala-se em presbiopia quando o ponto próximo ultrapassa a distância de trabalho”.
(EDWARDS, LLEWELLYN, p. 483. 1993).
Ainda que o ponto próximo de acomodação se afaste gradualmente com o decorrer
dos anos, muitas pessoas não notam este fato, provavelmente até quando, por volta dos 40
anos, tentem ler um bula de remédio ou uma apólice de seguros e comprovam que não há
mais a mesma nitidez a qual estavam acostumados. (GROSVENOR, 2004).
De acordo com Fedossef (1995) a palavra presbiopia deriva do grego, onde
“presbys”, que significa velhice, e “opsis”, visão, sendo então a presbiopia denominada
como visão da velhice.
“A presbiopia não é um defeito anatômico do globo, e sim uma redução fisiológica
da amplitude de acomodação.” (DOME p.199, 1999).
O cristalino segue crescendo durante toda a vida nos seres humanos resultando em
um aumento, tanto lineal quanto de espessura, devido às fibras novas que se formam se
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
adicionarem ao córtex anterior e posterior, fazendo com que as velhas permaneçam no
núcleo (KAUFMAN; ALM, 2004)
De acordo com Dome (2001), o envelhecimento do cristalino ocorre a partir do
nascimento, porém, sua manifestação clínica ocorre somente por volta dos 40 ou 50 anos
de idade, quando devido a perda de elasticidade das fibras, ocorre a diminuição da
acuidade visual para perto, e, ainda que o processo de enrijecimento das fibras continue até
que todas tenham perdido sua elasticidade, o olho ainda preserva certa capacidade
acomodativa.
Embora esteja relacionada com a quarta ou quinta década de vida, a presbiopia tem
se mostrado relacionada também por fatores ambientais, sendo diagnosticada por volta dos
37 anos na Índia, aos 39 em Porto Rico, 41 em Israel, 42 no Japão 45 e 46 anos na
Inglaterra e Noruega respectivamente, assim sendo, os povos que situam-se mais próximos
ao equador estão mais sujeitos a presbiopia, revelando que o aparecimento da mesma está
mais relacionado com a temperatura do que com a latitude, fisiológicos, como vícios de
refração e psicológicos, como estado de espírito. (ALVES, 2008).
Segundo Wilson (2004), os principais sintomas na presbiopia são a dificuldade em
ver de perto, a necessidade de maior iluminação para realizar atividades próximas,
notando, por exemplo, que é melhor a leitura pela parte da manhã do que a noite, e, nos
casos de recém présbitas, os pacientes notam que a focalização se dá mais lenta em objetos
próximos, e também ao alternar o foco para objetos distantes.
Segundo Kaufman e Alm, até o momento não há nenhuma forma de prevenção ou
cura da presbiopia, sendo que a forma mais habitual para sua correção consiste na
utilização de correção para leitura, sendo ela o simples óculos para perto (com o custo
baixo) ou até bifocais e multifocais. (2004)
Além disso, há a possibilidade do uso de lentes de contato corretivas, sendo elas
monofocais (no caso do uso de monovisão) ou multifocais, além também dos métodos
cirúrgicos, que envolve desde o implante de lentes intra-oculares, até mesmo a
esclerotomia ciliar anterior, baseada em incisões radiais na esclera sobre o corpo ciliar.
(ALVES, 2008).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
2.8 VISÃO BINOCULAR
Segundo Dantas (1995) o desenvolvimento da visão binocular ocorre durante o
primeiro ano de vida e de forma gradativa. Mas é entre 5 e 6 anos que ela atinge sua
maturidade completa.
De acordo com Kaufman e Alm (2004) não só os seres humanos, mas todos os
animais que possuem os olhos na zona frontal conseguem a visão binocular.
Segundo Dantas (1995) a visão binocular tem muita importância, pois ela minimiza
os defeitos dióptricos do olho e alterações campimétricas causadas por lesão monocular
através da superposição dos campos visuais, alem de ampliar o campo visual total, e
proporcionar a visão estereoscópica (tridimensional).
A visão binocular foi classificada por Worth e dividida em três graus:
Percepção simultânea (grau I) - quando as imagens percebidas em ambos os olhos
por separados são percebidas deforma simultânea pelo córtex cerebral.
Fusão (grau II) - quando os pontos correspondentes da retina são estimulados,
fazendo com que as imagens visualizadas em cada olho por separado se fundem formando
uma única imagem.
Estereopsia (grau III)- é a percepção tridimensional, conhecida como 3D, é a
capacidade de ver em profundidade. É a forma mais elevada da visão binocular.
Para Kaufman e Alm (2004), a estereopsia é a percepção da distancia relativa, ou a
separação em profundidade.
De acordo com Dantas (1995) o efeito da profundidade depende da disparidade horizontal
dos pontos retinianos, ou seja, quanto maior a disparidade horizontal dos pontos retinianos,
maior é o efeito da percepção em profundidade.
Segundo Díaz e Dias (2002) diante de uma quantidade grande de graus da
disparidade retiniana ocorre diplopia. Diante de graus pequenos de disparidade retiniana o
individuo geralmente terá uma forma de visão binocular em que os pontos mais pertos e
mais distantes do ponto de fixação serão percebidos em profundidade, ou seja, em três
dimensões.
Para que a visão binocular ocorra é necessário que em ambos os olhos as imagens
retinianas estejam bem enfocadas e tenham mesmo tamanho e forma. (Díaz e Dias, 2002).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Segundo Dantas e Moreira (2006) existem alguns pré-requisitos essenciais para a
visão binocular.
Fatores anatômicos:
a- integridade anatômica e dióptrica do olho.
b- paralelismo dos eixos visuais.
Fatores sensoriais:
a- visão útil em cada olho.
b- imagens similares em cada olho.
c- correspondência retiniana normal.
d- superposição dos campos binoculares.
Fatores motores:
a- versão normal
b- amplitude vergencial normal.
c- relação A/CA normal
Quando a imagem de um ponto proveniente de um objeto estimula pontos não
correspondentes na retina, define-se como disparidade retiniana, quando estes pontos ficam
muito distantes, há diplopia, porém quando existem pontos pequenos de disparidade, o
indivíduo experimenta uma forma de visão binocular em que os pontos mais próximos ou
os mais distantes serão percebidos em profundidade, como se a imagem estivesse em três
dimensões, a esta percepção damos o nome de profundidade estereoscópica ou estereopsia.
(GROSVENOR, 2004).
Para Butterworth (2001) de um modo mais sucinto denomina a estereopsia como
sendo a percepção da profundidade relativa dos objetos com base na disparidade binocular.
Segundo Alemany (2005) muitos testes são utilizados para a avaliação da visão
estereoscópica, testes esses que para sua realização são necessários óculos polarizados por
cima de uma eventual correção óptica em visão de perto do individuo a ser examinado. Os
principais e mais utilizados testes para avaliar a condição de estereopsia na pratica clinica
são os testes de Titmus, teste do TNO, Randot, entre outros.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Para Dantas (1995) conhecido também como teste da mosca, esse teste se baseia no
principio da polarização, ou seja, ao paciente utilizando os óculos polarizados apresenta-
lhe uma cartilha com o desenho de uma mosca e pede-se que ele pegue a mosca com a
mão, de acordo com a resposta, classifica-se o grau da estereopsia. Permite com que a
estereopsia de um individuo seja quantificada de modo que seus valores variam de 3.000 s
a 40 s de arco.
De acordo com Butterworth (2001) este teste é muito simples e tem como principal
função avaliar a estereopsia de forma qualitativamente, comparando as respostas do
paciente com os dois olhos abertos e com um olho coberto.
De acordo com Dantas (1995) para a realização deste teste pede-se para que o
paciente coincida a ponta de um lápis localizado verticalmente com a ponta do lápis
mantido pelo examinador. Esta coincidência das extremidades dos lápis indica se há
estereopsia.
Butterworth (2001) ainda cita que se a resposta tanto a olho aberto quanto a olho
fechado forem parecidas, a visão binocular esta ausente.
De acordo com Butterworth (2001) este é o único teste clinico baseado em
profundidade real. Três placas de espessuras diferentes com desenhos de formas aleatórias
são utilizadas para a realização deste teste. Cada placa dessa tem quatro desenhos
semelhantes, mas em um deles um circulo em relevo é percebido. Começando com a placa
mais espessa e conforme a resposta do paciente se diminui a espessura. Esta disparidade
compreende valores de 600 a 15 segundos de arco.
Segundo Souza-Dias e Almeida (1999) as vergências são movimentos dos olhos
simultaneamente, mas em sentido oposto um com relação ao outro.
As vergências consistem em alterações nas direções dos raios luminosos, podendo
ser de características divergente, ou convergente, no caso do olho, se comportam sempre
como raios convergentes (Alves, 2008).
De acordo com EDWARDS (1993) as vergências tem uma latência, na maioria dos
casos, de 150 milissegundos, sendo que os valores normais em um adulto pode variar de
130 a 250 milissegundos.
Para Díaz e Dias (2002) as vergências são divididas em horizontais, verticais e
torcionais. As vergências verticais são chamadas de divergências verticais, cujas são
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
detectadas em situações patológicas como as paresias verticais e a divergência vertical
dissociada, mas conhecida como (DVD).
As vergências torcionais, também conhecidas por ciclovergências e esses ainda são
classificados em dois tipos: as inciclovergências e exciclovergência. (Díaz; Dias, 2002)
As vergências horizontais são classificadas em convergência e divergência. Os
movimentos de divergência são aqueles cujos olhos fazem movimento de abdução, ou seja,
temporalmente. Já os movimentos de convergência é o movimento simultâneo dos olhos
nasalmente, ou seja, movimento de adução. (Díaz; Dias, 2002)
Segundo Alves (2008) a convergência dispõe de três componentes, por relacionar-
se diretamente com o reflexo de perto. O mecanismo da acomodação, convergência
acomodativa e a convergência fusional.
De acordo com Souza-Dias e Almeida (1999) o equilíbrio entre as vergências
tônicas fazem com que os olhos fiquem em repouso. Mas essa teoria nos dias de hoje não é
muito aceita pelo fato de Jampolski afirmar que todas as vergências são psico-ópticas, isto
é, originam-se através de estímulos retínicos.
Três coisas ocorrem quando observa-se um objeto a um espaço curto de distância.
Essas são a acomodação, a convergência e a miose. Esses três movimentos simultâneos são
conhecidos como sincinesia, ou seja, dentro de certos limites, um individuo não pode
convergir sem acomodar e nem acomodar sem convergir. (SOUZA-DIAS, ALMEIDA,
1999).
Alves (2008) classificou as convergências em:
Convergência tônica: ocorrida pela própria anatomia dos olhos.
Convergência acomodativa: pelo fato de que sempre que o individuo
acomodar irá convergir e vice-versa.
Convergência fusional: quando ocorre fusão da imagem.
Convergência proximal: ocorrida quando a aproximação de um objeto.
Convergência voluntária: a convergência que o individuo faz
propositalmente.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Segundo Souza-Dias e Almeida (1999) as vergências fusionais são responsáveis
por corrigir pequenos erros que foram causados por imperfeições deixadas pelas
vergências acomodativas, quando o individuo perceber que está vendo em diplopia.
2.9 TESTES QUE ENVOLVEM A VISÃO BINOCULAR
De acordo com Mejía et al (2005) o ponto próximo de convergência é o ponto mais
próximo que um indivíduo consegue ver nítido sem que perca a fusão. Tem como objetivo
determinar a habilidade do paciente de convergir e fusionar, uma vez incluída a capacidade
de convergência voluntária e involuntária.
Para Scheiman e Wick (1994) este teste tem como propósito quantificar a
amplitude de convergência.
Segundo Grosvenor (2004) o valor considerado normal para o ponto próximo de
convergência é de aproximadamente 8 cm ou menos.
Para Mejía et al (2005) o valor encontrado é denominado baixo ou alto de acordo
com a idade do paciente. O PPC envolve todos os tipos de convergência: tônica, de
proximidade, por acomodação e a fusional. Se o PPC encontrar-se afastado ou baixo é por
que um ou todos destes componentes encontram-se diminuídos.
Segundo Grosvenor (2004) para a realização do PPC são necessários alguns
requisitos com respeito ao paciente.
De acordo com Mejía et al (2005) o ponto PPC não deve ser realizado em pacientes
que apresentem algum tipo de desviação ou tropia. O objeto em que o paciente esteja
observando tem que ser proporcional com sua acuidade visual. Deve ser realizado com
correção e sem correção. Essa avaliação pode ser realizada com objeto real, com luz e com
luz e filtro.
A luz, ou objeto deve ser aproximada lentamente em direção do nariz do paciente, e
pedir que ele fale quando ver o objeto duplo. Ao examinador cabe observar quando um dos
olhos do paciente desvie sem que ele reporte ver duplo, pois ele está suprimindo esse olho
desviado. Anota-se a distância em que o olho foi desviado. (2004).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
De acordo com Mejía et al (2005) as reservas fusionais tem como principal objetivo
medir a amplitude de fusão do paciente sendo em convergências, ou em divergências.
Alem de detectar através de um estudo das fusões quando algum paciente deseja aumentar
o valor de suas reservas.
É necessário que o paciente tenha visão binocular, de preferência em maiores de 5
anos, até mesmo por ter um grau de entendimento maior para o desenvolver do teste.
Segundo Mejía et al (2005) para o teste ser realizado de forma correta o paciente
deve estar fixando objeto situado a 6m, para RFP e RFN em visão de longe e 33cm a 40
cm para o teste em visão de perto. Coloca-se prismas diante de um dos olhos e em seguida
aumentando o poder dos prismas coloca-se no outro olho e assim sucessivamente ate que o
paciente reporte ver a imagem dupla, nesse momento diminui-se a dioptria prismática (DP)
até ver apenas uma única imagem. O procedimento é o mesmo para as diferentes distâncias
o que muda é a base do prisma. Para se obter reservas fusionais positivas a base do prisma
tem que estar a temporal e se o que quer ser avaliado são as reservas funcionais negativas a
base do prisma deve ser interna.
De acordo com Mejía et al (2005) os valores normais das reservas fusionais são:
Convergência de perto- 35 a 40 DP 35/30
Convergência de longe- 20 a 25 DP 25/20
Divergência de perto- 12 a 15 DP 12/10
Divergência de longe- 7 a 10 DP 10/8
De acordo com Scheiman e Wick (1996) o cover teste tem como propósito avaliar a
presença, direção e a magnitude da foria. É um dos métodos mais valiosos para avaliar as
características motoras binoculares.
Segundo Mejía et al (2005) este teste tem como principal objetivo dar um
diagnóstico do estado do equilíbrio binocular do paciente através da capacidade de fusão
motora do mesmo.
Para a realização deste teste são necessários alguns requisitos, sendo que a principal
delas é a que o paciente tenha fixação central e que fixa o objeto com nível de acuidade
visual do olho com menor visão. (MEJÍA et al, 2005).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
O cover teste indica a existência manifesta ou latente de desviações oculares. O
procedimento deste teste realiza-se em três etapas. Na primeira etapa consiste em ocluir o
olho direito e observar o movimento do olho esquerdo. Na segunda etapa se não
apresentou movimento no olho esquerdo, passa-se então a ocluir o olho esquerdo e
observar o olho direito. Na terceira etapa observa-se o movimento do olho ocluído, durante
e depois disto. Tem por finalidade evidenciar as desviações latentes ou mascaradas pelo
reflexo de fusão. (MEJÍA et al, 2005).
De acordo com Díaz e Dias (2002) é a relação existente entre a magnitude do
estimulo acomodativo e a convergência induzida. Seu valor médio é de 3,5 prismas por
dioptria esférica.
Para Scheiman e Wick (1994) a relação A/CA tem como objetivo determinar a
mudança produzida na convergência acomodativa quando o paciente esta acomodando ou
relaxando uma certa quantidade de sua acomodação.
Segundo Díaz e Dias (2002) o efeito da idade sobre a relação A/CA ainda é
controverso. Sendo que alguns estudos mostram um certo aumento no valor desta relação
com a idade. Enquanto outros não apresentaram alterações desta relação entre a
adolescência e a presbiopia, mas ocorre uma redução desta relação no inicio da
adolescência.
Um dos métodos utilizados para calcular o A/CA é o método do gradiente, que se
determina medindo a foria através do cover teste, utilizando lente negativa de 1 ou 2
dioptrias. A mudança produzida com as lentes negativas adicionais é o respectivo valor
A/CA, ou seja, o valor encontrado da sua foria habitual menos a foria encontrada com as
lentes negativas adicionais. (SCHEIMAN; WICK, 1994).
Este teste avalia também as vergências fusionais positivas de uma forma indireta.
Se faz uma comparação entre a acomodação relativa negativa com as classes de vergências
fusionais suaves, pelo fato de que as lentes são introduzidas de forma gradual e suave.
Com a ARN pede-se ao paciente que mantenha a convergência a um certo nível enquanto
muda a resposta acomodativa. O paciente mantendo a tabela única e nítida, enquanto vai se
adicionando lentes positivas de +0,25 dioptrias. (SCHEIMAN, WICK, 1996).
Para Alemany (2005) o teste é realizado com sua melhor correção para visão de
longe fixando objeto ligeiramente maior que sua melhor acuidade visual e adiciona-se
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
lentes positivas lentamente até q o paciente reporte que está vendo borrado. Os valores
normais esperados na acomodação relativa negativa é de +2,00 dioptrias.
Segundo Scheiman e Wick (1996) para saber se a causa da borrosidade é por parte
da acomodação ou da vergência fusional positiva, examina-se o sistema acomodativo
monocularmente, se este encontra-se melhor o problema esta relacionado com as
vergências fusionais.
De acordo com Scheiman e Wick (1996) este teste avalia de forma indireta a
vergência relativa negativa. Acrescenta-se lentes negativas em passos de -0,25 dioptrias,
comparando com os testes de vergências suaves. Com a ARP o paciente deve manter a
convergência em um determinado nível, mudando a resposta acomodativa. O paciente deve
manter a visão única e nítida enquanto adiciona-se lentes negativas gradativamente. Para
conseguir que isso ocorra deve estimular a acomodação, que esta acompanhada de um
incremento de convergência acomodativa. Portanto a ARP não indica somente a habilidade
de estimular a acomodação, mas também mostra o estado da vergência fusional negativa.
Para Alemany (2005) este teste é realizado sobre sua melhor correção para visão de
longe, observando um optotipo de acuidade visual inferior a acuidade visual do olho com
pior visão. O valor normal esperado para a acomodação relativa positiva é de -2,50
dioptrias.
De acordo com Scheiman e Wick (1996) essa alteração é a mais comum entre as
alterações da visão binocular, afetando em torno de 3% a 5% da população. Ocorre quando
o individuo apresenta uma vergência fusional positiva reduzida com uma relação A/CA
baixa, o cover teste apresenta-se como exoforia maior de perto do que para longe, além de
um ponto próximo de convergência afastado, com ruptura maior de 10 cm.
Segundo Rhee e Pyfer (2002) a insuficiência de convergência pode ser causada por
fadiga ou doenças; drogas (parassimpatolíticos), uveíte, pupila tônica de Adie, lesão
traumática, ou ainda por uso de óculos que induzem um efeito prismático de base externa.
Para Grosvenor (2004) depois de prolongados trabalhos em visão de perto pode
fazer com que o individuo com insuficiência de convergência queixe-se de fadiga,
sonolência ou ainda reporta ver duplo.
Scheiman e Wick (1996) afirmam que o individuo com insuficiência de
convergência também pode apresentar visão borrada, dores de cabeça, dificuldade de
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
concentração, as letras parecem se mover. Mas podendo ainda ser assintomáticos em
alguns casos.
Para seu tratamento deve-se corrigir um possível erro refrativo do paciente, realizar
exercícios de aproximação através do ponto próximo de convergência. Rhee e Pyfer
(2002).
Segundo Grosvenor (2004) um método muito eficaz e que aparecem resultados
satisfatórios em pouco tempo é o treinamento visual com efeitos de base externa.
De acordo com Scheiman e Wick (1996) o excesso de convergência é uma
condição caracterizada quando o individuo apresenta cover teste em exoforia em visão de
perto e ortoforia ou endoforia em visão de longe, uma reserva fusional negativa baixa,
associado a uma relação A/CA alta.
Os sintomas estão sempre relacionados com tarefas em visão de perto, podendo ser
o excesso de convergência também assintomático, o que leva o especialista a suspeitar de
uma supressão quando trabalha em visão próxima.
Os principais sintomas relatados pelo paciente incluem tensão ocular, visão
borrada, diplopia, sonolência, dores de cabeça. (SCHEIMAN, WICK, 199666).
Segundo Grosvenor (2004) sintomas como a astenopia também são freqüentes em
indivíduos com excesso de convergência, pelo fato de utilizar a reserva fusional negativa
constantemente, e essa apresentar-se bastante reduzida.
Para Scheiman e Wick (1996) o tratamento por terapia é recomendado quando o
paciente apresenta sintomas, quando a reserva fusional negativa esta muito reduzida,
quando a magnitude da foria é muito grande, além da correção de um possível erro
refrativo que o paciente possa ter.
Essa alteração vergencial é a menos freqüente. É insuficiência de divergência é
caracterizada por apresentar uma endoforia de longe de 2 a 8 graus, e uma pequena
endoforia em visa de perto. (SCHEIMAN; WICK, 1996)
Segundo Grosvenor (2004) a insuficiência de convergência tem como principais
sintomas astenopia, dores de cabeça tanto em visão próxima quanto em visão de longe,
Para Scheiman e Wick (1996) outros sinais e sintomas ainda podem aparecer em
indivíduos com insuficiência de divergência tais como, diplopia, náuseas, tensão ocular,
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
visão borrada, além de apresentar também vergência fusional negativa baixa em visão de
longe, relação A/CA baixa e um erro refrativo não significativo.
De acordo com Grosvenor (2004) a utilização de lentes corretoras de base externa
para corrigir a hipermetropia seria o tratamento para essa condição.
Para Scheiman e Wick (1996) o tratamento da insuficiência de divergência ocorre
com a utilização de lentes com prismas de base externa, e se com essa não tiver os
sintomas eliminados ou diminuídos, a terapia é alternativa eficaz.
Segundo Grosvenor (2004) o excesso de divergência é caracterizado por apresentar
uma exoforia elevada em visão de longe e uma exoforia mais baixa em visão de perto.
Muitas vezes os pacientes com essa alteração não se dão por conta do problema e a única
queixa é que um dos olhos gira para fora.
De acordo com Scheiman e Wick (1996) a relação A/CA nesses casos encontra-se
alta, e as reservas fusionais positivas geralmente estão normais. E os sintomas dessa
alteração ainda que raros, podem apresentar-se como astenopia, além de diplopia.
Para Grosvenor (2004) uma hipercorreção com lentes negativas ajudaria não
tratamento do excesso de divergência, pelo fato de diminuir a exoforia em visão de longe.
Scheiman e Wick (1996) acreditam que o tratamento por terapia é eficaz e
necessário se a utilização de correção com lentes negativas não for o suficiente para
eliminar os sinais e sintomas ocorridos pelo excesso de divergência.
2.10 PROGRESSIVAS
As lentes progressivas foram projetadas especialmente para que o présbita possa
obter novamente uma visão natural, a todas as distancias, sem a interrupção do campo
visual ou salto de imagens, como acontece nos bifocais por exemplo. (Ospina, 2009).
Segundo Dias (2005, p.139)
“Quando avaliamos a acuidade visual de uma pessoa, a distância é um fator
importante na percepção dos detalhes. É em função da distância que
classificamos a ametropia do indivíduo. (...) A presbiopia caracteriza-se pela
perda de capacidade de distinguir detalhes de perto. Com a evolução da mesma,
começa-se a perder também a capacidade de distinguir objetos a média
distância.”
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
De acordo com Arqués e Bel (1996) a primeira lente progressiva foi patenteada
pelo inglês Owen Aves, em 1907, que não conseguiu fabricá-la pela falta de tecnologia que
era necessária para a produção destas lentes. Em 1914, foi patenteada como a primeira
lente progressiva a ser produzida comercialmente, por Gowlland, a qual não teve muito
êxito. Até que em 1951, Maitenaz deu inicio a um desenvolvimento a primeira lente
progressiva com boa aceitação, apesar de esta só ser comercializada no ano de 1959.
Segundo Uras (2000) as lentes progressivas foram criadas para amenizar a
mudança brusca dióptrica que ocorre nos bifocais e trifocais ao se transitar do campo de
longe ao campo de perto.
De acordo com Uras (2000) as lentes progressivas possuem maiores vantagens pelo
fato de não possuírem linhas divisórias na lente, ausência de borramento intermediário e
não haver salto de imagens.
Para Arqués e Bel (1996) as lentes progressivas são caracterizadas por três zonas
úteis para a visão, que são: zona de distância, zona de leitura, corredor progressivo.
Segundo Ospina (2009), as lentes progressivas são calculadas de tal forma para que
a zona superior da lente situe-se a correção para longe, a adição da lente ocorre a medida
que o olho percorre o corredor progressivo, correspondendo a distancia do ponto de
fixação do usuário, proporcionando assim ao présbita a visão mais próxima do natural.
Porém, este método de construção para a lente tem suas desvantagens, com a
variação da potencia da lente, são criados astigmatismos irregulares nas periferias das
lentes, também conhecido como zonas de aberrações, que provocam imagens distorcidas,
inutilizando esta parte da lente ao usuário,
As lentes progressivas são classificadas de acordo com a disposição de seus
astigmatismos irregulares na lente, sendo eles desenho suave, assimétrico, multidesign,
projetos por prescrição, e desenhos compactos. (CARNEIRO, 2005).
Ospina (2009) propõe uma classificação segundo a tecnologia empregada na
construção das lentes, onde são divididas em gerações de primeira (lentes mais antigas) a
sexta (lentes mais avançadas). Onde a primeira geração corresponde as lentes
desenvolvidas por Maitenaz em 1959, com desenhos umbilicais, a Segunda geração
corresponde ao avanço das mesmas, melhorando a altura de montagem e as zonas de longe
e intermediária, a terceira geração corresponderia as lentes com desenhos simétricos, a
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
quarta geração a desenhos assimétricos, a quinta geração trata-se das lentes desenhadas por
prescrição, também conhecidas como free-form, a sexta geração as lentes com progressão
na face interna.
No desenho duro, a zona de progressão é curta, fazendo com que as mudanças
bruscas de dioptria sejam deslocadas para ambos os lados da periferia, como resultado, as
concentrações de astigmatismo indesejado se dão nesta região, aumentando o campo de
visão para longe e perto. Neste caso são mais indicadas armações não muito grandes, que
proporcionarão maior conforto, e o usuário terá visão satisfatória ao focalizar na região do
corredor progressivo, é um desenho indicado para usuário que já estão habituados a
bifocais e monofocais em armações meia taça, por exigirem menor movimentação da
cabeça. (CARNEIRO, 2005).
De acordo com Ospina (2009) esse desenho se caracterizou na primeira geração de
multifocais, apresentada por Bernard Maitenaz, e tinha como principal desvantagem a má
visão binocular proporcionada pelas lentes fabricadas em 1959, pois cada ponto tomado
como fixo na lente, apresentava diferentes quantidades de astigmatismo, fazendo com que
o paciente tivesse dificuldade ao percorrer a lente com os olhos, fazendo com que, naquela
época, essa geração também tinha aplicado o conceito de desenho simétrico, fazendo com
que esse tipo de lente tivesse um sucesso de adaptação de 5%.
Segundo Dias (2005), isso se fez principalmente pela mudança no processo de
fabricação das lentes, enquanto os desenhos duros usavam como base curvas esféricas, os
desenhos suaves buscavam curvas asféricas, que como conseqüência distribuíam as zonas
de astigmatismo por uma região maior da lente, tornando-os menos perceptíveis,
diminuindo a largura dos campos de longe e de perto, sendo uma opção mais indicada para
pacientes que necessitam da visão intermediária.
Essa nova geração, a segunda, começou a ser fabricada em 1972, após a
disseminação do uso de progressivos conquistados pela primeira geração, cujo o critério
utilizado para a elaboração foi a moderação óptica horizontal, conceito que buscou pela
ampliação dos campos visuais para melhor comodidade visual. Nessa geração também era
empregado o conceito de desenho assimétrico. (OSPINA, 2005).
Os desenhos simétricos se dão de uma concepção mais antiga na ótica, e era
fabricada de tal modo que os astigmatismos eram distribuídos por iguais nas zonas da
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
lente, não sendo possível distinguir no bloco da lente a parte nasal da temporal, sendo
necessário então, assim como nos bifocais Ultex e Kriptok, o giro na lente para criar a
descentração para perto, como conseqüência, gerava um desconforto na visão lateral, uma
vez que ao rotacionar a lente há uma invasão da zona de astigmatismo na região nasal dos
olhos (DIAS, 2005).
Como vantagem, não há necessidade de se girar a lente durante o processo de
surfaçagem e, hoje, a maioria das lentes fabricadas nesse molde tem uma descentração para
perto média de 2,5mm, considerando assim, que os usuários tenha uma convergência
média de 5 mm. (DIAS, 2005).
Segundo Carneiro (2005), essas lentes proporcionam uma melhor visão binocular
em comparação aos desenhos simétricos.
De acordo com Dias (2005), o conceito multidesign mescla ambas configurações
dos dois desenhos, a fim de aperfeiçoar a largura e o comprimento dos campos e do
corredor das lente.
As lentes por prescrição foram desenvolvidas a fim de atender a necessidade com
um desenho específico para cada ametropia, atendendo preferencialmente a demanda de
míopes, emétropes e hipermétropes. (CARNEIRO, 2005).
Os progressivos por prescrição compreendem a quinta geração de progressivos, e
tem como conceitos fundamentais à simetria horizontal, que visa atingir qualidade óptica
na lente em 180º na lente, livres de qualquer distorção, qualquer que seja a prescrição,
curva base ou adição, na prática, isso significa que um míope terá em sua lente, o campo de
visão de longe melhorado em comparação a lente desenhada para um emétrope ou
hipermétrope. Além disto, a equalização dos campos proporciona uma percepção dos
objetos de uma maneira mais natural, assim como o conceito inovador de inset variável,
considerando diferentes descentrações para perto como base gera uma melhora
significativa na visão binocular. (OSPINA, 2009).
A ultima geração de multifocais foi iniciada recentemente, aplicando a tecnologia
free-form, com o conceito inovador de se respeitar a fisiologia do olho para a criação de
um desenho ideal ao usuário, as lentes com progressão interna visam maximizar ao
extremo o campo visual útil ao usuário, e está baseada em três propósitos. O primeiro leva
em consideração um desenho livre padrão para todas as prescrições, apenas aproveitando a
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
adição da face interna, O segundo cria um desenho personalizado de acordo com um
estudo aplicado ao usuário de acordo com suas necessidades, caracterizando-os segundo
seu comportamento ao realizar atividades de perto, analisando os movimentos de pescoço e
cabeça. A terceira forma para esta geração leva em consideração não só os movimentos de
cabeça, mas também os movimentos oculomotores, gerando assim um cálculo para a face
interna individual a ser trabalhado no laboratório para a confecção da correção óptica.
(OSPINA, 2009).
A idéia das lentes contra fadiga visual foi desenvolvida por pesquisadores, Celine
Carimalo e Bénédidicte Deldalle, sendo patenteada pela multinacional francesa Essilor
(Carimalo et al. 2009. Em anexo).
Em tese, essas lentes correspondem a qualquer lente progressiva, que possua uma
adição na parte inferior da lente entre 0,5 e 0,75 dioptrias como objetivo de proporcionar
conforto ao usuário durantes as atividades de perto (Carimalo et al. 2009. Em anexo).
De acordo com o fabricante, a função principal da lente é apenas atuar no esforço
extra realizado pela usuário de monofocais tradicionais que é exposto a longos períodos em
visão de perto, sendo que o uso da lente anti-fadiga não influencia sobre a acomodação
natural do olho, atuando apenas sobre esse esforço extra, diminuindo assim os sintomas de
astenopia por estas atividades (Carimalo et al. 2009. Em anexo).
Na prática, essas lentes estão sendo fabricadas com uma adição de 0,6 dioptrias,
tendo 85% da progressão completada a 11mm do centro para longe, sendo recomendada a
montagem com altura mínima de 13mm, e tamanho vertical mínimo de 23 mm, que
corresponde a um ângulo visual ao usuário de 26º em comparação a posição primária de
mirada (CARIMALO et al. 2009).
São desenvolvidas com a progressão sendo aplicada a face anterior da lente,
recomendando a montagem com um ângulo pantoscópico entre 7º e 12º para um melhor
aproveitamento da face interna da lente e são produzidas nas seguintes características
(CARIMALO et al. 2009.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Tabela 2 – Características da Anti-Fatigue de acordo com materiais
Material Índice Curvas Base Disponibilidade
CR-39 1.49 2.00, 3.00, 4.50, 5.50, -6,00D a + 6,00D com
6.50, 8.00 cilíndrico até 4,00D
Policarbonato 1.59 2.00, 3.00, 4.50, 5.50, -10,00D a +6,00D com
6.50, 8.00 cilíndrico até 4,00D
Resina Alto-Índice 1.67 2.00, 3.00, 4.50, 5.50, -10,00D a +6,00D com
6.50, 8.00 cilíndrico até 4,00D
Fonte: Luzerne Optical
As coordenadas de montagem devem ser seguidas de acordo ao gabarito fornecido,
respeitando a tomada de medidas, igualmente as lentes progressivas tradicionais.
De acordo com o dado fornecido pela patente, devido as características da distorção
astigmática por ela apresentada, é possível defini-la como um progressivo duro simétrico,
embora o fabricante não faça nenhuma menção quanto a necessidade de rotacionar a lente
para obter a descentração para perto, fornecendo apenas a linha de montagem e gabarito
para a confecção dos óculos (CARIMALO et al., 2009).
De acordo com o site do fabricante Essilor (2010), essas lentes são indicadas para
pacientes, não présbitas, com sintomas de cansaço visual, como dores de cabeça, ardência,
sensação de olho seco, pesado ou cansado. após realizar atividades de perto, como o uso do
computador, por exemplo, por longos períodos, ou que simplesmente exerçam estas
atividades durante muito tempo.
A lente ainda pode ser indicada não a somente a portadores de ametropias (como
astigmatas, hipermétropes ou míopes), mas também a pessoas emétropes que possuam a
sintomatologia referida.
Os principais objetos destes estudos foram avaliar distintamente a utilização das
lentes “anti-fadiga” para o alívio dos sintomas de astenopia em grupos distintos, sendo eles
pré présbitas, e míopes, além de um estudo comparativo das respectivas lentes com as
tradicionais lentes monofocais, sem distinção de pacientes segundo o estado da saúde
visual (ESSILOR, 2010).
Além disto, no Brasil também fora desenvolvida uma pesquisa sobre a aceitação
dos pacientes com relação a esta lente e a eliminação dos sintomas de astenopia, realizado
nas cidades de Rio de Janeiro e São Paulo durante o período entre agosto e dezembro de
2007 (ESSILOE, 2010).
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
No primeiro estudo, realizado pelas Universidade Politécnica Anglia de
Cambridge, e Chelmsford no período de 2003 a 2004, os pesquisadores aplicaram um
estudo duplo cego entre as lentes “anti-fadiga” e as lentes monofocais comuns (ESSILOR,
2010).
Todas as lentes foram montadas respeitando as medidas de montagem (DNP e
altura), utilizando lentes em alto índice (1,67) e com tratamento anti-reflexo (ESSILOR,
2010).
Os pacientes iniciaram o tratamento utilizando a correção monofocal, por duas
semanas e então, substituídas por lentes “anti-fadiga” deixando o usuário por mais duas
semanas com a mesma correção (ESSILOR, 2010).
Em todos os estudos desenvolvidos ficou comprovada a eficácia da lente no alívio
da sintomatologia em comparação ao uso de lentes monofocais convencionais em todos os
aspectos, porém, em nenhum estudo foi avaliado o ponto de vista clínico do paciente,
levando apenas em consideração a resposta subjetiva do mesmo.
2.11 PROCEDIMENTOS METODOLOGICOS
Trata-se de uma pesquisa exploratória secundaria, com o intuito de ser divida em
dois períodos distintos, a pesquisa bibliográfica primeiramente, e a pesquisa de campo.
O campo de estudo é a Clínica Universitária de Saúde Visual da Universidade do
Contestado em Canoinhas – SC, onde, dentre os meses de novembro de 2009 a fevereiro
de 2010 foram selecionados e avaliados 20 pacientes, anteriormente já avaliados pela
clínica.
Foram incluídos no grupo de estudo pacientes que tenham idade entre 35 e 40 anos,
sejam hipermétropes ou astigmatas hipermetrópicos, que utilizem a visão de perto por mais
de 4 horas em cada dia e que tenham sintomas em visão de perto.
Ficam excluídos da seleção para estudo pacientes que apresentem alterações
patológicas, présbitas, que apresentem inicialmente tropias, que não possuam visão
binocular, pseudo afácicos ou que tenham a relação A/CA alterada.
Os pacientes que respeitaram estes critérios foram divididos em dois grupos,
denominados Grupo A para os pacientes que receberam a correção óptica com lentes anti-
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
fadiga, e Grupo B para os pacientes que foram submetidos a terapia ortóptica
convencional, em ambos os grupos os pacientes receberam a correção óptica respeitando o
critério de máximo positivo.
Foi realizado um primeiro atendimento, avaliando os pacientes com exames de
amplitude de acomodação, facilidade de acomodação, flexibilidade de acomodação,
reservas fusionais positivas para longe e perto, reservas fusionais negativas para longe e
perto, cover test, fundoscopia, biomicroscopia, retinoscopia estática e dinâmica e subjetivo
por miopização, conforme a ficha elaborada para estudo (Apêndice B).
Após trinta dias de uso das lentes anti-fadiga, no caso dos pacientes do Grupo A, ou
30 dias de terapia, no caso dos pacientes do Grupo B, os mesmos foram reavaliados pelos
mesmos exames, exceto por fundoscopia, biomicroscopia e subjetivo por miopização
comparando os dados obtidos por estes testes inicialmente com os avaliados
secundariamente.
Anterior e posterior aos procedimentos, foi realizado um questionário para que os
pacientes avaliassem, em notas de 1 a 5 sobre os sintomas que sentiam (visão embaçada,
astenopia, coceira ou ardência, olhos vermelhos, lacrimejamento e dores de cabeça), e
sobre a satisfação com sua visão segundo determinadas atividades (visão em geral, leitura,
trabalho sobre a mesa e uso do computador).
3 ANÁLISE DOS DADOS
Tabela 3 – Avaliação do Cover Test em pacientes do Grupo A antes e depois do uso das lentes
Grupo A antifadiga
a6m a 40 cm a 20 cm
Antes Depois Antes Depois Antes Depois
Ortoforia 100% 100% 30% 10%
Exoforia 70% 60% 100% 50%
Exotropia 30% 50%
Total 100% 100% 100% 100% 100% 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 1 - Avaliação do Cover Test em pacientes do Grupo A antes e depois o uso das lentes
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
100%
90%
80%
70%
60%
50% E x otropia
E x oforia
40%
O rtoforia
30%
20%
10%
0%
A ntes Depois A ntes Depois A ntes Depois
a6m a 40 c m a 20 c m
G rupo A antifadiga
Fonte: Ferrari, Garcia, 2010.
O gráfico mostra que no segundo atendimento dos pacientes usuários das lentes
anti-fediga 50% deles apresentaram tropias no exame de cover teste a uma distancia de
20cm. Circunstância essa que não se mostrava presente na primeira avaliação destes
pacientes.
Tabela 4 – Avaliação do Cover Test em usuários do Grupo B antes e depois da terapia convencional
Grupo B Terapia Convencional
a6m a 40 cm a 20 cm
Antes Depois Antes Depois Antes Depois
Ortoforia 100% 100% 30% 10%
Exoforia 70% 90% 100% 100%
Exotropia
Total 100% 100% 100% 100% 100% 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 2 – Avaliação do Cover Test em usuários do Grupo B antes e depois da terapia convencional
100%
90%
80%
70%
60%
50%
40% E x oforia
30% O rtoforia
20%
10%
0%
A ntes Depois A ntes Depois A ntes Depois
a6m a 40 c m a 20 c m
G rupo B Terapia C onvenc ional
Fonte: Ferrari, Garcia, 2010.
Os pacientes da terapia ortóptica embora apresentassem um aumento no grupo de
exoforias a 40cm no segundo atendimento, esstes não apresentaram alteração na visão
binocular, sendo que os 100% desses pacientes se mantiveram em foria.
Tabela 5 – Avaliação do ponto próximo de convergência com objeto real em pacientes do Grupo A e Grupo
B
Ponto Próximo de Convergência
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
ate14,5 cm 3 30% 1 10% 4 40%
de 15 a 19 cm 4 40% 2 20% 7 70% 6 60%
de 20 a 24,5 cm 3 30% 2 20% 2 20%
de 25 a 30 cm 3 30%
acima de 30,5 3 30%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 3 – Avaliação do ponto próximo de convergência com objeto real em pacientes do Grupo A e Grupo
B
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
A ntes
G rupo A
P onto P róx imo de C onvergênc ia
Depois
ate14,5 c m
de 15 a 19 c m
de 20 a 24,5 c m
de 25 a 30 c m
ac ima de 30,5
A ntes
G rupo B
Depois
0% 20% 40% 60% 80% 100%
Fonte: Ferrari, Garcia, 2010.
Anteriormente ao estudo, tanto no Grupo A quanto no Grupo B, todos os pacientes
apresentaram o seu ponto próximo de convergência a uma distancia dentro, ou levemente
mais afastado dos valores ideais esperados para pessoas dessa idade. No entanto na
segunda avaliação dos pacientes, 70% dos usuários das lentes anti-fadiga apresentaram o
seu PPC mais afastado do que a distancia que apresentava em seu primeiro atendimento
enquanto os pacientes da terapia ortóptica apresentaram melhora para este critério.
Tabela 6 – Avaliação da amplitude de acomodação em ambos grupos antes e depois
Amplitude de Acomodação
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
Entre 3,00D e 3,75D 2 10% 6 30%
Entre 4,00D e 4,75D 16 80% 14 70% 2 10%
Entre 5,00D e 5,75D 2 10% 13 65% 6 30%
Entre 6,00D e 6,75D 5 25% 14 70%
Total 20 100% 20 100% 20 100% 20 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 4 – Avaliação da amplitude de acomodação em ambos grupos antes e depois
Antes
Grupo A
Amplitude de Acomodação
Depois
Entre 3,00D e 3,75D
Entre 4,00D e 4,75D
Entre 5,00D e 5,75D
Antes Entre 6,00D e 6,75D
Grupo B
Depois
0% 20% 40% 60% 80% 100%
Fonte: Ferrari, Garcia, 2010.
Embora a amplitude de acomodação (AA) aparecesse diminuída em relação a suas
idades em uma parte dos pacientes de ambos os grupos no primeiro atendimento, 10% dos
olhos avaliados de pacientes usuários das lentes “anti-fadiga” se mostravam com boa AA,
circunstância essa não apresentada na reavaliação desses pacientes, devido a uma
diminuição ainda maior deste fator. No entanto, 100% dos pacientes da terapia ortóptica
apresentaram aumento da AA, estando dentro dos valores normais.
Tabela 7 – Avaliação da flexibilidade acomodativa em ambos grupos antes e depois
Flexibilidade Acomodativa
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
Normal 3 15% 2 10% 6 30% 18 90%
Dificuldade em Relaxar 5 25% 3 15% 4 20% 2 10%
Dificuldade em Acomodar 6 30% 9 45% 4 20%
Ambas Dificuldades 6 30% 6 30% 6 30%
Total 20 100% 20 100% 20 100% 20 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 5 – Avaliação da flexibilidade acomodativa em ambos grupos antes e depois
100%
90%
80%
70%
60%
50% Ambas Dificuldades
Dificuldade em Acomodar
40% Dificuldade em Relaxar
30% Normal
20%
10%
0%
Antes Depois Antes Depois
Grupo A Grupo B
Flexibilidade Acomodativa
Fonte: Ferrari, Garcia, 2010.
A grande maioria dos pacientes de ambos os grupos apresentavam alguma
dificuldade com relação ao uso da acomodação na primeira avaliação, sendo que no
segundo atendimento deles 90% dos olhos dos pacientes da terapia ortóptica, no que diz
respeito a flexibilidade acomodativa, conseguiram um resultado positivo. Enquanto os
usuários das lentes “anti-fadiga”, apresentaram em 40% desses pacientes maiores
dificuldades para ativar a acomodação.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Tabela 8 – Avaliação da facilidade acomodativa em ambos grupos antes e depois
Facilidade Acomodativa
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
entre 0 e 0,5 cpm 14 70% 18 90% 11 55%
entre 1 e 1,5 cpm 2 10% 2 10% 1 5% 2 10%
entre 2 e 2,5 cpm 2 10% 5 25% 8 40%
entre 3 e 3,5 cpm 1 5% 3 15% 2 10%
entre 4 e 4,5 cpm 1 5% 8 40%
Total 20 100% 20 100% 20 100% 20 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 6 – Avaliação da facilidade acomodativa em ambos grupos antes e depois
Antes
Grupo A
Facilidade Acomodativa
Depois entre 0 e 0,5 cpm
entre 1 e 1,5 cpm
entre 2 e 2,5 cpm
entre 3 e 3,5 cpm
Antes entre 4 e 4,5 cpm
Grupo B
Depois
0% 20% 40% 60% 80% 100%
Fonte: Ferrari, Garcia, 2010.
A facilidade é um dos fatores mais notáveis no estudo, todos os pacientes
apresentaram, segundo alguns autores, valores abaixo do esperado, e considerado normal,
no primeiro atendimento. E essa condição piora ainda mais depois da utilização das lentes
anti-fadiga, como podemos analisar no segundo atendimento.
Já nos pacientes da ortóptica houve uma evolução no tratamento, sendo que 40% deles
apresentam entre 4 e 4,5 cpm, valor esse nem constado na primeira avaliação.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Tabela 9 – Avaliação da relação entre acomodação e convergência acomodativa em ambos grupos antes e
depois
A/CA
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
Inferior a 3 70 70%
entre 3 e 5 10 100% 30 30% 10 100% 10 100%
Total 10 100% 100 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 7 – Avaliação da relação entre acomodação e convergência acomodativa em ambos grupos antes e
depois
100%
90%
80%
70%
60%
50%
40% Inferior a 3
entre 3 e 5
30%
20%
10%
0%
Antes Depois Antes Depois
Grupo A Grupo B
A/CA
Fonte: Ferrari, Garcia, 2010.
Na primeira avaliação dos pacientes, a relação entre a acomodação e a
convergência acomodativa (A/CA) encontravam-se normais, como já esperado, devido aos
critérios de exclusão do estudo em 100% de ambos os grupos. No entanto na reavaliação,
70% dos pacientes usuários das lentes “anti-fadiga” apresentaram essa relação baixa.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Enquanto nos pacientes da terapia ortóptica esses valores não foram alterados, continuando
com essa relação normal.
Tabela 10 – Avaliação da acomodação relativa negativa em ambos grupos antes e depois
Acomodação Relativa Negativa
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
entre 0 e 0,50 2 10%
entre 0,75 e 1,25 6 30% 10 50% 12 60% 10 50%
entre 1,5 e 2 12 60% 8 40% 8 40% 10 50%
entre 2,25 e 2,75 2 10%
Total 20 100% 20 100% 20 100% 20 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 8 – Avaliação da acomodação relativa negativa em ambos grupos antes e depois
Antes
Grupo A
Acomodação Relativa Negativa
Depois
entre 0 e 0,50
entre 0,75 e 1,25
entre 1,5 e 2
entre 2,25 e 2,75
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
A acomodação relativa negativa, que é a capacidade do cristalino relaxar a
acomodação se mostrou abaixo do esperado na primeira avaliação em boa parte de ambos
os grupos de estudo. Na reavaliação os pacientes usuários das lentes anti-fadiga regrediram
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
esses valores, sendo que 10% deles apresentaram esse fator muito abaixo do esperado.
Após a terapia ortóptica 100% dos pacientes apresentaram no teste de acomodação relativa
negativa valores dentro dos parâmetros normais.
Tabela 11 – Avaliação da acomodação relativa positiva em ambos grupos antes e depois
Acomodação Relativa Positiva
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
entre 0 e 0,50 2 20%
entre 0,75 e 1,25 5 50% 5 50% 2 20% 4 40%
entre 1,5 e 2 3 30% 3 30% 3 30% 6 60%
entre 2,25 e 2,75 2 20% 5 50%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 9 – Avaliação da acomodação relativa positiva em ambos grupos antes e depois
Antes
Grupo A
Acomodação Relativa Positiva
Depois
entre 0 e 0,50
entre 0,75 e 1,25
entre 1,5 e 2
entre 2,25 e 2,75
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
Este teste tem muita semelhança com o teste de sheard utilizado para medir a
amplitude de acomodação, só que este se mede binocularmente, mas com o mesmo
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
principio de ativar a acomodação do paciente. O gráfico mostra que 50% dos pacientes da
ortóptica a acomodação relativa positiva encontra-se dentro dos parâmetros normais, fato
que ocorre em 20% dos pacientes usuários de lentes anti-fadiga também. Na reavaliação os
100% dos pacientes de ortóptica se mantiveram com os valores normais, enquanto, que nos
pacientes usuários das lentes ocorreu um déficit, diminuindo ainda mais a acomodação
relativa positiva (ARP).
Tabela 12 - Resultado da diferença entre retinoscopia estática e dinâmica em ambos os grupos
antes e depois
Diferença entre Retinoscopia Estática e Dinâmica
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
de -1,00D até -0,25D 1 10%
0,00D até +0,75DD 8 80% 6 60% 7 70% 9 90%
de 1,00D até 1,75D 1 10% 4 40% 3 30% 1 10%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Gráfico 10 - Resultado da diferença entre retinoscopia estática e dinâmica em ambos os grupos antes e depois
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Diferença entre Retinoscopia Estática e Dinâmica
Antes
Grupo A
Depois
de -1,00D até -0,25D
0,00D até +0,75DD
de 1,00D até 1,75D
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
No primeiro atendimento da avaliação da acomodação através da diferença em
dioptrias entre a retinoscopia estática e dinâmica 80% dos pacientes usuários das lentes
“anti-fadiga” se encontravam dentro da normalidade. Nos pacientes da terapia ortóptica
30% apresentavam insuficiência de convergência, enquanto os demais pacientes desse
grupo encontravam-se normais. Depois do segundo atendimento, 60% dos pacientes
usuários das lentes “anti-fadiga” apresentaram-se dentro da normalidade, enquanto nos
pacientes da terapia, 90% se encontraram dentro do normal, diminuindo assim a
porcentagem de pacientes com insuficiência de convergência nesse grupo.
Tabela 13 – Avaliação da divergência para longe em ambos os grupos antes e depois
Reservas Fusionais Negativas (Longe)
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
de 5Δ até 7Δ 7 70% 7 70% 6 60% 3 30%
de 8Δ até 10Δ 3 30% 3 30% 4 40% 7 70%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 11 – Avaliação da divergência para longe em ambos os grupos antes
Antes
Grupo A
Reservas Fusionais Negativas (Longe)
Depois
de 5Δ até 7Δ
de 8Δ até 10Δ
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
Os pacientes da terapia ortóptica uma melhora nas reservas fusionais negativas em
visão de longe em seu segundo atendimento com relação ao primeiro, pois dos 30% dos
pacientes que apresentavam esse fator dentro dos valores padrões para este teste antes da
terapia, esse numero subiu para 70%. Já os pacientes usuários das lentes apesar de diminuir
seus valores levemente, se mantiveram com 30 % antes e após a utilização das lentes “anti-
fadiga”.
Tabela 14 – Avaliação da divergência para perto em ambos os grupos antes e depois
Reservas Fusionais Negativas (Perto)
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
de 8Δ a 11Δ 3 30%
de 12Δ a 15Δ 8 80% 7 70% 7 70%
de 16Δ a 19Δ 2 20% 3 30% 10 100%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 12 – Avaliação da divergência para perto em ambos os grupos antes e depois
Antes
Reservas Fusionais Negativas (Perto)
Grupo A
Depois
de 8Δ a 11Δ
de 12Δ a 15Δ
de 16Δ a 19Δ
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
Mesmo que em um primeiro momento as reservas fusionais negativas em visão de
perto estivessem dentro da normalidade e com valores muito semelhantes tanto nos
pacientes usuários das lentes anti-fadiga, quanto nos pacientes da terapia ortóptica, nota-se
que ocorre uma melhora ainda maior nos pacientes da terapia ortóptica. Enquanto q nos
pacientes usuários das lentes anti-fadiga, ocorre uma baixa de 20 % para 30% no numero
de pacientes que conseguem uma RFN em visão de longe com valores mais elevados, ou
seja, mantendo a fusão por um tempo mais curto.
Tabela 15 – Avaliação da convergência para longe em ambos grupos antes e depois
Reservas Fusionais Positiva (Longe)
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
de 10Δ até 15Δ 2 20% 3 30%
de 15Δ até 20Δ 6 60% 8 80% 4 40%
de 20Δ até 25Δ 2 20% 2 20% 3 30% 10 100%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 13 – Avaliação da convergência para longe em ambos grupos antes e depois
Antes
Grupo A
Reservas Fusionais Positiva (Longe)
Depois
de 10Δ até 15Δ
de 15Δ até 20Δ
de 15Δ até 20Δ
de 20Δ até 25Δ
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
Nos pacientes usuários das lentes “anti-fadiga”, 20% deles apresentaram as
reservas fusionais positivas em visão de perto dentro dos valores normais. Dos pacientes da
terapia ortóptica 70% apresentava uma baixa reserva fusional positiva em visão de perto.
Na reavaliação, 100% dos pacientes da ortóptica conseguiram valores dentro dos padrões.
Enquanto os usuários das lentes apesar de diminuir esses valores na maioria dos pacientes,
se mantiveram com 20% dos pacientes com esse valor normal.
Tabela 16 – Avaliação da convergência para perto em ambos grupos antes e depois
Reservas Fusionais Positiva (Perto)
Grupo A Grupo B
Antes Depois Antes Depois
N % N % N % N %
de 20Δ até 25Δ 2 20% 4 40% 1 10%
de 25Δ até 30Δ 7 70% 5 50% 8 80% 3 30%
de 30Δ até 35Δ 1 10% 1 10% 1 10% 7 70%
Total 10 100% 10 100% 10 100% 10 100%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 14 – Avaliação da convergência para perto em ambos grupos antes e depois
Antes
Grupo A
Reservas Fusionais Positiva (Perto)
Depois
de 20Δ até 25Δ
de 25Δ até 30Δ
de 30Δ até 35Δ
Antes
Grupo B
Depois
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Fonte: Ferrari, Garcia, 2010.
Em 80% dos pacientes usuários das lentes apresentaram as reservas fusionais
positivas em visão de perto dentro dos valores normais. Dos pacientes da terapia ortóptica
90% deles apresentavam uma baixa reserva fusional positiva em visão de perto. Na
reavaliação dos usuários das lentes 40% deles apresentaram RFP em visão de perto abaixo
do esperado. Enquanto 100% dos pacientes da terapia ortóptica apresentaram melhoras,
estando dentro dos valores nomais.
Tabela 17 – Média de avaliação dos sintomas em ambos grupos antes e depois
Avaliação dos Sintomas
Grupo A Grupo B
Antes Depois Antes Depois
N % N Ganho N % N Ganho
Visão Embaçada 2,9 100% 1,1 62% 2,1 100% 1,7 19%
Astenopia 3,1 100% 1,2 61% 3 100% 1,8 40%
Coceira ou Ardencia 2,1 100% 1,4 33% 1,9 100% 1,6 16%
Olhos Vermelhos 1,9 100% 1,3 32% 1,6 100% 1,5 6%
Lacrimejamento 2,6 100% 1,4 46% 2,4 100% 1,5 38%
Dores de Cabeça 2,7 100% 1,2 56% 2,8 100% 1,8 36%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 15 – Média de avaliação dos sintomas em ambos grupos antes e depois
grupo A A ntes grupo B A ntes
V is ão E mbaç ada grupo A Depois V is ão E mbaç ada grupo B Depois
5 5
4 4
3 3
Dores de C abeç a A s tenopia Dores de C abeç a A s tenopia
2 2
1 1
0 0
L ac rimejamento C oc eira ou A rdenc ia L ac rimejamento C oc eira ou A rdenc ia
O lhos V ermelhos O lhos V ermelhos
Notas de 1 a 5
1 – Nunca; 2 – Pouco; 3 – Freqüentemente, 4 – Muito; 5 – Sempre
Fonte: Ferrari, Garcia, 2010.
A sintomatologia dos pacientes tanto os usuários das lentes anti-fadiga, quanto os
pacientes da terapia ortóptica eram semelhantes, sendo que o sintoma de maior queixa de
ambas os grupos de pacientes era segundo o cansaço visual sentido por eles durante a
realização de tarefas relacionadas a visão de perto e após a tarefa, e esse geralmente
associado a dores de cabeça.
Na reavaliação, os pacientes que tiveram maiores sintomas foram os pacientes da
terapia ortóptica, apesar desses terem diminuídos consideravelmente. Os pacientes usuários
das lentes anti-fadiga reportaram ter pouco ou quase nada dos sintomas durante o uso das
lentes.
Tabela 18 – Satisfação dos pacientes com sua visão de acordo com as atividades desempenhadas
Satisfação Visual
Grupo A Grupo B
Antes Depois Antes Depois
N % N Ganho N % N Ganho
Visão em geral 2,5 100% 3,3 32% 3 100% 3 0%
Leitura 2,7 100% 4,3 59% 2 100% 3,1 55%
Trabalho sobre mesa 2,6 100% 3,8 46% 2,7 100% 2,9 7%
Computador 2,6 100% 3,6 38% 2,4 100% 2,8 17%
Fonte: Ferrari, Garcia, 2010.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
Gráfico 16 – Satisfação dos pacientes com sua visão de acordo com as atividades desempenhadas
Visão em geral Visão em geral
5 5
4 4
3 3
2 2
grupo A Depois grupo B Depois
Computador 1 Leitura Computador 1 Leitura
grupo A Antes grupo B Antes
Trabalho sobre mesa Trabalho sobre mesa
Notas de 1 a 5
1 – Péssima; 2 – Ruim; 3 – Regular 4 – Boa; 5 – Ótima
Fonte: Ferrari, Garcia, 2010.
Os pacientes foram questionados sobre qualidade da visão durante algumas
atividades, antes da terapia ortóptica e antes da utilização das lentes anti-fadiga. No caso
dos usuários das lentes a principal queixa foi durante a leitura, apesar de reportar ter
problemas em outras atividades. Os pacientes da terapia ortóptica reportaram a principal
queixa como sendo a visão em geral, mas esse geralmente se apresentava depois de
períodos longos em alguma atividade próxima.
Durante utilização das lentes anti-fadiga os pacientes que delas dispunham
reportaram ter uma maior satisfação em atividades de leitura, apesar de apresentar também
um índice de satisfação elevado durante outras atividades. Os pacientes da terapia ortóptica
também reportaram ter maior satisfação na leitura, apesar de o gráfico mostrar resultados
de satisfação muito semelhantes entre um ponto e outro.
4 CONSIDERAÇÕES FINAIS
A utilização das lentes anti-fadiga podem influenciar diretamente no sistema visual,
o aparecimento de tropias em visão de perto, pelo fato de essas lentes diminuírem o valor
das reservas fusionais. Com essas reservas fusionais diminuídas ocorre um aumento da
divergência após o uso das mesmas, que mesmo que utilizadas por um espaço de tempo
relativamente pequeno se comparado ao tempo de terapia necessário para a reversão dos
efeitos é alarmante.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
As tropias devido à supressão de um dos olhos em visão de perto, apresentadas no
cover test, pelo fato do paciente não conseguir convergir o suficiente para manter a fusão
da imagem, em geral, significam um sistema de defesa do organismo contra a diplopia.
Quando este já não consegue mais fusionar a imagem o cérebro opta por ignorar a
imagem de um olho ao invés de ficar em diplopia. Isso ocorre nesses casos quando a
musculatura ocular ou a estimulação sensorial para tal feito não é suficientemente
necessária para atender a demanda do movimento.
Tal fato se reflete diretamente no ponto próximo de convergência, onde o
afastamento do mesmo indica um enfraquecimento do sistema de convergência ocular,
quanto mais enfraquecido o sistema fica, mais afastado o ponto se encontra, o que é uma
questão chave ao estudo, pois a convergência está diretamente relacionada a atividades de
perto, que nos dias atuais, se traduzem em jornada de trabalho principalmente.
O Afastamento do P.P.C é resultado principalmente na diminuição da amplitude de
acomodação, onde os pacientes usuários da lente tiveram um decréscimo do valor em
comparação ao início do estudo, resultando que, ao se diminuir a quantidade de
acomodação, também se diminui a convergência realizada por ela, a convergência tonica,
sendo assim, há menos estímulo sensorial atuando sobre a musculatura dos retos mediais,
resultando na deficiência de convergência constatada.
A amplitude de acomodação não influencia tão somente sobre o ppc, mas também a
flexibilidade e facilidade com que o cristalino pode acomodar ou relaxar, ambos os dados
também se encontraram diminuídos com relação ao início do estudo, uma vez que a
acomodação é realizada pela contração do músculo ciliar, quanto menor é a amplitude da
mesma, ou seja, a amplitude do movimento, menor é o trabalho realizado pelo músculo,
menor é o exercício por ele realizado também, onde o músculo devido a isto, tende a se
tornar mais estático, pois com a adição acrescentada para a leitura, não há mais o esforço
máximo para estes momentos, e sim somente o relaxamento em visão de longe, resultando
na inflexibilidade e infacilidade acomodativa.
Essa característica do cristalino ter mais dificuldade em relaxar e acomodar ficou
mais evidente ainda ao analisarmos as acomodações relativas, tanto negativas quanto
positivas, que além disso avalia a acomodação com a ativação do estimulo de
convergência, que como comprovado anteriormente, já se mostrou menor do que o inicial,
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
demonstrou também a queda em ambas as características, ainda que mais acentuada para
ativar a acomodação do que para relaxar.
Contrário a estes dados, temos os pacientes que realizaram durante o procedimento
o tratamento ortóptico, onde houve uma melhora significativa.
A amplitude de acomodação, juntamente com a facilidade e flexibilidade
acomodativa são fatores peculiares ao estudo, uma vez que se avaliam os pacientes no
limiar da presbiopia. Estes fatores são importantes por que quanto menor a amplitude
atingida, menor será a facilidade e consequentemente menor também será a flexibilidade
que o sistema acomodativo exercerá. Estando assim os pacientes mais próximos da
presbiopia.
A ortóptica se mostrou bastante eficaz ao tratar a amplitude nos pacientes, pois,
mesmo que estes sejam um grupo bastante sensível a diminuição da mesma, o aumento é
algo notório, uma vez que, com isto, consegue-se não somente tratar a sintomatologia, mas
também retardar um pouco esta condição fisiológica que é a presbiopia.
Com o aumento da amplitude de acomodação temos também um aumento da
convergência acomodativa, que aproxima o ponto próximo de convergência, resultando em
um maior conforto, uma vez que após a segunda consulta, com as vergências mais
fortalecidas, o esforço para realizar atividades de perto se torna menor, e, portanto mais
confortável.
Esse aumento na amplitude de acomodação também influenciou na facilidade e
flexibilidade acomodativa, que antes se mostravam notoriamente diminuídas, agora, com
um maior trabalho atingiram valores satisfatórios a idade dos pacientes, isso é de grande
importância, pois no mundo contemporâneo, a jornada de trabalho se traduz numa
constante alteração entre a visão de perto e visão de longe, logo esses quesitos são
utilizados constantemente pelos pacientes.
A acomodação relativa demonstra isso bem, com resultados melhores aos da
primeira consulta, a terapia ortóptica se mostrou eficaz e corrigir os problemas do
cristalino justamente em realizar essa alternância entre a visão de perto e de longe,
auxiliando assim também, as reservas fusionais que agora se encontram também em
valores dentro dos padrões aceitáveis.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
O fato de se possuir reservas fusionais boas resulta que por um maior espaço de
tempo o paciente consegue manter a fusão para atividade de perto, ou seja, sua jornada de
trabalho, como o sistema de vergência e acomodação é recíproco, esta também auxilia na
focalização dos objetos próximos, fazendo com que se obtenha uma folga no esforço
realizado por ambos, não sobrecarregando o sistema, de tal forma que o A/CA continuou
normal após a terapia
Do ponto de vista clínico a terapia se demonstrou extremamente eficaz, melhorando
os valores em todos os aspectos avaliados e aproximando-os, ou mesmo atingindo os
valores considerados normais mesmo que por um curto espaço de tempo.
De fato, a idéia de uma lente inovadora que realize o alívio aos sintomas de
astenopia instantaneamente sem a necessidade de colaboração por parte do paciente, é
tentadora.
Contudo, consideramos que o intuito das lentes é atribuir ao olho uma
compensação óptica a um déficit fisiológico, logo, ao se utilizar as lentes estamos na
verdade aliviando única exclusivamente os sintomas, e não as causas.
Ainda assim, é importante frisar que como as lentes realizam essa compensação, o
sistema visual não se vê mais obrigado a realizar o esforço necessário para a realização das
tarefas, tornando-se assim de certa forma, inerte, e, portanto agravando a situação.
O fato de apenas ajudar o sistema visual sem tratá-lo resulta em dois caminhos ao
paciente, ou se torna dependente da lente contra fadiga visual para ter o alívio dos
sintomas, ou recorre a terapia ortóptica.
Tanto o sistema acomodativo quanto vergencial são baseados em um grupo de
músculos que atuam em conjunto a fim de realizar os movimentos oculares nas situações
oculares, como todos os músculos do corpo, e no olho não poderia ser diferente, estes
precisam ser exercitados
Nesse quesito a ortóptica sim se mostra evidentemente mais eficaz uma vez que a
terapia correta desenvolve não somente a musculatura, mas também favorece ao estimulo
neurológico para que o sistema como um todo possa desempenhar a função de uma
maneira correta.
O fato da ortóptica se demonstrar menos eficaz a diminuição dos sintomas deriva-
se da própria característica fisiológica do organismo, que necessita de um tempo natural
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
para que possa responder como no caso da terapia ortóptica, ao tratamento, e adquirir o
desenvolvimento ideal para o desaparecimento dos sintomas.
É verdade que o hiper desenvolvimento também pode gerar as condições adversas
tanto quanto o hipodesenvolvimento, contudo, devido ao pouco tempo de terapia realizado
durante o estudo não é possível pensar nesta possibilidade.
É dever do profissional visual demonstrar ao paciente a importância de se realizar a
terapia correta ao exame para que se chega aos valores satisfatórios.
A grande vantagem da terapia ortóptica com relação ao uso de auxílios ópticos para
a sintomatologia referida é de que enquanto as lentes aliviam os sintomas
momentaneamente, ou seja, apenas durante a utilização das mesmas, o tratamento
convencional proporciona uma solução permanente, que em longo prazo, se torna
vantajosa ao paciente tanto do ponto de vista financeiro quanto prático.
Portanto, a terapia ortóptica, mesmo que seja trabalhosa ao paciente, pelo fato de
necessitar de rotineiros retornos ao consultório e exercícios diários em sua residência,
ainda é a alternativa mais indicada nos casos de astenopia, por isso é dever do profissional
visual ao paciente em que situação motora o mesmo se encontra, informar sobre o tempo
para a evolução da terapia, e os benefícios em longo prazo que ela proporciona.
É necessário uma motivação ao paciente durante o processo da terapia ortóptica,
exigindo desse um esforço para que a terapia tenha sucesso, pois, sem a motivação por
parte do profissional visual e, o esforço do paciente a mesma não terá o sucesso esperado.
RFERENCIAS
AGUILAR, Mariano; MATEOS, Felipe. Óptica fisiológica: Tomo 1. Valencia: Servicio
de Publicaciones,1993.
ALBUQUERQUE, Aderbal de. Refração. 5. ed. Rio de Janeiro: Cultura Médica, 2008.
ALEMANY, Antonio López. Optometría Pediátrica. Valencia:Ulleye, 2005.
ALMEIDA, Marina. Correção da presbiopia: universo visual. Disponível em:
<http://www.universovisual.com.br/publisher/preview.php?edicao=058&id_mat=304>
Acceso em: 22 abr. 2009.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
ALVES, Aderbal Albuquerque. Refração. 5. ed. Rio de Janeiro: Cultura Médica, 2008.
ARAÚJO, Marilia Cavalcante; MONTE, Fernando Queiroz. Lentes progressivas x lentes
multifocais: a study based on analytic geometry of cone. Disponível em:
<http://www.scielo.br/pdf/abo/v67n3/20505.pdf> Acessado em: 28 abr. 2009.
ARIETA, Carlos Eduardo Leite. Cristalino e catarata. Rio de Janeiro: Cultura Médica,
2002.
ARQUÉS, Joan Salvado; BEL, Marta Fransoy. Tecnologia óptica: lentes oftálmicas,
diseño y adaptación. 1. ed. Barcelona: UPC, 1996.
BUTTERWORTH, Heinemann. Binocular Vision and Orthoptics. Oxford: Plant a Tree,
2001.
BICAS, Harley E. A.; JORGE, André A. H. Oftalmologia: Fundamentos e Aplicações. São
Paulo: Tecmedd, 2007.
BRUNO, Odemir Martinez; CARVALHO, Luiz Alberto Vieira de. Óptica e fisiologia da
visão: Uma abordagem multidisciplinar. São Paulo: Roca, 2007.
CARIMALO, et al. US Patent US7,540,610. Estados Unidos: Essilor, 2009.
CARNEIRO, Manuel. Óptica Oftálmica em exercício. 3. ed. Salvador: Contemporânea,
2005.
DANTAS, Adalmir Morterá. Oftalmologia pediátrica.. Rio de Janeiro: Cultura Médica:
1995.
DANTAS, Adalmir Morterá; MOREIRA; RAMOS, Ana Tereza. Oftalmologia
pediátrica. 2. ed. Rio de Janeiro: Cultura Médica: 2006.
DAVSON, Hugh. Physiology of the eye. 5. ed. Bangalore: Macmillan, 1990.
DÍAZ, João Pietro; DIAS, Carlos de Souza. Estrabismo. 4. ed. Santos: São Paulo, 2002.
DOME, Estevão Fernando. Estudo do olho humano aplicado à Optometria. 3. ed. São
Paulo: Senac, 2001.
EDWARDS, Keith; LLEWELLYN, Richard. Optometria. Barcelona: Masson, 1993.
ESSILOR. Lentes essilor anti-fatigue™: estudos Clínicos. Disponível em:
<www.essiloroftalmo.com.br/portalessilor/document.do?id=283>. Acessado em: 15 set.
2009.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
ESSILOR. Lentes essilor anti-fatigue™: estudos Clínicos. Disponível em:
<http://www.essilor.com.br/portalessilor/document.do?id=284>. Acessado em: 20 nov.
2009.
FEDOSSEEFF, Aléxis. Elementos essenciais em Optometria. Rio de Janeiro: Taba
Cultural, 1995.
FERRAZ, Caroline Amaral; ALLEMANN, Norma. Técnicas cirúrgicas para correção
da presbiopia em pacientes fácicos. Disponível em
<http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27492004000300032>.
Acessado em: 02 fev. 2010.
FURLAN, Walter; MONREAL, Javier García; ESCRIVÁ, Laura Muñoz. Fundamentos
de optometría: refracción ocular. Valencia: Universitat de Valencia, 2000.
GROSVENOR, Theodore. Optometria de atención primária. 4. ed. Barcelona: Masson,
2004.
GUYTON, Arthur C.; HALL, John E. Tratado de fisiologia médica. 10. ed. São Paulo:
Elsevier, 2002.
KAUFMAN, Paul L.; ALM, Albert. Adler: Fisiologia del ojo. 10. ed. Madrid: Elsevier,
2004.
LANG, Gerhard K. Oftalmologia: Texto y atlas en color.. Barcelona: Mason, 2004.
LUZERNE OPTICAL: Essilor anti-fadigue lens. Disponível em:
<http://www.luzerneoptical.com/essilor-anti-fatigue-lenses.html.> Acessado em 20 fev.
2010.
MEJÍA, Luz Marina Arévalo, Et Al. Procedimentos clínicos em Optometria. Bogotá:
Área Andina, 2005.
ORÉFICE, Fernando. Uveíte: clínica e cirúrgica. 2. ed. Rio de Janeiro: Cultura Médica,
2005.
OSPINA, Claudia Perdomo. Fundamento en lentes oftálmicos. Bogotá: Universidad de
La Salle, 2009.
PARADA, Guillermo Gimenez-Almenara. Conceptos y fundamentos de la
Oftalmologia. 1 ed. Córdoba: Cajasur, 1997.
PÉREZ, Joaquín Fernandéz; FERNANDÉZ, Felix Jesús Alañon; LÓPEZ, Sebastián
Ferreiro. Oftalmologia en atención primaria. Jaén:Formacíon Alcalá, 2001.
Ciênc. saúde foco, São Paulo, v.2, 2021.
ISSN 2763-5902
RHEE, Douglas J.; PYFER, Mark F. Manual das doenças oculares “wills eye hospital”:
Diagnóstico e Tratamento Emergencial de Doenças Oculares. 3 ed. Rio de Janeiro: Cultura
Médica, 2002.
SCHEIMAN, Mitchell.; WICK, Bruce. Tratamento clínico da visão binocular.
Filadélfia: Ciagami, 1996.
SCHEIMAN, Mitchell.; WICK, Bruce. Clinical management of binocular vision.
Filadélfia: Lippincot Williams & Wilkins, 2002.
SMITH, Morton E.; WEST, Constance E.; KINCAID, Marilyn C. Los requisitos en
Oftalmología: Patología, Fisiología y Refracción. 1. ed. Madrid: Elsevier, 2003.
SOUZA-DIAS, Carlos; ALMEIDA, Henderson C. de. Estrabismo. São Paulo: Rocca,
1998.
URAS, Ricardo.Óptica e refração ocular. 1. ed. Rio de Janeiro: Cultura Médica, 2000.
Ciênc. saúde foco, São Paulo, v.2, 2021.
Você também pode gostar
- Apostila Óptica Básica Vol 1Documento23 páginasApostila Óptica Básica Vol 1Francisco Xavier86% (7)
- Apostila RetinosDocumento15 páginasApostila RetinosAnonymous 5dm3xcFJ89% (9)
- Fisiologia Animal (Visão)Documento27 páginasFisiologia Animal (Visão)CesárNeto100% (1)
- Ortóptica I 4 CRA PortalDocumento61 páginasOrtóptica I 4 CRA PortalRUTH100% (1)
- REVISÃO Anatomia e Fisiologia Do OlhoDocumento29 páginasREVISÃO Anatomia e Fisiologia Do OlhocamilapedriniAinda não há avaliações
- Diretrizes para Tratamento Da Miopia Myope InstituteDocumento7 páginasDiretrizes para Tratamento Da Miopia Myope InstituteAndressa FigueiraAinda não há avaliações
- Procedimentos OptometricosDocumento62 páginasProcedimentos OptometricosAndressa FigueiraAinda não há avaliações
- Tratamento Clínico Da Visão Binocular - SheimamDocumento41 páginasTratamento Clínico Da Visão Binocular - SheimamNathaly Domingues100% (9)
- Refração Ocular Subjetiva (Exame de Vista) - Ney Dias - Óptica OftálmicaDocumento23 páginasRefração Ocular Subjetiva (Exame de Vista) - Ney Dias - Óptica OftálmicaOptica Olhar Infinito100% (2)
- Retinoscopias - GEMODocumento35 páginasRetinoscopias - GEMOcaioboreAinda não há avaliações
- RetinosDocumento5 páginasRetinosMarco Aurélio VisographAinda não há avaliações
- Procedimentos OptometricosDocumento62 páginasProcedimentos OptometricosAndressa FigueiraAinda não há avaliações
- Olhos 2022Documento73 páginasOlhos 2022Natalia BruchAinda não há avaliações
- Cristal I NoDocumento45 páginasCristal I NoAdriano FetalAinda não há avaliações
- Conduta Optométrica em Compensações e AniseiconiaDocumento7 páginasConduta Optométrica em Compensações e AniseiconiaAndressa FigueiraAinda não há avaliações
- International Journal of Molecular Sciences, 22 (11), 5445Documento2 páginasInternational Journal of Molecular Sciences, 22 (11), 5445Eduarda RibeiroAinda não há avaliações
- Oftalmologia para o Clínico (Simpósio) - Profa - Dra. Maria de L. v. RodriguesDocumento95 páginasOftalmologia para o Clínico (Simpósio) - Profa - Dra. Maria de L. v. RodriguesLima LimaAinda não há avaliações
- A Crâniopuntura No Tratamento Do EstrabismoDocumento35 páginasA Crâniopuntura No Tratamento Do EstrabismoAdriano Cosmo de SantanaAinda não há avaliações
- Monografia Oftalmo. UveiteDocumento12 páginasMonografia Oftalmo. UveiteritaAinda não há avaliações
- Benefícios da cannabis medicinal no glaucomaNo EverandBenefícios da cannabis medicinal no glaucomaAinda não há avaliações
- Desgravadas Organizadas de Oftalmologia - Inclui Desgr AntigasDocumento355 páginasDesgravadas Organizadas de Oftalmologia - Inclui Desgr Antigaspatricia.freitasAinda não há avaliações
- Livro de OrtopticaDocumento67 páginasLivro de OrtopticaPaula EmyAinda não há avaliações
- 1 s2.0 S0102361613001835 MainDocumento10 páginas1 s2.0 S0102361613001835 MainSandro PerilloAinda não há avaliações
- Ortoptica I MusculosExtrinsecosOculares v1 PDFDocumento83 páginasOrtoptica I MusculosExtrinsecosOculares v1 PDFNathaly Domingues100% (1)
- I CLRígidasDocumento25 páginasI CLRígidasMarcos Aurelio SilvaAinda não há avaliações
- Artigo LanaDocumento9 páginasArtigo Lanagnlana2008Ainda não há avaliações
- Atividade 6 Morfo BrubeckDocumento13 páginasAtividade 6 Morfo BrubeckRebecca FernandezAinda não há avaliações
- Caderno OftalmologiaDocumento97 páginasCaderno OftalmologiaThiago MendesAinda não há avaliações
- Capítulo 4 - Anatomia BásicaDocumento4 páginasCapítulo 4 - Anatomia BásicaLuiz CarlosAinda não há avaliações
- ACOMODACAODocumento8 páginasACOMODACAOAndressa FigueiraAinda não há avaliações
- Trabalho Anatomia Sentido Da VisãoDocumento6 páginasTrabalho Anatomia Sentido Da VisãoVinicius PaziniAinda não há avaliações
- Programa Visão RestauradaDocumento17 páginasPrograma Visão RestauradaSuporteAinda não há avaliações
- Olhos SaudáveisDocumento19 páginasOlhos SaudáveisLaísAinda não há avaliações
- APS 1 - NeuropediatriaDocumento9 páginasAPS 1 - Neuropediatrianickolas.frizani528Ainda não há avaliações
- Anatomia OcularDocumento7 páginasAnatomia OcularUnifimesAinda não há avaliações
- Modelos de CitaçõesDocumento5 páginasModelos de CitaçõesDeysiane marquesAinda não há avaliações
- ARP - Como Funciona o OlhoDocumento3 páginasARP - Como Funciona o OlhoDoris Stela LopesAinda não há avaliações
- Semiologiaocular 200803 230151 1618932472Documento35 páginasSemiologiaocular 200803 230151 1618932472Nato Daniel FariasAinda não há avaliações
- Energias RenovaveisDocumento10 páginasEnergias RenovaveisalunoscmmsapcermiAinda não há avaliações
- Fisio. Ocular.Documento4 páginasFisio. Ocular.Jéssica Juliana FisioterapeutaAinda não há avaliações
- Material Oftalmo PDFDocumento16 páginasMaterial Oftalmo PDFArthur GabrielAinda não há avaliações
- Cat ArataDocumento24 páginasCat ArataUgo Henrique MartinsAinda não há avaliações
- Artigo EscolioseDocumento11 páginasArtigo EscolioseAlexandra PimentaAinda não há avaliações
- Órgãos Dos Sentidos - VisãoDocumento9 páginasÓrgãos Dos Sentidos - VisãoClara Ventura100% (2)
- Morfologia Do Sistema VisualDocumento9 páginasMorfologia Do Sistema VisualFernanda Almeida AndradeAinda não há avaliações
- Acupuntura Na LombociatalgiaDocumento48 páginasAcupuntura Na LombociatalgiaCarlos CabralAinda não há avaliações
- Ginastica OcularDocumento70 páginasGinastica Ocularrsleal100% (2)
- Fisiologia Trabalho Eduardo C BatizDocumento51 páginasFisiologia Trabalho Eduardo C Batizairtonmarinho7736Ainda não há avaliações
- Desenv Visual Ebook Aplicado 10-16Documento24 páginasDesenv Visual Ebook Aplicado 10-16Ana Luíza RodriguesAinda não há avaliações
- Apostila de Densitometria OsseaDocumento17 páginasApostila de Densitometria OsseaFabio Correia100% (1)
- 08 - Anatomia Do Olho e Exame FísicoDocumento15 páginas08 - Anatomia Do Olho e Exame FísicorodrigordsaAinda não há avaliações
- Astigmatismo AberraçõesDocumento19 páginasAstigmatismo AberraçõesandreoticasAinda não há avaliações
- I POSAnteriorDocumento37 páginasI POSAnteriorMatheus FelixAinda não há avaliações
- Problemas de VisãoDocumento22 páginasProblemas de VisãoAugusto CarneiroAinda não há avaliações
- Sindrome Da Banda Amniotica Um Relato de CasoDocumento8 páginasSindrome Da Banda Amniotica Um Relato de Casomauricio dos santos casteloAinda não há avaliações
- Ametropias e CristalinoDocumento3 páginasAmetropias e CristalinoLindaura Rodrigues SobrinhoAinda não há avaliações
- Hernia de DiscoDocumento12 páginasHernia de DiscoNataliaCostaAinda não há avaliações
- Artigo ProntodDocumento22 páginasArtigo ProntodMarcio SouzaAinda não há avaliações
- Reablitacao e Bruxistica 09Documento6 páginasReablitacao e Bruxistica 09leniotogniAinda não há avaliações
- Manual de Estudo Optometricos GEMODocumento744 páginasManual de Estudo Optometricos GEMOcsalvigAinda não há avaliações
- Olho - Wikipédia, A Enciclopédia LivreDocumento5 páginasOlho - Wikipédia, A Enciclopédia LivreRafael de Oliveira DiasAinda não há avaliações
- Biologia - CEESVO - Apostila3Documento43 páginasBiologia - CEESVO - Apostila3Biologia Concurso Vestibular100% (3)
- A Terapia Com Bisfosfonatos E A Osteonecrose Dos MaxilaresNo EverandA Terapia Com Bisfosfonatos E A Osteonecrose Dos MaxilaresAinda não há avaliações
- Investigações contemporâneas em Ciências da Saúde: - Volume 7No EverandInvestigações contemporâneas em Ciências da Saúde: - Volume 7Ainda não há avaliações
- Distúrbios internos da articulação temporomandibular para clínicos e especialistas: Anatomia, patologia e diagnóstico diferencialNo EverandDistúrbios internos da articulação temporomandibular para clínicos e especialistas: Anatomia, patologia e diagnóstico diferencialNota: 5 de 5 estrelas5/5 (1)
- CERATOCONEDocumento29 páginasCERATOCONEAndressa FigueiraAinda não há avaliações
- A Docência em Optometria No Atendimento À Saúde ColetivaDocumento11 páginasA Docência em Optometria No Atendimento À Saúde ColetivaAndressa FigueiraAinda não há avaliações
- O Impacto Do COVID-19 Nos Olhos e Lentes de ContatoDocumento6 páginasO Impacto Do COVID-19 Nos Olhos e Lentes de ContatoAndressa FigueiraAinda não há avaliações
- 3 Exercícios Enxergar Melhor InstantaneamenteDocumento14 páginas3 Exercícios Enxergar Melhor InstantaneamenteAndressa FigueiraAinda não há avaliações
- Desenho de Um Protocolo de Rastreio OptométricoDocumento76 páginasDesenho de Um Protocolo de Rastreio OptométricoAndressa FigueiraAinda não há avaliações
- Défice Visual e Medo Das Quedas Na VelhiceDocumento72 páginasDéfice Visual e Medo Das Quedas Na VelhiceAndressa FigueiraAinda não há avaliações
- Exame Oftalmológico Do Recem NascidoDocumento2 páginasExame Oftalmológico Do Recem NascidoAndressa FigueiraAinda não há avaliações
- Distúrbios Neurovisuais Causados Por Luz AzulDocumento10 páginasDistúrbios Neurovisuais Causados Por Luz AzulAndressa FigueiraAinda não há avaliações
- Função Visual e Impacto Da Terapia Visual NoDocumento169 páginasFunção Visual e Impacto Da Terapia Visual NoAndressa FigueiraAinda não há avaliações
- Exercícios Oculares Na Insuficiência de Convergência Séries de CasosDocumento8 páginasExercícios Oculares Na Insuficiência de Convergência Séries de CasosAndressa FigueiraAinda não há avaliações
- Miopia Causada Pelo Uso de Telas de AparelhosDocumento4 páginasMiopia Causada Pelo Uso de Telas de AparelhosAndressa FigueiraAinda não há avaliações
- EstrabismoDocumento43 páginasEstrabismoAndressa FigueiraAinda não há avaliações
- Exercícios Oculares para Insuficiência de ConvergênciaDocumento7 páginasExercícios Oculares para Insuficiência de ConvergênciaAndressa FigueiraAinda não há avaliações
- 3 Exercícios Enxergar Melhor InstantaneamenteDocumento14 páginas3 Exercícios Enxergar Melhor InstantaneamenteAndressa FigueiraAinda não há avaliações
- Ametropias - Frederico MacedoDocumento14 páginasAmetropias - Frederico MacedoAndressa FigueiraAinda não há avaliações
- A Discromatopsia - Aplicação Do Teste de Ishihara em UmaDocumento15 páginasA Discromatopsia - Aplicação Do Teste de Ishihara em UmaAndressa FigueiraAinda não há avaliações
- Atrofia Muscular Espinhal Alterações Oculares e MotorasDocumento7 páginasAtrofia Muscular Espinhal Alterações Oculares e MotorasAndressa FigueiraAinda não há avaliações
- Acomodação VisualDocumento8 páginasAcomodação VisualAndressa FigueiraAinda não há avaliações
- Acuidade Visual. Medidas e NotaçõesDocumento10 páginasAcuidade Visual. Medidas e NotaçõesAndressa FigueiraAinda não há avaliações
- 12 Miopia, Hipermetropia e AstigmatismoDocumento18 páginas12 Miopia, Hipermetropia e AstigmatismoAndressa Figueira100% (1)
- Oftalmologia - EstrabismosDocumento4 páginasOftalmologia - EstrabismosAndressa FigueiraAinda não há avaliações
- Óptica Geométrica, Óptica Física e o Olho Humano (Apresentação) Autor Otaviano HeleneDocumento38 páginasÓptica Geométrica, Óptica Física e o Olho Humano (Apresentação) Autor Otaviano HeleneAndressa FigueiraAinda não há avaliações
- Comparação Do Nível Da Lateralidade em Crianças No EnsinoDocumento12 páginasComparação Do Nível Da Lateralidade em Crianças No EnsinoAndressa FigueiraAinda não há avaliações
- Dificuldade Visual em Escolares - Conhecimentos e AçõesDocumento7 páginasDificuldade Visual em Escolares - Conhecimentos e AçõesAndressa FigueiraAinda não há avaliações
- Disfunções Dos Músculos Oblíquos Nas Variações AlfabéticasDocumento5 páginasDisfunções Dos Músculos Oblíquos Nas Variações AlfabéticasAndressa FigueiraAinda não há avaliações
- COVID-19 e Os Olhos O Que EsperarDocumento7 páginasCOVID-19 e Os Olhos O Que EsperarAndressa FigueiraAinda não há avaliações
- Fichas Práticas - Paula Garcias 41077Documento26 páginasFichas Práticas - Paula Garcias 41077Paula GarciasAinda não há avaliações
- Protocolo Retinoscopia EsquiasDocumento3 páginasProtocolo Retinoscopia EsquiasMarco Aurélio VisographAinda não há avaliações
- Riester BrasilDocumento28 páginasRiester BrasilRodrigoAinda não há avaliações
- Apostilla (1) Optometria e ClinicaDocumento15 páginasApostilla (1) Optometria e ClinicaWagner de AvizAinda não há avaliações
- Seminario Tecnica Dinamica de CrossDocumento16 páginasSeminario Tecnica Dinamica de CrossMarcelo Pará ParáAinda não há avaliações
- QuestõesDocumento3 páginasQuestõeskedmaAinda não há avaliações
- Protocolo Retinoscopia EsquiasDocumento3 páginasProtocolo Retinoscopia EsquiasVitória RégiaAinda não há avaliações
- TCC OptometriaDocumento38 páginasTCC OptometriaJoão InduAinda não há avaliações
- Exame SubjectivoDocumento3 páginasExame SubjectivoMarco Aurélio VisographAinda não há avaliações
- Teorico 2Documento30 páginasTeorico 2Marcos Aurelio SilvaAinda não há avaliações
- História e Evolução Da OptometriaDocumento59 páginasHistória e Evolução Da OptometriaAnny FrançaAinda não há avaliações
- Ficha Clínica ResumoDocumento33 páginasFicha Clínica ResumoVitória RégiaAinda não há avaliações
- Tecnicas Refrativas 2020Documento25 páginasTecnicas Refrativas 2020stephanefeh10100% (1)
- Durante A EsquiasDocumento5 páginasDurante A EsquiasDenise MacieAinda não há avaliações
- Optometria Pediátrica (Particularidades de Refração) (Modo de Compatibilidade)Documento54 páginasOptometria Pediátrica (Particularidades de Refração) (Modo de Compatibilidade)Apollo DavidAinda não há avaliações
- 3 1-RetinosDocumento40 páginas3 1-Retinoscsalvig100% (1)
- 1 5174969686512631902Documento14 páginas1 5174969686512631902caioboreAinda não há avaliações
- Técnicas RefrativasDocumento126 páginasTécnicas RefrativasDouglas MeloAinda não há avaliações