Escolar Documentos
Profissional Documentos
Cultura Documentos
Formação da urina e estruturas do néfron
Enviado por
Ana Luiza0 notas0% acharam este documento útil (0 voto)
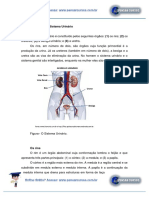
32 visualizações2 páginas(1) A formação da urina começa com a filtração do sangue nos néfrons, formando a urina primária no espaço capsular da cápsula de Bowman. (2) A urina segue pelo túbulo contorcido proximal, onde substâncias são absorvidas ou excretadas, e pela alça de Henle, onde há grande reabsorção de água. (3) A urina chega ao túbulo contorcido distal e aos túbulos coletores, onde é excretada a urina definitiva.
Descrição original:
Título original
ATIVIDADE AVALIATIVA DE HISTOLOGIA N1
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documento(1) A formação da urina começa com a filtração do sangue nos néfrons, formando a urina primária no espaço capsular da cápsula de Bowman. (2) A urina segue pelo túbulo contorcido proximal, onde substâncias são absorvidas ou excretadas, e pela alça de Henle, onde há grande reabsorção de água. (3) A urina chega ao túbulo contorcido distal e aos túbulos coletores, onde é excretada a urina definitiva.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
32 visualizações2 páginasFormação da urina e estruturas do néfron
Enviado por
Ana Luiza(1) A formação da urina começa com a filtração do sangue nos néfrons, formando a urina primária no espaço capsular da cápsula de Bowman. (2) A urina segue pelo túbulo contorcido proximal, onde substâncias são absorvidas ou excretadas, e pela alça de Henle, onde há grande reabsorção de água. (3) A urina chega ao túbulo contorcido distal e aos túbulos coletores, onde é excretada a urina definitiva.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 2
ATIVIDADE AVALIATIVA DE HISTOLOGIA
ACADÊMICA: ANA LUIZA RICCI DOS SANTOS
1. Descreva a formação da urina, relacionando com a morfologia das estruturas
responsáveis.
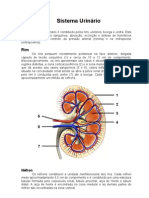
(1) O sangue, ao chegar nos néfrons, começa seu trajeto através da arteríola aferente. Essa
arteríola origina os capilares glomerulares que se localizam no interior da cápsula de Bowman
(constituída por dois folhetos, um parietal e um visceral, além de um espaço capsular entre
eles), onde ocorre a primeira filtração, formando assim a urina primária (também chamada de
filtrado). (2) O filtrado segue do espaço capsular para o túbulo contorcido proximal, onde são
absorvidas substâncias como proteínas, aminoácidos, glicose, etc. e excretadas substâncias
tóxicas e/ou estranhas para o organismo, como creatinina, amônia e penicilina. (3) Este túbulo
procede seu caminho até ser formada a alça de Henle. Durante esta porção do trajeto, há uma
grande reabsorção de água através de inúmeros canais de aguaporina-1 (“canais de água”). (4)
O filtrado, com alta concentrações de ureia, chega ao túbulo contorcido distal, onde ocorre a
reabsorção de Na+, CL- e HCO3-, além da excreção de K+ e H+. Esse processo é controlado
pelas células justaglomerulares e pela mácula densa. (5) Por fim o filtrado chega aos túbulos
coletores, a porção final do néfron. Estes túbulos passam pelas regiões cortical e medular, em
direção as papilas, onde é excretada a urina propriamente dita. (6) Após sua formação, a urina
segue o seguinte trajeto: Cálices menores, cálices maiores, pelve renal, ureter, bexiga, uretra e
meio externo.
2. Onde são encontradas as células mesangiais e quais são suas funções?
Com formato irregular e a presença de prolongamentos de actina e miosina, responsáveis por
dar a capacidade de contração á célula, as células mesangiais são encontradas no corpúsculo
renal. Desempenham a função de sustentar os capilares, controlar o fluxo sanguíneo (por meio
da contração e fagocitar macromoléculas retidas na lâmina basal de capilares e fendas de
filtração dos podócitos.
3. Quais são os constituintes do aparelho justaglomerular e qual é a sua importância?
O aparelho justaglomerular é formado pela mácula densa, as células justaglomerulares e as
células mesangiais extraglomerulares. É responsável por controlar a pressão sanguínea e fazer
a manutenção do volume plasmático.
4. Como a quantidade de água (em excesso ou deficiente) é regulada pelo organismo?
Através do hormônio antidiurético (ADH), secretado pela neuro-hipófise. Este hormônio, em
conjunto com a angiotensina II, faz com que os canais de aquaporina-2 na superfície dos tubos
coletores fiquem mais permeáveis à água, tornando a urina hipertônica. Já em organismos
com um excesso de água no sangue, há uma inibição do hormônio ADH, fazendo assim com
que a urina fique hipotônica.
5. Qual é o epitélio do ureter, da bexiga e da uretra?
Ureter: Epitélio de transição (urotélio) e duas camadas musculares de músculo liso que se
dividem em longitudinal interna, circular média e longitudinal externa;
Bexiga: Epitélio de transição;
Uretra:
o Nos homens a uretra é dividia em: Uretra prostática, que apresenta epitélio de
transição; Uretra membranácea, de epitélio pseudoestratificado colunar ou
estratificado colunar; Uretra esponjosa/peniana, de epitélio pseudoestratificado
colunar e, próximo ao meato uretral, epitélio estratificado pavimentoso.
o Nas mulheres, o epitélio pode variar entre epitélio de transição, pseudoestratificado
colunar, estratificado colunar ou estratificado pavimentoso a depender da
proximidade com a bexiga ou o meio externo.
Você também pode gostar
- Capitulo Livro PDFDocumento64 páginasCapitulo Livro PDFSr. Winston (e-Denúncias)Ainda não há avaliações
- Sistema UrinarioDocumento10 páginasSistema Urinariowallison limaAinda não há avaliações
- SP 1.5 Tut 2Documento14 páginasSP 1.5 Tut 2isabela carneiroAinda não há avaliações
- Patologia Veterinaria - 2 Ed - Santos E Alessi-460-530Documento71 páginasPatologia Veterinaria - 2 Ed - Santos E Alessi-460-530Herick PassosAinda não há avaliações
- 3-Necesidades de Eliminacion UrinariaDocumento19 páginas3-Necesidades de Eliminacion UrinariaFrederico graçaDorinaLucas LucasAinda não há avaliações
- Sistema Urinário Histo 2 - Final - Corrigido PDFDocumento10 páginasSistema Urinário Histo 2 - Final - Corrigido PDFGeizibel CoserAinda não há avaliações
- Apostila de Patologia Clínica AtualizadaDocumento172 páginasApostila de Patologia Clínica AtualizadaPriscila Raquel SouzaAinda não há avaliações
- Apostila Urinalise.2008Documento61 páginasApostila Urinalise.2008Tamara AlvesAinda não há avaliações
- Sistema Urinário - Anatomia Dos Rins e Do Sistema UrinárioDocumento16 páginasSistema Urinário - Anatomia Dos Rins e Do Sistema Urináriodra.abilhoa100% (1)
- 1 Avaliação Laboratorial Do Sistema UrinárioDocumento58 páginas1 Avaliação Laboratorial Do Sistema UrináriorilixgsimululadorAinda não há avaliações
- Sistema UrinarioDocumento13 páginasSistema Urinariowallison limaAinda não há avaliações
- Aula 07 - SISTEMA EXCRETORDocumento6 páginasAula 07 - SISTEMA EXCRETORprote.lauraAinda não há avaliações
- 4 Urografia Parte2Documento8 páginas4 Urografia Parte2Rodrigo RibeiroAinda não há avaliações
- Anatomia, fisiologia e fisiopatologia renalDocumento61 páginasAnatomia, fisiologia e fisiopatologia renalSauloThiagoAinda não há avaliações
- Sistema urinário: anatomia e fisiologia renalDocumento32 páginasSistema urinário: anatomia e fisiologia renalbioalbuquerque@gmail.comAinda não há avaliações
- Anatomia do Sistema UrinárioDocumento9 páginasAnatomia do Sistema UrinárioVitoria SalesAinda não há avaliações
- Aparelho Urinário FABIANA - Rev0Documento10 páginasAparelho Urinário FABIANA - Rev0Rodrigo AndradeAinda não há avaliações
- Anatomia e Fisiologia Do Sistema Genito Urinário - 1Documento7 páginasAnatomia e Fisiologia Do Sistema Genito Urinário - 1marcelodesousameloAinda não há avaliações
- Resumo 1 FrequênciaDocumento106 páginasResumo 1 FrequênciaÉrica CoutinhoAinda não há avaliações
- Bases iniciais dos rins: anatomia, histologia e fisiologiaDocumento10 páginasBases iniciais dos rins: anatomia, histologia e fisiologiaLarissaVargasAinda não há avaliações
- Evolução Dos Sistemas ExcretoresDocumento2 páginasEvolução Dos Sistemas ExcretoresHélder Wafunga100% (1)
- 09 Sistema UrinárioDocumento6 páginas09 Sistema UrinárioAnny AlbuAinda não há avaliações
- 05 - Anatomofisiologia Do Sistema RenalDocumento15 páginas05 - Anatomofisiologia Do Sistema RenalCristiano PereiraAinda não há avaliações
- Aulas Anatomia e Fisiologia - Parte 5 - S. Urinário e S. ReprodutoresDocumento86 páginasAulas Anatomia e Fisiologia - Parte 5 - S. Urinário e S. ReprodutoresGladisson RamosAinda não há avaliações
- Instituto Médio de Ciências e GestãoDocumento33 páginasInstituto Médio de Ciências e GestãoAlbertoAinda não há avaliações
- Sist. UrinárioDocumento19 páginasSist. UrinárioGustavo CalheirosAinda não há avaliações
- Aula Sistema Urinario U2 s2 MicçãoDocumento34 páginasAula Sistema Urinario U2 s2 Micção0001020747Ainda não há avaliações
- Sistema UrinárioDocumento4 páginasSistema UrinárioMiriam FilipaAinda não há avaliações
- Sistema urinário: estrutura e função dos rins e néfronsDocumento30 páginasSistema urinário: estrutura e função dos rins e néfronsAnna Belly '-'Ainda não há avaliações
- Sistema UrinárioDocumento7 páginasSistema UrinárioGuilherme NascimentoAinda não há avaliações
- ESTUDO DIRIGIDO SISTEMA URINARIO UfmaDocumento16 páginasESTUDO DIRIGIDO SISTEMA URINARIO UfmaJosé Lacerda NetoAinda não há avaliações
- CAP TULO 6 Fisiologia Excret Ria FormatadoDocumento22 páginasCAP TULO 6 Fisiologia Excret Ria FormatadoEster MontteiroAinda não há avaliações
- Sistema UrinarioDocumento14 páginasSistema Urinariotailson santos da silvaAinda não há avaliações
- 8 Sistema Urinário e Genital MasculinoDocumento19 páginas8 Sistema Urinário e Genital MasculinoTainah AlmeidaAinda não há avaliações
- Fisiologia e Patologia Dasdoencas RenaisDocumento26 páginasFisiologia e Patologia Dasdoencas RenaisJuliana Guedes Ferreira LemosAinda não há avaliações
- Apostila Urinário PDFDocumento14 páginasApostila Urinário PDFEllison Silva AraújoAinda não há avaliações
- Trabalho de Sistema Urinário (Salvo Automaticamente)Documento16 páginasTrabalho de Sistema Urinário (Salvo Automaticamente)João BarretoAinda não há avaliações
- Fisiologia renal: homeostasia e funções dos rinsDocumento17 páginasFisiologia renal: homeostasia e funções dos rinsRafaela MendesAinda não há avaliações
- Anatomia Do Rim PDFDocumento59 páginasAnatomia Do Rim PDFcelia1968100% (1)
- Fisiologia Do Sistema Geniturinário em Animais 7Documento66 páginasFisiologia Do Sistema Geniturinário em Animais 7Maria Vitória Ferreira OvídioAinda não há avaliações
- O sistema urinário: funções, anatomia e fisiologiaDocumento14 páginasO sistema urinário: funções, anatomia e fisiologiaWidek AsfalioAinda não há avaliações
- Sistema excretor e formação da urinaDocumento9 páginasSistema excretor e formação da urinacatarisabel100% (1)
- Anatomia e Fisiologia II - Aula 6 - Sistema UrinárioDocumento27 páginasAnatomia e Fisiologia II - Aula 6 - Sistema UrinárioNeuseli Nardeli100% (1)
- Sistema Urinário e ReprodutorDocumento31 páginasSistema Urinário e Reprodutorrenata ferreira da silvaAinda não há avaliações
- Sistema GeniturinárioDocumento17 páginasSistema Geniturináriogerenf.hpsczoAinda não há avaliações
- Sistema Urinário: Órgãos e FunçõesDocumento13 páginasSistema Urinário: Órgãos e Funçõeshamster gamerAinda não há avaliações
- Sistema Urinário: Rins, Néfrons e FunçõesDocumento5 páginasSistema Urinário: Rins, Néfrons e FunçõesJosi CaldasAinda não há avaliações
- 2001 08 13217sistema Urinário Trato UrinárioDocumento16 páginas2001 08 13217sistema Urinário Trato UrinárioEvelyn AssunçãoAinda não há avaliações
- Sistema RenalDocumento5 páginasSistema RenalafisiodicasAinda não há avaliações
- Sistema Urinário: Funções, Estruturas e ProcessosDocumento6 páginasSistema Urinário: Funções, Estruturas e ProcessosCarol FonsecaAinda não há avaliações
- Morfofisiologia Dos NéfronsDocumento10 páginasMorfofisiologia Dos NéfronsBianca AmaralAinda não há avaliações
- 06 RenalDocumento6 páginas06 Renaljuliareis2307Ainda não há avaliações
- Sistema UrinarioDocumento40 páginasSistema UrinarioMichelle JaraAinda não há avaliações
- Introdução Sistema UrinárioDocumento3 páginasIntrodução Sistema UrinárioBeeAinda não há avaliações
- Função UrináriaDocumento15 páginasFunção UrináriaTeo SilvaAinda não há avaliações
- Ficha de AnamneseDocumento6 páginasFicha de AnamneseAna LuizaAinda não há avaliações
- Roteiro AnamneseDocumento4 páginasRoteiro AnamneseAna LuizaAinda não há avaliações
- Nervos Cranianos 1BDocumento17 páginasNervos Cranianos 1BAna LuizaAinda não há avaliações
- Atividade Complementar N2 - HistologiaDocumento2 páginasAtividade Complementar N2 - HistologiaAna LuizaAinda não há avaliações
- Desenvolvimento do Encéfalo EmbriológicoDocumento2 páginasDesenvolvimento do Encéfalo EmbriológicoAna LuizaAinda não há avaliações
- Sistema nervoso: células da glia e suas funçõesDocumento2 páginasSistema nervoso: células da glia e suas funçõesAna LuizaAinda não há avaliações
- Trab. Anato N4 - EpitálamoDocumento2 páginasTrab. Anato N4 - EpitálamoAna LuizaAinda não há avaliações
- Resumo SimplesDocumento1 páginaResumo SimplesAna LuizaAinda não há avaliações
- VII Jornada Medicina - Banner PDFDocumento1 páginaVII Jornada Medicina - Banner PDFAna LuizaAinda não há avaliações
- Coluna, Medula e Meninges 1bDocumento20 páginasColuna, Medula e Meninges 1bAna LuizaAinda não há avaliações
- Centro Universitário Aparício Carvalho - Fimca Curso de MedicinaDocumento11 páginasCentro Universitário Aparício Carvalho - Fimca Curso de MedicinaAna LuizaAinda não há avaliações
- Diferenciação entre TDI e esquizofreniaDocumento10 páginasDiferenciação entre TDI e esquizofreniaAna LuizaAinda não há avaliações
- A complexidade do diagnóstico entre TDI e esquizofreniaDocumento13 páginasA complexidade do diagnóstico entre TDI e esquizofreniaAna LuizaAinda não há avaliações
- Unidade VI - Aparelho Genital Masculino e FemininoDocumento20 páginasUnidade VI - Aparelho Genital Masculino e Femininoamss_admAinda não há avaliações
- Relatório CoraçãoDocumento19 páginasRelatório CoraçãoPaula Fernandes100% (1)
- Tuberculose: formas de transmissão e diagnóstico laboratorialDocumento50 páginasTuberculose: formas de transmissão e diagnóstico laboratorialEloi MenezesAinda não há avaliações
- O Mito Da HipertensãoDocumento5 páginasO Mito Da HipertensãoMarlos DadonasAinda não há avaliações
- Farmacocinética emDocumento32 páginasFarmacocinética emRafael Henrique Rodrigues AlvesAinda não há avaliações
- O Leão e o Esquilo fábula resumoDocumento2 páginasO Leão e o Esquilo fábula resumoDaniel PATRIOTA100% (1)
- Haicais de Teresa Cristina Do PiauíDocumento5 páginasHaicais de Teresa Cristina Do PiauíTeresa Cristina FlordecajuAinda não há avaliações
- Histologia do Trato DigestórioDocumento7 páginasHistologia do Trato DigestórioMarilia LimaAinda não há avaliações
- #30 TEMAS de RedaçãoDocumento62 páginas#30 TEMAS de Redaçãorh karapalidaAinda não há avaliações
- Se os tubarões fossem homensDocumento1 páginaSe os tubarões fossem homensAlina Yukari YamadaAinda não há avaliações
- Caderno de Atividades FolcloreDocumento17 páginasCaderno de Atividades FolcloreROSA MARIA FERREIRA100% (3)
- Instrução Normativa #46 de 06 de Outubro de 2011 (Produção Vegetal e Animal) - Regulada Pela in 17-2014)Documento46 páginasInstrução Normativa #46 de 06 de Outubro de 2011 (Produção Vegetal e Animal) - Regulada Pela in 17-2014)ElaineBargeAinda não há avaliações
- Ulceras de PressaoDocumento87 páginasUlceras de PressaoJoao PedroAinda não há avaliações
- Luccas Santos Patto de Góes TCC 2015 PDFDocumento30 páginasLuccas Santos Patto de Góes TCC 2015 PDFflmrangelAinda não há avaliações
- Língua Portuguesa 5ano Aula16Documento31 páginasLíngua Portuguesa 5ano Aula16Pedagoga RosianeAinda não há avaliações
- Melhoramento Genetico de PeixesDocumento63 páginasMelhoramento Genetico de PeixesMara Cristina de Almeida100% (1)
- Métodos e Técnicas de AcupunturaDocumento10 páginasMétodos e Técnicas de AcupunturaLuciano Francisco100% (1)
- Introdução à MicrobiologiaDocumento10 páginasIntrodução à MicrobiologiaLari LealAinda não há avaliações
- Exercício Sistema NervosoDocumento6 páginasExercício Sistema NervosoGeovanna Uchoa FurtadoAinda não há avaliações
- Princípios da tecnologia agroindustrialDocumento27 páginasPrincípios da tecnologia agroindustrialLetícia Luz100% (1)
- Maquinas Forragem Feno PDFDocumento50 páginasMaquinas Forragem Feno PDFEduardo BittencourtAinda não há avaliações
- Ed Infantil Creche Maternal Atividade 3 AnosDocumento114 páginasEd Infantil Creche Maternal Atividade 3 AnosFrancine Canonici100% (2)
- Avaliação escolar 2o anoDocumento27 páginasAvaliação escolar 2o anoNubia da SilvaAinda não há avaliações
- 7º Roteiro de Estudos - Atividades Domiciliares - 7º Ano: Orientações para Realização Das AtividadesDocumento78 páginas7º Roteiro de Estudos - Atividades Domiciliares - 7º Ano: Orientações para Realização Das AtividadesAna Paula GomesAinda não há avaliações
- 03 - Fibrose Cística - Aspectos Genéticos - Clínicos e DiagnósticosDocumento7 páginas03 - Fibrose Cística - Aspectos Genéticos - Clínicos e DiagnósticosMax Nunes100% (1)
- Os Elementos e Elementares Sagrado FemininoDocumento203 páginasOs Elementos e Elementares Sagrado FemininoCésar Abud100% (1)
- Os principais tipos de animais: características, habitat e alimentaçãoDocumento4 páginasOs principais tipos de animais: características, habitat e alimentaçãoBrígida FerreiraAinda não há avaliações
- Biotipos 2019.01Documento25 páginasBiotipos 2019.01Irson Gomes Filho100% (1)
- Atividade SoletrandroDocumento4 páginasAtividade SoletrandroOneide Aires0% (1)
- Histologia Do Sistema DigestórioDocumento73 páginasHistologia Do Sistema DigestórioVivian KaufertAinda não há avaliações