Escolar Documentos
Profissional Documentos
Cultura Documentos
Imunologia Cutânea e Padrões de Inflamação
Enviado por
Lucas PessoaDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Imunologia Cutânea e Padrões de Inflamação
Enviado por
Lucas PessoaDireitos autorais:
Formatos disponíveis
Imunologia Cutânea e Padrões de Inflamação
aula da Professora Luciana
O sistema imunológico é composto por órgãos, tecidos, células especializadas ou não, e
estruturas moleculares que visam defender a integridade do organismo, reconhecendo e
eliminando qualquer agente estranho a ele; discrimina o que lhe é ou não intrinsecamente
próprio, isto é, reconhece que determinada substância ou célula não fazem parte do
organismo e, portanto, deve rejeitá-las. É constituído por órgãos linfoides primários
(medula óssea e timo) e secundários (baço, linfonodos e tecido linfoide associado a mucosas
– MALT – como a do trato gastrintestinal e a do trato respiratório). Conta, ainda, com a
participação de elementos inespecíficos como barreiras físicas (pele e mucosas), fatores
solúveis (citocinas, quimiocinas e enzimas) e células (macrófagos, mastócitos, basófilos etc.)
que atuam conferindo a imunidade inata ou natural, que é própria, não específica, antiga e
vital. (AZULAY 7ª edição)
A pele não funciona apenas como revestimento, mas possui propriedades de defesa
vinculadas ao sistema imunológico. Ela compreende um grande sistema linfático linfoide que
está associado a todos os componentes da pele.
Primeira barreira de defesa contra os agentes externos: Epiderme.
A epiderme funciona não somente como barreira física: lipídios
intercelulares possuem ácidos graxos que tem função de evitar a
penetração de bactérias e vírus; glândulas sudoríparas e sebáceas
secretam sustâncias com atividades antimicrobicidas; o pH da pele
ácido dificulta a multiplicação bacteriana, viral e fúngica.
Vigilância imunológica: visa reconhecer e eliminar células mutantes (espontâneas ou
induzidas por vírus ou agentes físicos e químicos – eliminadas principalmente pelas NATURAL
KILLERS, por meio de apoptose ou destruição); quando esse mecanismo é hipoativo, surgem
as neoplasias.
REVISÃO SOBRE IMUNOLOGIA
Existem 2 tipos: Sistema Imune Inato e Adaptativo
Inato: próprio, não precisa de sensibilização prévia, está ali presente e apto para
combater qualquer agente externo. Como funciona: Células de Langerhans: um dos principais
componentes do sistema imunológico da pele, sendo responsável pelo reconhecimento, pela
Samuel Basualto – Turma 98
internalização, pelo processamento e pela apresentação de antígenos solúveis e haptenos
presentes na epiderme. Originada na medula óssea, corresponde a 2 a 8% das células
epidérmicas e distribui-se da camada basal à granulosa, tendo preferência pela posição
suprabasal. É uma célula processadora apresentadora de antígenos (APC); em seu estágio não
ativado tem significativa ação fagocítica, internalizando antígenos e processando-os, o que
provoca transformações que a fazem perder o potencial fagocítico, mas aumentam sua
capacidade apresentadora de antígeno para os linfócitos T e, desse modo, produz uma
resposta imunológica.
Além das Células de Dermatite atópica: as células de Langerhans são
Langerhans, há também as hiperativas – passam a reconhecer tudo que entra na
células dendríticas dérmicas pele como estranho, e a partir disso desencadeiam um
(não sobem para a epiderme) e processo inflamatório.
tem a mesma função de
Epiderme disfuncional: permeabilidade maior, tanto de
fagocitar e levar para os
alergenos quanto de antígenos infecciosos.
linfócitos para poder recrutar
outras células de defesa. Essas Terapia: Fototerapia: a radiação UV tem função de
células fagocíticas muitas vezes inibir a atividade e proliferação das células de
conseguem, sem ajuda dos Langerhans, diminuindo o processo inflamatório.
linfócitos T auxiliares, Quando nos expomos muito ao sol, um dos mecanismos
combater as infecções: carcinogênicos que tem na radiação UV, é diminuir a
fagocitam e com os processos atividade das células de Langerhans fazendo com que
oxidativos intrínsecos elas não reconheçam as atividades neoplásicas iniciais,
conseguem destruir o agente originando sítios de proliferação de células neoplásicas.
externo.
FONTE: Slide da Professora
Samuel Basualto – Turma 98
Adaptativa: grande protagonista – linfócitos T. A Imunidade adaptativa precisa de
um processo para que aconteça, não é imediata. Então quando ocorre a primeira resposta
inata, essas células fagocíticas migram para os linfonodos, apresentam para os linfócitos T e
a partir daquele reconhecimento antigênico, essas células T poderão estimular dois possíveis
caminhos: Th1 (desencadeia uma cascata inflamatória recrutando mais células fagocíticas e
aumenta a atividade fagocítica do próprio macrófago) ou Th2 (linfócitos B => produção de
anticorpos).
Th1 ou Th2
Células de Linfonodos:
Macrófago (produção de
Langerhans Linfócitos T
anticorpos)
Linfócito T
estimulando o
linfócito B a se
diferenciar em
plasmócito,
que secreta
anticorpos.
FONTE: Slide da Professora
Antibiótico para dermatite atópica sem ter infecção: superantígeno. Por superantígenos
entende-se um grupo de proteínas (exotoxinas) produzidas, sobretudo, por várias bactérias
(Streptococcus, Staphylococcus aureus, Mycoplasma etc.) e até por vírus. Ao contrário dos
antígenos comuns, não necessitam obrigatoriamente de células apresentadoras de antígenos
para serem capazes de ativar linfócitos T, sendo capazes de ativá-los de maneira
inespecífica. Superantígenos são potentes ativadores policlonais de linfócitos T.
Samuel Basualto – Turma 98
REAÇÕES DE HIPERSENSIBILIDADE
CLASSIFICAÇÃO CLÁSSICA DE GELL-COOMBS
TIPO 1: ANAFILÁTICA
Anafilaxia - depende de anticorpos da classe IgE que estão aderidos aos receptores de alta
afinidade na membrana dos mastócitos (tecidos) e basófilos (sangue). Reação do tipo
celular (segundo a professora).
Protótipo das urticas (pápulas e placas eritematosas, edematosas, de caráter fugaz -
sai de um lugar e vai para outro - e muito pruriginosa)
Quando o indivíduo é exposto a um alérgeno, este vai penetrar na pele, vai ser fagocitado
pelas células de Langerhans, que vão migrar para o sistema linfoide, onde na zona paracortical
vai apresentar ao linfócitos T, que produzirão um padrão de citocinas, normalmente
interleucinas 3 e 4, recrutando linfócitos T helper do tipo 2, que vão se transformar em
plasmócitos, que irão produzir imunoglobulinas do tipo E, que vão se ligar aos receptores de
alta afinidade da superfície dos mastócitos.
O antígeno (alérgeno), ao penetrar, liga-se à imunoglobulina E, promovendo a degranulação
dessas células, com a consequente liberação de inúmeras substâncias vasoativas, de histamina
e bradicinina. Histamina (prurigênico): causa vasodilatação e aumenta a permeabilidade
capilar. A bradicinina tem efeitos semelhantes aos da histamina, porém sua ação é mais lenta,
causando angioedema.
Dentre as doenças incluídas no tipo I, são encontradas: dermatite atópica, asma, rinite e
conjuntivite alérgicas, e alguns casos de urticária e angioedema, rinossinusite alérgica,
reações anafiláticas, inclusive o choque anafilático decorrente de picadas de insetos,
alimentos e fármacos (penicilinas, cefalosporinas etc.).
URTICÁRIA FONTE: Google Imagens
BASE DO TRATAMENTO – anti-histamínico ANGIOEDEMA FONTE: Google Imagens
Samuel Basualto – Turma 98
OBS 1: Tramal e morfina também degranulam mastócito, sem necessariamente a pessoa ser
alérgica.
OBS 2: As reações de hipersensibilidade são processos dinâmicos: podem começar como
tipo 1 e depois ser tipo 4, ou tipo 2; não é estático.
OBS 3: PICADA DE INSETO – urticaria papulosa; pápulas firmes e fixas, que não tem
nenhuma característica da urtica (segundo a professora)
TIPO 2: CITOTÓXICA
Antígeno ligado a célula e anticorpo livre do tipo IgG e IgM. Quando ocorre a ligação
antígeno-anticorpo, ocorre destruição da célula-alvo. Anticorpos contra as proteínas.
Nesse tipo de reação imunológica, tem-se o determinante antigênico ligado, na maioria das
vezes, à superfície celular, e o anticorpo livre circulante é da classe IgG ou IgM. Após a sua
união (antígeno-anticorpo), ocorre a destruição da célula-alvo; na dependência desta, surgem
as manifestações próprias de determinada doença.
Doenças: pênfigos e penfigoide, reações a substâncias que aderem às paredes celulares de
hemácias (anemias hemolíticas), leucócitos (leucopenias adquiridas) e plaquetas (púrpuras
trombocitopênicas), síndrome de Goodpasture (anticorpo antimembrana basal renal e
pulmonar), doença de Graves (tireotoxicose), certos aspectos das doenças de autoagressão,
certos eritemas paraneoplásicos, e outros. Medicamentos como penicilinas causam anemia
hemolítica e, como a quinidina, induzem púrpura trombocitopênica por intermédio da clássica
reação citolítica tipo II.
Imunofluorecência: recurso diagnóstico para ver a reação antígeno-anticorpo
FARMACODERMIAS: NET (necrólise epidérmica tóxica e Steven-Johnson).
Eritema violáceo, descolamento da pele (com ou sem formação de bolha), lesões em
alvo (centro mais purpúrico – processo necrolítico)
FONTE: Slide da monitora
Samuel Basualto – Turma 98
TIPO 3: IMUNOCOMPLEXOS
O imunocomplexo vai se depositar nos vasos, gerar lesão e ativação do sistema
complemento.
Lesões purpúricas, que não somem com digitopressão (houve extravasamento dos vasos)
Após o acoplamento antígeno-anticorpo, forma-se um complexo imune que, para ser
patogênico, necessita, primeiro, alojar-se na parede do vaso ou no tecido. Ele pode ser
formado localmente, quando então já está estrategicamente situado, ou, com mais
frequência, no sangue, quando então é circulante e ainda precisa ser depositado. Os
complexos imunes, após se depositarem, ativam o complemento, com consequente formação
de potentes mediadores da inflamação, resultando, então, na destruição tecidual local.
LUPUS (pode ser tipo 2 – citotóxico, ou tipo 3), GLOMERULONEFRITE; vasculites
LUPUS FONTE: Google Imagens FONTE: Slide da monitora
TIPO 4: HIPERSENSIBILIDADE CELULAR TARDIA
Demora de 48 a 72 horas para se manifestar
Reação Imunológica mediada por células, Dermatite de Contato Alérgico, Testes
Intradérmicos, Granuloma Tuberculoide
É o mecanismo imunológico que ocorre por intermédio da sensibilização de linfócitos T frente
a um antígeno proteico ou a um hapteno acoplado a uma proteína. Do encontro entre o
linfócito T previamente sensibilizado e o antígeno resulta a formação de mediadores
Samuel Basualto – Turma 98
especiais – as citocinas/interleucinas – que provocam o processo inflamatório final. Ao
contrário das reações I, II e III, aqui não há anticorpos livres; trata-se de uma reação
imunológica celular (imunidade mediada por células).
A reação tipo IV também é chamada de hipersensibilidade tardia, pois a reação ocorre em
48 a 72 h. A transferência prévia da hipersensibilidade tipo IV não se faz com soro (como
nas reações imediatas), mas, sim, com linfócitos T sensibilizados produtores de citocinas
pró-inflamatórias. O tipo reacional IV é responsável pela imunidade celular voltada tanto
contra microrganismos quanto relativamente contra neoplasias (vigilância imunológica), e pela
hipersensibilidade tardia característica de vários estados patológicos, como dermatite
alérgica de contato, determinadas reações de hipersensibilidade a certas substâncias,
hipersensibilidade a microrganismos, rejeição de enxertos. É, ainda, responsável pelos testes
intradérmicos tardios, PPD (tuberculose), Montenegro (leishmaniose), Mitsuda (hanseníase
– 1 mês). Esse tipo reacional também responde pelos granulomas tuberculoide e outros. O
linfócito T ativa os macrófagos contra os microrganismos (antígenos microbianos),
transformando-os em células epitelioides e células gigantes, com destruição quase total
desses microrganismos.
Eczema – dermatite espongiótica (presença de líquido intercelular), pápulas e placas
eritematosas com graus variados de escama, exsudação. Fase aguda: mais edemaciado, com
líquido. Fase subaguda: formação de crostas. Fase crônica: liquenificação. – ÁREAS DE
DOBRAS.
Dermatite atópica: no tipo 4 ocorre recrutamento de linfócitos T, enquanto no tipo 1 há
recrutamento de linfócitos B (produção de IgE).
Eczema fotoalérgico: Existem partículas que se tornam quimicamente ativas mediantes
exposição aos raios UV, como essência de bergamota
Eczema fototóxico: reação imediata que está na pele, na presença do sol, de oxidação,
destruindo a pele, sem necessidade de recrutamento celular, exemplo: limão possui
furucumalina, que ao sol queima a pele.
Samuel Basualto – Turma 98
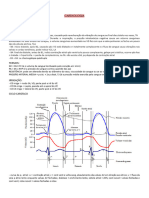
Comparação dos Tipos de Hipersensibilidade
TIPO 1 TIPO 2 TIPO 3 TIPO 4
Anticorpo IgE IgG, IgM IgG, IgM Nenhum
Superfície Tecidos e
Antígeno Exógeno Solúvel
celular Órgãos
Tempo de
15 – 30 min Min – horas 3 – 8 horas 48 – 72 horas
Resposta
Eritema e Eritema e
Aparência Inflamação Lise e necrose
edema, necrose Calosidade
Basófilos e Anticorpo e Complemento e Monócito e
Histologia
eosinófilos complemento neutrófilos linfócitos
Tranferido com Anticorpos Anticorpos Anticorpos Células T
Teste de
Eritroblastose LES, doença
Asma alérgica, tuberculose,
Exemplos fetal, nefrite pulmonar do
febre do feno hera venenosa,
de Goodpasture fazendeiro
granuloma
Samuel Basualto – Turma 98
Você também pode gostar
- Apresentação Mesa Quântica Oficial-1Documento13 páginasApresentação Mesa Quântica Oficial-1Rosana Kolberg100% (4)
- Resumão ImunologiaDocumento27 páginasResumão Imunologiafelipe33% (6)
- Células Do Sistema ImuneDocumento32 páginasCélulas Do Sistema ImuneKara DavisAinda não há avaliações
- Resuminho Sistema RenalDocumento6 páginasResuminho Sistema RenalKarine Fraga MachadoAinda não há avaliações
- Matemática - Aula 02Documento85 páginasMatemática - Aula 02Igor Santos0% (1)
- Projeto MapearDocumento68 páginasProjeto MapearGuilherme FelipiAinda não há avaliações
- Resumo Geral - AbbasDocumento24 páginasResumo Geral - AbbasVitor Hugo FerreiraAinda não há avaliações
- 9 Ef 13 DDocumento74 páginas9 Ef 13 DLaura ScottAinda não há avaliações
- Sistemas de Defesa Do Corpo Humano: Prof. Dra. Marieta Torres de Abreu AssisDocumento46 páginasSistemas de Defesa Do Corpo Humano: Prof. Dra. Marieta Torres de Abreu AssisNashaylla FelícioAinda não há avaliações
- São João Batista Maria Vianney - Biografia, Obras, Espiritualidade - Edemir Lopes de Souza PDFDocumento15 páginasSão João Batista Maria Vianney - Biografia, Obras, Espiritualidade - Edemir Lopes de Souza PDFViam prudentiae100% (2)
- Micoses CutâneasDocumento14 páginasMicoses CutâneasLucas PessoaAinda não há avaliações
- Catalogo de Especies Vegetais PDFDocumento308 páginasCatalogo de Especies Vegetais PDFMarilia Sarno100% (2)
- Lipídios em Alimentos: Disciplina: Bromatologia Prof : Juliana CantalinoDocumento70 páginasLipídios em Alimentos: Disciplina: Bromatologia Prof : Juliana CantalinoGuilherme FerreiraAinda não há avaliações
- ImunologiaDocumento54 páginasImunologiaFernando Nunomura100% (1)
- Apostila de ImunologiaDocumento31 páginasApostila de ImunologiaThalissa CozentinoAinda não há avaliações
- Enfermagem Da Saúde Da Criança e Do AdolescenteDocumento21 páginasEnfermagem Da Saúde Da Criança e Do Adolescentenivia ferreiraAinda não há avaliações
- Resumo de Imunologia Completo-1Documento7 páginasResumo de Imunologia Completo-1Emanuelly Maria Da SilvaAinda não há avaliações
- STRALIS 490S40T / 490S44T - 4x2Documento2 páginasSTRALIS 490S40T / 490S44T - 4x2Glauber BrasileiroAinda não há avaliações
- Abbinhas PDFDocumento53 páginasAbbinhas PDFRayssa DuarteAinda não há avaliações
- Introdução A Imunologia - Aula 1Documento7 páginasIntrodução A Imunologia - Aula 1manpa.ouroazulAinda não há avaliações
- Cap 1 - Propriedades Gerais Das Respostas ImunesDocumento5 páginasCap 1 - Propriedades Gerais Das Respostas ImunesMatheusAinda não há avaliações
- Resumos de ImunologiaDocumento8 páginasResumos de ImunologiaJuliana LimaAinda não há avaliações
- Resumo Imunologia para A2Documento14 páginasResumo Imunologia para A2Jessica MayumiAinda não há avaliações
- DERMATOLOGIA Y SEMIOLOGIA Final 23Documento44 páginasDERMATOLOGIA Y SEMIOLOGIA Final 23Daira MeridaAinda não há avaliações
- Unidade I:: 1. Conceitos de ImunidadeDocumento64 páginasUnidade I:: 1. Conceitos de ImunidadeGloria MariaAinda não há avaliações
- Resumo Imunologia P1Documento18 páginasResumo Imunologia P1exameslaboratoriais2013Ainda não há avaliações
- Imunidade Inata e AdaptativaDocumento13 páginasImunidade Inata e AdaptativaMisael SousaAinda não há avaliações
- Apostila ImunologiaDocumento86 páginasApostila ImunologiaFernando Andrade AmorimAinda não há avaliações
- Estudo Dirigido de Imunologia para P1Documento2 páginasEstudo Dirigido de Imunologia para P1Vanessa Suely Campos100% (2)
- ImunopatologiaDocumento9 páginasImunopatologiaOsvaldo FariaAinda não há avaliações
- ResumoDocumento4 páginasResumoLarissa LorranyAinda não há avaliações
- Imunologia For DummiesDocumento5 páginasImunologia For DummiesJair BastosAinda não há avaliações
- 1 RESUMO GT Paloma JUN 2022Documento31 páginas1 RESUMO GT Paloma JUN 2022Paulo TeixeiraAinda não há avaliações
- Questionario - Resumo de ImunologiaDocumento5 páginasQuestionario - Resumo de ImunologiaKaren CristinaAinda não há avaliações
- Imunologia - Imunidade InataDocumento6 páginasImunologia - Imunidade InatajessicaAinda não há avaliações
- Livro Texto Unidade IIDocumento64 páginasLivro Texto Unidade IIJéssika CarvalhoAinda não há avaliações
- Biologia 12 Sistema - Imunitário Brigida - AbegaoDocumento7 páginasBiologia 12 Sistema - Imunitário Brigida - AbegaoJorge Pedro SimãoAinda não há avaliações
- Estrutura e Desenvolvimento Do Sistema ImuneDocumento4 páginasEstrutura e Desenvolvimento Do Sistema ImuneWanessa MeloAinda não há avaliações
- PPTDocumento22 páginasPPTAna PaulaAinda não há avaliações
- Prova 1Documento5 páginasProva 1larissa rodrigues vianaAinda não há avaliações
- 4 - Imunidade Inata, Inflamação, Citocinas, Migração de Leucocitos e Mecanismos Efetores CelularesDocumento11 páginas4 - Imunidade Inata, Inflamação, Citocinas, Migração de Leucocitos e Mecanismos Efetores Celularesmaria eduarda100% (2)
- AE - Biologia 12 - Imunidade e Controlo de DoençasDocumento9 páginasAE - Biologia 12 - Imunidade e Controlo de DoençasCatarina SousaAinda não há avaliações
- Sistema Imunológico BiologiaDocumento10 páginasSistema Imunológico BiologiaPedro Henrique TeixeiraAinda não há avaliações
- Imuno IntroDocumento4 páginasImuno IntroAna Lorena BarbosaAinda não há avaliações
- Disturbios Do Sistema ImuneDocumento21 páginasDisturbios Do Sistema ImuneNicolas MilanAinda não há avaliações
- Hipersensibilidade Versão DriveDocumento3 páginasHipersensibilidade Versão DriveAnaAinda não há avaliações
- Resumo Imuno PR1Documento11 páginasResumo Imuno PR1laryyssa.linda11Ainda não há avaliações
- Resumo - Propriedades Das Respostas ImunológicasDocumento4 páginasResumo - Propriedades Das Respostas ImunológicasmeninasfofocaAinda não há avaliações
- Imunidade Adaptativa - 2023Documento33 páginasImunidade Adaptativa - 2023Carolayne Souza PintoAinda não há avaliações
- Imunologia AV3Documento4 páginasImunologia AV3Josué LimaAinda não há avaliações
- 2º Aula - Imunidade Adaptativa PDFDocumento4 páginas2º Aula - Imunidade Adaptativa PDFLeonardo Siqueira RamosAinda não há avaliações
- 2 CDocumento8 páginas2 CVinicius VieiraAinda não há avaliações
- Resumo Imunologia - Principais Conceitos Do Capítulos 01 e 05 ABBASDocumento9 páginasResumo Imunologia - Principais Conceitos Do Capítulos 01 e 05 ABBASMatheus RodriguesAinda não há avaliações
- Fichamento Dinâmica Da Resposta Imune ImunologiaDocumento1 páginaFichamento Dinâmica Da Resposta Imune ImunologiaJulia Lopes MouraAinda não há avaliações
- Imunidade2Documento52 páginasImunidade2Bernardo RosaAinda não há avaliações
- Imunologia IDocumento3 páginasImunologia Ifeliaraujo16Ainda não há avaliações
- Células Do Sistema ImuneDocumento6 páginasCélulas Do Sistema ImuneLaysa Gomes dos SantosAinda não há avaliações
- Estudo Dirigido Imunologia AplicadaDocumento5 páginasEstudo Dirigido Imunologia AplicadaChandely SantosAinda não há avaliações
- Seminário de Fisiologia - Linfócitos e Imunidade - Pesquisa Sobre Resposta Imune Celular - 15-12-2021Documento15 páginasSeminário de Fisiologia - Linfócitos e Imunidade - Pesquisa Sobre Resposta Imune Celular - 15-12-2021ana Beatriz MartinsAinda não há avaliações
- Imuno - P1Documento56 páginasImuno - P1Pedro BragaAinda não há avaliações
- Fasfasdffa Fasd F AfsdDocumento36 páginasFasfasdffa Fasd F AfsdfaklsdjfnasdjkfpdaskjçflkasdjAinda não há avaliações
- Resistência Do Organismo À Infecção - Cap 34 GuytonDocumento6 páginasResistência Do Organismo À Infecção - Cap 34 GuytonwesleyAinda não há avaliações
- Resumo Imunologia VETERINÁRIADocumento8 páginasResumo Imunologia VETERINÁRIAGiovanna CherubiniAinda não há avaliações
- Resumo 1 ImunoDocumento17 páginasResumo 1 Imunoapi-19916023Ainda não há avaliações
- Imunologia I - Completa - Arlindo NettoDocumento68 páginasImunologia I - Completa - Arlindo NettoScottSalvatoreAinda não há avaliações
- Resumo de Imunonologia Células Do SIDocumento9 páginasResumo de Imunonologia Células Do SIAndrieli HauschildtAinda não há avaliações
- Estudo Dirigido de AgravosDocumento5 páginasEstudo Dirigido de Agravosfabiola alves cardosoAinda não há avaliações
- DoaçõesDocumento16 páginasDoaçõesLucas PessoaAinda não há avaliações
- Resumo Imunossupressão Na PeleDocumento7 páginasResumo Imunossupressão Na PeleLucas PessoaAinda não há avaliações
- COR DA PELE - Transcrição1Documento14 páginasCOR DA PELE - Transcrição1Lucas PessoaAinda não há avaliações
- 2normas Acta AmazonicaDocumento2 páginas2normas Acta AmazonicaRafael AmorimAinda não há avaliações
- Queratinização e DescamaçãoDocumento10 páginasQueratinização e DescamaçãoLucas PessoaAinda não há avaliações
- Lesões Elementares e Semiologia DermatológicaDocumento7 páginasLesões Elementares e Semiologia DermatológicaLucas PessoaAinda não há avaliações
- DermeDocumento14 páginasDermeLucas PessoaAinda não há avaliações
- Terapeutica TópicaDocumento12 páginasTerapeutica TópicaLucas PessoaAinda não há avaliações
- Fiqh Sunnah LivroDocumento316 páginasFiqh Sunnah LivroBimo Farijala100% (4)
- HipodermeDocumento6 páginasHipodermeLucas PessoaAinda não há avaliações
- Decisoes de Don PedroDocumento138 páginasDecisoes de Don Pedroléo bornAinda não há avaliações
- Estatuto Do Funcionário Público Do AmazonasDocumento56 páginasEstatuto Do Funcionário Público Do AmazonasLucas PessoaAinda não há avaliações
- Dec 3.897 - Diretrizes Emprego TropaDocumento2 páginasDec 3.897 - Diretrizes Emprego TropaAsseJur 14BdaAinda não há avaliações
- Clinica Ampliada em Saúde MentalDocumento4 páginasClinica Ampliada em Saúde MentalVanessa Caroline DamascenoAinda não há avaliações
- Menino de AsasDocumento15 páginasMenino de AsasUnidade Escolar Rosa MísticaAinda não há avaliações
- 1 Ano - Exercicios para CasaDocumento2 páginas1 Ano - Exercicios para CasadanzootecAinda não há avaliações
- FotoproteçãoDocumento12 páginasFotoproteçãoHelen Ferreira linzAinda não há avaliações
- Anatomia e Fisiologia Da VisãoDocumento4 páginasAnatomia e Fisiologia Da VisãoCláudia Pietrobon100% (1)
- Resolve 3Documento24 páginasResolve 3samuel souzaAinda não há avaliações
- Aula 01 Veiculos Cosmeticos PDFDocumento32 páginasAula 01 Veiculos Cosmeticos PDFRoberta Medeiros100% (1)
- Tireoidite AgudaDocumento2 páginasTireoidite Agudacopiasmed semvirusAinda não há avaliações
- Tópicos Especiais MagmáticaDocumento71 páginasTópicos Especiais MagmáticaNicholas Machado LimaAinda não há avaliações
- Ext. Seco Crataegus - Nova LiteraturaDocumento1 páginaExt. Seco Crataegus - Nova LiteraturahowesteveAinda não há avaliações
- Transgénicos, Uma Visão Geral Sobre Os Prós e ContrasDocumento30 páginasTransgénicos, Uma Visão Geral Sobre Os Prós e Contras25MAX04Ainda não há avaliações
- Anexo 1 Formulário Analise de Segurança Da Tarefa - AST - ADocumento3 páginasAnexo 1 Formulário Analise de Segurança Da Tarefa - AST - AThais OliveiraAinda não há avaliações
- Sebenta MeteorologiaDocumento73 páginasSebenta MeteorologiaAndré Homem de SáAinda não há avaliações
- Bqas-Bio Quantum Analysis System 4.8.6.Documento3 páginasBqas-Bio Quantum Analysis System 4.8.6.rexland1Ainda não há avaliações
- CARDIOLOGIADocumento17 páginasCARDIOLOGIAMilena CristinaAinda não há avaliações
- A Dor Da CrucifiCAÇãoDocumento3 páginasA Dor Da CrucifiCAÇãojoselmarezendeAinda não há avaliações
- Quadriptico FUNCHAL LowDocumento2 páginasQuadriptico FUNCHAL LowAna TeixeiraAinda não há avaliações
- Caderno FinalDocumento43 páginasCaderno FinalAlineAinda não há avaliações
- Atualização em Antibiograma Como Implantar As Normas BrCAST e EUCASTDocumento46 páginasAtualização em Antibiograma Como Implantar As Normas BrCAST e EUCASTPatricia Oliver Fiuza100% (1)
- B.2.1 - Ficha de Trabalho - Sistema Excretor (1) - SoluçõesDocumento2 páginasB.2.1 - Ficha de Trabalho - Sistema Excretor (1) - SoluçõesparrequinhoAinda não há avaliações
- Aula 02: INSS (Técnico Do Seguro Social) Direito Previdenciário - 2022 (Pré-Edital) Prof. Rubens MaurícioDocumento113 páginasAula 02: INSS (Técnico Do Seguro Social) Direito Previdenciário - 2022 (Pré-Edital) Prof. Rubens MaurícioIane SousaAinda não há avaliações