Escolar Documentos
Profissional Documentos
Cultura Documentos
Regulação Da Pressão Arterial
Enviado por
gabriella0 notas0% acharam este documento útil (0 voto)
15 visualizações6 páginasFisiologia da regulação da pressão arterial
Título original
Regulação da Pressão Arterial
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoFisiologia da regulação da pressão arterial
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
15 visualizações6 páginasRegulação Da Pressão Arterial
Enviado por
gabriellaFisiologia da regulação da pressão arterial
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 6
Regulação da pressão arterial informações sobre a Pa para os centros
vasomotores cardiovasculares no tronco
encefálico;
Introdução
Os centros vasomotores, por sua vez,
Função do sistema cardiovascular: levar O2
coordenam alterações na atividade do
e nutrientes para os tecidos e remover
sistema nervoso autônomo para causar a
resíduos do metabolismo;
modificação desejada da Pa;
A pressão arterial média (Pa) é a força
Assim, o arco reflexo é composto por:
motriz do fluxo sanguíneo e deve ser
1. Sensores de pressão arterial;
mantida em um nível elevado e constante de
2. Neurônios aferentes: transmitem
aproximadamente 100 mmHg;
informações para o tronco encefálico;
A pressão na artéria principal, que supre
3. Centro no tronco encefálico: processa as
cada órgão é igual a Pa;
informações e coordenam a resposta
O fluxo sanguíneo para cada órgão é,
adequada;
regulado de maneira independente,
4. Neurônios eferentes: provocam
alterando a resistência de suas arteríolas,
alterações no coração e nos vasos
por meio de mecanismos locais de controle;
sanguíneos
Equação de Pa = Débito cardíaco (ml/min) x
Aumento da pressão arterial
RPT (resistência periférica total mmHg/ml);
Há mecanismos responsáveis pela
manutenção da pressão arterial em um valor
constante. Esses mecanismos monitoram os
valores da Pa e os compara a um ponto pré-
determinado de aproximadamente 100
mmHg (Se a Pa ficar acima ou abaixo desse
ponto, o sistema cardiovascular faz ajustes
no débito cardíaco e/ou na RPT em uma
tentativa de retornar a Pa a este valor pré-
determinado);
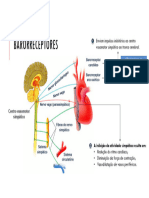
Barorreceptores do seio carotídeo:
A Pa é regulada por dois sistemas:
respondem aumento ou diminuição da Pa e
1. Reflexo barorreceptores: mediado pelo
são transmitidos até o tronco encefálico
SNA (regulação rápida);
pelo nervo do seio carotídeo que se une ao
2. Hormônios: mediado pelo sistema
nervo glossofaríngeo (nervo craniano [NC]
renina-angiotensina-aldosterona
IX);
(regulação lenta).
Barorreceptores do arco aórtico:
respondem, principalmente, ao aumento da
Barorreceptores
Pa e são transmitidos através do nervo vago
Reflexos rápidos;
(NC X);
São sensores de pressão;
Os barorreceptores são mecanorreceptores
Tentam manter a Pa constante por meio de
sensíveis á pressão ou estiramento. Assim,
alterações nos comandos simpáticos e
mudanças na Pa causam maior ou menor
parassimpáticos para o coração e vasos
estiramento dos mecanorreceptores,
sanguíneos;
resultando em alterações no potencial de
Localizados dentro das paredes do seio
membrana;
carotídeo (aonde a a. carótida comum se
Mudanças como esta no potencial de
ramifica em carótida externa e carótida
membrana é denominado potencial receptor,
interna) e do arco aórtico e transmitem
o qual aumenta ou diminui a probabilidade Estes centros cardiovasculares são
de disparo de potenciais de ação nos nervos tonicamente ativos, e o núcleo do trato
aferentes (se o potencial receptor for solidário apenas determina, através desses
despolarizante, a frequência de potenciais centros, aumento ou diminuição da atividade
de ação aumenta; se o potencial receptor eferente dos sistemas nervosos simpático e
for hiperpolarizante, a frequência de parassimpático;
potenciais de ação diminui); Atividade eferente parassimpática:
O aumento da Pa causa: Efeito do nervo vago sobre o nó SA para
Maior estiramento dos barorreceptores; redução da frequência cardíaca
Maior frequência de disparo nos nervos (cronotropismo negativo);
aferentes. Atividade eferente simpática:
A diminuição da Pa causa: Efeito sobre o nó SA para aumentar a
Menor estiramento dos frequência cardíaca (cronotropismo
barorreceptores; positivo);
Menor frequência de disparos nos Efeito sobre o musculo cardíaco:
nervos aferentes. aumento da contratilidade (inotropismo
Os barorreceptores são sensíveis às positivo) e volume sistólico;
variações na pressão e a velocidade de Efeito sobre as arteríolas:
variação da pressão; sendo o estímulo mais vasoconstrição e aumento da RPT;
forte para os barorreceptores é a Efeito sobre as veias: vasoconstrição e
variação rápida da pressão arterial; diminuição do volume não estressado.
A sensibilidade dos barorreceptores pode Centros cardiovasculares do tronco
ser alterada por doenças; encefálico:
Ex.: Hipertensão crônica, os Centro vasoconstritor (C1):
barorreceptores não veem a Pa alta como -localizado na porção superior do bulbo e
anormal, sendo assim, a hipertensão é inferior da ponte;
mantida ao invés de corrigida pelo reflexo -neurônios eferentes deste centro
barorreceptor; vasomotor são parte do SN simpático e
Obs.: o “defeito” pode ser na redução da fazem sinapse na medula espinal, depois
sensibilidade dos barorreceptores ao nos gânglios simpáticos e por fim, nos
aumento da Pa ou um aumento do ponto órgãos alvos, causando a vasoconstrição
pré-determinado da Pa nos centros do de arteríolas e vênulas.
tronco encefálico. Centro acelerador cardíaco:
-também fazem parte do SN simpático;
Centro cardiovascular do Tronco Encefálico -fazem sinapse na medula espinal,
Estão localizados na formação reticular do gânglios simpáticos e por fim, no
bulbo e no terço inferior da ponte; coração;
As informações aferentes sobre a Pa são -aumento da frequência de disparo do nó
enviadas para o bulbo através do nervo SA (para aumentar a frequência
glossofaríngeo (NC IX) e nervo vago (NC cardíaca), da velocidade de condução
X); pelo nó SA e aumento da contratilidade;
Estas informações são interligadas no Centro desacelerador cardíaco:
núcleo do trato solitário, que então, -parte do SN parassimpático;
determina mudanças na atividade de -cursam pelo nervo vago e fazem sinapse
diversos centros cardiovasculares; com o nó SA para diminuir a frequência
cardíaca.
Resposta dos barorreceptores a um
aumento da pressão arterial:
O aumento da Pa é detectado pelos
barorreceptores no seio carotídeo e no
arco aórtico;
Aumento da Pa, eleva a frequência de
disparo das fibras aferentes do nervo
glossofaríngeo e do vago;
As fibras nervosas fazem sinapse no
núcleo do trato solidário do bulbo
(informa que a pressão arterial esta
acima da pressão pré-determinada no
bulbo);
O núcleo do trato solidário, através dos
centros cardiovasculares bulbares,
determina uma serie de respostas para
Obs.: a vasoconstrição das veias
reduzir e normalizar a Pa;
aumenta o retorno venoso, o que
Aumento da atividade eferente
contribui para o aumento do débito
parassimpática no nó SA (nervo vago) e
cardíaco (mecanismo de Frank-Starling)
diminuição da atividade eferente
simpática para o coração e para os vasos
Teste do reflexo barorreceptor: manobra
sanguíneos;
de valsava
O aumento da atividade parassimpática
A manobra de valsava é a expiração
diminui a frequência cardíaca e a
contra a glote fechada (ex.:
diminuição da atividade simpática no nó
levantamento de peso);
SA complementa o aumento da atividade
Ocorre um aumento da pressão
simpática; a menor atividade simpática
intratorácica, o que diminui o retorno
também reduz a contratilidade cardíaca
venoso para o coração, o que diminui o
que diminui o débito cardíaco, o que
débito cardíaco e, consequentemente,
tenta normalizar a Pa;
diminui a Pa;
A redução da atividade simpática
A diminuição da Pa é detectada pelos
também altera o tônus dos vasos
barorreceptores e o núcleo do trato
sanguíneos (vasodilatação arteriolar, o
solidário direciona um aumento da
que diminui a RPT e reduz a Pa e a
atividade efetora simpática e uma
vasodilatação das veias, o que aumenta
redução da atividade efetora
sua complacência venosa, isto é, o
parassimpática;
aumento de volume não estressado);
Durante a manobra, observa-se aumento
Sendo assim, a Pa se estabiliza (até o
da FC, ao final da manobra, há um
ponto pré-determinado = 100 mmHg) e a
aumento rebote no retorno venoso, no
atividade dos barorreceptores e dos
débito cardíaco e na Pa;
centros cardiovasculares do tronco
O aumento da Pa é detectado pelos
encefálico retornam ao nível basal.
barorreceptores, que então comandam a
redução da frequência cardíacas.
Resposta do reflexo barorreceptor a
hemorragia
Sistema renina-angiotensina II-aldosterona
Diminuição da pressão arterial
Regula a Pa, principalmente, por meio do aumentando a reabsorção de Na+ e,
controle do volume sanguíneo; consequentemente aumentando o volume do
Sistema mais lento; LEC e o volume sanguíneo;
O sistema renina- angiotensina II- As ações da aldosterona requerem
aldosterona é ativado em resposta a uma transcrição gênica e nova síntese proteica
redução na Pa; nos rins, este processo leva horas e dias, o
Etapas: que torna uma resposta lenta;
Diminuição da Pa reduz a pressão de Além de estimular a síntese e secreção de
perfusão renal, que é detectado pelos aldosterona, a angiotensina II tem ação
mecanorreceptores nas arteríolas direta nos rins, esse hormônio estimula a
aferentes do rim; troca de Na+-H+ no túbulo proximal renal e
A diminuição de Pa prova a conversão aumenta a reabsorção de Na+ e HCO3-
de pró-renina em renina nas células A angiotensina II atua sobre o hipotálamo,
justaglomerulares. A secreção de renina aumentando a sede e ingestão de água;
também é aumentada devido à A AG II, estimula a secreção de ADH, o
estimulação dos nervos simpáticos qual aumenta a reabsorção de água pelos
renais e por agonistas β1 (ex.: ductos coletores;
isoproterenol) Ao aumentar a agua corporal total, ocorre o
Obs.: a secreção de renina é reduzida aumento do volume do LEC, volume
por antagonistas β1 (ex.: propranolol). sanguíneo e da pressão arterial;
No plasma, a renina catalisa a conversão A AG II, age diretamente sobre as
de angiotensinogênio em angiotensina I arteríolas ao se ligar aos receptores de AT1
(decapeptídeo). A angiotensina I tem acoplados à proteína G e ativar um sistema
pouca atividade biológica, além de ser segundo mensageiro, o Inositol 1,4,5-
precursor de angiotensina II; trifosfato (IP3)/Ca2+ causando
Nos pulmões e nos rins, a angiotensina vasoconstrição. Sendo assim, o aumento da
I é convertida em angiotensina II RPT, eleva a Pa.
através da ação da enzima ECA
(conversor de angiotensina);
Obs.: iECAi: inibidor da enzima ECA (ex.:
captopril).
A angiotensina II (octapeptideo) possui
ação no córtex suprarrenal, musculatura
lisa vascular, rins e cérebro, onde ativa
receptores de angiotensina II do tipo 1
(receptores AT1), acoplados à proteína
G;
Obs.: os inibidores de receptores AT1
bloqueiam as ações da angiotensina II
nos tecidos alvos (ex.: losartana);
A angiotensina II atua nas células da zona
glomerulosa do córtex suprarrenal
estimulando a síntese e secreção de
aldosterona;
A aldosterona atua nas células principais do
Obs.: a Angiotensina II, é um poderoso
túbulo distal e do ducto coletor dos rins,
vasoconstritor;
Obs2.: rins e fígado são órgão que recebem eferentes dos centros cardiovasculares
uma maior taxa de sangue do débito bulbares;
cardíaco, sendo assim, são sensíveis há Isquemia cerebral (redução do fluxo
alterações na Pa, já que receberão mais ou sanguíneo cerebral): PCO2 aumentada e
menos sangue. pH diminuído;
Obs3.: o principal estimulador de liberação -quimiorreceptores detectam estas
de aldosterona é o aumento de potássio alterações e direciona um aumento da
plasmático. Canais de sódio abrem pela ação atividade simpática eferente, o que
da aldosterona e a bomba de Na+=K+ ficam causa uma intensa vasoconstrição e um
mais ativas na presença de aldosterona, aumento da RPT;
como consequência sai mais potássio da -o fluxo é assim então redirecionado
célula, aumenta a concentração desse íon no para o cérebro para manter sua
plasma. perfusão;
Outros mecanismos regulatórios -devido à essa vasoconstrição, há um
Quimiorreceptores periféricos nos corpos aumento drástico da Pa, até mesmo para
carotídeos e aórticos: níveis que pode ser fatal.
Localizado nos corpos carotídeos e Obs.: aumento de pressão intracraniana
aórticos; (ex.: tumores, lesões na cabeça): há
Quimiorreceptores sensíveis, compressão das artérias cerebrais, o
principalmente, à diminuição da que diminui a perfusão do cérebro. Há
pressão parcial de O2 (PO2), aumento um aumento imediato da PCO2 e
de CO2 (PCO2) e à redução do pH; diminuição do pH, pois CO2 gerado pelo
Quando a PO2 diminui, ocorre um tecido cerebral não é adequadamente
aumento na frequência de disparo dos removido pelo fluxo sanguíneo. Os
nervos aferentes dos corpos carotídeos quimiorreceptores bulbares respondem
e aórticos, o que ativa os centros a essa alteração, direcionando a m
vasoconstritores simpáticos. Em aumento da atividade simpática
decorrência disso, há vasoconstrição eferente para os vasos sanguíneos.
arteriolar da musculatura esquelética, Novamente, o efeito geral destas
rins e circulação esplâncnica. alterações é aumento da RPT e a
Além disso, há um aumento da atividade elevação drástica da Pa.
parassimpática do coração, o que causa a
diminuição da frequência cardíaca Hormônio antidiurético
Obs.: essa diminuição da FC é Secretado pelo lobo posterior da
transitória/rápida, isso porque estes hipófise;
quimiorreceptores participam Além de regular a osmolaridade dos
principalmente do controle da líquidos corporais, participa da
respiração (aumenta a ventilação). regulação da Pa;
Secreção é secretada pelos estímulos:
Quimiorreceptores centrais aumento da osmolaridade sérica,
Estão localizados no bulbo; diminuição do volume sanguíneo e
Mais sensíveis ao CO2 e ao pH e menos pressão arterial;
sensível ao O2; Receptores:
As alterações de CO2 e pH estimulam -V1: presente na musculatura lisa
quimiorreceptores bulbares, que vascular vasoconstrição das
determinam mudanças nas atividades arteríolas e aumento da RPT;
-V2: presente nas células do ducto
coletor renal aumenta reabsorção de
água
Barorreceptores cardiopulmonares (de
baixa pressão)
Barorreceptores de baixa pressão;
Localizado nas veias, nos átrios e
artérias pulmonares;
Detectam alterações no volume
sanguíneo;
A função desses barorreceptores é
normalizar o volume sanguíneo,
principalmente por meio do aumento de
excreção de Na+ e água, em resposta a
um aumento do volume sanguíneo
-aumenta a secreção de ANP: liga-se ao
seu receptor na musculatura lisa
vascular, causando vasodilatação e
redução da RPT. Nos rins estes efeitos
causam o aumento da excreção de Na+ e
água (diminui o volume sanguíneo);
-redução da secreção de ADH: menor
reabsorção de água, aumenta a excreção
de água;
-vasodilatação renal: inibição da
vasoconstrição simpática nas arteríolas
renais, o que causa vasodilatação renal e
aumento na excreção de Na+ e água
(complementando a ação do ANP nos
rins);
-aumento da frequência cardíaca: os
receptores atriais de baixa pressão ,
detectando que o volume de sangue está
alto demais, direciona um aumento da
frequência cardíaca e assim, um aumento
do débito cardíaco; aumenta a perfusão
renal e a excreção de Na+ e água
Você também pode gostar
- Dicionariobiodecodificação - TraduçãocompletoDocumento602 páginasDicionariobiodecodificação - TraduçãocompletoMarina Marques Xavier83% (6)
- Capítulo 18 - Regulação Nervosa Da Circulação e o Controle Rápido Da Pressão Arterial - 3 PáginasDocumento3 páginasCapítulo 18 - Regulação Nervosa Da Circulação e o Controle Rápido Da Pressão Arterial - 3 Páginasandreamokada100% (2)
- Guyton 18 - Regulação Nervosa Da Circulação - Med 3Documento2 páginasGuyton 18 - Regulação Nervosa Da Circulação - Med 3Elusa PaivaAinda não há avaliações
- Resumo Sobre Fisiologia Da Pressão ArterialDocumento12 páginasResumo Sobre Fisiologia Da Pressão ArterialMaria CarolineAinda não há avaliações
- ARTIGO-Controle Cardiovascular - Regulação Reflexa e Papel Do Sistema Nervoso SimpáticoDocumento8 páginasARTIGO-Controle Cardiovascular - Regulação Reflexa e Papel Do Sistema Nervoso SimpáticoLéd MendonçaAinda não há avaliações
- Regulação Nervosa Do Sistema CardiovascularDocumento7 páginasRegulação Nervosa Do Sistema CardiovascularDANIELLE MORENO LEALAinda não há avaliações
- Resumo Aula 03 - Regulação Da PADocumento6 páginasResumo Aula 03 - Regulação Da PAMATHEUS VIEIRA SAMPAIOAinda não há avaliações
- Palestra 05 - 09Documento10 páginasPalestra 05 - 09Kaio MendesAinda não há avaliações
- 3) Explicar Os Mecanismo Da Pressão ArterialDocumento32 páginas3) Explicar Os Mecanismo Da Pressão Arterialntcsam8Ainda não há avaliações
- Mecanismos de Controle Rápido Da Pressão Arterial..Documento19 páginasMecanismos de Controle Rápido Da Pressão Arterial..Victor Cauê LopesAinda não há avaliações
- Regulação NeuroHumoral (Com Subs Vasoativas)Documento3 páginasRegulação NeuroHumoral (Com Subs Vasoativas)Ricardo fariaAinda não há avaliações
- Regulação Da Pressão ArterialDocumento3 páginasRegulação Da Pressão ArterialMilene BabelesAinda não há avaliações
- Regulação Da Pressao ArterialDocumento1 páginaRegulação Da Pressao ArterialbeatrizAinda não há avaliações
- Regulação Da PA Curto PrazoDocumento11 páginasRegulação Da PA Curto PrazoFernanda Poliseli TerradasAinda não há avaliações
- Mecanismo Regulatórios Da PADocumento5 páginasMecanismo Regulatórios Da PAWalter Filho RamosAinda não há avaliações
- Controle Da Pressão ArterialDocumento35 páginasControle Da Pressão Arterialjoao manoelAinda não há avaliações
- Regulação Da PADocumento31 páginasRegulação Da PAlarissagabriela.limaAinda não há avaliações
- Aula Fisiologia Do Sistema Cardiovascular IDocumento106 páginasAula Fisiologia Do Sistema Cardiovascular IVitor Melo100% (2)
- Antihipertensivo Final2Documento93 páginasAntihipertensivo Final2ThaísSobelmanAinda não há avaliações
- Cap. 18 - Regulacao Neural Da Circulacao e Controle Rápido Da Pressao ArterialDocumento6 páginasCap. 18 - Regulacao Neural Da Circulacao e Controle Rápido Da Pressao Arterialdudu2109100% (2)
- Cap 18 ResumoDocumento3 páginasCap 18 ResumoRafaelDelgadoAinda não há avaliações
- 5 - Palestra - Mecanismos de Regulação CardiocirculatóriosDocumento19 páginas5 - Palestra - Mecanismos de Regulação CardiocirculatóriosbeatrizAinda não há avaliações
- Regulação Extrínseca e Intrínseca Dos Tropismos CardíacosDocumento3 páginasRegulação Extrínseca e Intrínseca Dos Tropismos CardíacosOGabriela706Ainda não há avaliações
- Controle Cardiovascular - Regulacao Reflexa e Papel Do Sistema Nervoso SimpaticoDocumento8 páginasControle Cardiovascular - Regulacao Reflexa e Papel Do Sistema Nervoso SimpaticoKamila K. KwiatkowskiAinda não há avaliações
- Regulação PADocumento32 páginasRegulação PAnascimento.suelen2019Ainda não há avaliações
- Cardio II 2016Documento29 páginasCardio II 2016Coordenadoria de EgressosAinda não há avaliações
- Receptores AdrenérgicosDocumento7 páginasReceptores AdrenérgicosÍtala Bruna ZábulonAinda não há avaliações
- Regulação Da PaDocumento33 páginasRegulação Da PaMEDICINA MWANGOLÉAinda não há avaliações
- Problema 2Documento15 páginasProblema 2Gabriel Varjal Correa de OliveiraAinda não há avaliações
- Algo Relacionado A EnfermagemDocumento11 páginasAlgo Relacionado A EnfermagemseireiAinda não há avaliações
- Hipertensão Arterial SistêmicaDocumento15 páginasHipertensão Arterial SistêmicaNathaliaAinda não há avaliações
- Farmacologia Cardiovascular - Revisão AC - LauraDocumento10 páginasFarmacologia Cardiovascular - Revisão AC - LauraLaura PerícoleAinda não há avaliações
- Regulação Da Pressao ArterialDocumento4 páginasRegulação Da Pressao ArterialAna Flavia SantosAinda não há avaliações
- Controle Da Pressão ArterialDocumento4 páginasControle Da Pressão ArterialIan Pessoa Fernandes de SouzaAinda não há avaliações
- 12 - Fisiologia C.C.D. Pressão Arterial, 23-09-2019, JuliananDocumento7 páginas12 - Fisiologia C.C.D. Pressão Arterial, 23-09-2019, JuliananJosé ItaborahyAinda não há avaliações
- Qual A Relação Entre Debito CardíacoDocumento3 páginasQual A Relação Entre Debito CardíacoMarianaSelbachAinda não há avaliações
- TBL IntegraçãoDocumento3 páginasTBL IntegraçãoMaria Andrade Dos SantosAinda não há avaliações
- Fisiologia CardíacaDocumento3 páginasFisiologia CardíacaAna Beatriz Reis StrutzAinda não há avaliações
- Farmacologia Do Sistema Nervoso AutônomoDocumento25 páginasFarmacologia Do Sistema Nervoso AutônomoMARCELO ANTONIO SILVA MENEZESAinda não há avaliações
- Adendo APG1S1 - Mec. Controle PADocumento11 páginasAdendo APG1S1 - Mec. Controle PAvinicius.facul201Ainda não há avaliações
- Resumo 4 - SNADocumento2 páginasResumo 4 - SNAluiza.paggioroAinda não há avaliações
- Fisiologia - CardiovascularDocumento5 páginasFisiologia - CardiovascularLarissa KaoriAinda não há avaliações
- Controle Bulbar PADocumento4 páginasControle Bulbar PAvn6zmdjgs7Ainda não há avaliações
- Final-Org. SNS SNPDocumento8 páginasFinal-Org. SNS SNPJoão FélixAinda não há avaliações
- Barorreceptores Ação ParassimpáticaDocumento1 páginaBarorreceptores Ação Parassimpáticaingrid.naruto.fbAinda não há avaliações
- #Fisiologia CardiovascularDocumento49 páginas#Fisiologia Cardiovascularpoliana polyAinda não há avaliações
- Correcção Protocolo - The Anaesthetised CatDocumento3 páginasCorrecção Protocolo - The Anaesthetised CatAna ZeferinoAinda não há avaliações
- PatologiaDocumento7 páginasPatologiaAmanda ScarlettAinda não há avaliações
- Introdução À Farmacologia Do SNADocumento17 páginasIntrodução À Farmacologia Do SNAfarmacociAinda não há avaliações
- Problema 1 - O Melhor Amigo Do HomemDocumento11 páginasProblema 1 - O Melhor Amigo Do HomemPedro J. AraújoAinda não há avaliações
- Slide Da Aula - Material ComplementarDocumento35 páginasSlide Da Aula - Material ComplementarMaria Luiza DinizAinda não há avaliações
- Aula 3 Fisiologia Das SinapsesDocumento26 páginasAula 3 Fisiologia Das SinapsesBento CardosoAinda não há avaliações
- Sistema Nervoso Autonomo - EC2017Documento54 páginasSistema Nervoso Autonomo - EC2017Priscila MattediAinda não há avaliações
- A Regulação Da Pressão Arterial À Curto Prazo É ExercidaDocumento2 páginasA Regulação Da Pressão Arterial À Curto Prazo É ExercidaEdnardo RamosAinda não há avaliações
- Sinapse e Neurotransmissores FinalDocumento55 páginasSinapse e Neurotransmissores FinalBarbara SilvaAinda não há avaliações
- FARMACO - Sistema Nervoso Autônomo PARTE 1Documento15 páginasFARMACO - Sistema Nervoso Autônomo PARTE 1Isabel OliveiraAinda não há avaliações
- Aula 08 - Controle Do Automatismo e Condução CardíacoDocumento15 páginasAula 08 - Controle Do Automatismo e Condução CardíacoJosé Vítor de Morais BritoAinda não há avaliações
- 2° Módulo: Manejo Da Massoterapia em Pacientes HipertensosDocumento48 páginas2° Módulo: Manejo Da Massoterapia em Pacientes HipertensossesmtgalileuAinda não há avaliações
- Aula 19 - Controle Neural e Humoral Da PA, FC e DCDocumento25 páginasAula 19 - Controle Neural e Humoral Da PA, FC e DCOlympusAinda não há avaliações
- 04 Introdução À Farmacologia SnaDocumento35 páginas04 Introdução À Farmacologia SnaBruno SousaAinda não há avaliações
- II TeoricoDocumento30 páginasII TeoricoCrislene OliveiraAinda não há avaliações
- Anatomia Do Trato Gastrointestinal - Vascularização Do Estômago e IntestinoDocumento1 páginaAnatomia Do Trato Gastrointestinal - Vascularização Do Estômago e IntestinoLuana Gonçalves Ferreira De AraujoAinda não há avaliações
- Semiologia Do Adulto e Do Idoso - 1 Prova - 230713 - 201436Documento59 páginasSemiologia Do Adulto e Do Idoso - 1 Prova - 230713 - 201436Marcos TúlioAinda não há avaliações
- História de EletrocardiogramaDocumento10 páginasHistória de EletrocardiogramaCHARUTO VEGASAinda não há avaliações
- Anestésicos LocaisDocumento4 páginasAnestésicos LocaisFernanda GurgelAinda não há avaliações
- Vascularização Do AbdomeDocumento9 páginasVascularização Do AbdomeJordiran Soares100% (1)
- Dor TorácicaDocumento6 páginasDor TorácicaIsabel CrivelattiAinda não há avaliações
- TABELA MEDICAÇÕES Carrinho de ParadaDocumento4 páginasTABELA MEDICAÇÕES Carrinho de ParadaLuiz Guilherme Damasceno NascimentoAinda não há avaliações
- RelatórioDocumento3 páginasRelatórioLuis E Tânia100% (1)
- SBV e BSL - CópiaDocumento221 páginasSBV e BSL - CópiaRITA SOFIA PINTO LOURENÇOAinda não há avaliações
- Estudo de Caso Diabetes PDFDocumento3 páginasEstudo de Caso Diabetes PDFB of BonnieAinda não há avaliações
- Simulado-2022 - 3Documento23 páginasSimulado-2022 - 3Zandre LopesAinda não há avaliações
- SX Nefrotico e NefriticoDocumento134 páginasSX Nefrotico e NefriticoFrancisco SilvaAinda não há avaliações
- Envelhecimento CardiovascularDocumento4 páginasEnvelhecimento CardiovascularIsabela SantanaAinda não há avaliações
- Síndrome Coronariana AgudaDocumento1 páginaSíndrome Coronariana AgudaLeticia CostaAinda não há avaliações
- Manual de Acesso PoliclinicaDocumento156 páginasManual de Acesso PoliclinicaJeeanne Gomes da Silva NogueiraAinda não há avaliações
- Questionário Do Exame de Recertificação ACLSDocumento6 páginasQuestionário Do Exame de Recertificação ACLSHaroldo GarciaAinda não há avaliações
- Protocolo AVCDocumento45 páginasProtocolo AVCmyrnabicudoAinda não há avaliações
- Diagnostico Arritmias Letais e Não LetaisDocumento3 páginasDiagnostico Arritmias Letais e Não LetaisdaphineAinda não há avaliações
- Unidade II - Fisiologia Do Sistema CardiovascularDocumento22 páginasUnidade II - Fisiologia Do Sistema CardiovascularEdval Francisco SilvaAinda não há avaliações
- 09.05.2019 - Aula Procedimentos Invasivos e Nao Invasivos-1-1Documento48 páginas09.05.2019 - Aula Procedimentos Invasivos e Nao Invasivos-1-1Helton JohnAinda não há avaliações
- Trabalho de Conclusão Do Curso - Relatório de Urgência e EmergênciaDocumento46 páginasTrabalho de Conclusão Do Curso - Relatório de Urgência e EmergênciaRejane Monteiro100% (1)
- Disritmias Peri ParagemDocumento8 páginasDisritmias Peri ParagemJoão Faria Paleta100% (1)
- Fisiopatologia Infarto Agudo Do MiocárdioDocumento1 páginaFisiopatologia Infarto Agudo Do MiocárdiokamiliaaaaAinda não há avaliações
- Especificação - Analisadores e Simuladores - CONTECDocumento10 páginasEspecificação - Analisadores e Simuladores - CONTECMatheus Silva PiresAinda não há avaliações
- Clínica Médica IIDocumento20 páginasClínica Médica IINanci Beatriz Rodrigues PaixãoAinda não há avaliações
- Hipertensão Arterial MedcelDocumento194 páginasHipertensão Arterial MedcelFabianaAinda não há avaliações
- Sistema Cardiovascular - Passei DiretoDocumento6 páginasSistema Cardiovascular - Passei Diretotata m.l.Ainda não há avaliações