Escolar Documentos
Profissional Documentos
Cultura Documentos
Apost Pato Semio Clíni Int Halbert 13
Enviado por
Gabriel MuraDescrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Apost Pato Semio Clíni Int Halbert 13
Enviado por
Gabriel MuraDireitos autorais:
Formatos disponíveis
PATOLOGIA E SEMIOLOGIA.
CONSIDERAÇÕES GERAIS SOBRE
PATOLOGIA E SEMIOLOGIA DE
INTERESSE ODONTOLÓGICO.
Prof. Dr. Halbert Villalba
CD pela UNESP - Araraquara
Doutor, Mestre e Especialista em Biologia e Patologia Buco-
Dental pela UNICAMP.
Prof. Titular de Patologia e Clínica Integrada – UNIP, Sorocaba.
Member of International Association of Oral Pathology
Member of International College of Dentists
Disciplina de Patologia e Clínica Integrada
2018
1 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
DIAGNÓSTICO ORAL E PATOLOGIA
Prof. Dr. Halbert Villalba
Noções e Princípios
Sinal Patognomônico: Exclusivo de determinada doença.
Sintomatologia Prodrômica ou Subclínica: Sintomas e sinais inespecíficos (febre,
náuseas, coceira). A doença não se manifesta, apenas apresenta estes sinais e involui.
Sintomatologia Pré-Clínica: Sinais e sintomas característicos prévios a determinada
doença.
Semiotécnica: Técnica de colheita dos sinais e sintomas.
Tratamento: - Sintomático (aliviar sintomas).
- Etiológico (quando se conhece o agente etiológico).
- Prova terapêutica: Executado quando da suspeita de alguma doença e
se ministra tratamento para a hipótese de diagnóstico.
- Cirúrgico.
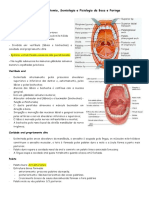
Estruturas normais da cavidade bucal
Introdução:
É importante que se conheça as estruturas normais, assim como alterações
anatômicas dos padrões de normalidade visando sua identificação e possibilidade de
distingui-las das manifestações patológicas comuns na cavidade bucal.
Assim, passamos a descrever as alterações dos tecidos moles bucais dentro dos
padrões de normalidade de maior freqüência na boca.
Cavidade Oral
2 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Lábios:
Revestidos externamente pela pele;
A superfície interna é revestida por epitélio estratificado pavimentoso queratinizado;
Abaixo do tecido epitelial há a presença de glândulas labiais (mucosas);
Túnica muscular (músculo estriado esquelético) – Músculo orbicular da boca.
Bochechas:
Revestimento externo de pele;
A superfície interna é revestida por epitélio pavimentoso não queratinizado;
Palato Duro:
Céu da boca:
Mucosa (epitélio pavimentoso estratificado queratinizado) espessa.
Submucosa densa (rica em fibras colágenas e reticulares) unida ao periósteo.
Glândulas mucosas.
Palato mole:
Formada pela união entre as túnicas mucosas da cavidade oral e nasal;
Recoberta por epitélio pavimentoso estratificado (cavidade oral) e epitélio
pavimentoso pseudo-estratificado cilíndrico (cavidade nasal);
Região central há fibras musculares estriadas;
Presença de glândulas mucosas.
Língua:
3 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Órgão muscular coberto por uma túnica mucosa;
Preensão, mastigação e deglutição dos alimentos (fonação);
Recoberta por epitélio pavimentoso estratificado queratinizado;
Superfície dorsal há inúmeras papilas com corpúsculos gustativos.
Papilas filiformes;
Papilas fungiformes – espalhadas entre as papilas filiformes, formato
semelhante a um cogumelo contendo um ou mais corpúsculos gustativos;
Papilas circunvaladas – localizadas mais posteriormente no dorso lingual e
presença de muitos corpúsculos gustativos
Papilas folheadas – pregas paralelas da mucosa lingual com corpúsculos
gustativos.
Revestidas todas por epitélio pavimentoso estratifica e conjuntivo denso não
modelado
Dentes:
Estruturas altamente mineralizadas;
Preensão, corte e trituração dos alimentos, armas ofensivas e defensivas;
Esmalte;
Dentina;
Polpa;
Cemento.
Esmalte – estrutura mais mineralizada do organismo, formado por prismas de
esmalte compostos por hidroxiapatita (matriz inorgânica – 96%) e unidos por uma delgada
substância cementante (matriz de esmalte – orgânica – 4%). Origina-se pela deposição de
matriz pelos ameloblastos.
Dentina – Tecido altamente mineralizado semelhante ao tecido ósseo. Originada por
uma camada de células (odontoblastos)
Parte orgânica – fibras colágenas imersas em glicoproteínas (50%);
Parte inorgânica – hidróxiapatita (50%).
Cemento – Formada pelos cementócitos, sendo um tecido mineralizado (55% de
matriz inorgânica – hidroxiapatita e 45% de matriz orgânica) que reveste as raízes dos
dentes e faz união ao tecido periodontal adjacente (ligamento periodontal e osso alveolar).
4 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Cemento acelular – terço cervical e médio da raiz;
Cemento celular – terço apical.
Fibras de Sharpey – ancoramento dental.
Polpa:
Composta por tecido conjuntivo frouxo, rica em vasos sanguíneos, linfáticos e
nervos.
Porção mais periférica e em contato com a dentina encontramos a camada
odontoblástica, células responsáveis pela formação da dentina;
Os odontoblastos lançam prolongamentos para o interior dos canalículos
dentinárias, podendo alcançar até a junção amelodentinária.
Polpa senil – deposição contínua de dentina na câmara pulpar tornando-ma atrésica.
Glândulas Salivares
Originadas do ectoderma oral:
Glândulas salivares maiores – parótica (serosa), submandibular (mista) e sublingual
(mucosa)
Glândulas salivares menores (mucosas)
Saliva – produto de secreção tanto mucoso como seroso, importante para:
umedecimento dos alimentos ingeridos;
lubrificação da superfície dos órgãos digestivos superiores,
Dissolução de componentes gustativos;
Proteção – ação de anticorpos presentes (IgA);
Desempenha papel secundário na digestão (amilase salivar – ptialina);
Aspectos Anatômicos:
A boca fica situada no terço inferior da face, abaixo do nariz, se relaciona com este
nas funções a que é destinada. Porta de entrada e o estágio final do processo respiratório,
apresenta certa especialização que lhe permite ser considerada como um órgão
multifatorial. Além das funções digestivas e respiratórias, a boca tem função na fonação.
A boca é uma cavidade natural do organismo humano, composta de estruturas
descritas a seguir: anteriormente, a boca é delimitada pelo orifício bucal que vem a ser o
óstio de entrada. Posteriormente, em comunicação com a faringe, a porção mais profunda
da boca é o chamado istmo das fauces. O teto da cavidade bucal é composto pela abóbada
palatina que contém o palato duro e mole. O limite inferior é chamado de soalho bucal,
composto por músculo esquelético formando uma camada que se insere na base da
5 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
mandíbula (suprahióideo), e os limites laterais são formados pelos músculos bucinadores
recobertos por uma capa glandular e por mucosa.
A língua é um órgão que apresenta musculatura intrínseca, que se insere na língua e
se estende ao osso hióide, a cartilagem tireóide e ao processo estilóide, auxiliando o
posicionamento correto deste órgão tão importante na fonação, mastigação, dicção, etc.
Além destas estruturas existem os freios labial e lingual, que têm como função principal
manter inseridas as paredes laterais e a língua ao conjunto que se movimenta durante o ato
mastigatório, permitindo uma certa harmonia de movimentos.
Aspectos Microbiológicos:
A boca é um órgão com grande quantidade de microrganismos. Estudos revelam
que 1 mL da saliva contenha mais de 750 milhões destes e o sulco gengival mais de 250
milhões. Os Streptococcus são os mais populosos do grupo coccus Gram-positivo na boca,
sendo o tipo predominante o Streptococcus viridans, que apresenta grande importância no
povoamento desta. A boca pode ser caracterizada cronologicamente por três fases distintas:
a primeira quando ainda não existem dentes e a alimentação é basicamente Láctea, sendo a
flora bucal nesta fase composta de microrganismos aeróbios e fermentativos. A segunda
fase é observada à medida em que surgem os dentes, os quais criam condições de
anaerobiose e microaerófila, associada à dieta alimentar, que nesta fase passa a ser
putrefativa. A terceira fase ocorre em pacientes que, perdendo todos os dentes, voltam a
apresentar flora bacteriana aeróbia.
Alterações do desenvolvimento e crescimento das estruturas orais
A) Fenda labial: Defeito na fusão do processo nasal mediano com o processo maxilar.
B) Fenda palatina: Falha na fusão das lâminas palatinas.
Tratamento: cirúrgico multidisciplinar.
C) Língua Geográfica: Em geral assintomática, caracteriza-se por erosões circulares,
comuns na borda e dorso lateral da língua. Apresenta períodos de remissão espontâneo e o
tratamento é sintomático.
D) Língua Sulcada e Fissurada: Anomalias de desenvolvimento, podem provocar ardência.
O quadro histológico é típico: granuloma epitelióide e endoflebite obliterante linfocitária.
Diagnóstico: clínico/histológico e o tratamento é sintomático.
E) Língua Pilosa: Hipertrofia ou alongamento das papilas filiformes da língua e
hiperqueratose com deficiência da descamação normal. É assintomática, devendo-se
orientar a higiene. Ocorre no dorso posterior mediano da língua, logo à frente do “V”
lingual. O aspecto clínico constata a presença de “cabelos” cujos fios podem ser
individualizados pela manipulação.
6 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
F) Glossite Rombóide Mediana: Etiologia parece estar associada a infecção pelo fungo
Cândida Sp. Apresenta região despapilada, eritematosa, lisa, localizada no dorso mediano
posterior da língua, geralmente assintomática.
G) Grânulos de Fordyce: Resultantes da inclusão de material glandular sebáceo quando da
fusão dos processos maxilares (lábio superior) e pela proximidade da bola gordurosa de
Bichat (mucosa jugal). Ao exame clínico verifica-se como pápulas amareladas com cerca
de um milímetro de diâmetro cada, localizadas no epitélio, imediatamente abaixo da
superfície da mucosa.
H) Pigmentação Melânica Fisiológica: Hiperpigmentação fisiológica de melanina na
mucosa bucal, com maior freqüência na gengiva inserida anterior superior por vestibular.
I) Varicosidades Linguais: Muito comum em pacientes idosos. Caracteriza-se pelo
engurgitamento das veias da região do ventre da língua, provocando um aspecto por vezes
bolhoso, cuja coloração é o vermelho escuro azulado.
J) Anquiloglossia: Anomalia de desenvolvimento, limitando a movimentação lingual pela
baixa inserção do freio.
Metodologia do exame do paciente: semiotécnica, história clínica, exame clínico,
diagnóstico, plano de tratamento, conceitos e aplicações práticas
Exame Clínico:
A) Identificação do paciente
- Anamnese: nome, sexo, idade, etnia, estado civil, endereço comercial, endereço
residencial, profissão, procedência, nacionalidade.
- Queixa principal: duração, história da doença atual, antecedentes familiais,
situação familiar.
- Antecedentes mórbidos Pessoais: Gerais/Regionais; Hábitos e vícios.
B) Exame físico
- Geral
- Regional: Extrabucal/Intrabucal
A.1) Anamnese:
Objetivo: Obtenção de Sintomas.
Relação Clínico-Paciente:
No que diz respeito à dor, é importante saber a intensidade, a freqüência e os fatores que
influenciam a melhora ou piora, como postura, uso de analgésicos, reação ao frio e ao calor,
período do dia ou da época sazonal, alterações fisiológicas como menstruação, menopausa,
etc.
Observação:
7 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Pode-se verificar a partir da fala, durante a anamnese, alterações fonéticas provocadas por
distúrbios locais, como trismo, dificuldade no uso de próteses, lesões dolorosas na mucosa
entre outras e distúrbios sistêmicos, principalmente neurológicos.
Seqüência Cronológica
Identificação do paciente:
Nome (completo); Sexo (masculino ou feminino); Idade (anos e meses)- certas doenças
como o carcinoma são mais comuns a partir da quinta década de vida; Etnia (a que grupo
étnico pertence) indivíduos de pele clara (carcinoma); Estado civil (solteiro, casado, viúvo,
separado); Endereço comercial e residencial (completo); Profissão; Procedência
(Naturalidade. Local de nascimento) – Paracocidioidomicose, Doença de Chagas - ou onde
viveu a maior parte de sua vida; Nacionalidade (vínculo legal de pertinência, nato ou
natural de).
Queixa Principal – Duração:
Deve ser sucinta, objetiva e com as palavras do paciente – O que Sente? Há Quanto
Tempo? Sem aspas e sem “sic”. Tipo de dor como: projetada, fantasma, sua intensidade,
freqüência, duração, localização.
Percepção: hipersensibilidade, queimação, formigamento,anestesia, etc...
Manifestações Dolorosas:
- Sialodenites, nevralgias, Herpes zoster associado a zumbido,
vertigem, hipoacusia tendo a chamada Síndrome de Hunt, dor de
forma pulsátil (arterite temporal).
- Sintomatologia de origem reumátológica:
Artrite reumatóide: quadro de artralgia, limitação de
abertura bucal.
Lúpus eritematoso sistêmico: Mulheres em idade fértil;
eritema em forma de “borboleta”.
Síndrome de Sjögren: TRÍADE = ceratoconjuntivite seca,
xerostomia e doença do tecido conjuntivo.
- Sintomatologia de origem articular/muscular/dental.
Lesões com características ulcerativas apresentam sintomatologia dolorosa como:
úlceras aftosas recorrentes, úlceras herpéticas, úlceras penfigóides. Patologias ósseas
infecciosas geralmente produzem dor entre elas a osteomielite aguda, alveolite,
osteorradionecrose.
História da Doença Atual: Como começou?
Pesquisar cronologicamente os fatores intercorrentes com a queixa apresentada, desde o
primeiro contato com a lesão. Verificar quais tratamentos foram executados, assim como
avaliar sua eficácia. Solicitar informações a respeito de eventuais fatos ocorridos antes do
aparecimento da lesão.
Antecedentes Familiais: Doenças de ocorrência familial dos ascendentes e descendentes
(distúrbios hereditários).
8 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Situação Familiar: Condições de vida do cotidiano do paciente. Ex: onde e como mora,
dieta, condições em que vive, etc.
Antecedentes Mórbidos Pessoais:
Gerais – doenças sistêmicas, distúrbios fisiológicos que podem ter dado origem à lesão ou
que de alguma forma dificultam ou modificam o tratamento.
Regionais – intervenções que tenha realizado na área bucal e arredores ou mesmo
acidentes, uso de prótese, etc.
Hábitos e Vícios:
Hábitos – ações repetidas pelo paciente e que não causam necessariamente danos de
qualquer natureza ao paciente.
Vícios - hábitos nocivos.
É necessário a investigação sobre higiene geral e bucal, tabagismo, etilismo,
atividades sexuais, entre outros.
A.2) Exame Físico
Objetivo: colheita de sinais.
Manobras de semiotécnica:
Inspeção; Palpação; Auscultação; Percussão; Olfação; Punção; Diascopia (lesão
pigmentada ou vascular); Exploração de ductos preexistentes ou provocados por cirurgia ou
por seqüela de patologias; Raspagem (lesões brancas/pênfigo vulgar).
Divisão do Exame Físico:
Geral
Regional:
- Extrabucal/Intrabucal
Exame Físico Geral: Avaliação de todo o indivíduo, sem associar, a princípio, ao motivo da
consulta (Estado Geral do paciente = (Bom, Regular, Mal, Péssimo); Biótipo (peso x
altura); Ambulação; Distribuição dos vários elementos do corpo; Postura).
Exceção: Dor, Infecção, Hemorragia.
Exame Físico Regional:
- Extra-bucal: Examina-se todas as estruturas da cabeça e face à procura de
alterações, como aumento, depressões e outras características importantes.:
- Facies: coloração, simetria, distribuição, alterações pigmentares (icterícia,
vitiligo), hipo/hipertricose, pesquisa de linfonodos, coloração da mucosa conjuntival e da
esclerótica, distância interpupilar, reflexo pupilar, mobilidade ocular e palpebral, diplopia,
exoftalmia e enoftalmia, sangramento, obstrução, coriza, alterações morfológicas e fala
anasalada, formato do pavilhão auditivo, integridade timpânica, abaulamentos, etc.
9 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Cadeias Ganglionares: Um nódulo linfático é, geralmente, não palpável,
sendo flácido e de 0,5cm de diâmetro. As principais cadeias linfáticas são: submandibular;
mentoniana; bucinatória; pré e pós auricular; cervical (anterior, posterior e transversa).
Principais diferenças entre linfonodo tumoral e inflamatório:
Tumoral = indolor/consistente/ fixo/superfície irregular.
Inflamatório = dolorido/ pouco consistente/ fugaz/ liso.
- Intra-bucal: Deve-se observar todas as estruturas anatômicas cuidadosamente.
Biópsia como exame complementar: Instrumental e cuidados com o material
biopsiado
Exames Complementares:
São exames complementares ao exame clínico, sendo um dos meios de auxílio ao
diagnóstico.
Hematológicos:
É o estudo quantitativo e qualitativo das células sanguíneas.
A) Hemograma: permite avaliar os elementos figurados quantitativamente, para pesquisar,
por exemplo, anemia, infecções pelo aumento de glóbulos brancos, como a suspeita de
leucemia, avaliação durante uso prolongado de medicamentos, etc. No caso do número de
hemácias estar elevado (poliglobulia), pele e mucosas apresentam-se avermelhados, sendo
estas alterações presentes em processos cardiopulmonares. O número diminuído (anemia),
pode estar relacionado diversas doenças. Neutrófilos jovens (mielócitos, metamielócitos,
prómielócitos) em número aumentado representam a presença de uma infecção aguda
(desvio à esquerda). É importante ressaltar que em caso de suspeita de alterações
plaquetárias, o exame a ser solicitado deve ser a contagem diferencial de plaquetas.
B) Hematológicos bioquímicos: possibilitam o estudo dos elementos químicos presentes no
sangue. Como exemplo podemos citar a glicemia, hiperfosfatasemia coincidindo com os
achados clínicos. Além destes, a calcemia, Fosfatase alcalina (relacionada à atividade dos
osteoblastos), proteínas, etc.
C) Reações sorológicas: específicas e solicitadas para o diagnóstico de determinada
infecção. Sífilis (VDRL, FTA-ABS, Elisa), Parotidite Epidêmica (reação de Fixação do
complemento), Paracoccidioidomicose (Reação sorológica pela técnica de imuno difusão
dupla em geral de ágar e Reação de Fixação do complemento).
D) Cultura e antibiograma: realizar o crescimento microbiano em laboratório, permitindo
localizar o microrganismo causador da infecção e estudar quais antibióticos melhor
funcionam para combatê-los.
10 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
E) Citologia Esfoliativa: é um exame fácil, rápido, pouco oneroso e inócuo sob o ponto de
vista de injúria aos tecidos que estão sendo examinados. Permite avaliar lesões tumorais,
infecciosas e outras que ocorrem na mucosa bucal e viabilizam o exame, tendo 95% de
fidelidade de diagnóstico.
- Objetivo: Verificar a presença de células malignas.
- Indicação: úlceras que não mostram tendência a cicatrizar em 5 dias,
principalmente, e em placas brancas que não cedem à raspagem. Lesões que contra indicam
a biópsia, controle de áreas submetidas à radioterapia, áreas onde o teste de azul de
toluidina (Teste de Shedd) foi positivo.
- Utilidade em processos não-tumoriais: utiliza-se a citologia esfoliativa como
auxiliar no diagnóstico de: Afta, leucoplasia (malignidade – células nucleadas na superfície
da lesão), pênfigo vulgar (malignidade – células de Tzank), herpes, paracoccidioidomicose,
sífilis, candidíase e lesões císticas (líquido).
F) Citologia esfoliativa oncótica (Papanicolau): É utilizada para o diagnóstico de câncer,
removendo-se células que se esfoliam do epitélio da mucosa bucal.
- Técnica: colhem-se as células esfoliadas da mucosa bucal deslizando-se uma
espátula metálica sobre a área. Em seguida deposita-se este material sobre uma lâmina de
vidro para microscopia e identifica-se a lâmina que imediatamente deve ser introduzida
num frasco contendo o fixador (álcool-éter) 50%. Encaminha-se junto com o material uma
descrição da lesão, assim como as hipóteses de diagnóstico.
G) Biópsia: Remove-se uma área determinada (incisional/excisional) de tecido vivo através
de manobras cirúrgicas, para estudo macro e microscópico, servindo de elucidação
diagnóstica.
- Indicações: Câncer ou para outras lesões que não puderam ser diagnosticadas por
outro método, úlceras que não cicatrizam, auxílio na evolução diagnóstica de doenças
infecciosas, fúngicas e bacterianas que não confirmaram o diagnóstico por meio de exames
laboratoriais. Lesões negras, brancas e vermelhas suspeitas de eritroplasia.
- Contra-indicações: Lesões suspeitas de hemangioma, pelo sangramento que pode
ocorrer e nos casos suspeitos de melanoma, pela possibilidade de promover o aparecimento
de metástases. Em pacientes com condições sistêmicas desfavoráveis ao princípio da
oportunidade, o exame biopsial está contra indicado, por exemplo, em diabéticos não
compensados, hemofílicos, etc.
- Técnica:
incisão em área representativa e se possível com tecido são junto com a peça.
remoção do tecido e introdução em frasco com formol a 10%
enviar relatório do caso juntamente com a solicitação.
*Não se faz anti-sepsia (altera o resultado do exame)
- Resultado: nosológico (o patologista define uma lesão) ou descritivo (o patologista
descreve o quadro histológico).
Exames através de Imagem:
A) Estudo radiográfico: análise pelo radiologista.
11 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
B) Cintilografia: é um estudo dinâmico, em geral do osso, realizado através da injeção de
elemento marcado com substância radioativa na corrente circulatória (fosfato). Muito
utilizado no diagnóstico de lesões das glândulas salivares maiores.
C) Ultra-sonografia: consiste na emissão e detecção de ondas ultra-sônicas utilizada,
principalmente, para detectar cistos, tumores ou cálculos, em glândulas salivares maiores.
D) Tomografia computadorizada: permite a observação óssea tridimensional por meio de
uma fonte circular de raios X.
E) Ressonância magnética: é muito utilizada para examinar vasos, nervos e músculos.
Lesões Fundamentais
- Máculas ou Manchas - Modificações da coloração;
- Erosões – Perda parcial de tecido epitelial (Não há exposição do Tecido
Conjuntivo);
- Úlceras (ulcerações) – Exposição do Tecido Conjuntivo;
- Vesículas e Bolhas – Elevações do epitélio, contendo líquido no interior;
- Placas – Pequenas elevações (superfícies variadas);
- Pápulas – Lesões pequenas, sólidas, circunscritas, elevadas de diâmetro de 5mm
(máximo);
- Nódulos – Lesões sólidas, circunscritas, superficial ou profundo (origem epitelial,
conjuntiva ou misto);
- Sulco, Fissura e Fístula.
Infecções
Fúngicas;
Virais;
Bacterianas;
Parasitárias.
INFECÇÕES FÚNGICAS
Candidose:
Etiologia - Cândida albicans; C. tropicalis, C. krusei, C. arapsilosis, C. guilliermondii;
fungo dimórfico (levedura e hifa);
Epidemiologia - Infecção bucal mais comum no homem; C. albicans é componente da
microflora bucal (30 a 50%); presença da infecção depende do estado imune do
hospedeiro, do meio-ambiente e da cepa de C. albicans.
Tipos - pseudomembranosa, eritematosa, hiperplásica, crônica e mucocutânea.
Candidose Pseudomembranosa
12 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Placas brancas aderentes disseminadas, removíveis deixando mucosa subjacente normal ou
eritematosa (“Sapinho”) Hifas, leveduras, células descamadas e debris;
Antibioticoterapia de amplo espectro, RXT, imunosupressão, crianças com sistema imune
não desenvolvido
Sintomas brandos (queimação, gosto desagradável). Mucosa jugal, palato e dorso lingual.
Candidose eritematosa (atrófica)
1. Candidose atrófica aguda:
Após antibioticoterapia de amplo espectro, xerostomia, imunosupressão
Queimação
Atrofia difusa de papilas filiformes, palato posterior, mucosa jugal
2. Atrofia papilar central da língua
Glossite romboidal mediana - antigamente: falha na involução do tubérculo ímpar
Zona eritematosa assintomática na linha média posterior do dorso lingual; perda de
papilas filiformes
Imunosupressão
3. Candidose crônica multifocal:
Atrofia papilar central e candidose também no palato e comissuras (queilite
angular);
Lesão lingual e palatina - “lesões beijadoras”
4. Queilite angular (“perléche”)
Eritema, fissuras e crostas nas comissuras;
Dimensão vertical reduzida
Saliva acumula nestas áreas
C. albicans (80%) e S. aureus (80%)
5. Mucosite por próteses (estomatite protética, candidose atrófica crônica):
Eritema e petéquias na mucosa sob próteses removíveis
Principalmente PTs superiores
Assintomática
C. albicans e outros microrganismos
Resposta tecidual
Uso contínuo e noturno das PTs com pouca higiene
DD: trauma, alergia à resina, polimerização inadequada
da resina
Candidose crônica hiperplásica
(leucoplasia por Cândida)
13 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Forma menos comum
Placa branca que não pode ser removida nas regiões anteriores da mucosa jugal
Leucoplasias por Cândida ou infectadas por Cândida?
Displasia epitelial associada - por Cândida?
Candidose mucocutânea
Rara; esporádica ou autossômica recessiva
Candidose crônica hiperplásica disseminada (boca, unhas, pele e outras mucosas) e defeito
imune subjacente;
Outros problemas: endócrinos (síndrome endócrina-candidose), anemia por deficiência de
ferro, problemas endócrinos - hipotireoidismo, diabetes mellitus,
hipoparatireoidismo, doença de Addison (hipoadrenocorticismo)
HP - Citologia ou tecido; PAS + (carboidratos da parede fúngica); leveduras e hifas;
paraqueratose e projeções epiteliais alongadas; infiltrado crônico,
microabscessos intra-epiteliais.
Diagnóstico - Clínico + citologia + biópsia + cultura + triagem terapêutica clínica.
Tratamento - Anti-fúngicos (nistatina, cetoconazol, fluconazol, itraconazol, miconazol) e
correção dos fatores predisponentes.
- Miconazol (daktarin) 4x/dia, 14 dias.
- Itraconazol (Sporax) 100mg 1x dia.
Histoplasmose
Etiologia - Histoplasma capsularum (dimórfico); infecção fúngica sistêmica
profunda mais comum nos EUA
Epidemiologia/Patogenia - Solo úmido com excrementos de pássaros e morcegos;
esporos são inalados, vão para o pulmão, são fagocitados por macrófagos, desenvolvendo-
se imunidade celular 2 a 3 semanas após; cerca de 500.00 novos casos/ano nos EUA;
América Central e do Sul, Europa e Ásia
Formas clínicas:
AGUDA (febre, dor de cabeça, mialgia, tosse, anorexia; 2 semanas; calcificações
em LN hilares).
CRÔNICA (menos comum; imunodeprimidos ou idosos enfisematosos; similar à
tuberculose - tosse, perda de peso, febre, dispnéia, dor torácica, hemoptise, fraqueza,
fadiga; RX tórax: infiltração do lobo superior e cavitação).
DISSEMINADA (incomum; 1 em cada 2000/5000 com a forma aguda;
disseminação extra-pulmonar; idosos, debilitados e imunodeprimidos; 2 a 10% dos
14 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
pacientes com AIDS; baço, adrenais, fígado, LN, trato gastrointestinal, SNC, rim, mucosa
oral).
Lesões Orais - Forma disseminada; língua, palato, mucosa jugal; ulcerações
dolorosas solitárias, eritematosas, com bordos firmes e elevados (DD: CEC).
HP - Granulomas com macrófagos, linfócitos, plasmócitos e células gigantes
multinucleadas; PAS e Gomori-Grocott .
Diagnóstico - HP ou cultura; Ags do fungo; sorológico (Acs antifungo); teste imunodifusão
Ags H e M; teste cutâneo da histoplasmina.
Tratamento - Aguda (autolimitante), crônica (anti-fúngicos sistêmicos),
disseminada (anti-fúngicos EV; mortalidade de 7 a 23%).
Histoplasmose e Coccidioidomicose Robins:
Histoplasmose e Coccidioidomicose serão discutidas juntas pois ambas são (1)
doenças granulomatosas dos pulmões que podem mimetizar a tuberculose, (2) ambas são
causadas por fungos termicamente dimórficos que crescem como hifas e produzem esporos
em temperatura ambiente, mas crescem como leveduras (esféricas ou elípticas) no interior
dos pulmões e (3) cada fungo é geográfico e causa doença primária em pessoas que vivem
ao longo dos rios Ohio e Mississipe, no Caribe (Histoplasma) e no sudeste e oeste dos USA
e México (Coccidioidomicose). É rara na Europa e ocorre esporadicamente na América do
Sul.
Blastomicose (Norte-americana)
Etiologia - Blastomyces dermatitidis (dimórfico); incomum; infecção micótica
profunda; solo rico e úmido
Epidemiologia/Patogenia - 10 vezes menos comum que a histoplasmose; inalação
dos esporos (p.ex. após chuva) - pulmão (na maioria dos casos permanece no pulmão, mas
pode ter disseminação hematógena para pele, ossos, próstata, meninges, mucosa oral e
órgãos abdominais); América do Norte e África; H 9:1 M
Clínico - Assintomática ou sintomas brandos; AGUDA (similar à pneumonia aguda
- febre, dor torácica, mal-estar, sudorese noturna, tosse com escarro mucopurulento),
CRÔNICA (mais comum; similar à tuberculose - febre, sudorese noturna, perda de
peso e tosse produtiva; RX de tórax normal, com infiltrado difuso ou com massas hilares;
pele - lesões nodulares, pustulares eritematosas que se ulceram)
Intra-Oral - Disseminação extra-pulmonar ou inoculação local; ulcerações dolorosas com
bordos irregulares (DD: CEC)
HP - Inflamação aguda + granulomatosa com células gigantes multinucleadas e
presença do fungo (birrefringente); PAS e Gomori-Grocott; Hiperplasia
pseudoepiteliomatosa (DD: CEC).
Diagnóstico - Citologia ou HE, PAS e Grocott; cultura do escarro em ágar Sabouraud;
sorologia não é útil (testes antigênicos).
Tratamento - Maioria não requer tratamento; itraconazol, cetoconazol, anfotericina
B.
Paracoccidioidomicose (Blastomicose Sul-Americana)
15 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Etiologia - Paracoccidioides brasiliensis (dimórfico); infecção micótica profunda
Epidemiologia/Patogenia - América do Sul e Central; H 25:1 M ( - estradiol inibe
a transformação da forma de hifa para a forma patogênica de levedura); adultos, lavradores;
inalação dos esporos - pulmão - disseminação linfática ou hematógena para LN, pele,
adrenais (pode gerar doença de Addison)
Clínico - Infecções sub-clínicas, crônicas unifocais ou crônicas multifocais;
pulmonar: febre, tosse, mal-estar, sudorese noturna, perda de peso; mucocutânea: boca, pele
da face, nariz, LN cervicais e submandibulares; disseminação hematógena - fígado,
intestino, adrenal, ossos, articulações, SNC;
Intra-oral - Ulcerações moriformes na mucosa alveolar, gengiva, palato, mucosa
jugal e lábios; edema local intenso (lábios); tropismo pelo tecido periodontal.
HP - Hiperplasia pseudoepiteliomatosa + ulceração + inflamação granulomatosa +
macrófagos epitelióides e células gigantes multinucleadas; fungos com PAS ou Grocott;
brotamentos nas leveduras (“orelhas de Mickey” ou “roda de leme”)
Diagnóstico - Citologia, histologia, demonstração dos brotamentos; cultura (lenta)
Tratamento - Sulfonamidas, anfotericina B EV, itraconazol, cetoconazol.
Paracoccidioidomicose Tese Doutorado Halbert (Revisão da Literatura):
A paracoccidioidomicose foi descrita inicialmento por LUTZ (1908a, 1908b) sendo
sua denominação consagrada apenas em 1970 após reunião dos micólogos das Américas,
na Colômbia. É uma micose profunda, que apresenta uma ampla gama de manifestações
clínicas e patológicas, todas elas iniciadas por penetração do fungo no hospedeiro. O
homem parece ser o único hospedeiro susceptível à infecção natural, e seu estudo assume
importância cada vez maior, dado o aumento crescente dessa micose e, principalmente
devido à gravidade de algumas de suas formas clínicas.
A paracoccidioidomicose se manifesta de forma endêmica na maioria dos países da
América Latina como Argentina, Colômbia, Venezuela e principalmente no Brasil, onde se
encontram cerca de 80% dos casos relatados (RESTREPO, 1985; FRANCO, 1987b;
FRANCO et al., 1989). A paracoccidioidomicose é rara na Amazônia e no nordeste
brasileiro, regiões úmidas e áridas respectivamente. Entretanto, 17 casos da doença foram
descritos na região Amazônica durante o período de 1992-1994, e foi considerada a micose
mais comum da região (FERREIRA et al., 1995). Com exceção de um caso em Trinidad, a
micose não tem sido relatada nas ilhas do Caribe, nas Guianas, Suriname e no Chile. Na
América Central, a paracoccidioidomicose tem sido descrita em todos os países, exceto
Belize e Nicarágua (BRUMMER et al., 1993). Casos fora da América Latina, foram
relatados em pessoas que permaneceram durante algum período em áreas endêmicas
(CHIKAMORI et al., 1984; PADILHA-GONÇALVES, 1985; MANNS et al., 1996).
Seu agente etiológico, o Paracoccidioides brasiliensis (P.brasiliensis), classificado
de forma definitiva por ALMEIDA (1930), é um fungo dimórfico, que cresce a 37 oC na
forma de levedura, com parede dupla e múltiplos brotamentos em forma de roda de leme e
à temperatura ambiente na forma de finos filamentos septados, sem estruturas típicas,
dando origem ao micélio (SAN BLAS & SAN BLAS, 1985; KASHINO et al., 1987).
Nos tecidos é encontrado na forma de levedura, com aspecto arredondado, esférico
ou oval e dupla membrana refringente. Na maioria das vezes exibem célula mãe com
brotamentos múltiplos, ligados por um pedúnculo, que é sua característica mais evidente
(SAN-BLAS & SAN-BLAS, 1977; LACAS, 1994; TOLEDO et al., 1995). A
16 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
impregnação pela prata (Gomori-Grocott) e pelo ácido periódico de Shiff (P.A.S). passaram
a ser utilizados para melhor detectar o fungo nas lesões.
Seu habitat ainda é desconhecido, o que dificulta o esclarecimento da história
natural desta micose. Presume-se que os micélios e conídeos estejam presentes no solo,
água, plantas e que penetrariam no hospedeiro pelas vias aéreas, atingindo principalmente
os pulmões, dando origem a uma infecção subclínica que pode se disseminar para outros
órgãos, por via linfo-hematogênica (FRANCO et al., 1989).
A paracoccidioidomicose tem um impacto econômico e social importante pois afeta,
principalmente, trabalhadores rurais, em contato constante com a vegetação e o solo
(RESTREPO et al., 1970; MARQUES et al., 1983; FRANCO, 1994; BERNARD et al.,
1997). Na forma aguda, apesar de uma menor freqüência, jovens de ambos os sexos são
afetados em igual proporção e a doença geralmente é severa e disseminada, indicando que
o P.brasiliensis infecta tanto homens como mulheres. Entretanto, na doença crônica do
adulto há predominância de homens infectados em relação às mulheres na faixa etária entre
30 a 49 anos, chegando à proporção de 25 homens para cada mulher afetada.
Provavelmente, o número reduzido de mulheres afetadas esteja relacionado a um efeito
protetor promovido pelos hormônios femininos.
Estudos “in vitro” demonstraram que estrógenos atuam inibindo a transformação de
micélio ou conídea em levedura, evento fundamental na instalação da infecção
(RESTREPO et al., 1984; SALAZAR et al., 1988). Paralelamente, foi demonstrada a
presença de uma glicoproteína de 60Kda, identificada como receptor para o estradiol na
membrana citoplasmática de P. brasiliensis tanto na fase micelial como leveduriforme,
evitando a transformação da forma micelial em levedura (LOOSE et al., 1983).
A paracoccidioidomicose, como outras micoses profundas, manifesta-se sob a forma
de infecção ou doença. A paracoccidioidomicose-infecção caracteriza-se pela ausência de
sinais ou sintomas clínicos, embora ocorra o desenvolvimento de uma resposta imune
específica, evidenciada pelo teste intradérmico com paracoccidioiodina (LACAZ et al.,
1956). Apesar deste teste não responder em pacientes com a forma severa da doença
(MENDES et al., 1971), devido a deficiência da imunidade celular (MENDES, 1975)
associada ao aumento supressor da atividade das células T (MOTA et al., 1988).
O foco de infecção pode regredir com a destruição do fungo, permanecer na forma
latente com fungos viáveis ou, dependendo das condições do hospedeiro e da virulência do
fungo, progredir comprometendo diferentes órgãos ou sistemas, levando ao aparecimento
de sintomas (FRANCO, 1987a). Mais raramente pode ocorrer apenas a formação de uma
lesão pulmonar solitária assintomática em forma de um nódulo paracoccidioidal, chamado
de paracoccidioidoma. Há apenas dez casos relatados na literatura, sendo que comprovados
com investigação histológica apenas 4 (ALVES DOS SANTOS et al., 1997).
As manifestações clínicas da micose são as de doença granulomatosa crônica
apresentando uma gama de sinais e sintomas agrupados em dois padrões principais que
definem as suas formas aguda e crônica (FRANCO et al., 1987b). A forma aguda é
habitualmente severa, de evolução rápida, afetando predominantemente o sistema
fagocitário mononuclear (baço, fígado, linfonodo e medula óssea). Nesta forma clínica, o
envolvimento da mucosa é pouco freqüente acometendo 17 a 20% dos pacientes, sendo raro
nos pulmões onde é observado em apenas 5% dos casos (BARBOSA, 1991). A forma
crônica tem duração prolongada, freqüentemente excedendo 6 meses, instalação lenta e
gradual e as lesões permanecem localizadas (forma unifocal) ou envolvem mais de um
órgão ou sistema (forma multifocal), como pele, mucosas, gânglios linfáticos, medula
17 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
óssea, supra-renais, baço, fígado, intestinos, articulações, ossos e sistema nervoso
(PADILHA-GONÇALVES, 1985; LONDERO et al., 1986; COLOMBO et al., 1994;
MOURA et al., 1994), sendo que em mais de 90% dos casos encontram-se lesões
pulmonares, evidenciando um quadro grave e, algumas vezes fatal. Nos tecidos desses
pacientes observa-se tendência à formação de granuloma organizado (FRANCO et al.,
1993; MENDES, 1994).
Entre estes dois extremos, diversos quadros clínicos podem ocorrer, sendo os
pulmões, linfonodos, tecido mucocutâneo e glândulas adrenais os mais comumente
envolvidos (GIRALDO et al., 1976; FRANCO et al., 1987a; COLOMBO et al., 1994).
Técnicas citoquímicas ajudaram a desvendar a virulência do parasito relacionando-a com a
presença de -1-3-glucana na parede celular do fungo, enquanto que mutantes do mesmo,
com -manana perdem seu poder patogênico (SAN-BLAS & SAN-BLAS, 1977).
É bem conhecido que as amostras de P.brasiliensis variam quanto à virulência, fato
este que pode auxiliar na explicação quanto à existência de diferentes manifestações
clínicas da doença (FRANCO et al., 1989). Resultados experimentais têm demonstrado
claramente esta variabilidade entre as amostras de P.brasiliensis, e que esta virulência é
influenciada pela estocagem e passagem “in vitro” dos isolados (ZACHARIAS et al.,
1986; BRUMMER et al., 1990; KASHINO et al., 1990).
Embora já tenham sido descritos diferentes padrões de virulência, definidos pela
infecção experimental em camundongos B10A (SINGER-VERMES et al., 1989),
recentemente foram estudadas amostras de P.brasiliensis recém isoladas de pacientes com
diferentes formas clínicas, para avaliar se a gravidade da doença humana estava associada à
virulência da amostra isolada. A patogenicidade de cada isolado foi avaliada por estudos
anatomopatológicos e estimativas de DL50 após infecção intraperitoneal de camundongos
B10A. Uma associação entre a forma clínica da doença, da qual a cultura derivou e o
padrão de virulência observado em camundongos, não foram claramente evidentes.
Somente quando os isolados fúngicos, obtidos de casos muito leves, foram comparados
àqueles obtidos de formas mais severas, observou-se uma associação (SINGER-VERMES
et al., 1994).
Portanto o estabelecimento da doença, sua disseminação e gravidade dependem
tanto de fatores inerentes ao próprio fungo, como virulência e composição antigênica, como
das condições ambientais e principalmente dos fatores ligados ao hospedeiro, como idade,
sexo, estado nutricional, patrimônio genético e capacidade de resposta imunológica. Em
relação a este último fator, estudos clínicos e experimentais têm sugerido a interação entre
mecanismos inespecíficos e específicos de defesa que atuam na resistência ao P.brasiliensis
(FRANCO et al., 1993; CALICH et al., 1994; PERAÇOLI et al., 1995), como respostas
imunes do tipo humoral e celular (MOK & GREER, 1977; MENDEZ, 1975; ARANGO
et al., 1982; SASSINE et al., 1985), levando a produção de anticorpos específicos que
geralmente refletem a severidade da doença. Distúrbios imunorregulatórios associados à
paracoccidioidomicose, podem acarretar em uma disseminação do fungo pelos tecidos,
efeito este ocasionado principalmente pela depressão das células “natural Killer”,
ocorrendo principalmente na fase tardia da infecção (PERAÇOLI et al., 1995).
O diagnóstico da paracoccidioidomicose depende da demonstração do agente
etiológico em espécimes obtidos do paciente, tais como escarro, pus, raspados de lesão e
biópsia (HIRSH et al., 1984). A visualização do fungo no material biológico, seu cultivo e
18 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
a inoculação em animais de laboratório são conclusivos para o diagnóstico da doença
(MEYER, 1986; de ALMEIDA et al., 1991).
Todavia, nem sempre é possível obter-se com facilidade material para exame
micológico, principalmente em pacientes com manifestações somente em órgãos internos.
Nestes casos, as provas sorológicas são de grande valor diagnóstico fornecendo evidências
indiretas da infecção ou conduzindo à pesquisa do fungo (MARIAT, 1982; SIQUEIRA,
1982).
A avaliação da imunidade pode ser feita por testes tanto “in vitro” como “in vivo”
(MENDEZ, 1975; MOK & GREER, 1977). A realização destas provas, na
paracoccidioidomicose, permitiu identificar dois pólos clínico-imunológico da doença
(MUSATTI et al., 1976; MENDES, 1980; YARZABAL et al., 1980), as formas polares
anérgicas, processos graves e de mau prognóstico e as forma hiperérgicas, processos
localizados e com boa resposta terapêutica, onde o comprometimento da imunidade é
mínimo.
Nas formas localizadas da doença existe hipersensibilidade cutânea retardada e
baixos títulos de anticorpos específicos. Ao contrário, nas formas progressivas, observam-
se vários graus de anergia cutânea e altos títulos de anticorpos (SASSINE et al., 1985). A
resposta timo-dependente está freqüentemente deprimida em pacientes com processos
graves e de longa duração. A causa desta imunodeficiência é pouco conhecida, porém a
recuperação da atividade das células T, após o tratamento sugere que seja adquirida e
reversível (MOK & GREER, 1977; SASSINE et al., 1985).
Embora a presença dos anticorpos não tenha efeito protetor, é de grande importância
médica, uma vez que decresce sob efeito da terapia antifúngica, o que está associado à
melhora clínica do doente.
Criptococcose
Etiologia - Cryptococcus neoformans; leveduras no solo e no tecido infectado.
Epidemiologia/Patogenia - Incomum; possui cápsula polissacarídea que o protege
das defesas imunes; infecção fúngica grave mais comum em HIV +; vive no intestino de
pombos; inalação dos esporos - pulmão - acúmulo de PMN e macrófagos.
Clínico - Infecção primária assintomática; ás vezes similar à gripe (tosse produtiva,
dor torácica, febre, mal-estar);5 a 8% dos pacientes com AIDS tem criptococose;
DISSEMINADA (SNC - meninges, pele, ossos e próstata; meningite, dor de cabeça,
febre e vômitos); LESÕES CUTÂNEAS (10 a 20% - cabeça e pescoço - pápulas
eritematosas e pústulas que se ulceram - contém m.o.); LESÕES ORAIS (raras; úlceras
crateriformes que penetram no osso - palato)
HP - Inflamação granulomatosa; leveduras redondas/ovais circundadas por halo
claro; PAS, Gomori-Grocott; mucicarmim - cápsula mucopolissacarídea
Diagnóstico - Biópsia, cultura, Ag no soro ou líquor
Tratamento - Anfotericina B + flucitosina; flu/itraconazol
Aspergilose:
Etiologia - Gênero Aspergillus (A. flavus, A. fumigatus); solo, água e material
orgânico em decomposição;
19 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Epidemiologia/Patogenia - Alergia em um hospedeiro normal; infecção localizada
em tecidos lesados ou infecção invasiva (imunodeprimidos); inalação - pulmão; freqüente
(< candidose); pode ser contraída em ambiente hospitalar (obras, etc);
Clínico - Alergia sinusal/trato bronco-pulmonar; ataque de asma; aspergiloma no
seio maxilar; endo/exodontia molares sup. - infecção sinusal - dor e corrimento nasal -
abaulamento e perfuração palatina.
DISSEMINADA - imunodeprimidos - pulmão - dor torácica, tosse, febre - via
hematogênica - SNC, olhos, pele, fígado, trato gastrointestinal, ossos, tireóide.
HP - Hifas septadas ramificadas invadindo vasos - infarto - necrose; inflamação
granulomatosa;
Diagnóstico - HP (PAS/Grocott) cultura (escarro e sangue);
Tratamento - Debridamento da área necrosada + anfotericina B; filtros hospitalares
contra Aspergillus; fluconazol/itraconazol.
INFECÇÕES POR VÍRUS
Vírus
Todos os vírus dependem do metabolismo celular do hospedeiro para sua
replicação, isto é, são parasitas intracelulares obrigatórios. São classificados pelo conteúdo
de ácido nucléico de seu núcleo (DNA ou RNA) e pela forma de sua cobertura ou capsídio
protéico, que pode ser esférica, se as proteínas dos capsídios formarem um icosaedro, ou
cilíndrica, se formarem uma hélice. Muitas das mais de 400 espécies virais que
reconhecidamente infectam os humanos não causam nenhuma doença, mas algumas
representam causas freqüentes de doença aguda (ex. gripe, resfriado). Outras são capazes
de latência por toda a vida e reativação ao longo prazo (herpes vírus) ou podem originar
doença crônica (ex. hepatite B – HBV). Juntos, os patógenos virais são responsáveis pela
maior parte de todas as infecções humanas. Diferentes espécies virais podem originar o
mesmo quadro clínico (ex. infecção do trato respiratório superior), de forma inversa, um
único vírus pode causar lesões diferentes, dependendo da idade do hospedeiro ou de seu
estado imunológico (ex. citomegalovírus – CMV).
HERPES
Família dos Herpesvírus humanos (HHV) ou herpetoviridae; vírus DNA; HHV-1 ou
HSV-1, HHV-2 ou HSV-2, HHV-3 ou VZV, HHV-4 ou EBV, HHV-5 ou CMV, HHV-6
e HHV-7; HHV-1 a HHV-3 - epitélio e neurotrópicos; HHV-3 a HHV-6 - epitélio e
linfotrópicos;
Disseminação mundial;
Permanecem por toda a vida no hospedeiro;
20 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
HSV-1 (lesões acima da cintura) e HSV-2 (lesões abaixo da cintura) são estruturalmente
similares; Ags são diferentes e têm variações epidemiológicas; alterações teciduais e
aspecto clínico das lesões são similares;
Acs mostram reações cruzadas entre os 2 tipos;
HSV-1 - saliva infectada; área peri-oral, facial e ocular (boca, faringe, lábios, olhos
e pele próxima);
HSV-2 - contato sexual; genitália;
Infecção primária - Exposição de um indivíduo sem Acs para o HSV (nunca exposto antes);
maioria assintomática; penetra por quebras cutâneas ou até membranas intactas;
superpopulação, má-higiene;
Herpes primária (GEHP) - incubação de 7 a 8 dias; 1% dos casos de infecção; 6
meses e 5 anos de idade; linfadenopatia cervical, febre, mialgia, anorexia, irritabilidade;
LESÕES ORAIS: vesículas que se rompem formando úlceras eritematosas
coalescentes; fibrina; mucosa aderida e livre; gengiva marginal edemaciada e erosada;
auto-inoculação - dedos, olhos e genitália; resolve-se em 5 a 15 dias.
Herpes primária - Após a infecção primária - vírus penetra nos nervos sensitivos - migração
para gânglios (ex: trigeminal ou de Gasser) - fase de latência;
Herpes primária em adultos - Maioria assintomática; faringotonsilite - dor de
garganta, febre, mal-estar, dor de cabeça, vesículas na faringe e tonsilas - ulceram,
coalescem e são cobertas por pseudomembrana;
Latência - Fatores desencadeantes - idade, UV, stress, gravidez, alergia, trauma,
problemas respiratórios (gripe), menstruação, desordens sistêmicas, doenças malignas -
infecção secundária (presença de lesões ouassintomática só com o HSV na saliva);
Herpes secundária (recorrente) - 15 a 20% dos que tiveram a infecção primária;
lesões no epitélio suprido pelo nervo afetado; + comum é a herpes labial recorrente; 15 a
45% da população dos EUA;
CLÍNICO - 6 a 24 horas antes - sinais prodrômicos (dor, queimação, prurido,
eritema) - surgem vesículas que se rompem em 2 dias - formação de crostas - cicatrização
em 7 a 10 dias; pele próxima ao vermelhão labial; mento, nariz e bochecha - menos
comuns; recorrências também dentro da boca - mucosa queratinizada (gengiva inserida
superior e palato duro - lesões semelhantes às labiais);
Outras formas de infecção pelo HSV-1 Panarício herpético (paroniquia herpética) -
auto- inoculação em crianças com herpes primária ou pessoal de Saúde sem luvas
“Herpes gladiatorum” - jogadores de rugby e lutadores - arranhões e machucados;
Herpes ocular - auto-inoculação em crianças;
Eczema herpético (erupção variceliforme de Kaposi) - pacientes com doenças
cutâneas como pênfigo, eczema e Darier – grave;
Herpes em recém-nascidos - HSV-2 no canal vaginal; mortalidade sem tratamento
- 50%;
HSV-2 - Exposição maior entre 15 e 35 anos (sexual); é oncogênico ?; prostitutas -
80%
Processos associados à infecção pelo HSV – Eritema multiforme (15% dos casos
são precedidos por infecção pelo HSV 3 a 10 dias antes), carcinomas (HSV é oncogênico?
- detecção de HSV em CECs) Imunodeprimidos - Lesões mais extensas e mais duradouras;
intra-oral - extensão às mucosas não queratinizadas;
HP - Células epiteliais com acantólise (Tzanck); citoplasma claro e núcleo
aumentado (degeneração balonizante); marginação da cromatina nucleolar; corpos de
21 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
inclusão eosinofílicos intra-nucleares; céls. epiteliais multinucleadas; edema intercelular -
vesícula intra-epitelial; crostas - membrana fibrinopurulenta
Diagnóstico - Cultura do vírus (duas semanas), Ag ou DNA do HSV nas lesões; Acs
séricos anti-HSV; citologia e biópsia; IMHQ para HSV; IMF direta na citologia ou tecido;
DIAGNÓSTICO CLÍNICO;
Tratamento
Herpes primária (sintomático; evitar disseminação; redução do desconforto),
Herpes recorrente (nenhum; acyclovir tópico/sistêmico ?); sinergismo
cyclovir/clorexedina oral;
Pacientes imunodeprimidos (HIV+, TMO) - acyclovir venoso, doses profiláticas VO
- pode causar resistência - alternativa – FOSCARNET;
MONONUCLEOSE INFECCIOSA
(MONO, FEBRE GLANDULAR, “DOENÇA DO BEIJO”)
Etiologia - Causada pelo EBV (HHV-4); tropismo por linfócitos B;
Epidemiologia/Patogenia - Contato íntimo: crianças (dedos, brinquedos, etc) e
adultos (beijos); exposição na infância é quase sempre assintomática e em adultos 30 a 50%
tem doença sintomática Crianças - Maioria assintomática; febre, linfadenopatia, faringite,
hepatoesplenomegalia, rinite, tosse Adultos - Febre, linfadenopatia, faringite, tonsilite,
hepato esplenomegalia, “rash”, rinite, tosse, trombocitopenia;
Mononucleose Infecciosa clássica em adulto jovem - Fadiga, mal-estar e anorexia
duas semanas antes; febre por 2 a 14 dias; linfadenopatia cervical; aumento tonsilas
palatinas (abscessos); outras lesões orais - petéquias no palato duro e mole em 25% casos
(somem em 1 a 2 dias); GUNA, pericoronarite;
Síndrome da Fadiga Crônica - Complexo de sintomas - fadiga crônica, febre,
faringite, mialgia, dor de cabeça, artralgia, parestesia, depressão, defeitos cognitivos -
elevação nos títulos de EBV - associação com EBV?
Diagnóstico - Clínico + leucocitose + linfocitose relativa (até 70 a 90%) + linfócitos
atípicos + presença dos Acs heterofílicos de Paul-Bunnell (produto intermediário da alta
proliferação de linfócitos) - mais específico para adultos jovens; IMF indireta; Ags virais -
EBNA, EA-R, ER-D, VCA; ELISA e Ags derivados de DNA recombinante;
Tratamento - Resolve-se em 4 a 6 semanas; anti-piréticos (evitar AAS), anti-
inflamatórios; acyclovir e ganciclovir?; em imunocomprometidos pode haver proliferação
policlonal fatal de linfócitos B.
PAPILOMAVÍRUS HUMANO (HPV)
Família papovavírus; DNA de dupla fita - vírion esférico com 50nm; + de 64 tipos
de HPV descritos; tropismo por epitélio - encontrado no epitélio em estado latente, e em
lesões benignas e malignas
Papovavírus - subgrupo A - HPV – oncogênicos HPV 16 em cérvix uterino -
displasia/CEC cólo uterino HPV e CEC de boca ???
22 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Detectáveis por hibridização in situ, PCR, IMHQ.
Papiloma
Etiologia - Presumivelmente induzido pelo HPV (tipos 6 e 11 em 50% dos casos por
hibridização in situ);
Epidemiologia/Patogenia - Proliferação benigna do epitélio estratificado escamoso;
tumor epitelial benigno ?; transmissão desconhecida; latência/incubação de 3 a 12 meses;
3% de todas as lesões biopsiadas; 4 em cada 1000 adultos;
adultos
Clínico - 30 a 50 anos (qq idade); H = M; língua, palato mole; lesão exofítica mole
indolor usualmente pediculada com projeções superficiais digitiformes (aspecto verrucoso
ou de “couve-flor”); esbranquiçados, vermelhos ou normocrômicos; usualmente solitários;
0,5cm;
HP - Epitélio estratificado escamoso queratinizado ou não em proliferação
digitiforme; TC fibrovascular sem ou com infiltrado inflamatório; pode-se ver displasia
leve; coilocitose eventual;
Tratamento - Excisão cirúrgica conservadora.
VERRUGA
Etiologia - HPV 2, 4, 6 e 40;
Epidemiologia/Patogenia - Hiperplasia focal benigna do epitélio estratificado
escamoso induzida pelo HPV; contagiosa (cuidado com auto-inoculação);
Clínico - Crianças; pele das mãos e dedos (coloração cinza-acastanhada); Intra-oral:
lábio, língua; lesão papular ou nodular indolor com projeções papilares ou superfície rugosa
verruciforme; séssil ou pediculada; cor branca; lesões múltiplas são comuns (< 5mm);
HP - Proliferação do epitélio estratificado escamoso com hiperqueratose e projeções
digitiformes; TC com infiltrado crônico; projeções periféricas voltam-se para o centro da
lesão; coilócitos na camada espinhosa superficial; camada granulosa proeminente;
Tratamento - Excisão cirúrgica conservadora; crioterapia, com nitrogênio líquido,
agentes queratolíticos (ácidos salicílico ou láctico); 70% desaparecem em 2 anos.
Condiloma acuminado (Verruga venérea ou genital)
Etiologia - HPV 6, 11, 16 e 18
Epidemiologia/Patogenia - Proliferação de epitélio estratificado escamoso induzida
por vírus; DST (20% das DST); incubação de 1 a 3 meses; contato sexual - trauma;
contagioso)
Clínico - Genitália, região peri-anal, boca e laringe; adultos jovens e adolescentes;
boca - lábio, palato mole, freio lingual; massa papular ou nodular exofítica, séssil, rósea,
bem-demarcada, firme com projeções superficiais papilares; geralmente > que as verrugas
(1 a 1,5 cm) e múltiplos.
HP - Acantose, hiperqueratose ou não, projeções superficiais papilares; projeções
epiteliais mais largas que nas verrugas e unindo-se; TC normal ou infiltrado crônico;
coilócitos; HPV demonstrado por IMHQ, hibridização in situ e PCR; espaços vasculares no
TC.
Tratamento - Excisão cirúrgica conservadora; podofilina tópica (genitália); ablação
com laser (risco de vaporização do HPV); na área ano-genital - caráter pré-maligno
(ppmente HPV-16 e 18); recorrência comum.
23 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Molusco Contagioso
Etiologia - Vírus do molusco contagioso (poxvírus DNA)
Epidemiologia/Patogenia - Hiperplasia epitelial induzida por vírus; incubação de 14
a 50 dias; pápulas cutâneas (e mucosas mais raramente) múltiplas; transmissão sexual
(adultos), ou não sexual (crianças/adolescentes - roupas divididas, trauma, banho
comunitário e natação);
Clínico - Crianças e adultos jovens; pápulas múltiplas na pele do pescoço, face
(pálpebras), tronco e genitália; oral (infreqüente): lábios, palato e mucosa jugal; pápulas
róseas, superfície lisa, sésseis não hemorrágicas com 2 a 4 mm; plugue central de queratina
e eritema periférico.
HP - Proliferação lobular localizada do epitélio estratificado escamoso de superfície;
porção central - queratinócitos com inclusões virais grandes, basofílicas, intra-nucleares -
corpos do molusco; corpos surgem na basal e migram até liberarem os vírus (fusão com a
superfície externa).
Tratamento - Remissão espontânea em 6 a 9 meses; curetagem, crioterapia; não há
recorrência nem transf. Maligna.
Parotidite Epidêmica (Caxumba, “Mumps”)
Etiologia - Paramixovirus
Epidemiologia/Patogenia - Afeta primariamente as glândulas salivares; vacinação;
transmissão pela saliva, perdigotos e urina; incubação de 12 a 25 dias; pacientes são
contagiosos desde o 1º dia antes dos sinais clínicos até 14 dias após sua resolução;
evidência de infecção em 85 a 90% dos adolescentes com 15 anos.
Clínico - 30% das infecções são sub-clínicas; sintomas por 4 a 5 semanas; febre,
dor de cabeça, mal-estar, anorexia, mialgia.
Intra-Oral - Eritema e aumento de volume das aberturas dos ductos de Wharton e
Stensen; quando a sublingual envolvida - aumento de volume bilateral no assoalho
Diagnóstico - Clínico + cultura viral (saliva, urina e fluido cérebro-espinhal) + título de Acs
séricos específicos nas fases aguda e convalescente,
Tratamento - Sintomático (paliativo); analgésicos sem AAS, anti-piréticos, descanso
acamado (orquite); alimentos que não estimulem o fluxo salivar.
CITOMEGALOVIROSE
Etiologia - CMV (HHV-5);
Epidemiologia/Patogenia - Latência em células glandulares salivares, endotélio,
macrófagos e linfócitos; doença clínica principalmente em recém-nascidos (0,5 a 2,5%) e
imunodeprimidos; infantes (placenta ou leite), adolescentes (sexual), tranfusão e transplante
de órgãos; 30 anos (40% da população) e 60 anos (80 a 100%);
Clínico - Em qualquer idade, cerca de 90% das infecções são assintomáticas; Neo-
natal - hepatoesplenomegalia, eritropoiese cutânea extra-medular, trombocitopenia,
hemorragias (petéquias), encefalite;
Adultos - Similar à mononucleose (febre, mal-estar, mialgia, função hepática
anormal, linfócitos periféricoa atípicos; sem linfadenopatia e faringite); pacientes
24 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
transplantados (febre, hepatite, leucopenia, pneumonite); AIDS (cório-retinite em 30% -
cegueira; colite - diarréia);
Lesões Orais - Ulcerações mucosais crônicas; Kaposi ???; CMV neo-natal - defeitos
do desenvolvimento dentário - hipoplasia de esmalte, atrição, hipomaturação do esmalte,
dentina amarelada;
HP - Alteração nas células endoteliais; células infectadas aumentadas com
inclusões nucleares/citoplasmáticas e nucléolos proeminentes - células em “olho de
coruja”; inclusões Gomori e PAS + ; m.e. - CMV tem material denso paranuclear;;
Diagnóstico - Clínico + biópsia + m.e. + cultura viral + IMHQ + hibridização in situ
+ PCR + Acs anti-vírus; ulcerações resistentes em HIV+ - biopsiar (CMV?);
Tratamento - Quase todas resolvem-se espontaneamente; imunocomprometidos -
ganciclovir (melhora em 75%): resistência – Foscarnet.
Citomegalovirose na Gravidez É uma infecção causada pelo citomegalovirus,
vírus DNA da família Herpesviridae, sub-família Betaherpesvirinae.
É um vírus universal com prevalência de 40 a 60% na população adulta de classe
socioeconômica média e mais de 80% nos grupos de classe mais baixa. A infecção aguda
na gestante ocorre em 0,7 a 4,0%, das quais 36% ocorrem no 1º trimestre, 44,9% no 2º e
77,6% no 3º trimestre da gestação.
As principais fontes de contaminações são os adultos jovens, crianças com infecções
subclínicas ou com infecções congênitas as quais eliminam grande quantidade de vírus até
3 anos após o nascimento e a transmissão sexual. A citomegalovirose é assintomática em
90% dos casos e os pacientes sintomáticos apresentam a síndrome “mononucleose like”, ou
seja, febre no primeiros 7 a 14 dias, mal estar, fadiga, faringoamigdalite e linfoadenopatia.
A reinfeção pode ocorrer por reativação do citomegalovírus endógeno ou por
reinfecção com uma cepa exógena e é responsável pela maioria das infecções congênitas.
Acredita-se que linfócitos maternos contaminados atravessam a placenta, resultando em
viremia e contaminação de múltiplos órgãos fetais.
A transmissão vertical ocorre no período intra-uterino por via hematogênica, no
período intra-parto por contaminação com as secreções infectadas da mãe e após o
nascimento por contaminação com o leite materno contaminado. A prevalência de
citomegalovirose congênita é de 1% dos nascimentos (variando de 0,2 a 2,5%), sendo que a
infecção aguda na mãe pode ser seguida de 50% de infecção fetal e a recorrente de menos
de 1%. As conseqüências da transmissão vertical podem ser reabsorção do embrião, aborto,
natimorto, malformação congênita, crescimento intra-uterino retardado e prematuridade.
Nas infecções fetais oriundas de infecção primária aguda, 25% dos fetos têm uma ou mais
seqüelas como retardo mental, surdez, coriorretinite, microcefalia, déficit motores e
convulsões, enquanto nas infecções recorrentes, 8% dos fetos apresentam uma ou mais
seqüelas, porém de conseqüências significantemente menores.
As técnicas laboratoriais são as únicas maneiras de diagnosticar a infecção aguda,
pela demonstração direta do vírus e/ou de seus componentes ou pela sorologia. O
diagnóstico da infecção aguda da mãe é feito pela presença de soroconversão, do encontro
de IgM, IgG elevada em títulos ascendentes a cada 2 a 4 semanas e pela baixa avidez da
IgG (índice menor do que 50%). O diagnóstico da infecção fetal pode ser sugerido pela
ultra-sonografia ao constatar ascite, calcificações intraventriculares, áreas ecogênicas no
abdome fetal e imagem ecogênica no tálamo e gânglios basais do feto, e ainda confirmado
pela análise do líquido amniótico adquirido pela amniocentese e sangue fetal pela
cordocentese através da PCR identificando o DNA e a carga viral, após 7 semanas da
25 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
infecção aguda materna e ainda pela cultura do vírus. No sangue fetal após 21 semanas de
gestação, a presença de IgM fetal e de IgG elevada em títulos maiores que os maternos em
no mínimo 4 diluições certificam o diagnóstico.
Em relação à vacina para a citomegalovirose Ad.169, produzida na Inglaterra, de
vírus vivos atenuados e a Towne vacina, a replicação do vírus vacinal foi restrita quando
comparada ao vírus selvagem, a transmissão foi limitada e a reativação não tem sido
demonstrada. A duração da imunidade é desconhecida, o custo é elevado e discute-se o
potencial oncogênico da proteina gB que é uma subunidade da vacina, a mais abundante do
envelope viral.
Considerando que a infecção sintomática e os danos fetais na maioria das vezes são
devido a infecção primária pelo citomegalovírus (Stagno et al, 1982 e Fowler et al, 1992),
torna-se importante diferenciar, nas grávidas, infecção primária de secundária ou
persistente. A presença de IgM no soro da grávida não permite o diagnóstico de infecção
primária atual, pois a IgM pode persistir por meses após a infecção primária (Kangro et al,
1982) ou reaparecer durante a recorrência da citomegalovirose (Pass et al, 1983). Em
muitos casos a IgM específica pode ser devido à resposta imune heterotípica causada por
incfecções intercorrentes (Hekker et al, 1979).
A técnica de desnaturação para distinguir infecção primária (baixa avidez) de
infecção secundária (alta avidez) tem sido estabelecida para várias viroses (Hedman e
Roussean, 1989; Gray et al, 1993 e Hashvido et al, 1997). Monique Bodeus e col em 1999
em estudo prospectivo da avidez de IgG para citomegalovirise em 78 gestantes, na Belgica;
sendo todas IgM positivas ou duvidosas, sem história de soroconversão, testadas pela
desnaturação com uréia e comparadas pela densitometria óptica, encontrou 34,6% de
gestantes com índice de avidez baixo ( 50%), denotando infecção primária aguda, sendo as
demais com índice de avidez elevada ou intermediária.
Das 27 gestantes com índice de avidez baixo, 8 (29,6%) fetos apresentaram a
infecção pelo citomegalovirus, enquanto que das 51 gestantes com índice de avidez de IgG
elevados ou intermediarios (> 50%), apenas um feto teve a infecção viral. As gestantes IgM
positivas para citomegalovírus com baixo índice de avidez para IgG ( 50%), possuem
anticorpos ainda imaturos e provavelmente apresentaram citomegalovirose primária aguda
nos últimos 3 meses e, nestas, há um risco elevado de infecção congênita pelo vírus, o qual
aumenta com a idade gestacional testada, atingindo uma média de transmissão de até 40%
dos fetos. Nas gestantes IgM positivas com índice de avidez para IgG intermediário (entre
50 e 65 %), embora inconclusivo, mantém uma certa segurança em relação à infecção
congênita. As gestantes IgM positivas com índice de avidez para IgG elevados ( 65%),
possuem anticorpos maduros, provavelmente se infectaram há mais de 3 meses, portanto
apresentam baixo risco de infecção congênita e nestas devem ser evitados métodos
diagnósticos invasivos. O teste da avidez da IgG para citomegalovirose já é exeqüível pelos
laboratórios em nosso meio por um custo acessível, podendo colaborar com a diferenciação
entre infecção primária e secundária materna e portanto prevendo o prognóstico da
transmissão vertical.
INFECÇÕES BACTERIANAS
Impetigo Tuberculose
Erisipela Lepra
Faringite e tonsilite estreptocóccica Noma
Escarlatina Actinomicose
26 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Difteria Sinusite
Sífilis Gonorréia
Sífilis (Lues)
Etiologia: Treponema pallidum (gram -)
Epidemiologia/Patogenia: transmissão venérea ou da mãe para o feto; incidência
declinando - picos na 2ª Guerra e entre 1971 e 1980 (homossexuais); transmissível nas duas
primeiras fases; adultos jovens; + em Homens;
Sífilis primária:
primária: 2 a 3 semanas após a infecção; disseminação por linfáticos; cancro
no local da inoculação (pápula que desenvolve ulceração central); área genital e ânus;
lábio, língua, palato e gengiva; linfadenopatia; cicatriza em 3 a 8 semanas; lesão rica em
treponemas; sorologia negativa
Sífilis secundária (disseminada):
(disseminada): clinicamente 4 a 10 semanas após a infecção
inicial; sintomas sistêmicos: dor de garganta, mal-estar, dor de cabeça, perda de peso,
linfadenopatia, febre, mialgia; “rash” mucocutâneo difuso; boca: áreas máculopapulares
vermelhadas ou necrosadas acinzentadas (placas mucosas - 30%); língua, palato, mucosa
jugal e lábio; resolve-se espontaneamente em 3 a 12 semanas; pode reaparecer; lesões ricas
em treponemas e sorologia positivaLues
positivaLues maligna: forma disseminada e explosiva de sífilis
secundária que pode ocorrer em pacientes imunodeprimidos; ulcerações necróticas na face,
escalpo, boca (+ de 30%); observar em pacientes HIV+.
HIV+
Sífilis latente: ausência de sinais e sintomas; 1 a 30 anos;
Sífilis terciária (tardia): após a latente, cerca de 30% desenvolvem a forma
terciária; sistema cárdio- vascular (aneurisma da aorta, hipertrofia do ventrículo esquerdo,
doença cardíaca congestiva), SNC (psicose, demência, paresia, morte); osteomielite,
destruição de articulações; zonas de inflamação granulomatosa na pele, mucosa e ossos
(GOMA sifilítica - lesões induradas, nodulares ou ulceradas); boca - palato e língua
(atrofia, perfuração palatina - glossite luética - não parece ser precancerosa)
Sífilis congênita: transmissão materna - aborto, natimorto ou mal-formações no feto
(após o 4º mês); Jonathan Hutchinson (1858) - tríade de Hutchinson (queratite intersticial,
surdez no 8º nervo e anomalias dentárias); incisivos de Hutchinson (63% - maior diâmetro
MD na porção mediana e face incisal em “chave de fenda”), “molares em amora” (65% -
projeções oclusais globulares múltiplas), queratite intersticial ocular (9% - superfície
córnea opacificada - cegueira), bossa frontal (87%), maxila curta (84%), palato arcado
(76%), nariz em sela (73%), rágades (pregas ventrais peri-orais)
HP: não é específica; ulceração, aumento da vascularização, infiltrado perivascular de
plasmócitos e linfócitos; técnicas de impregnação pela prata (Warthin-Starry) -
espiroquetas em saca-rolhas; terciária - ulceração, hiperplasia pseudoepiteliomatosa
periférica; granulomatosa.
Diagnóstico: esfregaço de lesão ativa (exsudato) – microscopia de campo escuro
(ver T. pallidum); exames sorológicos (não específicos - falso +) - VDRL, RPR - positivos
nas duas primeiras fases; específicos e altamente sensíveis – ELISA
Tratamento: penicilina 2.400.000 UI dose única (não atua em linfonodos e no
SNC); tetraciclina
27 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Tuberculose
Etiologia: Mycobacterium tuberculosis;
M. bovis era transmitido no leite no passado Epidemiologia/Patogenia: mais de 1
bilhão de pessoas infectadas no mundo; 8 milhões de novos casos e 3 milhões de mortes
por ano; EUA: declínio desde 1800, retorno em 1980 (AIDS); infecção de pessoa para
pessoa por perdigotos; Bacilos entram no organismo por inalação - pulmão - são
fagocitados, mas não destruídos, por macrófagos - multiplicam-se - rompem a célula –
disseminação
Tuberculose primária:
primária: infecção inicial em pessoa não exposta; pulmão - resposta
inflamatória crônica não-específica - nódulo fibrocalcificado latente - intervalo de anos -
sistema imune comprometido (idade, pobreza, superpopulação, AIDS) - reativação
(tuberculose secundária)- disseminação vascular (tuberculose miliar); somente 5% evoluem
da infecção para tuberculose secundária (doença ativa)
Clínico:
PRIMÁRIA: assintomática ou febre e efusão pleural;
SECUNDÁRIA: ápices pulmonares; febre, mal-estar, anorexia, perda de peso,
sudorese noturna; tosse produtiva e hemoptise ou dor no tórax; envolvimento cutâneo
Clínico: escrófula - aumento de volume dos tecidos linfóides orais e linfonodos cervicais -
fístulas cutâneas ou calcificações; envolvimento pulmonar não usual.
Clínico oral: incomum (0,5 a 3,5%); áreas nodulares, granulares, ulceradas ou
leucoplásicas; ocorre na tuberculose secundária por disseminação vascular ou por escarro;
rara como tuberculose primária; gengiva marginal e fundo de vestíbulo (primária); língua,
palato e lábio (secundária); linfadenopatia; osteomielite tuberculosa Geralmente
observamos úlceras com bordos planos a levemente elevados com a presença de pontos
amarelados não removíveis à raspagem, chamados de GRANULOS DE TRELATT.
HP:
HP: granulomas (coleções circunscritas de histiócitos epitelióides, linfócitos e células
gigantes de Langhans com necrose caseosa central); chamados tubérculos; coloração de
Ziehl-Neelsen (BAAR); calcificação distrófica
Diagnóstico: teste cutâneo da tuberculina (Mantoux ou PPD): positivo 2 a 4
semanas após a infecção (não distingue estado de portador/doença ativa); colorações
especiais; cultura de escarro ou de tecido; RX tóraxTratamento:
tóraxTratamento: terapia múltipla
(resistência): isoniazida + rifampicina por 9 meses; isoniazida + rifampicina + pirazinamida
por 2 meses seguida de isoniazida + rifampicina por 4 meses; outros: etambutol,
estreptomicina; recorrência de 1,5%; tratamento pode estender-se por 18 a 24 meses
Lepra (doença ou mal de Hansen, Hanseníase)
Etiologia: Mycobacterium leprae
Epidemiologia/Patogenia: 10 a 12 milhões de pessoas afetadas no mundo;
ppmente países sub-desenvolvidos (Índia, Brasil); tropismo por nervos, pele e passagens de
ar; invasão - proliferação - resolução com fibrose; tipo tuberculóide - incubação de 2 a
5 anos; tipo lepromatoso - 8 a 12 anos; existem várias formas “borderline”
Clínico:
28 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
LEPRA TUBERCULÓIDE - pacientes com alta reação imune; não há m.o. nas
biópsias; teste da lepramina (m.o. mortos pelo calor) +;lesões localizadas; lesões cutâneas
hipopigmentadas com anestesia, perda da secreção sudorípara; lesões orais raras
EPRA LEPROMATOSA - ausência de reação imune celular; m.o. no tecido; teste
da lepramina -; doença difusa; máculas ou pápulas cutâneas hipopigmentadas que se
espessam com o tempo; face é local comum - fácies leonina; perda de pelos
(escalpo,sombrancelhas e cílios); perdade sensibilidade local; nariz - perda do olfato,
sangramento; colapso da ponte nasal
ESÕES ORAIS - 19 a 60% - 700 pacientes - envolvimento facial (28%) e lesões
orais (12%) (Prabhu & Daftary, 1981); maxila anterior, palato, úvula e língua; pápulas
vermelhas, amareladas, sésseis, firmes que ulceram-se e necrosam com fibrose cicatricial;
lábio - macroqueilia; envolvimento ósseo na maxila por extensão - fácies leprosa;
perfuração palatina; pode haver envolvimento do trigêmeo e do facial
HP:
LEPRA TUBERCULÓIDE - inflamação granulomatosa, histiócitos epitelióides,
linfócitos, células gigantes multinucleadas, poucos microrganismos
LEPRA LEPROMATOSA - não forma granulomas, linfócitos e histiócitos em
folhas (células da lepra), microrganismos abundantes
Diagnóstico:
gnóstico: Clínico + demonstração dos m.o. em esfregaços ou no tecido (Ziehl-
Neelsen)
Tratamento: lepra tuberculóide - 6 meses de rifampicina e dapsona + 2 anos de
observação; lepra lepromatosa - 2 anos de rifampicina, dapsona e clofazimina + 5 anos de
observação; suporte social e psicológico
Actinomicose
Etiologia: actinomicetos (anaeróbicos filamentosos gram +); componentes
saprófitas da flora bucal; Actinomyces israelli, A. naeslundii, A. viscosus, A. odontolyticus,
A. meyeri, A. bovis, e Arachnia propionica; pode se combinar com streptococcus e
staphylococcus.
Epidemiologia/Patogenia:
Epidemiologia/Patogenia: entra no tecido através de lesão de tecido mole, bolsa
periodontal, alvéolo, dente necrosado, tonsila infectada - não segue os planos fasciais -
infiltra os tecidos - áreas induradas de fibrose com área central de abscesso - pode
exteriorizar-se na pele.
Clínico: aguda ou crônica; áreas cérvico-faciais (actinomicose cérvico-facial- 50%),
abdominal, torácica, cutânea e genital; reação supurativa libera grânulos grandes
amarelados (colônias calcificadas - grânulos sulfurosos); dor; regiões sub-mandibular, sub-
mentoniana, bochecha, tonsilas, língua, glândulas salivares (parótida e sub-mandibular);
pode causar osteomielite na mandíbula e maxila; pode evoluir de lesões periapicais
HP: tecido de granulação com inflamação crônica, PMN e colônias de m.o. (filamentos em
forma de clava com padrão radiado em roseta ou raios de sol); centro basofílico e periferia
eosinofílica; PAS +
Diagnóstico: cultura, biópsia, grânulos sulfurosos no clínico; fluorescência nos
grânulos identifica actinomicetos.
29 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Tratamento: drenagem, excisão do trato fistuloso e antibióticos (penicilina ou
tetraciclina - 5 a 6 semanas)
INFECÇÕES PARASITÁRIAS
Leishmaniose
A leishmaniose é uma doença inflamatória crônica da pele, membranas, mucosas ou
vísceras, causada por parasitas protozoários cinetoplastídios obrigatórios intracelulares,
transmitida pela picada do inseto infectado. A leishmaniose é endêmica no Médio Leste,
Sul da Ásia, África e América Latina. Pode também ser epidêmica, como é o caso trágico
do Sul do Sudão, onde dezenas de milhares de indivíduos têm falecido de leishmaniose
visceral. A Forma infecciosa da leishmânia é de parasita flagelado, delgado, liberado na
derme do hospedeiro juntamente coma saliva do inseto, a qual potencializa a infectividade
do parasita. As leishmânias são fagocitadas por macrófagos e transformam-se em
amastigotas arredondados, sem flagelos, que contêm uma grande estrutura única,
semelhante a mitocôndria, denominada cinetoplasto. Os amastigotas só se dividem dentro
dos fagolisossomos dos macrófagos, rompem as células e infectam outros macrófagos.
Etiologia e Patogênese
A extensão em que amastigotas disseminam-se pelo corpo é determinada pelas
espécies de Leishmânia. A doença cutânea é causada pela L. major e pela L. aethiopica, no
Velho Mundo, e pela L. mexicana e pela L. braziliensis, no Novo Mundo; a doença
mucocutânea (também denominada espúndia) é causada pela L. braziliensis, e a doença
visceral, que envolve o fígado e o baço, é causada pela L. donovani, no Velho Mundo, e L.
chagasi, no Novo Mundo. Uma explicação para o tropismo da Leishmânia parece ser a
temperatura; os parasitas que causam a doença mucocutânea crescem a apenas 34o C. Como
ocorre com a infecção pelo M. Leprae, a gravidade da doença causada pela Leishmânia é
determinada pela defesa imune do hospedeiro. Os hospedeiros com imunidade celular
específica contra o parasita controlam a infecção ou formam granulomas com a presença de
poucos parasitas, enquanto os hospedeiros anérgicos apresentam lesões difusas compostas
de macrófagos preenchidos com parasitas.
Os amastigotas da Leishmânia são os únicos parasitas protozoários que sobrevivem
e reproduzem-se nos fagolisossomos dos macrófagos, que têm um pH de 4,5. Os
amastigotas são protegidos do ácido intravacuolar por uma APTase transportadora de
próton, que mantém o pH do parasita intracelular em 6,5. Os parasitas Leishmânia também
apresentam em sua superfície dois glicoconjugados abundantes ancorados a lipídios, os
quais parecem constituir fatores importantes para sua virulência. O primeiro, os
lipofosfoglicanos, são glicolipídios que formam um glicocálix denso e ligam o C3b ou o
C3bi. Os organismos, no entanto, resistem à lise pelo complemento C5-C9 e são
fagocitados por macrófagos através de receptores CR1 (LFA-1) e CR3 (integrina MAC-1)
do complemento. Os lipofosfoglicanos também podem proteger os parasitas dentro dos
fagolisossomos através da supressão dos radicais de oxigênio e da inibição de enzimas
lisossômicas. O segundo glicoconjugado, o gp63, é uma proteinase zinco-dependente que
cliva o complemento e algumas enzimas antimicrobianas lisossômicas. Sua expressão
correlaciona-se com a infectividade.
30 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Os parasitas Leishmânia são eliminados do organismo através de mecanismos
imunes mediados por células, que se refletem por uma reação de hipersensibilidade tipo
retardada positiva a extratos de Leishmânia injetados na pele (teste Leishmanina). Os
linfócitos T helper CD4+ específicos para o parasita, da classe T H1, secretam interferon-
gama, o qual, juntamente com o FTN- secretado por outros macrófagos, ativa os fagócitos
para a destruição dos parasitas através de metabólicos tóxicos do oxigênio ou ácido nítrico
(ou ambos). Pelo contrário, a regulação da resposta imune que leva a anergia e doença
progressiva pode ser causada por células T helper CD4+ específicas da classe TH2 que
secretam IL-4, o qual inibe a ativação dos macrófagos pelo interferon-gama e a secreção do
FTN-.
Morfologia
As espécies de Leishmânia produzem quatro lesões diferentes nos humanos:
visceral, cutânea, mucocutânea e cutânea difusa. Na Leishmaniose visceral, a L. donovani
ou a L. chagasi invadem os macrófagos através do sistema reticuloendotelial e causam
doença sistêmica grave caracterizada por hepatoesplenomegalia, linfadenopatia,
pancitopenia, febre e perda de peso. O baço pode pesar até 3Kg, e os linfonodos podem
medir 5cm de diâmetro. As células fagocítica estão aumentadas e preenchidas por
leishmânias, muitas células plasmáticas estão presentes e a arquitetura normal do baço está
obscurecida. Nos estágios tardios, o fígado torna-se progressivamente fibrótico. As células
fagocíticas preenchem a medula óssea e podem também ser encontradas nos pulmões, trato
gastrintestinal, rins, pâncreas e testículos. Geralmente, observa-se hiperpigmentação na pele
das extremidades, razão pela qual a doença é denominada calazar ou “febre negra” na Índia.
Nos rins pode ocorrer glomerulonefrite mesangioproliferativa mediada por complexo
imune e, nos casos avançados, deposição de amilóide. A sobrecarga do sistema
reticuloendotelial com parasitas predispõe pacientes a infecção bacterianas, causa habitual
de morte. As hemorragias relacionadas com a trombocitopenia também podem ser fatais.
A leishmaniose cutânea, causada pela L. major, L. mexicana e L. braziliensis, é uma
doença localizada, relativamente discreta, consistindo em uma única úlcera na pele exposta.
A lesão (em geral denominada “chaga tropical”) inicia-se como pápula pruriginosa
circundada por induração; transforma-se em uma úlcera rasa lentamente expansiva, com
bordas irregulares, e geralmente cicatriza por involução em seis meses sem tratamento.
Microscopicamente, a lesão é granulomatosa e, em geral, apresenta várias células gigantes
e poucos parasitas.
A leishmaniose mucocutânea, causada pela L. braziliensis, só é observada no Novo
Mundo. As lesões úmidas, ulceradas ou não, que podem ser desfigurantes, desenvolvem-se
na laringe e nas junções mucocutâneas do septo nasal, ânus ou vulva. Microscopicamente,
observa-se infiltrado inflamatório misto, com histiócitos contendo parasitas em associação
com linfócitos e células plasmáticas. Posteriormente, a reação tecidual torna-se
granulomatosa e o número de parasitas diminui. Eventualmente, as lesões sofrem remissão
e cicatrizam, embora a reativação possa ocorrer após longos intervalos através de
mecanismos que atualmente não são compreendidos.
A leishmaniose cutânea difusa é uma forma rara de infecção dérmica, observada
apenas na Etiópia, no Leste da África, na Venezuela, Brasil e México. A leishmaniose
cutânea difusa inicia-se como nódulo cutâneo único que continua disseminando-se até que
todo o corpo esteja recoberto por lesões nodulares bizarras. Estas lesões, semelhantes a
quelóides ou grandes verrugas, são freqüentemente confundidas como os nódulos da lepra
31 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
lepromatosa, de forma que os pacientes podem ser incorretamente encaminhados para um
leprosário. As lesões não ulceram, mas contam vastos agregados de macrófagos espumosos
preenchidos com leishmânia. Os pacientes são em geral anérgicos não apenas em relação à
leishmanina, mas também a outros antígenos cutâneos, e as lesões geralmente respondem
pouco ao tratamento.
Toxoplasmose
Etiologia - Toxoplasma gondii; multiplicam-se no trato intestinal de gatos sendo
encontrado também em outros mamíferos e aves;
Epidemiologia/Patogenia - Relativamente comum; é um protozoário de
distribuição geográfica mundial com alta prevalência sorológica (30 a 50% dos adultos
americanos imunocompetentes tiveram a infecção assintomática); obrigatoriamente
intracelular.
O T.gondii pode ser encontrado em vários tecidos e células (exceto hemácias) e
líquidos orgânicos (saliva, leite, esperma, líquido peritoneal, etc.). Apresenta-se nas formas
taquizoíto (fase aguda – vacúolo parastitóforo nas células; < resistência ao suco gástrico);
bradizoíto (fase crônica – vários tecidos, encontrados dentro do vacúolo parasitóforo nas
células; > resistência a tripsina e à pepsina) e Oocisto (forma de resistência – meio externo).
Infecção – três vias:
1) Ingestão de oocistos;
2) Ingestão de cistos encontrados em carnes cruas ou mal cozidas (porco e
carneiro);
3) Congênita ou Transplacentária – mais grave, 40% dos fetos na gravidez
podem adquirir a doença – gestante em fase aguda. Sorologia + na
gravidez < % de infecção transplacentária do que a primoinfecção
durante a gestação.
a. Transplacentária (2o. até o último mês);
b. Rompimento de cistos no endométrio (fase crônica – mãe);
c. Taquizoítos livres no líquido amniótico.
Clínico
Indivíduo normal:
- Assintomática ou febre, fadiga, linfadenopatia, mialgia, artrite – forma
ganglionar ou febril aguda;
32 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Forma ocular – retinocoroidite – cegueira parcial ou total - < nível de anticorpos
séricos.
- Cutânea ou exantemática – rara, generalizada na pele, evolução rápida e fatal;
- Cérebro-espinhal ou meningoencefálica: pouco freqüente.
- Generalizada – forma mais rara em pacientes imunocompetentes, com evolução
mortal.
Imunodeprimidos
- Encefalite necrosante, pneumonia, miosite, miocardite;
- 3 a 10% dos pacientes com AIDS; SNC - dor de cabeça, letargia, desorientação,
hemiparesia, coma e morte;
Toxoplasmose congênita - Mãe contrai a doença na gravidez (fase aguda) – aborto,
partos precoces ou apresentar anomalias graves: cegueira, retardo mental, desenvolvimento
psicomotor atrasado; variam conforme o período de gestação:
1) Primeiro Trimestre de gestação: aborto;
2) Segundo Trimestre de gestação: aborto ou nascimento prematuro, criança
normal ou com anomalias graves;
3) Terceiro Trimestre de gestação: criança normal podendo apresentar a doença
alguns dias, semanas ou meses após o nascimento (toxoplasmose multiforme,
comprometimento ganglionar generalizado, hepatoesplenomegalia, edemas,
miocardite, anemia, trombocitopenia e lesões oculares – patognomônica – “foco
em roseta”).
Síndrome ou Tétrade de Sabin – coriorretinite (90%), calcificações cerebrais (69%),
perturbações neurológicas – retardamento psicomotor (60%) e alterações do volume
craniano – micro ou macrocefalia (50% dos casos).
Diagnóstico – Clínico ou laboratorial - Acs séricos contra T.gondii; achados
clínicos e resposta à terapia; biópsia de LN – visualização do parasito (exsudatos, liquor,
leite, sangue,etc), fase aguda – forma taquizoíta no sangue, fase crônica – cistos no interior
do tecido (muscular), congênita – IgM no soro do recém-nascido.
HP - LN afetado (centros germinativos reativos com macrófagos eosinofílicos -
acúmulo nas regiões sub-capsulares e sinusoidais dos LN);
33 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Tratamento – Tratamento ineficaz com drogas que atuam na fase proliferativa, mas
não contra os cistos. Drogas tóxicas em dosagens prolongadas – tratamento dos casos
agudos. Sulfadiazina (Fansidar) e pirimetamina (Daraprim)
Toxoplasmose ocular: Antiinflamatório (Meticorten) e antiparasitário.
a) Clindamicina + Sulfadiazina + Meticorten; (93% de cura) – colites fatas às
vezes;
b) Pirimetamina + Sulfadiazina + Meticorten (85% de cura) – associação
mais utilizada, exceto na gravidez;
c) Espiramicina + Sulfadiazina + Meticorten (65% de cura) – usada quando
não pode-se utilizar as associações anteriores.
AIDS E INFECÇÕES
OPORTUNISTAS
Prof. Dr. Halbert Villalba
EPIDEMIOLOGIA
o 40 milhões de pessoas infectadas no mundo
o 10 milhões de casos de AIDS no mundo
o 290 000 casos notificados de AIDS no Brasil
o Relação homem:mulher (30:1 em 1987 e 3:1 em 1996); (1:1,7 em 2007)
o Homo e Bissexuais do sexo masculino. Não há mais grupo de risco;
o COMPORTAMENTO DE RISCO (infectando crianças e idosos)
o Usuários de drogas endovenosas
o Hemofílicos
o Transfusões de sangue
o Heterossexuais (Grupo mais importante 2007)
ETIOLOGIA:
HIV-1(USA, EUROPA, ÁFRICA CENTRAL)
HIV-2(OESTE DA ÁFRICA, AMÉRICA DO SUL, CARIBE).
HIV
HIV-1Esférico, 100 nm de diâmetro, 10000 pares de bases
3 Genes Principais:
Gag- p55,p40,p24,p17
34 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Pol- Trancriptase reversa, protease e integrase
Env- gp160, gp120, gp41
TRANSMISSÃO
o Depende da presença de sangue e fluídos corporais
o Três Maiores vias são:
o Contato sexual
o Inoculação parenteral
o Transmissão mãe-filho
PATOGENIA DA AIDS
O HIV tem tropismo pelo Sistema Imune e SNC
Proteína CD4, gp120, CCR4;
gp41 favorece a fusão do vírus com a membrana celular
Transcriptase reversa RNA----DNA viral
Integração ao genoma do hospedeiro
HISTÓRIA NATURAL DA INFECÇÃO PELO HIV
Fase Aguda:
Produção viral, disseminação para tecidos linfóides.
Ocorre em cerca de 50 a 70% dos adultos infectados pelo HIV
Sintomas inespecíficos como mal-estar geral, mialgias.
3 a 6 semanas após a infecção e dura cerca de 2 a 3 semanas
Fase Crônica:
Período de latência clínica
Replicação viral
Assintomáticos ou desenvolvem linfadenopatia generalizada
Fase Final ou de Crise:
Replicação viral
Doença clínica
Febre de longa duração (mais de um mês), fadiga, perda de peso.
Diarréia, sudorese noturna, caquexia, ¯linfócitos CD4.
Infecções oportunistas
Neoplasias secundárias
TESTES PARA DIAGNÓSTICO
ELISA e
Western blot
35 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
TRATAMENTO
- AIDS não é curável, mas sim controlável
- 15 drogas estão aprovadas pelo FDA
- Inúmeras outras estão em desenvolvimento
3 classes
- Análogos de nucleosídeos Atuam inibindo a enzima transcriptase reversa
- Inibidores de transcriptase reversa (não-nucleosídeo): Atuam causando um
ruptura no sítio catalítico da enzima
- Inibidores de protease: Bloqueiam a maturação das proteínas virais
Funções de competência do CD
- Garantir atendimento dentro das normas ideais de biossegurança
- Reconhecer e tratar às possíveis manifestações bucais da AIDS
- Orientar e encaminhar o paciente ao serviço de saúde, em caso de suspeita de
infecção pelo HIV
- Garantir a continuidade dos procedimentos de rotina odontológica
- Interagir com a equipe multidisciplinar
- Garantir um tratamento digno e humano, mantendo sigilo e respeitando
diferenças comportamentais
- Manter-se atualizado sobre a epidemia no que diz respeito aos seus aspectos
técnicos, clínicos e éticos
- Identificar as suas próprias limitações e trabalhá-las de maneira a não prejudicar
a relação CD/paciente
-
- Incorporar ao seu cotidiano as ações de prevenção nos procedimentos
terapêuticos
Risco de adquirir HIV após exposição percutânea é de 0,32% e exposição
mucocutânea é de 0,09%
Não existe risco aparente em transmissão por saliva ou aerossol
Saliva é rica em enzimas que inibem a infecção pelo HIV, provoca lise celular por ser
solução hipotônica.
INFECÇÕES OPORTUNÍSTAS
Inúmeras infecções podem acometer os pacientes com AIDS
INFECÇÕES FÚNGICAS
CANDIDÍASE
o Agente etiológico: Candida sp (Candida albicans mais comum)
o É a infecção fúngica mais freqüente encontrada no ser humano
o Candidíase oral ou vaginal não são indicadores de AIDS, pois podem
ocorrer em outras doenças como: diabetes, pac. transplantados
o Candidíase em orofaringe e vagina que não respondem à terapêutica
estão presentes nos estágios intermediários da AIDS
o 90% dos pac. HIV+ desenvolverão candidíase orofaringeal
36 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
o Candidíase de brônquio, traquéia, pulmões ou esôfago são condições
indicadoras de AIDS.
o Candidíase sistêmica é rara na AIDS, pois a função do neutrófilo é
adequada para limitar a candidíase à mucosa.
o Método Diagnóstico: P.A.S, Grocott
INFECÇÕES
BACTERIANAS
MICOBACTERIOSE
Agente etiológico: Mycobacterium tuberculosis
Tuberculose causa imunossupressão e depressão de linfócitos CD4 em
pacientes HIV+ e HIV-
Pacientes HIV+ são extremamente suscetíveis a tuberculose
Histologicamente a formação de granulomas depende do estado
imunológico do paciente.
Método Diagnóstico: Ziehl-Neelsen, GIEMSA, Grocott, IPX, cultura,
PCR.
PNEUMONIA RECORRENTE
Agentes etiológicos: bactérias (S. pneumoniae, H. influenzae, Klebsiella
sp, Pseudomonas aeruginosa, etc...), fungos, vírus.
Via de transmissão: Inalação e hematogenicamente
Pode haver mais de um patógeno
Resistência bacteriana devido à terapêutica prolongada
Localização: pulmões
Podem ser multilobar e estão associados a bacteremia
Histologicamente há reação rica em neutrófilos
Método Diagnóstico: B.H., Ziehl, Warthin-Starry
Tratamento: Antibiótico, Antifúngico.
INFECÇÕES VIRAIS
HERPES SIMPLES (HSV-1)
Agente etiológico: Herpes simples vírus-1
Clinicamente manifesta-se como úlceras, precedidas por vesículas, no
lábio. As lesões são duradouras e extensas podendo envolver pele e
mucosa do lábio. Pode haver envolvimento intrabucal em especial
palato duro e gengiva, e a sintomatologia dolorosa pode ser intensa.
37 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Método Diagnóstico: Clínico, IPX, M.E, PCR
Tratamento: Aciclovir tópico ou sistêmico, antibiótico quando há
infecção secundária.
PAPILOMAVÍRUS (HPV)
Associado a papilomas, verrugas e condiloma.
Clinicamente possui aspecto verrucoso, ou de superfície lisa, em geral
assintomáticos;
Papilomas são mais comuns em lábio, mas pode ocorrer em qualquer
região da boca.
Verrugas em qualquer região do corpo;
Condilomas ou verruga venérea; pode afetar a cavidade oral.
Método Diagnóstico: Clínico, IPX, HIS, PCR.
Tratamento: Pode ser cirúrgico, nitrogênio, laser.
Recidiva é freqüente
LEUCOPLASIA PILOSA ORAL
Agente etiológico:Epstein-Barr vírus (EBV)
· Clinicamente manifesta-se como linhas verticais ou placas
esbranquiçadas e pregueadas, em geral assintomáticas em bordo lateral
de língua, uni ou bilateralmente. Pode acometer ocasionalmente dorso
da língua ou bochecha e normalmente está associada a candidíase.
Indicadora de severa imunodepressão sugerindo o breve aparecimento
da AIDS em pac. HIV+
Método Diagnóstico: Clínico, IPX, HIS, M.E., PCR.
Tratamento: Não requer tratamento porque não causa maiores danos
ao organismo nem precede outras manifestações bucais da AIDS. Em
caso de necessidade pode ser feito excisão cirúrgica ou uso de aciclovir.
O desaparecimento da lesão tem sido relatado com o uso de vários
medicamentos.
NEOPLASIAS
1 em cada 6 pessoas com AIDS terão algum
tipo de neoplasia
LINFOMA NÃO-HODGKIN
o Segunda neoplasia mais comum em pac. HIV+
o Maiorias são linfomas tipo B de alto grau (Difuso de grandes células ou
imunoblástico)
38 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
o Aproximadamente 3% de pacientes HIV+ desenvolverão um linfoma
durante o curso da infecção pelo HIV
o · 60 vezes mais chance de ter linfoma do que a população geral
o Linfomas primários de cérebro e Linfoma de Burkitt são comuns
o LNH são precedidos por Linfadenopatia generalizada persistente
o 75% dos LNH são extranodais
o Ocorrem em estágios mais tardios da doença
o CD4<100cels/ml, Razão CD4/CD8=0,5.
o EBV é detectado em 70% dos casos
o Método Diagnóstico: H/E, PAAF, IPX, EBER (RNAm)
o Tratamento: Quimioterapia - “Entre a cruz e a Espada”
o Remissão completa 25 a 50% dos casos
SARCOMA DE KAPOSI
o Neoplasia mais comum em pac. HIV+
o Acometem homossexuais/bissex. principalmente
o Aproximadamente 12-25% de pacientes homossexuais HIV+
apresentam SK
o · Etiologia: HHV-8? EBV? CMV?
o Normalmente é multifocal: pele, mucosa oral, linfonodos, tracto
gastrintestinal, pulmões, fígado e baço.
o 50% ou mais dos pac. com SK mucocutâneo apresentarão lesões orais e
periorais freqüentemente na fase final da doença
ULCERAÇÕES INESPECÍFICAS
o Clinicamente apresenta-se como úlceras rasas de fundo granuloso,
dolorosas, de longa duração (2 meses) de 1 a 2 cm de tamanho
o Freqüente em homossexuais e bissexuais
o · CD4<60 cels/ml
o Etiologia: Viral, Bacteriana, Fúngica, Medicamentosa.
o Tratamento: Medicação analgésica, bochechos com clorexidina,
antibiótico.
CLASSIFICAÇÃO DA AIDS
Grupo I - Infecção aguda (pode ser confundida com mononucleose infecciosa)
Grupo II - Infecção assintomática
Grupo III - Linfadenopatia generalizada persistente
Grupo IV
39 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Subgrupo A - Doença constitucional (febre ou perda de peso ou diarréia por mais
de um mês) – complexo relacionado a AIDS (ARC);
Subgrupo B - Doença neurológica (demência, neuropatia periférica);
Subgrupo C - Doenças infecciosas secundárias
Categoria C1 - Infecções secundárias oportunistas: pneumocistose,
criptococose, toxoplasmose, estrongiloidíase extra-intestinal, candidíase extra-
oral, histoplasmose, micobacteriose atípica, CMV, herpes simples,
leucoencefalopatia multifocal.
Categoria C2 - Outras infecções oportunistas: leucoplasia oral,
herpes-zoster, salmonelose recorrente, tuberculose, candidíase oral.
Subgrupo D - Neoplasias “oportunistas” (Kaposi, linfoma não-Hodgkin,
linfoma cerebral primário)
Subgrupo E - Outros Quadros clínicos relacionados com a infecção pelo
HIV (pacientes com sintomas constitucionais não incluídos em IV-A; infecções não
incluídas em IV-C; neoplasias não definidas em IV-D)
Hepatite
Definição: “Inflamação do fígado”
•Fatores etiológicos: infecções bacterianas, fúngicas, virais,
protozoários, medicamentos, neoplasias e auto-imune.
Tipos: HEPATITE A, B, C, D, E, G
Hepatite A
• Definição: Doença autolimitada; com 2 a 6 semanas de incubação; não causa
hepatite crônica e estado de portador; em apenas 0,1% dos casos pode levar a
forma fulminante.
• Transmissão: feco-oral (água, alimentos contaminados)
• VHA encontrado nas fezes 2-3 semanas período prodrômico e 1 semana
após fase ictérica
•Transmissão pelo sangue é rara, pois a viremia do VHA é transitória;
• Epidemiologia:
- EUA soropositividade em 50% aos 50 anos de idade;
- Brasil 95% da população possui anti-VHA;
- 25% das hepatites aguda clinicamente evidente no mundo;
• VHA não é excretado em grande quantidade na urina, saliva ou sêmen;
• Sangue doado não é submetido a triagem para VHA;
• Manifestações clínicas:
- Febre, anorexia, icterícia; esplenomegalia, linfadenopatia, mialgia;
40 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
• No período ictérico - urina escura e fezes claras
Tratamento
•Não existe tratamento específico
•Infecção cede em poucas semanas ou meses
•Repouso, abstenção de bebidas alcóolicas
Prevenção
• Melhores condições de higiene e saneamento básico
• Vacina (vírus inativo) para crianças e adultos com eficácia de 95% por
10anos
• Ig: imunidade de 2 a 3 meses administrado antes ou até 2 semanas
após a exposição
Hepatite B
• Epidemiologia: 300 mil novas infecções/ano nos EUA;
• 4-26 semanas de incubação
• Transmissão: parenteral e contato íntimo (menos fezes)
• 1/3 dos pacientes a fonte de infecção é desconhecida
• Estado de portador em 0,1 a 1% dos doadores de sangue nos EUA;
• Transmissão vertical (90 a 95%)
• Hepatite crônica em 5 a 10% das infecções agudas
• Carcinoma hepatocelular
COMPARAÇÃO ENTRE HIV E HEPATITE B
HIV HBV
Pessoas infectadas 40 milhões 2 bilhões
Pessoas com AIDS 10 milhões
Portadores crônicos 350 milhões
Quantidade de sangue para transmissão 0.1 ml 0.00004 ml
Risco de infecção após injúria com agulha 0.5% 7-30%
Vacina não existe Sim (1982)
Dentistas que adquiriram a infecção
durante a atividade profissional ZERO INÚMEROS
MANIFESTAÇÕES CLÍNICAS DA HBV
Na Forma Aguda:
41 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
•Fase prodrômica- anorexia, náuseas, cefaléia, mal-estar, mialgia.
•Fase ictérica - hepatomegalia, fezes gordurosas e claras, urina escura,
elevação de transaminases e bilirrubina;
•Convalescência - a cura depende da eliminação do vírus e aparecimento de
anticorpos.
TRATAMENTO
•Não há tratamento específico porque a hepatite aguda é autolimitada.
•Repouso
•Dieta balanceada: glicose, abstinência de gordura, álcool (no mínimo por 6
meses) e drogas hepatotóxicas;
•Hospitalização em casos graves.
•Hepatite fulminante pode requerer transplante hepático.
Hepatite B, C e D podem se cronificar, causando injúria hepática contínua levando a
cirrose, a qual pode estar associada ao carcinoma hepatocelular ou acarretar insuficiência
hepática. Tratamento pode atrasar ou interromper a progressão da doença, removendo ou
reduzindo o dano hepático causado pelos vírus.
Prevenção
• Vacina induz produção de anti-HBs;
• Sexo seguro
HEPATITE C
(RNA fu com invólucro)
•1989 (Cho et al., 1989) múltiplos subtipos virais;
•170 milhões de portadores no mundo;
•1,6% da população brasileira;
• 28 mil novas infecções/ano nos EUA;
• 2-26 semanas de incubação;
• Transmissão parenteral (transfusão de sangue, usuários de drogas injetáveis), sexual,
vertical;
•1,4% dos doadores de sangue nos EUA são HCV+;
• Estado de portador em 0,2 a 1% dos doadores de sangue nos EUA;
•Hepatite fulminante é rara;
• Hepatite crônica em 40 a 50% das infecções agudas;
• Destas 20% evoluem para cirrose e/ou carcinoma hepatocelular.
•Prevenção
Não compartilhar agulhas, prática sexual segura, tratamento com material
estéril;
42 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Não há vacina
Tratamento
• Resolução espontânea da HCV crônica é rara;
•Interferon alfa (inibe a penetração e transcrição do HCV) 3 milhões UI subcutâneo por 6
meses, pode ocorrer efeitos colaterais--náusea, vômito, trombocitopenia, etc.; e/ou
Ribavarina (resposta favorável em 25% dos casos).
•
Diagnóstico
•RNA HCV é detectável no sangue por 1 a 3 semanas coincidindo com das transaminases;
Pesquisa do anti-HCV, presente na saliva, IPX?; Testes sorológicos ELISA, RIBA;
RT-PCR;
•A possibilidade do dentista e outros profissionais de saúde transmitirem HCV a seus
pacientes é baixa;
• A maioria dos casos é assintomática;
•Biópsia Hepática é fundamental para observar a evolução da doença;
•IgG anti-HCV após infecção ativa não confere imunidade eficaz;
•RNA circulante é detectado em 90% dos pacientes com doença crônica
•O HCV pode permanecer estável em temperatura ambiente (sangue) por 5 dias
•
Protocolo de atendimento a exposição acidental ao vírus da Hepatite C.
1- Imediatamente limpar o ferimento com água e sabão;
2- Obter do paciente permissão para exame de sangue;
3- A amostra de sangue do paciente deve ser colhida no mesmo dia da exposição,
sendo o sangue submetido a testes para anti-HCV, anti-HIV;
4- Profilaxia com Interferon não é recomendada
HEPATITE D (delta)
(RNA fu com invólucro) HDV (encapsulado pelo HBsAg) é absolutamente
dependente do HBV para se multiplicar e causar hepatite. Hepatite delta origina-se em duas
situações:
• co-infecção por HBV e HDV : Indivíduo sadio: resulta em hepatite que varia de
leve (90% dos casos -recuperação), a fulminante (3 a 4% dos casos) , cirrose (rara);
•infecção secundária (superinfecção) de um portador crônico do HBV com um novo
HDV (e HBV) resulta em doença cerca de 30 a 50 dias depois.
•O modo de transmissão é semelhante ao da HBV;
•Atualmente constitui um sério problema para hemofílicos e
usuários de drogas endovenosas;
43 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
• Na África e Oriente Médio 20 a 40% dos pacientes positivos para HBsAg são positivos
para anti-HDV, porém nos EUA a infecção pelo HDV é restrita a viciados em drogas e
hemofílicos (1 a 10%).
Tratamento:
Profilaxia com vacina de HBV
Interferon alfa, imunomoduladores, Penciclovir
Diagnóstico: Há testes sorológicos para detectar anti-HDV IgM (sangue); na co-
infecção aguda detecta-se anti-IgM HDAg e HBcAg
PATOLOGIA ÓSSEA
CISTO DA REGIÃO ORAL
• Definição – Cistos - Cavidade revestida por epitélio
• Pseudo-cistos - Ausência de epitélio
• Divididos em:
• Cistos Odontogênicos
• Cistos Não-Odontogênicos ou de Desenvolvimento
• Pseudocistos
• Cistos de Tecido Mole da Região do Pescoço
44 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
CISTO RADICULAR
• Também denominado de apical ou periodontal apical
• Mais freqüente cisto da cavidade oral
• Cisto inflamatório derivado da proliferação de restos epiteliais odontogênicos de
Malassez
• Precedido por um granuloma periapical
• Formação
• Endotoxinas e citocinas estimulam a proliferação de restos epiteliais
odontogênicos
• Restos celulares produtos do processo inflamatório aumentam a pressão
osmótica, promovendo o crescimento cístico. Com reabsorção de osteoclastos, o
cisto expande.
• Citocinas e proteinases aceleram a reabsorção óssea.
• Características radiográficas
• Lesão radiolúcida circular ou ovóide associada ao ápice dental.
• Cistos não podem ser diferenciados de granulomas periapicais.
• Características histológicas
• Cavidade cística revestida por epitélio estratificado com cápsula apresentado
variados graus de inflamação.
• Cavidade cística pode ou não ter continuidade com o forame apical.
• Tratamento
• Maioria dos cistos regridem após tratamento endodôntico.
• Em lesões persistentes, a opção é curetagem da lesão associada a apicectomia.
CISTO RESIDUAL
• É um cisto radicular que ficou retido nos maxilares após extração do elemento
dental associado
• Histologicamente, o cisto residual difere do radicular pelo discreto ou ausente
infiltrado inflamatório.
• Cisto ocorrendo na porção lateral da raiz dental
• Tem origem da proliferação de restos epiteliais odontogênicos como conseqüência
de estímulos inflamatórios de uma bolsa periodontal
• Associado a dente vitalizado
45 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
CISTO DENTÍGERO
• Por definição - esta associada à coroa de um dente não erupcionado ou em formação
• Segundo cisto odontogênicos mais freqüente
• Aderido a junção cemento-esmalte
• Oriundo da proliferação de remanescentes do órgão do esmalte ou do epitélio
reduzido do órgão do esmalte
• Associado com os mais freqüentes dentes impactados - terceiros molares inferiores
e caninos superiores
• Freqüente em adolescentes ou adultos jovens
• Lesão assintomática e de crescimento lento diagnosticado por exames radiográficos
de rotina
• Características radiográficas
• Lesão radiolúcida bem delimita, usualmente unilocular, associada a junção
cemento-esmalte de um dente não erupcionados
• Margens são esclerosadas e bem definidas e, em alguns casos, pode promover
reabsorção radicular de dentes adjacentes.
• Características histológicas
• Parede fibrosa delgada, constituída por fibroblastos jovens e o revestimento
interno é formado por epitélio pavimentoso estratificado.
• Restos epiteliais odontogênicos são freqüentemente encontrados na cápsula
fibrosa
• Tratamento - enucleação com remoção do elemento envolvido
• Marsupialização seguida por tratamento ortodôntico
• Transformação para ameloblastoma - transformação é rara; associada as
seguintes alterações microscópicas: hipercromatismo nuclear das células basais,
células polarização nuclear invertida e distribuição em padrão em paliçada;
formação de vacúolos nas células basais, geralmente entre o núcleo e a camada
basal; aumento do espaço intercelular (espongiose).
CISTO DE ERUPÇÃO
• É uma variedade do cisto dentígero associado a um dente em processo de erupção
• Apresenta uma localização extra-óssea entre o epitélio reduzido do órgão do
esmalte e a coroa dental
• Causado pelo acúmulo de exsudato com freqüente hemorragia, que confere a cor
azulada da gengiva.
• Não é requerido nenhum tratamento, o próprio traumatismo mastigatório causa
rompimento da lesão.
46 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
• Histologicamente, a lesão assemelha-se ao cisto dentígero, com exceção, da
presença de células inflamatórias.
CISTO PERIODONTAL LATERAL
• Cisto gengival do adulto parece ser a variação extra-óssea do cisto periodontal
lateral
• A etiologia é desconhecida, mas postulam-se três possibilidades:
• Origem do epitélio reduzido do órgão do esmalte
• Origem de remanescentes da lâmina dentária
• Origem a partir dos restos epiteliais de Malassez
• Acomete preferencialmente a região de pré-molares e molares inferiores e
ocasionalmente a região anterior
• Não há predileção por sexo, sendo mais freqüente a lesão em indivíduos entre a 5ª e
6ª décadas de vida.
• Associado a dente com vitalidade
• Características histológicas
• Diagnosticado em exame radiográfico de rotina
• Lesão radiolúcida arredondada ou ovalado, com margens bem definidas,
localizadas na porção lateral da raiz dental.
• Lesão multiloculada recebe a denominação botrióide
• Características histológicas
• Formado por epitélio estratificado delgado com presença de células claras ricas
em acúmulo de glicogênio
• Variante botrióide é formada por inúmeras pequena cavidades císticas
• Há ausência de processo inflamatório
• Tratamento é cirúrgico, com possibilidade de recidiva apenas para a variante
botrióide.
CISTO GENGIVAL DO RECÉM-NASCIDO
• Cisto da lâmina dentária do recém-nascido ou Pérolas de Epstein
• Originados da lâmina dentária, que não sofreu o processo involutivo fisiológico.
• Lesões esbranquiçadas localizadas no rebordo alveolar dos maxilares ao nascimento
• Histologicamente, o cisto é revestido por epitélio pavimentoso estratificado
paraqueratinizado e preenchido por queratina disposta de forma laminar.
• Não é requerido nenhum tratamento, visto que a própria ruptura promove a
involução da lesão.
47 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
CISTO DO DUCTO NASOPALATINO
• É o mais freqüente entre os cistos fissurais, sendo localizado no interior do canal
nasopalatino ou nas suas proximidades.
• Canal nasopalatino é uma estrutura embrionária, revestida por epitélio, formando
duas passagens, uma de cada lado do septo nasal, ligando a cavidade oral com a
cavidade nasal.
• A apresentação extra-óssea deste cisto é denominado de cisto da papila palatina.
• Cisto palatino mediano tem sido considerado como sendo o cisto do ducto
nasopalatino com uma localização mais posterior
• Radiograficamente, o cisto é encontrado na porção mediana do palato, próximo aos
incisivos central, com um formato circular ou ovalado bem delimitado.
• Características histológicas
• O revestimento epitelial pode ser pavimentoso estratificado ou pseudoestratificado
ciliado, ou ambos.
• Freqüentemente observa-se vaso sangüíneo, feixes nervosos e glândulas mucosas.
• Tecido cartilaginoso pode também ser encontrado
• O tratamento é cirúrgico com excelente prognóstico. Em lesões extensas pode ser
considerado a marsupialização prévia.
CISTO NASOLABIAL
• Provavelmente originado dos remanescentes epiteliais alojados na junção dos
processos globular, nasal lateral e maxilar. Tem sido sugerida também uma origem
a partir de remanescentes epiteliais do ducto nasolacrimal.
• Não apresenta imagem radiográfica, sendo o diagnóstico estabelecido apenas pelas
características clínicas da lesão.
• Apresenta-se como um edema na região do sulco mucolabial.
• O revestimento epitelial é pseudoestratificado colunar com numerosas células
mucosas
• Remoção cirúrgica é o tratamento mais indicado
CISTO GLOBULO-MAXILAR
CISTO MANDIBULAR MEDIANO
• Não são mais considerados cistos do desenvolvimento. Cistos na porção mediana da
mandíbula ou entre as raízes dos incisivos laterais e caninos superiores podem
representar histologicamente cistos radiculares, cistos residuais, cistos periodontais
laterais ou queratocistos.
• Estes termos apresentam apenas denotação clínica
CISTO ÓSSEO ANEURISMÁTICO
• Lesão intra-óssea observada em praticamente todas as regiões do esqueleto
• Representa uma cavidade preenchida por sangue associada na periferia com um
tecido fibroso contendo células gigantes multinucleadas e material osteóide.
48 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
• Acomete freqüentemente a mandíbula de adultos jovens, sem predileção por sexo.
• Radiograficamente, a lesão é radiolúcida com margens nítidas, algumas vezes de
aparência multinucleada.
• Embora seja relatado cura espontânea, é indicado tratamento cirúrgico através de
curetagem.
CISTO ÓSSEO SIMPLES (Traumático)
• Cisto intra-ósseo contendo linha periférica de tecido conjuntivo com ausência de
epitélio de revestimento
• A teoria mais aceita para a formação do cisto, é que ele origine-se a partir de uma
hemorragia intramedular causada por trauma, seguida por ausência de reparação
tecidual.
• Encontrado freqüentemente em corpo mandibular de adultos jovens
• Radiograficamente apresenta-se com imagem radiolúcida com margens bem
delimitadas. Quando envolve áreas dentadas, apresenta aspecto lobulado.
• Tratamento consiste em curetagem para preenchimento da cavidade com sangue, o
que leva a formação de tecido ósseo (reparação)
CISTO ÓSSEO ESTÁTICO
• Representa um defeito ósseo decorrente da pressão exercida pela glândula
submandibular no osso mandibular ou uma inclusão glandular no interior do osso
durante o desenvolvimento
• Apresenta-se como uma imagem radiolúcida bem delimitada localizada logo abaixo
do canal mandibular e logo adiante do ângulo da mandíbula
• Não é requerido nenhum tratamento
CISTO LINFOEPITELIAL
• Localizado na porção lateral do pescoço, próximo a mandíbula.
• Parece ser originado de restos epiteliais provenientes de arcos branquiais ou de
restos glandulares inclusos nos nódulos cervicais
• Apresenta como massa móvel assintomática com crescimento lento e contínuo
• Histologicamente apresenta-se revestido por um epitélio colunar e a parede fibrosa
contém agregado linfóides contendo, muitas vezes, centros germinativos.
• Tratamento é a enucleação cirúrgica
CISTO DO DUCTO TIREOGLOSSO
• É o mais freqüente cisto da região do pescoço
• Originado da proliferação de remanescentes epiteliais do trato tireoglosso
embrionário
• Acomete indivíduos a cima de 30 anos
• Localiza-se preferencialmente na linha media do pescoço
49 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
• Representa uma massa firma, móvel e assintomático.
• Histologicamente, o cisto é revestido por epitélio pavimentoso estratificado e a
cápsula contém variadas quantidades de tecido tireoidiano.
• O tratamento é a excisão cirúrgica
QUERATOCISTO ODONTOGÊNICO
• Todo cisto primordial é um queratocisto, mas nem todo queratocisto é um cisto
primordial.
• Origem a partir de remanescentes da lâmina dentária, contudo, tem sido sugerido
que o cisto possa originar-se de extensões das células basais do epitélio oral.
• É uma lesão benigna, mas com comportamento agressivo com significante relação
de recorrência.
• É uma das alterações da Síndrome de Gorlin-Goltz
• Acomete em dois picos, primeiro entre 20-30 anos e o segundo na 5ª década de
vida. Ramo ascendente da mandíbula é o local de preferência da lesão (76%),
podendo acometer qualquer região.
• Características radiográficas
• Lesão radiolúcida com bem circunscrita envolta por alo radiopaco
• Lesões multiloculadas costumam ser maiores
• Freqüentemente associado ao um dente não erupcionados
• Características histológicas
• Epitélio cuboíde ou colunar uniforme, formado por camada de 6 a 8 células, sem
projeções epiteliais.
• Superfície corrugada e paraqueratinizada.
• Cápsula é delgada sem sinais de inflamação
• Tratamento
• Enucleação ou Marsupialização com recidiva freqüente.
Tumores Odontogênicos
CLASSIFICAÇÃO DOS TUMORES ODONTOGÊNICOS
Benigno Maligno
Epitélio odontogênico sem tecido ectomesenquimal Carcinomas odontogênicos
Ameloblastoma Ameloblastoma maligno
Tumor odontogênico escamoso Carcinoma intra-ósseo
Tumor odontogênico epitelial calcificante Variantes malignas de outros tumores
Tumor odontogênico de células claras epiteliais odontogênicos
Alterações malignas em cistos
odontogênicos
Epitélio odontogênico com ectomesênquima,
com ou sem tecido duro Sarcomas odontogênicos
Odontoma Fibrossarcoma ameloblástico
50 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Tumor odontogênico adenomatóide Fibro-odontossarcoma
ameloblástico
Cisto odontogênico calcificante (Cisto de Gorlin) Carcinossarcoma odontogênico
Fibroma ameloblástico
Fibro-odontoma ameloblástico
Odontoameloblastoma
Ectomesênquima com ou sem epitélio odontogênico
Mixoma
Cementoblastoma benigno
Fibroma odontogênico
Histological typing of odontogenic tumors, World Health Organization, 1992
AMELOBLASTOMA
- Segundo tumor odontogênico mais comum;
- origem - epitélio odontogênico
- fontes
- órgão do esmalte
- restos epiteliais de Malassez
- epitélio reduzido do órgão do esmalte
- epitélio cístico - cisto dentígero
Baseado no comportamento clínico e prognóstico divide-se os ameloblastomas em:
Ameloblastoma intra-ósseo com padrão sólido
Ameloblastoma periférico
Ameloblastoma unicístico
Sólido Unicístico
Associação com dentes 15-40% 52-100%
Aspecto radiográfico multilocular-63-90% unilocular
unilocular-24-47%
Reabsorção radicular freqüente ausente
Idade 4ª e 5ª décadas 2ª e 3ª décadas
Tratamento cirurgia em bloco curetagem ou
enucleação
*Predileção por sexo (1:1,3) e localização são semelhantes
Philipsen and Reichart, Oral Oncol 34:217-25, 1998.
Características clínicas
- Freqüente entre a 4a e 5a décadas de vida, contudo, variante unicística apresenta
predileção por indivíduos 1 ou 2 décadas mais jovem;
- Ramo da mandíbula região mais afetada (70%);
- Assintomático mas pode gerar abaulamento da cortical óssea e conseqüente
assimetria facial;
- Crescimento lento, porém é localmente agressivo;
51 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Características radiográficas
- Lesão radiolúcida e multiloculada;
- Unicístico - lesão uniloculada;
- Margens nítidas;
- Promove expansão cortical;
- Promove divergência e reabsorção radicular.
Características histológicas
- Ilhas de células epiteliais com a periféria de células semelhantes a ameloblastos
e região central semelhante a células do retículo estrelado do órgão do esmalte;
- Células:
o Núcleo cilíndrico e hipercromático;
o Núcleo com polarização reversa;
o Vacuolização basal;
o Distribuição em paliçada;
Sólido apresenta duas formas: folicular e plexiforme;
Variantes
- Acantomotoso;
- De células granulares;
- Desmoplástico;
- De células basais;
- Querato-ameloblastoma.
Unicístico
- Com proliferação intra-luminal;
- Com proliferação intra-luminal e intramural;
- Com proliferação intramural
Tratamento
- Remoção cirúrgica em bloco com margem de segurança;
- Curetagem indicada em ameloblastomas unicísticos com exceção da variante
intramural;
- Em lesões de padrão sólido recidiva é esperada em 50 a 90% dos casos tratados
por curetagem;
- Curetagem seguida por crioterapia da cavidade tem sido demonstrada com ótima
opção;
Sampson and Pogrel, J Oral Maxillofac Surg57:1074-7, 1999.
- radioterapia para lesões grandes? Lesões radioresistentes?
TUMOR ODONTOGÊNICO ADENOMATÓIDE (TOA)
- Anteriormente denominado de adenoameloblastoma;
- Representa 3-7% dos tumores odontogênicos;
- Derivado de células do epitélio do órgão do esmalte;
- Atinge preferencialmente mulheres (2:1) com idade variando entre 10-19 anos;
- Lesão acomete região de canino superior em 60% dos casos;
- Comumente associado a dente impactado;
- Lesão radiolúcida, semelhante a cisto dentígero, com presença ou não de focos
de calcificação;
52 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Características histológicas
- Padrão sólido ou de formação cística;
- Proliferação de células cilíndricas com formação de estruturas ductais;
- Presença de material PAS-positivo - membrana basal;
- Calcificações dentinóides (dentina displástica);
- Freqüentemente a lesão não é cápsula fibrosa
Tratamento
- Cirurgia ou curetagem;
- Recidiva rara;
ODONTOMA
- Malformação dental no qual todos os tecidos dentais estão representados;
- Tumor odontogênico mais comum;
- Dois tipos
o Odontoma Complexo;
o Odontoma Composto;
- Crescimento ativo durante as fases de desenvolvimento;
- Mais freqüente em maxila;
o Composto - região anterior;
o Complexo - região posterior;
Características radiográficas
- Freqüentemente encontrado em exames radiográficos de rotina;
- Pode estar associado a expansão óssea ou impactação dental;
- Composto: coleção de dentículos envoltos por alo radiolúcido;
- Complexo: massa calcificada irregular com radiopacidade semelhante a
estruturas dentais envolta por alo radiolúcido;
Características histológicas
- Lesão composta por tecido de aspecto normal semelhante ao esmalte, dentina,
cemento e polpa dental. Freqüentemente observa-se matriz orgânica do esmalte
e dentina;
Tratamento
- Cirurgia com excelente prognóstico;
CEMENTOBLASTOMA BENIGNO - Cementoma
- Neoplasia benigna rara de origem cementoblástica;
- Freqüente em mulheres entre a 2ª e 3ª décadas de vida;
- Preferencialmente acomete mandíbula região posterior;
- Dente afetado permanece vital;
- Radiograficamente a lesão apresenta-se como massa radiopaca aderida a raiz
dental circundada por alo radiolúcido;
- Histopatológico: tecido cementóide com linhas reversas com periferia não
calcificada;
- Tratamento: a lesão não pode ser removida sem extração do elemento dental
FIBROMA AMELOBLÁTICO
- Proliferação de epitélio odontogênico entremeado por tecido ectomesenquimal
semelhante à papila dental;
53 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Presença de material calcificado classifica a lesão em Fibro-odontoma
ameloblástico ou Odontoameloblastoma;
- Freqüente em adultos jovens (12-40 anos), como lesão radiolúcida na região
posterior de mandíbula;
- Histologicamente observa-se ilhas de epitélio odontogênico com periferia
semelhante a ameloblastos circundada por tecido conjuntivo frouxo semelhante
a papila dental;
MIXOMA ODONTOGÊNICO
- Tumor originado de células da papila dental;
- Encontrado em adultos jovens (25-30 anos) sem preferência por região;
- Apresenta-se como uma expansão lenta e assintomática das corticais ósseas;
- Radiograficamente observa-se lesão radiolúcida multilocular (aspecto de bolha
de sabão) com bordas irregulares;
- Células fusiformes ou estreladas imersas em um estroma mixóide e ausência de
cápsula fibrosa são as principais características histológicas;
- Tratamento: cirúrgico com margens de segurança. Curetagem resulta em 25% de
recidiva
TUMOR ODONTOGÊNICO EPITELIAL CALCIFICANTE
- Descrito por Pindborg em 1966;
- Lesão rara representando menos de 1% dos Tumores Odontogênicos;
- Origem desconhecida - células do estrato intermédio;
- Incidência maior entre 30-50 anos, com pico em 40 anos;
- Predileção pela região posterior da mandíbula - intra-ósseo;
- Variante extra-óssea é mais freqüente na região anterior superior. Tumor
odontogênico mais freqüente com predileção extra-óssea;
- Radiograficamente a lesão é radiolúcida com focos radiopacos de tamanhos
variados. Metade dos casos esta associada a dente não-erupcionado;
- Características histológicas
o Ilhas ou lençol de células epiteliais poligonais com acentuado
pleomorfismo celular e pontes intercelulares bem evidente;
o Presença de células gigantes, células multinucleadas, porém há ausência
de figuras de mitose;
o Acúmulo de material amilóide-símile, com alguns apresentando focos de
calcificação. Material parecer ser de origem secretora ou ser produto de
degeneração;
- Tratamento:
o Cirurgia com recidiva em 15% dos casos;
o Recidiva é freqüente com o tratamento por curetagem;
o Lesões extra-ósseas apresentam comportamento menos agressivo;
CISTO EPITELIAL CALCIFICANTE
Gorlin Cyst
- Nomenclatura estabelecida por Gorlin em 1962;
54 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Classificado no grupo de tumores pela WHO a partir de 1992; devido seu
comportamento agressivo;
- Semelhante a lesão cutânea epitelioma calcificante de Malherbe;
- Predileção por mulheres com idade inferior a 40 anos, com pico em 20 anos;
- Acomete em 70% dos casos a maxila e, 1/4 das lesões são extra-ósseas.
- Acometem da região anterior até 1° molar;
- Lesão uni ou multilocular com margens nítidas e calcificações no interior
Características microscópicas
- Proliferação cística com cápsula fibrosa bem demarcada e revestida por epitélio
odontogênico;
- Proliferação intra-luminal denota a característica sólida do tumor;
- Característica mais proeminente é a presença de células queratinizadas
denominadas células fantasmas. Estas células podem sofrer calcificações
distróficas;
- Células fantasmas: odontomas, ameloblastomas, tumores odontogênicos
adenomatóides, fibro-odontomas ameloblásticos e fibromas ameloblásticos
Tratamento
- Devido ao comportamento agressivo, recomenda-se remoção cirúrgica a
curetagem simples. Recidiva é rara se adequadamente tratado;
FIBROMA ODONTOGÊNICO
- Tumor raro contendo intensa proliferação fibroblástica e aparentemente inativo
epitélio odontogênico;
- Não apresentam predileção por sexo, localização ou idade;
- Lesão radiolúcida freqüentemente multiloculada que promove expansão cortical;
- Tratamento consiste em remoção cirúrgica simples com recidiva sendo
infreqüente;
TUMOR ODONTOGÊNICO ESCAMOSO
- Tumor odontogênico raro com diferenciação esquamosa;
- Originado dos restos epiteliais de Malassez;
- Freqüente na 3ª década de vida sem predileção por sexo;
- Lesão unilocular associada a raiz dental em maxila e mandíbula. Em alguns
instantes a lesão é multicêntrica;
- Microscopicamente, a lesão é semelhante ao ameloblastoma, embora no tumor
odontogênico esquamoso não ocorre a presença de células semelhantes a
ameloblastos na periferia;
- Embora demonstre alguma capacidade de invasão, o tratamento conservador
demonstra excelente prognóstico
TUMOR ODONTOGÊNICO DE CÉLULAS CLARAS (CARCINOMA)
- Apesar de classificado pela WHO no grupo de lesões benignas, seu
comportamento agressivo e sua capacidade de lançar metástases têm sugerido
tratar-se de uma entidade maligna;
- Tumor odontogênico raro caracterizado por ilhas e lençóis de células
vacuolizadas e claras;
- Tem sido descrito em mulheres acima de 60 anos de idade;
55 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Apresenta um comportamento agressivo, e metástase para linfonodos regionais e
pulmões têm sido relatada;
- Radiograficamente é uma lesão radiolúcida com margens indefinidas
Tumores Ósseos
Osteoma
- Tumor benigno raro nos maxilares com maior incidência em adultos jovens.
- C.Clínicas:
o Crescimento lento e assintomático.
- C.Radiog.:
o Imagem radiopaca bem delimitada.
- Tratamento:
o Cirúrgico.
Síndrome de Gardner – múltiplos osteomas e polipose intestinal, dentes inclusos e
supranumerários e cistos cutâneos.
Osteossarcoma
- Segundo tumor maligno de maior incidência nos ossos.
- 5% dos osteossarcomas ocorrem nos maxilares.
- C.Clínicas:
o Aumento volumétrico, crescimento rápido, dor e /ou parestesia;
- C.Radiog.:
o Imagem radiolúcida/esclerótica não delimitada (raios de sol).
- Tratamento:
o Cirúrgico/Qt/Rxt.
Diagnóstico Diferencial das Imagens Radiolúcidas / Radiopacas
Tóros
- Crescimento ósseo benigno e assintomático.
- Palatino:
o 20-25% da população
o Sexo feminino 2:1.
o Porção mediana do palato duro
- Mandibular: 6-12% da população.
o Região de pré-molares na porção lingual da mandíbula.
o Bilateral (+ comum).
- Tratamento: Remoção cirúrgica quando da necessidade protética.
Osteíte Condensante
- Opacificação focal do osso;
- Associada a dentes com pulpite crônica;
- Cicatrização do alvéolo de um dente extraído.
56 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Displasia Fibrosa
- Displasia Fibrosa Monostótica;
- Displasia Fibrosa Poliostótica;
- Tipo Jaffe
Síndrome McCune-Albright
- Doença que acomete jovens e crianças durante o crescimento ósseo.
- C.Clínicas:
o Aumento volumétrico de consistência óssea.
- C.Radiográficas:
o Imagem mista e difusa (aspecto de vidro despolido).
- Tratamento:
o Conservador/cirurgia cosmética.
Doença de Paget do Osso (Osteíte Deformante)
- Doença caracterizada pela deposição e reabsorção anormal de osso, alterando a
sua forma e tamanho.
- C.Clínicas:
o Crescimento lento e progressivo de consistência óssea.
o Acomete paciente acima de 40 anos.
- Tratamento:
o Sintomático/cirurgia cosmética.
Osteomielite Crônica OSTEOMIELITE DE GARRÉ
- Decorrente de infecção dental em pacientes jovens.
- Loc.: Região posterior de mandíbula.
- C.Clínicas: aumento volumétrico de consistência dura com pequena
sintomatologia dolorosa.
- C.Radiog.:“Casca de cebola”.
- Tratamento: endodôntico / exodontia.
Displasia Cementária Periapical
- Incidência - mulheres acima da 3a década de vida, raça negra.
- Localização anatômica - região anterior de mandibula.
- Rx - depende do estágio de desenvolvimento.
- Diagnóstico diferencial - lesões periapicais.
- Tratamento - controle clínico e radiográfico
Displasia Cemento-Óssea Florida (Displasia cementiforme, Cementoma gigantiforme)
- Lesão infreqüente e multicêntrica.
- Tendência familiar.
- Mulher acima dos 40 anos, raça negra.
- Pode ser sintomática.
- Tratamento - Controle clínico e radiográfico; Cirúrgico.
57 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Outras Alterações Ósseas de Interesse Odontológico
Displasia Cleidocraniana
- Hipoplasia/aplasia da clavícula;
- Anormalidades crânio-faciais;
- Dentes supranumerários e retardo na erupção;
Lesões e condições cancerizáveis
Prof. Halbert Villalba – Patologia Bucal
Leucoplasia
Eritroplasia
Líquen plano
Queilite actínica
Leucoplasia
Leucoplasia: manchas ou placas brancas na superfície de uma mucosa, não
removíveis à raspagem e não classificadas como outras lesões.
Histológico: (ceratose, hiperqueratose, hiperqueratose simples, hiperqueratose
complexa, ceratose focal inespecifica, paquidermia bucal, leucoplasia, carcinoma intra-
epitelial).
Clínico: mancha branca na mucosa (excluindo as entidades definidas que
manifestam manchas brancas), não removível a raspagem. O termo é clínico, sem
conotação histológica.
Etiologia
Etiologia desconhecida, possivelmente associada a:
- Fatores extrínsecos locais
- Fatores intrínsecos predisponentes
: tabaco, álcool, irritação local, sífilis, microrganismos deficiência vitamínica, distúrbios
endócrinos, galvanismo, radiação ultravioleta.
Tabaco: (86,5% das leucoplasias)
• constituintes químicos, produtos finais da combustão e calor produzido• rapé
(tabaco para mascar) x cachimbo (estomatite nicotínica), cigarro, charuto
• regressão de lesões após suspensão do tabaco
• duração, intensidade do fumo X número, tamanho das lesões.
Álcool: irritante para mucosa
Associação entre tabaco e álcool
Irritação crônica: -traumas- má oclusão, próteses mal adaptadas, dentes destruídos.
radiação ultravioleta: vermelhidão do lábio inferior
Deficiência vitamínica:
Vitamina A (metaplasia e ceratinização de estruturas epiteliais)
Vitamina B (oxidação do epitélio)
58 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Hormônios: efeito ceratogênico de hormônios sexuais masculinos e femininos
microrganismos
Cândida albicans e leucoplasia (31%)
Desenvolvimento da leucoplasia / invasores secundários
Terapia antifúngica
Cândida X displasia epitelial X malignidade (OMS)
HPV-18 e HPV-16
HPV-16 induz displasia epitelial
Características clínicas
Maior prevalência em homens (3:1)
Entre 5 ª e 7 ª décadas
Lesão pré-cancerígena mais freqüente (85%)
Variação de tamanho, localização e aspecto clínico.
Mucosa jugal, comissura bucal, mucosa alveolar, língua, lábio, palato duro e palato
mole, assoalho da boca e gengiva (Renstrup)
Comum envolvimento de múltiplas áreas
Pequenas placas, irregulares, bem localizadas / lesões difusas.
Placas: área branca impalpável, fracamente translúcida a lesões espessas, fissuradas,
papilomatosas, endurecidas.
Superfície: pregueada ou rugosa
Coloração: brancas, cincentadas, branco amareladas
Classificação
TIPO I - Leucoplasia simples - mucosa ceratinizada
TIPO II - Leucoplasia verrucosa -proliferação verrucosa
TIPO III- Leucoplasia erosiva- lesão branca com áreas eritomatosas
Lesão precoce: placa ligeiramente elevada cinza ou branco-acinzentada, podendo
apresentar-se translúcida, fissurada, enrugada, demarcada por borda aguda ou difusa com a
mucosa normal.Leucoplasia homogênea: lesão mais espessa, placa ligeiramente elevada
branca opaca.
Leucoplasia nodular ou granular: irregularidades na superfície
Leucoplasia verrucosa: aspecto exofítico, áspera.
Leucoplasia verrucosa proliferativa: projeções irregulares na superfície, crescimento
persistente.
Eritroleucoplasia: áreas eritroplásicas
Características histológicas
Hiperortoqueratose
Hiperparaqueratose
Acantose
Displasia epitelial
Carcinoma in situ ou carcinoma intraepitelial
Infiltrado inflamatório crônico
Displasia epitelial:
59 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Mitoses aumentadas e anormais
Disqueratose- ceratinização precoce de células isoladas
Relação núcleo-citoplasma
Perda de polaridade e desorientação de células
Hipercromatismo
Núcleos grandes e proeminentes
Discariose ou atipia nuclear
Pecilocariose ou divisão nuclear sem divisão de citoplasma
Perda de adesão celular típica
Leucoplasia: potencial de transformação maligna
Leucoplasia-› inócua, espessamento benigno da mucosa.
Leucoplasia-carcinoma espinocelular
1/3 dos carcinomas orais tem leucoplasia
Achados clínicos X histopatológicos
Lesões inócuas e com potencial da transformação maligna
Tipo verrucoso ou erosivo ›transformação maligna
Biópsia obrigatória
Hiperortoqueratose, hiperparaqueratose, acantose, sem displasia epitelial ou carcinoma.
(80,1%)
Displasia leve ou moderada (12,2)
Displasia acentuada ou carcinoma in situ (4,5)
Carcinoma epidermóide invasivo (3,1)
Waldron e Shafer
Porcentagem de transformação maligna - 10% (6% no diagnóstico inicial e 4%
posteriormente)
Tratamento
Eliminação de fatores irritantes
Lesões pequenas sem displasia - avaliação clínica
Lesões pequenas com displasia - excisadas ou cauterizadas
Lesões extensas - levantamentos múltiplos de mucosa, com ou sem enxerto de pele.
- quimioterápico tópico/ quimioprevenção
Vitamina A, complexo B, estrógeno, radioterapia, fulguração.
Leucoplasia por Cândida
Placas esbranquiçadas não removíveis à raspagem e associadas a candidose oral.
Desencadeada pela presença da Cândida ou superposição da candidose a leucoplasia pré-
existente.
ü Clinicamente não distinguível da leucoplasia
ü Áreas vermelhas e brancas
ü Presença de hifas na lesão
ü Resolução da lesão após terapia antifúngica
ü Histológico: aumento de displasia epitelial
60 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Eritroplasia
Eritroplasia: placas ou máculas vermelhas não caracterizadas como outras lesões,
consideradas pré-malignas ou cancerizáveis, apresentando freqüentemente: displasia
epitelial, carcinoma in situ, carcinoma invasivo.
Etiologia
Desconhecida, associada ao:
Fumo/
álcool
intensidade e duração do hábito X desenvolvimento da lesão
Características clínicas
Sem predileção por sexo
Entre 6 ª e 7 ª décadas
Freqüência incomum
Sinal precoce visível de carcinoma espinocelular
Pequenas e isoladas/ envolver áreas extensas
Assoalho, retromolar, língua, palato, mucosa jugal e sulco mandibular.
Localização múltipla
Classificação
Homogênea: vermelho brilhante, mole, aveludada, margem retilínea ou festoneada
Eritroleucoplasia: áreas eritematosas irregulares, menos vermelhas.
Eritroplasia mosqueada: vermelha, mole, elevada, contorno irregular, superfície
granular ou nodular, mosqueada por placas brancas.
Características histológicas
Epitélio atrófico, ausência de orto ou paraqueratina,
Papilas conjuntivas estendem-se a nível elevado no epitélio, capilares dilatados,
infiltrado inflamatório crônico. 90% das eritroplasias apresentam carcinoma epidermóide
invasivo, carcinoma in situ ou displasias epiteliais
Tratamento
Eliminação de fatores irritantes
Lesões pequenas - excisão
Lesões extensas e superficiais (sem carcinoma invasivo)- técnica de Moh
Lesões extensas e múltiplas - quimioterápicos tópicos, quimioprevenção.
Diagnóstico diferencial
candidose
tuberculose
histoplasmose
condições inespecíficas
61 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Líquen plano
Doença mucocutânea crônica, mediada pela resposta imune T a antígenos ainda não
identificados
Características clínicas
Afeta 2% da população
Maior incidência em mulheres (3:2)
diagnóstico entre 5 e 6 décadas
Padrão hereditário
Poucos milímetros
Placas brancas estriadas (estrias de Wickham)
Padrão bilateral simétrico, punho, antebraço, joelho, tronco.
Língua, mucosa jugal, lábios, gengiva e palato.
Formas clássicas: reticular, erosiva, placa, atrófica.
Classificação
Líquen plano reticular:
• tipo mais comum
• assintomático
• estrias de Wickham
• mucosa posterior bilateral, língua, gengiva e palato.
Líquen plano em placa
Líquen plano erosivo:
• tipo menos comum, sintomático.
• tamanho e forma irregulares
• áreas atróficas, eritroplásicas com ulceração central.
• pseudomembrana
• estrias na periferia das áreas atróficas
• pápulas mucosa posterior bilateral, língua, gengiva e palato.
Líquen plano atrófico:
•área lisa, vermelha, mal definida, sintomatologia dolorosa
•presença ou ausência de estrias periféricas (estrias de Wickham)
Características histológicas
Degeneração de liquefação da camada basal
Infiltrado inflamatório crônico em banda (plasmócitos/linfócitos)
Hiperparaqueratose
Hiperortoqueratose
Espessamento da camada granulosa
Acantose, com edema intracelular das células espinhosas
corpos de Civatte, corpos hialinos, corpos fibrilares - corpos citóides
Ausência de grau significativo de atipia epitelial
Tratamento e prognóstico
Prognóstico bom
Exacerbações e remissões
Terapêutica não curativa (paliativo)
Acompanhamento periódico dos pacientes
62 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Líquen plano reticular: assintomático, não requer tratamento.
Líquen plano erosivo: corticosteróide tópico, corticosteróide sistêmico,
antiinflamatório, tranqüilizantes, vitaminas, compostos arsenicais, mercuriais e bismuto.
Queilite actínica
Alteração pré-maligna do vermelhidão do lábio inferior, relacionada à exposição
excessiva aos raios ultravioletas.
Características clínicas
Antes dos 45 anos de idade
3maior prevalência em homens (10:1)
Exposição solar
Tez clara
Evolução lenta
Ressecado, esbranquiçado, descamado.
Erosões, fissuras, placas queratinizadas, ulcerações.
Características histológicas
Alterações epiteliais: atrofia, atipia/ carcinoma in situ.
Lâmina própria: degeneração basofílica
Infiltrado inflamatório mononuclear
Elastose solar
Tratamento
Proteção à radiação solar
Protetores labiais
Vermelhonectomia
Acompanhamento
Câncer Bucal, aspectos gerais, moleculares e infecciosos.
Prof. Dr. Halbert Villalba
Epidemiologia
- Vários tipos de Neoplasias Malignas na cavidade bucal;
- CEC (carcinoma espinocelular) representa 95% destas neoplasias malignas;
- 3% dos cânceres em Homens e 2% em Mulheres;
- Estima-se cerca de 30.000 novos casos/ano;
(Ord R. & Blanchaert R.H. 1ed. New York: Quintessence Publishing, 1999)
(Scully C, Oral Oncology, v 38, p 227-34, 2002)
- No Brasil representa 7% de todos os cânceres em homens (5o + freqüente);
- 1,7% dos cânceres em mulheres (8o + freqüente);
- Estima-se 8.000 novos casos/ano em homens;
- 3.000 novos casos/ano em mulheres;
- Estados de São Paulo e Rio de Janeiro são os mais afetados com uma taxa de 13,5 a
20,6 a cada 100.000 habitantes.
(INCA (Instituto Nacional do Câncer – Estimativa de incidência e mortalidade por câncer
no Brasil 2001, Ministério da Saúde em: http://www.inca.org.br)
63 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Etiopatogenia
- Fumo (todas as formas) e álcool e a relação dose e tempo de exposição.
- Fumaça do tabaco:
- Há mais de 5.000 elementos diferentes; muitos carcinogênicos (indução de mutações
genéticas);
- Hidrocarbonetos policíclicos aromáticos; Nitrosaminas; Aldeídos; Aminas
aromáticas;
- Álcool:
- Produto do metabolismo (Acetaldeído) – produção de Radicais Livres.
(Scully C. et al. Oral Oncology, v.36, p.256-263, 2000)
Multifatorial;
- fator iniciante – Fumo;
- fator promotor - Álcool (destilados);
- charuto e cachimbo > cigarro;
- cigarro reverso - 50% lesões de palato;
- mascar tabaco - Índia 50% dos canceres são de boca;
- 95% são fumantes;
- 76% fumam e bebem;
- 1,6% apenas bebem;
- 6,5% são não-fumantes;
Radiação Solar (raios UV) – carcinoma de pele e Lábio;
- UV-B e UV-C tem aumentado sua penetração pela destruição da camada de ozônio,
UV-A independe desta proteção;
- Alteração DNA (formação de dímeros de pirimidina) e supressão imunológica – risco
de câncer;
- Exposição cumulativa e excessiva ao sol durante os primeiros 10 a 20 anos de vida
aumenta o risco de câncer de pele e lábio.
(Cotran, Kumar, Robbins. Patologia estrutural e funcional. 6a ed. Rio de Janeiro:
Guanabara Koogan, 2000., INCA 2001.)
- Outros fatores como Sífilis, vírus, estado sistêmico do paciente (desnutrição, anemia
ferropriva e deficiências vitamínicas) têm sido relatadas;
- Radiação X – efeito colateral após tratamento radioterápico, resultando em
carcinomas orais e sarcomas;
- DNA de vírus HPV tem sido encontrado no câncer bucal – relação pouco esclarecida.
(Colleta R.D. et al. In: Ord R. & Blanchaert R.H. New York: Quintessence Publishing,
1999. Cap.2)
(Cotran, Kumar, Robbins. Patologia Estrutural e Funcional. 6a ed. 2000)
- Vírus
- HPV 16 e 18;
- Freqüentemente encontrado em carcinomas verrucosos;
- Inibição das proteínas p53 e Rb;
- EBV - carcinoma naso-faríngeo;
- HSV 2 - evidências epidemiológicas;
- Trauma - fator modificador.
(Craig & Brian, Oral Surg Oral Med Oral Pathol Oral Radiol and Endodont, v91, n 6, pg
1-25; 2001)
- Deficiência nutricional:
64 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Fe - promove atrofia e maturação epitelial irregular;
- Vit. A - resulta em queratinização epitelial;
- Candida albicans - carcinógenos derivados dos metabolismo das nitrosaminas;
- Higiene dental precária?
CÂNCER DE BOCA
- Características clínicas:
o Lesão comumente ulcerada
o Maior incidência acima de 40 anos
o Homens mais afetados (3:1)
- Incidência:
o Língua - 25-40%
o Lábio inferior - 25-30%
o Assoalho bucal - 15-20%
o Área retromolar e bochecha - 10-20%
o Palato mole - 10-20%
CARCINOMA DE LÍNGUA
- Freqüente em homens ente a 6a e 8a décadas de vida;
- Comportamento muito agressivo;
- Assintomático;
- Casos avançados - dor e perda de mobilidade;
- 2/3 atinge bordo lateral posterior;
- Raro no dorso (4%);
- Metástase freqüente - linfonodos regionais
CARCINOMA DE LÁBIO
- Lesões ulceradas com bordas endurecidas;
- exofíticas são raras;
- Crescimento lento e assintomático;
- Maior incidência em indivíduos de pele clara;
- Prognóstico bom;
- São altamente invasivos;
- Carcinoma basocelular de semi-mucosa;
- Lábio superior - sobrevida de 58% em 5 anos e 25% dos casos apresentam recidiva;
Características Histológicas
- Ilhas e cordões de células epiteliais anaplásicas invadindo o tecido conjuntivo
subjacente
- Graduação;
o Bem diferenciado - pérolas de queratina;
o Moderadamente diferenciado;
o Indiferenciado
- Quatro tipos raros:
o Carcinoma verrucoso - neoplasia hiperplásica;
65 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
o Carcinoma de células fusiformes X sarcoma;
o Carcinoma basalóide-escamoso;
o Carcinoma papilífero;
- Câncer é o resultado de um acúmulo de alterações genéticas, particularmente nos
genes que regulam o crescimento e diferenciação celular, estabilidade e reparo do
DNA e a imunidade celular e humoral;
Proto-Oncogenes:
- Genes responsáveis pela transformação de uma célula normal em cancerosa;
- Produtos são relacionados com o crescimento e diferenciação celular;
- Mutação é sempre dominante;
- Genes supressores de tumor :
- Transcritos são responsáveis pela regulação da divisão celular;
- Gene torna-se inativo quando ambos os alelos estão mutados;
Biologia Tumoral
A história natural da maioria dos tumores malignos pode ser dividida e 4 fases:
fases:
(1)transformação neoplásica,
(2) crescimento da célula transformada,
(3) invasão do local e
(4) metástase.
PRINCÍPIOS BÁSICOS:
O dano genético não-letal é o cerne da carcinogênese.
Alterações genéticas (mutações) podem ser adquiridas pela ação de agentes ambientais
(substâncias químicas, radiação ou vírus ) ou podem ser herdadas pela linhagem
germinativa.
GENE SUPRESSOR DE TUMOR p53
A proteína p53 funciona bloqueando o ciclo celular na fase G1 (checkpoint do DNA)
ou estimulando morte celular programada
Alterações nos genes supressores de tumor p53, Rb e p16 são as mais freqüentes
alterações descritas no câncer humano;
p53 é encontrado por imunohistoquímica em 34-100% dos casos de CEC de boca ;
( Partridge et al. Oral Oncol 35:45-55,1999)
Diagnóstico Diferencial
- Ulceração traumática crônica;
- Doenças infecciosas:
- Paracoccidioidomicose;
- Tuberculose;
- Sífilis;
- Palato duro - sialometaplasia necrotizante;
PROGNÓSTICO
- Melhorando nos últimos anos:
- Sobrevida de 5 anos:
o 85% no estádio I
66 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
o 66% no estádio II
o 41% no estádio III
o 9% no estádio IV
- 95% em carcinomas de lábio;
- 80% das lesões da região posterior da língua apresentam metástases regionais;
- Segunda lesão primária – risco metástase 6x maior;
Estadiamento - Sistema TNM
T - tamanho do tumor
T1 - menor que 2 cm de diâmetro
T2 - entre 2 e 4 cm
T3 - maior que 4 cm
T4 - invade estruturas adjacentes
N - nódulo linfático
N0 - ausência de nódulo palpável;
Nx – nódulo não detectado;
N1 - um único linfonodo palpável com até 3cm de diâmetro
N2 - dois ou mais nódulos palpáveis de um mesmo lado ou bilateral, com até
3cm de diâmetro
N3 - nódulos palpáveis fixos ou acima de 3cm de diâmetro
M - metástase
M0 - ausência de metástase;
Mx – metástase não detectada
M1 - evidência de metástase
METÁSTASE
- Principalmente pelas vias linfáticas;
- Regional - linfonodos maiores, endurecidos e fixos;
- Freqüentemente unilateral, apenas 2% dos casos é bilateral;
- À distância - pulmão, fígado e ossos;
- 21% apresentam metástase regional;
- 1/10 apresentam metástase à distância;
Tratamento
- Dependente do estadiamento clínico e da graduação histológica;
- Cirurgia;
- Radioterapia;
- Quimioterapia - CEC são resistentes;
Causa de morte
- Invasão regional – caquexia;
- Infecções pulmonares;
- Metástases;
Efeitos Colaterais da Radioterapia
67 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Temporários Permanentes
Úlcera Xerostomia
Dor Cáries Cervicais
Perda do Paladar Osteoradionecrose
Dermatites Telangectasia
Candidose Atrofia Epitelial
Eritema Fibrose
PROCESSOS PROLIFERATIVOS NÃO NEOPLÁSICOS
Introdução
É de fundamental importância para o para o clinico geral e estudantes,
futuros cirurgiões-dentistas, o conhecimento das lesões caracterizadas pelos
aumentos volumétricos. Entre estas manifestações existem processos
inflamatórios bastante comuns no dia a dia da clinica como também os
crescimentos teciduais, que apresentam processos reacionais freqüentes da
mucosa bucal. As papulas, nódulos e tumores são os conceitos das lesões
fundamentais dos aumentos teciduais de tecido mole, com varias
manifestações, como neoplasias, lesões proliferativas ou hiperplásicas.
Os processos proliferativos não neoplásicos podem ser caracterizados por
uma proliferação tecidual, muitas vezes de origem conjuntiva, sendo lesões de
respostas reacionais a variados agentes, principalmente físicos.
O objetivo do diagnostico diferencial é determinar a natureza dos
aumentos como base para indicação de uma abordagem de tratamento
racional. As características distintas dos aumentos papilares do epitélio e das
hiperplasias reacionais geralmente permitem um diagnostico clinico direto. O
exame microscópico do tecido excisionado é necessário para se chegar a um
diagnostico definitivo ante a suspeita de cistos e neoplasias.
Dados epidemiológicos:
BIRMAN et al4 revisaram todas as lesões de localização gengival
enviadas para exame histopatológico no Serviço de Patologia cirúrgica da
FOUSP. Observaram que, entre estas, destacam-se pelo seu número as
chamadas Hiperplasias fibrosas inflamatórias. Dos 5821 casos analisados,
2359 ( 40,6% ) eram de localização gengival, sendo que destes, 11,9%
corresponderam aos casos de hiperplasia fibrosa inflamatória. Entre as demais
lesões proliferativas de localização gengival estavam o granuloma piogênico,
lesão de células gigantes e fibroma ossificante periférico que corresponderam
68 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
conjuntamente a 7,3% do total da amostra. As hiperplasias fibrosas
inflamatórias afetaram predominantemente a gengiva maxilar numa relação de
1,9:1, sendo a região anterior a mais prevalente. O sexo feminino foi afetado
numa proporção de 2,9:1. A faixa etária mais atingida foi de 41 a 60 anos,
seguida de 21 a 40. Das lesões hiperplásicas gengivais 53,5% dos casos
apresentaram-se assintomáticas, sendo apenas 15,3% sintomáticas e o restante
não foi relatado. A maior prevalência da lesão no sexo feminino poderia ser
indicativa, talvez, da maior utilização dos serviços odontológicos. A
observação de que a faixa etária mais afetada está ao redor dos 40 anos se
contrapõe às demais lesões proliferativas que ocorrem mais precocemente,
tendo em vista, provavelmente, a presença de menor potencial irritativo,
devido à pouca utilização de aparelhos protéticos e outros tipos de
restaurações em faixas etárias mais jovens.
ALMEIDA, SILVA, SAIKI1 realizaram um levantamento epidemiológico
de lesões bucais ( incluindo lábios e glândulas salivares ) examinadas pelo
Serviço de Anatomia-Patológica do Centro de Patologia clínica e preventiva
da cidade de Piracicaba, num período de 10 anos. Os autores levaram em
consideração o diagnóstico histopatológico, idade, sexo e a localização da
alteração. Foram examinadas 54.845 biópsias, sendo que 1211 eram de lesões
intra-orais ou periorais. As lesões foram relacionadas em três grandes grupos:
alterações não neoplásicas ( 56% ); neoplasias benignas ( 14,6% ); e
neoplasias malignas ( 29,4% ). Dentre as lesões não neoplásicas, destacaram-
se: Inflamação inespecífica ( 202 casos ), Hiperceratose ( 92 casos ),
Paracoccidioidomicose ( 73 casos ), Mucocele ( 71 casos ), Hiperplasia fibrosa
inflamatória ( 70 casos ) e Granuloma piogênico ( 32 casos ). Dentre as
neoplasias benignas, destacaram-se: Papiloma ( 65 casos ) e Tumor misto ( 47
casos ). Dentre as neoplasias malignas, destacaram-se: Carcinoma espino-
celular ( 293 casos ) e Carcinoma baso-celular ( 25 casos ).
GOMEZ et al7 em levantamento epidemiológico de biópsias bucais
realizadas na Faculdade de Odontologia da UFMG, listaram as dez entidades
mais prevalentes, que foram respectivamente: Hiperplasia fibrosa
inflamatória, Granuloma periapical, Cisto radicular, Folículo pericoronário,
Cisto dentígero, Granuloma Piogênico, Mucocele, Gengivites, Fibroma,
Inflamação crônica. As lesões hiperplásicas e reativas dos tecidos moles
apareceram como o grupo mais freqüente nesse estudo. A hiperplasia fibrosa
inflamatória representou 14,30% do total da amostra examinada. A
amostragem incluiu 2566 biópsias encaminhadas, num período de 10 anos,
sendo que 990 casos ( 38,58% ) eram do sexo masculino, 1489 ( 58,02% )
eram do sexo feminino e em 87 casos ( 3,39% ) este dado não estava
disponível.
69 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Lesão Casos %
Hiperplasia fibrosa inflamatória 51 12,94
Granuloma Piogênico 36 9,14
Processo inflamatório crônico 26 6,60
inespecífico
Nevus intradérmico 23 5,84
Mucocele 18 4,57
Papiloma 17 4,31
Carcinoma baso-celular 14 3,55
Cisto periapical 13 3,30
Nevus juncional 12 3,05
Nevus Composto 12 3,05
Granuloma periapical 11 2,79
Cisto dermóide 11 2,79
Hiperceratose 11 2,79
Total 255 64,72
70 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
PROCESSOS PROLIFERATIVOS NÃO
NEOPLÁSICOS
1- Conceito: Os processos proliferativos compreendem um grupo de lesões relativamente
freqüente e são representados por crescimentos teciduais de natureza basicamente
inflamatória (sem características histológicas neoplásicas) que ocorrem em diversas
localidades da cavidade, decorrentes de respostas reacionais a estímulos crônicos de longa
duração, ou seja, de baixa intensidade e alta freqüência. Os estímulos são representados por
diversos agentes físicos aos quais a mucosa bucal esta sujeita, alem da ação de agentes
químicos. Como resposta, os tecidos podem sediar processos inflamatórios que determinam
proliferação tecidual reacional. Estas lesões caracterizam-se por se apresentarem
localizadas, de lenta evolução, limitadas no seu crescimento, sem aparente associação com
problemas sistêmicos, podendo os agentes desencadeantes ser identificados, estas lesões
podem persistir ou recorrer em presença dos fatores causais. Uma distribuição generalizada
ou multifocal da lesão é observada quando estas lesões reacionais são causadas por
medicamentos, desequilibro hormonal ou próteses mal adaptadas. O grau de vascularização
e de edema do crescimento determinam a cor e a compressibilidade da massa.
2- Generalidades:
Origem: o crescimento resultante é constituído por células iguais as células de
origem mais a presença de componente inflamatório (dependendo da fase em maior ou
menor grau).
Etiologia: o trauma crônico é, na maioria das vezes, o determinante para o
crescimento, assim a relação causa-efeito geralmente pode ser estabelecida.
Comportamento: uma vez identificado e removido o agente etiológico a lesão pode
diminuir de tamanho pela redução do edema, porém não desaparece completamente uma
vez que juntamente com o edema também há proliferação celular. Embora possa atingir
grandes dimensões, os processos proliferativos são auto-limitante. Não ocorre
transformação maligna dessas lesões, o perigo é a persistência do trauma agindo de forma
crônica no tecido.
Evolução: geralmente apresentam crescimento lento, em média para uma lesão de
1cm de diâmetro o período de evolução é de aproximadamente 3 meses, já os tumores
benignos para atingirem estas dimensões podem demorar 1 ano e os tumores malignos
algumas semanas.
Aspectos clínicos: no início são lesões nodulares de formato irregular de base séssil
ou pedunculada de coloração predominantemente avermelhada, sangrante pode ulcerar-se e
infectar-se com facilidade, consistência flácida e assintomática. Quando a lesão para de
crescer a tendência é que diminua progressivamente o componente vascular e intensifique o
componente fibroso da lesão a qual passa a apresentar uma coloração mais rósea e uma
consistência mais fibrosa.
Biópsia: de preferência excisional, uma vez que as lesões são altamente
vascularizadas além do fato de que todas têm indicação cirúrgica como tratamento.
Tratamento: invariavelmente cirúrgico.
Hiperplasia fibrosa inflamatória
71 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Definição e etiopatogenia
Hiperplasia fibrosa inflamatória é sinônimo de termos como hiperplasia fibrosa
induzida por prótese, epulide fissurada, tumor por lesão de dentadura e epulide por
dentadura. Constituem hiperplasias das células e fibras do tecido conjuntivo, podendo
afetar a mucosa, de forma localizada ou difusa, e atingir áreas extensas. As hiperplasias não
possuem crescimento desordenado e tendem a estacionar uma vez retirado o estimulo
inicial. A relação causa e efeito pode ser bem observado clinicamente frente a este tipo de
lesão.
Dcorrendo processos inflamatórios que levam a estímulos proliferativos. Este
aumento tecidual reacional é causado por traumas constantes, de baixa intensidade, no
tecido alveolar causado pelas bordas de uma prótese total ou parcial mal adaptadas ou outro
tipo de aparelho, perda da altura do rebordo alveolar e câmara de sucção. É essencialmente
o mesmo processo que acarreta o fibroma traumático, exceto que a dentadura é identificada
especificamente como fator causal.
Epidemiologia
Ocorre mais freqüentemente na idade adulta (entre 41 e 50 anos), e com predileção
pelo sexo feminino e raça branca. A maioria dos estudos mostra que 2/3 a 3/4 dos casos
submetidos a biópsia ocorrem em mulheres, onde várias teorias tentam explicar esse
predomínio sendo algumas delas o fato de que as mulheres usam mais próteses do que os
homens, procuram tratamento odontológico mais freqüentemente permitindo a detecção da
lesão, mais ainda que mudanças hormonais pós menopausa podem tornar a mucosa de
recobrimento mais susceptível a uma reação hiperplásica.
Características clinicas
Os locais mais freqüentes destas reações são a gengiva bem como o fundo de sulco,
palato, mucosa do rebordo alveolar e também atingindo assoalho bucal. O tamanho das
lesões pode variar desde hiperplasias localizadas com menos de um centímetro de diâmetro,
a lesões que envolvem a maior parte do comprimento do vestíbulo (fundo de
sulco).Caracteriza-se por um aumento de tecido eritematoso, consistência firme e coloração
semelhante ao tecido original (pálido); com pregas indolores de tecido fibroso hiperplasico,
mais freqüentemente há duas pregas de tecido, e a borda da prótese associada adapta-se
perfeitamente dento da fissura entre as pregas; de superfície papilar ou pedregosa, ou
granulomatoso, onde esses fatores podem variar dependendo da intensidade da irritação ou
tempo de evolução da lesão. O tamanho das lesões pode variar desde hiperplasia
localizadas com menos de 1cm de tamanho a lesões maciças que envolvem a maior parte
do comprimento do vestíbulo. As hiperplasias apresentam, diferentemente das outras
lesões maior freqüência em faixas etárias mais elevadas, tendo em vista o maior potencial
de irritantes locais presentes na cavidade bucal à medida que o individuo envelhece. Há
predileção pronunciada pelo sexo feminino, a maioria dos estudos mostra que dois terços a
três quartos dos casos submetidos a biopsia ocorrem em mulheres ( pelas mulheres mais
idosas usarem mais próteses do que os homens, as mulheres viverem mais, procurarem
tratamento odontológico com mais freqüência, usarem próteses com mais freqüência e mais
tempo, mudanças hormonais pós-menopausa podem tornar a mucosa de recobrimento mais
suscetível a uma reação hiperplasica.
As hiperplasias do palato apresentam-se mais comumente associadas a próteses com
câmara de vácuo. À medida que as cristas ósseas da maxila e da mandíbula são
reabsorvidos pelo uso prolongado da dentadura, as bordas se estendem cada vez mais para
o vestíbulo onde a irritação crônica e o traumatismo podem provocar a formação excessiva
72 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
de tecido conjuntivo fibroso, muitas vezes parte da prótese se encaixa dentro de uma dobra
proeminente de tecido, esse tecido geralmente é indolor, a não ser que a pressão da prótese
seja excessiva. A porção anterior dos maxilares é afetada com mais freqüência do que a
parte posterior, e usualmente na face vestibular do rebordo alveolar. Esta hiperplasia
associado a prótese total, pode estar correlacionado com ma higiene, inadequação do
aparelho protético, sendo hoje muito conhecida a importância da associação de fungos
como Cândida albicans, que pode ser responsável por diversas sintomatologias.
Outras hiperplasias fibrosas similares, porem menos comuns e chamadas
freqüentemente de pólipo fibroepitelial ou fibroma por dentadura semelhante a folha,
ocorrem no palato duro debaixo de uma prótese superior. Esta lesão apresenta-se como
massa rosa aplainada, inserida no palato por um estreito pedículo.Usualmente, a massa
aplainada esta intimamente direcionada para o palato e assenta-se em uma discreta
depressão. No entanto esta lesão é facilmente elevada com uma sonda, o que demonstra a
sua natureza pedunculada. A borda da lesão freqüentemente é denteada, lembrando uma
folha.
Características Histopatológicas
Microscopicamente exibe hiperplasia de tecido conjuntivo fibroso, epitélio de
recobrimento hiperceratotico, e demonstra hiperplasia irregular das papilas. Ocorrem
freqüentemente múltiplas prega e ranhuras onde a prótese total traumatiza o tecido.Em
alguns casos o epitélio apresenta hiperplasia papilar inflamatória ou hiperplasia pseudo-
epiteliomatosa (pseudocacinomatosa).
Áreas focais de ulceração não são incomuns, especialmente na base das fissuras
entre as pregas. Um infiltrado inflamatório crônico variável esta presente; algumas vezes
ele poderá incluir eusinofilos ou mostrar folículos linfóides. Se as glândulas salivares
estiverem presentes no espécime, elas mostraram usualmente cialoadenite crônica. Em raras
situações, é observada a formação de esteoides ou condróide. Esta aparência incomum,
conhecida como metaplasia óssea e condrosa, é um fenômeno reacional, causado por
irritação crônica pela prótese total mal adaptada.
A natureza irregular deste osso ou cartilagem pode ser alterada microscopicamente,
e o patologista não pode confundi9r por um carcinoma. Em casos avançados. Southam e
Venkataraman, 1973, postularam que as hiperplasias localizadas na gengiva poderiam
calcificar-se e ao envelhecerem, modificar seu aspecto histológico, o que não parece tão
comumente.
Diagnostico diferencial
O diagnostico diferencial de regra, a relação direta da presença dessa lesão como
uma prótese mal adaptada e com atrofia alveolar é suficiente para diagnostico definitivo.
Segundo alguns autores não há correlação entre hiperplasia fibrosa inflamatória e outras
doenças sistêmicas.
Os casos graves podem sugerir a hipótese de neoplasia benigna, entretanto, as lesões
neoplasicas deslocam ligeiramente a prótese devido ao aumento progressivo, invés de se
adaptarem ao contorno da prótese. Lembrando-se que nas hiperplasias papilomatosas,
apesar das diferenças de queratinizacão e da historia associada, que colaboram no
diagnostico, devemos diferencia-la da estomatite nicotínica, entre outros diagnósticos.
73 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Tratamento e Prognostico
Quanto ao tratamento o primeiro passo é afastar o fator etiológico, ou seja, impedir
o uso de prótese e aguardar de 7 a 15 dias para reavaliação e verificar se houve diminuição
do volume da mesma, pela redução do componente inflamatório. Lesões pequenas podem
regredir quando a prótese é ajustada e a massa for predominantemente hemangiomatosas.
Confecção de novas próteses, bem como a eliminação das câmaras de vácuo, são
recomendadas, podendo se tentar reduzir a hiperplasia palatina por pressão, uso do laser.
Lesões maiores requerem além do ajustamento da prótese, a ressecção cirúrgica e exame
histopatológico, embora raramente haja evolução para forma tumoral, isso pode ocorrer
devido principalmente a persistência do fator etiológico.
Após a remoção cirúrgica faz-se a sutura ou proteção da área com cimento cirúrgico
ou ainda utilizar pastas para moldagem na própria prótese do paciente. O prognóstico é
favorável, porém se a prótese não for ajustada ou refeita haverá risco de reincidência.
É importante que todo paciente portador de prótese móvel submeta-se a controle
odontológico anualmente e receba orientações quanto a remoção da prótese durante a noite,
bem como orientações de como higienizá-la adequadamente para prevenir afecções desta
natureza na cavidade bucal.
Granuloma Piogênico
Definição e Etiopatogenia.
O granuloma piogênico é um crescimento comum da cavidade bucal, semelhante a
um tumor, podendo ocorrer na pele, manifestando-se mais freqüentemente igualmente nas
gengivas do sexo feminino, de cor branca na faixa etária de 21 a 50 anos.
Considerada de natureza não neoplásica. Embora originalmente se pensasse que a
lesão fosse causada por microorganismos piogênicos, agora se acredita que não esteja
relacionada a infecção. Invés disso considera-se que o granuloma piogênico representa uma
resposta tecidual exuberante a uma irritação local ou traumática, como: placa bacteriana,
cálculos dentários, restaurações mal adaptadas, raízes residuais entre outros.A irritação e a
inflamação gengival, que resultam da ma higiene oral, pode ser um fator precipitante em
muitos pacientes. O desequilíbrio hormonal é também, um fator contribuinte para o
desenvolvimento de alguns granulomas piogenicos.
Por este motivo, a lesão é ocasionalmente denominada, Tumor Hormonal da
Gravidez. Estudos recentes parecem evidenciar ausência de receptores de estrógeno e
progesterona no granuloma piogenico, não indicando que esses fatores sejam determinantes
da sua patogênese, mas sim contribuitorios ou secundários. Assim, a possível ação
hormonal poderia ate ser atribuída a gravidez aos altos níveis de hormônios circulantes, os
quais exerceriam seus efeitos sobre o endotélio (Whitaker ete al, 1994). A progesterona, por
exemplo, poderia alterar a reação inflamatória aguda frente a placa bacteriana, resultando
numa resposta inflamatória crônica exagerada com conseqüente gengivite (Ojantk-Harri et
al, 1985).
Característica clinica
Sua localização mais freqüente é a gengiva, atingindo nesta 65% a 70% das
ocorrências. Embora possa ocorrer em qualquer lugar da mucosa bucal como lábio inferior,
mucosa jugal e língua, sendo as áreas anteriores afetadas mais freqüentemente dos que os
posteriores, tais lesões são muito mais comuns na face vestibular da gengiva do que na face
74 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
lingual, algumas se estendem entre os dentes, envolvendo quanto a gengiva vestibular
quanto a lingual.
Apresenta-se com crescimento exofitico como massa plana (lisa) ou lobulada,
embora algumas lesões sejam sésseis ou pedunculadas, e de consistência mole.
Caracteristicamente, a superfície é ulcerada e varia de rosa a vermelho ou roxo,
dependendo do tempo da lesão, a lesão ulcerada pode estar coberta por uma membrana
amarela, a fibrinose. Granulomas piogenicos iniciais tem aparência altamente vascular; a
lesões mais antigas tendem a tornar-se mais colagenizadas e de coloração rosa. Variam em
tamanho,de pequenos crescimentos, com somente alguns milímetros, as lesões maiores,
que podem medir vários centímetros de diâmetro.
A massa é assintomática, embora, com freqüência sangre facilmente devido a sua
extrema vascularização. Os granulomas piogenicos podem apresentar crescimento rápido,
podendo criar alarme para o paciente e o clinico, que poderão temer que a lesão seja
maligna. Embora o granuloma piogenico possa-se desenvolver em qualquer idade, é mais
comum em crianças e adultos jovens.
A maioria dos estudos tem mostrado uma predileção pelo sexo feminino,
possivelmente devido aos efeitos vasculares provocados pelos hormônios femininos.
Freqüentemente, o granuloma piogenico da gengiva desenvolve-se em mulheres grávidas,
quando os termos Tumor Gravidico ou Granuloma Gravidico costumam ser usados.Tais
lesões podem começar a se desenvolver, durante o primeiro trimestre, e a sua incidência
aumenta a partir do sétimo mês de gravidez. A elevação gradual no desenvolvimento dessas
lesões durante a gravidez pode estar relacionado ao aumento nos níveis de estrogênio e
progesterona.
Após a gravidez e o retorno dos níveis de hormônio ao normal, alguns desses
granulomas piogenicos resolvem-se sem tratamento ou sofrem maturação fibrosa e
lembram um fibroma.Envolvimento ósseo associado pode ocorrer, por vezes, determinando
reabsorções superficiais devido a pressão de crescimento.
Características histológicas
O exame microscópico do granuloma piogenico,mostra uma proliferação altamente
vascular, que lembra o tecido de granulação. Numerosos canais pequenos e grandes,
revestidos por endotélio são formados, estando obliterados com células vermelhas do
sangue. Algumas vezes, estes vasos são organizados em agregados lobulares, e alguns
patologistas necessitam deste arranjo lobular para diagnóstico.
Usualmente, a superfície é ulcerada e substituída por uma membrana
fibrinopurulenta espessa. É evidente um infiltrado misto de células inflamatórias com
neutrofilos, células plasmáticas e linfócitos. Os neutrofilos são mais prevalentes, próximo a
superfície ulcerada, e células inflamatórias crônicas são encontradas na porção profunda do
espécime. As lesões mais antigas podem ser áreas com aparência mais fibrosa. De fato,
muitos fibromas gengivais representsm, provavelmente, granulomas piogenicos que
sofreram maturação fibrosa.
Diagnostico diferencial
O granuloma perifericode células gigantes e o fibroma ossificante periférico são
hiperplasias reacionais que devem ser incluídas no diagnostico diferencial de um suposto
granuloma piogenico.
Esses aumentos são firmes a palpação e ocorrem apenas na gengiva e na mucosa
alveolar. O fibroma ossificante periférico é pálido, exceto quando traumatizado
75 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
acidentalmente, ao passo que o granuloma periférico de células gigantes tem um aspecto
vermelho-purpura.
Tais lesões podem apresentar evidencias radiográficas de depressão superficial do
osso alveolar em contraste com um granuloma piogenico. Muitos granulomas piogenicos
fibrosam com o tempo e parecem idênticos aos fibromas traumáticos. A ausência de dor e
de purulência permite distinguirmos granulomas piogenicos dos abscessos de tecido mole.
O aspecto vascular do granuloma piogenico é sugestivo de um hemangioma capilar.
As maiorias dos hemangiomas são lesões congênitas que empalidecem quando
pressionados. Trauma e manipulação cirúrgica produzem um risco moderado de
hemangioma.
Lesões nodulares do sarcoma de Kaposi são aumentados vermelho-purpura
clinicamente semelhantes aos granulomas piogenicos na aparência, mas a lesões do
sarcoma de Kaposi geralmente são multifocais e ocorrem em decorrência de manifestações
da AIDS.
Tratamento e Prognostico
O tratamento dos pacientes com granuloma piogenico, consiste em excisão cirúrgica
conservadora subperiostica, usualmente curativa. Na remoção das lesões gengivais, a
excisão, deve incluir o tecido conjuntivo de onde a lesão se origina, e os dentes adjacentes
devem ser raspados efiscamente, visando remover qualquer fator etiológico de irritação
continua.
A recorrência é observada ocasionalmente, acreditando-se que seja devido `a
excisão incompleta, `a falha em remover os fatores etiológicos ou `a nova agressão da área,
sendo necessário a reexcisao. Para as lesões que se desenvolvem durante a gravidez, o
tratamento deve ser postergado, a menos que haja problemas estéticos e funcionais
significativos. O índice de recidiva é maior para os granulomas piogenicos removidos
durante a gravidez, e algumas lesões podem-se resolver espontaneamente após o parto.
Fibroma
(Fibroma de Irritação; Fibroma traumático; Hiperplasia Fibrosa Focal; Nódulo
Fibroso)
Definição e Etiopatologia
O fibroma é um dos aumentos mais comum de tecidos moles da cavidade bucal. É
uma lesão racional causada geralmente pelo traumatismo crônico da mucosa bucal, de
maior ocorrência na mucosa jugal de pessoas brancas do sexo feminino, na faixa etária de
51 a 60 anos.
O termo fibroma é errôneo para esta lesão reacional, porque não se trata de uma
neoplasia verdadeira do tecido conjuntivo fibroso. A maioria dos fibromas traumáticos
representa uma exuberante formação de fibrose causada por traumas teciduais recorrentes.
Característica Clinica
Embora possa ocorrer em qualquer local da boca, a localização mais comum é na
mucosa jugal, ao longo da linha de oclusão. Provavelmente por conseqüência do trauma de
morder a bochecha. A mucosa labial, a língua (bordo lateral), lábio inferior e a gengiva
também são locais comuns.
A lesão caracteriza-se como um nódulo rosa, de superfície plana, que tem coloração
parecida com a da mucosa circunjacente, de cor mais clara, e firme. Em alguns casos, a
76 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
superfície pode-se mostrar branca como resultado de hiperceratose pela irritação continua.
A maioria é séssil, embora alguns sejam pedunculados.
Variam em tamanho, desde lesões muito pequenas, que tem somente poucos
milímetros de diâmetro, a grande massa que podem atingir vários centímetros; no entanto, a
maioria dos fibromas tem 1,5cm ou menos de diâmetro. Usualmente, as lesões não
produzem sintomas, a menos que ocorra a ulceração traumática secundaria da superfície.
Os fibromas de irritação são mais comuns na quarta e sexta décadas de vida, e a
proporção de homens para mulheres é de quase 1:2, nos casos submetidos a biopsia. Não
havendo predileção de sexo ou racial.
Características Histopatológicas
Microscopicamente mostra uma massa nodular de tecido conjuntivo fibroso, coberto
por epitélio escamoso estratificado. Os fibroblastos são maduros e se encontram largamente
dispersos na matriz colágena densa. Esse tecido conjuntivo é comum apresentar-se denso e
colagenizado, embora em alguns casos, seja de natureza frouxa.
As lesões não são encapsuladas; o tecido fibroso mistura-se gradualmente com o
tecido conjuntivo circunjacente. Os feixes de colágeno podem estar arranjados de forma
irradiada, circular. O epitélio de cobertura demonstra, freqüentemente, atrofias das papilas
por causa de massa fibrosa subjacente. No entanto, a superfície pode exibir hiperceratose
secundaria ao trauma. É possível ser observada inflamação dispersa, mais freqüentemente
abaixo da superfície epitelial. Usualmente esta inflamação é de natureza crônica e consiste,
na sua maioria, em linfócitos e células plasmáticas, geralmente em distribuição
perivascular.
Diagnostico diferencial
A característica clinica de um fibroma traumático não é única, lembrando outras
lesões dessa categoria e neoplasia mesenquimais benignas e de glândulas salivar. A
situação em local predisposto a injuria e os tamanhos estáticos do fibroma traumático são as
características mais seguras para distinguir esta lesão reacional das neoplasias que
tipicamente exibem aumento progressivo.
Dependendo da localização, podem ser incluídas varias outras entidades no
diagnostico diferencial clinico de pequenas massas submucosas assintomáticas. O
neurofibroma, o neurilemona e o tumor de células gigantes, seriam as possibilidades para as
massas localizadas na língua. No lábio inferior e na mucosa jugal, podem ser considerados
o lipoma, a mucocele e os tumores de glândula salivar.
A diferenciação dos fibromas traumáticos da gengiva e da mucosa alveolar com
outros aumentos reacionais gengivais deste grupo de lesão pode ser difícil. Aqui se inclui o
fibroma periférico ossificante, o granuloma periférico de células gigantes e o granuloma
piogenico. O fibroma ossificante periférico pode ser firme em decorrência de material
calcificado no estroma. Alem disso, o fibroma ossificante periférico exibe uma tendência a
deslocar os dentes adjacentes. O granuloma piogenico e granuloma periférico de células
gigantes geralmente apresentam-se mais vascularizados e podem sangrar quando palpados
ou sondados.
Tratamento e prognostico
A biopsia excisional é o tratamento de escolha para a maioria dos fibromas
traumáticos, visto que é difícil distingui-los das neoplasis benignas. Muitos pacientes
também apresentam um maior conforto após a remoção dos fibromas traumáticos maiores.
Quando possível, os traumas constantes que originam a lesão, devem ser eliminados para
diminuir a probabilidade de recidiva, no entanto as recidivas são extremamente raras e estas
77 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
lesões são destituídas de potencial maligno, o que lhes confere um prognostico positivo. A
documentação o reexame periódico de um suposto fibroma justifica-se em muitos casos de
lesões assintomática que apresentam crescimento estável.
Lesão periférica de células gigantes
Definição e etiopatogenia
Esta é particularmente uma lesão particular da cavidade, especificamente da gengiva
ou do rebordo alveolar, de natureza e etiologia controversas. Representa uma resposta
hiperplasica do tecido conjuntivo, relativamente incomum e inusitada, `a agressão dos
tecidos gengivais, ocorre em ambos os sexos com maior predominância no sexo feminino,
cor branca, entre 30 e 40 anos de idade na gengiva inferior.
É uma das hiperplasias reacionais encontradas comumente encontrada na mucosa
bucal, representando uma resposta reparadora exuberante. Durante muitos anos esta lesão
foi alvo de investigações clinicas, histológicas e até ultra-estruturais (Giansanti &
Waldrom,1969; Bhaskar,1971; Birman, et al., 1983).
A lesão periférica de células gigantes possui uma aparência microscópica que
lembra a lesão central de células gigantes, e alguns patologistas acreditam que tal lesão
possa apresentar uma contraparte dos tecidos moles desta lesão central do osoo. As lesões
periféricas devem ser distinguidas das centrais (Waldron & Shafer, 1966), não sendo
nenhuma delas consideradas neoplasicas, e nem reparativas como eram chamadas
anteriormente.
A periférica origina-se em tecidos moles enquanto a central no tecido ósseo. O
termo granuloma também deixou de ser utilizado, em face de interpretação que o mesmo
confere. Sua origem tem sido muito discutida, quer relacionado com a dentição decídua, ou
mesmo relacionada às células do ligamento periodontal ou do periosteo, tendo sido as
células multinucleares da lesão central consideradas verdadeiros osteoclastos (Sapp, 1972).
Fatores desencadeantes podem ser traduzidos por trauma, extrações recentes, entre outros
episódios nem sempre bem consubstanciados na historia do paciente (Birman et al, 1983).
Característica clinica
A lesão periférica de lesões periféricas ocorre exclusivamente na gengiva ou no
rebordo alveolar edentulo, em geral na área entre os primeiros molares permanentes e os
incisivos. Provavelmente origina-se no ligamento periodontal ou no periosteo e causa, `as
vezes, reabsorção do osso alveolar.
Quando este processo ocorre na crista desdentada, a radiografia pode mostrar uma
radiotransparência em forma de taça, em determinadas ocasiões, pode ser difícil determinar
se as massa se origina de uma lesão periférica, ou de uma lesão central de células gigantes
que rompeu a tabua cortical, invadindo os tecidos moles. As lesões periféricas de células
gigantes apresentam-se tipicamente como massas entre vermelhas e azuis.
Tamanho e duração da lesão não apresentam correlação podendo persistir muitos
anos sem grandes aumentos, a maioria das lesões tem menos de 2 cm de diâmetro, embora
sejam vistas, ocasionalmente, lesões maiores. A aparência clinica é similar ao mais comum
granuloma piogenico da gengiva, embora a lesão periférica de células gigantes seja
freqüentemente mais roxo-azulado, quando comparado com o granuloma piogenico típico
que é vermelho-vivo.
78 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
A lesão periférica de células gigantes pode-se desenvolver em qualquer idade, mas
mostra um pico de incidência nas quinta e sexta década de vida. Aproximadamente 60%
dos casos ocorrem no sexo feminino.
Aspectos histopatológicos
O elemento básico da lesão periférica de células gigantes é o tecido de granulação
hiperplasico. Dispersas por toda a massa lobulada do tecido de granulação encontram-se
uma proliferação de células multinucleadas dentro de uma formação de células
mesenquimais ovóides fusiformes.
Estudos ultra-estruturais e imunológicos revelaram que as células gigantes derivam-
se dos macrófagos. A fusão das membranas plasmaticasde macrófagos adjacentes foi
demonstrada ultra-estruturalmente, e a imuno-histoquimica mostrou que os macrófagos e
células gigantes partilham marcadores antigênicos idênticos, tais como a muramidase e a
alfa-1-antiquimotripsina.
Apesar disso, as células gigantes parecem destituídas de função, no sentido usual de
fagocitose e reabsorção óssea. Caracteristicamente encontra-se hemorragia abundante em
toda a massa, que freqüentemente resulta no deposito de hemossiderina, especialmente na
periferia da lesão.
A mucosa de recobrimento da superfície esta ulcerada em mais dos 50% dos casos.
A superfície mucosa é, usualmente, separada da proliferação de células gigantes por uma
zona de tecido conjuntivo fibroso denso. Freqüentemente, células inflamatórias agudas e
crônicas adjacentes estão presentes. Não são incomuns áreas de formação de osso reacional
ou calcificações distroficas.
Diagnostico diferencial
Em geral, a lesão periférica de células gigantes não pode ser distinguidas
clinicamente do granuloma piogenico. Apesar de o granuloma de células gigantes
periférico, mais do que o granuloma piogenico, causar com mais probabilidade reabsorção
óssea , as diferenças, sob outros aspectos, são mínimas.
Microscopicamente, a lesão de células gigantes periféricos é idêntico a sua contra
parte intra-óssea - a lesão de células gigantes central – derivada do tecido medular da
mandíbula e da maxila. As características clinicas separam de modo adequado essas duas
lesões microscopicamente idênticas.
Tratamento e Prognostico
O tratamento da lesão periférica de células gigantes consiste na excisão cirúrgica
local abaixo do osso subjacente. Os dentes adjacentes devem ser cuidadosamente raspados,
para remover qualquer foco de irritação e minimizar o risco de recidiva. Relata-se que cerca
de 10%das lesões se recidivam, e uma excisão deve ser feita. Em ocasiões raras, tem sido
vistas lesões indistinguíveis de lesões periférica de células gigantes em pacientes com
hiperparatireiodismo. Elas aparentemente representam os chamados tumores marrons
osteoclastico, associado com esse distúrbio endócrino. No entanto, o tumor marrom é muito
mais comum em localização intra-óssea, lembramdo uma lesão central de células gigantes.
Lesão central de células gigantes
Definição e Etiopatogenia
É um processo benigno que ocorre quase sempre que exclusivamente nos ossos do
complexo maxilo-mandibular. Antigamente, essa lesão era denominada de granuloma de
79 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
células gigantes reparador, pois se pensava que era, na verdade, um processo de reparação
no interior do osso. O termo reparador foi abandonado pela maior parte dos patologistas
orais e maxilofaciais; hoje, tais lesões são designadas granuloma de células gigantes ou por
um termo menos comprometedor, lesão de células gigantes.
Sua etiopatogenia permanece desconhecida embora se levante algumas hipóteses. A
hipótese mais citada é a lesão seria uma resposta a hemorragia ou inflamação intra-óssea
provocada por um trauma.
Outras autoridades vêem a lesão central de células gigantes como lesão relacionada
com o tumor de células gigantes de ossos longos, uma lesão considerada com um
neoplasma verdadeiro. Uma terceira teoria é que esta lesão pode representar uma anomalia
de desenvolvimento, intimamente relacionada com o cisto ósseo aneurismático.
Muito embora a progressão clinica destas lesões não seja consistente com o reparo,
muitos pesquisadores consideram-nas como reativas. As células gigantes podem ser
originadas de monócitos, células miofiborblastoides ou de osteoclastos imigrantes. A lesão
central tem uma contra-parte periférica que é muito mais conhecida.
Característica Clinica
A lesão central de células gigantes é uma lesão incomum e ocorre menos
freqüentemente do que a lesão periférica de células gigantes. Este processo é encontrado
predominantemente em crianças e adultos jovens com 75% dos casos se apresentando antes
dos 30 anos de idade. Mulheres são afetadas mais freqüentemente do que os homens, com
uma proporção de 2:1.
As lesões estão presentes quase que exclusivamente na maxila e mandíbula, com
casos isolados relatados cós ossos da face. Cerca de 70% dos casos manifestam-se na
mandíbula. As lesões são mais comuns na porção anterior da mandíbula, e as lesões
mandibulares freqüentemente cruzam a linha média, cerca de 20%. Raramente, as lesões
envolvem a região posterior dos maxilares, incluindo o ramo mandibular e o côndilo.
A doença provoca uma expansão assintomática do osso. As corticais vão se afinado
e, eventualmente, há perfuração das mesmas com exteriorização de uma massa de
consistência borrachoide ou fibrosa, muito semelhante a lesão periférica. Exteriozada ou
não a lesão é recoberta por mucosa normal a não ser que seja traumatizada na mastigação.
Nos casos maxilares, sua expansão para a cavidade bucal pode causar problemas
fonéticos, mastigatórios e de deglutição. Se a expansão for em direção sinusal, toda a
cavidade será tomada pela lesão.
A maioria das lesões de células gigante é assintomática e inicialmente chama a
atenção durante um exame radiográfico de rotina ou como um resultado da expansão
indolor do osso afetado. E clinicamente a mucosa apresenta-se distendida porem intacta,
entretanto, uma minoria de casos pode associada a dor, parestesia ou perfuração da tabua
óssea cortical, resultando em ulceração da superfície mucosa pela lesão subjacente.
Com base nas características clinicas e radiográficas, vários grupos de
investigadores sugerem que as lesões de células gigantes centrais da mandíbula podem ser
divididas em duas categorias:
Lesões não-agressivas, que somam a maioria dos casos, apresentando-se com
pouco ou nenhum sintoma, demonstrando crescimento lento e não mostrando perfuração
cortical ou reabsorção dos dentes envolvidos na lesão;
Lesões agressivas, caracterizadas por dor, crescimento rápido, perfuração cortical e
reabsorção da raiz. Mostram marcante tendência para recorrer após tratamento, em
comparação com os tipos não agressivos.
80 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Radiograficamente, as lesões de célula gigantes centrais apresentam-se como
lesões radiotransparentes, que podem der uni ou multiloculares.A área normalmente é bem
delineada, as margens geralmente são descontorcidas. A expansão relativamente exagerada
da cortical e o deslocamento dos dentes são aspectos associados, não é comum a reabsorção
dos dentes.A lesão pode variar de uma descoberta radiográfica acidental de 5mm x 5mm a
uma lesão destruidora de mais de 10cm de tamanho. As descobertas radiográficas não são
específicas para diagnóstico.As pequenas lesões uniloculares podem ser confundidas por
lesões periapicais ou cistos. As lesões de células gigantes multiloculares não podem ser
distinguidas radiograficamente de ameloblastomas ou outras lesões multiloculares.
Características Histopatologicas
As lesões de células gigantes da mandíbula mostram uma variedade de
características. Comum a todas é a presença de poucas e muitas células gigantes com um
pano de fundo de células mesenquimatosas ovóides e fusiformes.
As células gigantes podem estar agregados focalmente no tecido lesional ou
encontrar-se difusamente presentes por toda a lesão, todavia, ficam freqüentemente
agrgados em redor dos vasos. Tais células podem variar consideravelmente em tamanho e
célula, de caso para caso. Algumas são pequenas e de forma irregular, contendo poucos
núcleos. Em outros casos, as células gigantes são grandes e redondas, possuindo 20 ou mais
núcleos. Há evidencia de que células gigantes representam osteoclastos.
Em alguns casos, o estroma mostra-se frouxamente organizado e edematoso; em
outros casos, pode mostrar-se bastante celular. Inúmeros canais vasculares pequenos estão
evidentes lado a lado da lesão. As células de inflamação não são proeminentes e, quando
vistas tem toda probabilidade de serem de natureza secundaria. Áreas de extravasamento de
eritrócitos e depósitos de hemossiderina podem estar proeminentes. Algumas lesões
mostram uma fibrose considerável pelo estroma.
Focos de osteoide e ossos recém-formados podem-se apresentar dentro da lesão. As
descobertas histopatologicas lembram bastante e podem ser idênticas as observadas no
querubismo (ver adiante) e no tumor castanho do hiperparatireoidismo.
Diagnostico Diferencial
As características radiográficas, típicas de uma radiotransparência solitária
multilocular indicam que o ameloblastoma, o mixoma odontogenico, o ceratocisto
odontogenico e o cisto ósseo aneurismático devem ser diferenciados desta lesão. Os
processos císticos dos maxilares também devem ser considerados num diagnostico
diferencial, pois alguns granulomas centrais gigantes podem ser uninoculares.
O aspecto microscópico do granuloma central de células gigantes é praticamente
idêntico a lesão de células gigantes associada com base em testes de bioquímica.Valores
séricos de cálcio e fosfatase alcalina aumentada e de fósforo reduzido são indicativos de
hiperparatireodismo; valores séricos normais são esperados com o granuloma central de
células gigantes.
O tumor de células gigantes do osso pode apresentar-se com características clinicas
microscópica semelhante, embora muitos pesquisadores acreditem que o exame cuidadoso
permitira a diferenciação. O tumor de células gigantes do osso é considerado raro nos
maxilares, em comparação com o granuloma central de células gigantes.
Tratamento e prognostico
As lesões de células gigantes centrais nos ossos gnaticos normalmente são tratadas
com curetagem agressiva, seguida da remoção das margens ósseas da periferia, para que
não ocorram recidivas.
81 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Quando a lesão esta muito envolvida com os dentes, aconselha-se muito o
tratamento endodontico prévio para facilitar a curetagem. Eventualmente sera necessário a
exodontia de uma ou mais pecas dentarias para facilitar o acesso.
Lembramos que a curetagem pode ser dificultada pela multiloculacao. É preciso
cuidado para não deixar remanescentes de tecidos doentes. Em estudos de grandes series de
casos, as taxas de recorrência variam de 11 a 50% ou mais. A maioria dos estudos indica
uma taxa de recorrência de 15 a 20%.
As lesões clinicas e radiologicamente consideradas como potencialmente agressivas
mostram uma freqüência maior de recorrência. As lesões recorrentes freqüentemente
respondem a curetagem posterior, embora, para algumas lesões agressivas, uma cirurgia
mais radical seja necessária para a cura.
Entretanto, o prognostico a longo prazo é bom, e não se desenvolvem metástases. A
correlação entre as características histopatologicas e o comportamento clinico permanece
sujeita a debate, mas as lesões que mostram células gigantes grandes e uniformemente
distribuídas, bem como um estroma predominantemente celular, parecem ser, com maior
freqüência, clinicamente agressivas, com uma tendência maior para a recorrência.
Hemangioma
Definição e etiopatogenia.
O hemangioma é uma proliferação benigna dos vasos sangüíneos. São comuns em
recém-nascidos, podendo ocorrer em qualquer idade, sexo ou raça, com predominância na
bochecha e língua. É mais comum nas extremidades e na região de cabeça e pescoço. Os
hemangiomas aumentam durante a infância, sendo o seu crescimento proporcional ao
desenvolvimento do individuo, tem, contudo, tamanho estável quando o observados em
adultos. Em muitas situações, a lesão representa provavelmente um hamartoma ou má
formação, e não um neoplasma verdadeiro. São reconhecidos vários tipos, que inclui:
hemangioma capilar; hemangioma juvenil; hemangioma cavernoso e hemangioma
arteriovenoso (má formação).
Devido à confusão que cerca a origem básica de muitas dessas lesões, a
classificação clinica e microscópica das variedades tem sido difíceis. Nenhuma das
numerosas classificações propostas foi aceita uniformemente, embora valha a pena separar
os neoplasmas benignos das mal formações vasculares, por causa das diferentes
características clinicas e de comportamento.
Com esta abordagem, a denominação hemangioma congênito é usada nos sentido
mais restrito, para identificar neoplasma congênita benignos formada pela proliferação de
células endoteliais.
Características clinicas
O hemangioma também conhecido nevo em morango, geralmente aprece por volta
da época do nascimento, porem pode não ser evidente na meninice. Esta lesão pode
apresentar uma faze de crescimentos rápido seguidos vários anos mais tarde por uma fase
de involução. A cor do hemangioma pode variar do vermelho ao azul, dependendo do grau
de congestão e de sua profundidade no tecido, sua coloração é homogênea e escura sem
alteração na mucosa de revestimento.
As bordas são nitidamente delineadas e uma proeminência séssil comparada com
contorno do tecido circujacente é geralmente observada. A lesão é esponjosa a palpação, ao
82 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
serem comprimidas, tornam-se brancas e preenche-se de novo rapidamente quando
descomprimido.
Este teste clinico simples pode ser usado para separar estas lesões das lesões
hemorrágicas dos tecidos moles (equimoses). Os hemangiomas podem ser planos,
nodulados ou bocelados, nem sempre bem circunscrita. Ocorrendo predominantemente no
lábio, mucosa jugal e palato. Varia consideravelmente de tamanho e forma. Alguns
indivíduos podem não ter consciência do hemangioma intrabucal porque os sintomas são
raros.
Hemangioma capilar - é o tipo mais comum, nome usado devido ao tamanho
capilar dos vasos sanguineos. Os hemangiomas capilar são 3 a 5 vezes mais comum no
sexo feminino do que no sexo masculino. Devido `a sua cor brilhosa, são chamados
algumas vezes, hemangioma em morango. As lesões iniciam-se na pele como uma área
plana de pigmentação vermelha, observado no nascimento, ou nas primeiras semanas de
visa, proliferando rapidamente nos próximos 6 a 12 meses,e produzindo massa elevada e
freqüentemente lobulado que varia do vermelho ao roxo. O tamanho da lesão estabiliza-se
e, subseqüentemente, regride com o passar dos próximos vários anos, evidenciado primeiro
pelo evidenciamento da cor. Pela idade dos7 anos a maioria dos hemangiomas capilares já
terá involuido.
Hemangioma juvenil - os termos do hemangioma juvenil e hemangioma celular
referem-se ao estagio imaturo altamente celular de um hemangioma capilar. Estas lesões
são comuns na região parotidia, e constituem o tumor mais comum da glândula parótida na
infância. Com o passar do tempo, o tumor torna-se menos celular, sendo indistinguível de
um hemangioma capilar típico.Algumas vezes, essas lesões são conhecidas como
hemangioendotelioma juvenil, devido a sua natureza celular, embora, provavelmente este
termo deva ser evitado, já que hemangioendotelioma, também é usado para designar outros
tumores vasculares de potencial intermediário de malignidade.
Hemangioma cavernoso - este nome é devido ao grande diâmetro dos vasos
sanguíneos proliferantes, os quais mostram algumas características clinicas similares ao
hemangioma capilar, incluindo a ocorrência na infância e a predileção pelo sexo feminino e
pela região da cabeça e pescoço. No entanto, tendem a ser maiores e menos circunscritos
envolvendo estruturas profundas com maior freqüência. Ao contrario, também,do
hemangioma capilar, usualmente não sofrem regressão.
Hemangoma arteriovenoso - (ma formação arteriovenosa ou fistula arteriovenosa),
são mal formações vasculares causadas por uma comunicação normal entre a circulação
arterial e venosa, bypassano ou leito capilar).Podem ser detectados com a vibração ou
ruídos sobre a base, e freqüentemente a pele suprajascente, se apresenta significativamente
quente.
Características histopatológicas
Microscopicamente são classificados dependendo dos espaços vasculares. Os
espaços são revestidos por endotélio sem suporte vascular. Compõe-se de numerosos vasos,
representados por capilares formados por camada única de células endoteliais, lembrando
por vezes tecido de granulação. Outras vezes, apresentam um aspecto sólido formado por
células endoteliais.
Os hemangiomas capilares iniciais (juvenis) são caracterizados por numerosas
células endoteliais roliças e freqüentemente lumina vascular indistinta. Nas lesões maduras,
as células endoteliais tornam-se aplainadas, e os pequenos espaços vasculares com tamanho
de capilares ficam mais evidentes.
83 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Os hemangiomas cavernosos apresentam vasos dilatados muitos maiores, e são
representados por grandes espaços vasculares. Pode ocorrer trombose secundaria e
formação de flebolitos (possibilidade de associação de calcificações de tipo distrofica).
Algumas vezes, vê-se uma mistura de vasos sanguíneos com tamanho de capilares e
cavernosos. A lesão não é capsulada apresentando limites imprecisos, lembrando-se que no
tipo cavernoso há a possibilidade de flebolitos.
Os hemangiomas arteriovenosos mostram uma mistura de artérias e veias com
parede espessada ao longo dos vasos capilares.
Diagnostico diferencial
Como grupo genérico, os hemangiomas geralmente são evidentes no exame clinico.
Quando afetam a mandíbula ou a maxila, revelam-se radiograficamente como aspecto de
favo de mel. Lesões do sarcoma de Kaposi e talangiectasia hemorrágica hereditária podem
parecer semelhantes aos hemangiomas, mas estas doenças produzem lesões múltiplas e com
aumentos manifestando-se tardiamente na vida. A aparência vascular de lesões focais como
o granuloma periférico de células gigantes, granuloma piogenico e lesões inflamatórias
podem der confundidas com hemangiomas, mas sua ocorrência recente e o
empalidecimento menos acentuado são aspectos úteis na distinção.
A síndrome de Stuge-Weber, também conhecida como giomatose encefalotrigemial,
caracteriza-se por uma coloração vascular semelhante ao vinho do porto conhecida como
nevus flammeus da pele facial na distribuição de um ramo do trigêmeo. Um hemangioma
associado pode estar presente na mucosa bucal.
A vascularização de malformações arteriovenosas, também conhecidas como
desvios A-V ou aneurismas. Estas malformações contem numerosas artérias que se
conectam diretamente com cadeias venosas de tamanho correspondente sem um leito
capilar intermediário.
As características clinicas resultantes de aumentos rápidos, hemangiomas
espontâneas, ruído durante a auscultação e bordas mal delimitadas são aspectos
diagnostico. As malformações A-V devem ser abordados com cuidado porque a
manipulação acidental pode levar o paciente a sangramento incontrolável. A evidencia de
hemorragias espontâneas recentes determina a suspeita de malformação A-V, que qualifica
uma emergência medica querendo rápida avaliação em ambiente hospitalar.
Tratamento e Prognostico
A biopsia geralmente não justifica porque o diagnostico definitivo de hemangiomas
pode ser, de regra, baseado nos aspectos clínicos e na historia. A excisão não é usualmente
necessária. Como a maioria dos hemangiomas capilares sofre involução, o tratamento
freqüente consiste em acompanhamento clinico. Ocasionalmente pequenos hemangiomas
faciais são removidos por motivos estéticos. Em alguns casos, os corticoesteroides
sistêmicos podem ajudar a reduzir o tamanho da lesão.
A cirurgia é freqüentemente necessária para os hemangiomas cavernosos e
malformações arteriolovenosas, dependendo do tamanho, localização e sintomas associados
com a lesão. A terapia com laser vem ganhando popularidade como um instrumento
cirúrgico. A embolizacao também pode ser usada como um método primário de terapia para
as lesões grandes e inacessíveis, ou pré-operatoriamente para reduzir a perda sanguínea
durante a cirurgia. A injeção de esclerosantes, como o morruato de sódio, foi usada no
passado, mas pode resultar em cicatrizes. A radioterapia tem sido desaconselhada, frente
aos problemas secundários que pode determinar.
84 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
O prognostico é bom, embora haja casos de surtos variáveis de crescimento da
lesão, de acordo com a evolução do quadro clinico principalmente em crianças, quando
distúrbio de desenvolvimento.
Síndromes
Prof. Dr. Halbert Villalba
É uma realidade comum, indivíduos apresentarem algumas alterações por
conseqüência de algum erro no processo de sua formação e desenvolvimento durante a
época gestacional. Estes erros, quanto passíveis com a vida, podem promover um conjunto
de doenças que pode se manifestar num indivíduo. Dentre as alterações mais freqüentes
temos as discrasias sangüíneas e um conjunto de doenças que chamamos de Síndrome. No
Brasil a cada 4 milhões de nascidos, 500 mil apresentam algum tipo de síndrome.
Dentre as Síndromes temos algumas de suma importância para Odontologia como
Síndrome de Gardner, Síndrome de Down, Síndrome de Sjögren, e Síndrome de Peutz
Jeghers, dentre outras.
Com o conhecimento cada vez mais aprimorado destas patologias, e com o avanço
da ciência com o domínio da genética, muitos projetos, como o projeto genoma, se
esforçam em detectar tais alterações e determinar a melhor forma de tratamento e
prevenção. Com esses estudos, a assistência a esses pacientes vem sofrendo modificações
importantes em virtude da necessidade de um atendimento executado de maneira precisa
com postura correta e abordagem adequada, respeitando o padrão de desenvolvimento do
paciente. Este atendimento envolve muitas vezes envolve várias áreas da saúde, cada uma
com sua quota de responsabilidade.
Teremos como objetivo, discutir a etiopatogenia, manifestações clínicas e forma de
tratamento de doenças sindrômicas de interesse odontológico. Quanto às alterações do
desenvolvimento quanto ao número de dentes temos várias síndromes relacionadas com
estados de hipodontia e hiperdontia. Dentre elas podemos citar:
Síndromes Associadas à Hipodontia Síndromes Associadas a Hiperdontia
Down Apert
Displasia Ectodérmica Displasia Cleidocranial
Displasia Ectod., fenda labial, fenda palatina Crouzon
Ehlers-Danlos Down
Gorlin Ehlers-Danlos
Progeria Gardner
Rieger Laband
Sturge-Weber Sturge-Weber
Turner
Hipodontia
A Hipodontia se caracteriza pela ausência de desenvolvimento dos dentes, é uma
das anormalidades mais comuns de desenvolvimento dental, com uma prevalência de 3,5%
a 8%. A predominância pertence ao sexo feminino, com aproximadamente 1,5:1 dos casos
relatados. A anodontia é rara, e em muitos casos ocorre em presença de displasia hipo-
85 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
hidrótica ectodérmica hereditária. Em verdade, quando o número de dentes ausentes é alto
ou envolve os dentes mais estáveis (incisivos centrais superiores, primeiros molares), o
paciente deve ser avaliado para diagnóstico de displasia ectodérmica. A hipodontia é
incomum na dentição decídua (menos que 1% da população) e, quando presente, envolve
com maior freqüência os incisivos inferiores. A ausência de dentes na dentição permanente
não é rara, com os terceiros molares sendo mais comumente atingidos (20% a 23% da
população). Depois dos molares, são os segundos pré-molares e incisivos laterais os
ausentes com maior freqüência. A hipodontia é geralmente associada à microdontia, à
redução do desenvolvimento alveolar, ao aumento do espaço interproximal e à retenção de
dentes decíduos.
Hiperdontia
A hiperdontia é caracterizada pela prevalência de dentes supranumerários em
caucasianos em torno de 1% a 3%, com uma taxa levemente aumentada em populações
asiáticas. Aproximadamente entre 76% a 86% de casos apresentam hiperdontia de um
único dente, com dois dentes supranumerários presentes em 12% a 23% e três ou mais
extranumerários vistos em menos de 1% dos casos. A hiperdontia unitária ocorre mais
freqüentemente na dentição permanente e aproximadamente 90% dos casos no maxilar
superior, com forte predileção pela região anterior. A região mais comum é a região dos
incisivos superiores, seguidas pelos quartos molares superiores e os quartos molares
inferiores, pré-molares superiores, caninos, e incisivos laterais. Ainda que dentes
supranumerários possam ser bilatérias, a maioria ocorre unilateralmente. Em contraste
coma hiperdontia unitária, supranumerários múltiplos com origem não-sindrômica ocorrem
mais freqüentemente na mandíbula. Estes dentes supranumerários múltiplos ocorrem mais
comumente na região de pré-molares seguida pelas regiões de molar e região anterior,
respectivamente.
Ainda que a maioria de dentes supranumerários ocorra em ossos gnáticos, têm sido
descritos exemplos na gengiva, tuberosidade maxilar, palato mole, seios maxilares, fissura
esfenomaxilar, cavidade nasal e entre a órbita e o cérebro. A erupção de dentes acessórios é
variável e depende do espaço disponível; 75% dos dentes supranumerários na região
anterior da maxila não irrompem. Ao contrário da hipodontia, a hiperdontia é fortemente
relacionada com a macrodontia e demonstra uma predominância masculina de 2:1. Embora
possam ser identificados exemplos em adultos mais velhos, a maioria dos dentes
supranumerários desenvolve-se durante as primeiras duas décadas de vida.
Vários termos têm sido usados para descrever dentes supranumerários, dependendo
de sua localização. Um dente supranumerário na região de incisivos superiores é chamado
de mesiodente; um quarto molar acessório é freqüentemente chamado distomolar ou
distodente. Um dente posterior supranumerário situado lingual ou vestibularmente a um
molar é chamado de paramolar.
Ocasionalmente, dentes normais podem erupcionar em posições impróprias (por
exemplo, um canino presente entre dois pré-molares). Este modelo de erupção anormal é
chamado de transposição dental. Tais dentes mal posicionados têm sido confundidos com
dentes supranumerários. Os dentes envolvidos mais freqüentemente na transposição são os
caninos superiores e primeiros pré-molares. O apinhamento ou a maloculsão destes dentes
normais podem indicar a necessidade de reconstrução anatômica, ortodontia ou extração.
86 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Dentes acessórios podem estar presentes no momento do nascimento ou logo após.
Historicamente, dentes presentes em recém-nascidos têm sido chamados de dentes natais;
aqueles que surgem entre os primeiros 30 dias têm sido chamados dentes neonatais. Esta é
uma distinção crucial, e parece apropriado chamar todos estes dentes de Dentes Natais.
Embora alguns autores tenham sugerido que estes dentes podem representar dentes pré-
decíduos supranumerários, a maioria é de dentes decíduos erupcionados prematuramente
(não supranumerários). Aproximadamente 85% dos dentes natais são incisivos inferiores,
11% são incisivos superiores, e 4% são dentes posteriores.
Síndrome de Apert
- Rara, caracterizada por craniossinostose com acrobraquicefalia (crânio em forma de
torre);
- 1:65.000 a 160:000 nascimentos;
- Mutação no gene receptor 2 do fator de crescimento fibroblástico (FGFR2);
- Autossômica dominante, associada com idade paterna elevada;
- Proptose ocular associado com hipertelorismo e inclinação para baixo das fissuras
palpebrais laterias;
- Rx do crânio podem apresentar impressões digitais semelhantes às da síndrome de
Crouzon, com terço médio da face acentuadamente retraído e hipoplásico resultando
num prognatismo relativo da mandíbula;
- Dificuldade respiratória em crianças – respiradores bucais – aparência de “boca
aberta”;
- Apnéia e infecções do ouvido médio são comuns;
- Sindactilia do segundo, terceiro e quarto dedos das mãos e dos pés (dedos
fusionados);
- Retardo mental é comum;
- Forma trapezóide dos lábios; com ¾ dos pacientes apresentando fenda do palato mole
ou úvula bífida;
- Apinhamento dentário e forma em V do arco dentário – hipoplasia do terço médio;
- Tratamento é multidisciplinas com cirurgias na infância com correções ortodônticas.
Síndrome de Behçet
Doença de Behçet
- Descrita em 1937 pelo dermatologista turco Hulusi Behçet;
- Trata-se de uma desordem multissintêmica;
- Sem causa aparente, tem sido relatado associações com base imunogenéticas, com
imunodesregulação, que pode ser primária ou secundária a outros fatores
desencadeadores (bactérias – estreptococos, vírus, pesticidas e metais pesados);
- HLA-B51 tem sido fortemente relacionado;
- Incidência maioir na Turquia, Japão e em países do leste do Mediterrâneo – antiga
“rota da seda”;
- Afeta principalmente adultos jovens, sendo rara em negros, crianças e idosos;
- Lesões semelhantes às úlceras aftosas com mesma duração e freqüência, com seis ou
mais ulcerações;
- Afetam comumente palato mole e a orofaringe – locais incomuns para as aftas típicas;
87 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Lesões aftosas menores e em 40% dos casos aftas Maiores, com maior freqüência de
ocorrência;
- Em 75% dos casos as lesões orais precedem as lesões genitais;
- Em 99% dos pacientes as lesões orais ocorrem na mesma localização;
- Lesões cutâneas comuns como pápulas eritematosas, vesículas, pústulas,
piodermatite, foliculite, erupções acneiformes e lesões semelhantes ao eritema
nodoso;
- Patergia Positiva – principal manifestação cutânea para diagnóstico. Injeção
subcutânea com solução salina e depois de dois dias ocorre reação cutânea semelhante
à tuberculina ou uma pústula estéril);
- Envolvimento ocular em 70 a 85% dos casos;
- Artrite é uma das manifestações menores mais comuns;
- De 10 a 25% dos pacientes apresentam envolvimento do SNC, resultando em paralisia
e demência grave;
- Outras alterações envolvendo o sistema cardiovascular, gastrintestinal, hematológico,
pulmonar, muscular e renal;
- Tratamento consiste em uso de corticóides tópicos ou intralesionais, bem como com
o uso sistêmico;
- Curso altamente variável, com recidivas e remissões típicas;
- Prognóstico é bom.
Síndrome de Cowden
Síndrome dos Hamartomas Múltiplos
- Rara, com formação de múltiplos hamartomas benignos com alta porcentagem de
neoplasias malignas;
- Autossômica dominante com alto grau de penetrância e expressividade variável;
- Mutação do gene PTEN (fosfatase e tensina homólogas deletadas no cromossomo
10);
- Segunda década de vida apresenta inúmeras lesões cutâneas papulares;
- Pele da face, especialmente ao redor da boca, nariz e orelhas;
- Ceratose acral e ceratose palmoplantar, hemangiomas, xantomas e lipomas cutâneos
são comuns;
- Bócio ou adenomas tireoidianos ou adenocarcinomas de tieróide são observados;
- Presença de múltiplos pólipos benignos hamartomatosos no intestino;
- Formação de câncer de mama com idade de 40 anos, bem como outras neoplasias
malignas no aparelho geniturinário feminino;
- Lesões orais como múltiplas pápulas que afetam a gengiva, o dorso da língua e a
mucosa jugal em 80% dos pacientes;
- Tratamento controverso, para o sexo feminino mastectomia total após a terceira
década de vida;
Síndrome de Downn
Cirurgia oral, Medicina Oral, Patologia Oral, Radiologia Oral, e Endodontics 1997;84:279-85
- Também conhecido como Trissomia do 21 e mongolismo.
88 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- A primeira descrição de uma criança que presumivelmente teve Síndrome de Downn
foi feita por Esquirol em 1838 e Oito anos depois descreveu um paciente com
características sugestivo de uma anomalia que depois foi conhecida como Síndrome
de Downn.
- Em 1866 John L. Downn publicou um paper que descreve algumas das
características desta síndrome que hoje leva seu nome;
- Em 1959, Lejeune e Jacobs determinaram com precisão que Síndrome de Downn era
causado pela Trissomia do 21.
- Síndrome de Downn é uma doença autossômica, caracterizada por deficiência de
crescimento generalizada e deficiência mental que afetam 1 entre 600 a 1 entre 1000
nascimentos.
- Com idade materna aumenta a incidência de casos, não tendo nenhum padrão racial,
social, econômico ou predileção por sexo;
- Os CDs não precisam de habilidades ou equipamentos especiais para tratar estes
pacientes;
ANOMALIAS SISTÊMICAS
Anomalias cardiovasculares:
Anomalias cardíacas congênitas estão presentes em aproximadamente 40% dos
casos; (Deficiência do septo ventricular com comunicação A/V, deficiência de formação no
septo atrial – Estas anomalias cardíacas podem ser corrigidas com cirurgia durante infância
com prognóstico muito bom. Nestes casos deve-se avaliar a necessidade de profilaxia
antibiótica juntamente com o médico do paciente);
Anomalias imuno-hematológicas:
Leucemia – parece haver maior risco para o desenvolvimento de leucemias.
Instabilidade de Atlantoaxial - pode conduzir a dano de medula espinhal
irreversível. Quando há história positiva de frouxidão atlantoaxial, devemos estar atentos
para manipulação do pescoço do paciente.
A terço médio da face é subdesenvolvido com prognatismo relativo
As passagens nasais de ar são estreitas e obstruídas devido à divergência septal e
engrossando de mucosa. Deficiência respiratória, com respiração bucal.
A boca é freqüentemente ehntre-aberta com a língua empurrada além do limite dos
lábios, isto ocorre pela perda de tonicidade muscular, levando a uma característica de Falsa
Macroglossia;
Anomalias de sistema nervoso:
Aproximadamente 30% dos pacientes com síndrome de Downn apresentam
demência. Pode levar a alterações das funções motoras. A Coordenação motora melhora
com a idade e a responsabilidade da higiene oral precisar ser dada ao cuidador até que o
indivíduo adquira coordenação suficiente para sua própria higiene.
Depois da idade de 35 anos, muitos indivíduos desenvolvem Doença de Alzheimer
Entretanto, 70% dos pacientes exibem nenhuma mudança clinicamente detectável de
comportamento. Estes pacientes exibem uma gama extensa de deficiência mental,
percorrendo desde quase normal para severamente retardado. Não há nenhuma correlação
absoluta entre anomalias físicas e potencial mental.
A Linguagem mostra-se atrasada Isto é relacionado à deficiência mental, enquanto
há outros problemas como, salivação excessiva, pobre fechamento oral, mucosa seca e
89 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
engrossamento da membrana mucosa, uma língua relativamente grande em uma cavidade
oral pequena, abóbada alta, anomalias dentais, e hipotonia muscular generalizada.
Em pacientes mais jovens há necessidade de mantenedores de espaço ou indicação a
ortodontia é recomendada se necessário. Substituição de dentes perdidos (anteriores)
também melhoraria a qualidade de fala.
Microdontia, Hipoplasia e hipocalcificação são achados comuns;
Manchando por Tetraciclina pode ocorrer como resultado da freqüente
quimioterapia antimicrobiana;
Anodontia parcial. Congenitamente dentes perdidos são mais comuns entre
indivíduos com síndrome Downn (50%) quando comparado à população geral (2%),
entretanto a distribuição de dentes perdidos é semelhante em ambos às populações.
Os dentes mais perdidos em ordem descendente são os terceiros molares, segundos
pré-molares, incisivos laterais, e incisivos inferiores.
Algumas vezes, o dente decíduo não é reabsorvido ou reabsorvido tão lentamente que pode
se tornar retido.
Na população geral, as incidências de dentes extras numerários são
aproximadamente 0.3%, enquanto que na população de síndrome Downn a incidência é
aumentada, bem como a taurodontia (Prevalência que varia de 0.54% a 5.6%, sendo o
segundo molar inferior o dente mais freqüentemente envolvido)
A Agenesia é 10 vezes mais freqüente nos pacientes com Síndrome de Downn que
na população geral com uma freqüência mais alta no gênero masculino que feminino; sendo
mais prevalente na mandíbula que na maxila, no lado esquerdo que no direito. Os dentes
mais afetados são os incisivos centrais inferiores, seguidos pelos incisivos laterais
superiores, segundos pré-molares inferiores. Os Caninos e primeiro molares são raramente
afetados.
Síndrome de Eagle
(Síndrome Estiloióide; Síndrome da Artéria Carótida)
- Afeta mais comumente adultos;
- Dor facial vaga, principalmente quando gira a cabeça, deglute ou abre a boca;
- Pode ocorrer disfagia, disfonia, otalgia, dor de cabeça, vertigem e síjncope transitória;
- Ocorre o alongamento do processo estilóide ou a mineralização do complexo
ligamentar estiloióideo, observados em radiografias panorâmicas ou lateral de
mandíbula;
- A mineralização do complexo estioióideo pode ser palpada na região da fossa
amigdaliana e muitas vezes provoca dor;
- Classicamente ela ocorre após uma amigdalectomia;
- Prognóstico bom e tratamento consiste de uso de corticosteróides injetáveis no local
com alívio da dor ou excisão cirúrgica;
Síndrome de Ehlers-Danlos
- Grupo de distúrbios hereditários do tecido conjuntivo;
- Com dez tipos descritos na literatura; varia desde a forma clássica severa com
mutações no colágeno do tipo V, passando pelo tipo vascular com mutações do
90 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
colágeno tipo III entre outras com formação de aneurismas e ruptura dos mesmos –
prognóstico reservado;
- Pacientes com produção anormal de fibras colágenas;
- Achados Clínicos típicos: Hipermobilidade das articulações; facilidade para o
desenvolvimento de contusões e notável elasticidade da pele;
- 50% dos pacientes apresentam a capacidade de encostar o ápice da língua na ponta do
nariz (Sinal de Gorlin);
- Atualmente vem sendo descrito contusões e sangramentos durante pequenas
manipulações da mucosa bucal, com tendência a subluxação da articulação
temporomandibular;
- A maioria apresenta dentes normais, porém, há várias anomalias dentárias sendo
descritas atualmente, incluindo-se raízes dentárias não desenvolvidas, nódulos
pulpares e hipoplasia do esmaltel
- O prognóstico e tratamento depende do tipo de síndrome. O tipo vascular é mais
grave, sendo o tipo leve clássico compatível com a vida normal.
Síndrome de Gardner
- Rara, autossômica dominante herdada, 100% de penetrância;
- Desenvolvimento de polipose colorretal familial;
- Prevalência de 1:8.300 a 1:16.000 nascimentos;
- Pólipos intestinais desenvolvem principalmente na segunda década de vida, podendo
haver transformação maligna (adenocarcinomas);
- Presença de pólipos extra-cólon ou no estômago são comuns;
- 90% demonstram anormalidade do esqueleto – Osteomas são as lesões mais comuns;
- Os osteomas afetam principalmente o crânio, os seios paranasais e a mandíbula –
Deformidade facial;
- Osteomas na mandíbula limitam a abertura bucal;
- 20% apresentam a presença de dentes supranumerários;
- Presença de vários cistos epidermóides na pele;
- Prevalência aumentada de carcinoma de tireóide também tem sido observada;
- Lesões pigmentadas no fundo do olho ocorrem em 90% dos casos;
- 50% dos pacientes podem desenvolver adenocarcinoma invasivo colorretal aos 30
anos de idade, aproximando-se de 100% dos pacientes mais velhos;
- Colectomia profilática geralmente é recomendada com remoção dos osteomas dos
maxilares e dos cistos epidermóides por razões cosméticas.
Síndrome de Gorlin
Síndrome do Carcinoma Nevóide de Células Basais
- Hereditária Autossômica Dominante;
- Mutações no gene patched (PTCH) – gene supressor de tumor;
- Em 50% dos casos ocorre: Múltiplos carcinomas de células basais cutâneos;
Múltiplos Queratocistos Odontogênicos com deformidade dos maxilares; cistos
epidérmicos de pele; foice cerebral calcificada; circunferência da cabeça aumentada,
costelas anormais (alongadas e achatadas, fusionadas, parcialmente ausentes, bífidas);
91 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
hipertelorismo ocular discreto, espinha bífida oculta das vértebras cervical ou
torácica;
- De 15 a 49% dos casos ocorre: Fibromas ovarianos calcificados, peito escavado ou
em forma de quilha; estrabismo (exotropia);
- Com freqüência inferior a 15% dos casos ocorre ainda: Meduloblastoma;
meningioma; cistos linfomesentéricos; fibroma cardíaco, fenda labial e/ou palatina;
retardo mental e hipognatismo nos homens;
- Prognóstico depende do comportamento dos tumores de pele;
- Os queratocistos maxilares são tratados com enucleação.
Síndrome de Sjogren
- Doença auto-imune caracterizada por artrite reumatóide, xerostomia e
queratoconjutivite seca
- SS primária envolve apenas alterações de glândulas exócrinas
- SS secundária além do envolvimento glandular, apresenta desordens de tecido
conjuntivo
- Acomete em 90% dos casos mulheres com idade superior a 50 anos
- Aumento glandular ocorre em 50% dos casos
- Como conseqüência da xerostomia, o paciente pode apresentar cáries, doença
periodontal e candidose
LESÕES ASSOCIADAS À SÍNDROME DE SJÖGREN
Pele Vias respiratórias
ressecada renites
redução na sudorese faringites
esclerodermia doenças obstrutivas
vasculitis e púrpuras
lúpus eritematoso
Glândula salivar e lacrimal Sistema Esquelético
aumento volumétrico artrites reumáticas
xerostomia e querotoconjutivite seca atrofia
Trato gastro-intestinal Sistema hematopoético
cáries dentais anemia
candidose leucopenia
hipocloridia hipergamaglobulinemia
cirrose biliar hipersedimentação
Histologicamente, as glândulas salivares podem, dependendo da fase da
doença, apresentar variados graus de infiltrado linfocitário periductal focal ou
inflamação intersticial associada destruição acinar
Diagnóstico é baseado nas características clínicas e na biópsia de
glândulas salivares menores. É necessário o envolvimento de 5 glândulas com
infiltrado focal formado por mais de 50 linfócitos
Tratamento é multidisciplinar e sintomatológico
92 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
Saliva artificial
ORAL BALANCE BIOTENE
Metacrilato de Poliglicerila + Associação de Lisozima — Lactoferina — Glicose Oxidase Lactoperoxidase e
Aloe Vera
Gel em bisnaga de alumínio com 42g, encartada em cartolina impressa.
USO PEDIÁTRICO E ADULTO
Informação ao Paciente
A ausência de salivação (boca seca) pode ter suas origens na superdosagem medicamentosa, nos tratamentos
quimioterápicos. Na radioterapia, em doenças como o diabetes e ocorre pela cessação de atividade das
glândulas salivares ou seu funcionamento precário. Essa ausência traz inúmeros problemas, a começar com a
baixa de resistência a bactérias que são eliminadas pela saliva com sua ação antibacteriana, o aparecimento do
mau hálito, a ocorrência da cárie dental, placa bacteriana, o desconforto nas pessoas que usam próteses
dentárias, parciais ou totais, o desequilíbrio biológico oral e o incômodo natural. O Oral Balance Biotene é
um medicamento formulado com as substâncias constantes da saliva natural, na forma de Gel de aplicação
fácil repondo o seu conforto e restabelecendo o equilíbrio biológico bucal de forma a proporcionar a
reposição da atividade fim da saliva natural. Sua aplicação, na pediatria, deve ser com uma porção de gel em
haste plástica com ponta de algodão e espalhada pela cavidade bucal, na mucosa que envolve a arcada dental
e um pouco na língua. No uso adulto passar um centímetro de gel nas bochechas e um pouco na língua e com
esta espalhar por toda a cavidade da boca. A constância diária é na forma da necessidade ou critério do seu
médico.
Prazo de Validade - O prazo de validade é de 03 (Ires) anos impressos na cartela.
Gravidez e Lactação - Apesar de não haver efeito colateral conhecido, seu médico deve ser informado sobre
gravidez na vigência do tratamento e seguir sua orientação, assim como informa-lo, no inicio do tratamento,
se está amamentando.
Reações adversas - Não há conhecimento de reações adversas, no entanto informe seu médico o aparecimento
de reações desagradáveis.
Indicações - Alivio da Xerostomia
Contra-indicações - Não há contra-indicação.
Advertências - Não há.
Medidas de higienização bucal
Fluorterapia
Síndrome de Peutz Jeghers
- Condição relativamente rara com prevalência de 1 a cada 120.000 nascimentos;
- Lesões semelhantes a sardas nas mãos, na pele peribucal e na mucosa bucal; porém
não aumentam ou escurecem com exposição solar;
- Associada a polipose intestinal e predisposição para o desenvolvimento de câncer;
- Autossômica dominante herdada, com mutação do gene LKB1 (codifica uma quinase
serina/treonina);
- Lesões orais são uma extensão das lesões periorais;
- Máculas que variam do marrom ao azul-acinzentado, medindo de 1 a 4mm de
diâmetro;
- Afetam principalmente a semi-mucosa labial, a mucosa labial, jugal e a língua, sendo
observada em mais de 90% dos pacientes;
- Varia o número de lesões e sua extensão;
- Devem ser monitorados para diagnóstico precoce de neoplasias gastrintestinais;
Síndrome de Stevens Jonhson
93 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Forma mais severa de eritema multiforme - pele, olhos, genitália, boca e às vezes
esôfago e trato respiratório;
- Em todas as áreas afetadas é comum a ulceração superficial ser precedida de bolhas;
- Lesões cutâneas e mucosas são mais intensas e doloridas;
- No olho pode acarretar cegueira;
- Diagnóstico Diferencial é feito com pênfigo e herpes primária;
- TRATAMENTO: dieta líquida, anti-séptica, analgésica e corticosteróide.
Displasia Fibrosa Poliostótica / Síndrome de Jaffe-Lichtenstein /
Síndrome de McCune-Albright
- A Displasia Fibrosa poliostótica, ocorre com envolvimento de dois ou mais ossos;
- Condição relativamente incomum;
- O número de ossos envolvidos varia de poucos a 75% de todo o esqueleto;
- Quando observados com pigmentação café-com-leite, bronzeadas, bem definidas,
geralmente unilaterias no tronco e coxas, com presença também de máculas na
mucosa jugal, irregulares e se assemelham a um mapa do litoral do Maine – bordas
pregueadas (diferencial das manchas café-com-leite da neurofibromatose – bordas
lisas – como a costa da Califórnia) o processo é chamado de Síndrome Jaffe-
lichtestein;
- A displasia fibrosa poliostótica também pode estar associada com pigamentação café-
com-leite acima descrito e múltiplas endocrinopatias, como precocidade sexual
(principalmente nas meninas com hemorragias menstruais nos primeiros meses de
vida, com desenvolvimento da mama e dos pêlos na região púbica nos primeiros anos
de vida), adenoma pituitário ou hipertireoidismo – Este padrão é conhecido como
Síndrome de McCune-Albright;
- Displasia Fibrosa Poliostótica – afeta ossos dos maxilares e crânio com deformidade
facial;
- Dor e deformidades ósseas resultantes de fraturas patológicas é uma achado comum;
- Aspectos microscópicos das lesões ósseas – trabéculas irregulares de osso imatura em
estroma fibroso, frouxamente organizado; trabéculas ósseas não conectadas umas às
outras; Metaplasia ósseas sem a presença de osteoblastos aposicionais nas trabéculas;
padrão monótono com osso lesional fundindo-se ao osso normal na periferia da lesão,
sem formar cápsula; Lesões de longa duração o padrão ósseo mostra-se mais maduro
com maturação lamelar evidente;
- As lesões tendem-se a estabilizar com o tempo;
- Outras mostram crescimento contínuo e lento;
- Tratamento cirúrgico extenso para as lesões ósseas nos maxilares (tratamento
complicado) e com recidiva das lesões em 25 a 50% dos casos;
- Associado a radioterapia pode originar a formação de osteossarcomas – Contra
indicado.
Displasia Ectodérmica Hereditária
94 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Distúrbio de desenvolvimento que envolve estruturas derivadas do ectoderma.
- Incidência: 10:1.000.000
- Sexo: 5:1 homens:mulheres;
Classificação
Tipo I: Ligada ao sexo com diversas manifestações. (Síndrome de Christ-Sierrens-
Touraine)
Tipo II: Autossômica dominante com manifestações nos dentes e unhas / cabelos e
sobrancelhas mormais. (Síndrome de Witkop)
Tipo III: Manifestações nas unhas e cabelos / Dentes normais. (Síndrome de
Clouston)
Alterações Faciais
Nariz achatado na base;
Fronte proeminente;
Lábios grossos;
Orelhas mal formadas;
Arcadas supraciliares proeminentes;
Rugas.
Alterações
Cabelos: Finos; Claros; Esparsos; Secos;Quebradiços.
Cílios e sobrancelhas: Esparsos; Ausentes
Unhas:
Unhas:
Ausentes; Pequenas; Finas; Côncavas.
Pele:
Pele: Hipoidrose/Hipertermia;
Fina; Seca; Lisa.
Alterações na Boca
- Xerostomia;
- Anadontia;
- Hipodontia;
- Hipoplasia;
- Microdontia;
- Dentes conóides.
Tratamento Odontológico
- Próteses totais ou parciais;
- Próteses fixas;
- Restaurações estéticas;
- Ortodontia;
- Implantes.
Síndrome de Sturge-Weber
(Angiomatose Encefalotrigeminal)
- Envolvimento dos tecidos da face e cérebro.
- Angioma da leptomeninge.
- Manchas vinho do porto ou nevus flammeus.
- Envolvimento unilateral (nervo trigêmeo).
95 Prof. Dr. Halbert Villalba.
PATOLOGIA E SEMIOLOGIA.
- Hiperplasia vascular (manchas) e gengival.
- Tratamento: grau de comprometimento.
- Laserterapia / neurocirurgia.
Bibliografias
CASTRO, Acyr Lima de. Estomatologia, 2ªedição 1995. Ed. Santos.
COLEMAN, Gary C. & NELSON, John F. Principios de diagnostico bucal,
1996. Ed. Guanabara Koogan.
KIGNEL, Sergio. Diagnostico bucal, 1997. Ed. Robe.
NEVILLE, Brad W. Palogia oral & maxilo facial,2001. Ed. Guanabara
Koogan.
REGEZI, J.A. & SCIUBBA J.J. Patologia bucal: Correlações
clinicopatologicas, 1991. Ed. Guanabara Koogan.
ROBBINS, KUMAR & COTRAN – Patologia Estrutural e Funcional 6 a. ed.
Guanabara Koogan.
SANIS, FAZIO & FANE. Princípios e pratica de medicina oral, 2ºedição,
1996. Ed. ABRD.
SHAFER, HINE & LEVY. Tratado de patologia bucal, 4ªedição 1987. Ed.
Guanbara Koogan.
TOMASI, A. F. Diagnostico em patologia bucal, 1989. Ed. Pancast.
96 Prof. Dr. Halbert Villalba.
Você também pode gostar
- Glow PowerDocumento26 páginasGlow PowerKARINA100% (1)
- Aula Anatomia e Fisiologia Da Gustação e OlfaçãoDocumento28 páginasAula Anatomia e Fisiologia Da Gustação e OlfaçãoLiliane PanAinda não há avaliações
- Texto - Imunologia Da Mucosa OralDocumento20 páginasTexto - Imunologia Da Mucosa OralLuana SouzaAinda não há avaliações
- 40195apostila Curso TSBDocumento48 páginas40195apostila Curso TSBRoger ZanelaAinda não há avaliações
- Encontro 01 Aula DigestorioDocumento56 páginasEncontro 01 Aula DigestorioMa theusAinda não há avaliações
- Histologia Do Sistema Digestório IDocumento18 páginasHistologia Do Sistema Digestório IAndrezza KarolineAinda não há avaliações
- Aulas de Anat Vet Ii - 2 S 2018 - Digestório - Alunos - Alfredo v. M. Vimieiro 2018Documento131 páginasAulas de Anat Vet Ii - 2 S 2018 - Digestório - Alunos - Alfredo v. M. Vimieiro 2018EdilsonAinda não há avaliações
- Resumo - Cavidade OralDocumento13 páginasResumo - Cavidade OralMichelle AraújoAinda não há avaliações
- Histologia Da Cavidade OralDocumento13 páginasHistologia Da Cavidade OralBeatriz FreitasAinda não há avaliações
- Sistema Digestório - ApostilaDocumento13 páginasSistema Digestório - ApostilaTiago DouradoAinda não há avaliações
- Aula 03 Anatomia II 2019 2Documento49 páginasAula 03 Anatomia II 2019 2Calisto Puerto VArasAinda não há avaliações
- Sistema DigestórioDocumento22 páginasSistema DigestórioEmilia CassiaAinda não há avaliações
- Aparelho Digestivo (MEDRESUMO)Documento12 páginasAparelho Digestivo (MEDRESUMO)Lara Lara100% (1)
- Resumo de HistologiaDocumento54 páginasResumo de HistologiagabrielAinda não há avaliações
- Resumo Sistema DigestorioDocumento5 páginasResumo Sistema DigestorioGabriel MirandaAinda não há avaliações
- Aparelho DIGESTIVO IDocumento42 páginasAparelho DIGESTIVO ILarisse SalvadorAinda não há avaliações
- Aula-11 - LínguaDocumento23 páginasAula-11 - LínguaEdgar JoséAinda não há avaliações
- OpenAccess Azevedo 9788580391893 09Documento12 páginasOpenAccess Azevedo 9788580391893 09RogerioAinda não há avaliações
- Glandulas SalivaresDocumento2 páginasGlandulas SalivaresJaneCleideAlexandreAinda não há avaliações
- Sistema Digestório 2023.1Documento33 páginasSistema Digestório 2023.1Camila MoreiraAinda não há avaliações
- Sistema DigestórioDocumento41 páginasSistema Digestórioandrerocha7Ainda não há avaliações
- 1 - Cavidade Oral & GlândulasDocumento3 páginas1 - Cavidade Oral & Glândulasisinha6952Ainda não há avaliações
- Estrutura Geral Do Trato DigestivoDocumento10 páginasEstrutura Geral Do Trato DigestivoBruna FilippoAinda não há avaliações
- PeriodontiaDocumento10 páginasPeriodontiaThiago ViniciusAinda não há avaliações
- HistologiaI MDII Cavidade Oral1Documento44 páginasHistologiaI MDII Cavidade Oral1Luisa GançoAinda não há avaliações
- Apostila de Sistema DigestórioDocumento53 páginasApostila de Sistema DigestórioAna Luiza SoaresAinda não há avaliações
- Histologia D Cavidade OralDocumento21 páginasHistologia D Cavidade OralTobiasAinda não há avaliações
- Sistema DigestórioDocumento21 páginasSistema Digestórioapi-370046786% (7)
- Anatomia e Fisiologia Do Sistema GastrointestinalDocumento92 páginasAnatomia e Fisiologia Do Sistema GastrointestinalFabio BrazilAinda não há avaliações
- 14 - Sistema DigestivoDocumento111 páginas14 - Sistema DigestivoFilipa GarciaAinda não há avaliações
- Period On TiaDocumento14 páginasPeriod On Tia4f4tyzv6tpAinda não há avaliações
- Anatomia Da CabecaDocumento15 páginasAnatomia Da CabecaElina Idrisse Assuba Glx100% (1)
- Mucosa Da Cavida Oral e Aparelho GustativoDocumento5 páginasMucosa Da Cavida Oral e Aparelho GustativoLeonardo NormandoAinda não há avaliações
- Anatomia Da Cavidade OralDocumento37 páginasAnatomia Da Cavidade OralMatheus SantosAinda não há avaliações
- Sistema DigestorioDocumento8 páginasSistema DigestorioAna Beatriz FuentesAinda não há avaliações
- Sistema DigestorioDocumento4 páginasSistema DigestorioArthur VianaAinda não há avaliações
- Aparelho DIGESTIVODocumento83 páginasAparelho DIGESTIVOViviane RelíquiaAinda não há avaliações
- Caderno OtorrinoDocumento61 páginasCaderno OtorrinoRodrigo MonteiroAinda não há avaliações
- Respiração OralDocumento63 páginasRespiração OralFernanda Pompeo100% (1)
- Sistema DigestórioDocumento157 páginasSistema Digestóriosamuel.coelhocastroAinda não há avaliações
- Anatomia Buco DentalDocumento37 páginasAnatomia Buco DentalIvonete SampaioAinda não há avaliações
- Sistema DigestivoDocumento5 páginasSistema DigestivoMaria BrásAinda não há avaliações
- Sangramento BucalDocumento7 páginasSangramento BucalAlbertim Oreste SantosAinda não há avaliações
- Periodontia G1Documento18 páginasPeriodontia G1Luana HellmannAinda não há avaliações
- Histologia - DigestórioDocumento8 páginasHistologia - DigestórioBeatriz GoulartAinda não há avaliações
- Trabalho Anatomia Cabeça e PescoçoDocumento12 páginasTrabalho Anatomia Cabeça e PescoçoMaysa555Ainda não há avaliações
- Resumo de Histologia (Concluido)Documento13 páginasResumo de Histologia (Concluido)jackeline_setúbalAinda não há avaliações
- P2 IngestodigestoDocumento7 páginasP2 IngestodigestobeatrizAinda não há avaliações
- C. M. Vet. Aplic. Ao Sist. Digestório e Glândulas AnexasDocumento9 páginasC. M. Vet. Aplic. Ao Sist. Digestório e Glândulas AnexasJamily BrAinda não há avaliações
- Anatomia Geral e Da Cavidade Bucal FisiologiaDocumento3 páginasAnatomia Geral e Da Cavidade Bucal FisiologiaAldeirLopesAinda não há avaliações
- Aula 3 - Histologia Do Sistema DigestórioDocumento44 páginasAula 3 - Histologia Do Sistema DigestórioPaloma Mendonça100% (1)
- Boca e Anexos - Saúde BucalDocumento76 páginasBoca e Anexos - Saúde BucalAllan SilvaAinda não há avaliações
- PERIODONTIADocumento23 páginasPERIODONTIAPriscila MottaAinda não há avaliações
- Sistema DigestivoDocumento39 páginasSistema DigestivoDaniel José BasílioAinda não há avaliações
- 2 Histofisiologia Do Complexo Dentino-PulDocumento5 páginas2 Histofisiologia Do Complexo Dentino-PulkathleenocarneiroAinda não há avaliações
- Anatomia - PFDocumento5 páginasAnatomia - PFso99112337Ainda não há avaliações
- Mucocele Canino Relato de CasoDocumento4 páginasMucocele Canino Relato de CasoNatalia NascimentoAinda não há avaliações
- S. DigestivoDocumento39 páginasS. Digestivoclaudiabanze4Ainda não há avaliações
- Histologia Do Epitelio OralDocumento2 páginasHistologia Do Epitelio Oralbrunaborges0305Ainda não há avaliações
- Atividade Pratica Mamografia e Densitometria Ossea Unopar COPIA xxrl06Documento12 páginasAtividade Pratica Mamografia e Densitometria Ossea Unopar COPIA xxrl06jjptntAinda não há avaliações
- Soja Livro FerrugemDocumento48 páginasSoja Livro FerrugemFrancisco Osorio DávalosAinda não há avaliações
- 5.3 Relato de Caso Clnico - Neurorretinite Como Forma de Apresentao Da Doena Da Arranhadura Do GatoDocumento10 páginas5.3 Relato de Caso Clnico - Neurorretinite Como Forma de Apresentao Da Doena Da Arranhadura Do GatoAna BragaAinda não há avaliações
- Manual AlimentosDocumento44 páginasManual Alimentoseusoumeuguia71% (7)
- Codaten - Bula CodatenDocumento7 páginasCodaten - Bula CodatenAldemir Fernando BattagliaAinda não há avaliações
- Manual de DermatopatologiaDocumento36 páginasManual de DermatopatologiaMarcelo Lima100% (2)
- Classificação de AlimentosDocumento36 páginasClassificação de AlimentosMariana CunhaAinda não há avaliações
- Distúrbios Da Hemostasia e Coagulação ResumoDocumento8 páginasDistúrbios Da Hemostasia e Coagulação ResumoLauren ReckAinda não há avaliações
- GEOPATIADocumento2 páginasGEOPATIARegina GuigouAinda não há avaliações
- Prova 3º Ano Recuperação 2º BimestreDocumento4 páginasProva 3º Ano Recuperação 2º BimestreJerusaFreitas100% (1)
- Urihi A. A Terra Floresta YanomamiDocumento682 páginasUrihi A. A Terra Floresta YanomamiLeonardoMdCAinda não há avaliações
- Novo Repertório Clínico Homeopático ADocumento44 páginasNovo Repertório Clínico Homeopático AMtnmtn Mt N100% (1)
- Osteomielite - Classificações e CausasDocumento2 páginasOsteomielite - Classificações e Causasluiz carlosAinda não há avaliações
- Carla - Cristina - Fonseca - Maciel - Atividade3 2Documento32 páginasCarla - Cristina - Fonseca - Maciel - Atividade3 2Carla CristinaAinda não há avaliações
- Inseticida NaturaisDocumento15 páginasInseticida Naturaismcbneto5470Ainda não há avaliações
- Palestra V Cfac Congresso Aracaju Serviços Farmacêuticos ClínicosDocumento86 páginasPalestra V Cfac Congresso Aracaju Serviços Farmacêuticos ClínicosMarcos Castello BrancoAinda não há avaliações
- Relato de Caso de Farmacodermia em Pequenos AnimaisDocumento23 páginasRelato de Caso de Farmacodermia em Pequenos AnimaisRaphael PiagetteAinda não há avaliações
- Nº2 Rotulagem de Substâncias PerigosasDocumento5 páginasNº2 Rotulagem de Substâncias PerigosasErlidiane Mendes NascimentoAinda não há avaliações
- REDAÇÃO. JULHO 02 - A Diminuição Da Prática de Exercícios EntreDocumento3 páginasREDAÇÃO. JULHO 02 - A Diminuição Da Prática de Exercícios EntreRosileneAinda não há avaliações
- Consenso Brasileiro Duchenne - En.ptDocumento10 páginasConsenso Brasileiro Duchenne - En.ptNatáliaAinda não há avaliações
- Duarte Barbosa Montenegro - 2015.1Documento20 páginasDuarte Barbosa Montenegro - 2015.1Gustavo RodriguesAinda não há avaliações
- Bula Bromidrato de Citalopram 10782 1329Documento2 páginasBula Bromidrato de Citalopram 10782 1329felix o gaiteroAinda não há avaliações
- Relatorio ITMMDocumento11 páginasRelatorio ITMMHeitor DimasAinda não há avaliações
- Manual BovinosDocumento52 páginasManual BovinosIdyla Avelar100% (1)
- 19 A Epilepsia e Os Transtornos Mentais - A Interface NeuropsiquiátricaDocumento9 páginas19 A Epilepsia e Os Transtornos Mentais - A Interface NeuropsiquiátricaDAFNE FRANÇA SANTANAAinda não há avaliações
- Fada OrianaDocumento19 páginasFada OrianaanaluisaalvesAinda não há avaliações
- Miravis DuoDocumento27 páginasMiravis Duoirinaldojc7094Ainda não há avaliações
- RelatórioDocumento4 páginasRelatórioGon_alo_Ferrei_1363Ainda não há avaliações
- Aula 06 - Producao de Geleia e Doce em MassaDocumento17 páginasAula 06 - Producao de Geleia e Doce em MassaLamar Moreno100% (1)
- Fisiologia Da VisãoDocumento65 páginasFisiologia Da VisãoLeonardo Alves de Souza100% (3)