Escolar Documentos
Profissional Documentos
Cultura Documentos
Apostila Obstetrícia P2
Enviado por
Giovanna SoaresDescrição original:
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Apostila Obstetrícia P2
Enviado por
Giovanna SoaresDireitos autorais:
Formatos disponíveis
APOSTILA II
2º SEMESTRE 2017
GRUPO A1 – Dr. Feres
AMAURI FARINASSO FILHO
ANALANA CAMILA DOS SANTOS
BRUNA ZAMPIERI NOGUEIRA
FRANCIELY DA SILVA
FELIPE TEIXEIRA DE OLIVEIRA
JANAÍNA DOS SANTOS SOUZA
LETÍCIA MEDEIROS PIGOZZI
AMANDA ARTONI PEDRAO
GABRIELLA TOPASSI LOUZADA SAILER
GIOVANNA EMANUELLA PIFFER SOARES
PRISCILA ANDRAUS
LIVIA DE FREITAS MENDONÇA GONTIJO
MARIANE DESTRO
MILENA REZENDE
ÍTALO MICHELONE
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 1
LÍQUIDO AMNIÓTICO
O QUE É?
O liquido amniótico é um produto do corion e do cordão umbilical com contribuição da urina
fetal e do fluido traqueo-bronquico.
O âmnio forma o saco amniótico que apresenta uma consistência membranosa e líquida no
seu interior, envolvendo o embrião e mais tarde o feto. Como o âmnio está junto às margens
do disco embrionário sua junção com o embrião (futuro umbigo) se localiza na superfície
ventral após o dobramento do embrião. À medida que o âmnio aumenta de tamanho ele
oblitera gradualmente a cavidade coriônica e envolve o cordão umbilical.
De um modo geral, as propriedades do líquido dependem da sua composição, onde a água
ocupa 98%.
Cor: normalmente ausente, ou seja, incolor ou algo acinzentada; no que se refere ao aspecto,
o líquido amniótico varia de acordo com o tempo de gestação e consoante a proporção dos
seus constituintes. É usualmente transparente nos primeiros meses de gestação, tornando- -se
opaco, com partículas em suspensão, nos últimos meses de gestação. Estas partículas são
constituídas por lípidos que, ao aumentarem no decorrer da gestação, vão intensificar a
turvação.
Pode alterar-se a cor tendo um significado:
• Claro/Incolor: Imaturo (36 semanas)
• Branco: Maturidade (>36 semanas)
• Verde: Presença de Mecônio traduzindo sofrimento fetal (redução de oxigênio
promove acidose que consequentemente libera os esfíncteres fetais) - Devido à
estercobilina.
• Amarelo: Pós-termo
• Vermelho: Descolamento
• Marrom: Morte Fetal
• Amarelo-alaranjada – Devido à presença de bilirrubina, casos de anemia hemolítica;
• Amarelo-acastanhada – Devido à presença dos eritrócitos maternos ou fetais e à
hemossiderina e hemotoidina resultante de hemorragia;
QUAL COMPOSIÇÃO?
Os principais componentes presentes neste líquido estão em suspensão e em dissolução.
Elementos em suspensão: Encontram-se células esfoliadas do âmnio - rico em células
escamadas que delimitam a cavidade amniótica e também células provenientes do feto.
Para orientação diagnóstica, basicamente, são utilizadas as células escamosas devido às suas
quantidades e qualidades tintoriais, pelo aspecto dos núcleos e características do citoplasma.
As preparações normalmente são feitas por citocentrifugação, visando à melhor padronização
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 2
e à permissão de comparações. As colorações policrômicas utilizadas são: Shorr e
Papanicolaou, sendo utilizado à parte o sulfato azul de Nilo a 0,1%, com a vantagem de separar
quanto ao grau de maturidade
Elementos em dissolução: São encontradas substâncias orgânicas (proteínas, aminoácidos,
alfa-fetoproteina, substancias nitrogenadas não protéicas, lipideios, carboidratos, vitaminas,
enzimas, bilirrubina, hormônios e prostaglandinas) e inorgânicas (eletrólitos – sendo alguns
relacionados com idade gestacional).
OBS.: A alfafetoproteína é uma glicoproteína sintetizada pelo saco vitelino fetal no
início da gestação e posteriormente pelo trato gastrointestinal e pelo fígado. A sua
principal fonte é a urina fetal. Mesmo não esclarecida sua função; níveis elevados
indicam defeitos do tubo neural (anencefalia, espinha bífida), cistos sacrococcígeos,
obstrução esofágica ou intestinal, necrose hepática, defeitos da parede abdominal,
obstrução urinária e outras anomalias renais, defeitos de osteogênese, defeitos
congênitos de pele, baixo peso fetal, oligoidrâmnio, gestação múltipla. Já os níveis
baixos indicam trissomias cromossômicas como síndrome de Down, doença
trofoblástica gestacional, morte fetal e aumento do peso materno.
O protocolo para análise de alfafetoproteína geralmente utilizado inclui: a) dosagem
sérica materna de alfafetoproteína; b) repetir se o exame fornecer níveis alterados; c)
ultra-sonografia; d) amniocentese para confirmação.
A interpretação da dosagem da alfafetoproteína sérica materna é complexa,
dependendo de fatores como idade, etnia, peso, idade gestacional e grau de nutrição
QUAL FUNÇÃO?
• Crescimento externo simétrico do embrião
• Barreira contra infecções
• Impede a aderência entre o embrião e o âmnio
• Protege o embrião de traumatismos sofridos pela mãe
• Ajuda a controlar a temperatura corporal do embrião
• Permite que o feto se mova livremente, contribuindo assim para o desenvolvimento
muscular
COMO É FORMADO?
De forma resumida:
Para explicar a formação e eliminação do LA, no ínicio da gestação, antes que se estabeleçam a
micção e a deglutição, o mecanismo provável para formação do LA é o transporte ativo de
solutos através do âmnio para o espaço amniótico, o que possibilita a passagem ativa de água
em função da diferença de gradiente químico.
A partir da 12ª semana gestacional, inicia-se a função renal do feto, que é considerada a maior
fonte de produção do LA. A quantidade miccional produzida pelo feto, em condições normais,
tem um aumento progressivo até a 39ª semana, o que depois tende a regredir.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 3
O fluido fetal pulmonar representa outro mecanismo implicado na produção do LA; a
proporção deste, a partir do 2° trimestre de gestação, atinge a metade do fluxo urinário do
concepto.
A deglutição fetal, com inicio entre a 8ª e 11ª semana gestacional, é o principal mecanismo
pelo qual o LA é removido da cavidade amniótica.
Explicação detalhada da formação:
A cavidade amniótica é o espaço situado entre o pólo embrionário e o trofoblasto, aparecendo
na gestação ainda no estágio de blastocisto, aproximadamente três semanas após a data da
última menstruação. Com o evoluir da gestação essa cavidade cresce e envolve o embrião,
podendo ser visualizada através do ultra-som endovaginal a partir de cinco ou seis semanas, e
cresce até obliterar a cavidade coriônica com cerca de 12 semanas. Nas primeiras semanas de
gestação, o líquido amniótico é um simples ultrafiltrado do plasma materno. Pequenas
moléculas ou solutos como sódio, potássio e uréia passam facilmente pela membrana, sendo a
concentração dessas substâncias muito semelhante à do plasma materno. Substâncias de
maior peso molecular não passam facilmente a membrana amniótica, de modo que
concentração protéica no líquido é bastante inferior quando comparada com o sangue
materno. Ao final do primeiro trimestre a composição do líquido amniótico começa a mudar,
passando a se assemelhar ao plasma fetal, equilíbrio esse conseguido através da pele fetal e de
outras vias de troca, como a placenta e o cordão umbilical. A produção de urina, a deglutição
fetal e o exudato alveolar passam a ser as vias fundamentais para a mudança na composição
do LA a partir do segundo trimestre. A pele fetal, que desempenha importante papel na
formação do LA nas primeiras semanas da gestação, vai perdendo importância a partir da
queratinização que ocorre aproximadamente com 25 semanas. Deste modo, a partir desse
período, ocorrem cada vez menos troca de fluidos por essa via. A placenta é também um local
importante de troca de fluidos, desde o final do primeiro trimestre e permanecendo durante
toda a segunda metade da gestação. Há inclusive entrada preferencial pela placenta de
produtos deciduais, como prostaglandinas e a prolactina, que passam direto para o LA, sem
circular pelo sangue materno. A prolactina, por exemplo, reduz a permeabilidade das
membranas à água. O transporte de água pelas membranas corioamnióticas e cordão também
afeta o volume de líquido amniótico. Tanto o cório como o âmnio são extremamente
permeáveis à água (ocorrendo trocas por difusão e por canais intercelulares) e são
semipermeáveis a outras substâncias, sendo que apenas pequenos solutos como sódio e
glicose passam por difusão simples. O transporte de água pelas membranas é proporcional à
diferença de osmolaridade entre o LA e o plasma materno. A osmolaridade do LA é sempre
menor que a do plasma materno, de modo que há uma tendência a sair água da cavidade
amniótica. Entretanto, a osmolaridade do LA é influenciada por diversos fatores como
hiperhidratação materna, modificações na composição da urina fetal e do exsudato pulmonar.
Além disso, existe uma íntima relação entre o volume do plasma materno e o volume de LA,
demonstrando que a perfusão uterina desempenha papel importante na regulação do LA. A
filtração glomerular e a produção de urina fetal se iniciam por volta da nona semana, já
podendo ser identificada a bexiga fetal, ultra-sonograficamente, a partir da décima primeira
semana. Com 18 semanas a produção de urina pode ser estimada em 0,3 a 0,6ml/h. Com 25
semanas estima-se em 3,3ml/h, aumentando gradativamente para até 26ml/h com 39
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 4
semanas, após o que sofre declínio progressivo com o avançar do termo e no pós-datismo. A
produção de urina pelo feto sofre influência de diversos fatores como a hidratação materna, a
hipoxemia fetal e concentração de renina-angiotensina-aldosterona materna e fetal, entre
outros. O trato gastro-intestinal também desempenha importante papel na regulação e
diminuição do volume de líquido da cavidade amniótica. A deglutição fetal e a absorção
intestinal iniciam-se entre 8 e 11 semanas e podem ser estimadas na 7ml/d às 16ª semanas,
aumentando para cerca de 200 a 600ml/d ao termo.3 O trato respiratório contribui no turn-
over amniótico através do exudato alveolar. Esse exudato está estimado em 7,8ml/h a partir
do segundo trimestre, entretanto aproximadamente metade desse volume é deglutido
novamente pele feto antes de atingir o LA efetivamente. Em resumo, o fino balanço do LA é
determinado pelo ajuste entre mecanismos secretores como a urina fetal (9ml/kg/h ou 400-
1200ml/dia) e o exudato alveolar (600-900ml/dia), capacidade de troca materno-fetal no
espaço interviloso e mecanismos de absorção, como os realizados pelas membranas cório-
amnióticas (80ml/d) e deglutição fetal (200-450ml/d). Desse modo, no segundo e terceiro
trimestres da gestação há duas principais vias de clearance do LA: a urina fetal e a transudação
pulmonar fetal, auxiliadas por pequeno volume advindo da cavidade oral.
Outra Explicação sobre a formação (fonte UFF):
No inicio um pouco de liquido pode ser secretado pelas células amnióticas, mas a maior parte
provem do liquido tecidual materno que se difunde através da membrana amniocorionica
(originaria da decídua parietal).
Mais tarde ocorre difusão de liquido através da placa coriônica proveniente do sangue do
espaço interviloso da placenta. Antes da pele sofrer queratinização, uma importante via para a
passagem de água e solutos do liquido tecidual do feto para a cavidade amniótica é a própria
pele, logo o liquido amniótico é semelhante ao liquido tecidual fetal.
No 1° trimestre a maior fonte de líquido amniotico é a membrana amniótica – a agua atravessa
a membrana livremente sem nenhum mecanismo de transporte ativo. Assim a produção de
fluido na cavidade amniotica é mais comumente acompanhada de transporte ativo de
eletrólitos e outros solutos pelo amnio com difusão passiva de agua em resposta a mudanças
de pressão osmótica. O amnio também pode sintetizar proteinas para a secreção na cavidade.
No final do 1° e começo do 2° trimestre, à medida que a placenta e o feto se diferenciam,
novas vias de produção e consumo surgem. Incluindo o movimento de fluido através do córion
frondoso (a porção do corion que se desenvolve para a porção fetal da placenta, e ocorre livre
troca entre sangue fetal e liquido amniótico) e pele fetal (até 26ª semana, quando ocorre
queratinização), débito urinário, mecanismos de deglutição e absorção intestinal (iniciam-se de
8 a 11 semanas e tornam-se a principal fonte a partir do 2° trimestre).
A formação de urina continua ao longo da vida fetal. É excretada para a cavidade amniótica e
forma a maior parte do liquido amniótico. Um feto maduro engole varias centenas de mililitros
de fluido amniótico por dia. Esse liquido é absorvido pelo intestino, e os produtos de excreção
são transferidos através da placenta para o sangue materno a fim de serem eliminados.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 5
O liquido amniótico renova-se entre 4 a 6 horas, e sua secreção atinge cerca de 4 a 8 litros por
dia.
A produção de urina aumenta com a idade gestacional, e é estimada em 2,2ml por hora com
22 semanas, 12 ml por hora com 32 semanas, e 27 ml/hora a termo.
O trato respiratório também apresenta mecanismos de produção e consumo do LA, embora a
exata contribuição não é bem entendida. Sabe-se que o fluido pode ser absorvido e excretado
através de capilares alveolares ou pela traquéia. Algumas trocas de fluido alveolar ocorrem
através da presença de fosfolipideos pulmonares no LA, ocorrendo aumento das
concentrações à medida que a gestação evolui.
Entende-se que os mecanismos de produção do LA vão se modificando à medida que a idade
gestacional progride. No 1 e 2° trimestre a produção envolve primariamente fluxo passivo de
água através das membranas e pele fetal, desta forma a composição e osmolalidade do flluido
assemelha-se ao soro materno e fetal.
Posteriormente o LA vai se assemelhando a urina fetal, tornando-se cada vez mais hipotônico
em relação ao soro materno e fetal.
QUAL SEU VOLUME?
Avaliação do VLA ocorre através de uma técnica ultrassonografica que mede o bolsão mais
profundo do liquido em quatro quadrantes do útero, formados por 2 linhas imaginarias
perpendiculares que se cruzam no nível da cicatriz umbilical materna; e cuja soa, em
centrimetros proporciona o ILA.
ILA (normal para >34 sem) : soma das dimensões do maior bolsão vertical de cada
quadrante que não contenha cordão ou partes fetais, com o transdutor perpendicular
ao solo
Phelan JP et AL. Reprod Med, 1987
Abaixo de 20 semanas: apenas os 2 bolsões inferiores
Megann EF et al. Am J obststet Gynecol, 2000
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 6
Durante as primeiras 20 semanas de idade gestacional, o volume do liquido amniótico esta
correlacionado com o peso fetal e aumenta rapidamente com a idade gestacional, passando
de 20 ml a 500 ml entre a 7ª e a 20ª semana.
Por volta do 1° trimetre o volume normal = 70 ml.
Em torno da 16ª semana quando se realiza a maioria das amniocenteses o volume = 200 ml
No termo o volume = 900 ml; com uma variação de 500 a 1200 ml.
O volume total de LA aumenta durante a gestação até 38 a 40 semanas, diminuindo após isso
(na gestação pós-termo o declínio é de 250 a 500 ml).
Fatores que influenciam em maior ou menor produção de LA: volume plasmático, hidratação,
permeabilidade à placenta, peso da placenta e do feto.
IDADE GESTACIONAL VOLUME LÍQUIDO AMNIÓTICO
Inicia 30 ml
16ª sem 250 ml
20ª sem 500 ml
28ª sem 800 ml
34ª sem 1000-1100 ml
A partir do termo Decresce p/ 700-800ml
QUAL TÉCNICA PARA AVALIAR LA?
Métodos para avaliar bioquímica: Amniocentese e amnioscopia.
1- Amniocentese: consiste na introdução de uma agulha longa através da parede abdominal da
mãe para a retirada do líquido amniótico, sendo que o volume do líquido retirado depende da
idade do feto e do motivo do exame. É utilizada para detectar principalmente: doenças
congênitas, defeitos de tubo neural, idade gestacional e maturidade fetal pulmonar, sendo
indicada principalmente a mulheres acima de 35 anos devido à maior probabilidade de
anormalidades cromossômicas fetais (síndrome de Patau e Edwards), além de tornar possível o
estudo do DNA (paternidade). A amniocentese é um procedimento seguro, com risco de perda
fetal geralmente menor do que 1%,
O diagnóstico de anormalidades genéticas no líquido amniótico é realizado através de cultura
de células. A amostra é obtida entre 14 e 20 semanas de gestação, uma vez que as células
coletadas são cultivadas e lisadas para aná- lise cromossômica, determinando-se seu conteúdo
enzimá- tico para avaliar defeitos de metabolismo
Quando a amniocentese for executada para avaliar a maturidade fetal pulmonar, realiza-se
uma técnica, freqüentemente entre 32 e 36 semanas de gestação, observando-se o tipo de
células epiteliais alveolares fetais predominante, além de correlacionar a concentração de
fosfolipídeos, particularmente compostos como fosfatidilglicerol e lecitina, com o avanço do
desenvolvimento pulmonar fetal. Em mulheres diabéticas, o teste da maturidade pulmonar
pode ser feito no final da gestação, porque esta patologia pode retardar a maturidade
pulmonar fetal
2- Amnioscopia: é um método endoscópico de observação da câmara amniótica, permitindo
observá-la pelo canal cervical e através das membranas do pólo inferior do ovo
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 7
Os principais métodos de avaliação do volume do LA são:
1- Técnica da medida do maior bolsão vertical (MBV) – Introduzida por Chamberlain et
al.(1), que mede o maior bolsão vertical, livre de cordão e partes fetais, visualizado por
meio da ultra-sonografia. Considera-se normal quando o maior bolsão mede entre 20
mm e 80 mm. Esta técnica tem a vantagem de ser simples e reprodutível, e
provavelmente a melhor técnica para avaliação do LA em gestações múltiplas.
2- Índice do líquido amniótico (ILA) – Introduzido por Phelan et al.(2), utiliza a medida do
maior bolsão vertical em cada um dos quatro quadrantes do útero. O transdutor deve
ser posicionado no plano sagital da paciente e perpendicular ao seu plano coronal.
Deve-se tomar o cuidado de não angular o transdutor para acomodar à curvatura do
útero. As medidas de cada bolsão devem estar livres de alças de cordão e partes fetais.
Bolsões muito pequenos, menores de 5 mm, não devem ser medidos. Em 1990, Moore
e Cayle(3) descreveram uma curva de normalidade, com respectivos desvios-padrão
para cada idade gestacional, em que o ILA maior que o percentil 95 indica polidrâmnio
e menor que o percentil 5 indica oligoidrâmnio.
3- Técnica da medida bidimensional do maior bolsão (MBMB) – Introduzida por Magann
et al.(4), multiplica a medida do maior diâmetro vertical utilizando-se a técnica do MBV
pelo maior diâmetro horizontal. O bolsão escolhido deve estar livre de alças de cordão
e partes fetais. Os valores de normalidade são definidos entre 15,1 cm² e 50,0 cm.
As técnicas ultra-sonográficas para a medida do volume de LA (MBV, ILA e MBMB)
representam tentativas de aplicar um valor numérico ao volume do LA por meio da ultra-
sonografia. A estimativa do volume do LA não é fácil devido ao formato irregular da cavidade
amniótica e aos movimentos corpóreos fetais. Até o momento, o ILA é o método mais aceito
para avaliar o volume do LA em gestações únicas e o que melhor reflete o volume do LA. A
relação entre os métodos de avaliação do volume do LA e o volume efetivo é bastante
próxima, mostrando que quaisquer destes métodos, desde que realizados com rigor técnico,
são eficientes e fidedignos. A avaliação subjetiva para a detecção de alterações do volume do
LA apresenta sensibilidade tão boa quanto as técnicas semiquantitativas, desde que realizadas
por profissionais treinados e qualificados. O Doppler com mapeamento em cores auxilia
evidenciar a presença de cordão umbilical nos bolsões de LA, principalmente nos casos de
oligoidrâmnio, já que apenas os bolsões livres podem ser medidos e contabilizados
Fonte:http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-
39842005000600002
ALTERAÇÕES DE VOLUME E DOENÇAS:
É importante considerar o volume do líquido amniótico, sendo que este se relaciona com
algumas patologias como poliidrâmnio e oligoidrâmnio.
POLIIDRÂMNIO: quando o volume amniótico ultrapassa os 2.000ml.
Principais Causas:
• Malformação fetal: SNC, TGI (atresia esôfago) , sistema músculo-esquelético,
aparelho respiratório, cardiovascular e urinario
• Distúrbios genéticos
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 8
• Hidropsia fetal não imune
• Diabetes melito
• Sensibilização Rh - doença hemolítica perinatal
• Infecções congênitas
A presença de excesso de líquido amniótico (ILA > 180mm) denuncia o risco de inúmeras
complicações, tais como rotura prematura das membranas, prolapso de cordão umbilical,
trabalho de parto prematuro, descolamento prematuro da placenta, e desconforto materno
nos casos mais acentuados.
Diagnóstico: O diagnóstico da polidramnia é suspeitado clinicamente pelo aumento
da altura uterina em relação à idade gestacional; aumento do ganho ponderal
materno; sobredistensão uterina e dificuldade de palpação das partes fetais e de
ausculta dos BCF. Sistematicamente, devem ser pesquisados o diabete melito e a
presença de malformações fetais. De certeza, o diagnóstico é ultra-sonográfico, dado
pelo achado do ILA maior que o percentil 95 para a idade gestacional considerada
Conduta : se fundamentará em –
• Diagnóstico etiológico e tratamento da causa quando possível.
• Corticosteróide para prevenção da membrana hialina em casos de
prematuridade.
• Indometacina 100mg/dia – porque diminui a função renal fetal, diminuindo a
produção de liquido (pode levar ao fechamento precoce do canal arterial).
• A amniocentese descompressiva deve ser reservada para casos mais
acentuados, principalmente na presença de dispnéia ou dor abdominal. A
drenagem de LA deve ser lenta, aproximadamente 300 ml/hora, para evitar a
descompressão súbita e conseqüente descolamento de placenta.
OLIGOIDRÂMNIO: é definido como uma diminuição na quantidade de líquido amniótico
(menos de 400ml), constituindo uma grave complicação da gravidez.
As anomalias fetais resultantes desta condição são na maioria das vezes malformações do
sistema urinário, acidentes agudos de cordão umbilical (compressão funicular) e hipoplasia
pulmonar.
Causas: Frente à oligodramnia, impõe-se saber se esta foi causada por amniorrexe.
Afastada esta hipótese, temos que pensar nos diagnósticos diferenciais.
• Insuficiencia placentária
• Malformações urológicas fetais: válvula de uretra posterior, agenesia renal
bilateral, rins policísticos infantil
• Infecção fetal: toxoplasmose, sífilis, rubéola, CMV
• Cariopatia
• Colagenoses: LES e síndrome do Ac antifosfolipídico
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 9
Alguns estudos demonstram que fetos de gestantes hipertensas com associação de
oligoidrâmnio são potencialmente suscetíveis a hipóxia, principalmente durante o período
intraparto, e tendem a apresentar sinais de asfixia após o nascimento
Diagnóstico: o diagnóstico clínico é realizado pela medida da altura do fundo uterino
menor que a esperada para a idade gestacional, associada à sensação de desconforto
materno à movimentação fetal, facilidade de palpação de pequenas partes fetais e a
avaliação subjetiva do examinador experiente sobre a redução do líquido amniótico.
Mais recentemente, o diagnóstico tem sido quase sempre confirmado por exame
ultra-sonográfico, com o desenvolvimento de índices objetivos para a mensuração do
volume do líquido
Conduta: O tratamento do oligoâmnio visa restaurar o volume de líquido amniótico e
irá depender de sua etiologia.
- Quando for decorrente de anomalias renais fetais, só poderá ser tratado nas
patologias obstrutivas, através da colocação de cateter de derivação para a cavidade
amniótica, procedimento reservado aos centros de referência em Medicina Fetal, para
onde os casos devem ser encaminhados.
- Nos casos de alterações renais com ausência de função (displasias renais), e na
ausência de rins (agenesia), não existe terapêutica.
- Nos caso de alteração da perfusão placentária (como na hipertensão arterial),
medidas clínicas, como o repouso, podem ter alguma valia.
- Contudo, na amniorrexe prematura, o tratamento vem sendo mais pesquisado. Os
procedimentos para este fim incluem a amnioinfusão e a hiperhidratação. A
amnioinfusão consiste na infusão de líquidos, principalmente solução salina, na
cavidade amniótica. Embora ainda não utilizada sistematicamente no país, tem
demonstrado ser uma técnica relativamente simples, e eficaz. Sua utilização,
entretanto, ainda não é recomendada rotineiramente, estando restrita aos Centros de
Referência.
OBS: a amnioinfusão eleva o risco de infecção amniótica e não restabelece, por tempo
adequado, o volume de líquido amniótico devido à rápida absorção do líquido
infundido
- A hidratação materna tem mostrado sua eficácia em aumentar o volume do líquido
amniótico residual, desde que não haja contraindicação para uma sobrecarga
circulatória. Além da hidratação oral, pode-se complementar por via endovenosa,
recomendando-se um aporte total de 3 a 4 litros de líquidos por dia. Entende-se,
ainda, que, pela maior possibilidade de compressão de cordão e associação com
prognóstico perinatal desfavorável.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 10
http://www.scielo.br/pdf/jbpml/v39n3/16998.pdf - Artigo Diagnóstico Laboratorial do Líquido
Amniotico
https://www.lume.ufrgs.br/bitstream/handle/10183/3377/000337006.pdf?sequence=1 tese
UFRGS
http://www.usbipanema.com.br/site/uploads/noticias/arquivos/Polidramnia_e_Oligodram
nia.pdf
http://bvsms.saude.gov.br/bvs/publicacoes/25gestacao_alto_risco.pdf
http://recursos.bertrand.pt/recurso?&id=9421974
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 11
AVALIAÇÃO DE VITALIDADE FETAL :
Avalia-se a vitalidade fetal através da realização da US Doppler, da Cardiotocografia e do Perfil
biofísico fetal.
Entretanto, a maioria das sociedades internacionais recomenda a realização da
ultrassonografia Doppler, da CTG e do PBF apenas em gestantes de alto risco, com suspeita de
insuficiência placentária ou com restrição do crescimento intrauterino.
MÉTODOS DE AVALIAÇÃO DO BEM-ESTAR FETAL
Clínicos:
• Ausculta BCF (110 -160)
• Aferição da AU (aumento Bioquímicos:
1cm/sem)
• Monitorização MF (a partir • Dosagem de hormônios (estriol, hPL) e
20ª sem) enzimas (fosfatase alcalina,
• Amnioscopia- Amniocentese diaminoxiadase, ocitocinase)
(avaliação do líquido • Gasometria do sangue fetal (punção do
amniótico) couro cabeludo, cordocentese)
• Dosagem de lactato
Biofísicos:
• Cardiotocografia
• Doplerfluxometria
• Perfil Biofísico Fetal
MÉTODOS BIOFÍSICOS:
Vários são os métodos propostos para avaliação do bem-estar fetal. Dentre os métodos
clínicos, destacam-se o registro diário da movimentação fetal e a prova de aceleração da FCF
após estímulo sonoro ou mecânico ou movimentos fetais espontâneos, ambos utilizados na
prática clínica.
Os bioquímicos, como dosagem de estriol, de lactato e gasometria fetal, são atualmente pouco
utilizados, havendo os métodos biofísicos (cardiotocografia, perfil biofísico fetal – PBF e
ultrassonografia Doppler) direcionados ao sofrimento fetal crônico
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 12
Ultrassonografia Doppler
Doplerfluxometria: identificar as mudanças na hemodinâmica fetal, detectando e
quantificando a resistência do fluxo sanguíneo em diferentes vasos, pela mensuração das
velocidades de fluxo em vasos da circulação materna e fetal.
Alterações da circulação útero-placentária e algumas das suas repercussões na hemodinâmica
fetal podem ser diagnosticadas pela diminuição ou pelo aumento da resistência ao fluxo
sanguíneo em determinados vasos, sendo os principais vasos analisados:
• artérias uterinas (circulação materna);
• artérias umbilicais (feto-placentária) ;
• artéria cerebral média (fetal);
• ducto venoso (fetal).
As principais indicações para o estudo dopplervelocimétricos nas artérias umbilical e cerebral
média fetal são:
• Doppler alterado das uterinas entre 20 e 24 semanas;
• Antecedentes de feto morto, parto prematuro e RCIU;
• Estados hipertensivos na gravidez;
• Prenhez gemelar;
• Isoimunização;
• Suspeita de RCIU na gestação atual;
• Amadurecimento precoce placentário (Grau II < 32 semanas e Grau III < 34 semanas);
• Oligohidrâmnio a esclarecer;
• Hipertireoidismo;
• Diabetes com vasculopatia;
• Doença auto imune/ anticorpos antifosfolípides e anticardiolipina;
• Uso de anti-coagulante e/ ou anti-agregante plaquetário;
• Defeito congênito fetal/ cromossomopatias;
• Alterações funiculares (artéria umbilical única, nó de cordão, tumores, circular etc).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 13
A Dopplervelocimetria em obstetrícia é de suma importância no rastreio da insuficiência
placentária (sendo o melhor método diagnóstico), responsável por complicações como pré-
eclâmpsia, restrição ao crescimento intrauterino e na identificação dos fetos com maior risco
de resultados Peri natais adversos.
Baseia-se na utilização de sons de alta freqüência na investigação do fluxo sanguíneo de um
vaso. Quando uma onda sonora de alta frequência (ultrassom) é dirigida para um alvo em
movimento, e ela é refletida com uma freqüência diferente daquela que caracterizava o som
emitido. Essa diferença de frequência é o que se chama de efeito Doppler. Os índices
dopplervelocimétricos arteriais utilizados são: a relação sístole/diástole (S/D ou A/B), o índice
de resistência(IR) (índice de Pourcelot) e o índice de pulsatilidade (IP).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 14
O que é hipoxemia e hipóxia?
Hipoxemia é quando ocorre uma redução da concentração de oxigênio no sangue, enquanto
que hipoxia é a redução intracelular deste componente (O2) – estado de sofrimento fetal.
Hipoxemia é indicada no Doppler pelo aumento do IR ou IP acima do percentil 95 para a idade
gestacional. O estado de hipóxia no feto é indicado pelo Doppler quando se identifica uma
diástole zero ou reversa da artéria umbilical e ducto venoso com IPV acima do percentil 95
para a idade gestacional ou onda A ausente ou reversa. A centralização fetal é um mecanismo
adaptativo do estado hipoxêmico para evitar hipoxia.
CIRCULAÇÃO ÚTERO-PLACENTÁRIA
Artérias uterinas são ramos da artéria ilíaca se anastomosam no corno uterino e dão origem as
artérias arqueadas que percorrem lateralmente o útero. As artérias no endométrio e
miométrio superficial que formam o suplemento materno para a placenta e o feto são as
artérias basal e espiralada. As paredes dessas artérias têm um complemento normal de tecido
muscular e elástico similar ao de outras artérias médias e pequenas durante a gestação. As
mudanças fisiológicas nas artérias espirais permitem aumento do fluxo para suprir as
necessidades de nutrição e oxigenação fetopacentária. As artérias espirais pela ação do
trofoblasto transformam-se em vasos tortuosos e dilatados, com ausência completa da
camada de músculo-elástica. A conversão de artéria espiral em artéria útero-placentário
ocorre em dois estágios: Inicialmente, no primeiro trimestre da gestação (8 a 12 semanas) a
invasão trofoblástica converte os segmentos deciduais das artérias espirais. No segundo
estágio essa conversão ocorre nos segmentos miometriais no segundo trimestre (12 a 24
semanas). Como consequência da migração trofoblástica, o circuito vascular uterino se
transforma em um leito arterial de baixa resistência e alto fluxo circulatório, inclusive durante
a diástole. (Pinnenborg et al, 1983).
O que mede as artérias uterinas (AUt)?
O fluxo de sangue materno para a placenta. Assim, quando temos um fluxo de artérias
uterinas considerado adequado é porque a passagem do sangue que vai das artérias uterinas,
passando pelas arqueadas, seguindo pelas radiais e as espiraladas, está fácil. Esta condição é
decorrente de uma boa implantação placentária com uma boa invasão do trofoblasto
promovendo a degradação da camada média muscular das artérias espiraladas e
possibilitando um aumento do calibre das mesmas, o que reduz a resistência ao fluxo. Esta
resistência é medida no Doppler obstétrico usando o índice de resistência (IR) ou o índice de
pulsatilidade (IP) da artéria uterina, pois a resistência ao fluxo sanguíneo no leito placentário é
refletido nas artérias uterinas. Conclusão: quando o IR ou IP, a depender de qual dos dois você
esteja utilizando, estiverem acima do percentil 95 (P95) para a idade gestacional, indicará
aumento de risco para CIUR (crescimento intrauterino restrito) e para pré-eclâmpsia em
decorrência de uma má placentação. Habitualmente este exame é realizado em torno de 20
semanas, mas há quem considere a partir de 26 semanas gestacionais, pois neste momento já
deve ter completado a migração trofoblástica.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 15
FLUXO NA ARTÉRIA UMBILICAL
A dopplervelocimetria das artérias umbilicais permite a identificação da insuficiência
placentária no sofrimento fetal que apresenta alto índice de morbimortalidade neonatal. O
procedimento é realizado com a colocação do transdutor no abdome materno que é
manipulado para obter a onda Doppler característica da artéria e veia. Identificando a alça
livre do cordão e sua inserção na placenta. (Nicolaides et al 2000)
A resistência ao fluxo sanguíneo nas artérias umbilicais depende diretamente das condições da
circulação útero-placentária. Alterações no desenvolvimento ou do funcionamento dos
espaços intervilosos podem em algumas situações provocar alterações no fluxo das artérias
umbilicais, onde a resistência ao fluxo sanguíneo torna-se aumentada.
Com a evolução da insuficiência útero-placentária o aumento da resistência ao fluxo sanguíneo
na artéria umbilical impede o fluxo sanguíneo durante a diástole (diástole zero).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 16
O último estágio do aumento da resistência na artéria umbilical identificado pelo Doppler é a
inversão do fluxo sanguíneo durante a diástole: a diástole reversa.
O que mede as artérias umbilicais (AU)?
O fluxo de sangue fetal que vai para a placenta. Assim, quando temos um fluxo de artérias
umbilicais adequado, IR ou IP abaixo do P95 para a idade gestacional, isto é indicativo que a
placenta se encontra em funcionamento suficiente para prover o feto. Quando ocorre
aumento do IR ou IP nos dá um alerta que deve haver mau funcionamento placentário.
Diástole zero na artéria umbilical indica comprometimento importante da função placentária e
diástole reversa é uma piora acentuada da situação. Momento em que entra a aplicação do
ducto venoso a depender da idade gestacional. Diástole zero é uma indicação formal de
internamento da paciente e a depender da idade gestacional estará indicada a interrupção ou
seguimento diário com o ducto venoso.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 17
FLUXO DA ARTÉRIA CEREBRAL MÉDIA
A artéria cerebral média se origina da artéria carótida interna, sendo um vaso de grande
importância, por irrigar grande parte do território cerebral. É responsável pelo fluxo sangüíneo
da região cortical e subcortical, incluindo o córtex ao nível da fissura de Sylvius e áreas mais
profundas como o putâmen e o globo pálido.
Devido ao IP ser maior na artéria cerebral média do que na carótida interna ou na artéria
cerebral anterior e posterior, é importante saber exatamente qual o vaso cerebral que está
sendo analisado pelo Doppler. Pois, com o desenvolvimento da gestação a velocidade do fluxo
sangüíneo aumenta resultando da redução o IP.
A resposta fetal diante da hipóxia crônica provocada pela insuficiência placentária é avaliada
pelo estudo do Doppler da artéria cerebral média. Devido à redistribuição do fluxo sanguíneo
fetal no estado de hipóxia, há uma priorização de fluxo a determinados órgãos e sistemas,
como as adrenais, o miocárdio e o cérebro, o que caracteriza a centralização fetal. Mensura-se
esse estado de centralização através do estudo da artéria cerebral média, que demonstrará
um aumento do fluxo diastólico e uma diminuição da resistência em sua circulação. Assim,
valores de IP abaixo do percentil 5 para a idade gestacional são considerados anormais.
O que mede a artéria cerebral média (ACM)?
Indiretamente mede o grau de oxigenação do cérebro fetal. Num feto bem oxigenado o IR e IP
da ACM são altos pois não há necessidade de fluxo cerebral alto para manter a oxigenação.
Quando o feto se encontra numa condição hipoxêmica ocorre uma auto regulação que faz
vasodilatação da ACM para aumentar o fluxo cerebral e compensar a baixa taxa de oxigênio no
sangue. Este processo não se inicia na ACM, mas sim na AU com o aumento de seu IR e IP
indicando um comprometimento placentário. Com a piora da AU inicia o processo de
regulação vascular reduzindo o fluxo de áreas menos essenciais e aumentando com
vasodilatação, com consequente redução de IR e IP, para os órgãos principais: cérebro,
coração e glândulas suprarrenais.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 18
DUCTO VENOSO
O ducto venoso é um curto trajeto vascular, com apenas alguns milímetros. Durante a vida
fetal, ele desvia o sangue da veia porta esquerda para a veia cava inferior. Essa comunicação é
necessária durante a vida fetal para que o sangue oxigenado originário da placenta, que chega
ao feto pela veia umbilical, não passe pelo sistema porta ante de chegar ao coração. Após o
nascimento o ducto venoso é obliterado e dá origem ao ligamento venoso.
Persistindo o insulto placentário com consequente hipóxia fetal, após as alterações de fluxo da
artéria umbilical e da ACM, a manutenção da vasoconstrição periférica termina implicando em
um aumento da pressão das câmaras cardíacas, e, por conseguinte, em alterações no território
venoso fetal. O aumento da pressão cardíaca no ventrículo direito acarreta em um fluxo
retrógrado na veia cava inferior durante a contração atrial, o que provoca uma redução no
fluxo sanguíneo no ducto venoso. Dessa maneira, o estudo Doppler deste vaso exibe um
aumento dos valores de IP nessa situação. Com a evolução do quadro, a onda “A” (que se
refere à sístole atrial) se mostra ausente ou reversa. Assim, o ducto venoso é considerado um
importante parâmetro hemodinâmico preditor de morbidade e mortalidade neonatal, uma vez
que, quanto maior seu IP, menor é o pH ao nascimento, correlacionando-se fortemente com
eventos neonatais adversos.
A redução, a ausência e a inversão do fluxo nesse ponto são relacionados à hipóxia fetal.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 19
O que mede o ducto venoso (DV)?
Mede o gradiente de pressão venosa central. O ducto é um ramo da artéria umbilical que
rojeta sangue oxigenado sob pressão para o átrio esquerdo passando pelo átrio direito e
forame oval. A morfologia da onda do ducto venoso possui as ondas S (sístole ventricular), D
(diástole ventricular) e A (sístole atrial) e são todas positivas. Numa situação de hipóxia
importante com aumento da pré carga cardíaca o DV apresenta aumento de seu índice de
pulsatilidade venoso (IPV). Caso a hipóxia, seja grave com comprometimento miocárdico, a
onda A tende a desaparecer ou ser reversa (o sangue retorna ao DV), esta é uma condição
grave de acidemia fetal e o parto se faz necessário sob o risco iminente de óbito fetal. Num
feto centralizado a avaliação com o ducto venoso é através do IPV, onde, quando for maior
que percentil 95, indica grave comprometimento fetal e o parto deve ser realizado.
Fonte: Revisão- DOPPLERVELOCIMETRIA EM OBSTÉTRICA - Dra. Martha Peregrina Ferrel
Antelo; Dra. Márcia Konrath de Almeida Wassler ; FCMUNICAMP - interpretação do doppler
obstétrico na avaliação da vitalidade fetal
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 20
INTERPRETAÇÃO DOPPLER:
O emprego da ultrassonografia Doppler na circulação uterina durante a gravidez baseia-se nas
modificações hemodinâmicas que ocorrem no organismo materno, com o objetivo de
proporcionar o crescimento fetal adequado. Dentre estas alterações fisiológicas, destaca-se o
aumento do fluxo nas artérias uterinas, que passa de 40 mL/h nas mulheres que não estão
grávidas para 400 mL/h, ao final da gestação. Para que este processo ocorra de forma
satisfatória, há uma destruição do endotélio vascular com perda da camada musculoelástica
das arteríolas espiraladas, tornando-as menos resistentes. Quando a invasão trofoblástica
não ocorre de maneira satisfatória, o resultado são artérias uterinas de alta resistência, com
aumento do risco de restrição de crescimento fetal e pré-eclâmpsia. Esse achado é traduzido
na ultrassonografia Doppler das artérias uterinas pela presença de incisura protodiastólica e
elevação dos índices doplervelocimétricos. Por sua vez, a circulação fetoplacentária depende
diretamente da resistência vascular nas artérias uterinas. Em uma gestação normal, espera-se
uma redução progressiva da resistência ao fluxo sanguíneo nas artérias umbilicais. Em
contrapartida, quando a resistência nas artérias uterinas está elevada, pode ocorrer redução
no número de unidades funcionais da placenta, com aumento da resistência na circulação
placentária , podendo evoluir para o máximo aumento da resistência vascular, traduzido na
ultrassonografia Doppler pelos achados de diástole zero ou reversa nas artérias umbilicais.
Como consequência clínica, destacam-se a restrição de crescimento fetal e o óbito
intrauterino. A sequência de eventos que ocorrem em um feto submetido à hipóxia está bem
estabelecida, iniciando com redução na velocidade de crescimento, mesmo em condições
normoxêmicas, seguida de redistribuição do fluxo, conhecido por centralização. Esta fase
caracteriza-se pelo decréscimo da resistência na artéria cerebral média, aumento da
resistência na artéria umbilical, redução do volume do líquido amniótico e aumento da
ecogenicidade intestinal. Caso o fator que está causando a hipóxia persista, ocorre uma
falência deste mecanismo compensatório, secundária à disfunção miocárdica. A
ultrassonografia Doppler nesta fase caracteriza-se por alterações no segmento venoso,
representado principalmente por pulsações na veia umbilical e fluxo retrógado na onda atrial
do ducto venoso. As alterações venosas refletem o aumento da pressão no átrio fetal direito,
associando-se com elevado risco de mortalidade perinatal e colapso circulatório neonatal,
além de morbidades graves
Qual situação mais grave pode encontrar no Doppler? Centralização, Diástole zero e Diástole Reversa.
O que é centralização? Centralização Hemodinâmica é Redistribuição hemodinâmica do fluxo sangüíneo fetal,
resultando em perfusão preferencial de órgãos nobres, tais como: cérebro, coração e glândulas adrenais, em
detrimento da perfusão de pulmão, rins, baço e esqueleto.
Diagnosticada quando: IP artéria umbilical / IP artéria cerebral media >1
O que é diástole zero? Diastole reversa? DZ e a DR caracterizam insuficiência placentária gravíssima.
• Diástole Zero (DZ): sonogramas de artérias umbilicais que exibem ausência de velocidade de fluxo
durante a diástole.
• Diástole Reversa (DR): sonogramas de artérias umbilicais com presença de velocidade de fluxo reverso
durante a diástole.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 21
Cardiotocografia
A cardiotocografia (CTG) foi introduzida na Obstetrícia na década de 1960, com o objetivo de
avaliar a FCF e a contratilidade uterina no momento do parto. Sua utilização baseia-se no
princípio de que a reatividade dos batimentos cardíacos é um dos primeiros parâmetros a se
alterar durante o período de hipóxia. Na CTG obtém-se um registro gráfico da frequência
cardíaca fetal, a qual representa um importante parâmetro biofísico para avaliação da
vitalidade do feto e, concomitantemente, dos movimentos fetais e das contrações uterinas
Definição: Registro contínuo e simultâneo da Frequência Cardíaca Fetal (FCF), Contratilidade
Uterina (CU) e Movimentos Fetais (MF), no período anteparto ou intraparto. Apesar de poder
sofrer interferência de vários fatores, pode evidenciar hipóxia e acidose fetal.
CLASSIFICAÇÃO:
– Repouso ou Basal.
– Estimulada: Estímulo Mecânico ou Vibroacústico.
– Com Sobrecarga:
Teste do esforço (Stemberg)
Teste do estímulo mamilar
Teste da Ocitocina (Prova de Pose)
ÉPOCA IDEAL PARA REALIZAÇÃO:
• Início: 26 a 28 semanas de gestação
• Periodicidade: variável, depende da patologia materna e/ou fetal e do resultado dos
testes anteriores. Intervalos de 07 dias (a nível ambulatorial), diários, repetições no
mesmo dia e até registros contínuos podem ser necessário.
INDICAÇÕES
• Anteparto - Patologias maternas, fetais e/ou placentárias.
• Intraparto - Trabalho de parto distócico, induzido ou estimulado.
Para mulheres Saudáveis, sem complicações na gestação, recomenda-se mobilograma no
período anteparto e ausculta fetal intermitente no período intraparto. A CTG está indicada,
neste grupo, nas gestantes com alterações nas condutas recomendadas.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 22
Principais indicações: Morte fetal; Pós-datismo ;Hipertensão ; Diabetes gestacional
PARÂMETROS ANALISADOS NA CTG
– Contrações Uterinas: avaliar frequência, duração e coordenação das contrações.
– Movimentos Fetais: avaliar o comportamento fetal (repouso, vigília) através do
número e tipo dos movimentos fetais (isolados, múltiplos, ausentes, soluços, etc).
– Frequência Cardíaca Fetal
Normal: 110 a 160 (TERMO); 120 A 60 (PRÉ-TERMO);
Bradicardia Leve: 100 a 110 (120); Bradicardia Acentuada: < 100 ;
(hipóxia fetal, hipotermia materna, bloqueio cardíaco, drogas
anestésicas, etc)
Taquicardia Leve: 160 a 180; Acentuada: > 180
(arritmias cardíacas, drogas simpatomiméticas e
parasimpatomiméticas (atropina), corioamnionite, febre materna,
tireotoxicose)
ANALISE DA CTG:
Padrões de variabilidade:
Comprida Ondulatória Saltatória
- Amplitude 5-10 bpm - Amplitude 10-25 bpm - Amplitude >25 bpm
- Farmacos depressores do - Padrão normal - Compressões funiculares de
SNC, hipoxemia fetal, sono curta duração decorrentes de
fetal (estimular) intensa atividade motora
fetal
Desacelerações Intra-Parto (DIP) são classificadas em:
LEVE: <15 bpm
MODERADA: 15-45 bpm
GRAVE: >45 bpm
Se PERIÓDICAS: Acompanham as contrações uterinas
NÃO PERIÓDICAS: Não acompanham as contrações uterinas
A DIP 0 = queda rápida e com baixa amplitude da FCF; relaciona-se com os movimentos fetais.
A DIP I ou CEFÁLICA (desaceleração precoce): possui a FCF coincidente com a CU;
– Queda rápida e com baixa amplitude da FCF
– Compressão do pólo cefálico durante a contração
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 23
A DIP II ou ANÓXIA (desaceleração tardia): possui a FCF posterior a CU;
– Desacelerações simétricas e recorrentes
– Inicia, nadir e recuperação atrasados 20-30 seg em relação a contração uterina
– Marcador biofísico que melhor se correlaciona com hipoxia fetal (pO2<18mmHg)
– *A DIP II é a mais grave e pode provocar morte fetal.
A DIP III ou UMBILICAL (desaceleração variável): possui a FCF muito posterior a CU.
– Motivadas por compressão da a. umbilical (funículo)
– Nenhuma relação com o ciclo contratural
– Queda e retorno a linha de base abruptos
– Condições predisponentes: oligoamnio, alterações funiculares (prolapso, nó..)
INTERPRETAÇÃO DOS RESULTADOS:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 24
Perfil biofísico fetal
O PBF inclui tanto a monitorização ultrassonográfica como a cardiotocográfica. Pela
ultrassonografia, avaliam-se os movimentos respiratórios, o tônus e os movimentos fetais,
além do volume do líquido amniótico. Quando as variáveis ultrassonográficas estiverem
normais, pode-se ainda incluir, ou não, a avaliação da FCF por um período de 20 minutos pela
CTG. A utilização clínica do PBF baseia-se na hipótese de que, frente a uma redução dos níveis
de oxigênio, o feto reduz os movimentos, com o objetivo de reduzir o consumo.
Parâmetros avaliados:
1) Movimentos fetais: > 2 em 60 minutos
2) Tônus fetal: >= um movimento de extensão ou flexão em 60 minutos ou abrir
e fechar as mãos em 60 minutos
3) Movimentos respiratórios: >= 2 em 60 minutos
4) Quantidade de líquido amniótico: 4 bolsões, cada um de 2 cm
correspondendo a um total de 8 cm; Oligodrâmico: < 8cm Polidrâmico: >20 cm
5) Monitorização eletrônica da BCF: 120-160 bpm
Indicações: fator de risco materno e/ou fetal que necessite de acompanhamento; CTG
alterada; complementar a CTG normal; arritmias cardíacas fetais; mães usuárias de drogas que
afetem FCF.
Idade gestacional mínima: 25 semanas
Periocidade: semanal ou com intervalo menor (pós-datismo, diabéticas, isoimunização)
Pontuação: 0-10
Ao final da avaliação, pontuação maior ou igual a oito sugere bom prognóstico fetal e
inferior a oito indica monitorização do bem-estar fetal ou interrupção da gestação.
No perfil biofísico modificado ou simplificado avaliam-se apenas o volume do líquido amniótico
e a CTG.
http://files.bvs.br/upload/S/0100-7254/2011/v39n6/a2693.pdf
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 25
MATURIDADE FETAL
A maturidade fetal consiste no pleno desenvolvimento dos diversos órgãos e sistemas fetais
que, no seu processo fisiológico normal, se completa entre 37 e 40 semanas de gestação. Pode
ser determinada pela análise do desenvolvimento dos pulmões, pele, fígado, rins, esqueleto e
placenta.
MATURIDADE PULMONAR: É avaliada analisando a presença de surfactantes pulmonares no
líquido amniótico, o qual é obitido através de amniocentese transabdominal após 32 semanas.
A produção de surfactante tem início por volta da 20ª semana, mas só atinge níveis adequados
no final da gestação.
Os surfactantes são substâncias tensoativas, produzidas pelos pneumócitos tipo II (ou células
septais), que impedem o colabamento dos alvéolos primitivos, quando estes estão
preenchidos com ar.
Composição:
Aproximadamente 90% de fosfolipídios
10 % de proteínas
*Fosfolipídeos: Lecitina; Esfingomielina; Fosfatidilinositol; Fosfatidilglicerol
Os fosfolipídios mais abundantes são: fosfatidilcolina (ou lecitina) e o fosfatidilglicerol.
Esfingomielina e outros fosfolipídios estão presentes em menor quantidade. A síntese de
lecitina aumenta gradualmente a partir de 28 semanas de gestação até o parto, sendo o pico
de produção com 36 semanas. O último fosfolipídio a aparecer no pulmão fetal é o
fosfatidilglicerol, aparecendo com 36 semanas e aumentando até o termo.
A Lecitina (fosfatidilcolina) é substância tensoativa por excelência. Sua ação é complementada
pelo fosfatidilinusitol e fosfatidilglicerol (este último é o segundo surfactante pulmonar).
MÉTODOS DE AVALIAÇÃO DA MATURIDADE PULMONAR FETAL:
Para ser clinicamente útil, um teste para avaliação da maturidade fetal deve ter alta
sensibilidade para imaturidade e alto valor preditivo negativo (maturidade):
1) Relação Lecitina/Esfingomielina (L/E):
A relação lecitina/esfingomielina foi o primeiro teste bioquímico a ser relatado, em 1971. A
relação L/E descreve a alteração relativa na concentração de lecitina em relação à
esfingomielina no líquido amniótico através da técnica de cromatografia. Como a
concentração de esfingomielina se mantém constante no último trimestre de gestação, ela
serve como um padrão com o qual a concentração de lecitina pode ser comparada. Assim,
quanto maior a idade gestacional, maior a relação L/E, o que se correlaciona com a
maturidade do pulmão fetal.
Maturidade Pulmonar Fetal -> Relação L/E = 2:1
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 26
A relação L/E é considerada por muitos o teste padrão ouro para avaliação da maturidade
pulmonar fetal, mas devido ao seu alto custo, tempo gasto (aproximadamente 4 horas) e
dificuldade técnica para realizá-lo, muitos estudos têm comparado a relação L/E com os
demais testes para avaliar se há diferença estatisticamente significativa entre eles na predição
da maturidade pulmonar
2) Pesquisa de corpos lamelares (CL): O surfactante é armazenado no citoplasma do
pneumócito tipo II sob a forma de corpos lamelares, que são secretados no espaço
alveolar. A similaridade do tamanho dos corpos lamelares (1,7 a 7,3 fL) com as plaquetas
(5 a 7 fL) permite o uso de um contador automático de células hematológicas para
quantificar a quantidade de corpos lamelares no líquido amniótico.
3) Relação Surfactante/Albumina: Quantifica a ligação competitiva de uma sonda à albumina
e ao surfactante no líquido amniótico, através de um analisador automático, sendo uma
medida direta da concentração de surfactante. A polarização é alta quando a sonda se liga
à albumina e baixa quando se liga ao surfactante.
• Maturidade pulmonar = Valor maior ou igual a 55 mg/g
• Imaturidade Pulmonar = medida menor que 40 mg/g
• Indeterminado = níveis de 40 a 54 mg/g (necessita de um teste secundário para
decidir se deve ou não prosseguir com o parto).
4) Fosfatidilglicerol
Este teste mede a presença ou ausência de fosfatidilglicerol no líquido amniótico. O
fosfatidilglicerol (FG) é um constituinte do surfactante que começa a aumentar algumas
semanas após o aumento da lecitina. É o último surfactante a aparecer no pulmão fetal (36
semanas) e aumenta com a idade gestacional. Assim, sua presença indica um estado
avançado de desenvolvimento e função pulmonar do feto.
Vantagem = Uma vantagem deste teste é que a determinação do fosfatidilglicerol não é
geralmente afetada por sangue, mecônio ou outros contaminantes, e assim, sua presença
no líquido amniótico é um achado válido,mesmo se os resultados de L/E forem duvidosos
Desvantagem = é um teste demorado, caro, e não está disponível todo o tempo. Além
disso, há variações na técnica que afetam sua reprodutibilidade, e a expressão de
fosfatidilglicerol como uma porcentagem do total de fosfolípides pode subestimar o FG em
espécies contendo grande quantidade de fosfolípides não surfactantes (como as
contaminadas com sangue ou mecônio).
5) Índice de Estabilidade da Espuma e Shake Test ou Teste de Clements: A capacidade de o
surfactante manter a estabilidade da espuma é uma função da tensão superficial da
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 27
interface ar-solvente. Clements et al. (1972) relataram um procedimento envolvendo a
adição de líquido amniótico em um mesmo volume de etanol a 95%. Depois, a mistura era
balançada (shaked) e um anel de bolhas se formava, indicando maturidade. Um ano depois
da sua descrição, o shake test foi modificado por Edwards e Baillie, que usaram etanol
100%, alterando o volume final de etanol até 47,5 a 50%. Enquanto o método de Clements
apresentava resultados falso-maduros em pacientes que desenvolviam SDR, o método de
Edwards e Baillie demonstrou 100% de sensibilidade.
Método = adiciona-se 0,5 de líquido amniótico em frascos contendo diluições seriadas de
etanol. O teste indica maturidade pulmonar quando a estabilidade da espuma persiste
utilizando uma diluição de etanol a 47% ou mais. São feitos 3 tubos com diluições
crescentes, agitar e esperar 15min. Análise dos resultados:
*Vantagens = o baixo custo e a rapidez com que é realizado.
*Desvantagens = Contaminação com sangue ou mecônio pode produzir resultados falso-
maduros.
• MATURIDADE RENAL:
1) Dosagem de Creatinina
• MATURIDADE ÓSSEA:
1) Fetografia (raio-x) : Presença do Núcleos de Béclard no fêmur e dos núcleos de Toldt
no úmero. Avaliava-se epífise do fêmur se estava ou não calcificada e madura.
• MATURIDADE DA PELE:
1) Teste Azul de Nilo (células orangiófilicas): citologia do liquido amniótico – o método
consiste na coloração em alaranjado de células da epiderme do feto revestidas pela
gordura das glândulas sebáceas, coradas com vermelho de nilo que contamina o azul
de Nilo.
< 34 semanas = 1% de células orangeofilicas
34 a 38 semanas = 1 – 10%
38 a 40 semanas = 10 – 50%
>40 semanas = > 50%
OBS: Febrasgo apresenta como valores de referência divergentes: Ausente abaixo de 28 sem;
<5% imaturo; 5-10% intermediário; 10-30% Maduro; maior ou igual a 30% Hipermaturo.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 28
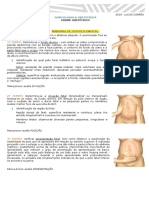
PUERPÉRIO
É o período de tempo de seis a oito semanas que se iniciam após o parto (vaginal ou
cesariana), com a expulsão da placenta. É uma fase ativa na qual acontecem fenômenos de
natureza hormonal, psíquica e metabólica, marcada pelo retorno dos órgãos reprodutivos e
pela readaptação do organismo feminino (alterado pela gestação e pelo parto) a situação
prégravídica. (Fonte: Medcurso)
Conceitua-se puerpério o período do ciclo grávido-puerperal em que as modificações locais e
sistêmicas, provocadas pela gravidez e parto no organismo da mulher, retornam à situação do
estado pré-gravídico.
O puerpério inicia-se uma a duas horas após a saída da placenta e tem seu término
imprevisto, pois enquanto a mulher amamentar ela estará sofrendo modificações da gestação
(lactância), não retornando seus ciclos menstruais completamente à normalidade
(Fonte: Ministerio da Saúde).
Pode ser divido em:
1. Puerpério imediato: 1º ao 10º dia
2. Puerpério tardio: 10º ao 45º dia (42º pelo Ministerio da Saude)
3. Puerpério remoto: a partir do 45º dia (a partir do 43º pelo Ministerio da Saude)
ALTERAÇÕES ANATÔMICAS E FISIOLOGICAS NO PUERPÉRIO: (Ministério da Saúde)
A puérpera apresenta um estado de exaustão e relaxamento, principalmente se ela ficou
longo período sem adequada hidratação e/ou alimentação, além dos esforços desprendidos no
período expulsivo. Este estado pode se manifestar por sonolência que exige repouso. Após
despertar e receber alimentação adequada, sem restrições, a mulher poderá deambular e
dedicar-se aos cuidados com o filho.
A puérpera pode apresentar ligeiro aumento da temperatura axilar (36,8°- 37,9°) nas
primeiras 24 horas, sem necessariamente ter um quadro infeccioso instalado. Podem ocorrer
ainda calafrios, mais freqüentes nas primeiras horas após o parto. Estas alterações podem
ocorrer sem traduzir um risco à saúde da mulher, mas exigem do examinador cautela, pois
também pode corresponder a processos mórbidos, como a infecção puerperal
O sistema cardiovascular experimenta, nas primeiras horas pós-parto, um aumento do volume
circulante, que pode se traduzir pela presença de sopro sistólico de hiperfluxo. Nas puérperas
com cardiopatia, em especial naquelas que apresentam comprometimento da válvula mitral, o
período expulsivo e as primeiras horas após o delivramento representam uma fase crítica e de
extrema necessidade de vigilância médica. Também neste período a puérpera tem seu padrão
respiratório restabelecido, passando o diafragma a exercer funções que haviam sido limitadas
pelo aumento do volume abdominal.
A volta das vísceras abdominais à sua situação original, além da descompressão do estômago,
promove um melhor esvaziamento gástrico. Os esforços desprendidos no período expulsivo
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 29
agravam as condições de hemorróidas já existentes. Esta situação causa desconforto e impede
o bom esvaziamento intestinal. Nas mulheres que pariram por cesárea, soma-se ainda o íleo
paralítico pela manipulação da cavidade abdominal.
Traumas podem ocorrer à uretra, ocasionando desconforto à micção e até mesmo retenção
urinária, situação atenuada pelo aumento da capacidade vesical que ocorre normalmente
neste período. A puérpera pode experimentar nos primeiros dias pós-parto um aumento do
volume urinário, pela redistribuição dos líquidos corporais.
A leucocitose no puerpério é esperada, podendo atingir 20.000leucócitos/mm3, contudo sem
apresentar formas jovens em demasia(desvio à esquerda) ou granulações tóxicas em
porcentagem expressiva dos leucócitos. A quantidade de plaquetas está aumentada nas
primeiras semanas, assim como o nível de fibrinogênio, razão para se preocupar com a
imobilização prolongada no leito, situação que facilita o aparecimento de complicações
tromboembólicas.
A pele seca e queda dos cabelos podem ocorrer. As estrias tendem a se tornar mais claras e a
diminuírem de tamanho, embora muitas permaneçam para sempre.Alterações do humor, com
labilidade emocional, são comuns no puerpério.
O útero atinge a cicatriz umbilical após o parto e posteriormente regride em torno de 1 cm
ao dia, embora de forma irregular. Forma-se inicialmente um tamponamento dos vasos pela
compressão do miométrio para, em seguida, formarem-se trombos que impedirão a perda
sangüínea. Inicialmente surgem os Ióquios sangüíneos (até o 5° dia), em volume variável,
semelhante a uma menstruação. A partir do 5° dia, torna-se serossanguíneo e por volta do 10°
dia, seroso. O cheiro é característico. Quando fétido, pode significar quadro infeccioso.
A recuperação do endométrio inicia-se a partir do 25º dia pós-parto. O colo uterino, logo
após o parto, fica edemaciado e pode apresentar lacerações e, em torno do 10° dia, estará
fechado. A vagina apresenta-se edemaciada, congesta e atrófica, iniciando sua recuperação
após o 25° dia de puerpério, mais tardia nas mulheres que amamentam. Esta situação muitas
vezes provoca desconforto nas mulheres ao reiniciarem suas atividades sexuais. A vulva e o
assoalho pélvico sofrem também modificações decorrentes do trabalho de parto.
MODIFICAÇÕES (MEDCURSO)
- Útero: Imediatamente após o secundamento, em virtude de contrações vigorosas e rítmicas,
o útero inicia um processo de diminuição de volume. Nesse momento, o útero encontra-se em
nível da cicatriz umbilical e experimenta uma redução de cerca de 1cm ao dia, de forma
irregular. O órgão torna-se novamente intrapélvico em torno do 15º dia e volta às dimensões
pré-gravídicas dentro de 4 semanas. Peso parto= 1000g; Após 7 dias= 500g; Após 30 dias=
100g. As contrações uterinas vigorosas no pós parto imediato respondem pela hemostasia da
ferida placentária. A cada contração uterina, o miométrio comprime os vasos uterinos
parietais e contribui para a diminuição de sangramento. Ao útero contraído, de consistência
firme, damos o nome de “globo de segurança de Pinard”. A ação hemostática da contração
miometrial sobre os vasos uterinos parietais é denominada de “ligaduras vivas de Pinard”. A
hemostasia é completada pela trombose dos orifícios vasculares abertos no sítio placentário.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 30
A amamentação acelera o processo de involulução uterina: liberação de ocitocina -> contração
do miométrio. (Medcel).
- Colo Uterino: Após 1 ou 2 dias de pós-parto ainda dá passagem de 1 a 2 dedos exploradores.
Após 1 semana não mais exploração digital. Em torno de 12 horas após o parto, a cérvice
uterina perde o aspecto pregueado que a caracteriza no pós-parto imediato. À medida que a
cérvice uterina se estreita, o colo uterino adquire maior espessura e reconstitui a endocérvice.
Edema do estroma e infiltração celular são alterações involutivas ainda encontradas após 6
semanas de pós-parto, que podem persistir por até 3 a 4 meses. O orifício externo do colo
uterino na mulher que já pariu jamais recupera a sua conformação original (aspecto
puntiforme) e assume aspecto em fenda transversa.
- Endométrio: A dequitadura da placenta e das membranas leva consigo apenas a camada
esponjosa da decídua. Assim, aproximadamente dois dias após o parto são encontradas
apenas duas camadas na decídua basal remanescente: a camada superficial e a camada basal.
A camada superficial de decídua basal (decídua externa) é enfraquecida e irregular, sofre
necrose e é eliminada sob a forma de lóquios. A camada basal da decídua remanescente
(decídua interna) é adjacente ao miométrio e é a responsável pela regeneração do endométrio
que se completa até o final da terceira semana (a regeneração do sítio de inserção placentária
só se conclui em torno de 3 semanas após – podendo levar até 6 semanas para sua completa
regeneração).
- Vagina: Pequenas equimoses podem se identificadas na mucosa vaginal traumatizada pela
descida da apresentação fetal. As pequenas lacerações cicatrizam rapidamente e, em 5 a 6
dias, já não são visíveis. Durante as primeiras semanas após o parto ocorre o reaparecimento
gradual do pregueamento das paredes vaginais. O epitélio escamoso estratificado da vagina
sofre um processo atrófico de origem hormonal denominado crise vaginal pós-parto. Este
processo acontece durante os primeiros 15 dias após o parto e, por vezes, causa desconforto
local. No puerpério imediato, a vagina e o introito vaginal gradativamente reduzem seus
diâmetros. Nas remanescentes do hímen roto aparecem saliências características de mulheres
que já pariram, conhecida por carúnculas mirtiformes.
- Função ovulatória: Retorna em aproximadamente 6 a 8 semanas, caso a paciente não
amamente. A ovulação é menos frequente nas pacientes que amamentam, mas ela e uma
consequente gravidez podem ocorrer na lactação. Os ciclos menstruais nesse período
costumam ser anovulatórios. Apesar disso, a ovulação é o primeiro fenômeno de retorno da
fertilidade, e não o retorno à menstruação.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 31
- Mamas: Sofrem alterações fisiológicas durante a gravidez e puerpério imediato. A primeira
metade da gestação é marcada pela proliferação de células epiteliais alveolares, pela formação
de novos ductos e pelo desenvolvimento da arquitetura lobular. No final da gravidez,
predomina a diferenciação para a atividade secretora; o aumento da glândula à custa da
hipertrofia dos vasos sanguíneos, da hipertrofia das células mioepiteliais e do tecido
conjuntivo; o depósito de gordura e a retenção de água e eletrólitos. O colostro já está
presente no momento do parto. A descida do leite (apojadura) ocorre entre o primeiro e o
terceiro dias após o parto (mais comum em torno do 3º dia).
ETAPAS DA PRODUÇÃO LÁCTEA
1) Mamogênese: consiste no crescimento e desenvolvimento mamário;
2) Lactogênese: consiste no início da secreção láctea. O descolamento da placenta
após a expulsão e a extração fetal promove um importante decréscimo na produção
materna de hormônios esteroides, que reduzem gradativamente o bloqueio da
glândula mamária ao estímulo da prolactina e possibilitam, por volta do terceiro dia
após o parto, a apojadura.
3) Lactopoese ou Galactopoese: consiste na manutenção da lactação já iniciada. A
prolactina é o hormônio galactopoético mais importante. O adequado e frequente
esvaziamento das mamas é indispensável para a manutenção da secreção láctea. O
leite que se encontra nos alvéolos não flui espontaneamente pela pressão capital
dentro dos condutos microlobulares até os seios lactíferos. Consequentemente, não se
encontra disponível para o lactente. Por essa razão, a ocitocina é importante, pois
estimula a contração das fibras mioepiteliais que rodeiam os alvéolos mamários, que
facilita a ejeção láctea.
- Trato Urinário: Logo após o parto, a bexiga da mulher ainda apresenta uma distensibilidade
aumentada em virtude dos estímulos hormonais durante a gravidez. Este fato, somado ao
término da compressão vesical pelo útero gravídico, faz com que o órgão aumente de forma
considerável a sua capacidade. A bexiga é também menos sensível ao aumento da pressão
intravesical. Igualmente, os ureteres se encontram dilatados. Todos esses fatores contribuem
para a ocorrência comum de superdistensão, esvaziamento incompleto, resíduo urinário
significativo e até de refluxo ureteral (aumentam o risco de infecções e contribuem para a
diminuição do débito urinário). Esta hipotonia e o relaxamento das paredes da bexiga e dos
ureteres regridem em 2 a 8 semanas, mas podem persistir por 3 meses. O fluxo plasmático
renal, a taxa de filtração glomerular e o clearance de creatinina retornam ao normal nos
primeiros 5 dias após o parto. A anestesia de condução e o emprego de analgésicos opióides
podem ser responsáveis por retenção urinária no pós-parto imediato. Em resposta à perda
sanguínea durante o trabalho de parto, a diurese é escassa no primeiro dia.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 32
- Sistema Digestivo:funcionamento intestinal fisiológico de 3 a 4 dias após o parto. O levantar
precoce diminui a constipação. Ocorre perda acentuada de peso nos primeiros 10 dias devido:
o aumento da diurese, a eliminação Loquial, e a secreção láctea( a lactação consome energia
favorecendo a perda de peso) (medcel).
- Alterações hemodinâmicas- DC: aumento no puerpério imediato em função da saída da
placenta e da descompressão aorto-cava. A expulsão placentária equivale à autotransfusão
imediata de aproximadamente 300ml de sangue. Ele retorna ao nível pré-gravídico em 1 a 2
semanas. - VP: aumenta em cerca de 10% no pós-parto imediato, pela descompressão aorto-
cava e pela redistribuição dos líquidos corporais, especialmente pela regressão do edema
gravídico. Ele retorna ao nível pré-gravídico em 2 a 3 semanas. - RVP: Há aumento significativo
em virtude da eliminação da circulação placentária que funcionava como um shunt
arteriovenoso. Retorno à condições pré-gravídicas após o secundamento.
MANIFESTAÇÕES CLÍNICAS
- Dor: Na maioria das vezes resulta de contrações uterinas vigorosas que são responsáveis
pela contenção do sangramento uterino. O reflexo da sucção também o útero contrair por
liberação da ocitocina, contudo esse desconforto não dura mais do que até o final da 1ª
semana.
- Lóquios: Microscopicamente, os lóquios se caracterizam por eritrócitos, células epiteliais,
fragmentos deciduais e bactérias.
Lóquios rubros (lochia rubra): primeiros 3 a 4 dias
Lóquios róseos (lochia fusca): entre 4 a 7 dias
Lóquios serosos (lochia flava): entre 7 a 10 dias- Lóquios alvos (lochiaalba): por volta
do 10º dia
Atenção: A persistência de lóquios avermelhados após duas semanas, principalmente se
acompanhada de subinvolução uterina, levanta a possibilidade de restos placentários. Bem
como a presença de odor forte e desagradável acompanhado de febre e lóquios de coloração
achocolatada é sinal de infecção puerperal (endometrite).
- Perda de Peso: Ocorre redução de 5 a 6kg de peso corporal resultante do esvaziamento
uterino e perda sanguínea, e de 1 a 2kg de líquido, justificada pela regressão do edema com
depleção de sódio em virtude de excessiva diurese. O peso inicial pode ser alcançado ao final
do 6º mês.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 33
- Elevação da Temperatura Corporal: nos primeiros 3 dias do puerpério, a temperatura
corporal pode se encontrar elevada. Normalmente está relacionada à apojadura (“febre do
leite”) e é considerado fisiológico quando durar menos de 48 horas.
ASSISTÊNCIA AO PUERPÉRIO (Ministério da Saúde)
1. Puerpério imediato (1° ao 10° dia):
Deve-se proceder a um exame físico completo:
• Deambulação:estimular a deambulação o mais precoce possível.
• Higiene:após iniciada a deambulação e estando bem, deve-se estimular o banho de chuveiro.
Não há necessidade de utilizar substâncias antissépticas na região perineal. Nos casos de parto
por cesariana, aconselha-se proteger o curativo ou renová-lo no 1° dia, sendo que a partir do
2° dia deverá permanecer descoberta a ferida, o que inclusive permite melhor observação.
• Mamas:a utilização de sutiã deve ser recomendada, por proporcionar melhor conforto à
mulher. O colostro já está presente no momento do parto. A descida do leite, no entanto,
ocorre entre o 1° e 3° dia pós-parto, embora a colocação da criança ao peito deva ser feita logo
após o nascimento para que ocorra liberação de prolactina e ocitocina, com conseqüente
produção e liberação do leite. Mastites e abscessos necessitam de atenção especial, não sendo
motivos para se desencorajar o aleitamento exclusivo.
• Abdome:identificação de vísceras aumentadas e ou dolorosas, atenção à involução uterina e
à ferida cirúrgica, se o parto ocorreu por cesariana. É necessário proceder a ausculta dos
ruídos hidroaéreos.
• Genitália:inspecionar sistematicamente a região perineal, com atenção especial aos lóquios.
O achado de edemas, equimoses e hematomas implica na necessidade de aplicação de frio no
local, com bolsa de gelo, nas primeiras 24 horas. A identificação de lóquios fétidos pode
traduzir quadro infeccioso.
• Membros:pesquisar sinais de trombose venosa profunda,principalmente o relato de dores
nos membros inferiores e edema súbito. Identificar o aparecimento de sinais flogísticos.
Recomenda-se a prescrição de sulfato ferroso (600 mg/dia), dois comprimidos de 300mg ao
dia e também a suplementação de Vitamina A (200.000 UI por via oral, dose única). Naquelas
mulheres que apresentam desconforto por dores no local da episiorrafia, pode-se utilizar
analgésicos (acetaminofeno 750 mg/4 vezes ao dia ou dipirona 500 mg/4 vezes ao dia), bem
como a colocação de bolsa de gelo nas primeiras 24 horas sobre a episiorrafia.
Alta hospitalar
Não se deve dar a alta à puérpera sem conhecimento da classificação sangüínea da mãe.
Naquelas com fator Rh negativo, não sensibilizadas e com recém-nascido Rh positivo e Coombs
negativo, utiliza-se a imunoglobulina anti-D, nas primeiras 72 horas. Importante também é
conhecer o resultado da sorologia para sífilis. Sendo positiva, iniciar o tratamento, se este não
foi realizado previamente, e comunicar ao médico responsável pela assistência do recém-
nascido.Nas puérperas que estão bem e não se detectam anormalidades, a alta pode ser
consentida após as primeiras 24 horas, e nas submetidas a cesárea, com 48 horas.
REVISÃO PUERPERAL
1. Revisão puerperal precoce (entre 7 a 10 dias)
O retorno deve ser marcado em torno do 7° ao 10° dia de puerpério. Neste retorno, deve-se
ouvir as queixas da puérpera, proceder ao exame físico adequado, com ênfase ao estado
hematológico, rastreamento de infecção (puerperal ou da ferida operatória). Fundamental é o
exame das mamas e o incentivo para continuação do aleitamento materno.Para as puérperas
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 34
que possuem vínculo empregatício ou nas que exercem atividades por conta própria
(autônomas) e que ainda não estão em gozo da licença maternidade, deve-se fornecer o
atestado médico para esta situação e orientá-las a comparecer ao Posto de Benefícios do INSS
mais próximo de sua residência, pois terão direito a 120 dias de licença. As mulheres que
amamentam, ao retornar da licença-maternidade, têm direito a licença complementar para
amamentação, de dois descansos diários de trinta minutos cada até a criança completar seis
meses.
2. Revisão puerperal tardia (até 42 dias)
Deve-se orientar a puérpera para retornar para nova avaliação entre o 30° e o 42° dia pós-
parto. Proceder com exame físico e anamnese. Nesta ocasião, podem-se liberar os exercícios
físicos, desde que a mulher se sinta bem e não apresente complicações. Nas puérperas que
não completaram seus esquemas de vacinação, deve-se aproveitar este momento para fazê-la,
em especial da imunização contra o tétano, hepatite B e rubéola.
Nas mulheres que não realizaram exame preventivo para câncer cervical, este momento
também é oportuno, pois trata-se praticamente da liberação da mulher às suas atividades
normais. Desconforto à relação pode surgir por conta da atrofia vaginal, sendo minimizado
este inconveniente com a utilização de lubrificante.
CONTRACEPÇÃO NO PUERPÉRIO
1. Lactação e Amenorréia como Método (LAM)
Este método necessita de amamentação exclusiva a livre demanda, até seis meses do parto e a
ausência de menstruação neste período. Obedecidas estas três exigências, a efetividade é de
até 98% para evitar uma nova gravidez.
2. Métodos de Barreira
A utilização do preservativo masculino em todas as relações sexuais evita não somente uma
nova gravidez, como protege a mulher de contrair uma DST. No puerpério recomenda-se a
utilização do preservativo lubrificado, para evitar o desconforto ocasionado pelo ressecamento
da mucosa vaginal.
3. Dispositivo Intra-Uterino (DIU)
O DIU pode ser inserido logo após a eliminação da placenta, tanto no parto normal como na
cesárea. Quando sua introdução é feita nesta ocasião, as mulheres referem diminuição do
sangramento e das cólicas. Quando não inserido dentro das 48 horas pós-parto, recomenda-se
inseri-lo apenas na sexta semana pós-parto, independente do retorno da menstruação.
5. Esterilização Feminina
Quando previamente discutido com o casal e dentro das condições em que a lei permite, esta
prática contraceptiva pode ser efetuada logo após o parto normal, através da laqueadura
tubárea realizada por uma minilaparotomia, de preferência até 72 horas do parto, ou durante
a cesárea se esta for a via do parto.
6. Vasectomia
Por ter menor custo e de mais simplicidade, pode ser feita no ambulatório. Deve ser mais
divulgada e encorajada sua escolha, pelas vantagens que tem e por preservar a mulher de
procedimentos invasivos.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 35
7. Métodos Hormonais (Progestogênios)
A utilização da minipílula deve ser iniciada após a 6ª semana do parto, e seu uso é contínuo.
Quando associada à amamentação, tem sua eficácia aumentada. Deve ser substituída por
outro método quando ocorre o retorno da menstruação. Os injetáveis (bimensais) também
podem ser empregados, embora também mais utilizados após as seis semanas do parto.
8. Métodos Comportamentais
Envolve vários métodos, incluindo o coito interrompido, a abstinência sexual, o de Billings e o
de tabela. Os dois últimos são, de difícil utilização neste período porque ainda não aconteceu o
retorno à função ovariana normal.
9. Anticoncepcional Oral Combinado
Está contra-indicado o use de anticoncepcionais orais combinados nas mulheres que estão
amamentando, pois o componente estrogênico interfere com a produção do leite.
Evidentemente esta contra-indicação deixa de existir se, por qualquer motivo, o aleitamento
materno não estiver sendo praticado.
ASSISTÊNCIA PÓS NATAL(MEDCURSO)
Puerpério Imediato
Avaliar Sinais Vitais;
Palpação do útero + bexiga
Examinar Loquios (quantidade, característica, odor)
Inspecionar Perineo
Examinar membros inferiores: descartar TVP
Avaliar perdas sanguíneas e palpar útero (buscar eventual hipotonia ou atonia
uterina);
Deambulação precoce: prevenção de TV e TEP, bem como estimula micção e
funcionamento intestinal;
Higiene cuidadosa da região perineal e da Ferida Operatória com água e sabonete;
aplicação de gelo no períneo para reduzir dor e edema local; higiene diariamente após
todasas eliminações fisiológicas; descobrir a Ferida Operatória da cesariana no 2º dia
para permitir melhor visualização da sua evolução;
Cuidado com as mamas: massagem antes da mamada, esvaziamento completo e
alternância do seio oferecido são medidas de prevenção do ingurgitamento mamário;
Profilaxia da Aloimunização Rh(D): paciente Rh- com RN Rh+ deve receber
imunoglobulina anti-Rh(D) na dose de 300mcg por via IM nas primeiras 72 horas.
Alta hospitalar: Parto vaginal: 48 horas. Parto Cesariano: 72 horas.
Agendar consulta pós-parto no 7º dia;
Dieta: ingesta de líquidos deve ser incentivada; alimentos de fácil digestão,
hiperproteicos, com bom teor calórico. Evitar alimentos industrializados e bebidas
alcóolicas.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 36
Anticoncepção: A proteção contraceptiva deve ser iniciada antes da menstruação;
intervalo partal ideal de 2 a 3 anos;
Atividade sexual poderá ser reestabelecida após 30 dias do parto;
Exercícios físicos podem ser iniciados após o 1º mês;
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 37
SANGRAMENTO NO PRIMEIRO
TRIMESTRE
O sangramento vaginal no primeiro trimestre da gravidez é relativamente comum, ocorrendo
em aproximadamente 25% das pacientes que sabem que estão grávidas.
Em muitas pacientes o sangramento é autolimitado e deve-se, provavelmente, à implantação
ovular no endométrio decidualizado (Sinal de Hartman).
Se o sangramento não for autolimitado e for acompanhado de dores fortes, contrações
uterinas e colo dilatado, a gestação pode estar condenada ao fracasso.
Sangramentos do primeiro trimestre:
Implantação da gestação no útero (Sinal de Hartman):
Sinal de Hartman: Sangramento vaginal escasso e discreto que pode ocorrer após a
nidação, sem cólica ou cólica leve, com exame físico normal e ultrassonografia sem
achados de gravidez (esse sangramento ocorre entre a 4 – 5ª semana de gravidez) e B-
hCG compatível com a idade gestacional.
Decorrentes de abortamento
Gravidez ectópica (fora do útero, como nos casos de gravidez tubária)
Doença Trofoblástica Gestacional (DTG)
Doença Hemolítica Perinatal (DHP)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 38
1) ABORTO
Cerca de 20-25% das gestações evoluem para abortamento. Destas, 80% são interrompidas até
a 12ª semana. O primeiro evento que leva ao sangramento é a hemorragia na decídua basal
com posterior necrose tecidual - atuando como um foco irritante e estimulando as contrações
miometriais.
Muito importante neste tópico é diferenciar os termos aborto e abortamento, pois embora
sejam usados como sinônimos possuem significados diferentes.
ABORTO: Refere-se ao produto eliminado.
ABORTAMENTO: Refere-se ao processo de expulsão do ovo antes de 20 semanas de
gestação ou com peso < 500g ou altura < 28cm (Fonte: OMS).
Outras fontes como o Livro Obstetrícia Fundamental, Rezende, 12ª Edição; o manual
de Ginecologia da Febrasgo e o Ministério da Saúde consideram a Idade Gestacional <
22 semanas.
DEFINIÇÕES DO ABORTAMENTO:
O abortamento pode ser Espontâneo ou Provocado, e pode ser dividido em:
Espontâneo
Provocado
Subclínico: ocorre antes da falha menstrual, cerca de 50%.
Clínico: ocorre após a gravidez confirmada com beta-hCG ou exame de
Ultrassom, cerca de 10 a 15%.
Precoce: antes da 12ª semana de gestação;
Tardio: após a 12ª semana de gestação;
Habitual: ocorrência de 3 ou mais episódios consecutivos de abortamento.
Segundo o Livro Obstetrícia Fundamental, Rezende, 12ª Edição; consiste em 2
ou mais episódios consecutivos de abortamento.
FATORES DE RISCO PARA ABORTAMENTO:
Idade materna avançada: o risco de aborto aumenta com o avançar da idade materna,
chegando a 40% aos 40 anos e 80% aos 45 anos;
Antecedente de aborto espontâneo: aumenta após duas ou mais perdas;
Nova gestação nos primeiros 3 meses após o parto anterior;
Tabagismo: o consumo de mais de 10 cigarros por dia aumenta em cerca de 1,5 a 3
vezes a chance de abortar. O tabagismo paterno também pode ser prejudicial. Dessa
forma, os casais devem ser encorajados a abandonar o hábito;
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 39
Consumo de álcool e drogas;
Medicações: misoprostol, retinoides, metotrexate, AINEs (exceto acetoaminofen)
Uso de anti-inflamatórios não hormonais: pode aumentar o risco de abortar se
usados próximos à concepção. O uso de acetaminofeno, no entanto, constitui opção
segura;
Cafeína: alguns estudos mostram associação entre alto consumo de cafeína (mais que
quatro xícaras de café expresso por dia) e abortamento, mas os dados ainda são um
pouco controversos;
Extremos de peso materno: IMC < 18,5 ou > 25 Kg/m²;
Uso de gás anestésico;
Uso de DIU;
Radiação em altas doses;
Doença Celíaca.
Múltiplos abortos provocados prévios
Radiação em altas doses
FORMAS CLINICAS DE ABORTAMENTO:
I. Ameaça de aborto: Ocorre em 15 a 20% das gestações e a probabilidade de evoluir
para abortamento espontâneo é de 50%.
Gravidez clinicamente possível acompanhada de sangramento vaginal de origem intrauterina,
geralmente por hematoma subcorionico após descolamento parcial da placenta.
Os valos de beta-hCG encontram-se dentro da normalidade, quando encontrado saco
gestacional, está superior a 1000mUI/mL. Na ultrassonografia não há alterações significativas,
o saco gestacional esta integro e o BCF presente, sendo possível identificar o embrião.
Como tratamento é indicado o repouso relativo, a abstinência sexual (por até 15 dias depois
de cessado o sangramento), prescrever analgésicos e antiespasmódicos. A paciente deve
receber orientação e apoio psicológico.
O quadro pode evoluir tanto para gestação normal como para aborto inevitável, mas na
realidade, 90ª 95% das gestações entre 7 e 11 semanas que apresentam sangramento, mas em
que são identificados batimentos cardíacos (>100/min), evoluem para gestação normal.
II. Abortamento inevitável: Em 70% dos casos ocorre ate 8 semanas de gestação com
resolução espontânea em ate 72 horas.
Quando o sangramento ocorre através do orifício interno do colo dilatado, especialmente se
acompanhado de liquido amniotico após rotura das membranas. Caracteriza-se pela presença
de ovo integro, porém inviável. Há presença de sangramento vaginal, que pode ser intenso, e
dor em cólica cíclica em baixo ventre e região lombar.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 40
O beta-hCG é normalmente positivo, porem diminuído e decrescente. A US tem sinais de
descolamento decidual com formação de hematoma retrocorial, saco gestacional irregular,
com presença ou não de BCF.
Como tratamento a paciente deve ser internada, submetida à hidratação venosa, para
correção dos distúrbios da volemia e, nos casos que não se resolverem espontaneamente,
deve-se instituir o esvaziamento uterino.
III. Abortamento completo: mais freqüentes em 8 semanas de gestação
É a expulsão espontânea e total do feto e dos anexos. Clinicamente caracteriza-se pela parada
ou diminuição súbita do sangramento e das cólicas. O útero estará contraído, ao toque, e
pequeno, para a idade gestacional. O colo na maioria das vezes estará fechado.
Na ultrassonografia observam-se imagens compatíveis com coágulos e a espessura
endometrial inferior a 15mm ao conte longitudinal.
Não é necessária nenhum tipo de tratamento, apenas analgésicos se necessário.
IV. Abortamento incompleto:
Significa que alguma parte do concepto ou placenta foi expulsa, mas não em sua totalidade,
sendo mais propenso a infecção.
Dois quadros clínicos são compatíveis com o diagnostico: abortamento incompleto com colo
fechado e abortamento incompleto com colo aberto.
O beta-hCG geralmente esta negativo. Na ultrassonografia observam-se ecos endometriais
amorfos e mal definidos.
Como conduta o tratamento pode ser expectante, medicamentosa ou cirúrgica
1- Conduta cirúrgica: o tratamento convencional para a perda gestacional é a dilatação e
a curetagem uterina. O procedimento traz riscos anestésicos, de perfuração uterina ou
formação de sinéquias, mas, em geral, os riscos são baixos e o procedimento é feito de
maneira segura e eficaz. A curetagem é indicada para pacientes que não querem
aguardar a eliminação espontânea ou para aquelas que apresentam sangramento
importante ou sinais de infecção.
2- Tratamento medicamentoso: nos casos de gestação maiores que 12 semanas, antes
da curetagem recomenda-se indução com misoprostol, 200 a 400 mcg via vaginal, ate
a eliminação do concepto, seguida de curetagem. Também pode ser indicado nos
casos em que se quer evitar a conduta cirúrgica em abortamentos precoces. Além de
ser droga segura e eficaz, é de baixo custo e tem poucos efeitos colaterais. No entanto,
seu uso é restrito a ambientes hospitalares.
3- Conduta expectante: indicada nos casos de aborto precoce para mulheres sem
alterações hemodinâmicas nem sinais de infecção. Na maioria das vezes, a eliminação
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 41
acontece dentro de duas semanas após o diagnostico, mas intervalos de ate quatro
semanas não são incomuns. Apesar da conduta expectante apresentar chance de
eliminação incompleta e necessidade de medicação ou curetagem, não está associada
a maior risco de infecção.
Complicação do abortamento incompleto:
Abortamento infectado ou séptico: Na maioria das vezes é resultado de abortamentos
provocados de forma ilegal. A paciente apresenta quadro clinico de aborto incompleto
associado a sinais de infecção, como dor local importante, útero amolecido, eliminação de
material com odor fétido, comprometimento do estado geral, febre e taquicardia. Nos
casos não complicados a infecção está restrita ao útero. Nos casos complicados, a infecção
pode se estender aos anexos ou se generalizar e evoluir para septicemia.
Geralmente, são infecções polimicrobianas a partir da ascensão de germes que fazem
parte da flora vaginal e intestinal, como cocos anaeróbios, gram-negativos, bacteróides, e
Clostriduimperfingrens (ou welchii). Nesse ultimo caso, a paciente evolui rapidamente com
quadro de icterícia cianótica e nhemoglobinuria. Os índices de mortalidade são altos.
Na ultrassonografia há imagens de restos ovulares e/ou coleções purulentas no fundo de
saco de Douglas.
O tratamento deve ser iniciado pela internação da paciente, tentativa de isolar o agente
etiológico pela coleta de material cervical e hemocultura, correção de estado
hemodinâmico, administração de ocitocina e antibióticoterapia endovenosa por 7 a 10
dias. Após o antibióticos deve-se proceder com o esvaziamento uterino, sempre com
administração de ocitocina antes e durante o procedimento para diminuir o risco de
perfuração.
Após 12 semanas: antibioticoterapia + estabilização do quadro + aspiração a vácuo.
Após 12 semanas: antibioticoterapia + Citocinol + Mesoprostol + NÃO faz aspiração (só
se houver restos).
Qualquer idade gestacional: sem melhora após 48h, necessário histerectomia
Classificação de abortamento infectado pela febrasgo:
GRAU 1: Infecção está limitada ao conteúdo da cavidade uterina;
O mais freqüente.
GRAU 2: infecção já se expande à pelve (pelveperitonite)
GRAU 3: peitonite generalizada e infecção sistêmica.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 42
V. Abortamento retido:
Interrupção da gravidez com retenção do ovo por período prolongado. Alguns autores
definem um período mínimo de 4 semanas, classificando o abortamento diagnosticado
antes desse período como oculto.
Caracteriza-se regressão dos sintomas da gravidez, como sonolência, náuseas, polaciúria e
sialorreia. O volume uterino se estabiliza ou involui.
Na ultrassonografia há irregularidade do saco gestacional, alterações da vesícula vitelínica
e ausência de BCF. A conduta deve ser realizar o esvaziamento uterino por curetagem ou
aspiração manual a vácuo (AMIU).
*Observação: ovo anembrionado ou ovo cego é o tipo de abortamento retido no qual não
se identifica vesícula vitelínica, embrião ou BCF ao ultrassom transvaginal a partir de 6
semanas de gestação em saco gestacional de 25mm ou mais de diâmetro.
ETIOLOGIAS:
a. Sem causa aparente: na maioria das vezes não se determina a etiologia da perda
gestacional.
b. Distopias Uterinas: consistem em desvios do útero de sua posição normal
c. Miomas: principalmente os de tipo Submucoso.
d. Sinéquias Uterinas: aderências intra-uterinas decorrentes de cirurgias/curetagens
vigorosas e repetidas.
Síndrome de Asherman (adesões e/ou fibroses no interior da cavidade uterina
decorrente de cicatrizes). O diagnóstico é feito por Histeroscopia e o tratamento
consiste na lise endoscópica.
e. Desordens Anatômicas:
Defeitos Müllerianos ou Malformações uterinas (ductos paramesonéfricos):
Útero unicorno;
Útero bicorno;
Não há tratamento
Útero didelfo;
Útero arqueado;
Útero septado = tratamento com lise do septo (metroplastia) por
vídeohisteroscopia.
O diagnóstico das desordens anatômicas pode ser realizado por: Ultrassonografia, Ressonância
Magnética, Histeroscopia e Laparoscopia, seguindo essa ordem
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 43
f. Desordens Cromossômicas: a maioria dos casos de abortamento espontâneo esporádico é
determinada por cromossomopatias, responsáveis por 50 – 80% das interrupções havidas
até a 15ª semana de gravidez, sendo as aneuploidias a causa mais frequente e, dentre elas,
as trissomias são as mais encontradas.
A confirmação da alteração é feita pela avaliação do CARIÓTIPO (materno e fetal). Podem
ser relacionadas com os pares de cromossomos autossômicos ou Sexuais.
Autossômicas:
Trissomia do cromossomo 16: mais frequente (50%). Incompatível com a vida.
Trissomia do cromossomo 13 (Síndrome de Patau): deficiência mental grave;
surdez; anomalias cardíacas; polidactilia; punhos cerrados e plantas arqueadas;
anormalidades oculares; lábio leporino e/ou palato fendido, baixa estatura.
Trissomia do cromossomo 18 (Síndrome de Edwards): deficiência mental e de
crescimento (estatura baixa), anomalias renais e do aparelho reprodutor (ausência
de 1 ou 2 testículos); palato alto e estreito (por vezes lábio leporino e palato
fendido); defeitos oculares; acentuada malformação cardíaca; micrognatia, 2° e 5°
dedos se sobrepondo ao 3° e 4°, pé torto congênito.
Trissomia do cromossomo 21 (Síndrome de Down): deficiência mental moderada,
problemas cardíacos congênitos, perfil achatado, orelhas pequenas e dismórficas,
amplo espaço entre 1° e 2° dedos dos pés, clinodactilia, prega epicântica, boca
aberta com língua grande e protrusa, prega simiesca.
Trissomia do cromossomo 22 (Síndrome do Olho-de-gato): é uma doença rara,
também denominda de Coloboma Ocular ou Ânus Imperfurado. Os sinais e sintomas
são: Coloboma (defeito estrutural da íris do olho), marcas na pele perto da orelha,
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 44
estreitamento ou fechamento do ânus; defeitos cardíacos, defeitos renais,
deficiência intelectual, Hipertelorismo inconstante, fissuras palpebrais, fenda
palatina, anomalias esqueléticas.
Monossomia do cromossomo 10: bastante rara; apresenta dismorfismo facial,
atraso de crescimento pré- e pós-natal, anomalias cardíacas (patentes dos ductos
arteriais, deficiências do septo ventricular, tetralogia de Fallot e trunco arterioso) e
genitais (testículos não descendentes, micropênis e uma valva posterior uretral),
atraso no desenvolvimento, anomalias imunes com redução de células T.
Sexuais:
Síndrome de Turner (X0): desenvolvimento sexual retardado (não apresentam
desenvolvimento das mamas até os 13 anos e apresentam amenorréia primária ou
secundária); geralmente estéreis ou subférteis; baixa estatura; tendência à
obesidade; pescoço alado; defeitos cardíacos.
Síndrome de Klinefelter (XXY): homens altos e magros, com membros superiores e
inferiores alongados; hipogonadismo (evidente após puberdade); caracteres sexuais
secundários subdesenvolvidos; sub-férteis; desenvolvimento de seios; problemas
comportamentais (irritabilidade, agitação, hiperatividade);
Síndrome de Jacobs (XYY): É um dos cariótipos mais freqüentemente observados.
Despertou grande interesse após observar-se que a proporção era bem maior entre
os detentos de uma prisão de segurança máxima, sobretudo entre os mais altos, do
que na população em geral. Características: maioria fenotipicamente normal;
estatura muito elevada; problemas comportamentais como distração,
hiperatividade e crises de fúria na infância e início da adolescência.
*OBSERVAÇÃO: Síndrome de Dandy Walker = ausência congênita de cerebelo,
alargamento do quarto ventrículo, a ausência completa ou parcial da área entre os
dois hemisférios cerebelares e a form
ação de cistos na base interna do crânio.
g. Desordens Endócrinas:
Insuficiência Lútea :Deficiência de progesterona devido a uma produção
insuficiente deste hormônio pelo corpo lúteo. Essa produção é responsável pela
manutenção da gravidez nas primeiras 6-7 semanas e ocorre na seguinte
sequência:
Sinciciotrofoblato → B-hCG → Corpo Lúteo (células da Teca) → Progesterona →
Desenvolvimento do Endométrio.
Dessa forma, qualquer falha na sua produção hormonal poderia levar ao
abortamento.
Diagnóstico:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 45
1° ) Anamnese;ciclo menstrual
2°) Dosagem de Progesterona;
3°) Presença do corpo lúteo e espessamento do endométrio vistos pela
Ultrassonografia.
4°) Biopsia de endométrio para comparação com Ultrassonografia
Tratamento: Complementação exógena de Progesterona.
Se for não grávida dosa progesterona no 25° dia do ciclo.
O corpo lúteo dura 14 dias;
(Como verificar dia de ovulação da mulher? Em um ciclo de 40 dias é só tirar 14 –
quantidade de duração do corpo lúteo.)
Em uma insuficiência de corpo lúteo você menstrua em um menor tempo =
polimenorreia (21 a 25 dias).
Síndrome de Ovários Policísticos (SOP): Caracterizada pelo aumento de LH,
Testosterona e Androstenediona e diminuição de progesterona.
Pacientes com SOP apresentam incidência de 20 a 40% de abortamento e 70% dos
casos evoluem com síndrome da resistência insulínica. Essa combinação de fatores
hormonais com a resistência insulínica parece relacionar-se com o mecanismo
pelo qual essa síndrome leva ao abortamento.
DM insulino-dependente: principalmente se no período da concepção a doença
estiver mal controlada.
Tireoideopatias: Há estudos que considerem o hipotireoidismo e a presença de
anticorpos antitireoperoxidase como fatores de risco.
h. Desordens Imunológicas
Síndrome do Anticorpo Antifosfolipídio (SAF): Consiste em uma trombofilia
autoimune na qual o organismo passa a produzir anticorpos que afetam a
coagulação sanguínea, levando à formação de coágulos que acabam obstruindo a
passagem de sangue nas veias e artérias.
Trata-se de uma doença crônica e adquirida, presente em 15 a 20% das mulheres
com abortamento habitual.
Suas manifestações clínicas incluem tromboses venosas em 2/3 dos casos
(trombose venosa profunda é a manifestação mais comum da doença) e arteriais
em 1/3 dos casos, além de manifestações neuropsiquiátricas.
Diagnóstico: Baseado em critérios clínicos associados aos laboratoriais: (montar
tabela) – Deve-se sempre ter 1 clinico e 1 laboratorial
(1) um ou mais episódios de trombose arterial, venosa ou de pequenos vasos;
(2) um ou mais mortes intrauterinas de fetos normais após 10ª semana
gestação;
(3) um ou mais partos pré-maturos de fetos normais com < 34 semanas, em
decorrência de eclâmpsia, pré-eclâmpsia ou insuficiência placentária;
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 46
- Hipertensão gestacional = sempre pesquisar Sd. Fosfolipidica
(4) três ou mais abortamentos espontâneos consecutivos com < 10 semanas,
excluindo anormalidades anatômicas, hormonais e cromossômicas maternas e
paternas.
Critérios Laboratoriais:
(1) Anticorpos anticardiolipina;
(2) Anticorpo lúpus anticoagulante;
(3) Anticorpo anti-beta 2 Glicoproteína 1.
OBSERVAÇÃO: A detecção dos anticorpos deverá ser percebida em duas ou
mais ocasiões espaçadas ao menos por 12 semanas.
Tratamento: AAS (100mg/dia) + Heparina não fracionada ou de baixo peso
molecular (5000 – 10.000 UI/dia) ou Enoxaparina (40mg/dia).
Trombofilia: doença hereditária onde o indivíduo possui tendência a ter eventos
trombóticos (obstruções nos vasos sanguíneos).
Diagnóstico:
Anamnese: presença de derrames, infartos, trombose no Histórico familiar
Presença dos marcadores –
Polimorfismos dos genes da MTHFR (metilenotetrahidrofolato redutase) – .
A MTHFR atua onde? Atua na conversão do acido fólico em metilfolato.
Fator V de Leiden,
Antitrombina III,
Diminuição de proteína S e C.
Tratamento: AAS (100mg/dia) + Heparina (5000 – 10.000 UI/dia) ou Enoxaparina
(40mg/dia).
Vantagens e desvantagens de heparina e enoxaparina:
HLA (antígeno de Histocompatibilidade Humana) paterno (doença aloimune)=
Consiste na resposta imune materna anormal aos antígenos presentes nos tecidos
placentários e/ou fetais. Na superfície das células fetais e placentárias existem
proteínas de origem materna e paterna, chamadas sistema antígeno leucocitário
humano (HLA), o complexo principal de histocompatibilidade em vertebrados. Há,
portanto, uma demanda por um mecanismo de adaptação, em que a mulher deve
identificar essas proteínas paternas e produzir um anticorpo, chamado
bloqueador, dirigido a estas. Os linfócitos B são os responsáveis pela produção dos
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 47
anticorpos antilinfócitos paternos (APLA) contra o HLA paterno quando a mulher
engravida, com o objetivo de proteger o feto do ataque imunológico pelas células
NK maternas. Mulheres multíparas em geral apresentam APLA na circulação que
podem ser eventualmente detectados até mesmo fora do período gravídico,
enquanto que as abortadoras habituais apresentam níveis baixos ou
indetectáveis. Os anticorpos bloqueadores conectam-se a receptores nas células
NK e promovem um estímulo para que as NK aceitem o feto e a placenta, com
suas proteínas estranhas ao organismo materno.
Diagnóstico: Cross – match (pesquisa a presença de anticorpos contra linfócitos
paternos no sangue da mãe. Para fazer essa pesquisa retiram-se amostras de
sangue do homem e da mulher e, em laboratório, realiza-se uma prova cruzada
entre os dois, para identificar a presença de anticorpos).
* Qual valor do cross match?
– Caso dê positivo: confirma a existência dos anticorpos que protegerão
o embrião ao longo da gravidez;
– Caso dê negativo: o casal pode optar por realizar um tratamento por
meio da administração de vacinas na mulher, contendo os linfócitos do
parceiro, a fim de estimular a produção dos anticorpos necessários
para garantir a permanência do embrião no útero materno.
Tratamento: Terapia endovenosa com administração de imunoglobulinas contra
os antígenos específicos ou Imunização materna com concentrados de linfócitos
paternos, de forma que o sinal seja amplificado cerca de 10000 vezes quando
comparado ao nível normalmente encontrado na gestação inicial. A imunização
com linfócitos paternos (PLI) consiste de vacinas que são aplicadas com intervalos
médios de 4 semanas, sendo que 4 semanas após a segunda dose o nível de APLA
é novamente medido. É importante frisar que tal modalidade terapêutica
apresenta riscos possíveis de transmissão de doenças infecto-contagiosas, o que
torna obrigatório um perfil sorológico prévio paterno, incluindo sorologias para
HIV, hepatite B e C, HTLV-1 e 2, sífilis e doença de Chagas. Em raros casos, pode
haver, ainda, desenvolvimento de celulite no local da aplicação.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 48
i. Desordens Infecciosas:
Rubéola
Citomegalovirose
Listeriose
Herpes simples
Brucelose
Hepatite B
HIV
Sifilis
Toxoplasmose
A seguir serão descritas as diversas patologias infecciosas:
RUBÉOLA
A Rubéola é uma virose habitualmente benigna, exceto na gestação.
Pode levar ao abortamento quando adquirida no período próximo à implantação ovular.
Etiologia: RNA vírus da família Toga vírus.
Via de transmissão: Contato direto com pessoas doentes, com contágio pelas gotículas de
secreções nasofarígeas.
A transmissão pode iniciar-se até 1 semana a 2 semanas antes do aparecimento do
exantema e prolongar-se 1 semana a 2 semanas após o surgimento do rash cutâneo.
Transmissão vertical: Só acontece na fase aguda da doença e diminui à medida que a idade
gestacional aumenta. No 1º trimestre o risco de acometimento fetal é ordem de 80% a
90%. No 2º trimetre, há risco de alterações funcionais de órgãos. No 3º trimestre as
repercussões fetais são raras. Como regra geral, não costuma ser relevante o
acometimento do concepto após o 1º trimestre da gestação.
DÚVIDAS DISCUTIDAS:
Qual a fase mais importante quando se tem rubéola? 1° trimestre.
Mas dentro do primeiro trimestre qual é a mais importante? Estima-se que o risco fetal é cerca de 80 a 90%
quando a infecção ocorre no primeiro mês de gestação, provocando alterações graves ou aborto espontâneo.
Durante o segundo e terceiro mês esta incidência decresce para 40 a 60% e 30 a 35% respectivamente. No quarto
mês de gestação, os riscos não ultrapassam a 10% .
O período crítico de aquisição da rubéola é da 4ª a 8ª semana de gestação, época da organogênese e
desenvolvimento do sistema auditivo.
Qual a preocupação do 3° trimestre? Transmissão pós-parto.
Quais os cuidados quando se chega com rubéola na maternidade? Deve haver isolamento? Rubéola não é
indicação de isolamento.
Indicações de isolamento: infecções cutâneas ativas (isolamento de contato), infecções gripais ativas (isolamento
respiratório) , varicela (isolamento respiratório de contato), Epstein-barr e sarampo (isolar 7 dias após o inicio do
exantema).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 49
Quadro clínico: Tem período de incubação de 2 semanas a 3 semanas. Pode ser
totalmente assintomático em até 50% dos casos ou cursar como quadro gripal, com febre
baixa, conjuntivite, artralgia, linfoadenomegalia (principalmente retroauricular, cervical e
occipital) e exantema (maculopapular, puntiforme, difuso, mais acentuado na face, couro
cabeludo e tronco).
Diagnóstico:
*Rotina pré-natal: Segundo o Livro Obstetrícia Fundamental, Rezende, 12ª Edição;
sorologia para rubéola deve ser solicitada na primeira consulta pré-natal. Caso seja
negativa, encaminhar para vacinação após o parto. Gestantes sabidamente imunes não
precisam repetir a sorologia durante o pré-natal, mesmo diante de contato com pessoas
doentes. No entanto, o Manual Técnico de Atenção ao Pré-Natal e Puerpério do Ministério
da Saúde não recomenda a sorologia para Rubéola como rotina Pré-Natal.
Rubéola rastreia no pré-natal? Não.
*Infecção materna: Sorologia para detecção de anticorpos IgM e IgG. A detecção de IgM é
possível de 3 dias a 5 dias após o início dos sintomas e permanece positiva por 4 semanas.
Os anticorpos IgG permanecem positivos e estáveis indefinidamente. O diagnóstico
sorológico de rubéola é confirmado diante de soroconversão ou quadruplicação dos títulos
de IgG entre duas amostras de sangue, colhidas com 2 semanas a 3 semanas de intervalo,
após a suspeita de contágio ou inicio de exantema. A pesquisa sorológica é fundamental
para gestantes susceptíveis que tiveram contato com doentes. Se IgM - e IgG -, a sorologia
é repetida após 2 semanas a 3 semanas.
Sorologia Materna
IgM - IgG - = gestante susceptível Sorologia
IgM + IgG + = gestante com infecção aguda materna
IgM - IgG + = gestante com infecção pregressa
*Infecção fetal: Diante de gestante IgM + IgG +, realizar amniocentese (após 1 semanas de
gestação e com mais de 30 dias após o inicio da infecção materna), para pesquisa do agente no
liquido amniótico, por meio da reação em cadeia de polimerase (PCR).
O uso de cordocentese para pesquisa de IgM fetal específica é prática excepcional, em casos
selecionados.
O teste de avidez para IgG pode ser útil nos casos de IgM+ persistent
Avidez para IgG:
Baixa avidez (< 30%) indica infecção recente para IgG
Alta avidez (> 60%) indica infecção antiga
O diagnóstico da infecção fetal é útil para melhor orientação do casal e para nortear a conduta
neonatal.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 50
*Achados ultrassonográficos: Geralmente identificados após a 20ª semana de gestação.
Podem estar ausentes e são inespecíficos.
Os principais são: Hidrocefalia; Microcefalia; Defeitos cardíacos; Hepatoesplenomegalia;
Catarata; Hidropsia fetal; Restrição do crescimento fetal; Polidrâmnio; Oligodrâmnio;
Placentomegalia.
Síndrome da Rubéola Congênita – Achados neonatais frequentes:
Restrição do crescimento
Hepatoesplenomegalia
Púrpura trombocitopênica
Catarata / glaucoma
Microcefalia
Retardo mental
Cardiopatias / miocardite
Surdez
Anemia hemolítica
Meningoencefalite
Tratamento: encaminhar para ambulatório de alto risco e se necessário, estabilização e
encaminhamento para rede referenciada de maior complexidade. No pré-natal, realizar
sorologia quantitativa mensal (repetir o tratamento se houver aumento de duas diluições no
título de VDRL).
Tratamento medicamentoso: Não há tratamento especifico. O uso de drogas antivirais e/ou
de imunoglobulina não é preconizado.
Profilaxia: A imunização de crianças, adolescentes e mulheres susceptíveis em idade fértil é a
melhor estratégia preventiva. Gestantes susceptíveis não devem receber a vacina durante a
gestação. Mulheres vacinadas devem adotar medidas anticoncepcionais efetivas por período
de 30 dias. O uso inadvertido da vacinação em gestantes (início do 1º trimestre) não tem
promovido alterações conceptuais. Puérperas susceptíveis já devem ser imunizadas após 48
horas de pós-parto
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 51
CITOMEGALOVIRUS
Vírus altamente contagioso e com altíssimas taxas de infecção entre a população, porém é
uma infecção muito branda, praticamente assintomática, na maioria das pessoas que possuem
um sistema imunológico saudável.
A infecção pelo CMV durante a gravidez não costuma causar sintomas na mãe, mas é muito
perigosa para o feto, pois está associada a um maior risco de malformações congênitas ou
grave infecção nos primeiros meses de vida.
Infecção Primária: ocorre quando um indivíduo que nunca teve contato com o CMV
contamina-se pela primeira vez, criando anticorpos que conseguem neutralizar o vírus,
impedindo a sua replicação. Todavia, assim como ocorre com outros vírus da família Herpes, o
vírus é neutralizado, mas não é totalmente eliminado do organismo
Infecção Secundária: ao longo dos anos, o paciente pode apresentar algum enfraquecimento
da sua imunidade e o CMV pode se reativar, voltando a se multiplicar. Essa reativação do vírus
em alguém que já teve a doença anos atrás é a segunda forma possível de se ter
citomegalovírus. Cerca de 40% dos bebês de mães que tiveram a infecção primária durante a
gravidez nascem contaminados pelo CMV, apenas 1% nasce contaminado quando a mãe
previamente contaminada apresenta uma reativação do vírus na gestação.
Etiologia: DNA vírus da família Herpesvírus.
Via de transmissão: Contato íntimo entre pessoas - o vírus pode ser encontrado na orofaringe,
trato genital, urina, sêmen, sangue, leite e lágrimas de pessoas infectadas.
Na gestação, a transmissão ocorre mais frequentemente por contato sexual e pelo contato
com crianças infectadas.
Transmissão vertical: Pode ocorrer com maior frequência durante a primoinfecção
(possibilidade de 30% a 40%).
Pode surgir menos frequentemente, durante episódios de reinfecção ou de reativação
(cerca de 1% de chance). Ocorre por via transplacentária, durante o parto vaginal e
pelo aleitamento materno.
Quadro clínico:
A maioria dos casos é assintomática.
Pode haver sintomas inespecíficos de febre, fadiga e linfoadenomegalia.
Sintomas da CMV congênita: 90% dos bebês contaminados pelo CMV durante a
gravidez nascem sem nenhum sinal ou sintoma mas, até 15% destas crianças que
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 52
aparentemente não apresentam problemas podem ter perda auditiva progressiva (uni
ou bilateral).
Aproximadamente 10% dos recém-nascidos infectados congenitamente pelo CMV já
apresentam sintomas da infecção desde o nascimento:
Hepatoesplenomegalia
Anemia
Petéquias e púrpura
Icterícia
Microcefalia
Convulsões
Anormalidades cerebrais
Dificuldades de alimentação
Diagnóstico:
*Infecção materna: Diagnóstico baseado nos testes sorológicos específicos e de acordo com a
presença de anticorpos IgM e IgG.
A IgM torna-se positiva cerca de 2 semanas após o início dos sintomas maternos e
pode persistir por até 18 meses.
Sorologia Materna
• IgM- IgG- = gestante susceptível materna
• IgM+ IgG+ = gestante com infecção aguda
• IgM- IgG+ = gestante com infecção pregressa
*Infecção fetal: Diante de gestante IgM+ IgG+, realizar amniocentese (após 14 semanas de
gestação e com mais de 30 dias após o início da infecção materna) para pesquisa do agente no
líquido amniótico por meio da reação em cadeia de polimerase (PCR).
O uso de cordocentese para pesquisa de IgM fetal específica é prática excepcional, em casos
selecionados.
O teste de avidez para IgG não costuma trazer benefícios, pois a possibilidade de reinfecção e
de reagudização resultam em maiores dificuldades na sua interpretação.
O diagnóstico da infecção fetal é útil para melhor orientação do casal e para nortear a conduta
neonatal.
*Achados ultrassonográficos: São inespecíficos, podendo estar ausentes.
Cerca de 50% dos fetos infectados podem exibir alterações ao ultrassom. Podem ser
pesquisados após a 20ª semana de gestação.
Os mais comuns são:
• Calcificações intracranianas periventriculares
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 53
• Hidropsia fetal
• Microcefalia
• Ventriculomegalia
• Hidrocefalia
• Restrição do crescimento fetal
• Polidrâmnio; Oligodrâmnio
• Placentomegalia
• Hiperecogenicidade intestinal.
Tratamento: Não há tratamento específico.
O uso de drogas antivirais ainda não é preconizado na prática diária. O uso de imunoglobulina
também não tem sido recomendado.
Profilaxia (para as gestantes susceptíveis):
• Evitar contato com secreções, saliva e urina de crianças de até 2 anos.
• Uso de preservativo pode ser útil.
• Gestantes que trabalham em creches, berçários, médicas, paramédicas e profissionais
que lidam com crianças de até 2 anos merecem cuidados especiais.
• Evitar contato com crianças febris
• Em caso de necessidade de transfusão sanguínea, avisar o banco de sangue que é
gestante, para receber sangue negativo para citomegalovírus.
*Observação: O neonatologista deve ser alertado, pois os conceptos poderão exibir sinais de
acometimento multissistêmico no período pós-natal.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 54
LISTERIOSE
A listeriose na gestação é uma infecção pouco considerada, mas relevante enquanto etiologia
de perdas gestacionais.
De modo geral, a doença é assintomática, tornando-se evidente somente através de exame
laboratorial. Pode-se levantar a suspeita de infecção durante a gestação quando ocorrer
quadro clínico semelhante ao de influenza, com sintomas gripais associados a hipertermia e
redução de movimentos fetais.
A listeria tem a capacidade de causar hemólise sanguínea através da listeriolisina; assim, os
fetos comprometidos podem ter derrames serosos, levando à hidrópsia e, em casos mais
severos, ao óbito.
A listeriose geralmente ocorre no terceiro trimestre de gestação, provavelmente devido ao
declínio acentuado na imunidade celular observado entre a 26ª e a 30ª semana. O desfecho da
infecção intra-uterina está relacionado à idade gestacional no momento da transmissão.
O óbito intra-uterino ocorre em quase todos os fetos infectados durante o primeiro trimestre
e, especialmente, no segundo trimestre de gestação.
Etiologia: Existem sete espécies de Listeria bem identificadas, no entanto, apenas uma
espécie é reconhecida como patógeno humano - a Listeria monocytogenes, que consiste em
um bacilo gram-positivo, aeróbio e anaeróbio facultativo, não formador de esporos.
A Listeria monocytogenes é comensal, podendo ser encontrada em produtos lácteos, comidas
processadas, isolada em dejetos, na poeira, no solo, na água, na vegetação, em vários
mamíferos, aves, peixes e insetos, nas fezes de animais (domésticos e selvagens) e na espécie
humana.
Via de Transmissão: A taxa de infecção é 17 vezes maior entre gestantes do que na população
geral. Os portadores assintomáticos são, provavelmente, a fonte de contágio mais importante.
Vias de contágio: via digestiva, através de leite e derivados, pela via respiratória ou
venérea - o microrganismo pode ser frequentemente encontrado na uretra masculina
ou no sistema genital feminino.
Transmissão vertical: Pode ocorrer por via hematogênica (transplacentária nas últimas
semanas de gestação), transmembranosa (independente da integridade das
membranas), endometrial (através de abscessos retroplacentários) ou durante o
trabalho de parto (contaminação do canal de parto).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 55
Quadro Clínico: Pode ser assintomática ou manifestar-se com cefaléia, febre alta, dores
abdominais e diarréia, não sendo incomuns os quadros de meningite, pielonefrite,
rinofaringite e vaginite.
A bactéria tem predileção pelo sistema nervoso central - esta pode ser a forma de
manifestação em grupos de risco, mas é extremamente rara durante a gestação.
Na listeriose existem picos de hipertermia isolados que imitam a mononucleose infecciosa,
bem como formas clínicas semelhantes à tuberculose; esses sintomas devem alertar os
obstetras para a possibilidade de infecção por Listeria monocytogenes, não sendo, contudo,
patognomônicos desta infecção.
*Manifestações clínicas no feto:
• Abortamento;
• Trabalho de parto prematuro, geralmente acompanhado por mal-estar
materno e diminuição dos movimentos fetais;
• Vitalidade fetal comprometida: taquicardia fetal, diminuição dos movimentos
e acelerações fetais (a presença de mecônio antes das 34 semanas é
altamente sugestiva de infecção);
• Hidrópsia fetal, não imune.
• São observados derrame pleural, ascite, edema subcutâneo e polidramnia.
Diagnóstico: O diagnóstico definitivo requer o isolamento da Listeria monocytogenes de locais
usualmente estéreis (líquor, sangue, líquido sinovial, líquido amniótico, pulmão e cérebro) e a
identificação do microrganismo através de técnicas padrão de microbiologia, utilizando-se o
crioenriquecimento do material a ser examinado.
O diagnóstico sorológico é realizado através da soroaglutinação. Na interpretação do
resultado, deve-se levar em consideração a possibilidade de reação cruzada com anticorpos de
outras bactérias, como estreptococos e estafilococos. A maioria dos autores relata que títulos
inferiores a 1:160 não têm validade diagnóstica - esta existiria apenas em títulos superiores a
1:320. No entanto, deve-se lembrar que, como em qualquer reação sorológica, o aumento
significativo do título de anticorpos detectado em duas amostras de sangue colhidas em um
intervalo de duas semanas é diagnóstico da doença. A pesquisa de anticorpos é realizada pelo
método disponível de aglutinação direta em microplaca, em que são pesquisados anticorpos
contra os dois sorotipos mais importantes: 1 e 4b. A pesquisa é feita tanto para anticorpos
dirigidos contra o antígeno somático (antígeno O) como para anticorpos dirigidos contra o
antígeno H.
Tratamento: O tratamento de eleição é feito com ampicilina na dose de 4-6 g/dia, durante
duas semanas. Fora da gestação, a maioria dos autores sugere associar um aminoglicosídeo
(gentamicina) no tratamento de pacientes severamente imunodeprimidas, com meningite ou
endocardite listeriana. Como alternativa à penicilina, o trimetoprim associado ao
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 56
sulfametoxazol é a melhor escolha, exceto durante o primeiro trimestre (pelo risco fetal de
teratogenicidade) e próximo ao parto (pelo risco de kernicterus). Profilaxia: Não há uma vacina
disponível contra a listeriose. A prevenção na gestação é feita evitando-se a ingestão de alguns
alimentos, como queijos moles mal curtidos, leite sem pasteurização ou alimentos preparados
com leite não fervido. Frangos, peixes e carne bovina devem ser cuidadosamente cozidos.
Medidas de higiene, como lavar vegetais crus antes da ingestão, evitar o contato dos alimentos
não cozidos com os cozidos, lavar as mãos e os talheres após cada manuseio com alimentos
não cozidos.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 57
HERPES SIMPLES
Doença infecciosa cujas implicações para a mãe e para o feto/neonato são diferentes
dependendo seja a infecção primaria ou recorrente.
Em mulheres com testes sorológicos negativos para HSV, a incidência de infecção primaria
HSV – 1 OU HSV – 2 durante a gravidez é aproximadamente 2%.
Assim como ocorre na não gesta, a maioria das infecções primárias são assintomáticas. Entre
mulheres com HSV genital recorrente – 75% pode apresentar no mínimo um episodio de
infecção na gravidez, e aproximadamente 14% das pacientes exibirão recorrência clínica ou
pródromos (dor/queimação vulvar) no momento do parto.
Etiologia: herpes simplex vírus (HSV) com 2 tipos sorologicamente distintos = tipo 1 (HSV-1) e
tipo 2 (HSV-2).
O HSV-1 é responsável por lesões herpéticas não genitais (lábios, face, córnea, mucosa oral).
O HSV-2 está associada a infecção genital (pene, uretra, vulva, vagina, cérvice, epiderme da
coxa e das nádegas), além de ser responsável, habitualmente (90 -95% das vezes), pelo herpes
neonatal.
Quadro clínico:
Na infecção primária: lesões vesiculares, com base eritematosa, localizadas na área do
dermátomo sacro (usualmente S2 e S3), que pode ser a genitália ou locais adjacentes. Elas
frequentemente evoluem para pústulas, ulcerações e, finalmente, no caso da pele
queratinizada, para crostas.
Digno de nota, muitos indivíduos jamais apresentam manifestações clínicas da doença, mas
podem exibir episodicamente a eliminação do vírus.
As lesões clínicas evidentes são precedidas em aproximadamente 80% das vezes de estágios
prodrômico (prurido, eritema mínimo, dor/queimação vulvar). Durante este estagio
prodrômico o vírus já esta presente na pele ou na mucosa.
Na gestação, o risco de infecção neonatal parece ser maior quando ocorre a infecção primária
materna no 3o trimestre. Nesses casos, o risco de infecção herpética neonatal é de 30-50%.
As manifestações são usualmente muito graves e inclui:
• Microcefalia;
• Hepatoesplenomegalia;
• CIR
• Natimortalidade
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 58
Na infecção recorrente: a apresentação clínica varia desde a eliminação viral assintomática e
não reconhecida até a recorrência clínica declarada. Mais branda do que na infecção primária
e de evolução mais rápida.
Tratamento: Segue a tabela:
Tipos de Partos Recomendados:
*Infecção primária genital – Seja tipo 1 ou 2, no 3o trimestre da gravidez se constitui no mais
elevado risco (30-50%) ao infante. A operação cesariana está indicada.
*Infecção recorrente – A operação cesariana esta indicada se a lesão por HSV ou
prodrómonos estiverem presentes no momento do parto. Embora o risco de transmissão
neonatal seja pequeno, a doença é extrema gravidade. Para prevenir o herpes neonatal, a
cesárea deverá ser realizada até 4hs após a rotura das membranas. Segue a figura com
esquema:
Fonte: Obstetrícia Fundamental – Rezende – 12ª edição
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 59
BRUCELOSE
Causa infreqüente de aborto
Na fase aguda febril, a interrupção pode ocorrer, 10% dos casos com isolamento de germe nos
lóquios e na placenta.
Brucelose crônica no abortamento é muito restrita.
A brucelose neonatal é rara e há poucos relatos de brucelose congênita. É uma doença
infecciosa zoonótica encontrada tanto em animais domésticos como selvagens. Os humanos
são hospedeiros acidentais e podem ser infectados via exposição a animais infectados ou
consumo de alimentos contaminados.
Etiologia: Brucell, bactéria gram-negativa.
Transmissão: De humanos para humanos é raro e tem sido descrito após transfusão
sanguínea, transplante de medula e possivelmente via sexual.
Forma vertical: ocorre via transplacentária.
Quadro Clínico: A clínica da brucelose neonatal é bastante variável.
Na gestante, os sintomas assemelha-se a uma gripe e pessoas contaminadas pela bactéria
poderão experenciar, entre outros, os seguintes sintomas: Febre – regular ou irregular; Fadiga;
Dores (musculares, de cabeça, de articulações, entre outras); Fraqueza geral; Perda repentina
de peso.
Complicações na gravidez:
• Aborto espontâneo associado com infecção bacteriana.
• Rupturas das membranas
• Nascimento prematuro
• Atraso do crescimento intrauterino
• Trombocitopenia, distúrbios da coagulação e eritrofagocitose na medula óssea.
Diagnóstico: Testes sorológicos com dosagem de IgM e IgG.
Tratamento: Uma variedade de drogas pode ser usada com segurança. A ampicilina tem sido
mostrada ser efetiva no tratamento do RN prematuro; sulfametoxazol e rifampicina no
mínimo por 6 semanas é seguro em crianças jovens abaixo de 8 anos de idade e o tratamento
com gentamicina por 5 dias seguindo a rifampicina é efetivo em RN.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 60
HEPATITES
As hepatites virais são infecções sistêmicas ocasionadas por vírus, cuja fisiopatologia baseia-se
na resposta inflamatória hepática ao vírus. A Hepatite por vírus é uma das mais importantes
infecções que podem ocorrer na mulher grávida. No momento estão definidos 6 tipos de
hepatite por vírus:
Etiologia:
Hepatite A (VHA)
Hepatite B (VHB)
Hepatite C (VHC)
Hepatite D (VHD)
Hepatite E (VHE)
Hepatite G (VHG)
Hepatite B:
Diagnóstico: se baseia em número maior de marcadores.
• O anti-HBsAg é o indicado para a fase aguda.
• O HBsAg pode ser detectado na fase aguda e, quando presente por mais de 24
semanas no individuo contaminado, é marcador de infecção crônica. O HBsAg quando
positivo indica replicação viral; quando negativo significa ausência de replicação,
confirmada pela presença do antiHBs
HEPATITE A:Principal via de transmissão: fecal-oral. Raramente se dá de forma vertical.
Normalmente é autolimitada e de evolução benigna. Menos de 1% dos casos evolui para
hepatite fulminante. Não ocorre evolução para cronicidade.
Marcador para diagnosticar a fase aguda é o anti-HVAIgM. O anti-HVAIgG indica contato
passado e imunidade em relação ao vírus A.
A doença aguda em gestante requer encaminhamento ao pré-natal de alto risco. A família
deverá ser investigada e vacinada. Na internação, a paciente deve apresentar acomodação
com banheiro individualizado.
HEPATITE B: É responsável pela maior agressão à gestante e ao feto, sendo a única a justificar
rastreamento rotineiro no pré-natal.
Transmissão: por via parenteral, sexual ou vertical (materno-infantil ou perinatal).
Tem maior transmissibilidade no 1° trimestre, e maior virulência no 3° trimestre
Nos casos de transmissão vertical o risco de cronificação do RN é muito maior, varia
de70 a 90% se a gestante está em fase de replicação viral (HBeAg positivo) a 10 a 40%
nos casos de HBeAg negativo. Cerca de 85 a 95% dos casos de transmissão vertical de
hepatite B aparecem como consequência da exposição do infante durante o parto,
contaminado por sangue ou secreções genitais
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 61
Evolução: a hepatite B aguda varia da infecção assintomática subclínica (70%), hepatite aguda
sintomática (30%) e insuficiência hepática fulminante (0,1 – 0,5%). Quando aparecem, os
sintomas costumam ser: mal-estar, cefaleia, febre baixa, anorexia, astenia, fadiga artralgia.
Aproximadamente 5 a 10% dos indivíduos infectados cronificam e desses 20-25% com
evidência de replicação viral evoluem para a doença hepática avançada (cirrose e carcinoma).
Transmissão vertical:
Considerando a prevalência da hepatite B e as coberturas vacinais heterogêneas no Brasil e o
percentual de cronificação no RN infectado pelo VHB, a prevenção, o diagnóstico precoce
durante a gestação e o cuidado com o feto de mães diagnosticadas são prioridades, reduzindo
sobremaneira a transmissão vertical. A triagem da hepatite B obrigatória no pré-natal. Deve-se
levar em consideração que o parto normal e o aleitamento materno não estão
contraindicados, desde que as medidas de profilaxia recomendadas pelo Ministério da Saúde
para o recém-nascido sejam adotadas. A vacina para gestantes, independentemente da faixa
etária, está disponível nas salas de vacina do SUS.
Nos casos de transmissão vertical, o risco de cronificação do recém-nascido é muito maior,
varia de 70 a 90% se a gestante está em fase de replicação viral (HBeAg positivo) a 10 a 40%
nos casos de HBeAg negativo.Cerca de 85 a 95% dos casos de transmissão vertical de hepatite
B aparecem como consequência da exposição do infante durante o parto, contaminado por
sangue ou secreções genitais.
Diagnóstico da Hepatite B baseia-se em número maior de marcadores:
Anti-HBsAg é o indicado para fase aguda
HBsAg pode ser detectado na infecção aguda e, quando presente por mais de 24
semanas no indivíduo contaminado é marcador de infecção crônica.
HBeAg: quando positivo indica replicação viral e quando negativo indica ausência de
replicação, confirmada pela presença do anti-HBe.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 62
Triagem laboratorial e conduta no pré-natal:
Com o objetivo de conhecer o status sorológico da mãe e reduzir o risco de transmissão
vertical, o Ministério da Saúde recomenda a triagem sorológica durante a gestação. Os exames
devem ser realizados na primeira consulta do pré-natal, independentemente da idade
gestacional, com a garantia de resultados, em no máximo 15 dias, para os devidos
encaminhamentos.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 63
Vacinação contra Hepatite B:
A imunoglobulina humana anti-hepatite B (IGHAHB) e a vacina são recomendadas para
gestantes:
1. Presumidamente suscetíveis (não vacinadas) expostas à portadores conhecidos ou
potenciais do VHB por agressão sexual, o mais precocemente possível, no máximo até
duas semanas após a exposição.
2. Suscetíveis com exposição sexual a pessoa com hepatite B aguda.
3. Expostas a material biológico.
Conduta para o recém-nascido:
Em recém-nascido de mãe com sorologia HBsAg reagente, deverá ser administrada a
IGHAHB e a vacina contra a hepatite B, simultaneamente, de preferência nas primeiras
12 horas de vida, ainda na maternidade. Caso não seja possível, proceder a aplicação
até o 7º dia de vida.
A vacina e IGHAHB devem ser feitas, na dose de 0,5mL cada, em recém-nascido de
qualquer peso ou idade gestacional, por via intramuscular, no músculo vasto lateral da
coxa, em membros opostos.
Após o esquema vacinal completo na criança (três doses da vacina - 0, 1 e 6 meses), é
necessário confirmar a imunidade pós-vacinal com a realização da dosagem do anti-
HBs, 30 a 60 dias após a 3ª dose da vacina.
Todo recém-nascido, independentemente do estado sorológico da mãe, deve ser
vacinado ao nascer.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 64
HEPATITE C:
O principal agente etiológico da hepatite crônica. A cronificação ocorre em 60 a 80% dos
casos, sendo que ¼ a 1/3 deles evoluem para cirrose ou carcinoma em 20 anos.
Transmissão: a principal é parenteral (através de sangue), a sexual é pouco frequente (3%) e a
vertical é rara.
A prevalência na gravidez é de 1 a 2% e a taxa de transmissão perinatal é de cerca de
5%.
Diagnóstico: O marcador é o anti-VHC; diagnosticada quando o indivíduo possui anticorpo VHC
positivo que é considerado anticorpo não protetor, ou seja, tanto pode indicar proteção, como
também na maioria dos casos presença dos vírus.
O diagnostico da infecção congênita é feito pelo PCR (VHC-RNA) em 2 amostras (2 e 6 meses
de idade) ou pelo anti-VHC com 12 – 18 semanas. Não há indicação de cesárea nem esta
contraindicada o aleitamento natural.
Quadro clínico: a maioria (75%) das pessoas são assintomáticas.
Cerca de 60-80% dos infectados por VHC exibem a infecção crônica definida como a
persistência do VHCRNA por no mínimo 6 meses. A infecção crônica ativa se desenvolve em 60
a 70% dos pacientes com a infecção crônica (definida como RNA detectável no soro e elevação
da alanina aminotransferase (ALT)).
As complicações da infecção crônica incluem a cirrose, que ocorre em 10 a 20% dos pacientes
com VHC crônico após período de 20 a 30 anos e carcinoma hepatocelular, que incide em 1 a
5% dos pacientes crônicos.
O diagnóstico de infecção congênita é feito pelo PCR (VHC-RNA) em 2 amostras (2 e 6 meses
de idade) ou pelo anti-VHC com 12-18 semanas.
Não há indicação de cesárea e nem está contraindicado o aleitamento natural.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 65
Tratamento do infante: é feito com PEGINTERFERON (3/ semanas por via subcutânea)
associado à RIBAVIRINA (oral, 2/dia).
Tratamento materno: Para reduzir a carga viral (INTERFERON PEGUILADO e RIBAVARINA) não
é possível, vez que os medicamentos utilizados são contraindicados na gravidez.
HEPATITE D:Principal via de transmissão: parenteral. O vírus da hepatite D é um vírus
defectivo, ou seja, dependente do HBV (satélite do HBV) para sua replicação e manutenção na
célula hospedeira. Ele precisa do HBsAg para sua replicação. A hepatite D ocorre de forma
simultânea à infecção pelo HBV (coinfecção) ou ocorre em indivíduos já portadores crônicos do
HBV (superinfecção).
O marcador sorológico mais estável é o antideltaIgM.
Causa uma infecção grave na gravidez, apesar de ser rara.
HEPATITE E:Principal via de transmissão: fecal-oral. A doença é autolimitada, mas pode
apresentar evolução grave durante a gestação, ocorrendo principalmente no 3º trimestre. De
10 a 40% pode evoluir para a fulminante. Não ocorre evolução para cronicidade. Marcador
sorológico é o anti-HVEIgM.
REFERÊNCIAS:
Ministério da Saúde:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_tecnico_gestacao_alto_risco.pdf
Livro Rezende – Obstetríca Fundamental
Med Curso
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 66
DISCUSSÃO EM SALA:
Antigenos para avaliar se é aguda ou crônica:
MARCADOR REPRESENTAÇÃO SIGNIFICADO
HBsAg Ag da superficie do vírus Presença do vírus; Aguda: declina até 24 sem
1° marcador que aparece infecção em curso Crônica: presença por mais
na infecção pelo HBV. de 24 sem
AntiHBc-IgM Ac IgM contra o core do Infecção aguda Aguda: no soro até 22 sem
vírus. após a infecção
Marcador de infecção
recente
AntiHBc-IgG Ac IgG contra o core do Representa contato
vírus. prévio com o vírus
Marcador de longa
duração, presente nas
infecções agudas e
crônicas.
HBeAg Ag do envelope Replicação;sua Aguda: indica alta
Marcador de replicação positividade indica alta replicação viral
viral. infectividade Crônica: está presente
enquanto ocorrer
replicação viral
Anti-HBe Ac contra o Ag do Indica o fim da fase Aguda: fim da fase
envelope replicativa replicativa
Surge após Crônica: presença sugere
desaparecimento do redução ou ausência da
HbeAg replicação viral, exceto nas
cepas com mutação pré-
core (não produtoras de
proteína “e”)
Anti-HBs Ac contra o antígeno de Ac que confere
superfície. imunidade ao HBV,
Surge após neutralizante.
desaparecimento do Indica cura e imunidade.
HbsAg Esta presente
isoladamente em
pessoas vacinadas
HBV-DNA Carga viral do vírus Replicação Portador inativo: <2.000
UI/ml
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 67
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 68
Gestante vacinada
2) Anti HBS Anticorpos 1) HBs Ag anti-HB: incubação 2 a 3
(=vacina): 10 um/mL semanas, duração de 3 meses
(10 anos);
se < 10um/ml reforço
de 3 doses (0, 2 e 6
meses) Reagente: Não Reagente:
suspender Manter esquema
o esquema vacinal
Reagente: imune Não Reagente: não vacinal
imune
3) Anti-HBc IgM: para avaliar se é
aguda ou crônica
IgM (-): cronicidade IgM (+): aguda
4) HBeAG: avalia replicação viral,
avaliando fase de transmissão da
doença Carga viral: para avaliar se é aguda
ou crônica
(+): carga viral >20.000
(-): carga viral <2.000
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 69
HIV
No Brasil, o número de grávidas é estimado em 3 milhões de mulheres. Segundo estudos
realizados em 2004, a taxa de prevalência de mulheres portadoras do HIV no momento do
parto é de 0,42%, entre parturientes de 15 a 49 anos de idade de todas as regiões do país,
correspondendo a aproximadamente 13 mil parturientes infectadas.
A taxa de transmissão vertical do HIV, sem qualquer intervenção, é de 25,5% (até 35%). Com o
uso de zidovudina (AZT) durante o pré-natal, durante o trabalho de parto e no período
pósnatal, foi possível evitar 70% dos casos de transmissão perinatal e, como também reduz a
ruptura das membranas amnióticas, foi possível ampliar a redução da transmissão vertical.
Hoje, a redução da transmissão vertical pode chegar a níveis entre 0 e 2% por meio de
intervenções preventivas, tais como: uso de antirretrovirais combinados, parto por cirurgia
cesariana eletiva, quimioprofilaxia com AZT na parturiente e no recém-nascido e a não
amamentação. Esquemas com associação de drogas INTR (inibidor nucleosídeo da
transcriptase reversa) / INNTR (inibidores não nucleosídeos da transcriptase reversa) e IP
(inibidores da protease) possuem potente ação terapêutica contra o HIV-1, reduzindo
significativamente a carga viral até mesmo a níveis não detectáveis.
A gestação acelera a evolução da doença nas mães portadoras do vírus e cerca de 20% dos
recém-natos de mães aidéticas não medicadas também carregam o HIV.
Etiologia: O HIV é um pequeno retrovírus RNA, com mecanismo de infeção através de
inoculação de material infectado, geralmente sangue ou fluidos corporais.
O vírus pode ser transmitido durante o ciclo gravidopuerperal para o bebe, tanto pela
passagem uterina, quanto pelo parto e aleitamento. A transmissão vertical é grande devido ao
tropismo do vírus pela placenta.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 70
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 71
Fases da Infecção:
1. Infecção aguda:
A infecção aguda é definida como o período das primeiras semanas da infecção pelo HIV até o
aparecimento dos anticorpos anti-HIV (soroconversão), que costuma ocorrer em torno da
quarta semana após a infecção. Nessa fase, bilhões de partículas virais são produzidas
diariamente, a viremia plasmática alcança níveis elevados e o indivíduo torna-se altamente
infectante.
Os principais achados clínicos da Síndrome Retroviral Aguda(SRA) incluem febre, adenopatia,
faringite, exantema, mialgia e cefaleia. A SRA pode cursar com febre alta, sudorese e
linfadenomegalia, comprometendo principalmente as cadeias cervicais anterior e posterior,
submandibular, occipital e axilar. Podem ocorrer, ainda, esplenomegalia, letargia, astenia,
anorexia e depressão. Alguns pacientes desenvolvem exantema de curta duração após o início
da febre (frequentemente inferior a três dias), afetando geralmente a face, pescoço e/ ou
tórax superior, mas podendo se disseminar para braços, pernas, regiões palmares e plantares.
Sintomas digestivos, como náuseas, vômitos, diarreia, perda de peso e úlceras orais podem
estar presentes. Cefaleia e dor ocular são as manifestações neurológicas mais comuns, mas
pode ocorrer também quadro de meningite asséptica, neurite periférica sensitiva ou motora,
paralisia do nervo facial ou síndrome de Guillan-Barré.
A SRA é autolimitada e a maior parte dos sinais e sintomas desaparece em três a quatro
semanas. Linfadenopatia, letargia e astenia podem persistir por vários meses. A presença de
manifestações clínicas mais intensas e prolongadas (superior a 14 dias) pode estar associada à
progressão mais rápida da doença.
2. Latência clínica e fase sintomática:
Na fase de latência ocorre a presença de linfadenopatia generalizada persistente é comum e
seu diagnóstico diferencial inclui doenças linfoproliferativas e tuberculose ganglionar.
À medida que a infecção progride, os sintomas constitucionais (febre baixa, perda ponderal,
sudorese noturna, fadiga), diarreia crônica, cefaleia, alterações neurológicas, infecções
bacterianas (pneumonia, sinusite, bronquite) e lesões orais, como a leucoplasia oral pilosa,
tornam-se mais frequentes, além de herpes-zoster. Nesse período, já é possível encontrar
diminuição na contagem de LT-CD4+, situada entre 200 e 300 células/mm³.
À medida que a infecção progride, os sintomas constitucionais (febre baixa, perda ponderal,
sudorese noturna, fadiga), diarreia crônica, cefaleia, alterações neurológicas, infecções
bacterianas (pneumonia, sinusite, bronquite) e lesões orais, como a leucoplasia oral pilosa,
tornam-se mais frequentes, além de herpes-zoster. Nesse período, já é possível encontrar
diminuição na contagem de LT-CD4+, situada entre 200 e 300 células/mm³.
3. Síndrome da Imunodeficiência Adquirida:
O aparecimento de infecções oportunistas e neoplasias é definidor da Síndrome da
Imunodeficiência Adquirida (aids). Entre as infecções oportunistas destacam-se:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 72
pneumocistose, neurotoxoplasmose, tuberculose pulmonar atípica ou disseminada, meningite
criptocócica e retinite por citomegalovírus. As neoplasias mais comuns são sarcoma de Kaposi,
linfoma não Hodgkin e câncer de colo uterino, em mulheres jovens. Nessas situações, a
contagem de LT-CD4+ está abaixo de 200 células/mm³, na maioria das vezes.
Diagnostico:
O rastreamento laboratorial pode ser realizado pelos testes do tipo Elisa, que detectam o core
viral específico e os antígenos do envelope viral, produzidos pela gestante poucos meses após
a contaminação.
Todas as amostras de soro ou plasma devem ser submetidas inicialmente a um imunoensaio,
denominado Elisa (Teste 1), na etapa denominada de triagem sorológica .
• As amostras com resultados não reagentes nesse primeiro imunoensaio, serão definidas
como “Amostra negativa para o HIV”. Nesse caso, o diagnóstico da infecção é concluído, não
havendo a necessidade da realização de nenhum teste adicional.
• As amostras com resultados reagentes ou inconclusivos nesse primeiro imunoensaio,
deverão ser submetidas a uma etapa de confirmação sorológica, composta de um segundo
imunoensaio (diferente do primeiro na sua constituição antigênica ou princípio metodológico)
e testes confirmatórios, tais como a imunofluorescência indireta, imunoblot ou western blot .
Observações: Diante de um resultado reagente ou inconclusivo no primeiro imunoensaio
(Elisa) e negativo ou indeterminado no western blot deve-se observar a necessidade da
realização de investigação da soroconversão ou pesquisa de anti-HIV-2.
Fonte: manual de assistência ao pré-natal, secretaria municipal de Belo Horizonte, 2005.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 73
Em caso de suspeita clinica de infecção aguda pelo HIV, deve-se proceder a realização de teste
de carga viral do HIV, afim de estabelecer o diagnostico.
A carga viral (CV) é um dos fatores associados ao risco de transmissão vertical do
HIV e auxilia na definição da via de parto. A taxa de transmissão é inferior a 1% em
gestantes em uso de antirretrovirais que mantêm níveis de carga viral abaixo de
1.000 cópias/mL, sendo, portanto, muito baixa quando a carga viral estiver
indetectável. Além disso, a carga viral é utilizada para monitoramento da gestante
infectada pelo HIV, auxiliando na avaliação da resposta ao tratamento
antirretroviral.
Terapia antirretroviral em gestantes:
Recomendações sobre o uso de antirretrovirais na redução da transmissão vertical do vírus HIV
1. Gestante com idade gestacional a partir de 14 semanas sem uso prévio de terapia
antirretroviral:
a) Assintomática, com CD4 >200 células/mm³: iniciar profilaxia com zidovudina (AZT) +
lamivudina (3TC) + nevirapina (NVP) ou nelfinavir (NFV);
b) Assintomática, com CD4 >200 células/mm³ e carga viral < 1.000 cópias/ml: o uso de
monoterapia com zidovudina é permitida, mas nesses casos a cesárea eletiva deverá
ser a vida de parto;
Na impossibilidade de uso de AZT (anemia grave), substituir por estavudiva (dt4),
porém nunca em monoterapia.
Nos casos de diagnóstico muito tardio (≥37 semanas) em mulheres assintomáticas e
com linfócitos totais >1.000 células/mm³ e hemoglobina >13 g/dl, considerar a
possibilidade de administração de AZT isoladamente e a realização de cirurgia
cesariana eletiva, entre a 38ª e a 39ª semana de gestação.
Em mulheres assintomáticas que tiveram o diagnóstico de HIV estabelecido com
idade gestacional ≥28 semanas e sem disponibilidade de realização de contagem de
CD4 e carga viral, iniciar a terapia antirretroviral combinada e, sempre que possível,
coletar o sangue antes de instituir a terapia a fim de possibilitar a avaliação de se
tratar de um caso de profilaxia ou tratamento.
2. Gestante, independente da idade gestacional, sem uso prévio de terapia
antirretroviral:
a) Assintomática, com CD4 ≤200 células/mm³: iniciar tratamento com zidovudina (AZT)
+ lamivudina (3TC) + nevirapina (NVP) ou nelfinavir (NFV);
b) Sintomática, independente da contagem de CD4: iniciar tratamento com zidovudina
(AZT) + lamivudina (3TC) + nevirapina (NVP) ou nelfinavir (NFV).
Para mulheres que se encontram sem uso de terapia antirretroviral, mas têm história
de uso, avaliar as drogas usadas previamente e tratá-las segundo recomendações do
consenso para terapia antirretroviral em adultos e adolescentes infectados pelo HIV,
observando-se as contraindicações de uso dos antirretrovirais durante a gestação.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 74
3. Gestante, independente da idade gestacional, com diagnóstico prévio de infecção
pelo vírus HIV, em uso de terapia antirretroviral:
Independentemente da contagem de CD4 e carga viral: o esquema terapêutico será
mantido enquanto se apresentar eficaz, exceto se contiver drogas sabidamente contra
indicadas durante a gestação. Sempre que possível, o AZT deverá compor o esquema
do tratamento, sendo que a única exceção ao uso do regime com AZT se aplica às
gestantes que estiverem fazendo uso, com sucesso, de esquemas terapêuticos que
incluam a estavudina (dT4) ou tenofovir (TDF). Nesse caso, deve-se manter o esquema
terapêutico com dT4 ou TDF e administrar AZT intravenosa durante o trabalho de
parto e o parto, e solução via oral para o recém-nascido.
Obs:O AZT injetável deve ser administrado durante o início do trabalho de parto até o
clampeamento do cordão umbilical.
Os ARV devem ser mantidos nos horários habituais, via oral com um pouco de água,
durante o trabalho de parto ou no dia da cesárea programada.
Recomenda-se a manutenção do uso do AZT injetável como profilaxia para todas as
gestantes durante o parto, exceto aquelas que apresentem carga viral indetectável
após 34 semanas de gestação.
Fonte: Obstetrícia Fundamental – Rezende – 12ª Edição
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 75
o Manejo em crianças nascidas de mães infectadas pelo HIV:
O recém-nascido deve receber AZT solução oral, preferencialmente ainda na sala
de parto, logo após os cuidados imediatos, ou nas primeiras quatro horas após o
nascimento, devendo ser mantido o tratamento durante as primeiras quatro
semanas de vida.
Para mães sem carga viral menor que 1.000 cópias/mL registrada no último
trimestre ou com carga viral desconhecida, a nevirapina deverá ser acrescentada
ao AZT, sendo iniciada pelo menos até 48 horas após o nascimento.
Fonte: ministério da saúde 2015
Excepcionalmente, quando a criança não tiver condições de receber o medicamento
por via oral, pode ser utilizado o AZT injetável, nas seguintes doses:
RN com 35 semanas de idade gestacional ou mais: 3 mg/kg/dose IV 12/12h;
RN entre 30 e 35 semanas de idade gestacional: 1,5 mg/kg/dose IV 12/12h nos
primeiros 14 dias de vida e 2,3 mg/kg/dose IV 12/12h a partir do 15º dia;
RN com menos de 30 semanas de idade gestacional: 1,5 mg/kg/dose IV 12/12h.
Nesse caso não se associa a nevirapina, mesmo quando indicada, pois esta só se encontra disponível
em apresentação oral.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 76
SÍFILIS
É um exemplo de uma DST que pode ser controlada com sucesso por meio de ações e medidas de
programas de saúde pública, já que existem testes diagnósticos sensíveis, tratamento efetivo e de
baixo custo. Mas ainda é um sério problema de saúde pública no Brasil.
Definição: A sífilis é uma doença infecciosa sistêmica, de evolução crônica e causada
pelo Treponema pallidum, uma bactéria gram-negativa do grupo das espiroquetas.
Tem transmissão sexual e vertical, que pode produzir, respectivamente, as formas
adquirida e congênita da doença.
Em gestantes não tratadas ou tratadas inadequadamente, a sífilis pode ser transmitida
para o feto (transmissão vertical), mais frequentemente intraútero (com taxa de transmissão
de até 80%), apesar de também poder ocorrer na passagem do feto pelo canal do parto. A
probabilidade da infecção fetal é influenciada pelo estágio da sífilis na mãe e pela duração da
exposição fetal. Dessa forma, a transmissão é maior quando a mulher apresenta sífilis primária
ou secundária durante a gestação. Pode apresentar consequências severas, como
abortamento, parto pré-termo, manifestações congênitas precoces ou tardias e/ou morte do
RN.
Epidemiologia:
Brasil: cerca de 50 mil gestantes tem o diagnóstico de sífilis;
Prevalência de 1,6%, resultando em aproximadamente 12 mil nascidos vivos com sífilis
congênita;
Taxa de transmissão vertical é de 25%, embora sejam notificados apenas 4 mil novos
casos ao ano.
Classificação pelo tempo de evolução:
Sífilis adquirida
Recente (menos de um ano de evolução): formas primária, secundária e latente
recente;
Tardia (com mais de um ano de evolução): formas latente tardia e terciária.
Sífilis congênita
Recente (casos diagnosticados até o 2° ano de vida);
Tardia (casos diagnosticados após o 2° ano de vida).
Classificação pelas Manifestações clínicas:
Sífilis Adquirida:
1. Sífilis Primária:
Cancro duro - caracteriza-se por ser uma lesão erosada ou ulcerada, geralmente única,
indolor, com bordos endurecidos, fundo liso e brilhante, apresentando as seguintes
características: adenopatia regional não supurativa, móvel, indolor e múltipla; a lesão
aparece entre 10 e 90 dias (média de 21) após o contato sexual infectante; No homem
em geral localiza-se na glande e sulco bálano-prepucial; Na mulher geralmente
aparece nos pequenos lábios, paredes vaginais e colo uterino (pode passar
despercebida); A lesão é caracteristicamente rica em treponemas.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 77
2. Sífilis Secundária:
Em geral manifesta-se 6 a 8 semanas após o desaparecimento espontâneo do cancro
duro. As lesões são pleomórficas, também sendo ricas em treponemas. As
manifestações mais comuns do secundarismo são: Poliadenopatiageneralizada;
Artralgias, febrícula, cefaléia e adinamia; Roséolas, podendo formar exantema
morbiliforme; Pápulas cutâneas, denominadas sifílidespapulosas. Sua localização nas
superfícies palmoplantares sugere fortemente o diagnóstico do secundarismo da
sífilis;Alopécia, inclusive com madarose; Lesões elevadas em platô, de superfície lisa,
nas mucosas (placas mucosas); Lesões pápulo-hipertróficas nas regiões de dobras ou
de atrito, também chamadas de condiloma plano.
3. Sífilis Tardia:
Os sinais e sintomas surgem em um período variável após 3 a 12 anos, ou mais, do
contágio. As lesões nos órgãos afetados são pobres em treponemas. Suas
manifestações clínicas mais comuns são: lesões cutâneo-mucosas, que se apresentam
como tubérculos ou gomas; apresentação neurológica tal como o tabes dorsalis e
demência; doença cardiovascular sob a forma de aneurisma aórtico;
comprometimento articular (artropatia de Charcot).
Para o diagnóstico, devem-se considerar as seguintes lesões:
o Cutâneas: gomosas e nodulares, de caráter destrutivo;
o Ósseas: periostite, osteíte gomosa ou esclerosante, artrites, sinovites e
nódulos justaarticulares;
o Cardiovasculares: aortite sifilítica, aneurisma e estenose de coronárias;
o Neurológicas: meningite aguda, goma do cérebro ou da medula, atrofia do
nervo óptico, lesão do sétimo par craniano, paralisia geral, tabes dorsalis
(lesão das raízes dorsais, especialmente da divisão medial destas, que contém
as fibras formadoras dos fascículos grácil e cuneiforme, que são destruídos,
como conseqüência têm-se a perda da propiocepção consciente [perda do
sentido de posição e de movimento], perda do tato epicrítico [perda da
discriminação tátil] e perda da sensibilidade vibratória e da esterognosia) e
demência.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 78
Diagnóstico:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 79
Os testes utilizados para o diagnóstico da sífilis são divididos em duas categorias: exames
diretos e testes imunológicos.
No momento da escolha dos testes, é importante considerar não somente os testes
disponíveis, mas também o provável estágio da sífilis a ser diagnosticado. Por exemplo, no
início da infecção, quando ainda não houve tempo suficiente para a produção de anticorpos
anti-T. pallidum, o ideal é que seja realizada a pesquisa direta do T. pallidum.
Exames diretos: a pesquisa direta de T. pallidum na sífilis recente primária e secundária
pode ser feita pela microscopia de campo escuro (sensibilidade de 74% a 86%). Quando
isso não é possível, a pesquisa do treponema pode ser realizada por
imunofluorescência direta, exame de material corado e biópsias.
• Microscopia direta em campo escuro – identifica o treponema sem requerer coloração
especifica, mas precisa de miscroscopio especial;
• Imunofluorescência direta – requer coloração especifica e microscópio especial;
Testes imunológicos: na prática são os mais utilizados. Dividem-se em treponêmicos e
não treponêmicos.
• Testes não-treponêmicos: VDRL e RPR - são qualitativos (resultados reagentes ou não
reagentes) e quantitativos (expresso em títulos: 1:2, 1:4, etc.), utilizados para triagem e
monitoramento da infecção.
• Testes treponêmicos: aglutinação passiva (TPHA ou MHA-TP) - teste de
imunofluorescência indireta (FTA-Abs) e ensaio imunoenzimático (ELISA ou EIE). São mais
específicos utilizados para confirmar a infecção treponêmica.
OBS: Testes treponemicos detectam se o individuo foi infectado, independente
do momento em que for feito após a infecção, ou seja, identifica infeção já
tratada tbm. Já os testes não treponemicos, tendem a negativação após o
tratamento, assim são utilizados no seguimento. Cicatriz sorológica é uma
expressão utilizada para os casos de testes não treponêmicos persistentemente
reagentes, usualmente em baixas titulações, em pessoas adequadamente
tratadas.
• Teste Rápido para Sífilis (TRS): são exames treponêmicos bastante práticos e de fácil
execução, podendo ser utilizada amostra de sangue total colhida por punção digital ou
venosa e obtenção de resultado em período de 10 a 15 minutos, sem o uso de
equipamentos.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 80
Critérios para a realização do Teste Rápido para Sífilis (TRS), quando não disponível teste
de triagem (VDRL):
• Toda a gestante, em qualquer visita para seguimento pré-natal, desde que não tenha
realizado exames treponêmicos com resultado reagente na gestação atual ou anterior, ou que
estes tenham sido negativos em gestações anteriores, comprovado em prontuário ou Cartão
da Gestante;
• Apresentação de sinais e sintomas de qualquer DST durante o período gestacional;
• Gestantes no pré-natal com resultado do VDRL indisponível, mesmo que tenha sido
coletada amostra de sangue para sua realização;
•Em parceiros de gestantes que apresentaram teste rápido positivo;
• No 3ª trimestre gestacional, quando o primeiro teste realizado no início da gestação tiver
sido negativo.
Critério de exclusão para realizar o TRS:
• Gestantes que apresentaram sífilis em qualquer fase da vida, documentada com
tratamento adequadoe seguimentocomVDRLcomprovados. É obrigatória a coleta do VDRL
para fins de diagnóstico de reinfecção.
Diagnóstico diferencial da sífilis: dependem da fase da infecção
• Sífilis primária: herpes genital, cancro mole, donovanose, linfogranuloma venéreo,
câncer, úlcera amebiana, leishmaniose, trauma.
• Sífilis secundária: farmacodermias, doenças exantemáticas não vesiculosas, hanseníase
virchowiana, colagenoses.
• Sífilis terciária: tuberculose, leishmaniose, esporotricose, aneurismas congênitos, tumor
intracraniano, distúrbios psiquiátricos.
SÍFILIS NA GESTAÇÃO:
O quadro clínico, o manejo diagnóstico e terapêutico da sífilis na gestação não diferem do
período não gestacional, porém há possibilidade de falhas terapêuticas em cerca de 14% das
vezes. Isto pode estar particularmente relacionado à hemodiluição gestacional, à presença de
co-infecções, como o HIV ou a esquemas terapêuticos inadequados, entre outros.
Em gestantes não tratadas ou tratadas inadequadamente, a sífilis pode ser transmitida
para o feto (transmissão vertical), mais frequentemente intraútero (com taxa de transmissão
de até 80%), apesar de também poder ocorrer na passagem do feto pelo canal do parto. A
probabilidade da infecção fetal é influenciada pelo estágio da sífilis na mãe e pela duração da
exposição fetal. Dessa forma, a transmissão é maior quando a mulher apresenta sífilis primária
ou secundária durante a gestação. Pode apresentar consequências severas, como
abortamento, parto pré-termo, manifestações congênitas precoces ou tardias e/ou morte do
RN.
Sífilis Congênita Precoce: A síndrome clínica da sífilis congênita precoce surge até o 2o ano
de vida e deve ser diagnosticada por meio de uma avaliação epidemiológica criteriosa da
situação materna e de avaliações clínica, laboratorial e de estudos de imagem na criança.
Entretanto, o diagnóstico na criança representa um processo complexo. Como discutido
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 81
anteriormente, além de mais da metade de todas as crianças ser assintomática ao nascimento
e, naquelas com expressão clínica, os sinais poderem ser discretos ou pouco específicos, não
existe uma avaliação complementar para determinar com precisão o diagnóstico da infecção
na criança. Nessa perspectiva, ressalta-se que a associação de critérios epidemiológicos,
clínicos e laboratoriais deve ser a base para o diagnóstico da sífilis na criança. Além da
prematuridade e do baixo peso ao nascimento, as principais características dessa síndrome
são, excluídas outras causas: hepatomegalia com ou sem esplenomegalia, lesões cutâneas
(como por exemplo, pênfigo palmo-plantar, condiloma plano), periostite ou osteíte ou
osteocondrite (com alterações características ao estudo radiológico), pseudoparalisia dos
membros, sofrimento respiratório com ou sem pneumonia, rinite sero-sanguinolenta, icterícia,
anemia e linfadenopatia generalizada (principalmente epitroclear). Outras características
clínicas incluem: petéquias, púrpura, fissura peribucal, síndrome nefrótica, hidropsia, edema,
convulsão e meningite. Entre as alterações laboratoriais incluem-se: anemia, trombocitopenia,
leucocitose (pode ocorrer reação leucemóide, linfocitose e monocitose) ou leucopenia
Sífilis Congênita Tardia A síndrome clínica da sífilis congênita tardia surge após o 2o ano
de vida. Da mesma forma que a sífilis congênita precoce, o diagnóstico deve ser estabelecido
por meio da associação de critérios epidemiológicos, clínicos e laboratoriais. Além disso, deve-
se estar atento na investigação para a possibilidade de a criança ter sido exposta ao T.
pallidum por meio de exposição sexual. As principais características dessa síndrome incluem:
tíbia em “Lâmina de Sabre”, articulações de Clutton, fronte “olímpica”, nariz “em sela”, dentes
incisivos medianos superiores deformados (dentes de Hutchinson), molares em “amora”,
rágades periorais, mandíbula curta, arco palatino elevado, ceratite intersticial, surdez
neurológica e dificuldade no aprendizado.
Outras situações:
Óbito fetal (natimorto) por sífilis: Define-se natimorto por sífilis todo feto morto, após 22
semanas de gestação ou com peso igual ou maior a 500 gramas, cuja mãe portadora de
sífilis não foi tratada ou foi inadequadamente tratada.
Aborto por sífilis: Define-se aborto por sífilis toda perda gestacional, ocorrida antes de 22
semanas de gestação, ou com peso menor a 500 gramas, cuja mãe é portadora de sífilis e
não foi tratada ou foi inadequadamente tratada.
ESQUEMAS DE TRATAMENTO DA SÍFILIS:
A primeira escolha para tratamento da sífilis é a penicilina.
Sífilis primária
1 série Dose total: 2.400.000 UI Dose única, VDRL mensal;
Alternativa:
Doxiciclina 100 mg, VO, 2xdia, por 15 dias (exceto para gestantes);
Ceftriaxona 1g, IV ou IM, 1xdia, por 8 a 10 dias para gestantes e não gestantes.
Sífilis secundária ou latente com menos de 1 ano de evolução
2 séries Dose total: 4.800.000 UI, intervalo de 1 semana VDRL mensal;
Sífilis terciária ou com mais de um ano de evolução ou com duração ignorada
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 82
3 séries Dose total: 7.200.000 UI, intervalo de 1 semana VDRL mensal;
Alternativa:
Doxiciclina 100 mg, VO, 2xdia, por 30 dias (exceto para gestantes)
Ceftriaxona 1g, IV ou IM, 1xdia, por 8 a 10 dias para gestantes e não gestantes
Neurosífilis:
Penicilina cristalina, 18-24 milhões UI/dia, IV, administrada em doses de 3-4
milhõesUI, a cada 4 horas ou por infusão contínua, por 14 dias
Alternativa: Cefriaxone 2g, IV ou IM, 1vx ao dia, por 10 a 14 anos.
OBS1: A elevação de títulos do VDRL em quatro ou mais vezes (exemplo: de 1:2 para 1:8) em
relação ao último exame realizado, justifica um novo tratamento. Deve-se verificar se o
tratamento do parceiro foi realizado. A condição de parceiros não tratados caracteriza
tratamento materno inadequado e, por conseguinte, a criança será considerada caso de sífilis
congênita.
OBS2: Gestantes na fase secundária da doença devem receber a primeira dose do tratamento,
idealmente, em ambiente hospitalar devido a possibilidade de desenvolvimento da Reação de
Jarish-Herxheimer 3 e risco potencial de abortamento.
OBS3: Gestantes ou nutrizes comprovadamente alérgicas à penicilina, após teste de
sensibilidade adequadamente realizado, devem ser dessensibilizadas e
posteriormentetratadas com penicilina, em ambiente hospitalar. Na impossibilidade, deverão
ser tratadas com eritromicina (estearato) 500 mg, por via oral, de seis em seis horas durante
15 dias, para a sífilis recente, ou durante 30 dias, para a sífilis tardia. Essa gestante, não será
considerada adequadamente tratada para fins de transmissão fetal, sendo obrigatória a
investigação e o tratamento adequado da criança logo após seu nascimento.
Fonte:Ministério Da Saúde – Protocolo de Prevenção da Transmissão Vertical HIV e Sífilis
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 83
TOXOPLASMOSE
A infecção materna resulta da ingestão de oocistos (nas fezes do gato) presentes no meio
ambiente, ou da ingestão de bradizoítos ou taquizoítos (forma infectante na fase aguda)
presentes em carnes e produtos derivados.
A infecção fetal resulta da passagem transplacentaria e transmissão de parasitas após a
infecção primária materna durante a parasitemia.
Quanto mais tardiamente na gestação ocorrer a infecção materna, maior será a probabilidade
de infecção no feto, variando de 9% no primeiro trimestre de gravidez a até 60% no último
trimestre. A gravidade do acometimento fetal, no entanto, comporta-se inversamente: é
maior quando o feto é infectado precocemente
Etiologia: causada pelo parasita intracelular obrigatório Toxoplasma gondii
Quadro Clínico: 10 a 20% apresentam sintomas inespecíficos - rash cutâneo, febre, mialgia e
adenomegalia.
Complicações para o feto:
abortamento
catarata/ corioretinite
calcificações intracranianas difusas
microcefalia/macrocefalia
surdez
hepatoesplenomegalia
perturbações neurológicas
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 84
TÉTRADE DE SABIN abortamento + catarata + calcificações intracranianas difusas +
perturbações neurológicas
Rastreamento e Diagnóstico da Toxoplasmose na Gestante:
A maioria dos casos de toxoplasmose aguda na gestante não apresenta sintomas.
Essa característica clínica respalda a decisão de se realizar triagem sorológica para detectar os
casos com infecção recente em todas as gestantes sem confirmação prévia de infecção.
Esta triagem deve ser realizada por meio da detecção de anticorpos para Toxoplasmose, da
classe IgG e IgM, solicitada o mais precocemente possível no pré-natal (antes de 16 semanas
de idade gestacional). A ausência de IgM e IgG identifica as mulheres nunca infectadas pelo
Toxoplasma gondii e portanto, sob risco de vir adquirir a doença ao longo da gestação. Estas
devem ser efetivamente orientadas sobre as medidas de prevenção da infecção e repetir a
sorologia no 2º e no 3º trimestres de gestação para a identificação de eventual soro
conversão, e portanto, de infecção recente. A presença isolada de IgG aponta as mulheres que
tiveram a infecção no passado e que, por estarem imunes, não precisam repetir a sorologia ao
longo da gravidez. A presença de IgM sugere a existência de doença recente, mas não a
confirma, pois estes anticorpos podem ser detectados por mais de um ano pós infecção. Por
este motivo, quando o resultado da sorologia apresenta IgM E IgG reagentes, deve-se
proceder teste de avidez de IgG, idealmente na mesma amostra, para que não haja perda de
tempo.
Anticorpos IgG surgem em duas semanas após infecção e permanecem a vida
toda.
IgM surge na primeira semana de infecção, e declinam em alguns meses. Não
confirma isoladamente infecção aguda. Se IgM positivo – utilizar espiramicina
1g 8/8 horas até comprovar infecção aguda por IgA.
IgA aparecem após 7 dias de infecção e desaparecem 4 meses após.
IGG IGM Interpretação
Reagente Não reagente Gestante com infecção prévia ou toxoplasmose crônica
Não tratar
Reagente Reagente Gestante pode ter infecção recente - Confirmar com teste de
avidez de IgG
Não reagente Reagente Gestante pode estar em soroconversão com infecção recente ou
toxoplasmose aguda Tratar
Não reagente Não reagente Gestante suscetível (nunca foi infectada)
Reforçar orientação de profilaxia
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 85
*Diagnóstico de Infecção Fetal: Pesquisa do microorganismo ou de anticorpos fetais no líquido
amniótico (após 16 semanas) ou de anticorpos IgM (não atravessam barreira placentária) no
sangue do cordão umbilical após 22 semanas.
Tratamento da Toxoplasmose Materna Aguda
Espiramicina na dose oral de 1g ou 3.000.000 UI de 8/8 horas até o final da gestação.
Como cada comprimido contém 500mg ou 1.500.000 UI, a prescrição será de 2 comprimidos
via oral de 8/8h diminui transmissão placentária
Comprometimento fetal confirmado: Espiramicina alternando mensalmente com
Sulfadiazina(500 a 1000 mg VO 6/6 horas) + Pirimetamina( 50mg VO por dia) + Ácido
Folínico ( 10 mg/dia em dias alternados).
Pirimetamina contraindicada para < 20 semanas.
Em pacientes imunodeprimidos, pode ocorrer soroconversão após imunidade adquirida.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 86
2) GRAVIDEZ ECTÓPICA
DEFINIÇÃO: Define todas as gestações que ocorrem fora da cavidade endometrial, quando o
ovo se implanta fora do útero (tuba uterina, obario, abdômen); incluindo as gestações
cervicais e intersticiais.
A gravidez ectópica não deve ser confundida com as gestações heterotópicas (evento muito
raro), onde existe a presença concomitante de gestação intrauterina e gestação ectópica.
A gravidez ectópica primária é aquela em que a nidação se faz e prossegue em um único sítio
do aparelhos genital, enquanto na secundária o ovo se desprende do local de implantação e
desenvolve-se em outro sítio.
COMPLICAÇÕES:
Abortamento (15-20%)
FATORES DE RISCO
(Dica: iniciais E-C-T-O-P-I-C-A)
E = endometriose (ela gera distorção anatômica, leva um processo inflamatório que
pode fazer com que o embrião fecundado na trompa não consiga voltar para cavidade
uterina)
C = cirurgia tubárias prévias (a gente pode promover a ocorrência de aderência que
vai dificultar o retorno do embrião para a cavidade uterina)
T = tabagismo
Ó = outras causas: raça negra; DIU (Dispositivo intrauterino liberador de
levonorgestrel que ele leva uma alteração da motilidade tubaria e se as pacientes com
DIU engravidarem, têm chances maiores de ser ectópica e normalmente na trompa);
Tuberculose, cirurgias previas, tumores; exposição in utero ao dietilestilbestrol (DES);
P = (gravidez) previa tubária (quem já teve gravidez tubária tem maior chance de ter
uma próxima, porque provavelmente ela foi submetida por um processo inflamatório
que a predispõe, o que aumentou o risco de uma nova gravidez ectópica)
I = Infertilidade (tratamentos em relação para infertilidade= indução, inseminação,
fertilização in vitro); Idade <35 anos
C = clamídia e gonorréia (agentes primarias da DIP - doença inflamatória pélvica-
esses dois são os agentes que podem gerar aderência pélvica e aumentar o risco de
gravidez tubária. Lembrar que A DIP tem vários espectros clínicos e um deles é a
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 87
salpingite – infecção dessa trompa- pode evoluir com formação de aderência
dificultando o retorno do embrião para a cavidade uterina; sendo um fator de risco
histórico de doença inflamatória pélvica (DIP)
A = anomalia das trompas (ligadura das trompas, anormalidade tubária documentada)
REGIÕES POSSÍVEIS PARA DESENVOLVIMENTO DE GRAVIDEZ:
1. Tuba uterina
2. Ovário
3. Abdômen
4. Cervical
5. Em cicatriz cesariana
Qual delas é mais comum? Tubaria (gravidez na trompa) geralmente em duas regiões: istmo e
ampola 95-99% estão nessa topografia.
1) GRAVIDEZ TUBÁRIA:
Corresponde mais de 95% das gestações ectópicas,
O ovo fertilizado pode se alocar em qualquer posição da tuba uterina, originando às gestações
tubárias ampular (80%), ístmica (20%) e intersticial (2 a 3%); e na extremidade fimbrial
(poucas vezes, em cerca de 11%)
Conseqüências: Abortamento ou ruptura tubária; Gravidez intraligamentar; gravidez
intersticial; gravidez heterotópica
CLÍNICA: repercussões endometriais e anexiais.
Há 2 tipos de manifestações em termos clínicos, no ponto de vista de gravidez tubaria:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 88
Subaguda 70%- ocorre implantação na Ampola — esses casos são normalmente pouco
sintomáticos, normalmente esses casos evoluem com o abortamento tubário, vemos o bHCG
diminuindo e não necessariamente conseguimos ver um abaulamento ou imagem anexial.
Agudos 30 % normalmente implantação no Istmo — A ruptura ocorre com intensa hemorragia
intraperitoneal; a paciente apresenta dores agudas, intensas, o sangue abdominal se acumula
no fundo de saco posterior (hematocele de Douglas) causando sensação de peso no reto e
bexiga e dor a defecação e micção, apresenta o grito de Douglas (“quando tocamos o fundo do
saco vaginal, bimanual e a paciente grita”); pode apresentar dor escapular (sinal expressivo,
geralmente do lado direito) por irritação do nervo frênico quando o sangue intra-abdominal
em posição de decúbito ascende o diafragma; e muito das vezes evoluem com choque
hipovolêmico.
Alterações endometriais: Reação de Arias Stella
Consiste em hipertrofia das glândulas secretoras endometriais, decorrente
dos estímulos hormonais da prenhez ectópica.
É encontrada em cerca de 50% dos casos de gestação ectópica, porem não é
especifica desta situação
Pode ser encontrada até mesmo em gestações tópicas e em ciclos estimulados
com citraato de clomifeno
Prenhez Tubária Rota
Pacientes c/ gravidez tubária rota apresentam quadro clínico de choque, hipotensão,
taquicardia e dor à palpação e devem ser tratadas emergencialmente. Mas antes da
ruptura, apresentam manifestações inespecíficas – hemorragia de 1° trimestre, e dor
abdominal ou pélvica.
Existem alguns sinais que mostram que provavelmente essa paciente já teve uma
gravidez tubaria rota:
Sinal de Proust: dor à mobilização do colo uterino e abaulamento e dor no fundo
de saco de Douglas (Grito de Douglas)
Sinal de Cullen: Equimose Periumbilical (Presença de sangue na cavidade
abdominal)
Sinal de Laffon: dor no ombro devido à irritação do nervo frênico
Sinal de Blumberg: sinais de irritação abdominal (descompressão dolorosa)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 89
OBS.: A clínica pode variar de acordo com a localização da implantação ectópica
DIAGNOSTICO DE GRAVIDEZ TUBÁRIA: Clínica + USTV + Dosagem bHCG
1- Clínica:
dor, irritação abdominal; e lembrar que o colo está fechado.
Paciente com atraso menstrual (por uso de anticoncepcional de maneira
irregular - podendo vir relatando sangramento escasso - as vezes nos
abortamentos tubários vemos isso).
Massa anexial e instabilidades hemodinâmicas.
2- USG (método examinador dependente e limitado, difícil), indica-se inicialmente,
porém em caso de dúvida e está tudo indicando para uma gravidez ectópica pedir uma
LAPAROSCOPIA se a paciente tiver clínica, pois ela vai ter fins diagnósticos e
terapêuticos.
Caso não seja definitiva a primeira US, repete-se em 7 dias, dando um
diagnóstico em 90% dos casos.
USG identifica uma massa anexial sem saco gestacional dentro do útero
(aumentando hipótese diagnóstica).
Correlaciona o tempo de gestação com a quantidade de BHCG e o US.
Por exemplo, normalmente quando temos um BHCG>2000 deve haver um
saco gestacional intrauterino, se não tem e tem uma massa anexial a hipótese
diagnostica é gravidez tubaria.
3- Dopplerfluxometria: o Doppler colorido da massa anexial mostra fluxo
moderado/acentuado com índice de resistência (RI) <0,45 em 80 a 85% dos casos. O
corpo lúteo gravídico também exibe fluxo colorido é ipsilateral em 75%.
4- Laparoscopia
5- Laparotomia: preferível quando mulher esta instável hemodinamicamente ou
laparoscopia não esta prontamente disponível.
6- Dosagem de progesterona(raramente realizado): quando feito ela vai dar bem baixa
<10n/ml
7- Outros: Culdocentese, Curetagem uterina
TRATAMENTO DA GRAVIDEZ TUBÁRIA
Expectante: Nos casos de abortamento tubário; grupo seleto de gestantes (10-15%)
com quadro clinico estável, hCG-b declinante com nível inicial < 1.000 a 1.500 mUI/ml.
Cirugico:
- Laparotomia: casos agudos, pacientes hemodinamicamente instáveis e com
hemoperitôneo.
-Laparoscopia (padrão-ouro)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 90
a. Cirúrgico radical: tirar a trompa da paciente – salpingectomia - pode propor isso
para pacientes que tenham gravidez ectópica rota, pacientes com prole completa
e em casos que a trompa já está muito danificada (dilatada, arroxeada com
franco sinais de sofrimento- ela nunca vai ser funcionalmente normal). Sempre
que possível a Laparoscopia permite um retorno mais rápido das atividades
habituais da paciente (recuperação mais rápida) apresenta menos dor, e preserva
esteticamente a paciente, sempre preferível laparoscopia do que laparotomia.
Sinal de instabilidade dinâmica realiza a Laparotomia; Se o quadro da paciente
for estável faço a Laparoscopia.
Prole completa, não quer mais engravidar, Salpingectomia por via
Laparoscopia.
b. Cirúrgico conservador: abre a trompa retira o material, e sabemos que a trompa
tem a capacidade de fechar em segunda intenção, não precisa dar ponto na
trompa- procedimento chamado de SALPINGOSTOMIA (através de laparoscopia
(com vantagens) e laparotomia).
Indicações Salpingostomia: Gravidezes ectópica integra, pacientes com desejo
de engravidar, e para situações que acredita-se que com esse procedimento a
trompa tenha condições de exercer suas funções de forma normal.
Medicamentoso: quimioterápicoMetrotrexate (1 mg/ kg ou 50 mg/m²)
Pré requisitos necessários para tratamento medicamentoso:
Quando faço tratamento medicamentoso? Quando
saco gestacional < 3,5 cm, feto sem atividade cardíaca,
BHCG < 5000. Ai você da Metotrexato, 1 mg por Kg ou
Condições maternas: doenças
50 mg por m². Condições maternas: doenças
pulmonares ativas, ulceras
pulmonares ativas, ulceras pépticas, aleitamento,
pépticas, aleitamento,
imunodeficiência (HIV), alcoolismo (TGO, TGP,
imunodeficiência (HIV),
bilirrubina, uréia, creatinina).
alcoolismo (TGO, TGP,
bilirrubina, uréia, creatinina).
Conduta do tratamento clínico (medicamentoso):
Avaliar a função hepática (porque é um medicamento hepatotóxico); função renal
(uréia e creatinina), coagulograma, hemograma, bHCG
O bHCG é avaliado por 1 semana - do 4° ao 7° dia
O bHCG deve cair em pelo menos 15%, para saber que a paciente está respondendo de
forma adequada ao medicamento.
Se bHCG permanecer em quantidade elevada – 2ª dose de Metotrexato
Se bHCG ainda assim permanecer alto, faz-se uma 3ª dose de Metotrexato
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 91
Se com a 3ª dose os níveis não atingiram os níveis gravídicos (<5 mUI/ml)ídicos (<5
mUI/ml), a indicação é cirúrgica.
“Qual o medo? Doença trofoblastica.”
Dica para memorizar:
FORMAS RARAS DE PRENHEZ ECTÓPICA:
2) PRENHEZ OVARIANA:
Representam de 0,5 a 3% das gestações ectópicas.
A implantação pode ser superficial ou profunda e a origem primária é rara, sendo
principalmente por ruptura com reabsorção ovular (evolução mais frequente), e
ruptura evoluindo para um tipo secundário – o abdominal.
Na maior parte dos casos ocorre rotura precoce do órgão e conseqüente
hemorragia não grave. Pode também o ovo permanecer in situ, envolvido por um
coágulo sanguíneo (mola ovárica) ou ainda pode ocorrer a reabsorção total do
mesmo.
A continuação da gravidez até a viabilidade fetal é fato extremamente raro.
Para se caracterizar uma gravidez como ovariana, é necessário que quatro
critérios sejam observados:
Critérios de Spiegelberg:
I. Trompa intacta no lado afetado
II. Saco gestacional deve ocupar a topografia ovariana
III. Útero deve estar conectado à gravidez pelo ligamento ovariano
IV. Deve haver tecido ovariano na parede do saco gestacional. O sintoma
mais frequente é a dor pélvica crônica.
O tratamento da gravidez ovariana íntegra deve ser medicamentoso, e em casos
de rotura, a ooforectomia parcial está indicada.
3) PRENHEZ ANGULAR OU CORNUAL :
Representa 2 a 3% dos casos.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 92
A nidação ocorre em um dos cornos uterinos. Por ser o tecido muscular mais
distensível, geralmente o diagnóstico ocorre em estágios mais avançados. Por
este motivo, está associada a maiores riscos de sangramento e rotura uterina.
O tratamento segue as mesmas orientações da prenhez tubária.
Quando ocorrem sangramentos profusos, a ressecção de tecido miometrial e
até a histerectomia pode ser necessária.
4) PRENHEZ CERVICAL :
Corresponde a 0,5% dos casos.
É a implantação do ovo no canal cervical
É um tipo de gravidez herotópica, apresentando quadro clinico e tratamento
semelhante a gravidez ectópica.
O endocérvice é consumido pelo trofoblasto e a gravidez se desenvolve na parece
fibrosa do canal cervical. Quanto mais alta e, portanto, mais perto do istmo, for a
implantação, maiores são as chances do embrião se desenvolver e causar
hemorragia.
Geralmente provoca sangramento vaginal indolor e alargamento ou distensão do
colo e coloração hiperemiada ou cianótica.
Raramente a gravidez ultrapassa 20 semanas, pois quase sempre necessita de
intervenção cirúrgica devido ao sangramento.
Critérios diagnósticos para prenhez cervical::
I. Glândulas cervicais devem estar presentes no lado materno da placenta;
II. Placenta deve estar ligada intimamente à cérvice;
III. Não existência de elementos fetais no corpo uterino;
IV. Placenta deve estar localizada abaixo da entrada dos vasos uterinos ou
abaixo da reflexão peritoneal na superfície antero-posterior do útero.
O tratamento é baseado na terapia medicamentosa com metotrexato; se houver
falha, está indicada histerectomia.
5) PRENHEZ ABDOMINAL:
Responde por 1,4% dos casos.
Morte de risco materno 7,7 vezes superior ao da gravidez tubaria, e 90 vezes maior do
que a gestação uterina.
Mortalidade perinatal: 80 a 90%
Pré-eclampsia ocorre em 1/3 das gestações
A gravidez pode ser primária, mas é frequentemente secundária à implantação inicial
do embrião na trompa seguida de abortamento ou ruptura para a cavidade abdominal.
E poucas sobrevivem e evoluem até o 2° trimestre.
A gestação pode evoluir até o termo, mesmo devido as más condições de irrigação
sanguínea.
Complicações: se associam a elevados riscos de hemorragias maternas, infecções,
obstrução intestinal, de vias urinárias, etc.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 93
Diagnóstico clínico é bastante difícil, podendo ser suspeitado pela queixa de náuseas e
vômitos, dor aos movimentos fetais, dificuldade em delimitar o contorno uterino,
altura de fundo uterino menos que o esperado para a idade gestacional com presença
de partes fetais fora da cavidade uterina, apresentação anômala persistente.
A palpação revela apresentação transversa, oligodramnia, colo deslocado.
A USG confirma diagnostico = revela útero vazio, separado do feto, e placenta ectópica
intra-abdominal.
Tratamento: medicamentoso em gestações iniciais e laparotomia em casos avançados
(mantem se a placenta intacta para retirada após sua involução com metotrexato).
Gravidez ectópica pode evoluir para a termo? Sim. Quando é
abdominal.
Sinal de gravidez ectópica abdominal, sinal de mexer fácil na barriga:
Medcurso 2015, Rezende.
Quando eu sei que tenho gravidez ectópica? bHCG alto, e US sem nada no útero.
Exames complementares: US, Dopplerfluxometria,
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 94
3) DOENÇA TROFOBLASTICA
GESTACIONAL
CONCEITO:
Doença trofoblástica gestacional (DTG) é o termo abrangente para nomear os tumores do
trofoblasto viloso placentário, englobando as várias formas da mola hidatiforme, mola
invasora, coriocarcinoma e tumor trofoblástico do sítio placentário (PSTT).
Mola hidatiforme: benigna, podendo ser completa ou incompleta
Neoplasia Trofoblastica Gestacional – NTG ou Tumor Trofoblastico
Gestacional – TTG: maligna; podendo ser metastasica ou não.
Tipos:
Mola invasora (Corioadenoma destruens);
Coriocarcinoma;
Tumor Trofoblastico do sítio placentário (rara e originada do
trofoblasto intermediário)
.
A DTG ocorre em cerca de 1 para cada 10.000 gestações e engloba o grupo de lesões
caracterizadas pela proliferação anormal de trofoblasto - tendo aspectos degenerativos
(hidropisia do estroma) e proliferativos (hiperplasia/anaplasia).
Se apresenta através de três tipos celulares:
Citotrofoblasto: constituinte do vilo corial;
Sinciotrofoblasto: constituinte do vilo corial (produzem gonadotrofina coriônica (hCG)
Trofoblasto intermediário: de localização extravilositária (produzem hormônio
lactogênico placentário).
EMBRIOLOGIA:
Trofoblasto (células da camada externa do blastocisto), se divide em citotrofoblasto
(constituem as vilosidades primárias) e sinciciotrofoblasto (realiza a invasão do endométrio,
sendo responsável pela reação decidual – adaptação do endométrio à implantação do ovo).
A neoplasia trofoblástica é tumor funcionante produtor de gonadotrofina coriônica humana
(hCG)
FATORES DE RISCO:
1. Idade >40 anos
2. Abortamentos prévios
3. Tabagismo
4. Intervalo interpartal curto
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 95
5. Mola hidatiforme anterior
6. Uso de ACO
7. Síndrome de ovários policísticos
8. Inseminação artificial
9. Exposição a radiação ionizante
FATORES DE PROTEÇÃO:
1. Gestação anterior normal.
TIPOS:
1) MOLA HIDATIFORME
Porque acontece? Duas teorias tentam explicar seu desenvolvimento:
I. Ocorrência de degradação das vilosidades coriônicas associada à hiperplasia dos
elementos trofoblásticos;
II. Neoplasia benigna do trofoblasto, que leva à degeneração das vilosidades
coriônicas.
Epidemiologia: Maior incidência na população de baixa renda e nas mulheres nos extremos da
vida reprodutiva (principalmente acima dos 40 anos).
Patologia:
Macroscopicamente: observam-se vesículas com líquido claro, semelhantes a “cachos
de uva” ou “hidátides”. Esse material é sinal patognomônico da doença;
Microscopicamente: observa-se proliferação trofoblástica, degeneração hidrópica do
estroma e déficit da vascularização.
Manifestações Clínicas:
Útero amolecido, em geral indolor e maior do que o esperado para a idade gestacional
“Útero em sanfona”: aumento do volume uterino, com posterior eliminação do
material intrauterino, e novo crescimento, com grande acúmulo de coágulos.
Náuseas e vômitos intensos (pelo alto nível de hCG)
Sangramento vaginal: é do tipo intermitente, com aumento de volume de forma
gradual.
Pode ocorrer desenvolvimento precoce de toxemia gravídica (antes da 24ª semana/
30% dos casos é mola completa), que pode se complicar com eclâmpsia e ou síndrome
HELLP;
Pode levar a anemia ferropriva;
Normalmente não há ausculta dos BCF;
Pode ter desenvolvimento de cistos ovarianos teca-luteínicos (hiperestimulação dos
ovários pelo hCG), geralmente bilaterais, levando á presença de uma massa palpável
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 96
ao exame ginecológico. Regridem após resolução da doença. Podem sofrer torção ou
ruptura, e culminar em um quadro de abdome agudo.
Nos casos de mola completa:
Hiperêmese gravídica
Coagulação intravascular disseminada e embolização trofoblástica
Hiperestímulo tireoidiano (tireotoxicose): ocorre pelas altas concentrações de hCG
que, por possuir semelhança estrutural com TSH, acabam por estimular o aumento da
produção dos hormônios tireoidianos,e ocorre em cerca de 10% dos casos.
*Em casos que ocorre um grande aumento do volume uterino e a presença de altos
níveis de beta hCG, pode ocorrer instalação de um quadro de insuficiência pulmonar,
com um padrão radiográfico de infiltrado pulmonar bilateral.
Tipos:
MOLA HIDATIFORME
Mola completa Mola parcial:
Macroscopia: Macroscopia: Feto, cordão e membrana amniótica
Caracterizada por eliminação de grandes vesículas; e frequentemente presentes.
com feto, cordão e membranas sempre ausentes. Apresentam degeneração limitada da placenta que
Decorre da degeneração hidrópica de todas as exibe vilosidades anormais e distendidas,
vilosidades coriais, devido à perda da vascularização hidrópicas. Não deixa de ser documentada a
vilosa presença de vilosidades normais.
As vilosidades de primeiro trimestre medem entre 1 e Existe feto, cuja presença é caracterizada pelos
88 mm de diâmetro e aquelas de segundo trimestre, ruídos cardíacos e certificada pela ultrassonografia.
entre 1,5 e 20 mm
Histopatologia. As vilosidades hidrópicas exibem
Histopatologia: hiperplasia moderada, sem anaplasia celular. São,
O trofoblasto - sincício e o citotrofoblasto – tem sistematicamente, evidenciadas vilosidades normais
hiperplasia com anaplasia celular nas quais, quando preservadas, está consignada a
presença de vasos. Não faltam, de hábito, também,
Citogenética: a mola completa sempre é diplóide,e fragmentos de membranas.
todos os cromossomos são de origem paterna (origem
androgenética) Citogenética.
O cariótipo é mais frequentemente triplóide (69XXY,
a) Homozigótica: cariótipo 46XX – 69XXX, 69XYY),
Visto que a fertilização por espermatozoide Com 1 genoma materno e 2 genomas
contendo Y resultaria em célula YY, não vital. As paternos (dispermia – componente paterno
poucas molas completas de composição masculina extra)
XY, cerca de 5 a 10%, são produtos da fertilização Com 2 genomas maternos e 1 paterno
de "óvulo vazio" por dois espermatozoides (duplicação – componente materno extra)
contendo cromossomo X e Y, respectivamente 10% apresentam cariótipo tetraplóide
b) Heterozigótica (dispermia): cariótipo 46XY ou 46XX. Diagnóstico: USG
O risco de evolução para tumores mais agressivos é Tecido placentário com ecos dispersos de dimensões
de 20%. variadas, associado à presença do feto, âmnio e
cordão umbilical e/ou espaços anecoicos focais
Por alguma razão desconhecida o óvulo perde (imagem de queijo suíço).
sua carga genética haploide - "esvazia-se" - O diagnóstico laboratorial se dá pela dosagem do
sendo fecundado por espermatozoide (23X). beta-hCG, na mola parcial raramente os níveis beta-
Dá-se, a seguir, duplicação dos cromossomos hCG estão maiores que 100.000 mUI/ml.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 97
paternos sem a concomitante divisão celular,
proporcionando zigoto diploide (46XX). É
homozigoto o genoma originado, sendo sua
constituição cromossômica sexual
obrigatoriamente 46:XX.
Diagnóstico: USG
Os vilos se apresentam com um padrão característico
de “tempestade de neve” ou “flocos de neve”, o que
pode ser diagnosticado em idades gestacionais
precoces. Diagnóstico diferencial com o aborto com
vilos hidrópicos.
O diagnóstico laboratorial se dá pela dosagem do beta-
hCG, onde níveis superiores a 200.000 mUI/ml sugerem
Mola Completa. Em um gestação normal atingem um
pico em torno da 10ª semana em cerca de 100.000
mUI/ml , na DTG (mola completa) pode chegar a
400.000 mUI/ml.
Diagnóstico:
Clínico: O diagnóstico de mola hidatiforme pode ser feito no 1 ° trimestre da gravidez. O
sinal mais comum é o sangramento, muitas vezes acompanhado da expulsão das vesículas
molares ("eis a assinatura da mola"). Outros sinais e sintomas incluem o aumento do útero
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 98
maior que o esperado para a idade da gravidez, ausência de batimentos cardíacos fetais
(bcf), cistos tecaluteínicos, hiperêmese gravídica e nível anormalmente elevado de hCG. A
pré-eclampsia na metade da gestação, embora incomum, é sugestiva de mola hidatiforme.
Ultrassonográfico:
- Na mola completa: útero cheio de material ecogênico, contendo múltiplas vesículas
anecoicas de diferentes tamanhos, sem fluxo intrauterino; não há feto nem bcf.
- Na mola parcial, placenta grande de aspeto normal com lesões intraplacentárias
anecoicas difusas, com presença do feto.
Laboratorial: dosar bHCG (elevado)
Conduta:
Avaliar complicações como anemia, hipertireoidismo, pré-eclâmpsia e insufuciencia
respiratória (existe um risco de 2% de embolização trofástica na doença);
Realizar profilaxia de Isoimunização Rh nas pacientes Rh negativo;
Proceder ao esvaziamento uterino;
Envio do material para análise histopatológica.
Tratamento de eleição:
Para pacientes nas quais há suspeita de gestação molar, antes do esvaziamento, os seguintes
exames são recomendados: Hemograma completo; Grupo sanguíneo; fator Rh; determinação
do nível de hCG; Raio-X de tórax
O esvaziamento uterino, pode variar:
1. Vácuo-aspiração: procedimento de eleição, pelo menor risco de perfuração uterina;
2. AMIU (Aspiração Manual Intrauterina);
3. Curetagem: quando não há outros métodos disponíveis;
4. Indução com misoprostol por via vaginal;
5. Histecrotomia: mola incompleta com feto de mais de 4 meses, colo desfavorável à
indução e sangramento profuso;
6. Histerectomia total profilática: indicadas para pacientes com prole completa, idade
maior que 40 anos, pacientes com fatores de risco para progressão da doença,
pacientes com hemorragias incoercíveis ou sepse. Pode ser realizada com a Mola in
situ. É o tratamento de escolha nos casos de tumor Trofoblástico do Sítio Placentário.
Controle Pós-Molar -B-hCG:
Após o esvaziamento, é importante o acompanhamento com dosagem seriada semanal de
beta-hCG, devido á possibilidade de malignização da doença. A maioria dos episódios de
malignização ocorre dentro de seis meses do esvaziamento.
O HCG deve cair progressivamente até negativar, o que ocorre entre 8 e 10 semanas após
esvaziamento.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 99
Após o esvaziamento da mola hidatiforme o diagnóstico de NTG pós-molar inclui a
estabilização ou o aumento dos níveis do hCG, caracterização histológica da mola invasora ou
de coriocarcinoma no material de curetagem. A imagem sonográfica de mola invasora não é
indicação para recuretagem porque não induz à remissão da doença ou influencia o
tratamento e pode resultar em hemorragia e perfuração uterina. Uma nova gravidez deve ser
afastada através do ultrassom e do hCG, especialmente após longo seguimento em pacientes
não cooperativas.
OBS: Determinação quantitativa de hCG no soro materno deve ser realizada até 48 horas após
o esvaziamento molar; e após três dosagens consecutivas normais, dosa-se o hormônio
mensalmente até completar 6 meses, quando as pacientes são liberadas para engravidar.
Todavia, se os níveis de hCG se estabilizarem ou se elevarem por 3 semanas, a avaliação
imediata e o tratamento de NTG pós-molar deve ser feita. E os critérios da FIGO para o
diagnóstico da NTG molar através da dosagem de hCG:
1. Estabilização de 4 valores ( ± 10%) de hCG, dosados no período de 3 semanas
(dias 1, 7, 14 e 21).
2. Aumento do nível de hCG > 10% a partir de 3 valores obtidos no período de 2
semanas (dias 1, 7 e 14).
3. Persistência de hCG detectável por mais de 6 meses após o esvaziamento
molar.
Enquanto o hCG estiver sendo monitorado são recomendados os exames pélvicos e
ultrassonográficos para ajudar na identificação de metástases vaginais e acompanhar a
involução dos cistos tecaluteínicos .
Acompanhamento Ultrassonografico: Persistente a lesão molar uterina após o
esvaziamento, o que sugere malignização, o ultrassom transvaginal pode mostrar
tecido ecogênico na cavidade uterina que se estende ao miométrio com fluxo
exuberante ao mapeamento colorido, de baixa resistência.Na ultrassonografia pélvica
são mostrados também os cistos tecaluteínicos
Acompanhamento clínico: é fundamental, visto que os sintomas como náuseas,
vômitos e cistos ovarianos deverão regredir em um curto período de tempo
Rx de tórax: solicitado devido ao risco de embolização antes e depois do
esvaziamento.
OBS.: *Anticoncepção: durante o seguimento é importante que a paciente não
engravide. Pode-se utilizar ACO combinados. DIU é contra-indiciado enquanto os níveis
de beta-hCG forem detectados, pelo maior risco de perfuração uterina.
Resumo:
1. Obter dosagens semanais do hCG-beta após o esvaziamento da mola. 2. Quando o nível de hCG-beta for
negativo por 3 semanas consecutivas, dosá-lo mensalmente por 6 meses. 3. Evitar a gravidez com anticoncepci
onais orais durante o seguimento. 4. Descontinuar o seguimento após 6 meses consecutivos de negativação do
hCG-beta. A gravidez pode ser permitida agora. 5. Utilizar a quimioterapia se o nível de hCG-beta estacionar por
3 semanas consecutivas, aumentar ou aparecerem metástases.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 100
2) NEOPLASIA TROFOBLASTICA
Mola Invasora Coriocarcinoma Tumor trofoblástico do sítio
(corioadenoma destruens) placentário (PSTT)
- Confinada ao útero - Constituição celular: dimórfica - Raro
(raramente alcançam locais (presença de sincício e - Origem do trofoblasto intermediário:
extrauterinos) citotrofoblasto) mas não forma As células do trofoblasto
- Caracterizada por presença estrutura vilosa. intermediário invadem o miométrio e
de vilosidades coriônicas - Muito invasivo e metastático produzem hCG (níveis baixos) e
hidrópicas, com proliferação (pulmão em 80% dos casos) lactogênio placentário humano (hPL).
trofoblástica que invadem - Procede de qualquer tipo de - Ocorre após gravidez normal,
diretamente o miométrio. gravidez: 50% de gestação normal, abortamento, prenhez ectópica ou
- Sempre sequela da mola 25% de mola hidatiforme, 25% de mola hidatiforme.
hidatiforme. abortamento e até de prenhez - Quadro clínico: amenorreia,
- Resolução espontânea em ectópica. sangramento vaginal e aumento do
40% das vezes. - Localizam-se em qualquer parte do volume uterino.
- Diagnóstico habitualmente útero - Superfície vermelho-escura - Caracteriza-se por massa branco-
clínico (NTG não metastática) (por hemorragias repetidas, e amarelada que invade o miométrio,
e não histológico. destruição de vasos). podendo projetar-se para a cavidade
A ultrassonografia fornece - Dimensões variam de pequena a uterina, com aspecto polipoide.
subsídios de valor ao mapear volumosas massas, que deformam o - O número de células de
pelo doppler-colorido a órgão, - Únicas ou múltiplas, sinciciotrofoblasto está diminuído no
invasão do miométrio pelo irrompendo ou não para o peritônio PSTT, tendo baixos níveis de hCG .
trofoblasto. A dilatação e Diagnóstico: hemorragia, aumento - Normalmente não é sensível à
curetagem diagnóstica devem de volume e amolecimento do útero, quimioterapia como as outras formas
ser evitadas pela possibilidade dor, anemia, anorexia, vômitos, de NTG, por isso é importante a sua
de perfuração uterina subicterícia (semelhante à mola) distinção histológica. A imuno-
As curetagens repetidas não fazem histoquímica é importante com
cessar as metrorragias. Nas positividade para o hPL. A cirurgia
localizações cervicais, raras, o colo se assume papel crítico nesses casos e
apresenta, pelo geral, ulcerado ou felizmente na maioria das pacientes a
poliposo e a biopsia pode levar ao doença está confinada ao útero e é
diagnóstico. curada pela histerectomia.
Bhcg: >300.000 Anotar conduta
Estadiamento:
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 101
Tratamento:
Neoplasia trofoblástica gestacional de baixo-risco:
Tratadas por agente-único - metotrexato (MTX) e o resgate com o ácido folínico é o
esquema mais utilizado.
A histerectomia é complementar à quimioterapia para mulheres mais velhas, que
tenham completado a sua família e se situem no estádio I.
Em pacientes de baixo-risco resistentes ao MTX a medicação de 2 ª linha é a
actinomicina-D (0,5 mg IV/dia, repetida por 5 vezes a cada 2 semanas) ou o esquema
EMA-CO (hCG > 100 mUI/ml).
A taxa de recidiva é < 5%
Neoplasia trofoblástica gestacional de alto-risco:
O esquema EMA-CO são ciclos alternados dentro do menor intervalo possível,
normalmente definido pela mielossupressão.
Para se avaliar a resposta ao tratamento quimioterápico a melhor orientação é a
dosagem do hCG. A resposta ideal é a queda do hCG sérico de 10 vezes a cada ciclo
completo. Os ciclos serão administrados até a normalização do hCG, sendo ainda
recomendado o emprego de 2 a 3 ciclos adicionais, de acordo com o risco da paciente
(quimioterapia de consolidação).
A taxa de recidiva é 13% das pacientes com a doença de alto-risco.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 102
Fonte: REZENDE, Obstetrícia Fundamental
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 103
4) DOENÇA HEMOLÍTICA
PERINATAL (DHNP)
Também chamada de Eritroblastose fetal;
Ocorre pela produção de ANTICORPOS MATERNOS contra ANTÍGENOS presentes no
sangue fetal; Isso ocorre devido a algum tipo de INCOMPATIBILIDADE SANGUÍNEA :
Pode ser por antígenos ABO, Rh e outros.
Do sistema ABO são os mais comuns porém a doença decorrente da produção de AC
a partir do fator Rh (conhecida como ALOIMUNIZAÇÃO RH ) tem maior relevância
devido sua gravidade.
SISTEMA ABO
Grupo Sanguíneo Aglutininas no plasma Aglutinogênios nas hemácias
O Anti-A e Anti-B O
A Anti-B A
B Anti-A B
AB - AeB
Mais comum
Para existir essa incopatibilidade a mãe tem que ser O ( aglutininas Anti-A e Anti-B) e o
feto ter sangue A,B ou AB.
Sintomas são brandos ( 2% dos fetos apresentam evidências clínicas de hemólise, que
é em geral, branda, com icterícia de início precoce – menos de 24horas pós-parto. Isso
ocorre porque a placenta é capaz de retirar a bilirrubina sérica fetal transportando-a
para a mãe, a qual elimina adequadamente durante a gestação.)
Não necessita de um contato prévio, ou seja, PODE OCORRER NA PRIMEIRA GESTAÇÃO
( Os antígenos A, B, O, além de presentes nas hemácias, encontram-se nas outras
células sanguíneas e nas de todos os tecidos do organismo, exceto cérebro. Dessa
forma, e diferente do sistema Rh, não existe a necessidade de exposição prévia da
mãe ao sangue A,B,AB para o desenvolvimento de anticorpos (anti-A ou anti-B), estes
já são encontrados naturalmente no organismo materno, provável consequência de
exposição à bactérias,que possuem esses antígenos, no decorrer da vida.)
Sintomas aparecem após o nascimento
A incompatibilidade ABO protege o feto PARCIALMENTE da incompatibilidade Rh,
uma vez que hemácias ABO incompatíveis são rapidamente destruídas quando
atingem a circulação materna,antes de estimular a resposta imune materna a formar
AC anti-Rh. O risco de isoimunização anti-D é e 1,5% em gestante com
incompatibilidade ABO e de 16% na ausência de incompatibilidade.
Não tem profilaxia
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 104
SISTEMA Rh (Rhesus)
Ele é determinado por dois pares de genes ( RhD e RhCE ) localizados no braço curto do
cromossomo 1.
Eles codificam o grupo de antígenos: D, c, C, e, E e já se expressam na superfície das hemácias
a partir da 6ª semana de gestação.
É a presença do antígeno D que determina se o indivíduo é Rh+, assim,atualmente tem-se
preferido a expressão “D positivo” em vez de “Rh positivo”, uma vez que a incompatibilidade
com este entígeno é que constitui a forma mais comum de incompatibilidade pelo sistema Rh.
Alguns indivíduos apresentam o que se chama de variante Du, que é na realidade uma
expressão fenotípica fraca do antígeno D. Desta forma, quando a mãe fosse determinada Rh
negativa, o ideal seria identificar também se ela possui o fator Du. Se seu sangue for Du
positivo, a gestante possui o antígeno D (comportando-se com Rh positiva) e não
desenvolverá anticorpo anti-D (e também não precisará de imunoglobulinas para a
prevenção da DHPN).
FISIOPATOLOGIA
Para ocorrência da doença hemolítica, é necessário o preenchimento das seguintes etapas:
1. Incompatibilidade sanguínea maternofetal;
2. Aloimunização materna;
3. Passagem de ACs da gestante para o feto;
4. Ação dos ACs maternos no organismo fetal
1. Incompatibilidade sanguínea maternofetal
É necessário que o feto possua antígeno eritrocitário ausente no organismo materno e
seja capaz de imunizá-la :
A GESTANTE RhNEGATIVO
O PAI Rh POSITIVO
O FETO Rh POSITIVO
Porque para apresentar um antígeno que não está presente no organismo materno, o
feto tem que ter herdado tal antígeno do pai.
2. Aloimunização materna
Entende-se por Aloimunização Rh materna (ou sensibilização) o aparecimento de AC
circulantes anti-D (IgG) na circulação de gestantes Rh negativo em resposta ao
contato com antígenos D.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 105
A sensibilização pode ocorrer pela entrada de antígenos provenientes da circulação
de fetos Rh positivo, inexistentes nas hemácias materna – PRINCIPAL MECANISMO
O contato do sangue fetal com o sangue materno e a consequente sensibilização da
gestante ocorrem a partir de hemorragias fetomaternas, que podem ocorrer durante
a gestação, como nos casos de sangramento de 1° trimestre, e principalmente durante
o parto, em especial nos do tipo operatório.
Em 60% dos casos de hemorragia fetomaterna, o volume será inferior a 0,1ml, e
apenas em 1% dos casos o volume será maior que 5ml. Estima-se que um volume
mínimo de 0,25ml é necessário para ocorrer a sensibilização.
O risco de transfusão materna aumenta durante a gestação e é máximo durante o
parto. Outra forma de sensibilização seria através de transfusão sanguínea
incompatível.
Como ocorre a produção de anticorpos?
AG FETAIS São fagocitados por MACRÓFAGOS Macrófagos levam
aos LINFÓCITOS e assim constitui-se uma MEMÓRIA LINFOCITÁRIA.
Forma-se anticorpos do tipo IgM– RESPOSTA PRIMÁRIA. Porém como IgM tem alto peso
molecular, ela não atravessa a barreira placentária, portanto não é capaz de levar à danos
fetais.
Em um próximo contato, outras gestações, haverá novamente passagem de hemácias Rh
positivo para a circulação materna. Porém,devido a memória linfocitária já existente, já haverá
um reconhecimento antigênico, com consequente produção acelerada de AC IgG, que tem
peso molecular baixo e podem atravessar a barreira placentária. Tal processo, entretanto, é
capaz de acontecer mesmo em casos de hemorragias pequenas.
OBS: Em exposições subsequentes, o processo tende a ser ainda mais acentuado, isto é a
cada nova gestação o acometimento fetal tende a ser mais grave que na gestação anterior.
Como saber que a paciente foi sensibilizada?
COOMBS INDIRETO – teste que identifica o AC no plasma materno. A presença de
imunoglobulinas do tipo IgG pode ser detectada pelo teste o qual não é capaz de detectar AC
do tipo IgM. Um teste POSITIVO significa presença dessas imunoglobulinas IgG – PACIENTE
SENSIBILIZADA.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 106
3. Passagem de anticorpos da gestante para o feto
Os AC do tipo IgG podem cruzar a barreira placentária por mecanismos combinados
de DIFUSÃO PASSIVA e TRANSPORTE ATIVO, e ao invadirem a circulação fetal, podem
se fixar às hemácias dos conceptos por uma reação antígeno-anticorpo, com posterior
hemólise.
4. Ação dos anticorpos maternos no organismo fetal
Hemólise – leva ao aumento compensatório da produção de eritropoetina e
eritopoiese medular. Com o agravamento do quadro, a medula não será mais capaz de
manter a eritropoiese adequada e instala-se HEMATOPOIESE EXTRAMEDULAR
(especialmente fígado e baço). Essa hemólise contínua é responsável pela anemia fetal
que pode ser leve, moderada ou grave dependendo do grau de hemólise.
Anemia– Ocorre uma diminuição da viscosidade sanguínea pela baixa concentração
de hemácias na circulação. A anemia leva a hipóxia tecidual e posterior vasodilatação
periférica. Há estimulação de quimiorreceptores e aumento da contratilidade
miocárdica. Dessa forma, há um aumento do débito cardíaco, configurando o quadro
de HIPERCINESIA.
Posteriormente, com o agravamento da anemia, pode ocorrer INSUFICIÊNCIA
CARDÍACA e consequente falência miocárdica. Além disso, devido à hematopoiese
extramedular, pode haver desenvolvimento de DISFUNÇÃO HEPATOCELULAR, com
consequente HIPERTENSÃO PORTA E HIPOPROTEINEMIA.
Hidropsia fetal e Kernicterus– A anemia e a hemólise são responsáveis pelo quadro de
hidropsia fetal, caracterizado pelo EXTRAVAZAMENTO DE LÍQUIDO para o espaço
extracelular, com formação de DERRAME PLEURAL, DERRAME PERICÁRDICO, ASCITE E
EDEMA CEREBRAL.
Além disso pode ter no recém-nascido o desenvolvimento do quadro denominado de
KERNICTERUS, pela impregnação de células cerebrais por BILIRRUBINA, podendo
incluir desenvolvimento de LETARGIA, HIPERTONICIDADE, PERDA AUDITIVA,
PARALISIA CEREBRAL E DIFICULDADE DE APRENDIZADO.
RESUMINDO:
HEMÓLISE GRAVE HEMATOPOIESE EXTRAMEDULAR
ANEMIA HIPERTENSÃO PORTA E HIPOPROTEINEMIA
HIPERCINESIA CARDÍACA HIDROPSIA
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 107
CONDUTA DURANTE A GESTAÇÃO:
Na primeira consulta pede-se, entre outros exames do pré natal, exame para verificar sistema
ABO e Rh. Se o exame mostrar uma mãe Rh negativo, para ter incompatibilidade sanguínea
maternofetal o pai obrigatoriamente deverá ser Rh positivo, sendo assim, teremos um feto Rh
positivo.
Pede-se um Coombs indireto para verificar se a mãe está sensibilizada ou não.
Se Coombs indireto NEGATIVO = repete-se o exame com 28,32,36 e 40 semanas de
gestação. Além disso deve ser solicitado no pós-parto juntamente com o teste de
Coombs direto e fator Rh do recém-nascido. (Cerca de 2% das sensibilizações
ocorrem durante as últimas semanas de gestação)
Se Coombs indireto POSITIVO = Se a titulação menor ou igual 1:8, o exame deve ser
repetido MENSALMENTE até o parto. (Estes resultados são mais comumente
associados a fetos não acometidos e portanto, dispensam os testes não invasivos).
Se titulação maior que 1:8 (maior ou igual 1:16), REPETIDO E CONFIRMADO, há
necessidade de pesquisar hemólise fetal, através de testes não-invasivos ou
invasivos.
RESUMINDO:
Coombs indireto negativo Coombs indireto positivo
Repetir com 28,32,36,40 Pesquisar anemia fetal:
métodos invasivos e não invasivos
Dar imunoglobulina anti-Rh
Antenatal (28semanas)
72hrs pós-parto
Em casos de hemorragia durante a gestação
Em casos de procedimentos invasivos
OBS: O resultado do Coombs indireto na DHPN representa a diluição em que ainda
conseguimos encontrar o anticorpo anti-Rh na circulação da gestante: o soro 1:16 foi diluído
16 vezes em relação a diluição original, enquanto o soro 1:8 foi diluído 8 vezes. Desta forma,
quanto maior a relação do título do Coombs indireto (1:16,1:32,1:64...), maior a diluição em
que o teste foi positivo e maior é a quantidade de anticorpos que eu tenho circulando no
paciente. Quanto maior a diluição, maior o título!
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 108
OBS: Após a primeira gestação acometida gravemente, o acompanhamento através dos títulos
de Coombs indireto já não se mostra eficaz, devendo-se optar pela investigação através da
amniocentese ou Doppler de artéria cerebral média.
AVALIAÇÃO E TRATAMENTO DA ANEMIA
Métodos não invasivos:
- Cardiotocografia: evidencia alterações clássicas (PADRÃO SINUSÓIDE) apenas em casos de
doença grave,quando as medidas terapêuticas já não são tão eficazes na redução da
morbimortalidade fetal.
-Ultrassonografia: Também não apresenta valor no seguimento da doença, uma vez que só
será capaz de detectar alterações tardias e de gravidade acentuada. É bastante útil como
ferramenta auxiliar aos procedimentos invasivos,guiando a amniocentese e a cordocentese.
-Dopplervelocimetria: O feto anêmico tende a apresentar valores de velocidade máxima do
pico sistólico acima do limite esperado para IG; visto na artéria cerebral média (ACM). Já é
considerado o método de escolha pela maioria dos autores. O acompanhamento através da
dopplerfluxometria deve ser iniciado a partir de 20-24 semanas em gestantes com teste de
Coombs indireto maior que 1:8. É método com maior sensibilidade e especificidade que a
amniocentese para detecção da anemia grave.
Duas curvas foram propostas para análise do Doppler da ACM:
1. Curva de Mari : Dividido em Zonas. A zona A compreende valores da Vmax da ACM
acima de 0,8; zona B entre 0,8 – 0; zona C entre 0 e -0,5; e zona D abaixo de -0,5.
Conduta Zona A – Cordocentese imediata
Conduta Zona B – Repetir exame em 5 a 10 dias
Conduta Zona C – Repetir exame em 5 a 10 dias
Conduta zona D – repetir exame em 2 a 3 semanas
2. Curva de Mari modificada : Se valores da Vmax do pico sistólico da ACM entre 1,29 e
1,5 = anemia leve (Zona A) ; Se valores acima de 1,5 = anemia moderada a grave (Zona
B).
Zona A : reavaliação em 5 a 10 dias
Zona B :Cordocentese e transfusão
instravascular
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 109
Métodos invasivos
1. Espectofotometria – permite estimar a concentração de bilirrubina no líquido
amniótico (bilirrubina é o produto final da hemólise das hemácias fetais). Resultado é
colocado na curva de Liley:
ZONA 1 = Doença leve ou ausente. Repetir amniocentese em 3-4 semanas.
ZONA 2 = Indicativa de doença moderada. Repetir o exame entre 1-2 semanas.
ZONA 3 = Doença grave. Transfusão intra-uterina (TIU) ou parto imediato dependendo
da IG ( o feto está gravemente acometido e existe grande risco de óbito em 7 a 10 dias)
OBS: Esse exame deve ser evitado antes da 27 semanas, devido a inexistência de
parâmetros definidos na curva de Liley. Antes da 26 semanas – Dopplerfluxometria.
2. Cordocentese
PADRÃO OURO
Permite dosagem de Hb e Ht
Permite confirmação da tipagem sanguínea fetal
Permite quantificar AC eritrocitários na circulação fetal (Coombs direto)
Permite realização de terapêutica instrauterina através de transfusão
sanguínea.
Indicações: Hidropsia fetal, Dopplerfluxometria com velocidade aumentada,
Espectofotometria na zona 3 ou progressão das medidas.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 110
TRATAMENTO ANEMIA FETAL
A opção irá depender da IG em comparação com o risco da permanência intra-útero.
SE FETO ACOMETIDO <34 SEMANAS OU GRAVE => TRANSFUSÃO INTRAUTERINA
(CORDOCENTESE) - TIPO SANGUÍNEO A SER INFUNDIDO DEVE SER SEMPRE O
NEGATIVO E O OBJETIVO É O Ht ENTRE 40-45%. APÓS AVALIA-SE O FETO ANEMICO
TAMBÉM COM A CORDOCENTESE ENTRE 2 A 21 DIAS DE ACORDO COM OS NÍVEIS DO
Ht.
OBS: anemia grave = Ht< 30% ;Hb<10g/dL ; Hidrópicos
SE FETO ACOMETIDO > 34 SEMANAS => PARTO (PODE TENTAR PVE EM FETOS
LEVEMENTE ACOMETIDOS, SENDO A CESARIANA A VIA DE ESCOLHA) E TRATAR O RN
COM FOTOTERAPIA OU EXANGUINEOTRANSFUSÃO.
Indicaçoes de exanguineotransfusão: - Hb<12 g% e bilirrubina > 4-5mg%. Se não houver
indicação os níveis de bilirrubina devem ser acompanhados a cada 12horas, e uma elevação
superior a 0,5mg% INDICA O PROCEDIMENTO.
PREVENÇÃO
A profilaxia é realizada em pacientes NÃO SENSIBILIZADAS, e é feita com IMUNOGLOBINA
anti-D 300mcg I.M.
É MANDATÓRIA EM TODAS AS PACIENTES Rh NEGATIVO NÃO SENSIBILIZADAS APÓS O
PARTO (ATÉ 72HORAS) E/OU EM QUALQUER CASO DE HEMORRAGIA DURANTE A GRAVIDEZ,
PROCEDIMENTOS INVASIVOS, ABORTAMENTO, PAARTO PREMATURO, GRAVIDEZ ECTÓPICA
E DOENÇA TROFOBLÁSTICA.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 111
DISCUSSÃO EM PEQUENO GRUPO:
Dosa-se bilirrubina: para avaliar doença hemolítica fetal.
METABOLISMO DA BILIRRUBINA:
Classificação da Icterícia:
Como avalia bilirrubina? Qual valor ?
Avalia-se bilirrubina através da dosagem sérica, e os valores normais são:
BILIRRUBINA DIRETA : ATE 0,2 mg/dL
BILIRRUBINA INDIRETA: ATE 1,0 mg/dL
BILIRRUBINA TOTAL : 0,3 A 1,2 mg/dL
BILIRRUBINA TOTAL (RECEM NASCIDOS):
MENOS DE 24 HORAS: DE 1,4 A 8,7 mg/dL
MENOS DE 48 HORAS: DE 3,4 A 11,5 mg/dL
DE 3 A 5 DIAS : DE 1,5 A 12,0 mg/dL
Tecnica para avaliar: fototerapia – Baseia-se no fato que quando a bilirrubina absorve a luz
ocorrem 3 reações fotoquímicas: fotoisomerização, isomerização estrutural e fotoxidação,
levando a um aumento da excreção.; convertendo bilirrubina em isômeros podendo ser
secretada pelo fígado ou rim.
Indicações de fototerapia: De acordo com a Academia Americana de Pediatria, para
RNs a termo ou pré-termo tardios (>35semanas) saudáveis, a indicação se baseia na
dosagem da BT sérica e sua plotação no normograma específico criado por Bhutan
Em RNs pré-termo:
– <1000g iniciar fototerapia se BT 5mg/dl;
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 112
– 1000 a 1500g iniciar fototerapia em níveis de BT entre 7 e 9 mg/dl;
– 1500 a 2000g iniciar fototerapia em níveis de BT entre 10 e 12mg/dl;
– 2000 a 2500g iniciar fototerapia em níveis de BT entre 12 e 14 mg/dl
Fonte: UFRJ – Neonatologia; Icterícia Neonatal.
Remédio dado para bebe metabolizar bilirrubina: gardenal
Valor de bilirrubina para transfusão sanguínea
EXSANGUÍNEOTRANSFUSÃO Faz remoção mecânica (parcial) de anticorpos, eritrócitos e
bilirrubina do plasma.
Indicações: falha da fototerapia em impedir aumento da bilirrubina até níveis tóxicos: para
interromper hemólise e remover anticorpos e eritrócitos sensibilizados; RN prematuro
4,5mg/dl ou Hb < 11 g/dl; aumento de BI mg/dl/h apesar da fototerapia; nível de Hb entre 11 e
13g/dl a BI > 0,5mg/dl/h apesar da fototerapia; BI > 20mg/dl.
Clinica bilirrubina alta: pele amarelo-alaranjada em palma da mãe e planta do pé.
Qual doença pode causar bilirrubina? Kernicterus
O kernicterus (do alemão kern ou núcleos + ikteros, icterícia) é uma condição resultante da toxicidade
da bilirrubina às células dos gânglios da base e diversos núcleos do tronco cerebral (kernicterus é um
diagnóstico patológico que se caracteriza pela impregnação da bilirrubina nos núcleos do tronco
cerebral e refere-se à coloração amarelada destas áreas nucleares). Na prática clínica, a palavra
kernicterus é usada intercambiavelmente com o termo encefalopatia bilirrubínica (esta se refere às
manifestações agudas da toxicidade da bilirrubina nas primeiras semanas de vida, enquanto kernicterus
refere-se às seqüelas clínicas permanentes da toxicidade bilirrubínica).
A bilirrubina livre é tóxica às sinapses e lesa os neurônios e as organelas celulares. A necrose neuronal
precoce é seguida por perda celular, gliose e desmielinização nas áreas afetadas. A bilirrubina causa
lesão neuronal em áreas específicas do cérebro com a mais alta utilização de oxigênio, principalmente o
globo pálido, certos núcleos talâmicos, núcleos subtalâmicos, substância negra, hipocampo, hipotálamo,
núcleos do VIII par craniano. No kernicterus as lesões são mais freqüentes no globo pálido
(especialmente na borda posteromedial) e núcleos subtalâmicos.
Clínica:
– Fase I: hipotonia, letargia e reflexo de sucção débil nos primeiros 2 a 3 dias;
– Fase II: espasticidade, opistótono e febre;
– Fase III: aparente melhora, instalando-se, geralmente, no fim da primeira semana, com
diminuição da espasticidade;
– Fase IV: incide, geralmente, aos 2 a 3 meses de vida, com sinais sugestivos de paralisia
cerebral.
Na fase crônica os sobreviventes podem desenvolver uma forma severa de paralisia cerebral atetóide,
perda da audição, displasia dentária, paralisia do olhar fixo para cima e deficiências no aprendizado,
memória e comportamento adaptativo, conseqüência do comprometimento do hipocampo
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 113
DOENÇAS HIPERTENSIVAS
ESPECÍFICAS DA GRAVIDEZ (DHEG)
DEFINIÇÃO DHEG: desenvolvimento de hipertensão e proteinúria após a 20ª semana
gestacional, com desaparecimento até 12 semanas após o parto
Exceção: Mola Trofoblastica Gestacional (MTG) – o DHEG pode acontecer antes da 20ª semana
de gestação
Hipertensão:
PA >140x 90 mmHg (após duas medidas)
- Pressão sistólica: definida no primeiro ruído (aparecimento do som)
-Pressão diastólica: definida no quinto ruído de Korotkoff (desaparecimento do
som)
*Como avaliar a PA - Com as pacientes em repouso e sentadas em ângulo de 45º, a PA deve ser
aferida sempre no mesmo braço, com manguito apropriado à circunferência braquial e na
altura do coração. Considerar como PA diastólica a fase V de Korotkoff .
Proteinúria: >300mg/dia ou >1g/litro ou 1+em duas amostras isoladas de urina.
EPIDEMIOLOGIA:
Alterações de pressão arterial ocorrem em 5 a 10% das gravidezes e contribuem
significativamente para sérias complicações maternas e fetais. Em cerca de 70% dos casos, as
alterações pressóricas associam-se ao estado gestacional (hipertensão gestacional, pré-
eclâmpsia e eclâmpsia), enquanto os 30% restantes correspondem a hipertensão pré-
existente. Tais distúrbios acarretam 15% das mortes em gestantes nos Estados Unidos,
prejudicam o desenvolvimento fetal e associam-se a natimortalidade.
(Ministério da Saúde)
FATORES DE RISCO: As complicações hipertensivas da gestação são mais comuns em:
Nulíparas nos extremos da vida Gestação gemelar (pelo aumento
reprodutiva da massa pélvica)
Mulheres negras (pela maior Gestação molar
prevalência de HAS) DM; Obesidade
História familiar de pré-eclâmpsia Trombofilia
com uma herança monogênica Hipertensão crônica
Pré-eclampsia prévia Doença renal
Hidropsia fetal, Colagenoses; MTG
FISIOPATOLOGIA: Ainda desconhecida, porém existem 4 teorias que sugerem o surgimento e
provavelmente devem agir de forma conjunta.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 114
1. Teoria da placentação anormal:
A placenta se desenvolve dos trofoblastos, que se diferenciam em dois tipos: citotrofoblasto
(precursor) e sinciciotrofoblasto (responsável pela invasão da decídua e das artérias
espiraladas). Esta invasão das artérias leva a um alargamento dos vasos de quatro a seis vezes,
tendo como resultado um aumento do fluxo sanguíneo que desenvolverá feto e placenta. Na
pré-eclampsia, a invasão trofoblástica e consequente remodelamento arterial é deficiente,
resultando em diâmetros 40% menores que o normal. A consequência é uma isquemia
placentária.
Na gestação normal, a migração trofoblástica ocorre em duas ondas, no primeiro e segundo
trimestre. Na primeira onda, ocorre destruição da capa musculoesquelética das artérias
espiraladas do segmento decidual. O segmento miometrial é consumido pela segunda onda
entre a 16ª e 20ª semana. Essas ondas acabam convertendo as artérias em vasos de baixa
resistência. Nas gestantes com pré-eclampsia a segunda onda não ocorre e a resistência
arterial não cai adequadamente, permanecendo com os vasos estreitos e desenvolvendo
isquemia placentária, que leva a injúria do endotélio vascular.
O endotélio intacto produz quantidades equilibradas de substância vasodilatadoras e
anticoagulantes, vasoconstrictoras e pró-coagulantes, fazendo com que a reatividade vascular
seja controlada, não ocorrendo espasmo arteriolar. A sensibilidade dos vasos à angiotensina II
e noradrenalina está diminuída por conta desta regulação. O endotélio lesado promove a
coagulação e aumenta a sensibilidade aos vasopressores, ocorrendo espasmo arteriolar
placentário e sistêmico. A permeabilidade vascular também está aumentada, secundária à
lesão endotelial, causando edema periférico generalizado.
Tratamento em função da 2ª onda: AAS – porque o AAS inibe a COX-2 (Ciclo-oxigenase) que
produz PGF2 (????), PC (vasodilatação), TXA2 (atrai plaquetas e fatores coagulantes), LT (atrai
leucocitos). Evitar coágulos, evitando tromboses tbm.
2. Teoria da má adaptação
É baseada numa resposta imune materna deficiente a antígenos paternos que parece ser
regulada pelo sistema HLA. Quando há uma atuação deficiente deste sistema, há uma
adaptação inadequada ao tecido placentário. O resultado é aborto ou hipertensão na
gestação.
Tratamento: AAS e Enoxaparina (ação mais rápida, maior biodisponibilidade, se liga menos a
proteína plasmática..)
3. Teoria do estresse oxidativo
Cita a hipoxemia placentária como a responsável pela geração de radicais livres derivados de
oxigênio que ganham a circulação e levam a danos endoteliais. A mobilização de ácidos graxos
das reservas adiposas (consequência do catabolismo durante a gestação) diminui a eficácia da
albumina plasmática como protetora dos tecidos contra agressão dos radicais livres.
Tratamento: Antioxidantes (Selênio e Zinco; Vitamina C, A, E, flavanoides, cúrcuma..)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 115
4. Teoria da suscetibilidade genética
É mais observada em mulheres com história familiar, em gêmeas e na raça negra.
CLASSIFICAÇÃO DAS DOENÇAS HIPERTENSIVAS:
Na gestação mais aceita em nosso meio é a adotada pelo Grupo de Estudo da Hipertensão
Arterial na Gravidez do Programa Nacional de Hipertensão Arterial (EUA) e pela Federação
Brasileira de Ginecologia e Obstetrícia - FEBRASGO (BR). Além de utilizada como uma base de
acesso à grávida hipertensa, também guia o planejamento de seus cuidados:
1) Hipertensão crônica (HC).
2) Pré-eclâmpsia (PE)/Eclâmpsia (E).
3) Pré-eclâmpsia superposta à hipertensão crônica.
4) Hipertensão gestacional (HG).
Nas três primeiras, ainda há uma subdivisão - em leve a moderada (140-159/90-109 mmHg) e
grave (igual ou superior a 160/110 mmHg) - segundo a intensidade de sintomas e níveis
pressóricos. (Ministério da Saúde)
Classificação quanto a gravidade (Ministério da Saúde)
Grave Pressão diastólica >/= 110 mmHg
Proteinúria >/= 2g/24 hrs ou 2+ em fita urinária
Oligúria (< 500 ml/dia ou 25 ml/hr)
Creatinina >1,2 mg/dL
Sinais encefalopatia hipertensiva (cefaléia e distúrbios visuais)
Dor epigástrica ou no hipocôndrio direito
Evidencia clínica e/ou laboratorial de coagulopatia
Plaquetopenia <100.000 mm³
Aumento de TGO, TGP, DHL, bilirrubinas
Presença de esquizócitos em sangue periférico
Outros sinais: AVC, Insuficiencia Cardiaca, cianose, presença de
Restrição Crescimento Fetal e oligoamnio
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 116
1) HIPERTENSÃO CRÔNICA
É a hipertensão que está presente antes da gravidez ou diagnosticada antes de 20 semanas de
gestação em gestantes que desconheciam valores anteriores de sua pressão arterial,
perdurando além da 6ª semana pós-parto. Apresenta pior prognóstico e mais risco de evoluir
para pré-eclâmpsia. (Ministério da Saúde)
OBS: A hipertensão arterial diagnosticada pela primeira vez durante a gestação, a partir da 20ª
semana de gravidez, e que se mantém além da 12ª semana após o parto, também é
classificada como hipertensão arterial crônica.
Também é considerada HC aquela diagnosticada pela primeira vez durante a gravidez e que
não normaliza no pós parto.
DIAGNÓSTICO: O diagnóstico de hipertensão é baseado na medida adequada da PA > 140/90
mmHg, definida arbitrariamente, medidas em duas ocasiões com 4 horas de intervalo. O
Grupo de Estudos de Hipertensão na Gravidez recomenda considerar a fase V de Korotkoff
(desaparecimento dos sons) para diagnóstico da PA diastólica. No entanto, na mulher grávida,
devido à vasodilatação sistêmica fisiológica, muitas vezes a PA diastólica pode chegar a zero.
CLASSIFICAÇÃO: É classificada em hipertensão essencial ou primária (na maioria das vezes),
ou em secundaria (em 10% dos casos), considerando a etiologia e, de acordo com os níveis
tensionais, em leve e grave (PA > 160/110 mmHg). Tal classificação é importante, pois vai
identificar a paciente de maior ou menor risco durante a gestação, além de orientar na
conduta (vide Tabela 1).
A paciente pode ser classificada como
de baixo risco no início da gestação e
evoluir para alto risco se apresentar
pré-eclâmpsia sobreposta ou
hipertensão descontrolada.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 117
CONDUTA:
•Exames complementares maternos:
ANTES DA GESTAÇÃO:
1) Exames laboratoriais que avaliem a função dos órgãos que costumam ser comprometidos com a hipertensão
crônica, a fim de servirem de parâmetro basal.
Devem incluir: urocultura, proteinúria de 24 horas, hemograma completo, função renal com eletrólitos e
teste de tolerância à glicose.
2) ECG e ecocardiograma naquelas com HC por vários anos, para avaliação de hipertrofia ventricular esquerda e
análise da função sistodiastólica ventricular.
3) Exames específicos na investigação de hipertensão secundária, como feocromocitoma (crises paroxísticas de
hipertensão, hiperglicemia e sudorese), hiperaldosteronismo primário (hipertensão e hipocalemia) ou
estenose de artéria renal.
Além de exames bioquímicos, podem ser necessários exames de imagem, como tomografia computadorizada
ou ressonância nuclear magnética
APÓS A METADE DA GESTAÇÃO (20 SEMANAS):
– Hematócrito e hemoglobina - O surgimento de hemoconcentração sinaliza para o diagnóstico de PE
sobreposta (Ht > 36%), além de ser um indicador de gravidade. Valores diminuídos podem significar
hemólise associada;
– Plaquetas: Trombocitopenia sugere PE grave;
– Proteinúria de 24 horas - Surgimento de proteinúria sugere PE sobreposta;
– Ácido úrico - Quando aumentado, sugere PE sobreposta (> 4,5 mg/dl);
– Creatinina sérica - Quando aumentada, e principalmente se associada à oligúria, sugere PE grave;
– Transaminases - Aumentadas sugerem comprometimento hepático da PE;
– Desidrogenase lática - Aumenta na presença de hemólise associada à PE;
– Provas da coagulação - Alteram quando ocorre coagulopatia de consumo.
•Avaliação do desenvolvimento e bem-estar fetal:
– Ultrassonografia - Deve sempre ser realizada com o objetivo de avaliar a biometria e o crescimento fetal
em IG entre 16 e 20 semanas e repetida entre 28 e 32 semanas (conforme a gravidade materna), assim como
após cada 3-4 semanas até o termo. Quando é diagnosticada PE sobreposta, aumenta em 30% o risco de
insuficiência placentária e consequente crescimento intrauterino restrito (CIUR), que é geralmente
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 118
assimétrico. Além do crescimento fetal comprometido, o método permite avaliar a redução do líquido
amniótico.
– Dopplervelocimetria - Exame que avalia a circulação uteroplacentária por meio da análise das curvas ao
Doppler de artérias uterinas e cerebrais no 2° trimestre. Apesar de não ter sido validado como teste preditor
de risco de PE, pode estar indicado nos casos de risco muito elevado para esta complicação e que poderiam se
beneficiar de alguma medida terapêutica preventiva efetiva. A confirmação de fluxo reverso na artéria
umbilical identifica gestações que se beneficiam de monitorização fetal mais frequente, que é feita por meio
dos testes tradicionais de avaliação do bem-estar fetal (cardiotocografia e o perfil biofísico fetal).
– Cardiotocografia - Monitoriza a frequência cardíaca fetal e as contrações uterinas. Apesar de poder sofrer
interferência de vários fatores, pode evidenciar hipóxia e acidose fetal. Os resultados são mais fidedignos
quando o exame é realizado a partir da 32ª semana de IG, e com frequência até diária nos casos mais graves.
Não fornece informações preditivas.
– Perfil biofísico fetal - Baseado em 4 parâmetros de bem estar fetal (movimento, tônus, respiração e líquido
amniótico), complementa a cardiotocografia e auxilia na decisão do melhor momento do parto. Em casos
estáveis, é realizado uma vez por semana e nos graves pode ser necessário até diariamente.
HIPERTENSÃO CRÔNICA LEVE PARA MODERADA
• Condução:
– Restrição de exercícios físicos exagerados;
– Evitar ganho excessivo de peso materno;
– Proibir álcool e tabagismo;
– Repouso diário compulsório;
– Consultas quinzenais com avaliação laboratorial semelhante a da pré- eclampsia leve;
– Rastrear crescimento fetal restrito – ultrasonografia;
• Diagnóstico do bem-estar fetal
– cardiotocografia,
– volume do líquido amniótico
– dopplerfluxometria;
• Administrar um anti-hipertensivo (exceção para os inibidores da enzima de conversão e atenolol, que são
contra-indicados)
•O parto segue a indicação obstétrica
HIPERTENSÃO CRÔNICA GRAVE
– Além das condutas previstas para os casos não severos, devemos acrescentar:
• Internação obrigatória com avaliação de vitalidade fetal diária;
– Rotina laboratorial já descrita anteriormente a cada 72 horas;
– Admitir o uso de diuréticos na falha dos antihipertensivos, desde que não haja possibilidade de
crescimento fetal restrito
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 119
TRATAMENTO:
A grande maioria das pacientes com hipertensão crônica na gravidez apresenta discreta ou
moderada elevação da pressão arterial e, portanto, os riscos de complicações vasculares
durante a gravidez são pequenos. A maioria das hipertensas de baixo risco não necessita de
medicação anti-hipertensiva ou tem sua medicação reduzida durante a primeira metade da
gestação devido à redução fisiológica da PA neste período pela vasodilatação fisiológica da
gravidez; sendo cuidadosamente acompanhadas. O tratamento deve ser iniciado quando
ocorrer aumento pressórico que possa provocar complicações maternas, como AVC,
insuficiência cárdica ou insuficiência renal.
Na gestação, como a duração do tratamento é por período menor, é preferível manter níveis
de PA um pouco acima dos preconizados para uma adequada proteção materna a longo prazo
e garantir o bem-estar fetal, evitando hipotensão e hipoperfusão placentária.
Se a pressão diastólica no primeiro trimestre estiver entre 90 e 100 mmHg, é razoável
aguardar a queda fisiológica da pressão arterial no segundo trimestre, antes da utilização de
anti-hipertensivos. Se a pressão diastólica for inferior a 90 mmHg em uma paciente já em uso
de drogas no início da gravidez, a medicação pode ser diminuída ou eventualmente suspensa.
O tratamento anti-hipertensivo deve ser instituído ou reiniciado quando a pressão arterial
estiver repetidamente maior do que 100 mmHg.
O objetivo do tratamento é manter a PAS entre 140-150 mmHg e a PAD entre 90-100 mmHg.
Entretanto, aquelas pacientes que apresentam lesão de órgão-alvo (insuficiência renal,
diabetes com comprometimento vascular, disfunção ventricular esquerda) e níveis pressóricos
nem tão elevados, podem ter um agravamento dos órgãos afetados durante a gestação.
Devem ser orientadas antes da concepção sobre a possibilidade de que haja insuficiência
cardíaca, piora da função renal (necessitando de diálise) e até evolução para óbito durante a
gestação. Nessas pacientes, o controle pressórico deve ser mais rigoroso, sendo recomendada
manutenção da PAS em 140 mmHg e da PAD em 90 mmHg. Na maioria das vezes, necessitam
de acompanhamento multidisciplinar, além de unidades especializadas e atendimento
terciário por ocasião do parto.
Drogas anti-hipertensivas - A falta de estudos randomizados que possam avaliar os riscos
e benefícios dos anti-hipertensivos na gestação faz com que a escolha se baseie mais na
experiência pessoal e no consenso de especialistas. Não existe uniformidade de conduta
nas sociedades nacionais, nem nas internacionais.
Em 2003, diretrizes norte-americanas recomendaram tratar casos leves com medidas não-
medicamentosas. Sugeriram manejar casos moderados e graves preferencialmente com
metildopa, betabloqueadores e vasodilatadores para segurança do feto, bem como
excluíram inibidores da enzima conversora de angiotensina II (IECA) (benazepril,
captopril, cilazapril, delapril, enalapril, e outros) e antagonistas seletivos de receptores de
angiotensina II (ARA-2) (candesartano, irbesartano, losartano, telmisartano, valsartano)
devido aos potenciais efeitos teratogênicos desses dois grupos farmacológicos; mas
podem ser reiniciados após o parto.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 120
– Atenolol (b-bloqueador): quando utilizado desde os dois primeiros trimestres, se associa à
redução do peso fetal, complicação que não tem sido observada com o pindolol e o metoprolol,
apesar de serem escassas as publicações. o pindolol parece ser o mais seguro para o feto; no
entanto, a ação simpaticomimética intrínseca, característica desta medicação, faz com que não
seja tão efetivo no controle da FC, da angina e de arritmias maternas. Tal ação deve ser levada
em consideração no tratamento de hipertensas com cardiopatia isquêmica e/ou arritmia
associada, situação em que seria benéfico o uso do metoprolol.
– Diuréticos tiazídicos: não são prejudiciais ao feto, mas por reduzirem o volume plasmático
materno podem agravar a hemoconcentração quando a HC complica com PE sobreposta. Além
disso, podem provocar hiperuricemia e prejudicar a valorização de um dos exames laboratoriais
que altera mais precocemente na PE, o de ácido úrico, e cujo aumento costuma se relacionar
com a gravidade da doença. No entanto, o uso de tiazídico em baixa dosagem (hidroclorotiazida
12,5 a 25 mg/dia) pode ser útil quando associado a outro anti-hipertensivo, como a metildopa,
naquelas que não controlam a PA com monoterapia.
– Metildopa (agonista dos receptores adrenérgicos centrais alfa-2) é a droga mais utilizada na
gestação, seguida pela nifedipina (bloqueador de canal de cálcio) e o labetalol.
A associação de drogas é necessária em casos mais graves e deve se ter o cuidado de optar por
anti-hipertensivos que tenham mecanismos de ação diferentes.
Em hipertensas crônicas, o uso de anti-hipertensivos e a manutenção da PA dentro dos níveis
adequados colaboram para se evitar complicações cardiovasculares, mas não modificam o
risco de PE sobreposta. Além disso, apesar dos vários estudos que tentaram identificar
marcadores a fim de predizer ou detectar a PE, nenhum ainda é isoladamente específico ou
preditivo para ser utilizado na prática clínica.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 121
PREVENÇÃO: (Ministério da Saúde) – não houve comprovação de risco reduzido
Ácido acetilsalicílico: Preconiza-se o uso de baixas doses de ácido acetilsalicílico para
evitar a repetição da síndrome em mulheres que a apresentaram em gravidez anterior.
Em revisão sistemática Cochrane22 de ensaios randomizados (n > 30.000 mulheres),
aquele tratamento profilático, iniciado no primeiro trimestre, reduziu os riscos de
recorrência em 19%, de prematuridade em 7% e de morte neonatal em 16%
Cálcio: Suplementos diários de 1 g de cálcio também reduzem o risco de hipertensão e
pré-eclâmpsia em mulheres com alto risco de hipertensão gestacional e naquelas com
baixa ingestão de cálcio na dieta.
Sulfato de Magnésio: Outro aspecto que suscita controvérsias é o uso de sulfato de
magnésio com o objetivo de prevenir surgimento de eclâmpsia em gestantes com pré-
eclâmpsia. Um ensaio clínico randomizado26 testou o efeito de sulfato de magnésio em
pacientes com pré-eclâmpsia. Houve redução de aproximadamente 50% na incidência de
eclâmpsia (0,8 no grupo tratado versus 1,9% no grupo placebo), sem influenciar a
mortalidade materna e fetal.
Suplementação vitamínica: E estudos multicêntricos, randomizados com suplementação
vitamínica, além de também não comprovarem redução da incidência de PE, se associaram
a aumento de eventos adversos maternos e fetais
RESUMO DAS ORIENTAÇÕES:
1) Pacientes com HA leve e sem comprometimento de órgão alvo geralmente não necessitam de medicação anti-
hipertensiva na primeira metade da gestação.
2) O uso de anti-hipertensivos está recomendado quando a PAS estiver > 150 mmHg e a PAD em 90-100 mmHg.
3) A escolha do anti-hipertensivo é individualizada.
4) São contraindicados para uso em qualquer período da gestação os inibidores da ECA e os antagonistas dos receptores
da angiotensina.
5) Pacientes com HA e comprometimento de órgão-alvo necessitam de controle mais rigoroso da PA (mantendo em
140/90 mmHg) e apresentam maior risco de complicações maternas e fetais.
6) Como é alta a incidência de PE sobreposta (25%-50%), as pacientes devem ser adequadamente monitoradas a partir
das 20 semanas de IG para a detecção precoce desta complicação.
7) Ainda não existe um marcador validado que seja específico e preditivo de PE.
8) Hipertensas crônicas não têm redução de PE sobreposta com o uso de aspirina em baixas doses.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 122
Fundoscopia: exame que diferencia hipertensão crônica de pré-eclampsia!
Quanto tempo o fundo de olho se assimila na PE e hipertensão crônica? a partir de 3 meses.
2) PRÉ-ECLÂMPSIA (PE)/ECLÂMPSIA (E)
PRÉ- ECLÂMPSIA
É uma síndrome sistêmica específica que afeta todo o organismo da mulher, principalmente
placenta, rim, fígado e cérebro. Ocorre após a 20ª semana da gestação (ou antes, no caso de
doença trofoblastica gestacional), em gestante sem hipertensão arterial prévia.
A pré-eclâmpsia caracteriza-se por início súbito ou piora da hipertensão, acompanhada de
proteinúria e elevação dos níveis de creatinina sérica, ácido úrico, plaquetopenia e
transaminases. Edema não é mais critério diagnóstico porque aparece em muitas gestações
normais. Algumas vezes há alterações da coagulação. Pode estar acompanhada de sintomas
como cefaleia, borramento da visão e dor abdominal
Os achados clínicos podem se manifestar tanto como uma síndrome materna (hipertensão,
proteinúria e/ou sintomas variados) quanto como uma síndrome fetal (CIUR), ou ainda
ambos.
Ela ocorre em 5% a 8% das gestações e é a principal causa de morte materna e perinatal nos
países em desenvolvimento, sendo que os resultados gestacionais dependem dos seguintes
fatores:
1) IG em que a doença é diagnosticada;
2) Gravidade da doença;
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 123
3) Qualidade do atendimento;
4) Presença de outras doenças pré-existentes.
A pré-eclâmpsia pode progredir para eclâmpsia (convulsão) ou para uma forma intermediária,
chamada iminência de eclâmpsia, que é caracterizada por cefaléia intensa, distúrbio visual,
hiper-reflexia, dor epigástrica e hemoconcentração. Algumas vezes, entretanto, as convulsões
eclâmpticas ocorrem subitamente, sem aviso, em paciente aparentemente assintomática ou
com discreta elevação da pressão arterial. Por isso, a pré-eclâmpsia – independentemente da
gravidade aparente – representa sempre um risco potencial para a mãe e o feto. Uma variante
da pré-eclâmpsia, denominada síndrome HELLP, constitui uma emergência que, na maioria
das vezes, requer a interrupção da gravidez.
Pode ser classificada em leve (PA < 5 g/24 horas) e grave (PA > ou =160/110 mmHg;
proteinúria > ou = 5 g/24 horas; plaquetas < 100.000/mm3; enzimas hepáticas elevadas).
Desfechos mais graves ocorrem em pacientes que desenvolveram o quadro antes de 35
semanas de gestação ou naquelas com pré-eclâmpsia em gestação anterior ou com doença
vascular pré-existente.
ETIOLOGIA:
A pré-eclâmpsia não tem etiologia bem definida; a inadequada invasão da junção materno-
fetal por trofoblastos tem sido postulada como causa, aventa-se que haja uma reação
inflamatória materna exagerada induzida por este processo, o que diminuiria a perfusão e
resultaria em disfunção endotelial, desequilíbrio de fatores vasodilatadores e vasopressores
e hipertensão. Há grande aumento na resistência vascular periférica e hiper-reatividade a
vasoconstritores, negando a vasodilatação e refratariedade vascular próprias da gravidez
normal.
O caráter sistêmico da pré-eclâmpsia pode ser causado por extensa disfunção endotelial,
vasoespasmo e ativação variável dos mecanismos de coagulação. Efetivamente, existem
evidências bioquímicas e morfológicas de que a pré-eclâmpsia é precedida e/ou acompanhada
por lesão endotelial. O endotélio vascular elabora uma miríade de moléculas vasoativas, que
contribuem criticamente para a regulação do tônus, permeabilidade e coagulação vasculares, e
cujas ações ou concentrações tendem a se alterar em direções opostas durante a gravidez
normal ou pré-eclâmpsia. Há também evidências de que fatores imunológicos relacionados a
antígenos do esperma paterno são importantes na gênese da pré-eclâmpsia. Embora
primigrávidas jovens apresentem maiores riscos, multigrávidas com um novo parceiro têm alta
incidência de pré-eclâmpsia.
A lesão renal da pré-eclâmpsia pode ser responsável pela aumentada excreção protéica bem
como pela diminuição na filtração glomerular e no clearance de ácido úrico, o último causando
hiperuricemia. Desde que o ritmo de filtração glomerular e o clearance de ácido úrico
aumentam normalmente durante a gravidez, níveis séricos de creatinina e ácido úrico
superiores a 0,9 e 5 mg/dl, respectivamente, são considerados anormais em mulheres grávidas
e requerem avaliação complementar. A excreção renal de sódio diminui na pré-eclâmpsia,
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 124
causando retenção hidrossalina, embora formas graves da doença possam ocorrer na ausência
de edema. A maior parte do fluido retido se localiza no espaço intersticial; assim, mesmo na
presença de edema, pacientes pré-eclâmpticas apresentam diminuição do volume
intravascular e hemoconcentração. Os níveis de albumina circulantes podem ser baixos, não
devido à perda renal ou disfunção hepática, mas em decorrência do extravasamento de
proteína para o interstício (capillary leak). Enquanto a maioria dos casos de edema agudo de
pulmão observado em grávidas hipertensas se deve à sobrecarga de volume, algumas pré-
eclâmpticas apresentam quadro semelhante à síndrome da angústia respiratória aguda, com
pressão capilar pulmonar normal ou baixa, intensa diminuição da pressão oncótica plasmática
e eventual comprometimento da extração de oxigênio. Pode-se concluir que a pré-eclâmpsia
é, na realidade, uma doença generalizada, sendo a hipertensão apenas uma de suas
manifestações. Observam-se lesões em vários órgãos, incluindo cérebro, fígado e coração. Há
também diminuição na perfusão placentária, o que responde, em parte, pela aumentada
incidência de retardo de crescimento intra-uterino e de perda fetal. A restrição ao fluxo
placentário provavelmente se deve ao estreitamento dos vasos deciduais por uma lesão
específica chamada “aterose”
CLASSIFICAÇÃO PE: É classificada em leve e grave de acordo com os achados clínicos e
laboratoriais.
A) PE leve
Assintomatica (raramente)
PA > 140/90 mmHg após 20 semanas de IG em paciente normotensa antes da gestação;
Aumento de 30mmHg na pressão sistólica, e 15 mmHg na pressão diastólica, verificada em pelo
menos 2 momentos.
Proteinúria de 1+ em fita (duas amostras de urina com 4-6 horas de intervalo que se correlaciona
a 30mg/dl em amostra de urina, quando excluída presença de infecção urinária), mas confirmada
com > 0,3 g em urina de 24 horas;
Sintomas cerebrais (cefaleia, tonturas, visão borrada, escotomas), ou digestivos (dor epigástrica
ou no quadrante superior D, náuseas ou vômitos), ou trombocitopenia e alteração de enzimas
hepáticas, mesmo na ausência de proteinúria.
B) PE grave
Se constatado > 1 dos seguintes critérios:
• PA >ou = 160/110 mmHg, em duas aferições com 6 horas de intervalo e com a paciente em
repouso;
• Proteinúria de 24h > 5 g ou > 3+ em fita, em duas amostras coletadas com intervalo de 4 horas;
(Divergencia: proteinuria >2g/24hrs e >2+ em fita)
• Oligúria, com volume urinário < 500 ml/24h ou 25 ml/hr
• Creatinina sérica > 1,2 mg/dl em paciente com função renal normal prévia -> Insuficiência renal
• Sintomas de Eclâmpsia iminente:
- Distúrbios SNC: cefaléia frontal/occipital, torpor, alteração do estado mental,
persistentes;
- Disturbios visuais: escotomas, visão embaçada, amaurose
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 125
- Disturbios gástricos: náuseas, vômitos, dor no hipocôndrio direito ou epigástrio
persistente
- Edema pulmonar ou cianose;
• Aumento de enzimas hepáticas -> Insuficiência hepática (SGOT ou SGPT > 70 UI//L);
• Plaquetopenia (plaquetas < 100.000/µL)
• Anemia hemolítica microangiopática
• Síndrome HELLP;- (HEMOLYSIS, ELEVATED LLIVER ENZYMES, LOW PLATELETS)
Incidência – entre 0,2% a 12%
Acompanhada de altas taxas de mortalidade materna e perinatal Gravidade é
inversamente proporcional com a idade gestacional.
É uma forma grave de pré-eclampsia caracterizada por:
Sd. HELLP Completa (Classificação TENNESSEE)
Hemólise (bilirrubina >ou=1,2 mg/dL)
Elevação das enzimas hepáticas
(AST >ou= 70 UI/L e LDH >ou= 600 UI/L)
Queda de plaquetas (<100.000/mm³)
Parcial: As três alterações nem sempre aparecem simultaneamente, admitindo o
conceito de HELLP parcial.
Pré-eclampsia grave + ausência de hemólise, elevação dos marcadores hepáticos
ou baixa de plaquetas.
Outra classificação: Classificação de Mississipi
Diagnóstico clínico:
Grupo de risco: mulheres brancas e multíparas
Queixas:
- Mal-estar geral, náuseas e vômitos, dor epigástrica e/ou quadrante superior
direito, cefaléia persistente
-Icterícia sub-clínica
- Hipertensão grave
Persistência do quadro : alterações de comportamento; sangramento gengival;
hematúria e/ou oligúria; icterícia franca; distúrbios visuais; hemorragia vítrea;
hipoglicemia, hiponatremia; diabetes insípido nefrogênico; eclampsia.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 126
Qual exame se faz em uma paciente com predisposição (c/ FR) a ter PE? Doppler da artéria
uterina, realizado no 1° trimestre.
CONDUTA:
PE LEVE: PE GRAVE:
• Condutas gerais: Seguir protocolo para a pré-eclampsia leve, e
– Repouso compulsório com restrição de acrescentar:
exercícios físicos exagerados; • Internação obrigatória;
– Evitar ganho excessivo de peso materno; • Monitorização laboratorial (semelhante a
– Proibir álcool e tabagismo; da pré-eclampsia leve) materna a cada 48
– Consultas quinzenais com avaliação horas;
- Dieta normossódica • Corrigir a emergência hipertensiva;
• Laboratorial: • Monitorização fetal diária;
– Série vermelha, plaquetometria e pesquisa • Corticoterapia antenatal entre 24 e 34
de esquizócitos do hemograma; semanas de gravidez:
– Uréia e creatinina; – Betametasona (12mg/dia por dois
– Ácido úrico; dias – dose total de 24mg)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 127
– DHL, TGO e TGP; • Sulfato de magnésio para prevenção da
– Bilirrubina e frações; eclampsia com os mesmos esquemas da
– Pesquisa da proteinúria. eclampsia
• Rastrear crescimento fetal restrito
– ultrasonografia; Obs: No caso de CRISE HIPERTENSIVA:
• Diagnóstico do bem-estar fetal Acima de 160/110mmHg, devemos
– cardiotocografia, administrar:
– volume do líquido amniótico • Hidralazina (vasodilatador direto) na dose
– dopplervelocimetria 5mg em bolus, por via endovenosa, repetido
•PA materna 4/4 hrs durante o dia a cada 20 min até a dose total de 30mg
• Se melhora – Acompanhamento ambulatorial Nitroprussiato de sódio (caso não
- Consultas semanais abaixe a pressão)
- Repouso relativo • Nifedipina 5 a 20 mg (via oral)
- Proteinuria na fita semanal
- Aferir PA pelo menos 1 vez ao dia
• Parto deve acompanhar as indicações obstétricas, • PE leve com gestação a termo (> 38
com indicação eletiva no termo. semanas de IG) promover o parto.
- PE leve com gestação a termo (> 38 semanas de • PE leve e com IG < 38 semanas
IG) promover o parto. acompanhamento ambulatorial ou em
- PE leve e com IG < 38 semanas acompanhamento ambiente hospitalar (preferível), com
ambulatorial ou em ambiente hospitalar (preferível), monitoração clínica e laboratorial materna e
com monitoração clínica e laboratorial materna e avaliação do bem-estar fetal periódicas. A PE
avaliação do bem-estar fetal periódicas. A PE leve leve pode progredir rapidamente para a
pode progredir rapidamente para a forma grave ou forma grave ou para eclâmpsia e, em vista
para eclâmpsia e, em vista disto, a paciente deve ser disto, a paciente deve ser orientada a
orientada a comunicar sempre que apresentar comunicar sempre que apresentar sintomas
sintomas cerebrais ou digestivos, redução do cerebrais ou digestivos, redução do volume
volume urinário ou redução dos movimentos fetais. urinário ou redução dos movimentos fetais.
É recomendado repouso relativo, adoção do É recomendado repouso relativo, adoção do
decúbito lateral esquerdo (para aumentar retorno decúbito lateral esquerdo (para aumentar
venoso) e, apesar de geralmente as pacientes retorno venoso) e, apesar de geralmente as
apresentarem edema generalizado, não é pacientes apresentarem edema
recomendada restrição de sal, nem uso de generalizado, não é recomendada restrição
diuréticos. Na PE, o volume plasmático está de sal, nem uso de diuréticos. Na PE, o
reduzido e existe uma tendência à volume plasmático está reduzido e existe
hemoconcentração, que poderia se agravar com o uma tendência à hemoconcentração, que
uso de diurético, estimulando o sistema renina- poderia se agravar com o uso de diurético,
angiotensina e aumentando a PA. Evoluindo para PE estimulando o sistema renina-angiotensina e
grave, é imperativa a internação hospitalar. aumentando a PA. Evoluindo para PE grave,
• PE grave em IG < 23 semanas interromper a é imperativa a internação hospitalar.
gestação. • PE grave em IG < 23 semanas interromper
a gestação.
• PE grave entre 23 e 34 semanas de IG,
indicado controle da PA (anti-hipertensivos
se PA > 160 mmHg/110 mmHg ou PAM >
125 mmHg), corticoide para acelerar a
maturidade pulmonar fetal, sulfato de
magnésio para evitar convulsões e
monitoração materna e fetal diárias, na
tentativa de prolongar a gestação até IG de
34 semanas. Os exames necessários e a
frequência com que serão repetidos
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 128
dependerá da gravidade e da(s)
complicação(ões) apresentada(s). O objetivo
de prolongar a gestação seria melhorar os
resultados perinatais, mas com o surgimento
de algum sinal ou sintoma de gravidade, a
gestação deve ser interrompida. As
indicações para interrupção da gestação
estão relacionadas na Tabela 3.
• PE grave e com IG > 34 semanas
estabilizar paciente e interromper a
gestação.
INDICAÇÕES DE INTERRUPÇÃO DA GAVIDEZ:
Idade gestacional igual ou maior que 37 semanas;
Plaquetas inferiores a 100.000mm3;
Deterioração da função hepática e renal;
Descolamento de placenta;
Cefaléia e/ou dor epigástrica persistente e/ou náuseas e vômitos sem outra
causa e/ou alterações visuais significativas;
crescimento fetal restrito grave;
Oligodramnia severa;
Provas de vitalidade fetal alteradas
NO CASO DE SÍNDROME HELLP:
Feito o diagnóstico, a paciente deve ser conduzida como uma pré-eclampsia grave.
• Pontos inerentes a este quadro:
– Anestesia
• deverá ser geral pela plaquetopenia, evitando acidentes das punções lombares;
– Hemostasia e a drenagem cirúrgica
• devem ser generosas;
– A transfusão de plaquetas durante o parto e puerpério
• deve ser incentivada (valores menores que 50.000mm3);
– Na possibilidade de rotura hepática, tentar um tamponamento sem tentar hemostasia;
– Optar pela interrupção da gestação, independente da idade gestacional;
– Dexametasona 10mg/200 ml de soro fisiológico a cada 12 horas até a normalização das
plaquetas.****
TRATAMENTO:
O melhor manejo da pré-eclâmpsia leve e grave consiste no parto em torno de 37 e 34 semanas da
gestação, respectivamente. O parto é o tratamento curativo, mas pode ser deletério para o feto antes
do termo. A melhor abordagem antes dessas idades gestacionais tem limitada evidência para sustentá-
la.
O tratamento anti-hipertensivo está indicado ante valores acentuadamente elevados de pressão
arterial, mas não há consenso sobre quais são esses valores. O uso de medicação anti-hipertensiva na
pré-eclâmpsia é controverso, devido à constatação de que o fluxo sanguíneo útero-placentário está
diminuído na pré-eclâmpsia e o impacto da diminuição da pressão arterial sobre a perfusão placentária
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 129
não é bem conhecido. Desde que a redução da pressão arterial não interfere na fisiopatologia da pré-
eclâmpsia, o tratamento anti-hipertensivo deveria ser prescrito visando apenas à proteção materna. Há
considerável desacordo sobre que níveis de pressão arterial deveriam ser tratados, mas em geral se
inicia a terapêutica anti-hipertensiva quando a pressão arterial diastólica é igual ou superior a 105
mmHg (fase V de Korotkoff). Níveis diastólicos superiores a 105 ou 110 mmHg são os comumente
referidos. Tratamento anti-hipertensivo quando os níveis pressóricos são mais baixos reduzem a
perfusão placentária e podem prejudicar desfechos perinatais. Em metanálise de 34 estudos (n = 2.640
mulheres), associou-se queda pressórica a baixo peso ao nascimento. Não há estudos comparativos com
o não-tratamento nessa condição. Hidralazina e labetalol injetáveis e nifedipino oral são os
medicamentos comumente recomendados para tratar a pressão arterial. Labetalol tem sido preferido
pressupostamente por ter atividade de bloqueio alfa e beta, preservando por isso, o fluxo sangüíneo
uteroplacentário. Em ensaio clínico de pré-eclâmpsia grave, nifedipino propiciou controle mais
prolongado da pressão arterial do que hidralazina intravenosa e resultou em menor estresse fetal
agudo, sem modificar eventos neonatais.
Na revisão de Papatsonis e colaboradores, nifedipino foi considerado mais eficaz e seguro do que
hidralazina, sem efeitos adversos sobre o feto. Outra vantagem considerada foi a facilidade da via oral.
Contudo, os autores sugerem cautela na associação de nifedipino com sulfato de magnésio, pois
hipotensão, morte materna e bloqueio neuromuscular têm sido relatados com aquela associação. O uso
sublingual de nifedipino de curta ação está associado a excessivas quedas de pressão sangüínea
materna.
Redução excessiva da pressão arterial deve ser evitada, para não comprometer o fluxo sanguíneo útero-
placentário e, assim, predispor a complicações, tais como o descolamento prematuro da placenta.
(Ministério da Saúde)
ECLÂMPSIA
É o surgimento na gestante de convulsões tônico-clônicas generalizadas ou coma com PE ou
HG (excluindo convulsões causadas por epilepsia ou por qualquer outra doença convulsiva).
Podem ocorrer na gravidez, no parto e no puerperio imediato.
OBS: a iminência de eclampsia é aquela doença que esta próxima a acontecer, diferente de eclampsia –
nesses casos, apresentam cefaléia, epigastralgia e alterações visuais; pode haver também reflexos
patelares exaltados c/ aumento da área reflexógena, confusão mental. Importante que o tratamento
será o mesmo realizado para eclampsia.
Está associada ao aumento da mortalidade materna e frequentemente se acompanha de
hemorragia cerebral. Em estudo desenvolvido em 6 capitais brasileiras, onde foram avaliadas
4.892 mulheres, foi observado uma frequência total de distúrbios hipertensivos na gravidez de
7,5%, sendo 2,3% classificadas como PE/E; 4,0% como HC; 0,5% como PE sobreposta à HC; e
0,7% como HG. A PE foi mais frequente em nulíparas, enquanto a HC prevaleceu em mulheres
não brancas, obesas e com idade > 35 anos. Acredita-se que a patogênese da PE seja diferente
quando são comparadas nulíparas e portadoras de doença vascular (diabetes, PE prévia,
gestação multifetal etc.). E apesar de extensa linha de pesquisa na área, sua causa permanece
desconhecida.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 130
As complicações maternas e neonatais mais frequentes são:
Maternas:
1) DPP (1-4%); 6) Insuficiência hepática ou
2) Coagulopatia/Síndrome HELLP (10- hemorragia (< 1%);
20%); 7) AVC;
3) Edema pulmonar/aspiração (2-5%); 8) Morte;
4) Insuficiência renal aguda (1-5%); 9) Morbidade cardiovascular a longo
5) Eclâmpsia (< 1%)*; prazo.
Neonatais:
1) Prematuridade (15-67%);
2) Restrição de crescimento fetal (10-25%);
3) Hipóxia com lesão neurológica (< 1%);
4) Morte perinatal (1-2%);
5) Morbidade cardiovascular a longo prazo associada ao baixo peso ao nascer (P < 2.500
g).
CONDUTA:
O especialista que conduz os casos de PE é o obstetra, e o cardiologista colabora no manejo
dos anti-hipertensivos e no tratamento das complicações cardiológicas, pois o tratamento
definitivo da doença é a interrupção da gestação. Quando é confirmado o diagnóstico, é
necessário considerar a IG, o estado clínico materno e o bem-estar fetal - a decisão do
momento adequado para o parto vai se basear nestes três parâmetros.
DHEG GRAVE E ECLAMPSIA:
- Oxigenação
Avaliar permeabilidade das vias aéreas; proteção da língua; administração de O2;
posição semi-sentada e assistência ventilatória se necessária
– Administração obrigatória do sulfato de magnésio (principal agente anticonvulsivante) por
um dos seguintes esquemas propostos:
Dose terapêutica: 4,5 a 7mEq/L
Desaparecimento de reflexos patelares: 7 a 10 mEq/L
Depressão e parada respiratória: 10 a 15 mEq/L
Parada cardíaca: 30 mEq/L
Cuidados na aplicação de sulfato de magnésio: pesquisa de reflexo patelar,
avaliação dos movimentos respiratórios, diurese (>25ml/hr)
Antídoto: Gluconato de Calcio – 1g
*Esquema de Pritchard = intramuscular, e intravenoso
Dose de ataque: 20ml de sulfato de magnésio a 20% infundido lentamente na veia
(8ml de sulfato a 50% + 12ml de água destilada) + 10ml de sulfato a 50% em cada
glúteo com agulha de 10cm e calibre 20.
Dose de manutenção: 10ml de sulfato a 50% (IM) a cada 4 horas até 24 hrs após o
parto
*Esquema de Zuspan = (mais usado no Brasil) é exclusivamente endovenoso
2ml de sulfato de magnésio a 50% + 58ml de soluto glicosado infundidos em 1 hora (1
grama/hora).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 131
*Esquema de Sibai =
4ml de sulfato de magnésio a 50% mais 56ml de soro glicosado infundidos a
60ml/hora (2 gramas/hora).
*Esquema Pierce: intravenoso
Dose de ataque de 4-6mg IV em infusão 20 a 30 min seguida por infusão continua de
1-2g/hr r mantida ate 24 hrs
Manutenção: 4-6 mg IV de 6/6 hrs
• Em todos os esquemas
– manter diurese acima de 25ml/hora
– reflexos patelares presentes
– freqüência respiratória correta
• Manter o esquema por 24 horas após a resolução do parto ou a última convulsão
• Sinais de toxicidade
– administrar 10ml de gluconato de cálcio a 10% (1grama) lentamente na veia.
• Avaliação Global da paciente (reavaliar PA)
• Administrar anti-hipertensivo de ação rápida; e corrigir disturbios funcionais
- EV: Hidralazina (se PA alta)
• Manter paciente em decúbito lateral;
• Aguardar recuperação do sensório – tomografia cerebral quando a paciente apresentar
sinais de localização central e/ou agravar o estado de consciência gradativamente;
• Avaliar a vitalidade e maturidade fetal pelo perfil biofísico;
• Conduta obstétrica: Realização do parto
- Interromper a gestação - indicação alargada de cesariana deixando a indução do
parto para situações obstétricas que permitam o parto vaginal rápido.
3) PRÉ-ECLÂMPSIA SUPERPOSTA À HIPERTENSÃO CRÔNICA
A pré-eclâmpsia pode ocorrer em mulheres com hipertensão preexistente e, em tais casos, o
prognóstico para a mãe e o feto é pior do que qualquer uma das condições isoladamente. É o
surgimento de proteinúria (> 0,3 g/24h) após a IG de 20 semanas em portadora de
Hipertensão Arterial Crônica, ou um aumento adicional da proteinúria em quem já
apresentava aumento prévio, ou ainda um aumento súbito da PA (30 mmHg sistólica ou 15
mmHg diastólica) em quem apresentava níveis controlados previamente, ou alteração clínica
ou laboratorial característica de Pré-Eclampsia.
(Departamento Cardiol. – Hipertensão
e gravidez; Istênio F. Pascoal.)
A PE sobreposta deve ser suspeitada quando a paciente sem proteinúria antes das 20 semanas
de idade gestacional (IG) passa a apresentar proteinúria > 0,3 g/24h, ou aquela com
proteinúria patológica prévia que após as 20 semanas apresenta aumento importante da PA
(mesmo que previamente controlada com medicações), associada a sintomas tipo cefaleia,
visão borrada, dor epigástrica e/ou alterações laboratoriais, como aumento de enzimas
hepáticas e trombocitopenia. As complicações perinatais são maiores em pacientes com
hipertensão crônica do que na população obstétrica em geral (a mortalidade perinatal
aumenta em 3-4 vezes) e são agravadas com o desenvolvimento de PE sobreposta.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 132
CONDUTA:
Estas pacientes devem ser tratadas com a mesma rotina proposta para a pré-eclampsia grave
4) HIPERTENSÃO GESTACIONAL
Ocorre em cerca de 10% das gravidezes em primíparas normotensas.
É o aumento da PA que surge após as 20 semanas de IG e sem proteinúria, e costuma
desaparecer até 10 dias após o parto (hipertensão transitória).
- Pode incluir tanto as mulheres com pré-eclâmpsia, que ainda não desenvolveram
proteinúria quanto aquelas sem pré eclâmpsia.
– Neste grupo podem estar incluídas as hipertensas crônicas não diagnostica das antes
da 20ª semana, que se confundem com aquelas com hipertensão induzida pela
gravidez e sem proteinúria; que acabam mantendo PA elevada após parto.
- Ou uma hipertensão transitória se a PA retornar ao normal após 12 semanas do
parto.
Em geral, tem bom prognóstico, mas pode progredir para pré-eclâmpsia ou eclâmpsia (uma
em cada quatro gestantes com esse tipo de hipertensão).
O diagnóstico de certeza é dado pela consulta puerperal tardia, após 12ª semana do parto,
quando a pressão arterial volta ao normal, confirmando assim a hipertensão transitória. Nos
casos em que os níveis pressóricos não voltarem a normalidade, caracteriza-se a hipertensão
crônica.
TRATAMENTO:
A abordagem recomendada durante a gestação é não medicamentosa, com monitorização de
sinais de pré-eclâmpsia. Ensaios clínicos randomizados e duplo-cegos compararam metildopa
com nifedipino e magnésio na hipertensão induzida pela gravidez. Não houve diferenças entre
nifedipino e metildopa quanto à maturidade do feto ao nascimento, tipo de parto, mortes
intra-útero, pressão arterial, peso do recém-nascido e dias ganhos na gestação. Apenas o
escore de Apgar foi melhor no grupo da metildopa. No ensaio clínico que randomizou 33
pacientes para magnésio ou metildopa, houve maior redução da pressão arterial a partir do
quinto dia com magnésio. Não houve diferença quanto à idade gestacional ao nascimento,
peso, Apgar e pH no sangue do cordão umbilical.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 133
Na hipertensão gestacional, a cura é obtida com o parto. Medicamentos são recomendados
para tratamento de pacientes que têm pressão diastólica superior a 100 mmHg.
(MINISTÉRIO DA SAÚDE)
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 134
(Ministério da Saúde)
Fontes: Ministério Da Saúde - Manejo da hipertensão na gestação; Hipertensão arterial na
gestação - Cláudia Maria Vilas Freire et Al.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 135
DIABETES GESTACIONAL
Definição: Diabetes mellitus gestacional (DMG) é uma intolerância a carboidratos de gravidade
variável, que se iniciou durante a gestação atual e não preenche os critérios diagnósticos de
diabetes mellitus franco. É o problema metabólico mais comum na gestação e tem prevalência
entre 3 e 25% das gestações, dependendo do grupo étnico, da população e do critério
diagnóstico utilizado. Muitas vezes, representa o aparecimento do diabetes mellitus tipo 2
(DM2) durante a gravidez. A incidência de DMG está aumentando em paralelo com o aumento
do DM2 e da obesidade feminina. Os fatores de risco para DMG são mostrados no Quadro.
O diabetes pré-gestacional pode resultar em complicações graves, pois seu efeito começa na
fertilização e implantação, afetando de modo particular a organogênese. Esse fato faz
aumentar o risco de aborto precoce, defeitos congênitos graves e retardo no crescimento
fetal, sobretudo nos casos tratados de maneira inadequada. Além das complicações no
concepto, as manifestações maternas também são relevantes, em especial na presença prévia
de complicações, tais como retino, neuro, nefro e vasculopatia.
Classificação etiológica:
• Diabetes tipo 1: prévio à gestação, ocorre por destruição das células beta pancreáticas.
• Diabetes tipo 2: prévio à gestação, caracterizado por deficiência na secreção e na ação
da insulina. Forma mais comum.
• Diabetes secundário: prévio à gestação
• Diabete gestacional (DMG): É qualquer grau de intolerância à glicose, reconhecida ou
diagnosticada pela primeira vez na gravidez.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 136
Fisiopatologia: Os distúrbios endócrino-metabólicos da primeira metade da gestação
determinam-se pela inibição da alanina, um precursor do glicogênio, somado ao aumento da
sensibilidade tissular à insulina, com decréscimo dos níveis glicêmicos em jejum. A partir da
segunda metade da gestação, há diminuto decréscimo da tolerância à glicose e
hiperinsulinismo (insulino-resistência), o que aparentemente se relaciona ao hormônio
lactogênico, antagonista insulínico cuja concentração se eleva de forma proporcional à
placenta. O estrogênio, a progesterona e a elevação do cortisol livre, da prolactina e trofinas
placentárias derivam um estado de insulino-resistência, o que pode tornar a gestação um
estado considerado diabetogênico.
Os nutrientes fetais são garantidos pela nutrição da mãe por meio do fluxo sanguíneo
placentário. A resistência à insulina contribui para elevar a glicemia materna com passagem
para o feto, com maior crescimento fetal. Outro fator hiperglicêmico gestacional é a
degradação da insulina por enzimas da membrana placentária. Assim, na gravidez, o pâncreas
normal teria de aumentar a liberação de insulina em cerca de 1,5 a 2,5 vezes seus níveis
normais, a fim de realizar adequada manutenção da homeostasia glicêmica. Se há
incapacidade das células beta em manter essa homeostasia, o diabetes mellitus gestacional
pode ocorrer.
A glicose materna passa para o feto por difusão facilitada e no momento em que a mãe se
encontra hiperglicêmica, o feto também estará hiperglicêmico. Como o pâncreas fetal se
forma na 10ª semana gestacional, haverá uma resposta à este estímulo, com hiperinsulinemia
fetal. Como a insulina é hormônio anabolizante, a macrossomia fetal e todas as suas
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 137
consequências poderão se instalar. Outra consequência da hiperglicemia é a poliúria fetal,
com polidrâmnio, favorecendo a rotura prematura de membranas e a prematuridade. O
neonato metaboliza a glicose por seu estado hiperinsulinêmico desenvolvendo hipoglicemia
neonatal. A hiperinsulinemia afeta a produção do surfactante pulmonar pelos pneumócitos
tipo II, determinando o atraso da maturidade pulmonar fetal e risco de síndrome de
desconforto respiratório (SDR) neonatal. A hiperglicemia materna determina maior
concentração de hemoglobina glicada (HbA1c), com alta afinidade por oxigênio, o que pode
implicar em hipóxia em níveis variáveis. O feto responde à hipóxia com aumento na produção
de eritrócitos e policitemia com aumento da viscosidade sanguínea. A pletora fetal decorrente
desse fato se responsabiliza pela icterícia neonatal e possível Kernicterus e trombose de veia
renal.
Comportamento do diabetes na gestação:
• Primeiro trimestre da gestação: há uma tendência ao desenvolvimento materno de
hipoglicemia e portanto uma diminuição da necessidade insulina.
• Segundo trimestre: evidencia-se rápida elevação das necessidades de insulina com
tendência à cetose e à cetoacidose.
• Terceiro trimestre: no início persiste o aumento nas necessidades de insulina e maior
prevalência de cetose e cetoacidose. Próximo ao termo, há uma tendência a
estabilização do diabetes e até mesmo hipoglicemia.
• Puerpério: queda brusca da necessidade de insulina.
Complicações na Gestante e no Feto:
Diagnóstico: Na primeira consulta pré-natal, deve ser solicitada glicemia de jejum. Caso o valor
encontrado seja ≥ 126 mg/dl, é feito o diagnóstico de diabetes mellitus franco diagnosticado
na gravidez. Caso glicemia plasmática em jejum seja ≥ 92 mg/dl e < 126 mg/dl, é feito o
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 138
diagnóstico de DMG. Em ambos os casos, deve ser confirmado o resultado com uma segunda
dosagem da glicemia de jejum. Caso a glicemia seja < 92 mg/dl, a gestante deve ser reavaliada
no segundo trimestre. A investigação de DMG deve ser feita em todas as gestantes sem
diagnóstico prévio de diabetes. Entre a 24a e a 28a semana de gestação, deve-se realizar
TOTG com dieta sem restrição de carboidratos ou com, no mínimo, ingestão de 150 g de
carboidratos nos 3 dias anteriores ao teste, com jejum de 8 h.
A SBD sugere a utilização dos novos critérios internacionais, pois são os únicos determinados
por estudo que demonstrou associação entre os valores da glicemia materna e os desfechos
perinatais. As pacientes classificadas com DMG pelo TOTG são as que apresentam glicemia de
jejum de 92 a 125 mg/dl, 1 h ≥ 180 mg/dl ou 2 h de 153 a 199 mg/dl, sendo que um ponto
alterado na curva já faz o diagnóstico de DMG.
Em pequeno grupo foi discutido que quando em primeira avaliação da gestante, deve-se
solicitar a glicemia de jejum, quando entre 92
Conduta Terapêutica: Deve-se oferecer às pacientes diabéticas grávidas um programa de
educação em diabetes fornecido por equipe multiprofissional. As consultas devem ser
direcionadas para o cuidado do diabetes, além de toda a rotina pré-natal básica (A). A
avaliação do controle glicêmico deve ser feita a cada 1 ou 2 semanas pelo médico assistente
ou por um membro da equipe multiprofissional. Nas pacientes com diabetes pré-gestacional,
entre a 24a e a 28a semana de gravidez, é prioritário realizar uma ecocardiografia fetal para a
avaliação das quatro câmaras cardíacas, objetivando a visualização de disfunção anatômica ou
funcional do coração fetal (A). Os objetivos da avaliação fetal são verificar a vitalidade no
primeiro trimestre, a integridade estrutural no segundo trimestre e monitorar o crescimento
e o bem-estar fetal no terceiro trimestre.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 139
O tratamento inicial do DMG consiste em orientação alimentar que possibilite ganho de peso
adequado e controle metabólico (A). O cálculo do valor calórico total da dieta pode ser feito de
acordo com o índice de massa corporal (IMC), na frequência e intensidade de exercícios físicos,
no padrão de crescimento fetal e visando ao ganho de peso adequado em torno de 300 a 400
g por semana, a partir do segundo trimestre de gravidez. O valor calórico total prescrito deve
ter 40 a 45% de carboidratos, 15 a 20% de proteínas e 30 a 40% de gorduras (A). É possível
utilizar adoçantes artificiais (aspartame, sacarina, acessulfame-K e sucralose) com moderação
(B).19 A prática de atividade física deve fazer parte do tratamento do DMG, respeitando-se as
contraindicações obstétricas (B).
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 140
Recomenda-se o monitoramento das glicemias capilares 4 a 7 vezes/dia pré e pós-prandiais,
especialmente nas gestantes que usam insulina. Se após 2 semanas de dieta os níveis
glicêmicos permanecerem elevados (jejum ≥ 95 mg/ dl e 1 h pós-prandial ≥ 140 mg/dl, ou 2 h
pós-prandiais ≥ 120 mg/dl), deve-se iniciar tratamento farmacológico (B). O critério de
crescimento fetal para iniciar a insulinoterapia é uma alternativa sugerida quando a medida da
circunferência abdominal fetal for igual ou superior ao percentil 75 em uma ecografia realizada
entre a 29a e a 33a semana de gestação (B). A dose inicial de insulina deve ser em torno de
0,5 U/kg, com ajustes individualizados para cada caso (B); em geral, associam-se insulinas
humanas de ações intermediária e rápida. Os análogos de insulina asparte e lispro têm
vantagens sobre a insulina regular, promovendo melhor controle dos níveis de glicemia pós-
prandiais com menor ocorrência de hipoglicemias (B).
Para obter controle glicêmico adequado em mulheres com DM1 e DM2, deve-se utilizar
esquemas intensivos de insulinização, com múltiplas doses subcutâneas de insulina de ação
intermediária, rápida ou ultrarrápida, ou mediante infusão subcutânea contínua. Em mulheres
que usavam insulina antes da gravidez, costuma ser necessário reduzir a sua dose em 10 a
20%, durante o primeiro trimestre. Entre a 18a e a 24a semana de gestação, essa dose pode
ser aumentada. No 3o trimestre, o aumento da produção de hormônios placentários com ação
antagônica à da insulina resulta em uma necessidade ainda maior de elevação da dose de
insulina, chegando ao dobro ou triplo da dose usada pré-gravidez.
É necessário suspender o uso de inibidores da enzima de conversão da angiotensina (IECA) e
bloqueadores do receptor da angiotensina (BRA) devido à sua associação a embriopatias e
fetopatias, antes da gravidez ou tão logo esta seja confirmada, e substituí-los por agentes anti-
hipertensivos seguros durante a gestação (A). Os anti-hipertensivos a serem utilizados são a
metildopa, os bloqueadores de canais de cálcio não di-hidropiridínicos de duração prolongada
e os betabloqueadores com atividade beta-agonista parcial, como carvedilol, labetalol e
pindolol.
Deve-se aconselhar as pacientes com diabetes preexistente, que estejam planejando
engravidar, a manter os níveis de HbA1c o mais próximo possível dos valores normais, sem a
ocorrência de hipoglicemias. O nível ideal de HbA1c é < 6%, se utilizado o método de
cromatografia líquida de alta eficiência (HPLC), ou até 1% acima do valor máximo informado
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 141
pelo laboratório de análises clínicas onde os testes são feitos. A dosagem de HbA1c deveria
preferencialmente ser feita usando-se um método semelhante ao utilizado no Diabetes
Control and Complications Trial (DCCT)/HPLC (B). É necessário enfatizar para as pacientes que
qualquer redução nos níveis de HbA1c visando ao alvo de 6% tende a diminuir o risco de
malformações fetais e abortamentos. A gravidez deve ocorrer quando o diabetes estiver bem
controlado e, preferencialmente, com valores de HbA1c dentro da normalidade. Mulheres
com HbA1c > 10% devem ser desencorajadas a engravidar até que seja alcançado melhor
controle glicêmico.
Obstetrícia – Dr. Feres – Grupo A1 - 2017 Página 142
Você também pode gostar
- Ficha Da Fisioterapia - ModeloDocumento8 páginasFicha Da Fisioterapia - ModeloGabriel Gaspar Bike Fit100% (3)
- Protocolo de PreNatal Na Atençao Basica Praia GrandeDocumento72 páginasProtocolo de PreNatal Na Atençao Basica Praia GrandeAna Fábia Balieiro100% (2)
- UntitledDocumento20 páginasUntitledDenis Caballero Rocha ProencaAinda não há avaliações
- Exame ObstétricoDocumento5 páginasExame ObstétricoheylucsAinda não há avaliações
- Protocolo Pré-Natal de Risco HabitualDocumento57 páginasProtocolo Pré-Natal de Risco HabitualAna Paula Candido de OliveiraAinda não há avaliações
- Clínica Médica (Aula 15) DIABETES MELLITUS (FINAL) PDFDocumento32 páginasClínica Médica (Aula 15) DIABETES MELLITUS (FINAL) PDFJennyfer RochaAinda não há avaliações
- Itu Durante A GravidezDocumento24 páginasItu Durante A GravidezAndressa MendesAinda não há avaliações
- GUIA DO PLANTONISTA 02 - Pronto-Socorro PDFDocumento39 páginasGUIA DO PLANTONISTA 02 - Pronto-Socorro PDFGabriel HenriqueAinda não há avaliações
- Análise de Demonstração e ResultadosDocumento6 páginasAnálise de Demonstração e ResultadosElene CostaAinda não há avaliações
- Os Deuses Do Panteão Luciferiano PDFDocumento10 páginasOs Deuses Do Panteão Luciferiano PDFAlef Muniz100% (5)
- Anticoncepo Hormonal CombinadaDocumento16 páginasAnticoncepo Hormonal CombinadaMatheus SombraAinda não há avaliações
- CasosClnicosparaestudo 20221024203841Documento16 páginasCasosClnicosparaestudo 20221024203841NinaLimaAinda não há avaliações
- Palestra Planejamento FamiliarDocumento34 páginasPalestra Planejamento FamiliarOrtonio HelitonAinda não há avaliações
- Resumo Ped PraticaDocumento4 páginasResumo Ped PraticaLarissaVargasAinda não há avaliações
- Manual Pre-NatalDocumento104 páginasManual Pre-NatalAlessandra VidalAinda não há avaliações
- Ginecologia - AnticoncepçãoDocumento31 páginasGinecologia - AnticoncepçãoAnna EngelhornAinda não há avaliações
- FLUXOGRAMASMDocumento9 páginasFLUXOGRAMASMgaufemaAinda não há avaliações
- CIR 5 - Obstrução IntestinalDocumento6 páginasCIR 5 - Obstrução IntestinalRonneo LúcioAinda não há avaliações
- Pedi AtriaDocumento45 páginasPedi AtriaLarissa SenkoAinda não há avaliações
- Aula 8 - Pré-Natal de Alto RiscoDocumento12 páginasAula 8 - Pré-Natal de Alto RiscoLaryssa SantosAinda não há avaliações
- Resumo Aulas GinecologiaDocumento24 páginasResumo Aulas Ginecologiaroyaljamerson100% (1)
- Anamnese e Exame FísicoDocumento7 páginasAnamnese e Exame FísicoGabi RibeiroAinda não há avaliações
- 4° Aula - Pré-NatalDocumento35 páginas4° Aula - Pré-NatalNatasha LouiseAinda não há avaliações
- n4 - O - Bito FetalDocumento16 páginasn4 - O - Bito FetalDenis Caballero Rocha ProencaAinda não há avaliações
- Manual de PediatrialinksDocumento164 páginasManual de PediatrialinksMarcos FreireAinda não há avaliações
- n45 O Rotura Prematura de Membranas OvularesDocumento20 páginasn45 O Rotura Prematura de Membranas OvularesJose JuniorAinda não há avaliações
- Enfermagem Da Saúde Da Criança e Do AdolescenteDocumento21 páginasEnfermagem Da Saúde Da Criança e Do Adolescentenivia ferreiraAinda não há avaliações
- CARDIOTOCOGRAFIADocumento10 páginasCARDIOTOCOGRAFIALaura RosaAinda não há avaliações
- Sindromes Hipertensivas Na GestaçãoDocumento4 páginasSindromes Hipertensivas Na GestaçãoFELIPE EMANUEL BASNIAK DA SILVA (A)100% (1)
- Protocolo Puericultura SES-Ponta Grossa 2016Documento80 páginasProtocolo Puericultura SES-Ponta Grossa 2016Jairo siqueira filhoAinda não há avaliações
- Drogas Na GravidezDocumento40 páginasDrogas Na GravidezAnne MagnoAinda não há avaliações
- UntitledDocumento24 páginasUntitledDenis Caballero Rocha ProencaAinda não há avaliações
- Condutas Assistenciais Projeto Nascer No Ceará 12 de Novembro 2018 PDFDocumento160 páginasCondutas Assistenciais Projeto Nascer No Ceará 12 de Novembro 2018 PDFraymulato100% (1)
- CT&SAC - n73 Pré-eclampsia-EclmpsiaDocumento48 páginasCT&SAC - n73 Pré-eclampsia-EclmpsiaDéborah ÉvelinAinda não há avaliações
- Calendario Pre Natal PDFDocumento1 páginaCalendario Pre Natal PDFVanessa CaltranAinda não há avaliações
- Dinamicas Pre NatalDocumento44 páginasDinamicas Pre Natalbibiasilva100% (2)
- Ginecologia e ObstetriciaDocumento173 páginasGinecologia e ObstetriciaRudinei JuniorAinda não há avaliações
- Diabetes GestacionalDocumento24 páginasDiabetes GestacionalmachadogomesAinda não há avaliações
- Fluxograma DiabetesDocumento3 páginasFluxograma DiabetesBruno FanecaAinda não há avaliações
- Dor Abdominal em PediatriaDocumento110 páginasDor Abdominal em PediatriaMay de MariaAinda não há avaliações
- Propedêutica ObstétricaDocumento61 páginasPropedêutica ObstétricaSandra Luzinete Felix de FreitasAinda não há avaliações
- Aula de SM - Dia 20-07Documento11 páginasAula de SM - Dia 20-07Isabela BritoAinda não há avaliações
- Protocolo Obstetrícia - HC-UFMG Versão 2014Documento71 páginasProtocolo Obstetrícia - HC-UFMG Versão 2014viniducaAinda não há avaliações
- Checklist Semiotecnica Semiologia AbdominalDocumento11 páginasChecklist Semiotecnica Semiologia AbdominalGloria DiasAinda não há avaliações
- Febrasgo - Doenças Infectocontagiosas (2010)Documento132 páginasFebrasgo - Doenças Infectocontagiosas (2010)Rafaela Queiroz MascarenhasAinda não há avaliações
- Intercorrencias Obstétricas e PartoDocumento46 páginasIntercorrencias Obstétricas e PartoJaciquely AndradeAinda não há avaliações
- Pre Natal de Baixo RiscoDocumento60 páginasPre Natal de Baixo RiscoWellington AdrianoAinda não há avaliações
- Transcrição Aula Prevenção CA de Colo de ÚteroDocumento22 páginasTranscrição Aula Prevenção CA de Colo de ÚteroDaniélly MeiraAinda não há avaliações
- Descomplicando Medicina Baseada em EvidênciasDocumento312 páginasDescomplicando Medicina Baseada em Evidênciaspontes20990Ainda não há avaliações
- Livro de Bolso - Cuidados Hospitalares para CriancasDocumento461 páginasLivro de Bolso - Cuidados Hospitalares para CriancasExuperio Farias SantosAinda não há avaliações
- PED - Infecções Respiratórias AgudasDocumento4 páginasPED - Infecções Respiratórias AgudasRafael Halfeld100% (1)
- Cardiopatias Na GestaçãoDocumento46 páginasCardiopatias Na GestaçãoWeder Fernando NazariAinda não há avaliações
- Seminário - Retinopatia DiabéticaDocumento27 páginasSeminário - Retinopatia Diabéticamathias augustoAinda não há avaliações
- Hipertensão Arterial 2022Documento84 páginasHipertensão Arterial 2022zeus100% (1)
- 02-Infeccoyes No Ciclo Gravido PuerperalDocumento92 páginas02-Infeccoyes No Ciclo Gravido PuerperalThiago HenriqueAinda não há avaliações
- Ufmt Prova Prática Edição 2022 - Prova 2023 CompletoDocumento67 páginasUfmt Prova Prática Edição 2022 - Prova 2023 CompletoFlávio MuriloAinda não há avaliações
- Cetoacidose DiabéticaDocumento44 páginasCetoacidose DiabéticaCLENILSON SOUZA DE ANDRADEAinda não há avaliações
- Medcel Obstetrícia - Vol 3Documento236 páginasMedcel Obstetrícia - Vol 3Karoline CordeiroAinda não há avaliações
- Questão 1: Aleitamento MaternoDocumento29 páginasQuestão 1: Aleitamento MaternoAssessoria MedicinaAinda não há avaliações
- Estresse Em Enfermeiros No Setor De Urgência E EmergênciaNo EverandEstresse Em Enfermeiros No Setor De Urgência E EmergênciaAinda não há avaliações
- Síndromes hipertensivas na gestação e suas complicações a longo prazoNo EverandSíndromes hipertensivas na gestação e suas complicações a longo prazoAinda não há avaliações
- Protocolo operacional padrão: assistência de enfermagem ao idoso com dependência em domicílioNo EverandProtocolo operacional padrão: assistência de enfermagem ao idoso com dependência em domicílioAinda não há avaliações
- Atualizações em obstetrícia: Clínica Obstétrica – PUC-SPNo EverandAtualizações em obstetrícia: Clínica Obstétrica – PUC-SPAinda não há avaliações
- Pascoa 2021Documento8 páginasPascoa 2021Giovanna SoaresAinda não há avaliações
- Neuro Prote To ResDocumento45 páginasNeuro Prote To Resabraao_georgeAinda não há avaliações
- O Poder Da Leitura - Dia 1Documento13 páginasO Poder Da Leitura - Dia 1Giovanna SoaresAinda não há avaliações
- Apostila P2 - B3 - GODocumento79 páginasApostila P2 - B3 - GOGiovanna SoaresAinda não há avaliações
- Apostila Obstetrícia P1Documento77 páginasApostila Obstetrícia P1Giovanna SoaresAinda não há avaliações
- Apostila de Ginecologia 2Documento64 páginasApostila de Ginecologia 2Giovanna SoaresAinda não há avaliações
- ManualPosterTecnico PDFDocumento13 páginasManualPosterTecnico PDFGiovanna SoaresAinda não há avaliações
- Lente de Contato em Crianças EpidemiologiaDocumento4 páginasLente de Contato em Crianças EpidemiologiaGiovanna SoaresAinda não há avaliações
- Aula 4Documento30 páginasAula 4MayzaAinda não há avaliações
- Imprensa Revolucionária - O Jornal Como Agente PolitizadorDocumento96 páginasImprensa Revolucionária - O Jornal Como Agente PolitizadorRafaelAinda não há avaliações
- ABER Historia PapelDocumento27 páginasABER Historia PapelRômulo GonzalesAinda não há avaliações
- Escrevendo o FuturoDocumento44 páginasEscrevendo o FuturoLayze MarianaAinda não há avaliações
- Forças em Trajetórias Circulares - Professor NeymarDocumento4 páginasForças em Trajetórias Circulares - Professor NeymarHenrique CelenteAinda não há avaliações
- Prova Bimestral 9ºanoDocumento2 páginasProva Bimestral 9ºanoapi-370265686% (7)
- MODELO - Relatório de VistoriaDocumento1 páginaMODELO - Relatório de VistoriaNórtony VacariAinda não há avaliações
- STENGERS, Isabelle - A Invenção Das Ciências Modernas (Fichamento)Documento11 páginasSTENGERS, Isabelle - A Invenção Das Ciências Modernas (Fichamento)Mario Victor MargottoAinda não há avaliações
- Aula de Cristologia - AlunoDocumento4 páginasAula de Cristologia - AlunoEmerson TavaresAinda não há avaliações
- Relatório Fotografico GM 01 - 18Documento8 páginasRelatório Fotografico GM 01 - 18Francisco AlmeidaAinda não há avaliações
- Resenha Do Filme O AviadorDocumento5 páginasResenha Do Filme O AviadorGerri RosaAinda não há avaliações
- OSTI - Catalogo de Produtos 2021 - CompressedDocumento18 páginasOSTI - Catalogo de Produtos 2021 - CompressedLahire Solér JuniorAinda não há avaliações
- Manual Gerador BrancoDocumento23 páginasManual Gerador BrancoRomario LimaAinda não há avaliações
- Boia Automática em Duas Caixas Independentes - FazFácilDocumento5 páginasBoia Automática em Duas Caixas Independentes - FazFácilEdmilson InácioAinda não há avaliações
- Prezi para FormadoresDocumento39 páginasPrezi para FormadoresHelder SantosAinda não há avaliações
- Ponte Rolante - Slides (1561)Documento117 páginasPonte Rolante - Slides (1561)Perfinaço Segurança [Perfinaço]Ainda não há avaliações
- Educacao FisicaDocumento68 páginasEducacao FisicaLilith LunaAinda não há avaliações
- Obras Da Carne LASCÍVIADocumento5 páginasObras Da Carne LASCÍVIAManuel GomesAinda não há avaliações
- Gctic7 Teste2Documento7 páginasGctic7 Teste2Rodrigo Caldeira100% (1)
- Avaliação de EDUCAÇÃO AMBIENTALDocumento3 páginasAvaliação de EDUCAÇÃO AMBIENTALFrancejane Ferreira da CostaAinda não há avaliações
- BarnabeDocumento5 páginasBarnabeNicolas Ricardo Cunha OliveiraAinda não há avaliações
- CAP 01 - Conceitos Basicos em CatalogacaoDocumento12 páginasCAP 01 - Conceitos Basicos em Catalogacaohjsardinha67Ainda não há avaliações
- Guia de Elaboracao de Monografia e Dissertacao - FinalDocumento31 páginasGuia de Elaboracao de Monografia e Dissertacao - FinalAnonymous 9FiCpUkTCAinda não há avaliações
- 2º Avaliaçao de Ciencias - 1º Bimestre - 8º Ano A/B/CDocumento3 páginas2º Avaliaçao de Ciencias - 1º Bimestre - 8º Ano A/B/CMARCO TULLIO LACERDA DO CARMO COSTAAinda não há avaliações
- Mesopotâmia Parte 1Documento14 páginasMesopotâmia Parte 1LEVI Vapa100% (1)
- Álvaro de CamposDocumento5 páginasÁlvaro de CamposTixita HenriquesAinda não há avaliações
- TEMPLAT Dicionario Da EAP - Complementar A PlanilhaDocumento4 páginasTEMPLAT Dicionario Da EAP - Complementar A PlanilhaBetânia SantanaAinda não há avaliações