Escolar Documentos
Profissional Documentos
Cultura Documentos
Apostila Tecnologias e Coberturas
Enviado por
Cleberson Do CarmoDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Apostila Tecnologias e Coberturas
Enviado por
Cleberson Do CarmoDireitos autorais:
Formatos disponíveis
TECNOLOGIAS EM COBERTURAS
FUNÇÕES DA PELE
As funções da pele passaram a ser mais bem compreendidas após a década de 1940,
sendo que os estudos se tornaram mais esclarecedores a partir da década de 1960. No entanto,
ainda há muito a ser elucidado sobre o tema. Sabe-se que, ao longo da vida, as funções da pele
sofrem importante prejuízo em função da imaturidade do órgão do recém-nascido e do idoso. Até
o momento, algumas funções têm seu desempenho bem descrito:
Proteção mecânica e comunicação;
Proteção contra RUV e radiação ionizante (parcialmente);
Manutenção do equilíbrio hidroeletrolítico (relativa impermeabilidade à água e a
eletrólitos);
Função físico-química (pH ácido 5,4 a 5,6 da camada córnea);
Função química (manto lipídico com atividade antimicrobiana);
Função imunológica (células de Langerhans, macrófagagos, linfócitos e mastócitos);
Termorregulação e hemorregulação;
Metabolismo;
Sensibilidade e percepção.
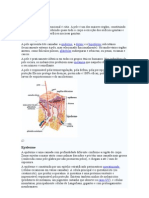
A pele é um órgão provido de riquíssima inervação, proveniente do sistema cerebrospinhal
e do sistema vegetativo. As fibras cerebrospinhais são predominantemente sensitivas, as fibras
vegetativas, por seu turno, inervam as arteríolas, os músculos erectores de pêlos, as células
contrácteis das glândulas. As múltiplas estruturas nervosas estão irregularmente entrelaçadas
entre si, de modo a formar uma rede, difundida em todos os estratos cutâneos, de extraordinária
vastidão. Prosseguindo para a superfície, as fibras sensitivas tornam-se cada vez mais delgadas
e, sob a forma de terminações livres ou corpúsculos sensoriais, terminam nas várias camadas da
derme, em torno das células epidérmicas e dos folículos pilíferos.
É graças a esta teia de fibras sensitivas que a pele responde aos estímulos do ambiente
exterior, mediante quatro modalidades sensoriais principais: tato, calor, frio e dor. As quatro
modalidades nem sempre são verdadeiramente dissociáveis entre si, já que a natureza, a
intensidade e a duração de um estímulo podem provocar simultâneamente sensações térmicas,
táteis e dolorosas.
De qualquer forma, para cada modalidade a superfície cutânea é dotada de um mosaico de
pontos altamente sensíveis. Através de suas terminações nervosas livres e encapsuladas como
os corpusculos de VaterPacini e Ruffini (Figura 5), expressa cor em situações de raiva,
ansiedade, medo, além de servir como diferenciação pessoal por sua variação individual de cor,
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
odor e textura. Além da delicadíssima função sensorial, que a torna num verdadeiro órgão dos
sentidos, a pele exerce diversas outras funções.
A barreira física gerada pela pele não só protege os órgãos internos e limita a passagem
de substâncias, mas também estabiliza a temperatura e pressão sanguínea através de seus
sistemas de circulação e evaporação. A pele é capaz de sintetizar hormônios (ex.
dehidrotestosterona) e vitaminas (ex. vitamina D) assim como metabolizar xenobióticos.
Um dos componentes fundamentais para que a pele seja uma barreira efetiva é seu pH,
postulado por Schimid-Wendter MH e Korting HC, como tendo importante papel regulador da
homeostase do estrato córneo e de suas funções.
O pH refere-se ao nível de acidez ou alcalinidade, sendo esse determinado pelo hidrogênio.
O lado ácido varia de 0 a 6,9 e o alcalino de 7,1 a 14, sendo 7 o ponto neutro, mais conhecido
como potencial de hidrogênio.
O ph da superfície cutânea, que oscila entre 4,4 e 5,9 de acordo com as áreas do corpo,
garante a integralidade e a coesão tissulares, fazendo com que a pele seja menos permeável à
água e menos suscetível à ação de microrganismos patogênicos. No recém-nascido, e
principalmente nos prematuros, a superfície cutânea tem pH com tendência à neutralidade. Isso
diminui significativamente a defesa contra excessiva proliferação de micróbios, promove maior
perda transepidérmica de água e pode ocasionar alteração da função de barreira epidérmica.
Além da acidificação como recurso de proteção,
a pele produz o manto hidrolipídico. Este é formado
por uma mistura de gordura, produzida pelas
glândulas sebáceas, e suor, fabricado nas glândulas
sudoríporas, o que torna a pele mais resistente às
infecções. Isso porque tem ação antimicrobiana,
dificultando a penetração de fungos ou bactérias que
causam doenças, como micoses e impetigo, além de
promover a lubrificação da pele e dos pelos. Sua
função é diferente no recém-nascido, pois o conteúdo
lipídico na pele é menor em função da baixa atividade
das glândulas sebáceas. No entanto, por outro lado, apresenta
elevado teor de água.
A termorregulação ocorre pela presença de termorreceptores nervosos na pele, estes
reagem estimulando as fibras nervosas a levarem informações até o centro de regulação térmica
no hipotálamo. A regulação da temperatura ocorre em caso de perda de calor, aumentando o
fluxo sanguíneo, conseqüentemente elevando a secreção de suor
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Quanto à comunicação, a pele é visual, e justamente a face tem especial importância, pois
caracteriza o indivíduo e contextualiza os meios interno e externo em que ele vive, destacando
aspectos de sua beleza. As cicatrizes cutâneas podem ser explicadas não apenas por eventos
fisiológicos ou funcionais, mas em determinadas culturas, são uma forma de expressar a própria
imagem (tatuagens, piercings etc.). Certas cicatrizes decorrem de traumatismo, intervenções
cirúrgicas e incisões e, dependendo da localização, podem ter sobre o indivíduo em efeito
impactante, prejudicando sua autoestima e até mesmo suas relações sociais. Nesses casos,
crianças podem evitar exposição, e jovens, excluir-se das atividades sociais, gerando problemas
emocionais.
FATORES QUE INFLUENCIAM AS CARACTERÍSTICAS DA PELE
Muitos fatores alteram as características normais da pele, como, por exemplo:
Idade;
Hidratação;
Exposição aos raios solares;
Tensoativos;
Nutrição;
Tabagismo;
Medicamentos.
Similarmente a outros órgãos também a pele sofre a perda ou alterações das suas funções
normais. Esta sendo um órgão de proteção e estando, constantemente em contato com o meio
externo, acumula todas as ações do meio ambiente, resultando assim mudanças físicas, químicas
e mecânicas no seu normal funcionamento.
Diversos aspectos da morfologia externa são evidentes. Estes aspectos incluem
diminuição da umidade, representada por uma aparência mais grosseira e escamosa da pele,
diminuição da elasticidade, que se manifesta como flacidez e enrugamento, o acúmulo de
neoplasias benignas em um risco aumentado de neoplasias malignas. Alguns destes efeitos,
entretanto, não parecem ser simplesmente decorrentes do envelhecimento em si, mas do
acúmulo de danos produzidos pelo sol.
Uma diminuição de 30 a 50% na renovação da epiderme tem sido descrita entre a terceira
e a oitava décadas de vida. Além disso, também tem sido observada uma capacidade de
reparação diminuída tanto na resistência da pele aos ferimentos como na deposição de colágeno.
Uma pele seca, sem elasticidade, com células epidérmicas maiores, mais irregulares, provoca
uma diminuição na função de defesa. Além disso, uma percepção sensorial diminuída, com
redução estimada em 23% por década, faz com que a pele se torne seca. Devido á diminuição da
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
quantidade de células de Langerhans, diminui também a imunidade da pele, submetendo-a a um
risco elevado de infecção. Como conseqüência da natureza mais rígida, menos elástica e mais
seca da pele envelhecida, com uma diminuição da área de contato entre a derme e a epiderme.
Figura 6- Pele jovem e pele idosa
Múltiplas equimoses são um evento comum na pele do idoso, especialmente daqueles em
uso de múltiplos dispositivos de acessos intravenosos e daqueles nos quais se utiliza
esparadrapo para manter os dispositivos fixos no local.
Contudo, há uma expectativa de vida maior e busca-se melhor compreender o
envelhecimento cutâneo para que cuidados sejam realizados.
PROCESSO DE CICATRIZAÇÃO
Qualquer interrupção na continuidade da pele, que afete a integridade do tecido tissular
definimos como ferida. Também é definida como uma deformidade ou lesão que pode ser
superficial ou profunda, fechada ou aberta, simples ou complexa, aguda ou crônica.
A cicatrização de feridas consiste em uma perfeita e coordenada cascata de eventos
celulares e moleculares que interagem para que ocorra a repavimentação e a reconstituição do
tecido. Tal evento é um processo dinâmico que envolve fenômenos bioquímicos e fisiológicos que
se comportem de forma harmoniosa a fim de garantir a restauração tissular. A profundidade da
lesão determina a seqüência de eventos. As feridas podem lesar apenas a epiderme (superficiais),
apenas uma parte da derme (espessura parcial) ou toda a
espessura da derme (espessura total), e mesmo estender-se
ao tecido subcutâneo.
As feridas superficiais são causada por estiramento,
fricção e queimaduras leves (primeiro grau). A cicatrização
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
ocorre por regeneração das células epiteliais na superfície da ferida em decorrência da perda da
inibição de contato e da migração de células epidérmicas em direção à superfície. Como não há
nenhuma solução de continuidade da pele, este tipo de cicatrização não forma cicatrizes, e as
estruturas acessórias permanecem intactas (Figura 7A). Entretanto, este tipo de lesão pode
mascarar uma lesão grave mais profunda. Em muitos casos de lesão por pressão ou estiramento
pode-se encontrar tecido necrótico subjacente a uma epiderme intacta.
As feridas que comprometem parte da espessura da derme (Figura 7B) cicatrizam de
uma forma semelhante à das feridas superficiais. Ocorre dano à derme, mas as estruturas
acessórias são preservadas. Pode haver a formação de crosta sobre a ferida (tecido necrótico
ressecado). As feridas intermediárias têm causas semelhantes aquelas das feridas superficiais,
mas são em geral de maior intensidade e podem ser causadas por pressão.
Quando existe um comprometimento de toda a espessura
da derme ou mesmo atingindo o tecido subcutâneo (Figura 7C e
D) podem ser fechadas por primeira intenção adiada (terceira
intenção), ou por segunda intenção. O fechamento primário
(Figura 8A) é utilizado para feridas cirúrgicas ou outras incisões
ou lacerações que têm bordos limpos e regulares, e com perda
mínima de tecido subcutâneo. O fechamento primário adiado
utiliza suturas ou grampos mais tarde, freqüentemente após
irrigação ou drenagem de um abscesso ou osteomielite (Figura 8
C). Este tipo de fechamento é utilizado quando existe a presença de contaminação, perda de
tecido ou risco de infecção. A segunda intenção (Figura 8B) é utilizada para feridas com perda de
tecido, bordos irregulares, necrose tissular, contaminação microbiana elevada ou presença de
outros tecidos desvitalizados.
ESTÁGIOS DO PROCESSO DE CICATRIZAÇÃO
Existem autores que consideram três estágios no processo de cicatrização: inicialmente um
estágio inflamatório, seguido por um de proliferação e finalizando com o reparo em um estágio de
remodelação. Outros autores classificam de uma forma mais completa dividindo o processo em
cinco fases principais:
Coagulação;
Inflamação;
Proliferação;
Contração da ferida;
Remodelação.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Em um determinado período de tempo as fases coincidem e acontecem simultaneamente,
permitindo assim o sucesso da cicatrização.
Coagulação
O início é imediato após o surgimento da ferida. Essa fase depende da atividade plaquetária e da
cascata de coagulação. Ocorre uma complexa liberação de produtos. Substâncias vasoativas,
proteínas adesivas, fatores de crescimento e proteases são liberadas e ditam o
desencadeamento de outras fases. A formação do coágulo serve não apenas para coaptar as
bordas das feridas, mas também para cruzar a fibronectina, oferecendo uma matriz provisória, em
que os fibroblastos, células endoteliais e queratinócitos possam ingressar na ferida.
Com a lesão tissular, as plaquetas são ativadas pelo colágeno e pela trombina. Segue-se
uma resposta positiva de secreção e agregação, amplificando a resposta plaquetária, ocorre a
liberação do fator de crescimento derivado das plaquetas (PDGF), substância que tem um papel
importante na cicatrização e frequentemente é encontrado em pequenas quantidades no diabetes
melito mal controlado.
A série de reações químicas que leva à produção de fibrina é estimulada pelo fator de
Hageman, que é ativado tanto pela exposição ao colágeno como pela liberação de fator tissular
pelas células lesadas. Além disso, o complemento e outras proteínas ativadas pelo fator de
Hageman intensificam a resposta inflamatória à lesão.
Inflamação
Intimamente ligada à fase anterior, a inflamação depende, além de inúmeros mediadores
químicos, das células inflamatórias, como os leucócitos polimorfonucleares (PMN), macrófagos e
linfócitos. Os PMN chegam no momento da injúria tissular e ficam por período que varia de três a
cinco dias; são eles os responsáveis pela fagocitose das bactérias.
O macrófago é a célula inflamatória mais importante dessa fase. Permanece do terceiro ao
décimo dia. Fagocita bactérias, desbrida corpos estranhos e direciona o desenvolvimento de
tecido de granulação. O uso de laser de baixa energia em pele de ratos favorece a cicatrização.
Alta atividade fagocitária dos macrófagos é observada após trauma.
Os linfócitos aparecem na ferida em aproximadamente uma semana. Seu papel não é bem
definido, porém sabe-se que, com suas linfocinas, tem importante influência sobre os macrófagos.
Além das células inflamatórias e dos mediadores químicos, a fase inflamatória conta com o
importante papel da fibronectina. Sintetizada por uma variedade de células como fibroblastos,
queratinócitos e células endoteliais, ela adere, simultaneamente à fibrina, ao colágeno e a outros
tipos de células, funcionando assim como cola para consolidar o coágulo de fibrina, as células e
os componentes de matriz. Além de formar essa base para a matriz extracelular, tem
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
propriedades quimiotáticas e promove a organização e fagocitose de corpos estranhos e
bactérias.
Proliferação
Dividida em três subfases, a proliferação é responsável pelo "fechamento" da lesão
propriamente dita. A primeira das fases da proliferação é a reepitelização. Faz-se a migração de
queratinócitos não danificados das bordas da ferida e dos anexos epiteliais, quando a ferida é de
espessura parcial, e apenas das margens nas de espessura total. Fatores de crescimento são os
prováveis responsáveis pelos aumentos das mitoses e hiperplasia do epitélio. Acontecem estudos
em várias partes do mundo. Utilização de colágeno e citoquinas são promessas para uma
cicatrização mais rápida e eficaz. Sabe-se que o plano de movimento dos queratinócitos
migrantes é determinado também pelo conteúdo de água no leito da ferida. Feridas superficiais
abertas e ressecadas reepitelizam mais lentamente do que as ocluídas.
A segunda fase da proliferação inclui a fibroplasia e formação da matriz, que é
extremamente importante na formação do tecido de granulação (coleção de elementos celulares,
incluindo fibroblastos, células inflamatórias e componentes neovasculares e da matriz, como a
fibronectina, as glicosaminoglicanas e o colágeno). A formação do tecido de granulação depende
do fibroblasto, célula crítica na formação da matriz. Longe de ser apenas produtor de colágeno, o
fibroblasto produz elastina, fibronectina, glicosaminoglicana e proteases, estas responsáveis pelo
desbridamento e remodelamento fisiológico. A última fase da proliferação é a angiogênese,
essencial para o suprimento de oxigênio e nutrientes para a cicatrização. Inicialmente as células
endoteliais migram para a área ferida, a seguir ocorre proliferação das células endoteliais, acesso
para as células responsáveis pelas próximas fases.
Contração da Ferida
É o movimento centrípeto das bordas da ferida (espessura total). As feridas de espessura
parcial não contam com essa fase. Uma ferida de espessura total tem contração mesmo quando
há enxertos, que diminuem em 20% o tamanho da ferida. Em cicatrizes por segunda intenção a
contração pode reduzir 62% da área de superfície do defeito cutâneo.
Remodelação
Essa é a última das fases; ocorre no colágeno e na matriz; dura meses e é responsável pelo
aumento da força de tensão e pela diminuição do tamanho da cicatriz e do eritema.
Reformulações dos colágenos, melhoria nos componentes das fibras colágenas, reabsorção de
água são eventos que permitem uma conexão que aumenta a força da cicatriz e diminui sua
espessura. A neovasculatura diminui, e tardiamente a cicatriz é considerada avascular. Uma
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
cicatrização normal tem aproximadamente 80% da força de tensão da pele normal, não é
volumosa e é plana. Muitas variáveis tanto de ordem geral como de ordem local influenciam esse
longo e complexo processo. É fundamental uma completa e minuciosa anamnese, para avaliação
de todos os fatores que podem interferir na cicatrização.
TIPOS DE CICATRIZAÇÃO DE FERIDAS
Existem três formas pelas quais uma ferida pode cicatrizar, que dependem da
quantidade de tecido lesado ou danificado e da presença ou não de infecção: primeira intenção,
segunda intenção e terceira intenção (fechamento primário retardado).
⇒ Primeira intenção: é o tipo de cicatrização que ocorre quando as bordas são apostas
ou aproximadas, havendo perda mínima de tecido, ausência de infecção e mínimo
edema. A formação de tecido de granulação não é visível. Exemplo: ferimento suturado
cirurgicamente (Figura).
⇒ Segunda intenção: neste tipo de cicatrização ocorre perda excessiva de tecido com a
presença ou não de infecção. A aproximação primária das bordas não é possível. As
feridas são deixadas abertas e se fecharão por meio de contração e epitelização.
⇒ Terceira intenção: designa a aproximação das margens da ferida (pele e
subcutâneo) após o tratamento aberto inicial. Isto ocorre principalmente quando há
presença de infecção na ferida, que deve ser tratada primeiramente, para então ser
suturada posteriormente.
FATORES QUE INTERFEREM NA CICATRIZAÇÃO
Vários fatores locais e gerais podem interferir em maior ou menor grau no
processo de cicatrização.
Fatores Locais
⇒ Vascularização das bordas da ferida: A boa
irrigação das bordas da ferida é essencial para a
cicatrização, pois permite aporte adequado de
nutrientes e oxigênio. Entretanto, a boa
vascularização depende das condições gerais e co-
morbidades do paciente, bem como do tratamento
dado a esta ferida.
⇒ Grau de contaminação da ferida: uma incisão
cirúrgica realizada com boa técnica e em condições de assepsia tem melhor condição
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
de cicatrização do que um ferimento traumático ocorrido fora do ambiente hospitalar. O
cuidado mais elementar e eficiente é a limpeza mecânica, remoção de corpos
estranhos, detritos e tecidos desvitalizados.
⇒ Tratamento das feridas: assepsia e antissepsia, técnica cirúrgica correta (diérese,
hemostasia e síntese), escolha de fio cirúrgico (que cause mínima reação tecidual),
cuidados pós-operatórios adequados (curativos e retirada dos pontos), são alguns dos
aspectos importantes a serem observados em relação ao tratamento das feridas.
Fatores Gerais
Os fatores gerais estão relacionados às condições clínicas do paciente, e estas
podem alterar a capacidade do paciente de cicatrizar com eficiência.
⇒ Infecção: é provavelmente a causa mais comum de atraso na cicatrização. Se a
contagem bacteriana na ferida exceder 105 microorganismos/g de tecido ou se qualquer
estreptococo B-hemolítico estiver presente, a ferida não cicatriza por qualquer meio,
como suturas primárias, enxertos ou retalhos.
⇒ Idade: quanto mais idoso o paciente menos flexíveis são os tecidos. Há uma
diminuição progressiva de colágeno.
⇒ Hiperatividade do paciente: a hiperatividade dificulta a aproximação das bordas da ferida.
O repouso favorece a cicatrizção.
⇒ Oxigenação e perfusão dos tecidos: doenças que alteram o fluxo sangüíneo normal
podem afetar a distribuição dos nutrientes das células, assim como a dos componentes
do sistema imune do corpo. Essas condições afetam a capacidade do organismo de
transportar células de defesa e antibióticos, o que dificulta o processo de cicatrização. O
fumo reduz a hemoglobina funcional e leva à disfunção pulmonar, o que reduz o aporte
de oxigênio para as células e dificulta a cura da ferida.
⇒ Nutrição: uma deficiência nutricional pode dificultar a cicatrização, pois deprime o sistema
imune e diminui a qualidade e a síntese de tecido de reparação. As carências de
proteínas e de vitamina C são as mais importantes, pois afetam diretamente a síntese de
colágeno. A vitamina A contrabalança os efeitos dos corticóides que inibem a contração
da ferida e a proliferação de fibroblastos. A vitamina B aumenta o número de fibroblastos.
A vitamina D facilita a absorção de cálcio e a E é um co-fator na síntese do colágeno,
melhora a resistência da cicatriz e destrói radicais livres. O zinco é um co-fator de
mais de 200 metaloenzimas envolvidas no crescimento celular e na síntese protéica,
sendo, portanto, indispensável para a reparação dos tecidos.
⇒ Diabetes: a diabetes melito prejudica a cicatrização de ferida em todos os estágios
do processo. O paciente diabético com neuropatia associada e aterosclerose é
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
propenso à isquemia tecidual, ao traumatismo repetitivo e à infecção.
⇒ Medicamentos: Os corticosteróides, os quimioterápicos e os radioterápicos podem
reduzir a cicatrização de feridas, pois interferem na resposta imunológica normal
à lesão. Eles interferem na síntese protéica ou divisão celular agindo diretamente na
produção de colágeno.
⇒ Estado imunológico: nas doenças imunossupressoras, a fase inflamatória está
comprometida pela redução de leucócitos, com conseqüente retardo da fagocitose
e da lise de restos celulares. Pela ausência de monócitos a formação de
fibroblastos é deficitária. Além destes fatores acima mencionados, longos períodos de
internação hospitalar e tempo cirúrgico elevado são também aspectos complicadores
importantes para o processo de cicatrização.
COLÁGENO
O principal componente da derme é o colágeno, uma família de proteínas fibrosas que
compreendem pelo menos 15 tipos geneticamente distintos na pele humana. O colágeno é a
principal proteína estrutural de todo o corpo; ele é encontrado nos tendões, ligamentos e
revestimento dos ossos, bem como na derme, e representa 70% do peso seco da pele.
Corresponde ao principal material de resistência contra o estresse da pele.
O colágeno tipo I é o mais freqüente, é sintetizado pelos fibroblastos, e é mais
predominante em ossos e tendões. O tipo III é mais comumente encontrado em tecidos moles,
como vasos sangüíneos, derme e fáscia. A derme sã contém aproximadamente 80% de
colágeno tipo I e 20 % de colágeno tipo III. Já o tecido de granulação expressa 30 a 40 % de
colágeno do tipo III, sendo considerado colágeno imaturo. A síntese de colágeno começa
horas após o ferimento, mas ela não se torna significativa até aproximadamente uma semana
após a lesão. A ativação dos fibroblastos para sintetizar o colágeno é derivada de fatores de
crescimento e das próprias condições metabólicas da ferida.
Além do colágeno, os fibroblastos produzem e secretam glicosaminoglicanos. Normalmente,
glicosaminoglicanos se unem às proteínas para formarem os proteoglicanos, considerados um
dos componentes principais do tecido de granulação, tendo uma função de apoio para a
formação de fibrilas de colágeno
A degradação do colágeno se inicia precocemente e é muito ativa durante o processo
inflamatório. A sua digestão ocorre em ambiente extracelular e é mediada por colagenases
específicas. São conhecidos quatro tipos de colagenases: as séricas (elastase, catepsina C e
proteinase neutra) e as metaloproteinases. A atividade das colagenases é controlada por
citocinas liberadas principalmente por células inflamatórias, endoteliais, fibroblastos e
queratinócitos. A formação da matriz extracelular é, pois, resultante de um balanço entre a
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
deposição (síntese) e degradação de colágeno.
A maturação do colágeno, iniciando na primeira semana após a lesão, continuando por 12
a 18 meses. Durante este período, a matriz de colágeno continuamente sofre reabsorção e
deposição no processo de remodelação. A matriz inicial de colágeno difere em conteúdo e
organização daquela do tecido normal, não lesado. Após uma semana de evolução, a
resistência da ferida atinge apenas 3% daquela do tecido normal. As colagenases e
proteinases degradam as fibrilas de colágeno jovem e novo colágeno continua sendo
depositado pelos fibroblastos.
Esse novo colágeno tem fibras mais espessas, resistentes e mais organizadas, quando a
lisil-oxidase promove a ligação cruzada entre as fibras de colágeno. No processo de
maturação de fibrilas de colágeno solúveis se transformam em colágeno insolúvel, altamente
resistente. São as ligações químicas covalentes cruzadas as responsáveis diretas pela
maturação.
HISTÓRIA DO TRATAMENTO DE FERIDAS
As tentativas humanas de intervir no processo de cicatrização das feridas, acidentais ou
provocadas intencionalmente como parte da realização de procedimentos, remontam à
Antigüidade, demonstrando que desde então já se reconhecia a importância de protegê-las de
forma a evitar que se complicassem e repercutissem em danos locais ou gerais para o paciente.
Embora tenham sido verificados grandes avanços na compreensão dos processos e
fenômenos envolvidos nas diversas fases da reparação tissular e simultaneamente muito se
tenha investido em pesquisa e desenvolvimento de recursos e tecnologias com o objetivo de
favorecer esses processos, a incidência e prevalência de úlceras crônicas é ainda extremamente
alta , repercutindo em elevados custos financeiros e profundas conseqüências sociais sobre os
portadores, os quais com freqüência desenvolvem seqüelas que podem levar à perda de
membros e de suas funções, com conseqüente afastamento do trabalho e de suas atividades
normais.
Acredite que muito há que se pesquisar nesse
campo não só para aperfeiçoar tais recursos, como para
torná-los acessíveis a maior número de pessoas, mediante
o desenvolvimento de tecnologias mais simples e baratas,
igualmente eficientes, que se aproveitem de matérias-
primas encontradas nessas regiões menos desenvolvidas,
pois um dos desafios para o profissional é o elevado custo
de tais recursos, em sua maioria importados e cuja
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
tecnologia é patenteada por empresas multinacionais.
Os registros mais antigos falam sobre manuscritos egípcios que datam de 3000-2500 a.C,
e neles são mencionados curativos à base de mel, graxa, fios de linho e diversos tipos de
excrementos, que faziam parte dos princípios da farmacopéia egípcia. Hipócrates, que lançou as
bases da medicina científica, recomendava que as feridas fossem mantidas limpas e secas, e
preconizava sua limpeza com água morna, vinho e vinagre. Foi ele também quem criou os
conceitos de cicatrização por primeira ou segunda intenção.
A partir do século XIX, Florence Nightingale (1820 -1910) precursora da enfermagem, que
atuou na Guerra da Criméia, evento este que criou uma imensa demanda de curativos. Desde
que a relação entre bactérias e a infecção ficou conhecida, iniciou-se tentativas no sentido de
combatê-las quimicamente. foram criados vários tipos de curativos, à base de fibras de linho, que,
sendo reutilizadas várias vezes, se tornavam gradativamente mais macias, mas eram pouco
absorventes.
Por volta de 1860, Gamgee descobre o processo de remoção do óleo da lã de algodão,
tornando-o absorvível, e cria o chumaço de algodão envolto em gaze, ainda hoje utilizado. Entre o
final de 1840 e a Segunda Guerra Mundial, o foco para o tratamento de feridas e cicatrização foi a
utilização de anti-sépticos e agentes tópicos com ação antimicrobiana e a proteção com
coberturas secas, como conseqüência às descobertas de Pasteur sobre a "Teoria dos Germes".
Nessa fase dá-se o período áureo de utilização de anti-sépticos como o líquido de Dakin, Eusol,
derivados de iodo, mercúrio e alumínio.
Até o final da Segunda Guerra Mundial os recursos utilizados para a proteção das lesões
baseavam-se na crença de que o ambiente seco proporcionava melhores condições de
cicatrização, sendo largamente desenvolvidos e utilizados agentes tópicos que provocavam o
dessecamento do leito da ferida, e as coberturas consistiam basicamente de gaze seca, fixada
com espessa camada de fitas adesivas.
Em 1945, Bloom relata pela primeira vez a utilização de um filme transparente, permeável
ao vapor, em 55 pacientes com queimaduras, e descreve seu efeito benéfico no processo de
cicatrização. Posteriormente, em 1950, Schilling apresenta novos estudos com a utilização desse
tipo de filme, envolto em moldura adesiva de polivinil, que veio trazer as bases para o
desenvolvimento dos futuros recursos. Embora já se aceitasse o pressuposto de que a criação de
um ambiente úmido na ferida trazia efeitos extremamente benéficos para o processo cicatricial,
bem como reduzia a dor, devido à proteção das terminações nervosas contra o dessecamento,
até início da década de 1960 esses recursos ainda não estavam sendo desenvolvidos pela
indústria.
Só a partir de 1962, quando Winter e Roove demonstraram que a taxa de epitelização era
50% mais rápida em um ambiente úmido e que a formação de crostas era minimizada, houve
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
grande interesse pelo desenvolvimento de pesquisas, produção e comercialização desse tipo de
recurso, ocorrendo uma verdadeira "revolução no conceito de curativos" Nos Estados Unidos e
Europa, registra-se uma avalancha de novos recursos a partir de 1970, gerando entre os
profissionais grande confusão quanto a sua adequada indicação e utilização; em contrapartida,
não se tinham evidências sobre os reais benefícios de cada um desses recursos, nem estudos
controlados sobre custo/benefício de cada um deles. Com essa preocupação, diversos órgãos e
agências passaram a coordenar estudos que pudessem estabelecer critérios para a avaliação
adequada das feridas e, concomitantemente, indicar parâmetros que direcionassem a adequada
seleção desses recursos, de acordo com tais critérios, como refere Goldsmith. Esses critérios,
parâmetros e escalas de avaliação têm sido exaustivamente estudados, e, embora ainda exista
muita controvérsia entre os diversos grupos, de forma geral todos eles buscam reunir as melhores
evidências sobre as diversas tecnologias, os materiais, recursos e procedimentos,
disponibilizando e divulgando o máximo de informações e referências, cujo acesso pode ser
facilmente obtido pelos sites dessas agências na internet (www.npuap.org e www.ahcpr.org).
Em 1982 as coberturas à base de hidrocolóides são lançadas nos Estados Unidos e
Europa, passando a ser largamente utilizadas em feridas de espessura parcial. Tais coberturas só
foram disponibilizadas no mercado brasileiro a partir da década de 1990, e seu custo elevado foi
uma barreira inicial para sua difusão. Também no início dos anos 90 são lançados os
hidropolímeros, que, além de manter o meio úmido, agregavam a propriedade de promover a
evaporação do exsudato, favorecendo a granulação e diminuindo a maceração de tecidos
neoformados.
No Brasil, só a partir da década de 1990, com a chegada dos primeiros curativos
chamados "modernos", é que o assunto passou a ser alvo de estudos e pesquisas, em especial
nas universidades. Grande parte das publicações sobre recursos, tecnologias e procedimentos
para o tratamento de feridas é fragmentada, consistindo em relatos isolados sobre um ou outro
tipo de agente tópico ou cobertura em alguns tipos de ferida, mas tais estudos são
freqüentemente descontinuados, e os resultados não trazem evidências precisas quanto a
custo/benefício de cada um deles. O impacto social e econômico da cronificação de feridas e
suas conseqüências, devido à infecção local ou sistêmica, tem sido alvo de grande preocupação
por parte dos profissionais, fazendo com que, na década de 1990 a utilização de anti-sépticos e
dos mais variados tipos de agentes antimicrobianos se tornasse uma panacéia com repercussões
extremamente danosas. Com o estabelecimento de estudos controlados do efeito desses
diversos agentes sobre os tecidos, pôde-se constatar que a maioria provocava mais danos do
que benefícios, e sua utilização tem-se tornado cada vez mais restrita.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Ao analisar a situação atual em termos de tratamento de feridas crônicas nos Estados
Unidos, especialmente devido à grande preocupação das autoridades e seguradoras norte-
americanas com relação aos elevados e crescentes custos desses pacientes, chama atenção dos
profissionais para vários mitos e crenças que, de forma sutil, se incorporam ao cotidiano e, sem
que se perceba, passam a ser vistos como verdades. Entre eles, alguns devem ser destacados,
pois comumente são utilizados como argumentos para manutenção de condutas inadequadas por
parte dos profissionais.
O sucesso no tratamento de feridas depende mais da competência e do conhecimento dos
profissionais envolvidos, de sua capacidade de avaliar e selecionar adequadamente técnicas e
recursos, do que da disponibilidade de recursos e tecnologias sofisticadas. Para uma intervenção
efetiva no processo cicatricial, com o objetivo de favorecê-lo, isso implica a necessidade de
estabelecer metas realistas, que considerem os diversos fatores, como o diagnóstico preciso do
tipo de lesão e seu estágio cicatricial, e critérios clínicos e técnicos
CLASSIFICAÇÃO DAS FERIDAS
As feridas podem ser classificadas de várias maneiras: pelo tipo do agente causal, de
acordo com o grau de contaminação, pelo tempo de traumatismo, pela profundidade das lesões,
sendo que as duas primeiras são as mais utilizadas.
Quanto ao agente causal:
- Incisas ou cortantes - são provocadas por agentes cortantes, como faca, bisturi, lâminas, etc.;
suas características são o predomínio do comprimento sobre a profundidade, bordas regulares e
nítidas, geralmente retilíneas. Na ferida incisa o corte geralmente possui profundidade igual de
um extremo a outro da lesão, sendo que na ferida cortante, a parte mediana é mais profunda.
- Corto-contusa - o agente não tem corte tão acentuado, sendo que a força do traumatismo é que
causa a penetração do instrumento, tendo como exemplo o machado.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
- Perfurante são ocasionadas por agentes longos e pontiagudos como prego, alfinete. Pode ser
transfixante quando atravessa um órgão, estando sua gravidade na importância deste órgão.
- Pérfuro-contusas - são as ocasionadas por arma de fogo, podendo existir dois orifícios, o de
entrada e o de saída.
- Lácero-contusas - Os mecanismos mais freqüentes são a compressão: a pele é esmagada de
encontro ao plano subjacente, ou por tração: por rasgo ou arrancamento tecidual. As bordas são
irregulares, com mais de um ângulo; constituem exemplo clássico as mordidas de cão.
Quanto grau de contaminação
Os ferimentos cirúrgicos são classificados pelo grau de contaminação para ajudar a prever
a probabilidade de desenvolvimento de uma infecção. Uma infecção bacteriana é definida como a
presença de 10ª elevada a quinta potência de bactérias por grama de tecido. O esquema de
classificação foi desenvolvido pelo National Research Council, para permitir uma base de
comparação entre tipos de ferimentos e entre instituições. Embora esse esquema seja útil, ocorre
certa sobreposição e inconsistência entre os grupos e dentro deles. A taxa de infecção global
para todos os tipos de ferimentos cirúrgicos é de aproximadamente 5%.
Os ferimentos limpos possuem uma taxa de infecção publicada que varia de 0 a 4,4%.
Nessa categoria, ferimentos associados a traumatismos graves com fraturas múltiplas,
procedimentos traumáticos (ou seja, artrodese cárpica) ou fraturas distais no rádio ou na tíbia que
exigem colocação de placa têm mais possibilidade de causar infecções pós-operatórias.
Os ferimentos limpo-contaminados são identificados quando se entra em órgãos
luminais não-estéreis sem um derramamento significativo de seu conteúdo. Nessa categoria,
estão incluídos procedimentos nos quais ocorre uma falha mínima na técnica asséptica, tal como
perfuração de luva cirúrgica.
Ferimentos contaminados possuem uma taxa de infecção publicada que varia de 5,8 a
28,6%; fraturas contaminadas pélvicas e de ossos longos e procedimentos urogenitais
contaminados são mais freqüentemente infectados. Em casos de ferimentos contaminados,
indica-se profilaxia antibiótica, e a escolha da droga deve se basear inicialmente na flora
bacteriana prevista e modificada conforme os resultados de cultura e antibiograma.
Os ferimentos sujos são aqueles nos quais ocorre uma infecção grosseira no momento
da intervenção cirúrgica (por exemplo, ferimentos traumáticos com retenção de tecido
desvitalizado, corpos estranhos ou contaminação fecal). O tratamento desse tipo de ferimento
requer antibióticoterapia (a escolha inicial é baseada na flora prevista e é modificada
posteriormente por cultura bacteriana e antibiograma), lavagem abundante , debridamento,
drenagem e, possivelmente, uso de ataduras úmido-secas para debridar adicionalmente o
ferimento durante o período pós-operatório inicial.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
LESÃO POR PRESSÃO
Dentre as alterações cutâneas a úlcera por pressão ou recentemente denominada lesão
por pressão (LP) possui grande notoriedade, é um sério problema nas instituições hospitalares,
seu surgimento traz o aumento no custo no seu tratamento tanto para o paciente, quanto para
seus cuidadores e serviços de saúde.
Segundo National Pressure Ulcer Advisory Panel (NPUAP) definimos LP como um dano
localizado na pele e/ou tecidos moles subjacentes, geralmente sobre uma proeminência óssea ou
relacionada ao uso de dispositivo médico ou a outro artefato. A lesão pode se apresentar em pele
íntegra ou como úlcera aberta e pode ser dolorosa. A lesão ocorre como resultado da pressão
intensa e/ou prolongada em combinação com o cisalhamento. A tolerância do tecido mole à
pressão e ao cisalhamento pode também ser afetada pelo microclima, nutrição, perfusão,
comorbidades e pela sua condição.
O surgimento da LP pode ser multifatorial. Idade avançada, duração e intensidade da
pressão são considerados fatores de risco. Indivíduos que estão necessitando de cuidados
intensivos geralmente são considerados com alto risco para desenvolver LP, devido a limitações
e uso de drogas sedativas e analgésicas, as quais diminuem a percepção sensorial e prejudicam
a mobilidade.
Os estágios foram revisados com base nos questionamentos recebidos pelo NPUAP dos
profissionais que tentavam diagnosticar e identificar o estágio das lesões.
Lesão por Pressão Estágio 1: Pele íntegra com
eritema que não embranquece
Pele íntegra com área localizada de eritema que não
embranquece e que pode parecer diferente em pele de
cor escura. Presença de eritema que embranquece ou
mudanças na sensibilidade, temperatura ou consistência
(endurecimento) podem preceder as mudanças visuais.
Mudanças na cor não incluem descoloração púrpura ou
castanha; essas podem indicar dano tissular profundo.
Lesão por Pressão Estágio 2: Perda da pele em sua
espessura parcial com exposição da derme
Perda da pele em sua espessura parcial com exposição
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
da derme. O leito da ferida é viável, de coloração rosa ou vermelha, úmido e pode também
apresentar-se como uma bolha intacta (preenchida com exsudato seroso) ou rompida. O tecido
adiposo e tecidos profundos não são visíveis. Tecido de granulação, esfacelo e escara não estão
presentes. Essas lesões geralmente resultam de microclima inadequado e cisalhamento da pele
na região da pélvis e no calcâneo. Esse estágio não deve ser usado para descrever as lesões de
pele associadas à umidade, incluindo a dermatite associada à incontinência (DAI), a dermatite
intertriginosa, a lesão de pele associada a adesivos médicos ou as feridas traumáticas (lesões por
fricção, queimaduras, abrasões).
Lesão por Pressão Estágio 3: Perda da pele em sua
espessura total
Perda da pele em sua espessura total na qual a gordura é
visível e, frequentemente, tecido de granulação e epíbole
(lesão com bordas enroladas) estão presentes. Esfacelo e
/ou escara pode estar visível. A profundidade do dano
tissular varia conforme a localização anatômica; áreas
com adiposidade significativa podem desenvolver lesões
profundas. Podem ocorrer descolamento e túneis. Não há exposição de fáscia, músculo, tendão,
ligamento, cartilagem e/ou osso. Quando o esfacelo ou escara prejudica a identificação da
extensão da perda tissular, deve-se classificá-la como Lesão por Pressão Não Classificável.
Lesão por pressão Estágio 4: Perda da pele em sua espessura total e perda tissular
Perda da pele em sua espessura total e perda tissular
com exposição ou palpação direta da fáscia, músculo,
tendão, ligamento, cartilagem ou osso. Esfacelo e /ou
escara pode estar visível. Epíbole (lesão com bordas
enroladas), descolamento e/ou túneis ocorrem
freqüentemente. A profundidade varia conforme a
localização anatômica. Quando o esfacelo ou escara
prejudica a identificação da extensão da perda tissular,
deve-se classificá-la como Lesão por Pressão Não
Classificável.
Lesão por Pressão Não Classificável: Perda da pele em sua espessura total e perda tissular
não visível.
Perda da pele em sua espessura total e perda tissular na qual a extensão do dano não pode ser
confirmada porque está encoberta pelo esfacelo ou escara. Ao ser removido (esfacelo ou escara),
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Lesão por Pressão em Estágio 3 ou Estágio 4 ficará aparente. Escara estável (isto é, seca,
aderente, sem eritema ou flutuação) em membro isquêmico ou no calcâneo não deve ser
removida.
Lesão por Pressão Tissular Profunda: descoloração vermelho escura, marrom ou púrpura,
persistente e que não embranquece.
Pele intacta ou não, com área localizada e persistente de descoloração vermelha escura, marrom
ou púrpura que não embranquece ou separação epidérmica que mostra lesão com leito
escurecido ou bolha com exsudato sanguinolento. Dor e mudança na temperatura
frequentemente precedem as alterações de coloração da pele. A descoloração pode apresentar-
se diferente em pessoas com pele de tonalidade mais escura. Essa lesão resulta de pressão
intensa e/ou prolongada e de cisalhamento na interface osso-músculo. A ferida pode evoluir
rapidamente e revelar a extensão atual da lesão tissular ou resolver sem perda tissular. Quando
tecido necrótico, tecido subcutâneo, tecido de granulação, fáscia, músculo ou outras estruturas
subjacentes estão visíveis, isso indica lesão por pressão com perda total de tecido (Lesão por
Pressão Não Classificável ou Estágio 3 ou Estágio 4). Não se deve utilizar a categoria Lesão por
Pressão Tissular Profunda (LPTP) para descrever condições vasculares, traumáticas,
neuropáticas ou dermatológicas.
Definições adicionais:
Lesão por Pressão Relacionada a Dispositivo Médico
Essa terminologia descreve a etiologia da lesão. A Lesão por Pressão Relacionada a Dispositivo
Médico resulta do uso de dispositivos criados e aplicados para fins diagnósticos e terapêuticos. A
lesão por pressão resultante geralmente apresenta o padrão ou forma do dispositivo. Essa lesão
deve ser categorizada usando o sistema de classificação de lesões por pressão.
Lesão por Pressão em Membranas Mucosas
A lesão por pressão em membranas mucosas é encontrada quando há histórico de uso de
dispositivos médicos no local do dano. Devido à anatomia do tecido, essas lesões não podem ser
categorizada
LIMPEZA
A limpeza é um componente vital no tratamento de feridas. É realizada através da
utilização de uma solução líquida de modo a eliminar material solto, agentes patogênicos, corpos
estranhos, tecido necrosado e excesso de exsudado que podem contribuir para o
desenvolvimento de infecção. Encontram-se descritas na literatura diversas técnicas de limpeza,
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
sendo as mais conhecidas: a técnica tradicional de limpeza com compressa; a irrigação (baixa e
alta pressão); a imersão e o chuveiro.
O método tradicional de limpar com compressa tem demonstrado causar traumatismo
dos tecidos e comprometimento da cicatrização. A utilização desta técnica não remove as
bactérias da superfície de uma ferida, apenas as redistribui.
A limpeza por irrigação impede a quebra das fibras dos novos tecidos e garante a
limpeza adequada do leito da ferida. No entanto a pressão excessiva na irrigação pode arrastar
os detritos mais profundamente no leito da ferida aumentando o risco de infecção, enquanto a
pressão insuficiente não é eficaz na remoção dos detritos ou exsudado.
A técnica de imersão consiste na imersão total da zona afetada numa solução
(habitualmente água) por um determinado tempo.
Por último, a técnica de limpeza com o chuveiro consiste na irrigação da lesão com água,
utilizando a pressão do mesmo.
A irrigação é a técnica que tem ganho mais aceitação devido aos benefícios anteriormente
descritos. A eficácia desta técnica no tratamento de feridas engloba não só a pressão utilizada
como também a solução irrigante. Existem estudos que demonstram que a irrigação com soro
fisiológico reduz a taxa de infecção nas feridas e que o seu sucesso é proporcional à quantidade
de solução usada.
O uso de soro fisiológico é a solução de limpeza mais recomendada. No entanto, não
existe consenso entre o uso de soluções esterilizadas em detrimento de soluções não estéreis,
como por exemplo a água. O uso da água tem vindo a ser recomendado como uma solução
eficaz na limpeza de feridas com a vantagem de ser de baixo custo e de fácil acessibilidade.
CURATIVO
Pergunta freqüente entre os profissionais é: qual o melhor curativo para tal tipo de ferida?
Essa resposta não existe de forma absoluta, pois, feridas diferentes, em diferentes tipos de
pacientes, requerem diferentes formas de tratamento. Não se pode fazer esse tipo de
comparação de forma absoluta, pois o tratamento de lesões com o objetivo de favorecer sua
cicatrização não se restringe ao estabelecimento de rotinas para troca de curativos ou ao
estabelecimento de protocolos sobre o uso de produtos.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
As grandes mudanças ocorridas nas últimas décadas nos conceitos referentes à
cicatrização têm mobilizado as indústrias a desenvolver e colocar no mercado produtos cada dia
mais específicos que sejam eficazes e adequados a cada tipo de ferida em termos de
custo/benefício.
Existem hoje no mercado aproximadamente 2.500 itens que se destinam ao tratamento de
feridas agudas e crônicas, desde a mais simples cobertura, soluções para higienização e anti-
sepsia até os mais complexos tipos de curativos, chamados "curativos inteligentes" ou "bioativos",
que interferem de forma ativa nas diversas fases do processo cicatricial, dos vários tipos de
feridas. Se por um lado tal diversidade de opções é um fator altamente positivo, por outro, pode
tornar extremamente desafiadora a decisão.
Os produtos para tratamentos de feridas podem ser reunidos em dois grandes grupos:
Agentes tópicos: são aqueles aplicados diretamente sobre o leito da ferida ou destinados à
limpeza ou proteção da área em seu redor.
Curativo: também chamado por alguns autores de cobertura, é o recurso que cobre uma ferida,
com o objetivo de favorecer o processo de cicatrização e protegê-la contra agressões externas,
mantendo-a úmida e preservando a integridade de sua região periférica.
Devido à diversidade de tipos e marcas de produtos, é importante que sejam considerados
alguns aspectos quando da análise para sua escolha, aquisição e indicação:
1) documentação técnico-científica do produto fornecida pelos fabricantes; estudos clínicos
realizados e metodologia de utilização para avaliação e validação desses recursos;
2) comprovação de resultados, ou seja, evidências clínicas, mediante estudos padronizados,
veiculados em publicações científicas reconhecidas;
3) origem dos produtos e das matérias-primas utilizadas, atestando seriedade, experiência,
compromisso e registro nos órgãos de fiscalização;
4) custo/benefício - avaliação do custo inicial e de manutenção, e dos investimentos por meio da
elaboração de planilhas comparativas entre os diversos recursos, que considere não apenas seu
preço inicial, mas se baseie em estudos controlados dos diversos elementos envolvidos;
5) disponibilidade do produto e facilidade de acesso;
6) atendimento ao cliente por parte do fabricante (serviço de atendimento ao consumidor) para
orientação e substituição em caso de iatrogenias ou descontinuidade de produção;
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
7) atendimento à instituição e aos pesquisadores;
8) qualidade de vida - iatrogenias, autocuidado, independência, educação, motivação;
9) pesquisa e avaliação, incluindo ensaios clínicos, testes, grupo piloto;
10) auditoria e serviço de atendimento aos consumidores;
11) controle de qualidade constante;
12) treinamento e reciclagem dos usuários, clientes e profissionais;
13) facilidade de utilização pelos clientes e profissionais.
DESBRIDAMENTO
O termo desbridar origina-se do Françês “débrider”, significando “para dar livre curso a”.
Foi provavelmente empregado pela primeira vez, como termo médico, por cirurgiões, há centenas
de anos atrás, em zonas de guerra, ao reconhecerem que feridas de tecidos moles
grosseiramente contaminadas tinham melhor chance de cicatrização, se tecidos necrosados
fossem removidos cirurgicamente.
O desbridamento é um procedimento tradicional e frequentemente empregado no
tratamento de feridas. Entretanto, deve perguntar, em cada caso específico, o profissional por que
desbridar esta ferida em particular e qual o melhor método?
A otimização da cicatrização de uma ferida é um objetivo presente em qualquer caso.
Como os tecido ressecados agem como uma barreira à migração celular, a sua remoção, por
intermédio do desbridamento, é claramente benéfica para os clientes. Entretanto, o tecido
necrosado, mesmo úmido é prejudicial. Escaras ocupam espaço no interior de uma ferida e, desta
forma, diminuem a capacidade de migração das células. Tecidos desvitalizados prolongam a
inflamação e retardam o início da proliferação de novas células para preencher uma ferida. A
inflamação, por sua vez, leva ao extravasamento de líquido e proteínas dos vasos sanguíneos no
leito da ferida através das feridas abertas. O extravasamento de proteínas causa problemas
adicionais. O fibrinogênio extravasado sobre a superfície de uma ferida é convertido em uma
capa proteica, dura e insolúvel de fibrina na superfície da ferida. A perda de proteína do espaço
vascular leva o edema e desnutrição local.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
O desbridamento é também importante para diminuir a ameaça de infecção. O tecido
desvitalizado age como um meio para infecção, abscessos, túneis e fístulas. Um desbridamento
rápido pode trazer uma ferida de volta ao equilíbrio bacteriano. O profissional de saúde deve
examinar a profundidade da ferida na busca de tecido necrótico e deve estar familiarizado com os
diferentes tipos de tecido.
TIPOS DE DESBRIDAMENTO
A seleção do método de desbridamento mais apropriado dependerá das características e
do tipo de lesão, da quantidade de tecido necrótico, das condições do doente, do local da ferida e
da experiência do profissional que realizar o curativo. Entre os diversos métodos de
desbridamento, destacamos:
O desbridamento mecânico consiste na remoção do tecido aplicando-se uma força
mecânica ao esfregar a lesão. Este procedimento, entretanto, pode prejudicar o tecido de
granulação ou de epitelização, além de causar dor.
O desbridamento enzimático baseia-se no uso de enzimas para dissolver o tecido
necrótico. A escolha da enzima depende do tipo de tecido existente na ferida. Nesta técnica,
aplica-se topicamente a enzima apenas nas áreas com tecido necrótico, evitando-se a irritação
dos tecidos normais. Em seguida, a lesão deve ser coberta com um curativo que tenha a
propriedade de manter a umidade necessária para realçar a atuação da enzima. Esse
desbridamento não deve ser utilizado em doentes com distúrbios de coagulação, e deve ser
usado com cautela nos doentes com infecção, neoplasia e feridas cavitárias com exposição de
nervos.
O desbridamento autolítico utiliza o emprego de enzimas do próprio corpo para a
destruição de tecido desvitalizado. É uma forma de desbridamento que requer um tempo maior
para a remoção de tecido desvitalizado, e é contra-indicado em lesões infectadas. A capacidade
de lise e dissolução de tecido necrótico pode ser mais bem sucedida com utilização de curativos
que mantenham a umidade no leito da úlcera, como o filme transparente, o hidrocolóide e o
hidrogel, indicados para promover esse tipo de desbridamento.
O desbridamento cirúrgico é o método mais rápido e agressivo, realizado com
instrumental cirúrgico como pinças, tesoura ou bisturi; pode ser efetivo quando realizado por
profissional qualificado. Podem ocorrer hemorragias, lesão dos tecidos moles, como artérias,
nervos e tendões. Dependendo da gravidade e extensão da ferida, este procedimento deve ser
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
realizado em unidade hospitalar. Em feridas superficiais, que geralmente não precisam de
anestesia, poderá ser realizado no ambulatório, por profissionais médicos e enfermeiros
devidamente capacitados.
A escolha do tipo de desbridamento a ser utilizado depende das características da ferida,
podendo ser utilizado separadamente ou em combinação com outros. Após a limpeza, fazer a
aplicação de cobertura, de acordo com o tipo de tratamento selecionado.
TECNOLOGIAS EM COBERTURAS
O tratamento de feridas envolve um conhecimento amplo acerca das fases da cicatrização,
tipo de tecido no leito das lesões, etiologia, exsudação, entre outros. Após avaliação criteriosa, o
enfermeiro deve instituir o melhor plano de tratamento aos pacientes, para isso é importante que
tenha conhecimento acerca das principais coberturas e correlatos envolvidos no tratamento de
feridas.
Sabe-se que o tratamento, exige, na maioria dos casos, o uso de coberturas que trate cada
fase da lesão e estimule o processo de cicatrização. Há disponíveis muitas coberturas indicadas
no tratamento de feridas, e com o processo tecnológico, surge a cada dia novos produtos
indicados para cada momento da cicatrização. Abordaremos aqui os principais produtos
disponíveis no universo do tratamento de feridas.
Ácidos Graxos Essenciais – AGE
Descrição Óleo vegetal composto de ácido linoleico, ácido caprílico,
ácido cáprico, vitamina A, E e lecitina de soja.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas agudas ou crônicas com perda de tecido superficial
ou parcial
Mecanismo de Protege a ferida preservando o tecido vitalizado e mantendo
ação meio úmido proporcionando nutrição celular local. Acelera o
processo de granulação tecidual. Evita a aderência ao leito
da lesão.
Indicação Tratar feridas abertas vitalizadas, não infectadas, em fases
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
de granulação e epitelização. Ideal uso com exsudação
baixa.
Contraindicação Tecidos desvitalizados, hipergranulação, lesões infectadas,
feridas oncológicas
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9% preferencialmente
morno, utilizando o método de irrigação em jato;
Hidrocolóide em Placa
● Aplicar o AGE topicamente sob a lesão;
Descrição Curativo estéril recortável composto internamente por no
● Ocluir com cobertura secundária de gaze, chumaço ou
mínimo carboximetilcelulose. Camada externa composta por
compressa, fixar com atadura, fita hipoalergênica ou
espuma ou filme de poliuretano, impermeável.
esparadrapo.
Tipo de Cobertura primária e/ou secundaria.
Período de O curativo deve ser trocado toda vez que estiver saturado
Tratamento
Troca com a secreção ou, no máximo, a cada 24 horas.
Tipo de Ferida Lesões vitalizadas ou com pouco tecido desvitalizado com
Observação É possível ocorrer coloração esverdeada no leito da ferida ou
pouco/médio exsudato. Ex: escoriações, queimaduras de 1º
nas gazes devido ao contato do AGE com o exsudato.
e 2º grau e skin tears (lesões por fricção e pequenos traumas
em pele).
*Prevenção ou tratamento de úlceras por pressão não
infectadas.
Mecanismo de As partículas de celulose se expandem ao absorver líquidos
ação e criam um ambiente úmido, que permite às células do
microambiente da úlcera fornecer um desbridamento
autolítico. Esta condição estimula a angiogênese, tecido de
granulação e protege as terminações nervosas. Ele mantém
o ambiente úmido, enquanto protege as células de traumas,
da contaminação bacteriana, e mantém também o isolamento
térmico.
Indicação Tratamento de feridas abertas não infectadas com leve a
moderada exsudação.
Contraindicação ● Lesões infectadas e queimaduras de 3º ou 4º grau;
● Feridas muito exsudativas;
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
● Feridas cavitárias.
● Região sacra em caso de incontinência fecal e urinária;
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9% preferencialmente
morno, utilizando o método de irrigação em jato;
● Recortar o hidrocolóide com diâmetro que ultrapasse a
borda da lesão pelo menos 2 a 3 centímetros;
● Aquecer o hidrocolóide entre as mãos, retirar o papel
protetor e aplicar o hidrocolóide segurando-o pelas bordas da
placa;
● Pressionar firmemente as bordas e massagear a placa,
para perfeita aderência. Se necessário, reforçar as bordas
com fita hipoalergênica. ● Realizar escarificação em tecido
necrótico, antes de aplicar.
Período de A cada sete dias ou quando saturado. Em caso de necrose a
Troca troca deverá ser realizada em até 3 dias.
Observação A placa de hidrocolóide pode associada a outros
produtos.
É possível que ocorra odor desagradável ao contato
com exsudado na lesão principalmente nas primeiras
trocas
* O hidrocolóide ainda pode ser utilizado como prevenção de
lesão por pressão, no entanto as ultimas recomendações
estimulam preferencialmente o uso de espumas
tridimensionais.
Hidrogel SEM Alginato de Cálcio
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Descrição Gel transparente e incolor composto por água e no mínimo
carboximetilcelulose.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Lesões com pouca exsudação ou seca.
Mecanismo de Possibilita um ambiente úmido que promove o desbridamento
ação autolítico, estimulando a formação de tecido de granulação e
cicatrização.
Indicação ● Feridas abertas com tecido vitalizado ou desvitalizado;
● Queimaduras de 2º e 3º grau;
● Úlceras venosas e lesão por pressão.
Contraindicação ● Pele íntegra;
● Feridas operatórias fechadas;
● Feridas muito exsudativas;
● Fístulas.
● Queimaduras de 3º grau;
● Lesões com exposição de tendões e ossos.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9% preferencialmente
morno, utilizando o método de irrigação em jato;
● Aplicar fina camada do gel sobre a ferida ou introduzir na
cavidade assepticamente;
● Ocluir a ferida com cobertura secundária estéril.
● Recomenda-se umedecer levemente a gaze quando esta
for utilizada como cobertura secundária.
Período de Quando utilizado com gaze como cobertura troca a cada 24h.
Troca
Feridas infectadas troca no máximo a cada 24h. Feridas com
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
necrose troca no máximo cada 48h.
O ideal é não ultrapassar o intervalo de 48 h para não gerar
excesso de umidade.
Observação Se possível usar creme de barreira nas bordas da lesão.
Hidrogel COM Alginato de Cálcio
Descrição Gel transparente e incolor composto por água e no mínimo
carboximetilcelulose. Apresentações com alginato de cálcio e
sódio associados.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Lesões com pouca exsudação,seca ou sangrantes.
Mecanismo de Possibilita um ambiente úmido que promove o desbridamento
ação autolítico, estimulando a formação de tecido de granulação e
cicatrização.
Promove hemóstese e absorção do exsudato.
Indicação ● Feridas abertas com tecido vitalizado ou desvitalizado;
● Queimaduras de 2º e 3º grau;
● Úlceras venosas e lesão por pressão.
Contraindicação ● Pele íntegra;
● Feridas operatórias fechadas;
● Feridas muito exsudativas;
● Fístulas.
● Queimaduras de 3º grau;
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
● Lesões com exposição de tendões e ossos.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9% preferencialmente
morno, utilizando o método de irrigação em jato;
● Aplicar fina camada do gel sobre a ferida ou introduzir na
cavidade assepticamente;
● Ocluir a ferida com cobertura secundária estéril.
● Recomenda-se umedecer levemente a gaze quando esta
for utilizada como cobertura secundária.
Período de Quando utilizado com gaze como cobertura troca a cada 24h.
Troca
Feridas infectadas troca no máximo a cada 24h. Feridas com
necrose troca no máximo cada 48h.
O ideal é não ultrapassar o intervalo de 48 h para não gerar
excesso de umidade.
Observação Se possível usar creme de barreira nas bordas da lesão.
Colagenase
Descrição Composto de colagenase, clostridiopeptidase-A e enzimas
proteolíticas. Pode estar associado cloranfenicol a 1%.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas com tecidos desvitalizados (necrose e esfacelo);
Mecanismo de Atua seletivamente, degradando o colágeno nativo e
ação provocando a necrólise. É pouco efetiva em grandes áreas
necróticas. Ou seja: é utilizada como agente desbridante em
lesões superficiais, promovendo a limpeza enzimática das
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
áreas lesadas e retirando ou dissolvendo, enzimaticamente,
necroses e crostas.
Indicação Está indicada para limpeza de lesões, independentemente de
sua origem e localização: em ulcerações e necroses (úlcera
varicosa, úlcera por decúbito, gangrenas das extremidades,
especialmente gangrena diabética, congelamentos); em lesões
de difícil cura (lesões pós- operatórias, por irradiação e por
acidentes); antes de transplantes cutâneos.
Contraindicação Contra indicado em feridas vitalizadas com tecido de
granulação e/ou epitelização, pois atua degradando o
colágeno do neo tecido de granulação e causa sangramento.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Aplicar fina camada da colagenase sobre a ferida
selecionando a áreas com tecido desvitalizado;
● Ocluir a ferida com cobertura secundária estéril.
Período de Intervalos de 12 horas, a critério do profissional pode ser
Troca estendido a um tempo máximo de 24 h.
Observação Cuidado especial deve ser dado ao tecido de vitalizado
evitando que a colagenase entre em contato com esse
tecido.
Gel de Papaína 6 – 10 %
Descrição Enzimas proteolíticas do látex do mamão papaia
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas com tecidos desvitalizados (necrose e esfacelo);
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Mecanismo de Dissociação das moléculas de proteína (desbridamento
ação químico).
Anti-inflamatório, bactericida e bacteriostático. Estimula
a força tensil e acelera o processo cicatricial.
Indicação Feridas com presença de tecido desvitalizado. Se
aplicado próximo a tecido vitalizado, escolher uma
concentração menor de ação desbridante (6%)
Contraindicação Desde que utilizada na concentração adequada perante o
tipo e quantidade do tecido desvitalizado, não há
contraindicações.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Aplicar fina camada do Gel de Papaína, na
concentração escolhida, sobre a ferida selecionando a
áreas com tecido desvitalizado;
● Ocluir a ferida com cobertura secundária estéril.
Período de Sempre que o curativo secundário estiver saturado ou no
Troca máximo a cada 24h
Observação Conservação em geladeira.
Gel de Papaína 2 – 4 %
Descrição Enzimas proteolíticas do látex do mamão papaia
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas com tecidos de granulação;
Mecanismo de Mantém meio úmido, favorece a neoangiogênese e
ação formação de tecido de granulação.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Anti-inflamatório, bactericida e bacteriostático. Estimula
a força tensil e acelera o processo cicatricial.
Indicação Feridas com necessidade de melhorar a formação de
tecido de granulação ou que seja necessário o
desbridamento autolítico.
Contraindicação Desde que utilizada na concentração adequada, não há
contraindicações.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Aplicar fina camada do Gel de Papaína, na
concentração escolhida, sobre a ferida selecionando a
áreas com tecido desvitalizado;
● Ocluir a ferida com cobertura secundária estéril.
Período de Sempre que o curativo secundário estiver saturado ou no
Troca máximo a cada 24h
Observação Conservação em geladeira.
Placa de Alginato de Cálcio e Sódio
Descrição Composto por fibras de alginato cálcio e sódio, polietileno
glicol (PEG), carboximetilcelulose (CMC).
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas com tecidos de granulação;
Deiscência de suturas cirúrgicas
Feridas profundas com drenagem excessiva ou
moderada de exsudato
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Feridas com sangramento.
Mecanismo de Possui atividade hemostática;
ação Acelera cicatrização, auxilia o desbridamento autolítico.
Diminui o odor da ferida.
Indicação Feridas com presença de exsudação moderada
Feridas sangrantes
Feridas cavitárias
Contraindicação Feridas de pouca drenagem de exsudato, com perda
tecidual superficial, e lesões por queimadura.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Preencher a lesão com a placa de Alginato com técnica
estéril;
● Ocluir a ferida com cobertura secundária estéril.
Período de Sempre que o curativo secundário estiver saturado;
Troca
Pode permanecer no leito da lesão por período de 72 a
no máximo 96 h.
O profissional deve avaliar diariamente para decidir o
tempo de troca.
Observação Se possível usar creme barreira na região perilesionar.
Placa de Alginato de Cálcio e Sódio com PRATA
Descrição Contém sais de ácido alginico extraído de algas
marrons. Composto por fibras de alginato cálcio e
sódio, polietileno glicol (PEG), carboximetilcelulose
(CMC) e um complexo de prata iônica (carbonato de
prata).
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas com tecidos de granulação;
Deiscência de suturas cirúrgicas;
Feridas profundas com drenagem excessiva ou
moderada de exsudato;
Feridas com sangramento.
Feridas infectadas e com biofilme
Mecanismo de Alta absorção macio e conformável. Retém o exsudato
ação em gel Antibacteriano
Possui capacidade de alta absorção de exsudato e auxilia
no controle e prevenção de infecção pela presença da
prata iônica com ação bactericida. Essa prata é liberada
ao longo dos dias com a interação da placa com o
exsudato da lesão. Por tratar o processo infeccioso, é
capaz de reduzir o odor.
Indicação Feridas com presença de exsudação moderada
Feridas sangrantes
Feridas cavitárias
Feridas infectadas e com biofilme.
Contraindicação Feridas de pouca drenagem de exsudato, com perda
tecidual superficial, e lesões por queimadura.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Preencher a lesão com a placa de Alginato com técnica
estéril;
● Ocluir a ferida com cobertura secundária estéril.
Período de Sempre que o curativo secundário estiver saturado;
Troca
Pode permanecer no leito da lesão por período de até
72h.O profissional deve avaliar diariamente para decidir o
tempo de troca.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Observação Se possível usar creme barreira na região perilesionar.
Avaliar odor, se não melhorar ou odor fétido intenso optar
pelo uso de carvão ativado com prata.
Carvão Ativado com PRATA
Descrição Curativo composto por carvão ativado, impregnado por
íons de prata, envolto por uma camada de não tecido.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas altamente colonizadas ou infectadas,
neoplásicas, pé diabético, crônicas ou agudas.
Feridas com Odor Fétido.
Mecanismo de O carvão ativado é responsável por neutralizar o odor
ação através do mecanismo de adsorção.
A prata exerce ação bactericida.
Indicação Feridas exsudativas e infectadas, com ou sem odor
Contraindicação ● Hipersensibilidade a prata
● Feridas com sangramento
● Aplicação direta em tumor
● Feridas limpas e secas
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Remover exsudato e tecido desvitalizado se
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
necessário, não secar o leito da ferida.
● Colocar o curativo de carvão ativado sobre a ferida.
● Ocluir com cobertura secundária
Período de Algumas literaturas dizem que curativo pode permanecer
Troca até 7 dias. No entanto, as últimas recomendações falam
em um perídio de troca de 72 h ou de acordo com a
avaliação criteriosa do profissional. Trocar a cobertura
secundária sempre que estiver saturada.
Observação O curativo não pode ser cortado. Na presença de pouco
exsudato e tecido de granulação avaliar a troca para
outro tipo de cobertura para manutenção do meio úmido.
Hoje há versões de carvão ativado recortável
Curativo de Hidropolímero/Espuma
Descrição Curativo composto de uma camada interna de espuma de
poliuretano, absorvente, revestido externamente de filme
de poliuretano sendo permeável a trocas gasosas e
impermeável a água e microrganismos.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas crônicas ou agudas, úlceras venosas, úlceras por
pressão estágio III ou IV, pé diabético, deiscências,
traqueostomia.
Mecanismo de Manutenção do ambiente úmido favorável a cicatrização.
ação Controla o exsudato permitindo a transmissão da
umidade por vapores para meio externo. Impede a
passagem de água e bactérias para o interior da ferida.
Indicação ● Feridas sem infecção com exsudato moderado a
intenso
● Feridas abertas com tecido vitalizado ou desvitalizado;
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Contraindicação Necrose seca (Tecido desvitalizados), hipergranulação e
feridas com pouca exsudação.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Recortar a espuma do tamanho da ferida
● Ocluir a ferida com cobertura secundária estéril.
Período de Pode permanecer por até 7 dias. As trocas variam
Troca dependendo da saturação do curativo. Trocar o curativo
secundário sempre que saturado.
Observação O curativo pode ser usado sob compressão.
Sulfadiazina de PRATA
Descrição Sulfadiazina de prata a 1%
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Feridas agudas por queimaduras
Feridas infectadas e com biofilme
Mecanismo de Possui amplo espectro de atividade sobre microorganismos
ação Gram positivos e negativos, sendo de particular eficácia para
Pseudomonas aeruginosa, um dos principais responsáveis por
infecções decorrentes de queimaduras, atua também sobre
Staphylococcus aureus, algumas espécies de Proteus,
Klebsiella, Enterobacter e Candida albicans.-
Indicação É um agente antimicrobiano tópico, utilizado no tratamento de
feridas com grande potencial de infecção generalizada;
queimaduras, feridas cirúrgicas infectadas, úlceras varicosas
e úlceras de decúbito.
Contraindicação Deve ser administrada com cautela em pacientes com
insuficiência renal, hepática e mulheres grávidas..
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Aplicar fina camada da pomada sobre a lesão.
● Ocluir a ferida com cobertura secundária estéril.
Período de Sempre que o curativo secundário estiver saturado;
Troca
Intervalo que variam de 12 a 24 horas.
Observação Não é recomendável o uso crônico da sulfadiazina de
prata.
Feridas sem potenciais infecciosos não justifica o seu
uso.
Hidrofibra SEM Prata
Descrição Curativo absorvente composto por fibras de
carboximetilcelulose sódica.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Úlceras por pressão grau III e IV, úlceras diabéticas,
feridas operatórias, queimaduras 2º grau.
Mecanismo de Auxiliar o desbridamento osmótico autolítico ao manter o
ação meio úmido, induz hemostasia, possui alta capacidade de
absorção de exsudato e sua retirada é atraumática
preservando o tecido vitalizado.
Indicação Feridas com exsudado moderado a alto, feridas
cavitárias.
Contraindicação Feridas com pouca exsudação e uso limitado em feridas
superficiais.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
preferencialmente morno, utilizando o método de
irrigação em jato;
● Secar a pele ao redor, modelar a hidrofibra no interior
da ferida, deixando uma margem de 1 centímetro a mais,
se necessário recortar a placa antes de aplicá-la.
● Ocluir com curativo secundário (gazes ou chumaço).
Período de Trocar curativo secundário quando saturado ou em até 24
Troca horas, a placa de hidrofibra poderá permanecer na ferida
por até 7 dias. É importante uma avaliação criteriosa da
cobertura e trocar assim que saturadas.
Observação Curativo pode ser usado sob compressão e se
necessário pode ser previamente umedecido com SF
0,9%.
Hidrofibra COM Prata (Ag)
Descrição Curativo absorvente composto por fibras de
carboximetilcelulose sódica e prata (Ag)
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Úlceras por pressão grau III e IV, úlceras diabéticas,
feridas operatórias, queimaduras 2º grau.
Mecanismo de Auxiliar o desbridamento osmótico autolítico ao manter o
ação meio úmido, induz hemostasia, possui alta capacidade de
absorção de exsudato e sua retirada é atraumática
preservando o tecido vitalizado. É bactericida e fungicida.
Mantém atividade antimicrobiana através da liberação
controlada da prata.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Indicação Feridas com exsudato moderado a alto, feridas cavitárias
e altamente colonizadas ou infectadas.
Contraindicação ● Feridas com pouca exsudação e uso limitado em
feridas superficiais;
● Feridas com necrose seca ou tecido inviável;
● Hipersensibilidade a prata.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Secar a pele ao redor, modelar a hidrofibra no interior
da ferida, deixando uma margem de 1 centímetro a mais,
se necessário recortar a placa antes de aplicá-la;
● Ocluir com curativo secundário (gazes ou chumaço).
Período de Trocar curativo secundário quando saturado ou em até 24
Troca horas. A placa de hidrofibra poderá permanecer na ferida
por até 7 dias. É importante uma avaliação criteriosa da
cobertura e trocar assim que saturadas.
Observação Curativo pode ser usado sob compressão e se
necessário pode ser previamente umedecido com SF
0,9%.
Membrana Regeneradora Porosa
Descrição É uma membrana de celulose cristalina capaz de
substituir temporariamente a pele. É um curativo
biocompátivel, inerte, isento de adesivos, atóxicos, com
textura extremamente fina e com alta resistência no
estado úmido. A versão com poros permite as trocas
gasosas e a passagem do exsudato para o curativo
secundário.
Tipo de Cobertura primária
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Tratamento
Tipo de Ferida Queimaduras de 2º grau; dermoabrasões; escoriações;
áreas doadoras e receptoras de enxertos cutâneos; leitos
ungueais (pós exérese ungueal); lesões por pressão;
ulceras varicosas de estase; mal perfurantes plantares;
epidermólise bolhosa; etc
Mecanismo de A membrana substitui temporariamente a pele,
ação protegendo a região lesionada, mantendo o meio úmido e
estimulando a formação de tecido de granulação, o que
acelera o processo cicatricial
Indicação Está indicada para tratamento de de lesões resultantes
da perda do epitélio que sejam caracterizadas como
ferimentos superficiais ou profundos, com exsudação
escassa ou abundante.
Contraindicação Não deve ser utilizada para controle de hemorragias,
lesões tunelares ou cavitárias, lesões com suspeita de
infecção; lesões malignas ou com suspeita de
malignidade.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Secar a pele ao redor, modelar a membrana
regeneradora no interior da ferida, deixando uma margem
de 1 centímetro a mais, se necessário recortar a placa
antes de aplicá-la;
● Ocluir com curativo secundário (gazes ou chumaço)
estéril.
Período de O período de troca varia conforme o tipo da lesão, sendo
Troca assim, cabe ao profissional, uma avaliação o tipo de
lesão e a saturação da cobertura secundária.
Habitualmente o período de troca varia de 7 a 14 dias,
sendo que o curativo secundário deverá ser trocada a
cada 2 dias ou quando estiver saturado. Quando for
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
realizada a troca do curativo secundário, esse deverá ser
removido e a membrana irrigada com soro fisiológico
para remover o exsudado aderido a placa, mas sem
realizar a remoção dessa.
Observação Existe a versão da membrana sem poros, que possuem
indicações semelhantes a versão porosa, no entanto
deve ser utilizadas em lesões com escassa exsudação
Película de Silicone
Descrição Curativo em tela de poliamida com silicone suave.
Estrutura porosa que permite a remoção do excesso de
exsudato para o curativo secundário, não aderente ao
leito da ferida, atraumático.
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Tratamento de feridas exsudativas, planas.
Prevenção de úlceras por pressão (principalmente da
região sacra).
Prevenção e tratamento da fragilidade dérmica em
idosos.
Áreas doadoras de enxerto cutâneo.
Áreas receptoras de enxerto cutâneo.
Úlceras diabéticas planas.
Úlceras por pressão planas.
Úlceras vasculares planas.
Epidermólise bolhosa.
Mecanismo de A tela de silicone substitui temporariamente a pele,
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
ação protegendo a região lesionada, mantendo o meio úmido e
estimulando a formação de tecido de granulação, o que
acelera o processo cicatricial.
Indicação Está indicada para lesões superficiais com baixa ou alta
exsudação com objetivo de terminar o processo de
granulação e epitelização
Contraindicação Feridas cavitárias de todos os tipos
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Secar a pele ao redor, modelar a tela de silicone no
interior da ferida, deixando uma margem de 1 centímetro
a mais, se necessário recortar a placa antes de aplicá-la;
● Ocluir com curativo secundário (gazes ou chumaço)
estéril.
Período de O período de troca varia conforme o tipo da lesão, sendo
Troca assim, cabe ao profissional, uma avaliação o tipo de
lesão e a saturação da cobertura secundária.
Habitualmente a tela pode ficar vários dias, com cuidado
apenas para troca da cobertura secundária a cada dois
dias ou quando saturada. Tem-se percebido que o
período de troca varia de 7 a 14 dias, não mais que isso.
Observação Excelente alternativa para pacientes com queixas álgicas
durante as remoções dos curativos, por ser atraumático,
facilita a remoção com o mínimo de dor.
Ácido Hialurônico
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Descrição Creme contendo 0,2% ácido hialurônico (sal sódico) que
tem a propriedade de preencher os espaços entre as
células, hidratar os tecidos, estimulação a fibroplasia,
formação de tecido de granulação e consequente
cicatrização das feridas
Tipo de Cobertura primária
Tratamento
Tipo de Ferida Atua como adjuvante no processo de cicatrização de
feridas pouco granulosas e de recuperação lenta, como:
úlceras de estase (varicosas e pós-flebíticas), úlceras de
decúbito (escaras) além de úlceras crônicas em
pacientes diabéticos.
Mecanismo de O ácido hialurônico condiciona fisiologicamente os
ação eventos celulares indispensáveis ao processo de
regeneração tecidual, auxiliando nos processos de
cicatrização e renovação epitelial, quando há
necessidade de reparação cutânea. A aplicação local
otimiza a atividade dos principais elementos celulares
relacionados ao processo de reparação cutânea. Assim,
o ácido hialurônico aumenta a migração de neutrófilos e
macrófagos para o local da lesão, aumentando a
capacidade fagocítica de ambos. A migração, proliferação
e atividade de miofibroblastos e fibroplastos é acentuada
pela presença do ácido hialurônico, conforme
demonstram vários estudos. Paralelamente, o ácido
hialuronico é capaz de aumentar a proliferação de células
endotelias, favorecendo a angiogênese e,
consequentemente, melhorando as condições de aporte
sanguineo à área lesada.
Indicação Feridas limpas, superficiais ou profundas, pouco
exsudativas e com necessidade de formação e tecido de
granulação e epitelização.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
Contraindicação O produto é contra-indicado em pacientes com história de
hipersensibilidade a qualquer um dos seus componentes;
Feridas infectadas devem ser tratadas antes do uso do
ácido hialurônico.
Modo de Usar ● Limpar a lesão com soro fisiológico 0,9%
preferencialmente morno, utilizando o método de
irrigação em jato;
● Secar a pele ao redor, aplicar fina camada do creme no
leito, preenchendo toda ferida, sem extravasamento para
as margens.;
● Ocluir com curativo secundário (gazes ou chumaço)
estéril.
Período de O período de troca varia de 12 a 48 horas a depender da
Troca exsudação e avaliação profissional, no entanto é indicado
a troca em até 24 horas para evitar excesso de umidades
na lesão e formação de meio de cultura para
microrganismos.
Observação Excelente alternativa para preenchimento e aceleração
do processo de formação de tecido de granulação em
feridas limpas.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
REFERÊNCIAS
BENNETT, Gerry et al. The cost of pressure ulcers in the Uk. Ange and Ageing.v.33 n
3. 2004
BERLOWITZ, Dan. Incidence and prevalence of pressure ulcers. Pressure Ulcers in
the Aging Population: A Guide for Clinicians. New York, 2014.
BEZERRA, Vítor Alessander. Uso de ácido graxo essencial em feridas:
revisão integrativa da literatura. 2016. 23 p. Monografia (Curso de
Enfermagem) - UnB, [S. l.], 2016.
Bulas dos fabricantes: Coloplast do Brasil, Convatec — Division of E.R,
Sqquibb & Sons, Jhonson & Jhonson Medical, Silvester Labs Química e
Farmacêutica Ltda, Smith & Nephew, Covidien Brasil, B Braun Brasil, 3M
Solutions, Molnlycke Health Care, Curatec.
CANDIDO, Luiz Claudio. Livro do Feridólogo: Tratamento clínico-cirúrgico de
feridas cutâneas agudas e crônicas. Santos: [s. n.], dez 2006.
CHAVAGLIA, Suzel Regina Ribeiro et al. Caracterização de Pacientes com Lesão
Cutânea em Unidades de Internação Médica e Cirúrgica. Revista de Enfermagem
UPE on line. Recife, 9 (1), 183-192, jan, 2015.
DOMANSKY, Rita de Cássia et al. Manual para Prevenção de Lesões de Pele. Rio
de Janeiro: Rubio, 2012.
DOMANSKY, Rita de Cássia et al. Manual para Prevenção de Lesões de Pele. 2ª
edição. Rio de Janeiro: Rubio, 2014.
FERNANDES LM, Caliri MHL. Úlcera de pressão em pacientes críticos hospitalizados:
uma revisão integrativa de literatura. Rev. Paulista de Enfermagem. 2000;.
FERREIRA, Josefa Danielma Lopes, et al. Ações Preventivas para Úlcera por Pressão
em Idosos com Declínio Funcional de Mobilidade Física no Âmbito Domiciliar. Revista
Estima. João Pessoa, V14 , n1, p.36-42, 2016.
IRION, Glenn. Feridas: novas abordagens, manejo clínico e atlas em cores. Rio de
Janeiro: Guanabara Koogan, 2005.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
INDICAÇÃO DOS CURATIVOS BASEADO NOS PRODUTOS
PADRONIZADOS PELA SECRETARIA DE SAÚDE DO DISTRITO FEDERAL.
Distrito Federal: Câmera técnica de cuidados com a pele, 2019. Disponível em
http://www.saude.df.gov.br/wpconteudo/uploads/2018/04/INDICA%C3%87%C3
%83O-DOS-CURATIVOS-2019.pdf .Acesso em: 06 DE FEV 2022.
JUNIOR, Carlos Rota et al. Clínica Médica: Dermatologia. 12ª edição. São Paulo,
2012.
MANDELBAUM, Samuel Henrique et. al. Cicatrização: conceitos atuais e recursos
auxiliares- Parte I. An bras Dermatol. Rio de Janeiro, n78, p 393-410. 2003.
MARTINHO, Joana F. et al. Vantagens do uso de creme barreira vs película polimérica,
em dermatites de contacto e lesões por humidade. Journal of aging e inovation.
2012
MEDEIROS, Adriana Bessa Fernandes et. al. Análise de Prevenção e Tratamento das
Úlceras por Pressão Propostos por Enfermeiros. Rev. Esc. Enfermagem USP. São
Paulo, V43, n1, p.223-228.
MANUAL de Tratamento de Feridas. Catanduva, 2018. Disponível em:
http://www.catanduva.sp.gov.br/wp- 30
content/uploads/2019/09/sms_resolucao_01_2019_manual_de_tratamento_de
_feridas.pdf. Acesso em: 6 fev. 2022.
MORAES, Juliano T. M. et al. Conceito e classificação de lesão por pressão:
atualização do national pressure ulcer advisory panel. Rev. Recom. Minas Gerais,
2016.
NATIONAL PRESSURE ULCER ADVISORY PANEL (NPUAP); EUROPEAN
PRESSURE ULCER ADVISORY PANEL (EPUAP); PAN PACIFIC PRESSURE
INJURY ALIANCE (PPPIA). Prevention and treatment of pressure ulcers: clinical
practice guideline. Osborne Park: Cambridge Media, 2014.
NORRIS, C.M. Concept clarification in nursing. Aspen publications, 1982.
OROSCO, Simone Shirasaki. Avaliação de feridas: uma descrição para sistematização
da assistência. Enfermagem Brasil. v5, n.1, 2006
SANTOS, Vera Lúcia Conceição de Gouveia. SCALE – Modificações da Pele no Final
da Vida. Revista Estima, v. 7, n. 3, 2009.
Site: www.hammescursos.com.br Instagram: @hammescursos
TECNOLOGIAS EM COBERTURAS
SANTOS, Isabel C. et al. Desbridamento cirúrgico e a competência legal do enfermeiro.
Texto Contexto Enferm., Florianópolis, v.1, n22, 2013.
SOUZA, Thaís S. et al. Prevenção de úlceras por pressão no calcanhar com filme
transparente de poliuretano. Acta Paul Enferm. 2013; 26(4):345-52.
URSI, Elizabeth S. et al.. Prevenção de lesões de pele no perioperatório: revisão
integrativa da literatura. Rev Latino-am Enfermagem 2006.
VASCONCELOS, Josilene de M. et al. Ações de enfermagem antes e após um
protocolo de prevenção de lesões por pressão em terapia intensiva. Esc. Anna Nery.
São Paulo, 2016.
Site: www.hammescursos.com.br Instagram: @hammescursos
Você também pode gostar
- Sua pele bonita e saudável: Dicas e tratamentosNo EverandSua pele bonita e saudável: Dicas e tratamentosNota: 5 de 5 estrelas5/5 (2)
- Toque Terapêutico: massagem terapêutica facial rejuvenescedoraNo EverandToque Terapêutico: massagem terapêutica facial rejuvenescedoraAinda não há avaliações
- Fisiologia Da PeleDocumento137 páginasFisiologia Da PeleEmily OliveiraAinda não há avaliações
- Anatomia e histologia básica da pele emDocumento32 páginasAnatomia e histologia básica da pele emRuth MirandaAinda não há avaliações
- PeleDocumento53 páginasPelekalizied100% (2)
- Aula 041667780563Documento16 páginasAula 041667780563JoziaAinda não há avaliações
- Medresumo DermatoDocumento128 páginasMedresumo DermatoCibele PachecoAinda não há avaliações
- A03.U.I - Fisiologia Do Sistema TegumentarDocumento26 páginasA03.U.I - Fisiologia Do Sistema TegumentarSamuel AlvesAinda não há avaliações
- PeleDocumento313 páginasPeleKaren CarolineAinda não há avaliações
- Classificação Da PeleDocumento14 páginasClassificação Da PeleGilberto SteinAinda não há avaliações
- Profilaxia de Úlceras e Terapia Tópica em Lesões CutâneasDocumento45 páginasProfilaxia de Úlceras e Terapia Tópica em Lesões CutâneasHellen BatistaAinda não há avaliações
- Bases Teóricas para Os Cuidados de Enfermagem IiDocumento49 páginasBases Teóricas para Os Cuidados de Enfermagem Iitatiane araujoAinda não há avaliações
- Caso ClinicoDocumento7 páginasCaso Clinicov.andrei.fisioAinda não há avaliações
- Apostila+Jato+de+Plasma+CCEA-+MAMASDocumento7 páginasApostila+Jato+de+Plasma+CCEA-+MAMASKARINAAinda não há avaliações
- Apostila de Jato de Plasma - Blefaroplastia Avançada EACCDocumento8 páginasApostila de Jato de Plasma - Blefaroplastia Avançada EACCAdaisa Almeida100% (1)
- 171 - Os Efeitos Da Laserterapia de Baixa Intensidade Na cicatrizaYYo em Tecidos Moles Paulo Michel de Sousa PicanYo PDFDocumento13 páginas171 - Os Efeitos Da Laserterapia de Baixa Intensidade Na cicatrizaYYo em Tecidos Moles Paulo Michel de Sousa PicanYo PDFYANAinda não há avaliações
- As principais camadas da pele e seus tiposDocumento24 páginasAs principais camadas da pele e seus tiposLuh Nascimento100% (1)
- Intradermoterapia: técnica minimamente invasiva para melhoria da estéticaDocumento41 páginasIntradermoterapia: técnica minimamente invasiva para melhoria da estéticaAdriana Gomes100% (4)
- Sistema TergumentarDocumento5 páginasSistema TergumentarMarcos ViniciusAinda não há avaliações
- Visao Geral Sobre Dermatologia Unidade IDocumento29 páginasVisao Geral Sobre Dermatologia Unidade IDaniel ColveroAinda não há avaliações
- Eficácia Dos Peelings Enzimáticosno Tratamento Da AcneDocumento22 páginasEficácia Dos Peelings Enzimáticosno Tratamento Da Acnedayane.massanaroAinda não há avaliações
- Semiologia da Pele: Funções e Estrutura da Pele em AnimaisDocumento35 páginasSemiologia da Pele: Funções e Estrutura da Pele em AnimaisRoberta Carvalho AzevedoAinda não há avaliações
- Apostila Intradermoterapia TotafisioDocumento41 páginasApostila Intradermoterapia TotafisioItalo LimaAinda não há avaliações
- Anatomia Da PeleDocumento40 páginasAnatomia Da Pelexk9c2fzjbfAinda não há avaliações
- Aula Sistema TegumentarDocumento57 páginasAula Sistema TegumentarPatricia ValeriaAinda não há avaliações
- Flacidez cutânea: causas e tratamentosDocumento113 páginasFlacidez cutânea: causas e tratamentosPaula Carolina Coresma Sardinha100% (1)
- Dermatologia Veterinária 1Documento26 páginasDermatologia Veterinária 1formulario.unicorp.01Ainda não há avaliações
- As camadas da pele e suas funções principaisDocumento28 páginasAs camadas da pele e suas funções principaisVivianne Santos82% (11)
- Anatomia Da PeleDocumento6 páginasAnatomia Da PeleLaerte2010100% (2)
- Envelhecimento CutaneoDocumento15 páginasEnvelhecimento CutaneoNivea Braga100% (2)
- Aula 1 Fisiologia Da PeleDocumento41 páginasAula 1 Fisiologia Da PeleGiovanna ArévaloAinda não há avaliações
- Sistema TegumentarDocumento58 páginasSistema TegumentarDionisio GonçalvesAinda não há avaliações
- Diferenças no fotoenvelhecimento entre grupos étnicosDocumento12 páginasDiferenças no fotoenvelhecimento entre grupos étnicosMárciaRebeloAinda não há avaliações
- Bioquímica Fisiologia Pele Cabelo AnexosDocumento103 páginasBioquímica Fisiologia Pele Cabelo AnexosaragnousAinda não há avaliações
- Slides MicroagulhamentoDocumento240 páginasSlides MicroagulhamentoAnnielle MendesAinda não há avaliações
- Apostila Curso Online Limpeza de PeleDocumento72 páginasApostila Curso Online Limpeza de PeleDeyvison MendesAinda não há avaliações
- As principais causas e tipos de flacidez tissularDocumento57 páginasAs principais causas e tipos de flacidez tissularClaudia Vicente100% (1)
- Envelhecimento precoce feminino e fatoresDocumento11 páginasEnvelhecimento precoce feminino e fatoresAlana Leite de SouzaAinda não há avaliações
- Intradermoterapia PressurizadaDocumento18 páginasIntradermoterapia PressurizadaMaria Vitória Alvarenga SantosAinda não há avaliações
- Apostila Artista RetirDocumento50 páginasApostila Artista Retirmaiara mullerAinda não há avaliações
- Apostila Intradermoterapia TotafisioDocumento41 páginasApostila Intradermoterapia TotafisioJuliana LocatelliAinda não há avaliações
- Tratamento de estrias na pele emDocumento15 páginasTratamento de estrias na pele emalexia pAinda não há avaliações
- Acupuntura rugasDocumento12 páginasAcupuntura rugasRose FigueiredoAinda não há avaliações
- Eficiencia Da Acupuntura Na EstéticaDocumento12 páginasEficiencia Da Acupuntura Na EstéticaSávio JúniorAinda não há avaliações
- Fios de SustentaçãoDocumento12 páginasFios de SustentaçãoAndrea TorresAinda não há avaliações
- E-Book Curso de Peeling Químico e Prescrição PDFDocumento85 páginasE-Book Curso de Peeling Químico e Prescrição PDFPaula Balarini100% (20)
- A anatomia da pele humanaDocumento8 páginasA anatomia da pele humanawallace do nascimento cavalcanteAinda não há avaliações
- 8f6eff59-4a8d-4821-a2e9-7c28adfa650b (1)Documento16 páginas8f6eff59-4a8d-4821-a2e9-7c28adfa650b (1)Mariana ResendeAinda não há avaliações
- Gabarito Das Autoatividades: Anatomorfofisiologia Do Sistema Tegumentar E LocomotorDocumento16 páginasGabarito Das Autoatividades: Anatomorfofisiologia Do Sistema Tegumentar E LocomotorEstela GomesAinda não há avaliações
- TCC FinalDocumento11 páginasTCC FinalVitor Pellegi RossmannAinda não há avaliações
- FLACIDEZ E ENVELHECIMENTO RodrigoDocumento113 páginasFLACIDEZ E ENVELHECIMENTO RodrigoAugusto LunettaAinda não há avaliações
- Pele OleosaDocumento30 páginasPele OleosaLolita Estetica FacialAinda não há avaliações
- Curso Avancado No Tratamento de FeridasDocumento110 páginasCurso Avancado No Tratamento de FeridasEdilaine Boudoux100% (2)
- Apostila de Feridas e CurativosDocumento12 páginasApostila de Feridas e CurativosDiogo Jacintho100% (2)
- Apostila de SkincareDocumento12 páginasApostila de SkincareLais Lindenberg100% (1)
- A pele: órgão complexo e multifuncionalDocumento14 páginasA pele: órgão complexo e multifuncionalRayssa Soares100% (1)
- O que fazer com as hipercromiasDocumento39 páginasO que fazer com as hipercromiasSonia Mendonça CalixtoAinda não há avaliações
- Aula 2 - Intradermoterapia Facial e CorporalDocumento18 páginasAula 2 - Intradermoterapia Facial e CorporaldramayravossAinda não há avaliações
- Sistema Tegumentar: Estrutura e Funções da Pele HumanaDocumento18 páginasSistema Tegumentar: Estrutura e Funções da Pele HumanaThiago CamposAinda não há avaliações
- E BOOK Aula 1 Magnificos PDFDocumento14 páginasE BOOK Aula 1 Magnificos PDFnivaldo de oliveira OliveiraAinda não há avaliações
- Como Discipular Ex-Adeptos de SeitasDocumento4 páginasComo Discipular Ex-Adeptos de SeitasCleberson Do CarmoAinda não há avaliações
- Apostila Obreiros Fidelidade - CorrigidaDocumento37 páginasApostila Obreiros Fidelidade - CorrigidaCleberson Do CarmoAinda não há avaliações
- APENAS UMA RESPOSTA para Cada Questão É CORRETA. Boa Prova E Que Deus O Abençoe!Documento4 páginasAPENAS UMA RESPOSTA para Cada Questão É CORRETA. Boa Prova E Que Deus O Abençoe!Fábio TenórioAinda não há avaliações
- As TJs e A Divindade de Cristo 1Documento44 páginasAs TJs e A Divindade de Cristo 1Ulysses FernandesAinda não há avaliações
- Salmos & HinosDocumento644 páginasSalmos & Hinosgustavbrook97% (39)
- Resistência Aeróbica 1Documento5 páginasResistência Aeróbica 1Cleberson Do CarmoAinda não há avaliações
- Textos Radio Nova CidadeDocumento7 páginasTextos Radio Nova CidadeCleberson Do CarmoAinda não há avaliações
- Vida Mística de Jesus - H. Spencer LewisDocumento250 páginasVida Mística de Jesus - H. Spencer LewisThamos de Tebas97% (32)
- PRÉCADASTRODocumento1 páginaPRÉCADASTROCleberson Do CarmoAinda não há avaliações
- BiofotônicaDocumento258 páginasBiofotônicaGlória Cabral Docente100% (4)
- 2exercicios Treinamento de GO 2016 - 2Documento23 páginas2exercicios Treinamento de GO 2016 - 2Cleberson Do CarmoAinda não há avaliações
- Comandos AnfíbiosDocumento15 páginasComandos AnfíbiosCleberson Do CarmoAinda não há avaliações
- Laserterapia Avançada + Tecnologias em CoberturasDocumento51 páginasLaserterapia Avançada + Tecnologias em CoberturasCleberson Do CarmoAinda não há avaliações
- Declaração de Residência de TerceiroDocumento1 páginaDeclaração de Residência de TerceiroCleberson Do Carmo100% (1)
- CONTRATO Compra e VendaDocumento2 páginasCONTRATO Compra e VendaCleberson Do CarmoAinda não há avaliações
- FlexibilidadeDocumento12 páginasFlexibilidadeCleberson Do CarmoAinda não há avaliações
- E BOOK Aula 1 Magnificos PDFDocumento14 páginasE BOOK Aula 1 Magnificos PDFnivaldo de oliveira OliveiraAinda não há avaliações
- Êxodo 34Documento2 páginasÊxodo 34Cleberson Do CarmoAinda não há avaliações
- Diferença entre dízimo, oferta, voto e primíciasDocumento1 páginaDiferença entre dízimo, oferta, voto e primíciasCleberson Do CarmoAinda não há avaliações
- Regimento disciplinar igreja ADEMJAFDocumento3 páginasRegimento disciplinar igreja ADEMJAFCleberson Do CarmoAinda não há avaliações
- Apostila Violao (Versao 1)Documento46 páginasApostila Violao (Versao 1)Matheus Fabris GregolinAinda não há avaliações
- Termo de Declaração de PobrezaDocumento1 páginaTermo de Declaração de PobrezaCleberson Do CarmoAinda não há avaliações
- Mater InformaticaDocumento2 páginasMater InformaticaCleberson Do CarmoAinda não há avaliações
- Apostila de Iniciação ao Violão e GuitarraDocumento19 páginasApostila de Iniciação ao Violão e GuitarraCleberson Do CarmoAinda não há avaliações
- FacebookDocumento1 páginaFacebookCleberson Do CarmoAinda não há avaliações
- Nomes para Plaquinhs MDFDocumento1 páginaNomes para Plaquinhs MDFCleberson Do CarmoAinda não há avaliações
- Planejamento para o LouvorDocumento9 páginasPlanejamento para o LouvorCleberson Do CarmoAinda não há avaliações
- Planilha Orcamento DomesticoDocumento12 páginasPlanilha Orcamento DomesticoCleberson Do CarmoAinda não há avaliações
- Plano de de Resgate Da Norte Do BrasilDocumento29 páginasPlano de de Resgate Da Norte Do Brasilfernando monteiroAinda não há avaliações
- Os Sete Choros de JoséDocumento3 páginasOs Sete Choros de JoséAlessandro Cardoso Cardoso0% (1)
- Artigo - Treinamento DesportivoDocumento12 páginasArtigo - Treinamento DesportivoJúnior Gomes0% (1)
- Estereótipos de gênero e influência nas práticas corporais na Educação FísicaDocumento4 páginasEstereótipos de gênero e influência nas práticas corporais na Educação FísicaAlice MelloAinda não há avaliações
- INSTITUTO NEUROSABER. DSM5 e o Diagnóstico No TEA.Documento4 páginasINSTITUTO NEUROSABER. DSM5 e o Diagnóstico No TEA.Laelson Miranda100% (1)
- Historia Das Tecnicas Projetivas PDFDocumento18 páginasHistoria Das Tecnicas Projetivas PDFNathaly Bueno dos SantosAinda não há avaliações
- Epistemologias da PsicologiaDocumento7 páginasEpistemologias da PsicologiaLeo NascimentoAinda não há avaliações
- Resoluo N 150 2019-ConsepeDocumento71 páginasResoluo N 150 2019-ConsepeGabriela BonAinda não há avaliações
- Beatriz Passos GuimaraesDocumento68 páginasBeatriz Passos GuimaraesHelioAinda não há avaliações
- Teoria Da Associação DiferencialDocumento8 páginasTeoria Da Associação DiferencialInocêncio pascoalAinda não há avaliações
- Manual de Chefia e LiderançaDocumento94 páginasManual de Chefia e LiderançaIode Carlos O ResilienteAinda não há avaliações
- Revisão AP1 Literaturas Africanas IIDocumento10 páginasRevisão AP1 Literaturas Africanas IIMaria NevesAinda não há avaliações
- Zonas de visualização da página impressaDocumento4 páginasZonas de visualização da página impressaNosreffej OjuaraAinda não há avaliações
- Ementa - Introdução FenoDocumento10 páginasEmenta - Introdução FenoTerapia CristalinaAinda não há avaliações
- Estudo Dirigido - Sistema LinfáticoDocumento6 páginasEstudo Dirigido - Sistema LinfáticoThaísUrbinati100% (2)
- A Trajetória e Os Paradigmas Da Teoria Da ComunicaçãoDocumento39 páginasA Trajetória e Os Paradigmas Da Teoria Da ComunicaçãoCandra Martins de AlmeidaAinda não há avaliações
- Analise Instrumental - Eucarlos - UABDocumento45 páginasAnalise Instrumental - Eucarlos - UABAriel AdornoAinda não há avaliações
- Controle de Medição de ContratoDocumento23 páginasControle de Medição de ContratoPaulo DinizAinda não há avaliações
- Apostila 1.1. - Introdução À SociologiaDocumento3 páginasApostila 1.1. - Introdução À SociologiaPré-Universitário Oficina do Saber UFFAinda não há avaliações
- 1196 - Artigo Cientifico - Os Conflitos Nas Organizacoes ContemporaneasDocumento12 páginas1196 - Artigo Cientifico - Os Conflitos Nas Organizacoes ContemporaneasJulierme CardosoAinda não há avaliações
- Tratado de Demonolatria e Magia NegraDocumento2 páginasTratado de Demonolatria e Magia NegraDanilo PestanaAinda não há avaliações
- Você Tem 4 Tipos de Almas GêmeasDocumento3 páginasVocê Tem 4 Tipos de Almas GêmeasVirgilio PettriAinda não há avaliações
- Avaliação Cultura Segurança Cuidados Saúde PrimáriosDocumento5 páginasAvaliação Cultura Segurança Cuidados Saúde PrimáriosLusa Roxo CoutoAinda não há avaliações
- TCC Apresentação Da ElianaDocumento16 páginasTCC Apresentação Da ElianaEliana Monteiro SantosAinda não há avaliações
- Metodologia da Pesquisa: Passos para FazerDocumento6 páginasMetodologia da Pesquisa: Passos para FazerAntonio NunesAinda não há avaliações
- Ética profissional: individualismo vs coletivoDocumento20 páginasÉtica profissional: individualismo vs coletivoagostinhomarinhoAinda não há avaliações
- SEMINÁRIO 2 - Tempo para Gestão Das FinançasDocumento19 páginasSEMINÁRIO 2 - Tempo para Gestão Das Finançasmhjxgk8kqnAinda não há avaliações
- Guia Prático Da ReconquistaDocumento77 páginasGuia Prático Da ReconquistaMagno CardosoAinda não há avaliações
- Insejec e Sua MissãoDocumento5 páginasInsejec e Sua MissãoJohana M. PaulinoAinda não há avaliações
- Os deuses da antiga MesopotâmiaDocumento34 páginasOs deuses da antiga MesopotâmiaNataniel MendesAinda não há avaliações