Escolar Documentos
Profissional Documentos
Cultura Documentos
2 Farmacocinética
Enviado por
Gabriel DefaltTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
2 Farmacocinética
Enviado por
Gabriel DefaltDireitos autorais:
Formatos disponíveis
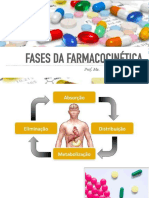
FARMACOCINÉTICA: ESTUDA O MOVIMENTO DA DROGA NO CORPO HUMANO.
4 etapas: absorção, distribuição, metabolização, eliminação
Absorção: Dependendo de como for administrado o fármaco irá passar por alguma barreira
do organismo ou não (intravenosa=sem absorção). Ele terá de ser absorvido até chegar na
circulação.
Efeito de primeira passagem no fígado: o fígado é um órgão biotransformador. O fármaco que passa
por ele pode ser: Desativado, passar de maneira intacta, ser ativado. Pode ocorrer a passagem várias
vezes.
*Pró-fármaco são ativados após os efeitos de primeira passagem pelo fígado (ou outros órgãos).
Eliminação pré-sistêmica: inativação do fármaco antes de chegar na circulação sistêmica.
Ativação pré-sistêmica: ativação do fármaco antes de chegar na circulação sistêmica.
A absorção pelo TGI exige que o fármaco apresente um certo grau de lipossolubilidade.
Os
ácidos são
compostos instáveis, se ionizando quando doam prótons. Quanto menor for o valor numérico do pK, em
uma escala de 1 a 14, mais forte ele é e mais fácil se ioniza.
As bases geralmente são moléculas estáveis e se ionizam quando elas recebem prótons. Quanto maior
o valor numérico do pKb, em uma escala de 1 a 14, para as bases, mais forte ela é e mais facilmente se
ioniza
Aprisionamento iônico:
Droga ácida se acumula em regiões de pH básico;
Droga básica se acumula em regiões de pH ácido.
absorção circulção sanguinea espaço extracelular espaço intracelular
Velocidade que a droga atinge o local de ação=taxa de absorção e
taxa de distribuição.
*ionização do fármaco não influencia sua saída dos vasos, o pH do
sangue que vai influenciar.
Fatores que influenciam na taxa de absorção: Membranas
biológicas, Propriedades físico-químicas do fármaco, como a droga será absorvida, local de absorção,
vias de administração.
Bioequivalência: Comparação entre dois fármacos
diferentes com o mesmo princípio ativo, mesma
dosagem e mesma via de administração. Se utiliza a
concentração x tempo. Se compara a curva dos dois
fármacos, e um só será bioequivalente ao outro se as
curvas forem iguais.
Distribuição: Após chegar na corrente sanguínea o fármaco irá se distribuir por todo o
corpo, dependendo de suas características irá adentrar os diferentes compartimentos
corporais.
Fatores dependentes: Lipossolubilidade e ionização da droga, tamanho da molécula, vascularização do
tecido, pH local.
Volume de distribuição: Elevado (fármaco distribuído pelo corpo com pouco restante na circulação),
Pequeno (fármaco fica preso no plasmo por conta de ligação com proteínas plasmáticas).
Quanto menor a interação do fármaco com ptnas plasmáticas, mais rapidamente ele será absorvido. Os
fármacos na circulação se dividem em Fração livre e fração ligada a ptna plasmáticas.
O fármaco ligado a ptna plasmática tende a manter um equilíbrio, se desligando e se tornando livre.
Dos fármacos ligados a maioria fica como fração de deposito em que não é metabolizado, outra parte é
chamada fração de transporte, estes são metabolizados.
Quanto maior for a capacidade do fármaco se manter livre, menor será seu tempo de meia vida e
menor será o tempo entre uma dose e outra.
A PP albumina é a mais importante, ela se liga a fármacos ácidos (+) e básicos. Os fármacos básicos
são mais transportados pela α-1-glicoproteína ácida.
*Quando se tem dois fármacos diferentes ao mesmo tempo na corrente sanguínea que podem disputar
a ligação com a PP, o fármaco com maior afinidade vai se ligar deixando o outro mais livre, podendo
levar este mais livre a ficar tóxico se seu índice toxico for próximo do índice terapêutico.
Diminuição na LPP leva a uma maior distribuição do fármaco pelo corpo e menor concentração no
sangue.
Metabolismo: Os fármacos são modificados pelo organismo, podendo ser degradados
(oxidação, redução, hidrólise) ou usados para síntese de novas substancias (conjugação). Essa
transformação pode inativar ou aumentar os efeitos do fármaco. O metabolismo do fármaco
pode ser influenciado por: inibição enzimática, indução enzimática, tolerância, idade, patologia,
sexo.
A biotransformação do fármaco visa transforma-lo em hidrossolúvel para ser mais facilmente
excretado pelos rins. *nem sempre os fármacos são totalmente metabolizados.
A biotransformação têm duas etapas: dar reatividade ao fármaco por meio de oxidação, redução e
hidrólise. A segunda faz o mesmo reagir a outras estruturas químicas por meio da glucação (F + ácido
glicuronico), sulfatação e acetilação.
Locais de biotransformação e enzimas: fígado, pulmão, intestino, sangue.
-Fração mitocôndria (monoamino-oxidase – MAO): Biotransforma as aminas biológicas (ex: dopamina).
São enzimas presentes na membrana das mitocôndrias e atuam no controle da concentração das
aminas.
-Fração microssômica (citocromo P450): Estrutura esferoide oriunda do REL, o P450 é um complexo
enzimático muito importante para metabolizar principalmente fármacos com alto grau de
lipossolubilidade. Estes que atuam muito no SNC.
-Fração solúvel (amidases, desidrogenases, transferases): Livre no citoplasma, desidrogenases
realizam a oxirredução, as transferases transferem e conjugam grupos químicos para promover a
hidrossolubilidade do fármaco.
Indução enzimática (- eficácia): ocorre quando um fármaco induz a produção aumentada de enzimas
que Biotransforma outro fármaco ou o mesmo. Isso ocasiona maior metabolização, maior excreção,
menor qtde de fármaco no sangue, diminuição da meia vida, diminui os efeitos do fármaco se o mesmo
for inativo.
Inibição enzimática: ocorre quando um fármaco inibe a produção da enzima que metaboliza um outro.
Gera aumento da concentração, tempo de meia vida, e os efeitos farmacológicos aumentam se os
metabolitos forem inativos. Pode gerar toxidade.
Excreção: Ocorre a excreção principalmente pelos rins, sistema hepato-biliar, pulmão, leite
materno e também por: glândulas sudoríparas, salivares e lacrimais.
Processos renais de eliminação: filtração glomerular, secreção tubular, difusão através do epitélio
tubular.
Fármaco livre é passivamente filtrado, já os fármacos conjugados (Aniônicos ou catiônicos) ocorre de
forma ativa através de receptores específicos.
Eliminação por cinética de primeira ordem: não apresenta grande risco toxicológico pois o fármaco
será excretado em poucas horas. Transporte passivo de acordo com o gradiente. Fármacos desse tipo
tem meia vida de geralmente 4 hrs e meia.
Eliminação por cinética de ordem zero: Como é dependente do número de receptores específicos
disponíveis, existe uma maior preocupação toxicológica, a meia vida desse tipo de fármaco é maior.
*por dia filtramos cerca de 190 litros, sendo que apelas 1,5 litros vira urina.
Ciclo entero-hepático: O fármaco poderá ser excretado com as
fezes dependendo do peristaltismo e se o fármaco ainda se
encontra lipossolúvel.
*mesmo após conjugação, hormônios e análogos sintéticos que
voltam ao intestino sofrem interação com as bactérias da flora
intestinal, que os deixa lipossolúvel novamente, ocorrendo
reabsorção.
*Antibióticos como o Rifampicina e o Rifabutina comprometem a
flora intestinal, diminuindo a permanência de anticoncepcionais
no organismo e diminuindo sua eficácia.
Para evitar a reabsorção de fármacos pelos rins, se deve alterar o pH urinário. Sendo assim, se
deve evitar a lipossolubilidade do fármaco na urina. Deixando a urina alcalina o fármaco ácido será
melhor eliminado, deixando o pH ácido os fármacos básicos são melhor eliminados.
Você também pode gostar
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)
- Anamnese Facial ValmariDocumento2 páginasAnamnese Facial Valmariana aparecida100% (1)
- Resumo de FarmacologiaDocumento16 páginasResumo de FarmacologiaMikaelly Borges100% (1)
- Absorção e Distribuição de FármacosDocumento58 páginasAbsorção e Distribuição de FármacosSandy Lima100% (1)
- 01 Aula 03 Farmacocinetica - FARMACOLOGIA BÁSICADocumento55 páginas01 Aula 03 Farmacocinetica - FARMACOLOGIA BÁSICAandre almeida100% (1)
- AV.2ºP 3ºanoDocumento19 páginasAV.2ºP 3ºanoCriações da Su100% (1)
- Equilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!No EverandEquilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!Nota: 5 de 5 estrelas5/5 (2)
- Aula FarmacocinéticaDocumento65 páginasAula Farmacocinéticaanhy2387100% (1)
- Apostila OftalmoDocumento29 páginasApostila OftalmoPRWJM4961100% (1)
- Resumo de FarmacoDocumento5 páginasResumo de FarmacomahenkesAinda não há avaliações
- Questionario FarmacologiaDocumento14 páginasQuestionario FarmacologiaCristiane FernandesAinda não há avaliações
- Os 9 Principios para Ter Um Corpo Magro e Definido - Philip Hoffman PDFDocumento107 páginasOs 9 Principios para Ter Um Corpo Magro e Definido - Philip Hoffman PDFwillivmmAinda não há avaliações
- Farmacologia (Cinética) - NandaDocumento40 páginasFarmacologia (Cinética) - NandaGuilherme Sen Bressani0% (1)
- FARMACOLOGIADocumento14 páginasFARMACOLOGIAAlexandre Assis do CarmoAinda não há avaliações
- Resumo para Prova de FarmacologiaDocumento35 páginasResumo para Prova de FarmacologiaDébora MartinsAinda não há avaliações
- Classes - Reino Animalia (Tabelas)Documento3 páginasClasses - Reino Animalia (Tabelas)Ana Rita Rainho100% (12)
- Aula 03Documento37 páginasAula 03karina kelly100% (1)
- Apostila - Anatomia Aplicada À RadiologiaDocumento63 páginasApostila - Anatomia Aplicada À Radiologiasgtwelber100% (1)
- Apostila FarmacologiaDocumento154 páginasApostila FarmacologiaJúlio César Montanha0% (1)
- Farmacologia ResumoDocumento25 páginasFarmacologia ResumoGabriela OliveiraAinda não há avaliações
- Farmacocinética PDFDocumento47 páginasFarmacocinética PDFSuely Ramlow Robson CanalAinda não há avaliações
- IPGU - Auriculoterapia, Auriculopuntura e Auriculomedicina - ApostilaDocumento80 páginasIPGU - Auriculoterapia, Auriculopuntura e Auriculomedicina - ApostilaLuiz Gustavo Peron Martins100% (2)
- A Prática de Atividade Física Na Hipertensão ArterialDocumento1 páginaA Prática de Atividade Física Na Hipertensão ArterialGraciana OliveiraAinda não há avaliações
- Plexo LombarDocumento20 páginasPlexo LombarRaimundo Barbosa BarbosaAinda não há avaliações
- Farmacologia para Nutrição - FarmacocinéticaDocumento74 páginasFarmacologia para Nutrição - FarmacocinéticaMalu Novais100% (1)
- FarmacocinéticaDocumento6 páginasFarmacocinéticapaty201645Ainda não há avaliações
- Documento 2Documento4 páginasDocumento 2Carine Soares BrolloAinda não há avaliações
- Farmacocinética ResumoDocumento2 páginasFarmacocinética ResumoRogéria Leitão100% (1)
- FarmacologiaDocumento34 páginasFarmacologiaHelena BogoAinda não há avaliações
- FarmacocineticaDocumento5 páginasFarmacocineticaRodolfo MarquesAinda não há avaliações
- Absorcão, Biodisponibilidade e Vias de AdmDocumento13 páginasAbsorcão, Biodisponibilidade e Vias de AdmRuana CambuiAinda não há avaliações
- Aula 2 - FarmacocinéticaDocumento12 páginasAula 2 - Farmacocinéticanego gato100% (1)
- Resumão Farmacologia Geral BásicaDocumento19 páginasResumão Farmacologia Geral BásicaboscodiasjrAinda não há avaliações
- Resumo FarmacologiaDocumento93 páginasResumo FarmacologiaMarcelo SpritzerAinda não há avaliações
- Farmacologia SebentaDocumento23 páginasFarmacologia SebentaxaxicaAinda não há avaliações
- Far Maco Cine TicaDocumento3 páginasFar Maco Cine TicaJuliano JunotAinda não há avaliações
- 8 - Depuração Do FármacoDocumento25 páginas8 - Depuração Do FármacoSamba Antonio IntumbaAinda não há avaliações
- FarmacocinéticaDocumento24 páginasFarmacocinéticaOtávio GomesAinda não há avaliações
- Mecanismo, Absorção e Distribuição, e Excreção de FármacosDocumento7 páginasMecanismo, Absorção e Distribuição, e Excreção de FármacosbiaAinda não há avaliações
- Resumo FarmacoDocumento5 páginasResumo FarmacoanabeatrizestagiariaAinda não há avaliações
- Apostila - FarmacologiaDocumento21 páginasApostila - Farmacologiacamillecramos100% (2)
- UPDocumento4 páginasUPamideamade017Ainda não há avaliações
- FarmacocinticaDocumento37 páginasFarmacocinticaOsvaldo FiançaAinda não há avaliações
- Farmacologia - Resumo Do GoodmanDocumento35 páginasFarmacologia - Resumo Do Goodmanyurimusso100% (3)
- Resumo Aula 1, 2 e 3Documento27 páginasResumo Aula 1, 2 e 3Caio AmaralAinda não há avaliações
- Ficha para AlunosDocumento11 páginasFicha para AlunosDanilo RaulAinda não há avaliações
- Farmacologia 3Documento4 páginasFarmacologia 3Matheus CarraraAinda não há avaliações
- RelatórioDocumento12 páginasRelatóriokemillysouza18Ainda não há avaliações
- Farmacologia Esamaz Aula 1Documento135 páginasFarmacologia Esamaz Aula 1Luana NovaesAinda não há avaliações
- Aulas Farmaco Do Gugui P1Documento31 páginasAulas Farmaco Do Gugui P1Gustavo RodriguesAinda não há avaliações
- Farmacocinética - Descomplicando Conceitos Da Farmacologia - Colunistas - Sanar MedicinaDocumento8 páginasFarmacocinética - Descomplicando Conceitos Da Farmacologia - Colunistas - Sanar MedicinaAdelino AdAinda não há avaliações
- Farmacologia Geral: Prof DR Leonardo Caldas VieiraDocumento37 páginasFarmacologia Geral: Prof DR Leonardo Caldas VieiraLuiz cláudio HenriqueAinda não há avaliações
- Resumo 3 Farmacocinética - M, D e EDocumento3 páginasResumo 3 Farmacocinética - M, D e Ethaisa bocattiAinda não há avaliações
- Aula 2 - PsicofarmacologiaDocumento23 páginasAula 2 - Psicofarmacologiagamer techAinda não há avaliações
- Estudo Farmacologia - 1º BimestreDocumento4 páginasEstudo Farmacologia - 1º BimestreIsabelly Moreno FrançaAinda não há avaliações
- Aula Farmacologia 06:03Documento2 páginasAula Farmacologia 06:03Lara de Campos BrunettaAinda não há avaliações
- Noções BásicasDocumento18 páginasNoções BásicasMariana Fraga de FigueiredoAinda não há avaliações
- Farmacocinética e FarmacodinâmicaDocumento18 páginasFarmacocinética e FarmacodinâmicaFelipe HenriqueAinda não há avaliações
- Resumo FarmacologiaDocumento17 páginasResumo FarmacologiaJoão Vitor Fernandes da CunhaAinda não há avaliações
- Fcinética - Parte 1Documento35 páginasFcinética - Parte 1Maryana LetíciaAinda não há avaliações
- Sessão 1 - Grupo OnlineDocumento34 páginasSessão 1 - Grupo OnlineNelito SangulaAinda não há avaliações
- Resumo - Natália BonfáDocumento66 páginasResumo - Natália BonfáCaio AmaralAinda não há avaliações
- Documento PDFDocumento22 páginasDocumento PDFFlávia ValadaresAinda não há avaliações
- FARMACOCINÉTICA Absorção e DistribuiçãoDocumento37 páginasFARMACOCINÉTICA Absorção e Distribuiçãodeniseloura90Ainda não há avaliações
- Absorção e Distribuição de Fármacos - ResumoDocumento6 páginasAbsorção e Distribuição de Fármacos - ResumoAna Carla FaizAinda não há avaliações
- Prolactina e Diabetes Melito do tipo 2: o efeito protetor de um hormônio sobre o metabolismo glicídicoNo EverandProlactina e Diabetes Melito do tipo 2: o efeito protetor de um hormônio sobre o metabolismo glicídicoAinda não há avaliações
- Tórax - AulaDocumento12 páginasTórax - AulaGabriel DefaltAinda não há avaliações
- TireóideDocumento2 páginasTireóideGabriel DefaltAinda não há avaliações
- OrelhaDocumento5 páginasOrelhaGabriel DefaltAinda não há avaliações
- OlhosDocumento10 páginasOlhosGabriel DefaltAinda não há avaliações
- Plexo LombossacralDocumento49 páginasPlexo LombossacralCinthia VicenteAinda não há avaliações
- Histologia 2020Documento56 páginasHistologia 2020Maria Cecília Mesquita Aguiar PonteAinda não há avaliações
- Protocolos Acidos CompletosDocumento4 páginasProtocolos Acidos CompletosAline Machado de AbreuAinda não há avaliações
- Slides Sistema RespiratórioDocumento53 páginasSlides Sistema RespiratórioSABRINA FURTUNATOAinda não há avaliações
- Ayslim Manga AfricanaDocumento3 páginasAyslim Manga AfricanaSimone MarumAinda não há avaliações
- Planilha de Quantificação e Qualificação Das Incapacidades Físico-Funcionais - Mobilidade Articular e Carga MetabólicaDocumento52 páginasPlanilha de Quantificação e Qualificação Das Incapacidades Físico-Funcionais - Mobilidade Articular e Carga MetabólicaCENTRO UNIVERSITÁRIO CORPORATIVOAinda não há avaliações
- Aula Regulacao Da OsmolaridadeDocumento32 páginasAula Regulacao Da OsmolaridadeabresserAinda não há avaliações
- Catálogo de Acessorios e Consumiveis - AtualizadoDocumento39 páginasCatálogo de Acessorios e Consumiveis - AtualizadofernandaAinda não há avaliações
- Apostila Anatomia e Morfologia Vegetal - 2011Documento7 páginasApostila Anatomia e Morfologia Vegetal - 2011Haroldo BertrandAinda não há avaliações
- Neurotransmissores 20210403-2341Documento31 páginasNeurotransmissores 20210403-2341Brenda SoaresAinda não há avaliações
- A Importância Da Nutrição No Processo de Cicatrização de FeridasDocumento8 páginasA Importância Da Nutrição No Processo de Cicatrização de FeridasJunior SilvaAinda não há avaliações
- Conf 3 InflamacaoDocumento137 páginasConf 3 InflamacaoAldo Brásio SimãoAinda não há avaliações
- Cap. 12 Sistema DigestórioDocumento20 páginasCap. 12 Sistema DigestórioanaAinda não há avaliações
- Categorias Farmacológicas Na GravidezDocumento1 páginaCategorias Farmacológicas Na GravidezEmerson PinheiroAinda não há avaliações
- Atividade N⺠02 Patologia Humana - 2022 1Documento6 páginasAtividade N⺠02 Patologia Humana - 2022 1Geovana FonsecaAinda não há avaliações
- Prova Moba Ufpa 2023Documento15 páginasProva Moba Ufpa 2023bryanAinda não há avaliações
- Prova EI 1º Ano e EjaDocumento6 páginasProva EI 1º Ano e EjaNathalia LopesAinda não há avaliações
- RAIZ PRIMARIA E SECUNDARIA NaniDocumento41 páginasRAIZ PRIMARIA E SECUNDARIA NaniPablo Mendes CostaAinda não há avaliações
- Eja Divisão CelularDocumento2 páginasEja Divisão CelularMarianaAinda não há avaliações
- Resumo - AbbinhasDocumento2 páginasResumo - AbbinhasMarcoAinda não há avaliações
- AOP 3 Atividade Online Pontuada 03Documento4 páginasAOP 3 Atividade Online Pontuada 03PriscillaAinda não há avaliações