Escolar Documentos
Profissional Documentos
Cultura Documentos
Contração Do Músculo Esquelético
Enviado por
Beatriz Teixeira Monteiro0 notas0% acharam este documento útil (0 voto)
12 visualizações11 páginasTítulo original
Contração do músculo esquelético
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
12 visualizações11 páginasContração Do Músculo Esquelético
Enviado por
Beatriz Teixeira MonteiroDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 11
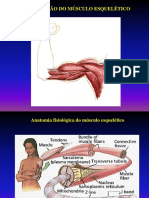
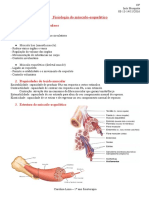
Contração do músculo esquelético
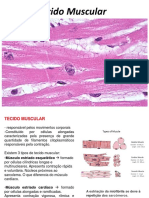
Compostos por numerosas fibras, cada uma delas formadas por
subunidades ainda menores
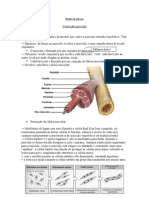
Sarcolema: membrana celular da fibra muscular. Em cada extremidade
da fibra muscular, essa camada superficial do sarcolema (camada de
polissacarídeos e fibras colágenas), funde se com uma fibra do tendão.
A fibra do tendão, por sua vez, agrupa-se em feixes para formar os
tendões dos músculos que se inserem nos ossos.
Miofibrilas: Cada fibra muscular apresenta milhões de miofibrilas. São
compostas por vários filamentos de actina e miosina. Organização:
1. Faixa I: clara, apenas filamentos de actina-> isotrópicas
2. Faixa A: escura, apenas filamentos de miosina-> anisotrópicas
3. Pontes cruzadas: pequenas projeções laterais dos filamentos de
miosina
4. Disco Z: onde as extremidades dos filamentos de actina estão
ligadas. Conecta uma miofibrila a outra
Sarcômero: segmento da miofibrila entre dois discos Z.
Fibra muscular contraída: filamentos de actina se sobrepõem
completamente aos filamentos de miosina.
Moléculas filamentosas de titina mantém os filamentos de miosina em
seus lugares
Sarcoplasma: liquido intracelular entre as miofibrilas. Apresenta muito K,
Mg e fosfato, alem de muitas mitocondrias. Essas mitocondrias
fornecem as miofibrilas que se contraem, grande quantidade de energia
na forma de ATP.
Retículo sarcoplasmático: Importante pro controle da contração
muscular. Fibras de contração rápida: RS extensos.
Mecanismo geral da contração muscular
1. Os PAs cursam pelo nervo motor até as terminações nas fibras
musculares
2. Em cada terminação, o nervo secreta pequena quantidade no
neurotransmissor acetilcolina
3. Acetilcolina age em área local da membrana da fibra muscular
para abrir canais de cátion, regulados por acetilcolina;
4. Há a difusao de Na pro lado interno da membrana das fibras
musculares. Isso causa a despolarização que abre canais de Na
dependentes de voltagem, gerando PA.
5. PA se propaga por toda a membrana
6. PA despolariza a membrana muscular, e grande parte da
eletricidade do PA flui pro centro da fibra muscular. Ai, ela faz
com que o RS libere grande quantidade de Ca armazenados
nesse retículo
7. Ions Ca ativam forças atrativas entre os filamentos de actina e
miosina, fazendo com que deslizem ao lado um do outro, que é o
processo contratil
8. Após poucos segundos, ions Ca são bombeados de volta pro RS
pela bomba de Ca da membrana, onde permanecem
armazenados até que um novo PA muscular se inicie. Essa
remoção dos ions Ca das miofibrilas fazem com que a contração
muscular cesse.
Mecanismo molecular da contração muscular
Deslizamento dos filamentos na contração: No estado relaxado, as
extremidades dos filamentos de actina que se estendem de dois disco Z
mal se sobrepõem. No contraído, filamentos de actina são tracionados
por entre os filamentos de miosina, de forma que suas extremidades se
sobrepõem. Contração muscular ocorre por mecanismo de deslizamento
dos filamentos. Esse deslizamento resulta da força gerada pela
interação das pontes cruzadas dos filamentos de miosina com os
filamentos de actina
Em condições de repouso, essas pontes ficam inativas.
PA passa pela fibra muscular: RS libera grande quantidade de
Ca que rapidamente circula pelas miofibrilas. Ca ativa forças
entre os filamentos de actina e miosina, e a contração se inicia.
Para a continuação dessa contração, há a quebra de ATP em
ADP para liberar energia.
A molecula de miosina: é composta 2 cadeias pesadas e 4 cadeias
leves. As duas pesadas formam uma cauda, e uma ponta de cada
dessas cadeiais forma a cabeça. As cadeias leves ajudam no
funcionamento da cabeça durante a contração.
Filamentos de miosina: Formados por muitas moleculas de miosina. O
braço estende a cabeça pra fora do corpo. As projeções do braço e da
cabeça formam as pontes cruzadas. Cada ponte cruzada é flexível nas
dobradiças.
A cabeça de miosina funciona como uma ATPase: ela permite que o
ATP seja quebrado em ADP liberando energia que será usada na
contração.
Os filamentos de actina são compostos por actina, tropomiosina e
troponina:
Filamento duplo de duas moléculas de actina F.
Cada filamento dupla hélice da actina F é composto por
moléculas de actina G polimerizadas. Ligada a cada molécula de
actina G existe uma molécula de ADP: essas partes interagem
com as pontes cruzadas dos filamentos de miosina.
Tropomiosina: Estão em dupla hélice. Em repouso, elas recobrem
as áreas ativas de filamento de actina, impedindo que ocorra
atração entre os filamentos de actina e miosina.
Troponina: complexo de 3 subunidades proteicas que se ligam
aos lados das moléculas de tropomiosina:
1. Troponina I: forte afinidade com a actina
2. Troponina T: forte afinidade com a tropomiosina
3. Troponina C: forte afinidade com íons Ca.
O filamento puro de actina, na falta do complexo troponina-tropomiosina
(mas em presença de ions Mg e ATP), se liga fortemente as cabeças
das moléculas de miosina. Se o complexo troponina-tropomiosina for
adicionado ao filamento de actina, a união entre actina e miosina não
ocorre. Pra que haja contração, o complexo troponina-tropomiosina deve
ser inibido.
Quando íons Ca se ligam a troponina C, o complexo troponina
muda de conformação e traciona a molécula de tropomiosina,
descobrindo assim os locais ativos da actina, permitindo que
atraiam as pontes cruzadas das cabeças de miosina, fazendo
com que haja contração.
Teoria walk along da contração: íons Ca se ligam aos locais ativos dos
filamentos de actina ativando-os, e então as pontes cruzadas das
cabeças dos filamentos de miosina são atraídas pelos locais ativos dos
filamentos de actina, produzindo a contração-> a cabeça de miosina se
inclina em direção ao braço e leva com ela o filamento de actina (força
de deslocamento), as cabeças se inclinam pra frente e pra trás ao longo
do filamento de actina. Quanto maior o número de pontes cruzadas
ligadas ao filamento de actina, maior será a força da contração.
ATP fornece energia pra contração:
1. Antes do início da contração, as pontes cruzadas das cabeças se
ligam ao ATP, clivando-o em ADP. A cabeça se estende em
direção ao filamento de actina mas ainda não se liga a ele.
2. Complexo troponina-tropomiosina se liga aos íons Ca e os locais
ativos do filamento de actina são descobertos e a cabeça de
miosina se liga a eles.
3. Essa ligação inclina a cabeça em direção ao braço da ponte
cruzada
4. Cabeça inclinada: liberação de ADP e do íon fosfato que estavam
ligados a cabeça. No local onde foi liberado ADP, uma nova
molécula de ATP se liga. Essa ligação causa o desligamento da
cabeça pela actina.
5. O processo ocorre sucessivamente ate que os filamentos de
actina puxem a membrana Z contra as extremidades dos
filamentos de miosina ou até que a carga muscular seja forte
demais para que ocorra mais tração.
O grau de superposição dos filamentos de actina e de miosina determina
a tensão que e desenvolvida pelo musculo que se contrai
Efeito do comprimento muscular sobre a força de contração do musculo
intacto total:
Tensão ativa: aumento da tensão que ocorre na contração
Eficiência da contração muscular: Eficiência máxima só ocorre quando a
contração muscular ocorre em velocidade moderada (nem muito lento
nem muito rápido)
Contração: excitação elétrica instantânea do nervo muscular ou breve
estimulo elétrico, originando contração leve e abrupta que dura
segundos.
Contração isotônica x isométrica
Isométrica: musculo não encurta durante a contração. Só registra
a variação da força da própria contração muscular.
Isotônica: musculo encurta, mas sua tensão permanece constante
por toda a contração. Depende da carga contra a qual o musculo
se contrai, além da inercia da carga.
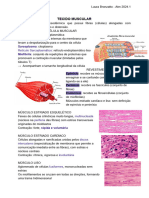
Fibras musculares lentas x rápidas
Lentas (tipo I, músculo vermelho)
1. Fibras pequenas
2. Inervados por fibras nervosas pequenas
3. Sistemas dos vasos sanguíneos e dos capilares mais
extensos para suprir quantidades extras de oxigênio
4. Muitas mitocôndrias-> maior quantidade de oxigênio
5. Muita mioglobina dando a aparência avermelhada.
Rápidas (tipo II, musculo branco)
1. Fibras grandes pra grande força de contração
2. RS muito extenso pra rápida liberação de Ca pra
desencadear a contração
3. Muitas enzimas glicolíticas-> rápida liberação de energia
4. Suprimento de sangue menos extenso
5. Menor número de mitocôndrias
6. Déficit de mioglobina (musculo branco)
Unidade motora: todas as fibras musculares são inervadas por uma só
fibra nervosa.
Pequenos músculos: mais fibras nervosas e menos musculares->
reagem rapidamente e o controle é preciso
Grandes músculos: muitas fibras musculares em uma única
unidade motora-> não necessitam de um controle refinado
Somação de forças: Soma de abalos individuais para aumentar a
intensidade da contração total-> somação por frequência ou por fibras
múltiplas.
Somação por fibras múltiplas: SNC envia sinal fraco para que o
musculo se contraia, as menores unidades motoras do musculo
podem ser estimuladas em preferência às unidades maiores.
Sinal aumenta-> unidades motoras cada vez maiores começam
também a serem excitadas. Isso se chama gradação. Pequenos
motoneurônios são na medula espinal são mais excitáveis que os
maiores, sendo naturalmente excitados primeiro.
Somação por frequência e tetanização: Segunda contração é
somada a anterior, de forma que a força total de contração
aumenta progressivamente com o aumento da frequência.
Frequência atinge um nível crítico-> contrações ficam mais
rápidas-> contração total do musculo fica uniforme e contínua:
tetanização-> capacidade máxima.
Tônus do musculo esquelético: mesmo em repouso, apresentam certa
tensão. Resulta de baixas frequências de impulsos nervosos vindos da
medula espinal.
Fadiga muscular: Surge da incapacidade contrátil e do processo
metabólico da fibras musculares de continuar a mesma quantidade de
trabalho.
Coativação dos músculos antagonistas e agonista nos lados opostos de
uma articulação
Hipertrofia muscular: Massa muscular aumenta-> aumento do número
de filamentos de actina e miosina em cada fibra muscular, promovendo
o aumento dessa fibra. Sistema enzimático que fornece energia também
aumenta-> possibilita o rápido suprimento de energia-> muitas ptns
contráteis.
Atrofia muscular: Massa muscular diminui-> degradação das ptns
contráteis
Ajuste do comprimento dos músculos: hipertrofia-> sarcômeros são
adicionados as extremidades das fibras musculares. Atrofia->
sarcômeros podem desaparecer.
Hiperplasia das fibras musculares: número de fibras aumenta
independente do processo de hipertrofia
Rigor mortis: Após horas de morte o corpo entra em rigidez cadavérica.
Músculos se contraem e ficam rígidos mesmo sem potenciais de ação.
Essa rigidez resulta de toda a perda de ATP que e necessário para a
separação das pontes cruzadas dos filamentos de actina durante o
processo de relaxamento
Excitação do músculo esquelético: transmissão
neuromuscular e acoplamento excitação-contração
As fibras musculares esqueléticas são inervadas por grandes fibras nervosas
mielinizadas que se originam nos grandes neurônios motores nos cornos
anteriores da medula espinal. Cada terminação nervosa faz uma junção
neuromuscular com a fibra muscular próxima a sua porção media.
Placa motora
Fibra nervosa forma um complexo de terminais nervosos
ramificados que se invaginam na superfície extracelular da fibra
muscular.
Fenda sináptica: espaço entre o terminal e a membrana da fibra
Fendas subneurais: aumentam a superfície de contato
No terminal axonal há muitas mitocôndrias que fornecem ATP
como fonte de energia que é usada para a síntese de acetilcolina
(transmissor excitatório).
Espaço sináptico: presença de acetilcolinesterase que degrada a
acetilcolina após ela ser liberada.
Secreção de acetilcolina pelos terminais nervosos
Barras densas: presentes na superfície interna da membrana neural.
Nos dois lado de cada barra densa estão presentes canais de Ca
controlados por voltagem.
PA se propaga para o terminal-> canais se abrem e permitem que o Ca
entre pro terminal nervoso-> ions Ca exercem atração sobre as
vesículas de acetilcolina-> vesículas fazem exocitose-> liberam
acetilcolina
Receptores de acetilcolina são canais iônicos controlados por
acetilcolina. Cada receptor é um complexo composto por 5 unidades
proteicas: duas alfa e o resto beta, gama e delta. Eles formam o canal
tubular. O canal se mantem fechado, até que duas moléculas de
acetilcolina se liguem as subunidades alfa-> canal de abre-> Ca, Na e K
se movimentam por esses canais (entra Na que controla o efluxo de K,
já que este é mais concentrado na parte interna) -> ocorre o potencial da
placa motora-> PA ao longo da fibra muscular-> contração.
Depois, acetilcolinesterase degrada a acetilcolina no espaço sináptico.
Potencial de placa motora: são muito fracos para desencadear um PA,
porém, produzem fracas alterações locais de voltagem na placa motora-
> ai faz com que canais de Na se abram e assim ocorra o PA.
Curare: Bloqueia o efeito controlador da acetilcolina sobre os canais
colinérgicos, competindo pelos receptores da acetilcolina-> baixa
amplitude de potencial de placa motora.
Fadiga da junção neuromuscular: sinapses são superexcitadas
Miastenia grave: causa paralisia muscular devido a incapacidade das
junções neuromusculares transmitirem sinais suficientes das fibras
nervosas para as fibras musculares-> pacientes desenvolveram
anticorpos que bloqueiam ou destroem seus próprios receptores
colinérgicos, na membrana pós-sináptica da junção neuromuscular
Potencial de ação muscular
A fibra muscular esquelética é tão grande que o PA na superfície não provoca
fluxo de corrente no interior da fibra-> a corrente tem que penetrar
profundamente na fibra muscular até as proximidades das miofibrilas. Isso se
dá pela propagação dos PAs pelos túbulos transversos (túbulos T), que
penetram a fibra muscular. Os PAs nos túbulos T provocam liberação de ions
Ca no interior da fibra muscular, perto das miofibrilas, causando então a
contração-> acoplamento excitação-contração.
Acoplamento excitação-contração
Túbulos T se comunicam com o liquido extracelular circundante
da fibra muscular. Esses túbulos são extensões internas da
membrana celular. PA se propaga pela membrana da fibra
muscular-> se propaga ao longo dos túbulos T para o interior da
fibra muscular-> as correntes elétricas que circundam esses
túbulos T então provocam a contração muscular.
RS: composto por cisternas terminais, que fazem contato com os
túbulos T e longos tubos longitudinais que circundam todas as
superfícies das miofibrilas que realmente se contraem.
1. No interior de seus túbulos vesiculares existe um excesso
de ions Ca e estes são liberados de cada vesícula quando
um PA ocorre em um túbulo T adjacente
2. O PA no túbulo T provoca fluxo de corrente para as
cisternas do RS no ponto em que tocam o túbulo T, a
variação de voltagem é detectada por receptores de canal
de rianodina (nas cisternas adjacentes do RS)
3. A ativação desses receptores desencadeia a abertura de
canais de liberação de Ca das cisternas e em seus túbulos
longitudinais associados.
4. Ca é liberado para o sarcoplasma que banha as miofibrilas
causando a contração.
A bomba de Ca remove os ions Ca do liquido miofibrilar, depois da
contração: localizada nas paredes do RS, ela bombeia o Ca de volta
para os túbulos sarcoplasmáticos. Dentro do reticulo existe a
calsequestrina-> captura o Ca.
Você também pode gostar
- Contração muscular: mecanismo e fontes de energiaDocumento3 páginasContração muscular: mecanismo e fontes de energiaFelipe DiasAinda não há avaliações
- Contração muscularDocumento41 páginasContração muscularbut zinhoAinda não há avaliações
- Contração do Músculo EsqueléticoDocumento56 páginasContração do Músculo EsqueléticoMargareth CruvinelAinda não há avaliações
- Tecido Muscular - ResumoDocumento6 páginasTecido Muscular - ResumoHelena MarcondesAinda não há avaliações
- Capítulo 6 e 7Documento4 páginasCapítulo 6 e 7Lara Geovana BezerraAinda não há avaliações
- Capitulo 6 Resumo Fisiologia GuytonDocumento5 páginasCapitulo 6 Resumo Fisiologia Guytonmuller maiaAinda não há avaliações
- Sistema Músculo-EsqueléticoDocumento21 páginasSistema Músculo-EsqueléticoiotticarolAinda não há avaliações
- Fisiologia Contraçao MuscularDocumento3 páginasFisiologia Contraçao MuscularEDUARDO NEVES CHIUCHIAinda não há avaliações
- Fisiologia: Músculo Estriado EsqueléticoDocumento5 páginasFisiologia: Músculo Estriado EsqueléticoCarolina DibAinda não há avaliações
- Arquitetura muscular e contraçãoDocumento120 páginasArquitetura muscular e contraçãoMagno DuarteAinda não há avaliações
- Potencial de Ação - Contração MuscularDocumento9 páginasPotencial de Ação - Contração MuscularRodrigo SousaAinda não há avaliações
- FisiologiaDocumento9 páginasFisiologiakarol oliosiAinda não há avaliações
- Gasto - Problema 4 - Tecido MuscularDocumento5 páginasGasto - Problema 4 - Tecido Musculargabriel pupoAinda não há avaliações
- Problema 01 - Essa Fraqueza É GraveDocumento16 páginasProblema 01 - Essa Fraqueza É Gravematheus galvãoAinda não há avaliações
- Contração MuscularDocumento7 páginasContração MuscularBeatriz Teixeira MonteiroAinda não há avaliações
- Sistema MuscularDocumento23 páginasSistema MuscularWarleyAinda não há avaliações
- Musculo EsqueléticoDocumento3 páginasMusculo Esqueléticosoneska wdymAinda não há avaliações
- Resenha Condromalacia PatelarDocumento2 páginasResenha Condromalacia PatelarThiago Oliveira de SousaAinda não há avaliações
- Movimento humano ATP músculos esqueléticos contraçãoDocumento7 páginasMovimento humano ATP músculos esqueléticos contraçãoJoyceMedeirosAinda não há avaliações
- Documentos JuniorDocumento9 páginasDocumentos Juniorresumos medAinda não há avaliações
- Resumo Tecido Muscular - JunqueiraDocumento4 páginasResumo Tecido Muscular - JunqueiraLucas Thiago BorgesAinda não há avaliações
- Bioquímica da contração muscular: filamentos deslizantesDocumento10 páginasBioquímica da contração muscular: filamentos deslizanteshellensabinoAinda não há avaliações
- Açao NeuromuscularDocumento53 páginasAçao Neuromuscularanon_736807922Ainda não há avaliações
- Fisiologia Veterinaria IDocumento6 páginasFisiologia Veterinaria IMelyssa NacaratiAinda não há avaliações
- APG 20 - Tecido MuscularDocumento13 páginasAPG 20 - Tecido Muscularlarac0706Ainda não há avaliações
- Fisiologia Av 2 k4zDocumento89 páginasFisiologia Av 2 k4zCaroline MoreiraAinda não há avaliações
- O Musculo CardiacoDocumento2 páginasO Musculo CardiacoCamilla JordãoAinda não há avaliações
- Contração muscular: estrutura, mecanismo e doençasDocumento63 páginasContração muscular: estrutura, mecanismo e doençasmark3116Ainda não há avaliações
- Músculo Esquelético e LisoDocumento9 páginasMúsculo Esquelético e LisoDudu VitaAinda não há avaliações
- Fisiologia Da Contrac3a7c3a3o Muscular - RoDocumento36 páginasFisiologia Da Contrac3a7c3a3o Muscular - RoMarcelo CostaAinda não há avaliações
- Contração muscular em 40Documento16 páginasContração muscular em 40Matheus Messina ScorsoliniAinda não há avaliações
- #Resumo#Documento10 páginas#Resumo#Monitoriadefisio100% (2)
- Apg s8p1Documento3 páginasApg s8p1gabrielAinda não há avaliações
- Fisiologia Da Contração Muscular EsqueléticaDocumento33 páginasFisiologia Da Contração Muscular EsqueléticaSara LimaAinda não há avaliações
- Tecido MuscularDocumento6 páginasTecido MuscularmayraAinda não há avaliações
- Contrao MuscularDocumento3 páginasContrao MuscularBreno Nunes da Silva OliveiraAinda não há avaliações
- 1bi - Modulo 2Documento8 páginas1bi - Modulo 2TaironeAinda não há avaliações
- Contração Do Músculo EsqueléticoDocumento6 páginasContração Do Músculo EsqueléticoJulia SallesAinda não há avaliações
- Contração do músculo esqueléticoDocumento37 páginasContração do músculo esqueléticoFERNANDO VINÍCIUS ARAUJO DELMONDESAinda não há avaliações
- Resumo Fisiologia MuscularDocumento6 páginasResumo Fisiologia MuscularDaniel SilvaAinda não há avaliações
- Medresumos 2016 - OmfDocumento16 páginasMedresumos 2016 - OmfMirianAinda não há avaliações
- Fisiologia Músculo EsqueléticoDocumento21 páginasFisiologia Músculo EsqueléticoLucas ReisAinda não há avaliações
- Contracao Do Musculo LisoDocumento5 páginasContracao Do Musculo LisoAna Clara GardioliAinda não há avaliações
- Tecido MuscularDocumento6 páginasTecido Muscularlau24bronzattoAinda não há avaliações
- Tecido MuscularDocumento4 páginasTecido MuscularDeadmanAinda não há avaliações
- Músculos e contração muscularDocumento36 páginasMúsculos e contração muscularmaysaAinda não há avaliações
- Introdução à fisiologia muscularDocumento25 páginasIntrodução à fisiologia muscularThatianny FernandesAinda não há avaliações
- Sistema Muscular - FisiologiaDocumento5 páginasSistema Muscular - FisiologiaKauan GabrielAinda não há avaliações
- ED. Fisio 16.09Documento6 páginasED. Fisio 16.09Nilo BarretoAinda não há avaliações
- Contração muscularDocumento6 páginasContração muscularMelissa100% (2)
- Fisiologia Da Contração Muscular - AulaDocumento6 páginasFisiologia Da Contração Muscular - AulaISADHORA MARIA MARAN DE SOUZAAinda não há avaliações
- Músculo esquelético: estrutura e contraçãoDocumento5 páginasMúsculo esquelético: estrutura e contraçãomariany100% (2)
- Contração Muscular - Biossistemas Do Corpo Humano (Leonardo) - 19 04 21Documento9 páginasContração Muscular - Biossistemas Do Corpo Humano (Leonardo) - 19 04 21Skcr DoorsKAinda não há avaliações
- Cabulas Dos Musculos 1Documento1 páginaCabulas Dos Musculos 1api-26429188Ainda não há avaliações
- Histologia - Junqueira & CarneiroDocumento22 páginasHistologia - Junqueira & CarneiroBeatriz GoulartAinda não há avaliações
- Aula 7 - Tecido MuscularDocumento32 páginasAula 7 - Tecido MuscularBrenda SoutoAinda não há avaliações
- Resumo Sobre As Proteínas MuscularesDocumento2 páginasResumo Sobre As Proteínas MuscularesGeovana BeatrizAinda não há avaliações
- 1contração Do Músculo EsqueléticoDocumento63 páginas1contração Do Músculo EsqueléticoKelly Coelho RochaAinda não há avaliações
- Fisiologia do músculo esqueléticoDocumento12 páginasFisiologia do músculo esqueléticoAna CostaAinda não há avaliações
- Apostila Ecg Versão 2018Documento12 páginasApostila Ecg Versão 2018Anonymous n4gtOaochAinda não há avaliações
- Drogas Vasoativas (NOVO)Documento4 páginasDrogas Vasoativas (NOVO)laris_rachelAinda não há avaliações
- Atividade 4 - Bio - Hematologia Clínica - 51-2023Documento4 páginasAtividade 4 - Bio - Hematologia Clínica - 51-2023Cavalini Assessoria AcadêmicaAinda não há avaliações
- Anatomia Coronária Com Angiografia Por TomografiaDocumento4 páginasAnatomia Coronária Com Angiografia Por TomografiaRComancheAinda não há avaliações
- Cirurgia Cardíaca: Tratamentos e ProcedimentosDocumento89 páginasCirurgia Cardíaca: Tratamentos e ProcedimentosElaine Santos100% (1)
- Apostila Do Curso Primeiro SocorroDocumento17 páginasApostila Do Curso Primeiro SocorroMag MagnocesarAinda não há avaliações
- Sistema cardiovascular: função, regulação e exercícioDocumento23 páginasSistema cardiovascular: função, regulação e exercícioNatália ValleAinda não há avaliações
- Os principais pontos na ventosaterapia: Ashi, gatilhos, tender e acupontosDocumento14 páginasOs principais pontos na ventosaterapia: Ashi, gatilhos, tender e acupontosgabrielAinda não há avaliações
- Aula Débito CardíacoDocumento35 páginasAula Débito CardíacoCarolina Yume ArazawaAinda não há avaliações
- Sistemas de transporte em animais sem circulaçãoDocumento5 páginasSistemas de transporte em animais sem circulaçãoBeatriz CostaAinda não há avaliações
- Hemostasia: os 4 eventos da coagulação sanguíneaDocumento12 páginasHemostasia: os 4 eventos da coagulação sanguíneaAthirson SousaAinda não há avaliações
- Farmacologia Do Sistema Nervoso AutônomoDocumento25 páginasFarmacologia Do Sistema Nervoso AutônomoMARCELO ANTONIO SILVA MENEZESAinda não há avaliações
- Funções e características dos principais tipos de leucócitosDocumento1 páginaFunções e características dos principais tipos de leucócitosCaroline Martins de AndradeAinda não há avaliações
- Infografico Sinais VitaisDocumento1 páginaInfografico Sinais VitaisInstituto Treni GestãoAinda não há avaliações
- Impressao Exames 16614685084036Documento2 páginasImpressao Exames 16614685084036André Luiz Reche de LimaAinda não há avaliações
- Tetralogia de FallotDocumento6 páginasTetralogia de FallotWalter SenaAinda não há avaliações
- ACLS Certification CourseDocumento36 páginasACLS Certification CourseROBSON PESSOAAinda não há avaliações
- Terminologia Da DorDocumento30 páginasTerminologia Da DorMarcelo Benedet Tournier100% (3)
- 5 Primeiros SocorrosDocumento75 páginas5 Primeiros SocorrosVALDECIR PEREIRA DE LIMAAinda não há avaliações
- Capítulo IV - Embolia, Infarto e ChoqueDocumento18 páginasCapítulo IV - Embolia, Infarto e ChoquePaula Canavezi de OliveiraAinda não há avaliações
- Apostila Cardiologia PDFDocumento92 páginasApostila Cardiologia PDFPedro HenriqueAinda não há avaliações
- Hemograma - Anemia e LeucemiasDocumento92 páginasHemograma - Anemia e LeucemiasJaqueline CarvalhoAinda não há avaliações
- Componentes do SangueDocumento24 páginasComponentes do SangueELIS CAMPOS WAKAMOTOAinda não há avaliações
- 514219ABORH01092023090325Documento13 páginas514219ABORH01092023090325kleberson arrudaAinda não há avaliações
- Controle da pressão arterial por receptoresDocumento2 páginasControle da pressão arterial por receptoresEdnardo RamosAinda não há avaliações
- Apostila Patologia GeralDocumento12 páginasApostila Patologia GeralGleici S2 Alves100% (1)
- Fisiologia cardiovascular resumoDocumento137 páginasFisiologia cardiovascular resumoVíctor MorelliAinda não há avaliações
- Circulacao Fetal e NeonatalDocumento15 páginasCirculacao Fetal e NeonatalKelson GomesAinda não há avaliações
- Você Sabe o Que É HomeostaseDocumento5 páginasVocê Sabe o Que É HomeostaseMilton AlencarAinda não há avaliações
- Metabolismo energético: respiração e fotossínteseDocumento6 páginasMetabolismo energético: respiração e fotossínteseEdy VianaAinda não há avaliações