Escolar Documentos
Profissional Documentos
Cultura Documentos
Hematologia I
Enviado por
tkmyjftnmx0 notas0% acharam este documento útil (0 voto)
1 visualizações100 páginasTítulo original
Hematologia i
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PPTX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
1 visualizações100 páginasHematologia I
Enviado por
tkmyjftnmxDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
Você está na página 1de 100
HEMATOLOGIA I
ANA RAFAELA PEREIRA SILVA
CRF/MA: 2541
Hematologia
É a especialidade médica que estuda e trata
doenças do sangue e de órgãos
hematopoéticos, onde se formam as células
do sangue.
É a área medicinal que cuida de doenças
relacionadas ao sangue, a medula óssea, os
linfonodos, o baço e os gânglios linfáticos.
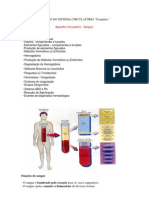
Sangue
• O sangue é um tipo especial de tecido
conjuntivo que pode ser dividido em duas
partes:
• plasma (parte liquida)
• células sanguineas (elementos figurados do
sangue).
Sangue
Sangue
SANGUE
• o soro é a parte líquida do sangue sem o
fibrinogênio e fatores da coagulação
• Plasma é a parte líquida do sangue com o
fibrinogênio e fatores da coagulação.
SANGUE
• O fibrinogênio é necessário para a formação
de fibrina, na etapa final da coagulação do
sangue;
SANGUE
PLASMA
Funções do sangue
• O sangue é principalmente um meio de
transporte.
• Por seu intermédio, os leucócitos, dos quais
alguns são fagocitários e representam uma
das primeiras barreiras contra infecção,
percorrem todo o corpo e podem concentrar-
se nos tecidos atingidos por infecção,
atravessando a parede dos capilares.
Funções do sangue
• O sangue transporta oxigênio e gás carbônico,
o primeiro ligado à hemoglobina dos
eritrócitos e o segundo ou ligado à
hemoglobina ou dissolvido no plasma sob a
forma de bicarbonato.
• Transporta escórias do metabolismo, que são
removidas do sangue pelos órgãos de
excreção.
HEMATOPOIESE
• A hematopoiese significa formação das células
do sangue.
• Abrange o estudo de todos os fenômenos
relacionados com a origem, com a
multiplicação e a maturação das células
primordiais ou precursora das células
sanguíneas, à nível da medula óssea.
• A hematopoiese se divide em dois períodos:
HEMATOPOIESE
• A hematopoiese se divide em dois períodos:
• 1.Período Embrionário e Fetal: Iniciando no
primeiro mês de vida pré-natal, surgem as
primeiras células fora do embrião, são os
eritroblastos primitivos.
• Na sexta semana, tem início a hematopoiese
no fígado; o principal órgão hematopoiético
nas etapas inicial e intermediária da vida fetal.
HEMATOPOIESE
• Na fase intermediária da vida fetal, o baço e
os nodos linfáticos desempenham um papel
menor na hematopoiese, mas o fígado
continua a dominar essa função.
• Na segunda metade da vida fetal, a medula
óssea torna-se cada vez mais importante para
a produção de células sanguíneas.
HEMATOPOIESE
• Período Pós-natal: Logo após o nascimento,
cessa a hematopoiese no fígado, e a medula
passa a ser o único local de produção de
eritrócitos, granulócitos e plaquetas;
Eritropoese
Eritropoese
Eritropoese
• Eritropoese ineficaz
• A parcela dos eritroblastos que não chega a
completar o desenvolvimento e é destruída na
própria medula óssea representa a fração
“ineficaz” da eritropoese.
Eritropoese
• Controle da produção de hemácias
• A produção de hemácias é controlada
principalmente por fatores de crescimento
que agem sobre as células precursoras e
estimulam seu desenvolvimento e maturação,
como a eritropoetina e a Interleucina 3 (IL-3),
e os hormônios tireoidianos e andrógenos,
pelo seu efeito sobre o metabolismo.
Eritropoetina
• A eritropoetina é o principal fator de
crescimento que regula a produção de
hemácias.
• A principal fonte de eritropoetina no
organismo é o tecido renal, provavelmente as
células intersticiais peritubulares renais, que
produzem cerca de 90% do hormônio, sendo
os 10% restantes produzidos por hepatócitos
que rodeiam as veias centrais no fígado
Hemácias
• Ciclo vital das hemácias, que são produzidas
na medula óssea, circulam cerca de quatro
meses, e são finalmente fagocitadas pelas
células do sistema de macrófagos
mononucleares.
• O catabolismo da hemoglobina dá origem ao
ferro, que é reaproveitado, e à série de
pigmentos derivados do anel tetrapirrólico,
incluindo as bilirrubinas e o urobilinogênio.
Os glóbulos vermelhos, ou hemácias
ou eritrócitos
• Os eritrócitos são células anucleadas em
forma de disco bicôncavo.
• Apresentam uma coloração rósea-clara,
quando corados pela hematoxilina-Eosina,
com um halo central mais claro em
conseqüência da biconcavidade.
Os glóbulos vermelhos, ou hemácias
ou eritrócitos
• Durante sua maturação na medula óssea, o
eritrócito perde o núcleo e as outras organelas;
• possuindo um tempo de vida limitado de cerca
de 120 dias.
• Após esse período, sua membrana torna-se
mais rígida, hemácias são removidas e
destruídas intracelularmente, em células do
sistema monocítico-macrofágico, especialmente
no baço, no fígado e na medula óssea.
Os glóbulos vermelhos, ou hemácias
ou eritrócitos
• A quantidade de hemácias presente no
sangue de um indivíduo normal é na ordem de
3 a 4 milhões por decilitro de sangue.
• O diâmetro dos eritrócitos varia de 6 μm a 8,5
μm.
• A função dos eritrócitos é o transporte de O2
e CO2.
Hemoglobina
• É uma substância pigmentada, formada por duas
partes: (1) porção que contém ferro denominada
heme e (2) porção protéica, denominada globina.
• A globina consiste de quatro cadeias
polipeptídicas, cada uma das quais ligada a um
grupo heme.
• Cada grupo heme contém um átomo de ferro
que se combina reversivelmente com uma
molécula de oxigênio.
Hemoglobina
• Dessa forma, cada molécula de hemoglobina
pode potencialmente associar-se com quatro
moléculas de oxigênio.
• A principal função da hemoglobina e o
transporte de oxigênio e gás carbônico,
permitindo as trocas gasosas necessárias ao
metabolismo orgânico.
Hemoglobina
Hemoglobina
Hemoglobina
• Em condições normais, um adulto produz
cerca de 200 bilhões de hemácias por dia,
substituindo número equivalente de células
destruídas e, assim, mantendo estável a massa
total de hemácias do organismo.
Plaquetas
• As vezes chamadas trombócitos são
fragmentos celulares produzidos pela medula
óssea que circulam na corrente sanguínea e
ajudam o sangue a coagular.
• A trombopoietina, produzida principalmente
no fígado, estimula a medula óssea a fabricar
células grandes (megacariócitos) que, por sua
vez, fabricam plaquetas a partir do material
dentro de seu organismo celular (citoplasma).
Plaquetas
• As plaquetas não usadas em coágulos circulam
por sete a dez dias e são então destruídas.
• Cerca de um terço delas estão sempre
armazenadas no baço.
• A contagem de plaquetas (número de
plaquetas que circulam na corrente
sanguínea) costuma ser de aproximadamente
140.000 a 440.000 plaquetas por microlitro
(140 a 440 × 109 por litro).
Plaquetas
• As plaquetas desempenham função
hemostática, isto é, capacidade de
interromper fluxo sanguíneo quando um vaso
é rompido.
• Nesse processo, a plaqueta age reparando
lesões vasculares e impedindo que haja perda
de sangue por meio de hemorragias.
Plaquetas
• O tampão plaquetário consiste num
aglomerado de plaquetas que se forma em
torno do local da lesão no vaso sanguíneo.
• Quando se trata de hemorragias pequenas, o
tampão de plaquetas pode ser suficiente para
parar a hemorragia.
Plaquetas
Plaquetas
• Um megacariócito produz cerca de 10.000
plaquetas;
Plaquetas
• Hemostasia é o conjunto de mecanismos que
mantém o sangue dentro do vaso, sem
coagular, nem extravasar.
• O mecanismo de coagulação do sangue é
bastante complexo e sofre ação das plaquetas
e de diversas substâncias existentes no
plasma e nos tecidos, conhecidos como
fatores da coagulação, anticoagulantes e
fibrinolíticos;
Hemostasia
• 1. Hemostasia Primária: num primeiro momento o
vaso se contrai (vasoconstrição), reduzindo o fluxo
sanguíneo naquela região, e as plaquetas se
agregam no local, formando um tampão
plaquetário (inicial).
• 2. Hemostasia Secundária: envolve uma série de
reações enzimáticas que terminam na ativação da
trombina. A trombina transforma o fibrinogênio
em fibrina, e esta precipita-se, formando uma rede
de filamentos.
Hemostasia
• Esta rede de fibrina na extremidade lesada no vaso
retém células sanguíneas, formando-se assim, um
trombo, capaz de estancar o sangramento (trombo
de fibrina).
• A trombina é a principal enzima da hemostasia,
catalisa a conversão do fibrinogênio em fibrina,
ativa fatores pró-coagulantes (V, VIII, XI e XIII), ativa
plaquetas, regula a função das células endoteliais e
possui uma série de ações diretas em outras
células.
Hemostasia
• 3. Hemostasia Terciária: ocorre a
remodelação da rede de fibrina (fibrinólise), o
que permite que o fluxo sanguíneo retorne ao
seu normal.
• A fibrina é degradada pela plasmina,
proveniente do plasminogênio.
Hemostasia
Anticoagulantes
• Rolhas - Anticoagulante
• Roxa - EDTA
• Amarela - Gel separador com ativador do
coagulo
• Vermelha - Siliconizado sem anticoagulante
• Verde- Heparina sódica
• Cinza- Fluoreto de sódio+EDTA
• Azul - Citrato de sódio
Anticoagulantes
Anticoagulantes
• A anticoagulação é a inibição terapêutica
controlada da coagulação do sangue por meio
de substancias apropriados (isto é,
anticoagulantes).
• Alguns anticoagulantes se prestam melhor à
hematologia pelas suas propriedades
conservadoras da morfologia celular e dos
componentes do plasma, especialmente os
fatores da coagulação.
Anticoagulantes
• Algumas substâncias podem impedir a
coagulação do sangue após a sua retirada do
interior dos vasos sanguíneos, embora não
tenham essa propriedade quando
administradas aos indivíduos.
• Essas substâncias são chamadas de
anticoagulantes "in vitro".
Anticoagulantes
• Esses anticoagulantes são utilizados pelos
hemocentros, e laboratórios para impedir a
coagulação do sangue coletado nas bolsas
plásticas, para as transfusões.
• São compostos químicos conhecidos como
agentes quelantes, ou seja, agentes que
retiram o cálcio do sangue, mediante reação
química.
Anticoagulantes
• As substâncias ou misturas quelantes, reagem
com o cálcio ionizado do sangue formando
sais fixos de cálcio.
• Este mecanismo impede a ação do cálcio
(Fator IV) na conversão da protrombina em
trombina, nas reações da vida comum da
coagulação e, desse modo, a cascata da
coagulação não se completa.
EDTA (ácido etilenodiamino tetra-acético)
• É anticoagulante mais utilizado na
hematologia, sendo então utilizado para
contagens de células sanguíneas.
• É semelhante aos oxalatos para a
determinação do hematócrito, e superior a
eles para os estudos morfológicos, porque os
artefatos aparecem mais lentamente e só
após uma espera prolongada.
EDTA (ácido etilenodiamino tetra-acético)
• Ele impede a agregação de plaquetas e é o
anticoagulante de eleição para a contagem de
plaquetas.
• Existe no comércio o EDTA de sódio e o EDTA de
potássio, sendo utilizado o EDTA de sódio por ser
mais barato.
• Deve se observar a proporção do
sangue/anticoagulante, pois o excesso de EDTA
altera a morfologia dos hemácias dificultando
assim seu estudo.
Heparina
• A heparina não afeta o volume corpuscular nem o
hematócrito.
• É o melhor anticoagulante para impedir a
hemólise e para os testes de Fragilidade Osmótica.
• Não é satisfatório para as contagens de leucócitos
e de plaquetas, devido a aglutinação das células.
• Não altera a morfologia e tamanho celular,
estando indicado para os teste de fragilidade
osmótica dos eritrócitos.
Heparina
• A heparina interfere nas etapas finais da
cascata da coagulação, impedindo conversão
da protrombina (fator II) em trombina, que,
por sua vez, promove a conversão do
fibrinogênio (fator I) em fibrina, originando o
coágulo.
Citrato De Sódio
• É utilizado para os estudos da coagulação
sanguínea.
• O citrato de sódio atua como anticoagulante
quelando o cálcio.
• É assim utilizado pois o seu efeito é facilmente
reversível com a adição de Ca+2 .
ACD (ácido cítrico-citrato de sódio-
dextrose),
• Antes da II Guerra Mundial o sangue era conservado em
uma solução de citrato de sódio e dextrose,
permanecendo os eritrócitos viáveis somente por uma
semana devido à falta de purinas e energia.
• Devido a essa alteração passou-se a se acidificar as
soluções de citrato e dextrose com ácido cítrico para
evitar a ocorrência desse processo desenvolvendo-se
assim a primeira solução conservante efetiva, o ACD,
descrito em 1943.
• Esse anticoagulante permitia o armazenamento por 21
dias.
CPDA1 (citrato de sódio, fosfato, dextrose,
adenina)
• CPDA-1 é o anticoagulante mais utilizado,
tendo propriedades preservativas de hemácias
melhores que o ACD.
• CPD (ácido cítrico-citrato de sódio-fosfato-
dextrose)
Esse anticoagulante permitia o
armazenamento por 21 dias.
Oxalato De Potássio E Oxalato De Amónio
• São usados em conjunto na maioria das
determinações hematológicas.
• Permitem pequena perda de água pela célula
com discretas modificações da morfologia.
• Não afeta o volume corpuscular médio e pode
ser utilizada para determinações de
hemoglobina, hematócrito e contagens
eritrócitos e leucócitos.
Oxalato De Potássio E Oxalato De Amónio
• A sua utilização para fazer extensões de
sangue está limitada aos dois primeiros
minutos devido a intensidade de alterações
dos leucócitos tais como vacúolos
citoplasmáticos, fagocitose de cristais de
oxalatos e lobulação nuclear irregular
• Não serve para contagens de plaquetas
porque permite a formação de agregados
plaquetários.
HEMOTERAPIA
• A transfusão de sangue e hemocomponentes é
uma tecnologia relevante na terapêutica moderna;
• Usada de forma adequada em condições de
agravos da saúde pode salvar vidas e melhorar a
saúde dos pacientes;
• O uso de sangue e hemocomponentes é uma
prática cara para o SUS, que necessita e utiliza
tecnologia de ponta e recursos humanos
altamente especializados;
HEMOTERAPIA
• Os hemocomponentes e hemoderivados se
originam da doação de sangue por um doador.
• No Brasil, este processo está regulamentado pela
Lei nº 10.205, de 21 de março de 2001, e por
regulamentos técnicos editados pelo Ministério da
Saúde.
• Toda doação de sangue deve ser altruísta,
voluntária e não gratificada direta ou
indiretamente, assim como o anonimato do doador
deve ser garantido.
HEMOTERAPIA
• Para a obtenção destes produtos, os serviços de
hemoterapia são estruturados em rede, com níveis de
complexidade diferentes, a depender das atividades que
executam.
• Serviços mais completos executam todas as etapas do ciclo
do sangue:
Captação de doadores, à triagem clínica, à coleta de sangue,
ao processamento de sangue em hemocomponentes, às
análises sorológicas e imuno‑hematológicas no sangue do
doador, ao armazenamento e à distribuição destes produtos
e à transfusão.
HEMOTERAPIA
• As técnicas de processamento atuais
permitem a produção e o armazenamento de
diferentes hemocomponentes em condições
adequadas para preservação de suas
características terapêuticas;
• possibilitando que o receptor receba, em
menor volume, somente elementos sanguí‑
neos dos quais necessita, o que minimiza os
riscos inerentes à terapêu‑ tica transfusional.
HEMOTERAPIA
• Deste modo, a partir de uma única doação,
vários pacientes poderão ser beneficiados de
forma mais segura.
Produção dos hemocomponentes
• Hemocomponentes e hemoderivados são
produtos distintos.
• Hemocomponentes: Os produtos gerados um
a um nos serviços de hemoterapia, a partir do
sangue total, por meio de processos físicos
(centrifugação, congelamento).
• Hemoderivados: produtos obtidos em escala
industrial, a partir do fracionamento do
plasma por processos físico‑químicos.
Produção dos hemocomponentes
Produção dos hemocomponentes
• Existem duas formas para obtenção dos
hemocomponentes.
• A mais comum é a coleta do sangue total.
• Coleta por meio Aférese: mais específica e de
maior complexidade;
Produção dos hemocomponentes
• Aférese é um procedimento caracterizado pela
retirada do sangue do doador, seguida da
separação de seus componentes por um
equipamento próprio, retenção da porção do
sangue que se deseja retirar na máquina e
devolução dos outros componentes ao
doador.
Produção dos hemocomponentes
Produção dos hemocomponentes
• No Brasil, as bolsas de sangue total coletadas
devem ser 100% processadas de acordo com a
legislação vigente.
• O processamento é feito por meio de
centrifugação refrigerada, por processos que
minimizam a contaminação e proliferação
microbiana, nos quais se separa o sangue total
em hemocomponentes eritrocitários,
plasmáticos e plaquetários.
Produção dos hemocomponentes
• Em função das diferentes densidades e
tamanhos das células sanguíneas, o processo
de centrifugação possibilita a separação do
sangue total em camadas;
• Sendo que as hemácias ficam depositadas no
fundo da bolsa.
Produção dos hemocomponentes
• Acima delas forma‑se o buffy coat (camada
leucopla‑quetária), ou seja, uma camada de
leucócitos e plaquetas.
• Acima do buffy coat fica a camada de plasma
que contém plaquetas dispersas.
Produção dos hemocomponentes
Produção dos hemocomponentes
• Soluções anticoagulantes‑preservadoras e
soluções aditivas são utilizadas para a
conservação dos produtos sanguíneos, pois
impedem a coagulação e mantêm a
viabilidade das células do sangue durante o
armazenamento.
Produção dos hemocomponentes
• O sangue total coletado em solução CPDA‑1
(ácido cítrico, citrato de sódio, fosfato de
sódio, dextrose e adenina) tem validade de 35
dias a partir da coleta;
• 21 dias quando coletado em ACD (ácido
cítrico, citrato de sódio, dextro‑ se), CPD
(ácido cítrico, citrato de sódio, fosfato de
sódio, dextrose) e CP2D (citrato, fosfato e
dextrose‑dextrose).
Produção dos hemocomponentes
• As soluções aditivas: são utilizadas para
aumentar a sobrevida e a possibilidade de
armazenamento das hemácias por até 42 dias
em 4 ± 2 °C.
• Um exemplo de solução aditiva é o SAG‑M
composto por soro fisiológico, adenina, glicose
e manitol.
Concentrado de hemácias
• O concentrado de hemácias (CH) é obtido por
meio da centrifugação de uma bolsa de sangue
total (ST) e da remoção da maior parte do plasma.
• O CH também pode ser obtido por aférese,
coletado de doador único.
• Nesse caso, frequentemente o procedimento
permite a obtenção de duas unidades em um
único procedimento (coleta de hemácias duplas).
• Seu volume varia entre 220mL e 280mL.
Concentrado de plaquetas
• O concentrado de plaquetas (CP) pode ser
obtido a partir de unidade individual de
sangue total ou por aférese, coletadas de
doador único;
• Dois métodos diferentes são utilizados para a
obtenção de plaquetas pela centrifugação de
sangue total.
• O primeiro consiste na centrifugação do
sangue em duas etapas.
Concentrado de plaquetas
• Na primeira etapa, é feita uma centrifugação
leve, em que se obtém o plasma rico em
plaquetas (PRP);
• Este plasma é novamente centrifugado, desta
vez em alta rotação, para a obtenção do CP.
• O segundo método baseia‑se na extração do
camada leucoplaquetária, geralmente com a
utilização de extratores automatizados de
plasma e com o uso de bolsas top and bottom.
Concentrado de plaquetas
• O sangue total é submetido à centrifugação,
visando à separação da camada
leucoplaquetária.
• O plasma sobrenadante é transferido para
uma bolsa‑satélite, pela saída superior (top)
da bolsa e o concentrado de hemácias é
extraído pela saída inferior (bottom) da bolsa.
• A camada leucoplaquetária permanece na
bolsa original.
Plasma
• O plasma fresco congelado (PFC) consiste na
porção acelular do sangue obtida por
centrifugação a partir de uma unidade de
sangue total e transferência em circuito
fechado para uma bolsa satélite;
• Pode ser obtido também a partir do
processamento em equipamentos
automáticos de aférese.
Plasma
• É constituído basicamente de água, proteínas
(albumina, globulinas, fatores de coagulação e
outras), carboidratos e lipídios.
• É completamente congelado até 8 horas após
a coleta e mantido, no mínimo, a 18°C
negativos, sendo, porém, recomendada a
temperatura igual ou inferior a 25°C negativos;
Plasma
• Sua validade se armazenado entre 25°C
negativos e 18°C negativos é de 12 meses.
• Se mantido congelado a temperaturas
inferiores a 25°C negativos sua validade é de
24 meses.
Plasma
• O plasma isento de crioprecipitado (PIC) é
aquele do qual foi retirado, em sistema
fechado, o crioprecipitado.
• É depletado de FVIII, fibrinogênio e
multímeros de alto peso molecular de Fator
de von Willebrand, embora contenha a
metaloproteinase responsável por sua
metabolização.
Plasma
• O crioprecipitado (CRIO) é uma fonte concentrada de
algumas proteínas plasmáticas que são insolúveis a
temperatura de 1°C a 6°C.
• É preparado descongelando‑se uma unidade de PFC
à temperatura de 1°C a 6°C.
• Depois de descongelado, o plasma sobrenadante é
removido deixando‑se na bolsa a proteína
precipitada e 10‑15mL deste plasma. Este material é
então recongelado no período de 1 hora e tem
validade de 12 meses.
Plasma
Plasma
• O plasma fresco congelado de 24 horas
(PFC24) é o hemocomponente separado do
sangue total por centrifugação entre 8 e 24
horas após a coleta e congelado
completamente, no máximo em uma hora;
• Portanto possui as mesmas indicações que o
PFC.
Concentrado de granulócitos
• Os concentrados de granulócitos (CG) são
hemocomponentes obtidos por aférese de
doador único, por meio de máquinas
separadoras de células, de fluxo contínuo ou
descontínuo;
Concentrado de granulócitos
• Cada concentrado deve conter granulócitos em
90% das unidades avaliadas, em um volume
final inferior a 500mL, (geralmente 200‑300mL)
incluindo anticoagulante, plasma e também
resíduo do agente hemossedimentante
utilizado no procedimento de coleta.
• Além dos granulócitos, usualmente estes
concentrados contêm outros leucócitos e
plaquetas e cerca de 20‑50mL de hemácias.
Concentrado de granulócitos
• Como a função dos granulócitos se deteriora
mesmo durante curto armazenamento, os CG
devem ser transfundidos assim que possível
após a coleta;
• Se for inevitável, seu armazenamento deve
ser em temperatura entre 20°C e 24°C, em
repouso e por, no máximo, 24 horas.
Princípios que devem ser considerados pelo
médico antes da decisão de transfundir o paciente
• a indicação de transfusão deve ser feita
exclusivamente por médico e baseada
principalmente em critérios clínicos;
• a indicação de transfusão poderá ser objeto
de análise por médico do serviço de
hemoterapia;
• toda a transfusão traz em si riscos, sejam
imediatos ou tardios.
Princípios que devem ser considerados
pelo médico antes da decisão de
transfundir o paciente
• os benefícios da transfusão devem superar os riscos;
• A requisição do produto hemoterápico deve ser
preenchida da forma mais completa possível,
prescrita e assinada por médico e estar registrada no
prontuário médico do paciente.
• Não existe contraindicação absoluta à transfusão em
pacientes com febre. É importante diminuir a febre
antes da transfusão, porque o surgimento de febre
pode ser um sinal de hemólise ou de outro tipo de
reação transfusional.
Princípios que devem ser considerados
pelo médico antes da decisão de
transfundir o paciente
• É rara a necessidade de aquecer um produto
hemoterápico antes da transfusão. Quando
indicada, deve ser feita de forma controlada, com
aquecedores dotados de termômetro e alarme
sonoro, sob orientação e monitoramento de
profissional responsável.
• Nenhuma transfusão deve exceder o período de
infusão de 4 horas. Quando este período for
ultrapassado a transfusão deve ser interrompida e
a unidade descartada;
Princípios que devem ser considerados
pelo médico antes da decisão de
transfundir o paciente
• Não deve ser adicionado nenhum fluido ou droga
ao produto hemoterápico a ser transfundido.
• Os Concentrados de Hemácias (CH) podem ser
transfundidos em acesso venoso compartilhado,
apenas, com cloreto de sódio 0,9% (SF). É
desnecessário diluir o CH antes da infusão. O
hematócrito do concentrado de hemácias
permite geralmente bom fluxo de infusão.
Princípios que devem ser considerados
pelo médico antes da decisão de
transfundir o paciente
• Todo o produto hemoterápico deve ser
transfundido com equipo com filtro de 170µ
capaz de reter coágulos e agregados.
Você também pode gostar
- 1 Hematologia Clínica PDFDocumento63 páginas1 Hematologia Clínica PDFAmanda OliveiraAinda não há avaliações
- Tecido Sanguíneo e HematopoéticoDocumento16 páginasTecido Sanguíneo e HematopoéticoChandely SantosAinda não há avaliações
- SISTEMA CARDIOVASCULAR - SANGUE - AULA 7 e 8Documento63 páginasSISTEMA CARDIOVASCULAR - SANGUE - AULA 7 e 8Veronica OliveiraAinda não há avaliações
- Sangue v1.0Documento29 páginasSangue v1.0Sílvia NevesAinda não há avaliações
- TEC CURSOS PROFISSIONALIZANTES: ALTERAÇÕES HEMATOLÓGICASDocumento48 páginasTEC CURSOS PROFISSIONALIZANTES: ALTERAÇÕES HEMATOLÓGICASelizael01020305Ainda não há avaliações
- Hematologia - Formação do sangue e Eritrocitos (1)Documento5 páginasHematologia - Formação do sangue e Eritrocitos (1)LEILA TEIXEIRAAinda não há avaliações
- Hemolinfo 1Documento28 páginasHemolinfo 1Lúcia Jorge FazendaAinda não há avaliações
- Fisiologia do Sangue: Grupos Sanguíneos e SistemasDocumento45 páginasFisiologia do Sangue: Grupos Sanguíneos e SistemaselaineplensAinda não há avaliações
- Resumo de Fisiologia - Prova Parcial 09-11-2022Documento26 páginasResumo de Fisiologia - Prova Parcial 09-11-2022Thamily OliveiraAinda não há avaliações
- Processo de hematopoiese e formação de células sanguíneasDocumento5 páginasProcesso de hematopoiese e formação de células sanguíneasLucasAinda não há avaliações
- Hematopoese: produção de células sanguíneasDocumento108 páginasHematopoese: produção de células sanguíneasRodrigo Ferreira0% (1)
- Sistema Cardiovascular - CirculaçãoDocumento35 páginasSistema Cardiovascular - CirculaçãoFabyanna MirellyAinda não há avaliações
- Hematologia materiaDocumento12 páginasHematologia materiaAlécio santosAinda não há avaliações
- Sistema circulatório e componentes do sangueDocumento50 páginasSistema circulatório e componentes do sangueCarlos Renato NogueiraAinda não há avaliações
- Eritropoese: produção e maturação dos eritrócitosDocumento43 páginasEritropoese: produção e maturação dos eritrócitosIahel ManonAinda não há avaliações
- Aula5 Sec1 Unid2 MIH SangueDocumento25 páginasAula5 Sec1 Unid2 MIH SangueAlan OliveiraAinda não há avaliações
- UFCD 9137 - Anatomia Do Sistema Veno-Linfático - FormandospptxDocumento67 páginasUFCD 9137 - Anatomia Do Sistema Veno-Linfático - FormandospptxPaula Maria Matos100% (1)
- Histologia do sangue emDocumento16 páginasHistologia do sangue emLarissa Barboza CardosoAinda não há avaliações
- Auxiliar de laboratório hematologiaDocumento38 páginasAuxiliar de laboratório hematologiaMirlane Andrade costaAinda não há avaliações
- HematoloiaDocumento6 páginasHematoloiarafael souzaAinda não há avaliações
- Tutoria 1 EdemaDocumento14 páginasTutoria 1 EdemaCarolina Poblete Urrutia Harmbacher100% (2)
- Fisiologia Do SangueDocumento22 páginasFisiologia Do SangueVanessa ArrudaAinda não há avaliações
- Aula 02 - Células Do SangueDocumento21 páginasAula 02 - Células Do SangueWesley BrittoAinda não há avaliações
- Sangue Hematopoese - NutriFono 2017-RevisadoDocumento67 páginasSangue Hematopoese - NutriFono 2017-Revisadojuhhmartins37Ainda não há avaliações
- Assistência de Enfermagem ao Paciente com Distúrbios HematológicosDocumento8 páginasAssistência de Enfermagem ao Paciente com Distúrbios Hematológicosingrid.naruto.fbAinda não há avaliações
- Tecido SanguíneoDocumento19 páginasTecido SanguíneoBruno FelipeAinda não há avaliações
- Composição Do SangueDocumento9 páginasComposição Do SangueMA TE USAinda não há avaliações
- Aula 07 - Tecido SanguíneoDocumento8 páginasAula 07 - Tecido SanguíneoGabriella ASAinda não há avaliações
- Medula Óssea e HematopoeseDocumento54 páginasMedula Óssea e HematopoeseRafa Arshavin100% (2)
- Livro HematologiaDocumento36 páginasLivro HematologiaNathalia Guimarães NogueiraAinda não há avaliações
- Trabalho Citologia-5Documento47 páginasTrabalho Citologia-5kynhoAinda não há avaliações
- O SangueDocumento13 páginasO SangueNathan GuilhermeAinda não há avaliações
- Produção das células sanguíneas (HematopoeseDocumento115 páginasProdução das células sanguíneas (HematopoeseFernanda PinheiroAinda não há avaliações
- Introdução Á Hematologia IDocumento25 páginasIntrodução Á Hematologia IMaria ClaraAinda não há avaliações
- Hemocitopoese - ResumoDocumento7 páginasHemocitopoese - ResumoRichardson Oliveira50% (2)
- O Sangue e Seus ComponentesDocumento2 páginasO Sangue e Seus ComponentesElisabeth Tölke100% (1)
- Tutorial 01Documento13 páginasTutorial 01gabriel zeferinoAinda não há avaliações
- Ufcd 10152Documento41 páginasUfcd 10152Susana Correia100% (3)
- SangueDocumento30 páginasSangueRita SeixasAinda não há avaliações
- Farmacologia Do Sistema HematopoieticoDocumento59 páginasFarmacologia Do Sistema HematopoieticopahcsoutoAinda não há avaliações
- Aula 1 HematologiaDocumento32 páginasAula 1 HematologiaIrane OlirioAinda não há avaliações
- Introdução à hematologiaDocumento7 páginasIntrodução à hematologiaGabriela BaiãoAinda não há avaliações
- Tecido HematopoiéticoDocumento24 páginasTecido HematopoiéticoMariSuzarte100% (5)
- Sistema CirculatórioDocumento69 páginasSistema Circulatórioxicana100% (3)
- O que compõe o tecido sanguíneo humanoDocumento16 páginasO que compõe o tecido sanguíneo humanoVictória MendesAinda não há avaliações
- EritrocitosDocumento7 páginasEritrocitosBruno FigueiredoAinda não há avaliações
- Patologia clínica: hemograma e eritropoieseDocumento14 páginasPatologia clínica: hemograma e eritropoieseNataliaAinda não há avaliações
- Resumo - Sistema Circulatório e Sistema RespiratórioDocumento17 páginasResumo - Sistema Circulatório e Sistema RespiratórioThayane MoreiraAinda não há avaliações
- Sistema circulatório: transporte de oxigênio e nutrientes pelo sangueDocumento15 páginasSistema circulatório: transporte de oxigênio e nutrientes pelo sangueApolônio Sobrinho100% (1)
- Hematologia Básica - AlunoDocumento32 páginasHematologia Básica - AlunosaraAinda não há avaliações
- Células Do Sangue PDFDocumento91 páginasCélulas Do Sangue PDFLaura QueirozAinda não há avaliações
- Apostila 1 Hemato para impressão - 2 (2019)Documento4 páginasApostila 1 Hemato para impressão - 2 (2019)LEILA TEIXEIRAAinda não há avaliações
- Hematopoese e EritropoeseDocumento10 páginasHematopoese e EritropoeseHillary AlvesAinda não há avaliações
- Resumo - HematologiaDocumento50 páginasResumo - HematologiaDra. Beatriz HenkelsAinda não há avaliações
- Apostila de Patologia Clí Nica (1) UFMGDocumento85 páginasApostila de Patologia Clí Nica (1) UFMGapmv92% (12)
- 11 3 Sistema Circulato Rio Teoria Questo Es Orientadas PDFDocumento12 páginas11 3 Sistema Circulato Rio Teoria Questo Es Orientadas PDFMaria Luiza Silva FariasAinda não há avaliações
- Lista de Fármacos AntiacoagulantesDocumento5 páginasLista de Fármacos AntiacoagulantesCarla PuppimAinda não há avaliações
- Apg 15Documento8 páginasApg 15Bárbara Kós Araújo100% (1)
- Resumo p1 ToxicosDocumento11 páginasResumo p1 ToxicosGuilherme JorgeAinda não há avaliações
- Distúrbios Hídricos e HemodinâmicosDocumento9 páginasDistúrbios Hídricos e HemodinâmicosBernardo Furtado Cruzeiro100% (2)
- Coagulantes e AnticoagulantesDocumento11 páginasCoagulantes e AnticoagulantesPascoal de OliveiraAinda não há avaliações
- Trombose Venosa Profunda: Deep Venous ThrombosisDocumento7 páginasTrombose Venosa Profunda: Deep Venous ThrombosisMedPBAinda não há avaliações
- Inflamação - Resumo CompletoDocumento7 páginasInflamação - Resumo CompletoZedodurexAinda não há avaliações
- FARMACOLOGIA EM CIRURGIA VASCULAR - Aula Do LiganteDocumento16 páginasFARMACOLOGIA EM CIRURGIA VASCULAR - Aula Do Ligantegabriel gabrielAinda não há avaliações
- Fisiologia Animal SimuladoDocumento3 páginasFisiologia Animal SimuladojanakarolineAinda não há avaliações
- Manual Coagulopatias Hereditarias Raras PDFDocumento71 páginasManual Coagulopatias Hereditarias Raras PDFFrance LeandroAinda não há avaliações
- APOSTILA HEMOSTASIA e IMUNOHEMATOLOGIA - CT-ProDocumento13 páginasAPOSTILA HEMOSTASIA e IMUNOHEMATOLOGIA - CT-ProAna Maria SilvaAinda não há avaliações
- Modulação EnzimáticaDocumento28 páginasModulação Enzimáticaapi-27441481100% (4)
- Avaliação laboratorial da hemostaseDocumento39 páginasAvaliação laboratorial da hemostasecoelhojmm2236Ainda não há avaliações
- Síndrome de Down em gêmeas idênticas: causas e eventos biológicosDocumento11 páginasSíndrome de Down em gêmeas idênticas: causas e eventos biológicosNatália MedeirosAinda não há avaliações
- Circulação Sistema VenosoDocumento4 páginasCirculação Sistema VenosoRoberta SalemeAinda não há avaliações
- 14 TrombofiliaDocumento9 páginas14 TrombofiliaVictor SilvaAinda não há avaliações
- Guia operacional do coagulômetro de 4 canais MAX COAGDocumento42 páginasGuia operacional do coagulômetro de 4 canais MAX COAGViviwa50% (2)
- Patologia Circulatória: Distúrbios da CirculaçãoDocumento46 páginasPatologia Circulatória: Distúrbios da CirculaçãoGabriel Messias100% (1)
- Hematologia AtualizadoDocumento6 páginasHematologia AtualizadoAna Paula MalheiroAinda não há avaliações
- Distúrbios Da CirculaçãoDocumento22 páginasDistúrbios Da Circulaçãocintia portelaAinda não há avaliações
- Aprofundamento Vitaminas 2016Documento37 páginasAprofundamento Vitaminas 2016jklein_bio100% (2)
- Uso de Adesivo Cirurgico em CãesDocumento12 páginasUso de Adesivo Cirurgico em CãesAlexandre ScalabriniAinda não há avaliações
- Anticoagulant Rodenticide Intoxication in Animals - A ReviewDocumento7 páginasAnticoagulant Rodenticide Intoxication in Animals - A ReviewLaís AlineAinda não há avaliações
- Hemostasia RevisadoDocumento28 páginasHemostasia RevisadoDemerson BatistaAinda não há avaliações
- Avaliacao Laboratorial Da HemostasiaDocumento3 páginasAvaliacao Laboratorial Da HemostasiaPedro SobralAinda não há avaliações
- Manual de Bancada COAGULACAODocumento0 páginaManual de Bancada COAGULACAOAquilino VazAinda não há avaliações
- Biologia Geral 2010 + GabaritoDocumento122 páginasBiologia Geral 2010 + GabaritoRafaella BarrosAinda não há avaliações
- CoagulogramaDocumento16 páginasCoagulogramaMarques MiguelAinda não há avaliações
- Drogas AnticoagulantesDocumento24 páginasDrogas AnticoagulantesElizeu RezendeAinda não há avaliações
- Equilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!No EverandEquilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!Nota: 5 de 5 estrelas5/5 (2)
- Parasitologia 1: Helmintos de Interesse MédicoNo EverandParasitologia 1: Helmintos de Interesse MédicoAinda não há avaliações
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- Atlas de anatomia: Imagens humanas e veterináriasNo EverandAtlas de anatomia: Imagens humanas e veterináriasNota: 4.5 de 5 estrelas4.5/5 (2)
- Dietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasNo EverandDietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasAinda não há avaliações
- Atlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNo EverandAtlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNota: 2 de 5 estrelas2/5 (1)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Transtornos Alimentares e NeurociênciaNo EverandTranstornos Alimentares e NeurociênciaAinda não há avaliações
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- O Tratamento da Dependência Química: Um Guia de Boas PráticasNo EverandO Tratamento da Dependência Química: Um Guia de Boas PráticasAinda não há avaliações
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- As Constelações Familiares na Medicina: O que as Histórias Revelam sobre Sintomas, Doenças e CuraNo EverandAs Constelações Familiares na Medicina: O que as Histórias Revelam sobre Sintomas, Doenças e CuraNota: 3 de 5 estrelas3/5 (5)
- Dieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNo EverandDieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNota: 5 de 5 estrelas5/5 (1)
- Bases da Terapia Nutricional: Aplicação no Paciente CirúrgicoNo EverandBases da Terapia Nutricional: Aplicação no Paciente CirúrgicoNota: 5 de 5 estrelas5/5 (1)
- Microbiologia Médica I: Patógenos e Microbioma HumanoNo EverandMicrobiologia Médica I: Patógenos e Microbioma HumanoAinda não há avaliações
- 10 Induções hipnóticas para profissionaisNo Everand10 Induções hipnóticas para profissionaisNota: 4 de 5 estrelas4/5 (8)
- Ótima digestão: Acabe de vez com a prisão de ventreNo EverandÓtima digestão: Acabe de vez com a prisão de ventreAinda não há avaliações
- Heranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNo EverandHeranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNota: 3.5 de 5 estrelas3.5/5 (4)
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Tomografia computadorizada: Tecnologias e aplicaçõesNo EverandTomografia computadorizada: Tecnologias e aplicaçõesNota: 1 de 5 estrelas1/5 (1)