Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiologia Do Sistema Urinário
Enviado por
Rafaela Sorato0 notas0% acharam este documento útil (0 voto)
30 visualizações7 páginasO documento descreve a anatomia e a fisiologia do sistema urinário e dos rins. Os principais pontos são: (1) Os rins filtram o sangue nos néfrons e reabsorvem a maior parte dos solutos e água de volta para o sangue; (2) O processo de filtração, reabsorção e secreção produz a urina com a composição final apropriada; (3) A anatomia dos rins inclui artérias, veias, córtex, medula e os néfrons, que são a unidade funcional dos rins.
Descrição original:
Título original
Fisiologia do Sistema Urinário
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento descreve a anatomia e a fisiologia do sistema urinário e dos rins. Os principais pontos são: (1) Os rins filtram o sangue nos néfrons e reabsorvem a maior parte dos solutos e água de volta para o sangue; (2) O processo de filtração, reabsorção e secreção produz a urina com a composição final apropriada; (3) A anatomia dos rins inclui artérias, veias, córtex, medula e os néfrons, que são a unidade funcional dos rins.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
30 visualizações7 páginasFisiologia Do Sistema Urinário
Enviado por
Rafaela SoratoO documento descreve a anatomia e a fisiologia do sistema urinário e dos rins. Os principais pontos são: (1) Os rins filtram o sangue nos néfrons e reabsorvem a maior parte dos solutos e água de volta para o sangue; (2) O processo de filtração, reabsorção e secreção produz a urina com a composição final apropriada; (3) A anatomia dos rins inclui artérias, veias, córtex, medula e os néfrons, que são a unidade funcional dos rins.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 7
@ACADEMICA.DE.
MEDICINA
D3 em um hormônio ativo que
FUNÇÃO DOS RINS regula o equilíbrio do Ca2+.
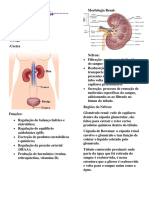
A função mais importante dos rins é a
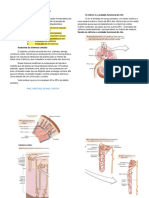
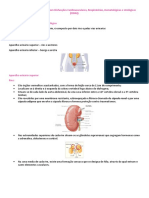
regulação homeostática do conteúdo de ANATOMIA DO SISTEMA URINÁRIO
água e íons no sangue, também chamada A produção da urina segue o seguinte
de equilíbrio hidroeletrolítico, por meio do
trajeto: néfrons – ureter – bexiga – uretra.
balanço da ingestão dessas substâncias
com a sua excreção na urina. Os rins são o local da produção da urina.
Podemos dividir as funções dos rins em seis As artérias renais, as quais são ramos da
áreas gerais: parte abdominal da aorta, fornecem
✓ Regulação do volume do LEC e da sangue para os rins. As veias renais levam
pressão arterial: quando o volume sangue dos rins para a veia cava inferior.
do LEC diminui, a pressão arterial
Os rins recebem 20 a 25% do débito
diminui também, afetando, por
exemplo, o fluxo adequado de cardíaco, embora constituam apenas 0,4%
sangue para o encéfalo. Os rins do peso total do corpo. Essa alta taxa de
trabalham de uma maneira fluxo sanguíneo através dos rins é crítica
integrada com o sistema para a função renal.
circulatório para equilibrar isso. Os rins são divididos em córtex e medula.
✓ Regulação da osmolalidade: por
meio da integração da função
renal com o comportamento; sede.
A osmolalidade do corpo precisa
estar em um valor próximo de 290
mOsM.
✓ Manutenção do equilíbrio iônico: o
sódio é o principal íon envolvido na
regulação do volume do LEC e da
osmolalidade. As concentrações
dos íons potássio e cálcio também
são estritamente reguladas.
✓ Regulação homeostática do pH:
quando o LEC está muito alcalino,
os rins excretam HCO3- e
conservam H . Já quando o LEC
+
está muito ácido, os rins excretam
H+ e conservam HCO3-. Entretanto,
os rins não são capazes de corrigir
desequilíbrios no pH tão
rapidamente quanto os pulmões.
✓ Excreção de resíduos: remoção de As artérias renais levam sangue para o
metabólitos e xenobióticos ou córtex.
substâncias estranhas, como
fármacos e toxinas ambientais.
Creatinina (metabólito), ureia e
ácido úrico (resíduos
nitrogenados), urobiolinogênio
(metabólito da hemoglobina que
dá ao xixi a sua cor amarela
característica), hormônios,
sacarina (substância estranha,
adoçante artificial), etc.
✓ Produção de hormônios: as células
renais sintetizam eritropoietina,
hormônio associado na regulação
da produção de eritrócitos. Os rins
também liberam renina, uma
enzima que regula a produção de
hormônios envolvidos no equilíbrio
do sódio e na homeostasia da
pressão sanguínea. Enzimas renais
auxiliam na conversão da vitamina
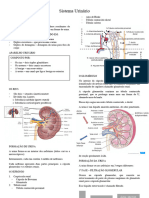
O néfron é a unidade funcional do rim, ou Por fim, os capilares peritubulares
seja, a menor unidade capaz de realizar convergem para a formação de vênulas e
todas as funções neste órgão. pequenas veias, enviando o sangue para
Existem néfrons corticais e néfrons fora dos rins através da veia renal.
justamedulares. Os primeiros estão mais A função do sistema porta renal é filtrar o
concentrados no córtex, enquanto que os fluido sanguíneo para o interior do lúmen
segundos penetram profundamente na do néfron, nos capilares glomerulares, e
medula. Um néfron possui duas arteríolas e então reabsorver o fluido do lúmen tubular
dois conjuntos de capilares, que formam de volta para o sangue.
um sistema porta.
VISÃO GERAL DA FUNÇÃO RENAL
Três processos básicos ocorrem nos
néfrons: filtração, reabsorção e secreção.
A filtração ocorre somente no corpúsculo
renal (cápsula de Bowman + glomérulo).
Após o filtrado deixar a cápsula de
Bowman, ele é modificado pelos processos
de reabsorção e secreção. A reabsorção
é um processo de transporte de
substâncias presentes no filtrado do lúmen
tubular de volta para o sangue através dos
O córtex contém todas as cápsulas de
capilares peritubulares. Já a secreção
Bowman e os túbulos proximais e distais. A
remove SELETIVAMENTE moléculas do
medula contém as alças de Henle e os
sangue e as adiciona ao filtrado do lúmen
ductos coletores.
tubular, através de proteínas de
membrana que transportam as moléculas
através do epitélio tubular.
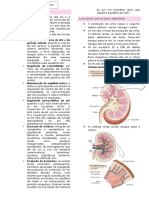
Sistema porta é formado pela presença de A reabsorção ocorre quando as células do
duas redes de capilares em série, uma túbulo proximal transportam solutos para
após a outra. No sistema porta renal, o fora do lúmen, determinando a
sangue flui das artérias renais para uma reabsorção de água por osmose. A função
arteríola aferente. Das arteríolas aferentes, primária do túbulo proximal é a reabsorção
o sangue passa para uma primeira rede de isosmótica de solutos e água.
capilares, chamada de glomérulo. O A alça de Henle é o local principal para a
sangue deixa o glomérulo pela arteríola produção da urina diluída,
eferente, e, então, segue para uma proporcionalmente é absorvido mais soluto
segunda rede de capilares, os capilares do que água, e o filtrado torna-se
peritubulares, que cercam o túbulo renal. hiposmótico em relação ao plasma. Aqui o
volume diminui de 54 L/dia para cerca de 100% do volume do plasma sanguíneo
18 L/dia. A maior parte do volume chega ao corpúsculo renal por meio da
originalmente filtrado na cápsula de arteríola aferente, entretanto somente 20%
Bowman já foi reabsorvida para os desse volume é filtrado, os outros 80%
capilares. seguem para os capilares peritubulares
No túbulo distal e no ducto coletor ocorre (incluindo proteínas plasmáticas e células
uma regulação fina do balanço de sal e sanguíneas).
de água sob o controle de vários
hormônios. A reabsorção e a secreção
(em um menor grau) determinam a
composição final do filtrado. No final do
ducto coletor o filtrado tem um volume de
1,5 L/dia e uma osmolalidade que pode
variar de 50 a 1.200 mOsM.
O volume e a osmolalidade finais da urina
dependem das necessidades do corpo de
O endotélio do capilar glomerular, a
conservar ou excretar água e soluto.
lâmina basal e o epitélio da cápsula de
A quantidade excretada é igual à
Bowman criam uma barreira de filtração
quantidade filtrada para o túbulo, menos a
de três camadas. As substâncias filtradas
quantidade reabsorvida para o sangue,
passam através dos poros endoteliais e das
mais a quantidade secretada no lúmen
fendas de filtração.
tubular.
Os poros dos capilares glomerulares são
pequenos o bastante para impedir a saída
de células do sangue. Possuem proteínas
carregadas negativamente em sua
superfície, que ajudam a repelir as
proteínas carregadas negativamente
também.
A lâmina basal é constituída por
glicoproteínas carregadas
FILTRAÇÃO negativamente, colágeno e outras
proteínas. Ela atua como uma peneira
A filtração do plasma para dentro dos grossa, excluindo a maioria das proteínas
túbulos renais é o primeiro passo na plasmáticas do líquido que é filtrado
formação da urina. Sob condições através dela.
normais, as células sanguíneas As células mesangiais ficam entre e ao
permanecem no capilar, de modo que o redor dos capilares glomerulares e
filtrado é composto apenas de água e possuem a capacidade de se contrair,
solutos dissolvidos. alterando assim o fluxo sanguíneo pelos
capilares. Também secretam citocinas constrição e a pressão hidrostática nos
associadas a processos inflamatórios e capilares glomerulares aumenta,
imunes. aumentando consequentemente a TFG.
O que determina a filtração através das Modificações opostas ocorrem com a
paredes dos capilares glomerulares é a diminuição da resistência das arteríolas
pressão hidrostática do sangue. Apesar de aferente e eferente (vasodilatação). A
a pressão cair à medida que o sangue flui maior parte da regulação ocorre na
através dos capilares, ela ainda arteríola aferente.
permanece maior do que as pressões que
se opõem a ela (pressão coloidosmótica e
pressão do fluido capsular). Como
resultado, a filtração ocorre ao longo de
quase todo o comprimento dos capilares
glomerulares.
O volume de fluido que é filtrado para A TFG está sujeita a autorregulação
dentro da cápsula de Bowman por (processo de controle local) por meio de
unidade de tempo é a taxa de filtração dois mecanismos:
glomerular (TFG). A TFG média é de 125 ✓ Resposta miogênica: quando o
mL/min ou de 180 L/dia. músculo liso da parede da arteríola
A TFG é influenciada por dois fatores: a estira, devido ao aumento da
pressão de filtração e o coeficiente de pressão arterial, canais iônicos
filtração, que possui dois componentes, a sensíveis ao estiramento se abrem,
área de superfície dos capilares e as células musculares
glomerulares disponível para a filtração e a despolarizam. A despolarização
permeabilidade da interface entre capilar leva à abertura de canais de Ca2+
e cápsula de Bowman. dependentes de voltagem, e o
A TFG é relativamente constante mesmo músculo liso vascular se contrai. A
com variações na pressão arterial (que vasoconstrição aumenta a
deve ficar entre 80 e 180 mmHg). Isso resistência ao fluxo e leva a uma
ocorre devido a mudanças na resistência redução desse fluxo, diminuindo a
das arteríolas aferente e eferente, pressão de filtração no glomérulo.
causando efeitos diversos na TFG. Quando a pressão arterial diminui
Se a resistência aumenta na arteríola para menos de 80 mmHg
aferente, a pressão hidrostática diminui no (ultrapassando o limite da faixa
lado glomerular da constrição e haverá desejada), a TFG diminui.
uma diminuição na TFG. ✓ Retroalimentação
Se a resistência aumenta na arteríola tubuloglomerular: o fluxo de líquido
eferente, o sangue acumula antes da nos túbulos renais altera a TFG. A
parte ascendente da alça de Os podócitos alteram o tamanho das
Henle passa entre as arteríolas fendas de filtração glomerular. Se as
aferente e eferente. As paredes fendas se alargam, ocorre um aumento na
tubulares e arteriolares nessa região área de superfície disponível para a
são modificadas e juntas formam o filtração e a TFG aumenta. A contração
aparelho justaglomerular. A porção das células mesangiais evidentemente
modificada do epitélio tubular é altera a área de superfície do capilar
formada por uma placa de células glomerular disponível para a filtração.
chamada de mácula densa. A
mácula densa é sensível a REABSORÇÃO
alterações no fluxo do fluido tubular
A maior parte da reabsorção ocorre no
e liberam substâncias parácrinas
túbulo proximal, com uma quantidade
(quando o NaCl que passa por lá
menor de reabsorção nos segmentos
aumenta, como resultado da TFG
distais do néfron.
aumentada), as quais regulam o
Em uma visão geral da reabsorção no
diâmetro da arteríola aferente,
túbulo proximal, primeiro o Na+, por
alterando assim a TFG.
transporte ativo, sai do lúmen tubular para
o LEC e cria um gradiente elétrico
transepitelial, no qual o lúmen é mais
negativo que o LEC. Com isso, os ânions
seguem o Na+ e saem do lúmen também.
A saída desses íons dilui o fluido luminal e
aumenta a concentração do LEC. Dessa
forma, por osmose, a água deixa o túbulo
renal em direção ao LEC. A redução do
volume do lúmen tubular aumenta a
concentração de solutos (K+, Ca+ e ureia)
que permaneceram no filtrado, fazendo
com que eles se difundam para fora do
Os hormônios e o sistema nervoso lúmen se o epitélio do túbulo for permeável
autônomo alteram a TFG de duas a eles.
maneiras: mudando a resistência das
arteríolas e alterando o coeficiente de
filtração.
A inervação simpática via receptores alfa
no músculo liso vascular causa
vasoconstrição. Se a atividade simpática é
moderada, há um pequeno efeito na TFG.
Entretanto, se a pressão arterial sistêmica
cai abruptamente, como ocorre em uma
hemorragia ou uma desidratação grave, a
vasoconstrição das arteríolas induzida pelo
sistema nervoso simpático diminui a TFG e
o fluxo sanguíneo renal. Essa é uma
resposta adaptativa que visa conservar o
volume de líquido corporal.
A angiotensina II também influencia a
resistência arteriolar. É um potente
hormônio vasoconstrictor. As
prostaglandinas atuam como
vasodilatadoras. Esses mesmos hormônios
podem afetar o coeficiente de filtração
devido a sua atuação sobre os podócitos
ou sobre as células mesangiais.
A reabsorção pode acontecer por meio SECREÇÃO
do transporte ativo de sódio (bomba de
sódio e potássio), transporte ativo Secreção é a transferência de moléculas
secundário: simporte com sódio do LEC para o lúmen do néfron e assim
(reabsorção de glicose acoplado ao como a reabsorção, depende de
sódio), transporte passivo da ureia principalmente de sistemas de transporte
(aumento da concentração de ureia com de membrana.
a reabsorção de água e criação de um A secreção de K+ e H+ pelo néfron distal é
gradiente para a sua saída do túbulo) e importante na regulação da homeostasia
endocitose de proteínas plasmáticas desses íons.
(digestão por lisossomos nas células do A secreção torna o néfron capaz de
túbulo proximal). aumentar a excreção de uma substância.
O transporte renal pode atingir a Se uma substância filtrada não é
saturação. Isso ocorre quando não há reabsorvida, ela é excretada com muita
transportadores suficientes para eficácia. Se, no entanto, a substância
determinada substância. É o que ocorre no filtrada para dentro do túbulo não é
diabetes melito. Nesse caso a glicose é reabsorvida, e ainda é secretada para
filtrada mais rapidamente do que os dentro do túbulo a partir dos capilares
transportadores podem reabsorver. Esses peritubulares, a excreção é ainda mais
transportadores se tornam saturados e são eficaz.
incapazes de reabsorver toda a glicose A secreção é um processo ativo, uma vez
que flui ao longo do túbulo. Como que requer transporte de substratos contra
resultado, parte da glicose não é seus gradientes de concentração.
reabsorvida e é excretada na urina. A maioria dos compostos orgânicos é
A excreção de glicose na urina é secretada através do epitélio do túbulo
chamada de glicosúria e, em geral, indica proximal para o interior do lúmen tubular
a presença de uma concentração de por transporte ativo secundário.
glicose elevada no sangue. Raramente a A competição pelo sítio de ligação do
glicose aparece na urina mesmo que a transportador de ânions orgânicos diminui
concentração de glicose no sangue seja a secreção de penicilina, aumentando o
normal. Essa situação é ocasionada por seu tempo de atuação no organismo.
uma alteração genética, na qual o néfron Quando a probenecida é administrada
não pode produzir transportadores com a penicilina, o transportador remove
suficientes. preferencialmente a probenecida.
As pressões nos capilares peritubulares Quando a penicilina passou a ser
favorecem a reabsorção. Os capilares têm produzida sinteticamente e o seu
uma pressão hidrostática de 10 mmHg. A fornecimento não era mais um problema,
pressão coloidosmótica, que favorece o o uso da probenecida diminuiu.
movimento do líquido para dentro dos
capilares é de 30 mmHg. Como resultado, EXCREÇÃO
o gradiente de pressão nos capilares Quando o líquido chega ao final do
peritubulares é de 20 mmHg, favorecendo néfron, ele apresenta pouca semelhança
a absorção do líquido para dentro dos com o líquido que foi filtrado para a
capilares. cápsula de Bowman. Glicose,
aminoácidos e metabólitos úteis
desaparecem, tendo sido reabsorvidos
para dentro do sangue, e os resíduos
orgânicos estão mais concentrados.
Excreção = filtração – reabsorção +
secreção.
Para qualquer substância que é livremente
filtrada, mas não é reabsorvida nem
secretada, sua depuração é igual à TFG.
Se uma substância é eliminada da urina A pressão exercida pela urina força o
em menor quantidade do que aquela que esfíncter interno da uretra a abrir,
foi filtrada, ocorreu reabsorção líquida. Se enquanto o esfíncter externo relaxa. A
uma substância é eliminada na urina em urina passa para a uretra e para fora do
uma quantidade maior do que a que foi corpo, auxiliada pela gravidade.
filtrada, deve ter havido secreção líquida Esse reflexo de micção simples ocorre
da substância para dentro do lúmen. Se a principalmente em crianças que ainda
mesma quantidade de substância é não foram treinadas para o controle
filtrada e excretada, então a substância esfincteriano. Uma pessoa que foi treinada
não foi nem reabsorvida, nem secretada. adquire um reflexo aprendido, que
mantém o reflexo da micção inibido até
MICÇÃO que ele ou ela deseje conscientemente
urinar. O reflexo aprendido envolve fibras
Uma vez que o filtrado deixa os ductos
sensoriais adicionais à bexiga urinária, que
coletores, ele já não pode mais ser
sinalizam o grau de enchimento. Centros
modificado e a sua composição não se
no tronco encefálico e no córtex cerebral
altera.
recebem essa informação e superam o
O filtrado, agora chamado de urina, flui
reflexo de micção básico, inibindo
para a pelve renal e então desce pelo
diretamente as fibras parassimpáticas e
ureter em direção a bexiga urinária.
reforçando a contração do esfíncter
Na bexiga, a urina é armazenada até que
externo da uretra. Quando chega o
seja excretada no processo conhecido
momento apropriado pra urinar, esses
como micção.
mesmos centros removem a inibição e
A abertura entre a bexiga e a uretra é
facilitam o reflexo, inibindo a contração do
fechada por dois anéis musculares
esfíncter externo da uretra.
chamados de esfíncteres.
O esfíncter interno da uretra é uma
continuação da parede da bexiga e é
formado por músculo liso. Seu tônus normal
o mantém contraído.
O esfíncter externo da uretra é um anel de
músculo esquelético, controlado por
neurônios motores somáticos. A
estimulação tônica proveniente do sistema
nervoso central mantém a contração do
esfíncter externo, exceto durante a
micção.
A micção é um reflexo ESPINAL simples que
está sujeito aos controles consciente e
inconsciente pelos centros superiores do
encéfalo.
À medida que a bexiga urinária se enche
com urina e suas paredes se expandem,
receptores de estiramento enviam sinais
através de neurônios sensoriais para a
medula espinal. Lá, a informação é
integrada e transferida a dois conjuntos de
neurônios. O estímulo da bexiga cheia
estimula os neurônios parassimpáticos, que
inervam o músculo liso da parede da
bexiga. O músculo liso contrai,
aumentando a pressão no conteúdo da
bexiga. Simultaneamente, os neurônios
motores somáticos que inervam o esfíncter
externo da uretra são inibidos.
Você também pode gostar
- Débora - Resumo de FisiologiaDocumento19 páginasDébora - Resumo de FisiologiaJulianaCerqueiraCésarAinda não há avaliações
- Banco de PalavrasDocumento3 páginasBanco de Palavrasrenaliavasconcelosteixeira7412100% (1)
- Ventilação Perfusão Relação Ventilação-PerfusãoDocumento30 páginasVentilação Perfusão Relação Ventilação-PerfusãoLimaEDFisicaAinda não há avaliações
- Resenha Crítica - Carie DentáriaDocumento2 páginasResenha Crítica - Carie DentáriaRicardoJustino100% (1)
- Sistema UrinarioDocumento18 páginasSistema UrinarioMichelle Soares PereiraAinda não há avaliações
- Captura de Tela 2023-09-20 À(s) 20.17.49Documento19 páginasCaptura de Tela 2023-09-20 À(s) 20.17.49med.estudos.anaAinda não há avaliações
- 1-3 Aula SEXTA NDocumento60 páginas1-3 Aula SEXTA NFelipeMarodinAinda não há avaliações
- Sistema RenalDocumento25 páginasSistema RenalighormtAinda não há avaliações
- 4.FisiologiaRenal 20230208224036Documento4 páginas4.FisiologiaRenal 20230208224036Priscilla SouzaAinda não há avaliações
- Fechamento 04Documento10 páginasFechamento 04Rayane rodrigues dos santosAinda não há avaliações
- Fisiologia RenalDocumento8 páginasFisiologia RenalTamara TrajanoAinda não há avaliações
- Sistema Renal FISIODocumento5 páginasSistema Renal FISIOKarla VenâncioAinda não há avaliações
- HTTPS://PT - Scribd.com/presentation/375576149/tipo de Texto e Genero TextualDocumento44 páginasHTTPS://PT - Scribd.com/presentation/375576149/tipo de Texto e Genero TextualMarquinhos GomesAinda não há avaliações
- Fisiologia RenalDocumento7 páginasFisiologia RenalNatália OiringAinda não há avaliações
- Fisiologia Renal Cap 05Documento13 páginasFisiologia Renal Cap 05Jexica_13Ainda não há avaliações
- 1 Aula - Fisiologia Renal 2016Documento66 páginas1 Aula - Fisiologia Renal 2016Jéssica BatemarqueAinda não há avaliações
- Questões para ProvaDocumento2 páginasQuestões para ProvaEmily LoboAinda não há avaliações
- Aulas Anatomia e Fisiologia - Parte 5 - S. Urinário e S. ReprodutoresDocumento86 páginasAulas Anatomia e Fisiologia - Parte 5 - S. Urinário e S. ReprodutoresGladisson RamosAinda não há avaliações
- M5P4Documento13 páginasM5P4vivianeAinda não há avaliações
- Aula 9 - Fisiologia RenalDocumento32 páginasAula 9 - Fisiologia RenalKarolainy KetlynAinda não há avaliações
- Sistema Urináriodocx - 210512 - 094518Documento14 páginasSistema Urináriodocx - 210512 - 094518Anny LaisAinda não há avaliações
- Indicadores Bioquímicos Da Função Renal PDFDocumento17 páginasIndicadores Bioquímicos Da Função Renal PDFalexalmeida19Ainda não há avaliações
- Função RenalDocumento7 páginasFunção RenalLetícia Guadálupe Santana GomesAinda não há avaliações
- Aula 09Documento20 páginasAula 09Paulo sousaAinda não há avaliações
- TRA. Fisiologia RenalDocumento16 páginasTRA. Fisiologia RenalAnaltina VictóriaAinda não há avaliações
- FUNÇÃO RENAL e EQUILÍBRIO ÁCIDO BASEDocumento26 páginasFUNÇÃO RENAL e EQUILÍBRIO ÁCIDO BASEGabriela Emi ImanoboAinda não há avaliações
- 06 RenalDocumento6 páginas06 Renaljuliareis2307Ainda não há avaliações
- Sistema RenalDocumento25 páginasSistema Renalighor viniciusAinda não há avaliações
- Os Líquidos Corporais E Os Rins: Profa. Rosi PaixãoDocumento49 páginasOs Líquidos Corporais E Os Rins: Profa. Rosi PaixãopintolimaAinda não há avaliações
- Biologia - Pré-Vestibular Vetor - Bio1 Fisiologia - Sistema UrinárioDocumento3 páginasBiologia - Pré-Vestibular Vetor - Bio1 Fisiologia - Sistema UrinárioBiologia Concurso Vestibular100% (2)
- Fisiologia Do Sistema ReguladorDocumento60 páginasFisiologia Do Sistema ReguladorMárcia NP100% (1)
- Introdução Ao Sistema Renal e Filtração GlomerularDocumento8 páginasIntrodução Ao Sistema Renal e Filtração GlomerularJefferson Alex Santos PichulaAinda não há avaliações
- URINARIO LAURA PDDocumento7 páginasURINARIO LAURA PDjofrepereira29Ainda não há avaliações
- HistologiaDocumento2 páginasHistologiaFabio DonatoAinda não há avaliações
- Infográfico Fisiologia RenalDocumento1 páginaInfográfico Fisiologia RenalLívia GonçalvesAinda não há avaliações
- Sistema UrinárioDocumento3 páginasSistema UrinárioSara Beatriz SantosAinda não há avaliações
- Questionário de FisiologiaDocumento3 páginasQuestionário de FisiologiaMarla Abalem100% (1)
- Fisiologia RenalDocumento9 páginasFisiologia RenalUalisson100% (2)
- Sistema Urinário: André MaiaDocumento7 páginasSistema Urinário: André MaiaLili RibeiroAinda não há avaliações
- 4 Sistema UrinárioDocumento82 páginas4 Sistema UrinárioZERO43MEIAAinda não há avaliações
- Fisiologia Do Sistema ReguladorDocumento56 páginasFisiologia Do Sistema ReguladorCristiane Santos100% (1)
- Fisiologia Do Sistema Renal Med ResumosDocumento18 páginasFisiologia Do Sistema Renal Med ResumosMaria AliceAinda não há avaliações
- Sistema UrinarioDocumento2 páginasSistema UrinarioivanvzsmarioAinda não há avaliações
- Sistema RenalDocumento17 páginasSistema RenalDébora CarvalhoAinda não há avaliações
- Sistema Urinário FISIOLOGIADocumento6 páginasSistema Urinário FISIOLOGIAEllen ThamiresAinda não há avaliações
- 05 - Anatomofisiologia Do Sistema RenalDocumento15 páginas05 - Anatomofisiologia Do Sistema RenalCristiano PereiraAinda não há avaliações
- 20222sistemaurinario1 20231116185541Documento79 páginas20222sistemaurinario1 20231116185541wilton.alvaresxdAinda não há avaliações
- Apostila Psicoterapias Módulo 6 FinalDocumento51 páginasApostila Psicoterapias Módulo 6 FinalBrunoAinda não há avaliações
- Cap 26. GuytonDocumento16 páginasCap 26. GuytonGiovanna FirminoAinda não há avaliações
- Nefropatia CãesDocumento18 páginasNefropatia Cãeslilianelionco4407Ainda não há avaliações
- Fisiologia Do Sistema Urinario PDFDocumento17 páginasFisiologia Do Sistema Urinario PDFAndreia FerreiraAinda não há avaliações
- BIOLOGIA 4°BIM TesteDocumento3 páginasBIOLOGIA 4°BIM TestematheusepulvidaAinda não há avaliações
- Resumo Sistema RenalDocumento2 páginasResumo Sistema RenalLeandro Silva Sousa RodriguesAinda não há avaliações
- Resumo 1 FrequênciaDocumento106 páginasResumo 1 FrequênciaÉrica CoutinhoAinda não há avaliações
- Fisiologia e Patologia Dasdoencas RenaisDocumento26 páginasFisiologia e Patologia Dasdoencas RenaisJuliana Guedes Ferreira LemosAinda não há avaliações
- Fisiologia RenalDocumento3 páginasFisiologia RenalAdinei BrizolaAinda não há avaliações
- Resumo Aulas Edson - Sistema UrinárioDocumento9 páginasResumo Aulas Edson - Sistema UrinárioAna Luiza SoutoAinda não há avaliações
- Apostila Urinário PDFDocumento14 páginasApostila Urinário PDFEllison Silva AraújoAinda não há avaliações
- Fisiologia RenalDocumento16 páginasFisiologia RenalAnana AnaAinda não há avaliações
- Fisiologia Dos Rins PDFDocumento8 páginasFisiologia Dos Rins PDFYuri YamasakiAinda não há avaliações
- Analgesia, Anestesia e SedaçãoDocumento25 páginasAnalgesia, Anestesia e SedaçãoRafaela SoratoAinda não há avaliações
- Aula 3 - Mioglobina, Hemoglobina, Anemia FerroprivaDocumento23 páginasAula 3 - Mioglobina, Hemoglobina, Anemia FerroprivaLamar MorenoAinda não há avaliações
- ApiterapiaDocumento10 páginasApiterapiaRafaela SoratoAinda não há avaliações
- Trab Cocaina PDFDocumento12 páginasTrab Cocaina PDFRafaela Sorato100% (1)
- AnemiasDocumento2 páginasAnemiasRafaela SoratoAinda não há avaliações
- Aspectos Histológicos Dos Tecidos Musculares PDFDocumento79 páginasAspectos Histológicos Dos Tecidos Musculares PDFRafaela SoratoAinda não há avaliações
- Potencial de Membrana e Potencial de AçãoDocumento28 páginasPotencial de Membrana e Potencial de AçãoRafaela SoratoAinda não há avaliações
- Dor NeuropáticaDocumento7 páginasDor NeuropáticaRafaela SoratoAinda não há avaliações
- Ferramentas Líticas de Ossos Fóssilizados - Antônio Sílvio Teixeira Dos SantosDocumento2 páginasFerramentas Líticas de Ossos Fóssilizados - Antônio Sílvio Teixeira Dos SantosArqueologia DigitalAinda não há avaliações
- Quickplay Sds 03 OkDocumento30 páginasQuickplay Sds 03 OkVanNyt100% (1)
- PTP-AFT-100 - AbateDocumento84 páginasPTP-AFT-100 - AbateTiago BruzascoAinda não há avaliações
- REFLEXOs Do Recem NascidoDocumento3 páginasREFLEXOs Do Recem NascidoMichelle de AndradeAinda não há avaliações
- Vod - Biologia - Fatores Limitantes - ÁguaDocumento15 páginasVod - Biologia - Fatores Limitantes - ÁguaSidney MendesAinda não há avaliações
- Tv6 em Objetivogeral 9Documento31 páginasTv6 em Objetivogeral 9SóniaAinda não há avaliações
- Fernando Fireck Bovino de LeiteDocumento17 páginasFernando Fireck Bovino de LeiteFernando FireckAinda não há avaliações
- 9 Ano Avaliação Diagnóstica Português e Inglês Adaptada OkDocumento8 páginas9 Ano Avaliação Diagnóstica Português e Inglês Adaptada OkClaudia MoreiraAinda não há avaliações
- Classes de MedicamentosDocumento43 páginasClasses de MedicamentosWendel Fren Costa CostaAinda não há avaliações
- Jumanji Swade 1Documento18 páginasJumanji Swade 1Lucas Vieira GrippAinda não há avaliações
- Apresentação Como Ser Criativo Colorido Azul Rosa AmareloDocumento6 páginasApresentação Como Ser Criativo Colorido Azul Rosa AmareloMat BattAinda não há avaliações
- Como Se Herda o SexoDocumento4 páginasComo Se Herda o SexoDanilo Bernardo100% (1)
- AnatoDocumento24 páginasAnatoAliceAinda não há avaliações
- Variedades Do PortuguêsDocumento2 páginasVariedades Do PortuguêsELISABETE MOURÃOAinda não há avaliações
- Aula Expansao PulmonarDocumento14 páginasAula Expansao PulmonarGuilhermeAndradeAinda não há avaliações
- Alexa Riley - Cowboys & Virgins 02 - Roping The VirginDocumento85 páginasAlexa Riley - Cowboys & Virgins 02 - Roping The VirginKaren Danielle100% (3)
- Tutorial Completo - Desenhando Um Rosto Com GrafiteDocumento33 páginasTutorial Completo - Desenhando Um Rosto Com GrafiteHamara AlvesAinda não há avaliações
- Músculos Da Mastigação WordDocumento9 páginasMúsculos Da Mastigação Wordanon_853537038Ainda não há avaliações
- O Palacio Do Principe Sapo - Jostein Gaarder PDFDocumento137 páginasO Palacio Do Principe Sapo - Jostein Gaarder PDFMaria Laura Resende ResendeAinda não há avaliações
- Sistema HematopoéticoDocumento5 páginasSistema HematopoéticoCarlosGomesAPAinda não há avaliações
- Ler Devia Ser ProibidoDocumento2 páginasLer Devia Ser ProibidoLeandro FerreiraAinda não há avaliações
- Dilatação Volvúlo Torção Gástrica Relato de CasoDocumento4 páginasDilatação Volvúlo Torção Gástrica Relato de CasoYasmimQueirózChaulAinda não há avaliações
- 03 I 2 PDFDocumento25 páginas03 I 2 PDFAndré SouzaAinda não há avaliações
- A - Historia - Da - Abelhinha - Original - 7 - Capitulos (1) Método FonéticoDocumento18 páginasA - Historia - Da - Abelhinha - Original - 7 - Capitulos (1) Método FonéticoAdriana Cristina Bueno Coelho100% (1)
- Sasuke Retsuden Capítulo 3Documento19 páginasSasuke Retsuden Capítulo 3ivan minebloxAinda não há avaliações
- Fisiologia Do Sistema UrinárioDocumento7 páginasFisiologia Do Sistema UrinárioRafaela SoratoAinda não há avaliações
- Llama Amigorumi BlancoDocumento6 páginasLlama Amigorumi BlancoMaria de los Angeles75% (4)