Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiologia Renal 17-04-2023
Enviado por
fernandoDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Fisiologia Renal 17-04-2023
Enviado por
fernandoDireitos autorais:
Formatos disponíveis
Fisiologia Renal 17-04-2023 de capilares peritubulares e sua função está
relacionada a regulação e excreção.
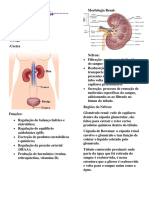
Conceito
• Justaglomerulares
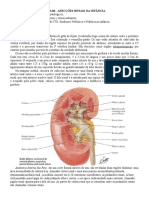
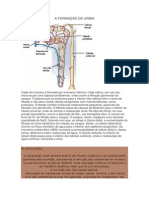
Os rins são órgãos pareados situados na
parede posterior do abdome, Apresentam alças de Henle mais longas e
retroperitoneais. O fluxo sanguíneo dos rins alcançam a região mais interna da medula
corresponde a 25% do Débito Cardíaco, renal. Longas arteríolas eferentes se
porém representam menos de 0,5% do peso estendem do glomérulo até a medula e se
corporal. dividem em capilares peritubulares
especializados denominados Vasa Recta.
Estão associados a manutenção da
concentração da urina.
Exercem importantes funções fisiológicas
ligadas a manutenção da homeostasia,
como:
1. A excreção de metabólitos,
substâncias químicas estranhas e
tóxicas. Corpúsculo Renal
2. A regulação do equilíbrio
eletrolítico, osmolaridade, pressão A formação da urina começa com o
arterial, balanço acidobásico. movimento passivo do ultrafiltrado
3. Realização de gliconeogênese. plasmático dos glomérulos para o espaço de
4. Secreção, metabolismo e excreção Bowman, ou seja, o movimento passivo de
de hormônios. líquido essencialmente desprovido de
proteínas dos. O Glomérulo consiste em uma
rede de capilares suprida pela arteríola
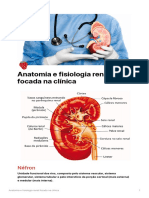
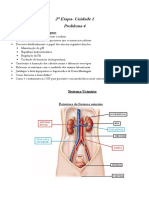
O Néfron aferente e drenada pela arteríola eferente. A
Cápsula de Bowman é um túbulo de fundo
Os néfrons são estruturas constituídas pelo cego que acolhe o túbulo contorcido distal.
Corpúsculo Renal, Túbulo Proximal, Alça de são importantes por produzirem,
Henle e Túbulo Distal e Ducto Coletor. Cada armazenarem e liberarem a renina, bem
rim contém de 800.000 a 1 milhão de como o mecanismo de retroalimentação
néfrons que não podem ser regenerados. tubuloglomerular.
São estruturas fundamentais para a função
renal.
Podem ser divididos em:
• Corticais
Apresentam Alças de Henle mais curtas, que
alcançam a medula renal externamente. Seu
sistema tubular é recoberto por uma malha
glomerular têm carga negativa dificultando
essa filtração.
Correlação clínica
Nefropatia com alteração mínima: Quando
as cargas negativas da membrana basal são
perdidas de forma considerável, permitindo
que proteínas sejam filtradas, tendo na
urina o aparecimento albumina, condição
conhecida como Proteinúria.
A IFG (Índice de Filtração Glomerular) ou TFG
(Taxa de Filtração Glomerular) é igual à soma
das intensidades da filtração de todos os
néfrons funcionantes. Portanto, é índice da
função renal. Queda na IFG geralmente
representa a progressão de doença renal. A
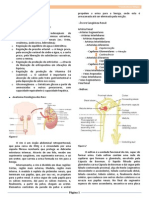
Anatomia detalhada do corpúsculo renal e creatinina é produto do metabolismo da
aparelho justaglomerular: Mácula densa creatina na musculatura esquelética,
(MD), células mesangiais extraglomerulares podendo ser usada para medir a IFG.
(MEG), células granulares (G), Arteríolas
aferentes (AA), Membrana basal (MB), Como vimos, o Fluxo Sanguíneo Renal (FSR)
Espaço de Bowman (EB), arteríola eferente é muito elevado, sendo importante para
(AE), célula endotelial (EN), Processos podais suprir plasma suficiente para ter alta
do podócito (PP), Células mesangiais (M), intensidade de filtração glomerular,
Corpo celular do podócito (camada celular necessário para a regulação dos volumes
visceral) (PP), Epitélio parietal (EP), Célula do dos líquidos corporais e concentração do
túbulo proximal (TP). soluto.
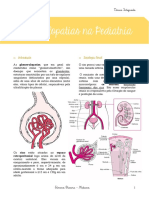
Filtração Glomerular (FG) Controle fisiológico da Filtração Glomerular
e FSR.
O filtrado glomerular é livre de proteínas e
componentes celulares, como hemácias. A A ativação do Sistema Nervoso Simpático
FG corresponde a cerca de 20% do filtrado diminui a Filtração Glomerular, geralmente
glomerular e é determinado pelo balanço em distúrbios graves agudos. Hormônios e
das forças hidrostáticas e coloidosmóticas e Autacoides (fatores biológicos que agem
o coeficiente de filtração glomerular (Kf). como hormônios locais) também
influenciam a FG como:
A membrana capilar glomerular é formada
por Endotélio Capilar, que apresenta
⇒A Norepinefrina, Epinefrina e Endotelina
milhares de fenestrações, Membrana Basal,
diminuem a FG pelos seus efeitos
apresenta trama colágena e fibrilas
vasoconstritores, principalmente em
proteoglicanas, e Células epiteliais
condições patológicas.
(Podócitos), apresenta fendas de filtração
onde o filtrado glomerular se desloca.
Mesmo com alta intensidade de filtração, a ⇒A Angiotensina II provoca constrições das
membrana capilar glomerular normalmente arteríolas aferentes na maioria das
não filtra proteínas plasmáticas e outras condições fisiológicas, pois é um poderoso
moléculas grandes de carga negativa, pois as vasoconstritor renal do Sistema Renina-
camadas porosas da membrana capilar Angiotensina, diminuindo a FG.
⇒O Óxido Nítrico é um autocoide liberado Formação da Urina e Função Tubular
pelo endotélio vascular renal que diminui a
resistência vascular renal, aumentando assim A formação da urina envolve: Ultrafiltração
a FG. do plasma pelo Glomérulo, reabsorção de
água e solutos do ultrafiltrado e secreção
⇒A Prostaglandina e a Bradicinina são dos fluidos selecionados para fluido tubular.
As substâncias reabsorvidas são
hormônios e autocoides que causam
transportadas através das membranas
vasodilatação e aumento do FSR e da FG.
epiteliais tubulares para o líquido intersticial
renal e depois retornar ao sangue, pelas
membranas dos capilares peritubulares. Os
solutos são transportados através das
Autorregulação da IFG e FSR
células (via transcelular), por difusão passiva
ou transporte ativo, ou entre as células (via
A Regulação se dá por dois mecanismos que paracelular), por difusão. A água é
regulam o tônus da arteríola aferente transportada através das células e entre as
células tubulares por osmose. O transporte
1-Por Pressão Arterial (Mecanismo de água e solutos do líquido intersticial, para
Miogênico) os capilares peritubulares, ocorre por
ultrafiltração.
Quando a pressão arterial se eleva e a
arteríola aferente se distende, a musculatura O Transporte Ativo Primário através da
lise se contrai. Como o aumento da Membrana Tubular
resistência arteriolar contrabalança o
aumento da pressão, o FSR e, portanto, a IFG O Transporte Ativo Primário relaciona a
permanecem constantes. hidrólise do ATP com o movimento do
soluto contra o gradiente eletroquímico. Um
2-Por alterações na concentração de NaCl exemplo de mecanismo é a Bomba de
(feedback tubuloglomerular) Sódio-Potássio que está envolvida na
reabsorção ativa de sódio pela sódio-
Aumento da IFG aumenta a [NaCl] no líquido potássio ATPase e ocorre na maioria dos
tubular da alça de Henle. O aumento da segmentos do túbulo. Dessa forma, a
[NaCl] é detectado pela mácula densa e reabsorção resultante dos íons sódio do
convertido em sinal que eleva a resistência lúmen tubular para o sangue ocorre com as
da arteríola aferente (RA), o que diminui a seguintes etapas:
IFG. Essa é a retroalimentação
tubuloglomerular. 1-O sódio se difunde através da membrana
luminal (apical) para dentro da célula a favor
do gradiente eletroquímico estabelecido
pela bomba de Sódio-Potássio ATPase.
2-O sódio é transportado contra o gradiente
de concentração estabelecido pela bomba
de Sódio-Potássio ATPase.
3-O sódio, água e outras substâncias são
reabsorvidos para os capilares peritubulares
onde ocorre ultrafiltração.
O Transporte Ativo Secundário através da
Membrana Tubular
Ocorre quando duas ou mais substâncias
interagem com uma proteína específica de
membrana e são ambas transportadas
através da membrana. Uma vez que uma (o
sódio por exemplo) se difunde por seu
gradiente eletroquímico, a energia liberada
é utilizada para mover outra substância
(como a glicose) contra seu gradiente. Ou
seja, como descrito nesse exemplo, a glicose
será reabsorvida sem gasto de energia,
porém secundariamente ao transporte ativo
de sódio (bomba de sódio-potássio).
Algumas porções do túbulo proximal
reabsorvem moléculas grandes através de
Pinocitose, que é um transporte ativo para
reabsorção de proteínas. Já a reabsorção
passiva de água por osmose está acoplada
com a reabsorção de sódio e depende da
permeabilidade à água nos túbulos distais e
coletores, sendo regulada pelo ADH. Os íons
Cloreto, a Ureia e outros solutos são
reabsorvidos por difusão passiva.
O ducto coletor medular tem algumas
características especiais:
⇒Tem sua permeabilidade regulada pelos
níveis de ADH, que reduz o volume urinário
e concentra os solutos da urina quando
elevado.
⇒É permeável à ureia.
⇒O ducto coletor medular é capaz de
secretar íons hidrogênio contra o gradiente
de concentração.
Regulação da Reabsorção Tubular
⇒Balanço Glomerulotubular: A partir de
Reabsorção em cada porção do Néfron mecanismos como o feedback
(retroalimentação) tubuloglomerular, os
Como vimos anteriormente, a transporte túbulos ao aumentam a TFG para
das substâncias pela membrana tubular compensar a carga tubular aumentada.
depende da espessura da mesma, podemos
resumir os nutrientes que transportam pelo ⇒Forças físicas do líquido Capilar
néfron, em cada parte, pelo seguinte Peritubular e Intersticial Renal:
esquema:
⇒Pressão Hidrostática dos capilares
peritubulares (se opõe a reabsorção)
⇒Pressão Hidrostática no interstício renal A ativação intensa do Sistema Nervoso
(favorece a reabsorção) Simpático pode diminuir a excreção de sódio
e água, reduzindo a FG. Ocorre devido a
contração das arteríolas e estimulação da
⇒Pressão Coloidosmótica das proteínas
liberação de Renina e formação de
plasmáticas nos capilares peritubulares
Angiotensina II, o que aumenta a reabsorção
(favorece a reabsorção)
tubular e diminui a excreção de sódio.
⇒Pressão Coloidosmótica no interstício Concentração da Urina
renal (se opõe a reabsorção)
Os rins excretam água pela produção de
A pressão hidrostática nos capilares urina diluída, ou seja, independe da
peritubulares é influenciada pela pressão excreção de soluto. O ADH tem grande
arterial (seu aumento inibe a absorção) e importância no controle da concentração
resistência das arteríolas aferentes e da urina por mecanismo de feedback. O
eferentes (seu aumento estimula a Hormônio Antidiurético aumenta a
absorção). Natriurese (aumento da excreção permeabilidade à água nos túbulos distais e
urinária de sódio) e Diurese (aumento da coletores, permitindo a reabsorção e
produção de urina) Pressórica são diminuição do volume urinário.
fenômenos em que o pequeno aumento da
PA (Pressão Arterial) causa acentuado O mecanismo de formação de urina consiste
aumento do DU (Débito Urinário). Os fatores na reabsorção contínua de solutos, a partir
que contribuem para esse fato são: dos segmentos distais do sistema tubular
sem reabsorção de água. De forma geral, no
1. O aumento da FG. Túbulo Proximal o líquido tubular
2. Diminui a porcentagem de carga permanece isosmótico, é diluído no ramo
filtrada de sódio e água que é ascendente da Alça de Henle, é mais diluído
reabsorvida pelos túbulos. Ocorre nos Túbulos Distais e Coletores (Na ausência
especialmente nos vasa recta da de ADH).
medula renal, aumentando a
pressão hidrostática. O túbulo distal dilui ainda mais o líquido
3. A angiotensina II aumenta a tubular, pois promove o transporte ativo de
reabsorção do sódio pelos túbulos e íons sódio para fora do túbulo, mas é
estimula a aldosterona, que relativamente impermeável à água. Já no
aumenta ainda mais a reabsorção. túbulo coletor cortical, a quantidade de água
reabsorvida depende das concentrações
A tabela abaixo ajuda na compreensão dos plasmáticas do ADH, devido a
efeitos hormonais na reabsorção tubular: permeabilidade já discutida.
Mecanismo de Contracorrente
Para a excreção concentrada de
urina é necessário alto nível de ADH e alta
osmolaridade do líquido intersticial renal.
Mecanismo de contracorrente é o processo
em que o líquido intersticial se torna
hiperosmótico. Esse mecanismo depende
da disposição anatômica peculiar das alças
de Henle e da vasa recta, capilares
peritubulares especializados da medula
renal. Os fatores que contribuem para o
aumento da concentração de solutos da 7. Essas etapas ocorrem repetidas
medula renal: vezes, esse processo
gradativamente retém solutos na
⇒Transporte ativo de íons sódio e medula e multiplica o gradiente de
cotransporte de íons potássio, cloreto, e etc, concentração, estabelecido pelo
no ramo ascendente espesso da alça de bombeamento ativo de íons até que
Henle para o interstício medular. a osmolaridade chegue na etapa
A troca por contracorrente da Vasa Recta
⇒Transporte ativo de íons dos ductos
contribui também para a manutenção da
coletores para o interstício.
hiperosmolaridade. O plasma que flui no
ramo descendente dos vasa recta fica mais
⇒Difusão facilitada de grande quantidade hiperosmótico, em decorrência da difusão
de ureia, dos ductos coletores medulares de água para fora do sangue e da difusão de
internos para o interstício. solutos do líquido intersticial renal para o
sangue. No ramo ascendente dos vasa recta,
⇒Difusão de pequena quantidade de água os solutos se difundem de volta ao líquido
para o interstício. intersticial, e a água retorna aos vasa recta
também por difusão. Sem o formato em U
O Sistema Multiplicador de Contracorrente dos capilares dos vasa recta, haveria grande
pode ser ilustrado a seguir: perda de solutos pela medula renal.
1. Inicialmente a alça está isosmótica
em relação ao plasma.
2. A bomba de íons ativa do ramo
ascendente espesso reduz a
concentração tubular e eleva a
concentração do interstício. Papel da Ureia
3. Ocorre a regulação do equilíbrio
osmótico no ramo descendente.
4. Corresponde ao fluxo adicional de
líquido do túbulo proximal para a A ureia contribui de 40% a 50% da
alça de Henle, fazendo com que o osmolaridade do interstício da medula renal
líquido hiperosmótico flua para o (hiperosmótica), quando o rim está
ramo ascendente. formando urina extremamente concentrada.
5. Depois de chegar ao ramo A Ureia é reabsorvida passivamente pelo
ascendente, os íons são bombeados túbulo. Recirculação da ureia absorvida pelo
para o interstício, com retenção de ducto coletor medular para o líquido
água no líquido tubular. intersticial. A ureia se difunde para a parte
6. O líquido no ramo descendente delgada da alça de Henle, passa pelos
atinge o equilíbrio com o líquido túbulos distais e, por fim, retorna ao ducto
intersticial medular hiperosmótico coletor. A recirculação da ureia auxilia na
retenção de ureia, no interstício medular, e As células justaglomerulares são
contribui para a hiperosmolaridade da responsáveis pela síntese, armazenamento
medula renal. e liberação da Renina. A secreção é
estimulada pela pressão de perfusão,
atividade dos nervos simpáticos e
diminuição de NaCl pela mácula densa.
Quanto aos transportadores de ureia:
⇒UT-A1 e UT-A3: facilitam a difusão de
O Eixo SRAA pode ser sintetizado como:
ureia para fora dos ductos coletores
medulares.
1. A renina é sintetizada nos rins como pró-
renina nas células justaglomerulares
⇒UT-A2 facilitam a difusão de ureia para (situadas nas arteríolas aferentes próximas
dentro da alça de Henle descendente aos glomérulos).
delgada.
2. Quando a PA sobe, a pró-renina é clivada
Nervos Simpáticos Renais em renina. Ela é uma enzima que age sobre
o angiotensinogênio (globulina, liberando a
Inervam as arteríolas aferentes e eferentes, angiotensina I (que tem ligeiras
bem como as células do néfron. Quando os propriedades vasoconstritoras, mas não
barorreceptores vasculares são ativados, suficientes).
mandam estimulo para o SNA, gerando os
seguintes efeitos: 3. 2 aminoácidos saem da angiotensina I e
então ela vira angiotensina II. Essa conversão
ºContração de arteríolas aferentes e ocorre em grande parte nos pulmões,
eferentes por receptores α-adrenérgicos, devido a presença de enzima conversora de
diminuindo a Pressão Hidrostática do angiotensinogênio.
Capilar Glomerular e consequente
diminuição da TFG. 4. A angiotensina II é um potente
vasoconstritor e é inativada por enzimas
⇒As arteríolas aferentes estimulam, por chamadas angiotensinases.
receptores β-adrenérgicos, a secreção de
renina. 5. A angiotensina II age na:
⇒Estimulação da reabsorção de NaCl a. Vasoconstrição.
Sistema Renina-Angiotensina-Aldosterona b. Diminuição da excreção de sal e água
pelos rins.
6. A angiotensina II é um importante corporais. Geralmente essa condição faz
secretagogo para a aldosterona. Aumento com que o paciente urine 15L/dia. Seu
na [K+] é outro estímulo importante para a tratamento consiste em administração de
secreção de aldosterona. ADH sintético, desmopressina.
7. A Aldosterona reduz a excreção de NaCl Nefrogênica (Insensibilidade dos rins ao
pela estimulação de sua reabsorção pelo ADH)
ramo espesso da alça de Henle, do túbulo
distal e do ducto coletor. Os pacientes com essa condição
apresentam índices normais ou elevados de
Peptídeos Natriuréticos ADH, mas os túbulos renais não respondem
adequadamente a ele. Sintomaticamente
Os miócitos atriais produzem e armazenam igual a Central. Doenças renais que
o hormônio peptídico PNA e os miócitos provocam lesões medulares, uso de
ventriculares produzem e armazenam, em diuréticos de inibição de reabsorção de
sua maior parte, PNC, e são secretados eletrólitos podem levar a esse quadro.
quando o coração se dilata. Suas ações Fármacos como lítio e tetraciclinas também
quanto a excreção de água e NaCl é reduzem a resposta ao ADH.
antagônico ao SRAA, como:
A Diabetes Insipidus Central e Nefrogênica
ºVasodilatação da arteríola aferente e pode ser diferenciada a partir da
vasoconstrição da arteríola eferente do administração da desmopressina e análise
glomérulo. do volume urinário.
ºInibição da secreção de renina pelas Injúria Renal Aguda (IRA) ou Lesão Renal
arteríolas aferentes Aguda (LRA)
ºInibição da secreção de aldosterona pelas Anteriormente descrita como Insuficiência
células glomerulosas do córtex suprarrenal, Renal Aguda, é uma anomalia funcional ou
por inibição direta ou indireta. estrutural do rim que se manifesta em 48
horas, sendo determinada por exame de
ºInibição da reabsorção de NaCl pelo ducto sangue, urina, biópsia e exames de imagem.
coletor, que também é causada, em parte, Tem sua causa mais comum a Azotemia
pelos níveis reduzidos de aldosterona. Pré-renal, caracterizada pela diminuição da
perfusão renal, em especial, a perfusão
ºInibição da secreção do ADH pela hipófise capilar glomerular.
posterior e a ação de ADH sobre o ducto
coletor. Pode ser classificada em Lesão Renal Aguda
Intrínseca, Pré-renal e Pós-renal, de acordo
Correlações clínicas com suas respectivas causas.
Diabetes Insipidus O ciclo da renina-angiotensina é um
importante sistema regulatório do
Central (Produção insuficiente de ADH) organismo envolvido no controle da
pressão arterial, volume sanguíneo e
Diz respeito a incapacidade de produção ou homeostase eletrolítica. Ele é composto por
liberação de ADH pela hipófise posterior, várias etapas e envolve a interação entre
devido a lesões ou infecções. Essa condição diferentes hormônios e enzimas.
resulta na formação de grande volume de
urina diluída. Se o portador da enfermidade
tomar água suficiente para superar a perda,
não haverá queda no balanço dos líquidos
O ciclo começa com a liberação do fluxo sanguíneo renal. Distúrbios nesse
hormônio renina pelos rins. A renina é sistema podem levar a condições como
liberada em resposta a diferentes estímulos, hipertensão arterial, insuficiência cardíaca e
como diminuição da pressão arterial, baixo doença renal.
fluxo sanguíneo nos rins ou redução do
sódio nos túbulos renais. A renina age sobre https://medpri.me/medprime/aula/video/41
o angiotensinogênio, uma proteína 7
produzida no fígado e liberada na corrente
sanguínea. Doença Renal Crônica (DRC)
A ação da renina sobre o angiotensinogênio A DRC refere-se a muitas anormalidades
resulta na formação do angiotensina I. A clínicas que progressivamente se agravam à
angiotensina I é um decapéptido inativo que medida que a função renal diminui. É
não possui ação significativa no organismo. resultado de um grande número de
No entanto, ela é rapidamente convertida doenças sistêmicas que danificam os rins ou
em angiotensina II, que é o principal são intrínsecas a ele. Uma TFG persistente
hormônio ativo do ciclo. abaixo de 60 ml/min/1,73m² define a DRC.
Ela é raramente percebida, persistindo
A conversão da angiotensina I em assim a perda de função.
angiotensina II ocorre principalmente pela
ação de uma enzima chamada enzima Mesmo que a causa da DRC seja inativada a
conversora de angiotensina (ECA), que está perda progressiva da função renal continua,
presente nos pulmões. A ECA remove duas se diferenciando assim da LRA (ou IRA), em
moléculas de aminoácidos da angiotensina I, que é possível corrigir e retomar a função
resultando na formação da angiotensina II.A renal.
angiotensina II exerce uma série de efeitos
no organismo. Ela causa vasoconstrição das LAMINAS RIN
artérias e veias, levando ao aumento da
resistência vascular periférica e,
consequentemente, ao aumento da pressão
arterial. Além disso, a angiotensina II
estimula a secreção de aldosterona pelas
glândulas adrenais, o que promove a
reabsorção de sódio pelos rins e aumenta a
retenção de água.
A aldosterona também atua no sistema
renina-angiotensina, fornecendo um
mecanismo de retroalimentação negativa.
Aumentos na concentração de angiotensina
II e queda na concentração de sódio são
detectados pelas células justaglomerulares
dos rins, que respondem diminuindo a
secreção de renina.
O ciclo da renina-angiotensina desempenha
um papel crucial no controle da pressão
arterial e da homeostase do corpo. Ele é
regulado por uma complexa interação de
sinais e é influenciado por vários fatores,
incluindo a atividade do sistema nervoso,
níveis de sódio e potássio, pressão arterial e
FISIOLOGIA RENAL
FLUXO SANGUÍNEO RENAL E
FILTRAÇÃO GLOMERULAR
FLUXO SANGUINEO RENAL
Estreita correlação entre circulação e RITMO OU TAXA DE FILTRAÇÃO
função tubular renal. GLOMERULAR
Fração de filtração
FLUXO SANGUINEO RENAL
MECANISMOS RENAIS DE
MANIPULAÇÃO DO PLASMA
1)Permitirfiltração intensa e repetida
dos líquidos corporais
1)Removerrapidamenteprodutos
indesejáveis pouco reabsorvidos e
que dependem da filtração para sua
RITMO OU TAXA FILTRAÇÃO eliminação
GLOMERULAR
Volume de plasma por unidade de
tempo.
FATORES QUE DETERMINAM A
FILTRAÇÃO GLOMERULAR
FILTRAÇÃO GLOMERULAR
-Primeira etapa para formação da
1) PERMEABILIDADE SELETIVA
urina
(Características da barreira de
filtração glomerular)
ULTRAFILTRADO DO PLASMA
Determinam as características do
Processo eminentemente
filtrado
circulatório Depende:
- da permeabilidade das
membranas filtrantes
- da pressão arterial
- do tônus das arteríolas aferente e
eferente
CARACTERÍSTICAS DA BARREIRA DE
FILTRAÇÃO GLOMERULAR
Membrana basal: colágeno e
proteoglicanos Não permite
passagem de proteínas plasmáticas
CARACTERÍSTICAS DA BARREIRA DE
FILTRAÇÃO GLOMERULAR
Endotélio fenestrado
Não permitem passagem de células
sanguíneas
CARACTERÍSTICAS DA BARREIRA DE
FILTRAÇÃO GLOMERULAR
Podócitos e seus prolongamentos,
pedicelos e fendas de filtração
CARACTERÍSTICAS DA BARREIRA DE
FILTRAÇÃO GLOMERULAR
BARREIRA ELÉTRICA
Presença de glicoproteínas com
carga negativa na membrana basal
Efeito sobre pequenos solutos não é
importante
Macromoléculas negativas são
repelidas (proteínas plasmáticas)
FATORES QUE DETERMINAM A
CARACTERÍSTICAS DA BARREIRA DE FILTRAÇÃO GLOMERULAR
FILTRAÇÃO GLOMERULAR
2) PRESSÕES EFETIVAS DE
FILTRAÇÃO (PEF) (Diferença entre
pressões de Starling no glomérulo e
no espaço da cápsula de Bowman)
Forças propulsoras que determinam
fluxo de fluido através dos capilares
PRESSÕES DE STARLING NA
FILTRAÇÃO GLOMERULAR
1. Pressão hidrostática no capilar
glomerular: favorece a filtração e é
igual a pressão sanguínea nos
capilares glomerulares ; PRESSOES DE STARLING NA
FILTRACAO GLOMERULAR
2. Pressão osmótica na cápsula de
Bowman: favorece a filtração ;
3.Pressão hidrostática na cápsula de
Bowman: se opõe a filtração ;
4.Pressão osmótica glomerular: se
opõe a filtração .
PRESSÕES DE STARLING NA
FILTRAÇÃO GLOMERULAR
Única pressão que se modifica ao
longo dos capilares glomerulares é a
CG Sangue capilar
peritubular apresenta alta CG
O aumento da fração de filtração
concentra as proteínas plasmáticas e
eleva a CG
GRADIENTE DE PRESSÃO
NOSVASOS RENAIS
Elevações da PCG são o modo
primário de regulação da filtração
glomerular
A localização dos capilares
glomerulares entre duas regiões de
elevada resistência permite a
manutenção da PGC elevada
REGULACAO DO FLUXO
SANGUINEO RENAL E DA TAXA DE
FILTRACAO GLOMERULAR
FSR = P/R
A PGC depende da pressão arterial e
da variação da resistência das
arteríolas aferente e eferente .
A localização dos capilares
glomerulares entre duas regiões de
elevada resistência permite a
manutenção da PGC elevada
GRADIENTE DE PRESSÃO
NOSVASOS RENAIS
Elevações da PCG são o modo
primário de regulação da filtração
glomerular, conforme demontra o
gráfico abaixo.
REGULAÇÃO DO FLUXO AUTO-REGULAÇÃO DO FLUXO
SANGUÍNEO RENAL E DA TAXA DE SANGUÍNEO RENAL E DA TAXA DE
FILTRAÇÃO GLOMERULAR FILTRAÇÃO GLOMERULAR
Manutenção do FSR, independe
de flutuação na pressão arterial,
através da variação da resistência da
arteríola aferente
Alcance da auto-regulação
Mantêm a taxa de filtração
glomerular relativamente constante,
permitindo controle preciso da
excreção renal
AUTO-REGULAÇÃO DO FLUXO
SANGUÍNEO RENAL E DA TAXA DE
Diminuição da TFG Constrição da AA
FILTRAÇÃO GLOMERULAR
Aumento da TFG
Constrição da AE
Dilatação da AE
Dilatação da AA
A importância fisiológica desses
ajustes de calibre das arteríolas é
que os rins podem regular a PGC e,
portanto, a TFG
MECANISMOS INTRÍNSECOS AUTO-
REGULAÇÃO DO FLUXO
SANGUÍNEO RENAL E DATAXA DE
? Alteração da concentração de Na+
FILTRAÇÃO GLOMERULAR e Cl-
REGULAÇÃO DO FLUXO
SANGUÍNEO RENAL E DA TAXA DE
FILTRAÇÃO
Quando variações da PA
ultrapassam os limites do
mecanismo de auto-regulação renal,
o grau de constrição das arteríolas
pode variar por:
Mecanismos extrínsecos:
1) Hormonais
2) Inervação simpática
MECANISMOS INTRÍNSECOS AUTO-
MECANISMOS INTRÍNSECOS AUTO- REGULAÇÃO DO FLUXO
REGULAÇÃO DO FLUXO SANGUÍNEO RENAL E DATAXA DE
SANGUÍNEO RENAL E DATAXA DE FILTRAÇÃO GLOMERULAR
FILTRAÇÃO GLOMERULAR
Sistema nervoso simpático:
FEEDBACK TUBULOGLOMERULAR
Alterações do fluxo e da composição - Constrição de ambas arteríolas,
do líquido tubular, em função de porém preferencialmente da
mudanças da TFG, desencadeiam arteríola aferente
secreção de parácrinos, os quais
alteram o calibre da arteríola →Redução do FSR
aferente
→Redução da TFG
- Aumento da liberação de renina
Sistema renina-angiotensina:
- Constrição de ambas arteríolas,
porém preferencialmente da
arteríola eferente
→ Redução do FSR → Elevação da
TFG
ADH:
- Vasoconstrição
Peptídeo atrial natriurético (ANP):
- Vasodilatação -
InibeareninaeoADH
MECANISMO EXTRINSECOS DE
REGULACAO DO FLUXO
SANGUINTEO RENAL E DA TAXA DE
FILTRACAO GLOMERULAR
Você também pode gostar
- Questões sobre bullying na escolaDocumento5 páginasQuestões sobre bullying na escolaNarieth Sobral de JesusAinda não há avaliações
- VampiroDocumento79 páginasVampiroLuiz Henrique Matias MarcondesAinda não há avaliações
- Psicodrama Triádico para Dependentes QuímicosDocumento10 páginasPsicodrama Triádico para Dependentes QuímicosAdriana De Mello TridapalliAinda não há avaliações
- Cirrose HepáticaDocumento4 páginasCirrose HepáticaYan100% (2)
- Roteiro Aula Pratica P EnviarDocumento4 páginasRoteiro Aula Pratica P EnviarÉrika PatriciaAinda não há avaliações
- Tecnologia Do Processamento de AlimentosDocumento450 páginasTecnologia Do Processamento de AlimentosFilipa PimentelAinda não há avaliações
- Fisiologia renal: Processo de formação da urina e funções dos rinsDocumento19 páginasFisiologia renal: Processo de formação da urina e funções dos rinsJulianaCerqueiraCésarAinda não há avaliações
- Deficiência Mental e Fonoaudiologia - Passei DiretoDocumento8 páginasDeficiência Mental e Fonoaudiologia - Passei DiretoAlexsandraRibeiroAinda não há avaliações
- A Grande Fuga - Sylvio PereiraDocumento75 páginasA Grande Fuga - Sylvio Pereirahumb_santosAinda não há avaliações
- Fisiologia RenalDocumento16 páginasFisiologia RenalAnana AnaAinda não há avaliações
- Lorraine Heath Presente de DespedidaDocumento419 páginasLorraine Heath Presente de DespedidaSHIRLEY100% (1)
- Radiestesia - Reiki - e - Radiestesia - ApostilaDocumento368 páginasRadiestesia - Reiki - e - Radiestesia - ApostilaANDRÔMEDA.Ainda não há avaliações
- Fisiologia Do Sistema RenalDocumento17 páginasFisiologia Do Sistema RenalFernanda AmaralAinda não há avaliações
- Questionário de FisiologiaDocumento3 páginasQuestionário de FisiologiaMarla Abalem100% (1)
- Fisiologia do Sistema UrinárioDocumento43 páginasFisiologia do Sistema UrinárioTaina LealAinda não há avaliações
- Fisiologia Renal: Funções, Estruturas e MecanismosDocumento10 páginasFisiologia Renal: Funções, Estruturas e MecanismosEllen ThamiresAinda não há avaliações
- Fisiologia - URINÁRIODocumento21 páginasFisiologia - URINÁRIOCarla SantosAinda não há avaliações
- 4.FisiologiaRenal 20230208224036Documento4 páginas4.FisiologiaRenal 20230208224036Priscilla SouzaAinda não há avaliações
- Funções dos Rins e Introdução à NefrologiaDocumento6 páginasFunções dos Rins e Introdução à NefrologiaKaiane MaschioAinda não há avaliações
- Sistema Urinário FISIOLOGIADocumento6 páginasSistema Urinário FISIOLOGIAEllen ThamiresAinda não há avaliações
- Fisiologia RenalDocumento6 páginasFisiologia Renalthifany Dantas de SantanaAinda não há avaliações
- Resumo Fisiologia Renal - Allan Dellon GDSDocumento12 páginasResumo Fisiologia Renal - Allan Dellon GDSALLAN DELLON GOMES DA SILVAAinda não há avaliações
- Fisiologia Dos Rins PDFDocumento8 páginasFisiologia Dos Rins PDFYuri YamasakiAinda não há avaliações
- Sistema Renal e Alterações na Insuficiência RenalDocumento5 páginasSistema Renal e Alterações na Insuficiência Renalts575122Ainda não há avaliações
- Resumo Pequenos COMPLETODocumento139 páginasResumo Pequenos COMPLETOBrenna rodriguesAinda não há avaliações
- Fisiologia Do Sistema Urinário IDocumento41 páginasFisiologia Do Sistema Urinário INelson Carvas JrAinda não há avaliações
- Fisio RenalDocumento36 páginasFisio RenalAlmir Fernandes de Carvalho100% (3)
- Fisiologia RenalDocumento16 páginasFisiologia RenalSaraAinda não há avaliações
- Filtração Glomerular RESUMO SANARDocumento16 páginasFiltração Glomerular RESUMO SANARmaryondeonAinda não há avaliações
- Distúrbios Renais e Eletrólitos em CãesDocumento18 páginasDistúrbios Renais e Eletrólitos em Cãeslilianelionco4407Ainda não há avaliações
- Filtração Glomerular e Hemodinâmica Renal e Mecanismos de Transporte - CompletoDocumento61 páginasFiltração Glomerular e Hemodinâmica Renal e Mecanismos de Transporte - CompletoFernanda Somera100% (2)
- Sistema Renal - Filtração e Reabsorção no Túbulo ProximalDocumento4 páginasSistema Renal - Filtração e Reabsorção no Túbulo ProximalDenis NascimentoAinda não há avaliações
- Fisiologia RenalDocumento8 páginasFisiologia RenalTamara TrajanoAinda não há avaliações
- Fisiologia - RinsDocumento19 páginasFisiologia - RinsEva DiasAinda não há avaliações
- Introdução Ao Sistema Renal e Filtração GlomerularDocumento8 páginasIntrodução Ao Sistema Renal e Filtração GlomerularJefferson Alex Santos PichulaAinda não há avaliações
- Resumo- Sistema RenalDocumento6 páginasResumo- Sistema RenalPriscila Dell AntonioAinda não há avaliações
- Fisiologia renal: homeostasia e funções dos rinsDocumento17 páginasFisiologia renal: homeostasia e funções dos rinsRafaela MendesAinda não há avaliações
- Anatomia e Fisiologia Renal Focada Na ClnicaDocumento7 páginasAnatomia e Fisiologia Renal Focada Na ClnicaEnzo RodriguesAinda não há avaliações
- AULA Histologia - Sistema UrinárioDocumento24 páginasAULA Histologia - Sistema UrinárioIzis ÁvilaAinda não há avaliações
- Aula 01 - Glomerulopatias IDocumento6 páginasAula 01 - Glomerulopatias IMali980Ainda não há avaliações
- Aula 12 - Sistema Renal Morfologia Fluxo Sanguíneo Renal e Filtração GlomerularDocumento31 páginasAula 12 - Sistema Renal Morfologia Fluxo Sanguíneo Renal e Filtração GlomerularMaria Eduarda PratesAinda não há avaliações
- Fisiologia renal: Funções e estruturas do rimDocumento16 páginasFisiologia renal: Funções e estruturas do rimAnaltina VictóriaAinda não há avaliações
- Síndromes renaisDocumento4 páginasSíndromes renaisCarol CavalcanteAinda não há avaliações
- Resumo - FisiologiaDocumento11 páginasResumo - FisiologiaGiovanna C. DuarteAinda não há avaliações
- Fisio 1 - 4º CiDocumento2 páginasFisio 1 - 4º CiElaine Belon SilvérioAinda não há avaliações
- Anatomia e função dos rins e do sistema urinárioDocumento9 páginasAnatomia e função dos rins e do sistema urinárioSABRINA FURTUNATOAinda não há avaliações
- Afecções Renais na Infância: ITU, Síndrome Nefrótica e NefríticaDocumento21 páginasAfecções Renais na Infância: ITU, Síndrome Nefrótica e NefríticaAnna Karolinne NascimentoAinda não há avaliações
- Fisiologia Renal Cap 05Documento13 páginasFisiologia Renal Cap 05Jexica_13Ainda não há avaliações
- Fisiologia renal - Reabsorção e excreçãoDocumento5 páginasFisiologia renal - Reabsorção e excreçãofenixcyberlanAinda não há avaliações
- Resumos de Nefro UnidosDocumento197 páginasResumos de Nefro UnidosAna BeatrizAinda não há avaliações
- FisiologiaDocumento22 páginasFisiologiaBrunaAinda não há avaliações
- GlomerulopatiasDocumento26 páginasGlomerulopatiasRosiane AmorimAinda não há avaliações
- Anatomia e Fisiologia Do Rim 2009Documento43 páginasAnatomia e Fisiologia Do Rim 2009Otávio MafraAinda não há avaliações
- Estudo Dirigido de Nefrologia - Prof. Fábio - Luciene AlvesDocumento4 páginasEstudo Dirigido de Nefrologia - Prof. Fábio - Luciene AlvesMichel TolinAinda não há avaliações
- Fisiologia do Sistema UrinárioDocumento59 páginasFisiologia do Sistema Urináriochayanne sousa100% (1)
- Fisiologia Do Sistema UrinárioDocumento33 páginasFisiologia Do Sistema UrinárioPriscylla GomesAinda não há avaliações
- Resumo SP 1.5Documento16 páginasResumo SP 1.5Arthur VianaAinda não há avaliações
- Aula 08 - Fisiologia Do Sistema UrinárioDocumento61 páginasAula 08 - Fisiologia Do Sistema UrinárioFelipe AssisAinda não há avaliações
- Fisiologia Do Sistema UrinárioDocumento7 páginasFisiologia Do Sistema UrinárioRafaela SoratoAinda não há avaliações
- Resumo - Fisiologia Renal PDFDocumento24 páginasResumo - Fisiologia Renal PDFLucas De MoraisAinda não há avaliações
- Introdução A NefrologiaDocumento24 páginasIntrodução A NefrologiaAna BeatrizAinda não há avaliações
- Controle Hidroeletrolítico - UNICESUMARDocumento40 páginasControle Hidroeletrolítico - UNICESUMARWESLEY GUERRA100% (1)
- Intro A Patologia Renal - DirceuDocumento11 páginasIntro A Patologia Renal - DirceuArthur AlvesAinda não há avaliações
- A Formação Da UrinaDocumento3 páginasA Formação Da UrinaPedro SantosAinda não há avaliações
- 11resumo Filtraã Ã o Glomerular - Jaleko FinalDocumento12 páginas11resumo Filtraã Ã o Glomerular - Jaleko FinalRafaela MendesAinda não há avaliações
- Resumo de NefrologiaDocumento62 páginasResumo de NefrologiaRenan BatistaAinda não há avaliações
- Cirrose e Suas Principais CausasDocumento10 páginasCirrose e Suas Principais CausasLucas GabrielAinda não há avaliações
- SOI-III - Palestras 2023-2 ATUALIZADODocumento3 páginasSOI-III - Palestras 2023-2 ATUALIZADOfernandoAinda não há avaliações
- Eletro ResumoDocumento1 páginaEletro ResumofernandoAinda não há avaliações
- Atleta CoraçãoDocumento1 páginaAtleta CoraçãofernandoAinda não há avaliações
- Controle homeostático e mecanismos de regulação no corpo humanoDocumento6 páginasControle homeostático e mecanismos de regulação no corpo humanofernandoAinda não há avaliações
- 3 Semana-Pós Teste-Afta-Medicina - ItpacDocumento2 páginas3 Semana-Pós Teste-Afta-Medicina - ItpacfernandoAinda não há avaliações
- SOI-III - Palestras-3PeriodoDocumento3 páginasSOI-III - Palestras-3PeriodofernandoAinda não há avaliações
- Revisão Prova Prática AnatomiaDocumento18 páginasRevisão Prova Prática AnatomiafernandoAinda não há avaliações
- ANAMNESE CriançaDocumento2 páginasANAMNESE CriançafernandoAinda não há avaliações
- 1 TicksDocumento1 página1 TicksfernandoAinda não há avaliações
- Ft500 LiteDocumento122 páginasFt500 LitefernandoAinda não há avaliações
- Cronologia IESCDocumento5 páginasCronologia IESCfernandoAinda não há avaliações
- Laudo SPTDocumento2 páginasLaudo SPTfernandoAinda não há avaliações
- Lei sobre estágio de estudantesDocumento2 páginasLei sobre estágio de estudantesfernandoAinda não há avaliações
- Teste-25-08-2022-Afya PalmasDocumento2 páginasTeste-25-08-2022-Afya PalmasfernandoAinda não há avaliações
- Aula Dia 05-05-2017-PatologiaDocumento1 páginaAula Dia 05-05-2017-PatologiafernandoAinda não há avaliações
- Esquema Elétrico Eco GalaxieDocumento1 páginaEsquema Elétrico Eco GalaxiefernandoAinda não há avaliações
- Estaca Hélice MonitoradaDocumento19 páginasEstaca Hélice MonitoradafernandoAinda não há avaliações
- Função e parâmetros das plaquetasDocumento1 páginaFunção e parâmetros das plaquetasfernandoAinda não há avaliações
- 4N - Conteúdo - EsgotoDocumento1 página4N - Conteúdo - EsgotofernandoAinda não há avaliações
- Laudo SPTDocumento2 páginasLaudo SPTfernandoAinda não há avaliações
- Rede de Fluxo-ExercícioDocumento3 páginasRede de Fluxo-ExercíciofernandoAinda não há avaliações
- DosagemDocumento5 páginasDosagemengenhariatecmaxAinda não há avaliações
- Laudo SPTDocumento2 páginasLaudo SPTfernandoAinda não há avaliações
- Esgoto Aula 2Documento1 páginaEsgoto Aula 2fernandoAinda não há avaliações
- Camera TermalDocumento1 páginaCamera TermalfernandoAinda não há avaliações
- SINAPI Preco Ref Insumos To 042015 DesoneradoDocumento125 páginasSINAPI Preco Ref Insumos To 042015 DesoneradofernandoAinda não há avaliações
- Baixar ProgramasDocumento1 páginaBaixar ProgramasfernandoAinda não há avaliações
- Função e parâmetros das plaquetasDocumento1 páginaFunção e parâmetros das plaquetasfernandoAinda não há avaliações
- Camera TermalDocumento1 páginaCamera TermalfernandoAinda não há avaliações
- Memoria de Cálculo Pavimentação IIDocumento24 páginasMemoria de Cálculo Pavimentação IIfernandoAinda não há avaliações
- Aula 7 - Farmacodinâmica 1 (Odontologia 2023 - 1)Documento14 páginasAula 7 - Farmacodinâmica 1 (Odontologia 2023 - 1)Júnia Rosa De SouzaAinda não há avaliações
- Equipamentos para corte e recolha de forragensDocumento26 páginasEquipamentos para corte e recolha de forragensAndré QuirinoAinda não há avaliações
- Manual de instruções DLDocumento24 páginasManual de instruções DLAntônio MiguelAinda não há avaliações
- RESENHA em Busca Da Mente MusicalDocumento8 páginasRESENHA em Busca Da Mente MusicalKátia GallyAinda não há avaliações
- Aula 09.replicação Do DNADocumento42 páginasAula 09.replicação Do DNArmdsAinda não há avaliações
- Como Baixar o Programa PDF em Meu ComputadorDocumento2 páginasComo Baixar o Programa PDF em Meu ComputadorGregAinda não há avaliações
- Autoridade Do CrenteDocumento21 páginasAutoridade Do CrenteedivarbarrosoAinda não há avaliações
- Estudo 01 - Que É Batismo Com o Espirito SantoDocumento3 páginasEstudo 01 - Que É Batismo Com o Espirito SantoHenrique JorgeAinda não há avaliações
- Relatorio CNCDocumento8 páginasRelatorio CNCPOSTO FEITORIAAinda não há avaliações
- Resenha Descritiva - FarmacologiaDocumento5 páginasResenha Descritiva - FarmacologiaEmy Karla Rodrigues Silva100% (1)
- PALATORRAFIADocumento10 páginasPALATORRAFIAAndréia NunesAinda não há avaliações
- 52 Aula 3 Série Filosofia Kant e o Juízo de Gosto IIDocumento23 páginas52 Aula 3 Série Filosofia Kant e o Juízo de Gosto IINathan CamiloAinda não há avaliações
- Elevação Pelvica e AgachamentoDocumento14 páginasElevação Pelvica e AgachamentoArtur VerasAinda não há avaliações
- Doc3 - ISO 9001 - Comunicação Interna PDFDocumento3 páginasDoc3 - ISO 9001 - Comunicação Interna PDFzeliaornelasAinda não há avaliações
- 1946 - 1964 A Experiência Democrática No BrasilDocumento8 páginas1946 - 1964 A Experiência Democrática No BrasilJosé Renato TeixeiraAinda não há avaliações
- Regras lotação servidores educação AMDocumento6 páginasRegras lotação servidores educação AMDanielaCarvalhoAinda não há avaliações
- Organização de Dados em Tabelas e GráficosDocumento12 páginasOrganização de Dados em Tabelas e GráficosLarissa FeijóAinda não há avaliações
- Grande Hino A AtonDocumento20 páginasGrande Hino A AtonFrank C. SilvaAinda não há avaliações
- Ótica UFSC lista exercícios refração luzDocumento3 páginasÓtica UFSC lista exercícios refração luzRommel AscenciónAinda não há avaliações
- STAUT JR, S. O Discurso Tradicional Dos Direitos AutoraisDocumento28 páginasSTAUT JR, S. O Discurso Tradicional Dos Direitos AutoraisraphapeixotoAinda não há avaliações
- Jô Soares - Apresentador Perdoou Taxista Que Matou Sua MãeDocumento7 páginasJô Soares - Apresentador Perdoou Taxista Que Matou Sua MãetezsfsadfAinda não há avaliações