Escolar Documentos
Profissional Documentos
Cultura Documentos
RESPIRATORIO Traducido
Enviado por
francisantonioosorio0 notas0% acharam este documento útil (0 voto)
4 visualizações6 páginasTítulo original
RESPIRATORIO Traducido.docx
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
4 visualizações6 páginasRESPIRATORIO Traducido
Enviado por
francisantonioosorioDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 6
CURSO DE EMBRIOLOGIA HUMANA II 2023-2024
ORIGEM E DESENVOLVIMENTO DO SISTEMA RESPIRATÓRIO.
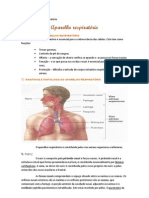
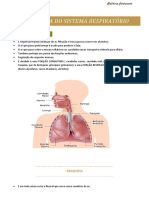
O sistema respiratório é formado por órgãos que desempenham diversas
funções importantes como a troca dos gases CO 2 e O 2 com o meio
ambiente e outras não relacionadas à hematose como:
• Termorregulação e umidificação do ar inspirado.
• Descontaminação do ar inspirado de poeira e microorganismos.
. . Participa da fonação; cheiro entre outras funções.
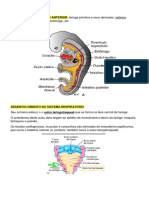
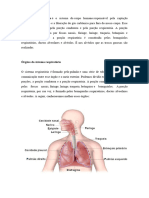
Este aparelho é constituído principalmente pelos pulmões, localizados na
cavidade pleural e por estruturas que formam sua porção condutora (nariz,
faringe, laringe, traqueia, brônquios e bronquíolos) e uma parte respiratória
propriamente dita (bronquíolos respiratórios, saco alveolar e alvéolos) Na
última porção, a troca respiratória ocorre após o nascimento, quando os
pulmões se expandem durante a vida pré-natal, o sangue fetal recebe oxigênio
através da troca com o sangue materno na placenta.
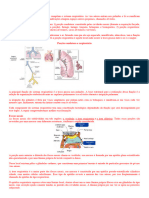
Quando o embrião tem quatro semanas de idade, o divertículo ou primórdio
respiratório (broto pulmonar) aparece, como uma evaginacion da parede
ventral do intestino anterior.
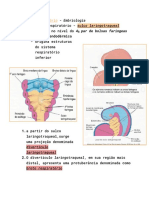
Num período inicial, o anel pulmonar comunica-se com o intestino anterior, mas
quando o divertículo se estende caudalmente é separado dele pelas cristas
traqueoesofágicas. Quando essas cristas se fundem, formam o septo
traqueoesofágico.Desta forma, o intestino anterior é dividido em uma porção
dorsal, o esôfago, e uma porção ventral, a traqueia e os brotos pulmonares.
LARINGE
O revestimento interno é de origem endodérmica, mas a cartilagem e os
músculos originam-se do mesênquima do 4º e 6º arcos faríngeos.
Como consequência da rápida proliferação deste mesênquima , o orifício
laríngeo torna-se em forma de T.
Num período mais avançado o mesênquima diferencia-se em cartilagens
tireóidea, cricóidea e aritenóidea, simultaneamente o epitélio laríngeo também
prolifera rapidamente, causando oclusão temporária de sua luz. Em seguida,
ocorrem a vacuolização e a recanalização, formam-se os ventrículos laríngeos,
limitados por dobras de tecido que não desaparecem, mas se transformam nas
cordas vocais falsas e verdadeiras.
Traquéia, brônquios e pulmões
No decorrer da separação do intestino anterior, o broto pulmonar forma a
traquéia e duas bolsas laterais, os brotos brônquicos.
No início da quinta semana, cada um desses botões aumenta para formar os
brônquios principais direito e esquerdo. O direito divide-se em três brônquios
secundários e o esquerdo em dois, o que anuncia a presença de três lobos
direito e dois esquerdos.
À medida que o crescimento ocorre na direção caudal e lateral, os brotos
pulmonares são introduzidos na cavidade corporal. Este espaço para os
pulmões é denominado canal peritoneal pericárdico. Eles estão localizados em
cada lado do intestino anterior e são gradualmente ocupados pelos brotos
pulmonares em crescimento.
O mesoderma visceral ou esplâncnico, que reveste a parte externa do pulmão,
evolui para se tornar a pleura visceral.
A lâmina somática do mesoderma, que cobre a parede do corpo por dentro,
transforma-se na pleura parietal.
O espaço entre a pleura parietal e visceral é a cavidade pleural.
No desenvolvimento posterior, os brônquios secundários dividem-se
repetidamente e formam 10 brônquios terciários (segmentares) no pulmão
direito e 8 no pulmão esquerdo, criando os segmentos broncopulmonares do
pulmão adulto.
Ao final do sexto mês, aproximadamente 17 gerações de subdivisões se
originaram.
Antes que a árvore brônquica atinja sua forma final, seis divisões adicionais se
formam no período pós-natal.
Enquanto essas novas subdivisões se formam e a árvore brônquica se
desenvolve, os pulmões adotam uma posição mais caudal e no momento do
nascimento a bifurcação da traqueia está ao nível da quarta vértebra torácica.
O crescimento dos pulmões no período pós-natal se deve principalmente ao
aumento do número de bronquíolos respiratórios e alvéolos. Ao nascer há um
sexto dos alvéolos de uma pessoa adulta. O restante é formado durante os
primeiros 10 anos de vida pós-natal pelo aparecimento contínuo de novos
alvéolos primitivos.
Antes do nascimento, os pulmões são ocupados por um líquido com alta
concentração de cloro, baixo teor de proteínas, muco e uma substância
surfactante formada pelas células epiteliais alveolares (tipo II). O volume de
surfactante aumenta, principalmente nas duas últimas semanas de vida
intrauterina.
Os movimentos respiratórios do feto começam antes do nascimento e causam
aspiração de líquido amniótico. Esses movimentos são importantes porque
estimulam o desenvolvimento dos pulmões e o condicionamento dos músculos
respiratórios.
Quando a respiração começa no nascimento, a maior parte do líquido nos
pulmões é reabsorvida pelos capilares sanguíneos e linfáticos, enquanto uma
pequena quantidade é expelida pela traqueia e brônquios durante o parto.
Quando o fluido é reabsorvido dos sacos alveolares, o surfactante permanece
depositado como uma fina camada de fosfolipídios nas membranas das células
alveolares. Quando o ar entra nos alvéolos na primeira respiração.
Os movimentos respiratórios após o nascimento fazem com que o ar entre nos
pulmões, que se expandem e preenchem a cavidade pleural.
O surfactante é importante para a sobrevivência do recém-nascido prematuro,
pois evita a produção de uma interface ar-água (sangue) com elevada tensão
superficial. Se essa camada lipídica de surfactante não existisse ou seu volume
fosse insuficiente , ocorreria o colapso alveolar durante a fase expiratória
devido ao aumento da tensão superficial da membrana ar-água (sangue).
Como consequência, ocorre a síndrome do distress respiratório (SDR). Esta é
uma causa comum de mortalidade em recém-nascidos, especialmente
naqueles nascidos prematuramente. Nesses casos, os alvéolos parcialmente
colapsados contêm um líquido com alta concentração de proteínas e
numerosas membranas hialinas, bem como corpos lamelares provavelmente
derivados da camada surfactante. A SDR, também conhecida como doença da
membrana hialina, é a causa de aproximadamente 20% das mortes no período
neonatal.
O desenvolvimento de um surfactante artificial e o tratamento de crianças
prematuras com glicocorticóides, a fim de estimular a produção desta
substância, reduziu a taxa de mortalidade da síndrome do desconforto
respiratório e permitiu a sobrevivência de algumas crianças de apenas 5 meses
e meio de idade. gestação.
Maturação pulmonar
período embrionário Fim da terceira semana - Formam-se o divertículo
fim da quinta respiratório, os brotos ou
brotos brônquicos e seus
ramos até o ramo lobar.
Os pulmões em
desenvolvimento
crescem dentro das
cavidades pleurais
bilaterais.
5-16 semanas A ramificação continua
Período formando bronquíolos
pseudoglandular terminais. Não são
encontrados bronquíolos
respiratórios ou alvéolos.
Período canalicular: 16 a 26 semanas Cada bronquíolo terminal
se divide em 2 ou mais
bronquíolos respiratórios,
que por sua vez se
dividem em 3 a 6 ductos
alveolares.
Período de saco 26 semanas até o Os sacos terminais
terminal nascimento (alvéolos primitivos) são
formados e os capilares
estabelecem contato
íntimo.
Período alveolar: 8 8 meses até a infância Alvéolos maduros com
meses até a infância contatos epitelial-
endoteliais (capilares)
bem desenvolvidos.
A diferenciação pulmonar pode ser dividida em 5 estágios (morfofisiologia de
LT):
1.Estágio embrionário: do final da terceira semana ao final da quinta, onde se
formam o divertículo respiratório, os botões brônquicos e seus ramos. para o ramo
lobar. Durante este período, os pulmões em desenvolvimento crescem dentro das
cavidades pleurais bilaterais.
2. Estágio pseudoglandular : de 5 a 16 semanas, até este ponto se origina todo o
sistema de condução aérea, mas não aqueles relacionados às trocas gasosas,
portanto os fetos nascidos nesta fase não sobrevivem. A árvore respiratória continua
suas divisões dicotômicas até 16 gerações para dar origem aos bronquíolos terminais.
3. Estágio canalicular : de 16 a 26 semanas. Este estágio se sobrepõe ao estágio
pseudoglandular, porque os segmentos superiores do pulmão amadurecem mais
rapidamente que os caudais. Durante esta fase, o lúmen dos brônquios e dos
bronquíolos terminais cresce, o tecido pulmonar torna-se altamente vascularizado e é
estabelecida uma estreita relação entre os capilares e as paredes dos bronquíolos
respiratórios. No período final deste estágio, surgem alguns sacos terminais (alvéolos
primitivos) e as trocas gasosas são possíveis até certo ponto. Na 24ª semana, cada
bronquíolo terminal se divide e forma mais 20 bronquíolos respiratórios, que por sua
vez dão origem a 3 a 6 ductos alveolares. Ao final desta etapa, os pneumócitos tipo II
iniciam a produção de pequenas quantidades de surfactante.
4. Estágio de saco terminal: 26 semanas até o nascimento. Nesta fase, os sacos
terminais desenvolvem-se, a vascularização aumenta e o epitélio adelgaça-se , os
capilares estabelecem contacto com as paredes alveolares primitivas e incham em
direcção aos alvéolos, estabelece-se a barreira sangue-ar, aproximadamente às 24
semanas aparecem os tipos I e II. células epiteliais, as primeiras revestindo as
paredes dos sacos terminais.
5. Estágio alveolar : dos 8 meses aos 10 anos de vida. No início do período alveolar,
cada bronquíolo respiratório termina em um grupo de sacos terminais de paredes
finas, separados uns dos outros por tecido conjuntivo frouxo. Desenvolvem-se 95%
dos alvéolos definitivos e capilares bem desenvolvidos, os sacos terminais dão origem
aos ductos alveolares que continuam a ramificar-se até a formação dos alvéolos
maduros.
Malformações congênitas ao nível da traqueia e do esôfago .
Anomalias na separação do esôfago e da traquéia pelo septo traqueoesofágico
produzem atresia esofágica, acompanhada ou não de fístulas
traqueoesofágicas.
Esses defeitos aparecem um em cada 3.000 nascimentos e em 90% dos casos
a porção superior do esôfago termina em um saco cego enquanto o segmento
inferior forma uma fístula que se comunica com a traqueia. A atresia esofágica
isolada e a fístula traqueoesofágica em forma de H com atresia esofágica
representam, cada uma, 4% dos casos.
Estas anomalias são acompanhadas por outros defeitos congênitos, como
anomalias cardíacas que ocorrem em 33% destes casos.
Uma complicação de algumas fístulas traqueoesofágicas é o polidrâmnio,
porque o líquido amniótico não consegue passar para o estômago e intestinos.
Além disso, o conteúdo gástrico ou o líquido amniótico, ou ambos, podem
entrar na traqueia através de uma fístula e causar pneumonia.
Ao nível do pulmão
Pouco frequentes: Agenesia pulmonar unilateral.
Lóbulos supranumerários
Lobos pulmonares ectópicos
Cistos pulmonares congênitos
Embora numerosas anomalias dos pulmões e da árvore brônquica tenham sido
descritas (por exemplo, traqueia com extremidade cega com ausência de
pulmões e agenesia de um pulmão), na maioria das vezes essas anomalias
são raras.
É mais comum encontrar divisões anômalas da árvore brônquica, que às vezes
causam a presença de lobos supranumerários.
Essas variações têm pouco significado funcional, embora possam causar
dificuldades inesperadas na realização da broncoscopia.
De maior interesse são os lobos pulmonares ectópicos, que se originam na
traqueia ou no esôfago. Considera-se que esses lobos se formam a partir de
botões respiratórios adicionais do intestino anterior, que se desenvolvem
independentemente do sistema respiratório principal.
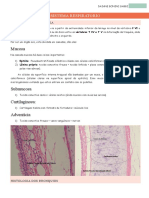
Os cistos pulmonares congênitos são de maior importância clínica. Esses
cistos são formados pela dilatação dos brônquios terminais ou principais; Eles
podem ser pequenos e múltiplos, dando ao pulmão uma aparência de favo de
mel na radiografia, ou podem estar limitados a um ou mais cistos maiores.
Como as formações císticas no pulmão geralmente drenam de forma
insuficiente, elas comumente causam infecções crônicas.
Bibliografia:
Coletivo de autores cubanos capítulo 13 página. 173-180)
Embriologia médica Lagnman capítulo 12 p. 253-261
Material Complementar do assunto
Você também pode gostar
- Apg S12P1 RespDocumento7 páginasApg S12P1 RespLarissa EsbegenAinda não há avaliações
- Desenvolvimento do sistema respiratórioDocumento7 páginasDesenvolvimento do sistema respiratórioLais Souza100% (1)
- Aula 6 - Embriologia Do Sistema RespiratórioDocumento30 páginasAula 6 - Embriologia Do Sistema Respiratórionokkyoshida100% (1)
- Embriologia Respiratório e CardiovascularDocumento10 páginasEmbriologia Respiratório e CardiovascularVanessaAinda não há avaliações
- Anatomia Respiratória PediátricaDocumento4 páginasAnatomia Respiratória Pediátricaanetelins8Ainda não há avaliações
- Desenvolvimento Embrionário Do Sistema Respiratório - EmbriologiaDocumento8 páginasDesenvolvimento Embrionário Do Sistema Respiratório - EmbriologiaKarolinna JorgeAinda não há avaliações
- Embriologia - RespiratorioDocumento5 páginasEmbriologia - RespiratorioCesar Galvão100% (1)
- Histologia do Sistema RespiratórioDocumento50 páginasHistologia do Sistema RespiratórioErick GuerraAinda não há avaliações
- Centro Universitário Facid Wyden-Unifacid Medicina Veterinária Citogia E Embriológia VeterináriaDocumento4 páginasCentro Universitário Facid Wyden-Unifacid Medicina Veterinária Citogia E Embriológia VeterináriaMárcia KellyAinda não há avaliações
- To Embrionario Do Sistema RespiratorioDocumento48 páginasTo Embrionario Do Sistema RespiratorioMilena GomesAinda não há avaliações
- Células alveolares e trocas gasosasDocumento36 páginasCélulas alveolares e trocas gasosasVinícius DearmasAinda não há avaliações
- Bdeh P2Documento29 páginasBdeh P2adriana gomesAinda não há avaliações
- Aula - Desenv. Do Aparelho RespiratórioDocumento25 páginasAula - Desenv. Do Aparelho RespiratórioWívianAinda não há avaliações
- VM 01Documento6 páginasVM 01faclaudiaAinda não há avaliações
- 01 - Sistema respiratórioDocumento45 páginas01 - Sistema respiratórioestudiosojulianoAinda não há avaliações
- Desenvolvimento Do Sistema RespiratorioDocumento10 páginasDesenvolvimento Do Sistema RespiratorioCaroline SoledadeAinda não há avaliações
- Desenvolvimento pulmonar em 4 fasesDocumento13 páginasDesenvolvimento pulmonar em 4 fasesJéssica DiasAinda não há avaliações
- Bronco AspirouDocumento6 páginasBronco AspirouValéria Machado dos SantosAinda não há avaliações
- Histologia do sistema respiratório: estruturas e funçõesDocumento6 páginasHistologia do sistema respiratório: estruturas e funçõesBeatriz GomesAinda não há avaliações
- Sistema RespiratórioDocumento6 páginasSistema RespiratórioMiriam FilipaAinda não há avaliações
- FORMAÇÃO HIPÓFISE TIREÓIDE PÂNCREASDocumento6 páginasFORMAÇÃO HIPÓFISE TIREÓIDE PÂNCREASLais SouzaAinda não há avaliações
- Descrição 4-8 SemanaDocumento2 páginasDescrição 4-8 SemanaHellen KathleenAinda não há avaliações
- Sistema RespiratórioDocumento9 páginasSistema Respiratórioanabiarosario26Ainda não há avaliações
- Resumos Do Aparelho RespiratórioDocumento32 páginasResumos Do Aparelho RespiratórioLiliana100% (1)
- Sistema respiratório e fígadoDocumento18 páginasSistema respiratório e fígadoDaiane Bonini GabbiAinda não há avaliações
- 11-Sistemas RespiratórioDocumento15 páginas11-Sistemas RespiratórioGEYSIANE NUNES BARBOSAAinda não há avaliações
- Resumo RespiraçãoDocumento13 páginasResumo RespiraçãoighormtAinda não há avaliações
- Histologia Do Sistema RespiratórioDocumento10 páginasHistologia Do Sistema RespiratórioSABRINA FURTUNATOAinda não há avaliações
- Resumo Do Sistema RespiratorioDocumento6 páginasResumo Do Sistema RespiratorioSaúde Da MulherAinda não há avaliações
- Aparelho RespiratórioDocumento5 páginasAparelho RespiratórioMaria FernandaAinda não há avaliações
- Sistema respiratório: órgãos e funçõesDocumento9 páginasSistema respiratório: órgãos e funçõesJuliana SilvaAinda não há avaliações
- Constituintes Do Sistema Respiratorio 1Documento9 páginasConstituintes Do Sistema Respiratorio 1TrutaAinda não há avaliações
- Resumo Do Sistema RespiratorioDocumento6 páginasResumo Do Sistema RespiratorioSaúde Da MulherAinda não há avaliações
- Desenvolvimento pulmonarDocumento5 páginasDesenvolvimento pulmonarRay RayAinda não há avaliações
- Sistema RespiratorioDocumento11 páginasSistema RespiratorioMateus Eduardo Dos SantosAinda não há avaliações
- 8º Ano - 05 Sistema Respiratório - Portugues e EspanholDocumento42 páginas8º Ano - 05 Sistema Respiratório - Portugues e EspanholEva BalsiniAinda não há avaliações
- Fisiologia Respiratória: Profa. Rosi PaixãoDocumento28 páginasFisiologia Respiratória: Profa. Rosi PaixãopintolimaAinda não há avaliações
- Sistema respiratorio humanoDocumento5 páginasSistema respiratorio humanoIsidin EmilioAinda não há avaliações
- Módulo de Anatomia HumanaDocumento7 páginasMódulo de Anatomia HumanaLuìsAinda não há avaliações
- Colorful Calm Corporate Clean Mind MapDocumento1 páginaColorful Calm Corporate Clean Mind Mapzkr8whthz6Ainda não há avaliações
- O sistema respiratório e suas partesDocumento4 páginasO sistema respiratório e suas partesSilde Da Atalia TomasAinda não há avaliações
- Resumos Cardio IDocumento22 páginasResumos Cardio IDeo FreitasAinda não há avaliações
- Resumo Sistema RespiratórioDocumento7 páginasResumo Sistema RespiratóriotamiossopolianaAinda não há avaliações
- Tabela EmbriologiaDocumento4 páginasTabela EmbriologiaJúliaAinda não há avaliações
- Sistema respiratório emDocumento32 páginasSistema respiratório emAlexandra SoeiroAinda não há avaliações
- Fisiologia Respiratória: Funções, Estruturas e Controle NervosoDocumento33 páginasFisiologia Respiratória: Funções, Estruturas e Controle NervosoLouara GomesAinda não há avaliações
- resumo - sist respiratorio (1)Documento15 páginasresumo - sist respiratorio (1)liviacristina.maia09Ainda não há avaliações
- Sistema Respiratório - PDF Ciências 6º Ano - CópiaDocumento6 páginasSistema Respiratório - PDF Ciências 6º Ano - CópiaCamile ConteAinda não há avaliações
- Sistema RespiratórioDocumento2 páginasSistema RespiratórioJefferssonh AssysAinda não há avaliações
- HISTOLOGIADocumento7 páginasHISTOLOGIALavinia MedradoAinda não há avaliações
- Sistema Respiratório2Documento24 páginasSistema Respiratório2Alex TauberAinda não há avaliações
- Desenvolvimento Embrionário 1-3 SemDocumento5 páginasDesenvolvimento Embrionário 1-3 SemleticiaAinda não há avaliações
- Sistema UrogenitalDocumento6 páginasSistema UrogenitalKarin TreichelAinda não há avaliações
- Sistema respiratório: estrutura, funções e doençasDocumento68 páginasSistema respiratório: estrutura, funções e doençasmayza situbaAinda não há avaliações
- Semiologia do Sistema RespiratórioDocumento21 páginasSemiologia do Sistema RespiratórioHenrique MacetãoAinda não há avaliações
- Sistema RespiratórioDocumento10 páginasSistema Respiratóriofisiopaloma9Ainda não há avaliações
- Diferenças Anatômicas e Fisiológicas Entre Os Sistemas Do Corpo Humano Do Recém NascidoDocumento4 páginasDiferenças Anatômicas e Fisiológicas Entre Os Sistemas Do Corpo Humano Do Recém NascidoJéssica CruzAinda não há avaliações
- Portfólio Sistema RespiratórioDocumento10 páginasPortfólio Sistema RespiratórioIzabela CarvalhoAinda não há avaliações
- Universidade Rainha Njnga A MbandeDocumento28 páginasUniversidade Rainha Njnga A MbandefrancisantonioosorioAinda não há avaliações
- Documento 2Documento3 páginasDocumento 2francisantonioosorioAinda não há avaliações
- DocumentoDocumento3 páginasDocumentofrancisantonioosorioAinda não há avaliações
- C1Documento6 páginasC1francisantonioosorioAinda não há avaliações
- CP Sangre, M.O, ACV PortuguesDocumento19 páginasCP Sangre, M.O, ACV PortuguesfrancisantonioosorioAinda não há avaliações
- Conferencia 2 DefesaDocumento73 páginasConferencia 2 DefesafrancisantonioosorioAinda não há avaliações
- Conf 3Documento32 páginasConf 3francisantonioosorioAinda não há avaliações
- Conf 4Documento48 páginasConf 4francisantonioosorioAinda não há avaliações
- Sistema Linfático PortDocumento28 páginasSistema Linfático PortfrancisantonioosorioAinda não há avaliações
- Aorta Descendente - Pelvis y MI PortDocumento28 páginasAorta Descendente - Pelvis y MI PortfrancisantonioosorioAinda não há avaliações
- Conferencia 5 Excitación CicloDocumento64 páginasConferencia 5 Excitación CiclofrancisantonioosorioAinda não há avaliações
- CBCL 6-18 PDFDocumento6 páginasCBCL 6-18 PDFScribdTranslationsAinda não há avaliações
- PW e o CosmodramaDocumento63 páginasPW e o CosmodramaManoel SimaoAinda não há avaliações
- Penicilinas: classificação, mecanismo de ação e indicaçõesDocumento58 páginasPenicilinas: classificação, mecanismo de ação e indicaçõesMArceloAragaoAinda não há avaliações
- Física do Solo e ConservaçãoDocumento4 páginasFísica do Solo e ConservaçãoLeticia RibeiroAinda não há avaliações
- 5°ano Língua PortuguesaDocumento13 páginas5°ano Língua Portuguesaivinhasilva07100% (1)
- Primer de ferro para estruturas e equipamentosDocumento2 páginasPrimer de ferro para estruturas e equipamentosRoger SchvepperAinda não há avaliações
- Vantagens E Desvantagens Da Automedicação: Princípios GeraisDocumento6 páginasVantagens E Desvantagens Da Automedicação: Princípios GeraisAdão Bila IdalécioAinda não há avaliações
- APOSTILADEQUIMICAGERALDocumento58 páginasAPOSTILADEQUIMICAGERALBarbara Mariane Maduro (Inconfidentes)Ainda não há avaliações
- Estudos para Casais Sete Verdades para Fortalecer o MatrimonioDocumento15 páginasEstudos para Casais Sete Verdades para Fortalecer o MatrimonioCamila Botelho Pimenta FreireAinda não há avaliações
- Higiene pessoal e boas práticas alimentaresDocumento30 páginasHigiene pessoal e boas práticas alimentaresJosélia Fátima Carnielo Dias100% (1)
- Tarefa 03 Prevenção e Controle de Riscos UnyleyaDocumento3 páginasTarefa 03 Prevenção e Controle de Riscos UnyleyaRicardo Inacio100% (1)
- Relatorio de Nutricao Clinica ImprimirDocumento27 páginasRelatorio de Nutricao Clinica ImprimirAndreza NascimentoAinda não há avaliações
- Aula OsteologiaDocumento39 páginasAula OsteologiaJéssica TavaresAinda não há avaliações
- Fispq Thinner StarluxDocumento9 páginasFispq Thinner StarluxAngelina RibeiroAinda não há avaliações
- AH Vortex Seleção RelatórioDocumento5 páginasAH Vortex Seleção RelatórioWilliam OliveiraAinda não há avaliações
- Artigo - Terapia Cognitivo-Comportamental e o Transtorno de Déficit de Atenção Com Hiperatividade PDFDocumento11 páginasArtigo - Terapia Cognitivo-Comportamental e o Transtorno de Déficit de Atenção Com Hiperatividade PDFIsis MaatAinda não há avaliações
- Uma Panorâmica Geral Das Vias MetabólicasDocumento4 páginasUma Panorâmica Geral Das Vias MetabólicasVanessa TomazAinda não há avaliações
- Produção de etanol a partir de açúcarDocumento1 páginaProdução de etanol a partir de açúcarAndré LuvezutiAinda não há avaliações
- Formação e fatores que influenciam biofilmesDocumento30 páginasFormação e fatores que influenciam biofilmeslucianamarques_ceAinda não há avaliações
- E-Mail de Grupo Singel - UruguaianaDocumento3 páginasE-Mail de Grupo Singel - UruguaianaJonathan RodriguesAinda não há avaliações
- Manual 9640Documento35 páginasManual 9640Luísa Maia Márcia Teixeira100% (1)
- Dissertação - Flavio H Leal de Almeida - DESENVOLVIMENTO AC ÚMULO DE ÓLEO E ARMAZENAMENTO DE COCO MACAÚBADocumento98 páginasDissertação - Flavio H Leal de Almeida - DESENVOLVIMENTO AC ÚMULO DE ÓLEO E ARMAZENAMENTO DE COCO MACAÚBAvalneysoarescostaAinda não há avaliações
- 2 - Comunicação - Com - Criança HospitalizadaDocumento46 páginas2 - Comunicação - Com - Criança HospitalizadaJessicaAinda não há avaliações
- Avaliação do nível de satisfação em áreas da vidaDocumento8 páginasAvaliação do nível de satisfação em áreas da vidaMarcelo Gomes PoindksterAinda não há avaliações
- Anemia Infecciosa EquinaDocumento2 páginasAnemia Infecciosa EquinaaalinneaquinoAinda não há avaliações
- Variedades Diferenciáveis 10 - 08Documento4 páginasVariedades Diferenciáveis 10 - 08Paulo Vinicius jararoi Guesser guerereAinda não há avaliações
- Ficha 8 Classe - FernandoDocumento7 páginasFicha 8 Classe - FernandoJose LicucoAinda não há avaliações
- Enquadramento Comando de VálvulasDocumento4 páginasEnquadramento Comando de VálvulasRafael Canizares ChiarandiAinda não há avaliações
- Manual Operacional Sistema Slim V851Documento37 páginasManual Operacional Sistema Slim V851Moah RibeiroAinda não há avaliações
- 1 Coleã Ã o Meus Portfã Lios Pei Plano Educacional Individualizado Total de Pã Ginas 230 Simone Ischkanian 1aDocumento27 páginas1 Coleã Ã o Meus Portfã Lios Pei Plano Educacional Individualizado Total de Pã Ginas 230 Simone Ischkanian 1aLarissa SilvaAinda não há avaliações