Escolar Documentos
Profissional Documentos
Cultura Documentos
plc0024 02
Enviado por
Thiago SantosTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
plc0024 02
Enviado por
Thiago SantosDireitos autorais:
Formatos disponíveis
2
Reprodução, sistema genital, ontogênese
Anatomia e fisiologia do
sistema reprodutor feminino
Hamilton Haddad Junior
Maria Aparecida Visconti
2.1 Introdução
2.2 Estruturas do sistema reprodutor feminino
2.2.1 Ovários
2.2.2 Tubas uterinas
2.2.3 Útero
2.2.4 Vagina
2.2.5 Órgãos externos do sistema reprodutor feminino
2.2.6 Glândulas mamárias
2.3 Hormônios sexuais femininos
2.4 Menarca e Puberdade
2.5 Menopausa
Licenciatura em Ciências · USP/ Univesp
Licenciatura em Ciências · USP/Univesp 21
2.1 Introdução
O conhecimento sobre a organização anatômica e funcional do sistema reprodutor feminino,
com suas modificações ao longo do desenvolvimento e envelhecimento, é essencial para a com-
preensão da reprodução humana. O sistema reprodutor feminino apresenta diversas características
funcionais diferentes do sistema reprodutor masculino, como por exemplo a presença de ciclos
ovarianos, onde ocorrem as ovulações. Esses ciclos estão presentes durante a fase reprodutiva da
mulher, que se inicia na puberdade e termina com a menopausa.
As alterações hormonais que ocorrem nesse período estão relacionadas com o desenvolvi-
mento do sistema reprodutor feminino, bem como com o seu envelhecimento. Nesse sentido,
estudaremos as estruturas desse sistema e suas alterações anatomofuncionais ao longo da vida da
mulher causadas pelos hormônios sexuais femininos.
2.2 Estruturas do sistema reprodutor feminino
Os órgãos internos do sistema reprodutor feminino estão localizados na porção inferior
da cavidade abdominal. Desses, fazem parte os ovários, as trompas uterinas ou de Falópio,
o útero e a vagina. Já a genitália externa é constituída pela vulva e o pudendo. As glândulas
mamárias também são consideradas parte do sistema reprodutor feminino. Veremos agora
algumas características estruturais e funcionais específicas de cada estrutura.
Vale ressaltar que essas características são distintas em cada fase de desenvolvimento
da vida, passando pela infância, juventude, fase adulta reprodutiva e climatério.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
22 Licenciatura em Ciências · USP/Univesp
2.2.1 Ovários
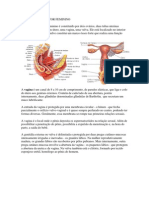
A mulher adulta possui dois ovários, que pesam de 15 a 20 gramas, têm cerca de 2 a 4 cm de
comprimento cada e formato semelhante ao de uma amêndoa. Os ovários têm a mesma origem
embriológica que os testículos masculinos e estão envolvidos na produção dos gametas femininos - os
oócitos, e na produção de hormônios. Dessa forma, eles podem ser também considerados glândulas
endócrinas. Estão localizados um de cada lado do útero e são mantidos nessa posição por diversos
ligamentos (Figura 2.1), entre os quais podemos citar o ligamento largo do útero, que faz parte
do peritônio parietal (membrana serosa que reveste a cavidade abdominal), além dos ligamentos
útero-ováricos e suspensores, que ancoram os ovários ao útero e à parede pélvica, respectivamente.
Os vasos sanguíneos, linfáticos e a inervação ovariana têm acesso aos ovários através do hilo.
Figura 2.1: Estruturas do sistema reprodutor feminino. / Fonte: modificado de Tortora & Grabowski, 2002.
Cada ovário tem uma organização histológica que consiste em:
• uma camada externa que recobre sua superfície, denominada epitélio germinativo;
• uma cápsula esbranquiçada de tecido conjuntivo abaixo do epitélio, denominada túnica albugínea;
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 23
• o córtex, que compreende a maior parte do ovário, onde se encontram os folículos em
diferentes estágios de desenvolvimento e regressão;
• a medula, onde se encontram elementos vasculares, nervosos e fibras musculares lisas
(Figura 2.2).
Figura 2.2: Ilustração da histologia do ovário, contendo folículos ovarianos em diferentes estágios de desenvolvimento. / Fonte: modificado
de Tortora & Grabowski, 2002.
Os folículos presentes no córtex são os oócitos envolvidos por diferentes tipos celulares,
que se modificam ao longo do desenvolvimento folicular. Essas células estão envolvidas em
importantes eventos que fazem parte da reprodução humana, como a nutrição e proteção
dos oócitos, além do seu amadurecimento e liberação no momento adequado. Elas também
secretam hormônios responsáveis pela preparação da vagina e das trompas de Falópio para a
fertilização e do útero para a gravidez.
A participação do desenvolvimento folicular na oogênese (formação de oócitos e ovulação), na
ruptura folicular e na liberação do oócito será detalhadamente abordada em uma próxima aula.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
24 Licenciatura em Ciências · USP/Univesp
2.2.2 Tubas uterinas
As mulheres possuem duas trompas uterinas, que medem aproximadamente 10 cm de com-
primento e se estendem a partir da região lateral superior do útero (Figura 2.1). São formadas
por uma camada externa de membrana serosa, uma camada média muscular e uma camada
interna de células epiteliais secretoras e ciliadas (Figura 2.3). As trompas têm a função de
captação e transporte dos oócitos, fecundados ou não. A captação ocorre com o auxílio das
fimbrias, que são projeções digitiformes presentes no final das trompas e em contato com
os ovários. O transporte ao longo das trompas é auxiliado tanto pelos movimentos ciliares
das células epiteliais quanto pelas contrações da camada muscular. Esses movimentos sofrem
influências hormonais que flutuam ao longo do ciclo reprodutor feminino e durante a gestação.
Figura 2.3: Células epiteliais
secretoras e ciliadas pertencentes à
camada interna das tubas uterinas.
/ Fonte: modificado de Tortora &
Grabowski, 2002.
Os ovários podem ser sentidos durante um exame clínico por meio da apalpação pélvica e
também podem ser analisados por exames de imagem como o ultrassom.
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 25
2.2.3 Útero
O útero é um órgão único, localizado entre a bexiga urinária e o reto.Tem o formato de uma
pera invertida e seu tamanho varia de acordo com a fase reprodutiva em que a mulher se encontra,
sendo menor durante o envelhecimento. Anatomicamente, o útero é dividido em três regiões:
• o fundo, que tem a forma de domo e está localizado acima das trompas;
• o corpo, que é a porção central cônica, formando a cavidade uterina em seu interior;
• o colo, que corresponde à região inferior estreita.
O interior do colo do útero, denominado canal do colo, abre-se superiormente na cavi-
dade uterina e inferiormente na vagina. Suas células secretoras de revestimento produzem
o muco cervical, composto por substâncias que auxiliam na suplementação energética dos
espermatozoides, além de protegê-los do ambiente hostil da vagina. Sua consistência se mo-
difica ao longo do ciclo reprodutor feminino, sendo mais fluido durante a ovulação, o que
facilita a passagem e a movimentação dos espermatozoides pelo colo do útero. Nos demais
períodos, o muco encontra-se mais viscoso, formando um tampão que impede fisicamente a
entrada de espermatozoides. Esse aumento na viscosidade e formação de tampão também se
verifica durante a gestação.
Os motivos que levam a essas alterações no muco cervical
serão discutidos com mais detalhes futuramente.
A posição uterina é mantida por diversos ligamentos, que colocam o fundo do útero proje-
tado para frente e para cima e o colo projetado para trás e para baixo, posição essa denominada
anteflexão (Figura 2.4). Esses ligamentos são formados, em sua maioria, por extensões do pe-
ritônio parietal, como por exemplo os ligamentos largos que fixam o útero à cavidade pélvica.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
26 Licenciatura em Ciências · USP/Univesp
Figura 2.4: Ilustração e fotografia das estruturas do sistema reprodutor feminino e órgãos adjacentes. /
Fonte: modificado de Tortora & Grabowski, 2002.
A camada externa uterina, denominada perimétrio, é composta por parte do peritônio visce-
ral, que também participa da formação dos ligamentos largos e recobre a bexiga. O miométrio,
camada média do útero, é formado por fibras musculares lisas sobrepostas em diversas direções,
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 27
responsáveis pelas contrações uterinas durante o trabalho de parto. Mais internamente, temos o
endométrio, formado por células secretoras e ciliadas revestindo o lúmen, e também por tecido
conjuntivo e glandular (Figura 2.5 e 2.6). Durante a menstruação, parte do endométrio sofre
grandes alterações que causam sua descamação, ou seja, a própria menstruação. Essa região é
denominada camada funcional e reveste internamente o útero. Já a camada que está em contato
com o miométrio, denominada camada basal, não sofre grandes alterações durante a menstruação.
O endométrio apresenta uma rica vascularização, que se renova a cada ciclo menstrual.
Figura 2.5: Vista anterior do útero, com o lado esquerdo parcialmente cortado. / Fonte: modificado de Tortora & Grabowski, 2002.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
28 Licenciatura em Ciências · USP/Univesp
Figura 2.6: Fotografia histológica das camadas uterinas. / Fonte: modificado de Curi & Procópio, 2009.
Mulheres portadoras de câncer de útero ou do colo de útero, cistos ovarianos recorrentes,
endometriose severa e outras complicações clínicas podem ser submetidas à histerectomia.
Nesse procedimento cirúrgico, ocorre a remoção total ou parcial do útero, que pode ou não ser
acompanhada pela remoção dos ovários e das trompas.
2.2.4 Vagina
A vagina é um órgão tubular, de estrutura fibromuscular, constituído por diferentes tipos
celulares que descamam continuamente. Essas células secretam substâncias responsáveis pela
acidez do pH vaginal, sob influência dos hormônios sexuais femininos. Assim, esse pH se
modifica ao longo do desenvolvimento e do ciclo menstrual, o que pode interferir tanto na
motilidade dos espermatozoides quanto na predisposição a infecções. A vagina está localizada
entre a bexiga e o reto (Figura 2.4), e tem função condutora para o fluxo menstrual, para o
sêmen e para o feto durante o trabalho de parto. Seu tecido conjuntivo a conecta com a uretra,
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 29
a bexiga, ao reto e ao canal anal. Em sua abertura inferior - o óstio da vagina, comumente há
uma fina prega de mucosa pouco vascularizada, denominada hímen, que pode fechar parcial
ou totalmente a abertura vaginal (Figura 2.7). Ao contrário do que diz a crença popular, seu
rompimento após a ocorrência da primeira relação sexual não é doloroso e não causa grande
sangramento, uma vez que apresenta pouca vascularização.
Figura 2.7: Ilustração dos órgãos externos do sistema reprodutor feminino. / Fonte: modificado de Silverthorn, 2010.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
30 Licenciatura em Ciências · USP/Univesp
2.2.5 Órgãos externos do sistema reprodutor feminino
Os órgãos externos do sistema reprodutor feminino são um conjunto de estruturas, também
denominado pudendo ou vulva, que compreende o monte púbico ou do púbis, os lábios
maiores e menores, o vestíbulo da vagina, o óstio da vagina, o óstio da uretra, o clitóris e o
hímen – já descrito anteriormente (Figura 2.7).
O monte do púbis é uma região de elevação, localizada anteriormente aos grandes lábios,
formada principalmente por tecido adiposo e recoberta por pele. Nessa região ocorre o cres-
cimento de pelos espessos, que se inicia na puberdade por meio de estimulação hormonal. A
partir do monte, inicia-se a formação de duas grandes pregas cutâneas, alongadas em direção
posterior, denominadas grandes lábios, ou lábios maiores (Figura 2.7). Essa região é composta
por tecido adiposo, glândulas sebáceas e sudoríferas, e é recoberta por pele, onde ocorre o
crescimento de pelo púbere em sua face externa. Ela tem a mesma origem embriológica do
escroto e, portanto, são eles considerados estruturas homólogas.
Medialmente aos grandes lábios, encontram-se os dois pequenos lábios (Figura 2.7),
também chamados lábios menores, formados por uma prega cutânea rica em glândulas sebáceas,
que garantem a característica úmida à região. Não têm pelos ou tecido gorduroso e derivam
do mesmo tecido embrionário da uretra esponjosa. Entre os pequenos lábios, encontra-se uma
região denominada vestíbulo da vagina, que tem o óstio externo da uretra em sua porção
anterior e o óstio da vagina em sua porção posterior, onde está localizado o hímen. Glândulas
vestibulares secretam muco nessa região, garantindo a lubrificação vaginal durante o ato sexual.
Além disso, na junção anterior dos grandes lábios, há uma pequena projeção de tecido erétil
com formato arredondado, denominada clitóris. Essa região é ricamente inervada, e pode au-
mentar de volume após estimulação tátil, sendo envolvida na excitação sexual feminina.Tem em
torno de 2 cm de comprimento e 0,5 cm de diâmetro, sendo uma parte exposta homóloga à
glande do pênis, e uma parte não exposta homóloga ao corpo cavernoso peniano (Figura 2.8).
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 31
Figura 2.8: Ilustração do períneo feminino. / Fonte: modificado de Tortora & Grabowski, 2002.
Os órgãos genitais externos estão localizados em uma região denominada períneo,
localizada entre a sínfise púbica e o cóccix (Figura 2.8), que pode ser dividido em trígono
urogenital (anterior) e trígono anal (posterior). Nessa região também encontramos diversos
músculos formadores do assoalho pélvico, que exercem a importante função de sustentação
para as estruturas dessa cavidade.
Algumas disfunções importantes acometem essa região, sendo a mais comum a incon-
tinência urinária feminina, que pode estar relacionada à fraqueza do assoalho pélvico e
do músculo constritor da uretra. Dentre as causas dessa disfunção, podemos destacar a
gravidez. Entretanto, não há consenso quanto à influência do parto normal e da cesariana
sobre a incontinência urinária.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
32 Licenciatura em Ciências · USP/Univesp
2.2.6 Glândulas mamárias
As glândulas mamárias ou mamas são estruturas pares, localizadas na porção anterior do
tórax, sobre os músculos peitoral maior e serrátil anterior (Figura 2.9). São constituídas por
tecido glandular, conjuntivo e adiposo; este último possui quantidade bastante variável entre
as mulheres ao longo do seu desenvolvimento e determina o tamanho da mama. Além disso,
as glândulas mamárias têm importante inervação sensorial e motora envolvida no reflexo de
lactação, além de vasos sanguíneos e linfáticos. Sua sustentação é garantida pelos ligamentos de
Cooper, também chamados ligamentos suspensores da mama, formados por faixas de tecido
conjuntivo que se estendem da pele às camadas mais profundas de tecido adiposo (Figura 2.9).
Figura 2.9: Ilustração das glândulas mamárias. / Fonte: modificado de Tortora & Grabowski, 2002.
A principal função das glândulas mamárias é a síntese e ejeção de leite coordenadas por
reflexo neuroendócrino, desencadeadas principalmente por estímulos mecânicos presentes na
sucção realizada pelo recém-nascido. A estrutura interna da mama garante essa importante
função da reprodução humana. Cada mama é constituída por 15 a 20 lobos, que se dividem em
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 33
compartimentos menores denominados lóbulos, onde encontramos diversos alvéolos (estrutu-
ras em formato de pequenos sacos) organizados em cachos. Os alvéolos são as estruturas res-
ponsáveis pela síntese, armazenamento e ejeção do leite. O leite é propelido dentro dos ductos
alveolares, que se reúnem para formar ductos maiores em direção aos mamilos (Figura 2.10),
que são projeções pigmentadas localizadas na região superficial central da mama, circundadas
por tecido também pigmentado, denominado aréola da mama (Figura 2.10).
Figura 2.10: Ilustração da glândula mamária com detalhamento da organização dos lóbulos, ductos e das células epiteliais. /
Fonte: modificado de Silverthorn, 2010.
O desenvolvimento das glândulas mamárias, para que elas adquiram as características essen-
ciais à síntese e ejeção do leite, ocorre em duas fases.
A primeira delas acontece sob influência dos hormônios da puberdade, que estimulam a for-
mação de novos ductos, aumentando a canalização da mama. Além disso, ocorre um aumento
em seu volume como resultado do crescimento de tecido conjuntivo e adiposo. Posteriormente,
durante as primeiras menstruações, ocorre importante desenvolvimento dos lóbulos e alvéolos.
A segunda fase se desenvolve durante a gestação, por influência dos hormônios gestacionais.
Nesse período há um aumento inicial de volume, seguido da diferenciação dos lóbulos em estruturas
completamente capazes de sintetizar o leite, além de um novo aumento na quantidade de ductos e
alvéolos mamários. Assim, podemos perceber que a formação das mamas, isto é, a mamogênese, tem
um complexo mecanismo de desenvolvimento e maturação, sob influência dos hormônios sexuais e
gestacionais que flutuam ao longo da vida.Vamos agora conhecer esses hormônios.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
34 Licenciatura em Ciências · USP/Univesp
2.3 Hormônios sexuais femininos
Os hormônios sexuais femininos são os estrógenos, a progesterona e os androgênios, secre-
tados principalmente pelos ovários (e, em pequena quantidade, pela glândula adrenal). Esses
hormônios são esteroides, pois têm o colesterol como precursor comum (Figura 2.11). O
controle da secreção e síntese desses hormônios, principalmente dos estrógenos e da proges-
terona, se dá de forma integrada com o sistema nervo central por meio do eixo hipotálamo-
-hipófise. Para isso, o hipotálamo secreta hormônios que controlam a secreção dos hormônios
gonadotróficos hipofisários – o hormônio luteinizante (LH) e o hormônio folículo estimulante
(FSH). Estes, por sua vez, controlam a secreção de estrógeno e progesterona pelos ovários. Além
disso, a secreção dos hormônios hipotalâmicos e hipofisários é inibida pelo estrógeno e pela
progesterona, estabelecendo uma alça de retroalimentação semelhante ao que ocorre no sistema
reprodutor masculino (Figura 2.12).
Figura 2.11: Vias de síntese dos hormônios
esteroides. Observe os retângulos em
rosa, onde encontramos a progesterona
e o estradiol – principal estrógeno. Os
retângulos em branco representam
compostos intermediários, cujos nomes
foram omitidos para simplificar. / Fonte:
modificado de Silverthorn, 2010.
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 35
Figura 2.12: Alça de retroalimentação
negativa para a secreção dos hormônios
estrógeno e progesterona.
GnRH = hormônios liberadores de
gonadotrofina;
FSH = hormônios folículo estimulantes;
LH = hormônios luteinizantes. / Fonte:
modificado de Curi & Procópio, 2009.
Na mulher, ocorre uma flutuação cíclica e sincronizada na secreção desses hormônios como
resultado do ciclo ovariano – período entre duas ovulações sucessivas, que dura em torno de 28
dias. Durante esse período, observamos diversas modificações tanto no útero quanto nos ovários
em função da variação na concentração de estrógenos e progesterona.
A ovulação e o ciclo ovariano serão detalhadamente abordados durante uma
aula específica do curso. Por ora, descreveremos aqui algumas funções importantes
relacionadas aos hormônios sexuais femininos.
Os estrógenos estimulam o crescimento celular em diversas estruturas do organismo fe-
minino, principalmente no endométrio, no miométrio e nas glândulas mamárias. Além disso,
estimulam a contração da musculatura lisa nas trompas e no útero, facilitando a movimentação
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
36 Licenciatura em Ciências · USP/Univesp
do oócito e dos espermatozoides para uma possível fertilização. O maior depósito de tecido
gorduroso nas mamas, nádegas e coxas, que determina o formato do corpo feminino, também
é resultado da ação estrogênica.
A progesterona está envolvida, principalmente, na estimulação de secreções em tecidos
alvos, como o endométrio e as mamas, além de reduzir a excitabilidade da musculatura
uterina e das trompas. Esses são alguns dos efeitos que tornam a progesterona fundamental
para o estabelecimento e a manutenção da gravidez, como veremos em breve.
Outros tecidos são alvos dos hormônios sexuais femininos, como o sistema nervoso
central, onde a presença de estrógenos pode modular funções relacionadas ao humor, à
cognição e à percepção de dor – que sofrem alterações devido a flutuações na secreção
desse hormônio ao longo do ciclo ovariano, como também ao longo da vida reprodutiva
feminina. Estudos relacionam eventos como a tensão pré-menstrual e, até mesmo, quadros
depressivos à diminuição na secreção de estrógeno nas mulheres. Alterações na secreção de
progesterona também demonstram seus efeitos no sistema nervoso central, uma vez que a
sua diminuição causa ansiedade e excitabilidade.
2.4 Menarca e Puberdade
A puberdade feminina é o período do desenvolvimento onde acontecem transformações
anatômicas e funcionais responsáveis pelo estabelecimento da função reprodutora na mulher.
Nessa fase, ocorre o aumento da secreção dos hormônios sexuais estrógeno e progesterona
devido à estimulação do eixo hipotálamo-hipófise, que se torna ativo.
Os efeitos do aumento desses hormônios caracterizam a puberdade. Entre eles, podemos
observar o aumento das mamas (Figura 2.13) e dos órgãos reprodutivos externos, o alarga-
mento dos quadris, o crescimento linear e, principalmente, a presença da primeira menstruação,
denominada menarca. O aparecimento de pelos pubianos (Figura 2.13) e axilares que ante-
cedem a menarca, também característicos da puberdade, ocorre devido à maior secreção de
androgênios pela adrenal. Outro evento que antecede a primeira menstruação é o crescimento
linear, conhecido como o último estirão feminino, em resposta ao estímulo estrogênico sobre
as cartilagens epifisárias dos ossos longos. Esse estímulo causa o alongamento dos ossos, seguido
do fechamento das cartilagens epifisárias, interrompendo o crescimento.
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 37
Figura 2.13: Estágios do desenvolvimento das mamas e dos pelos pubianos durante a puberdade. / Fonte: modificado de
Curi & Procópio, 2009.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
38 Licenciatura em Ciências · USP/Univesp
A menarca marca o início dos ciclos reprodutivos femininos, sendo um importante marcador
da maturação sexual. Entretanto, a idade de surgimento pode variar em função da influência
ambiental e nutricional, além dos fatores genéticos. Normalmente, ocorre entre os 12 e 13 anos.
2.5 Menopausa
A vida reprodutora feminina entra em declínio juntamente com a função ovariana, quando
a ovulação e as secreções de estrógeno e progesterona se tornam irregulares. Isso causa inter-
valos variados entre as menstruações, bem como a diminuição do fluxo. O último episódio de
menstruação, denominado menopausa, ocorre entre os 40 e os 60 anos.
Durante o período em questão, a diminuição dos hormônios sexuais causa importantes
alterações no organismo feminino. Podemos destacar a atrofia do endométrio, do miométrio e
do epitélio vaginal, a diminuição dos pelos pubianos e axilares, o afinamento e o enrugamento
da pele. Entretanto, algumas modificações tornam-se mais marcantes, uma vez que podem
causar disfunções importantes, como por exemplo a diminuição de cálcio ósseo, responsável
pela frequente presença de osteoporose em mulheres nessa idade. Além disso, a diminuição
de estrógeno pode facilitar a presença de alterações emocionais como irritabilidade, insônia,
depressão e ansiedade, e, até mesmo, alterações no sistema nervoso central relacionadas ao
aumento da temperatura corporal, causando as características ondas de calor da menopausa.
Outra queixa comum é a menor lubrificação vaginal, devido à diminuição na secreção de seu
muco. Dessa forma, após a menopausa a mulher se torna mais suscetível a patologias como
a osteoporose e a distúrbios do humor. Estudos também indicam um maior risco de infarto
do miocárdio e doença de Alzheimer. Nesse sentido, a reposição hormonal tem sido utilizada
como uma alternativa da clínica médica.
Agora é a sua vez...
Acesse o Ambiente Virtual de Aprendizagem e realize a(s) atividade(s) proposta(s).
2 Anatomia e fisiologia do sistema reprodutor feminino
Licenciatura em Ciências · USP/Univesp 39
2.6 Conclusão
Nesta aula, discutimos as estruturas anatômicas constituintes do sistema reprodutor feminino
e suas respectivas funções. Além disso, descrevemos algumas alterações anatomofuncionais
presentes na puberdade, bem como alguns aspectos do envelhecimento, relacionando-os à
fase reprodutora da mulher. Nesse cenário, pudemos compreender a grande participação dos
hormônios sexuais femininos, controlados pela interação neuroendócrina, no funcionamento
do sistema reprodutor feminino.
Referências Bibliográficas
Aires, M.M. (org.). Fisiologia. 4. ed. Rio de Janeiro: Guanabara Koogan, 2012.
Alberts, B., Bray, D. & Lewis, J. Biologia Molecular da Célula. 5. ed. Porto Alegre:Artmed, 2009.
Berne, R.M., et al. Fisiologia. 6. ed. Rio de Janeiro: Elsevier, 2009.
Campbell, N.A., et al. Biologia. 8. ed. Porto Alegre: Artmed, 2010.
Curi, R.; Procópio, J. Fisiologia Básica. 1. ed. Rio de Janeiro: Guanabara Koogan, 2009.
Guyton, A.C.; Hall J.E. Tratado de Fisiologia Médica. 12. ed. Rio de Janeiro: Elsevier, 2011.
Lent, R. Cem Bilhões de Neurônios? Conceitos Fundamentais de Neurociência. 2. ed.
São Paulo: Atheneu, 2010.
Moore, K. Embriologia Clínica. 8. ed. Rio de Janeiro: Elsevier, 2008.
Silverthorn, D.U. Fisiologia Humana: Uma Abordagem Integrada. 5. ed. Porto Alegre:
Artmed, 2010.
Tortora, G.J.; Grabowski, S.R. Princípios de Anatomia e Fisiologia. 10. ed.
Rio de Janeiro: Guanabara Koogan, 2002.
Tortora, G.J.; Funke, B.R.; Case, H.L. Microbiologia. 8. ed. Porto Alegre: Artmed, 2008.
Glossário
Motilidade: Movimentação espontânea.
Reprodução, sistema genital, ontogênese SER HUMANO E MEIO AMBIENTE
Você também pode gostar
- plc0024_02Documento21 páginasplc0024_02Avelino Chico AlioseAinda não há avaliações
- DEFINIÇÃO_DE_ALGUNS_CONCEITOS_2015Documento34 páginasDEFINIÇÃO_DE_ALGUNS_CONCEITOS_2015Júnior SilvérioAinda não há avaliações
- Principios de Anatomia E Fisiologia - 14 Ed. Tortora 1440 1463Documento24 páginasPrincipios de Anatomia E Fisiologia - 14 Ed. Tortora 1440 1463Gleissyane LarissaAinda não há avaliações
- Síntese da reprodução humana e seus processosDocumento8 páginasSíntese da reprodução humana e seus processosVitória Luzia BentesAinda não há avaliações
- TerminologiaDocumento14 páginasTerminologiaFernando Ribeiro JúniorAinda não há avaliações
- Sistema Reprodutor Feminino-2Documento14 páginasSistema Reprodutor Feminino-2Rebecca DanneckerAinda não há avaliações
- ReprodutoresDocumento50 páginasReprodutoresJoão Feca MussoqueAinda não há avaliações
- Sistema ReprodutorDocumento13 páginasSistema ReprodutorLarissa SillvaAinda não há avaliações
- Sistema reprodutor feminino: ovários, tubas uterinas, útero e ciclo menstrualDocumento19 páginasSistema reprodutor feminino: ovários, tubas uterinas, útero e ciclo menstrualRebecca DanneckerAinda não há avaliações
- Anatomia 5º GrupoDocumento12 páginasAnatomia 5º GrupoOsvaldo NatalicioAinda não há avaliações
- Reprodução Humana: Sistemas e ProcessosDocumento15 páginasReprodução Humana: Sistemas e ProcessosHilma BorgesAinda não há avaliações
- Sistema reprodutor feminino guiaDocumento42 páginasSistema reprodutor feminino guiaAline Medeiros100% (2)
- GinecologiaDocumento549 páginasGinecologiaAntônio Kawakame NetoAinda não há avaliações
- Trabalho de OscarDocumento20 páginasTrabalho de OscaroscarAinda não há avaliações
- Sistema reprodutor masculinoDocumento80 páginasSistema reprodutor masculinoPedro HenriqueAinda não há avaliações
- Sistema reprodutor masculinoDocumento19 páginasSistema reprodutor masculinoderek0% (1)
- Anatomia Do Sistema Reprodutor Feminino - 01Documento8 páginasAnatomia Do Sistema Reprodutor Feminino - 01KAMILA DE SA FAGUNDES BRANDÃOAinda não há avaliações
- Sistema Tegumentar e LocomotorDocumento9 páginasSistema Tegumentar e Locomotorlilianoliveira2013Ainda não há avaliações
- Avaliação Ginecológica e Utilização Racional de Protocolos ReprodutivosDocumento26 páginasAvaliação Ginecológica e Utilização Racional de Protocolos ReprodutivosMarcus Vinicius Vieira GomesAinda não há avaliações
- SISTEMA GENITAL FEMININODocumento14 páginasSISTEMA GENITAL FEMININOgamesbr841Ainda não há avaliações
- Sistema Reprodutor FemininoDocumento28 páginasSistema Reprodutor FemininoNádia GarciaAinda não há avaliações
- Sistemas - Digestivo, Urinário e Reprodutor 01Documento8 páginasSistemas - Digestivo, Urinário e Reprodutor 01Camila DomicianoAinda não há avaliações
- Trabalho de BiologiaDocumento3 páginasTrabalho de BiologiaInumaki.mp4Ainda não há avaliações
- Enfermagem em Ginecologia e ObstetrícaDocumento115 páginasEnfermagem em Ginecologia e Obstetrícad-fbuser-72649655100% (6)
- Pires - Tutoria Reprodução P1Documento31 páginasPires - Tutoria Reprodução P1pauloAinda não há avaliações
- Ciclo Estral Nos AnimaisDocumento15 páginasCiclo Estral Nos AnimaisVet_arquivos57% (7)
- Estudo Dirigido Embriologia 1 CópiaDocumento8 páginasEstudo Dirigido Embriologia 1 CópiamarianacndcAinda não há avaliações
- Ciclo Reprodutivo Femeas BovinosDocumento12 páginasCiclo Reprodutivo Femeas BovinosSabrina AlonsoAinda não há avaliações
- Aula 01 Sist Repro Fem - Puberdade - Ciclo MenstrualDocumento52 páginasAula 01 Sist Repro Fem - Puberdade - Ciclo Menstrualarielly.barbie12Ainda não há avaliações
- Morfofisiologia dos sistemas reprodutores masculino e femininoDocumento28 páginasMorfofisiologia dos sistemas reprodutores masculino e femininoCarol NegrãoAinda não há avaliações
- SAÚDE DA MULHERDocumento33 páginasSAÚDE DA MULHERRodolpho MachadoAinda não há avaliações
- Fisiologia Da Gestação e Do Parto 2Documento43 páginasFisiologia Da Gestação e Do Parto 2Jéssica AraujoAinda não há avaliações
- Modulo de Saude da Mulher e da CriancaDocumento32 páginasModulo de Saude da Mulher e da CriancaDaniele Vasconcelos FerreiraAinda não há avaliações
- 05 Reprodução HumanaDocumento6 páginas05 Reprodução HumanaLuh Bio MansurAinda não há avaliações
- Anatomia e Fisiologia II - Aula 8 - Sistema Reprodutor IIDocumento7 páginasAnatomia e Fisiologia II - Aula 8 - Sistema Reprodutor IINeuseli NardeliAinda não há avaliações
- Curso de MamografiaDocumento88 páginasCurso de MamografiaDenys LevyAinda não há avaliações
- SISTEMA REPRODUTOR FEMININODocumento10 páginasSISTEMA REPRODUTOR FEMININOPaulo CorreiaAinda não há avaliações
- Atividade 14 8o Ano CIE Sistema GenitalDocumento4 páginasAtividade 14 8o Ano CIE Sistema Genitale6304428Ainda não há avaliações
- Eleva Gabarito Volume 03 Ef8 Cie Regular LaDocumento16 páginasEleva Gabarito Volume 03 Ef8 Cie Regular LaKiller QueenAinda não há avaliações
- Contraceção e reprodução assistidaDocumento29 páginasContraceção e reprodução assistidaGonçalo GomesAinda não há avaliações
- Fecundação e Gestação PDFDocumento65 páginasFecundação e Gestação PDFLourenço Marques100% (3)
- Fisiologia Da Reprodução HumanaDocumento23 páginasFisiologia Da Reprodução HumanaPaulaAinda não há avaliações
- Resumo Saúde Da MulherDocumento32 páginasResumo Saúde Da MulherFernanda BorgesAinda não há avaliações
- APG 24 - Sist. Genital FemininoDocumento18 páginasAPG 24 - Sist. Genital FemininoVinicius DiasAinda não há avaliações
- reproduçãoDocumento3 páginasreproduçãoEloah Soares costaAinda não há avaliações
- Aparelho reprodutor feminino: estrutura e funçõesDocumento46 páginasAparelho reprodutor feminino: estrutura e funçõesMariana GilvazAinda não há avaliações
- Histologia e EmbriologiaDocumento3 páginasHistologia e EmbriologiaJuliana MoraesAinda não há avaliações
- Fisiologia - Sistema ReprodutorDocumento55 páginasFisiologia - Sistema ReprodutorPosto do Jairo LTDAAinda não há avaliações
- Fisiologia ProvaDocumento17 páginasFisiologia Provaalbinobernardo937Ainda não há avaliações
- Sistema reprodutivo femininoDocumento5 páginasSistema reprodutivo femininoEudson NascimentoAinda não há avaliações
- Morfofisiologia MasculinoDocumento8 páginasMorfofisiologia MasculinoAdolfo SilvaAinda não há avaliações
- Resumo EmbriologiaDocumento6 páginasResumo EmbriologiaMaria Helena Ribeiro LuvisaAinda não há avaliações
- Anatomia e fisiologia do sistema reprodutor feminino (AFSRFDocumento16 páginasAnatomia e fisiologia do sistema reprodutor feminino (AFSRFMaria OliveiraAinda não há avaliações
- Bio017 - Reprodução e Métodos ContraceptivosDocumento8 páginasBio017 - Reprodução e Métodos ContraceptivosMquintiloAinda não há avaliações
- Assistência De Enfermagem No Pré-natalNo EverandAssistência De Enfermagem No Pré-natalAinda não há avaliações
- Sistema endócrino e hormôniosDocumento10 páginasSistema endócrino e hormôniosJohn JesusAinda não há avaliações
- Citologia Ginecológica: Exame de Papanicolaou e Classificações CitológicasDocumento28 páginasCitologia Ginecológica: Exame de Papanicolaou e Classificações CitológicasScarlat Goulart100% (1)
- Políticas públicas de saúde da mulherDocumento16 páginasPolíticas públicas de saúde da mulherNúbia CarolaAinda não há avaliações
- Hipogonadismo MasculinoDocumento60 páginasHipogonadismo MasculinoIgor Fortunati100% (1)
- Ciclo menstrual: fisiologia e controle hormonalDocumento21 páginasCiclo menstrual: fisiologia e controle hormonalLucca Dal MoroAinda não há avaliações
- Capítulo 81 - Fisiologia Feminina Antes Da Gravidez e Hormônios Femininos - 4 PáginasDocumento4 páginasCapítulo 81 - Fisiologia Feminina Antes Da Gravidez e Hormônios Femininos - 4 PáginasandreamokadaAinda não há avaliações
- Mapa Mental EmbriologiaDocumento4 páginasMapa Mental EmbriologiaLuisa Helena BritoAinda não há avaliações
- Avaliação Laboratorial Dos Hormônios Sexuais PDFDocumento48 páginasAvaliação Laboratorial Dos Hormônios Sexuais PDFAugusto MonjardimAinda não há avaliações
- Prova ENEM Ciências e MatemáticaDocumento32 páginasProva ENEM Ciências e MatemáticaRodrigo benevidesAinda não há avaliações
- Aula 17. GonadasDocumento18 páginasAula 17. GonadasLouwiz Khalifah NegroAinda não há avaliações
- Sistema Endócrino AulaDocumento66 páginasSistema Endócrino AulaMárcio Stelvio Miranda da SilvaAinda não há avaliações
- Revista Científica de Medicina VeterináriaDocumento16 páginasRevista Científica de Medicina VeterináriaCamila ReginatoAinda não há avaliações
- Imersa o+Em+Prescric A o+Nutricionaal+Para+GestantesDocumento59 páginasImersa o+Em+Prescric A o+Nutricionaal+Para+GestantesNutricionista Raissa PortaAinda não há avaliações
- Embriologia Humana Modulo 2Documento32 páginasEmbriologia Humana Modulo 2Liliane PinheiroAinda não há avaliações
- Introdução Ao Sistema Endócrino Definição e Função Do Sistema EndócrinoDocumento21 páginasIntrodução Ao Sistema Endócrino Definição e Função Do Sistema EndócrinoDeize SantosAinda não há avaliações
- Manual TFDDocumento199 páginasManual TFDValdiene de PaulaAinda não há avaliações
- Ciclo MenstrualDocumento7 páginasCiclo MenstrualDanilo RaulAinda não há avaliações
- Manejo Reprodutivo em Bovinos de CorteDocumento57 páginasManejo Reprodutivo em Bovinos de CorteMatheus GurgelAinda não há avaliações
- Reprodutor em 40Documento8 páginasReprodutor em 40Rafael Lacerda GomesAinda não há avaliações
- Exames Gineco 2010-2011 Turma 6 - CorrecaoDocumento35 páginasExames Gineco 2010-2011 Turma 6 - CorrecaoEugénio Gonçalves Jr.Ainda não há avaliações
- Prova Amrigs Publicacao Psp140Documento20 páginasProva Amrigs Publicacao Psp140Samuel SalvadorAinda não há avaliações
- Caderno ADocumento67 páginasCaderno ATarcilio Araujo BritoAinda não há avaliações
- Joana Costa, A41284 - Obesidade e InfertilidadeDocumento6 páginasJoana Costa, A41284 - Obesidade e Infertilidadea41284Ainda não há avaliações
- Política Nacional de Atenção Integral à Saúde da Mulher (PNAISMDocumento118 páginasPolítica Nacional de Atenção Integral à Saúde da Mulher (PNAISMabdul ualaAinda não há avaliações
- 1550001306caderno A V3 PDFDocumento69 páginas1550001306caderno A V3 PDFEdlas P. S. VasconcelosAinda não há avaliações
- Exame CrisDocumento6 páginasExame CrisDemend MontAinda não há avaliações
- Técnicas de reprodução assistidaDocumento4 páginasTécnicas de reprodução assistidaSamuel AndradeAinda não há avaliações
- Medcel - Obstetrícia e GinecologiaDocumento144 páginasMedcel - Obstetrícia e GinecologiaAlessandra Lima Fontenele100% (1)
- 108722-Texto Do Artigo-194428-1-10-20151221Documento4 páginas108722-Texto Do Artigo-194428-1-10-20151221Raquel Pereira SimãoAinda não há avaliações
- Resumo Ginecologia 1 ProvaDocumento21 páginasResumo Ginecologia 1 ProvaNatalia Yumi Yamamoto100% (7)