Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiologia III
Enviado por
Alisson Felipe0 notas0% acharam este documento útil (0 voto)
11 visualizações5 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
11 visualizações5 páginasFisiologia III
Enviado por
Alisson FelipeDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 5
ALÇAS DE CONTROLE DOS SISTEMAS REPRODUTORES
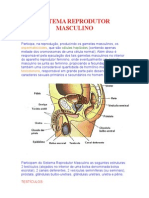
SISTEMA REPRODUTOR MASCULINO
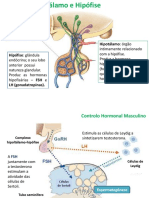
O hipotálamo controla a função testicular por meio da secreção do hormônio
liberador das gonadotrofinas (GnRH) que estimulam a hipófise a liberar no mesmo ritmo
hormônio luteinizante (LH) e hormônio folículo estimulante (FSH). Ambas as
gonadotrofinas atuam diretamente nos testículos controlam tanto a espermatogênese
como a produção de hormônios.
O FSH estimula o crescimento testicular durante a puberdade e aumenta a
produção de uma proteína ligadora de andrógenos (ABP) pelas células sertoli. Essa
proteína assegura as altas concentrações locais de testosterona. O FSH estimula a
atividade de atomatasse nas células sertoli que favorece a produção de estradiol. A
secreção de testosterona é regulada pela LH que atua nas células de Leydig tendo como
segundo mensageiro o AMPc. Este estimula a mobilização de colesterol a partir dos
ésteres de colesterol e sua conversão em pregnenolona. A testosterona inibe a secreção
de GnRH pelo hipotálamo e atua diretamente nas gonadotrofinas hipofisárias. As células
de sertoli produzem inibina B que atua especificamente na retroalimentação negativa
hipofisária de FSH.
A diidrotestosterona é produzida a partir da própria testosterona nos tecidos que
expressam 5 α redutase, seus efeitos são indispensáveis para diferenciação sexual
masculina.
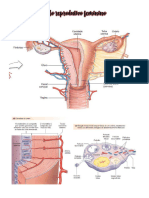
SISTEMA REPRODUTOR FEMININO
O sistema possuiu dois ciclos, ovariano e uterino. O ciclo uterino é dividido 1-
Fase folicular, 2- Ovulação, 3- Fase lútea. E o ciclo uterino é dividido em: 1- Menstruarão,
2- fase proliferativa 3 – fase secretora. O controle hormonal é complexo. Os ciclos
ovarianos e uterinos estão sob o controle primário de vários hormônios: *GnRH no
hipotálamo. *FSH e LH na adeno-hipófise. *estrogênio, progesterona, inibina e AMH do
ovário.
Durante a fase folicular do ciclo o estrogênio é o hormônio esteroide dominante.
A ovulação é desencadeada pelo pico de LH e FSH. Na fase lútea a progesterona é
dominante. O AMH (hormônio anti-muleriano) atua como regulador para evitar que
muitos folículos ovarianos se desenvolvam ao mesmo tempo.
Fase folicular inicial: o primeiro dia da menstruação é o primeiro dia do ciclo
ovariano. Pouco antes de cada ciclo, a secreção de gonadotrofinas pela adeno-
hipófise aumenta. Sob a influencia do FSH um grupo de folículos ovarianos
terciários começam a crescer, conforme crescem as células da granulosa (sob
influência do FSH) e as células da teca (sob influência do LH) produzem
hormônios esteroides. As células da granulosa secretam AMH que diminuem a
sensibilidade do folículo ao FSH. As células da Teca sintetizam andrógenos que
se difundem para células vizinhas da granulosa onde a aromatase se converte em
estrogênio, os estrogênios exercem retroalimentação negativa na secreção de FSH
e LH pela adeno-hipófise que impede o desenvolvimento adicional dos folículos
do mesmo ciclo.
Fase folicular tardia: quando a fase folicular se aproxima do fim ocorre um pico
de secreção do estrogênio ovariano, neste ponto só há um folículo se
desenvolvendo. À medida que progride as células da granulosa do folículo
dominante começam a secretar Inibina e progesterona, além de estrogênio. Nesta
fase o estrogênio atua como retroalimentação positiva levando um pico de GnRH.
Antes da ovulação aumentam a responsividade da adeno-hipófise ao GnRH com
isso a secreção de LH aumenta havendo um fenômeno chamado de pico de LH
Ovulação: Após 16 a 24 horas depois do pico de LH. O folículo maduro secreta
colagenase, a qual dissolve o colágeno no tecido conectivo que mantem as células
foliculares unidas. Os produtos da degradação do colágeno criam uma reação
inflamatória atraindo leucócitos que secretam prostaglandinas dentro do folículo
que acabam rompendo a parede folicular. Além de promover a ruptura do folículo
maduro o LH faz com que as células da teca migrem.
Fase lútea inicial: após a ovulação o corpo lúteo produz quantidades cada vez
maiores de progesterona estrogênio que exerce função de retroalimentação
negativa no hipotálamo e na adeno-hipófise. Sob a influencia da progesterona o
endométrio continua sua preparação para a gestação.
Fase lútea tardia e menstruação: O corpo lúteo tem uma duração intrínseca de
aproximadamente 12 dias. Se a gestação não ocorrer o corpo lúteo entra em
apoptose e se torna uma estrutura chamada de corpo albicante. À medida que as
células lúteas degeneram e a produção de progesterona e estrogênio diminuem,
acaba que remove a retroalimentação negativa para aa adeno-hipófise e o
hipotálamo e a secreção de FSH e LH aumenta.
A manutenção de um endométrio secretor depende da presença de
progesterona. Quando o corpo lúteo degenera e a produção hormonal diminui os
vasos sanguíneos da camada superficial do endométrio se contraem, dois dias após
o corpo lúteo parar de funcionar o endométrio começa a descamar sua camada
superficial e a menstruação inicia. A menstruação ocorre de 3 à 7 dias, já na fase
folicular do próximo ciclo ovariano.
Você também pode gostar
- Cms Files 116271 1614959792karina Al Assal Ebook - Nutrio e Sade Da Mulher OkDocumento29 páginasCms Files 116271 1614959792karina Al Assal Ebook - Nutrio e Sade Da Mulher OkMayra Barbosa Ferreira100% (2)
- RESUMO Gineco ObstDocumento80 páginasRESUMO Gineco ObstDiego Desconci100% (2)
- A Infertilidade Não É Apenas Um Problema Do CasalNo EverandA Infertilidade Não É Apenas Um Problema Do CasalNota: 2 de 5 estrelas2/5 (1)
- Ciclo MenstrualDocumento55 páginasCiclo Menstrualgus0611100% (2)
- Ciclo Menstrual e Amenorreia PDFDocumento8 páginasCiclo Menstrual e Amenorreia PDFBianca Seixas CampeloAinda não há avaliações
- SistemaEndócrinoHormôniosFunçõesDocumento37 páginasSistemaEndócrinoHormôniosFunçõesNicholas M. Bezerra100% (1)
- POP Setor de Coleta de MateriaisDocumento32 páginasPOP Setor de Coleta de MateriaisKáttylaAbreuAinda não há avaliações
- Apresentação SSR Do Adolescente e Jovem PDFDocumento91 páginasApresentação SSR Do Adolescente e Jovem PDFAntonio joaquim sandramo100% (2)
- 2 - Regulacao Hormonal Homem e MulherDocumento10 páginas2 - Regulacao Hormonal Homem e MulherCarina GasparAinda não há avaliações
- Funções órgãos reprodutoresDocumento8 páginasFunções órgãos reprodutoresCatarina FradeAinda não há avaliações
- Equilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!No EverandEquilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!Nota: 5 de 5 estrelas5/5 (2)
- Ovogênese emDocumento110 páginasOvogênese emFranklinAinda não há avaliações
- Sistema reprodutor humanoDocumento41 páginasSistema reprodutor humanocarolinaAinda não há avaliações
- Resumo - LPF 13 - EndocrinoDocumento15 páginasResumo - LPF 13 - EndocrinoSarah Soares100% (1)
- Fisiologia Da ReproduçãoDocumento5 páginasFisiologia Da Reproduçãoinesmendes98Ainda não há avaliações
- (EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseDocumento6 páginas(EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseCaroline Milheiro da SilvaAinda não há avaliações
- Controlo Hormonal Do Sistema Reprodutor FemininoDocumento4 páginasControlo Hormonal Do Sistema Reprodutor Femininoana filipeAinda não há avaliações
- Capítulo 81 - Fisiologia Feminina Antes Da Gravidez e Hormônios Femininos - 4 PáginasDocumento4 páginasCapítulo 81 - Fisiologia Feminina Antes Da Gravidez e Hormônios Femininos - 4 PáginasandreamokadaAinda não há avaliações
- Resumo - Video Cilco MenstrualDocumento2 páginasResumo - Video Cilco MenstrualVinicio CoelhoAinda não há avaliações
- Questões de Fisiologia Respondidas Prova 6Documento17 páginasQuestões de Fisiologia Respondidas Prova 6Vinicius GuimarãesAinda não há avaliações
- Resumo - Ciclo Reprodutivo FemininoDocumento3 páginasResumo - Ciclo Reprodutivo FemininoWillianny SilvahAinda não há avaliações
- Resumo Tut ReproduçãoDocumento24 páginasResumo Tut ReproduçãoHenrique miterAinda não há avaliações
- Aula 1 - Ciclo MenstrualDocumento5 páginasAula 1 - Ciclo MenstrualPatrícia CôrtesAinda não há avaliações
- Desenvolvimento folicular ovariano e controle hormonal do ciclo menstrualDocumento10 páginasDesenvolvimento folicular ovariano e controle hormonal do ciclo menstrualYasmin NascimentoAinda não há avaliações
- Fisiologia Do Parto Associada Ao Conceito de Feedback PositivoDocumento20 páginasFisiologia Do Parto Associada Ao Conceito de Feedback PositivoAna Laura Lucio TavelaAinda não há avaliações
- Ginecolog (1)Documento65 páginasGinecolog (1)Luiza Lopes MarouelliAinda não há avaliações
- Ciclo Menstrual Unama AtualDocumento59 páginasCiclo Menstrual Unama AtualEly Paula de OliveiraAinda não há avaliações
- Ciclo MenstrualDocumento3 páginasCiclo MenstrualThaiza LaudaresAinda não há avaliações
- Uroginecologia e Ciclo MenstrualDocumento5 páginasUroginecologia e Ciclo MenstrualGabriel CavalcanteAinda não há avaliações
- Regulação Hormonal Do Ciclo Sexual FemeninoDocumento2 páginasRegulação Hormonal Do Ciclo Sexual FemeninoMarta OliveiraAinda não há avaliações
- Controlo hormonalDocumento4 páginasControlo hormonalRafael MarquesAinda não há avaliações
- Ciclo MenstrualDocumento3 páginasCiclo MenstrualMarina GrisonAinda não há avaliações
- Ciclo MenstrualDocumento5 páginasCiclo MenstrualCamila AlécioAinda não há avaliações
- Fisiolgia Humana 8Documento6 páginasFisiolgia Humana 8Alessandro PedrettiAinda não há avaliações
- Controle Hormonal - Ciclo Menstrual PDFDocumento3 páginasControle Hormonal - Ciclo Menstrual PDFGabriela LuzAinda não há avaliações
- P2M1 - Ciclo Menstrual e Metodos ContraceptivosDocumento19 páginasP2M1 - Ciclo Menstrual e Metodos ContraceptivosHemily RodriguesAinda não há avaliações
- Ginecologia Ciclo MenstrualDocumento6 páginasGinecologia Ciclo MenstrualThiago SantiagoAinda não há avaliações
- Ciclo menstrual e hormôniosDocumento8 páginasCiclo menstrual e hormôniosAfiliado LendárioAinda não há avaliações
- Apostila Ciclo - Menstrual e Seus Disturbios - IDocumento38 páginasApostila Ciclo - Menstrual e Seus Disturbios - IMaria Carolina TavaresAinda não há avaliações
- Fisiologia do ciclo menstrualDocumento7 páginasFisiologia do ciclo menstrualbarbara.dourado12484Ainda não há avaliações
- Desenvolvimento Folicular, Ondas Foliculares e ManipulaçãoDocumento15 páginasDesenvolvimento Folicular, Ondas Foliculares e ManipulaçãoThiago NettoAinda não há avaliações
- Ciclo ovariano e endometrialDocumento39 páginasCiclo ovariano e endometrialLeticia FerreiraAinda não há avaliações
- 7a Aula - Sist - Reprodutor FEMININODocumento23 páginas7a Aula - Sist - Reprodutor FEMININOEdgar LuizAinda não há avaliações
- FoliculogeneseDocumento5 páginasFoliculogeneseGabrielMatiasDosSantosAinda não há avaliações
- Apostila de Fisiologia Da ReproduçãoDocumento19 páginasApostila de Fisiologia Da ReproduçãoAlineBonk100% (1)
- Ciclos reprodutivos femininos: FSH, LH, ovulação e ciclo menstrualDocumento19 páginasCiclos reprodutivos femininos: FSH, LH, ovulação e ciclo menstrualSamara MagalhãesAinda não há avaliações
- Neuroendocrinologia da reprodução: hormônios e ciclosDocumento4 páginasNeuroendocrinologia da reprodução: hormônios e ciclosPablo AmadorAinda não há avaliações
- PowerPoint Ciclo Ovariano e Menstrual.Documento20 páginasPowerPoint Ciclo Ovariano e Menstrual.Alda GasparottoAinda não há avaliações
- Aula 02 HORMÔNIOSDocumento17 páginasAula 02 HORMÔNIOSarielly.barbie12Ainda não há avaliações
- Aula 1 - FISIOPATOLOGIA DA REPRO - FêmeaDocumento11 páginasAula 1 - FISIOPATOLOGIA DA REPRO - FêmeaLorrany MouraAinda não há avaliações
- M7P1 - Ciclo menstrual e contracepçãoDocumento16 páginasM7P1 - Ciclo menstrual e contracepçãoGustavo AraújoAinda não há avaliações
- Atividade 2 de EmbriologiaDocumento6 páginasAtividade 2 de EmbriologiaZeka Zeki ZokoAinda não há avaliações
- Fases Do Ciclo MenstrualDocumento72 páginasFases Do Ciclo MenstrualJefferson Peres de MacedoAinda não há avaliações
- Resumed - SUADocumento7 páginasResumed - SUAIsabel GomesAinda não há avaliações
- Fisiologia 2 - ED para A P4 - Com GABARITODocumento6 páginasFisiologia 2 - ED para A P4 - Com GABARITOmuramoto_deboraAinda não há avaliações
- Regulação do ciclo hormonal femininoDocumento2 páginasRegulação do ciclo hormonal femininoVerónica MartinsAinda não há avaliações
- Bioquímica - Ciclo MenstrualDocumento28 páginasBioquímica - Ciclo MenstrualjackspolAinda não há avaliações
- Ciclo Menstrual: As Fases do Ciclo Ovariano e UterinoDocumento34 páginasCiclo Menstrual: As Fases do Ciclo Ovariano e UterinoAna LiçaAinda não há avaliações
- Biologia 12 AnoDocumento72 páginasBiologia 12 AnoVanda GeadaAinda não há avaliações
- Regulação hormonal masculina e femininaDocumento13 páginasRegulação hormonal masculina e femininaBeatrizAinda não há avaliações
- Ciclo reprodutivo feminino e gravidezDocumento8 páginasCiclo reprodutivo feminino e gravidezAlynne MoreiraAinda não há avaliações
- SP 2 2 aa21196bcf48491385ddb4f2f2b868bcDocumento23 páginasSP 2 2 aa21196bcf48491385ddb4f2f2b868bcrafalosampaioAinda não há avaliações
- Estudo Dirigido Reproduo e Parto LactaoDocumento10 páginasEstudo Dirigido Reproduo e Parto LactaoArthur MartinsAinda não há avaliações
- Regulação hormonal feminina ciclos ováricosDocumento20 páginasRegulação hormonal feminina ciclos ováricosRafaela MartinsAinda não há avaliações
- Nveis Hormonais e Ciclo MenstrualDocumento9 páginasNveis Hormonais e Ciclo MenstrualCamille MotaAinda não há avaliações
- Regulação hormonal ciclosDocumento14 páginasRegulação hormonal ciclosAna CarvalhoAinda não há avaliações
- Fisiologia Do Ciclo Menstrual Normal (Dra Karin)Documento5 páginasFisiologia Do Ciclo Menstrual Normal (Dra Karin)Laura BrustolinAinda não há avaliações
- Reprodução humanaDocumento6 páginasReprodução humanaJoãoMataAinda não há avaliações
- LH e FSH o Que São e Suas Funções No Corpo FemininoDocumento1 páginaLH e FSH o Que São e Suas Funções No Corpo Feminino8gjn2drcvfAinda não há avaliações
- Disponível 24h Melhor Custo BenefícioDocumento155 páginasDisponível 24h Melhor Custo BenefícioJéssica MendesAinda não há avaliações
- Fisiologia Humana 2013 ReproducaoDocumento53 páginasFisiologia Humana 2013 ReproducaoCarlos Eduardo EduardoAinda não há avaliações
- Manual IATF - Vacas Alta ProduçãoDocumento13 páginasManual IATF - Vacas Alta ProduçãoVitoria MaltaAinda não há avaliações
- Regulação Hormonal MasculinaDocumento2 páginasRegulação Hormonal MasculinaMarta OliveiraAinda não há avaliações
- Saúde da Mulher: Principais Patologias MamáriasDocumento31 páginasSaúde da Mulher: Principais Patologias MamáriasTamara BuenoAinda não há avaliações
- MASTO e GINECO - Resumo para 1 ProvaDocumento17 páginasMASTO e GINECO - Resumo para 1 Provasimonedcc100% (1)
- Reprodução assistida casal femininoDocumento21 páginasReprodução assistida casal femininoPaulo HenriqueAinda não há avaliações
- Resumo - Reprodução Humana e Manioulação Da FertilidadeDocumento23 páginasResumo - Reprodução Humana e Manioulação Da FertilidadeMartaRuasAinda não há avaliações
- Ação Da Testosterona Sobre o Potencial de Membrana Das Células de Sertoli. Envolvimento Da Via PLC-PIP Sobre Os Canais de KDocumento136 páginasAção Da Testosterona Sobre o Potencial de Membrana Das Células de Sertoli. Envolvimento Da Via PLC-PIP Sobre Os Canais de KOsíris MouraAinda não há avaliações
- Anatomofisiologia Da Mulher Na Idade ReprodutivaDocumento55 páginasAnatomofisiologia Da Mulher Na Idade ReprodutivaDaniel Soeiro Da S. Dantas100% (1)
- Hormônios e OssoDocumento29 páginasHormônios e OssoFabio Guedes MoreiraAinda não há avaliações
- Fertilidade, Funcionalidade e Genética de Touros Zebuinos PDFDocumento215 páginasFertilidade, Funcionalidade e Genética de Touros Zebuinos PDFrodrigoferrazza1662Ainda não há avaliações
- Ciclo Menstrual e AnticoncepcionaisDocumento5 páginasCiclo Menstrual e AnticoncepcionaisYasmin AlvesAinda não há avaliações
- SISTEMA REPRODUTOR + GravidezDocumento14 páginasSISTEMA REPRODUTOR + GravidezfelipepaisAinda não há avaliações
- Gametogênese HumanaDocumento8 páginasGametogênese HumanaRogerioGuimaraesAinda não há avaliações
- Ciclo Menstrual - Aula sobre ciclos neuroendócrino e ovarianoDocumento12 páginasCiclo Menstrual - Aula sobre ciclos neuroendócrino e ovarianoO CabeleiraAinda não há avaliações
- Fisiologia do ciclo menstrualDocumento7 páginasFisiologia do ciclo menstrualbarbara.dourado12484Ainda não há avaliações
- Síndrome de KlinefelterDocumento5 páginasSíndrome de KlinefelterHector Gabriel GarciaAinda não há avaliações
- G&O - Daniel CruzDocumento170 páginasG&O - Daniel CruzCal Camila LinoAinda não há avaliações
- Cap.27-Reprodução e Desenvolvimento Dos AnimaisDocumento40 páginasCap.27-Reprodução e Desenvolvimento Dos AnimaisChalu TamuraAinda não há avaliações
- A 1 GinecologiaDocumento30 páginasA 1 GinecologiaCláudio MontesAinda não há avaliações