Escolar Documentos
Profissional Documentos
Cultura Documentos
Desenvolvimento Infantil
Enviado por
Ivna Monteiro0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasTítulo original
Desenvolvimento infantil
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasDesenvolvimento Infantil
Enviado por
Ivna MonteiroDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 3
Obj 1 - entender as fases do desenvolvimento puberal
Obj 2 - compreender a in uencia dos hormônios no período da puberdade
- O período da adolescência é marcado por intensa metamorfose física e psicossocial que
culmina em indivíduos biologicamente aptos para a reprodução e com padrões de comporta-
mento social e cognitivo adultos.
- O início do desenvolvimento puberal é universal e, possivelmente, geneticamente determinado,
embora possa sofrer in uência de fatores ambientais, étnicos, nutricionais e emocionais.
- Doenças crônicas também podem retardar o início da puberdade.
- Entre o terceiro ano e o início da puberdade há um crescimento estável e constante, entre 5 e 7
cm/ano. Na fase puberal ocorre novamente uma aceleração durante um período de 2 a 3 anos
(VC de 10 cm/ano) e, na fase nal da puberdade, há uma desaceleração abrupta com VC entre
1 e 1,5 cm/ano.
- Fatores extrínsecos podem in uenciar negativamente o crescimento em todas as suas etapas.
Agravos físicos e emocionais (privação afetiva), falta de acesso a macro e micronutrientes
equilibrados na alimentação e o sedentarismo são fatores que atuam restringindo o alcance do
potencial genético determinado desde a concepção.
- O fator intrínseco mais determinante da estatura nal do indivíduo é a carga genética familiar,
que pode ser estimada por meio do cálculo do alvo parental.
- Regulação endócrina do crescimento:
- Na fase pós-natal, o hormônio do crescimento (GH) esti- mula o crescimento por sua ação
direta na diferenciação celular, na placa de crescimento e no hepatócito, onde aumenta a
secreção de fator de crescimento insulina-símile (IGF-1). O IGF-1, secretado pelos hepatócitos,
tem ação especí ca na expansão e hipertro a da placa epi sária, e é transportado por uma
proteína carreadora (IGFPB3), a qual tem a função de aumentar a meia-vida plasmática dos
IGF.
- Os hormônios tiroidianos são necessários para o crescimento desde a infância, por sua ação
de estímulo à produção e secreção de GH, síntese de IGF-1 e ação direta sobre a placa
epi sária.
- Na fase inicial da puberdade, além da elevação dos níveis séricos dos esteroides sexuais, há
um aumento na frequência e na amplitude dos pulsos de GH, com aumento de duas a até dez
vezes a quantidade de GH secretada a cada pulso, o que aumenta a produção de IGF-1 pelo
fígado.
- Entretanto, durante a puberdade, em ambos os sexos, os esteroides sexuais, principalmente
os estrógenos, são essenciais para acelerar o crescimento por meio da ação em receptores
especí cos da placa epi sária, promovendo crescimento, mas também decretando o
fechamento das epí ses.
- O crescimento na adolescência é desproporcional, iniciando-se, primeiramente, pelas
extremidades distais, o que dá ao adolescente um aspecto peculiar nessa fase. Após o
crescimento dos pés e mãos, ocorre o crescimento das extremidades proximais e, por último,
o do tronco, retomando, então, a harmonia e a proporcionalidade.
- As meninas, além de iniciarem a puberdade mais cedo, apresentam um pico de velocidade de
crescimento (PVC) mais precocemente que os meninos, entre os estádios 2 e 3 de Tanner. No
entanto, desaceleram mais cedo e, após a menarca, o restante do crescimento esperado é
entre 5 e 6 cm.
- Os meninos apresentam um PVC entre os estádios 3 e 4 de Tanner e acabam desacelerando
mais tarde.
- PUBERDADE NORMAL:
- Desde o terceiro trimestre de gestação até os 6 meses de vida, há uma ativação parcial do
sistema hipotálamo-hipó se-ovário (HHO) que ocasiona algumas manifestações clínicas como
telarca, tro smo genital e acne neonatal (minipuberdade).
- Depois tudo se normaliza até a puberdade.
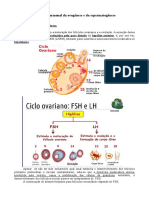
- Em dado momento, os fatores chamados permissivos (neuropeptídios, leptina, insulina, IGF-1
e estímulos oriundos de centros cerebrais superiores) atuam sobre o sistema HHO,
provocando aumento da frequência e amplitude da produção de hormônio liberador das
gonadotro nas (GnRH) pelos neurônios hipotalâmicos que, via sistema porta hipo sário,
ativam receptores especí cos localizados na adenoipó se, desencadeando aumento da
produção de gonadotro nas (FSH e LH). A liberação de FSH e LH estimula ovários e testículos
fi
fi
fi
fi
fi
fi
fl
fi
fi
fi
fl
fi
fi
fl
fi
fi
fi
fi
fi
a produzirem os esteroides sexuais que induzirão todo o processo de modi cações corporais,
capacitando o organismo para as funções reprodutivas.
- Embora o eixo HHO seja crucial nesse momento, há necessidade de ativação de outros
mecanismos que terão ação sinérgica no crescimento e desenvolvimento físico na puberdade.
- A produção de androgênios pelas glândulas adrenais, controlada pelo ACTH, é anterior à
produção de esteroides gonadais, ocorrendo entre 6 e 8 anos de idade (adrenarca).
- É responsável por modi cações no odor das secreções, aumento da oleosidade da pele e
aparecimento e manutenção da pili cação axilar e púbica durante a puberdade.
- O desenvolvimento e a maturação sexual podem ser acompanhados utilizando-se os critérios
de Marshall e Tanner, pois, em condições normais, há uma sequência cronológica de
modi cações.
- Em ambos os sexos, avalia-se a quantidade e distribuição dos pelos púbicos (P). Para o sexo
feminino, a evolução do desenvolvimento mamário (M) e, para o sexo masculino, o
desenvolvimento da bolsa escrotal e do pênis (G).
- A avaliação do volume testicular utilizando-se o orquidômetro de Prader pode trazer
informações importantes, pois, quando está abaixo de 3 mL, corresponde normalmente ao
estádio 1 e, quando está acima de 20, já equivale ao estádio 5.
- A puberdade feminina inicia-se em média aos 9,7 anos, mais precocemente quando
comparada aos meninos (10,9 anos).
- A primeira manifestação clínica na menina é o aparecimento do broto mamário (telarca) em
resposta ao início da produção estrogênica pelos ovários.
- No menino, observa-se como primeira manifestação o aumento de volume testicular atingindo
4 mL ou cm3.
- Assim, as meninas, além do aumento das mamas, começam a apresentar outras mudanças na
forma corporal com aumento dos depósitos de gordura na região dos quadris e das mamas.
- A menarca ocorre cerca de 2 anos após o início da puberdade (M2), geralmente no estágio M4
de Tanner, portanto, em época de desaceleração do crescimento.
- O crescimento é limitado a, em média, 4 a 6 cm nos anos subsequentes.
- Os ciclos iniciais da adolescente podem apresentar certa irregularidade nos primeiros 2 a 4
anos (ciclos anovulatórios).
- Além da ativação gonadal e do desenvolvimento dos caracteres sexuais secundários, o
crescimento na adolescência envolve mudanças na composição corporal e desenvolvimento
dos sistemas cardiovascular e circulatório
- E na fase nal do processo, desaceleração e parada do crescimento.
- No menino, ocorre acentuação do crescimento biacromial, aumento da massa muscular, da
força e da resistência física.
- A primeira ejaculação ocorre mais tardiamente, quando os testículos atingem 10 a 12 mL de
volume, algumas vezes durante o sono (polução noturna).
- Mais da metade dos meninos tem ginecomastia puberal transitória, tendendo a desaparecer
entre 1 e 2 anos. No nal da puberdade ocorre alteração no timbre da voz pela ação hormonal
na laringe.
- PUBERDADE PRECOCE:
- Por de nição clássica, puberdade precoce ocorre quando o desenvolvimento dos caracteres
sexuais secundários acontece antes dos 8 anos em meninas e antes dos 9 anos em meninos.
- No sexo feminino a puberdade precoce central (PPC) tem origem idiopática em 90% dos
casos, por ativação precoce do eixo HHO, manifestando-se inicialmente pelo desenvolvimento
das mamas. No sexo masculino, 70% são de causa orgânica.
- A puberdade precoce pode ser de origem central: dependente de gonadotro nas
- Ou periférica: independente das gonadotro nas.
- Outra classi cação importante diz respeito à concordância dos caracteres sexuais com o sexo
do indivíduo. Então, pode ser de padrão isossexual, normalmente central ou heterossexual, de
causa periférica (virilização ou feminização).
- A importância do diagnóstico dessas afecções decorre da necessidade de identi cação e
tratamento de lesões expansivas intracranianas e, nas formas siológicas, de evitar a fusão
prematura das epí ses de crescimento desencadeada pelos esteroides sexuais e consequente
comprometimento da estatura nal.
- Para o diagnóstico, o aparecimento dos caracteres sexuais secundários, classi cados segundo
critérios de Tanner, seguindo a cronologia normal, isto é, aparecimento de mamas nas meninas
e aumento do volume testicular nos meninos acima de 4 mL, pode indicar PPC.
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
fi
- A dosagem de LH basal, a radiogra a de punho e mão não dominantes para avaliação da
idade óssea em ambos os sexos e, nas meninas, a ultrassonogra a pélvica para avaliação do
volume ovariano e uterino e, nos meninos, a dosagem de testosterona, são exames indicados
para complementar a avaliação. A ressonância magnética encefálica é útil para o diagnóstico
diferencial entre as formas orgânica ou idiopática.
- A base do tratamento da PPC é o bloqueio da produção de gonadotro nas com objetivo de
estabilizar ou fazer regredirem os caracteres sexuais secundários e desacelerar a maturação
esquelética para preservar a estatura dentro do alvo familiar. A escolha terapêutica recai sobre
os análogos agonistas sintéticos do hormônio liberador das gonadotro nas (GnRH), que agem
na hipó se anterior de forma competitiva ao GnRH endógeno. Atualmente, estão disponíveis
em injeções mensais ou trimestrais, e o tratamento, quando mantido até os 11 anos de idade
cronológica e 12 anos de idade óssea, parece estar associado a melhor resultado na estatura
nal.
- ATRASO PUBERAL:
- Considera-se como atraso puberal a falta de desenvolvimento dos caracteres sexuais
secundários aos 13 anos de idade nas meninas e 14 anos nos meninos, ou seja, ausência de
broto mamário e testículo menor que 4 mL, respectivamente.
- Tem como causa mais comum o atraso constitucional do crescimento e da puberdade (ACCP),
condição duas vezes mais frequente nos meninos do que nas meninas, com herança genética
consistente com padrão autossômico dominante. Tanto a puberdade quanto a maturação
óssea e o crescimento estão atrasados por falta de ativação do eixo HHO.
- O diagnóstico será con rmado de nitivamente quan- do ocorrer o desenvolvimento puberal,
pois quando não ocor- re espontaneamente, pode se tratar de hipogonadismo.
- As causas patológicas de atraso puberal podem ser classi cadas, do ponto de vista
bioquímico, em hipogonadotró ca ou hipergonadotró ca.
- A anorexia nervosa é a principal causa em meninas. Algumas doenças sistêmicas que cursam
com balanço energético negativo também podem causar atraso puberal de origem central.
- O papel das in uências ambientais tem que ser considerado quando do diagnóstico de atraso
puberal. A prática de exercícios intensos está claramente implicada em atraso puberal.
- O hipogonadismo hipergonadotró co pode ter como etiologia doenças que afetam as gônadas
ou procedimentos cirúrgicos que afetem os ovários ou testículos. A síndrome de Turner
(45,XO), nas meninas, e a síndrome de Klinefelter (47,XXY), nos meninos, são as causas mais
frequentes e serão con rmadas por cariótipo.
- No tratamento do hipogonadismo, nos casos de doenças em que não há possibilidade de
tratamento e correção da disfunção que originou o distúrbio hormonal, a reposição hormonal
tem por objetivo induzir o desenvolvimento puberal e consequentemente o estirão puberal, a
incorporação da massa óssea e a função sexual, além de, se houver possibilidade, garantir a
fertilidade.
- Em adolescentes com ACCP que, apesar das orientações adequadas com relação à evolução
natural do processo, se encontrem com repercussões emocionais importantes, a indução da
puberdade, após os 13 anos nas meninas e 14 anos nos meninos, trará melhora na autoestima
e na adequação social, pois a percepção da imagem corporal é de extrema importância para
essa fase da vida. A reposição hormonal segue as mesmas doses usadas no hipogonadismo e
deve ser mantida por 3 a 6 meses, tempo em que a testosterona leva para ativar o eixo HHO.
Há necessidade de controles clínicos e laboratoriais periódicos para avaliar a resposta
- Entre a primeira infância e aproximadamente 8 a 9 anos de idade (estágio pré-púbere), o eixo
hipotalâmico-hipó se-gonadal está quiescente, conforme é re etido por concentrações séricas
indetectáveis de hormônio luteinizante (LH) e hormônios sexuais (estradiol em meninas,
testosterona em meninos). Um a 3 anos antes do início da puberdade clinicamente evidente,
baixos valores séricos de LH durante o sono tornam-se demonstráveis. Esta secreção de LH
ligada ao sono ocorre de forma pulsátil e re ete descargas episódicas endógenas de hormônio
liberador de gonadotropinas hipotalâmico (GnRH). Pulsos noturnos de LH continuam a
aumentar em amplitude e, em menor extensão, em frequência conforme chega a puberdade
clínica. Esta secreção pulsátil de gonadotropinas é responsável pelo aumento e maturação das
gônadas e secreção de hormônios sexuais. O aparecimento das características sexuais
secundárias no início da puberdade é o ápice visível da interação sustentada e ativa que ocorre
entre hipotálamo, hipó se e gônadas no período peripuberal. No meio da puberdade, os pulsos
de LH se tornam evidentes, mesmo durante o dia e ocorrem aproximadamente em intervalos
de 90 a 120 minutos.
fi
fi
fl
fi
fi
fi
fi
fi
fi
fi
fi
fl
fi
fi
fl
fi
fi
fi
Você também pode gostar
- Mamãe e Bebê: Tudo relacionado com a gravidez, o parto e bebê para dormirNo EverandMamãe e Bebê: Tudo relacionado com a gravidez, o parto e bebê para dormirAinda não há avaliações
- Resumo Puberdade Precoce Sanar FlixDocumento20 páginasResumo Puberdade Precoce Sanar FlixHenrique Both RodriguesAinda não há avaliações
- Puberdade PrecoceDocumento13 páginasPuberdade Precocemenezesju06Ainda não há avaliações
- Crescimento e Puberdade - Estadiamento de TannerDocumento3 páginasCrescimento e Puberdade - Estadiamento de TannerLarissa MendonçaAinda não há avaliações
- 3 Ebook - Atenção - Farmacêutica - em - Pediatria, - Herbiatria - e - Geriatria - Vol - V - EditadoDocumento16 páginas3 Ebook - Atenção - Farmacêutica - em - Pediatria, - Herbiatria - e - Geriatria - Vol - V - Editadoanaclaradantas1Ainda não há avaliações
- Aula 5 - Puberdade e Maturidade SexualDocumento53 páginasAula 5 - Puberdade e Maturidade SexualSarah BragaAinda não há avaliações
- Crescimento e Desenvolvimento PuberalDocumento5 páginasCrescimento e Desenvolvimento PuberalWneveri JohnsonAinda não há avaliações
- PUBERDADE ConclusaoDocumento9 páginasPUBERDADE ConclusaoSaraiva JuniorAinda não há avaliações
- Conferência 2 - Puberdade PrecoceDocumento9 páginasConferência 2 - Puberdade PrecoceliciaAinda não há avaliações
- Fases Do Desenvolvimento e Amadurecimento Sexual Da Mulher Aula 2Documento19 páginasFases Do Desenvolvimento e Amadurecimento Sexual Da Mulher Aula 2deboranascimento129Ainda não há avaliações
- (2011) ENDOCRINOLOGIA 20 - Atraso PuberalDocumento5 páginas(2011) ENDOCRINOLOGIA 20 - Atraso Puberalanna.vieiraAinda não há avaliações
- Crescimento e Desenvolvimento Na AdolescênciaDocumento8 páginasCrescimento e Desenvolvimento Na AdolescênciaTaylorAinda não há avaliações
- Aula 22Documento24 páginasAula 22Vitória BeatrizAinda não há avaliações
- Artigo Crescimento e Desenvolvimento de AdolescentesDocumento8 páginasArtigo Crescimento e Desenvolvimento de AdolescentesMárcia FernandesAinda não há avaliações
- Fisiologia Da PuberdadeDocumento3 páginasFisiologia Da Puberdademauricioyeshuagmail100% (3)
- Crescimento e EndocrinopediatriaDocumento8 páginasCrescimento e EndocrinopediatriampodolanAinda não há avaliações
- Desenvolvimento Puberal NormalDocumento7 páginasDesenvolvimento Puberal NormalDenize100% (2)
- Robson Matheus - Puberdade - Hormônios Sexuais 8 AnoDocumento4 páginasRobson Matheus - Puberdade - Hormônios Sexuais 8 Anorobson matheusAinda não há avaliações
- Desenvolvimento PuberalDocumento1 páginaDesenvolvimento PuberalEdneide SalesAinda não há avaliações
- Puberdade NormalDocumento7 páginasPuberdade NormalMarcos Eduardo RabeloAinda não há avaliações
- Crescimento e DesenvolvimentoDocumento15 páginasCrescimento e DesenvolvimentoTainara CruzAinda não há avaliações
- Desenvolvimento Na AdolescênciaDocumento19 páginasDesenvolvimento Na AdolescênciaPMLAinda não há avaliações
- Principais HormonioDocumento9 páginasPrincipais HormonioEmilly VitoriaAinda não há avaliações
- PuberdadeDocumento18 páginasPuberdadeEvandra CustódioAinda não há avaliações
- Desenvolvimento Humano - Aula 1Documento22 páginasDesenvolvimento Humano - Aula 1JuliaAinda não há avaliações
- REPRODUÇÃODocumento7 páginasREPRODUÇÃOjosyeronnieAinda não há avaliações
- Aula 2 - Desenvolvimento Físico e Cognitivo Na AdolescênciaDocumento13 páginasAula 2 - Desenvolvimento Físico e Cognitivo Na AdolescêncialudmilachavesAinda não há avaliações
- DESENVOLVIMENTO PUBERAL - TIC's 3 SOI VDocumento2 páginasDESENVOLVIMENTO PUBERAL - TIC's 3 SOI Vkarolbey98Ainda não há avaliações
- Ciencias - 8oa-B - El - 14082020Documento4 páginasCiencias - 8oa-B - El - 14082020Palloma PaulaAinda não há avaliações
- Crescimento e Desenvolvimento PuberalDocumento11 páginasCrescimento e Desenvolvimento PuberalDanielle Freitas JuniorAinda não há avaliações
- PUBERDADE TutoriaDocumento14 páginasPUBERDADE TutorialuaraAinda não há avaliações
- Tutoria 1 - Saúde Da MulherDocumento9 páginasTutoria 1 - Saúde Da MulherIsabella GonçalvesAinda não há avaliações
- Crescimento e Desenvolvimento Do Corpo HumanoDocumento35 páginasCrescimento e Desenvolvimento Do Corpo Humanokleber Leite JrAinda não há avaliações
- Problema 3 IncompletoDocumento10 páginasProblema 3 Incompletodavitenorio3Ainda não há avaliações
- Desenvolvimento PuberalDocumento2 páginasDesenvolvimento PuberalEdneide SalesAinda não há avaliações
- M1P5Documento9 páginasM1P5Daiane Bonini GabbiAinda não há avaliações
- Aula 9 - Puberdade Normal e Patológica e Estados IntersexuaisDocumento7 páginasAula 9 - Puberdade Normal e Patológica e Estados IntersexuaisGustavo CavalcanteAinda não há avaliações
- ApresentaçãoDocumento22 páginasApresentaçãoCarla LidianyAinda não há avaliações
- 8º Ano - Reprodução HumanaDocumento4 páginas8º Ano - Reprodução HumanaTati LobattoAinda não há avaliações
- Exercício de Ciências 8º AnoDocumento5 páginasExercício de Ciências 8º AnoSamara Souza RodriguesAinda não há avaliações
- Aula05 Leitura01 PuberdadeESuasMudancasCorporaisDocumento5 páginasAula05 Leitura01 PuberdadeESuasMudancasCorporaisIcoGamesAinda não há avaliações
- Anatomia e Fisiologia Da Mulher 1Documento42 páginasAnatomia e Fisiologia Da Mulher 1Rejane Souza SouzaAinda não há avaliações
- Módulo de Saúde Da MulherDocumento70 páginasMódulo de Saúde Da MulherIsabella GonçalvesAinda não há avaliações
- Desenvolvimento PuberalDocumento1 páginaDesenvolvimento PuberalClara FerreiraAinda não há avaliações
- PRÉ-ADOLESCÊNCIA E ADOLESCÊNCIA - Aula 1Documento23 páginasPRÉ-ADOLESCÊNCIA E ADOLESCÊNCIA - Aula 1Sara AndradeAinda não há avaliações
- Hormônios X Reproduação 2º AnoDocumento3 páginasHormônios X Reproduação 2º AnoDaniel SantosAinda não há avaliações
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualJúlia Abreu DornelesAinda não há avaliações
- Trabalho de Biologia GediãoDocumento9 páginasTrabalho de Biologia GediãoGedião Francisco GFAinda não há avaliações
- 1.3-Distúrbios Menstruais, FreitasDocumento33 páginas1.3-Distúrbios Menstruais, Freitasapi-3716152100% (2)
- A Puberdade e A Maturidade Dos Orgãos SexuaisDocumento14 páginasA Puberdade e A Maturidade Dos Orgãos SexuaisArmando AD100% (2)
- Crescimento e Desenvolvimento Do AdolescenteDocumento18 páginasCrescimento e Desenvolvimento Do AdolescenteTannara Do RozárioAinda não há avaliações
- Fisiologia Da MulherDocumento5 páginasFisiologia Da MulherIsabelaAinda não há avaliações
- Aula CRB - 8º Ano - Menstruação - Ciclo MenstrualDocumento36 páginasAula CRB - 8º Ano - Menstruação - Ciclo MenstrualEwerthon GomesAinda não há avaliações
- (EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseDocumento6 páginas(EMBRIOLOGIA - RESUMO) Controle Hormonal Da Ovogênese e Da EspermatogêneseCaroline Milheiro da SilvaAinda não há avaliações
- Crescimento Infanto-Juvenil e Suas AlteraçõesDocumento6 páginasCrescimento Infanto-Juvenil e Suas AlteraçõesPAULO VINICIUS DOS SANTOS CHAGASAinda não há avaliações
- Saúde Da MulherDocumento55 páginasSaúde Da MulherAlmirato RochaAinda não há avaliações
- Documento PuberdadeDocumento1 páginaDocumento PuberdadeDeysielle BatistaAinda não há avaliações
- 23315d-DC Como Avaliar e Tratar Adl Com Puberdade AtrasadaDocumento10 páginas23315d-DC Como Avaliar e Tratar Adl Com Puberdade AtrasadaAugusto WickertAinda não há avaliações
- M7P1 - Ciclo Menstrual e ContracepçãoDocumento16 páginasM7P1 - Ciclo Menstrual e ContracepçãoGustavo AraújoAinda não há avaliações
- Crescimento e Desenvolvimento Puberal (Partei)Documento39 páginasCrescimento e Desenvolvimento Puberal (Partei)Robson GomesAinda não há avaliações
- PLATELMINTOS e NEMATELMINTOS VALENDODocumento32 páginasPLATELMINTOS e NEMATELMINTOS VALENDOMaria Dioceli Costa DantasAinda não há avaliações
- TERMINOLOGIASDocumento112 páginasTERMINOLOGIASteteu2002Ainda não há avaliações
- Planilha de Avaliação Da Composição CorporalDocumento1 páginaPlanilha de Avaliação Da Composição CorporalluanagomeslopesAinda não há avaliações
- AnemiaDocumento15 páginasAnemiamaysapg100% (2)
- COL2021 Gabarito - Oficial RECURSOSDocumento1 páginaCOL2021 Gabarito - Oficial RECURSOSGiulia cruzeiraoAinda não há avaliações
- Mapa - Ped - Saúde e Educação - 53/2023Documento2 páginasMapa - Ped - Saúde e Educação - 53/2023Azul Assessoria AcadêmicaAinda não há avaliações
- Anatomia II - Anatomia Cirúrgica Cabeça e Pescoço IDocumento54 páginasAnatomia II - Anatomia Cirúrgica Cabeça e Pescoço IFilipe Simoes OliveiraAinda não há avaliações
- MANUAL DE SOBREVIVÊNCIA PSÍQUICA EM TEMPOS DE CRISE - A Ciência Ajuda Você A Realizar Seus Planos - REVISTA MENTE CÉREBRO, ESPECIAL N. 51Documento7 páginasMANUAL DE SOBREVIVÊNCIA PSÍQUICA EM TEMPOS DE CRISE - A Ciência Ajuda Você A Realizar Seus Planos - REVISTA MENTE CÉREBRO, ESPECIAL N. 51Karla Juliana dos Santos CavalcantiAinda não há avaliações
- Horário Turmas Pós-Feriado JunhoDocumento5 páginasHorário Turmas Pós-Feriado JunhoEliel HenriqueAinda não há avaliações
- Termo de Adesão Ao Plano de Saúde Hapvida AtualizadoDocumento1 páginaTermo de Adesão Ao Plano de Saúde Hapvida AtualizadoAristoteles WagnerAinda não há avaliações
- Ebook Técnicas de Extração PDFDocumento18 páginasEbook Técnicas de Extração PDFSoraia de Lima Siqueira Silva100% (6)
- (Artigo) INTERVENÇÃO FISIOTERAPEUTICA EM PACIENTE COM ARTROSE DE JOELHODocumento10 páginas(Artigo) INTERVENÇÃO FISIOTERAPEUTICA EM PACIENTE COM ARTROSE DE JOELHOana05212sousa100% (1)
- Vol 8 Fundamentos de EnfermagemDocumento167 páginasVol 8 Fundamentos de EnfermagemFabricio Camargo100% (1)
- Manual para Os Serviços de Saúde Dos Servidores Civis FederaisDocumento47 páginasManual para Os Serviços de Saúde Dos Servidores Civis FederaisAirton MarinhoAinda não há avaliações
- SEI - MS - 0015478345 - OfícioDocumento3 páginasSEI - MS - 0015478345 - OfícioLeonardo MeirelesAinda não há avaliações
- Desenvolvimento de Modelo de Acompanhamento Farmacoterapêutico A Pacientes Com Câncer de Mama Metastático em Tratamento Com CapecitabinaDocumento23 páginasDesenvolvimento de Modelo de Acompanhamento Farmacoterapêutico A Pacientes Com Câncer de Mama Metastático em Tratamento Com CapecitabinaIone Cristina MenesesAinda não há avaliações
- Cintura Pélvica - Incidências EspeciaisDocumento24 páginasCintura Pélvica - Incidências EspeciaisNorton FontellaAinda não há avaliações
- Abate de BovinosDocumento29 páginasAbate de BovinosRui DanielAinda não há avaliações
- Os Determinantes Sociais Da SaúdeDocumento24 páginasOs Determinantes Sociais Da SaúdeAnnissa Ayalla Duarth de AlbuquerqueAinda não há avaliações
- CID - 10: B91 (Seqüela de Poliomielite) : RelatórioDocumento1 páginaCID - 10: B91 (Seqüela de Poliomielite) : RelatórioCida MagalhãesAinda não há avaliações
- Fibromialgia Sem Misterio PDFDocumento11 páginasFibromialgia Sem Misterio PDFpriscilaAinda não há avaliações
- O Uso de Substâncias Psicoativas e A FamíliaDocumento9 páginasO Uso de Substâncias Psicoativas e A FamíliaRaquel CardosoAinda não há avaliações
- Livro - Hanseníase - Casos Clínicos - Ministério Da SaúdeDocumento42 páginasLivro - Hanseníase - Casos Clínicos - Ministério Da SaúdeGabriel Guimarães100% (1)
- Sem Causar Mal - Henry MarshDocumento809 páginasSem Causar Mal - Henry MarshMateus Silva100% (2)
- Artigo Carter R CalorDocumento10 páginasArtigo Carter R CalorFelipeBortoluzziAinda não há avaliações
- O Uso de Técnicas de Relaxamento para Sintomas Ansiosos PDFDocumento59 páginasO Uso de Técnicas de Relaxamento para Sintomas Ansiosos PDFAmanda Bosnich Dos Santos100% (1)
- Uma Compreensão Sobre o PsicodramaDocumento3 páginasUma Compreensão Sobre o PsicodramajpcidturAinda não há avaliações
- Cadastro Esocial - SMSPE - EmpresaDocumento1 páginaCadastro Esocial - SMSPE - EmpresaSilvio BatistaAinda não há avaliações
- Acordo ColetivoDocumento17 páginasAcordo ColetivoeutuelenosvoselesAinda não há avaliações
- Avaliação Da Saúde Ocular Un 1Documento105 páginasAvaliação Da Saúde Ocular Un 1JOSIANEAinda não há avaliações
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- Psicopatologia e psicodinâmica na análise psicodramática: Volume IIINo EverandPsicopatologia e psicodinâmica na análise psicodramática: Volume IIIAinda não há avaliações
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- Um corpo estranho: Ensaios sobre sexualidade e teoria queerNo EverandUm corpo estranho: Ensaios sobre sexualidade e teoria queerNota: 4.5 de 5 estrelas4.5/5 (3)
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- Transtorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNo EverandTranstorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNota: 2.5 de 5 estrelas2.5/5 (3)
- Sobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNo EverandSobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNota: 4.5 de 5 estrelas4.5/5 (3)
- Medicina integrativa: A cura pelo equilíbrioNo EverandMedicina integrativa: A cura pelo equilíbrioNota: 4.5 de 5 estrelas4.5/5 (7)
- Fragmento de uma análise de histeria [O caso Dora]No EverandFragmento de uma análise de histeria [O caso Dora]Nota: 5 de 5 estrelas5/5 (4)
- As 5 linguagens do amor dos adolescentes: Como expressar um compromisso de amor a seu filho adolescenteNo EverandAs 5 linguagens do amor dos adolescentes: Como expressar um compromisso de amor a seu filho adolescenteNota: 4 de 5 estrelas4/5 (2)
- Uma Criança de Cada Vez: Educação Emocional e LiderançaNo EverandUma Criança de Cada Vez: Educação Emocional e LiderançaAinda não há avaliações
- Sem açúcar: Doces, bolos e tortas liberadosNo EverandSem açúcar: Doces, bolos e tortas liberadosNota: 5 de 5 estrelas5/5 (2)
- Fenômenos psicossomáticos: o manejo da transferênciaNo EverandFenômenos psicossomáticos: o manejo da transferênciaNota: 5 de 5 estrelas5/5 (3)














































































































![Fragmento de uma análise de histeria [O caso Dora]](https://imgv2-1-f.scribdassets.com/img/word_document/457949460/149x198/f0012e6e80/1708442340?v=1)






