Escolar Documentos
Profissional Documentos
Cultura Documentos
Artrites - Aula
Enviado por
Samea Pereira0 notas0% acharam este documento útil (0 voto)
300 visualizações10 páginasTítulo original
Artrites - aula
Direitos autorais
© Attribution Non-Commercial (BY-NC)
Formatos disponíveis
DOC, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Attribution Non-Commercial (BY-NC)
Formatos disponíveis
Baixe no formato DOC, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
300 visualizações10 páginasArtrites - Aula
Enviado por
Samea PereiraDireitos autorais:
Attribution Non-Commercial (BY-NC)
Formatos disponíveis
Baixe no formato DOC, PDF, TXT ou leia online no Scribd
Você está na página 1de 10
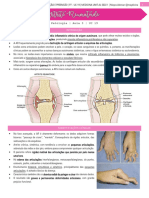
Artrites
Trata-se de qualquer processo inflamatório que atinge
as articulações.
Pode acometer isoladamente ou em conjunto: ossos,
cartilagem, cápsula articular, tecido sinovial, ligamentos
colaterais periarticulares e intra-articulares, líquido sinovial
e tecidos periarticulares.
Cápsula articular – composta de: 1º) camada externa
fibrosa, ligada ao periósteo ou pericôndrio, e; 2º) camada
interna, também chamada membrana sinovial, produtora
do líquido sinovial.
Funções da membrana sinovial: fagocitose, regulação
do conteúdo protéico e de hialuronato do fluido sinovial e
regeneração. A atividade fagocitária ou o rompimento de
membranas celulares e ou lisossomais – libera enzimas –
SINOVITE.
Uma distensão da articulação resulta em aumento
dos espaços intercelulares – perda da impermeabilidade
regular – aumento do conteúdo e composição de proteínas
provenientes do plasma, comum em TRAUMAS
ARTICULARES.
Uma membrana sinovial sadia tem a capacidade de
se estender e contrair, o que é denominado REDUNDÂNCIA,
propriedade que se perde em situações de inflamação e de
fibrose, resultando em enrijecimento.
Uma membrana sinovial lesada pode se regenerar
totalmente em aproximadamente 130 dias, em condições
normais e adequadas.
A lubrificação também é importante para o
funcionamento normal da articulação. A lubrificação é feita
pelo contato dela com ela mesma ou com outros tecidos.
Responsável por isso é o hialuronato, que se prende a
superfície da membrana sinovial, o que é de grande
importância porque a maior parte da resistência friccional
está na membrana sinovial e na cápsula articular fibrosa.
Provavelmente o hialuronato é produzido na membrana
sinovial.
O líquido sinovial é um dializado protéico do plasma
sangüíneo que apresenta propriedades importantes:
lubrificação, capacidade de suportar pressões, capacidade
de condução de calor, elasticidade e capacidade de semi-
solidificar-se no momento de impactos.
Cartilagem articular – composta de: 1º) camada basal
(calcificada, sobre o osso subcondral); 2º) intermediária
(com alto conteúdo de água, capaz de absorver o choque
mecânico), e; 3º) camada superficial (delgada camada de
colágeno).
A cartilagem é nutrida por capilares do leito sinovial e
por capilares da extremidade óssea componente. A matriz
da cartilagem é um complexo de fibras colagenosas e uma
substancia amorfa contendo proteoglicanas e
glicoproteínas.
Proteoglicanas consiste em uma proteína cercada de
cadeias de glicosaminoglicanas; dentre estas, as mais
importantes são: sulfato de condroitina e sulfato de
ceratina.
As fibras colagenosas da cartilagem articular
conferem a esta uma rigidez tensil (as puxadas) enquanto
as proteoglicanas conferem uma rigidez compressiva. O
colágeno predomina na superfície, enquanto proteoglicanas
mais profundamente.
Ao contrário da membrana sinovial, a cartilagem
articular é avascular, não possui vasos sanguíneos nem
linfáticos. No animal jovem estruturas epifisárias nutrem a
cartilagem, já nos adultos, isto depende da difusão do fluido
sinovial.
Não há nervos na cartilagem articular, apenas na
cápsula articular, ligamentos, músculos e osso subcondral,
para uma apreciação da dor e propriocepção.
A lubrificação entre cartilagens independe do
hialuronato, e sim por contato, fração glicoprotéica e,
conforme esta sai da superfície, depende da lubrificação
hidrostática, fluido que exsuda da cartilagem por poros
existentes na mesma.
A cartilagem tem pouca capacidade de absorver
choque, quem o faz são os ossos e os tecidos moles
periarticulares.
Processos inflamatórios das articulações:
A maioria das doenças articulares tem um grau de
sinovite (inflamação da sinóvia, membrana sinovial). A
sinovite resulta em efusão de fluido sinovial com distensão
da cápsula articular.
Uma articulação acometida por processo asséptico
apresenta sinovite aguda, com aumento de produção de
líquido sinovial com baixa concentração de ácido
hialurônico, e poderá ocorrer derrame de sangue ou
somente de soro, que são os responsáveis pelo
agravamento do quadro clínico e das modificações de
viscosidade. O aumento no conteúdo protéico aumenta a
pressão osmótica do fluido sinovial, agindo como uma
barreira a reabsorção.
Sinovite leve – não difere o fluido, a não ser na
quantidade, pois estará em maior quantidade quando
inflamado.
Sinovite grave – há influxo de fibrinogênio e proteínas
globulares para o fluido sinovial, um aumento no número de
leucócitos e redução da viscosidade.
A inflamação da membrana sinovial é importante por
que: 1º) é fonte de proteases, glicosidases (ambos
degradam proteoglicanas e glicosaminoglicanas) e
colagenases; 2º) liberação de prostaglandinas pelo sinóvio
inflamado, que parecem reduzir a síntese de proteoglicanas
e de glicosaminoglicanas e os leva a degradação; 3º) o
radical superóxido formado no processo inflamatório, no
meio extracelular, pode danificar a membrana das células e
degradar o ácido hialurônico, as proteinoglicanas e o
colágeno da cartilagem (não causa danos quando formado
dentro da célula, pois esta o degrada internamente); 4º) é
uma fonte de dor articular; 5º) a efusão da membrana
sinovial pode aumentar a pressão intra-articular,
diminuindo o fluxo sanguíneo local. Uma lesão grave exige
a substituição da membrana, que pode se regenerar em 4
semanas.
Qualquer inflamação da articulação despolimeriza o
ácido hialurônico, que confere viscosidade e lubrificação a
articulação.
A degeneração de uma cartilagem articular é
manifestada por uma seqüência de alterações
morfológicas: 1ª) condromalácia ou amolecimento; 2ª)
fibrilação (superficial ou profunda); 3ª) erosão (osteoartrite
– doença degenerativa).
Causas das artrites:
Causas primárias – conseqüência da ação de traumas
diretos e ferimentos com penetração de germes ou de
corpos estranhos no interior da articulação.
Causas secundárias – podem ser resultantes da má
conformação óssea, aprumos irregulares, deficiências
nutricionais (proteínas, vitaminas, minerais),
superalimentação, osteocondrite dissecante (OCD),
pneumonia (Rhodococcus equi), e infecção pelo cordão
umbilical.
Sintomatologia:
Casos agudos – sinais exacerbados, com intensa
inflamação nos tecidos comprometidos, dependendo do
grau de acometimento e da articulação envolvida:
deformação pelo aumento de volume, calor, dor e
claudicação.
Casos crônicos – sinais discretos com tendência a
recidivas periódicas, que podem produzir lesões definitivas
nas articulações.
Classificação das artrites:
1ª) Artrite serosa (traumática) – decorrentes de traumas
associados ou não a esforço e má conformação //
caracteriza-se por sinovite com aumento do líquido sinovial,
o qual poderá não apresentar alterado // poderá não
apresentar alteração radiográfica.
2ª) Artrite infecciosa (supurativa) – ocorre devido a traumas
diretos ou punções assépticas ou em decorrência de
infecções sistêmicas // caracterizada por distensão da
cápsula (devido a hipersecreção de líquido sinovial e
presença de bactéria) // pode ocorrer lise gradativa da
cartilagem e da extremidade óssea, resultando em
osteoartrite degenerativa e anquilosante // pode ser
supurativa ou não, dependendo do microrganismo
envolvido // entre a 2ª e 3ª semanas pode apresentar
periosteíte com ou sem exostose nas fases avançadas ou
somente aumento do espaço articula nas fases iniciais //
cultivo negativo não elimina a possibilidade de infecção.
3ª) Artrite degenerativa (osteoartrite ou artrite hipertrófica)
– apresenta degeneração e proliferação óssea, lesões na
cartilagem e espessamento da membrana sinovial // pode
evoluir para anquilose (devido a proliferação óssea que
acaba por fundir um osso ao outro, impedindo a livre
movimentação - ARTROSE) // pode ser resultante de artrite
serosa crônica ou mal curada.
4ª) Artrite anquilosante (anquilose) – caracterizada por
degeneração e hipertrofia ou proliferação óssea nas lesões
cartilaginosas e periosteais, levando a uma ossificação, com
perda total ou parcial do movimento // pode resultar de
qualquer outro processo de artrite grave e crônica ou por
tratamento inadequado.
5ª) Artrite raquítica – comum em potros com distúrbios
metabólicos (deficiente ingestão e metabolização de Ca, P,
Cu e Zn) // observar depravação do apetite e pelagem
opaca sem brilho // pode ser acentuada por má
conformação.
Diagnóstico:
Baseia-se na apresentação clínica: aumento de volume,
flutuação, calor, dor e claudicação.
Exame clínico: aumento de temperatura (termografia –
termômetro infravermelho) e de coloração de pele //
aumento de volume ou inchaço, espessamento da
membrana ou cápsula da articulação ou de estruturas
relacionadas – com presença de fibrose ou de edema //
sensibilidade comparada à articulação do membro
contralateral normal // dor a flexão (pode levar a
claudicação) // crepitação (algumas articulações
apresentam crepitações normais, o que é comum no boleto)
// movimentação limitada (devido a dor, anquilose fibrosa
ou óssea e contraturas) // deformação (devido a destruição,
subluxação ou luxações).
Exame radiográfico é o elemento mais importante no
diagnóstico diferencial e no prognóstico. Achados possíveis:
presença de gás, processos degenerativos ósseos e
cartilaginosos, proliferações osteocondrais, fraturas (carpo),
hipertrofias ósseas e anquiloses.
Ultrassonografia e artroscopia têm sido a cada dia mais
utilizados no diagnóstico, abreviando o retorno de animais
em corridas.
Artrocentese – serve de via evacuatória e terapêutica e
permite exames laboratoriais e de cultivo do líquido sinovial
para auxílio diagnóstico // há grande risco de introdução de
microrganismo em condições assépticas // os exames
laboratoriais do líquido sinovial incluem: cultura e
antibiograma, contagem total e diferencial de leucócitos,
contagem de eritrócitos, proteína total, viscosidade,
coágulo de mucina e análise de partículas em suspensão
(fibrina e restos ósseos e cartilagíneos).
(Coágulo de Mucina – proveniente de sal de hialuronato //
quando normal forma massa viscosa densa // está regular
quando forma massa viscosa mais macia // ruim quando
forma massas moles com fiapos e solução turva // quanto
mais inflamado pior fica).
(Proteína Total – está normal quando contém 2g/dl ou
menos, o que corresponde de 25 a 35% da concentração de
proteína plasmática // nos processos inflamatórios sua
concentração aumenta e chega próximo à concentração
encontrada no plasma // acima de 2,5g/dl já indica
problema // 4g/dl indica inflamação intensa // na presença
de infecção costuma estar acima de 4g/dl // comparar com
o membro oposto).
(Viscosidade – denota conteúdo e qualidade de
hialuronato // diminui a viscosidade conforme aumenta o
grau de inflamação // quando normal, fica 5 a 7cm ligados
quando pingado de uma seringa).
Dentre os aspectos que podem ser usados na avaliação do
líquido sinovial estão:
Aspecto: o normal é da cor amarelo-claro, límpido e sem
debris; na artrite traumática aguda haverá sangue
presente; na artrite traumática crônica terá coloração
amarelo-escura ou cor âmbar-escuro; na sinovite
apresentará opacidade e material floculento; na sinovite
intensa com artrite infecciosa terá aspecto serofibrioso ou
fibrinopurulento; nas artrites infeccionadas será
sanguinolenta devido à constante hemorragia.
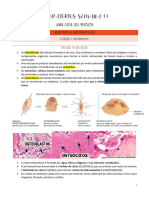
Citológico: o normal é não apresentar eritrócitos,
apresentará neutrófilos, linfócitos e grandes células
mononucleares; na infecção haverá aumento de leucócitos,
porém, não possibilita a detecção de bactéria, nem após
cultivo, devido a propriedades que impedem a
sobrevivência de bactérias em meio ao líquido coletado.
Tratamento:
Artrite serosa: 1º) fase aguda em processo
traumático – corticosteróides intra-articular 2 a 3 x com
intervalo de 5 a 7 dias (Betametazona 15mg/mL – 1,5 a 2,5
mL independente do tamanho da articulação) procedimento
contra-indicado em casos de suspeita ou de confirmação de
infecção; duchas 3 x dia por 20min (alivia sinais
inflamatórios e proporciona bem estar); pode imobilizar o
membro e por em descanso em baia por 2 semanas;
antiinflamatórios sistêmicos esteróide (por 2 semanas) ou
não-esteroidais (fenilbutazona – 4 a 8mg/kg PV oral;
diclofenaco sódico – 1mg/kg PV IM // por 5 a 7 dias) (evitar
associação de uso de drogas esteróides com não
esteróides); substância heparinóide (Reparil gel) associado
a DMSO a 20% (pode ser usado em processos crônicos
também); drogas eutróficas articulares intra-articular
(hialuronato de sódio - 20 a 40mg – pode ser repetida a
cada 7 a 14 dias // glicosaminoglicanas polisulfatadas –
500mg – a cada 3 a 4 dias // pentosam polisulfato –
10mg/kg IM – a cada 2 dias durante 4 semanas // essas
drogas conferem proteção a matriz cartilaginosa e ao
líquido sinovial, interfere na ação das prostaglandinas,
conseqüentemente, no ciclo do ácido aracdônico, e
estimulam o metabolismo do ácido hialurônico e das outras
glicosaminoglicanas); 2º) fase crônica – corticosteróides
intra-articulares; substâncias eutróficas articulares;
revulsivos (pomadas iodetadas); fontes de calor (infra-
vermelho); colocação de ligas // caso não haja resposta
terapêutica – descartar possíveis fissuras e fraturas – pode-
se instituir novo esquema de uso de hialuronato de sódio ou
glicosaminoglicanas // correção de possíveis causas de má
conformação ou nutricionais.
Artrite infecciosa: 1º) antibióticos de amplo espectro via
sistêmica e em casos mais graves intra-articular –
preferencialmente após resultado de cultivo e antibiograma
(procedimento que demora e contradiz com a necessidade
de terapia precoce) // uso sistêmico: sulfadiazina-
trimetropin (30mg/kg PV a cada 12 horas), penicilina,
estreptomicina, neomicina, cloranfenicol e cefalosporinas //
uso intra-articular: gentamicina (150mg diárias), amicacina
(125mg diárias) por no mínimo 2 semanas ou por mais 5
dias após a melhora dos sinais; 2º) debelar o foco de
infecção primária (umbigo de recém-nascido, pneumonia,
imuno-incompetência, falha na imunização passiva ao
recém-nascido, etc.); 3º) drenagem articular – aliviar
pressão intra-articular, remover proteínas e barreira de
fibrina (debris), remover células inflamatórias e enzimas
celulares, promovendo condições adequadas para a
eliminação do foco de infecção // lavagem drenagem com
dupla corrente de solução fisiológica ou ringer (2 a 6 litros)
associado a tripsina ou quimiotripsina ou ainda a iodo-
povidina a 0,1% no último lavado; 4º) artrotomia e
artroscopia – debridamento, sinovectomia e aplicação de
drenos; pode instituir antiinflamatórios e substâncias
eutróficas em esquemas já mencionados.
Artrite degenerativa: apresentam poucas opções de
tratamento por serem processos crônicos, destrutivos,
proliferativos e de certa forma com características de
irreversibilidade // responde apenas temporariamente ao
tratamento // antiinflamatórios aliviam os sinais por pouco
tempo e o uso prolongado pode potencializar efeitos
deletérios // métodos fisioterápicos apresentam poucos
resultados positivos // aplicação de calor (ponta de fogo)
apresenta resultados discutíveis // Artrodese (= substituição
da articulação) pode aliviar // prognóstico desfavorável,
especialmente em casos de intensas neoformações ósseas.
Artrite anquilosante: instituem obstáculo mecânico
definitivo à dinâmica do movimento articular // tentar
reduzir a dor e ao menos aproveitar o animal para a
reprodução.
Você também pode gostar
- Resumo de Patologia Geral (Articulações)Documento3 páginasResumo de Patologia Geral (Articulações)Mathews SantiagoAinda não há avaliações
- Clínica Médica de Equinos 02 PDFDocumento40 páginasClínica Médica de Equinos 02 PDFEduardo De Oliveira CostaAinda não há avaliações
- Artritis CasoDocumento15 páginasArtritis CasoSilva Quevedo Jeff IsaacAinda não há avaliações
- Patologia 2 - UC19 - GotaDocumento4 páginasPatologia 2 - UC19 - Gotajmlessa.consultoriaAinda não há avaliações
- Patologias Articulares PDFDocumento30 páginasPatologias Articulares PDFJuliano Carvalho100% (1)
- Revisão Monitoria Patologia Uc19 p7 (S Lupus)Documento24 páginasRevisão Monitoria Patologia Uc19 p7 (S Lupus)jmlessa.consultoriaAinda não há avaliações
- OSTEOARTRITEDocumento4 páginasOSTEOARTRITELíziaAinda não há avaliações
- Doenças Ósseas e Articulares em Grandes AnimaisDocumento6 páginasDoenças Ósseas e Articulares em Grandes AnimaisMonique ResendeAinda não há avaliações
- Patologia Aplicada A RadiologiaDocumento43 páginasPatologia Aplicada A RadiologiaChristiam LuisAinda não há avaliações
- Aula 3. Inflamacao e ReparacaoDocumento89 páginasAula 3. Inflamacao e ReparacaoSebito100% (1)
- Artrite Reumatóide - Histologia - Reumatologia 2Documento4 páginasArtrite Reumatóide - Histologia - Reumatologia 2vitoriacarolina0512Ainda não há avaliações
- Patologia 3 - UC19 - Artrite ReumatoideDocumento4 páginasPatologia 3 - UC19 - Artrite Reumatoidejmlessa.consultoriaAinda não há avaliações
- Mulon 2016Documento19 páginasMulon 2016Bernardo AlmeidaAinda não há avaliações
- Questionário 2 PatoDocumento5 páginasQuestionário 2 PatomarisademouraAinda não há avaliações
- Laboratórios Semana 14Documento23 páginasLaboratórios Semana 14laacopbAinda não há avaliações
- Fisiologia Da CicatrizaçãoDocumento3 páginasFisiologia Da Cicatrizaçãolilz_rodriguesAinda não há avaliações
- FRM - Aula 5 - Artrite ReumatóideDocumento69 páginasFRM - Aula 5 - Artrite ReumatóideposlabestresseAinda não há avaliações
- Artrite Séptica Do QuadrilDocumento5 páginasArtrite Séptica Do QuadrilRicardo AssunçãoAinda não há avaliações
- Artrite ReumatoideDocumento11 páginasArtrite ReumatoideJosé Carlos LippiAinda não há avaliações
- Modulo II FisiopatologiaDocumento55 páginasModulo II FisiopatologiaVanessa AlvesAinda não há avaliações
- Trabalho de SemiologiaDocumento21 páginasTrabalho de Semiologiamonica_enfermagem1Ainda não há avaliações
- Respostas de Desenvolvimento 1ß TesteDocumento2 páginasRespostas de Desenvolvimento 1ß TesteDaniel LimaAinda não há avaliações
- Deiscência de SuturaDocumento4 páginasDeiscência de SuturaWillians de MoraesAinda não há avaliações
- Art RoseDocumento6 páginasArt RosePriscilla MoraesAinda não há avaliações
- Tendinopatias Do JoelhoDocumento36 páginasTendinopatias Do JoelhoNayan LopesAinda não há avaliações
- Aula de OsteoartriteDocumento29 páginasAula de OsteoartriteVanessa GilAinda não há avaliações
- Exame Pratico PatologiaDocumento7 páginasExame Pratico Patologiashadow_MosesAinda não há avaliações
- Estudo Dirigido de Patologia - Laisa Bianca Manfredini - Leticia Peixoto - Nicole Avilla LourençoDocumento5 páginasEstudo Dirigido de Patologia - Laisa Bianca Manfredini - Leticia Peixoto - Nicole Avilla LourençoNicole AvillaAinda não há avaliações
- Tratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesDocumento10 páginasTratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesNuno Craveiro LopesAinda não há avaliações
- Seminário - Dor ArticularDocumento31 páginasSeminário - Dor ArticularCatharina JenischAinda não há avaliações
- Cicatrização de Ferida (Denis)Documento50 páginasCicatrização de Ferida (Denis)Guilherme RauleAinda não há avaliações
- Aula 1 - Osteoartrite: Resumo Anatomopatológico - Módulo 1Documento26 páginasAula 1 - Osteoartrite: Resumo Anatomopatológico - Módulo 1Gabriel Piva RodriguesAinda não há avaliações
- Painel Integrado - InflamaçãoDocumento7 páginasPainel Integrado - InflamaçãoFernanda Rocha DinizAinda não há avaliações
- Estudo Dirigido - Inflamação e ReparoDocumento9 páginasEstudo Dirigido - Inflamação e ReparoNatália MeloAinda não há avaliações
- Inflamação - Resumo RobbinsDocumento10 páginasInflamação - Resumo RobbinsMárcia Lígia100% (1)
- AULA 6-INFLAMAÇÃO AGUDA E REPARO TECIDUAL Respostas Do Organismo A AgressõesDocumento17 páginasAULA 6-INFLAMAÇÃO AGUDA E REPARO TECIDUAL Respostas Do Organismo A AgressõesDiego Frazilio100% (8)
- Resumo - Ortopedia BasicaDocumento72 páginasResumo - Ortopedia BasicaEstevão Canan100% (2)
- Inflamação Aguda - RESUMODocumento4 páginasInflamação Aguda - RESUMORádio 42Ainda não há avaliações
- Patologia Especial - Resumo N2Documento13 páginasPatologia Especial - Resumo N2Mathews SantiagoAinda não há avaliações
- TED - 2001 Questões ComentadasDocumento47 páginasTED - 2001 Questões ComentadasCamila CrosaraAinda não há avaliações
- Atividade de PatologiaDocumento4 páginasAtividade de PatologiaWenia Caetano de Oliveira WeniaAinda não há avaliações
- OsteoartriteDocumento5 páginasOsteoartriteClara CunhaAinda não há avaliações
- Aula - Inflamação e Reparo TecidualDocumento72 páginasAula - Inflamação e Reparo TecidualThassya SousaAinda não há avaliações
- Aula 02 - ArtroseDocumento40 páginasAula 02 - Artrosedanielmyeggs100% (3)
- Resumo de PatologiaDocumento12 páginasResumo de Patologiaapi-3797560100% (1)
- Sindrome Do ImobilismoDocumento7 páginasSindrome Do ImobilismoDébora Loschi0% (1)
- Anatomia Patológica Parte 1Documento32 páginasAnatomia Patológica Parte 1Livia RodriguesAinda não há avaliações
- TendinopatiaDocumento6 páginasTendinopatiaMargarida FonsecaAinda não há avaliações
- S-A2s2-Fisiopat (T11)Documento229 páginasS-A2s2-Fisiopat (T11)DiogoFevereiroAinda não há avaliações
- INFLAMAÇÃO - Resumo RobbinsDocumento10 páginasINFLAMAÇÃO - Resumo RobbinsCamille FlexaAinda não há avaliações
- 06-Patologia Ortopédica Do Joelho I v3Documento116 páginas06-Patologia Ortopédica Do Joelho I v3Lúcia GonçalvesAinda não há avaliações
- Tudo Sobre Esporão Do CalcâneoDocumento8 páginasTudo Sobre Esporão Do Calcâneonelia_oliveira_4Ainda não há avaliações
- EXERCiCIOS DE REVIS ODocumento9 páginasEXERCiCIOS DE REVIS Omonica almeida ambrozioAinda não há avaliações
- 5 Fibrose e Cirrose HepáticaDocumento5 páginas5 Fibrose e Cirrose HepáticaYngridd NunesAinda não há avaliações
- Derrames CavitáriosDocumento96 páginasDerrames CavitáriosFelipe BittencourtAinda não há avaliações
- Inflamação AgudaDocumento4 páginasInflamação Agudaapi-3797560100% (7)
- Alterações Do Interstício 12233333333333333333Documento41 páginasAlterações Do Interstício 12233333333333333333Allyf FerreiraAinda não há avaliações
- Liquido SinovialDocumento18 páginasLiquido SinovialRitaPinto37Ainda não há avaliações
- Cirurgia Plástica e Dermatológica: Questões comentadasNo EverandCirurgia Plástica e Dermatológica: Questões comentadasAinda não há avaliações
- IN62Documento194 páginasIN62deltamine4139Ainda não há avaliações
- Manual AppccDocumento17 páginasManual AppccLuiza Mayara FonteneleAinda não há avaliações
- Tratamento de FeridasDocumento1 páginaTratamento de FeridasSamea PereiraAinda não há avaliações
- Tratamento de FeridasDocumento1 páginaTratamento de FeridasSamea PereiraAinda não há avaliações
- CITOLOGIA Estudo DirigidoDocumento3 páginasCITOLOGIA Estudo DirigidoIvy Menezes100% (1)
- Membrana Plasmática - Atividades de MembranaDocumento6 páginasMembrana Plasmática - Atividades de Membranacb_penatrujilloAinda não há avaliações
- Forças Interação NaturezaDocumento34 páginasForças Interação NaturezaTadeu CorreiaAinda não há avaliações
- Biologia Celular Resumo e Atividade ComplementarDocumento11 páginasBiologia Celular Resumo e Atividade ComplementarAdriane CardozoAinda não há avaliações
- Aula 04 - USO DE HERBICIDASDocumento87 páginasAula 04 - USO DE HERBICIDASPedro Chimboza100% (1)
- Atividade para Imprimir - 08.03Documento4 páginasAtividade para Imprimir - 08.03FRANKLIN HERIK SOARES DE MATOSAinda não há avaliações
- Relatorio MorangoDocumento8 páginasRelatorio MorangoDaniel MolonAinda não há avaliações
- Apoptose UfgdDocumento57 páginasApoptose UfgdSaOesterreich100% (1)
- Membrana Plasmática. Digestão IntracelularDocumento27 páginasMembrana Plasmática. Digestão IntracelularBruno PereiraAinda não há avaliações
- Exercícios de BiologiaDocumento5 páginasExercícios de BiologiaIgor FolhariAinda não há avaliações
- NociceptoresDocumento118 páginasNociceptoresDjessica BocardiAinda não há avaliações
- O Liquido Que Banha As Células e Chamado de Liquido Intercelular Ou IntersticialDocumento4 páginasO Liquido Que Banha As Células e Chamado de Liquido Intercelular Ou IntersticialJanaina AlvesAinda não há avaliações
- Anotações Microbiologia MédicaDocumento65 páginasAnotações Microbiologia MédicaJady XavierAinda não há avaliações
- Lipídios - Estrutura e FunçãoDocumento52 páginasLipídios - Estrutura e FunçãoLuan FelipeAinda não há avaliações
- Imunidade Inata ResumoDocumento11 páginasImunidade Inata Resumodouglas alvesAinda não há avaliações
- Unid 1Documento23 páginasUnid 1renato bryanAinda não há avaliações
- Ae bf10 Ban Exe 6Documento2 páginasAe bf10 Ban Exe 6Isis MiguelAinda não há avaliações
- Patologia Celular - Lesão e Morte CelularDocumento40 páginasPatologia Celular - Lesão e Morte CelularSuyane Oliveira100% (1)
- Relatório Experimental - Extração de DNA de Células VegetaisDocumento1 páginaRelatório Experimental - Extração de DNA de Células VegetaisAna Victoria Rosa RodriguesAinda não há avaliações
- Trabalho de CitologiaDocumento30 páginasTrabalho de CitologiaManfrido Benício de Castro100% (1)
- Morfologia e Estrutura Da Célular BacterianaDocumento41 páginasMorfologia e Estrutura Da Célular BacterianaAndré JesusAinda não há avaliações
- Caderno Da Revisão Enem IDocumento158 páginasCaderno Da Revisão Enem Inaise100% (2)
- (5a Aula) Organelas e Estrutura CelularDocumento20 páginas(5a Aula) Organelas e Estrutura CelularDrascothAinda não há avaliações
- 5 Antibacterianos TDocumento9 páginas5 Antibacterianos TMarcos AlvesAinda não há avaliações
- Organulos CitoplasmaticosDocumento7 páginasOrganulos CitoplasmaticosRick DouglasAinda não há avaliações
- Professor de Ciencias Ensino Fundamental II 6 Ao 9 AnoDocumento11 páginasProfessor de Ciencias Ensino Fundamental II 6 Ao 9 AnoWellington JoséAinda não há avaliações
- Bioquímica Celular Fuvest Unesp Unicamp EnemDocumento11 páginasBioquímica Celular Fuvest Unesp Unicamp EnemAna Cláudia Do NascimentoAinda não há avaliações
- Biofísica Das Membranas 2013.2Documento23 páginasBiofísica Das Membranas 2013.2Wagner PimentelAinda não há avaliações
- Morfologia e Citologia Dos Fungos NUTRICAODocumento11 páginasMorfologia e Citologia Dos Fungos NUTRICAOJoao Segurado JrAinda não há avaliações