Escolar Documentos
Profissional Documentos
Cultura Documentos
Síndrome Ictérica
Enviado por
marcella.marques7050 notas0% acharam este documento útil (0 voto)
9 visualizações2 páginasSINDROME ICTÉRICA
Título original
SÍNDROME ICTÉRICA
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoSINDROME ICTÉRICA
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
9 visualizações2 páginasSíndrome Ictérica
Enviado por
marcella.marques705SINDROME ICTÉRICA
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 2
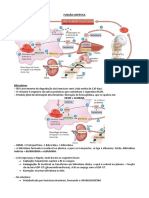
DEFINIÇÃO: Coloração amarelada da pele, escleróticas e • 80% é oxidado no cólon a estercobilinogênio → excretado
mucosas consequente à impregnação do pigmento biliar – nas fezes (cor acastanhada)
bilirrubina – (afinidade por tecido elástico), clinicamente • 20% é absorvido no íleo e cólon, retornando ao fígado –
detectada quando os níveis séricos superarem 2 mg/100ml reexcretado com a bile (circulação entero-hepática)
Valores de referência • Em fezes normais de um indivíduo adulto terá uma mistura
• Bilirrubina Total: 0,2 a 1,2 mg/dL de urobilinogênio (incolor) + urobilina (laranja – produto de
• Direta ou conjugada: ± 0,1 - 0,3mg/dL (30%). oxidação)
• Indireta ou não-conjugada± 0,1 - 0,9 mg/dl (70%).
BILIRRUBINA DIRETA X BILIRRUBINA INDIRETA
BILIRRUBINA
• Pigmento orgânico, resultado da degradação do anel de
porfirina do heme.
• Tetrapirrólica → Cadeia de quatro anéis pirrólicos ligados
por três pontes de carbono.
• Lipossolúvel
• Excreção hidrossolúvel
METABOLISMO E FONTES DA BILIRRUBINA
• Em adultos e diariamente, HIPERBILIRRUBINEMIA
• 1% GV → Degradação de 7g de Hb : Causas
• 250mg de bilirrubina + 24 mg de Fe + 6,7g de globina. • Aumento da produção: hemólise
• Fígado é capaz de conjugar até 3x essa taxa diária. • Diminuição da captação: drogas/sepse
• É o principal produto de degradação do heme • Diminuição da conjugação: neonatal/sepse
• Diminuição da excreção: alteração no fluxo biliar –
TRANSPORTE DA BILIRRUBINA colestases, intra ou extra-hepático
• Medicamentos que competem com a ligação à albumina:
sulfonamidas e salicilatos FATORES ETIOLÓGICOS
• Tem afinidade pelo tecido nervoso: recém-nascidos com
altas concentrações séricas → ultrapassa a BHE e
impregna nos gânglios da base, causando a doença
chamada “kernicterus”
BILIRRUBINA NÃO CONJUGADA OU INDIRETA
• Nos sinusoides hepáticos ocorre dissociação da albumina
e captação da bilirrubina indireta pelo hepatócito
• No hepatócito, 60% liga-se a proteína citoplasmática
glutation-transferase (40% ocorre efluxo) • CLASSIFICAÇÃO ETIOLÓGICA: pré-hepáticas, hepáticas
e pós-hepáticas
• Bilirrubina indireta + ácido glucorônico → enzima Uridin • CLASSIFICAÇÃO TERAPÊUTICA: clínicas e cirúrgicas
Difosfato Glucoronil Transferase = mono (15%) e
diglucoronato de bilirrubina (85%) → hidrossolúveis ICTERÍCIAS CLÍNICAS
• Também pode ser catalisada por glicose ou xilose. Causas de hiperbilirrubinemia:
• Pode ser induzida por fármacos: fenobarbital, clofibrato e A. Aumento da produção de bilirrubina
rifampicina B. Alterações no transporte/captação/conjugação
Bilirrubina direta impregna:
• Urina, suor, sêmen, leite e exsudatos
• Icterícia intensa → fluido ocular → xantopsia (objetos vistos
de cor amarela)
EXCREÇÃO HEPÁTICA DA BILIRRUBINA DIRETA
• A excreção hepática ocorre por transporte ativo
• Através da membrana plasmática canalicular ao canalículo
biliar por um processo transportador, mediada pela
proteína MRP2 da membrana canalicular. Mutações nesse
HIPERBILIRRUBINEMIA NÃO CONJUGADA
transporte causa patologias como síndrome de Dubin-
Aumento da produção
Johnson e síndrome de Rotor
• Transtornos hemolíticos hereditários
• Transtornos adquiridos (eritropoiese inefiza, anemia
A bilirrubina conjugada:
falciforme...)
• Circula no plasma → unida à albumina
• Outras causas: transfusão maciça, drogas, infecções...
• Pequena fração livre, é filtrada pelos rins e eliminada na
• Reabsorção de hematomas – politraumatizado
urina (cor amarelada)
• Absorção pelo ID é irrelevante
Alteração no transporte
• Íleo terminal e cólon desconjugada a urobilinogênio
• Drogas (rifampicina etc.)
(incolor)
• Jejum
• Sepse
UROBILINOGÊNIO
• Pequena fração é eliminada pelos rins
Diminuição da captação hepática
• Hiperbilirrubinemia pós hepatite viral HIPERBILIRRUBINEMIA CONJUGADA
Manifestações clínicas
Alteração na conjugação • Icterícia direta
• Distúrbio da atividade da enzima glicuronil transferase • Hipocolia
(deficiência hereditária ou adquirida) • Acolia fecal (pode estar ausente)
• Colúria
HIPERBILIRRUBINEMIA CONJUGADA (COLESTASES)
Defeitos na excreção (intra-hepática): DIAGNÓSTICO
• Doenças hereditárias (Rotor, Dubin-Johnson...) • Eminentemente clínico
• Doenças adquiridas (droga, sepse, doença • Anamnese + exame físico
hepatocelular...) • Exames laboratoriais: hiperbilirrubinemia
ETIOLOGIAS MULTIFATORIAIS: defeito em mais de uma das DIAGNÓSTICO POR IMAGENS
fases do metabolismo • Ecografia abdominal: baixo custo + boa acurácia
• Doença hepatocelular: hepatites virais, cirrose, malária • Tomografia Axial Computada: maior resolução, técnica não
• Sepse invasiva e ainda é útil em obesos e distensão por gases
• Medicamentos ou drogas e tóxicos: lesão hepatocelular (ultima característica a coloca melhor que o eco).
Desvantagens: maior custo e radiação.
ICTERÍCIAS CIRÚRGICAS • Ressonância magnética com colangiopacreatografia:
ETIOLOGIA técnica não invasiva, não usa radiação, contrastes não dão
alergia. Custo maior
Colestase = obstrução biliar extra-hepática • Colangiografia Percutânea Tranhepática: invasiva;
radiologista intervencionista. É feita punção intra-hepática
com agulha.
• Colangiopancreatografia Retrógrada Endoscópica:
invasivo, necessita de sedação. Considerada padrão-ouro.
Você também pode gostar
- ictericiaDocumento18 páginasictericiaCatharina JenischAinda não há avaliações
- ICTERÍCIADocumento13 páginasICTERÍCIALíziaAinda não há avaliações
- Perfil Hepatico 1Documento27 páginasPerfil Hepatico 1MárciaRebelo100% (1)
- Aula 9 - Icterícia e ColestaseDocumento1 páginaAula 9 - Icterícia e ColestaseLígia GaddoniAinda não há avaliações
- Icterícia: diagnóstico e abordagemDocumento31 páginasIcterícia: diagnóstico e abordagemRaquel CostaAinda não há avaliações
- Sistema HepatobiliarDocumento23 páginasSistema HepatobiliarAmanda LeãoAinda não há avaliações
- Ictericia Neonatal FinalDocumento60 páginasIctericia Neonatal FinalAzadAinda não há avaliações
- Análise Função HepáticaDocumento36 páginasAnálise Função Hepáticanatalia gandraAinda não há avaliações
- Icterícia (1)Documento33 páginasIcterícia (1)Catharina JenischAinda não há avaliações
- Ictericia: causas e sinais clínicosDocumento7 páginasIctericia: causas e sinais clínicosCindy FreitasAinda não há avaliações
- BILIRRUBINASDocumento3 páginasBILIRRUBINASGiovanna Camila CoutoAinda não há avaliações
- 27 - Metabolismo Da BilirrubinaDocumento6 páginas27 - Metabolismo Da BilirrubinaAllana BarrosoAinda não há avaliações
- Faculdade de Medicina - IcteríciaDocumento9 páginasFaculdade de Medicina - IcteríciaRENATA MACEDO DE OLIVEIRA LOPESAinda não há avaliações
- Síndrome IctéricaDocumento62 páginasSíndrome IctéricaDeborah VasconcelosAinda não há avaliações
- EXAME DE URINA ROTINA - ResumoDocumento8 páginasEXAME DE URINA ROTINA - ResumoMarcelle BelgaAinda não há avaliações
- IcteríciaDocumento4 páginasIcteríciaceilmaAinda não há avaliações
- Aula 5 - Doenças HepáticasDocumento32 páginasAula 5 - Doenças HepáticasJúlia MachadoAinda não há avaliações
- Interpretação da urináliseDocumento36 páginasInterpretação da urinálisePaulaRobertaKappelAinda não há avaliações
- Bioquímica RenalDocumento5 páginasBioquímica RenalKarla VenâncioAinda não há avaliações
- Análise Sumária Da Urina PDFDocumento57 páginasAnálise Sumária Da Urina PDFbernardo208Ainda não há avaliações
- IcteríciaDocumento3 páginasIcteríciaSara MarquesAinda não há avaliações
- IcteríciaDocumento3 páginasIcteríciaAline EturAinda não há avaliações
- Bilirrubina: sintomas, tipos e interpretação de valoresDocumento3 páginasBilirrubina: sintomas, tipos e interpretação de valoresHeverton SillesAinda não há avaliações
- Ictericia NeonatalDocumento14 páginasIctericia NeonatalJessica FelexAinda não há avaliações
- 09 ICTERICIA NEONATAL AlunosDocumento62 páginas09 ICTERICIA NEONATAL Alunosjribasnetto84Ainda não há avaliações
- Metabolismo HemeDocumento34 páginasMetabolismo HemeMichelle LimaAinda não há avaliações
- Aula 3 - Metabolismo Da BilirrubinaDocumento38 páginasAula 3 - Metabolismo Da BilirrubinasanthiagoschneiderAinda não há avaliações
- Aula 1 - Introdução À HepatologiaDocumento6 páginasAula 1 - Introdução À HepatologiaBruna Moara Fadini DupphiAinda não há avaliações
- Alunos - Icterícia NeonatalDocumento25 páginasAlunos - Icterícia NeonatalRoberta AlessiAinda não há avaliações
- Diagnostico Diferencial Das IctericiasDocumento45 páginasDiagnostico Diferencial Das IctericiasManuela MttzzAinda não há avaliações
- Icterícia: metabolismo da bilirrubina e causas não colestáticasDocumento6 páginasIcterícia: metabolismo da bilirrubina e causas não colestáticasClaudio Santos100% (1)
- Análise bioquímica da urinaDocumento8 páginasAnálise bioquímica da urinaKamila SousaAinda não há avaliações
- Síndromes NefrológicasDocumento4 páginasSíndromes Nefrológicascirra1996Ainda não há avaliações
- IcteríciaDocumento13 páginasIcteríciaMaria Vitória Mendes MeiraAinda não há avaliações
- Aula 6_subst nitrogenadas não proteicasDocumento41 páginasAula 6_subst nitrogenadas não proteicasluize2342e4Ainda não há avaliações
- NEFRODocumento10 páginasNEFROnqdngsvg5zAinda não há avaliações
- Bioquimica ClinicaDocumento13 páginasBioquimica ClinicaMilena MeinerzAinda não há avaliações
- Med 2019Documento310 páginasMed 2019Ibrahim SeifeddineAinda não há avaliações
- Causas e Diagnóstico da Icterícia na Criança e AdolescenteDocumento24 páginasCausas e Diagnóstico da Icterícia na Criança e AdolescenteJosé Cunha CoutinhoAinda não há avaliações
- Icterícia: sinais, causas e examesDocumento57 páginasIcterícia: sinais, causas e examesIgor MoreiraAinda não há avaliações
- Aula 5 - HEPATO PDFDocumento7 páginasAula 5 - HEPATO PDFRafaela CaixetaAinda não há avaliações
- AULA 4 - IctericiaDocumento2 páginasAULA 4 - IctericiaAlexandre de FariasAinda não há avaliações
- IcteríciaDocumento21 páginasIcteríciaDaniloAinda não há avaliações
- Exame físico e químico da urinaDocumento24 páginasExame físico e químico da urinaWashington RamosAinda não há avaliações
- Bioquímica - Metabolismo Da BilirrubinaDocumento18 páginasBioquímica - Metabolismo Da Bilirrubinasuporte telessaudeAinda não há avaliações
- SD Nefrã Tica + Cardiopatias Congã NitasDocumento100 páginasSD Nefrã Tica + Cardiopatias Congã NitasMiguel MarceloAinda não há avaliações
- A Criança Com Disfunção GeniturináriaDocumento36 páginasA Criança Com Disfunção GeniturináriaFelipe PinheiroAinda não há avaliações
- Doenças Renais - Nutricionista Sophia NASF-AB PBH (Presencial)Documento53 páginasDoenças Renais - Nutricionista Sophia NASF-AB PBH (Presencial)reinaldo bragança juniorAinda não há avaliações
- Clinica - Aula 2 - HepatopatiasDocumento5 páginasClinica - Aula 2 - HepatopatiasLs SAinda não há avaliações
- Ictericia NeonatalDocumento31 páginasIctericia NeonatalLeila VieiraAinda não há avaliações
- Aula 2 Interpretação UrináliseDocumento45 páginasAula 2 Interpretação UrináliseJúh Alves100% (3)
- EGO MacroscópicoDocumento20 páginasEGO Macroscópicomaeugeniaesparza02Ainda não há avaliações
- Ipm Mentoria Apostila Base CM03 - HepatologiaDocumento50 páginasIpm Mentoria Apostila Base CM03 - HepatologiaGiovanna Escobar GhirardelliAinda não há avaliações
- Icterícia: Prof. Ângelo Luiz Tesser Hospital de Clínicas - Universidade Federal Do ParanáDocumento26 páginasIcterícia: Prof. Ângelo Luiz Tesser Hospital de Clínicas - Universidade Federal Do ParanáAlegoetten100% (1)
- Bilirrubina 2015Documento20 páginasBilirrubina 2015Mariana CanassaAinda não há avaliações
- Urinálise: um guia completo para entender os principais exames e alteraçõesDocumento19 páginasUrinálise: um guia completo para entender os principais exames e alteraçõesGiovana GulminiAinda não há avaliações
- Resumo - Bioquímica Da Função Hepática e HepatopatiasDocumento5 páginasResumo - Bioquímica Da Função Hepática e HepatopatiasGabriella TeixeiraAinda não há avaliações
- Investigação da icterícia: um guia para o diagnóstico diferencialDocumento6 páginasInvestigação da icterícia: um guia para o diagnóstico diferencialAna CorrêaAinda não há avaliações
- Eas OkDocumento20 páginasEas OkDalliane soaresAinda não há avaliações
- 771-Texto Principal Do Trabalho (Obrigatório) - 2434-1-10-20191124Documento6 páginas771-Texto Principal Do Trabalho (Obrigatório) - 2434-1-10-20191124zeusAinda não há avaliações
- Doença Metabólica Óssea (Dmo) EbserhDocumento10 páginasDoença Metabólica Óssea (Dmo) Ebserhroberta.bittoAinda não há avaliações
- Hemograma completo e perfil lipídico de GuilhermeDocumento4 páginasHemograma completo e perfil lipídico de Guilhermerafawel joãoAinda não há avaliações
- Aula 8 - Assitência Ao PartoDocumento33 páginasAula 8 - Assitência Ao PartoVinícius OliveiraAinda não há avaliações
- Consequências e tratamento da tricomoníaseDocumento2 páginasConsequências e tratamento da tricomoníasemariaAinda não há avaliações
- Guia Rapido de Alegacoes Quick Claims GuideDocumento2 páginasGuia Rapido de Alegacoes Quick Claims GuideViny PessoaAinda não há avaliações
- (RCT) Método Cyriax OKDocumento65 páginas(RCT) Método Cyriax OKThiago Penna ChavesAinda não há avaliações
- Regulação emocional e ansiedade infantilDocumento57 páginasRegulação emocional e ansiedade infantilreabvix Vix100% (2)
- Seguro de Vida Condições GeraisDocumento29 páginasSeguro de Vida Condições GeraisAntonioAinda não há avaliações
- O que é cyberbullyingDocumento10 páginasO que é cyberbullyingCarlos FreitasAinda não há avaliações
- Vagas atualizadas em 09/02Documento2 páginasVagas atualizadas em 09/02André BragaAinda não há avaliações
- Resumo - HemorragiaDocumento3 páginasResumo - HemorragiaGilnei MelloAinda não há avaliações
- Pop CreatininaDocumento6 páginasPop CreatininaPaolla SantosAinda não há avaliações
- VITTA FLORAIS - Legítimos Florais de Bach - Fórmula VittaPharma - 30 Blends - Florais de Bach - 38 Flores - DR Edward Bach 1886 1936 - 08 02 2021Documento4 páginasVITTA FLORAIS - Legítimos Florais de Bach - Fórmula VittaPharma - 30 Blends - Florais de Bach - 38 Flores - DR Edward Bach 1886 1936 - 08 02 2021Pinda AbyaraAinda não há avaliações
- O papel do enfermeiro no cuidado e gestão de feridasDocumento71 páginasO papel do enfermeiro no cuidado e gestão de feridasGleyce BrasileiroAinda não há avaliações
- Tecnico o I RadioterapiaDocumento20 páginasTecnico o I RadioterapiaThatha SilvaAinda não há avaliações
- Mapa Mental Sobre o Vírus - Biologia Ensino MédioDocumento1 páginaMapa Mental Sobre o Vírus - Biologia Ensino MédioMaria EduardaAinda não há avaliações
- Manual Exames Do LabDocumento12 páginasManual Exames Do LabShinaiAinda não há avaliações
- Laudo 2Documento2 páginasLaudo 2MArcela GracieAinda não há avaliações
- Liberação de máscaras N95Documento2 páginasLiberação de máscaras N95FARMÁCIA DA MATERNIDADE JUAZEIROAinda não há avaliações
- BASAGLIA, Franco. Ideologia e Prática em Tema de Saúde MentalDocumento6 páginasBASAGLIA, Franco. Ideologia e Prática em Tema de Saúde MentalAna TerraAinda não há avaliações
- Anexo IIDocumento1 páginaAnexo IINati Nati NatosaAinda não há avaliações
- Cuidados Com TOT e TraqueostomiaDocumento9 páginasCuidados Com TOT e Traqueostomianelson José Francisco FilhoAinda não há avaliações
- Patologia Do OuvidoDocumento5 páginasPatologia Do OuvidoEmanuel GustavoAinda não há avaliações
- Malefícios Da Atividade Física Sem OrientaçãoDocumento3 páginasMalefícios Da Atividade Física Sem OrientaçãoLidiane BastosAinda não há avaliações
- Apostila Oligoterapia Real MaxDocumento26 páginasApostila Oligoterapia Real MaxJocsã N. BarrosAinda não há avaliações
- Protocolo Clinico Diretrizes Terapeuticas Profilaxia Pre Exposicao Risco Infeccao HivDocumento56 páginasProtocolo Clinico Diretrizes Terapeuticas Profilaxia Pre Exposicao Risco Infeccao HivluamsmarinsAinda não há avaliações
- E Book Disciplina 17 Conhecendo e Construindo A Saude Pelo Ambiente 2 1674737881Documento67 páginasE Book Disciplina 17 Conhecendo e Construindo A Saude Pelo Ambiente 2 1674737881Cicero JoseAinda não há avaliações
- Aval 3Documento4 páginasAval 3UBSVA GERENCIAAinda não há avaliações
- Curso Enfermagem Heróis da Pátria avalia Patologia BásicaDocumento2 páginasCurso Enfermagem Heróis da Pátria avalia Patologia BásicaAvelino ChicoAinda não há avaliações