Escolar Documentos
Profissional Documentos
Cultura Documentos
BILIRRUBINAS
Enviado por
Giovanna Camila Couto0 notas0% acharam este documento útil (0 voto)
7 visualizações3 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
7 visualizações3 páginasBILIRRUBINAS
Enviado por
Giovanna Camila CoutoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 3
BILIRRUBINAS
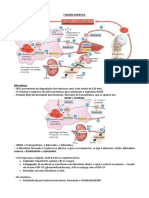
A bilirrubina é formada pelo catabolismo do agrupamento HEME da hemoglobina,
portanto, a degradação das hemácias que ocorre nas células reticuloendoteliais. A
hemácia degradada forma globina e o agrupamento HEME, sendo que do agrupamento
HEME são formados ferro e protoporfirina. Depois da formação da protoporfirina,
ocorre a formação da biliverdina que depois é convertida em bilirrubina.
Possui coloração amarelada e é lipossolúvel; bilirrubina indireta fica na forma
conjugada no baço e é transportada para o fígado através da albumina e a albumina
também impede que a bilirrubina indireta seja filtrada nos rins. Já no fígado, a
bilirrubina indireta é transportada para o reticulo pela enzima Glutation S Transferase e
posteriormente conjugada com o ácido glicurônico, se tornando bilirrubina direta.
A bilirrubina direta vai para o ducto biliar e é secretada no intestino junto com a bile, lá
ela sofre ação de bactérias da microbiota (hidrólise e redução), formando o
urobilinogênio. Parte do urobilinogênio é reabsorvido e volta para o fígado ou para os
rins ser liberado na urina na forma de urobilina, outra parte pode ser mantida e ser
liberada nas fezes como estercobilinogênio (da coloração marrom às fezes).
*Hemólise em excesso causa acúmulo de urobilinogênio, sendo liberado mais na urina.
Icterícia: aumento de bilirrubina no soro superior à 2mg. Causa amarelão da pele,
mucosa e olhos (pode causar xantopsia). A intensidade da icterícia depende:
Da quantidade de produção de pigmento biliar
Capacidade renal de excreção do pigmento
Formação de outros produtos a partir do catabolismo HEME
Tipo de bilirrubina alterado (direta: hidrossolúvel se acumula na pele, maior
icterícia. Indireta: lipossolúvel se acumula no tecido cerebral e pode causar
lesão)
Icterícia por bilirrubina não-conjugada: problema pré hepático ou hepático (passo
que antecedem a conjugação- INDIRETA). Causa aumento da bilirrubina no plasma,
icterícia discreta (porque não acumula na pele), esplenomegalia (se há defeito no
transporte, está acumulando no baço), sinais de anemia, urina acolúrica (sem
bilirrubina), fezes hipercoradas.
Problema pré-hepático: produção aumentada (pigmentos não hemoglobínicos)
ou degradação excessiva das hemácias (anemia hemolítica, anemia
megaloblástica).
Problema hepático: problema no transporte plasmático (deficiência na
Glutation S transferase ou Síndrome de Crigler Najjar- deficiência enzimática
causa elevação da bilirrubina indireta e deficiência total da enzima leva à morte)
ou na captação hepatocelular (síndrome de Gilbert- erro na captação da
bilirrubina nos hepatócitos).
Icterícia do recém-nascido: processo fisiológico causado por diferentes fatores
como: vida média das hemácias é menor e a atividade da HEME oxigenasse é
maior (degrada mais rápido). É comum terem estágios de hipoglicemias, que usa
albumina como fonte pra produção de glicose, diminuindo o transporte da
bilirrubina. Imaturidade dos órgãos, então quando a bilirrubina chega no fígado
ele não consegue conjugar adequadamente. E o uso de medicamentos que
interferem no fígado, além da flora intestinal não estar totalmente formada (a b.
direta que chega no intestino fica na sua maioria, sem ser convertida em
urobilinogênio, e acaba sendo absorvida e depositando na pele- banho de sol é
um tratamento porque a bilirrubina é fotossensível)
*valores de b. indireta maiores que 20mg/dl há grande risco de desenvolver
encefalopatia bilirrubínica (ela pode ir para o cérebro, causando convulsão,
sonolência, retração da nuca, perda de reflexo). Se não tratar causa complicações
respiratórias, hemorragias pulmonares, paralisia respiratória e morte.
Icterícia por bilirrubina conjugada: intra-hepático ou pós-hepático (DIRETA- após a
conjugação). Causa bilirrubina direta predominante no plasma, fezes hipocólicas (clara
e esbranquiçada), urina colúrica (alta presença de bilirrubina), diminuição do
urobilinogênio fecal e urinário, aumentando a bilirrubina indireta circulante.
Problema intra-hepático: defeito na secreção da bilirrubina (Síndrome de
Dubin-Johnson e Síndrome de Rotor- doenças hereditárias, a bilirrubina
acumulada vai para a circulação). Ou colestase intra-hepática (interrupção do
fluxo biliar).
Problemas pós-hepáticos: ocorre o impedimento da saída da bilirrubina, em
colestases (icterícia obstrutiva), tumores e estenose (estreitamento do ducto
biliar que diminui a quantidade de bilirrubina liberada).
Colestases: diminuição ou interrupção do fluxo biliar, que pode ser intra-hepática
quando ocorre estreitamento no canal ou extra-hepática, quando interrompe o fluxo
biliar (pedra).
Ocorre aumento das enzimas indicadoras de colestase (ALP e yGT), aumento do
colesterol total e bilirrubina, diminuição do urobilinogênio, prurido, dor abdominal e
esteatorréia.
Intra-hepáticas: tumores hepáticos, hepatites virais (B e C)- inflamação causa
edema e interrompe o fluxo, cirrose e colangite (inflamação das vias biliares).
Extra-hepáticas: coledocolitíase (cálculos nos ductos biliares), pancreatite,
tumores pancreáticos e dos ductos biliares, parasitas na veia porta
(Schistossoma, fascíola hepática- se instalam e interrompem o fluxo da bile).
*diferenciar: se ocorre BD com sinais de hepatopatia é colestase. Se não apresenta
sinais de hepatopatias, a pessoa é portadora da síndrome de Rotor ou Dubin-Jhonson.
Análise laboratorial: dosagem da bilirrubina no sangue pelo método diazo. Pega a
amostra que contém bilirrubina conjugada + reagente (ácido sulfanílico), formando
azobilirrubina; assim determina a bilirrubina direta porque a indireta não é insolúvel.
A bilirrubina total é feita pegando a amostra e adicionar benzoato e cafeína (solubiliza a
b. indireta), que interage com diazo reagente formando a azobilirrubina. E para achar a
b. indireta é só subtrair a direta do total.
Exame de urina: aumento de bilirrubina e diminuição do urobilinogênio é icterícia por
bilirrubina direta. Aumento de urobilinogênio é icterícia por bilirrubina indireta.
Você também pode gostar
- ICTERÍCIADocumento13 páginasICTERÍCIALíziaAinda não há avaliações
- IcteríciaDocumento4 páginasIcteríciaceilmaAinda não há avaliações
- 27 - Metabolismo Da BilirrubinaDocumento6 páginas27 - Metabolismo Da BilirrubinaAllana BarrosoAinda não há avaliações
- Bilirrubina: sintomas, tipos e interpretação de valoresDocumento3 páginasBilirrubina: sintomas, tipos e interpretação de valoresHeverton SillesAinda não há avaliações
- 3 Metabolismo Das BilirrubiDocumento6 páginas3 Metabolismo Das BilirrubiCarmelinoAinda não há avaliações
- Icterícia: metabolismo da bilirrubina e causas não colestáticasDocumento6 páginasIcterícia: metabolismo da bilirrubina e causas não colestáticasClaudio Santos100% (1)
- Perfil Hepatico 1Documento27 páginasPerfil Hepatico 1MárciaRebelo100% (1)
- Icterícia: sinais, causas e examesDocumento57 páginasIcterícia: sinais, causas e examesIgor MoreiraAinda não há avaliações
- Aula 5 - Doenças HepáticasDocumento32 páginasAula 5 - Doenças HepáticasJúlia MachadoAinda não há avaliações
- Icterícia causa e sintomasDocumento4 páginasIcterícia causa e sintomasAlbertim Oreste SantosAinda não há avaliações
- Icterícia: Causas, Tipos e TratamentoDocumento2 páginasIcterícia: Causas, Tipos e TratamentoIsadora ScopelAinda não há avaliações
- Metabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDocumento7 páginasMetabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDuda CamposAinda não há avaliações
- Bili R RubinaDocumento7 páginasBili R RubinaGuilherme Costa RamosAinda não há avaliações
- Faculdade de Medicina - IcteríciaDocumento9 páginasFaculdade de Medicina - IcteríciaRENATA MACEDO DE OLIVEIRA LOPESAinda não há avaliações
- Resumo - Bioquímica Da Função Hepática e HepatopatiasDocumento5 páginasResumo - Bioquímica Da Função Hepática e HepatopatiasGabriella TeixeiraAinda não há avaliações
- Ictericia: causas e sinais clínicosDocumento7 páginasIctericia: causas e sinais clínicosCindy FreitasAinda não há avaliações
- Síndrome IctéricaDocumento62 páginasSíndrome IctéricaDeborah VasconcelosAinda não há avaliações
- Metabolismo HemeDocumento34 páginasMetabolismo HemeMichelle LimaAinda não há avaliações
- Icterícia: diagnóstico e abordagemDocumento31 páginasIcterícia: diagnóstico e abordagemRaquel CostaAinda não há avaliações
- Aula 5 - HEPATO PDFDocumento7 páginasAula 5 - HEPATO PDFRafaela CaixetaAinda não há avaliações
- Síndrome IctéricaDocumento2 páginasSíndrome Ictéricamarcella.marques705Ainda não há avaliações
- Icterícia Neonatal - Resumo Pediatria MedicinaDocumento9 páginasIcterícia Neonatal - Resumo Pediatria MedicinaMilton Junior Neckel0% (1)
- Sistema HepatobiliarDocumento23 páginasSistema HepatobiliarAmanda LeãoAinda não há avaliações
- GT 5 - IcteríciaDocumento7 páginasGT 5 - IcteríciaronaldinhomissenorodriguesAinda não há avaliações
- IcteríciaDocumento12 páginasIcteríciajulia biffi gilAinda não há avaliações
- Wilson Gastro InstestinalDocumento13 páginasWilson Gastro InstestinalKanú Mário NamandagaAinda não há avaliações
- Análise Função HepáticaDocumento36 páginasAnálise Função Hepáticanatalia gandraAinda não há avaliações
- Revisão MT1 - P3Documento22 páginasRevisão MT1 - P36rwcjztttcAinda não há avaliações
- Metabolismo da bilirrubinaDocumento34 páginasMetabolismo da bilirrubinaJoão Victor MolinaAinda não há avaliações
- Icterícia PDFDocumento21 páginasIcterícia PDFMari PetrelliAinda não há avaliações
- Função HepáticaDocumento52 páginasFunção HepáticaAlyne Maia Silva100% (3)
- Clinica - Aula 2 - HepatopatiasDocumento5 páginasClinica - Aula 2 - HepatopatiasLs SAinda não há avaliações
- Sindrome IctericaDocumento28 páginasSindrome IctericaBeatriz Ribeiro FACSAinda não há avaliações
- Aula 1 - VESICULOPATIAS e PANCREOPATIAS aula 01Documento89 páginasAula 1 - VESICULOPATIAS e PANCREOPATIAS aula 01Daiane DuarteAinda não há avaliações
- UroanaliseDocumento34 páginasUroanaliseghsgv63Ainda não há avaliações
- IcteríciaDocumento3 páginasIcteríciaAline EturAinda não há avaliações
- Síntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertDocumento5 páginasSíntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertcarlosmilfontAinda não há avaliações
- ICTERÍCIADocumento3 páginasICTERÍCIARossana SousaAinda não há avaliações
- SP 1 2 - BilirrubinaDocumento4 páginasSP 1 2 - Bilirrubinaluu.nogueira30Ainda não há avaliações
- Função HepáticaDocumento5 páginasFunção HepáticabrunabrunapenaAinda não há avaliações
- AULA 4 - IctericiaDocumento2 páginasAULA 4 - IctericiaAlexandre de FariasAinda não há avaliações
- Síndrome IctéricaDocumento1 páginaSíndrome IctéricaStefany DuarteAinda não há avaliações
- Origem, transporte e metabolismo da bilirrubinaDocumento3 páginasOrigem, transporte e metabolismo da bilirrubinaJéssica VitorinoAinda não há avaliações
- Aula 12Documento20 páginasAula 12Maria Eduarda NogueiraAinda não há avaliações
- IcteríciaDocumento3 páginasIcteríciaSara MarquesAinda não há avaliações
- Avaliação Da Função Hepatica-FranklinDocumento47 páginasAvaliação Da Função Hepatica-FranklinDrigo741100% (1)
- Aula 1 - Introdução À HepatologiaDocumento6 páginasAula 1 - Introdução À HepatologiaBruna Moara Fadini DupphiAinda não há avaliações
- ictericiaDocumento18 páginasictericiaCatharina JenischAinda não há avaliações
- Aula 4 - Anemia Ferropriva, Porfiria e Hiperbilirrubinemia 2020-1Documento28 páginasAula 4 - Anemia Ferropriva, Porfiria e Hiperbilirrubinemia 2020-1Luiza helena LuuhAinda não há avaliações
- BilirrubinaDocumento4 páginasBilirrubinajrgfmarquesAinda não há avaliações
- Urinalise1 RelatorioDocumento4 páginasUrinalise1 RelatorioLeonardo BernardesAinda não há avaliações
- Bioquímica - Aula 07 - Função HepáticaDocumento15 páginasBioquímica - Aula 07 - Função Hepáticagio nAinda não há avaliações
- Caso 8 - Icterícia PDFDocumento10 páginasCaso 8 - Icterícia PDFMichele karine Pereira da SilvaAinda não há avaliações
- SD ColestaticaDocumento6 páginasSD ColestaticaLeticia CostaAinda não há avaliações
- Bioquímica Clínica - Módulo 2Documento42 páginasBioquímica Clínica - Módulo 2Bolivar Ralisson Amaro100% (1)
- IcteríciaDocumento21 páginasIcteríciaDaniloAinda não há avaliações
- Urinálise: um guia completo para entender os principais exames e alteraçõesDocumento19 páginasUrinálise: um guia completo para entender os principais exames e alteraçõesGiovana GulminiAinda não há avaliações
- Cópia de Fígado - FocusmedvetDocumento16 páginasCópia de Fígado - FocusmedvetTata PetroffAinda não há avaliações
- Ictericia Neonatal FinalDocumento60 páginasIctericia Neonatal FinalAzadAinda não há avaliações
- Vitex agnus-castus: Benefícios para a Saúde FemininaDocumento6 páginasVitex agnus-castus: Benefícios para a Saúde FemininaGabriela Meira100% (1)
- Neuroendocrinologia da reprodução: hormônios e ciclosDocumento4 páginasNeuroendocrinologia da reprodução: hormônios e ciclosPablo AmadorAinda não há avaliações
- 130-Livro em - .PDF-316-1-10-20210413Documento397 páginas130-Livro em - .PDF-316-1-10-20210413JULIANA MARTINS DE FARIASAinda não há avaliações
- Abordagem Terapeutica em Paniculopatia - DissertaçãoDocumento88 páginasAbordagem Terapeutica em Paniculopatia - DissertaçãoAnaAinda não há avaliações
- Gineco - P1Documento11 páginasGineco - P1Isabella SegattoAinda não há avaliações
- NutriçãoDocumento93 páginasNutriçãojosi pazAinda não há avaliações
- Denis Felicio Iarussi 3020673804 24/03/2022: Cliente: Data de Nascimento: Médico: 25/02/1971 Ficha: Data Da FichaDocumento10 páginasDenis Felicio Iarussi 3020673804 24/03/2022: Cliente: Data de Nascimento: Médico: 25/02/1971 Ficha: Data Da FichaDenis IarussiAinda não há avaliações
- Atividade 3 - Nut - Genética e Embriologia - 51-2023Documento3 páginasAtividade 3 - Nut - Genética e Embriologia - 51-2023Cavalini Assessoria AcadêmicaAinda não há avaliações
- Bula - VictozaDocumento20 páginasBula - VictozaJonathas W. de SáAinda não há avaliações
- Osteodistrofias Animais DomesticosDocumento9 páginasOsteodistrofias Animais DomesticosSarah KellyAinda não há avaliações
- V Consulta À Mulher No ClimatérioDocumento16 páginasV Consulta À Mulher No ClimatérioRicky FalcãoAinda não há avaliações
- O mecanismo de ação do DNPDocumento1 páginaO mecanismo de ação do DNPNicolle GabrielaAinda não há avaliações
- Programa de triagem neonatal no BrasilDocumento1 páginaPrograma de triagem neonatal no BrasilCarol Rodrigues CastroAinda não há avaliações
- Reprodução Humana ExerciciosDocumento77 páginasReprodução Humana Exerciciosmercury1946Ainda não há avaliações
- Hipertireoidismo FelinoDocumento3 páginasHipertireoidismo FelinoDuda SchneiderAinda não há avaliações
- Planos Gabriel MentgesDocumento9 páginasPlanos Gabriel Mentgesbelisa machadoAinda não há avaliações
- Os mecanismos de transferência de energia (ATP) e os processos celularesDocumento3 páginasOs mecanismos de transferência de energia (ATP) e os processos celularesVinicius LimaAinda não há avaliações
- Relações do tegumento com os sistemas orgânicosDocumento43 páginasRelações do tegumento com os sistemas orgânicosSavelli SavelliAinda não há avaliações
- Ginecologia Vol. 2 - 2020 PDFDocumento265 páginasGinecologia Vol. 2 - 2020 PDFJohn WickAinda não há avaliações
- Screenshot 2023-10-18 at 15.17.04Documento4 páginasScreenshot 2023-10-18 at 15.17.04leonormachadoseverinoAinda não há avaliações
- 11 - Sistema EndócrinoDocumento7 páginas11 - Sistema Endócrinoairton barrosAinda não há avaliações
- 8 Ano Semana 4 Periodo de 15 A 19 de Marco de 2021Documento19 páginas8 Ano Semana 4 Periodo de 15 A 19 de Marco de 2021Gabriela CardosoAinda não há avaliações
- Slide Fármacos AnticonvulsivantesDocumento3 páginasSlide Fármacos AnticonvulsivantesAna Clara Pessoa PontesAinda não há avaliações
- Ae bf10 Ban Exe 6Documento2 páginasAe bf10 Ban Exe 6Isis MiguelAinda não há avaliações
- QuestõesDocumento3 páginasQuestõesAna Paula SantosAinda não há avaliações
- Patologia Clínica Veterinária 2016Documento14 páginasPatologia Clínica Veterinária 2016Mayara Layla MoreiraAinda não há avaliações
- SM Obesidade AdipocinasDocumento10 páginasSM Obesidade AdipocinasEdivanio GonçalvesAinda não há avaliações
- Sistema Regulador Fisiologia CursoDocumento7 páginasSistema Regulador Fisiologia CursoLuiz IsraeLAinda não há avaliações
- Clara Eloa Oliveira Costa 2Documento2 páginasClara Eloa Oliveira Costa 2Valdo SouzaAinda não há avaliações
- Câncer: Fatores de Risco e PrevençãoDocumento30 páginasCâncer: Fatores de Risco e PrevençãoRafaella LorennaAinda não há avaliações